Азитромицин при ангине у взрослых и детей. Показания, противопоказания при лечении тонзиллита
Самой частой причиной развития данного заболевания является бета-гемолитический стрептококк группы А. Реже в роли возбудителей могут выступать стрептококки других групп, вирусы, дифтерийная палочка и другие микроорганизмы.
Стандартной терапией для острого тонзиллита, вызванного стрептококками, являются бета-лактамные антибиотики (пенициллины и цефалоспорины). Однако, в виду их широкого применения чувствительность бактерий к ним снижается.
К тому же все чаще встречается тонзиллит, вызванный атипичными внутриклеточными возбудителями, такими как микоплазма, хламидии и легионеллы. В данном случае возбудитель расположен внутриклеточно, что делает его неуязвимым для многих антибактериальных препаратов.
Альтернативой пенициллинам и цефалоспоринам при устойчивости типичных возбудителей, при непереносимости препаратов, а также при атипичной форме тонзиллита являются макролидные антибиотики, в частности азитромицин.
Он обладает исключительной способностью накапливаться в очаге инфекции, в данном случае в миндалинах и, создавая высокую концентрацию, проникать внутрь клетки и поражать даже внутриклеточных агентов.
Действие азитромицина
Механизм действия азитромицина основан на блоке синтеза белка бактериальной клеткой. В зависимости от концентрации этот препарат может оказывать либо бактериостатический эффект (тормозится рост и размножение возбудителя), либо бактерицидный эффект (приводит к гибели бактерии).
Преимущества и недостатки азитромицина в лечении острого тонзиллита
Азитромицин быстро всасывается в кровь, но при этом гораздо дольше других антибиотиков сохраняется в организме. Это позволяет снизить частоту приема до одного раза в день и ограничиться коротким курсом — от трех дней.
Стандартно азитромицин при лечении тонзиллита назначается внутрь в таблетках или капсулах за час до еды, либо спустя 2 часа после приема пищи по 500 мг в сутки через равные промежутки времени. Схема может корректироваться врачом индивидуально в зависимости от тяжести состояния, возраста пациента и сопутствующих заболеваний.
Схема может корректироваться врачом индивидуально в зависимости от тяжести состояния, возраста пациента и сопутствующих заболеваний.
Несмотря на доказанную высокую эффективность данного препарата, ограничением к его применению служат индивидуальная непереносимость, тяжелые поражения печени и почек , увеличение интервала желудочкового комплекса на ЭКГ и нарушения ритма сердца.
Детям до 16 лет не назначают инфузии данного препарата, до 12 лет капсулы и таблетки, до 6 месяцев суспензии.
С осторожностью назначают данный препарат во время беременности и лактации.
Побочные действия азитромицина
Побочные действия препарата редки, но весьма серьезны.
Со стороны нервной системы может наблюдаться повышенная утомляемость, сонливость и нервозность, периодическая головная боль и головокружения.
У детей младшего возраста при длительной терапии высокими дозами возможно нарушения слуха, нервозность, тревожность, нарушение сна и др.
Со стороны сердечно-сосудистой системы возможны боли в грудной клетке, ощущение сердцебиения. На ЭКГ удлинение интервала PQ.
На ЭКГ удлинение интервала PQ.
Со стороны желудочно-кишечного тракта возможны тошнота, рвота. При длительной терапии — дисбактериоз, нарушение функций печени.
Со стороны мочеполовых органов не исключено развитие вагинального кандидоза и нефрита.
Также возможны аллергические реакции.
При передозировке препарата могут возникнуть следующие симптомы: тошнота, рвота, диарея и обратимая потеря слуха.
Специфического антидота не существует, первая помощь заключается в промывании желудка (при приеме внутрь) и симптоматическая терапия.
Предостережения
Антациды и алкоголь снижают усвоение азитромицина. А антибиотики тетрациклинового ряда, наоборот, усиливают его действие. Несовместим азитромицин с гепарином.
Азитромицин при ангине у взрослых и детей: показания и инструкция
Азитромицин — это антибиотик широкого спектра действия, относящийся по классификации к группе Макролидов. Принцип воздействия на патогенных микроорганизмов основан на блокировке белкового синтеза микробной клеткой. В зависимости от концентрации, Азитромицин воздействует либо бактериостатически, либо бактерицидно (второй вариант — при высоких концентрациях в крови).
В зависимости от концентрации, Азитромицин воздействует либо бактериостатически, либо бактерицидно (второй вариант — при высоких концентрациях в крови).
Азитромицин при ангине и других респираторных заболеваниях используется часто. Форма выпуска — таблетки, капсулы, порошок для суспензий.
Показания для назначения Азитромицина
Если рассматривать острую и хроническую форму ангины, то Азитромицин чаще назначают при хронической, когда становится понятно, что самостоятельно организм не справляется с инфекцией. Что касается острой формы, то применение антибиотика оправдано при гнойной ангине.
Нередко врачи выписывают Азитромицин для приема, не разобравшись, каким возбудителем ангина вызвана. Чтобы избежать ошибки и подтвердить эффективность препарата, настоятельно рекомендуется сначала сделать бактериальный посев и определить чувствительность микроорганизмов к различным антибактериальным средствам. Только после этого можно выбирать оптимальный препарат.
Тем не менее, если заболевание протекает тяжело, с повышенной температурой и риском осложнений, не всегда есть время провести бакпосев. В таком случае врач может принять решение о применении данного антибиотика без бакпосева.
В таком случае врач может принять решение о применении данного антибиотика без бакпосева.
В каких случая не рекомендуется принимать Азитромицин при ангине?
Однозначно нельзя принимать Азитромицин при наличии индивидуальной непереносимости. Также в список противопоказаний входят:
- различные патологии желудочно-кишечного тракта (запор, диарея, вздутие, метеоризм, боли неясной этиологии),
- молочница или кандидоз (вызывается грибком Кандида),
- аллергические реакции на антибиотики группы Макролидов,
- конъюнктивит аллергического происхождения,
- головная боль, головокружение, тошнота, судороги, сонливость,
- непереносимость солнечного излучения (или повышенная фоточувствительность),
- почечная или печеночная недостаточность,
- заболевания сердечно-сосудистой системы,
- период грудного вскармливания и беременности у женщин.
В отдельных случаях могут быть сделаны исключения, но такое решение может принимать исключительно лечащий врач.
Правила применения Азитромицина для лечения ангины
Стандартная схема приема этого антибиотика при ангине подразумевает суточную дозировку в размере 500 мг действующего вещества, эту дозу нужно принять один раз в сутки. Такое количество Азитромицина входит в состав одной таблетки (дозировка – 0,5 грамма). Если пациенту назначен препарат в капсулах, то суточной нормой будет 2 или 4 капсулы (в дозировке 0,25 или 0,125 грамма соответственно).
Продолжительность лечения Азитромицином составляет от 3 до 5 суток. Действие антибиотика начинается через 20 минут после употребления, а максимальная концентрация достигается спустя 2 часа.
Принимать Азитромицин необходимо не менее чем за тридцать минут до еды, потому что пища значительно замедляет его всасывание и снижает уровень лечебного воздействия на организм.
При обострении хронической и при гнойной ангине рекомендуется сочетать прием Азитромицина с ацетилсалициловой кислотой.
youtube.com/embed/k5ipEf5h2ng?enablejsapi=1&autoplay=0&cc_load_policy=0&iv_load_policy=1&loop=0&modestbranding=0&rel=0&showinfo=1&fs=1&playsinline=0&autohide=2&theme=dark&color=red&controls=2&» allowfullscreen=»allowfullscreen» data-origwidth=»480″ data-origheight=»270″ data-no-lazy=»1″ data-skipgform_ajax_framebjll=»»/>
Лечение Азитромицином детей и беременных женщин
Фармацевтами установлено, что Азитромицин свободно проникает через плацентарный барьер в кровеносное русло плода, что может привести к непредсказуемым патологиям. Поэтому принимать препарат женщинам на любом сроке беременности противопоказано.
То же самое касается и грудного вскармливания, потому что антибиотик будет попадать в пищеварительный тракт ребенка вместе с молоком матери.
Детям допускается назначение Азитромицина при ангине уже начиная с первых месяцев. Однако при этом могут возникнуть сложности с дозировкой, потому что сложно разделить таблетку или капсулу на нужное количество частей.
- Если возраст ребенка — до 6 месяцев, то на 1 кг веса ребенка можно давать 5 мг действующего вещества (при весе 10 кг нужно 50 мг препарата, это 1/10 таблетки).
- В возрасте от года на 1 кг веса ребенка полагается 10 мг действующего вещества (при весе 12.5 кг можно дать 1 капсулу с дозировкой 0,125 г).
- После 12 лет детям с массой не менее 45 кг можно назначать половину взрослой дозировки (250 мг) или полную взрослую дозу (500 мг) один раз в сутки.
Длительность лечения для ребенка – от 3 до 5 суток.
Есть альтернативный, более удобный вариант для лечения – Сумамед. Это препарат Азитромицина в виде суспензии, которую гораздо легче дозировать и давать малышу, чем таблетки или капсулы. В 1 мл суспензии содержится 20 мг Азитромицина.
Перечень побочных эффектов во время применения Азитромицина
У каждого антибактериального препарата есть список побочных эффектов, о котором следует знать перед тем, как начать его принимать. Для антибиотика Азитромицин в этот список входят следующие негативные эффекты.
Для антибиотика Азитромицин в этот список входят следующие негативные эффекты.
Влияние на пищеварительную систему
Колит псевдомембранозный, анорексия, гепатит, желтуха холестатического типа, запор, диарея, холестаз, панкреатит, гастрит, метеоризм и боль в животе, диарея и жидкий стул, тошнота, рвота, изменение цвета поверхности языка, кандидомикоз слизистой оболочки ротовой полости, и другие расстройства пищеварения. Может возникать печеночная недостаточность, вплоть до некроза печени с летальным исходом. Во время приема Азитромицина печеночные показатели в лабораторных исследованиях могут отличаться от нормы (увеличение АСТ и АЛТ, уровня билирубина).
Влияние на иммунную систему
Возможен зуд, высыпания на коже, крапивница, фотосенсебилизация, ангионевротический отек, анафилактический шок (вплоть до летального исхода), эритема многоформная, эпидермальный токсический некролиз, синдром Стивенса-Джонсона.
Влияние на сердечно-сосудистую систему
Может возникать аритмия, двунаправленная и желудочковая тахикардия, ощущение сердцебиения, увеличиваться интервал QT, боль внутри грудной клетки, тромбоцитопения, эозинофилия, нейтропения.
Влияние на нервную систему
Не исключены такие реакции: головокружение, головная боль, нарушения сна, возбуждение, излишняя утомляемость, вертиго, парестезия, сонливость, ощущение шума в ушах, слуховые нарушения (вплоть до глухоты), нервозность, тревожное состояние, гиперкинезия, конъюнктивит, судороги, астения, неожиданная агрессия, изменения в восприятии запахов и вкусов.
Влияние на другие системы организма
При употреблении Азитромицина замечены случаи возникновения: артралгии, острой почечной недостаточности, интерстициального нефрита, бронхоспазма. Встречаются такие побочные эффекты как кандидоз, вагинит и боль в месте инъекции препарата.
Список препаратов, являющихся аналогом Азитромицина
Для лечения хронической и гнойной ангины и других воспалительных заболеваний можно использовать аналоги Азитромицина.
- Зи-Фактор – российский аналог, действующее вещество здесь тоже Азитромицин,
- Азитрокс – еще один полный аналог с тем же действующим веществом, производится в России,
- Азибот – зарубежный аналог, производится в Польше и Словении,
- Азивок, Азином, Азо – индийское лекарство на основе этого же антибиотика,
- Сумамед или Сумамед Форте – удобный вариант Азитромицина, т.
 к. есть и в форме суспензии,
к. есть и в форме суспензии, - Азицид, Зитроцин, Хемомицин – полные аналоги, но дороже стоят.
Видео: Азитромицин — эффективность, побочные действия, форма, дозировка, дешевые аналоги
Азитромицин при ангине у взрослых и детей: схема применения, побочные эффекты
Азитромцин — это антибиотик из группы макролидов—азолидов. Считается, что именно эта группа антибактериальных препаратов является наиболее безопасной. Спектр применения Азитромицина достаточно широкий, в частности его назначают для лечения ангины.
Оглавление: Действие Азитромицина Особенности применения Побочные эффекты, противопоказания Схема лечения при ангине
Действие Азитромицина
Ангина — это инфекционно-воспалительное заболевание миндалин, которое протекает с болью в горле, ощущением ломоты в теле и высокой температурой.
Азитромицин оказывает бактериостатическое действие, то есть тормозит рост и дальнейшее размножение бактерий. Этот эффект осуществляется за счет угнетения синтеза белка микробной клетки. В больших дозах препарат способен оказывать бактерицидное действие, то есть разрушать клеточную стенку микроба.
Азитромицин очень хорошо проникает в мягкие ткани организма, здесь его концентрация в несколько раз выше, нежели в крови. Таким образом препарат сосредотачивается в большой концентрации непосредственно в участке воспаления (в лимфоидной ткани миндалин, слизистой ротоглотки при ангине), тем самым способствуя скорейшему подавлению инфекции.
Азитромицин обладает широким спектром противомикробного действия. К его действию чувствительны такие микроорганизмы:
- Staphylococcus aureus;
- Streptococcus pneumoniae, pyogenes;
- Haemophilus influenzae;
- Legionella pneumophila;
- Clostridium perfringens;
- Chlamydia trachomatis, pneumoniae;
- Mycoplasma pneumoniae и некоторые другие микроорганизмы.
Азитромицин выпускается в виде таблеток, а также порошка для приготовления суспензии. Пить таблетку необходимо за час до еды. После принятия таблетки лекарство хорошо всасывается, а затем быстро распространяется по организму. Максимальная концентрация лекарства устанавливается спустя два-три часа.
Азитромицин назначают не только лишь при ангине, но и фарингите, отите, синусите, бронхите, роже, импетиго, вызванных чувствительными к действию этого лекарства микроорганизмами.
Согласно аннотации к препарату Азитромицин нельзя принимать при имеющейся повышенной чувствительности к антибактериальным препаратам из группы макролидов, почечной и печеночной недостаточности, при одновременном лечении препаратами эрготамина.
С осторожностью препарат назначают пациентам с аритмией, удлиненным интервалом QT, миастенией. Таблетированный Азитромицин можно принимать лишь тем детям, которые достигли двенадцатилетнего возраста. Для лечения детей младшего возраста используют Азитромицин в виде порошка для суспензии (выпускается под торговым названием Суммамед).
Применение Азитромицина при беременности нежелательно. Препарат проникает в грудное молоко. Учитывая это, на время лечения медикаментом следует прекратить кормление грудью.
Большинство людей переносят Азитромицин хорошо. Однако вероятность развития побочных действий во время лечения медикаментом не исключается. Возможные побочные эффекты:
- Слабость;
- Головокружение, головня боль;
- Тошнота, диарея, метеоризм, снижение аппетита;
- Изменение вкуса, ухудшение слуха (глухота), шум в ушах;
- Тревожность, беспокойство, бессонница или наоборот сонливость;
- Учащенное сердцебиения, аритмия, удлинение интервала QT;
- Аллергические реакции, проявляющиеся кожным зудом, сыпью;
- Боли в суставах и мышцах.

При возникновении каких-либо побочных реакций следует рассказать об этом лечащему врачу. Побочные реакции нестойкие и вскоре исчезают по окончанию курса лечения или прекращения приема Азитромицина.
Схема лечения при ангинеАнгину чаще всего вызывают стрепто- и стафилококки. Эти микроорганизмы чувствительны к действию Азитромицина, поэтому этот препарат назначают в лечении ангины.
Взрослым пациентам и детям старше двенадцати лет с ангиной назначают по 500 мг Азитромицина в таблетках один раз в сутки. Весь курс лечения не длительный — всего три дня. Такая продолжительность лечения объясняется тем, что у Азитромицина длительный период выведения из организма. То есть, после окончания курса приема таблеток терапевтически эффективная концентрация Азитромицина в тканях сохраняется еще пять-семь дней. Больной уже прекращает принимать лекарство, но оно все еще оказывает свое положительное воздействие.
Детям старше шести месяцев назначают Азитромицин в виде порошка для приготовления суспензии (Сумамед). Дозировка лекарства для детей рассчитывается с учетом веса малыша и составляет 10 мг/кг массы. Длительность лечения три дня.
Григорова Валерия, медицинский обозреватель
31,809 просмотров всего, 4 просмотров сегодня
Загрузка…Азитромицин при ангине
Ангину называют достаточно распространенным инфекционным заболеванием. Болеют ангиной и взрослые, и дети, но чаще всего дети зимой, а также в осенне-весенний период. Поскольку не все сразу же обращаются за врачебной помощью при болях в горле, возможно появление осложнений. Лечение ангины в основном представлено антибиотиками, один из наиболее популярных из них – Азитромицин. Препарат эффективно справляется с частыми возбудителями ангин, а именно со стафилококком и стрептококком. Назначать его должен врач, поскольку Азитромицин – это сильное средство!
Что это за препарат?
Азитромицин является препаратом с достаточно широким уровнем воздействия. Moraxella catarrhalis, Staphylococcus aureus, Neisseria gonorrhoeae, Streptococcus pyogenes, Escherichia coli – он борется с этими и другими бактериями. Такие антибиотики подходят для лечения взрослых и детей. Азитромицин – антибиотик из группы макролидов. Препарат быстро всасывается из желудочно-кишечного тракта, применяют его один раз в сутки, что очень удобно. Отлично проникает в дыхательные пути, мягкие ткани и кожный покров.
Moraxella catarrhalis, Staphylococcus aureus, Neisseria gonorrhoeae, Streptococcus pyogenes, Escherichia coli – он борется с этими и другими бактериями. Такие антибиотики подходят для лечения взрослых и детей. Азитромицин – антибиотик из группы макролидов. Препарат быстро всасывается из желудочно-кишечного тракта, применяют его один раз в сутки, что очень удобно. Отлично проникает в дыхательные пути, мягкие ткани и кожный покров.
Лечение Азитромицином предусматривает индивидуальную подборку дозировки. Если дело касается гнойной ангины и бронхита, тогда это одна дозировка. Если пациент лечит синусит или фарингит – это другая дозировка. Азитромицин отлично помогает при ангине. Интересно то, что препарат достаточно принимать всего 2 – 5 дней, после применения он продолжает действовать около недели. Многих привлекает сравнительно невысокая стоимость антибиотика Азитромицин.
Лечение ангин антибиотиком
Перед тем как проводить лечение ангины, врачи часто назначают мазок из горла с целью определения основного возбудителя болезни. Любые антибиотики, используемые для лечения гнойной ангины, применяются как минимум 10 дней. Азитромицин как раз является исключением, поскольку достаточно всего пятидневного курса, чтобы больному стало лучше. То есть за короткий срок пациент ощутит облегчение, и это большое преимуществ Азитромицина.
Любые антибиотики, используемые для лечения гнойной ангины, применяются как минимум 10 дней. Азитромицин как раз является исключением, поскольку достаточно всего пятидневного курса, чтобы больному стало лучше. То есть за короткий срок пациент ощутит облегчение, и это большое преимуществ Азитромицина.
Отзывы о лечении ангины данным препаратом положительные. Он справляется как с хронической, так и с гнойной ангиной. При этом данные антибиотики переносятся организмом намного лучше, чем пенициллин. Почему врачи часто отдают предпочтение именно этому препарату? С помощью данных антибиотиков легко справиться с излишним распространением бактерий. Высокий уровень концентрации Азитромицина в месте воспаления подавляет бактерии, что позволяет больному скорее выздороветь. Азитромицин также назначают при непереносимости пенициллинов.
Читайте! Температура при ангине: как сбивать и сколько она держится.
Важно то, что этот препарат легко всасывается в стенки желудка в неизмененной форме, и имеет возможность накапливаться в лимфоидной ткани нёбных миндалин.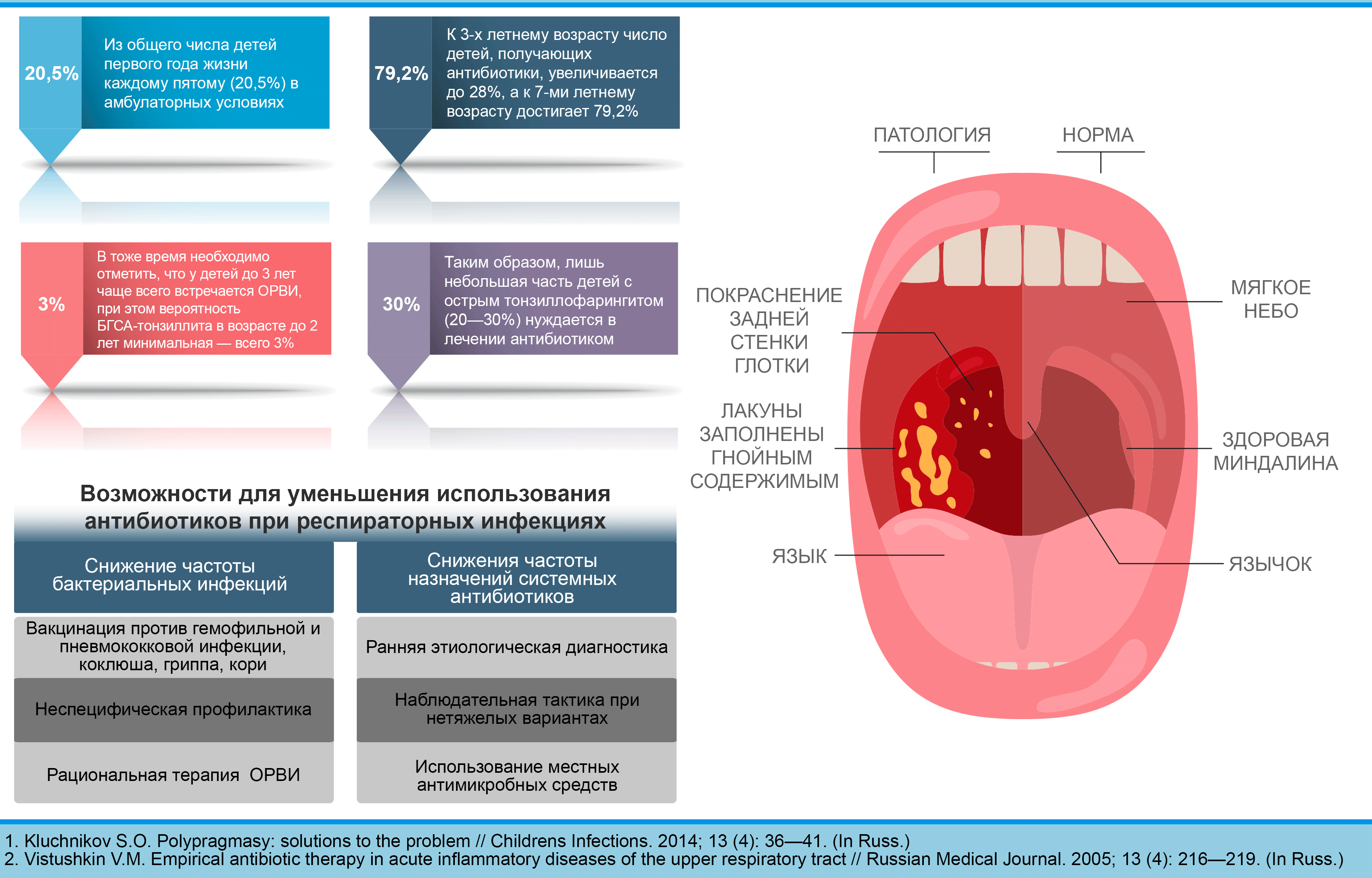 Поэтому многие пациенты остаются довольны: благодаря антибиотику у бактерий нет никаких шансов на выживание и дальнейшее восстановление активности.
Поэтому многие пациенты остаются довольны: благодаря антибиотику у бактерий нет никаких шансов на выживание и дальнейшее восстановление активности.
Хорош антибиотик еще и тем, что он не вызывает характерного для многих препаратов дисбактериоза и связанных с ним осложнений.
Как и любой другой медицинский препарат, Азитромицин имеет побочные действия. В ряде случаев вероятно появление таких побочных симптомов как сонливость, тошнота, рвота, боль в животе, головная боль, кожная сыпь. Также возможно транзиторное, то есть преходящее, увеличение активности ферментов печени.
Итак, сделаем вывод: Азитромицин является эффективным препаратом для лечения взрослых и детей. Помогает при гнойных и хронических ангинах, а также других воспалительных заболеваниях. Является уникальным антибактериальным препаратом, уничтожающим основного возбудителя инфекции. Эффективно снимает воспалительный процесс, отлично улучшает дыхательную функцию пациента. Отзывы от больных следующие: пациенты заверяют, что Азитромицин помогает избавиться от таких беспокоящих симптомов как слабость, боль в горле, температура. При лечении гнойной ангины средство хорошо убирает белый налёт на гландах.
При лечении гнойной ангины средство хорошо убирает белый налёт на гландах.
Азитромицин эффективно концентрируется в месте возникновения воспаления и эффективен потому, что будет действовать на протяжении 1 недели после окончания его приема.
Отметим, что при гнойной ангине лечение нужно проводить очень щепетильно, чтобы полностью долечить воспалительный процесс. Хотя по силе действия Азитромицин очень эффективен, следует точно придерживаться предписаний лечащего врача. Необходимо принимать препарат в строгом соотношении с инструкцией, выдерживать необходимую продолжительность терапии. Только тогда он подействует, и вы избавитесь от заболевания.
Дополнительная информация
Назначая Азитромицин, врач обычно ориентируется на массу тела больного, а не на стандартную курсовую дозировку. Продолжительность терапии Азитромицином – 5 дней. Часто доктора говорят о том, что нельзя ограничивать курсовой прием Азитромицина тремя днями, поскольку это может быть неэффективное лечение. Клинический и бактериологический эффект 5-дневного приема Азитромицина при терапии гнойной ангины сравним с 10-дневным курсом использования пенициллинов.
Клинический и бактериологический эффект 5-дневного приема Азитромицина при терапии гнойной ангины сравним с 10-дневным курсом использования пенициллинов.
Большинство отзывов после применения этого антибиотика являются положительными, поскольку сила антибиотика очень высокая. Отметим, что при лечении гнойной ангины большое значение кроме антибиотика имеет также иммуномодулирующая терапия, прием витаминов, при потребности – жаропонижающих препаратов.
Если вовремя не начать грамотное лечение, могут появиться такие осложнения как синусит, отит и даже сепсис. Поэтому следует очень внимательно относиться к своему здоровью!
Такой антибиотик, как Азитромицин, при гнойной либо другой ангине облегчает состояние пациента очень быстро после приема. Если у больного достаточно высокая температура, следует использовать препарат, снижающий жар, обезболивающие таблетки при головной боли и сильной усталости. При не очень высокой температуре до 38 градусов не рекомендуется сбивать её жаропонижающими средствами, так как организм сам борется с заболеванием и не нужно ему в этом мешать.
Чтобы организм быстрее поборол болезнь, настраивайтесь на позитив. Только так вы получите скорейшее выздоровление!
О том, как правильно принимать антибиотики, рассказывается в беседе с доктором медицинских наук Салаватом Сулеймановым в передаче «Утро с губернией».
Рекомендуем также прочитать: амоксиклав при ангине.
Как принимать Азитромицин при гнойной ангине
Азитромицин при гнойной ангине назначается в большинстве случаев по 5-дневной, реже — по 3-дневной схеме лечения. В первом случае больной принимает в первый день одну целую таблетку, затем на протяжении 4 дней — по половине таблетки в день. При 3-дневной схеме лечения достаточно принимать по 1 таблетке в день.
Прием препарата азитромицина производится либо за 1 час до приема пищи, либо через 2 часа после неё.
У детей схемы лечения могут быть иными. Им, как правило, азитромицин назначается в виде суспензии, приготовленной на основе порошка. Суточная доза для них — 10 мг на 1 кг массы тела, принимается это количество за один прием раз в 24 часа. Опять же, здесь возможна либо трехдневная схема, при которой на протяжении 3 дней каждые 24 часа ребенок получает порцию из расчета 10 мг на 1 кг массы тела, либо 5-дневная, когда в первый день принимается 10 мг/кг, а в последующие 4 дня — по 5 мг/кг.
Суточная доза для них — 10 мг на 1 кг массы тела, принимается это количество за один прием раз в 24 часа. Опять же, здесь возможна либо трехдневная схема, при которой на протяжении 3 дней каждые 24 часа ребенок получает порцию из расчета 10 мг на 1 кг массы тела, либо 5-дневная, когда в первый день принимается 10 мг/кг, а в последующие 4 дня — по 5 мг/кг.
В любом случае, за курс лечения больной взрослый должен получить 1,5 г препарата (в таблетках обычно содержится 0,5 г), ребенок — 30 мг препарата на каждый кг массы тела.
Какая конкретно схема должна быть назначена ребенку или взрослому, зависит от:
- Препарата азитромицина — Сумамед, Азимед, Сумамокс принимаются чаще по 3-дневной схеме, детские (например, Азитро Сандоз) — чаще по 5-дневной схеме;
- Конкретного назначения врача.
Сумамед — один из наиболее распространенных препаратов азитромицина.
Иногда азитромицин назначается от гнойной ангины и на более длительный срок, однако такие случаи редки: препарат быстро накапливается в тканях в высоких концентрациях, а затем постепенно всасывается в кровь, и потому даже через несколько дней после завершения курса ещё продолжает эффективно подавлять остатки инфекции.
Более подробно про схемы применения азитромицина при ангине читайте в отдельном материале…
Насколько эффективен азитромицин при гнойной ангине?
На сегодняшний день азитромицин является «золотым стандартом» применения антибиотиков класса макролидов при гнойной ангине. Он более устойчив к действию пищеварительных ферментов, чем эритромицин и другие его предшественники, но при этом концентрации его в тканях достигают значений, значительно более высоких, чем требуется для подавления стрептококковой инфекции. А значит, по мере рассасывания он не только подавляет инфекцию, но и защищает организм от осложнений, вызываемых активностью бактерий.
Случаи устойчивости возбудителей ангины к азитромицину регистрируются редко, не чаще, чем в 6% случаев для разных стран. Благодаря этому данный антибиотик считается основной альтернативой ингибиторозащищенным пенициллинам (например, Амоксиклаву или Аугментину), а в некоторых случаях даже является более предпочтительным к применению (обычно — из-за гиперчувствительности больного к β-лактамным антибиотикам).
Другими словами, азитромицин от гнойной ангины действительно помогает. При его приёме очаг инфекции в миндалинах уничтожается за 1-2 дня, на 3-4 день больной чувствует себя уже относительно хорошо, в это же время происходит самостоятельное вскрытие гнойников, после чего состояние больного окончательно нормализуется. Но такой благополучный исход возможен только при грамотной диагностике заболевания и назначения азитромицина с учетом всех специфических особенностей его взаимодействия с организмом.
Стафилококковые бактерии в сгустке гноя
Предостережения при применении азитромицина
Нельзя самостоятельно, без консультации у врача, назначать себе или своему ребенку при гнойной ангине азитромицин и любые препараты на его основе. Как минимум, потому что такое самоназначение может быть опасным:
- Не всегда больные могут грамотно поставить диагноз. Истинную гнойную ангину очень часто путают с инфекционным мононуклеозом, герпангиной и грибковыми поражениями горла.
 При этих заболеваниях азитромицин бесполезен, а при грибковых инфекциях даже может усугубить тяжесть патологического состояния пациента;
При этих заболеваниях азитромицин бесполезен, а при грибковых инфекциях даже может усугубить тяжесть патологического состояния пациента; - В некоторых случаях азитромицин может оказаться неэффективным. В период лечения больного должен наблюдать врач, чтобы вовремя заметить отсутствие эффекта и назначить препарат другого класса;
- Азитромицин может вызывать побочные эффекты — от аллергии до расстройств пищеварения. Для больного гнойной ангиной такие патологии крайне нежелательны, а врач во многих случаях может их предвидеть.
Грибковый налет на небе и глоточных дужках. Это тот случай, когда азитромицин не только не поможет, но даже будет вреден.
Кстати, следует быть готовыми к тому, что те или иные расстройства пищеварения при приеме азитромицина наблюдаются чаще, чем в 50% случаев. Поэтому при назначении этого антибиотика больному нужно соблюдать строгую диету с максимальным количеством быстро- и легкоусвояемых продуктов.
Кроме того, для азитромицина характерны такие побочные эффекты:
- Чувствительность кожи к свету;
- Головные боли;
- Боли в груди;
- Слабость, сонливость.

При их умеренном проявлении азитромицин можно продолжать принимать. Если какие-то из этих побочных эффектов проявляются особенно сильно, нужно обратиться к врачу. Он либо заменит препарат, либо выпишет вспомогательные средства.
Читайте также:
Азитромицин для лечения ангины
Азитромицин при ангине является одним из наиболее эффективных антибактериальных препаратов. Препарат существует в виде различных лекарственных форм — в таблетках и капсулах, в виде порошка для приготовления суспензии и раствора для внутривенного введения. Это позволяет применять азитромицин для лечения взрослых и детей.
Азитромицин — это название действующего вещества. Различные фармацевтические фирмы продают этот антибиотик под разными торговыми названиями, среди которых Сумамед, Хемомицин, Экомед, Зетамакс, Азитрал и т.д. Всего в нашей стране в аптеках можно найти 123 торговых наименования антибиотиков, содержащих азитромицин.
Зачем лечить ангину антибактериальными препаратами
Ангина — это воспалительное поражение небных миндалин. Чаще всего ее причина — бактерии, среди которых лидирует стрептококк, реже стафилококк. Уничтожить эти микроорганизмы можно лишь одним способом — применяя антибактериальные препараты. Полоскание горла, лечебные леденцы и другие народные методы лечения ангины помогают незначительно, так как главная причина воспаления остается. Нелеченная ангина приводит к тому, что микроорганизмы проникают в кровяное русло, распространяются по всему организму и поражают другие органы: сердце, почки, суставы. В таком случае, лечение будет затруднительно и велика вероятность осложнений.
Чаще всего ее причина — бактерии, среди которых лидирует стрептококк, реже стафилококк. Уничтожить эти микроорганизмы можно лишь одним способом — применяя антибактериальные препараты. Полоскание горла, лечебные леденцы и другие народные методы лечения ангины помогают незначительно, так как главная причина воспаления остается. Нелеченная ангина приводит к тому, что микроорганизмы проникают в кровяное русло, распространяются по всему организму и поражают другие органы: сердце, почки, суставы. В таком случае, лечение будет затруднительно и велика вероятность осложнений.
Азитромицин для лечения ангины
Азитромицин при ангине является препаратом второй линии. То есть, его применяют в случаях если:
- Больной имеет непереносимость препаратов первой линии, а именно пенициллиновых антибиотиков или цефалоспоринов (Амоксициллин, Амоксиклав, Супракс, Зинацец, Цефазолин и т.д.).
- Больной проходил курс лечения антибиотиками первой линии в течение прошедших нескольких месяцев или недель по поводу другого заболевания.

- Больной прошел полный курс лечения ангины препаратами первой линии, однако полного излечения не достигнуто, сохраняются признаки воспаления на небных миндалинах.
Как применяют азитромицин при ангине
Если больной проходит лечение дома, то предпочтительнее будет назначать азитромицин в виде капсул или таблеток для взрослых или порошка для приготовления суспензии у детей. В тяжелых случаях, когда больному показано стационарное лечение, лекарство назначается в виде внутривенной инфузии. Курс лечения и доза зависят от возраста и веса пациента, наличия патологии печени и почек. Дозировку доктор в каждом случае рассчитывает индивидуально. Для проверки в инструкции по медицинскому применению препарата есть формула для расчета необходимой дозировки, исходя из массы тела.
Осложнения и побочные действия
Если больному назначен азитромицин, ангина, как правило, проходит без проблем. Чаще всего лечение достаточно щадящее, однако, как и на любой препарат, у больного возможно появление побочных реакций. Среди них индивидуальная непереносимость, аллергические реакции, сердцебиение, головная боль, головокружение, кратковременное нарушение функции почек или печени, тревожность, нарушение сна, и другие более редкие осложнения. Перед началом приема лекарства необходимо внимательно ознакомиться с инструкцией внутри упаковки.
Среди них индивидуальная непереносимость, аллергические реакции, сердцебиение, головная боль, головокружение, кратковременное нарушение функции почек или печени, тревожность, нарушение сна, и другие более редкие осложнения. Перед началом приема лекарства необходимо внимательно ознакомиться с инструкцией внутри упаковки.
Макролиды в рациональной антибиотикотерапии верхних дыхательных путей в детском возрасте :: ТРУДНЫЙ ПАЦИЕНТ
М.Р. Богомильский
Кафедра оториноларингологии педиатрического факультета РГМУ
Острые инфекционные заболевания верхних дыхательных путей являются самыми распространёнными в педиатрии. Приблизительно в 10-20 % случаев ОРВИ осложняются острыми средними отитами и острыми синуситами, несколько реже – острыми ларингитами. Кроме того, как самостоятельное заболевание при определённых условиях возникает бактериальная ангина (острый тонзиллит).
В большинстве случаев эти осложнения (так же как и ангина) не требуют применения антибиотиков, и при своевременно начатом и правильно проводимом лечении наступает полное выздоровление. Применение антибиотиков необходимо лишь в двух ситуациях: при тяжёлом и среднетяжёлом течении, а так же у маленьких детей (приблизительно до двух лет). Тяжесть течения острых средних отитов, синуситов, ларингитов и острого тонзиллита, как правило, связана с переходом катарального воспаления в гнойный или наложением бактериальной инфекции на вирусное поражение слизистых оболочек. Именно в этих случаях наступает абсцедирование, появляется гнойный экссудат, острый средний катаральный отит (тубоотит, евстахеит) переходит в гнойный средний отит, катаральный гайморо-этмоидит трансформируется в гнойный, острый ларингит осложняется эпиглоттитом, флегмоной гортани, а катаральный тонзиллофарингит переходит в фолликулярную или лакунарную ангину.
Применение антибиотиков необходимо лишь в двух ситуациях: при тяжёлом и среднетяжёлом течении, а так же у маленьких детей (приблизительно до двух лет). Тяжесть течения острых средних отитов, синуситов, ларингитов и острого тонзиллита, как правило, связана с переходом катарального воспаления в гнойный или наложением бактериальной инфекции на вирусное поражение слизистых оболочек. Именно в этих случаях наступает абсцедирование, появляется гнойный экссудат, острый средний катаральный отит (тубоотит, евстахеит) переходит в гнойный средний отит, катаральный гайморо-этмоидит трансформируется в гнойный, острый ларингит осложняется эпиглоттитом, флегмоной гортани, а катаральный тонзиллофарингит переходит в фолликулярную или лакунарную ангину.
Такие острые гнойные процессы в среднем ухе, околоносовых синусах, миндалинах и гортани уже представляют серьёзную опасность для здоровья ребёнка. Однако этим дело не ограничивается, несвоевременная диагностика, недооценка общего состояния, пренебрежение активной терапией может привести к дальнейшим уже тяжёлым, опасным для жизни осложнениям. При острых гнойных средних отитах – это мастоидит, паралич лицевого нерва, менингит, сепсис, энцефалит и абсцессы мозга и мозжечка. При острых гнойных синуситах: орбитальные осложнения – периостит, ретробульбарный абсцесс (флегмона орбиты и те же внутричерепные осложнения. Опасные паратонзиллярные гнойные процессы возникают при ангинах (паратонзиллярный и парафарингеальный абсцессы), при ларингитах (флегмона гортани). При последнем заболевании ситуация усугубляется ещё и ввиду прямой опасности возникновения стеноза гортани с удушьем.
При острых гнойных средних отитах – это мастоидит, паралич лицевого нерва, менингит, сепсис, энцефалит и абсцессы мозга и мозжечка. При острых гнойных синуситах: орбитальные осложнения – периостит, ретробульбарный абсцесс (флегмона орбиты и те же внутричерепные осложнения. Опасные паратонзиллярные гнойные процессы возникают при ангинах (паратонзиллярный и парафарингеальный абсцессы), при ларингитах (флегмона гортани). При последнем заболевании ситуация усугубляется ещё и ввиду прямой опасности возникновения стеноза гортани с удушьем.
Для педиатра чрезвычайно важно определять ту границу, где начинаются серьёзные опасности, с которыми может справиться уже отоларинголог, в возможностях которого применение уже специальных локальных методов, помимо консервативной общей терапии, таких как парацентез, пункция гайморовых и трепанопункция лобных пазух, а также разного рода хирургических вмешательств.
Таким образом, основная роль педиатра при острых инфекционных заболеваниях верхних дыхательных путей видится нам как, прежде всего, профилактика по отношению к возможным осложнениям. И в этой ситуации особое значение, естественно, приобретает рациональная антибиотикотерапия.
И в этой ситуации особое значение, естественно, приобретает рациональная антибиотикотерапия.
В настоящее время большинство назначений антибиотиков делают в поликлинике. Почти 80 % – это заболевания верхних и нижних дыхательных путей. К сожалению, во многих случаях антибиотики назначаются детям без всяких оснований, якобы для предотвращения осложнений. Следует помнить, что антибиотики не действуют на вирусы, не снижают температуру тела, в то же время их назначение ведёт к росту резистентной микрофлоры, одновременно нарушая баланс нормальной микрофлоры верхних дыхательных путей (ВДП), нельзя пренебрегать и возможными побочными эффектами, да и затратами на лечение. Иначе говоря, не следует назначать антибиотик «на всякий случай».
Хотелось бы в связи с этим ещё раз напомнить об основных принципах рациональной антибиотикотерапии.
1. Антибиотики назначаются при предполагаемой бактериальной этиологии инфекции.
2. Антибиотики назначаются при подозрении на возникновение гнойных осложнений ОРВИ (острый гнойный отит, синуситы, ангины, эпиглоттит) обязательно с учётом тяжести течения и опасности симптомов.
3. При выборе антибиотика учитывается антибактериальная терапия, которую ребёнок получал в предшествующие 1-2 месяца, т. к. у него может быть повышен риск носительства резистентной микрофлоры.
4. Выбор антибиотика должен производиться с учётом региональных данных о наиболее распространённых возбудителях и их резистентности.
5. В амбулаторных условиях используется практически всегда только пероральный путь приёма антибиотика. Парентеральное введение следует применять только в условиях стационара.
6. Потенциально токсические препараты (например, аминогликозиды) могут применяться только в условиях стационара и в крайних случаях, так как необходим постоянный контроль за состоянием слуховой и вестибулярной функций.
7. В острых случаях и при тяжёлом течении антибиотики назначаются эмпирически, на основании сведений о типичной микрофлоре при этом заболевании. Однако следует как можно быстрее произвести микробиологическое исследование, желательно с выявлением степени резистентности к антибиотикам.
8. В случае получения данных о вирусной инфекции – антибиотик отменяется.
Именно с учётом всех этих принципов и следует проводить рациональную антибиотикотерапию при острых инфекционных заболеваниях верхних дыхательных путей.
В лечении этой патологии у детей используются практически все группы антибиотиков (за исключением фторхинолонов и тетрациклина). Наиболее часто применяются так называемые бета-лактамные антибиотики и макролиды. Несмотря на то, что настоящая статья посвящается макролидным антибиотикам, полагаем, что необходимо уделить некоторое место и β-лактамам, которые успешно применяются уже более полувека. До настоящего времени антибиотики этого класса являются наиболее часто назначаемыми как в амбулаторной практике, так и в стационаре.
Бета-лактамные антибиотики включают большую группу лекарственных средств, имеющих в структуре β-лактамное кольцо. К ним относятся пенициллины и цефалоспорины, в значительно меньшей степени при инфекциях ВДП применяются карбапенемы и монобактамы. Отдельную группу составляют комбинированные препараты, состоящие из бета-лактамного антибиотика и ингибиторов β-лактамаз, чаще всего это клавулановая кислота. Эта группа получила название ингибиторозащищённые антибиотики.
Отдельную группу составляют комбинированные препараты, состоящие из бета-лактамного антибиотика и ингибиторов β-лактамаз, чаще всего это клавулановая кислота. Эта группа получила название ингибиторозащищённые антибиотики.
При острых средних отитах, синуситах, ангинах и обострениях хронического тонзиллита, эпиглоттитах бета-лактамные антибиотики являются препаратами первого ряда. Однако, несмотря на их бесспорные достоинства, они несвободны от ряда недостатков. К ним относится отсутствие эффективности при внутриклеточных возбудителях (хламидии, микоплазмы), аллергические реакции при применении пенициллинов (5-10 %), причём тяжёлого характера (ангионевротический отёк, анафилактический шок, бронхоспазм), риск перекрёстной аллергической реакции между β-лактамами, рост резистентности микроорганизмов в связи с появлением новых β-лактамаз и т. д. Определённые проблемы имеются и при использовании отдельных видов β-лактамных антибиотиков: так, например, устойчивость пиогенного стрептококка к бензилпенициллину составляет от 10 до 20 %, большинство штаммов стафилококка продуцирует пенициллиназу и устойчивы к бензилпенициллину. Хорошо известен и широко применяется ампициллин, однако он характеризуется низкой биодоступностью при приёме внутрь; кратность применения β-лактамных антибиотиков не менее трёх раз в день.
Хорошо известен и широко применяется ампициллин, однако он характеризуется низкой биодоступностью при приёме внутрь; кратность применения β-лактамных антибиотиков не менее трёх раз в день.
Таким образом, можно констатировать, что из значительного количества β-лактамных антибиотиков у детей в широкой клинической практике используются в основном при острых инфекциях ВДП пролонгированные лекарственные формы бензилпенициллина (бензатинбензилпенициллин), амоксициллин, амоксициллин/клавуланат и его диспергированная лекарственная форма (солютаб). Из цефалоспоринов ряд препаратов II поколения (цефуроксим, цефуроксим аксетил), которые действуют на гемофильную палочку, при жизнеопасных осложнениях используются цефалоспорины III поколения (например, цефтриаксон).
Таким образом, отчётливо видно, что применение b-лактамных антибиотиков далеко не решает проблемы рационального лечения острых инфекций ВДП.
С этой точки зрения очень важным является определение места другого класса антибиотиков – макролидов в системе терапии острого среднего отита, синусита и ангин.
Макролиды используются в клинической практике так же очень давно, более 50 лет. Первым из них был эритромицин А. В дальнейшем разработка новых препаратов была связана с изменением размеров лактонного кольца и боковых цепей, которые повышали кислотоустойчивость и увеличивали биодоступность. В зависимости от числа атомов углерода, составлющих кольцо, препараты разделяются на 14-, 15- и 16-членные, а по происхождению – на природные и полусинтетические препараты. Макролиды являются бактериостатическими препаратами, эффективность их зависит от постантибиотического эффекта, который может длится до 4 часов. За этот период штаммы стрептококка и стафилококка теряют свою вирулентность. Макролиды обладают и небактериальной активностью, наблюдают противовоспалительный эффект: усиление мукоцилиарного клиренса, уменьшение секреции слизи, мембраностабилизирующей активности. Устойчивость к отдельным макролидам различна. Так, по Москве (С. Сидоренко, 2003) резистентность к эритромицину составляла 19 %, а по России к азитромицину среди клинических штаммов S. pneumoniae – 5,5 %.
pneumoniae – 5,5 %.
В отличие от большинства антибактериальных препаратов макролиды хорошо проникают внутрь клеток организма, создавая высокие внутриклеточные концентрации. Важной особенностью является их способность накапливаться в фагоцитах с последующим выделением в очаге инфекции под воздействием бактериальной стимуляции (фагоцитоз).
Очень важным является способность макролидов накапливаться в очаге воспаления, в слизистой бронхов и трахеи, в лимфатической ткани (в частности, в миндалинах), в среднем ухе, параназальных синусах и т. д. Таким образом, создаются высокие концентрации, значительно превышающие МПК.
Макролиды назначают при непереносимости пенициллинов и других β-лактамных антибиотиков, невозможности применения фторхинолонов у детей при лечении острых отитов, синуситов, стрептококковых тонзиллофарингитах.
Одним из самых распространённых макролидов является азитромицин. Он был открыт в 1980 г. и запатентован компанием Плива (Хорватия). В России азитромицин был зарегистрирован в 1991 г. под названием Сумамед.
под названием Сумамед.
Азитромицин является представителем подкласса азалидов. Это – 15-членный макролид, который был получен путём включения в 14-членное лактонное кольцо эритромицина – атома азота. В результате были улучшены фармакокинетические свойства, повышена кислотоустойчивость, более широким стал спектр антимикробной активности.
Механизм действия азитромицина такой же как и у других макролидов – подавление биосинтеза белка. Азитромицин действует бактериостатически, однако благодаря высоким концентрациям в ткани в отношении ряда микробов имеет место и бактерицидный эффект.
В исследованиях in vitro показана высокая активность азитромицина в отношении S. pneumoniae, S. pyogenes. Азитромицин значительно превосходит эритромицин по активности в отношении не только грамположительных, но и грамотрицательных бактерий (M. catarrhalis) и является самым эффективным макролидом в отношении H. influenzae. К азитромицину чувствительны внутриклеточные возбудители: хламидии, микоплазмы. Таким образом, спектр антимикробной активности азитромицина включает всех основных возбудитилей инфекций верхних дыхательных путей: S. pneumoniae, H. influenzae, M. catarrhalis, S. pyogenes.
Таким образом, спектр антимикробной активности азитромицина включает всех основных возбудитилей инфекций верхних дыхательных путей: S. pneumoniae, H. influenzae, M. catarrhalis, S. pyogenes.
Биодоступность азитромицина при приёме внутрь составляет 40 %. Она не зависит от приёма пищи. Азитромицин устойчив к действию соляной кислоты желудка. Как мы уже отмечали, азитромицин хорошо проникает в ткани, создавая в них концентрации в 10-100 раз превышающие концентрацию в плазме. Он накапливается преимущественно в макрофагах, нейтрофилах, моноцитах и фиробластах. В очаге воспаления его концентрация на 24-36 % превышает уровень в здоровых тканях (таблица). В печени азитромицин метаболизируется очень мало, выводятся метаболиты преимущественно с желчью. Поскольку период полувыведения составляет 68 часов, его назначают 1 раз в сутки, что является весьма важным, особенно в детском возрасте.
Серьёзное преимущество макролидов и, в частности, азитромицина, заключается в его безопасности по сравнению с остальными классами антибиотиков. Побочные лекарственные реакции отмечаются крайне редко, в основном со стороны желудочно-кишечного тракта, причём у детей реже, чем у взрослых (соотношение 40/60). Меньше чем в 1,5 % встречаются реакции со стороны нервной, сердечно-сосудистой системы, кожи и печени. По данным литературы, отрицательного влияния на плод не отмечается, однако в этом отношении обширных контролируемых исследований не проводилось.
Побочные лекарственные реакции отмечаются крайне редко, в основном со стороны желудочно-кишечного тракта, причём у детей реже, чем у взрослых (соотношение 40/60). Меньше чем в 1,5 % встречаются реакции со стороны нервной, сердечно-сосудистой системы, кожи и печени. По данным литературы, отрицательного влияния на плод не отмечается, однако в этом отношении обширных контролируемых исследований не проводилось.
С точки зрения лекарственных взаимодействий азитромицин – самый безопасный из всех макролидов. Широкая популярность азитромицина имеет свою негативную сторону – последние десятилетия характеризуются ростом резистентности к макролидам. Достаточно часто стали встречаться нечувствительные штаммы S. pneumoniae, S. pyogenes, H. influenzae, M. catarrhalis, однако в большей степени это относится к Северной Америке, а в Европе – к Португалии, Испании, Италии и Франции. В России такой серьёзной проблемы в отношении резистентности этих штаммов нет. По данным многоцентрового перспективного исследования ПеГАС, частота резистентных к азитромицину штаммов находится в пределах 1,5-8,7 %.
Антибактериальная терапия острого тонзиллфарингита
Наиболее частыми возбудителями острого тонзиллофарингита являются вирусы (риновирус, коронавирус, вирусы гриппа и парагриппа, аденовирус и др.). Среди бактериальных возбудителей наибольшее значение имеет β-гемолитический стрептококк группы А (БГСА). В последнее время всё чаще отмечают присутствие внутриклеточных возбудителей – Mycoplasma pneumoniae и Chlamydia pneumoniae. Инкубационный период тонзиллофарингита, вызванного этими возбудителями, составляет 2-3 недели. Для такого рода тонзиллофарингита характерна так же цикличность заболевания. БГСА передаются воздушно-капельным путём. Стрептококковый тонзиллофарингит возникает чаще у детей в возрасте 5-15 лет, наибольшая заболеваемость отмечается в весенне-зимний период.
Стрептококковый тонзиллофарингит начинается остро, появляется высокая лихорадка, сильная боль при глотании, у детей часто тошнота, рвота, боли в животе. При фарингоскопии: миндалины гиперемированы, иногда точечные или плёнчатые налёты (фолликулярные, лакунарные ангины), задняя стена глотки гиперемирована, увеличена передняя группа шейных регионарных лимфоузлов. Респираторные симптомы – кашель, охриплость – отсутствуют. Если такие симптомы имеются или присоединяются, то можно предположить вирусный характер, на который также указывают появление конъюнктивита, ринита, вирусных экзантем и т. д.
Респираторные симптомы – кашель, охриплость – отсутствуют. Если такие симптомы имеются или присоединяются, то можно предположить вирусный характер, на который также указывают появление конъюнктивита, ринита, вирусных экзантем и т. д.
Особую значимость представляют осложнения стрептококкового тонзиллофарингита, такие как паратонзиллит (флегмонозная ангина) или парафарингеальные абсцессы, требующие хирургического вмешательства.
Микробиологическая диагностика проводится путём исследования мазка с поверхности миндалины. Чувствительность культурального метода очень высока, но результат получается не скоро. За рубежом широко применяются методы экспресс-диагностики стрептококкового антигена, при которых результат получается через 15-20 минут, однако чувствительность метода колеблется где-то около 60 %. Культуральный метод особенно важен потому, что только он позволяет определять чувствительность возбудителя к антибиотикам.
Очень важным микробиологическое исследование мазка является ещё и для дифференциальной диагностики с дифтерией глотки.
Антибактериальная терапия при средне- и тяжёлом течении тонзиллофарингита может быть начата до получения результатов бактериологического исследования при наличии эпидемиологических и клинических данных, указывающих на стрептококковую этиологию.
Препаратом выбора для лечения тонзиллофарингита является пенициллин, т. к. стрептококки группы А остаются универсально высокочувствительны к бета-лактамным антибиотикам. У пациентов с доказанной аллергией на пенициллины сразу же следует применять макролиды (азитромицин). Эрадикация БГСА при тонзиллофарингите доказана не только при применении пенициллина и оральных цефалоспоринов, но и при лечении азитромицина.
Макролиды назначаются также при появлении аллергических реакций в ходе лечения пенициллинами. Азитромицин назначается также, если есть данные о внутриклеточных возбудителях.
Курс лечения пенициллином составляет 10 дней. В этом отношении азитромицин обладает перед пенициллинами серьёзным преимуществом, т. к. имеет простой режим дозирования, курс лечения короче и составляет 5 дней при однократном приёме (у детей 10 мг/кг массы тела), препарат принимают за 1 час до еды или через 2 часа после приёма пищи. В последнее время широко обсуждаются данные о клинической эффективности и безопасности даже 3-дневного курса приёма азитромицина.
В последнее время широко обсуждаются данные о клинической эффективности и безопасности даже 3-дневного курса приёма азитромицина.
Таким образом, преимуществами применения азитромицина являются: лучший комплаенс, уменьшение частоты выработки резистентных штаммов, возможность избежать парентерального приёма препарата, снижение частоты аллергических реакций, более короткий курс, снижение затрат пациента при приблизительно равной эффективности препарата.
Антибактериальная терапия острого синусита
Острый синусит относится к числу самых распространённых заболеваний. Он является наиболее частым осложнением ОРВИ (5-10 %). Основными возбудителями являются S. pneumoniae, H. influenzae, M. catarrhalis, несколько реже – S. pyogenes, S. aureus. При синуситах одонтогенного происхождения причиной могут быть анаэробы. S. pneumoniae и H. influenzae сохраняют высокую чувствительность к аминопенициллинам и цефалоспоринам. Общая тенденция – рост резистентности S. pneumoniae к амоксициллину. У пациентов, которые получали недавно курс амоксициллина, значительно выше вероятность выделения микроорганизмов, продуцирующих β-лактамазы.
У пациентов, которые получали недавно курс амоксициллина, значительно выше вероятность выделения микроорганизмов, продуцирующих β-лактамазы.
Основная проблема – это высокая резистентность S. pneumoniae и H. influenza к ко-тримоксазолу – 40 % и 22 % соответственно
При остром синусите антибиотики, как правило, назначают эмпирически, на основе данных о преобладающих возбудителях и их резистентности в данном регионе и, конечно, с учётом тяжести состояния ребёнка.
Клинический острый синусит чаще возникает на 7-10 день ОРВИ, иногда даже на фоне общего улучшения состояния ребёнка, появляется головная боль, спонтанная в области лба или пальпаторная, усиливаются выделения, приобретающие вместо слизистых – гнойный характер, вновь повышается температура, чаще местные симптомы носят односторонний характер. При риноскопии при гайморо-этмоидите или фронтите в области среднего носового хода определяется полоска гноя. Рентгеновский снимок подтверждает наличие патологического процесса в одной или нескольких околоносовых пазухах. В тяжёлых случаях производят пункцию гайморовых или трепанопункцию лобных пазух, при течении средней тяжести обычно удаётся наладить отток из пазух через естественное отверстие путём анемизации среднего носового хода сосудосуживающими препаратами.
В тяжёлых случаях производят пункцию гайморовых или трепанопункцию лобных пазух, при течении средней тяжести обычно удаётся наладить отток из пазух через естественное отверстие путём анемизации среднего носового хода сосудосуживающими препаратами.
При среднетяжёлом течении препаратами выбора являются амоксициклин и защищённые комбинированные антибиотики, альтернативные препараты – цефуроксим аксетил, из макролидов рекомендуют азитромицин и кларитромицин как действующие на H. influenzae.
При лёгком и среднетяжёлом течении следует использовать только пероральные препараты, парентеральная терапия проводится только при тяжёлом течении в условиях стационара. Если положительная динамика отсутствует в течение 48 часов после начала антибиотикотерапии производят пункцию верхнечелюстной пазухи с целью уточнения характера возбудителя и его чувствительности к антибиотику. Длительность антибиотикотерапии амоксициллином и цефалоспорином даже при уменьшении выраженности клинических симптомов в первые дни составляет 7-10 дней. Только в этих случаях удаётся добиться эрадикации возбудителя. В этом отношении выгодно отличается азитромицин, для которого достаточно 5-6-дневного курса. Более того, ряд сравнительных исследований показал, то даже 3-дневный курс терапии азитромицином по эффективности сопоставим с 10-дневным курсом терапии амоксициллином. В то же время частота нежелательных реакций, в т. ч. аллергических при лечении амоксициллином/клавуланатом была существенно выше.
Только в этих случаях удаётся добиться эрадикации возбудителя. В этом отношении выгодно отличается азитромицин, для которого достаточно 5-6-дневного курса. Более того, ряд сравнительных исследований показал, то даже 3-дневный курс терапии азитромицином по эффективности сопоставим с 10-дневным курсом терапии амоксициллином. В то же время частота нежелательных реакций, в т. ч. аллергических при лечении амоксициллином/клавуланатом была существенно выше.
Существует мнение, что даже однократный приём азитромицина в высокой концентрации (30 мг/кг) сопоставим с 3-дневным курсом в обычных дозах, однако эти зарубежные данные вызывают дискуссии в России с точки зрения как эффективности, так и безопасности, поскольку в дальнейшем могут отмечаться рецидивы заболевания.
Антибактериальная терапия острого среднего отита
Острые воспаления среднего уха составляют 15-20 % всех ЛОР-заболеваний и 65-70 % всех заболеваний уха. На первом году жизни 44 % детей переносят острый средний отит 1-2 раза, а в возрасте до 3 лет 35 % детей болеют 3 раза и более. Основные причины возникновения среднего отита – вирусные и бактериально-вирусные инфекции. Главная роль принадлежит вирусам гриппа, респираторно-синцитиальным, а также риновирусам, обладающим наибольшей тропностью к слизистой оболочке верхних дыхательных путей. Доказано, что они вызывают воспаление и отёк слизистой оболочки слуховой (евстахиевой) трубки, нарушение мукоцилиарного клиренса мерцательного эпителия, обструкцию трубы и задержку экссудата в барабанной полости. Полагают, что вирусные инфекции являются в определённой степени лишь пусковым моментом этиологии и развития воспаления среднего уха, а уже на 3-4 день присоединяется бактериальная флора.
Основные причины возникновения среднего отита – вирусные и бактериально-вирусные инфекции. Главная роль принадлежит вирусам гриппа, респираторно-синцитиальным, а также риновирусам, обладающим наибольшей тропностью к слизистой оболочке верхних дыхательных путей. Доказано, что они вызывают воспаление и отёк слизистой оболочки слуховой (евстахиевой) трубки, нарушение мукоцилиарного клиренса мерцательного эпителия, обструкцию трубы и задержку экссудата в барабанной полости. Полагают, что вирусные инфекции являются в определённой степени лишь пусковым моментом этиологии и развития воспаления среднего уха, а уже на 3-4 день присоединяется бактериальная флора.
Микрофлора при остром среднем отите практически идентична таковой при остром синусите. Это понятно, поскольку источник инфекции при ОРВИ – носоглотка.
Клинический средний отит проявляется общими и местными симптомами. К первым относится головная боль, озноб, высокая лихорадка, обильное потоотделение, интоксикация, иногда нарушение координации. Местные симптомы – это спонтанная или пальпаторная боль в ухе, снижение слуха, данные отоксического исследования (гиперемия барабанной перепонки, выпячивание, иногда перфорация, слизистые или гнойные выделения. При классическом течении острое воспаление среднего уха проходит три стадии:
Местные симптомы – это спонтанная или пальпаторная боль в ухе, снижение слуха, данные отоксического исследования (гиперемия барабанной перепонки, выпячивание, иногда перфорация, слизистые или гнойные выделения. При классическом течении острое воспаление среднего уха проходит три стадии:
1 стадия: сильная боль в ухе, высокая температура, интоксикация, гиперемия барабанной перепонки;
2 стадия: наступление перфорации барабанной перепонки, стихание острых симптомов, появление выделений, снижение слуха сохраняется;
3 стадия: перфорация закрывается, выделения прекращаются, боли отсутствуют, слух улучшается. Каждая стадия при типичном течении продолжается около недели.
Назначение антибиотиков производится по тем же принципам, что и при остром синусите и зависит от тяжести течения. При тяжёлом течении и в возрасте до 2 лет антибиотики назначаются практически всегда. В первые дни эмпирически, в дальнейшем, если сделан парацентез или появляется гноетечение, выбор зависит от флоры и её резистентности.
Препаратами первого ряда для терапии острого среднего отита в настоящее время являются амоксициллин и амоксициллин/клавуланат. Альтернативными препаратами являются макролиды (азитромицин) и цефалоспорины. Данные последнего времени указывают на важную роль внутриклеточных возбудителей в этиологии острых средних отитов (преимущественно 7-10 %), в этих случаях азитромицин назначается сразу. Так же как и при острых синуситах имеются данные о сопоставимости 3- и 5-дневного курса азитромицина с 10-дневным курсом амоксициллина по клинической безопасности и эффективности.
Таким образом, азитромицин можно считать одним из лучших и перспективных препаратов в лечении ЛОР-осложнений ОРВИ, обладающим широким спектром антимикробной активности, безопасной клинической эффективностью, удобством лекарственных форм, доступным режимом дозирования, обеспечивающим высокую комплаентность. Всё это подтверждается длительным клиническим опытом в различных странах.
Рекомендуемая литература
1. Сивая О. В. Роль сумамеда в лечении верхних дыхательных путей у взрослых // Клиническая фармакология и терапия. 2007; 16: 2: 20.
В. Роль сумамеда в лечении верхних дыхательных путей у взрослых // Клиническая фармакология и терапия. 2007; 16: 2: 20.
2. Гучев И.А., Гришина Н.А. Место макролидов в современной клинической практике // Consillium medicum. 2006; 1: 17.
3. Козлов Р.С., Сивая О.В., Шпынев К.В. и др. Антимикробная резистентность S. pneumoniae в различных регионах России: результаты многоцентрового перспективного исследования ПеГАС // Клин микробиол антимикроб терапия. 2006; 8: 1: 33.
4. Карпов О.И. Клиническая и экономическая эффективность курсов азитромицина при остром синусите // Антибиотики и химиотер. 1999; 10: 28.
5. Янов Ю.К. Принципы этиопатогенетической терапии острых синуситов. Методические рекомендации МЗ РФ. СПб, 2003.
Эмпирическая терапия тонзиллитов и фарингитов: схемы эмпирической терапии
Автор
Удаян К. Шах, доктор медицины, FACS, FAAP Профессор отоларингологии, хирургии головы и шеи и педиатрии, Медицинский колледж Сидни Киммела Университета Томаса Джефферсона; Начальник отдела аттестации, система детского здоровья Немур; Заведующий отоларингологией, Nemours Delaware Valley
Удаян К..gif) Шах, доктор медицинских наук, FACS, FAAP является членом следующих медицинских обществ: Американской академии отоларингологии — хирургии головы и шеи, Американской академии педиатрии, Американского колледжа хирургов, Американского общества хирургии. Детская отоларингология, Phi Beta Kappa, Общество по развитию ушей, носа и горла у детей
Шах, доктор медицинских наук, FACS, FAAP является членом следующих медицинских обществ: Американской академии отоларингологии — хирургии головы и шеи, Американской академии педиатрии, Американского колледжа хирургов, Американского общества хирургии. Детская отоларингология, Phi Beta Kappa, Общество по развитию ушей, носа и горла у детей
Раскрытие информации: раскрывать нечего.
Соавтор (ы)
Меган Кроули, MD Врач-резидент, отделение отоларингологии — хирургия головы и шеи, Университетская больница Томаса Джефферсона
Раскрытие информации: раскрытие информации не предусмотрено.
Специальная редакционная коллегия
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: Получил зарплату от Medscape за работу. для: Medscape.
для: Medscape.
Главный редактор
Майкл Стюарт Бронз, доктор медицины Дэвид Росс Бойд Профессор и председатель медицинского факультета, кафедра внутренней медицины, кафедра медицины, Научный центр здравоохранения Университета Оклахомы; Магистр Американского колледжа врачей; Научный сотрудник Американского общества инфекционных болезней; Член Королевского колледжа врачей, Лондон
Майкл Стюарт Бронз, доктор медицинских наук, является членом следующих медицинских обществ: Alpha Omega Alpha, Американский колледж врачей, Американская медицинская ассоциация, Ассоциация профессоров медицины, Общество инфекционных болезней Америки, Медицинская ассоциация штата Оклахома, Южное общество клинических исследований
Раскрытие информации: Ничего не раскрывать.
Дополнительные участники
Кристофер Р. Гриндл, доктор медицины Доцент кафедры клинической отоларингологии, Медицинский факультет Университета Коннектикута
Раскрытие: Ничего не разглашать.
Дэвид Конрад, доктор медицины Научный сотрудник детской отоларингологии, AI DuPont Hospital for Children
Дэвид Конрад, доктор медицинских наук, является членом следующих медицинских обществ: Американская академия отоларингологии — хирургия головы и шеи
Раскрытие информации: раскрывать нечего .
Острый тонзиллит и фарингит — AMBOSS
Резюме
Острый тонзиллит — это воспаление миндалин, которое часто возникает в сочетании с воспалением глотки (тонзиллофарингит). Термины тонзиллит и фарингит часто используются как синонимы, но они относятся к разным участкам воспаления. Острый тонзиллит и фарингит особенно распространены у детей и молодых людей и в основном вызываются вирусами или стрептококками группы А (ГАЗ).Для них характерно внезапное повышение температуры, боль в горле и болезненное глотание. У пациентов также могут быть болезненные опухшие шейные лимфатические узлы и миндалин. Заболевание обычно проходит самостоятельно.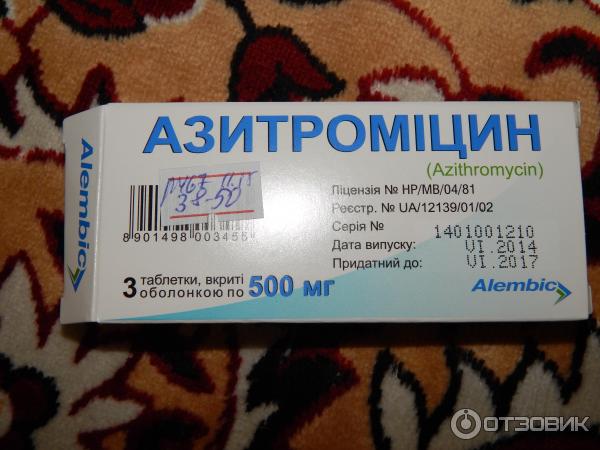 Однако, если инфекция ГАЗ подтверждается с помощью экспресс-теста на определение антигена и / или посева из горла, следует начать лечение антибиотиками (чаще всего пенициллином) для предотвращения ревматической лихорадки. Тонзиллэктомия — это вариант лечения рецидивирующего и хронического тонзиллита, особенно у пациентов с гипертрофией миндалин, которая вызывает обструктивное нарушение дыхания во сне.Перитонзиллярный абсцесс и парафарингеальный абсцесс являются серьезными гнойными осложнениями острого бактериального тонзиллита и требуют немедленного лечения.
Однако, если инфекция ГАЗ подтверждается с помощью экспресс-теста на определение антигена и / или посева из горла, следует начать лечение антибиотиками (чаще всего пенициллином) для предотвращения ревматической лихорадки. Тонзиллэктомия — это вариант лечения рецидивирующего и хронического тонзиллита, особенно у пациентов с гипертрофией миндалин, которая вызывает обструктивное нарушение дыхания во сне.Перитонзиллярный абсцесс и парафарингеальный абсцесс являются серьезными гнойными осложнениями острого бактериального тонзиллита и требуют немедленного лечения.
Эпидемиология
Эпидемиологические данные относятся к США, если не указано иное.
Этиология
Клинические особенности
- Острый бактериальный тонзиллофарингит (включая острый ГАЗ-тонзиллофарингит) [2]
- Острый вирусный тонзиллофарингит [2] [3]
Тризм и изменение качества голоса указывают на формирование потенциально опасного для жизни перитонзиллярного абсцесса!
Диагностика
Подход
[2] Диагноз острого тонзиллита или острого фарингита преимущественно клинический.
Инфекционный мононуклеоз (ИМ) может проявляться с клиническими признаками, сходными с острым бактериальным тонзиллофарингитом. При высоком клиническом подозрении на ИМ рассмотрите возможность проведения теста на гетерофильные антитела.
Диагностическое обследование при подозрении на острый бактериальный тонзиллофарингит описано ниже.
Клинические системы оценки
| Модифицированная оценка Centor [8] [9] | |||
|---|---|---|---|
| Критерии | Баллы | ||
| Возраст | +1 1410 | 3–14 лет | |
| 15–44 года | 0 | ||
| > 44 лет | -1 | ||
| Экссудат или отек миндалин | Да | +1 | |
| Нет | 0 | Да | +1 |
| Нет | 0 | ||
Температура> 100. 4 ° F (38 ° C) 4 ° F (38 ° C) | Да | +1 | |
| Нет | 0 | ||
| Кашель | Отсутствует | +1 | |
| Присутствует | 0 | ||
Подумайте о M-CENTOR, чтобы запомнить критерии оценки Modified Centor: M = должен быть старше 3 лет, C = кашель отсутствует, E = экссудат на миндалинах, N = увеличение узла, T = повышение температуры, ИЛИ = молодой ИЛИ старый.
Эмпирическая антибактериальная терапия для пациентов с модифицированной оценкой Centor ≥ 4 обычно не рекомендуется. [2]
[2]
Тестирование на инфекцию ГАЗ не рекомендуется пациентам с клиническими признаками, которые явно указывают на острый вирусный тонзиллофарингит. [2]
Посев из горла
- Показания
- Выводы: бактерии-возбудители и их чувствительность к антибиотикам (подробности см. В разделе «Этиология»)
Дополнительные лабораторные исследования
Обычно не показаны; может быть получено как подтверждающее диагностическое свидетельство
Повышенный титр антистрептолизина O (ASO) указывает на предыдущую инфекцию ГАЗ.Определение титра ASO показано не в острых случаях, а при лечении негнойных осложнений ГАЗ-тонзиллофарингита (например, острой ревматической лихорадки, постстрептококкового гломерулонефрита). [2]
Визуализация
[11]- Обычно не указывается
- Рассмотрите КТ головы и шеи, если есть клиническое подозрение на гнойные осложнения.

Дифференциальная диагностика
Перечисленные здесь дифференциальные диагнозы не являются исчерпывающими.
Лечение
Подход
[2]Общие меры
[2]- Сведение к минимуму распространения инфекции ГАЗ: посоветуйте пациентам оставаться дома до тех пор, пока не начнется афебрилитет и / или завершение ≥ 24 часов соответствующей антибактериальной терапии. [5]
- Симптоматическая помощь
- Обеспечьте адекватную гидратацию.
- Подумайте о домашних средствах, таких как полоскание с соленой водой.
- Анальгетики и жаропонижающие [2]
Избегайте приема аспирина у детей из-за риска развития синдрома Рейе.
- Показания: пациенты с лабораторным подтверждением ГАЗ-инфекции [2] [10]
- Важное замечание: описанные здесь схемы приема антибиотиков действительны для детей в возрасте ≥ 2 лет и взрослых.
Ошибочное лечение ВЭБ-инфекции (инфекционного мононуклеоза) амоксициллином может привести к появлению пятнисто-папулезной сыпи.
Тонзиллэктомия
[1] [2]Показания
[1] [2] [18]- Сильная гипертрофия миндалин («поцелуи миндалин»), вызывающая обструктивное нарушение дыхания во сне.
 [19]
[19] - Документированные рецидивирующие инфекции горла [20]
- У пациентов, которые соответствуют всем следующим критериям: [1] [2] [18]
- Частота инфекций горла
- ≥ 7 эпизодов в прошлом году
- ИЛИ ≥ 5 эпизодов в год за последние 2 года
- ИЛИ ≥ 3 эпизодов в год за последние 3 года
- Каждый эпизод имеет ≥ 1 из следующих характеристик:
- Каждый эпизод зафиксирован в медицинской карте.
- Частота инфекций горла
- Если вышеуказанные критерии не соблюдены, рассмотрите возможность тонзиллэктомии у пациентов с любым из следующего:
- У пациентов, которые соответствуют всем следующим критериям: [1] [2] [18]
- Подозрение на новообразование миндалин
- Хронический тонзиллит
Процедура
[1] [21] [22]- Тонзиллэктомия тотальная
- Миндалины удаляются вместе с окружающей их капсулой.

- Рассечение латеральнее миндалины в плоскости между капсулой миндалины и мышцами глотки.
- Миндалины удаляются вместе с окружающей их капсулой.
- Субтотальная тонзиллэктомия
- Субтотальное удаление ткани миндалин с оставлением края ткани на капсуле миндалин
- Рассечение проводится от медиального к латеральному этапу поэтапно для сохранения капсулы.
Не используйте ацетилсалициловую кислоту для послеоперационного обезболивания после тонзиллэктомии из-за повышенного риска кровотечения. Рекомендуемые анальгетики после тонзиллэктомии — ибупрофен и парацетамол. [1] [23]
Осложнения
[1]- Интраоперационный: травма прилегающих структур e.г., сонная артерия
- Послеоперационный период: кровотечение, оталгия, стеноз носоглотки
Контрольный список неотложной помощи
Осложнения
- Гнойные осложнения
- Негнойные осложнения
Streptococcus «ph» yogenes — наиболее частая причина бактериального фарингита, который может привести к ревматическому «феверу» и постстрептококковому гломерулонефриту.
Каталожные номера: [3] [24]
Перечислим наиболее важные осложнения.Выбор не исчерпывающий.
Что это такое, причины, симптомы и диагностика
Стенокардия Людвига — это редкая серьезная кожная инфекция, которая развивается на дне рта и на шее. Это вызвано бактериями, которые присутствуют из-за других проблем, таких как абсцесс зуба или травма рта.
С помощью антибиотиков люди обычно выздоравливают от стенокардии Людвига. Однако, если человек не получает лечение в кратчайшие сроки или если инфекция носит тяжелый характер, это может привести к потенциально смертельным осложнениям, таким как сепсис.
Продолжайте читать, чтобы узнать больше об этой редкой инфекции.
Ангина Людвига — это бактериальное заболевание кожи, вызывающее отек и боль под языком. Он получил свое название от немецкого врача Вильгельма Фридриха фон Людвига, который впервые выявил это заболевание в 1836 году.
Ангина Людвига — редкая форма целлюлита. Это вызывает отек тканей под языком и на шее. Отек может быть настолько сильным, что перерезает дыхательные пути человека и не дает ему проглотить слюну.Если человек не получает лечения, стенокардия Людвига может привести к летальному исходу.
Всем, у кого проблемы с дыханием, должна быть оказана неотложная медицинская помощь. Человеку, у которого наблюдаются какие-либо другие симптомы стенокардии Людвига, следует немедленно обратиться к врачу.
Наиболее частой причиной этого заболевания является недавняя стоматологическая инфекция, чаще всего на нижних молярах.
Поделиться на PinterestОтек шеи из-за стенокардии Людвига иногда может ограничивать дыхание.Изображение предоставлено: Ананд Х. Кулкарни, Сварупа Д Пай, Басант Бхаттарай, Сумеш Т Рао и М. Амбариша, 2008 г.
Стенокардия Людвига вызывает отек во рту и шее.Отек может стать настолько сильным, что затрудняет дыхание человека.
Наиболее частыми симптомами ангины Людвига являются:
Менее распространенные симптомы включают:
- боль во рту
- отек языка
- охриплость голоса
- слюнотечение
- боль в горле
У некоторых людей со стенокардией Людвига:
- боль в ухе
- спутанность сознания или другие изменения в мышлении
- усталость, чрезмерная усталость или слабость
Если человек испытывает затруднения с дыханием, ему следует обратиться за неотложной медицинской помощью, например, позвонив в службу 911.
Если человек испытывает какие-либо другие симптомы стенокардии Людвига, ему следует как можно скорее обратиться к врачу, чтобы записаться на прием, поскольку раннее лечение помогает предотвратить осложнения.
Ангина Людвига — бактериальная инфекция. Это часто происходит от обычных бактерий, таких как Streptococcus или Staphylococcus . Этот тип целлюлита обычно развивается из-за зубной инфекции.
Другие состояния могут увеличить риск развития стенокардии Людвига, в том числе:
- порезы или другие травмы во рту
- плохая гигиена полости рта
- удаление зуба
Обычно диагностика стенокардии Людвига начинается с физического осмотра.Врач осмотрит шею и голову на предмет покраснения и припухлости. Они также могут использовать визуализацию и тестовые жидкости для подтверждения диагноза.
Врач часто может диагностировать стенокардию Людвига при наличии одного или нескольких из следующих симптомов:
- покраснение или припухлость языка, шеи или головы
- сильное опухание языка
- несоответствие языка
- припухлость на дне рта
Если визуального осмотра недостаточно, врач, скорее всего, назначит МРТ или компьютерную томографию головы и шеи. Это поможет им лучше визуализировать опухоль.
Это поможет им лучше визуализировать опухоль.
Врач также может назначить посев жидкости для проверки наличия бактерий.
Тяжелые, опасные для жизни осложнения могут возникнуть в результате стенокардии Людвига, в том числе:
- блокировка дыхательных путей
- сепсис
- септический шок, который возникает, когда сепсис вызывает опасно низкое кровяное давление и клеточные изменения
Быстрое лечение стенокардии Людвига может обычно предотвращают эти и другие осложнения.
Если отек языка или шеи становится настолько сильным, что блокирует дыхательные пути, человеку требуется немедленная медицинская помощь. Спасатели откроют дыхательные пути для подачи кислорода.
В некоторых случаях бригаде необходимо выполнить экстренную операцию, называемую трахеостомией. Это включает в себя открытие отверстия в шее, чтобы воздух мог поступать в трахею.
Антибиотики являются основным средством лечения стенокардии Людвига. Сначала человек, скорее всего, получит эти препараты внутривенно — через капельницу. Обычно это продолжается до тех пор, пока симптомы не исчезнут. Затем человеку может потребоваться прием пероральных антибиотиков в течение некоторого времени.
Обычно это продолжается до тех пор, пока симптомы не исчезнут. Затем человеку может потребоваться прием пероральных антибиотиков в течение некоторого времени.
Чтобы уменьшить отек, врачу также может потребоваться слить жидкость и гной изо рта человека. Некоторым людям также требуется стоматологическая операция для устранения повреждений.
Профилактика стенокардии Людвига обычно заключается в поддержании чистоты полости рта и регулярном посещении стоматолога.
Ангина Людвига — это редкая кожная инфекция, поражающая дно ротовой полости и шею.
Это может быть опасно для жизни, но при своевременном лечении обычно можно предотвратить серьезные осложнения.
Врач обычно диагностирует стенокардию Людвига с помощью обследования. Типичное лечение включает антибиотики, восстановление зубов или ротовой полости и слив лишней жидкости.
Любому, кто испытывает затруднения с дыханием — симптом этой инфекции, — следует немедленно обратиться за медицинской помощью.
Симптомы и виды тонзиллита
СИМПТОМЫ ТОНЗИЛЛИТА:
Инкубационный период тонзиллита от момента заражения до начала заболевания составляет 2-4 дня.В некоторых случаях это может быть даже быстрее.
Симптомы тонзиллита: лихорадка, утомляемость, головная боль, мышечная боль и особенно боль в горле, ОТЕК МИНОВЕСТНИКОВ и связанная с этим ТРУДНОСТЬ ПРОГЛАТЫВАНИЯ или даже неспособность глотать твердую пищу, хриплый голос, кашель или иногда также боль в ухе. Некоторые другие симптомы могут включать тошноту и рвоту, заложенность носа, увеличенные и болезненные лимфатические узлы и опухшие железы в передней части шеи. Горло и миндалины обычно красноватые, или даже на миндалинах могут появляться белые пятна гноя, которые выглядят как белая пленка или белые пятна.Лихорадка иногда вообще не возникает или появляется раньше, чем боль в горле и трудности с глотанием.
Тонзиллит, особенно если его не лечить, может вызвать осложнения. Большой гнойный тонзиллит может даже привести к риску удушья, связанному с проникновением гнойного воспаления глубже в ткани горла под миндалинами, где образуется так называемый абсцесс (гнойный налет). Абсцесс — это полость, заполненная гноем, и это осложнение сопровождается сильной болью и отеком обычно одной стороны горла и области под челюстью.Отсюда он может распространиться практически везде. В случае этого осложнения необходимо хирургическим путем вскрыть этот гнойный слой и очистить его. Еще одним осложнением, пусть даже и редким, ангины может быть внезапное воспаление почек. Это происходит через 7 — 14 дней после исчезновения симптомов болезни в горле.
Абсцесс — это полость, заполненная гноем, и это осложнение сопровождается сильной болью и отеком обычно одной стороны горла и области под челюстью.Отсюда он может распространиться практически везде. В случае этого осложнения необходимо хирургическим путем вскрыть этот гнойный слой и очистить его. Еще одним осложнением, пусть даже и редким, ангины может быть внезапное воспаление почек. Это происходит через 7 — 14 дней после исчезновения симптомов болезни в горле.
В исключительных случаях может появиться ревматическая лихорадка (аутоиммунное заболевание) — заболевание, поражающее сердце и суставы. Если пациент хочет свести к минимуму риск последствий ангины или повысить вероятность своевременной диагностики, он / она может попросить врача проверить его мочу и кровь после тонзиллита.
ЗАРАЖЕННОСТЬ
Тонзиллит передается от инфицированных людей при кашле и выдыхании маленьких инфицированных капель, которые могут заразить вас, если вы их вдохнете. Также возможно заразиться при контакте с патогенами (частицами, вызывающими заболевание), которые остаются на предметах, которые позже вступают в контакт с нашими телами. (Рот, нос, глаза или другие слизистые оболочки). Симптомы должны появиться через 2-5 часов после контакта с инфекцией.
(Рот, нос, глаза или другие слизистые оболочки). Симптомы должны появиться через 2-5 часов после контакта с инфекцией.
Если инфицированный начинает лечение антибиотиками, он / она должен перестать быть заразным через 24-48 часов.Однако, если не начать лечение, люди могут быть заразными в течение двух недель.
ПРОФИЛАКТИКА
Лучшая профилактика тонзиллита — это здоровое питание, физическая активность, минимизация стресса и, что не менее важно, соблюдение правил личной гигиены. Особенно гигиена полости рта, такая как регулярная чистка зубов, а также использование межзубных зубных щеток и НЕМЕДЛЕННАЯ дезинфекция миндалин и горла во время любой, даже небольшой боли в горле или ощущения «царапания в горле», предпочтительно с помощью естественных но очень эффективный Streptokill.Регулярное мытье рук также предотвращает перенос бактерий или вирусов в окружающую среду.
Также разумно ограничить любые контакты с инфицированными людьми, которые еще не начали лечение.
ВИДЫ ТОНЗИЛЛИТА:
Слово тонзиллит означает вяжущую боль (от латинского angere — вяжущий). Классический тонзиллит — очень частое инфекционное заболевание как у детей, так и у взрослых, которое иногда принимают за грипп.Тонзиллит может быть вызван таким вирусом, как грипп, но всегда приводит к гнойной инфекции миндалин. Если у пациента нет миндалин, говорят о ларингите — воспалении горла.
Что касается причины тонзиллита, мы можем разделить его на тонзиллит БАКТЕРИАЛЬНОГО ПРОИСХОЖДЕНИЯ (чаще всего вызывается стрептококками) или ВИРУСНОГО ПРОИСХОЖДЕНИЯ (вызывается, например, вирусами, такими как эпштейн-Барр, вирус гриппа, простого герпеса и другими) или исключительно МИКОТИЧЕСКОГО ПРОИСХОЖДЕНИЯ, i.е. вызванные микозом — организмы, которые похожи на растения и бактерии, но на самом деле являются плесенью или грибковыми инфекциями.
Наиболее частой причиной классической ангины горла являются бактерии Streptococcus pyogenes, которые выделяют в кровь токсин, ответственный за упомянутые симптомы. Эти симптомы, особенно у детей, включают скарлатину, так называемую скарлатину. В этом случае мы говорим о STREP THROAT.
Эти симптомы, особенно у детей, включают скарлатину, так называемую скарлатину. В этом случае мы говорим о STREP THROAT.
Что касается симптомов и частоты, мы также можем разделить миндалины на три типа — острый тонзиллит, рецидивирующий тонзиллит или хронический тонзиллит.
— ОСТРЫЙ ТОНЗИЛЛИТ: имеет быстрое начало с легко узнаваемыми симптомами, такими как лихорадка, сильная боль в горле, проблемы с глотанием, головная боль, усталость, часто вызывается бактериями стрептококка.
— РЕЦИРУЮЩИЙ ОСТРЫЙ ТОНЗИЛЛИТ: это рецидивирующий тонзиллит, который повторяется несколько раз в год. Сначала тонзиллит хорошо поддается лечению антибиотиками, но затем начинает регулярно возвращаться.
— ХРОНИЧЕСКИЙ ТОНЗИЛЛИТ: имеет изменчивые симптомы, которые длятся более длительный период времени, инфекция не проходит после лечения, и люди все время чувствуют усталость и недомогание.
Хронический тонзиллит очень часто встречается у детей и молодых людей в возрасте до 15 лет. По мере того как мы становимся старше, миндалины уменьшаются в размерах и становятся менее важными, поскольку в организме взрослого человека появляются другие способы борьбы с инфекцией. Вот почему миндалины становятся менее уязвимыми. Другая причина заключается в том, что взрослые люди обычно менее подвержены воздействию патогенов (частиц, вызывающих болезни).
По мере того как мы становимся старше, миндалины уменьшаются в размерах и становятся менее важными, поскольку в организме взрослого человека появляются другие способы борьбы с инфекцией. Вот почему миндалины становятся менее уязвимыми. Другая причина заключается в том, что взрослые люди обычно менее подвержены воздействию патогенов (частиц, вызывающих болезни).
отзывов пользователей азитромицина о тонзиллите / фарингите на Drugs.com
Также известен как: Zithromax, Пакет с дозировкой азитромицина, Z-Pak
Азитромицин имеет средний рейтинг 5.9 из 10 из 62 оценок для лечения тонзиллита / фарингита. 45% пользователей, просмотревших Азитромицин, сообщили о положительном эффекте, а 35% сообщили о отрицательном эффекте.
Фильтр по условию Все состояния Бабезиоз (2) Профилактика бактериального эндокардита (2) Бактериальная инфекция (75) Бартонеллез Бронхит (181) Цервицит (2) Шанкроид, хламидийная инфекция (586) ХОБЛ, Острый (5) Муковисцидоз (1) Гонококковая инфекция, легочная инфекция без осложнений (1) Болезнь Лайма, Migrans Erythema Chronicum (2) Mycobacterium avium-intracellulare, Профилактика Mycobacterium avium-intracellulare, Лечение (2) Микоплазменная пневмония (2) Негонококковый уретрит (1) Профит, пневмония, пневмония, воспаление легких, воспаление легких 36) Синусит (127) Инфекция кожи и структур (1) Инфекция кожи или мягких тканей (7) Профилактика ЗППП (1) Тонзиллит / фарингит (64) Токсоплазмоз, тиф, инфекция верхних дыхательных путей (57)
Сводная оценка азитромицина
5. 9/10 Средний рейтинг
9/10 Средний рейтинг
62 оценок из 64 отзывов пользователей
Сравните все 31 лекарство, используемое для лечения тонзиллита / фарингита.
| 10 | 24% | 15 | |
|---|---|---|---|
| 9 | 10% | 6 | |
| 8 | 11% | 7 | |
| 7 | 5% | 3 | |
| 6 | 8% | 5 | |
| 5 | 5% | 3 | |
| 4 | 2% | 1 | |
| 3 | 8% | 5 | |
| 2 | 2% | 1 | |
| 1 | 26% | 16 |
Часто задаваемые вопросы
Дополнительные вопросы и ответы
Эта информация НЕ предназначена для поддержки какого-либо конкретного лекарства. Хотя эти обзоры могут быть полезны, они не заменяют опыт, знания и суждения практикующих врачей.
Хотя эти обзоры могут быть полезны, они не заменяют опыт, знания и суждения практикующих врачей.
Узнать больше о тонзиллите / фарингите
Центр здоровья Drugs.com
Острая раздавливающая боль, отдающая в челюсть или руку Боль при физической нагрузке, купирующаяся в покое (стенокардия) Иногда систолические шумы митральной регургитации Часто обнаруживается красный флаг ‡ | Нагрузочная визуализация или КТ-ангиография рассматриваются у пациентов с отрицательными или неизменными результатами ЭКГ и без повышения сердечных маркеров при серийном тестировании | |
Внезапная рвущая боль, отдающая в спину У некоторых пациентов наблюдаются обмороки, инсульт или ишемия ног Пульс или АД, которые могут быть неодинаковыми в конечностях | Рентген грудной клетки с результатами, позволяющими предположить диагноз Расширенная компьютерная томография аорты для подтверждения | |
Лихорадка, одышка, утомляемость, боль в груди (при миоперикардите), недавняя вирусная или другая инфекция Иногда обнаружение сердечной недостаточности, перикардита или того и другого | Обычно эхокардиография или МРТ сердца | |
Постоянная или периодическая острая боль, часто усиливающаяся при дыхании, глотании пищи или положении лежа на спине и уменьшающаяся при сидении или наклоне вперед Вздутие яремных вен | Кардиальные маркеры в сыворотке крови (иногда показывают минимальное повышение уровней тропонина и CK-MB при наличии ассоциированного миокардита) Трансторакальная эхокардиография | |
Внезапная сильная боль после рвоты или применения инструментов (например, эзофагогастроскопии или чреспищеводной эхокардиографии) Подкожная крепитация обнаружена при аускультации Несколько выводов «красных флажков» ‡ | Эзофагография с водорастворимым контрастом для подтверждения | |
Боль в эпигастрии или нижней части грудной клетки, которая часто усиливается в положении лежа и облегчается при наклоне вперед Болезненность верхней части живота Часто злоупотребление алкоголем или заболевание желчевыводящих путей в анамнезе | ||
Рецидивирующий дискомфорт в правом подреберье или в эпигастрии после еды (но не физической нагрузки) | УЗИ желчного пузыря | |
Длительная боль с коварным началом, которая может сопровождать или не сопровождать глотание Обычно также затруднено глотание | ||
Рецидивирующая жгучая боль, иррадияющая от эпигастрия к горлу, усиливающаяся при наклоне или лежании и облегчающаяся антацидами | Иногда исследования моторики | |
Рецидивирующий неопределенный дискомфорт в эпигастрии, особенно у пациента, который курит или чрезмерно употребляет алкоголь, который облегчается приемом пищи, антацидами или обоими способами | Иногда тестирование на Helicobacter pylori | |
Часто плевритная боль, одышка, тахикардия Иногда умеренная температура, кровохарканье, шок Более вероятно при наличии факторов риска | Зависит от клинического подозрения (критерии Уэллса) Иногда КТ ангиография легких | |
Значительная одышка, гипотензия, вздутие шейных вен, одностороннее ослабление звуков дыхания и гиперрезонанс на перкуссию Иногда подкожный воздух | ||
Лихорадка, озноб, кашель и гнойная мокрота Часто одышка, тахикардия, признаки уплотнения | ||
Иногда одностороннее ослабленное дыхание, подкожный воздух | Иногда УЗИ или КТ грудной клетки | |
Может иметь предшествующую пневмонию, тромбоэмболию легочной артерии или респираторную вирусную инфекцию Боль при дыхании, кашель Иногда шум трения плевры, в остальном осмотр без особенностей | Обычно клиническая оценка | |
2 Различные виды рака грудной клетки | Переменная, но иногда плевритная боль Иногда хронический кашель, курение в анамнезе, признаки хронического заболевания (похудание, лихорадка), шейная лимфаденопатия | КТ грудной клетки, если результаты рентгенологического исследования наводят на мысль Сканирование костей рассматривается при стойкой очаговой боли в ребрах |
Почти постоянная боль, затрагивающая несколько участков тела, а также грудную клетку Обычно утомляемость и плохой сон | ||
Острая, полосатая боль в грудной клетке с односторонней стороны Классическая линейная, везикулярная сыпь Боль может предшествовать высыпанию на несколько дней | ||
3 Боль в скелетно-мышечной стенке грудной клетки (например, из-за травмы, перенапряжения или реберохондрита) | Часто подсказывается историей Боль обычно постоянная (обычно несколько дней или дольше), усиливающаяся при пассивном и активном движении Рассеянная или очаговая болезненность | |
Открытое рандомизированное сравнение с амоксициллин-клавуланатом 875/125 мг дважды в день в течение 7 дней
Окончательная версия 12 декабря 2006 г.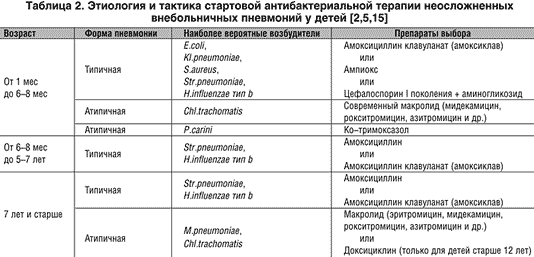 Стр. 10 из 20
Стр. 10 из 20
нарушения: это позволило провести все исследования исследования на основе консервативных намерение лечить
подход.
Примерно 60% пациентов в каждой группе имели патогенные микроорганизмы, выявленные в нашем исследовании. Этот общий показатель
, а также скорость выделения типичных патогенов (30,1% и 26,0% в группах AZM и
AMC соответственно) по сравнению с серологическими доказательствами атипичных организмов (22,1% и 29,0%
соответственно) составляет сопоставимы с зарегистрированными показателями выявления патогенов у амбулаторных пациентов с ВП [2,
9, 16]. В нашем исследовании наиболее частыми возбудителями, выделенными из мокроты, были H.influenzae, H.
,parainfluenzae и S. aureus. Довольно удивительно, что S. pneumoniae была обнаружена только у 4 пациентов
(1,5% всех пациентов или 5,3% пациентов с выявленным типичным патогеном), тогда как Gram-
отрицательных микроорганизмов, редко связанных с ВП, были изолированы у других 13 пациентов. (4,9%, или 17,0%
(4,9%, или 17,0%
пациентов с выявленным типичным возбудителем). Низкая скорость выделения пневмококков может составлять
, связанных с незарегистрированным применением противомикробных препаратов в течение 72 часов до включения в исследование, или с менее чем оптимальной обработкой образца мокроты
в ряде клинических учреждений, что могло помешать восстановлению
требовательных организмов, таких как как пневмококки.Восстановление грамотрицательных микроорганизмов, редко связанных с ВП
, таких как колиформные бактерии и Pseudomonas spp. может быть связано с чрезмерным ростом
контаминантов мокроты из секрета верхних дыхательных путей: эта интерпретация подтверждается сообщениями о
«искоренении» всех этих случаев, кроме двух, в конце терапии, несмотря на фактическое отсутствие активности
на эти организмы с помощью любого исследуемого препарата.
Как и ожидалось, высокий уровень клинического излечения (100%) наблюдался у пациентов с атипичными патогенами
, получавших AZM. Также у пациентов, получавших AMC, показатель клинического излечения атипичных инфекций
Также у пациентов, получавших AMC, показатель клинического излечения атипичных инфекций
был удивительно высоким (37/38, 97,4%). Частично это можно объяснить, учитывая, что 11 из этих
случаев имели смешанные инфекции, и общий ответ можно отнести на счет воздействия AMC на типичный патоген, связанный с
. В остальных случаях, поскольку ожидается, что β-лактам не будет активным
против атипичных патогенов, наиболее вероятным объяснением является то, что результаты серологического исследования (особенно случаи
с отрицательной ПЦР) могли отражать недавнюю, а не текущую острую инфекцию.Интересно, что
таких же высоких показателей клинического излечения у пациентов с серологическими признаками атипичной инфекции были
, о которых сообщалось в других исследованиях с AMC [16, 17].
И схемы АЗМ, и АМС хорошо переносились. Не было существенной разницы в общей частоте нежелательных явлений
–в двух группах лечения. Все пациенты завершили курс лечения AZM
, при этом побочные эффекты привели к прекращению лечения только у 2 пациентов AMC. В целом прекращение исследования
В целом прекращение исследования
из-за побочных эффектов произошло у 5 и 4 пациентов в группах AZM и AMC
соответственно. Наиболее частыми событиями в обеих группах были желудочно-кишечные симптомы
, боль в животе и тошнота в группе AZM (9,6% и 6,6% соответственно), а также тошнота
и рвота в группе AMC (5,3% и 2,3% соответственно).
Общие клинические и бактериологические результаты, достигнутые в нашем исследовании с использованием AZM в суточной дозе
1 г в течение 3 дней, сопоставимы с результатами, полученными в предыдущих исследованиях CAP с использованием 3-дневных режимов AZM
500 мг ежедневно [6, 9, 18].Это указывает на то, что в 3-дневных режимах более высокая суточная доза не дает
существенного преимущества с точки зрения клинической эффективности, причем последняя, вероятно, уже находится на самом высоком достижимом уровне
при обычной дозе. Может ли фармакокинетическое / фармакодинамическое преимущество
, обеспечиваемое более высокой суточной дозой, трансформироваться в клиническую пользу, позволяя достичь аналогичных показателей эффективности
при использовании в виде 2-дневного режима или в виде однократной дозы, остается вероятность того, что
не был рассмотрен.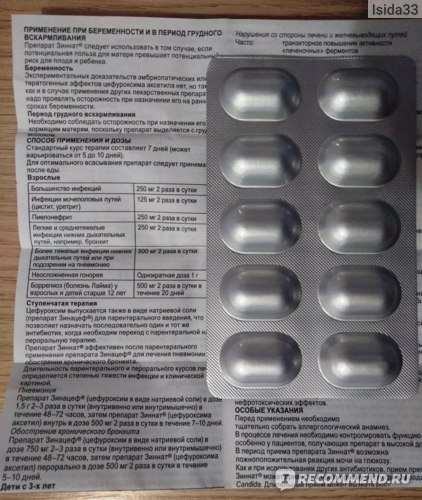

 к. есть и в форме суспензии,
к. есть и в форме суспензии,
 При этих заболеваниях азитромицин бесполезен, а при грибковых инфекциях даже может усугубить тяжесть патологического состояния пациента;
При этих заболеваниях азитромицин бесполезен, а при грибковых инфекциях даже может усугубить тяжесть патологического состояния пациента;

 [19]
[19] 