Лечение астмы у взрослых на первичном уровне
В основе данного руководства для пациентов лежит одобренное в 2014 году эстонское руководство «Лечение астмы у взрослых на первичном уровне» и рассмотренные там темы вместе с рекомендациями. Рекомендации для руководства были составлены на основе анализа литературы, основанной на доказательной медицине, и учитывая потребности в Эстонии и возможности здравоохранения.
Руководство для пациентов помогает справиться с болезнью, выяснить характер тревожного расстройства, разные факторы риска, возможные причины обострения астмы, дает рекомендации по образу жизни и самопомощи, которые помогут облегчить болезнь, объясняет особенность лечения астмы, действие разных групп лекарств, а также важность постоянного лечения. Целью также является обеспечение информированности больного астмой о своем заболевании и по возможности продуктивное сотрудничество с лечащим врачом.
В руководстве для пациентов рассмотрена характер заболевания астма, разные факторы риска, каждодневные проблемы, связанные с заболеванием, возможности лечения и виды лечения, исходя из точки зрения пациента.
Врачу рекомендовано выдать пациенту письменные предписания для лечения астмы, это поможет лучше запомнить схему лечения. Данное руководство хорошо использовать как материал, дающий индивидуальные рекомендации и в качестве письменного источника информации для пациента.
Главные рекомендации
|
Астма – это хроническое воспалительное заболевание дыхательных путей, распространенность которого во всем мире за последние годы сильно выросла (Braman 2006), и при котором время от времени наступают периоды затруднения дыхания из-за сужения нижних дыхательных путей. Сужение дыхательных путей проходит частично или полностью или само по себе или при помощи лечения. Считается, что многие люди на самом деле не знают, что у них астма, и поэтому они не получают должного лечения. В то же время, у большинства больных астмой при помощи лечения можно достичь полного контроля над заболеванием, и таким образом сохранить качество жизни и работоспособность.
Движение воздуха в организме начинается через нос или рот. Если Вы вдыхаете, то воздух движется в легкие через трахею и легочные трубки (бронхи). Бронхи заканчиваются небольшими пузырькообразными образованиями (альвеолами), где происходит обмен кислорода и углекислого газа.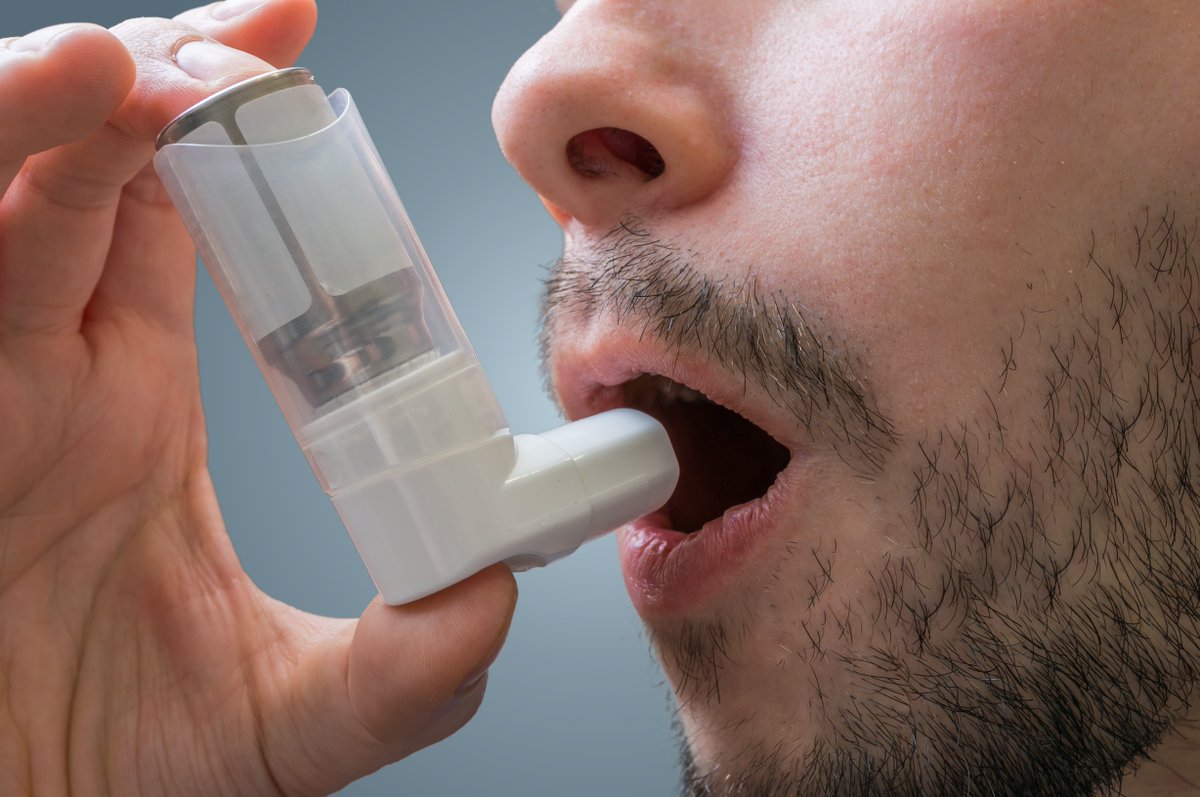
Что происходит в дыхательных путях при астме?
При астме в дыхательных путях происходит воспаление, они раздражены и сужены, и движение воздуха в них затруднено. Это обусловлено астматическим воспалением, что создает в слизистой отек и увеличение выделения слизи. Воспаление слизистой и вызываемое им сужение бронхов является защитной реакцией против разных внешних раздражителей. При астме дыхательные пути более чувствительны чем обычно, и легко реагируют на разные раздражители. Сужение дыхательных путей может быть вызвано, например, раздражающими запахами, холодной погодой, сильным стрессом и контактом с животными или пыльцой.
- чувство удушья
- нехватка воздуха (которая может быть произойти и в ночное время)
- свистящее дыхание и хрипы, особенно в глубоком выдохе
- кашель, который происходят чаще в течение ночи и/или ранним утром
- напряжение или тяжесть в грудной клетке (Систек и др, 2006).

Симптомы астмы могут проявляться в более легкой или тяжелой форме, и длиться от нескольких часов до нескольких дней, если не диагностировать астму и не лечить симптомы. Приступом астмы называется такое состояние, когда все симптомы астмы – нарушение дыхания, свистящее дыхание, кашель, нехватка воздуха и чувство тяжести в груди – развиваются очень быстро. Проявление симптомов (особенно в первый раз) может вызвать чувство страха, неизвестности, беспомощности. Причин запуска приступа астмы может быть несколько: излишняя физическая нагрузка, разные факторы окружающей среды, стресс или контакт с аллергенами.
В Эстонии астмой болеют 5-8% взрослого населения или 70 000-112 000 человек (Merenet al 2005). Заболеваемости астмой у взрослых способствует как генетические (неизменяемые) факторы риска, так и факторы риска окружающей среды (изменяемые). Астма, проявляющаяся во взрослом возрасте, чаще всего возникает у женщин. На заболевание астмой влияют следующие факторы:
На заболевание астмой влияют следующие факторы:
- генетическая предрасположенность, которая больше у тех людей, родс- твенники которых уже болеют/болели астмой, аллергическим насморком и атопическим дерматитом.
- инфекции дыхательных путей, перенесенные в раннем детском возрасте, которые в старшем возрасте могут способствовать возникновению астмы
- контакт с аллергенами, находящимися в окружающей среде, а также с химикатами, используемыми в быту и на работе (Tarlo et al 2008).
- курение и лишний вес (Lim et al 2010).
Важно помнить:
|
Если у Вас появились или были в прошлом эпизоды хрипов и свистящего дыхания, особенно при глубоком выдохе, а также эпизоды затрудненного дыхания (одышки), нехватки воздуха и тяжести в груди, приступов кашля, которые начинаются чаще ночью и/или рано утром, то сообщите о них своему врачу. Расскажите о них и в том случае, если к моменту визита к врачу данные симптомы уже прошли.
Для диагностики астмы врач должен основательно ознакомиться с данными о Вашем здоровье. Врач также должен уточнить, какие заболевания Вы перенесли и есть ли у Вас аллергия. Если на основе анамнеза диагноз астмы все равно останется под вопросом, нужно провести дополнительные обследования.
Врач также должен уточнить, какие заболевания Вы перенесли и есть ли у Вас аллергия. Если на основе анамнеза диагноз астмы все равно останется под вопросом, нужно провести дополнительные обследования.
Для диагностики астмы нет единственного и конкретного способа, и ее нельзя диагностировать только на основании опросника. Обычно врач начинает с прослушивания легких с помощью стетоскопа, что помогает установить, если ли в дыхательных путях воспаление. В случае астмы при прослушивании в легких слышны свисты, хрипы и/или затяжные выдохи. Если при прослушивании не обнаружились вышеперечисленные симптомы, то это еще не значит, что диагноз астмы исключен.
Если врач подозревает у Вас астму, то он может назначить Вам спирографическое обследование. Если спирографическое обследование не показало признаков астмы, но у Вас все присутствуют симптомы астмы, возникающие днем или ночью по неизвестной причине, то Вам назначат пробное лечение или направят к пульмонологу на консультацию.
Спирография является обследованием дыхательных путей, во время которого оценивается объем и скорость передвижения вдыхаемого и выдыхаемого воздуха, а также заполняемость легочных путей. Таким образом мы имеем дело с исследованием легочной функции.
Спирография безболезненна и не наносит какой-либо значительный вред Вашему самочувствию. В некоторых случаях частое сильное вдыхание/ выдыхание может поднять давление в грудной клетке, животе и внутриглазное давление и доставить таким образом неприятные ощущения. Для спирографии есть противопоказания, о которых Вас обязательно проинформируют перед обследованием врач или медсестра. Врач и медсестра дадут Вам точные указания, за чем нужно следить перед приходом на обследование:
- Если Вы используете вспомогательное средство с бронхорасширяющими веществами (бронходилятаторами), или так называемый ингаляторпитчер, то в зависимости от времени действия лекарства врач даст Вам рекомендацию не использовать его от 4 до 24 часов перед обследованием.

- Избегайте физической нагрузки
- Не курите
- Не приходите на обследование с полным желудком, но за два часа перед началом обследования можно немного перекусить.
Проведение спирографического обследования
- До обследования Вас взвесят и измерят, данные будут занесены в компьютер
- При проведении обследования Ваш нос закроют прищепкой, чтобы ис- ключить дыхание через нос и в рот поместят специальный мундштук. Мундштук держат во рту и Вы будете дышать через него в течение всего обследования, спина и шея должны быть прямыми (см. рисунки 1 и 2).
- Сначала врач или медсестра попросит Вас несколько раз вдохнуть и выдохнуть через мундштук в спокойном темпе.
- Далее нужно будет максимально глубоко вдохнуть и затем выдохнуть так быстро как сможете, пока легкие полностью не очистятся. Это может длится несколько секунд. Медсестра расскажет Вам, как долго Вы должны будете дышать в таком темпе.

- Вас могут попросить максимально глубоко вдохнуть и затем выдохнуть как можно дольше, пока легкие не очистятся.
- Такие циклы дыхания проводят обычно несколько раз — по крайней мере три раза, но обычно не больше восьми раз. Если функция легких нарушена, то Вы должны будете принять бронходилятаторы быстрого действия и по прошествии 15 минут будет проведено новое спирографическое обследование.
Спирография измеряет объем и/или скорость движения воздуха, который человек может вдохнуть и выдохнуть. Чаще всего измеряются:
- Количество воздуха, которое Вы можете с силой выдохнуть в течение одной секунды после максимального вдоха. Это называют объёмом форсированного выдоха за 1 секунду (FEV1). Если дыхательные пути в порядке, человек может в течение одной секунды выдохнуть большинство находящегося в легких воздуха.

- Максимальный объем воздуха, который Вы можете с силой выдохнуть после максимального вдоха. Этот объем называют форсированной жизненной ёмкостью легких (FVC).
В результате расчета результатов спирографии вышеприведенные два показателя сравниваются с контрольными показателями. Ваш возраст, рост и пол влияют на объем легких и их учитывают при расчете результатов. Об астме могут сигнализировать то, что отношение FEV1/FVC меньше чем контрольный показатель. Низкие значения говорят о том, что Ваши дыхательные пути сузились, а это типичный признак астмы. Обычно спирографию повторяют еще раз после того, как Вы принимаете расслабляющее дыхание лекарство. Если у Вас астма, то в ходе обследования, проведенного после приема лекарства, будет увеличен максимально выдыхаемый объем воздуха. Если спирографическое обследование не дает результатов, которые бы четко указывали на астму, то врач может назначить Вам пробное лечение ингаляционными глюкокортикоидами.
 Врач оценит эффект пробного лечения по прошествии четырех недель: на астму будут указывать увеличение FEV1 по крайней ере на 200 мл или значительное улучшение клинических симптомов.
Врач оценит эффект пробного лечения по прошествии четырех недель: на астму будут указывать увеличение FEV1 по крайней ере на 200 мл или значительное улучшение клинических симптомов.Может случиться, что Вам противопоказано проведение спирографии. В таком случае в исключительном порядке для диагностики используют PEF- метрию или измерение пиковой скорости экспираторного (выдыхаемого) воздуха, на фоне пробного лечения. Пиковую скорость выдоха измеряют с помощью трех измерений подряд с помощью PEF-метра, из результатов которых берется самое большое значение (Quanjer et al 1997). Во время измерения пациент может стоять или сидеть и его спина и шея должны быть прямыми (McCoy et al 2010). С помощью PEF-метра определяется максимальная скорость выдыхаемого воздуха (см. также главу «Контроль за астмой»).
Если Ваши жалобы и клинические симптомы дают возможность врачу подозревать у Вас астму, но результаты спирографии и пробного лечения не подтверждают диагноза, то врач направит Вас к пульмонологу.

Если Ваш кашель длится дольше, чем восемь недель, то Вам могут сделать и рентгеновское обследование, хотя в общих случаях его не делают для диагностики астмы («Лабораторная диагностика и лечение наиболее частых внебольничных инфекционных заболеваний и диагностические алгоритмы для семейных врачей 2015»).
Для диагностики не нужно определять аллергены («Лечение астмы у взрослых на первичном медицинском уровне», Эстонское руководство для лечения 2014). Если врач все-таки подозревает, что Ваши симптомы астмы вызваны аллергией, то есть имеет место аллергическая астма, то нужно сделать кожные тесты или пробу крови для уточнения возможных аллергенов.
Важно помнить:
|
Для лечения астмы используются разные возможности. Важно знать, что нет одного наилучшего способа лечения, который подходил бы для всех. Заболевание у разных пациентов протекает по-разному, и для того, чтобы лекарство действо- вало, лечение астмы зависит от Ваших персональных потребностей.
Важно знать, что нет одного наилучшего способа лечения, который подходил бы для всех. Заболевание у разных пациентов протекает по-разному, и для того, чтобы лекарство действо- вало, лечение астмы зависит от Ваших персональных потребностей.
Целью лечения является достижение и поддержание хорошего контроля над астмой, а также улучшение качества жизни заболевшего астмой. Этот результат желательно достичь при наименьшей дозе лекарства/лекарств и с наименьшими побочными эффектами.
Астма хорошо контролируется, если:
- Симптомы не появляются в дневное время, или они появляются только кратковременно и не чаще двух дней в неделю
- В ночное время симптомы не появляются, или они появляются не чаще двух эпизодов в месяц
- Астма не ограничивает физическую активность
- Пациент не нуждается в лечении приступов (в быстродействующих бронхо- дилятаторах) или использует эти лекарства не чаще двух раз в неделю.

- Показатели легочных функций остаются в пределах нормы (по крайней мере 80% от показателей за последние пять лет).
- Серьезных обострений больше нет, или они появляются не чаще, чем раз в году.
Если у Вас подозревают астму, или она уже диагностирована, то очень важно, чтобы Вы рассказывали о своем самочувствии врачу. Вместе с врачом Вы найдете план лечения, подходящий Вам наилучшим образом.
До визита к врачу отследите:
- Свое дыхание
- Могут ли некоторые виды деятельности спровоцировать приступ астмы или нарушение дыхания
- Происходят ли у Вас нарушения дыхания на работе, в то время как дома
- Вы чувствуете себя лучше
 Приложение 1 руководства для пациентов).
Приложение 1 руководства для пациентов).
Врач может спросить Вас о том, какие симптомы у Вас присутствуют, когда они начинаются и как часто они случаются. Вас спросят о других данных о здоровье, и могут спросить, есть ли астма у кого-либо из Ваших родственников. Информация о том, были ли у Ваших родственников какие-либо проблемы с дыханием, легочные заболевания или аллергии.
Для врача можно составить список из лекарств, пищевых добавок и витаминов, которые Вы употребляете.
Самым важным раздражителем дыхательных путей является табачный дым. Курение является одним из самых важных рисков, угрожающих Вашему здоровью. Отказ от курения поможет Вам значительно улучшить контроль над астмой.
Важным фактором риска является недостаточность физической активности (Lim et al 2012).
 Соответствующая Вам физическая нагрузка очень реко- мендуется при астме. Регулярные физические тренировки способствуют лучшему усваиванию кислорода, могут улучшить качество жизни и контроль над астмой (Carson et al 2013; Heikkinen et al 2012).
Соответствующая Вам физическая нагрузка очень реко- мендуется при астме. Регулярные физические тренировки способствуют лучшему усваиванию кислорода, могут улучшить качество жизни и контроль над астмой (Carson et al 2013; Heikkinen et al 2012).Для больных астмой не противопоказана вакцинация от гриппа («Лечение астмы у взрослых на первичном уровне», Эстонское руководство по лечению 2014).
|
Важно помнить:
|
Медикаментозное лечение
Целью фармакологического лечения астмы является не только облегчение симптомов, но и достижение необходимого контроля над астмой с как можно меньшими побочными эффектами.
Лечение астмы разделяется на базовое лечение, которое используется регулярно для держания астмы под контролем, и лечение приступов, которое согласно потребностям используется для быстрого облегчения приступов астмы. Для пациентов с легкой эпизодической астмой врачи рекомендуют лечение приступов β2—агонистами короткого действия, для пациентов с постоянной астмой врачи назначают постоянное базовое лечение и при необходимости лечение приступов.
Базовое лечение
В качестве базового лечения используются ингаляционные или вдыхаемые лекарства, целью которых является как облегчение симптомов, так и профи- лактика обострений астмы и сохранение легочной функции. Обычно лечение начинают с вдыхаемых глюкокортикостероидов или гормонального лечения. У этих лекарств есть противовоспалительное действие, они уменьшают отек и раздражение на стенках нижних дыхательных путей, облегчая таким образом проблемы с дыханием.
Обычно лечение начинают с вдыхаемых глюкокортикостероидов или гормонального лечения. У этих лекарств есть противовоспалительное действие, они уменьшают отек и раздражение на стенках нижних дыхательных путей, облегчая таким образом проблемы с дыханием.
В базовом лечении используют поэтапный подход: начинают с приема дозы лекарств самого низкого уровня, по возможности с лекарств первичного выбора. Если лекарства первичного выбора не могут справиться с контролем над астмой, то врач выписывает дозу лекарства следующего уровня базового лечения. Если астму удается контролировать по крайней мере три месяца, то врач может вернуть дозу лекарства на прежний уровень. Врач регулярно отслеживает действие лекарств и при необходимости может изменить дозу лекарств. Если одно лекарство не дает нужного эффекта контроля над астмой, то врач может посоветовать дополнительно другое лекарство. Обычно для этого используют β2 –агонисты длительного действия. Можно использовать два разных ингалятора, но удобнее, если два лекарства скомбинированы в одном ингаляторе.
Можно использовать два разных ингалятора, но удобнее, если два лекарства скомбинированы в одном ингаляторе.
β2–агонисты длительного действия (бронходилятаторы) помогают открыть дыхательные пути, облегчая дыхание. Препараты, расслабляющие бронхи, помогают избежать одышку и свистящее дыхание. Данные лекарства не помогают при обострении астмы.
Существует также группа реже используемых лекарств, которые можно принимать через рот в виде таблеток.
Если в течение одного месяца использования базового лечения желаемый результат не был достигнут, то врач должен оценить прежде всего Вашу технику ингаляции и то, насколько Вы придерживаетесь плана лечения и рекомендуемого образа жизни. При необходимости схему лечения меняют – например, дозы лекарства, сами лекарства или частоту их приема. Если надлежащий контроль над астмой держался по крайней мере три месяца, врач может порекомендовать уменьшение базового лечения. Если же контроль не достигается и комбинацией двух лекарств в увеличенных дозах, то семейный врач направит Вас на консультацию к пульмонологу.
Лечение приступов
Лечение приступов бронходилятаторами эффективно помогает облегчить уже имеющиеся симптомы астмы, но данные лекарства против приступов не помогают предупреждать обострения астмы.
β2–агонисты короткого действия, которые называют также бронхо- дилятаторами быстрого действия, помогают облегчить симптомы астмы. Они расслабляют мышцы в стенках дыхательных путей, помогают открыть дыхательные пути и облегчают дыхание. Таким образом, снижается напряжение в грудной клетке, связанное с астмой, свистящее дыхание и кашель. Их действие краткосрочно и иногда, в случае обострения симптомов, их нужно использовать повторно. Попросите врача записать для Вас, какое точное максимальное количество доз за какое время можно использовать без опасности для здоровья. В случае обострения астмы используются таблетки глюкокортикостероидов. Схему лечения назначает Вам лечащий врач. Кроме таблеток нужно продолжать постоянный прием ингаляционного препарата из базового лечения.
Кроме таблеток нужно продолжать постоянный прием ингаляционного препарата из базового лечения.
До начала лечения астмы врач должен оценить степень тяжести астмы. От этого зависит доза лекарства и частота его применения. Далее Вам необходимо вместе с врачом и медсестрой найти подходящий ингалятор и выучить ингаляционную технику. Ингаляторы удобны в использовании, их легко носить с собой и с ними легко иметь дело.
В случае фармокологического лечения очень важна ингаляционная техника, лечащий врач или медсестра познакомят Вас с нею. Также очень важен выбор подходящего для Вас ингаляционного средства.
Существует несколько видов ингаляторов, поэтому очень важно при получении первого лекарства или при его смене выучить новую технику. Лучшим способом является наглядная проба, которую можно провести, например, во время приема семейной медсестры.
Правильной ингаляционной технике обучает семейный врач или медсестра
Используются как порошковые ингаляторы, так и ингаляторы с дозатором.
 Лекарства, используемые как в ингаляторах с дозаторами, так и в порошковых ингаляторах, действуют одинаково. Примеры разных ингаляторов приведены в Приложении 2 данного руководства для пациентов.
Лекарства, используемые как в ингаляторах с дозаторами, так и в порошковых ингаляторах, действуют одинаково. Примеры разных ингаляторов приведены в Приложении 2 данного руководства для пациентов.NB! К сожалению многие пациенты с астмой используют ингалятор не- правильно. В случае неправильного использования ингалятора от лекарства пользы не будет.
1. Ингаляторы с дозаторами
Из данных ингаляторов лекарства освобождается при нажатии канистры и непосредственном вдохе (см. Приложение 2 руководства для пациентов).
Ингаляторы с дозаторами используются как для лечения приступов, так и в приеме базовых лекарств.
- Удалите крышку с ингалятора.
- Встряхните ингалятор.
- Держите ингалятор вертикально, безымянный палец поможет Вам освободить лекарство из ингалятора.
- Держите мундштук ингалятора возле рта и глубоко выдыхайте.

- Поместите мундштук в рот, крепко захватив его губами, поднимите подбородок слегка вверх. В то же время, когда Вы глубоко и равномерно вдыхаете, нажмите канистру, чтобы освободить дозу лекарства.
- Вдохните долго и глубоко, чтобы лекарство поступило глубоко в легкие.
- Удалите мундштук изо рта, закройте рот и задержите на 10 секунд дыхание.
- Выдыхайте через нос и при необходимости повторите процедуру.
- После ингаляции лекарства прополоскайте рот.
- Избегайте попадания лекарства в глаз.
Если Вы прочитали руководство по технике, попробуйте использовать лекарство самостоятельно на глазах у врача или медсестры. Первый раз используя лекарство дома, делайте это перед зеркалом.
Если у Вас возникли вопросы по поводу использования лекарства, то обязательно задайте их врачу или медсестре, поскольку правильный прием лекарства поможет Вам держать контроль над астмой.
Если использование ингалятора осложнено или Вы не можете его использовать из-за состояния своего здоровья, то обязательно проинформируйте об этом своего врача, который назначит подходящий Вам вид лечения.
Чистка ингалятора
Ингалятор нужно очищать по крайней мере раз в неделю. Это нужно для того, чтобы лекарство не закупоривало сеточки мундштука ингалятора.
Промежуточный резервуар для использования лекарства
Промежуточный резервуар (или спейсер) является ёмкостью, в которой собирается лекарство и позволяет Вам медленно и глубоко вдыхать лекарство один или два раза. Промежуточный резервуар уменьшает вероятность оседания лекарства на язык или на слизистую рта, и помогает большему количеству лекарства попасть в легкие. Промежуточный резервуар подходит для тех, кому трудно одновременно проводить вдох и впрыскивание лекарства.
Несмотря на то, что остаток лекарства, остающийся в промежуточном резервуаре, безвреден, его все-таки нужно регулярно промывать после каждой 1-2 недель. Самым простым способом является промывание теплой водой. После промывания резервуар нужно просушить на воздухе, ни в коем случае не протирая его полотенцем.
Самым простым способом является промывание теплой водой. После промывания резервуар нужно просушить на воздухе, ни в коем случае не протирая его полотенцем.
Порошковые ингаляторы содержат дозы лекарства в виде мелкого порошка, который при вдохе поступает в легкие. При использовании порошкового ингалятора не нужно одновременно вдыхать и освобождать лекарство, но вход должен быть более интенсивным. Таким образом порошковый ингалятор может не подходить для пожилых пациентов или людям, у которых ослаблена работа нервов или мышц.
Порошковые ингаляторы (см. Приложение 2 руководства для лечения) также используются как в лечении приступов, так и в качестве базового лечения, в зависимости от лекарства, которое в них содержится.
Преимущественно используется 2 типа порошковых ингаляторов:
- Ингаляторы с несколькими дозами, которые включают в себя до 200 доз.
- Ингаляторы в одной дозой — при их использовании перед каждым использованием необходимо заменить капсулу с лекарством.
 Нужно помнить, что капсулы нельзя глотать! Лекарство действует только при вдыхании!
Нужно помнить, что капсулы нельзя глотать! Лекарство действует только при вдыхании!
Использование порошкового ингалятора зависит от конкретного типа и марки производства. Далее приведены общие принципы использования таких ингаляторов. При приеме назначенных Вам лекарств очень важно, чтобы Вы прочитали информационный листок и проконсультировались бы по поводу приема со своим врачом или медсестрой.
Как использовать порошковый ингалятор?
- Удалите пробку ингалятора и освободите дозу лекарства.Если у Вас ингалятор, к которому нужно присоединить капсулу, действуйте соответственно инструкции
- Держа мундштук в стороне, глубоко выдохните (не в мундштук).
- Поместите передние зубы вокруг мундштука и плотно сомкните губы вокруг него.
- Быстро, интенсивно и глубоко вдохните через рот в течение 2-3 секунд.
- Удалите мундштук ингалятора изо рта. Задержите дыхание еще на 2-19 секунды.

- Медленно и спокойно выдхните через нос.
Будьте осторожны при очистке порошкового ингалятора. Большую часть порошковых ингаляторов нельзя мыть ни водой, ни мылом. Мундштук можно чистить только сухой тканью.
Обязательно проинформируйте своего врача о других своих заболеваниях (например, повышенное кровяное давление, диабет и др.), так как от этого может зависеть назначенное Вам лечение.
В случае сердечно-сосудистых заболеваний используются лекарства, которые не подходят для больных астмой. Обязательно дайте знать своему врачу обо всех лекарствах, которые Вы принимаете, в том числе и о болеутоляющих. В редких случаях у некоторых пациентов может быть аллергия на аспирин. В таком случае в качестве болеутоляющего можно использовать только парацетомол.
Важно помнить:
|
При астме очень важно ежедневное самостоятельное отслеживание своего самочувствия. Одним из способов является уже упомянутый тест контроля за астмой, а также PEF- метрия. PEF-метр представляет из себя прибор, с помощью которого оценивается максимальная скорость выдоха. С помощью него можно оценить движение воздуха в дыхательных путях и силу мышц, обеспечивающих это действие. В основном на приборе стоит шкала литр/в минуту (l/min).
PEF-метрия не заменяет спирографических обследований у врача. PEF- метр – это небольшой, умещающийся в руках прибор, преимуществом которого является то, что с ним можно быстро провести обследование, и его результаты легко интерпретировать.
 Информацию о контрольных значениях нормы, соответствующие Вам, можно получить у врача.
Информацию о контрольных значениях нормы, соответствующие Вам, можно получить у врача.Как использовать PEF- метр?
• тест нужно проводить стоя, при этом следите, чтобы шея и спина были бы прямыми
• убедитесь, чтобы прибор показывал ноль
• перед началом теста глубоко вдохните
• поместите мундштук прибора в рот и плотно сомкните губы вокруг него
• выдохните в мундштук с максимальной скоростью и силой.
• запишите полученное показание прибора (литр/в минуту)
• повторите тест еще два раза
• в итоге запишите самый максимальный показатель из проведенных трех тестов
• самый большой показатель означает максимальную скорость движения воздуха
• сохраняйте результаты тестов, проведенных в разное время, чтобы при необходимости их можно было бы показать врачу
Для того чтобы держать астму под контролем, нужно строго придерживаться плану лечения. Главные симптомы того, что астма не находится под контролем:
• Вы просыпаетесь ночью из-за приступов астмы
• Вы используете в больших количествах бронходилятаторы
• физическая активность уменьшилась
Врач оценивает состояние астмы с помощью спирографического обследования, которое проводится по необходимости, но в случае постоянной (персистирующей) астмы средней и тяжелой степени тяжести не менее двух раз в год.
Попросите у своего врача письменный план лечения и обсудите с ним, какая схема лечения лучше всего Вам подходит.
|
Важно помнить:
|
Приступ астмы – это резкое ухудшение состояния. Причиной возникновения приступа может быть несколько: излишняя физическая нагрузка, разные факторы окружающей среды, стресс и контакт с аллергенами. Во время приступа астмы дыхательные пути воспаляются, они сужены и повышается выделение слизи. Все это может быть причиной проблем с дыханием, возникновения свистящего дыхания, кашля, нехватки воздуха, и чувства тяжести в груди. Проявление симптомов может спровоцировать чувство страха, неизвестности, беспомощности.
Во время приступа астмы дыхательные пути воспаляются, они сужены и повышается выделение слизи. Все это может быть причиной проблем с дыханием, возникновения свистящего дыхания, кашля, нехватки воздуха, и чувства тяжести в груди. Проявление симптомов может спровоцировать чувство страха, неизвестности, беспомощности.
Симптомы, которые могут проявиться при приступе астмы:
- тяжелое свистящее дыхание как во время вдоха, так и выдоха
- непрекращающийся кашель
- учащенное дыхание
- чувство напряжения и боль в груди
- сокращения мышц шеи и груди
- трудности с речью
- возникновение чувства тревоги или паники
- бледность, потливость
- посинение губ
Легкие приступы астмы случаются с большой частотой и обычно продолжаются от нескольких минут до нескольких часов.
При возникновении тяжелого приступа астмы иногда нужно немедленное медицинское вмешательство.
 Поэтому важно знать, какие симптомы можно считать легкими, и какие нет – такое распознание в нужный момент поможет Вам держать ситуацию под контролем. Попросите у Вашего врача письменный список симптомов обострения. Также попросите его записать для Вас дозы лекарств и количество приемов. Если несмотря на домашнее лечение приступа ситуация все равно ухудшается, нужно вызвать скорую помощь в течение последующего часа.
Поэтому важно знать, какие симптомы можно считать легкими, и какие нет – такое распознание в нужный момент поможет Вам держать ситуацию под контролем. Попросите у Вашего врача письменный список симптомов обострения. Также попросите его записать для Вас дозы лекарств и количество приемов. Если несмотря на домашнее лечение приступа ситуация все равно ухудшается, нужно вызвать скорую помощь в течение последующего часа.Для получения рекомендаций Вы можете связаться с круглосуточной информационной службой семейных врачей по короткому телефонному номеру 1220* или же по телефону (+372) 6346 630. B случае потребности получения скорой помощи по телефону экстренной помощи 112. Если Ваше состояние ухудшается, обратитесь напрямую в отделение неотложной помощи больницы.

Если при возникновении/во время протекания приступа астмы Вы не приняли сразу лекарства против приступа, Ваше дыхание станет затрудненным. Если Вы используете во время приступа астмы PEF-метр, чтобы проконтролировать свою максимальную скорость выдоха, то скорее всего его показатель будет самым меньшим из все Ваших лучших результатов. Это тоже поможет подтвердить ухудшение состояния.
Если Вы не получите лечения, достаточного для облегчения приступа астмы, то может случится, что Ваша речь будет затруднена или вовсе невозможна. Причиной этого является снижение уровня кислорода в крови, которое вызывает изменение цвета кожи и губ – они становятся посиневшими. В такой ситуации Вы должны как можно быстрее найти помощь.
Важно помнить:
|
Жизнь больного астмой не должна отличаться от жизни людей, не страдающих данным заболеванием. Вы чувствуете свое тело лучше, чем кто-либо другой, поэтому Вы сможете сами сделать многое для улучшения своего самочувствия. Важно строго придерживаться плану лечения и избегать факторов, вызывающих приступ астмы. Каждый человек индивидуален, и то же правило действует для симптомов, которые проявляются у разных людей по-разному. Самым важным является наблюдение за окружающей средой. Контакт с аллергенами (возбудителями аллергии), химикатами или другими возбудителями могут быть причиной возникновения астмы.
Важно строго придерживаться плану лечения и избегать факторов, вызывающих приступ астмы. Каждый человек индивидуален, и то же правило действует для симптомов, которые проявляются у разных людей по-разному. Самым важным является наблюдение за окружающей средой. Контакт с аллергенами (возбудителями аллергии), химикатами или другими возбудителями могут быть причиной возникновения астмы.
Кроме этого дыхательные пути могут раздражать сильные запахи (например краски или домашняя химия). Приступ астмы могут вызвать и сильные эмоциональные переживания как смех, плач или, наоборот, стресс, некоторые лекарства. Нужно знать, какие лекарства Вы принимали раньше и как они на Вас влияли. Следите за тем, чем Вы питаетесь. Если некоторые продукты вызывают у Вас аллергию, то от них нужно отказаться. Течение астмы можно зависеть от других сопутствующих заболеваний. Например, обратный заброс содержимого желудка в пищевод (болезнь гастроэзофагального рефлюкса) может быть причиной изжоги, и вызвать симптомы астмы, особенно ночью.
Рекомендуется вести дневник наблюдения за самочувствием, куда нужно отметить информацию о каждодневной деятельности (например, о составе еды, сколько двигались, были ли изменения в самочувствии в связи со сменой окружающей среды, напряженные ситуации и т.д.), для того, чтобы отследить, в ответ на какой фактор обостряет приступ астмы, и что помогает держать приступ астмы под контролем.
Ниже приведены главные раздражители и аллергены, контакт с которыми надо избегать. Эти раздражители могут вызвать изменение самочувствия и спровоцировать возникновение приступа астмы.
• Холодный воздух
В случае контакта с очень холодным воздухом, дыхательные пути могут раздражаться, что в свою очередь может вызвать приступ астмы. Если Вы находитесь в зимнее время на улице, закройте шарфом рот и нос.
• Тренировка
Вы не должны избегать тренировок, если у Вас диагностирована астма. Обсудите со своим врачом и найдите наиболее подходящий для Вас план тренировок. До тренировки важно немного разогреться и после тренировки немного «остыть». Избегайте тренировок на холодном воздухе или во время цветения. Также избегайте тренировок, если Ваша астма находится не под контролем.
Обсудите со своим врачом и найдите наиболее подходящий для Вас план тренировок. До тренировки важно немного разогреться и после тренировки немного «остыть». Избегайте тренировок на холодном воздухе или во время цветения. Также избегайте тренировок, если Ваша астма находится не под контролем.
• Инфекционные заболевания
Легочные инфекции – такие как бронхит или воспаление легких – могут быть опасны для больного астмой. Увеличенное количество слизи и воспаление в дыхательных путях создают трудности с дыханием.
Если у Вас астма, то Вы можете вакцинировать себя от гриппа – обсудите эту тему с Вашим врачом.
• Цветочная пыльца
Цветочная пыльца в большинстве своем является основным аллергеном, которые вызывает у многих людей как аллергические реакции, так и обострение аллергической астмы.
• Лишний вес
Астма больше всего распространена среди людей с лишним весом – как у взрослых, так и детей.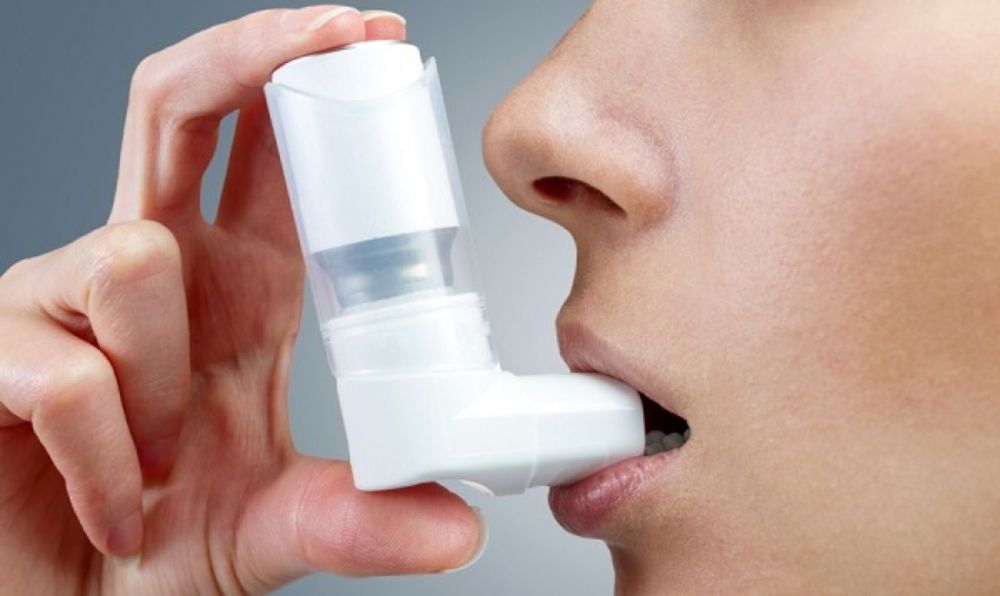 У детей, которые соприкасаются с пассивным курением, присутствует больший риск заболеть астмой. У подростков, которые курят, также увеличен риск заболеть астмой. У взрослых, у которых на работе и дома есть контакт с табачным дымом, риск заболеть астмой больше на 40-60%, чем у тех, кто не соприкасается с дымом. Если у Вас диагностирована астма, то курение Вам противопоказано. Также никто не должен курить в помещениях, где Вы пребываете. На улице старайтесь избегать мест, где курение разрешено и может быть запах табака.
У детей, которые соприкасаются с пассивным курением, присутствует больший риск заболеть астмой. У подростков, которые курят, также увеличен риск заболеть астмой. У взрослых, у которых на работе и дома есть контакт с табачным дымом, риск заболеть астмой больше на 40-60%, чем у тех, кто не соприкасается с дымом. Если у Вас диагностирована астма, то курение Вам противопоказано. Также никто не должен курить в помещениях, где Вы пребываете. На улице старайтесь избегать мест, где курение разрешено и может быть запах табака.
• Плесневые грибки во внутренних помещениях
Плесень обычно возникает во влажных помещениях. Вдыхание спор грибков может вызвать аллергические реакции. Держите свою ванную комнату, кухню и подвал чистыми и сухими
• Тараканы
Тараканы и их выделения могут быть причиной аллергических реакций у многих людей. Тараканов привлекают остатки еды, мусор и сухие продукты.
 Не держите мусор в открытом виде.
Не держите мусор в открытом виде.• Перхоть домашних животных
Перхоть домашних животных происходит из кожи, шерсти и перьев. Перхоть выделяют большинство домашних животных – собаки, кошки, птицы и грызуны. Если у Вас диагностирована астма, то не рекомендуется заводить домашних животных. Если у Вас уже есть домашнее животное, то его нельзя держать в спальне. Домашнее животное нужно регулярно мыть.
Важно помнить:
|
Тест контроля над астмой (Asthma Control Test — ACT) поможет Вам оценить то, как Вы контролируете заболевание. Выберите подходящий ответ на каждый вопрос и запишите численное значение (от одного до пяти) в квадратную ячейку, расположенную справа.
Для получения результата сложите все значения ответов.
1 вопрос
Насколько часто в последние 4 недели астма мешала Вашей деятельности на работе, учебе, или дома?
| Все время | Очень часто | Иногда | Редко | Никогда | Баллы |
| 1 | 2 | 3 | 4 | 5 |
2 вопрос
Как часто за последние 4 недели Вы отмечали у себя нехватку воздуха?
| Чаще, чем раз в день | Раз в день | От 3 до 6 раз в неделю | Один или два раза в неделю | Ни разу | Баллы |
| 1 | 2 | 3 | 4 | 5 |
3 вопрос
Как часто за последние 4 недели Вы просыпались ночью или раньше, чем обычно, из-за симптомов астмы (свистящего дыхания, кашля, нехватку воздуха, стеснения в груди или боли в груди)?
| 4 и более ночей в неделю | 2 или 3 ночи в неделю | Один раз в неделю | Один или два раза за последние 4 недели | Ни разу | Баллы |
| 1 | 2 | 3 | 4 | 5 |
4 вопрос
Как часто за последние 4 недели Вы использовали свой ингалятор (например с сальбутамолом)?
| 3 раза в день или чаще | 1 или 2 раза в день | 2 или 3 раза в неделю | Один раз в неделю или реже | Ни разу | Баллы |
| 1 | 2 | 3 | 4 | 5 |
5 вопрос
Как бы Вы оценили, насколько Вам удавалось контролировать астму за последние 4 недели?
| Совсем не удавалось контролировать | Редко удавалось контролировать | В некоторой степени удавалось контролировать | Хорошо удавалось контролировать | Полностью удавалось контролировать | Баллы |
| 1 | 2 | 3 | 4 | 5 |
ИТОГО:
. ……………………. ……………………. |
Объяснение результатов
| 25 баллов – Поздравляем с прекрасным результатом! | от 20 до 24 – Удовлетворительный результат | менее 20 – Плохой результат |
| Вы полностью контролировали астму за последние 4 недели. У Вас не было симптомов астмы и связанных с ней ограничений. Если Ваше состояние ухудшится, проконсультируйтесь с врачом или медсестрой. |
Возможно, что за последние 4 недели Вы хорошо контролировали астму, но не полностью. Ваш врач или медсестра могут помочь вам добиться полного контроля над астмой. |
Возможно, что за последние 4 недели Вам не удавалось контролировать астму. Ваш врач и медсестра могут посоветовать Вам, какие план действий нужно принять, чтобы добиться улучшения контроля над астмой.  |
Просмотрите результаты теста вместе с Вашим семейным врачом или медсестрой.
Braman, S. S. 2006. The global burden of asthma. Chest, 130, 4s–12s.
Carson, K. V., Chandratilleke, M. G., Picot, J., Brinn, M. P., Esterman, A. J. & Smith, B. J. 2013. Physical training for asthma. Cochrane Database Syst Rev, 9, Cd001116
Heikkinen, S. A., Quansah, R., Jaakkola, J. J. & Jaakkola, M. S. 2012. Effects of regular exercise on adult asthma. Eur J Epidemiol, 27, 397–407.
Jia, C. E., Zhang, H. P., LV, Y., Liang, R., Jiang, Y. Q., Powell, H., Fu, J. J., Wang, L., Gibson, P. G. & Wang, G. 2013. The Asthma Control Test and Asthma Control Questionnaire for assessing asthma control: Systematic review and meta-analy- sis. J Allergy Clin Immunol, 131, 695–703.
Lim, S. S., Vos, T., Flaxman, A. D., Danaei, G., Shibuya, K., Adair-Rohani, H., et al. 2012. A comparative risk assessment of burden of disease and injury at- tributable to 67 risk factors and risk factor clusters in 21 regions, 1990–2010: a systematic analysis for the Global Burden of Disease Study 2010. Lancet, 380, 2224–60.
Meren, M., Raukas-Kivioja, A., Jannus-Pruljan, L., Loit, H. M., Ronmark, E. & Lundback, B. 2005. Low prevalence of asthma in westernizing countries-myth or reality? Prevalence of asthma in Estonia – a report from the “FinEsS” study. J Asthma, 42, 357–65
McCoy, E. K., Thomas, J. L., Sowell, R. S., George, C., Finch, C. K., Tolley, E. A.
& SELF, T. H. 2010. An evaluation of peak expiratory flow monitoring: a compa- rison of sitting versus standing measurements. J Am Board Fam Med, 23, 166–70.
Quanjer, P. H.,.Stanojevitc S, Cole TJ, Baur X, Hall GL, Culver BH, et al Mul- ti-ethnic reference values for spirometry for the 3–95-yr age range: the globaal lung function 2012 equations. Eur Respir J. 2012; 40 (6):1324–43.
H.,.Stanojevitc S, Cole TJ, Baur X, Hall GL, Culver BH, et al Mul- ti-ethnic reference values for spirometry for the 3–95-yr age range: the globaal lung function 2012 equations. Eur Respir J. 2012; 40 (6):1324–43.
Sagedasemate haiglaväliste infektsioonhaiguste laboratoorse diagnostika ja ravi ja diagnostika algoritmid perearstidele 2005
Sistek, D., Wickens, K., Amstrong, R., D’souza, W., Town, I. & Crane, J. 2006. Predictive value of respiratory symptoms and bronchial hyperresponsiveness to diagnose asthma in New Zealand. Respir Med, 100, 2107–11.
Tarlo, S. M., Balmes, J., Balkissoon, R., Beach, J., Beckett, W., Bernstein, D., Blanc, P. D., Brooks, S. M., Cowl, C. T., Daroowalla, F., Harber, P., Lemiere, C., Liss, G. M., Pacheco, K. A., Redlich, C. A., Rowe, B. & Heitzer, J. 2008. Diagnosis and management of work-related asthma: American College Of Chest Physicians Consensus Statement. Chest, 134, 1s–41s.
Täiskasvanute astma käsitlus esmatasandil RJ_J/3.1–2014. Eesti ravijuhend.
Лечение астмы у взрослых на первичном уровне
В основе данного руководства для пациентов лежит одобренное в 2014 году эстонское руководство «Лечение астмы у взрослых на первичном уровне» и рассмотренные там темы вместе с рекомендациями. Рекомендации для руководства были составлены на основе анализа литературы, основанной на доказательной медицине, и учитывая потребности в Эстонии и возможности здравоохранения.
Руководство для пациентов помогает справиться с болезнью, выяснить характер тревожного расстройства, разные факторы риска, возможные причины обострения астмы, дает рекомендации по образу жизни и самопомощи, которые помогут облегчить болезнь, объясняет особенность лечения астмы, действие разных групп лекарств, а также важность постоянного лечения. Целью также является обеспечение информированности больного астмой о своем заболевании и по возможности продуктивное сотрудничество с лечащим врачом.
В руководстве для пациентов рассмотрена характер заболевания астма, разные факторы риска, каждодневные проблемы, связанные с заболеванием, возможности лечения и виды лечения, исходя из точки зрения пациента. В составлении руководства по лечению участвовали как представители семейных врачей и врачей-пульмонологов, которые каждый день занимаются диагностикой астмы, консультированием больных астмой и их лечением, так и представители больных астмой, которые внесли в руководства поправки с точки зрения пациентов.
Врачу рекомендовано выдать пациенту письменные предписания для лечения астмы, это поможет лучше запомнить схему лечения. Данное руководство хорошо использовать как материал, дающий индивидуальные рекомендации и в качестве письменного источника информации для пациента.
Главные рекомендации
|
Астма – это хроническое воспалительное заболевание дыхательных путей, распространенность которого во всем мире за последние годы сильно выросла (Braman 2006), и при котором время от времени наступают периоды затруднения дыхания из-за сужения нижних дыхательных путей. Сужение дыхательных путей проходит частично или полностью или само по себе или при помощи лечения. Считается, что многие люди на самом деле не знают, что у них астма, и поэтому они не получают должного лечения. В то же время, у большинства больных астмой при помощи лечения можно достичь полного контроля над заболеванием, и таким образом сохранить качество жизни и работоспособность.
Движение воздуха в организме начинается через нос или рот. Если Вы вдыхаете, то воздух движется в легкие через трахею и легочные трубки (бронхи). Бронхи заканчиваются небольшими пузырькообразными образованиями (альвеолами), где происходит обмен кислорода и углекислого газа. Из альвеол кислород всасывается в кровь, а углекислый газ, образующийся в организме, переходит из крови в альвеолы. При выходе воздух вместе с углекислым газом выводится из легких. В норме при дыхании все дыхательные пути открыты и воздух движется по ним свободно и беспрепятственно.
При астме в дыхательных путях происходит воспаление, они раздражены и сужены, и движение воздуха в них затруднено. Это обусловлено астматическим воспалением, что создает в слизистой отек и увеличение выделения слизи. Воспаление слизистой и вызываемое им сужение бронхов является защитной реакцией против разных внешних раздражителей. При астме дыхательные пути более чувствительны чем обычно, и легко реагируют на разные раздражители. Сужение дыхательных путей может быть вызвано, например, раздражающими запахами, холодной погодой, сильным стрессом и контактом с животными или пыльцой.
При астме дыхательные пути более чувствительны чем обычно, и легко реагируют на разные раздражители. Сужение дыхательных путей может быть вызвано, например, раздражающими запахами, холодной погодой, сильным стрессом и контактом с животными или пыльцой.
- чувство удушья
- нехватка воздуха (которая может быть произойти и в ночное время)
- свистящее дыхание и хрипы, особенно в глубоком выдохе
- кашель, который происходят чаще в течение ночи и/или ранним утром
- напряжение или тяжесть в грудной клетке (Систек и др, 2006).
Симптомы астмы могут проявляться в более легкой или тяжелой форме, и длиться от нескольких часов до нескольких дней, если не диагностировать астму и не лечить симптомы. Приступом астмы называется такое состояние, когда все симптомы астмы – нарушение дыхания, свистящее дыхание, кашель, нехватка воздуха и чувство тяжести в груди – развиваются очень быстро. Проявление симптомов (особенно в первый раз) может вызвать чувство страха, неизвестности, беспомощности. Причин запуска приступа астмы может быть несколько: излишняя физическая нагрузка, разные факторы окружающей среды, стресс или контакт с аллергенами.
Проявление симптомов (особенно в первый раз) может вызвать чувство страха, неизвестности, беспомощности. Причин запуска приступа астмы может быть несколько: излишняя физическая нагрузка, разные факторы окружающей среды, стресс или контакт с аллергенами.
В Эстонии астмой болеют 5-8% взрослого населения или 70 000-112 000 человек (Merenet al 2005). Заболеваемости астмой у взрослых способствует как генетические (неизменяемые) факторы риска, так и факторы риска окружающей среды (изменяемые). Астма, проявляющаяся во взрослом возрасте, чаще всего возникает у женщин. На заболевание астмой влияют следующие факторы:
- генетическая предрасположенность, которая больше у тех людей, родс- твенники которых уже болеют/болели астмой, аллергическим насморком и атопическим дерматитом.
- инфекции дыхательных путей, перенесенные в раннем детском возрасте, которые в старшем возрасте могут способствовать возникновению астмы
- контакт с аллергенами, находящимися в окружающей среде, а также с химикатами, используемыми в быту и на работе (Tarlo et al 2008).

- курение и лишний вес (Lim et al 2010).
Важно помнить:
|
Если у Вас появились или были в прошлом эпизоды хрипов и свистящего дыхания, особенно при глубоком выдохе, а также эпизоды затрудненного дыхания (одышки), нехватки воздуха и тяжести в груди, приступов кашля, которые начинаются чаще ночью и/или рано утром, то сообщите о них своему врачу. Расскажите о них и в том случае, если к моменту визита к врачу данные симптомы уже прошли.
Расскажите о них и в том случае, если к моменту визита к врачу данные симптомы уже прошли.
Для диагностики астмы врач должен основательно ознакомиться с данными о Вашем здоровье. Врач также должен уточнить, какие заболевания Вы перенесли и есть ли у Вас аллергия. Если на основе анамнеза диагноз астмы все равно останется под вопросом, нужно провести дополнительные обследования.
Для диагностики астмы нет единственного и конкретного способа, и ее нельзя диагностировать только на основании опросника. Обычно врач начинает с прослушивания легких с помощью стетоскопа, что помогает установить, если ли в дыхательных путях воспаление. В случае астмы при прослушивании в легких слышны свисты, хрипы и/или затяжные выдохи. Если при прослушивании не обнаружились вышеперечисленные симптомы, то это еще не значит, что диагноз астмы исключен.
Если врач подозревает у Вас астму, то он может назначить Вам спирографическое обследование. Если спирографическое обследование не показало признаков астмы, но у Вас все присутствуют симптомы астмы, возникающие днем или ночью по неизвестной причине, то Вам назначат пробное лечение или направят к пульмонологу на консультацию.
Если спирографическое обследование не показало признаков астмы, но у Вас все присутствуют симптомы астмы, возникающие днем или ночью по неизвестной причине, то Вам назначат пробное лечение или направят к пульмонологу на консультацию.
Спирография является обследованием дыхательных путей, во время которого оценивается объем и скорость передвижения вдыхаемого и выдыхаемого воздуха, а также заполняемость легочных путей. Таким образом мы имеем дело с исследованием легочной функции.
Спирография безболезненна и не наносит какой-либо значительный вред Вашему самочувствию. В некоторых случаях частое сильное вдыхание/ выдыхание может поднять давление в грудной клетке, животе и внутриглазное давление и доставить таким образом неприятные ощущения. Для спирографии есть противопоказания, о которых Вас обязательно проинформируют перед обследованием врач или медсестра. Врач и медсестра дадут Вам точные указания, за чем нужно следить перед приходом на обследование:
- Если Вы используете вспомогательное средство с бронхорасширяющими веществами (бронходилятаторами), или так называемый ингаляторпитчер, то в зависимости от времени действия лекарства врач даст Вам рекомендацию не использовать его от 4 до 24 часов перед обследованием.

- Избегайте физической нагрузки
- Не курите
- Не приходите на обследование с полным желудком, но за два часа перед началом обследования можно немного перекусить.
Проведение спирографического обследования
- До обследования Вас взвесят и измерят, данные будут занесены в компьютер
- При проведении обследования Ваш нос закроют прищепкой, чтобы ис- ключить дыхание через нос и в рот поместят специальный мундштук. Мундштук держат во рту и Вы будете дышать через него в течение всего обследования, спина и шея должны быть прямыми (см. рисунки 1 и 2).
- Сначала врач или медсестра попросит Вас несколько раз вдохнуть и выдохнуть через мундштук в спокойном темпе.
- Далее нужно будет максимально глубоко вдохнуть и затем выдохнуть так быстро как сможете, пока легкие полностью не очистятся. Это может длится несколько секунд. Медсестра расскажет Вам, как долго Вы должны будете дышать в таком темпе.

- Вас могут попросить максимально глубоко вдохнуть и затем выдохнуть как можно дольше, пока легкие не очистятся.
- Такие циклы дыхания проводят обычно несколько раз — по крайней мере три раза, но обычно не больше восьми раз. Если функция легких нарушена, то Вы должны будете принять бронходилятаторы быстрого действия и по прошествии 15 минут будет проведено новое спирографическое обследование.
Спирография измеряет объем и/или скорость движения воздуха, который человек может вдохнуть и выдохнуть. Чаще всего измеряются:
- Количество воздуха, которое Вы можете с силой выдохнуть в течение одной секунды после максимального вдоха. Это называют объёмом форсированного выдоха за 1 секунду (FEV1). Если дыхательные пути в порядке, человек может в течение одной секунды выдохнуть большинство находящегося в легких воздуха.

- Максимальный объем воздуха, который Вы можете с силой выдохнуть после максимального вдоха. Этот объем называют форсированной жизненной ёмкостью легких (FVC).
В результате расчета результатов спирографии вышеприведенные два показателя сравниваются с контрольными показателями. Ваш возраст, рост и пол влияют на объем легких и их учитывают при расчете результатов. Об астме могут сигнализировать то, что отношение FEV1/FVC меньше чем контрольный показатель. Низкие значения говорят о том, что Ваши дыхательные пути сузились, а это типичный признак астмы. Обычно спирографию повторяют еще раз после того, как Вы принимаете расслабляющее дыхание лекарство. Если у Вас астма, то в ходе обследования, проведенного после приема лекарства, будет увеличен максимально выдыхаемый объем воздуха. Если спирографическое обследование не дает результатов, которые бы четко указывали на астму, то врач может назначить Вам пробное лечение ингаляционными глюкокортикоидами.
 Врач оценит эффект пробного лечения по прошествии четырех недель: на астму будут указывать увеличение FEV1 по крайней ере на 200 мл или значительное улучшение клинических симптомов.
Врач оценит эффект пробного лечения по прошествии четырех недель: на астму будут указывать увеличение FEV1 по крайней ере на 200 мл или значительное улучшение клинических симптомов.Может случиться, что Вам противопоказано проведение спирографии. В таком случае в исключительном порядке для диагностики используют PEF- метрию или измерение пиковой скорости экспираторного (выдыхаемого) воздуха, на фоне пробного лечения. Пиковую скорость выдоха измеряют с помощью трех измерений подряд с помощью PEF-метра, из результатов которых берется самое большое значение (Quanjer et al 1997). Во время измерения пациент может стоять или сидеть и его спина и шея должны быть прямыми (McCoy et al 2010). С помощью PEF-метра определяется максимальная скорость выдыхаемого воздуха (см. также главу «Контроль за астмой»).
Если Ваши жалобы и клинические симптомы дают возможность врачу подозревать у Вас астму, но результаты спирографии и пробного лечения не подтверждают диагноза, то врач направит Вас к пульмонологу.

Если Ваш кашель длится дольше, чем восемь недель, то Вам могут сделать и рентгеновское обследование, хотя в общих случаях его не делают для диагностики астмы («Лабораторная диагностика и лечение наиболее частых внебольничных инфекционных заболеваний и диагностические алгоритмы для семейных врачей 2015»).
Для диагностики не нужно определять аллергены («Лечение астмы у взрослых на первичном медицинском уровне», Эстонское руководство для лечения 2014). Если врач все-таки подозревает, что Ваши симптомы астмы вызваны аллергией, то есть имеет место аллергическая астма, то нужно сделать кожные тесты или пробу крови для уточнения возможных аллергенов.
Важно помнить:
|
Для лечения астмы используются разные возможности. Важно знать, что нет одного наилучшего способа лечения, который подходил бы для всех. Заболевание у разных пациентов протекает по-разному, и для того, чтобы лекарство действо- вало, лечение астмы зависит от Ваших персональных потребностей.
Важно знать, что нет одного наилучшего способа лечения, который подходил бы для всех. Заболевание у разных пациентов протекает по-разному, и для того, чтобы лекарство действо- вало, лечение астмы зависит от Ваших персональных потребностей.
Целью лечения является достижение и поддержание хорошего контроля над астмой, а также улучшение качества жизни заболевшего астмой. Этот результат желательно достичь при наименьшей дозе лекарства/лекарств и с наименьшими побочными эффектами.
Астма хорошо контролируется, если:
- Симптомы не появляются в дневное время, или они появляются только кратковременно и не чаще двух дней в неделю
- В ночное время симптомы не появляются, или они появляются не чаще двух эпизодов в месяц
- Астма не ограничивает физическую активность
- Пациент не нуждается в лечении приступов (в быстродействующих бронхо- дилятаторах) или использует эти лекарства не чаще двух раз в неделю.

- Показатели легочных функций остаются в пределах нормы (по крайней мере 80% от показателей за последние пять лет).
- Серьезных обострений больше нет, или они появляются не чаще, чем раз в году.
Если у Вас подозревают астму, или она уже диагностирована, то очень важно, чтобы Вы рассказывали о своем самочувствии врачу. Вместе с врачом Вы найдете план лечения, подходящий Вам наилучшим образом.
До визита к врачу отследите:
- Свое дыхание
- Могут ли некоторые виды деятельности спровоцировать приступ астмы или нарушение дыхания
- Происходят ли у Вас нарушения дыхания на работе, в то время как дома
- Вы чувствуете себя лучше
 Приложение 1 руководства для пациентов).
Приложение 1 руководства для пациентов).
Врач может спросить Вас о том, какие симптомы у Вас присутствуют, когда они начинаются и как часто они случаются. Вас спросят о других данных о здоровье, и могут спросить, есть ли астма у кого-либо из Ваших родственников. Информация о том, были ли у Ваших родственников какие-либо проблемы с дыханием, легочные заболевания или аллергии.
Для врача можно составить список из лекарств, пищевых добавок и витаминов, которые Вы употребляете.
Самым важным раздражителем дыхательных путей является табачный дым. Курение является одним из самых важных рисков, угрожающих Вашему здоровью. Отказ от курения поможет Вам значительно улучшить контроль над астмой.
Важным фактором риска является недостаточность физической активности (Lim et al 2012).
 Соответствующая Вам физическая нагрузка очень реко- мендуется при астме. Регулярные физические тренировки способствуют лучшему усваиванию кислорода, могут улучшить качество жизни и контроль над астмой (Carson et al 2013; Heikkinen et al 2012).
Соответствующая Вам физическая нагрузка очень реко- мендуется при астме. Регулярные физические тренировки способствуют лучшему усваиванию кислорода, могут улучшить качество жизни и контроль над астмой (Carson et al 2013; Heikkinen et al 2012).Для больных астмой не противопоказана вакцинация от гриппа («Лечение астмы у взрослых на первичном уровне», Эстонское руководство по лечению 2014).
|
Важно помнить:
|
Медикаментозное лечение
Целью фармакологического лечения астмы является не только облегчение симптомов, но и достижение необходимого контроля над астмой с как можно меньшими побочными эффектами.
Лечение астмы разделяется на базовое лечение, которое используется регулярно для держания астмы под контролем, и лечение приступов, которое согласно потребностям используется для быстрого облегчения приступов астмы. Для пациентов с легкой эпизодической астмой врачи рекомендуют лечение приступов β2—агонистами короткого действия, для пациентов с постоянной астмой врачи назначают постоянное базовое лечение и при необходимости лечение приступов.
Базовое лечение
В качестве базового лечения используются ингаляционные или вдыхаемые лекарства, целью которых является как облегчение симптомов, так и профи- лактика обострений астмы и сохранение легочной функции. Обычно лечение начинают с вдыхаемых глюкокортикостероидов или гормонального лечения. У этих лекарств есть противовоспалительное действие, они уменьшают отек и раздражение на стенках нижних дыхательных путей, облегчая таким образом проблемы с дыханием.
Обычно лечение начинают с вдыхаемых глюкокортикостероидов или гормонального лечения. У этих лекарств есть противовоспалительное действие, они уменьшают отек и раздражение на стенках нижних дыхательных путей, облегчая таким образом проблемы с дыханием.
В базовом лечении используют поэтапный подход: начинают с приема дозы лекарств самого низкого уровня, по возможности с лекарств первичного выбора. Если лекарства первичного выбора не могут справиться с контролем над астмой, то врач выписывает дозу лекарства следующего уровня базового лечения. Если астму удается контролировать по крайней мере три месяца, то врач может вернуть дозу лекарства на прежний уровень. Врач регулярно отслеживает действие лекарств и при необходимости может изменить дозу лекарств. Если одно лекарство не дает нужного эффекта контроля над астмой, то врач может посоветовать дополнительно другое лекарство. Обычно для этого используют β2 –агонисты длительного действия. Можно использовать два разных ингалятора, но удобнее, если два лекарства скомбинированы в одном ингаляторе.
Можно использовать два разных ингалятора, но удобнее, если два лекарства скомбинированы в одном ингаляторе.
β2–агонисты длительного действия (бронходилятаторы) помогают открыть дыхательные пути, облегчая дыхание. Препараты, расслабляющие бронхи, помогают избежать одышку и свистящее дыхание. Данные лекарства не помогают при обострении астмы.
Существует также группа реже используемых лекарств, которые можно принимать через рот в виде таблеток.
Если в течение одного месяца использования базового лечения желаемый результат не был достигнут, то врач должен оценить прежде всего Вашу технику ингаляции и то, насколько Вы придерживаетесь плана лечения и рекомендуемого образа жизни. При необходимости схему лечения меняют – например, дозы лекарства, сами лекарства или частоту их приема. Если надлежащий контроль над астмой держался по крайней мере три месяца, врач может порекомендовать уменьшение базового лечения. Если же контроль не достигается и комбинацией двух лекарств в увеличенных дозах, то семейный врач направит Вас на консультацию к пульмонологу.
Лечение приступов
Лечение приступов бронходилятаторами эффективно помогает облегчить уже имеющиеся симптомы астмы, но данные лекарства против приступов не помогают предупреждать обострения астмы.
β2–агонисты короткого действия, которые называют также бронхо- дилятаторами быстрого действия, помогают облегчить симптомы астмы. Они расслабляют мышцы в стенках дыхательных путей, помогают открыть дыхательные пути и облегчают дыхание. Таким образом, снижается напряжение в грудной клетке, связанное с астмой, свистящее дыхание и кашель. Их действие краткосрочно и иногда, в случае обострения симптомов, их нужно использовать повторно. Попросите врача записать для Вас, какое точное максимальное количество доз за какое время можно использовать без опасности для здоровья. В случае обострения астмы используются таблетки глюкокортикостероидов. Схему лечения назначает Вам лечащий врач. Кроме таблеток нужно продолжать постоянный прием ингаляционного препарата из базового лечения.
Кроме таблеток нужно продолжать постоянный прием ингаляционного препарата из базового лечения.
До начала лечения астмы врач должен оценить степень тяжести астмы. От этого зависит доза лекарства и частота его применения. Далее Вам необходимо вместе с врачом и медсестрой найти подходящий ингалятор и выучить ингаляционную технику. Ингаляторы удобны в использовании, их легко носить с собой и с ними легко иметь дело.
В случае фармокологического лечения очень важна ингаляционная техника, лечащий врач или медсестра познакомят Вас с нею. Также очень важен выбор подходящего для Вас ингаляционного средства.
Существует несколько видов ингаляторов, поэтому очень важно при получении первого лекарства или при его смене выучить новую технику. Лучшим способом является наглядная проба, которую можно провести, например, во время приема семейной медсестры.
Правильной ингаляционной технике обучает семейный врач или медсестра
Используются как порошковые ингаляторы, так и ингаляторы с дозатором.
 Лекарства, используемые как в ингаляторах с дозаторами, так и в порошковых ингаляторах, действуют одинаково. Примеры разных ингаляторов приведены в Приложении 2 данного руководства для пациентов.
Лекарства, используемые как в ингаляторах с дозаторами, так и в порошковых ингаляторах, действуют одинаково. Примеры разных ингаляторов приведены в Приложении 2 данного руководства для пациентов.NB! К сожалению многие пациенты с астмой используют ингалятор не- правильно. В случае неправильного использования ингалятора от лекарства пользы не будет.
1. Ингаляторы с дозаторами
Из данных ингаляторов лекарства освобождается при нажатии канистры и непосредственном вдохе (см. Приложение 2 руководства для пациентов).
Ингаляторы с дозаторами используются как для лечения приступов, так и в приеме базовых лекарств.
- Удалите крышку с ингалятора.
- Встряхните ингалятор.
- Держите ингалятор вертикально, безымянный палец поможет Вам освободить лекарство из ингалятора.
- Держите мундштук ингалятора возле рта и глубоко выдыхайте.

- Поместите мундштук в рот, крепко захватив его губами, поднимите подбородок слегка вверх. В то же время, когда Вы глубоко и равномерно вдыхаете, нажмите канистру, чтобы освободить дозу лекарства.
- Вдохните долго и глубоко, чтобы лекарство поступило глубоко в легкие.
- Удалите мундштук изо рта, закройте рот и задержите на 10 секунд дыхание.
- Выдыхайте через нос и при необходимости повторите процедуру.
- После ингаляции лекарства прополоскайте рот.
- Избегайте попадания лекарства в глаз.
Если Вы прочитали руководство по технике, попробуйте использовать лекарство самостоятельно на глазах у врача или медсестры. Первый раз используя лекарство дома, делайте это перед зеркалом.
Если у Вас возникли вопросы по поводу использования лекарства, то обязательно задайте их врачу или медсестре, поскольку правильный прием лекарства поможет Вам держать контроль над астмой.
Если использование ингалятора осложнено или Вы не можете его использовать из-за состояния своего здоровья, то обязательно проинформируйте об этом своего врача, который назначит подходящий Вам вид лечения.
Чистка ингалятора
Ингалятор нужно очищать по крайней мере раз в неделю. Это нужно для того, чтобы лекарство не закупоривало сеточки мундштука ингалятора.
Промежуточный резервуар для использования лекарства
Промежуточный резервуар (или спейсер) является ёмкостью, в которой собирается лекарство и позволяет Вам медленно и глубоко вдыхать лекарство один или два раза. Промежуточный резервуар уменьшает вероятность оседания лекарства на язык или на слизистую рта, и помогает большему количеству лекарства попасть в легкие. Промежуточный резервуар подходит для тех, кому трудно одновременно проводить вдох и впрыскивание лекарства.
Несмотря на то, что остаток лекарства, остающийся в промежуточном резервуаре, безвреден, его все-таки нужно регулярно промывать после каждой 1-2 недель. Самым простым способом является промывание теплой водой. После промывания резервуар нужно просушить на воздухе, ни в коем случае не протирая его полотенцем.
Самым простым способом является промывание теплой водой. После промывания резервуар нужно просушить на воздухе, ни в коем случае не протирая его полотенцем.
Порошковые ингаляторы содержат дозы лекарства в виде мелкого порошка, который при вдохе поступает в легкие. При использовании порошкового ингалятора не нужно одновременно вдыхать и освобождать лекарство, но вход должен быть более интенсивным. Таким образом порошковый ингалятор может не подходить для пожилых пациентов или людям, у которых ослаблена работа нервов или мышц.
Порошковые ингаляторы (см. Приложение 2 руководства для лечения) также используются как в лечении приступов, так и в качестве базового лечения, в зависимости от лекарства, которое в них содержится.
Преимущественно используется 2 типа порошковых ингаляторов:
- Ингаляторы с несколькими дозами, которые включают в себя до 200 доз.
- Ингаляторы в одной дозой — при их использовании перед каждым использованием необходимо заменить капсулу с лекарством.
 Нужно помнить, что капсулы нельзя глотать! Лекарство действует только при вдыхании!
Нужно помнить, что капсулы нельзя глотать! Лекарство действует только при вдыхании!
Использование порошкового ингалятора зависит от конкретного типа и марки производства. Далее приведены общие принципы использования таких ингаляторов. При приеме назначенных Вам лекарств очень важно, чтобы Вы прочитали информационный листок и проконсультировались бы по поводу приема со своим врачом или медсестрой.
Как использовать порошковый ингалятор?
- Удалите пробку ингалятора и освободите дозу лекарства.Если у Вас ингалятор, к которому нужно присоединить капсулу, действуйте соответственно инструкции
- Держа мундштук в стороне, глубоко выдохните (не в мундштук).
- Поместите передние зубы вокруг мундштука и плотно сомкните губы вокруг него.
- Быстро, интенсивно и глубоко вдохните через рот в течение 2-3 секунд.
- Удалите мундштук ингалятора изо рта. Задержите дыхание еще на 2-19 секунды.

- Медленно и спокойно выдхните через нос.
Будьте осторожны при очистке порошкового ингалятора. Большую часть порошковых ингаляторов нельзя мыть ни водой, ни мылом. Мундштук можно чистить только сухой тканью.
Обязательно проинформируйте своего врача о других своих заболеваниях (например, повышенное кровяное давление, диабет и др.), так как от этого может зависеть назначенное Вам лечение.
В случае сердечно-сосудистых заболеваний используются лекарства, которые не подходят для больных астмой. Обязательно дайте знать своему врачу обо всех лекарствах, которые Вы принимаете, в том числе и о болеутоляющих. В редких случаях у некоторых пациентов может быть аллергия на аспирин. В таком случае в качестве болеутоляющего можно использовать только парацетомол.
Важно помнить:
|
При астме очень важно ежедневное самостоятельное отслеживание своего самочувствия. Одним из способов является уже упомянутый тест контроля за астмой, а также PEF- метрия. PEF-метр представляет из себя прибор, с помощью которого оценивается максимальная скорость выдоха. С помощью него можно оценить движение воздуха в дыхательных путях и силу мышц, обеспечивающих это действие. В основном на приборе стоит шкала литр/в минуту (l/min).
PEF-метрия не заменяет спирографических обследований у врача. PEF- метр – это небольшой, умещающийся в руках прибор, преимуществом которого является то, что с ним можно быстро провести обследование, и его результаты легко интерпретировать.
 Информацию о контрольных значениях нормы, соответствующие Вам, можно получить у врача.
Информацию о контрольных значениях нормы, соответствующие Вам, можно получить у врача.Как использовать PEF- метр?
• тест нужно проводить стоя, при этом следите, чтобы шея и спина были бы прямыми
• убедитесь, чтобы прибор показывал ноль
• перед началом теста глубоко вдохните
• поместите мундштук прибора в рот и плотно сомкните губы вокруг него
• выдохните в мундштук с максимальной скоростью и силой.
• запишите полученное показание прибора (литр/в минуту)
• повторите тест еще два раза
• в итоге запишите самый максимальный показатель из проведенных трех тестов
• самый большой показатель означает максимальную скорость движения воздуха
• сохраняйте результаты тестов, проведенных в разное время, чтобы при необходимости их можно было бы показать врачу
Для того чтобы держать астму под контролем, нужно строго придерживаться плану лечения. Главные симптомы того, что астма не находится под контролем:
• Вы просыпаетесь ночью из-за приступов астмы
• Вы используете в больших количествах бронходилятаторы
• физическая активность уменьшилась
Врач оценивает состояние астмы с помощью спирографического обследования, которое проводится по необходимости, но в случае постоянной (персистирующей) астмы средней и тяжелой степени тяжести не менее двух раз в год.
Попросите у своего врача письменный план лечения и обсудите с ним, какая схема лечения лучше всего Вам подходит.
|
Важно помнить:
|
Приступ астмы – это резкое ухудшение состояния. Причиной возникновения приступа может быть несколько: излишняя физическая нагрузка, разные факторы окружающей среды, стресс и контакт с аллергенами. Во время приступа астмы дыхательные пути воспаляются, они сужены и повышается выделение слизи. Все это может быть причиной проблем с дыханием, возникновения свистящего дыхания, кашля, нехватки воздуха, и чувства тяжести в груди. Проявление симптомов может спровоцировать чувство страха, неизвестности, беспомощности.
Во время приступа астмы дыхательные пути воспаляются, они сужены и повышается выделение слизи. Все это может быть причиной проблем с дыханием, возникновения свистящего дыхания, кашля, нехватки воздуха, и чувства тяжести в груди. Проявление симптомов может спровоцировать чувство страха, неизвестности, беспомощности.
Симптомы, которые могут проявиться при приступе астмы:
- тяжелое свистящее дыхание как во время вдоха, так и выдоха
- непрекращающийся кашель
- учащенное дыхание
- чувство напряжения и боль в груди
- сокращения мышц шеи и груди
- трудности с речью
- возникновение чувства тревоги или паники
- бледность, потливость
- посинение губ
Легкие приступы астмы случаются с большой частотой и обычно продолжаются от нескольких минут до нескольких часов.
При возникновении тяжелого приступа астмы иногда нужно немедленное медицинское вмешательство.
 Поэтому важно знать, какие симптомы можно считать легкими, и какие нет – такое распознание в нужный момент поможет Вам держать ситуацию под контролем. Попросите у Вашего врача письменный список симптомов обострения. Также попросите его записать для Вас дозы лекарств и количество приемов. Если несмотря на домашнее лечение приступа ситуация все равно ухудшается, нужно вызвать скорую помощь в течение последующего часа.
Поэтому важно знать, какие симптомы можно считать легкими, и какие нет – такое распознание в нужный момент поможет Вам держать ситуацию под контролем. Попросите у Вашего врача письменный список симптомов обострения. Также попросите его записать для Вас дозы лекарств и количество приемов. Если несмотря на домашнее лечение приступа ситуация все равно ухудшается, нужно вызвать скорую помощь в течение последующего часа.Для получения рекомендаций Вы можете связаться с круглосуточной информационной службой семейных врачей по короткому телефонному номеру 1220* или же по телефону (+372) 6346 630. B случае потребности получения скорой помощи по телефону экстренной помощи 112. Если Ваше состояние ухудшается, обратитесь напрямую в отделение неотложной помощи больницы.

Если при возникновении/во время протекания приступа астмы Вы не приняли сразу лекарства против приступа, Ваше дыхание станет затрудненным. Если Вы используете во время приступа астмы PEF-метр, чтобы проконтролировать свою максимальную скорость выдоха, то скорее всего его показатель будет самым меньшим из все Ваших лучших результатов. Это тоже поможет подтвердить ухудшение состояния.
Если Вы не получите лечения, достаточного для облегчения приступа астмы, то может случится, что Ваша речь будет затруднена или вовсе невозможна. Причиной этого является снижение уровня кислорода в крови, которое вызывает изменение цвета кожи и губ – они становятся посиневшими. В такой ситуации Вы должны как можно быстрее найти помощь.
Важно помнить:
|
Жизнь больного астмой не должна отличаться от жизни людей, не страдающих данным заболеванием. Вы чувствуете свое тело лучше, чем кто-либо другой, поэтому Вы сможете сами сделать многое для улучшения своего самочувствия. Важно строго придерживаться плану лечения и избегать факторов, вызывающих приступ астмы. Каждый человек индивидуален, и то же правило действует для симптомов, которые проявляются у разных людей по-разному. Самым важным является наблюдение за окружающей средой. Контакт с аллергенами (возбудителями аллергии), химикатами или другими возбудителями могут быть причиной возникновения астмы.
Важно строго придерживаться плану лечения и избегать факторов, вызывающих приступ астмы. Каждый человек индивидуален, и то же правило действует для симптомов, которые проявляются у разных людей по-разному. Самым важным является наблюдение за окружающей средой. Контакт с аллергенами (возбудителями аллергии), химикатами или другими возбудителями могут быть причиной возникновения астмы.
Кроме этого дыхательные пути могут раздражать сильные запахи (например краски или домашняя химия). Приступ астмы могут вызвать и сильные эмоциональные переживания как смех, плач или, наоборот, стресс, некоторые лекарства. Нужно знать, какие лекарства Вы принимали раньше и как они на Вас влияли. Следите за тем, чем Вы питаетесь. Если некоторые продукты вызывают у Вас аллергию, то от них нужно отказаться. Течение астмы можно зависеть от других сопутствующих заболеваний. Например, обратный заброс содержимого желудка в пищевод (болезнь гастроэзофагального рефлюкса) может быть причиной изжоги, и вызвать симптомы астмы, особенно ночью.
Рекомендуется вести дневник наблюдения за самочувствием, куда нужно отметить информацию о каждодневной деятельности (например, о составе еды, сколько двигались, были ли изменения в самочувствии в связи со сменой окружающей среды, напряженные ситуации и т.д.), для того, чтобы отследить, в ответ на какой фактор обостряет приступ астмы, и что помогает держать приступ астмы под контролем.
Ниже приведены главные раздражители и аллергены, контакт с которыми надо избегать. Эти раздражители могут вызвать изменение самочувствия и спровоцировать возникновение приступа астмы.
• Холодный воздух
В случае контакта с очень холодным воздухом, дыхательные пути могут раздражаться, что в свою очередь может вызвать приступ астмы. Если Вы находитесь в зимнее время на улице, закройте шарфом рот и нос.
• Тренировка
Вы не должны избегать тренировок, если у Вас диагностирована астма. Обсудите со своим врачом и найдите наиболее подходящий для Вас план тренировок. До тренировки важно немного разогреться и после тренировки немного «остыть». Избегайте тренировок на холодном воздухе или во время цветения. Также избегайте тренировок, если Ваша астма находится не под контролем.
Обсудите со своим врачом и найдите наиболее подходящий для Вас план тренировок. До тренировки важно немного разогреться и после тренировки немного «остыть». Избегайте тренировок на холодном воздухе или во время цветения. Также избегайте тренировок, если Ваша астма находится не под контролем.
• Инфекционные заболевания
Легочные инфекции – такие как бронхит или воспаление легких – могут быть опасны для больного астмой. Увеличенное количество слизи и воспаление в дыхательных путях создают трудности с дыханием.
Если у Вас астма, то Вы можете вакцинировать себя от гриппа – обсудите эту тему с Вашим врачом.
• Цветочная пыльца
Цветочная пыльца в большинстве своем является основным аллергеном, которые вызывает у многих людей как аллергические реакции, так и обострение аллергической астмы.
• Лишний вес
Астма больше всего распространена среди людей с лишним весом – как у взрослых, так и детей. У детей, которые соприкасаются с пассивным курением, присутствует больший риск заболеть астмой. У подростков, которые курят, также увеличен риск заболеть астмой. У взрослых, у которых на работе и дома есть контакт с табачным дымом, риск заболеть астмой больше на 40-60%, чем у тех, кто не соприкасается с дымом. Если у Вас диагностирована астма, то курение Вам противопоказано. Также никто не должен курить в помещениях, где Вы пребываете. На улице старайтесь избегать мест, где курение разрешено и может быть запах табака.
У детей, которые соприкасаются с пассивным курением, присутствует больший риск заболеть астмой. У подростков, которые курят, также увеличен риск заболеть астмой. У взрослых, у которых на работе и дома есть контакт с табачным дымом, риск заболеть астмой больше на 40-60%, чем у тех, кто не соприкасается с дымом. Если у Вас диагностирована астма, то курение Вам противопоказано. Также никто не должен курить в помещениях, где Вы пребываете. На улице старайтесь избегать мест, где курение разрешено и может быть запах табака.
• Плесневые грибки во внутренних помещениях
Плесень обычно возникает во влажных помещениях. Вдыхание спор грибков может вызвать аллергические реакции. Держите свою ванную комнату, кухню и подвал чистыми и сухими
• Тараканы
Тараканы и их выделения могут быть причиной аллергических реакций у многих людей. Тараканов привлекают остатки еды, мусор и сухие продукты.
 Не держите мусор в открытом виде.
Не держите мусор в открытом виде.• Перхоть домашних животных
Перхоть домашних животных происходит из кожи, шерсти и перьев. Перхоть выделяют большинство домашних животных – собаки, кошки, птицы и грызуны. Если у Вас диагностирована астма, то не рекомендуется заводить домашних животных. Если у Вас уже есть домашнее животное, то его нельзя держать в спальне. Домашнее животное нужно регулярно мыть.
Важно помнить:
|
Тест контроля над астмой (Asthma Control Test — ACT) поможет Вам оценить то, как Вы контролируете заболевание. Выберите подходящий ответ на каждый вопрос и запишите численное значение (от одного до пяти) в квадратную ячейку, расположенную справа.
Для получения результата сложите все значения ответов.
1 вопрос
Насколько часто в последние 4 недели астма мешала Вашей деятельности на работе, учебе, или дома?
| Все время | Очень часто | Иногда | Редко | Никогда | Баллы |
| 1 | 2 | 3 | 4 | 5 |
2 вопрос
Как часто за последние 4 недели Вы отмечали у себя нехватку воздуха?
| Чаще, чем раз в день | Раз в день | От 3 до 6 раз в неделю | Один или два раза в неделю | Ни разу | Баллы |
| 1 | 2 | 3 | 4 | 5 |
3 вопрос
Как часто за последние 4 недели Вы просыпались ночью или раньше, чем обычно, из-за симптомов астмы (свистящего дыхания, кашля, нехватку воздуха, стеснения в груди или боли в груди)?
| 4 и более ночей в неделю | 2 или 3 ночи в неделю | Один раз в неделю | Один или два раза за последние 4 недели | Ни разу | Баллы |
| 1 | 2 | 3 | 4 | 5 |
4 вопрос
Как часто за последние 4 недели Вы использовали свой ингалятор (например с сальбутамолом)?
| 3 раза в день или чаще | 1 или 2 раза в день | 2 или 3 раза в неделю | Один раз в неделю или реже | Ни разу | Баллы |
| 1 | 2 | 3 | 4 | 5 |
5 вопрос
Как бы Вы оценили, насколько Вам удавалось контролировать астму за последние 4 недели?
| Совсем не удавалось контролировать | Редко удавалось контролировать | В некоторой степени удавалось контролировать | Хорошо удавалось контролировать | Полностью удавалось контролировать | Баллы |
| 1 | 2 | 3 | 4 | 5 |
ИТОГО:
. ……………………. ……………………. |
Объяснение результатов
| 25 баллов – Поздравляем с прекрасным результатом! | от 20 до 24 – Удовлетворительный результат | менее 20 – Плохой результат |
| Вы полностью контролировали астму за последние 4 недели. У Вас не было симптомов астмы и связанных с ней ограничений. Если Ваше состояние ухудшится, проконсультируйтесь с врачом или медсестрой. |
Возможно, что за последние 4 недели Вы хорошо контролировали астму, но не полностью. Ваш врач или медсестра могут помочь вам добиться полного контроля над астмой. |
Возможно, что за последние 4 недели Вам не удавалось контролировать астму. Ваш врач и медсестра могут посоветовать Вам, какие план действий нужно принять, чтобы добиться улучшения контроля над астмой.  |
Просмотрите результаты теста вместе с Вашим семейным врачом или медсестрой.
Braman, S. S. 2006. The global burden of asthma. Chest, 130, 4s–12s.
Carson, K. V., Chandratilleke, M. G., Picot, J., Brinn, M. P., Esterman, A. J. & Smith, B. J. 2013. Physical training for asthma. Cochrane Database Syst Rev, 9, Cd001116
Heikkinen, S. A., Quansah, R., Jaakkola, J. J. & Jaakkola, M. S. 2012. Effects of regular exercise on adult asthma. Eur J Epidemiol, 27, 397–407.
Jia, C. E., Zhang, H. P., LV, Y., Liang, R., Jiang, Y. Q., Powell, H., Fu, J. J., Wang, L., Gibson, P. G. & Wang, G. 2013. The Asthma Control Test and Asthma Control Questionnaire for assessing asthma control: Systematic review and meta-analy- sis. J Allergy Clin Immunol, 131, 695–703.
Lim, S. S., Vos, T., Flaxman, A. D., Danaei, G., Shibuya, K., Adair-Rohani, H., et al. 2012. A comparative risk assessment of burden of disease and injury at- tributable to 67 risk factors and risk factor clusters in 21 regions, 1990–2010: a systematic analysis for the Global Burden of Disease Study 2010. Lancet, 380, 2224–60.
Meren, M., Raukas-Kivioja, A., Jannus-Pruljan, L., Loit, H. M., Ronmark, E. & Lundback, B. 2005. Low prevalence of asthma in westernizing countries-myth or reality? Prevalence of asthma in Estonia – a report from the “FinEsS” study. J Asthma, 42, 357–65
McCoy, E. K., Thomas, J. L., Sowell, R. S., George, C., Finch, C. K., Tolley, E. A.
& SELF, T. H. 2010. An evaluation of peak expiratory flow monitoring: a compa- rison of sitting versus standing measurements. J Am Board Fam Med, 23, 166–70.
Quanjer, P. H.,.Stanojevitc S, Cole TJ, Baur X, Hall GL, Culver BH, et al Mul- ti-ethnic reference values for spirometry for the 3–95-yr age range: the globaal lung function 2012 equations. Eur Respir J. 2012; 40 (6):1324–43.
H.,.Stanojevitc S, Cole TJ, Baur X, Hall GL, Culver BH, et al Mul- ti-ethnic reference values for spirometry for the 3–95-yr age range: the globaal lung function 2012 equations. Eur Respir J. 2012; 40 (6):1324–43.
Sagedasemate haiglaväliste infektsioonhaiguste laboratoorse diagnostika ja ravi ja diagnostika algoritmid perearstidele 2005
Sistek, D., Wickens, K., Amstrong, R., D’souza, W., Town, I. & Crane, J. 2006. Predictive value of respiratory symptoms and bronchial hyperresponsiveness to diagnose asthma in New Zealand. Respir Med, 100, 2107–11.
Tarlo, S. M., Balmes, J., Balkissoon, R., Beach, J., Beckett, W., Bernstein, D., Blanc, P. D., Brooks, S. M., Cowl, C. T., Daroowalla, F., Harber, P., Lemiere, C., Liss, G. M., Pacheco, K. A., Redlich, C. A., Rowe, B. & Heitzer, J. 2008. Diagnosis and management of work-related asthma: American College Of Chest Physicians Consensus Statement. Chest, 134, 1s–41s.
Täiskasvanute astma käsitlus esmatasandil RJ_J/3.1–2014. Eesti ravijuhend.
Пациенты с бронхиальной астмой всегда должны носить с собой ингалятор, приступы могут привести к смерти!
В этом году Международный день борьбы с бронхиальной астмой отмечается 7 мая. На наши вопросы о том, что это за болезнь и как бороться с ее приступами ответила Надежда Гапонова, доктор медицинских наук, профессор кафедры скорой медицинской помощи МГМСУ им. А.И Евдокимова, главный внештатный терапевт ССиНМП им. А.С. Пучкова.
— Что такое бронхиальная астма, и какие бывают её виды?
— Несмотря на усилия, предпринимаемые для достижения контроля над бронхиальной астмой (БА), ее распространенность во всем мире, особенно среди детей, растет. По данным Глобальной стратегии по управлению и профилактике БА (Global Strategy for Asthma Management and Prevention, GINA), в настоящее время в мире от астмы страдают 300 млн человек.
Бронхиальная астма – гетерогенное заболевание, характеризующееся хроническим воспалением дыхательных путей.
Бронхиальная астма определяется по наличию в анамнезе симптомов со стороны органов дыхания, таких как свистящие хрипы, одышка, заложенность в груди и кашель, которые варьируют по времени и интенсивности и проявляются вместе с обструкцией дыхательных путей.
Обструкция обусловлена сочетанием спазма гладкой мускулатуры бронхов, отека слизистой оболочки и нарушением секреторной функции слизистой оболочки бронхов (дискриния). Важно отметить, что обструкция при бронхиальной астме может развиваться как в крупных, так в средних и в мелких бронхах. Она непостоянная, проходит спонтанно или в результате лечения, при условии отсутствия необратимых изменений дыхательных путей.
Согласно Международной классификации болезней Х пересмотра выделяют следующие формы бронхиальной астмы:
-Атопическая (аллергическая, экзогенная) астма. В развитии симптомов основная роль принадлежит иммуноглобулину класса Е, который начинает активно синтезироваться при попадании в организм аллергенов. Он проникает в клетки кожи, миндалин, дыхательных путей и при присоединении аллергена выделяет серотонин и гистамин, которые и провоцируют появление различных симптомов аллергической реакции.
В развитии симптомов основная роль принадлежит иммуноглобулину класса Е, который начинает активно синтезироваться при попадании в организм аллергенов. Он проникает в клетки кожи, миндалин, дыхательных путей и при присоединении аллергена выделяет серотонин и гистамин, которые и провоцируют появление различных симптомов аллергической реакции.
При этой форме астмы отмечается непереносимость домашней пыли, эпидермиса животных, птиц, плесени, пыльцы растений, ряда пищевых продуктов, лекарственных препаратов и др.
— Эндогенная (неаллергическая) астма. Развитие симптомов происходит при отсутствии аллергического компонента и здесь в развитии обструкции ведущая роль принадлежит воспалительному отеку слизистой оболочки бронхов.
— Смешанная форма бронхиальной астмы. В развитии симптомов заболевания участвуют как аллергические, так и неаллергические факторы.
Кроме того, выделяют и клинико-патогенетические формы бронхиальной астмы:
— Инфекционно-зависимая астма. Формирование этой формы астмы обусловлено наличием сенсибилизации к различным инфекционным аллергенам (стафилококки, стрептококки и т.д.).
Формирование этой формы астмы обусловлено наличием сенсибилизации к различным инфекционным аллергенам (стафилококки, стрептококки и т.д.).
— Аспириновая астма. В этом случае формируется так называемая «аспириновая триада», включающая в себя: бронхиальную астму, полипоз околоносовых пазух, непереносимость аспирина и других нестероидных противоспалительных средств.
— Астма физического усилия и близкая к ней холодовая астма.
— Какие группы населения г. Москвы наиболее уязвимы к развитию бронхиальной астмы?
— Развитию бронхиальной астмы подвержены люди всех возрастов и социальных групп, но, прежде всего – это дети. У 50-80% детей с бронхиальной астмой первые симптомы появляются в возрасте младше 5 лет. К развитию бронхиальной астмы также уязвимы лица, часто болеющие инфекционными заболеваниями дыхательных путей, с наличием других аллергических заболеваний (ринит, атопический дерматит и др.) у самого пациента и в семейном анамнезе.
Бронхиальная астма может развиться у лиц занятых в производстве лаков, красок, резины, пластмасс, различных растворителей и других химических веществ. А также у лиц, связанных с использованием различных неорганических и органических веществ (медицинские и фармацевтические работники, сварщики, литейщики), а также пекари, ветеринары, научные работники и т.д.).
К факторам, провоцирующим развитие бронхиальной астмы, можно отнести раздражающие факторы окружающей среды, такие как пыль, смог, пыльца растений, влажная, холодная и ветреная погода, табачный дым, выхлопные газы, резкие запахи и др.
Следует также отметить физическую или психоэмоциональную нагрузку, бесконтрольный прием ряда лекарственных препаратов, таких как нестероидные противовоспалительные препараты, антибиотики и др.
— Что делать, когда начался приступ удушья, и под рукой нет лекарственных препаратов?
— Обострение бронхиальной астмы – это эпизод ухудшения состояния пациента в результате усиления имеющихся симптомов и/или появления новых. Он отражает или неэффективность лечения, или воздействие неблагоприятных факторов.
Он отражает или неэффективность лечения, или воздействие неблагоприятных факторов.
Поэтому очень важно ориентировать пациентов с бронхиальной астмой строго выполнять врачебные назначения, а именно систематическое лечение назначенными препаратами, а также динамическое наблюдение у врача-терапевта или врача-пульмонолога. А главное: всегда иметь с собой назначенные лекарственные средства для ингаляционного применения, в виде дозированных аэрозолей!
— Самопомощь при приступе бронхиальной астмы возможна? Что делать, если приступ застал пациента одного?
— Прежде всего, вызвать бригаду скорой медицинской помощи. До ее приезда исключить (или максимально уменьшить) контакт с причинным аллергеном, расстегнуть тугой воротник, галстук, по возможности лимитировать физическую и психоэмоциональную нагрузку, открыть окно для поступления свежего воздуха. Для нормализации дыхания нужно постараться расслабится и удобно расположится, т. е. занять положение с приподнятым головным концом, при возможности сидя с упором для рук, незамедлительно применить дозированный ингаляционный бронхорасширяющий препарат1-2 дозы, назначенный врачом и который всегда должен быть при пациенте.
е. занять положение с приподнятым головным концом, при возможности сидя с упором для рук, незамедлительно применить дозированный ингаляционный бронхорасширяющий препарат1-2 дозы, назначенный врачом и который всегда должен быть при пациенте.
Возможно применение дополнительных домашних мер, таких как самомассаж круговыми движениями на яремную ямку, приподняв при этом плечи, горячие ванны для рук и ног, горчичники на грудь, которые способны облегчить дыхание.
Как справиться с астмой?
Сегодня в России насчитывается чуть более 1 миллиона больных бронхиальной астмой. Это около 5% взрослых и до 10% детей. По мнению авторитетных специалистов, в действительности астматиков у нас в семь раз больше. Источник: Журнал «Будь здоров».
Бронхиальная астма известна всему миру несколько тысячелетий. О ней упоминал Гомер, ее описывали в своих трудах известные эскулапы прошлого – Гиппократ, Гален, Цельс. Но в минувшем веке болезнь вдруг проявила себя в полную силу. Если в начале XX столетия астмой страдали лишь 0,1% населения планеты, то сегодня уже 10%. И замечена печальная тенденция: количество астматиков удваивается каждые 10 лет.
Если в начале XX столетия астмой страдали лишь 0,1% населения планеты, то сегодня уже 10%. И замечена печальная тенденция: количество астматиков удваивается каждые 10 лет.
Сегодня в нашей стране насчитывается чуть более 1 миллиона больных бронхиальной астмой. Это около 5% взрослых и до 10% детей. По мнению авторитетных специалистов, в действительности астматиков у нас в семь раз больше. Это подтверждают и данные исследования, проведенного в России, в ходе которого обследовались россияне с теми или иными видами респираторного (дыхательного) дискомфорта, будь то кашель, одышка, свистящее дыхание. Выяснилось, что у каждого четвертого из них имелись симптомы астмы.
Непослушные больнее
Это не только одна сторона проблемы. Не менее остро стоит другая. К сожалению, бронхолегочные пациенты относятся к числу самых непослушных. Они часто игнорируют рекомендации врача. А за этим заболеванием – неизлечимым, но управляемым – нужен ежедневный контроль! В Европе и США болезнь хорошо контролируется у 53% пациентов. В России лишь каждый четвертый больной соблюдает назначения врача, а остальные, как правило, страдающие легкой формой астмы (немотивированным кашлем и свистящим дыханием, похожими на симптомы простуды или хронического бронхита), не делают этого.
В России лишь каждый четвертый больной соблюдает назначения врача, а остальные, как правило, страдающие легкой формой астмы (немотивированным кашлем и свистящим дыханием, похожими на симптомы простуды или хронического бронхита), не делают этого.
Если человек соблюдает все предписания, которые назначает доктор, он живет обычной жизнью и ничем не отличается от ровесников. Ему не нужно ежедневно вызывать «скорую помощь», у него не нарушен ночной сон, он может результативно работать…
Печально, но во времена Советского Союза наши врачи ставили диагноз «хронический астматический бронхит» или «предастма». Подобным отношением к болезни врачи и пациенты отодвигали начало интенсивного лечения. А эффективность тех препаратов, которые помогают на ранних этапах, на поздних оказывалась недостаточной. И подобное отношение к бронхиальной астме живо до сих пор: дескать, надо дождаться серьезного развития болезни, а уже потом назначать лечение.
Правильный ингалятор
Врачи говорят и о другой трудности — не все пациенты правильно используют ингалятор. Астматику очень важно, чтобы препарат работал быстро и эффект от него был заметен. Лекарство приходится принимать длительно, едва ли не пожизненно, поэтому необходимо, чтоб препарат хорошо переносился и чтобы при его длительном использовании (порой десятилетиями) не возникало нежелательных явлений. Большие преимущества дает ингаляционная терапия – компактными приборчиками пользоваться просто и удобно. Особенно важно, что вводимые ингаляционно препараты оказывают в основном местное действие – общие негативные эффекты от этого менее выражены.
Астматику очень важно, чтобы препарат работал быстро и эффект от него был заметен. Лекарство приходится принимать длительно, едва ли не пожизненно, поэтому необходимо, чтоб препарат хорошо переносился и чтобы при его длительном использовании (порой десятилетиями) не возникало нежелательных явлений. Большие преимущества дает ингаляционная терапия – компактными приборчиками пользоваться просто и удобно. Особенно важно, что вводимые ингаляционно препараты оказывают в основном местное действие – общие негативные эффекты от этого менее выражены.
Недавно австралийские учение провели наблюдения, пытаясь разобраться , почему так называемая комбинированная терапия (например, фиксированными комбинациями ингаляционных глюкокортикостероидов и бета-2 агонистов длительного действия), лучше которой пока ничего не придумано, помогает не всем. Обнаружилось, что каждый второй больной просто игнорировал врачебные рекомендации, а 39% обследованных неправильно пользовались ингалятором.
Поэтому так важно простота устройства и его доступность. Скорость потока содержащей препарат субстанции (воздуха или жидкости) при вдыхании – самый важный параметр в приборе. Наиболее удобен многодозовый порошковый ингалятор, ибо число критических ошибок, которые может допустить пациент, здесь наименьшее. Больной должен иметь возможность при необходимости быстро подготовить устройство и выполнить ингаляцию в любых условиях (например, на улице, в транспорте, да еще и при недостаточном освещении).
Скорость потока содержащей препарат субстанции (воздуха или жидкости) при вдыхании – самый важный параметр в приборе. Наиболее удобен многодозовый порошковый ингалятор, ибо число критических ошибок, которые может допустить пациент, здесь наименьшее. Больной должен иметь возможность при необходимости быстро подготовить устройство и выполнить ингаляцию в любых условиях (например, на улице, в транспорте, да еще и при недостаточном освещении).
Формально российские астматики должны получать льготное лекарственное обеспечение, но это право не всегда реализуется на местах. Часто в отсутствие дорогостоящих препаратов пациентам предлагают более доступные и дешевые дженерики (препараты-копии, произведенные из того же вещества, но не разработчиком препарата, а другой фармацевтической компанией). Казалось бы, одно и то же лекарственное вещество. Какая разница, что ингалятор другой? Но оказывается, при смене привычного ингалятора резко увеличивается число случаев неэффективной терапии.
Чиновники, принимающие решения о закупке препаратов, выбирают лекарства по принципу дешевизны. Им кажется, что таким способом они уменьшают государственные затраты. На самом деле затраты при таком подходе увеличиваются. Не добившись контроля над болезнью у пациента, врачу приходится укладывать его на больничную койку, что для государства обходиться намного дороже.
Им кажется, что таким способом они уменьшают государственные затраты. На самом деле затраты при таком подходе увеличиваются. Не добившись контроля над болезнью у пациента, врачу приходится укладывать его на больничную койку, что для государства обходиться намного дороже.
Астматик, будь осторожнее!
Когда астматик должен особенно внимательно следить за своим самочувствием? Поскольку люди с этой болезнью очень чувствительны к переменам погоды, наиболее опасны для них определенные погодные явления:
- Высокая влажность воздуха, особенно по утрам.
- Повышенное атмосферное давление.
- Температурная инверсия – метеорологическое явление, при котором поверх слоя теплого воздуха накладывается холодный слой. В результате над мегаполисом или просто промышленным городом возникает безветрие. Такое состояние атмосферы способствует тому, что в этом месте накапливаются вредные вещества, раздражающие бронхи
- Метеорологические возмущения. Обычно о них предупреждают синоптики словами «прохождение холодного фронта».
 Происходит возмущение нижних слоев атмосферы, о котором свидетельствуют перепады давления и шквалистый ветер. Или внезапное похолодание и резкое понижение давления, когда приходит ненастье, льют дожди.
Происходит возмущение нижних слоев атмосферы, о котором свидетельствуют перепады давления и шквалистый ветер. Или внезапное похолодание и резкое понижение давления, когда приходит ненастье, льют дожди.
Самая опасная для астматика температура – 0 °С
Если астматик услышал такой прогноз, самый безопасный вариант для него – отсидеться за городом. Если такой возможности нет, рекомендуется подолгу гулять в парке, чтобы дать легким возможность «отдышаться». И, конечно, не расставаться с ингалятором. Вернувшись в квартиру, тщательно промойте глаза и нос, прополощите горло минеральной водой без газа или слабым раствором соды, коротый нейтрализует содержащуюся в смогу кислоту. И чтоб астма не дала о себе знать, обязательно следуйте лечению, назначенному врачом.
Домашние рецепты
Можно воспользоваться народными рецептами, которые одобряют доктора. Например, несколько раз в день по 5-7 минут подышите ад паром успокаивающих и смягчающих настоев, например из листьев малины и мяты перечной, травы шалфея лекарственного или череды трехраздельной. Или выберите другой сбор: из травы душицы, цветков бузины и листьев мать-и-мачехи. Но учтите: любое растительное сырье может оказаться.
Или выберите другой сбор: из травы душицы, цветков бузины и листьев мать-и-мачехи. Но учтите: любое растительное сырье может оказаться.
Для вас аллергеном. Попробуйте травы сначала по одной и осторожно. Все настои для ингаляции готовятся одинаково. Смешайте перечисленные травы в равных пропорциях. Возьмите 3 ст. ложки сбора, насыпьте в термос и залейте стаканом кипятка. Как только травы заварятся, подышите над настоем.
Зимой многие страдают от затяжного кашля – последствия бронхита. Болезнь обычно возникает во время или после ОРВИ. Если она невылечена до конца и у человека снижен иммунитет, микробы стремительно размножаются в клетках органов дыхания, приводя к осложнениям.
Последствиями затяжного бронхита могут стать хроническая дыхательная недостаточность, легочная гипертензия, часто сопровождающаяся сердечной недостаточностью, эмфизема легких и астма. Не относитесь к кашлю легкомысленно и всегда вылечивайте его до конца.
Источник: Журнал «Будь здоров»
Коронавирус: астматики — в группе повышенного риска? | События в мире — оценки и прогнозы из Германии и Европы | DW
К группе повышенного риска в условиях пандемии коронавируса относятся пожилые люди, а также пациенты с хроническими заболеваниями. Известно, что вирус SARS-CoV-2 поражает в первую очередь нижние дыхательные пути, в том числе легкие. Это вызывает повышенную тревогу астматиков, опасающихся в случае заражения особенно тяжелого течения болезни COVID-19.
Известно, что вирус SARS-CoV-2 поражает в первую очередь нижние дыхательные пути, в том числе легкие. Это вызывает повышенную тревогу астматиков, опасающихся в случае заражения особенно тяжелого течения болезни COVID-19.
Усугубляет ситуацию то, что применение распространенных противоастматических препаратов повышает вероятность заражения.
Насколько опасны медикаменты с кортизоном?
Для лечения астмы чаще всего применяют препараты — аэрозоли, а в тяжелых случаях и таблетки — на основе кортизона. Кортизон имеет противовоспалительное действие и снижает повышенную при астме чувствительность бронхов. Это, по некоторым данным, приводит к ослаблению и подавлению иммунной системы человека.
Ингалятор для детей, больных астмой
Чтобы успокоить астматиков, немецкие пульмонологи решили выступить со специальным разъяснением, в котором указали, что риск астматиков заразиться коронавирусом не становится выше, если они продолжают регулярно принимать лекарства и не перестают это делать без консультации с лечащим врачом. В случае ухудшения самочувствия пациента с астмой врач может по своему усмотрению увеличить или понизить дозу кортизона.
В случае ухудшения самочувствия пациента с астмой врач может по своему усмотрению увеличить или понизить дозу кортизона.
Мнения экспертов расходятся
Но есть и другие мнения на этот счет. Некоторые эксперты критически относятся к терапии астмы путем ингаляции кортикостероидов.
Кристиан Дростен
Так, главный вирусолог берлинской университетской клиники Charite Кристиан Дростен (Christian Drosten) рекомендует астматикам проконсультироваться с их лечащими врачами и узнать, не лучше ли заменить препараты на основе кортизона медикаментами, оказывающими меньшее воздействие на иммунную систему человека.
Но, поскольку взаимосвязь между кортизоном и иммунитетом наукой еще не доказана, эксперты Немецкого общества пульмонологов и специалистов по респираторным заболеваниям (DGP) по-прежнему считают оптимальной классическую ингаляционную терапию. По их оценке, спонтанное прекращение приема медикаментов и переход на другую терапию может оказаться значительно опаснее, чем еще не доказанный повышенный риск заразиться коронавирусом SARS-CoV-2.
Специалисты DGP считают, что к группе повышенного риска относятся только пациенты с тяжелой формой астмы, а также регулярно принимающие таблетки кортизона. Астматикам же, лишь время от время прибегающим к помощи аэрозолей с кортизоном, они рекомендуют делать это регулярно — чтобы дыхательные пути оставались открытыми и не возникали приступы кашля или удушья. Если же такие аэрозоли не помогают, следует проконсультироваться с лечащим врачом.
Нужнылиастматикамдополнительныемеры защиты?
В целом же людям с хроническими заболеваниями дыхательных путей труднее противостоять вирусам, поскольку их легкие уже ослаблены.
Но по мнению главного пульмонолога университетской клиники в Мюнхене профессора Райнальда Фишера (Rainald Fischer), как раз астматики не столь сильно подвержены повышенному риску, поскольку в большинстве случаев воспаление слизистого покрытия их бронхов — это аллергическая реакция, которая, как правило, не приводит к воспалению легких. Вместе с тем Фишер обращает внимание и на то, что «легочникам» вообще проблематично носить действенные защитные маски с фильтрами типа FFP3, так как они затрудняют дыхание.
Вместе с тем Фишер обращает внимание и на то, что «легочникам» вообще проблематично носить действенные защитные маски с фильтрами типа FFP3, так как они затрудняют дыхание.
И без SARS-CoV-2 вирусы и бактерии могут приводить к воспалительным процессам в бронхах и легких человека. Поэтому многие врачи настоятельно советуют и астматикам делать прививки против гриппа и пневмококковой инфекции. А еще астматики, как и все другие пациенты с хроническими заболеваниями дыхательных путей, должны особенно тщательно соблюдать общепринятые нормы гигиены и выдерживать дистанцию безопасности между людьми не менее, чем в полтора метра.
Смотрите также:
Где в Германии шьют защитные маски
В Германии пока нет обязательного предписания носить защитные маски в общественных местах, как, например, в Чехии. Однако жители страны готовятся к этому варианту развития событий, а также налаживают производство простых масок для медицинских учреждений и прочих служб, в них нуждающихся.
 Такие модели со сменными фильтрами сейчас вяжет художница из Ганновера Манша Фридрих.
Такие модели со сменными фильтрами сейчас вяжет художница из Ганновера Манша Фридрих.Где в Германии шьют защитные маски
На пошив простых масок сейчас переключились реквизиторы некоторых немецких театров. Все представления и репетиции из-за карантинных мер все равно отменили. Театральные закройщики и швеи быстро освоили этот несложный процесс. В Берлине только в одной Центральной сервисной мастерской оперных сцен производят по 700 масок в неделю.
Где в Германии шьют защитные маски
Эта фотография была сделана в Государственном театре бранденбургского города Котбуса. Первые такие защитные маски в конце марта были переданы отсюда местной пожарно-спасательной службе и отделению Красного Креста. В общей сложности двенадцать швей работают здесь в две смены.
Где в Германии шьют защитные маски
Этот снимок сделан в городе Хальберштадте (Саксония-Анхальт) в общей мастерской театров Северного Гарца.
 Здесь выпускают по 60 масок в день — в частности, для сотрудников сберкасс, городских чиновников и продавцов в супермаркетах.
Здесь выпускают по 60 масок в день — в частности, для сотрудников сберкасс, городских чиновников и продавцов в супермаркетах.Где в Германии шьют защитные маски
Такую торжественную церемонию передачи первой партии «театральных» масок медикам здешней университетской клиники устроили в Государственном театре в Майнце (Рейнланд-Пфальц) — прямо на основной сцене.
Где в Германии шьют защитные маски
В обычные времена Петра Варнеке шьет модную одежду из кожи, которую продает на еженедельных рынках в разных районах Ганновера (Нижняя Саксония). Рынки в Германии, кстати, сейчас продолжают работать, но торговать на них можно лишь продуктами питания. На своем привычном стенде Петра Варнеке предлагает такие маски собственной работы — в обмен на пожертвования.
Где в Германии шьют защитные маски
Дизайнер Пиа Фишер из Берлина сейчас вместо модных аксессуаров и одежды тоже шьет маски.
 Часть продает прямо через окно своего магазина. Занялась она этим после того, как знакомая из службы по уходу за больными и престарелыми пожаловалась на нехватку масок на работе. Подругу она обеспечила, а теперь помогает и другим.
Часть продает прямо через окно своего магазина. Занялась она этим после того, как знакомая из службы по уходу за больными и престарелыми пожаловалась на нехватку масок на работе. Подругу она обеспечила, а теперь помогает и другим.Где в Германии шьют защитные маски
Эта фотография сделана в баварском городе Вюрцбурге, где такие маски начали выпускать из материалов, предназначенных для производства матрасов. Запасов на складе фирмы Wegerich предостаточно. Модель маски здесь оперативно разработали в сотрудничестве со специалистами из социальной службы.
Где в Германии шьют защитные маски
Помимо производства защитных текстильных масок в Германии также налаживают выпуск защитных экранов, необходимые детали для которых печатают на 3D-принтерах…
Где в Германии шьют защитные маски
Так защитные экраны выглядят в готовом виде — собранные из отпечатанных деталей и обычной прозрачной пленки для настольных проекторов.
 Эта фотография сделана в Университетской клинике Фрайбурга (Баден-Вюртемберг).
Эта фотография сделана в Университетской клинике Фрайбурга (Баден-Вюртемберг).Автор: Максим Нелюбин
Выпуск лекарств против астмы начнется в России осенью 2015 года
По его словам, препараты, разработанные российскими учеными, по эффективности не уступают лекарствам, которые выпускают ведущие западные фирмы. «Раньше приблизительно 90% мы закупали у западных фирм-гигантов, либо небольших фирм, представлявших, например, Индию. Проект «Фарма-2020″ (программа по развитию отечественной фармацевтики) существенно подтолкнул и ученых, и индустрию, и тех, кто занимается маркетингом, к тому, чтобы на наш рынок вышли эффективные противоастматические препараты», — заявил Чучалин.
Академик отметил, что в России также ведутся разработки, основанные на прогрессивных методах молекулярной биологии. «Пришли методы из молекулярной биологии, которые основаны на применении моноканальных антител. Нашими учеными созданы такие высокотехнологичные препараты — моноканальные антитела для лечения тяжелых форм бронхиальной астмы», — рассказал он.
Рост заболеваемости
Чучалин отметил, что разработка противоастматических препаратов имеет большое значение, поскольку астма является распространенным заболеванием. «В России были проведены эпидемиологические исследования в Москве, Новосибирске и ряде других городов — около пяти миллионов человек страдают бронхиальной астмой разной степени тяжести», — заявил он.
По словам врача-терапевта Людмилы Лапы, диагноз бронхиальная астма ставится примерно в 35% случаев при аллергических заболеваниях. «Все начинается с банального насморка, потом ставится аллергический риноконьюктивит, потом бронхиальная астма, потому что зачастую аллергию пытаются лечить как простой насморк — антибиотиками, хотя они при аллергии не применяются», — рассказала она.
Лапа отметила, что число больных астмой постоянно увеличивается. «Первая причина, конечно, недолечивание — хронизация процесса, аллергия, наследственная предрасположенность, которая в 50% случаев играет решающую роль в развитии заболевания. Еще один важный фактор — это ухудшающаяся экология, в том числе гарь, которая появляется весной-осенью в воздухе», — заявила она.
Еще один важный фактор — это ухудшающаяся экология, в том числе гарь, которая появляется весной-осенью в воздухе», — заявила она.
По данным Чучалина, в некоторых регионах России астма наиболее распространена. «Больше всего подвержены астме жители южных регионов — это Краснодарский край, Ставропольский край, Ростовская область. Это связано с тем, что в июле, августе и в начале сентября в воздухе высокая концентрация такого агрессивного аллергена, как амброзия — это сорняк, который был исторически завезен в Россию после Второй мировой войны», — рассказал академик.
Сезонные пики
Чучалин сообщил, что обострение заболевания имеет несколько сезонных пиков, связанных с аллергическими раздражителями и респираторными заболеваниями. «Сейчас, когда начинается период резкого выброса в атмосферу аллергенов — это первый сезонный пик, который придется на майские праздники, второй пик придется на начало июня, третий всплеск — на осенне-зимний период, когда люди много болеют вирусными заболевания типа гриппа, тогда уже вирусы будут играть доминирующую роль при обострении бронхиальной астмы», — рассказал он.
По словам Людмилы Лапы, в запущенном виде астма может привести к инвалидизации организма, чем раньше пациент обратится к специалистам, тем эффективнее будет результат лечения. Она отметила, что наиболее эффективно удается справиться с астмой у детей. «До 12 лет вырабатываются свои иммунные клетки, свои лимфоциты, которыми собственно происходит лечение, и поэтому они выздоравливают»- сообщила врач.
Используете скоропощной ингалятор? | Эдельвейс
БРОНХИАЛЬНАЯ АСТМА: КАК ИЗБЕЖАТЬ ОБОСТРЕНИЯ
Бронхиальная астма (БА) – одно из самых распространенных заболеваний, которым страдают миллионы людей. Оно проявляется свистящими хрипами, одышкой, чувством заложенности в груди, кашлем. Эти симптомы — приступы БА — требует незамедлительной помощи. В качестве такой помощи многие пациенты применяют короткодействующие бронхолитики в виде ингаляций, которые, действительно, быстро устраняют приступы и облегчают симптомы, но не лечат само заболевание и даже маскируют ухудшение его течения.
Пациенты обычно считают, что скоропомощной ингалятор1 помогает контролировать бронхиальную астму, поэтому часто не видят необходимости в дополнительном лечении. Однако происходит обратное: количество симптомов и приступов увеличивается, а это значит, что бронхиальная астма не контролируется2 и может развиться обострение – состояние, когда скоропомощные ингаляторы и другая обычная терапия уже не помогают облегчить состояние пациента. Выраженность симптомов и частота приступов стремительно нарастает, и пациент вынужден срочно обращаться к врачу, вызывать скорую помощь, а иногда и ложиться в больницу. Тяжелые обострения могут закончиться смертью пациента даже при усиленной терапии.
Таким образом, использование скоропомощного ингалятора более двух раз в неделю – тревожный сигнал и повод оценить свою зависимость от него, чтобы своевременно обратиться к врачу для подбора подходящей современной терапии, которая снизит риск тяжелых обострений и смерти от бронхиальной астмы.
Почему скоропомощным ингалятором больше не обойтись?
Ранее считалось, что в основе механизма развития бронхиальной астмы лежит бронхоспазм, поэтому в течение 50 лет основой терапии были скоропомощные короткодействующие ингаляторы. Они быстро облегчают симптомы, однако, не обладая противовоспалительным действием, не воздействуют на основную причину развития и прогрессирования БА – хроническое воспаление.
Сейчас эксперты пришли к выводу, что монотерапия скоропомощными короткодействующими ингаляторами опасна1 для пациентов с бронхиальной астмой: использование более трех скоропомощных короткодействующих ингаляторов в год увеличивает риск обострений БА3, более двенадцати — связано с повышенным риском смерти от этого заболевания3.
Лечение бронхиальной астмы: новый подход
Начиная с 2007 года Глобальная инициатива по бронхиальной астме (GINA) активно ищет новые пути лечения бронхиальной астмы для того, чтобы уменьшить риск связанных с ней обострений и смертей.
В настоящее время медицинское сообщество радикально пересмотрело принципы лечения бронхиальной астмы: современная терапия должна не просто устранять симптомы, но и снижать риск обострений в будущем. Сейчас для базисной терапии пациентов с любой степенью тяжести бронхиальной астмы международные и Российские клинические руководства рекомендуют назначать противовоспалительные препараты, в первую очередь – ингаляционные глюкокортикостероиды (ИГКС), применяя их в монотерапии или в комбинации с быстродействующими бронхорасширяющими препаратами длительного или короткого действия. Для купирования симптомов в первую очередь рекомендуется использовать быстродействующие бронхорасширяющие препараты в комбинации с ИГКС (противовоспалительные бронхолитики).
На сегодняшний день при наличии бронхиальной астмы любой степени тяжести предпочтительной терапией для купирования приступов является применение противовоспалительного бронхолитика по потребности, с поддерживающей терапией или без нее (в зависимости от назначения врача). Точное соблюдение всех рекомендаций врача снижает риск обострений бронхиальной астмы4.
Точное соблюдение всех рекомендаций врача снижает риск обострений бронхиальной астмы4.
Проверьте, зависимы ли вы от скоропомощного ингалятора!
Источники:
1. Global Initiative for Asthma. GINA 2020. [Электронный ресурс], 21.08.2020. URL:https://ginasthma.org.
2. Schatz M et al. J Allergy Clin Immunol. 2006;117:995-1000.
3. Stanford RH et al. Ann Allergy Asthma Immunol. 2012;109:403-407.
4. Beasley R et al. N Engl J Med. 2019 May 23;380(21):2020-2030
5. Partridge MR et al. BMC Pulm Med. 2006;6:13.
6. Chuchalin A.G. et al. International Journal of COPD, 2014:9 963–974
7. Федеральные клинические рекомендации по диагностике и лечению Бронхиальной астмы. 2019. Российское респираторное общество. [Электронный ресурс], 21.08.2020. URL: http://spulmo.ru/obrazovatelnye-resursy/federalnye-klinicheskie-rekomendatsii/
8. Архипов В.В. и соавт.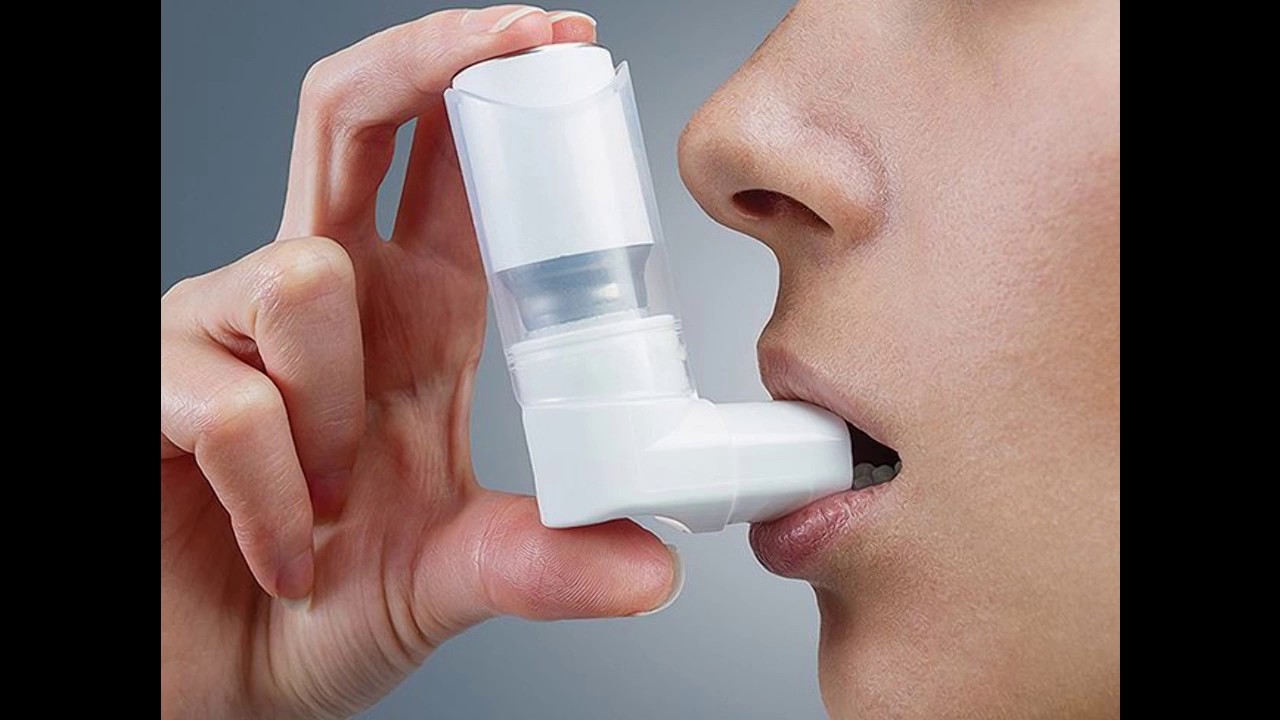 Пульмонология. 2011;(6):87-93.
Пульмонология. 2011;(6):87-93.
ингаляторов от астмы | Названия и типы
Типы ингаляторов от астмы
Лекарство внутри ингалятора попадает прямо в дыхательные пути, когда вы вдыхаете. Это означает, что вам нужна гораздо меньшая доза, чем если бы вы принимали лекарство в виде таблетки или жидкости через рот. . Воздействуют на дыхательные пути и легкие, но в остальную часть тела попадает мало лекарства.
Правильное название лекарства называется родовым названием. Разные фармацевтические компании могут использовать дженерики и производить разные бренды — патентованные названия лекарств.Есть много разных марок ингаляторов. Ингаляторы могут иметь общие названия и производиться разными фармацевтическими компаниями. Для некоторых лекарств существуют разные ингаляторы, которые доставляют одно и то же лекарство. Это означает, что есть много типов ингаляторов, доступных по рецепту, и все они производятся разного цвета. Это может сбивать с толку.
Поскольку существует множество ингаляторов разного цвета, полезно запомнить их названия, а также цвет устройства. Это может быть важно, если вам нужно обратиться к врачу, у которого нет вашей медицинской документации, например:
Это может быть важно, если вам нужно обратиться к врачу, у которого нет вашей медицинской документации, например:
- In A&E.
- Если вы в отпуске.
- Вне обычных часов работы вашего отделения общей практики.
Было бы полезно хранить список названий ваших лекарств и ингаляторов в бумажнике или сумочке. Эта информация предотвратит ошибки и путаницу.
При лечении астмы лекарственные средства внутри ингаляторов можно разделить на успокаивающие (бронходилататоры короткого действия), профилактические средства (стероидные ингаляторы) и бронходилататоры длительного действия.
Религиозные ингаляторы — содержат бронходилатирующие лекарства.
Вы можете принимать облегчающие ингаляторы, если это необходимо, чтобы облегчить симптомы, когда у вас одышка, хрипы или скованность. Лекарство в ингаляторе с облегчением расслабляет мышцы дыхательных путей. Это расширяет дыхательные пути, и симптомы обычно быстро проходят. Эти лекарства называются бронходилататорами, поскольку они расширяют (расширяют) дыхательные пути (бронхи).
Двумя основными вспомогательными средствами являются сальбутамол и тербуталин .Они бывают разных марок и производятся разными компаниями. Существуют разные ингаляторы, которые доставляют одно и то же лекарство от облегчения. Торговые марки сальбутамола включают Аромир®, Асмасал®, Саламол®, Салбулин®, Пульвинал Сальбутамол® и Вентолин®. Тербуталин часто выпускается под торговой маркой Bricanyl®. Эти ингаляторы часто (но не всегда) имеют синий цвет. Другие ингаляторы, содержащие другие лекарства, тоже могут быть синего цвета. Всегда читайте этикетку.
Если симптомы возникают только время от времени, время от времени можно использовать ингалятор с облегчением.
Если вам нужно лекарство три раза в неделю или чаще, чтобы облегчить симптомы, обычно рекомендуется использовать профилактический ингалятор .
Ингаляторы Preventer — обычно содержат стероидные препараты.
Их принимают каждый день, чтобы предотвратить развитие симптомов. Обычно в превентивных ингаляторах используются стероиды. Стероиды уменьшают воспаление дыхательных путей. Когда воспаление прошло, дыхательные пути гораздо реже сужаются и вызывают такие симптомы, как хрипы.
Обычно в превентивных ингаляторах используются стероиды. Стероиды уменьшают воспаление дыхательных путей. Когда воспаление прошло, дыхательные пути гораздо реже сужаются и вызывают такие симптомы, как хрипы.
Стероидные ингаляторы обычно принимают два раза в день. Если у вас обострение (обострение) симптомов астмы, вам могут посоветовать чаще принимать профилактический ингалятор.
Стероиду в профилактическом ингаляторе требуется 7-14 дней для достижения эффекта. Это означает, что он не принесет немедленного облегчения симптомов (в отличие от облегчения). Примерно через неделю лечения профилактикой симптомы часто исчезают или значительно уменьшаются. Однако для достижения максимальной пользы может потребоваться до шести недель.
Если ваши симптомы астмы хорошо контролируются с помощью обычных профилактических средств, вам может не понадобиться использовать ингалятор с облегчением очень часто, если вообще.
Ингаляторы, которые содержат лекарства, называемые кромогликатом натрия (торговая марка Intal®) или недокромилом (торговая марка Tilade®), иногда используются в качестве профилактических средств. Однако они обычно не работают так же хорошо, как стероиды.
Однако они обычно не работают так же хорошо, как стероиды.
Основные ингаляционные стероидные профилактические препараты:
- Беклометазон . Бренды включают Asmabec®, Clenil Modulite® и Qvar®.Эти ингаляторы обычно коричневого, а иногда и красного цвета.
- Будесонид . Бренды включают Easyhaler Budesonide®, Novolizer Budesonide® и Pulmicort®.
- Циклезонид . Торговая марка Alvesco®.
- Флутиказон . Торговая марка Flixotide®. Это ингалятор желтого или оранжевого цвета.
- Мометазон . Торговая марка Asmanex Twisthaler®.
Прочность (плотность) костей может снизиться после длительного использования высоких доз ингаляционных кортикостероидов.Поэтому людям, которые используют стероидные ингаляторы при астме, необходимо убедиться, что в их рационе достаточно кальция. Молоко является хорошим источником кальция, но некоторым людям, страдающим астмой, следует избегать молочных продуктов. К другим хорошим диетическим источникам кальция относятся:
К другим хорошим диетическим источникам кальция относятся:
- Хлеб.
- Некоторые овощи (кудрявая капуста, окра, шпинат и кресс-салат).
- Некоторые фрукты (например, курага).
См. Отдельную брошюру «Профилактика остеопороза, вызванного стероидами».
Ингаляторы-бронходилататоры длительного действия
Лекарства в этих ингаляторах действуют аналогично снотворным, но действуют до 12 часов после приема каждой дозы. Они включают салметерол (торговые марки Serevent® и Neovent®) и формотерол (торговые марки Atimos®, Foradil® и Oxis®).
Можно рекомендовать бронходилататор длительного действия в дополнение к стероидному ингалятору, если симптомы полностью не контролируются одним только стероидным ингалятором.
Некоторые марки ингаляторов содержат стероид и бронходилататор длительного действия для людей, которым необходимы оба препарата для контроля симптомов.Примеры комбинированных ингаляторов:
Ингаляторы
Разным людям подходят разные ингаляторы. Ингаляторы можно разделить на четыре основные группы:
Ингаляторы можно разделить на четыре основные группы:
- Ингаляторы с отмеренными дозами под давлением (ДИ).
- Ингаляторы, активируемые дыханием — ингаляторы ДИ и сухие порошки.
- Ингаляторы с распорками.
- Небулайзеры.
Стандартный ингалятор MDI
Стандартный ингалятор MDI показан выше. MDI используется более 40 лет и используется для доставки различных типов и марок лекарств.Он содержит неактивный газ под давлением, который вводит дозу лекарства в каждую затяжку. Каждая доза высвобождается нажатием на верхнюю часть ингалятора. Этот тип ингалятора быстр в использовании, он компактен и удобен в переноске. Для одновременного нажатия на баллончик и полного вдоха необходима хорошая координация. Иногда их называют эвалерами (в зависимости от производителя).
Стандартный ингалятор MDI — это наиболее широко используемый ингалятор. Однако многие люди используют его не лучшим образом. К распространенным ошибкам относятся:
- Ингалятор не встряхивается перед его использованием.

- Слишком резкий вдох или не вовремя.
- Недостаточная задержка дыхания после вдыхания содержимого.
До недавнего времени пропеллент в ингаляторах MDI был хлорфторуглеродом (CFC). Однако ХФУ повреждают озоновый слой Земли, поэтому их использование постепенно прекращается. Новые ингаляторы, не содержащие ХФУ, работают так же хорошо, но в них используется другой пропеллент, который не повреждает озоновый слой.
Ингаляторы, активируемые дыханием
Это альтернативы стандартным ДИ.Некоторые из них все еще представляют собой ДИ под давлением, но не требуют, чтобы вы нажимали на канистру сверху. Показанный выше автохейлер является примером. Еще один пример MDI, активируемого дыханием, — это ингалятор для легких дыхательных путей.
Другие ингаляторы, активируемые дыханием, также называются ингаляторами для сухого порошка . Эти ингаляторы не содержат неактивного газа под давлением, способного продвигать лекарство. Вам не нужно толкать канистру, чтобы выпустить дозу. Вместо этого вы запускаете дозу, вдыхая через мундштук. Аккумуляторы, кликхейлеры, легкие хейлеры, новолайзеры, турбохейлеры и твистхейлеры — все это активируемые дыханием ингаляторы сухого порошка.Чтобы порошок попал в легкие, нужно достаточно тяжело дышать. Некоторые типы показаны ниже.
Вместо этого вы запускаете дозу, вдыхая через мундштук. Аккумуляторы, кликхейлеры, легкие хейлеры, новолайзеры, турбохейлеры и твистхейлеры — все это активируемые дыханием ингаляторы сухого порошка.Чтобы порошок попал в легкие, нужно достаточно тяжело дышать. Некоторые типы показаны ниже.
У всех отдельных устройств есть некоторые различия в том, как они работают, но, как правило, они требуют меньшей координации, чем стандартный MDI. Обычно они немного больше стандартного MDI.
Прокладки
Прокладки используются с ДИ под давлением. Есть разные типы — пример показан выше. Прокладка между ингалятором и ртом удерживает лекарство как резервуар при нажатии на ингалятор.Клапан на конце рта гарантирует, что лекарство удерживается в прокладке до тех пор, пока вы не вдохнете. Когда вы выдохнете, клапан закрывается. Вам не нужно иметь хорошую координацию использования спейсера.
Лицевая маска может быть прикреплена к некоторым типам прокладок вместо мундштука. Иногда это делают для маленьких детей и младенцев, которые затем могут использовать ингалятор, просто вдыхая и выдыхая через маску.
Существует несколько различных типов проставок. Примерами являются Able Spacer®, Aerochamber Plus®, Nebuchamber®, Optichamber®, Pocket Chamber®, Volumatic® и Vortex®.Некоторые проставки подходят для всех ДИ; другие совместимы только с ингаляторами определенных марок.
Советы по использованию проставки . Ниже приведены советы, если вам прописали удерживающую прокладку. У них есть клапан на конце рта — проставка на картинке выше является примером:
- Если ваша доза составляет более одной затяжки, делайте одну затяжку за раз.
- Встряхивайте ингалятор перед каждой затяжкой.
- Начните вдох через мундштук как можно скорее после затяжки.
- Постарайтесь задержать дыхание на несколько мгновений, когда вы сделали вдох.
- Сделайте несколько вдохов и выдохов, прежде чем сделать следующую затяжку. При каждом вдохе старайтесь задерживать дыхание на несколько секунд.
- Убедитесь, что клапан открывается и закрывается с каждым вдохом.
- Младенцы и маленькие дети могут надевать маску для лица на конец клапана. Они просто нормально дышат, прижимаясь лицом к маске. Клапан открывается и закрывается при каждом вдохе и выдохе. Держите прокладку слегка под наклоном концом ингалятора вверх, чтобы облегчить открытие и закрытие клапана.
- Статический заряд может накапливаться внутри пластиковой камеры. Это может притягивать частицы лекарства и уменьшать выход при использовании спейсера. Чтобы предотвратить это, промойте пластиковую прокладку в соответствии с инструкциями производителя. Обычно это делается перед первым использованием, а затем примерно раз в месяц с водой для мытья посуды. Дайте высохнуть на воздухе, не смывая и не вытирая.
Небулайзеры
Небулайзеры — это аппараты, которые превращают жидкую форму ваших бронхолитических лекарств короткого действия в тонкий туман, как аэрозоль.Вы вдыхаете это с помощью маски или мундштука. Небулайзеры не более эффективны, чем обычные ингаляторы. Тем не менее, они чрезвычайно полезны для людей, которые очень устали (утомлены) своим дыханием, или для людей, которые сильно задыхаются. Небулайзеры используются в основном в больницах при тяжелых приступах астмы, когда необходимы большие дозы ингаляционных лекарств. Они используются реже, чем в прошлом, поскольку современные спейсерные устройства обычно так же хороши, как и небулайзеры, для подачи больших доз ингаляционных лекарств.Для использования небулайзера не требуется никакой координации — вы просто вдыхаете и выдыхаете, и вы будете вдыхать лекарство.
Общие вопросы и дополнительная информация
Получаете ли вы побочные эффекты от ингаляторов?
При стандартных дозах для ингаляции количество лекарства невелико по сравнению с таблетками или жидкими лекарствами. Поэтому побочные эффекты, как правило, представляют гораздо меньшую проблему, чем при приеме таблеток или жидких лекарств. Это одно из их главных преимуществ. Однако у некоторых людей все же возникают побочные эффекты.Прочтите листовку, которая идет в комплекте с ингалятором, чтобы узнать о возможных побочных эффектах. Ниже приведены лишь наиболее распространенные и важные, о которых следует знать.
Одна из проблем, которая может возникнуть при использовании стероидных ингаляторов (особенно если вы принимаете высокие дозы), заключается в том, что задняя стенка горла может болеть. Может развиться молочница во рту. Обычно это легко лечится курсом пастилок для рассасывания или жидкости, которую вы держите во рту. Вы также можете заметить, что ваш голос станет более хриплым.
Если вы прополощете рот водой и почистите зубы после использования стероидного ингалятора, у вас меньше шансов заболеть горлом или молочницей. Кроме того, некоторые ингаляторы (например, спейсеры) с меньшей вероятностью вызывают проблемы с горлом. Переход на другое устройство может помочь при возникновении проблем со ртом или молочницы.
Примечание: постоянный хриплый голос, который не утихает, требует дальнейшего изучения, так как он может быть вызван другими причинами. Если у вас есть этот симптом, сообщите об этом своему GP .
Если вы используете высокие дозы ингаляционных стероидов в течение длительного времени, может стать фактором риска развития остеопороза. Вы можете помочь предотвратить остеопороз, если будете регулярно заниматься спортом, не курить и придерживаться диеты с достаточным содержанием кальция.
Детям, которые длительно принимают ингаляционные стероиды, следует контролировать их рост. Существует small риск того, что достаточное количество стероидов может попасть из легких в организм (через кровоток), чтобы задержать рост. Этот риск должен быть сбалансирован с риском ребенка с астмой , не имеющего стероидного профилактического средства.Длительное плохое состояние здоровья (например, тяжелая астма) также может повлиять на рост ребенка.
Стероидные лекарства могут усугубить депрессию и другие проблемы с психическим здоровьем, а иногда и вызывать проблемы с психическим здоровьем. Это больше касается стероидных таблеток, но в редких случаях может быть вызвано стероидными ингаляторами. Даже тяжелая форма психического расстройства, называемая психозом, в редких случаях может быть спровоцирована стероидным ингалятором. Обратитесь за медицинской помощью, если возникают тревожные изменения в настроении или поведении.
Какой ингалятор лучше всего использовать?
Это зависит от различных факторов, таких как:
- Удобство . Некоторые ингаляторы маленькие, их легко положить в карман, и ими легко пользоваться. Например, стандартный ингалятор MDI.
- Ваш возраст . Детям младше 6 лет нельзя использовать ингаляторы с сухим порошком. Это связано с тем, что для вдыхания лекарства в ингалятор необходим такой сильный вдох. Дети в возрасте до 12 лет обычно не могут использовать стандартные ингаляторы MDI без спейсера.Некоторым пожилым людям трудно использовать ингаляторы MDI.
- Ваше согласование . Некоторым устройствам требуется больше координации, чем другим.
- Побочные эффекты . Некоторое количество ингаляционного лекарства попадает в заднюю часть горла. Иногда это может вызвать такие проблемы, как молочница во рту. Это, как правило, больше проблема при использовании более высоких доз стероидных ингаляторов. При использовании спейсера меньше лекарств попадает в горло. Поэтому можно рекомендовать спейсер, если у вас проблемы с горлом или вам нужна высокая доза ингаляционного стероида.
Часто выбор ингалятора остается только личным предпочтением. У большинства врачей общей практики и практикующих медсестер есть ряд устройств, которые можно продемонстрировать, чтобы вы могли их почувствовать. Если вам не нравится тот, который вы используете, спросите своего терапевта или медсестры, можете ли вы попробовать другой тип.
Как пользоваться схемой желтых карточек
Если вы считаете, что у вас возник побочный эффект одного из ваших лекарств, вы можете сообщить об этом в схеме желтых карточек. Вы можете сделать это на сайте www.mhra.com.gov.uk/yellowcard.
Схема желтой карточки используется для информирования фармацевтов, врачей и медсестер о любых новых побочных эффектах, которые могли вызвать лекарства или любые другие медицинские продукты. Если вы хотите сообщить о побочном эффекте, вам необходимо предоставить основную информацию о:
- Побочном эффекте.
- Название лекарства, которое, по вашему мнению, вызвало его.
- Человек, у которого был побочный эффект.
- Ваши контактные данные как докладчика о побочном эффекте.
Будет полезно иметь при себе лекарство и / или прилагаемую к нему листовку, пока вы заполняете отчет.
Пиковый расходомер для лечения астмы
Что такое пикфлоуметр?
Пикфлоуметр — это небольшое устройство, в которое вы вдуваетесь. Он измеряет максимальную скорость потока воздуха, которую вы можете выдуть из легких. Он записывает расход воздуха в литрах в минуту (л / мин). Ваш врач может назначить вам измеритель пикового потока, если у вас астма. Существуют разные марки пикового расходомера.Все они делают одну и ту же работу.
Как измерить пиковый расход?
Ваш врач или медсестра покажут вам, как измерить пиковую скорость потока. Важно сделать это правильно; в противном случае показания могут ввести в заблуждение. Вкратце, вы должны установить маркер на ноль, сделать глубокий вдох, сжать губы вокруг мундштука, а затем подуть в устройство так сильно и быстро, как только сможете. Обратите внимание на чтение.
Каждый раз, когда вы проверяете «пиковый поток», вы должны делать три удара, один за другим.«Лучшее из трех» — это чтение для записи. Однако, когда вы делаете три удара подряд друг за другом, все показания должны быть примерно одинаковыми. Если это не так, возможно, вы неправильно продуваете устройство. Распространенная ошибка — не дуть изо всех сил. Еще одна распространенная ошибка — не прижимать губы прямо к мундштуку, чтобы весь выдыхаемый вами воздух прошел через устройство.
Что такое нормальный пиковый расход?
Нормальные значения пиковой скорости потока зависят от вашего возраста, размера и пола.Диапазон нормальных значений пиковой скорости потока публикуется на диаграмме, и врачи и медсестры обращаются к ней, когда проверяют ваши значения максимальной скорости потока.
Обычно у здоровых людей значения пиковой скорости потока незначительно меняются время от времени. Чтение вечером часто немного выше, чем утром.
Как пикфлоуметр может помочь при астме?
Для диагностики астмы
Если у вас нелеченная астма:
- Показания пикового потока обычно низкие.Независимо от того, насколько вы сильны, если ваши дыхательные пути сужены, максимальная скорость потока будет ниже, чем ожидалось для вашего возраста, размера и пола.
- Ваши показания пикового расхода будут сильно отличаться. Обычно утром показания ниже, чем вечером. Эта разница намного больше у людей с нелеченой астмой, чем обычная небольшая вариация, наблюдаемая у большинства людей.
Иногда врач или медсестра дадут вам диаграмму (например, приведенную ниже) и попросят вас вести запись ваших пиковых значений потока в течение недели или около того.Обычно вас просят измерять пиковую скорость потока «до трех» каждое утро и вечер.
Иногда измерение пикового потока проводится «до и после» приема дозы препарата, чтобы открыть дыхательные пути. Если лечение приводит к значительному улучшению ваших навыков чтения, это тоже типично для астмы.
Для мониторинга обработки
Регулярные показания пиковой скорости потока могут использоваться, чтобы помочь оценить, насколько хорошо работает обработка. Показания пиковой скорости потока улучшаются, если суженные дыхательные пути открываются при лечении.
Ниже приведен пример двухнедельного дневника показаний пиковой скорости потока, который ведет ребенок с довольно тяжелой астмой.
Массачусетс добавляет астму в список приемлемых для вакцинации против коронавируса
Те, у кого астма от средней до тяжелой, будут иметь право на вакцинацию от коронавируса в рамках Фазы 2 внедрения штата после того, как правозащитники попросили губернатора Чарли Бейкера добавить респираторное заболевание в список.
Новая расстановка приоритетов появилась более чем через неделю после того, как Herald сообщила, что астма была исключена из списка заболеваний, при которых людям могут быть сделаны прививки на различных этапах Фазы 2.
Бейкер заявил на пресс-конференции на прошлой неделе, что включение астмы «несовместимо» с рекомендациями Центров по контролю и профилактике заболеваний по вакцинам. Но, столкнувшись с растущим давлением со стороны законодателей и адвокатов, он сказал: «Мы определенно говорим об этом».
Его администрация добавила в список астму средней и тяжелой степени тяжести в среду, за день до того, как жители в возрасте 65 лет и старше и лица с двумя или более соответствующими заболеваниями смогут записаться на прививки.
«Основная причина, по которой мы сделали это с астмой и как бы отошли от рекомендаций CDC, — это действительно проблема экологической и экономической справедливости», — сказал Бейкер на пресс-конференции в Государственной палате в среду.
«Было проведено множество исследований, которые демонстрируют, что группы риска и цветные сообщества исторически имели более высокий уровень астмы — детская астма, астма взрослых — и многое из этого связано с решениями, которые были приняты много лет назад. в отношении того, как люди решили строить кварталы и сообщества », — продолжил он.«Это законный вопрос, и мы рассматриваем его как вопрос справедливости и здоровья».
Массачусетс основал свой первоначальный список подходящих сопутствующих заболеваний строго на списке CDC «определенных заболеваний», которые повышают риск тяжелого заболевания у взрослых в случае заражения COVID-19.
В список включены рак, ожирение и даже курение. Но CDC классифицировал астму от умеренной до тяжелой как состояние, которое только «может» подвергнуть людей повышенному риску тяжелого заболевания, что привело к ее первоначальному исключению в Массачусетсе, хотя астматики в соседнем Нью-Йорке получили право на прививки.
Общественные активисты, законодатели штата и даже член палаты представителей США Аянна Прессли присоединились к хору, призывающему Бейкера добавить астму в список, сославшись на проблемы с доступом к вакцинам в малообеспеченных и в основном меньшинствах, сильно пострадавших от пандемии, которая уже давно демонстрирует высокие показатели астмы. Это включает в себя Челси и Спрингфилд, который был назван американской столицей астмы в 2019 году Американским фондом астмы и аллергии.
Государственные представители Минди Домб, Ди-Амхерст, и Карлос Гонсалес, Ди-Спрингфилд, возглавили двухпартийную группу из 52 депутатов, отправив в конце прошлой недели письмо Бейкеру, призывая его принять меры по борьбе с астмой.В среду Домб заявил, что его включение стало первым шагом на пути к справедливости вакцинации в общинах чернокожих и коричневых, которые непропорционально сильно пострадали от пандемии.
«Я надеюсь, что администрация будет использовать объективы медицины и справедливости для анализа других болезней и состояний, которые были исключены», — сказала она.
Адвокаты призывают администрацию Бейкера расширить квалификационные медицинские условия, чтобы включить в них больше людей с ограниченными возможностями и диабетом 1 типа, а не только типа 2.
«Я действительно хочу разъяснить людям, что с этой проблемой астмы нужно заниматься сейчас», — сказал Бейкер. «Если мы получим рекомендации и советы от других людей в медицинском сообществе по другим вопросам, мы обязательно примем их к сведению».
Препарат от астмы может снизить риск тяжелой формы коронавируса при раннем приеме — исследование | Коронавирус
Дешевый и широко доступный препарат от астмы, по-видимому, значительно снижает риск серьезных заболеваний Covid-19, если его принять в течение первой недели после появления симптомов, как показывают исследования.
Если результаты подтвердятся другими продолжающимися исследованиями, ингаляционный будесонид, который предотвращает ухудшение состояния людей и сокращает продолжительность их болезни, может стать первым средством лечения на ранних стадиях инфекции.
Исследование стоиков было начато после наблюдений, что люди с астмой или хронической обструктивной болезнью легких (ХОБЛ) были на удивление недостаточно представлены среди пациентов больниц, госпитализированных с Covid-19, в то время как другие респираторные заболевания, такие как грипп, имеют тенденцию ухудшать их симптомы.Одна из возможностей заключалась в том, что стероидные ингаляторы, которые они используют для лечения астмы и симптомов ХОБЛ, защищали некоторых из них от тяжелого Covid-19.
Одним из таких препаратов является будесонид, который часто назначают в виде белого «турбухалера» или коричневого или бежевого «профилактического» ингалятора, поскольку он помогает предотвратить появление симптомов у людей с астмой или ХОБЛ.
Профессор Мона Бафадель из Оксфордского университета и ее коллеги набрали 146 в остальном здоровых взрослых с ранними симптомами COVID-19 и проинструктировали половину из них принимать 800 мкг будесонида два раза в день, пока они не почувствуют себя лучше, в то время как другие добровольцы получали обычную дозу. уход (т.е. без лечения).
Десяти из этих людей в конечном итоге потребовалось обследование или лечение в больнице, по сравнению с одним из тех, кому был назначен ингалятор будесонид. У них также наблюдалось более быстрое исчезновение лихорадки и других симптомов Covid-19, и у них было меньше стойких симптомов через 28 дней, что позволяет предположить, что препарат также может снизить шансы людей на развитие «длительного Covid».
Одна из возможностей заключается в том, что препарат уменьшает воспалительное повреждение клеток дыхательных путей и легких, вызванное нашим иммунным ответом на вирус.Другие исследования показали, что это может уменьшить репликацию вируса в этих клетках или вообще затруднить захват вируса.
Бафадель сказал: «Хотя это небольшое исследование, отрадно знать, что в мире проводится как минимум пять других исследований, которые также изучают различные классы ингаляционных кортикостероидов».
Одно из них, исследование Principle, которое также возглавляют исследователи из Оксфорда, оценивает будесонид как средство лечения пожилых людей с ранними симптомами Covid-19, в том числе с сопутствующими заболеваниями.
Бафадель добавил: «Вакцины, безусловно, очень интересны, но на данный момент нет никакого лекарства, которое лечило бы вас, когда вы плохо себя чувствуете, чтобы вам не стало хуже. Меня воодушевляет то, что относительно безопасное, широко доступное и хорошо изученное лекарство, такое как ингаляционный стероид, может повлиять на давление, которое мы испытываем во время пандемии ».
Исследование, которое еще не было рассмотрено другими учеными, показало, что восьми человек потребуется лечение будесонидом, чтобы один из них не нуждался в стационарном лечении.
Доктор Джеймс Додд, старший преподаватель респираторной медицины в Центре лечения легких в Северном Бристоле и Бристольском университете, сказал: «Если этот уровень эффективности будет воспроизведен в более крупном исследовании, включающем старшие возрастные группы с другими сопутствующими заболеваниями, у вас действительно есть получил потенциально очень интересное, дешевое, безопасное и широко доступное лечение для пациентов в сообществе, которым только что был поставлен диагноз Covid-19.
«В течение короткого периода времени мы потенциально могли бы получить первое лечение на уровне общины — такое, которое также предположительно будет менее уязвимо для вируса, приобретающего новые мутации, чем вакцины.”
Является ли передача астмы глотком свежего воздуха для ранних пациентов с COVID-19?
Ингаляционный будесонид (пульмикорт), стероид, обычно используемый для лечения астмы, резко снизил потребность в госпитализации пациентов с COVID-19 в течение недели с момента появления симптомов, как показало небольшое рандомизированное исследование в Великобритании.
Среди 139 пациентов с легкими симптомами COVID-19 10 в контрольной группе потребовалось либо посещение отделения неотложной помощи в связи с COVID-19, либо посещение отделения неотложной помощи (ED), либо госпитализация по сравнению с одним пациентом в группе вмешательства на 28 день наблюдения, сообщили Мона Бафадель, доктор философии из Оксфордского университета в Англии, и ее коллеги.
Это привело к тому, что в препринте medRxiv , который не проходил экспертную оценку, потребовалось лечение восьми, чтобы предотвратить ухудшение состояния COVID-19 у одного пациента.
Bafadhel и его коллеги заявили, что они прекратили испытание досрочно, когда было установлено, что дальнейшее включение в исследование не изменит результат исследования.
«Были сделаны важные открытия в отношении [госпитализированных] пациентов с COVID-19, но не менее важным является лечение ранних заболеваний для предотвращения клинического ухудшения…. особенно миллиардам людей во всем мире, которые имеют ограниченный доступ к стационарной помощи «, — сказал Бафадель в своем заявлении.» Я воодушевлен тем, что относительно безопасное, широко доступное и хорошо изученное лекарство, такое как ингаляционный стероид, может оказать влияние на давление, которое мы испытываем во время пандемии ».
Авторы отметили недостаточную представленность пациентов с астмой и хронической обструктивной болезнью легких (ХОБЛ) среди пациентов, госпитализированных с COVID-19 в ранних данных, и предположили, что это может быть связано с «широким использованием ингаляционных глюкокортикоидов» в этой популяции.Они добавили, что основной причиной, по которой этим пациентам могут быть прописаны ингаляционные глюкокортикоиды, является уменьшение обострений, часто признаваемых «вирусными по этиологии».
Испытание «Стероиды в COVID-19» (STOIC) было открытым исследованием фазы II, в котором в течение 7 дней принимали участие взрослые с симптомами, указывающими на COVID-19. Они были рандомизированы для получения обычной медицинской помощи или ингаляторов с сухим порошком будесонида дважды в день и осматривались медсестрой по респираторным исследованиям в день 0, 7 и 14 день для проведения ПЦР-теста на SARS-CoV-2.Пациенты заполняли дневник симптомов, ежедневно снимали показания дома с помощью пульсоксиметра и термометра и записывали нежелательные явления.
Тем, кто был включен в группу вмешательства, было приказано прекратить использование ингалятора, когда они почувствовали себя лучше, и все участники были осмотрены на 28 день для тестирования сывороточных антител на SARS-CoV-2. Первичным результатом была неотложная медицинская помощь в связи с COVID, посещение отделения неотложной помощи или госпитализация.
С июля по декабрь 2020 года 146 участников были рандомизированы 1: 1 в группу вмешательства или в контрольную группу при анализе каждого протокола.Средняя продолжительность симптомов до рандомизации составляла 3 дня, а среднее время до исчезновения симптомов — 8 дней. Ингаляторы использовались в среднем 7 дней.
Первичный результат произошел у 10 участников в контрольной группе и у одного в группе вмешательства, что привело к снижению относительного риска на 90%, хотя для популяции, собирающейся лечиться, это было 11 в контрольной группе и два в группе вмешательства. рука.
При изучении вторичных исходов было установлено, что клиническое выздоровление после вмешательства произошло на один день раньше, чем в контрольной группе (медиана 7 дней против 8 дней, соответственно).Самостоятельно сообщаемые симптомы сохранялись на 14-й день у семи пациентов в группе вмешательства по сравнению с 21 пациентом в контрольной группе.
Средняя доля дней с лихорадкой в течение первых 14 дней была ниже в группе вмешательства, и у меньшего числа участников в группе вмешательства была температура как минимум 1 день.
«В странах с высоким уровнем доходов вдыхаемый будесонид может работать в качестве дополнительного средства для снижения давления на системы здравоохранения до тех пор, пока не будет достигнута широкая вакцинация против SARS-CoV-2», — написали Бафадель и его коллеги, отметив, что эффективность также вряд ли будет зависеть от каких-либо эмерджентный вариант SARS-CoV-2.
Ограничения для данных включают их открытый характер и то, что они были остановлены на раннем этапе, с расчетами статистической мощности на основе наилучших доступных прогнозов в начале 2020 года. Однако исследователи добавили, что «в дизайне испытания для нового заболевания, эффективный Таким образом, статистические допущения являются произвольными «.
Молли Уокер — помощник редактора, освещающая инфекционные заболевания в MedPage Today.У нее есть страсть к доказательствам, данным и общественному здоровью. Подписаться
Раскрытие информации
Исследование финансировалось Оксфордским центром биомедицинских исследований NIHR и AstraZeneca.
A Primer по недавно одобренному безрецептурному ингалятору для астмы
В магазины поступает единственный дозированный ингалятор (MDI), одобренный FDA без рецепта (OTC), Primatene Mist. 1 Primatene Mist одобрен FDA для временного облегчения легких симптомов перемежающейся астмы. 2 Благодаря этому новому варианту безрецептурного отпуска, занявшего свое место в ассортименте препаратов для лечения астмы, фармацевты могут проводить важные терапевтические мероприятия и проводить обучение. Что нового?
Некоторые могут вспомнить старую формулировку OTC Primatene Mist, которая была снята с рынка в 2011 году, потому что она содержала хлорфторуглеродные (CFC) пропелленты, которые, как известно, разрушают озоновый слой.В измененной версии, одобренной FDA в ноябре 2018 года, используются пропелленты на основе гидрофторалкана (HFA), разрешенные действующим международным законодательством и законодательством США и используемые в ингаляторах, отпускаемых только по рецепту, например, содержащих альбутерол и левальбутерол.
Хотя новый пропеллент HFA Primatene Mist использует тот же активный ингредиент бронходилататора (адреналин), что и ранее доступная версия пропеллента CFC, есть некоторые важные отличия. Например, дозировка старых и новых продуктов различается.Продукт CFC представлял собой 1-2 ингаляции каждые 3 часа, но не более 12 ингаляций в день. Продукт HFA имеет более консервативную дозировку: от 1 до 2 ингаляций каждые 4 часа, но не более 8 ингаляций в день. Дозирование основано на исследованиях диапазона доз, проводимых спонсором продукта. 3,2 Устройство также было переработано. Как и другие ДИ, продукт поставляется с подробными инструкциями по применению, которые необходимо соблюдать, чтобы устройство работало должным образом и доставляло точную дозу.
Primatene Mist имеет уникальные инструкции по взбалтыванию и грунтованию перед первым использованием и перед каждым последующим использованием.Его также необходимо очищать после каждого дня использования.
Новая версия одобрена для применения у взрослых и детей от 12 лет и старше. Неизвестно, работает ли продукт или безопасно для детей младше 12 лет. Напротив, старая версия была одобрена для детей от 4 лет и старше. 4
Анализ данных FDA, включая новую информацию, которая была получена с момента появления на рынке Primatene Mist, показывает, что при использовании Primatene Mist по назначению серьезных проблем с безопасностью нет. 5
Возможности вмешательства фармацевта
Фармацевты имеют уникальные возможности ответить на вопросы пациентов и поставщиков об этом новом безрецептурном продукте. При обращении к пациенту или опекунам, которые рассматривают продукт, запросите дополнительную информацию, чтобы составить рекомендации.
- Если пациент думает, что у него астма, но ему не поставлен диагноз, объясните, что астма — сложное заболевание, и порекомендуйте ему сначала проконсультироваться с квалифицированным врачом для постановки правильного диагноза.Также объясните, что Primatene Mist может обеспечить кратковременное облегчение легких периодических симптомов астмы, но не долгосрочное лечение.
- Пациенты, которые в настоящее время используют ингаляторы по рецепту, могут спросить о Primatene Mist. Объясните, что Primatene Mist не заменяет рецептурные лекарства от астмы, и порекомендуйте им не начинать и не прекращать прием лекарств от астмы, не посоветовавшись со своим врачом. Если пациент сообщает вам, что его или ее режим не позволяет эффективно контролировать симптомы астмы, используйте взаимодействие как возможность проверить, как используются и очищаются нынешние ингаляторы.Также рекомендуйте пациенту обратиться к врачу, чтобы убедиться, что режим лечения астмы оптимизирован.
- Проконсультировать пациентов по поводу предупреждения об астме. Даже у пациентов с легкой формой астмы могут возникнуть серьезные, опасные для жизни обострения. Посоветуйте пациентам немедленно обратиться к врачу, если им не станет лучше через 20 минут после использования Primatene, их симптомы ухудшатся, им необходимо более 8 ингаляций в течение 24 часов или у них будет более двух приступов астмы в неделю.
- Если родитель хочет купить Primatene Mist для ребенка, спросите возраст ребенка и проконсультируйтесь соответственно.Primatene Mist не следует применять детям младше 12 лет.
- Этикетка с фактами о лекарствах предписывает пациентам спросить врача или фармацевта, принимают ли они определенные лекарства. Primatene Mist не следует использовать пациентам, принимающим рецептурный ингибитор моноаминоксидазы (MAOI), или в течение двух недель после прекращения приема MAOI. Помогите пациентам определить, принимают ли они ИМАО, и посоветуйте пациентам, которые принимают лекарства, содержащие псевдоэфедрин, эфедрин, кофеин или фенилэфрин.
- Пациенты с гипертонией или сердечными заболеваниями могут спросить о предупреждениях на этикетке с фактами о лекарствах, что использование Primatene Mist может увеличить риск сердечного приступа или инсульта.Объясните, что, хотя высокие дозы адреналина могут привести к тахикардии или гипертонии, эти эффекты не наблюдались при использовании рекомендуемых доз Primatene Mist. 4 Настоятельно рекомендуйте пациентам не принимать продукт чаще и не превышать рекомендуемую дозу.
Когда продукт поступает в магазины, пациенты могут сначала проконсультироваться со своим фармацевтом. Подчеркните пациентам важность тщательного изучения фактов о лекарствах перед выбором продукта и инструкций по применению перед его использованием.Перед консультированием пациентов ознакомьтесь с этикеткой и инструкциями по применению препарата (таблица). Оба доступны в Drugs @ FDA ( www.fda.gov/DrugsatFDA ).
| Таблица: Пункты консультирования на этикетке с информацией о лекарствах и инструкции по применению 2 (помимо вмешательств, описанных выше) |
| Взрослые и дети в возрасте 12 лет и старше, у которых была диагностирована легкая перемежающаяся астма: используйте для временного облегчения легких симптомов перемежающейся астмы, таких как хрипы, стеснение в груди и одышка. |
| Перед использованием проконсультируйтесь с врачом, если вы: когда-либо были госпитализированы по поводу астмы; сердечное заболевание; высокое кровяное давление; сахарный диабет; проблемы с мочеиспусканием из-за увеличения предстательной железы; заболевание щитовидной железы; судороги; узкоугольная глаукома. |
| Перед первым использованием : Активируйте новый ингалятор, встряхнув, а затем распылите в воздухе 4 раза. |
Каждая доза :
|
| Обратитесь к врачу, если вам не станет лучше через 20 минут, вам станет хуже, вам нужно более 8 ингаляций в 24 часа или если у вас более 2 приступов астмы в неделю. |
| Прекратите использование и спросите врача, если ваша астма ухудшается; у вас проблемы со сном; у вас учащенное сердцебиение; или у вас тремор, нервозность или судороги. |
| После каждого дня использования : Промойте ингалятор проточной водой через мундштук в течение 30 секунд. |
| Хранить при комнатной температуре. |
Даниэль Молнар, PharmD, BCPS, является сотрудником отдела информации о лекарствах FDA.
Список литературы
- Amphastar Pharmaceuticals, Inc. объявляет о повторном внедрении Primatene MIST. http://ir.amphastar.com/news-releases/news-release-details/amphastar-pharmaceuticals-inc-announces-reintroduction [пресс-релиз] . Веб-сайт Amphastar Pharmaceuticals.Доступ 30 ноября 2018 г.
- Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США. Primatene Mist NDA № 205920 одобрил маркировку от Drugs @ FDA. https://www.accessdata.fda.gov/drugsatfda_docs/label/2018/205920Orig1s000lbl.pdf. Доступ 30 ноября 2018 г.
- Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США. Маркировка Primatene Mist NDA № 016126 одобрена Drugs @ FDA. https://www.accessdata.fda.gov/drugsatfda_docs/label/2001/16126s25lbl.pdf . Доступ 7 декабря 2018 г.
- Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США. Обсуждение CDER: безопасное использование недавно доступного безрецептурного ингалятора для астмы Primatene Mist. https://www.fda.gov/Drugs/NewsEvents/ucm624994.htm. Доступ 30 ноября 2018 г.
- Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США. Заявление комиссара FDA Скотта Готлиба, доктора медицины, и Джанет Вудкок, доктора медицины, директора Центра оценки и исследований лекарственных средств, об одобрении безрецептурного препарата Primatene Mist для лечения легкой астмы. https: // www.fda.gov/NewsEvents/Newsroom/PressAnnouncements/ucm625338.htm. Доступ 30 ноября 2018 г.
10 обычно назначаемых лекарств от астмы
Астма — хроническое заболевание легких, вызывающее воспаление и отек дыхательных путей легких. У людей с астмой возникают обострения, которые представляют собой внезапные приступы симптомов. Эти симптомы включают одышку, хронический кашель, стеснение в груди и хрипы. Обычно симптомы возникают после воздействия триггера, такого как аллергены, холодный воздух, упражнения, стресс и табачный дым.
Если у вас астма, вы уже знаете, как важно избегать триггеров. Вторая важная часть лечения астмы — это использование лекарств для лечения вашего заболевания.
Есть два основных типа лекарств, которые врачи назначают для борьбы с астмой. Важно понимать, когда и зачем использовать каждый тип. Первый вид лекарств — это лекарство для длительного контроля. Вы могли бы назвать это своим «поддерживающим» лекарством от астмы. Вы регулярно принимаете эти лекарства, чтобы контролировать астму и предотвращать приступы.Другой вид лекарства — это лекарство быстрого облегчения или «спасение». В случае обострения астмы вы можете использовать ингаляторы для облегчения симптомов.
Врачи следуют рекомендациям экспертов при выборе лекарств для лечения астмы. Классы лекарств от астмы включают:
Иммуномодуляторы . Эти биологические препараты представляют собой моноклональные антитела, которые регулируют реакцию иммунной системы на аллергены. Это поддерживающие лекарства.Общие побочные эффекты включают симптомы гриппа и реакции в месте инъекции, такие как боль, покраснение и зуд.
Ингаляционные кортикостероиды . Кортикостероиды — мощные противовоспалительные препараты. Доставляя лекарство прямо в легкие, они очень эффективны в качестве лекарств длительного контроля. Это также снижает риск побочных эффектов.
Модификаторы лейкотриенов . Эти препараты уменьшают действие химического вещества, вызывающего отек и воспаление легких.Ваш врач может использовать этот класс в качестве лекарственного средства второй линии или дополнительного лекарственного средства длительного контроля. Хотя редко, могут возникнуть проблемы с печенью.
Бета-агонисты длительного действия (LABA) . LABA являются бронходилататорами — они открывают дыхательные пути для длительного контроля. Этот класс следует использовать только в сочетании с ингаляционными кортикостероидами у людей, страдающих астмой, потому что их использование по отдельности увеличивает риск опасных для жизни приступов астмы.
Бета-агонисты короткого действия (SABA) .SABA также являются бронходилататорами. Тем не менее, это лекарства для экстренной помощи, потому что они очень быстро расслабляют дыхательные пути. Побочные эффекты экстренного ингалятора включают головокружение, нервозность, дрожь и головную боль.
После начала лечения ваш врач будет регулярно контролировать ваш контроль астмы. Ваш врач захочет знать, как часто вы испытываете симптомы, проявляются ли у вас симптомы ночью и как часто вы принимаете лекарство для экстренной помощи. Вам также необходимо будет регулярно проводить измерения пикового расхода и записывать их.Ваш врач будет использовать всю эту информацию, чтобы решить, работает ли ваше текущее лечение.
Обычные лекарства от астмы
У вашего врача есть больше возможностей для выбора в рамках каждого класса лекарств от астмы. Поиск подходящего лечения может потребовать некоторых методов проб и ошибок. Вот 10 лекарств, обычно назначаемых при астме:
Альбутерол (Accuneb, Proair HFA, Proair Respiclick, Proventil HFA, Ventolin HFA) является SABA.Он выпускается в виде небулайзера и ингаляторов, которые вы используете для быстрого облегчения. Это наиболее часто назначаемый ингалятор для экстренной помощи при астме.
Беклометазон (Бекловент, QVAR) — ингаляционный кортикостероид. Обычная доза составляет два раза в день для длительного контроля. Чтобы уменьшить побочные эффекты, прополощите рот и сплюните после приема ингаляционных кортикостероидов.
Будесонид (Пульмикорт, Пульмикорт Флексхалер) также является ингаляционным кортикостероидом.Он выпускается как в виде небулайзера, так и в виде ингалятора. Обычно вы принимаете его два раза в день.
Будесонид / формотерол (Симбикорт) представляет собой комбинацию ингаляционного кортикостероида и LABA. Это ингалятор, который вы используете два раза в день.
Флутиказон (Flovent HFA) — это ингаляционный кортикостероид, который вы принимаете два раза в день.
Флутиказон / вилантерол (Breo Ellipta) сочетает в себе ингаляционный кортикостероид и LABA, которые вы принимаете один раз в день.
Мометазон (Asmanex Twisthaler) — ингаляционный кортикостероид. Дозирование может быть один или два раза в день.
Мометазон / формотерол (Dulera) — еще одна комбинация ингаляционного кортикостероида и LABA. Вы используете этот ингалятор два раза в день.
Монтелукаст (Singulair) — модификатор лейкотриена. Он поставляется в виде таблеток, жевательных таблеток и растворимых гранул. Вы принимаете его один раз в день вечером для длительного контроля.
Омализумаб (Xolair) — иммуномодулятор. Ваш врач вводит это лекарство подкожно — под кожу. Обычно вам нужно делать инъекции каждые 2–4 недели. Важно записываться на приемы, чтобы контролировать ситуацию в долгосрочной перспективе.
Есть несколько других вариантов лечения астмы. Если текущее лечение астмы не помогает контролировать симптомы, поговорите со своим врачом. Возможно, удастся добиться лучших результатов с другим препаратом.









/a-young-man-is-using-an-asthma-inhaler-924327182-5aff16fe119fa8003717596c.jpg)


 Нужно помнить, что капсулы нельзя глотать! Лекарство действует только при вдыхании!
Нужно помнить, что капсулы нельзя глотать! Лекарство действует только при вдыхании!

 Попросите выписать Вам рецепт заранее, еще до того, как ингалятор опустеет.
Попросите выписать Вам рецепт заранее, еще до того, как ингалятор опустеет.
 Попросите врача выписать Вам рецепт заранее, до того как опустеет ингалятор.
Попросите врача выписать Вам рецепт заранее, до того как опустеет ингалятор. Найдите подходящий для Вас вид движения и нагрузки.
Найдите подходящий для Вас вид движения и нагрузки.








 Нужно помнить, что капсулы нельзя глотать! Лекарство действует только при вдыхании!
Нужно помнить, что капсулы нельзя глотать! Лекарство действует только при вдыхании!

 Попросите выписать Вам рецепт заранее, еще до того, как ингалятор опустеет.
Попросите выписать Вам рецепт заранее, еще до того, как ингалятор опустеет.
 Попросите врача выписать Вам рецепт заранее, до того как опустеет ингалятор.
Попросите врача выписать Вам рецепт заранее, до того как опустеет ингалятор. Происходит возмущение нижних слоев атмосферы, о котором свидетельствуют перепады давления и шквалистый ветер. Или внезапное похолодание и резкое понижение давления, когда приходит ненастье, льют дожди.
Происходит возмущение нижних слоев атмосферы, о котором свидетельствуют перепады давления и шквалистый ветер. Или внезапное похолодание и резкое понижение давления, когда приходит ненастье, льют дожди. Такие модели со сменными фильтрами сейчас вяжет художница из Ганновера Манша Фридрих.
Такие модели со сменными фильтрами сейчас вяжет художница из Ганновера Манша Фридрих. Здесь выпускают по 60 масок в день — в частности, для сотрудников сберкасс, городских чиновников и продавцов в супермаркетах.
Здесь выпускают по 60 масок в день — в частности, для сотрудников сберкасс, городских чиновников и продавцов в супермаркетах. Часть продает прямо через окно своего магазина. Занялась она этим после того, как знакомая из службы по уходу за больными и престарелыми пожаловалась на нехватку масок на работе. Подругу она обеспечила, а теперь помогает и другим.
Часть продает прямо через окно своего магазина. Занялась она этим после того, как знакомая из службы по уходу за больными и престарелыми пожаловалась на нехватку масок на работе. Подругу она обеспечила, а теперь помогает и другим. Эта фотография сделана в Университетской клинике Фрайбурга (Баден-Вюртемберг).
Эта фотография сделана в Университетской клинике Фрайбурга (Баден-Вюртемберг).