Представлены рекомендации по применению антибиотиков для лечения острого среднего отита
Национальный институт здоровья и качества медицинской помощи (NICE) выпустил проект рекомендаций по применению антибиотиков для лечения острого среднего отита (острого воспаления среднего уха).
Согласно обновленному руководству детям с острым средним отитом не рекомендуется назначение антибиотиков, поскольку в большинстве случаев пациенты поправляются в течение трех дней без применения препаратов. По данным экспертов NICE, около 60% детей в течение 24 часов проявляют признаки улучшения, в частности отмечается снижение болевых симптомов, даже если пациенты не принимали антибиотики.
В соответствии с новыми рекомендациями всем детям и молодым людям с симптомами острого среднего отита следует назначать парацетамол или ибупрофен для снижения болевых симптомов.
При этом детям с выделениями из уха при перфорации барабанной перепонки и детям с двусторонним отитом рекомендуется незамедлительно назначить антибиотики или выписать рецепт на использование препаратов, если симптомы не улучшатся или не ухудшатся в течение трех дней, говорится в проекте рекомендаций.
Пациентам, которые плохо себя чувствуют, имеют симптомы более серьезного заболевания или подвергаются высокому риску осложнений, связанному с коморбидным фоном, рекомендуется немедленное назначение антибиотиков или госпитализация.
«Мы слишком хорошо осведомлены об опасности антибиотикорезистентности, поэтому жизненно важно, чтобы эти лекарственные препараты использовались только в тех случаях, когда они эффективны. Имеющиеся доказательства показывают, что большинство детей и молодых людей с инфекциями среднего уха не нуждаются в антибиотиках. Мы должны следить за тем, чтобы при необходимости антибактериальные препараты назначались, но их рутинное применение подходит не во всех случаях», – заявили авторы работы.
По оценкам, до 10-летнего возраста почти каждый четвертый ребенок перенесет инфекцию среднего уха.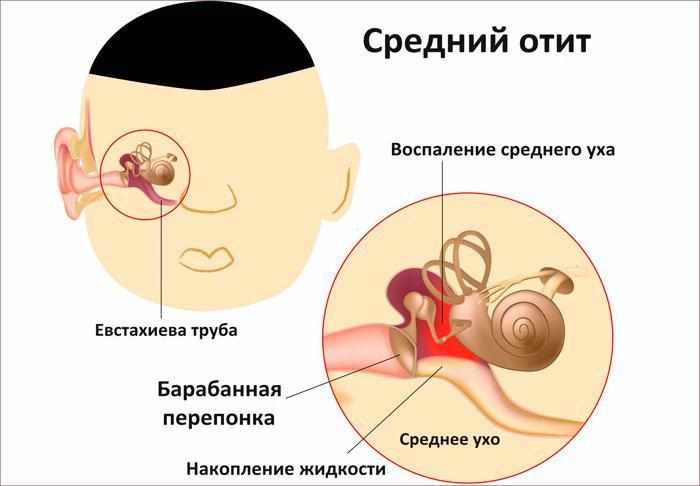 Заболевание наиболее распространено среди детей от шести до 15 месяцев.
Заболевание наиболее распространено среди детей от шести до 15 месяцев.
Антимикробная терапия острых гнойных средних отитов в педиатрической практике
Широкая распространенность воспалительных заболеваний среднего уха связана, в первую очередь, с большим числом возможных причинных факторов. Возможны три основных пути проникновения инфекции в эту область. Самый частый – тубогенный. По этому тракту распространяется инфекция при простудных заболеваниях, острых и хронических воспалениях верхних дыхательных путей.
Таблица 1. Число штаммов микроорганизмов, выделенных до начала лечения из носоглотки и наружного слухового прохода
Таблица 2. Динамика нормализации отоскопической картины в исследуемой и контрольной группах
Диаграмма 1. Динамика нормализации отоскопической картины в исследуемой и контрольной группах
Таблица 3. Восстановление нарушенной вентиляционной функции слуховой трубы в исследуемой и в контрольной группах
Таблица 4. Восстановление слуховой функции в исследуемой и контрольной группах (исследование шепотной речью)
Диаграмма 3. Результат тимпанометрии в исследуемой и контрольной группе до начала лечения и по его завершении
Другой путь – контактный, или транстимпанальный. В этом случае инфицирование среднего уха формируется при нарушении целостности барабанной перепонки при ее разрыве. Такая травма может случиться при попадании в слуховой проход инородного тела и его неаккуратном удалении, при использовании острых предметов для гигиены уха или при ударе (например, мячом, открытой ладонью и т.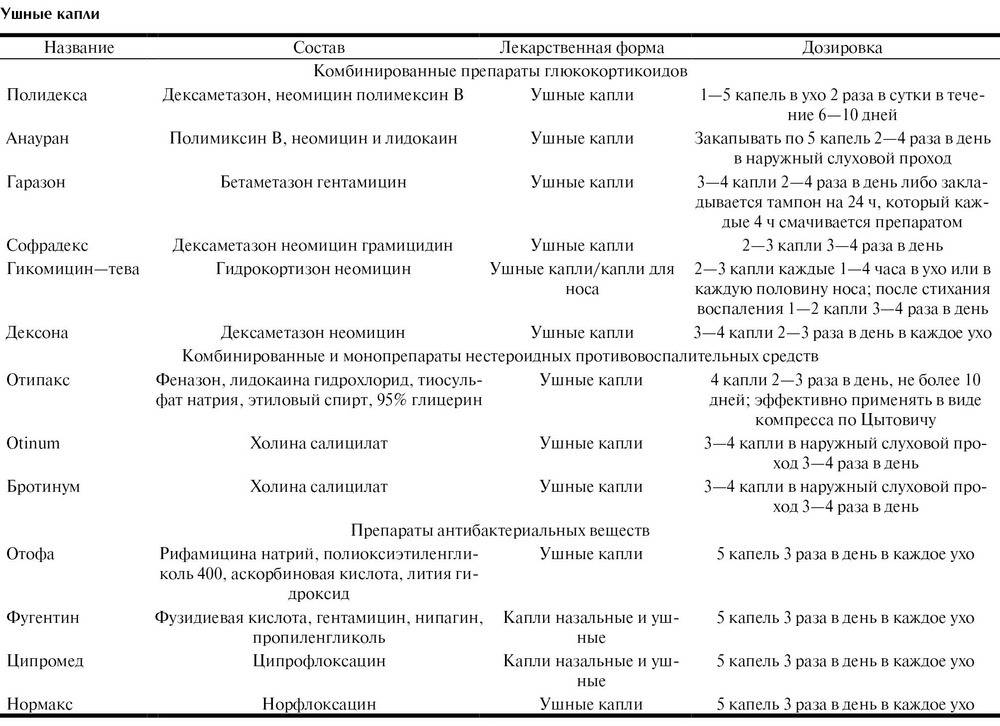
В детском возрасте острый средний отит имеет ряд особенностей: во‑первых, возникает чаще, чем у взрослых за счет более широкой и короткой слуховой трубы, наличия аденоидных вегетаций, несформированного иммунитета, преимущественно горизонтального положения младенца, а также вследствие осложненного течения детских инфекционных заболеваний; во‑вторых, диагностика отита у детей раннего возраста затруднена из-за практически полного отсутствия вербального контакта с пациентом и за счет трудностей отоскопии; в‑третьих, в младенческом возрасте увеличивается риск внутричерепных осложнений за счет незаращения каменисто-чешуйчатой щели височной кости, через которую инфекция может проникать в полость черепа, поражая мозговые структуры. Таким образом, острый гнойный средний отит у детей требует к себе более скрупулезного отношения со стороны оториноларинголога по сравнению с взрослым контингентом.
Основным профилактическим мероприятием острого среднего отита является предупреждение и своевременное лечение простудных заболеваний, санация околоносовых пазух при острых и хронических синуситах, обучение правильному сморканию (поочередно через правую и левую ноздрю), аккуратное выполнение туалета ушей, отказ от авиаперелетов при воспалительных процессах верхних дыхательных путей и общеоздоровительные мероприятия.
Неблагоприятным исходом острого среднего отита является его хронизация. Для этого патологического состояния характерна стойкая, незарастающая перфорация барабанной перепонки, гноетечение из ушей, снижение слуха. Заболевание может прогрессировать, приводя к поражению внутреннего уха, следствием чего может быть потеря слуха и вестибулярные нарушения.
Лечение острого среднего отита должно представлять собой комплекс адекватных терапевтических мероприятий, которые можно подразделить на местные и общие.
Местные включают в себя, во‑первых, использование сосудосуживающих капель (нафтизин, назол, отривин и т. п.), которые необходимо закапывать в нос при запрокинутой назад голове. Это обеспечивает уменьшение отека в области носоглоточного устья слуховой трубы и восстановление ее вентиляционной и дренирующей функций.
Местнодействующие препараты, вводимые в слуховой проход, должны обладать следующими фармакологическими возможностями: противовоспалительным действием, противобактериальным и противогрибковым, антиаллергическим и обезболивающим эффектами. В медицинской практике используются однокомпонентные (обладающие одним из вышеперечисленных свойств) и многокомпонентные, комбинированные препараты с антибактериальными свойствами.
В ряде случаев, особенно при тяжелом и затяжном течении отита, необходимо прибегать к антибиотикам системного действия.
Выбор препарата обычно основывается на анализе эпидемиологической ситуации, особенностях клинической картины и тяжести заболевания, возрасте больных и наличии сопутствующих заболеваний, сведений о предшествующей антибактериальной терапии и переносимости лекарственных препаратов.
Антибиотик, применяемый для терапии отитов должен обладать следующими свойствами:
- широким спектром бактерицидного действия;
- высокой активностью против большинства наиболее вероятных возбудителей;
- низкой токсичностью;
- простотой приема;
- оптимальным соотношением цены и эффективности;
- хорошим проникновением в очаг воспаления.
Спектр значимых возбудителей и характер их антибиотикорезистентности в настоящее время таковы, что препаратами выбора для терапии острых отитов на современном этапе являются В‑лактамы и макролиды.
Если врач принимает решение назначить антибактериальную терапию, он должен помнить о двух стоящих перед ним задачах.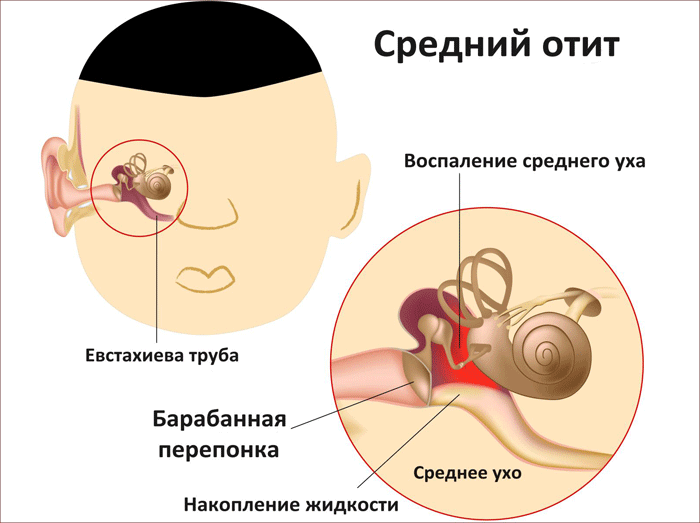
 Все большую актуальность в наших условиях приобретает стоимостный аспект терапии. Эмпирический подход к лечению зиждется не только на отсутствии возможности идентификации возбудителя в амбулаторных условиях. Даже в хорошо оборудованных стационарах на выяснение этиологически значимого микроорганизма и определение его антибиотикочувствительности уходят 3–4 дня (а в случае «атипичных» патогенов и более), в течение которых больной не может оставаться без лечения. Существуют определенные правила применения антибиотиков. Доза препарата и длительность курса, предписанные врачом, должны быть строго соблюдены. Нормализация температуры тела, улучшение самочувствия и даже полное исчезновение симптомов болезни не должны становиться поводом для преждевременного прерывания курса или сокращения дозы антибиотиков. Ранняя отмена препаратов может стать причиной осложнений, перехода заболевания в хроническую форму, выработки резистентности к антибиотику у возбудителя. Существует и другая крайность. Некоторые люди панически боятся антибиотиков и не принимают их даже при самых тяжелых инфекциях вопреки рекомендациям врача. Вспоминая опыт предков, надеются на собственные силы.
Все большую актуальность в наших условиях приобретает стоимостный аспект терапии. Эмпирический подход к лечению зиждется не только на отсутствии возможности идентификации возбудителя в амбулаторных условиях. Даже в хорошо оборудованных стационарах на выяснение этиологически значимого микроорганизма и определение его антибиотикочувствительности уходят 3–4 дня (а в случае «атипичных» патогенов и более), в течение которых больной не может оставаться без лечения. Существуют определенные правила применения антибиотиков. Доза препарата и длительность курса, предписанные врачом, должны быть строго соблюдены. Нормализация температуры тела, улучшение самочувствия и даже полное исчезновение симптомов болезни не должны становиться поводом для преждевременного прерывания курса или сокращения дозы антибиотиков. Ранняя отмена препаратов может стать причиной осложнений, перехода заболевания в хроническую форму, выработки резистентности к антибиотику у возбудителя. Существует и другая крайность. Некоторые люди панически боятся антибиотиков и не принимают их даже при самых тяжелых инфекциях вопреки рекомендациям врача. Вспоминая опыт предков, надеются на собственные силы.
Однако для современного жителя мегаполиса, с его стрессами, авитаминозами и иммунодефицитами, даже банальный нелеченный насморк грозит серьезными осложнениями, что уж говорить про инфекции, требующие антибиотикотерапии. В последнее время активно обсуждается проблема так называемых пенициллинорезистентных пневмококков, которая может приобретать крупномасштабный характер. В этих условиях встает вопрос об альтернативном лечении. В качестве средств, которые могут преодолеть эту нечувствительность пневмококков, рекомендуются цефалоспорины III поколения, карбапенемы, гликопептиды и фторхинолоны последнего поколения (грепафлоксацин, тровафлоксацин). Следует учесть, что увеличилась частота резистентности пневмококков и к макролидным антибиотикам; здесь мы имеем феномен перехода количества в качество – чем больше частота назначений этих антибиотиков, тем чаще появляются устойчивые к ним формы бактерий.
Гемофильная палочка высокочувствительна к “защищенным” пенициллинам, цефалоспоринам II поколения, фторхинолонам, азалидам (азитромицин) и некоторым макролидам (кларитромицин, рокситромицин). Она малочувствительна к бензилпенициллину, а ампициллин часто оказывается неэффективным из-за инактивирующего действия бета-лактамаз, частота продукции которых отмечается у 20–40% штаммов.
Хламидии считаются проблемными возбудителями, частота инфицирования ими верхних дыхательных путей и среднего уха достоверно не известна, причем данные по ней противоречивы. Это связано с трудностями идентификации хламидии, поскольку диагностика осуществляется серологически методом парных сывороток. По различным данным, частота хламидиозной этиологии ЛОР-инфекций составляет 1–10%. Учитывая, что хламидии располагаются внутриклеточно, препаратами выбора считаются азалиды и макролиды, активно проникающие в клетку. Беталактамы при хламидийной этиологии применять не следует, поскольку внутрь клеток они не проникают.
Микоплазмы, как и хламидии, при абсолютной устойчивости к беталактамным антибиотикам, проявляют чувствительность к макролидам. Учитывая основные патогены, фигурирующие в этиологии инфекций среднего уха, у детей можно выделить следующие группы препаратов, перспективные для использования: беталактамы (аминопенициллины, цефалоспорины), азалиды и макролиды. Причем наибольшее «перекрытие» спектра возбудителей прослеживается у азалидных и макролидных антибиотиков. Нет недостатка в подтверждении клинической эффективности этих средств как в отечественной, так и в зарубежной литературе.
Макролиды – большая группа антибиотиков (природных и полусинтетических), основу химической структуры которых составляет макроциклическое лактонное кольцо с одним или несколькими углеводными остатками. В зависимости от числа атомов углерода в кольце макролиды подразделяются на 14‑членные (эритромицин, кларитромицин, рокситромицин), 15‑членные (азитромицин) и 16‑членные (джозамицин, мидекамицин, спирамицин). Первый представитель этой группы – эритромицин – был открыт и внедрен в клинику в начале 50‑х годов прошлого столетия, широко применяется и в настоящее время при лечении респираторных инфекций, болезней кожи и мягких тканей, в последние годы в круг его показаний также вошли инфекции, вызываемые внутриклеточными «атипичными» бактериями. По спектру и степени антибактериальной активности представители этой группы близки, исключение составляют новые полусинтетические макролиды (азитромицин и кларитромицин), которые проявляют большую активность в отношении многих внутриклеточных бактерий, некоторых возбудителей опасных инфекций (бруцеллы, риккетсии), грамположительных и грамотрицательных неспорообразующих анаэробов и др. По механизму действия макролиды являются ингибиторами синтеза белка. Как правило, макролиды оказывают бактериостатическое действие, но в некоторых условиях: при изменении рН-среды, снижении плотности инокулума, высоких концентрациях могут действовать бактерицидно [1].
Первый представитель этой группы – эритромицин – был открыт и внедрен в клинику в начале 50‑х годов прошлого столетия, широко применяется и в настоящее время при лечении респираторных инфекций, болезней кожи и мягких тканей, в последние годы в круг его показаний также вошли инфекции, вызываемые внутриклеточными «атипичными» бактериями. По спектру и степени антибактериальной активности представители этой группы близки, исключение составляют новые полусинтетические макролиды (азитромицин и кларитромицин), которые проявляют большую активность в отношении многих внутриклеточных бактерий, некоторых возбудителей опасных инфекций (бруцеллы, риккетсии), грамположительных и грамотрицательных неспорообразующих анаэробов и др. По механизму действия макролиды являются ингибиторами синтеза белка. Как правило, макролиды оказывают бактериостатическое действие, но в некоторых условиях: при изменении рН-среды, снижении плотности инокулума, высоких концентрациях могут действовать бактерицидно [1].
Большинство клинически значимых представителей макролидов относится к 14‑16‑членным макролидам. Азитромицин является полусинтетическим производным эритромицина А, в котором метильная группа замещена атомом азота, и образует новую 15‑членную структуру, выделенную в новую подгруппу (азалиды). По ряду свойств (большая активность против некоторых грамотрицательных бактерий, наибольшая пролонгированность действия, клеточная направленность фармакокинетики и др.) азитромицин отличается от своих предшественников [2].
На фармацевтическом рынке России азитромицин широко представлен препаратом, который выпускается под торговым названием Сумамед.
Aзитромицин характеризуется сверхшироким спектром действия: он активен против большинства грамположительных микроорганизмов, многих грамотрицательных бактерий, «атипичных» внутриклеточных возбудителей респираторных инфекций. Азитромицин обладает улучшенными фармакокинетическими свойствами: пролонгированной фармакокинетикой (Т1/2 азитромицина, в зависимости от дозы, составляет 48–60 часов), способностью накапливаться и длительно задерживаться в иммунокомпетентных клетках в течение 8–12 суток после завершения 3–5‑дневных курсов приема внутрь в стандартной дозе.
Тканевая и клеточная направленность кинетики, пролонгированное действие азитромицина, возможность эффективного применения короткими курсами без опасности развития серьезных побочных реакций обусловливают невысокий риск развития и распространения антибиотикоустойчивости. Азитромицин характеризуется высокой комплаентностью, улучшенными показателями в соотношении стоимость/эффективность. Все это подтверждает целесообразность применения Сумамеда в лечении больных острым средним отитом детей.
Несмотря на достаточно большой арсенал медикаментозных средств для лечения воспалительных заболеваний уха, их самостоятельное, без квалифицированной врачебной консультации, назначение нецелесообразно и даже вредно. Это связано, в первую очередь, с тем, что на основании одних только жалоб, без отоскопии и без бактериологического исследования, невозможно установить характер заболевания, а, следовательно, и выбрать правильную тактику лечения. Важно помнить о возможных серьезных осложнениях острого и хронического среднего отита, предупредить или купировать которые возможно только с помощью оториноларинголога. Попытки самостоятельного, часто безграмотного лечения могут привести к достаточно тяжелым негативным явлениям.
Перед исследователями была поставлена задача определить степень эффективности препарата Сумамед при лечении детей, страдающих острым средним отитом; а также безопасность использования этого лекарственного средства. Обследовано 20 больных детей в возрасте от 5 до 12 лет (девочек – 8, мальчиков – 12). Всем пациентам проведено лечение препаратом Сумамед из расчета 10 мг/кг массы тела 1 раз в день в течение 3 дней (курсовая доза 50 мг/кг).
Также для контроля под наблюдением находились и аналогичные в количественном отношении группы детей, получавшие цефазолин по 0,5 мл 2 раза в сутки парентерально в течение 3 дней.
- Критерии включения: дети старше 3 лет, страдающих острым средним отитом,
- Критерии исключения: больные, получавшие иное лечение по поводу исследуемого заболевания, имеющие почечную и печеночную выраженную патологию и отягощенные аллергическим анамнезом в отношении антибактериальных препаратов, а также пациенты с микотической этиологией заболевания.

Регистрация результатов обследования и лечения регистрировалась в специально разработанной индивидуальной карте. Оценка динамики клинических проявлений заболевания производилась ежедневно в течение 3 дней по пятибальной визуально аналоговой шкале. Наряду со стандартным оториноларингологическим обследованием пациентам проводили аудиометрию, тимпанометрию, рентгенографию или компьютерную томографию околоносовых пазух, рентгенографию височных костей по Шюллеру и Майеру, общеклинический анализ крови, бактериологическое исследование отделяемого из слухового прохода при наличии перфоративного отита.
В процессе обследования и лечения отмечено уверенное уменьшение клинических проявлений и положительная динамика объективных критериев заболевания в исследуемой группе. Зарегистрирована более высокая эффективность лечения в исследуемой группе по сравнению с контрольной. В связи с тем, что вероятным путем распространения инфекции в среднее ухо была слуховая труба, то для ориентировочного представления о характере возбудителя, мы исследовали флору носоглотки и только при наличии перфорации барабанной перепонки имели возможность бактериологического анализа микробного пейзажа барабанной полости.
На основании тимпанометрии, проводимой в начале лечения, получены следующие результаты: в исследуемой группе тимпанограмма типа «В» выявлена у 8 больных, тимпанограмма типа «С» – у 12. По окончании курса лечения – тимпанограмма «А»- у 16, «В» – у 2, и кривая тип «С» – у 2 пациентов.
В контрольной группе: до начала лечения тимпанограмма типа «В» зафиксирована у 9‑ти больных, «С» – у 11‑ти. По завершении шестидневного курса традиционной терапии получены следующие результаты тимпанометрии: «А» – 15 человек, «В» – 2 человека и «С» –3 человека.
Полученные нами данные подтвердили высокую лечебную эффективность препарата сумамед при остром среднем отите у детей. Препарат отличается безопасностью и простотой в применении и может быть рекомендован для широкого применения в детской оториноларингологической практике.
➤ Возможности безопасной антибиотикотерапии при острых средних отитах у детей
В группе Экоклава было 27 детей с острым катаральным средним отитом среднетяжелого течения, 3 ребенка – с гнойным перфоративным отитом тяжелого течения (90 и 10 % соответственно). В группе Аугментин – 26 детей с катаральным отитом и 4 – с гнойным перфоративным отитом (86,7 и 13,3% соответственно).
При инструментальном исследовании (импедансометрии) 26 больных основной группы (Экоклав®) было установлено, что у 76,9% пациентов присутствовал экссудат (тип В). Дисфункция слуховой трубы отмечалась у 23,1% (тип С). При этом акустический рефлекс не регистрировался у 80% детей. Не прошли тест отоакустической эмиссии 56% детей. Из 16 детей, которым было предпринято аудиометрическое исследование, тугоухость первой степени диагностировалась у 75%, второй степени – у 6,25%, у 18,75% пациентов слух был в норме.
Соответственно, в группе сравнения (Аугментин) исследования были выполнены у 28 детей. У 63,3% пациентов отмечалось наличие экссудата, а дисфункция у 20%; 16,7% детей имели тип А. Акустический рефлекс не регистрировался у 28,6% детей. Не прошли тест отоакустической эмиссии 37,9% больных. Тугоухость первой степени диагностировалась у 4 из 7 обследованных детей (по данным аудиометрии).
Таким образом, обе группы по основным параметрам клиники отита, возрастным и половым показателям были практически идентичны.
По завершении 7-дневного курса антибиотикотерапии при контрольном обследовании 26 пациентов группы Экоклав® наличие экссудата (тип B) выявлено у 14% детей, дисфункция слуховой трубы (тип С) определялась у 38,4%, нормализация слуха, по данным импедансометрии, была отмечена у 46,1% детей. Отсутствие акустического рефлекса наблюдалось только у 19% детей. А тест отоакустической эмиссии прошли 84,4%, не прошли, соответственно, 15,6%. Слух нормализовался у 86% детей (по данным аудиометрии).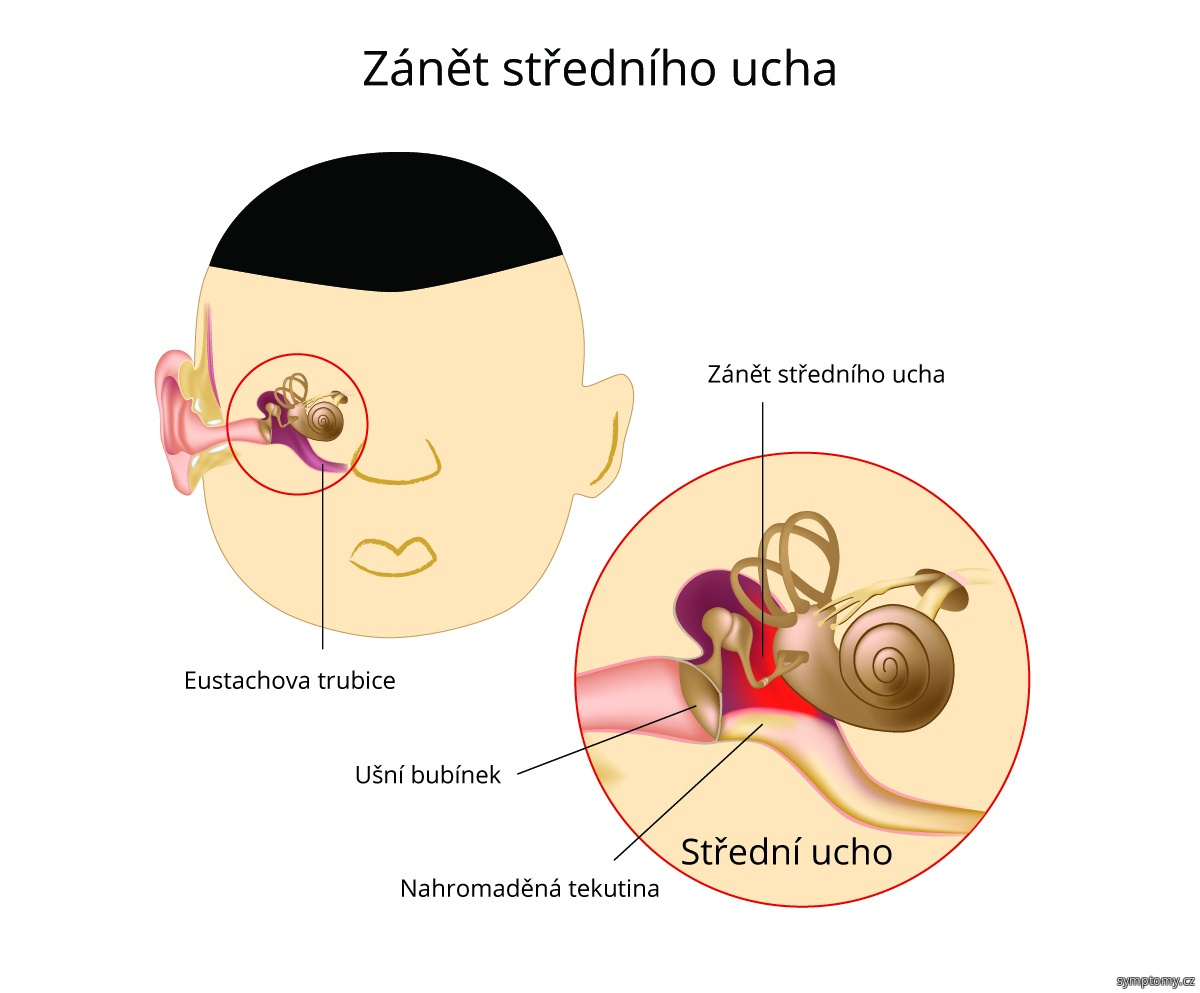
При обследовании через 7 дней 26 пациентов группы Аугментина наличие экссудата в ухе (тип В) регистрировалось у 7,7% детей, дисфункция слуховой трубы (тип С) была выявлена у 50%, нормализация слуха, по данным импедансометрии, была отмечена у 43,3% детей. Отсутствие акустического рефлекса наблюдалось у 11,5% детей. Тест отоакустической эмиссии прошел 91%, не прошли 8% пациентов. Из 18 обследованных слух нормализовался у 88% детей (по данным аудиометрии).
Обследование 26 больных основной группы было проведено на 30-е сут. после начала лечения. Экссудат в ухе сохранялся у 11,5% детей, дисфункция слуховой трубы наблюдалась у 7,7%. Нормализация слуха – тип А – отмечалась у 88,8% детей. Акустический рефлекс отсутствовал у 15,3%, тест отоакустической эмиссии прошли все пациенты. По данным аудиометрии, проведенной у 20 детей, нормализация слуха отмечена у 100%.
В группе сравнения в обследовании на 30-е сут. после начала лечения участвовали также 26 пациентов. Экссудат был выявлен у 7,7% детей, дисфункция слуховой трубы (тип С) наблюдалась у 15,4%. Нормализация слуха – тип А – фиксировалась у 76,9% детей. Акустический рефлекс отсутствовал у 11,5%, тест отоакустической эмиссии не прошли 2 больных (7,7%). Тугоухость первой степени (по данным аудиометрии) имели 3 из 19 обследованных (15,7%), у остальных детей слух нормализовался (84,2%).
Микробиологическое исследование включало определение состава микрофлоры носоглотки и ротоглотки до начала лечения и на различные сроки после его окончания. Приведены данные определения содержания S. pneu mo niae, H. inluenzae, M. catarr halis и St. aureus. Из представленных данных видно, что эффект применения антибиотиков был различным.
Эффективность препарата Экоклав® в отношении всех перечисленных возбудителей оказалась высокой – на момент окончания лечения выявить данные микроорганизмы в носоглотке не удавалось.
В то же время в группе сравнения после курса антибиотикотерапии M.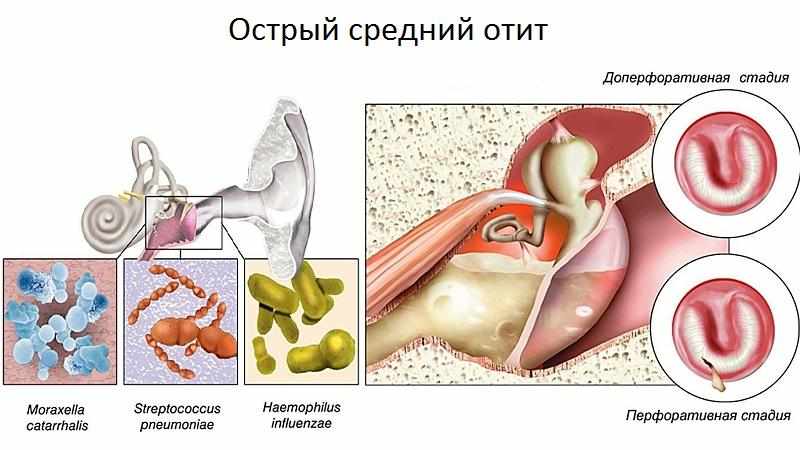 catarr halis и St. aureus были выявлены у 3,57% пациентов. Здесь нужно отметить, что лечение Аугментином не повлияло на частоту встречаемости St. aureus у пациентов, тогда как применение Экоклава позволило элиминировать этот патоген, несмотря на то что его частота изначально была выше (7,7% в основной группе и 3,57% в группе сравнения).
catarr halis и St. aureus были выявлены у 3,57% пациентов. Здесь нужно отметить, что лечение Аугментином не повлияло на частоту встречаемости St. aureus у пациентов, тогда как применение Экоклава позволило элиминировать этот патоген, несмотря на то что его частота изначально была выше (7,7% в основной группе и 3,57% в группе сравнения).
Эффективность препарата Экоклав® в отношении всех перечисленных возбудителей оказалась высокой – на момент окончания лечения выявить патогенные микроорганизмы в носоглотке не удавалось.
Через 30 сут. данные посева из носоглотки выявляют достоверную разницу в результатах: St. aureus в основной группе определялся в 26%, тогда как в группе сравнения – в 35,7% случаев.
Как показали результаты посева из ротоглотки, при использовании Экоклава наблюдался выраженный санирующий эффект. На 7-й день от начала лечения в группе Экоклава колонизация St. aureus в ротоглотке выявлена не была, тогда как в группе Аугментина этот патоген был выявлен у 10,7% пациентов. После окончания антибиотикотерапии происходит естественная колонизация слизистой ротоглотки, в т. ч. St. aureus. Степень такой колонизации пропорциональна степени поражения нормофлоры в результате антибиотикотерапии. Через 30 дней после лечения Экоклавом колонизация ротоглотки St. aureus была выявлена только у 27% пациентов, тогда как после терапии Аугментином St. aureus выявлялся чаще – в 35% случаев.
Таблица 1. Микрофлора носоглотки и ротоглотки на различные сроки от начала антибиотикотерапии
|
Микроорганизм |
Доля пациентов, у которых были выявлены различные возбудители, % |
|||||
|---|---|---|---|---|---|---|
|
Экоклав |
Аугментин |
|||||
|
1-й день |
7-й день |
30-й день |
1-й день |
7-й день |
30-й день |
|
|
Микрофлора носоглотки |
||||||
S. pneumoniae pneumoniae
|
27% |
0% |
0% |
35,7% |
0% |
0% |
| H. inluenzae |
46,2% |
0% |
0% |
35,7% |
0% |
0% |
| M. catarrhalis |
11,5% |
0% |
0% |
17,8% |
3,57% |
0% |
| St. aureus |
7,70% |
0% |
26% |
3,57% |
3,57% |
35,7% |
|
Микрофлора ротоглотки |
||||||
S. pneumoniae pneumoniae
|
3,8% |
0% |
0% |
3,5% |
0% |
0% |
| H. inluenzae |
19,2% |
0% |
0% |
10,7% |
3,5% |
0% |
| St. aureus |
15,5% |
0% |
27% |
17,9% |
10,7% |
35% |
Влияние антибиотикотерапии на состояние ЖКТ
Одновременно проводилось исследование состояния ЖКТ у двух групп пациентов. В основной группе сопутствующая гастропатология наблюдалась у 13 человек (43%). Для оценки клинической переносимости антибактериальных препаратов нами была разработана карта пациента. Результаты оценивались по 4-балльной системе.
Как видно из представленных данных (см. таблицу 2), отклонения от нормы в микрофлоре кишечника до начала антибактериальной терапии выявлены в обеих группах пациентов.
После окончания курса терапии в группе Экоклава явления дисбактериоза оказались менее выражены, чем в группе Аугментина.
Так, после лечения в группе сравнения (Аугментин) частота дисбактериоза увеличилась – возросло число пациентов с нарушением содержания бифидобактерий до 67 %, лактобактерий – до 37%, с выявленным ростом дрожжеподобных грибов – до 43%, с наличием клебсиелл – до 13%. В основной группе (Экоклав®), наоборот, произошло увеличение доли пациентов с нормальным биоценозом кишечника: нормальное содержание бифидобактерий выявлено у 73% детей, лактобактерий – у 97%. Роста дрожжеподобных грибов не отмечалось.
Таким образом, прослеживается следующая закономерность: использование экоантибиотика Экоклава в дозе 45 мг/кг массы тела в сутки нивелирует развитие дисбиоза у пациентов при проведении антибактериальной терапии.
Сравнительное исследование эффективности и переносимости препаратов Экоклав® и Аугментин у детей с одно- и двусторонним острым средним отитом средней или тяжелой степени тяжести
|
Частота и выраженность симптомов нарушения пищеварения |
|||||||
|---|---|---|---|---|---|---|---|
|
Частота в баллах (от 0 до 5) |
Выраженность в баллах (от 0 до 4) |
||||||
|
ВИЗИТЫ |
V1 |
V2 |
V3 |
V1 |
V2 |
V3 |
|
|
ЭКОКЛАВ |
2,00 |
1,11 |
0,21 |
2,00 |
1,07 |
0,21 |
|
|
АУГМЕНТИН |
1,72 |
2,34 |
1,17 |
1,52 |
2,14 |
1,03 |
|
Сравнительное исследование эффективности и переносимости препаратов Экоклав® и Аугментин у детей с одно- и двусторонним острым средним отитом средней или тяжелой степени тяжести
|
Патогены |
Грибы дрожжеподобные |
Лактобактерии |
Бифидобактерии |
||||||
|---|---|---|---|---|---|---|---|---|---|
|
До лечения(lg КОЕ) |
После лечения(lg КОЕ) |
До лечения(lg КОЕ) |
После лечения(lg КОЕ) |
До лечения(lg КОЕ) |
После лечения(lg КОЕ) |
До лечения(lg КОЕ) |
После лечения(lg КОЕ) |
||
|
ВИЗИТЫ |
V1 |
V2 |
V1 |
V2 |
V1 |
V2 |
V1 |
V2 |
|
|
ЭКОКЛАВ |
0,25 |
0,14 |
2,68 |
3,11 |
7,64 |
8,00 |
7,61 |
8,29 |
|
|
АУГМЕНТИН |
0,21 |
0,17 |
3,00 |
3,86 |
7,69 |
7,24 |
7,79 |
7,07 |
|
Согласно представленным данным (рис 1-4) у детей основной группы, после терапии Экоклавом, произошло увеличение концентрации бифидо- и лактобактерий (lg koe).![]() концентрация дрожжеподобных грибов не превышала норму.
концентрация дрожжеподобных грибов не превышала норму.
Включение экоантибиотика в схему антимикробной терапии нивелирует характерные для антибиотиков нежелательные явления, связанные с их неблагоприятным воздействием на состояние микробиоценоза кишечника.
Экоантибиотики препятствуют развитию антибиотик-ассоциированной диареи, не провоцируют кандидозов.
Кроме того, очень важно, что экоантибиотики в процессе антимикробной терапии обеспечивают высокую эффективность, вследствие того, что они обладают лучшей терапевтической переносимостью, тем самым повышают приверженность пациентов к лечению и позволяют добиться высокого комплаенса по соблюдению режима приема препарата.
В практике детского оториноларинголога применение экоантибиотиков особенно перспективно, т. к. с одной стороны, они высокоактивны в отношении патогенных микробов, а с другой стороны — имеют высокий уровень безопасности.
Благодаря наличию в составе экоантибиотика пребиотика лактулозы-ангидро, в процессе антимикробной терапии поддерживается нормальный кишечный микробиоценоз, тогда как применение традиционного антибиотика вызвало дисбаланс кишечного микробиоценоза и значительно повысило риск развития кандидоза.
Для объективной оценки переносимости антибактериальных препаратов в перечень исследований были включены и инструментальные методы: ЭГДС, УЗИ органов брюшной полости, уреазный тест.
Компонент микрофлоры |
Доля пациентов с нормальной микрофлорой и нарушениями в различных компонентах микрофлоры при применении различных антибиотиков, n (%) |
|||||||
|---|---|---|---|---|---|---|---|---|
Экоклав |
Аугментин |
|||||||
На начало антибиотикотерапии |
На 7-е сут. |
На начало антибиотикотерапии |
На 7-е сут. антибиотикотерапии |
|||||
Норма |
Отклонение от нормы |
Норма |
Отклонение от нормы |
Норма |
Отклонение от нормы |
Норма |
Отклонение от нормы |
|
Патогенные энтеробактерии |
— |
— |
— |
— |
— |
— |
— |
— |
Общее количество E. coli |
25 (83,33%) |
5 (16,67%) |
— |
— |
26 (86,67%) |
4 (13,33%) |
26 (86,67%) |
4 (13,33%) |
E. coli со слабовыраженными ферментативными свойствами |
29 (96,67%) |
1 (3,33%) |
— |
— |
— |
— |
— |
— |
Лактозонегативная E. coli |
26 (86,67%) |
4 (13,33%) |
27 (90,00%) |
3 (10,00%) |
27 (90,00%) |
3 (10) |
26 (86,67%) |
4 (13,33%) |
Гемолизирующая E. coli |
27 (90,00%) |
3 (10,00%) |
27 (90,00%) |
3 (10,00%) |
28 (93,33%) |
2 (6,67%) |
26 (86,67%) |
4 (13,33%) |
Дрожжеподобные грибы |
28 (93,33%) |
2 (6,67%) |
29 (96,6%) |
1 (3,3%) |
27(90,00%) |
3 (10,00%) |
17 (56,67%) |
13(43,33%) |
Бифидобактерии |
16 (53,33%) |
14 (46,67%) |
22 (73,33%) |
8 (26,67%) |
13 (43,33%) |
17 (56,67%) |
10 (33,33%) |
20 (66,67%) |
Лактобактерии |
22 (73,33%) |
8 (26,67%) |
29 (96,67%) |
1 (3,33%) |
25 (83,33%) |
5 (16,67%) |
19 (63,33%) |
11 (36,67%) |
Изменения при УЗИ органов брюшной полости в обеих группах до и после лечения существенно не отличаются, проведенная антибактериальная терапия ведет к незначительному отклонению лишь в группе сравнения, где показатель возрастает с 40 до 57%.
Уреазный тест проводился всем детям в 2 группах до и после окончания лечения, при этом инфицированность H. pylori достоверно (p < 0,01) снижалась в той и другой группах.
Поскольку АБТ может вызывать ряд нежелательных явлений, преимущественно со стороны органов ЖКТ, и в частности развитие дисбиоза кишечника, мы уделяли этому вопросу пристальное внимание при исследовании экоантибиотика Экоклав®.
Так, изменения микрофлоры ЖКТ при приеме Экоклава были менее выражены и отмечалось более быстрое восстановление после его отмены. Это подтверждает профилактическое значение лактулозы в составе препарата, которая позволяет предупредить развитие дисбактериоза кишечника, что особенно актуально при лечении детей с сопутствующей гастроэнтерологической патологией.
Таким образом, результаты комплексного исследования воздействия экоантибиотика Экоклав® на микрофлору носоглотки, ротоглотки и кишечника позволяют сделать вывод о его высокой эффективности в плане эрадикации патогенной микрофлоры. Препарат позволяет быстро излечить основное заболевание (острый средний отит) при бережном сохранении микрофлоры основных биотопов.
Острый средний отит — Котенкин журнал — LiveJournal
перевод посвящается nikstutas 😉 — поправляйся!Daniel J.Lee, MD and Ophir Handzel, MD, LLB
Возбудители
• S.pneumoniae
• Haemophilus influenza
Клиника
• Возникновение симптомов обычно острое, типичная симптоматика: боль в ушах, припухлость, снижение слуха +/- лихорадка
• Осмотр (отоскопия): эритема, выбухание барабанной перепонки, жидкость /гной за барабанной перепонкой, ограничение подвижности барабанной перепонки. Тест Вебера: камертон 512 Герц – звук латерализуется в преимущественно в больное ухо.
• Основные показания к назначению пероральных антибиотиков: боль, покраснение барабанной перепонки, лихорадка.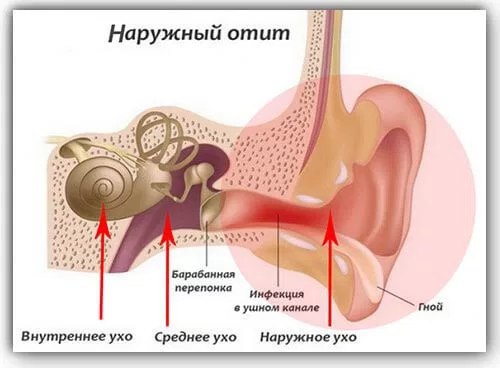 Наличие жидкости в среднем ухе не является строгим показанием к антибиотикотерапии. Ушные капли с антибиотиком и стероидом показаны при гнойных выделениях из уха.
Наличие жидкости в среднем ухе не является строгим показанием к антибиотикотерапии. Ушные капли с антибиотиком и стероидом показаны при гнойных выделениях из уха.
• Микробиологическое исследование не имеет смысла, пока барабанная перепонка не перфоривалась спонтанно или не была выполнена ее хирургическая перфорация. Микробиологическое исследование может помочь в случае хронического течения заболевания или в случае резистентности к проводимой терапии
• Визуализация: КТ височной кости поможет выявить хроническую инфекцию, скопление жидкости в среднем ухе, холестеатому.
• Провести слуховые тесты, если есть данные о некондуктивной потере слуха.
• Осложнения: общие – кондуктивная тугоухость, мастоидит, перфорация барабанной перепонки; редкие – лабиринтит/головокружения, паралич лицевого нерва, менингит, градениго синдром (характеризуется воспалением среднего уха с поражением сосцевидных ячеек, чаще гнойного характера; болями в височной и теменной областях на пораженной стороне; парезом или параличом отводящего нерва.)
Диагностика
• В большинстве случаев диагностика базируется на симптоматике и результатах исследования, описанных выше
Лечение
Неосложненный острый средний отит (неиммунокомпрометированные взрослые)
• Амоксициллин 500 мг РО 2 р/д х 7 – 10 дней
• Цефуроксим 500 мг РО дважды в день х 7 – 14 дней
• Цефтриаксон 1 г в/в (Роцефин) ежедневно х 3 дозы
• Цефподоксим 200 мг РО дважды в день х 7 – 10 дней
• Альтернатива (при аллергии на бета-лактамы или неудаче лечения): цефдинир 300 мг РО дважды в день/600 мг РО 1 раз в день (не зарегистрирован в РФ), клиндамицин 300 мг РО 3 – 4 раза в день, + левофлоксацин 500 мг РО каждый день, моксифлоксацин (авелокс) 400 мг РО ежедневно – все 7 – 10 дней.
• Амоксициллин/клавуланат используется как препарат первой линии у иммунокомпрометированных пациентов и пациентов с сахарным диабетом.
Неосложненный острый средний отит (иммунокомпрометированные взрослые) или рецидивирующий/хронический средний отит
• Амоксициллин/клавуланат (аугментин) 875 мг РО дважды в день (или 500 мг РО 3 раза в день) х 10 – 14 дней
• Амоксициллин/клавуланат используется как препарат первой линии у иммунокомпрометированных пациентов и пациентов с сахарным диабетом.
• Цефподоксим 200 мг РО дважды в день х 7 – 10 дней
• Альтернатива: цефдинир 300 мг РО дважды в день/600 мг РО 1 раз в день (не зарегистрирован в РФ), клиндамицин 300 мг РО 3 р/д х 7 – 10 дней (при аллергии на пенициллин)
• Обязательно направление к специалисту при хроническом отомастоидите или холестеатоме, а также в случае хронического среднего отита
Дополнительные лечебные мероприятия
• Фактором риска является дисфункция евстахевой трубы: курение/аллергия/синусит/ГЭРБ
• Назальные десконгестанты: превдоэффедрин 120 мг + местные вазоконстикторы – оксиметазолина назальный спрей – 2 дозы 3 раза в день не дольше 3 – 4 дней. Хотя они могут обеспечить облегчение симптомов застоя, деконгестанты не улучшают результаты лечения острого среднего отита и не предотвращают осложнения
• Для пациентов с подозрением на аллергию необходимо обдумать использование антигистаминных препаратов, таких как лоратадин (кларитин) 10 мг РО ежедневно или фексофенадин 60 мг РО дважды в день
• Обезболивание: НПВС – ибупрофен 400 мг РО 3 р/день х 5 дней, целекоксиб (целебрекс) 200 мг РО 1 р/д х 5 дней. Ацетаминофен (парацетамол) может быть так же использован. Так же могут быть использованы местные анестетики, при условии, что барабанная перепонка интактна.
• При хронической инфекции, некупирующихся болях или осложнениях, перечисленных выше, необходимо направление к специалисту.
• Тяжелые головокружения/паралич лицевого нерва/гнойный мастоидит/менингит требуют тимпаностомии, госпитализации, КТ височной кости, культурального исследования, внутривенного введения антибиотиков, возможно, хирургического дренирования.
Заключение
• Местные и системные симптомы могут улучшиться в течение 24 – 72 ч. Необходимо иметь в виду патогенетическую роль антибиотик-резистентной H.influenza или S.pneumoniae.
Дополнительная информация
• Большинство доказательств основывается на литературе, рассматривающей детские возрастные группы и почти не рассматривает взрослые. В отличие от детского населения, наблюдение не является рекомендуемым выбором для лечения для взрослых с острым средним отитом.
В отличие от детского населения, наблюдение не является рекомендуемым выбором для лечения для взрослых с острым средним отитом.
• Антипневмококковая вакцинация может изменить профиль патогенных бактерий за счет увелечения распространенности менее распространенных возбудителей (например, S.aureus (MRSA)) и штаммов пневмококков е включенных в вакцины.
• Местные стероидно/антибиотиковые капли не помогают при остром среднем отите пока не произойдет перфорация барабанной перепонки с отореей.
• Оторея и болезненность ушной раковины характерны для наружного, а не среднего отита. Пероральные антибиотики обычно используют не только при диабете или у иммунокопрометированных пациентов.
Литературные источники:
• Pichichero ME, Brixner DI. A review of recommended antibiotic therapies with impact on outcomes in acute otitis media and acute bacterial sinusitis. Am J Manag Care. 2006 Aug;12(10 Suppl):S292-302. — http://www.ajmc.com/publications/supplement/2006/2006-08-vol12-n10Suppl/Aug06-2357pS292-S303/
• From the American Academy of Pediatrics Clinical Practice Guideline. The Diagnosis and Management of Acute Otitis Media PEDIATRICS Vol. 131 No. 3 March 1, 2013 pp. e964 -e999- http://pediatrics.aappublications.org/content/131/3/e964.full.pdf+html
• American Academi of Pediatrics Subcommittee on Management of Acute Otitis Media. Diagnosis and Management of Acute Otitis Media. PEDIATRICS Vol. 113 No. 5 May 1, 2004 pp. 1451 -1465 — http://pediatrics.aappublications.org/content/113/5/1451.full.pdf+html
От себя — лет в 13 меня накрыл острый отит и я на собственной шкуре пережила ужасы местного лечения в виде красной и желтой ртутной мази, напутствием «терпи, пока перепонка не вскроется» и с последующим укатыванием меня в в ЛОР отделение на 3 недели (во взрослое, ибо детского даже при союзе было нема), где мне опять продолжили пытку местной терапией, в результате мрак стреляющего уха и адской боли меня преследовал 5 недель и ни одна. .. эээ… (ладно, не буду неколлегиально выражаться, тогда и стоматологи не обезболивали…) не назначила мне хотя бы ампициллин в/м, я уж молчу про феноксиметилпенициллин, которого в каждой аптеке было дофига (это сейчас его не найдешь). Может быть в том числе и поэтому меня в антибактериалку понесло.
.. эээ… (ладно, не буду неколлегиально выражаться, тогда и стоматологи не обезболивали…) не назначила мне хотя бы ампициллин в/м, я уж молчу про феноксиметилпенициллин, которого в каждой аптеке было дофига (это сейчас его не найдешь). Может быть в том числе и поэтому меня в антибактериалку понесло.
Антимикробная терапия острого среднего отита в педиатрической практике | #06/09
Острый средний отит (ОСО) является одним из частых воспалительных заболеваний у детей младшего и среднего возраста [2, 5, 7]. По числу осложнений ОСО занимает второе место среди ЛОР-патологии [4, 10, 11], у 30% детей приобретает затяжное течение и склонность к рецидивированию [1]. Острый средний отит — это остро развившееся воспаление полостей среднего уха (барабанной полости, сосцевидного отростка, слуховой трубы), проявляющееся одним или несколькими симптомами (боль в ухе, повышение температуры тела, выделения из уха, у маленьких детей понос, тошнота).
Довольно часто ОСО являются так называемым бактериальным осложнением острых респираторных вирусных инфекций (ОРВИ). При этом может отсутствовать болевой синдром и снижение слуха, а симптомы наблюдающейся общей интоксикации нередко расцениваются врачом как клиническое проявление основного заболевания. Острое воспаление среднего уха выявляется у 19,7% детей, больных ОРВИ (обследовано 3567 пациентов) [8].
При типичном остром среднем отите воспалительный процесс в полостях среднего уха не выходит за рамки выстилающей их слизистой оболочки. Отражающая этот процесс патолого-анатомическая картина достаточно типична и характеризуется отеком, капиллярной гиперемией и лейкоцитарной инфильтрацией слизистой оболочки, особенно ее субэпителиального слоя. А в эпителиальном, покровном слое отмечается некоторое увеличение числа продуцирующих слизь бокаловидных клеток, поэтому в экссудате, образующемся при остром воспалении среднего уха, всегда есть та или иная примесь слизи.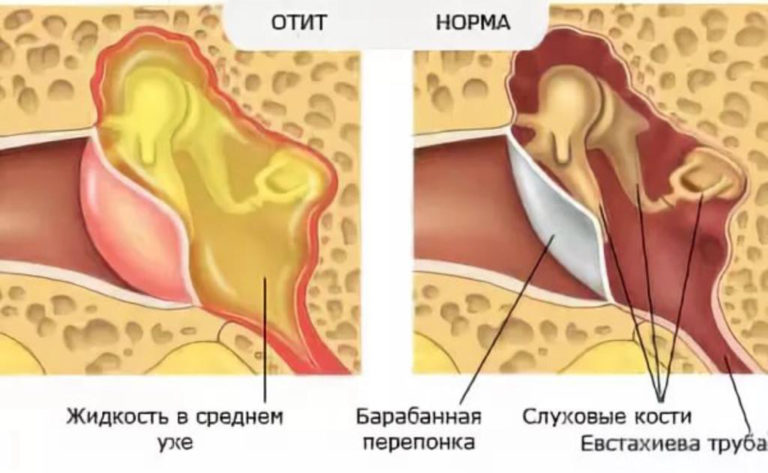 В совокупности указанные изменения приводят к выраженной гиперплазии слизистой оболочки среднего уха, особенно в барабанной полости, где ее толщина способна увеличиваться в 30 раз и более. Происходит накопление экссудата, который поначалу может быть серозным, затем серомукозным и далее — мукозно-гнойным и гнойным. Слуховые косточки, которые оказываются погруженными в утолщенную слизистую оболочку барабанной полости и скопившийся в ней экссудат, в значительной степени теряют свою подвижность, что вместе с тугоподвижностью воспалительно-измененной барабанной перепонки обусловливает существенное ухудшение слуховой функции. При увеличении количества экссудата в среднем ухе, давление, оказываемое им на барабанную перепонку, повышается, и это приводит к нарушению микроциркуляции, трофическим и некротическим изменениям барабанной перепонки, следствием которых является образование ее перфорации и появление трансмеатальной отореи.
В совокупности указанные изменения приводят к выраженной гиперплазии слизистой оболочки среднего уха, особенно в барабанной полости, где ее толщина способна увеличиваться в 30 раз и более. Происходит накопление экссудата, который поначалу может быть серозным, затем серомукозным и далее — мукозно-гнойным и гнойным. Слуховые косточки, которые оказываются погруженными в утолщенную слизистую оболочку барабанной полости и скопившийся в ней экссудат, в значительной степени теряют свою подвижность, что вместе с тугоподвижностью воспалительно-измененной барабанной перепонки обусловливает существенное ухудшение слуховой функции. При увеличении количества экссудата в среднем ухе, давление, оказываемое им на барабанную перепонку, повышается, и это приводит к нарушению микроциркуляции, трофическим и некротическим изменениям барабанной перепонки, следствием которых является образование ее перфорации и появление трансмеатальной отореи.
В детском возрасте острый средний отит имеет ряд особенностей и возникает чаще, чем у взрослых, прежде всего из-за анатомо-физиологических особенностей: более широкая, короткая и горизонтально расположенная слуховая труба, наличие аденоидных вегетаций, более быстрое нарушение функции мерцательного эпителия при воспалении. Несформированный иммунитет может приводить к реактивному и часто осложненному течению детских инфекционных заболеваний. В младенческом возрасте увеличивается риск развития внутричерепных осложнений из-за незаращения каменисто-чешуйчатой щели височной кости, через которую инфекция может проникать в полость черепа, поражая мозговые структуры. Следует отметить, что диагностика отита у детей раннего возраста осложнена из-за ограниченного вербального контакта и затруднений при отоскопии [3].
Основными профилактическими мероприятиями острого среднего отита являются предупреждение и своевременное лечение простудных заболеваний, обучение правильному туалету носа (поочередно правой и левой половин).
Лечение острого среднего отита должно быть комплексным и включать адекватные терапевтические мероприятия, которые можно разделить на местные и общие.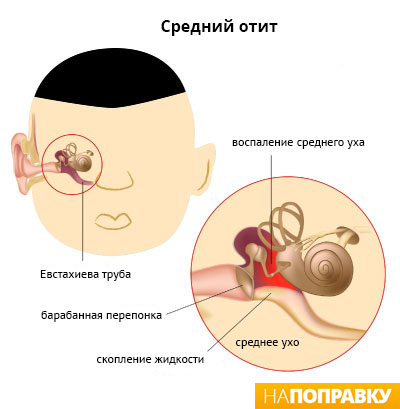 Для уменьшения отека в области носоглоточного устья слуховой трубы и восстановления ее вентиляционной и дренирующей функций используют назальные сосудосуживающие капли (Нафтизин, Тизин и т. п.), которые необходимо закапывать в нос при запрокинутой назад голове. Обязательным является лечение сопутствующего ринита или риносинусита. Препараты, вводимые в слуховой проход, должны быть комбинированными и обладать противовоспалительным действием, противобактериальным и противогрибковым, антиаллергическим и обезболивающим эффектами. В ряде случаев, в частности при тяжелом течении отита, необходимо прибегать к антибиотикам системного действия.
Для уменьшения отека в области носоглоточного устья слуховой трубы и восстановления ее вентиляционной и дренирующей функций используют назальные сосудосуживающие капли (Нафтизин, Тизин и т. п.), которые необходимо закапывать в нос при запрокинутой назад голове. Обязательным является лечение сопутствующего ринита или риносинусита. Препараты, вводимые в слуховой проход, должны быть комбинированными и обладать противовоспалительным действием, противобактериальным и противогрибковым, антиаллергическим и обезболивающим эффектами. В ряде случаев, в частности при тяжелом течении отита, необходимо прибегать к антибиотикам системного действия.
При выборе лекарственного средства следует учитывать эпидемиологическую ситуацию, особенности клинической картины, возраст пациента, наличие сопутствующих заболеваний, сведения о ранее проводимой антибактериальной терапии и переносимости лекарственных препаратов.
Антибиотик, применяемый для терапии отитов, должен обладать не только высокой эффективностью, широким спектром антибактериального действия и хорошим проникновением в очаг воспаления, но и низкой токсичностью, удобством приема.
Микробиологическая диагностика средних отитов основана на бактериологическом исследовании содержимого среднего уха, полученного при парацентезе или тимпанопункции. Исследования, проведенные в США, Европе и Японии, показали, что самым распространенным возбудителем острого среднего отита является Streptococcus pneumoniae, на втором месте — нетипируемые штаммы Haemophilus influenzae, на третьем месте — Moraxella catarrhalis. Менее чем 10% ОСО вызываются другими микроорганизмами, например стрептококками группы А и Staphylococcus aureus. Этиология ОСО не может быть установлена по клинической картине, однако следует отметить, что пневмококковый ОСО обычно протекает тяжелее, чаще приводит к развитию осложнений и не склонен к саморазрешению. Из 90 серотипов S. pneumoniae только несколько вызывают ОСО. Наиболее распространены из них серотипы 19, 23, 6, 14, 3 и 18. Использование вакцины, содержащей капсульные полисахариды 7–8 наиболее часто встречаемых серотипов S. pneumoniae, способно предотвратить более чем 80% ОСО пневмококковой этиологии. Большинство штаммов H. influenzae, вызывающих ОСО, являются нетипируемыми. По современным данным, около 20–50% H. influenzae, выделяемых при ОСО, продуцируют бета-лактамазы [9].
Наиболее распространены из них серотипы 19, 23, 6, 14, 3 и 18. Использование вакцины, содержащей капсульные полисахариды 7–8 наиболее часто встречаемых серотипов S. pneumoniae, способно предотвратить более чем 80% ОСО пневмококковой этиологии. Большинство штаммов H. influenzae, вызывающих ОСО, являются нетипируемыми. По современным данным, около 20–50% H. influenzae, выделяемых при ОСО, продуцируют бета-лактамазы [9].
Результаты многочисленных многолетних исследований сходны с результатами зарубежных авторов и показывают, что наиболее вероятными возбудителями острого среднего отита в России являются St. aureus, St. epidermidis, S. pneumoniae и H. influenzae, несколько реже Streptococcus pyogenes, S. viridans, M. catarrhalis анаэробы.
В лечении ОСО многочисленными исследованиями достоверно доказана эффективность цефалоспоринов как антибактериальных препаратов широкого спектра действия, в частности Cупракса (цефиксима) — представителя 3-го поколения цефалоспоринов. Супракс обладает высоким уровнем антибактериальной активности, улучшенными фармакокинетическими свойствами, расширенным, по сравнению с цефалоспоринами предыдущих поколений, спектром действия. Бактерицидное действие препарата обусловлено ингибированием пептидогликана — основного структурного компонента клеточной стенки бактерий. Биодоступность препарата (около 50%) позволяет исключить парентеральный путь введения. Максимальная концентрация в крови достигается уже через 4 ч. Супракс хорошо проникает в место инфицирования. Период полувыведения зависит от дозы и составляет 3–4 ч, а в тканях препарат задерживается на более длительный срок, что позволяет принимать его 1 раз в сутки. Препарат хорошо переносится больными. Эти свойства Супракса позволяют считать целесообразным его применение в детской оториноларингологической практике.
Было проведено обследование и лечение 30 детей с ОСО 7–12 лет (девочек — 14, мальчиков — 16). Всем пациентам проводили лечение Супраксом из расчета 5 мг/кг 2 раза в сутки в течение 6 дней.
Всем пациентам проводили лечение Супраксом из расчета 5 мг/кг 2 раза в сутки в течение 6 дней.
В качестве контрольных использовали результаты, полученные при наблюдении за аналогичной в количественном и возрастном отношении группой детей, получавших амоксициллина клавуланат (2 дозировочные ложечки по 5 мл (312 мг) 3 раза в сутки парентерально в течение 6 дней).
Обследование включало: ЛОР-осмотр, аудиометрию, тимпанометрию, компьютерную томографию околоносовых пазух, рентгенографию височных костей по Шюллеру и Майеру, клинический анализ крови, бактериологическое исследование отделяемого из слухового прохода при наличии перфорации барабанной перепонки.
По данным микробиологического исследования отделяемого, полученного из слухового прохода у 18 детей обеих групп, среди возбудителей преобладал S. pneumoniae — у 11 детей, реже встречались St. aureus — у 4, H. influenzae — у 2 пациентов, в одном случае роста микрофлоры получено не было.
В результате лечения зафиксировано уменьшение клинических проявлений и положительная динамика объективных критериев заболевания у детей из основной и контрольной групп (тимпанометрия, аудиометрия, клинический анализ крови). Эффективность Супракса была сравнимой с амоксициллина клавуланатом, считающимся препаратом выбора при ОСО [6].
В основной группе до начала лечения у всех детей зарегистрирована кондуктивная тугоухость, тимпанограмма типа «В» выявлена у 10, «С» у 12 детей, 8 детям тимпанометрия не проводилась из-за наличия перфорации. По окончании курса лечения Супраксом кондуктивная тугоухость сохранялась у 7 пациентов, тимпанограмма «А» зафиксирована у 23, «В» у 2 и «С» у 2 пациентов, 3 детям тимпанометрия не проводилась из-за наличия перфорации (рис. 1).
В контрольной группе до начала лечения у всех детей зарегистрирована кондуктивная тугоухость, тимпанограмма типа «В» выявлена у 11, «С» — у 9 больных, 10 детям тимпанометрия не проводилась из-за наличия перфорации. По завершении 6-дневного курса терапии амоксициллина клавуланатом кондуктивная тугоухость сохранялась у 9 пациентов, тимпанограмма типа «А» зафиксирована у 21, «В» — у 1, «С» — у 2 детей, 6 пациентам тимпанометрия не проводилась из-за наличия перфорации (рис. 2).
По завершении 6-дневного курса терапии амоксициллина клавуланатом кондуктивная тугоухость сохранялась у 9 пациентов, тимпанограмма типа «А» зафиксирована у 21, «В» — у 1, «С» — у 2 детей, 6 пациентам тимпанометрия не проводилась из-за наличия перфорации (рис. 2).
Нежелательных эффектов, требующих отмены препаратов, ни в одной из групп зафиксировано не было.
Таким образом, подтверждена высокая эффективность и безопасность препарата Супракс при остром среднем отите у детей. Супракс может быть рекомендован для широкого применения в детской оториноларингологической практике.
Литература
- Гурба А. И. Отиты при пневмонии у детей первого года жизни. Авт. канд. дисс. М., 1966.
- Козлов М. Я. Острые отиты у детей и их осложнения / УМ. Медицина, 1986. 232 с. С. 136.
- Пальчун В. Т., Крюков А. И. с соавт. Острый средний отит // Вестник оторинолар. 1997. № 6. С. 7–10.
- Страчунский Л. С. Антибактериальная терапия острого среднего отита (ОСО) у детей // Медицина для всех. 1998. № 2 (8). С. 22–29.
- Тарасова Г. Д. Слух и острый отит у детей // Медицина для всех. 1998. № 5 (11). С. 24–26.
- Jackson C. G. et al. Brain hemiation into the middle ear and mastoidл concepts in diagnosis and surgical management // Am. J. Otol. 1997. V. 18. № 2. P. 198–205.
- Sato К. et al. Evalution of mastoidair cell system by three-dimensional reconstruction using sagittal topography of the temporal bone // Aur. Nas., Lar. 1997. V. 24. № 1. P. 47–51.
- Тарасова Г. Д., Строганов В. П., Омельяновский В. В. Антибактериальная терапия воспаления среднего уха в детском возрасте // Вестн. Оториноларингологии. 1997. № 6. С. 4–9.
- Малявина У. С., Гончарова М. Г., Овчинников А. Ю. Антимикробная терапия острых гнойных средних отитов в педиатрической практике: целесообразность применения цефалоспоринов // Consilium Medicum (педиатрия).
 2007. Т. 09. № 1.
2007. Т. 09. № 1. - Страчунский Л. С., Богомильский А. Н. Антибактериальная терапия острого среднего отита у детей // Детский доктор. 2000. № 2. С. 32–33.
- Клейн Дж. Терапия острого среднего отита в эру изменения чувствительности к антибактериальным препаратам // Новости «МСРПА». 1999. Выпуск 2.
О. В. Зайцева, кандидат медицинских наук
ФГУ НКЦ оториноларингологии ФМБА России, Москва
Антибиотики при остром среднем отите у детей: обзор доказательной базы
УДК 616-053.2+616.284-002.1+577.18
Введение
Острый средний отит (ОСО) часто возникает у детей, в особенности младшего возраста, и характеризуется наличием выпота в среднем ухе с быстрым развитием симптомов воспаления, таких как боль, оторея и повышение температуры тела, а также высокой заболеваемостью и низкой смертностью (American Academy of Pediatrics, American Academy of Family Physicians, 2013). У 10% детей эпизод ОСО возникает до 3-месячного возраста, а к 3-м годам подобные симптомы хотя бы единожды испытывают 50–85% детей (Teele D.W. et al., 1989).
Несмотря на большое количество опубликованных клинических исследований, специалисты еще не пришли к консенсусу относительного наиболее рациональной терапии при ОСО. Так, частота применения антибиотиков при этом заболевании варьируется от 56% — в Нидерландах (Akkerman A.E. et al., 2005) до 95% — в США и Канаде (Froom J. et al., 2001).
Согласно результатам одного из систематических обзоров с метаанализом, ОСО излечивается спонтанно у большинства детей (Rosenfeld R.M. et al., 1994). Однако, по другим данным, антибиотикотерапия помогает избежать развития таких осложнений, как, например, мастоидит. В частности, по результатам шведского исследования, мастоидит возникает у 17 и 0% детей, не принимающих и принимающих антибиотики соответственно (Rudberg R.D., 1954). Если следовать недавним рекомендациям, разработанным институтами США, антибиотики при острых респираторных инфекциях и ОСО в частности следует принимать не при первых симптомах, а лишь в случае персистирующих симптомов или их усугубления (American Academy of Pediatrics, American Academy of Family Physicians, 2013). Учитывая отсутствие четких рекомендаций, особой интерес вызывают работы с проведенным анализом имеющейся доказательной базы по терапии ОСО.
Учитывая отсутствие четких рекомендаций, особой интерес вызывают работы с проведенным анализом имеющейся доказательной базы по терапии ОСО.
Обзор исследований
Одну из таких работ, а именно обновленный Кокрановский систематический обзор с метаанализом, опубликовала Кокрановская группа по острым респираторным инфекциям 23 июня 2015 г. (Venekamp R.P. et al., 2015). В анализ включили 13 исследований, в которых сравнивали эффективность антибиотиков с плацебо, с общим участием 3401 ребенка (3938 эпизодов ОСО). 12 из них имели дизайн двойных слепых плацебо-контролируемых рандомизированных клинических испытаний с параллельными группами.
В качестве активной терапии применяли пенициллин в течение 7 дней, амоксициллин — 7–14 дней, амоксициллин/клавулановую кислоту — 7–10 дней (2; 4 и 4 исследования соответственно). Еще в 3 исследованиях сравнивали эффективность различных антибиотиков между собой, с плацебо и с миринготомией. Для анализа отобрали следующие исходы:
- боль через 24 ч, на 2–3-и; 4–7-е; 10–12-е сутки после появления симптомов;
- побочные эффекты, связанные с применением антибиотиков,
- отклонения от нормы, согласно тимпанометрии, через 2–4 нед и 3 мес.
Отмечено, что ОСО имеет мультифакторный патогенез. Отек слизистой оболочки носоглотки и евстахиевой трубы из-за вирусной инфекции верхних отделов респираторного тракта может привести к нарушению функционирования последней с недостаточным клиренсом и сдавлением в среднем ухе. Пролонгированная дисфункция может сопровождаться аспирацией вирусных и бактериальных патогенов из носоглотки в среднее ухо. Эти патогены провоцируют воспалительный ответ, который приводит к клиническим манифестациям ОСО (боль в ухе, оторея, повышение температуры тела, раздражительность). Таким образом, теоретически применение антибиотиков, к которым эти патогены чувствительны, позволит избавиться от одной из главных причин воспаления и ускорит выздоровление.
Результаты
Основные результаты метаанализа представлены в таблице. Согласно полученным данным, антибиотики практически не оказывают влияния на раннюю боль, однако их эффект возрастает в более поздние сроки после появления симптомов. Также антибиотики незначительно воздействуют в отношении отклонений от нормы, по данным тимпанометрии. Следует учесть, что эти препараты ассоциированы также с побочными эффектами, в том числе потенциально тяжелыми. Таким образом, следует учитывать преимущества и возможные риски их применения.
Таблица. Сравнение эффективности и безопасности антибиотикотерапии и плацебо при ОСО у детей
| Исход | Количество случаев на 1000 лиц | Относительный риск | Количество пациентов (исследований) | Качество доказательств | |
|---|---|---|---|---|---|
| Контроль | Антибиотики | ||||
| Боль спустя 24 ч | 426 | 379 | 0,89 | 1394 (5) | Высокое |
| Боль на 2–3-и сутки | 159 | 111 | 0,70 | 2320 (7) | Высокое |
| Боль на 4–7-е сутки | 241 | 183 | 0,76 | 1347 (7) | Высокое |
| Боль на 10–12-е сутки | 216 | 71 | 0,33 | 278 (1) | Умеренное |
| Отклонения от нормы, по данным тимпанометрии, через 2–4 нед | 481 | 395 | 0,82 | 2138 (7) | Высокое |
| Отклонения от нормы, по данным тимпанометрии, через 3 мес | 241 | 234 | 0,97 | 809 (3) | Высокое |
| Рвота, диарея или сыпь | 196 | 270 | 1,38 | 2107 (8) | Высокое |
Также ученые попытались найти ответ на ряд таких важных вопросов:
- отличается ли эффект антибиотиков в различных подгруппах пациентов?
- оказывает ли существенное влияние длительность приема и доза антибиотиков?
- каковы возможные последствия неприменения антибиотиков?
Установлено, что антибиотики более полезны при большей длительности боли. Например, количество пациентов, которое необходимо пролечить для достижения 1 дополнительного случая положительного исхода (number needed to treat to benefit — NNTB), составило 20 для боли на 2–3-и; 16 — на 4–7-е и 7 — на 10–12-е сутки. Также значительный эффект антибиотиков отмечали у детей с большим повышением температуры тела.
Данные относительно длительности приема и дозы антибиотиков ограничены. Согласно большинству исследований, более короткий курс антибиотикотерапии ассоциирован с большим числом неудач лечения (после 1 мес терапии относительный риск составил 1,34). Касательно последствий неприменения антибиотиков, кроме боли, ассоциированной с заболеванием, могут присутствовать и тяжелые осложнения (например, как указано выше, мастоидит). Насколько распространена эта проблема — судить сложно, однако можно с уверенностью сказать, что она особенно актуальна для жителей развивающихся стран — в них антибиотикотерапия имеет бесспорные преимущества.
Выводы
Таким образом, в ходе анализа выявлено, что у 60% детей спонтанное разрешение боли происходит уже в течение первых 24 ч, а у подавляющего большинства — на 2–12-е сутки после появления симптомов, независимо от приема антибиотиков. Поскольку у каждого 14-го ребенка, принимающего антибиотики, возникают побочные эффекты, важно назначать их в группах высокого риска осложнений: детям — жителям развивающихся стран, в возрасте до 2 лет с билатеральным ОСО или при ОСО с выраженной отореей. Для большинства детей с неосложненным ОСО оправданным, по мнению авторов, является обычное наблюдение, а также применение парацетамола для уменьшения выраженности боли и снижения температуры тела при необходимости.
Список использованной литературы
- Akkerman A.E., Kuyvenhoven M.M., van der Wouden J.C., Verhij T.J.M. (2005) Analysis of under- and overprescribing of antibiotics in acute otitis media in general practice. J. Antimicrob. Chem., 56: 569–574.
- American Academy of Pediatrics, American Academy of Family Physicians (2013) Clinical practice guidelines: diagnosis and management of acute otitis media. Pediatrics, 131(3): e964–e999.
- Froom J., Culpepper L., Green L.A. et al. (2001) A cross-national study of acute otitis media: risk factors, severity, and treatment at initial visit. Report from the International Primary Care Network (IPCN) and the Ambulatory Sentinel Practice Network (ASPN). J. Am. Board Fam. Pract., 14: 406–417.
- Rosenfeld R.M., Vetrees J.E., Carr J. et al. (1994) Clinical efficacy of antimicrobial drugs for acute otitis media: meta-analysis of 5400 children from thirty-three randomized trials. J. Pediatr., 124: 355–367.
- Rudberg R.D. (1954) Acute otitis media: comparative therapeutic results of sulphonamide and penicillin administered in various forms. Act. Otolaryngol. Suppl., 113(1): 79.
- Teele D.W., Klein J.O., Rosner B. (1989) Epidemiology of otitis media during first seven years of life in children in greater Boston: a prospective cohort study. J. Inf. Dis., 160: 83–94.
- Venekamp R.P., Sanders S.L., Glasziou P.P. et al. (2015) Antibiotics for acute otitis media in children. Cochrane Database of Systematic Reviews, 6: CD000219.
Применение короткого курса антибиотиков у маленьких детей с отитом среднего уха
Острый средний отит является одной из частых причин назначения антибактериальной терапии в детском возрасте. Однако антибиотикотерапия ассоциирована с повышением риска антибиотикорезистентности. Одной из стратегий по снижению этого риска является применение более короткого курса антибиотиков.
Методы
В анализ были включены 520 детей в возрасте от 6 до 23 месяцев с острым отитом среднего уха, которые были разделены в две группы для получения стандартной терапии амоксициллин + клавулановая кислота в течение десяти дней или укороченной терапии амоксициллин + клавулановая кислота в течение пяти дней и плацебо в течение еще пяти дней.
Конечными точками анализа являлись: частота клинического ответа (определялась по наличию или отсутствию симптомов), рецидивирование заболевания и колонизация назофарингеальной зоны. Тяжесть симптомов оценивалась от о до 14 баллов, где более высокий балл соответствовал более выряженным признакам заболевания.
Результаты
- Дети, которые получали амоксициллин + клавулановая кислота на протяжении 5 дней, чаще не достигали ответа на терапию, чем те, кто получал традиционный 10-ти дневный курс (77 из 229 [34%] по сравнению с 39 из 238 [16%]; различие, 17%; 95% CI, 9-25).
- Средняя сумма баллов по шкале оценки клинических симптомов с шестого по четырнадцатый день составила 1,61 в группе детей, получавших короткий курс антибиотикотерапии и 1,34 при стандартном 10-ти дневном лечении (P=0.07). Средний балл по шкале симптомов, определяемый с двенадцатого по четырнадцатый день, был равен 1.89 и 1.20 (P=0.001).
- Процент детей, у которых сумма баллов в конце лечения по шкале симптомов снизилась более, чем вполовину от изначального показателя, был больше в группе десяти дневного лечения (181 из 227 детей [80%] vs. 211 из 233 [91%], P=0.003).
- Анализ не показал значимых различий в группах детей по частоте рецидивирования отита среднего уха, частоте побочных лекарственных событий и колонизации назофарингеальной зоны нечувствительными к пенициллину бактериями.
- Клинической не ответ на проводимое лечение встречался чаще у пациентов, имевших контакт с ≥3 детьми в течение ≥10 часов в неделю (P=0.02) и детей, у которых отит носил двусторонний характер (P <0.001).
Заключение
У маленьких пациентов с острым отитом среднего уха 5-ти дневный курс антимикробной терапии ассоциирован с более низким клиническим ответом на лечение, по сравнению со стандартным 10-ти дневным курсом.
Необходимо отметить, что частота побочных эффектов и антибиотикорезистентности не различалась между группами.
Источник: Alejandro Hoberman, Jack L. Paradise, Howard E. Rockette. N Engl J Med 2016; 375:2446-2456.
Какие антибиотики используются при лечении острого среднего отита (ОСО)?
Rettig E, Tunkel DE. Современные концепции лечения острого среднего отита у детей. Otolaryngol Clin North Am . 2014 Октябрь 47 (5): 651-72. [Медлайн]. [Полный текст].
Минови А., Дазерт С. Заболевания среднего уха в детстве. GMS Curr Top Otorhinolaryngol Head Neck Surg . 2014. 13: Doc11. [Медлайн]. [Полный текст].
Данишьяр А, Ашурст СП.Отит, средний, острый. 2018, январь [Medline]. [Полный текст].
Сакульчит Т, Гольдман РД. Антибактериальная терапия детей с острым средним отитом. Кан Фам Врач . 2017 Сентябрь 63 (9): 685-7. [Медлайн]. [Полный текст].
Клементс Д.А., Лэнгдон Л., Блэнд С., Уолтер Э. Вакцина против гриппа А снижает заболеваемость средним отитом у детей в возрасте от 6 до 30 месяцев, находящихся в детских садах. Arch Pediatr Adolesc Med . 1995 Октябрь 149 (10): 1113-7.[Медлайн].
Bernstein JM. Роль IgE-опосредованной гиперчувствительности в развитии среднего отита с выпотом. Otolaryngol Clin North Am . 1992 25 февраля (1): 197-211. [Медлайн].
Американская академия педиатрии. Респираторно-синцитиальный вирус. Красная книга: Отчет Комитета по инфекционным болезням . 27-е изд. Деревня Элк Гроув, штат Иллинойс: 2006. 560-566.
Арола М., Руусканен О., Зиглер Т. и др.Клиническая роль респираторной вирусной инфекции при остром среднем отите. Педиатрия . 1990 декабрь 86 (6): 848-55. [Медлайн].
Арола М., Циглер Т., Руусканен О. Респираторная вирусная инфекция как причина длительных симптомов при остром среднем отите. J Педиатр . 1990 Май. 116 (5): 697-701. [Медлайн].
Блок SL. Возбудители, резистентность к антибиотикам и терапевтические аспекты острого среднего отита. Pediatr Infect Dis J .1997 г., 16 (4): 449-56. [Медлайн].
Американская академия педиатрии. Пневмококковые инфекции. Красная книга: Отчет Комитета по инфекционным болезням . 27-е изд. Деревня Элк Гроув, штат Иллинойс: 2006. 525-537.
Американская академия педиатрии. Инфекции, вызванные Haemophilus influenzae. Красная книга: Отчет Комитета по инфекционным болезням . 27-е изд. Деревня Элк Гроув, штат Иллинойс: 2006. 310-3318.
Мартин Дж. М., Хоберман А., Шейх Н. и др.Изменения во времени колонизации носоглотки у детей в возрасте до 2 лет на момент диагностики острого среднего отита (1999-2014 гг.). Открытый форум Infect Dis . 2018 5 марта (3): ofy036. [Медлайн]. [Полный текст].
Чонмайтри Т., Трухильо Р., Дженнингс К. и др. Острый средний отит и другие осложнения вирусной респираторной инфекции. Педиатрия . 2016 28 марта. [Medline].
Американская академия педиатрии.Стрептококковые инфекции группы А. Красная книга: Отчет Комитета по инфекционным болезням . 27-е изд. Деревня Элк Гроув, штат Иллинойс: 2006. 610-620.
Paradise JL, Rockette HE, Colborn DK и др. Средний отит у 2253 новорожденных в районе Питтсбурга: распространенность и факторы риска в течение первых двух лет жизни. Педиатрия . 1997 г., 99 (3): 318-33. [Медлайн].
Мегед О, Абдулгани С., Бар-Меир М. Увеличивает ли острый средний отит в первый месяц жизни риск рецидива отита ?. Clin Pediatr (Phila) . 2018 Январь 57 (1): 89-92. [Медлайн].
King LM, Bartoces M, Hersh AL, Hicks LA, Fleming-Dutra KE. Национальная заболеваемость детским мастоидитом в Соединенных Штатах, 2000-2012: создание основы для эпиднадзора за общественным здоровьем. Pediatr Infect Dis J . 2018 27 марта. [Medline].
Маркизио П., Эспозито С., Пикка М. и др. Проспективная оценка этиологии острого среднего отита со спонтанной перфорацией барабанной перепонки. Clin Microbiol Infect . 19 января 2017 г. [Medline].
Пичичеро М.Э., Альмудевар А. Сывороточные цитокиновые биомаркеры точно предсказывают наличие острого среднего отита и выздоровление, вызванное Haemophilus influenzae. Int J Педиатр Оториноларингол . 2016 апр. 83: 200-4. [Медлайн].
Thomas JP, Berner R, Zahnert T, et al. Острый средний отит — структурированный подход. Dtsch Arztebl Int . 2014 28 февраля. 111 (9): 151-60.[Медлайн]. [Полный текст].
Тахтинен П.А., Лайне М.К., Руохола А. Факторы прогноза неэффективности лечения острого среднего отита. Педиатрия . 2017 Сентябрь 140 (3): [Medline].
Basco WT. Прогнозирование неэффективности лечения у детей с АОМ. Medscape . 2017 27 ноября. [Полный текст].
Боггс В. Антимикробное лечение острого среднего отита сокращает продолжительность выпота среднего уха. Medscape .9 мая 2014 г. [Полный текст].
Тапиайнен Т., Куяла Т., Ренко М. и др. Влияние антимикробного лечения острого среднего отита на ежедневное исчезновение выпота среднего уха: плацебо-контролируемое исследование. JAMA Pediatr . 2014 5 мая. [Medline].
Barclay L. Обструкция послеоперационной тимпаностомической трубки Обычная. Медицинские новости Medscape . 11 июля 2014 г. [Полный текст].
Conrad DE, Levi JR, Theroux ZA, et al.Факторы риска, связанные с послеоперационной обструкцией тимпаностомической трубки. JAMA Otolaryngol Head Neck Surg . 2014 10 июля. [Medline].
Fireman B, Black SB, Shinefield HR, et al. Влияние пневмококковой конъюгированной вакцины на средний отит. Pediatr Infect Dis J . 2003 22 января (1): 10-6. [Медлайн].
Hasegawa J, Mori M, Showa S и др. Пневмококковая вакцинация снизила риск острого среднего отита: когортное исследование. Педиатр Инт . 2015 23 января [Medline].
Tawfik KO, Ishman SL, Altaye M, Meinzen-Derr J, Choo DI. Детский острый средний отит в эпоху пневмококковой вакцины. Отоларингол Хирургия головы и шеи . 2017 г. 1. 194599817699599. [Medline].
Фреллик М. Вакцины изменили эпидемиологию острого среднего отита. Медицинские новости Medscape . 2017 7 августа [Полный текст].
Каур Р., Моррис М., Пичичеро М.Э.Эпидемиология острого среднего отита в эпоху постпневмококковой конъюгированной вакцины. Педиатрия . 7 августа 2017 г. [Medline]. [Полный текст].
Teele DW, Klein JO, Rosner B. Эпидемиология среднего отита в течение первых семи лет жизни у детей в Большом Бостоне: проспективное когортное исследование. J Заразить Dis . 1989 июл.160 (1): 83-94. [Медлайн].
Hong W, Peng D, Rivera M, Gu XX. Защита от заражения Haemophilus influenzae, не поддающегося типу, путем вакцинации слизистой оболочки детоксифицированным липоолигосахаридным конъюгатом на двух моделях шиншиллы. Микробы заражают . 2010 января 12 (1): 11-8. [Медлайн].
Azarpazhooh A, Limeback H, Lawrence HP, Shah PS. Ксилит для профилактики острого среднего отита у детей до 12 лет. Кокрановская база данных Syst Rev . 2011 9 ноября. 11: CD007095. [Медлайн].
Danhauer JL, Johnson CE, Baker JA и др. Будут ли родители участвовать и соблюдать программы и схемы с использованием ксилита для профилактики острого среднего отита у своих детей ?. Lang Speech Hear Serv Sch . 2015 4 февраля [Medline].
Гриндлер Д.Д., Бланк С.Дж., Шульц К.А. и др. Влияние степени тяжести среднего отита на качество жизни детей. Отоларингол Хирургия головы и шеи . 2014 г. 13 марта [Medline].
Barclay L. Детская инфекция уха: обновленные рекомендации по лечению AAP. Медицинские новости Medscape. 25 февраля 2013 г. Доступно по адресу http://www.medscape.com/viewarticle/779817. Доступ: 5 марта 2013 г.
[Рекомендации] Либерталь А.С., Кэрролл А.Е., Чонмайтри Т., Ганиатс Т.Г. и др.Диагностика и лечение острого среднего отита. Педиатрия . 2013 Март 131 (3): e964-99. [Медлайн]. [Полный текст].
Система здравоохранения Мичиганского университета (UMHS). Средний отит. Апрель 2013 г. Доступно по адресу http://www.med.umich.edu/1info/FHP/practiceguides/om.html.
[Рекомендации] Розенфельд Р.М., Шварц С.Р., Пиннонен М.А. и др. Руководство по клинической практике: Тимпаностомические трубки у детей. Отоларингол Хирургия головы и шеи .2013 июль 149 (1 приложение): S1-35. [Медлайн]. [Полный текст].
Truffert E, Fournier Charrière E, Treluyer JM, Blanchet C, Cohen R, Gardini B и др. Рекомендации Французского общества оториноларингологов (SFORL): Нестероидные противовоспалительные препараты (НПВП) и детские ЛОР-инфекции. Укороченная версия. Eur Ann Otorhinolaryngol Head Neck Dis . 2019 сентябрь 136 (4): 289-294. [Медлайн].
Обзор | Средний отит (острый): назначение противомикробных препаратов | Руководство
В этом руководстве изложена стратегия назначения противомикробных препаратов при остром среднем отите (инфекции уха).Он направлен на ограничение использования антибиотиков и снижение устойчивости к противомикробным препаратам. Острый средний отит может быть вызван вирусами или бактериями. Это длится около недели, и большинство детей поправляются за 3 дня без антибиотиков. Серьезные осложнения случаются редко.
Мы проверили это руководство в апреле 2019 года, чтобы оценить влияние отчета Английской программы по надзору за использованием противомикробных препаратов и устойчивости к ним (ESPAUR) за 2018 год. Мы не нашли новых доказательств, влияющих на рекомендации, содержащиеся в этом руководстве.
NICE работал с общественным здравоохранением Англии над разработкой этого руководства.
Ваша ответственность
Рекомендации в этом руководстве представляют точку зрения NICE, выработанную после тщательного изучения имеющихся доказательств. Ожидается, что при вынесении своего суждения профессионалы и практикующие врачи будут полностью учитывать это руководство, наряду с индивидуальными потребностями, предпочтениями и ценностями своих пациентов или людей, пользующихся их услугами. Применение рекомендаций не является обязательным, и руководство не отменяет ответственность за принятие решений, соответствующих обстоятельствам человека, в консультации с ним и их семьями, опекунами или опекунами.
Обо всех проблемах (побочных эффектах), связанных с лекарством или медицинским устройством, используемым для лечения или процедуры, следует сообщать в Агентство по регулированию лекарственных средств и товаров медицинского назначения с использованием схемы желтой карты.
Местные уполномоченные и поставщики медицинских услуг несут ответственность за то, чтобы руководство могло применяться, когда отдельные специалисты и люди, пользующиеся услугами, хотят его использовать. Они должны делать это в контексте местных и национальных приоритетов в отношении финансирования и развития услуг, а также в свете своих обязанностей должным образом учитывать необходимость устранения незаконной дискриминации, продвижения равенства возможностей и сокращения неравенства в отношении здоровья.Ничто в этом руководстве не должно толковаться как несовместимое с соблюдением этих обязанностей.
Уполномоченные и поставщики несут ответственность за продвижение экологически устойчивой системы здравоохранения и ухода, а также должны оценивать и сокращать воздействие на окружающую среду выполнения рекомендаций NICE везде, где это возможно.
Управление антибиотиками при остром среднем отите у детей — жемчужины и подводные камни
Срочное сообщение: Острый средний отит (AOM) является ведущим диагнозом при назначении антибиотиков педиатрическим пациентам.Поскольку рациональное использование антибиотиков становится все более важным для предотвращения устойчивости к антибиотикам, безопасное и эффективное лечение АОМ становится все более важным при оказании неотложной помощи. Путь лечения должен отражать нюансы в управлении, чтобы принимать решения относительно необходимости антибиотиков — и, если они будут сочтены необходимыми, указать тип, средство доставки и продолжительность, чтобы сохранить узкий лечебный эффект.
Когда мне следует предлагать «бдительное ожидание»?
Рассмотрите возможность настороженного ожидания, а не немедленного лечения антибиотиками для пациентов старше 6 месяцев с односторонним АОМ, легкой оталгией и температурой ниже 39 ° C или для детей старше 2 лет с односторонним или двусторонним АОМ без оторея и только легкие симптомы. 1 Высокая температура, сильная боль, плохой внешний вид или продолжительность симптомов более 48 часов — это обычно ситуации, в которых не рекомендуется бдительное ожидание, независимо от возраста. Пациенты, отвечающие критериям бдительного ожидания, могут быть выписаны без антибиотиков при условии адекватного наблюдения в случае ухудшения симптомов. Альтернативный вариант — предложить семье рецепт антибиотика в сети безопасности и проинструктировать семью заполнить рецепт в течение 2-3 дней, только если состояние ребенка не улучшится. 1
Какие антибиотики мне следует рассмотреть при неосложненной АОМ?
Терапией первой линии при рутинной АОМ обычно является амоксициллин (80-95 мг / кг / день, разделенный два раза в день). Продолжительность терапии у детей младше 2 лет должна составлять 10 дней, в то время как для детей старшего возраста можно рассмотреть более короткие курсы. Врач должен рассмотреть альтернативную начальную терапию, если у пациента высокий риск резистентности S pneumoniae , недавний эпизод АОМ (в течение 30 дней), аллергия на пенициллин или сопутствующий бактериальный конъюнктивит. 1
Когда следует учитывать неудачу лечения и какие у меня есть варианты?
Клиническое улучшение АОМ ожидается в течение 2-3 дней. Если состояние пациента не улучшается в этот период, врач должен рассмотреть возможность перехода на вторичный антибиотик. Трудно считать антибиотик неэффективным до тех пор, пока пациент не получит по крайней мере четыре или пять доз перорального антибиотика два раза в день в соответствующей дозе (например, амоксициллин, амоксициллин-клавуланат) или две или три дозы соответствующей дозы один раз в день. пероральный антибиотик (например, азитромицин, цефдинир).
Вторичные схемы приема антибиотиков включают амоксициллин-клавуланат или цефдинир. Схемы третичного приема антибиотиков могут включать либо внутримышечный цефтриаксон, либо комбинированную пероральную терапию клиндамицином и триметоприм-сульфаметоксазолом (TMP-SMX). 1 Для пациентов с непереносимостью пероральных антибиотиков или с предполагаемой антибиотикотерапией предпочтительным является внутримышечный цефтриаксон (50 мг / кг каждые 24 часа в течение 2-3 дней). Если АОМ пациента не разрешается при внутримышечном введении цефтриаксона, рекомендуется направление в отоларинголог для рассмотрения тимпаноцентеза или миринготомии для выявления возбудителя. 1
Как мне ответить на вопрос: Нужны ли моему ребенку тимпаностомические трубки (ТТ)?
У большинства детей тимпаностомические трубки обычно используются в первые 3 года жизни, когда частые инфекции верхних дыхательных путей приводят к рецидиву АОМ. Определяется рецидив АОМ: ≥3 эпизода за 6 месяцев или ≥4 за 12 месяцев, причем самый последний эпизод произошел в предшествующие 6 месяцев. 2 Поэтому важно поставить точный диагноз АОМ, поскольку рецидивирующие эпизоды могут привести к хирургическому лечению.Рецидивирующая АОМ у детей старшего возраста также вызывается дисфункцией евстахиевой трубы, но чаще требует аденоидэктомии в дополнение к установке ТТ. Если у ребенка наблюдается рецидив АОМ, поставщики медицинских услуг могут обсудить возможность установки тимпаностомических трубок с семьями и посоветовать им поговорить со своим основным лечащим врачом о возможном направлении к специалисту отоларингологии. Для того, чтобы сохранить отношения пациентов с медицинским домом, лица, оказывающие неотложную медицинскую помощь, должны направлять детей непосредственно к отоларингологу только в необычных обстоятельствах. 2
Если у пациента есть патенты на ТТ, чем отличается лечение АОМ?
Пациенты с открытыми тимпаностомическими трубками обычно могут иметь оторею как признак заболевания среднего уха, часто без боли или лихорадки, особенно на фоне инфекции верхних дыхательных путей. Острая оторея проходит сама по себе без лечения у половины пациентов, особенно если трубы широко проходимы; однако обычно рекомендуется лечить острую оторею антибиотиками местного действия со стероидами или без них.Особое внимание следует уделить выбору ушных капель, безопасных для использования с прорезанным средним ухом. Фторхинолоны — единственные одобренные FDA средства местного лечения детей с поврежденной ТМ. Аминогликозид (гентамицин) и капли полимиксина считаются ототоксичными и противопоказаны. 3 Стероиды для местного применения могут повысить эффективность антибиотика, но часто они более дорогие, делают капли более вязкими и оставляют осадок в слуховом проходе. Добавление перорального антибиотика обычно не показано при острой отореи, но его следует рассмотреть, если у пациента высокая температура, плохой внешний вид, сильная боль в ушах, ослаблен иммунитет или имеется серьезное сопутствующее заболевание (например, синусит, пневмония и т. Д.)). Использование пероральных антибиотиков не исключает необходимости местной терапии. По сравнению с пероральным амоксициллин-клавуланатом, местные фторхинолоны имеют лучшее покрытие против P aeruginosa , который является частым возбудителем у детей старшего возраста с ТТ и отореей. 4 Если местные антибиотики необходимы более 7 дней, рассмотрите возможность назначения перорального антибиотика или обратитесь к отоларингологу пациента. Дети с запатентованными ТТ должны избегать попадания воды в уши во время лечения отореи и не должны использовать безрецептурные ушные капли, которые небезопасны для проходимости среднего уха. 4
Что делать, если я не могу сказать, являются ли TT патентами и нетронутыми?
У большинства детей есть краткосрочные трубки (с люверсами), которые обычно служат около 12 месяцев (диапазон от 4 до 18 месяцев). Некоторым детям с черепно-лицевыми аномалиями назначают длительное лечение (Т-образные трубки) с фиксаторами на срок более 15 месяцев. 4 Пробирки с втулкой вряд ли будут продолжать функционировать через 12–18 месяцев, поэтому следует предполагать, что неполная визуализация в этой возрастной группе имеет нефункциональные или выдавленные ТТ.
Как отличить перфорированного AOM от острого наружного отита (AOE)?
Поскольку оба состояния могут проявляться отореей и оталгией, бывает трудно различить эти диагнозы при осмотре, не имея возможности визуализировать ТМ. Обычно АОЕ не связано с лихорадкой, и дети с АОЕ не кажутся больными. 3 Пациенты с АОЕ могут испытывать сильную боль при позиционировании ушной раковины для введения ушного зеркала, а также сильную болезненность, когда ушное зеркало вводится в слуховой проход.Пациенты с АОМ с перфорацией, напротив, обычно не имеют сильной чувствительности слухового прохода или боли при манипуляциях с ушной раковиной. Постановка точного диагноза важна, потому что пути лечения для АОЭ и АОМ с перфорацией различаются. AOE лечится только местными антибиотиками (с кортикостероидами или без них), тогда как AOM с перфорацией следует лечить пероральными антибиотиками (с местной терапией или без нее).
ПАДКИ
Не пропустите мастоидит
Мастоидит — наиболее частое осложнение АОМ.Мастоидит с оститом / периостальным абсцессом обычно требует хирургического вмешательства. Признаки и симптомы мастоидита включают отек и эритему вокруг уха, болезненность сосцевидного отростка, потерю постаурикулярной складки, а также смещение ушной раковины кпереди и снизу. 2 Пациенты часто выглядят плохо, и это нужно отличать от периаурикулярного целлюлита. Полезно обследовать постаурикулярную область и наружное ухо, особенно если у пациента наблюдается лихорадка, рецидивирующий или хронический АОМ. 2
Не думайте, что аллергия на пенициллин требует альтернативной терапии
Пациенты часто сообщают об аллергии на пенициллин, что вынуждает некоторых врачей использовать терапию макролидами в качестве альтернативы. Однако терапия макролидами (например, азитромицином) часто является неадекватным лечением АОМ из-за низкой эффективности против S pneumoniae и H influenzae . Аналогичным образом, S pneumoniae продемонстрировал повышенную устойчивость к триметоприм-сульфаметоксазолу (TMP-SMX). 1 Важно задавать больше вопросов, когда пациенты сообщают об аллергии на пенициллин. До 90% пациентов, которые сообщают об аллергии на пенициллин, не проявляют IgE-опосредованной сенсибилизации к пенициллину. 5 При отсутствии острой аллергической реакции, характеризующейся крапивницей или признаками анафилаксии, цефалоспорины третьего поколения несут незначительный риск перекрестной аллергии 6 , и их следует учитывать.
Не забудьте обратиться к обезболивающему
Независимо от того, назначаете ли вы антибиотики или нет, важно решить проблему обезболивания с помощью НПВП, дозированных с учетом веса ребенка.Семьи часто спрашивают, есть ли ушные капли для облегчения боли, и, к сожалению, местные анальгетики не приносят существенной пользы. По этой причине в 2015 году FDA un одобрило ушные капли, продаваемые как анальгетики, содержащие бензокаин, антипирин и прамоксин. Другие естественные методы лечения боли, такие как местное прикладывание тепла или холода к уху или использование масел в ухе, недостаточно изучены и имеют ограниченную эффективность. Использование масел или капель, не назначенных врачом, может быть опасным при перфорированной барабанной перепонке.
РЕЗЮМЕ
AOM — это распространенный диагноз при неотложной помощи, и надлежащее лечение может иметь множество препятствий, начиная от неудачи лечения и заканчивая вопросами о тимпаностомических трубках. Жемчужины и подводные камни, рассмотренные в этой статье, могут помочь в оценке и лечении АОМ и осложнениях, вооружить врачей стратегиями по улучшению рационального использования антибиотиков при лечении АОМ. Рекомендуемые дополнительные ресурсы включают руководящие принципы клинической практики Американской академии педиатрии по диагностике и лечению острого среднего отита и руководящие принципы клинической практики Американской академии отоларингологии — хирургии головы и шеи по тимпаностомическим трубкам у детей.
- Либерталь А., Кэрролл А., Чонмейтри Т. и др. Диагностика и лечение острого среднего отита. Педиатрия. 2013; 131 (3): 964-999.
- Шильдер А., Розенфельд Р., Венекамп Р. Острый средний отит с выпотом. В: Flint P, Francis H, Haughey M, et al, eds. Каммингс Отоларингология: хирургия головы и шеи . Филадельфия, Пенсильвания: Elsevier Inc.; 2021: 2956-2969.
- Хаддад Дж., Додхия С. Наружный отит. В: Kliegman R, St. Geme III J, Blum N, et al, eds. Учебник педиатрии Нельсона . Филадельфия, Пенсильвания: Elsevier Inc .: 3414-3417
- Розенфельд Р.М., Шварц С.Р., Пиннонен М.А. и др. Руководство по клинической практике: тимпаностомические трубки у детей. Отоларингология Голова Шея Хирург. 2013; 149 (1 приложение): S1-S35.
- Raja AS, Lindsell CJ, Bernstein JA и др. Использование кожных пробы на пенициллин для оценки распространенности аллергии на пенициллин в отделениях неотложной помощи. Энн Эмерг Мед . 2009; 54 (1): 72.
- Campagna JD, Bond MC, Schabelman E, et al.Применение у пациентов с аллергией на пенициллин: обзор литературы. J Emerg Med . 2012: 42 (5): 612-620
Кэтрин Доран, DO, FAAP , педиатр в Детском центре милосердия в Канзас-Сити; клинический доцент педиатрии Медицинской школы Университета Миссури в Канзас-Сити; и доцент кафедры педиатрии Медицинской школы Канзасского университета.
Клинические рекомендации по лечению острого среднего отита у детей: систематический обзор и оценка европейских национальных руководств
Сильные и слабые стороны этого исследования
Методология включает использование комплексной трехсторонней стратегии поиска без языковых ограничений. определение руководств по всей Европе, использование стандартизированного и международно признанного инструмента оценки руководств (AGREE II), оценка уровней доказательности и силы рекомендаций, а также оценка того, является ли рациональное использование антибиотиков ключевой мерой для снижения устойчивости к противомикробным препаратам (УПП) , считалось.
Обзор сфокусирован только на АОМ без осложнений; Рекомендации по лечению сложного среднего отита, требующего участия специалиста-отоларинголога, не были включены. Еще одним ограничением является рассмотрение того, использовали ли разработчики руководств специфические для страны образцы УПП для оценки того, основаны ли рекомендации по антибиотикам на данных по УПП. Тем не менее, характерные особенности УПП в каждой стране часто весьма неоднородны.
Введение
Острый средний отит (ОСАО) — одна из наиболее распространенных инфекций в детском возрасте1 2; примерно у 60% детей к 4 годам был хотя бы один эпизод.3 Это также одна из наиболее часто цитируемых причин назначения антибиотиков детям в возрасте до 3 лет, 4 5 на их долю приходится 14% всех назначений антибиотиков детям в Великобритании. 6 Хотя как бактериальные, так и вирусные патогены могут вызывать AOM, 7 8, это обычно считается бактериальным осложнением вирусной инфекции верхних дыхательных путей.9
Обоснование назначения антибиотиков включает контроль симптомов10 и предотвращение редких, но серьезных осложнений, включая мастоидит и менингит.11 Однако исследования показывают, что до 80% случаев разрешаются спонтанно без антибиотиков 12, 13 и антибиотики связаны с риском побочных эффектов, включая рвоту, диарею и сыпь.13 14 Кроме того, неправильное использование антибиотиков было определено как один из ключевых факторов устойчивости к антибиотикам, глобальный приоритет здравоохранения15–17. Новые исследования также продемонстрировали, что более длительные курсы антибиотиков могут привести к более высокому риску развития устойчивости. Таким образом, предоставление четких указаний по надлежащему применению антибиотиков с точки зрения показаний, выбора и продолжительности считается важным для снижения устойчивости к антибиотикам.18
В целях поощрения рационального использования антибиотиков ВОЗ рекомендует разработать руководящие принципы лечения и мониторинг местной устойчивости к антибиотикам для информирования при выборе антибиотиков.19 Национальные руководящие принципы для лечения АОМ первой линии могут играть жизненно важную роль в рациональном использовании антибиотиков. 20 Насколько нам известно, систематического обзора качества и содержания национальных руководств по лечению АОМ не проводилось. Целью этого систематического обзора было описание европейских руководств по АОМ у детей с целью оценки их методологического качества, описания их доказательной силы рекомендаций (SoR) и оценки того, включают ли они учет рационального использования антибиотиков.
Методология
Чтобы обеспечить всесторонний обзор одобренных на национальном уровне руководств, мы использовали трехсторонний подход, который включал (1) систематический поиск в базе данных; (2) поиск на веб-сайтах европейских национальных обществ и (3) консультации экспертов.
Сначала был проведен систематический поиск в базах данных с использованием Medline, Embase, Cochrane library, Guidelines International Network и Trip Medical Database с апреля 2017 года по февраль 2018 года. Условия поиска представляли собой комбинацию синонимов для (1) острого среднего отита и ( 2) рекомендации.Рекомендации включались, если они соответствовали следующим критериям приемлемости: (1) они относились к ведению простого АОМ, исключая ведение хронических или сложных случаев среднего отита, требующих участия специалиста отоларинголога; (2) они были национальными рекомендациями или одобрены национальным медицинским обществом из страны Европейского Союза (ЕС) или Европейской зоны свободной торговли (EFTA) и (3) опубликованы с 2000 года по настоящее время. Рекомендации Американской ассоциации педиатров (AAP) 21 и ВОЗ22 также были включены для сравнения, поскольку они широко признаны и используются во всем мире.В поиск были включены все европейские языки. Первоначальный обзор названий и аннотаций был выполнен одним рецензентом (HS). Кроме того, библиографии всех руководств были изучены для определения дополнительных релевантных ресурсов (HS). Во-вторых, вручную проводился поиск на веб-сайтах национальных педиатрических ассоциаций, перечисленных Европейской педиатрической ассоциацией / Союзом национальных европейских педиатрических обществ и ассоциаций (HS). Наконец, мы связались с сетью педиатрических партнеров по всей Европе (RN, SY, JED и HS), чтобы проверить, являются ли указанные руководства самыми современными и широко используемыми, а в случаях, когда нам не удалось найти какие-либо рекомендации, мы могли бы помочь в их получении.Выбор условий поиска и окончательный отбор полнотекстовых руководств был выполнен двумя рецензентами (HS и JED) (см. Дополнительные файлы 1 и 2 в Интернете). Если было найдено несколько национальных руководств, они были включены после обсуждения между партнерами-педиатрами и рецензентами (HS и JED), которые считались наиболее актуальными, всеобъемлющими и более широко используемыми в клинической практике. Данные были извлечены с использованием таблиц, составленных исследовательской группой.
Участие пациентов и общественности
Этот систематический обзор был проведен без участия пациентов.
Оценка качества рекомендаций
Инструмент AGREE II использовался независимо двумя рецензентами (HS и JED) для определения качества каждого национального руководства.23 Это стандартизированный инструмент, который оценивает методологическую основу разработки рекомендаций. Оцениваются шесть областей: (1) сфера действия и цель, (2) участие заинтересованных сторон, (3) строгость разработки, включая доказательную базу, (4) ясность изложения, (5) применимость и (6) редакционная независимость.Домены оценивались по шкале от 1 до 7; любая оценка, которая варьировалась более чем на 3 из 7, обсуждалась и пересматривалась, если это было сочтено разумным.
Уровень доказательности и SoR
Национальные шкалы оценки уровней доказательности (LoE) и SoR были преобразованы в LoE и SoR Оксфордского центра доказательной медицины (OCEBM) (см. Дополнительные онлайн-файлы 3 и 4). Однако неоднородность оценочных систем означала, что значимое сравнение было трудным. Поэтому, чтобы сравнить LoE между руководствами, мы рассмотрели: (1) использовались ли в руководствах национальная / международная шкала доказательств, (2) оценивались ли принципы соотношения риска и вреда, (3) оценивались ли сильные и слабые стороны доказательств и ( 4) были ли доказательства связаны с SoR.Чтобы обеспечить более значимое сравнение между рекомендациями, мы использовали наши баллы по AGREE II пунктов 11, 9 и 12 для вышеуказанных (2), (3) и (4), соответственно. Мы преобразовали SoR в три категории: высшая, средняя и самая низкая оценка, показанные затенением результатов в таблицах (таблицы 1 и 2).
Таблица 1Сила рекомендаций, поддерживающих подход к немедленному или бдительному ожиданию введения антибиотиков в европейских руководствах, AAP и ВОЗ
Таблица 2Показания для рассмотрения немедленного лечения антибиотиками в европейских руководствах и AAP
Контроль над антибиотиками
Поскольку мы не смогли найти стандартную систему баллов для оценки того, включает ли клиническое руководство учет рационального использования антибиотиков, мы основали нашу методологию на исследовании Elias et al .24 Таким образом, мы предложили шесть принципов, которые демонстрируют рассмотрение рационального использования антибиотиков на основе единодушного мнения авторов. Принципы включают включение в рекомендации (1) диагностических критериев; (2) критерии для начала антибактериальной терапии; (3) дозировка; (4) способ введения; (5) какой процент рекомендаций по антибиотикам был основан на типах резистентности в конкретной стране (т. Е. Если два из трех рекомендованных антибиотиков подтверждались данными о резистентности к антибиотикам для конкретной страны, 67% были назначены) и (6) были ли рекомендации, рекомендующие амоксициллин или амоксициллин -клавулановая кислота, рекомендации по дозировке основаны на данных о резистентности в конкретной стране.Эти два антибиотика были выбраны потому, что в отличие от других антибиотиков, для преодоления резистентных штаммов рекомендуется более высокая дозировка.25
Результаты
Обзор существующих руководств
В результате поиска было найдено 7340 записей (рисунок 1). Из них было получено 19 рекомендаций. Национальные руководства были получены из 17 из 32 европейских стран26–42 (53%) (рис. 2) и 2 неевропейских стран / организаций (США и ВОЗ). Большинство из них были из Западной Европы и Скандинавии.Целевой аудиторией полученных руководств были в основном врачи общей практики и педиатры, хотя в некоторые из них входили медсестры и / или фельдшеры. Следует отметить, что в 4 из 17 европейских руководств четко указано, что они основаны на своих выводах на других национальных руководствах, в том числе на руководящих принципах Американской педиатрической академии, Французского агентства по обеспечению безопасности и гигиены труда (в настоящее время известное как Национальное агентство безопасности). des Produits de Santé) и Британской шотландской межвузовской сети рекомендаций (SIGN).
Рисунок 1 Блок-схема систематического обзораPRISMA
Рисунок 2 Европейские рекомендации AOM(ведущая группа и год публикации).
Диагностические критерии
Следует отметить, что в 15 из 17 (88%) европейских руководств описаны признаки и симптомы для диагностики АОМ (см. Дополнительный файл 5 в Интернете) со значительным сходством между руководящими принципами. Двенадцать из 17 (71%) использовали строгие комбинации трех диагностических критериев: (1) острое начало симптомов (например, оталгия, лихорадка), (2) признаки выпота в среднем ухе (например, выпуклость барабанной перепонки (TM). ТМ или отореи при осмотре) и (3) воспаление ТМ при осмотре.
Отоскопия
Инструменты для обследования, включая стандартную отоскопию, рекомендованы 15 из 17 (88%) европейских руководств (см. Дополнительный онлайн-файл 6). Также были рекомендованы пневматическая отоскопия (9/15; 60%) и тимпанометрия (7/15; 50%).
Дополнительные исследования
Стандартные лабораторные или рентгенологические исследования не рекомендованы в руководствах (см. Дополнительный файл 7 в Интернете). Примечательно, что 9 из 17 (53%) руководств содержали конкретные указания для проведения исследований.Восемь из 9 (89%) посоветовали рассмотреть образец культуры ME посредством тимпаноцентеза, чаще всего при неудаче лечения (6/9; 67%) и таких осложнениях, как мастоидит (4/9; 44%). В трех рекомендациях (3/9; 33%) обсуждались такие методы визуализации, как КТ головного мозга, при исследовании вторичного мастоидита.
Подход к введению антибиотиков
Существовало два подхода к введению антибиотиков: осторожное ожидание и немедленное назначение антибиотиков (таблица 1).Пятнадцать из 17 (88%) европейских руководств рекомендовали подход с осторожным ожиданием, при котором клиницистов поощряли назначать антибиотики, если симптомы сохраняются в течение 1-3 дней или в случае любого клинического ухудшения. Перфорация ТМ / оторея (14/15; 93%) и тяжесть симптомов (13/15; 87%) были наиболее частыми показаниями для немедленного назначения антибиотиков (таблица 2). Руководства ВОЗ рекомендовали всем детям с подтвержденным АОМ назначать антибиотики.
Антибиотикотерапия первой линии
Следует отметить, что 14 из 17 (82%) европейских руководств рекомендовали пероральный амоксициллин в качестве варианта лечения первой линии (рисунок 3), из которых 7/14 (50%) рекомендовали высокие дозы (75–90 мг / кг / день) и 5/14 (36%) в низкой дозе (30–60 мг / кг / день).Стратификация на высокие или низкие дозы амоксициллина для детей в британском руководстве SIGN зависит от веса; в ирландских руководствах не указывается доза. Все скандинавские страны (например, Дания, Швеция и Норвегия), за исключением Финляндии, включили пероральный пенициллин V 24–75 мг / кг / день в качестве препарата первой линии (см. Дополнительный файл 8 в Интернете).
Рисунок 3Обычные антибиотики первого ряда: начало, выбор, продолжительность и сила рекомендации.
Неудача лечения и аллергия на пенициллин: альтернативные методы лечения антибиотиками
В случае неудачи лечения перорально / внутривенно амоксициллин-клавулановая кислота (11/15; 73%) и внутривенно / внутримышечно цефтриаксон (8/15; 53%) были чаще всего рекомендуются антибиотики.В случае аллергии на пенициллин рекомендации рекомендовали пероральный кларитромицин (8/16; 50%) или пероральный триметоприм – сульфаметоксазол (6/16; 38%) (см. Дополнительный файл 8 в Интернете).
Оценка качества: баллы AGREE II
Все рекомендации были оценены с использованием критериев AGREE II (таблица 3). В четырех из семи областей (например, 2, 3, 5 и 6) европейские руководящие принципы получили средний балл ≤41%, в то время как только два домена (например, 1 и 4) набрали более 63% (см. Дополнительный онлайн-файл 9a, b.
Таблица 3Показатели AGREE II (%) европейских руководств, рекомендаций AAP и ВОЗ
LoE и SoR
Следует отметить, что 10 из 17 европейских руководств (59%) основаны на достоверности доказательств (т.е. разнообразие методологий (таблица 4).Единственный перекрестный переход произошел между Польшей и Испанией, где использовалась методология Американского общества инфекционных болезней. Оценка качества теста по шкале AGREE II варьировалась, и примерно половина европейских руководств (8/17; 47%) набрала ≤4 баллов по всем пунктам. SoR часто основывался на дизайне исследования (т. Е. Множественных рандомизированных контролируемых испытаниях), но для некоторых он был основан на более субъективных оценках (т. Е. «Хорошо проведенных исследованиях»).
Таблица 4Уровень доказательности в рекомендациях AOM
Контроль над антибиотиками
В большинстве руководств представлены диагностические критерии для AOM, спецификации относительно того, когда начинать прием антибиотиков, путь введения и продолжительность лечения (таблица 5).Однако менее половины указали на характерные для страны характеры УПП, а четыре (24%) включили как данные по УПП для конкретной страны, так и указанные уровни устойчивости к амоксициллину / амоксициллин-клавулановой кислоте для определения местного выбора.
Таблица 5Рекомендации по использованию антибиотиков и AOM
Обсуждение
Примерно в половине из 32 стран ЕС / EFTA есть рекомендации AOM. Диагноз АОМ был основан на схожих признаках и симптомах. Тимпаноцентез обычно проводился в случае неэффективности лечения.Подавляющее большинство европейских руководств призывают к осторожному и выжидательному подходу к антибактериальной терапии, при этом наиболее частыми показаниями к лечению являются перфорация ТМ и тяжесть симптомов. Амоксициллин был наиболее часто рекомендованным антибиотиком первого ряда, но с различиями в рекомендуемой продолжительности и дозировке. Наша оценка качества показала низкий средний балл по AGREE II ≤41% в большинстве областей. Менее 60% руководств использовали национальную или международную систему оценки LoE для поддержки рекомендаций.Менее половины руководящих принципов касались специфических для страны моделей УПП.
Сильные стороны нашего исследования включают полноту нашей трехкомпонентной стратегии поиска, использование AGREE II, международно признанного инструмента оценки рекомендаций и оценку того, какие LoE и SoR использовались. Наш анализ также включал качественную оценку того, учитывалась ли необходимость рационального использования антибиотиков при разработке руководящих принципов на основе пяти критериев. Чтобы дать общее представление о том, учитывались ли данные об УПП, одним из критериев было то, ссылаются ли рекомендации по антибиотикам на данные об УПП на национальном уровне.Однако недостатком этого является то, что в каждой стране часто наблюдается значительная неоднородность паттернов УПП, поэтому в идеале руководства должны рекомендовать адаптировать выбор антибиотика к имеющимся местным данным по УПП. Еще одним ограничением является то, что мы делаем упор на простую АОМ и исключение рекомендаций по сложным случаям, требующим участия специалиста отоларингологии.
Ранее опубликованные работы продемонстрировали общий консенсус в критериях диагностики АОМ, и что период осторожного ожидания был стандартом лечения в Европе; Амоксициллин также оказался наиболее рекомендуемым антибиотиком.43–45 По сравнению с этими исследованиями, наша работа была направлена на сравнение дополнительных аспектов управления АОМ в Европе, включая оценку их качества, сравнение LoE и SoR и оценку включения в них данных по УПП по конкретной стране. Zeng et al. также использовали шкалы AGREE II для оценки качества рекомендаций по инфекциям верхних дыхательных путей, включая три руководства AOM из Японии, США и Великобритании.46 Мы отмечаем расхождение> 10 баллов в двух из шести областей между Zeng et al. al и себя для рекомендаций UK SIGN и US AAP AOM.Это может указывать на межпользовательскую изменчивость в оценке AGREE II.47 Элиас и др. провели оценку глобальных рекомендаций по инфекционным заболеваниям и обнаружили, что местные образцы УПП учитывались в 50–75% рекомендаций, что аналогично нашим результатам.
Разработка клинических руководств в соответствии с высокими стандартами критериев AGREE II требует значительных ресурсов, и это может быть одной из причин, по которой мы не определили никаких руководств из некоторых стран. Многие рекомендации в этом исследовании получили низкие баллы AGREE II.Многие из ресурсоемких начальных шагов в разработке руководств являются универсальными, например, определение целей, клинических вопросов, целевых групп пациентов и конечных пользователей и разработка всеобъемлющей стратегии поиска для выявления соответствующих доказательств из литературы, процесса оценки доказательства, способ однозначного представления рекомендаций и стратегии для успешного выполнения руководящих принципов. Воспроизведение этого процесса в каждой стране для достижения аналогичных выводов не кажется необходимым и эффективным, и может иметь смысл, чтобы эти или некоторые из этих процессов были предприняты основной группой экспертов со всей Европы.Это уже относится к другим медицинским специальностям, например, Европейская объединенная рабочая группа по профилактике сердечно-сосудистых заболеваний предоставляет руководящие принципы, которые можно использовать по всей Европе.48 Централизованно разработанные руководящие принципы затем могут быть адаптированы в каждой стране для рекомендаций, таких как выбор антибиотиков. , который зависит от местных паттернов УПП и охвата иммунизацией против основных патогенов, вызывающих АОМ. Это подразумевает внедрение надежных эпидемиологических и стандартизованных систем эпидемиологического надзора за УПП в каждой стране, что в настоящее время осуществляется при поддержке международных инициатив, таких как Европейский центр по профилактике и контролю заболеваний, 49 и Глобальная система ВОЗ по надзору за устойчивостью к противомикробным препаратам.50 Другими аспектами, которые могут привести к адаптации к местным условиям, могут быть местные способы оказания помощи, а также предпочтения пользователей и пациентов. Такой подход позволил бы разработать более качественные руководства, лучше адаптированные к местным условиям, и мог бы способствовать сокращению распространения УПП.
Заключение
Обзор руководящих принципов показывает основные общие черты в рекомендациях по управлению AOM в Европе. Существующие европейские руководства получили низкую оценку в большинстве областей AGREE II, включая вопросы, связанные с тем, как собирались и оценивались доказательства.Рассмотрение специфических для страны моделей устойчивости к антибиотикам представляется ограниченным. Централизованно разработанные руководящие принципы, адаптированные к местным путям оказания помощи, предпочтениям пользователей и пациентов, а также к местным моделям устойчивости к противомикробным препаратам, могут предоставить более целенаправленные рекомендации, сократить ненужное введение антибиотиков и помочь уменьшить распространение устойчивости к антибиотикам.
Благодарности
Мы хотели бы поблагодарить профессора Майка Левина и наших коллег из консорциума PERFORM, Young ESPID и всех наших знакомых, которые помогли нам в получении национальных рекомендаций: Даниэла Клобасса (Австрия), Яна Вербакеля (Бельгия), Джанета Елчич (Хорватия), Стефани Менику (Кипр), Линда Алдерсон (Чехия), Иван Пейчл (Чехия), Анна Туркова (Чехия), Рикке Йоргенсен (Дания), Юри Линди Педерсен (Дания), Инга Иваскевичене (Эстония), Пия Йоги (Эстония), Ирья Лутсар (Эстония), Эда Тамм (Эстония), Эса Корпи (Финляндия), Ниина Валтанен (Финляндия), Ромен Басмачи (Франция), Жан Кристоф Мерсье (Франция), Кристоф Бидлингмайер (Германия), Ульрих фон Бот (Германия), Флориан Готе (Германия), Йоханна Кроне (Германия), Константинос Каклеас (Греция), Валтир Тор (Исландия), Мейв Келлехер (Ирландия), Сильвия Брессан (Италия), Даце Завадска (Латвия), Симона Сабулите (Литва), Арман Бивер (Люксембург), Симон Аттард-Монтальто (Солод а), Дэвид Пейс (Мальта), Ингебьорг Фагерли (Норвегия), Арне Мартин Слоцве (Норвегия), Магдалена Марчиньска (Польша), Мария Покорска-Упевак (Польша), Кацпер Точиловски (Польша), Каролина Коста (Португалия), Ирина Бранеску (Румыния), Диана Молдован (Румыния), Ласло Ковач (Словакия), Кети Винчек (Словения), Пабло Обандо Пачеко (Испания), Ирина Риверо (Испания), Фредерико Маритинон Торрес (Испания), Джаннос Орфанос (Швеция), Филипп Агьеман (Швейцария), Гермиона Лайалл (Великобритания) и Элизабет Уиттакер (Великобритания).
Средний и внешний отит
Тимоти К. Хейн, доктор медицины Чикаго Головокружение и равновесие • Последнее изменение страницы: 7 марта 2021 г.
| Нормальные структуры уха | Перфорация барабанной перепонки из-за введения буквы «q» кончик. Это может привести как к среднему, так и к наружному отиту |
Определение среднего отита
Термин «средний отит» означает воспаление среднего уха.На диаграмма слева, это пространство между наружным слуховым проходом и внутреннее ухо (которое содержит улитку, подобную улитке). Средний отит может быть связанным с инфекцией или быть бесплодным. В первом случае отит обычно вызывается бактериями, которые мигрируют в среднее ухо через евстахиеву трубка. Иногда отит может быть вызван грибами (Aspergillus или Candida). или другие патогены, такие как вирус герпеса. В этой ситуации обычно либо есть проблема с иммунной функцией или (есть дыра (перфорация) в барабанная перепонка.Люди с диабетом особенно восприимчивы к необычным возбудители, такие как псевдомонады. В слаборазвитых частях мира туберкулез следует учитывать (Mongkolrattanothai et al. 2003).
Стерильный средний отит обычно называют серозным средним отитом или «СОМ». Серозная разновидность среднего отита обычно не вызывает болезненных ощущений. Обычно есть прозрачная жидкость или жидкость соломенного цвета за барабанной перепонкой. Серозная разновидность часто связано с аллергией, но может также возникать из множества других потенциальных источников включая лучевую терапию (Young and Lu, 2001; Young et al, 2004) или вирус (Sade et al, 2003).Серозный средний отит может быть связан как со слухом, так и со слухом. потеря и головокружение.
Хронический средний отит может быть связан с хроническим дренированием уха, мастоидитом, и холестеатома.
Наружный отит
- Ухо пловцов (наружный бактериальный отит).
- фурункул (прыщик)
- Хронический наружный экзематозный отит
- грибковый наружный отит
- инородное тело
Состояние наружного отита, часто называемое «ухо пловца», отличается от среднего отита, хотя оба могут присутствовать одновременно.При наружном отите воспаляется наружный слуховой проход. При наружном отите может наблюдаться сильная боль и умеренное снижение слуха. но обычно головокружения нет, потому что наружный отит отделен от внутреннее ухо около барабанной перепонки и среднее ухо, наполненное воздухом.
У детей а частая причина наружного отита — введение чего-либо в слуховой проход (например, фасоль). У взрослых самой частой причиной также является вставка чего-то в слуховом проходе, пробивающего барабанную перепонку (обычно «q» кончик, но иногда шпильки и другие тонкие и заостренные предметы).Взрослые также могут принудительно чистить уши аппликаторами с ватным наконечником. и проталкивают серу глубоко в наружные слуховые проходы, что в конечном итоге приводит к внешний отит. Хронический наружный отит — это диффузная инфекция низкой степени злокачественности, которая может сохраняться от месяцев до лет. Заболевание характеризуется зудом, небольшие выделения и прогрессирующее сужение наружного слухового прохода.
Все, что негативно влияет на кожу, потенциально может вызвать наружный отит.Сюда входят экзема, различные высыпания и т. Д.
Насколько распространен средний и внешний отит?
Ежегодно регистрируется около 30-35 миллионов случаев среднего отита. Это составляет 3% от всех посещений пациентов, и это причина №1 для назначения антибиотиков.
Средний отит очень часто встречается у детей. Это необычно для взрослых. Заболеваемость острого среднего отита (ОСО) достигает пика в возрасте от 6 до 12 месяцев, с другим нижний пик приходится на возраст от 4 до 5 лет.Хотя бы один эпизод AOM будут испытывать 62% детей к возрасту 1.
Наружный отит у взрослых часто связан с плаванием, и его называют «ухо пловца». Наружный отит у детей встречается реже, хотя есть значительное количество детей, у которых раздражение ушей из-за попадания инородных тел.
Как ставится диагноз «средний отит»?
Средний отит обычно диагностируется по совокупности симптомов (боль в ушах и снижение слуха), а также прямое наблюдение за воспаленной барабанной перепонкой с жидкостью за этим.Также обычно бывает жар. Остро, в неосложненных случаях, пока необходимо тщательное обследование, дополнительных анализов обычно не требуется. Особенно хороши некоторые виды ЛОР специалистов, «отологов». при постановке этого диагноза и обращении к одному из этих врачей на ранней стадии может сделать можно избежать ненужного тестирования.
Наружный отит легко диагностируется, если заглянуть в наружное ухо отоскоп. Основная проблема с диагностикой — определить, есть ли также средний отит, так как часто не очень хорошо видно барабанную перепонку, наружный слуховой проход опух, болезнен и заполнен мусором.Иногда слуховой проход закупоривается бугорком в кости под кожей слухового прохода (экзотоз). Легко определить, что это не внешний отит, поскольку экзостоз безболезнен и не воспален. Подобные костные образования в слуховом проходе иногда встречаются после лучевой терапии, обычно при агрессивной форме рака головы / шеи.
Слух при среднем отите и наружном отите обычно снижен при «кондуктивном» паттерном, на скромную величину (20-50 дБ). Более подробно о потере слуха можно можно найти здесь.Проверка слуха часто делается для уверенности в том, что состояние улучшается. Жидкость за барабанной перепонкой ассоциируется с неподвижностью барабанной перепонки, а также с «плоской» след тимпанометра. Тимпанометрия — это тест, который обычно проводят, когда слух проверено.
Рентген, компьютерная томография или МРТ обычно не нужны для диагностики отита средний или наружный отит. Однако у лиц с быстро ухудшающимся течением КТ или МРТ могут быть рекомендованы для оценки области сосцевидного синуса.Люмбальная пункция может потребоваться при подозрении на менингит.
| Классы антибиотиков, одобренных для лечения AOM | Антибиотики |
| Пенициллин | Амоксициллин, Амоксициллин-клавуланат |
| Сульфа | Эритромицин-сульфасоксазол Триметоприм-сульфаметоксазол |
| Азалиды / макролиды | Азитромицин, Кларитромицин |
| Цефалоспорины первого поколения | цефалексин, цефрадин |
| Второе поколение | Цефаклор, Цефпрозил, Цефуроксим аксетил, Лоракарбеф |
| Третье поколение | Цефдинир, Цефиксим, Цефподоксим, Цефтибутен, Цефтриаксон |
(источник: Pichichero, 2003)
Как лечится средний отит?
Обычно средний отит лечат пероральными антибиотиками (см. Таблицу выше).Бактерия под названием Strep Pneumoniae встречается примерно в 30-45% случаев. Другие бактерии, вызывающие средний отит, включают Haemophilus influenzae (около 40%), Moraxella catarrhalis и Strep pyogenes.
Нет строгих критериев для использования антибиотиков, и в настоящее время считается что слишком легкое использование антибиотиков является причиной настоящего, а высокая заболеваемость устойчивыми бактериями. Текущая рекомендация — использовать двойная доза амоксициллина от 40 мг / кг до 80 мг / кг.(Пиглански и др., 2003). двойная доза в настоящее время рекомендуется из-за устойчивости к этому препарату который начал развиваться в 1970-х годах. К 1995 г. фонд национальных исследований показал, что общая скорость продукции бета-лактамаз (маркер антибиотической устойчивости) составляла 36% среди изолятов H-influenzae и 95% среди изолятов M. catarrhalis. Общий резистентность S. Pneumoniae составляет около 16,7%.
Другие антибиотики, такие как цефалоспорины, макролиды и триметоцин сульфамид используются, если первоначальное лечение не помогает.Основная проблема с этими антибиотиками развитие устойчивости к ним и побочные эффекты со стороны ЖКТ (например, как понос). Повышение устойчивости к пенициллинам, таким как амоксициллин. сопровождается резистентностью к другим классам лекарств.
В настоящее время прилагаются усилия, чтобы избежать лечения антибиотиками на раннем этапе. у детей, которые в остальном здоровы, поскольку кажется, что они мало что меняют течение заболевания и имеют тенденцию к повышению устойчивости к антибиотикам в население в целом.Серозный средний отит особенно часто поддается лечению Сюда. Однако, если у пациента подавлен иммунитет или сахарный диабет: все согласны с тем, что лечение должно быть более агрессивным. Иногда местные обезболивающие применяется в виде капель на внешнее ухо.
В ситуациях, когда есть перфорация барабанной перепонки или трубки, антибиотик могут быть назначены капли. Они могут включать сульфацетамид, неомицин / полимиксан, фторхинолоны, а также многие другие.Включение стероидов в капли улучшает прогноз. (Роланд и др., 2003)
Необычные методы лечения: стероиды — пероральные, назальные и инъекционные стероиды иногда использовались, но их использование в настоящее время вызывает споры. Недавние исследования показали что назальные стероидные спреи неэффективны при серозном среднем отите (Chaffee et al. al. 2003)
Автоматическая вентиляция. Это предполагает, что пациент дует ухом себе в середину. ухо через нос. Это очень неприятно, и результаты непредсказуемы.
Как лечится средний отит хирургическим путем?
Все эти варианты включают в себя отверстие в барабанной перепонке и утечка инфекции. Все эти процедуры называются миринготомией.
Тимпаностомия трубки или Т-образные трубки могут быстро улучшить слух и обеспечить дренаж. По оценкам, от 500 000 до 2 миллионов пробирок помещается в год база в США. Эти трубки обычно выходят сами по себе примерно через 6 месяцев.Обычно это лечение серозного варианта. Дренаж из трубка распространена с оценками от 10 до 74%.
Лазерная миринготомия — это метод лазерного вскрытия барабанной перепонки. а не трубку. Барабанная перепонка обычно остается открытой в течение 2-4 недель. Это возможно что дыра не может закрываться. Как инфекционный, так и серьезный средний отит могут быть лечили таким образом.
Тимпаноцентез — барабанная перепонка прокалывается скальпелем под наркозом.Отверстие в барабанной перепонке обычно закрывается в течение 24-48 часов.
Как лечится наружный отит?
Наружный отит обычно лечится иначе, чем средний отит. Капли бывают используются для доставки антибиотика непосредственно к инфицированной коже наружного уха. Когда состояние барабанной перепонки неясно (возможно, потому, что его трудно увидеть), мы предпочитаем использовать неототоксичные отические капли с антибиотиком на основе флоксина, такого как ципрофлоксин или флоксин. С этой целью также применялись глазные капли на основе тобрамицина.Есть много других ушных капель, которые можно использовать, если вы уверены, что барабанная перепонка не повреждена (желательно с прямой визуализацией). Отическая суспензия кортиспорина недорогая и обычно эффективна в этой ситуации.
Иногда помещают «фитиль» для доставки антибиотиков глубже в слуховой проход. Также можно использовать местные обезболивающие.
Огнеупорный материал OE может быть вызван устойчивыми бактериями или грибком. В этом случае обычно используются противогрибковые препараты или раствор Буроуса (смесь уксусной кислоты, сульфата алюминия и карбоната кальция).Раствор Буроу иногда вводят непосредственно в среднее ухо (Kashiwamura et al, 2004). люди с ослабленным иммунитетом или диабетом обычно лечатся более агрессивно с комбинацией капель с антибиотиками и системных антибиотиков из-за преобладание необычных организмов. В этой группе населения чаще встречаются грибковые инфекции. также и лечение может также потребовать использования противогрибкового препарата.
При хроническом наружном отите лечение обычно включает стероиды, антибиотики и чистка.В конце концов может потребоваться операция по расширению слухового прохода.
Не делай этого
Мы не рекомендуем добавлять капли, содержащие спирт или ототоксический антибиотик, если вы не уверены в состоянии барабанной перепонки (барабанной перепонки). Если ТМ сломана, капли могут попасть в среднее ухо и вызвать потерю слуха, головокружение или сильную боль.
Осложнения
Хотя средний отит обычно проходит без осложнений, существует ряд довольно серьезных серьезные потенциальные осложнения.Средний отит может распространяться на сосцевидный синус. (который находится за ухом), вызывая гораздо более серьезную инфекцию. Это особенно опасен для людей с ослабленной иммунной системой. Средний отит также может иногда вызывать менингит. Тяжелый или хронический средний отит может необратимо влияют на слух (Papp et al, 2003) и могут вызывать головокружение. Потеря слуха обычно более серьезна на высоких частотах. В барабанная перепонка может пробить (сломаться). У детей средний отит может снизить слух в то время, которое имеет решающее значение для развития речи и языка.Это очень возможно для ребенка с хроническим снижением слуха без особой боли.
Как может отит повлиять на мою жизнь?
РЕКОМЕНДАЦИИ:Ребенок может не ходить в школу в течение нескольких дней. Слух обычно уменьшается и появляется боль в ушах. Взрослые обычно страдают аналогичным образом. Функция евстахиевой трубы может ухудшиться в течение нескольких месяцев после приступа среднего отита. (Caye-Thomasen and Tos 2004).
- Кайе-Томасен, П.и М. Тос (2004). «Изменения евстахиевой трубы при остром среднем отите». Отол Нейротол 25 (1): 14-8.
- Чаффи-младший, Сент-Анна Л. и Гровер Ф.-младший (2003 г.). «Назальные стероидные спреи эффективен при среднем отите с выпотом? «J Fam Pract 52 (8): 647-9.
- Кашивамура М., Э. Чида, М. Мацумура и др. (2004). «Эффективность раствора Бурова в качестве препарата для ушей при лечении хронических инфекций уха». Отол Нейротол 25 (1): 9-13.
- Монгколраттанотай К., Орам Р., Редлиф М., Бова Дж. И Энглунд Дж. А. (2003).«Туберкулезный средний отит с мастоидитом и поражением центральной нервной системы ». Pediatr. Заразить Dis J 22 (5): 453-6.
- Papp Z и другие. Нейросенсорная тугоухость при хроническом среднем отите. Отология и невротология 24: 141-144, 2003
- Pichichero ME. Диалоги при остром среднем отите. Volum 1, # 1, 2001. Abbott Labs.
- Piglansky L, Leibovitz E, Raiz S, Greenberg D, Press J, Leiberman A и Даган Р (2003). «Бактериологическая и клиническая эффективность высоких доз амоксициллина. для терапии острого среднего отита у детей.«Pediatr Infect Dis J 22 (5): 405-13.
- Pradhan B, Tuladhar NR, Amatya RM. Распространенность отомикоза в амбулаторных условиях отделение отоларингологии в клинической больнице Трибхуванского университета, Катманду, Непал. Анн Отол Ринол Ларингол 2003 Апрель; 112 (4): 384-7
- Роланд Питер С. Хронический внешний отит. Приложение к журналу ЛОР, июнь 2001, 12-16
- Roland PS, Anon JB, Moe RD, Conroy PJ, Wall GM, Dupre SJ, Krueger KA, Potts S, Hogg G и Stroman DW (2003).«Ципрофлоксацин / дексаметазон для местного применения превосходит один ципрофлоксацин у педиатрических пациентов с острым отитом СМИ и оторея через тимпаностомические трубки ». Ларингоскоп 113 (12): 2116-22.
- Sade J, Russo E, Fuchs C, Cohen D. Секреторный средний отит — отдельное заболевание. юридическое лицо? Анн Отол Ринол Ларингол 2003 АПРЕЛЬ; 112 (4): 342-7
- МОЛОДОЙ YH, Лу YC. Механизм потери слуха в облученных ушах: длительный продольный изучать. Анн Отол Ринол Ларингол 2001; 110: 904-6
- Янг YH, Ko JY, ZSheen TS.Пострадиационное головокружение при раке носоглотки выжившие. Отол Нейротол 25: 366-370, 2004
Доз для детей от среднего отита — HSE.ie
Дозы для перорального применения и для взрослых, если не указано иное . Посетите веб-сайт Регулирующего органа по изделиям для здоровья (HPRA) для получения подробной информации о лекарствах (сводка характеристик продукта и информационные буклеты для пациентов). Подробности дозирования, противопоказания и взаимодействия лекарств также можно найти в Ирландском лекарственном справочнике (IMF) или других справочных источниках, таких как Британский национальный формуляр (BNF) / BNF для детей (BNFC).Краткое справочное руководство по дозировке / весу см. В руководстве по дозировке у детей. Обратитесь к таблице лекарственных взаимодействий для получения подробной информации о лекарственных взаимодействиях для всех противомикробных препаратов. Обратите внимание на обширное лекарственное взаимодействие кларитромицина, фторхинолонов, азольных противогрибковых средств и рифампицина. Многие антибиотики увеличивают риск кровотечения с антикоагулянтами.
Обратите внимание на дополнительные предупреждения для кларитромицина и фторхинолонов
Комментарии Экспертно-консультативного комитета
- Многие из них вирусные.Без антибиотиков болезнь проходит в 80% случаев за 4 дня. А +
- Антибиотики не уменьшают боль в первые 24 часа, при последующих приступах или глухоте. А +
- Необходимо пролечить 20 детей в возрасте старше 2 лет и семи детей в возрасте от 6 до 24 м, чтобы получить обезболивание за один прием через 2-7 дней. А + В +
- Дети с отореей или дети младше 2 лет с двусторонним острым средним отитом получают больше преимуществ, но по-прежнему имеют право на отсроченное назначение. А +
- Haemophilus — внеклеточный патоген, поэтому макролиды, которые концентрируются внутриклеточно, являются менее эффективным средством лечения.
- Антибиотики для профилактики мастоидита NNT> 4000. В
Симптоматическое облегчение
Используйте НПВП или парацетамол. А-
Лечение
Рассмотрите возможность отказа от приема антибиотиков или отсроченного приема антибиотиков. А +
Если антибиотики считаются клинически показанными:
Амоксициллин предпочтительный антибиотик.Рекомендуемая продолжительность 5 дней
См. Руководство по дозировке амоксициллина у детей
Обратите внимание: порошок амоксициллина для суспензии разной силы доступен:
- 125 мг / 1,25 мл
- 125 мг / 5 мл
- 250 мг / 5 мл
Кларитромицин при аллергии на пенициллин. Рекомендуемая продолжительность 5 дней
См. Руководство по дозированию кларитромицина у детей
Препараты, доступные для детей: Гранулы кларитромицина для перорального раствора: 125 мг / 5 мл и 250 мг / 5 мл, таблетки по 250 мг.Таблетки пролонгированного действия не рекомендуются детям.
Информация для пациентов
Посетите страницы информационных листовок HPSC для широкой публики (MRSA, CRE и т. Д.)
Мы рекомендуем пациентам использовать веб-сайт, разработанный партнерством HSE / ICGP / IPU www.undertheweather.ie, чтобы получить советы о том, как избавиться от распространенных инфекций без использования антибиотиков, что вы можете сделать для себя или любимого человека и когда обратиться за помощью. Лихорадка> 39C или тяжелая оталгия <48 часов
Также рассмотрим в:
- Возраст <6 месяцев
- Уродливый
- Рецидивирующий острый средний отит (в течение 2-4 недель)
- Параллельное лечение антибиотиками
- Другие бактериальные инфекции
- С ослабленным иммунитетом
- Черепно-лицевые аномалии
Дождитесь назначения антибиотиков (WASP)
- Скорее, это стандартное назначение является вариантом, позволяющим избежать чрезмерного использования, если пациент не соответствует ни одному из критериев назначения [2]
- Если симптомы ухудшаются или сохраняются в течение 48-72 лет, то лицо, осуществляющее уход, выписывает рецепт
- Лихорадка (относительный риск [ОР], 2.95; 95% доверительный интервал [CI], 1,75 — 4,99; P <0,001) и оталгия (ОР 1,62; 95% ДИ 1,26–2,03; P <0,001) были связаны с заполнением рецепта в группе WASP
Варианты антибиотиков
- Рассмотрите возможность лечения в течение 10 дней вместо более короткой продолжительности в 5 дней, чтобы уменьшить неэффективность лечения у маленьких детей [3]
- Неэффективность лечения в течение 10 дней для 16% и 5 дней для 34% для амоксициллина -клавуланат
- РТК 520 детей в возрасте 6-23 месяцев
Первоначальное лечение
- Амоксициллин 80-90 мг / кг / день, разделенный на 2 суточные дозы 7-10 дней
Лечение в течение предыдущего месяца
- Если амоксициллин принимался в течение последних 30 дней, Амоксициллин / клавуланат
- 80-90 мг амоксициллина на кг / день перорально, разделенные два раза в день x 7-10 дней
- Клавуланат усиливает рвоту / диарею
- Цефдинир 14 мг / кг / сут, два раза в сутки, 7-10 дней
- Цефподоксим 10 мг / кг перорально ежедневно 7-10 дней
- Цефуроксим 15 мг / кг внутрь 2 раза в сутки, 7-10 дней
- Цефпрозил 15 мг / кг перорально два раза в сутки, 7-10 дней
Отит / конъюнктивит
- Предполагает, что кодек H.


 антибиотикотерапии
антибиотикотерапии 2007. Т. 09. № 1.
2007. Т. 09. № 1.