Принимают ли антибиотики во Франции до сих пор «автоматически»?
Первый из трех репортажей об устойчивости к противомикробным препаратам посвящен проводимой во Франции кампании, которая была представлена в качестве примера изменения подходов к назначению антибиотиков. Но, как видно из репортажа Гэри Хамфрейза (Gary Humphreys), через 10 лет после того, как началась эта кампания, Франция все еще является одним из самых крупных потребителей антибиотиков в Европе и развитие тенденций идет не в том направлении.
Д-р Пеьр Фэйн (Pierre Fayn) вспоминает о воздействии французской кампании национального медицинского страхования 2002 года, направленной на более целенаправленное использование антибиотиков, на детей из Клеон д’Андран, глухой деревушки в департаменте Дром на юго-востоке Франции. «Я начинал объяснять родителям, почему нет необходимости лечить простуду у их ребенка антибиотиками, а ребенок при этом восклицал: «Потому что «антибиотики не принимают автоматически».
Эта фраза – «Антибиотики не принимают автоматически» – в действительности была названием кампании, к проведению которой приступили в 2002 году с целью уменьшения числа назначений антибиотиков во Франции на 25% за пятилетний период. В частности, кампания была направлена на лечение вирусных респираторных инфекций у детей, на которые приходилось 40% выписываемых рецептов. Начиная с 2002 года кампанию проводили каждую зиму на протяжении эпидемического сезона вирусных респираторных инфекций. Эта кампания была составной частью более широкой правительственной инициативы, развернутой в 2001 году под названием «Сохраним антибиотики действенными». Это был комплексный план, включающий распространение среди специалистов здравоохранения руководящих принципов по проведению экспресс-тестов для выявления антигена стрептококка и соответствующего лечения, а также индивидуальное консультирование врачей на уровне первичной медико-санитарной помощи.
В 2002 году, когда была начата кампания, во Франции, потреблявшей антибиотики больше, чем какая-либо другая европейская страна, назревала проблема развития устойчивости к противомикробным препаратам, особенно в отношении

Courtesy of CNAM.
Франция входит в число 22 стран с высоким уровнем дохода, принимавших меры по уменьшению масштабов использования антибиотиков на протяжении 1990-2007 годов. Эти меры были оценены в исследовании д-ра Бенедикта Хаттнера (Benedikt Huttner) и его коллег, результаты которого опубликованы в журнале «Ланцет» в январе 2010 года. Согласно этим результатам, официально оцененные кампании, подобно французской кампании, привели к уменьшению масштабов использования антибиотиков среди амбулаторных пациентов, «по меньшей мере, в странах с высоким уровнем назначения антибиотиков».
По результатам исследования, опубликованным в журнале PLoS Medicine в июне 2009 года, французская кампания превзошла ожидания и привела к уменьшению числа назначений антибиотиков на 26,5% за первые пять лет. Но несмотря на то, что Франция не была первой страной, достигшей такие значительные результаты – так, например, ежегодные кампании СМИ в Бельгии привели к уменьшению числа назначений антибиотиков на 36% за 1999-2000 и 2006-2007 годы, – французскую кампанию часто берут за модель.
Профессор Бенуа Шлеммер (Benoit Schlemmer), председатель учрежденного Правительством комитета «Сохраним антибиотики действенными», считает, что через 9 лет после начала французской кампании при ее бесспорных достижениях то, как французы назначают и потребляют антибиотики, продолжает вызывать беспокойство. Прежде всего, Франция продолжает занимать одно из первых мест в таблице рейтингов по потреблению антибиотиков в Европе после таких стран со сверхвысоким уровнем назначения антибиотиков, как Греция и Кипр, хоть Шлеммер и говорит, что таблицы рейтингов его мало интересуют. «Важно то, что мы назначаем на 50% больше антибиотиков, чем, в среднем, в Европе. Половина выписываемых во Франции [антибиотиков] бессмысленна». И ситуация не улучшается. В действительности, говорит Шлеммер, за период 2008-2009 гг. число назначений антибиотиков для взрослых людей возросло на 4%, а если сравнивать зимние сезоны, то число назначений возросло еще больше – более чем на 10%.
Что же делается неправильно? Одним из объяснений может быть то, как оплачиваются французские врачи. Доход д-ра Фэйна зависит от количества принимаемых им пациентов, поэтому, подобно другим французским врачам общего профиля, он заинтересован в привлечении пациентов и проведении как можно более кратковременных консультаций. «Время – деньги, и правда заключается в том, что быстрее выписать антибиотик, чем потратить полчаса на объяснение пациенту того, почему в действительности он не нуждается в нем,» – говорит Шлеммер.
Доход д-ра Фэйна зависит от количества принимаемых им пациентов, поэтому, подобно другим французским врачам общего профиля, он заинтересован в привлечении пациентов и проведении как можно более кратковременных консультаций. «Время – деньги, и правда заключается в том, что быстрее выписать антибиотик, чем потратить полчаса на объяснение пациенту того, почему в действительности он не нуждается в нем,» – говорит Шлеммер.
А с другой стороны, говорить пациентам, чтобы они возвращались домой и приходили в случае ухудшения симптомов, тоже непросто. «Скорее всего, людям больше не придется приходить», – говорит Фэйн. Некоторые врачи готовы занять такую позицию. «Я говорю [моим пациентам], что, «если вы уже сами поставили диагноз и назначили лечение, то я вам не нужен, – говорит д-р Альбан Пинэ (Alban Pinay), еще один врач общего профиля из селения Ля Бежюд де Мазенк, расположенного в нескольких километрах от Клеон д’Андран. – Я протягиваю им свои рецептурные бланки и говорю: «Держите и заполняйте их сами».
Конечно же, эта проблема существует не только во Франции. «Такова человеческая натура, – говорит профессор Джон Конли (John Conly) из Центра по вопросам устойчивости к противомикробным препаратам при Университете Калгари, Канада, и бывший председатель Исполнительного совета Канадского комитета по вопросам устойчивости к противомикробным препаратам. – Врачи поддаются давлению со стороны пациентов по ряду причин, одной из которых в зависимости от системы здравоохранения является опасение потерять своих пациентов».
Врачи и пациенты, опрашиваемые для этой статьи, согласны в том, что, как правило, врачи приходят к своего рода компромиссу: они выписывают требуемый антибиотик, но просят пациента повременить с его приемом и посмотреть, не улучшится ли состояние само по себе.
Но это повредит пациенту в длительной перспективе, так как чрезмерное использование антибиотиков приводит к развитию устойчивых бактерий, и рано или поздно этот же пациент может подвергнуться воздействию бактерии, от которой просто не будет действенного лечения. Одним из решений этой проблемы во Франции может стать изменение подхода к оплате врачей. Но, как считает Шлеммер, это очень щекотливый вопрос, к обсуждению которого французские врачи не расположены. «Мы информировали Министерство здравоохранения о возможных путях для обеспечения заинтересованности врачей в уменьшении числа назначений антибиотиков, но никакое решение до сих пор не принято, – говорит он. – Лично я не уверен, что это многое изменит. Это вопрос культуры, и на изменение отношения уйдет 10, а возможно и 20 лет, но если мы не сделаем этого, нас ждет катастрофа».
«Мы информировали Министерство здравоохранения о возможных путях для обеспечения заинтересованности врачей в уменьшении числа назначений антибиотиков, но никакое решение до сих пор не принято, – говорит он. – Лично я не уверен, что это многое изменит. Это вопрос культуры, и на изменение отношения уйдет 10, а возможно и 20 лет, но если мы не сделаем этого, нас ждет катастрофа».
Кишечная инфекция у детей
Кишечная инфекция у детей – группа инфекционных заболеваний различной этиологии, протекающих с преимущественным поражением пищеварительного тракта, токсической реакцией и обезвоживанием организма.
У детей кишечная инфекция проявляется повышением температуры тела, вялостью, отсутствием аппетита, болями в животе, рвотой, диареей. Диагностика кишечной инфекции у детей основана на клинико-лабораторных данных (анамнезе, симптоматике, выделении возбудителя в испражнениях, обнаружении специфических антител в крови). При кишечной инфекции у детей назначаются антимикробные препараты, бактериофаги, энтеросорбенты; в период лечения важно соблюдение диеты и проведение регидратации.
Кишечная инфекция у детей – острые бактериальные и вирусные инфекционные заболевания, сопровождающиеся кишечным синдромом, интоксикацией и дегидратацией. В структуре инфекционной заболеваемости в педиатриикишечные инфекции у детей занимают второе место после ОРВИ. Восприимчивость к кишечной инфекции у детей в 2,5-3 раза выше, чем у взрослых. Около половины случаев кишечной инфекции у детей приходится на ранний возраст (до 3 лет). Кишечная инфекция у ребенка раннего возраста протекает тяжелее, может сопровождаться гипотрофией, развитием дисбактериоза и ферментативной недостаточности, снижением иммунитета. Частое повторение эпизодов инфекции вызывает нарушение физического и нервно-психического развития детей.
Причины кишечной инфекции у детей
Спектр возбудителей кишечных инфекций у детей крайне широк. Наиболее часто патогенами выступают грамотрицательные энтеробактерии (шигеллы, сальмонеллы, кампилобактеры, эшерихии, иерсинии) и условно-патогенная флора (клебсиеллы, клостридии, протей, стафилококки и др. ). Кроме этого, встречаются кишечные инфекции, вызываемые вирусными возбудителями (ротавирусами, энтеровирусами, аденовирусами), простейшими (лямблиями, амебами, кокцидиями), грибами. Общими свойствами всех возбудителей, обусловливающих развитие клинических проявлений, являются энтеропатогенность, способность к синтезу эндо- и экзотоксинов.
). Кроме этого, встречаются кишечные инфекции, вызываемые вирусными возбудителями (ротавирусами, энтеровирусами, аденовирусами), простейшими (лямблиями, амебами, кокцидиями), грибами. Общими свойствами всех возбудителей, обусловливающих развитие клинических проявлений, являются энтеропатогенность, способность к синтезу эндо- и экзотоксинов.
Заражение детей кишечными инфекциями происходит посредством фекально-орального механизма алиментарным (через пищу), водным, контактно-бытовым путями (через посуду, грязные руки, игрушки, предметы обихода и т. д.). У ослабленных детей с низкой иммунологической реактивностью возможно эндогенное инфицирование условно-патогенными бактериями. Источником ОКИ может выступать носитель, больной со стертой или манифестной формой заболевания, домашние животные. В развитии кишечной инфекции у детей большую роль играет нарушение правил приготовления и хранения пищи, допуск на детские кухни лиц-носителей инфекции, больных тонзиллитом, фурункулезом, стрептодермией и пр.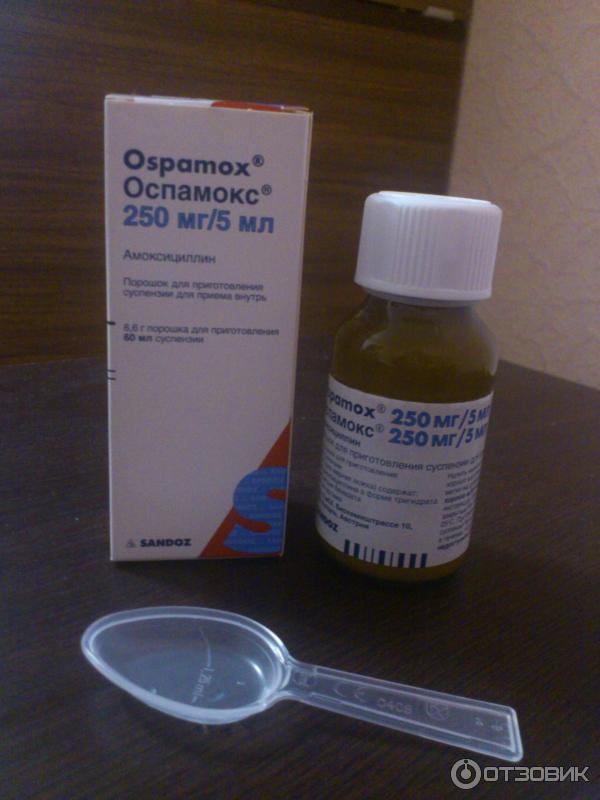
Наиболее часто регистрируются спорадические случаи кишечной инфекции у детей, хотя при пищевом или водном пути инфицирования возможны групповые и даже эпидемические вспышки. Подъем заболеваемости некоторыми кишечными инфекциями у детей имеет сезонную зависимость: так, дизентерия чаще возникает летом и осенью, ротавирусная инфекция — зимой.
Распространенность кишечных инфекций среди детей обусловлена эпидемиологическими особенностями (высокой распространенностью и контагиозностью возбудителей, их высокой устойчивостью к факторам внешней среды), анатомо-физиологическими особенностями пищеварительной системы ребенка (низкой кислотностью желудочного сока), несовершенством защитных механизмов (низкой концентрацией IgA). Заболеваемости детей острой кишечной инфекцией способствует нарушение нормальной микробиоты кишечника, несоблюдение правил личной гигиены, плохие санитарно-гигиенические условия жизни.
Классификация кишечной инфекции у детей
По клинико-этиологическому принципу среди кишечных инфекций, наиболее часто регистрируемых в детской популяции, выделяют шигеллез (дизентерию), сальмонеллез, коли-инфекцию (эшерихиозы), иерсиниоз, кампилобактериоз, криптоспоридиоз, ротавирусную инфекцию, стафилококковую кишечную инфекцию и др.
По тяжести и особенностям симптоматики течение кишечной инфекции у детей может быть типичным (легким, средней тяжести, тяжелым) и атипичным (стертым, гипертоксическим). Выраженность клиники оценивается по степени поражения ЖКТ, обезвоживания и интоксикации.
Характер местных проявлений при кишечной инфекции у детей зависит от поражения того или иного отдела ЖКТ, в связи с чем выделяют гастриты, энтериты, колиты, гастроэнтериты, гастроэнтероколиты, энтероколиты. Кроме локализованных форм, у грудных и ослабленных детей могут развиваться генерализованные формы инфекции с распространением возбудителя за пределы пищеварительного тракта.
В течении кишечной инфекции у детей выделяют острую (до 1,5 месяцев), затяжную (свыше 1,5 месяцев) и хроническую (свыше 5-6 месяцев) фазы.
Дизентерия у детейПосле непродолжительного инкубационного периода (1-7 суток) остро повышается температура (до 39-40° C), нарастает слабость и разбитость, снижается аппетит, возможна рвота. На фоне лихорадки отмечается головная боль, ознобы, иногда – бред, судороги, потеря сознания. Кишечная инфекция у детей сопровождается схваткообразными болями в животе с локализацией в левой подвздошной области, явлениями дистального колита (болезненностью и спазмом сигмовидной кишки, тенезмами с выпадением прямой кишки), симптомами сфинктерита. Частота дефекации может варьировать от 4-6 до 15-20 раз за сутки. При дизентерии стул жидкий, содержащий примеси мутной слизи и крови. При тяжелых формах дизентерии возможно развитие геморрагического синдрома, вплоть до кишечного кровотечения.
На фоне лихорадки отмечается головная боль, ознобы, иногда – бред, судороги, потеря сознания. Кишечная инфекция у детей сопровождается схваткообразными болями в животе с локализацией в левой подвздошной области, явлениями дистального колита (болезненностью и спазмом сигмовидной кишки, тенезмами с выпадением прямой кишки), симптомами сфинктерита. Частота дефекации может варьировать от 4-6 до 15-20 раз за сутки. При дизентерии стул жидкий, содержащий примеси мутной слизи и крови. При тяжелых формах дизентерии возможно развитие геморрагического синдрома, вплоть до кишечного кровотечения.
У детей раннего возраста при кишечной инфекции общая интоксикация преобладает над колитическим синдромом, чаще возникают нарушения гемодинамики, электролитного и белкового обмена. Наиболее легко у детей протекает кишечная инфекция, вызванная шигеллами Зоне; тяжелее — шигеллами Флекснера и Григорьеза-Шига.
Сальмонеллез у детейНаиболее часто (в 90% случаев) развивается желудочно-кишечная форма сальмонеллеза, протекающая по типу гастрита, гастроэнтерита, гастроэнтероколита. Характерно подострое начало, фебрильный подъем температуры, адинамия, рвота, гепатоспленомегалия. Стул при сальмонеллезе жидкий, обильный, каловый, цвета «болотной тины», с примесями слизи и крови. Обычно данная форма кишечной инфекции заканчивается выздоровлением, однако у грудных детей возможен летальный исход вследствие тяжелого кишечного токсикоза.
Характерно подострое начало, фебрильный подъем температуры, адинамия, рвота, гепатоспленомегалия. Стул при сальмонеллезе жидкий, обильный, каловый, цвета «болотной тины», с примесями слизи и крови. Обычно данная форма кишечной инфекции заканчивается выздоровлением, однако у грудных детей возможен летальный исход вследствие тяжелого кишечного токсикоза.
Гриппоподобная (респираторная) форма кишечной инфекции встречается у 4-5% детей. При данной форме сальмонеллы обнаруживаются в посеве материала из зева. Ее течение характеризуется фебрильной температурой, головной болью, артралгией и миалгией, явлениями ринита, фарингита, конъюнктивита. Со стороны сердечно-сосудистой системы отмечаются тахикардия и артериальная гипотония.
На тифоподобную форму сальмонеллеза у детей приходится 2% клинических случаев. Она протекает с длительным периодом лихорадки (до 3-4-х недель), выраженной интоксикацией, нарушением функции сердечно-сосудистой системы (тахикардией, брадикардией).
Септическая форма кишечной инфекции обычно развивается у детей первых месяцев жизни, имеющих неблагоприятный преморбидный фон. На ее долю приходится около 2-3% случаев сальмонеллеза у детей. Заболевание протекает крайне тяжело, сопровождается септицемией или септикопиемией, нарушением всех видов обмена, развитием тяжелых осложнений (пневмонии, паренхиматозного гепатита, отоантрита, менингита, остеомиелита).
На ее долю приходится около 2-3% случаев сальмонеллеза у детей. Заболевание протекает крайне тяжело, сопровождается септицемией или септикопиемией, нарушением всех видов обмена, развитием тяжелых осложнений (пневмонии, паренхиматозного гепатита, отоантрита, менингита, остеомиелита).
Данная группа кишечных инфекций у детей крайне обширна и включает коли-инфекци, вызываемые энтеропатогенными, энтеротоксигенными, энтероинвазивными, энтерогеморрагическими эшерихиями.
Кишечная инфекция у детей, вызванная эшерихиями, протекает с субфебрильной или фебрильной температурой, слабостью, вялостью, снижением аппетита, упорной рвотой или срыгиваниями, метеоризмом. Характерна водянистая диарея (обильный, брызжущий стул желтого цвета с примесью слизи), быстро приводящая к дегидратации и развитию эксикоза. При эшерихиозе, вызываемом энтерогеморрагическими эшерихиями, диарея носит кровавый характер.
Вследствие обезвоживания у ребенка возникает сухость кожи и слизистых оболочек, снижается тургор и эластичность тканей, западает большой родничок и глазные яблоки, снижается диурез по типу олигурии или анурии.
Обычно протекает по типу острого гастроэнтерита или энтерита. Инкубационный период в среднем длится 1-3 дня. Все симптомы кишечной инфекции у детей разворачиваются в течение одних суток, при этом поражение ЖКТ сочетается с катаральными явлениями.
Респираторный синдром характеризуется гиперемией зева, ринитом, першением в горле, покашливанием. Одновременно с поражением носоглотки развиваются признаки гастроэнтерита: жидкий (водянистый, пенистый) стул с частотой дефекаций от 4-5 до 15 раз в сутки, рвотой, температурной реакцией, общей интоксикацией. Длительность течения кишечной инфекции у детей – 4-7 дней.
Стафилококковая кишечная инфекция у детейРазличают первичную стафилококковую кишечную инфекцию у детей, связанную с употреблением пищи, обсемененной стафилококком, и вторичную, обусловленную распространением возбудителя из других очагов.
Течение кишечной инфекции у детей характеризуется тяжелым эксикозом и токсикозом, рвотой, учащением стула до 10-15 раз в день. Стул жидкий, водянистый, зеленоватого цвета, с небольшой примесью слизи. При вторичной стафилококковой инфекции у детей кишечные симптомы развиваются на фоне ведущего заболевания: гнойного отита, пневмонии, стафилодермии, ангины и пр. В этом случае заболевание может принимать длительное волнообразное течение.
Стул жидкий, водянистый, зеленоватого цвета, с небольшой примесью слизи. При вторичной стафилококковой инфекции у детей кишечные симптомы развиваются на фоне ведущего заболевания: гнойного отита, пневмонии, стафилодермии, ангины и пр. В этом случае заболевание может принимать длительное волнообразное течение.
Диагностика кишечной инфекции у детей
На основании осмотра, эпидемиологических и клинических данных педиатр (детский инфекционист) может лишь предположить вероятность кишечной инфекции у детей, однако этиологическая расшифровка возможна только на основании лабораторных данных.
Главную роль в подтверждении диагноза кишечной инфекции у детей играет бактериологическое исследование испражнений, которое следует проводить как можно ранее, до начала этиотропной терапии. При генерализованной форме кишечной инфекции у детей проводится посев крови на стерильность, бактериологическое исследование мочи, ликвора.
Определенную диагностическую ценность представляют серологические методы (РПГА, ИФА, РСК), позволяющие выявлять наличие Ат к возбудителю в крови больного с 5-х суток от начала болезни. Исследование копрограммы позволяет уточнить локализацию процесса в ЖКТ.
Исследование копрограммы позволяет уточнить локализацию процесса в ЖКТ.
При кишечной инфекции у детей требуется исключить острый аппендицит, панкреатит, лактазную недостаточность, дискинезию желчевыводящих путей и др. патологию. С этой целью проводятся консультации детского хирурга и детского гастроэнтеролога.
Лечение кишечной инфекции у детей
Комплексное лечение кишечных инфекций у детей предполагает организацию лечебного питания; проведение оральной регидратации, этиотропной, патогенетической и симптоматической терапии.
Диета детей с кишечной инфекцией требует уменьшения объема питания, увеличения кратности кормлений, использования смесей, обогащенных защитными факторами, употребление протертой легкоусвояемой пищи. Важной составляющей терапии кишечных инфекций у детей является оральная регидратация глюкозо-солевыми растворами, обильное питье. Она проводится до прекращения потерь жидкости. При невозможности перорального питания и употребления жидкости назначается инфузионая терапия: внутривенно вводятся растворы глюкозы, Рингера, альбумина и др.
Этиотропная терапия кишечных инфекций у детей проводится антибиотиками и кишечными антисептиками (канамицин, гентамицин, полимиксин, фуразолидон, налидиксовая кислота), энтеросорбентами. Показан прием специфических бактериофагов и лактоглобулинов (сальмонеллезного, дизентерийного, колипротейного, клебсиеллезного и др.), а также иммуноглобулинов (антиротавирусного и др.). Патогенетическая терапия предполагает назначение ферментов, антигистаминных препаратов; симптоматическое лечение включает прием жаропонижающих, спазмолитиков. В период реконвалесценции необходима коррекция дисбактериоза, прием витаминов и адаптогенов.
Прогноз и профилактика кишечной инфекции у детей
Раннее выявление и адекватная терапия обеспечивают полное выздоровление детей после кишечной инфекции. Иммунитет после ОКИ нестойкий. При тяжелых формах кишечной инфекции у детей возможно развитие гиповолемического шока, ДВС-синдрома, отека легких, острой почечной недостаточности, острой сердечной недостаточности, инфекционно-токсического шока.
В основе профилактики кишечных инфекций у детей – соблюдение санитарно-гигиенических норм: правильное хранение и термическая обработка продуктов, защита воды от загрязнения, изоляция больных, проведение дезинфекции игрушек и посуды в детских учреждениях, привитие детям навыков личной гигиены. При уходе за грудным ребенком мама не должна пренебрегать обработкой молочных желез перед кормлением, обработкой сосок и бутылочек, мытьем рук после пеленания и подмывания ребенка.
Дети, контактировавшие с больным кишечной инфекцией, подлежат бактериологическому обследованию и наблюдению в течение 7 дней.
чем не нужно лечить детскую простуду – Москва 24, 10.10.2018
Детская простуда схожа с походом к стоматологу – неприятно, но неизбежно. Портал Москва 24 собрал несколько советов от практикующих педиатров
Фото: depositphotos/zurijeta
Всегда не вовремя
Многие родители встречают начало детского сада со смесью радости и тревоги. С одной стороны, любимое чадо теперь под опекой воспитателя, и вы со спокойной душой готовы заняться делами и заботами, а может, и на работу выйти. С другой стороны, у детского организма есть потрясающая способность цеплять любую пролетающую мимо болячку, словно это репей. И мало того, что все планы летят в тартарары. Обеспокоенная мать будет полночи вчитываться в медицинские форумы, а капризы и рыдания больного ребенка может безропотно сносить только очень терпеливый человек.
С одной стороны, любимое чадо теперь под опекой воспитателя, и вы со спокойной душой готовы заняться делами и заботами, а может, и на работу выйти. С другой стороны, у детского организма есть потрясающая способность цеплять любую пролетающую мимо болячку, словно это репей. И мало того, что все планы летят в тартарары. Обеспокоенная мать будет полночи вчитываться в медицинские форумы, а капризы и рыдания больного ребенка может безропотно сносить только очень терпеливый человек.
И вот ваши худшие прогнозы сбываются. В один из выходных дней вы гуляете всей семьей, и вам кажется, что с ребенком происходит что-то не то. Пока это лишь смутные подозрения, но на следующее утро нос полон соплей. Сомнений нет, ваше чадо болеет. Что делать?
В первую очередь не беспокоиться. По статистике, на 100 тысяч детей от 0 до 14 лет в России регистрируется около 8 тыс. случаев острой инфекции верхних дыхательных путей. Говоря человеческим языком, если бы за весь год ваш ребенок ни разу не заболел, вот это было бы удивительно. Наш иммунитет делится на первичный и приобретенный. Если очень грубо упрощать, то первичный иммунитет способен различить только самые базовые вещи. Приобретенный же, как ясно из названия, взрослеет вместе с человеком и вырабатывает антитела к уже перенесенным заболеваниям. Именно с ним работают прививки: в организм вводят ослабленные или мертвые вирусы, и иммунная система распознает чужеродные частицы и учится с ними бороться. И именно благодаря такой системе дети болеют чаще: вокруг нас существует гигантское число самых разнообразных вирусов, и у детского иммунитета просто еще нет антител к каждому из них. В процессе взросления организм “знакомится” с живущими в этих широтах заболеваниями и с каждым годом болеет все реже.
Наш иммунитет делится на первичный и приобретенный. Если очень грубо упрощать, то первичный иммунитет способен различить только самые базовые вещи. Приобретенный же, как ясно из названия, взрослеет вместе с человеком и вырабатывает антитела к уже перенесенным заболеваниям. Именно с ним работают прививки: в организм вводят ослабленные или мертвые вирусы, и иммунная система распознает чужеродные частицы и учится с ними бороться. И именно благодаря такой системе дети болеют чаще: вокруг нас существует гигантское число самых разнообразных вирусов, и у детского иммунитета просто еще нет антител к каждому из них. В процессе взросления организм “знакомится” с живущими в этих широтах заболеваниями и с каждым годом болеет все реже.
Заведующий кафедрой поликлинической и неотложной педиатрии, скорой медицинской помощи, доктор медицинских наук Борис Блохин в случае болезни ребенка в первую очередь советует не суетиться и наблюдать. «Это ведь может быть простуда. Здесь наше советское прошлое, когда с любым простудным заболеванием вели к доктору или, что еще хуже, приглашали доктора к себе. Ребенок бегает, хорошо себя чувствует, а почему бы не вызвать педиатра? Если нет температуры, если нормальное самочувствие, но есть ринит, выделения из носа, то здесь нужно просто обождать», – комментирует он.
Ребенок бегает, хорошо себя чувствует, а почему бы не вызвать педиатра? Если нет температуры, если нормальное самочувствие, но есть ринит, выделения из носа, то здесь нужно просто обождать», – комментирует он.
Иллюстрация: портал Москва 24/Полина Бреева
Пошла жара
С чувством обреченности вы прикасаетесь губами ко лбу малыша. Он явно более горячий, чем обычно, можно даже градусник не доставать. Повышенная температура – это уже повод показать заболевшего врачу. Если же градусник отклонений не показывает, большинство практикующих врачей советуют внимательно следить за состоянием ребенка. Жалобы на головные боли, вялость – это тоже заявка на инфекцию, которая ведет захватнические действия в организме ребенка.
Здесь нужно четко различать простуду и инфекцию. У нас эти понятия часто смешивают, но если простуда наступает в следствии охлаждения организма и сама по себе лечения не требует, то инфекция уже способна вызвать осложнения, а значит в одиночку с ней бороться не стоит.
Практически все действующие педиатры сходятся во мнении: самолечение – это самоуспокоение, любое серьезное заболевание должен продиагностировать врач, любое лекарство серьезнее парацетамола должен прописать врач. Врач-педиатр высшей категории, кандидат медицинских наук Вера Макарова предостерегает, что без врача можно серьезно ошибиться с диагнозом. “Любое самолечение не оправдано. Если ребенок заболел, максимум, что может мама сделать, – это снизить ему температуру до прихода врача. Даже у банального кашля могут быть абсолютно разные причины. У меня в практике был случай, когда обращались родители, мол, ребенок кашляет, семь дней его лечим, а кашель не проходит. А потом после бронхоскопии доставали мелкий предмет из дыхательных путей. Жаропонижающие и обильное питье до прихода врача – главная и единственная рекомендация”.
Горьким лечат
В идеальном мире родители моментально чувствуют любое недомогание ребенка, к врачу можно обратиться в любое удобное время, все диагнозы ставятся без ошибок и вовремя, а у лекарств нет побочных эффектов. В реальности родители больше верят друзьям и соседям, чем докторам, врачи иногда ставят не те диагнозы, а дети на попытку дать им простейший парацетамол устраивают дикие истерики. Поэтому самолечение обманчиво кажется правильным решением. Что же «прописывает» домашний «доктор» своим детям?
В реальности родители больше верят друзьям и соседям, чем докторам, врачи иногда ставят не те диагнозы, а дети на попытку дать им простейший парацетамол устраивают дикие истерики. Поэтому самолечение обманчиво кажется правильным решением. Что же «прописывает» домашний «доктор» своим детям?
Иллюстрация: портал Москва 24/Полина Бреева
Худший вариант – антибиотики. Начать с того, что само название этих полезнейших веществ указывает на то, что они борются с бактериями и простейшими. Вирусы – гораздо более мелкие объекты, и вылечить антибиотиками ОРВИ – острую респираторную вирусную инфекцию – невозможно, для этого существуют специальные противовирусные препараты, правильно подобрать которые может только врач. Кроме того, антибиотики редко действуют избирательно, и атакуют все бактерии, до которых могут дотянуться. К примеру в кишечнике человека живет до 1000 видов бактерий, многие из которых участвуют в процессе пищеварения, и они тоже попадают под удар. Поэтому часто врачи вместе с антибиотиками выписывают лекарства для восстановления микрофлоры кишечника. Но одно из самых разрушительных последствий бездумного использования антибиотиков – появление резистентных, то есть устойчивых к ним, бактерий. В 2014 году ВОЗ объявила о том, что в скором времени мы можем столкнуться с ситуацией, когда большинство используемых сегодня антибиотиков перестанут действовать, а на создание новых могут уйти годы.
Но одно из самых разрушительных последствий бездумного использования антибиотиков – появление резистентных, то есть устойчивых к ним, бактерий. В 2014 году ВОЗ объявила о том, что в скором времени мы можем столкнуться с ситуацией, когда большинство используемых сегодня антибиотиков перестанут действовать, а на создание новых могут уйти годы.
Заведующая кафедрой поликлинической педиатрии СПбГПМУ доктор медицинских наук Мария Ревнова предупреждает, что частое использование антибиотиков может стать фатальным в трудную минуту. «Упаси Бог, потом что-то начинается реально серьезное, доктор остается без средств лечения, ко всем антибиотикам уже есть устойчивость. Родители ведь еще как делают: два-три дня дают, потом легче станет – и до свидания, отменяют. Потом ребенок заболел – и опять дают. Такое ни в коем случае делать нельзя, потому что если возникает устойчивость бактерий, приходится брать тяжелые и опасные антибиотики – с большим списком побочных эффектов», – комментирует она.
Более мягкие варианты родительской заботы – это всевозможные брызгалки в горло, начиная с антисептиков и заканчивая навороченными импортными лекарствами с антибактериальными добавками. Большинство исследований показывают низкую эффективность препаратов этого вида. Сюда же можно отнести и отхаркивающие средства. Большинство из них относятся к симптоматическому лечению, то есть саму болезнь они не затрагивают. Более того, для маленьких детей до пяти-шести лет они могут быть вредны и опасны. Дело в том, что многие из них увеличивают объем мокроты, но у ребенка еще не до конца сформированы дыхательные мышцы, он не может эффективно выкашлять весь этот объем и начинает в прямом смысле захлебываться.
Большинство исследований показывают низкую эффективность препаратов этого вида. Сюда же можно отнести и отхаркивающие средства. Большинство из них относятся к симптоматическому лечению, то есть саму болезнь они не затрагивают. Более того, для маленьких детей до пяти-шести лет они могут быть вредны и опасны. Дело в том, что многие из них увеличивают объем мокроты, но у ребенка еще не до конца сформированы дыхательные мышцы, он не может эффективно выкашлять весь этот объем и начинает в прямом смысле захлебываться.
Иллюстрация: портал Москва 24/Полина Бреева
Довольно популярны в последние годы стали иммуномодуляторы и иммуностимуляторы. Человеческий иммунитет – крайне сложная и многоуровневая система, мы до сих пор до конца не понимаем, как она работает. Используя иммуностимулятор против ОРВИ, вы подвергаете ребенка риску серьезных побочных реакций, от сыпи до ухудшения функции печени, без гарантии положительного эффекта. Более того, если подобный препарат был выписан врачом общей практики, то это повод как минимум обсудить с ним более подробно это назначение, а возможно, и сменить врача.
Педиатр, врач высшей категории Лина Мурадова считает, что пик использования этих препаратов уже прошел, но они по прежнему достаточно популярны. «Если ребенок часто болеет, то, как правило, надо не искать скрытые причины, водить его к иммунологу, а обратить внимания на условия, в которых находится ребенок. Как он ходит в детский сад, есть ли там сквозняки, долечивается ли. А у нас еще лет пять назад ребенку, который болеет даже 3-4 раза в год, а это совсем немного, выписывали иммуномодуляторы. Такие лекарства должен назначать иммунолог после проверки иммунного статуса. Участковый педиатр без дополнительных обследований этого делать не должен», – объясняет она.
Диагноз
Так что же делать родителям? Для начала печальная новость – панацеи еще не изобрели. Не получится дать одну таблетку и решить проблему. Если вы хотите, чтобы ребенок болел как можно меньше, то рецепт известен: профилактика, своевременное лечение и здравый смысл.
Здорового ребенка можно закаливать. Это поможет организму быстрее адаптироваться к перепадам температуры и более стойко переносить холод. Мария Ревнова: «Ноги по щиколотку в воду на одну минуту. Начинаем с температуры в 37° и спускаем на три градуса в два дня. За две недели можно довести до температуры воды из под крана. Ногами можно дрыгать, можно прыгать, это неважно».
Это поможет организму быстрее адаптироваться к перепадам температуры и более стойко переносить холод. Мария Ревнова: «Ноги по щиколотку в воду на одну минуту. Начинаем с температуры в 37° и спускаем на три градуса в два дня. За две недели можно довести до температуры воды из под крана. Ногами можно дрыгать, можно прыгать, это неважно».
Конечно, нельзя обойти вопрос вакцинации. Здесь нужно понимать, что среди ученых консенсус однозначный – прививки работают и не вызывают серьезных побочных эффектов. Практически все антипрививочные движения основаны на эмоциональных либо недостоверных данных. Борис Блохин: «То, что вакцинироваться не надо, – опасное заблуждение. И это заблуждение подогревается большой массой людей, которые пишут свои непрофессиональные впечатления о вакцинации. Ребенка обязательно нужно вакцинировать».
Иллюстрация: портал Москва 24/Полина Бреева
Если ребенок уже заболел – забудьте о бабушкиных средствах и доверьтесь врачебному диплому и опыту. Многие методы народной медицины не проходят проверку научным методом, если вы заставляете своего ребенка дышать над картошкой или ставите на ночь горчичники, то болезнь вы не вылечите, а носоглотка или пятки пациента могут получить настоящие ожоги. До сих пор популярное лечение витамином С также не доказало своей эффективности. Вера Макарова: «Моя главная просьба к родителям – не занимайтесь самолечением. Даже если это безобидные капли или пшикалки в горло, пусть лучше их врач пропишет».
До сих пор популярное лечение витамином С также не доказало своей эффективности. Вера Макарова: «Моя главная просьба к родителям – не занимайтесь самолечением. Даже если это безобидные капли или пшикалки в горло, пусть лучше их врач пропишет».
Но самый главный совет от всех опрошенных врачей – это внимание к своему ребенку. Отправить недолеченное чадо в детский сад, где в -10° у него нет возможности остаться в помещении, и он вынужден идти вместе со всеми на прогулку, – это верный путь к новой болезни. Кроме того, повышенное внимание нужно уделять детям-аллергикам. С тем, что они болеют чаще обычного, согласны большинство практикующих врачей.
Ну и самое главное: мороженое во время болезни есть можно! Врач-педиатр Анна Сонькина-Дорман: «Вы не навредите никак мороженым больному ребенку. Оно холодное, оно обезболит, оно питательно, и это на самом деле жидкость. Пусть это будет компот, пусть это будет кисель, пусть это будет мороженое, пусть это будет все что угодно – мне все равно, лишь бы он получал жидкость, вот и всё».
Симптомы и лечение коклюша у детей. Рекомендации родителям
Коклюшем могут заболеть и взрослые, и дети. Иммунитет от этой респираторной инфекции вырабатывается лишь после того, как человек однажды переболел. У детей проявления более тяжелые, а осложнения могут быть очень серьезными, вплоть до летального исхода. Прививку делают еще в первые месяцы жизни. Она не гарантирует полной защиты от инфицирования, но у привитых детей болезнь протекает в гораздо более легкой форме. Врачи рекомендуют родителям при уходе за детьми, больными коклюшем, максимально оградить их от любых факторов, которые провоцируют появление удушающего кашля.
Особенности коклюша
Возбудителем этого заболевания является коклюшная палочка (бактерия под названием Бордетелла). Инфекция поражает трахею и бронхи.
Дыхательные пути покрыты так называемым реснитчатым эпителием, клетки которого имеют «реснички», обеспечивающие движение мокроты и ее выведение наружу. При раздражении их токсическими веществами, выделяемыми возбудителями коклюша, нервные окончания передают сигнал от эпителия в головной мозг (в участок, отвечающий за возникновение кашля). Ответная реакция – рефлекторный кашель, который должен вытолкнуть наружу источник раздражения. Бактерии прочно удерживаются на эпителии благодаря тому, что у них имеются специальные ворсинки.
При раздражении их токсическими веществами, выделяемыми возбудителями коклюша, нервные окончания передают сигнал от эпителия в головной мозг (в участок, отвечающий за возникновение кашля). Ответная реакция – рефлекторный кашель, который должен вытолкнуть наружу источник раздражения. Бактерии прочно удерживаются на эпителии благодаря тому, что у них имеются специальные ворсинки.
Характерно то, что кашлевой рефлекс настолько закрепляется в мозгу, что даже после гибели всех бактерий сильные позывы к кашлю продолжают сохраняться в течение еще нескольких недель. Продукты жизнедеятельности коклюшевых бактерий вызывают общую интоксикацию организма.
Предупреждение: Врожденного иммунитета к этой болезни у человека нет. Заболеть может даже грудной малыш. Поэтому так важно оградить его от контакта со взрослыми, у которых имеется сильный не проходящий кашель. Он вполне может быть признаком коклюша, который у взрослого, как правило, не имеет других характерных проявлений.
Восприимчивость человека настолько велика, что если заболел малыш, то остальные члены семьи обязательно от него заразятся. Коклюш длится 3 месяца, пока существует кашлевой рефлекс. При этом примерно в течение 2 недель болезнь практически не имеет симптомов. Если каким-то образом удастся установить в первые же дни, что в организме присутствует коклюшная бактерия, то можно быстро подавить болезнь, так как опасный кашлевой рефлекс еще не успел закрепиться. Обычно же симптомы коклюша у детей обнаруживаются уже на тяжелой стадии. Тогда заболевание продолжается до тех пор, пока кашель постепенно не пройдет самостоятельно.
Коклюш длится 3 месяца, пока существует кашлевой рефлекс. При этом примерно в течение 2 недель болезнь практически не имеет симптомов. Если каким-то образом удастся установить в первые же дни, что в организме присутствует коклюшная бактерия, то можно быстро подавить болезнь, так как опасный кашлевой рефлекс еще не успел закрепиться. Обычно же симптомы коклюша у детей обнаруживаются уже на тяжелой стадии. Тогда заболевание продолжается до тех пор, пока кашель постепенно не пройдет самостоятельно.
Как происходит заражение
Чаще всего коклюшем заражаются дети в возрасте до 6-7 лет. Причем у малышей моложе 2 лет вероятность заражения в 2 раза выше, чем у детей постарше.
Инкубационный период при коклюше составляет 1-2 недели. В течение 30 дней ребенок не должен посещать детское учреждение, контактировать с другими детьми, так как коклюш очень заразен. Заражение возможно только воздушно-капельным путем при тесном общении с больным человеком или бактерионосителем, когда он чихает или кашляет.
Вспышки заболевания происходят чаще в осенне-зимний период. Это объясняется тем, что бактерии коклюша быстро погибают под лучами солнца, а продолжительность светового дня зимой и осенью минимальна.
Формы коклюша
При заражении коклюшем возможно протекание заболевания в одной из следующих форм:
- Типичной – болезнь последовательно развивается со всеми присущими ей признаками.
- Атипичной (стертой) – больной лишь слегка покашливает, но сильных приступов не бывает. На какое-то время кашель вообще может исчезнуть.
- В форме бактерионосительства, когда признаки заболевания отсутствуют, но ребенок является носителем бактерий.
Эта форма опасна тем, что может произойти заражение других людей, в то время как родители уверены, что малыш здоров. Чаще всего такая форма коклюша бывает у детей постарше (после 7 лет), если им была сделана прививка. Малыш остается бактерионосителем также после выздоровления от типичного коклюша до 30 дня с момента попадания в его организм инфекции. Нередко в такой скрытой форме проявляется коклюш у взрослых людей (например, работников детских учреждений).
Нередко в такой скрытой форме проявляется коклюш у взрослых людей (например, работников детских учреждений).
Первые признаки заболевания коклюшем
На начальном этапе заболевание не вызывает особой тревоги у родителей, так как по первым признакам коклюш напоминает обычную простуду. У малыша возникает сильный озноб из-за повышающейся температуры, головная боль, слабость. Появляются сопли, а затем усиливающийся сухой кашель. Причем обычные средства от кашля не помогают. И только через несколько дней могут появиться симптомы типичного коклюша, которые постепенно усиливаются.
Периоды болезни и характерные симптомы коклюша
Существуют следующие периоды развития у ребенка симптомов коклюша:
- Инкубационный. Заражение уже произошло, но первых признаков заболевания нет. Они появляются только на 6-14 день с момента попадания бактерий в организм.
- Продромальный. Это период, связанный с появлением предвестников коклюша: сухого, постепенно усиливающегося (особенно ночью) кашля, незначительного повышения температуры.
 При этом ребенок чувствует себя неплохо. Но такое состояние длится 1-2 недели без изменения.
При этом ребенок чувствует себя неплохо. Но такое состояние длится 1-2 недели без изменения. - Спазматический. Возникают приступы судорожного кашля, связанного с попыткой вытолкнуть то, что раздражает дыхательные пути, трудно вдохнуть воздух. После нескольких кашлевых выдохов следует глубокий вдох с характерным свистящим звуком (реприз), возникающим из-за спазма гортани в области голосовых связок. После этого малыш судорожно вздрагивает несколько раз. Приступ заканчивается выделением слизи или рвотой. Приступы кашля при коклюше могут повторяться от 5 до 40 раз в сутки. Частота их появления является характеристикой тяжести заболевания. Во время приступа у ребенка язык высунут, лицо имеет красно-синий цвет. Глаза краснеют, так как из-за напряжения лопаются сосудики. Возможна остановка дыхания на 30-60 секунд. Такой период заболевания длится примерно 2 недели.
- Обратное развитие (разрешение). Кашель постепенно ослабевает, приступы появляются еще дней 10, паузы между ними увеличиваются.
 Затем тяжелые симптомы исчезают. Ребенок еще 2-3 недели немного кашляет, но кашель обычный.
Затем тяжелые симптомы исчезают. Ребенок еще 2-3 недели немного кашляет, но кашель обычный.
Примечание: У грудных детей мучительные приступы длятся не так долго, но после нескольких кашлевых движений может возникнуть остановка дыхания. Кислородное голодание мозга становится причиной заболеваний нервной системы, отставания в развитии. Возможна даже гибель.
Возможные осложнения
Осложнениями коклюша могут быть воспаление органов дыхательной системы: легких (пневмония), бронхов (бронхит), гортани (ларингит) , трахеи (трахеит). В результате сужения просвета дыхательных ходов, а также спазмов и отеков тканей может наступить летальный исход. Особенно быстро бронхопневмония развивается у детей в возрасте до 1 года.
Возможны такие осложнения, как эмфизема легких (вздутие), пневмоторакс (повреждение стенки легкого и выход воздуха в окружающую полость). Сильное напряжение во время приступа может стать причиной появления пупочной и паховой грыжи, носовых кровотечений.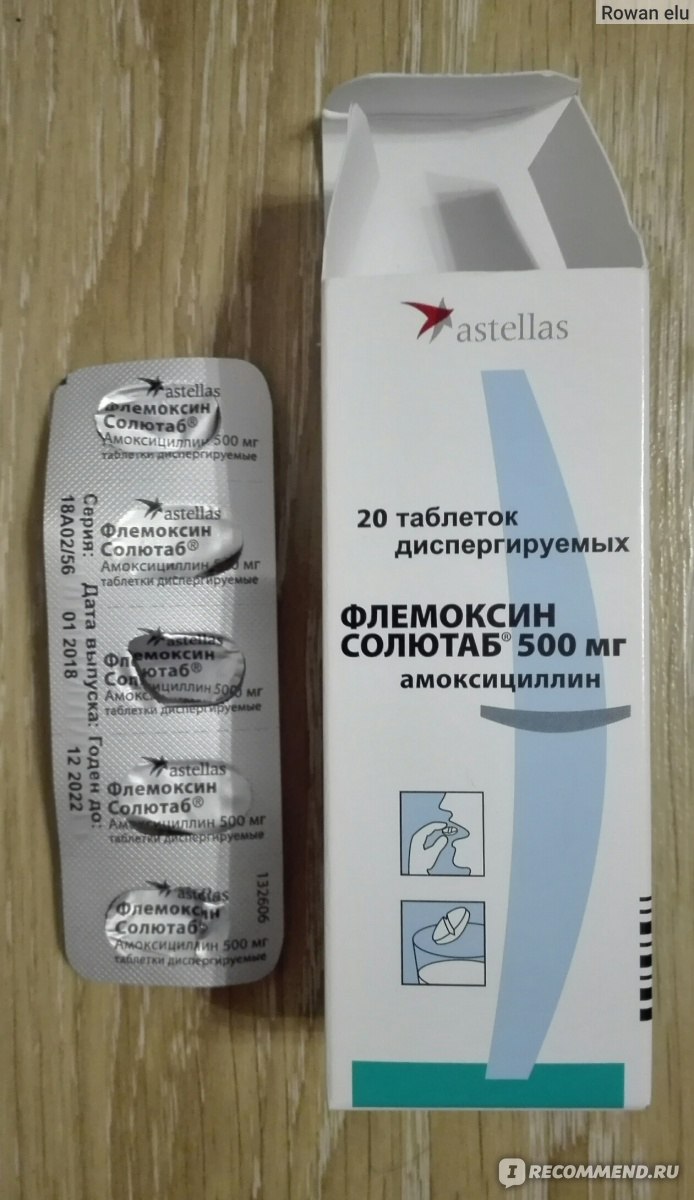
После коклюша из-за гипоксии головного мозга иногда возникает поражение тканей отдельных центров, в результате чего у ребенка нарушается слух или возникают эпилептические припадки. Очень опасны судороги, которые также возникают из-за нарушения работы мозга и могут привести к смерти.
Вследствие напряжения при кашле возникает повреждение барабанных перепонок, кровоизлияние в мозг.
Диагностика коклюша у детей
Если коклюш у ребенка протекает в легкой и нетипичной форме, диагностика очень затруднена. Врач может предположить, что недомогание вызвано именно этой болезнью, в следующих случаях:
- у ребенка долгое время не проходит кашель, симптом только усиливается, при этом насморк и температура прекратились уже через 3 дня;
- отхаркивающие средства не оказывают никакого действия, наоборот, самочувствие ухудшается после их приема;
- между приступами кашля малыш кажется здоровым, у него нормальный аппетит.
В этом случае, чтобы убедиться, что пациент болен коклюшем, делается бактериологический посев мазка из горла. Трудность состоит в том, что бактерия достаточно прочно удерживается реснитчатым эпителием, не выводится наружу. Вероятность того, что даже при наличии возбудителей коклюша их удастся обнаружить этим способом, сводится к нулю, если ребенок поел или почистил зубы перед процедурой. Они будут полностью отсутствовать в пробе, если малышу давали даже ничтожную дозу антибиотика.
Трудность состоит в том, что бактерия достаточно прочно удерживается реснитчатым эпителием, не выводится наружу. Вероятность того, что даже при наличии возбудителей коклюша их удастся обнаружить этим способом, сводится к нулю, если ребенок поел или почистил зубы перед процедурой. Они будут полностью отсутствовать в пробе, если малышу давали даже ничтожную дозу антибиотика.
Делается также общий анализ крови, который позволяет обнаружить характерное повышение содержания лейкоцитов и лимфоцитов.
Используются методы диагностирования коклюшной палочки по анализу крови на антитела (ИФА, ПЦР, РА).
Предупреждение: При наличии характерных симптомов коклюша ребенка необходимо изолировать, чтобы избежать заражения других людей. К тому же его положение может ухудшиться после общения с больными простудой или гриппом. Даже после выздоровления организм ослаблен, малейшее переохлаждение или инфекция вызывают появление тяжелых осложнений коклюша.
Лечение коклюша у детей
Коклюш лечится в основном в домашних условиях за исключением тех случаев, когда им заболевают малыши в возрасте до 1 года.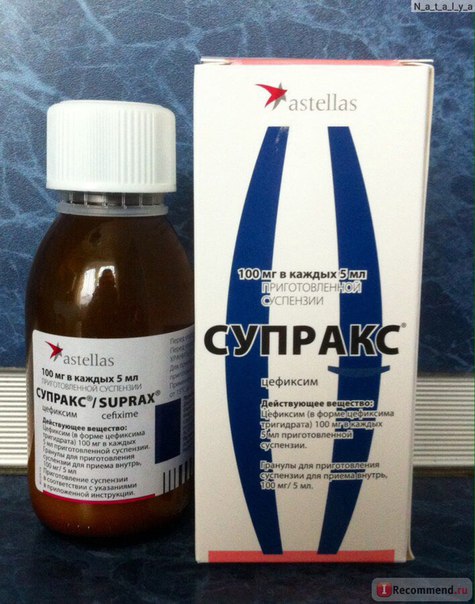 У них осложнения развиваются стремительно, малыша можно просто не успеть спасти. Ребенок любого возраста госпитализируется, если возникают осложнения.
У них осложнения развиваются стремительно, малыша можно просто не успеть спасти. Ребенок любого возраста госпитализируется, если возникают осложнения.
Первая помощь дома при возникновении коклюшного кашля
Во время приступа кашля малыш не должен лежать. Его необходимо немедленно посадить. Температура в помещении должна быть не больше 16 градусов. Следует отключить полностью отопление и с помощью разбрызгивателя увлажнить воздух.
Малыша важно успокоить и отвлечь с помощью игрушек, мультиков. Поскольку причиной кашля является возбуждение нервного центра головного мозга, то испуг и волнение провоцируют усиление кашля и спазм в области дыхательных путей. При малейшем ухудшении состояния необходимо срочно вызвать «скорую».
Как облегчить состояние и ускорить выздоровление
Больному малышу необходимо каждый день гулять для профилактики гипоксии мозга и улучшения дыхания. При этом надо помнить о том, что он может заразить других детей. Больному нельзя нервничать.
Приступ может спровоцировать неправильно организованное питание. Кормить малыша надо часто и понемножку, преимущественно жидкой пищей, так как жевательное движение также вызывает кашель и рвоту. Предупреждение: Ни в коем случае не рекомендуется заниматься самолечением, применять «бабушкины средства» для избавления от кашля. Природа кашля в данном случае такова, что прогревания и настои не избавляют от него, а аллергическая реакция на растения может довести до шокового состояния.
Лечение антибиотиками
Коклюш обычно обнаруживается на такой стадии, когда кашлевой рефлекс, представляющий главную опасность, уже развился. При этом антибиотики не помогают.
На стадии появления предвестников заболевания малышу дают лишь жаропонижающее лекарство, если возникает небольшой подъем температуры. Давать ему отхаркивающие средства при появлении сухого приступообразного кашля самостоятельно нельзя, так как передвижение мокроты вызовет усиление раздражения дыхательных путей.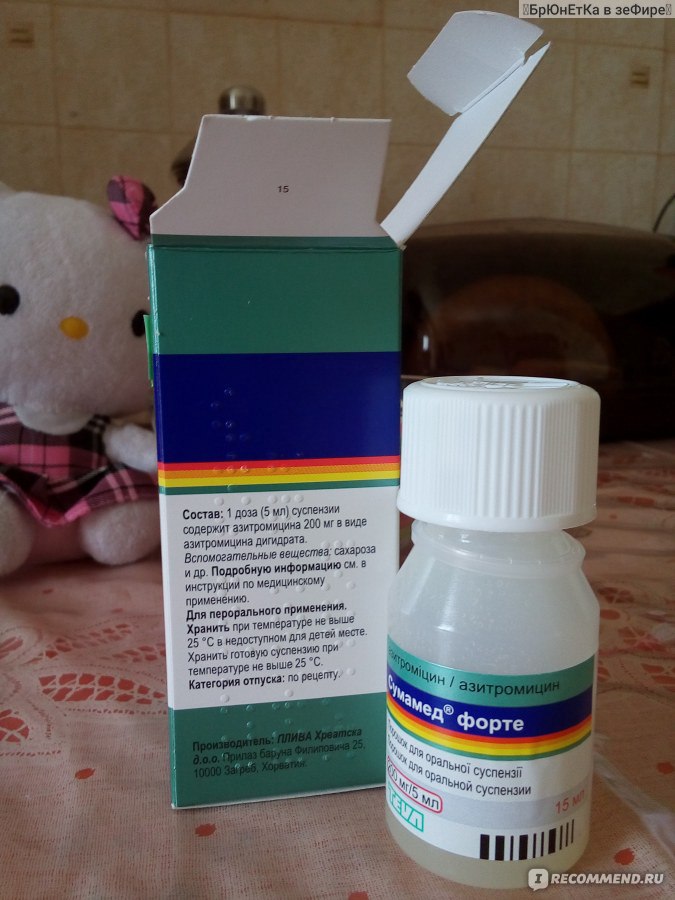
Антибиотики (а именно эритромицин, не оказывающий вредного действия на печень, кишечник и почки) применяются для лечения детей от коклюша на самой ранней стадии, пока сильные приступы кашля еще не появились.
Их принимают чаще в профилактических целях. Если коклюшем заболел кто-то из членов семьи, то прием антибиотика защитит детей от действия бактерии. Он убивает микроб до того, как разовьется кашель. Антибиотик поможет также не заболеть взрослым членам семьи, ухаживающим за больным малышом.
Профилактика
Поскольку коклюш очень заразен, то при обнаружении случаев заболевания в детском учреждении проводится обследование и профилактическое лечение всех детей и взрослых, находившихся в контакте с больным.
Особенно опасно заражение коклюшем грудных малышей. Поэтому необходимо ограничить пребывание ребенка в местах скопления людей и общение с незнакомыми детьми и взрослыми. Если ребенка приносят из роддома, при этом кто-то из членов семьи болен, необходимо полностью исключить его контакт с малышом.
Главной мерой профилактики является вакцинация. Она позволяет снизить риск заражения. В случае заболевания коклюш протекает значительно легче.
Заболевания полости рта и зубов
Болезни слизистой оболочки полости рта.
Стоматиты
Это группа заболеваний, характеризующихся воспалением слизистой оболочки полости рта с гиперемией, отеком, увеличением количества слизи в ротовой полости. В зависимости от степени выраженности и глубины поражения в ротовой полости могут образовываться даже язвочки или очаги некроза, резко нарушающие общее состояние здоровья ребенка – повышенная температура, слабость, беспокойство, отказ от приема пищи.
Причин заболевания много: механические, химические, термические, бактериальные факторы. Нередко причиной заболевания в грудном возрасте служат загрязненные соски, игрушки и прочие предметы, которые попадают в рот ребенка. Часто стоматит развивается при инфекционных заболеваниях (корь, скарлатина, грипп, коклюш и др. ) Слизистая оболочка полости рта приобретает ярко-красный цвет, становится отечной, на слизистой оболочке щек и языка видны отпечатки зубов. Слюна становится вязкой, тягучей. Слизистая оболочка покрывается беловатым налетом. Язык сухой, отечный, нередко с коричневым оттенком, жевание болезненно. Длительность заболевания от 1 до 3 недель, прогноз благоприятный.
) Слизистая оболочка полости рта приобретает ярко-красный цвет, становится отечной, на слизистой оболочке щек и языка видны отпечатки зубов. Слюна становится вязкой, тягучей. Слизистая оболочка покрывается беловатым налетом. Язык сухой, отечный, нередко с коричневым оттенком, жевание болезненно. Длительность заболевания от 1 до 3 недель, прогноз благоприятный.
Острый афтозный стоматит
Характеризуется воспалением слизистой оболочки полости рта и высыпанием беловато-желтых бляшек (афт) на слизистой оболочке губ, языка, щек, иногда мягкого неба, твердого неба, но не на миндалинах. Встречается преимущественно у детей до 3-х лет. Нередко сопутствует гриппу, кори, скарлатине, коклюшу, дифтерии. Температура тела может достигать 38 – 39 С. Беспокоят головная боль, потеря аппетита, иногда запор или понос. Акт речи причиняет нестерпимую боль. Могут увеличиваться подчелюстные лимфоузлы, появляется неприятный запах изо рта, усиливается слюноотделение. Длительность заболевания от 1 до 4 недель.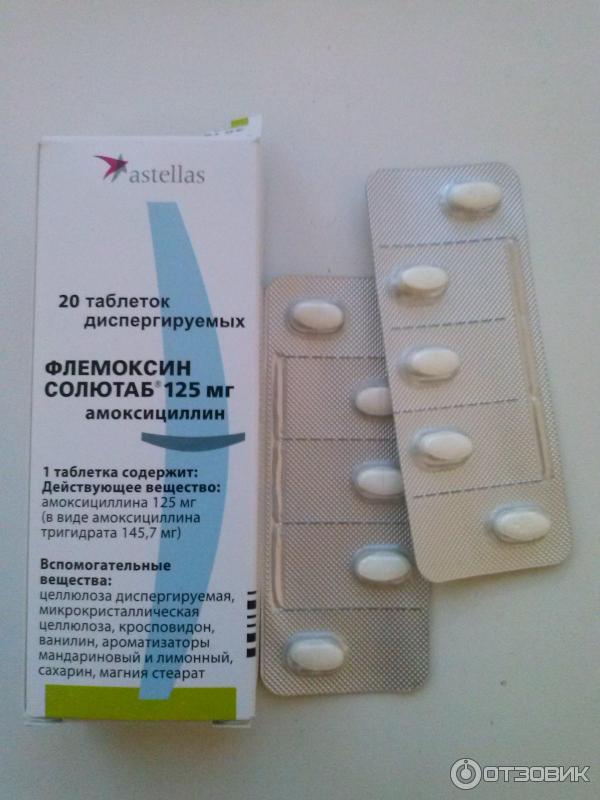
Молочница
Молочница (кандидамикоз) – грибковый стоматит, развивающийся преимущественно у грудных детей, особенно у недоношенных. Известны случаи молочницы, возникшие как результат побочного действия антибиотиков. Развитию грибка способствует негигиеническое содержание полости рта, воспалительные процессы в полости рта, а также соматические заболевания желудочно-кишечного тракта и другие, ослабляющие организм болезни.
Заражение молочницей возможно при поцелуе, через сосок груди матери (при наличии трещин и ссадин), через соски, посуду.
Гингивит
Воспаление десен, обусловленное неблагоприятным воздействием местных и общих факторов и протекающее без нарушения целостности зубодесневого соединения. Гингивит может проявляться как самостоятельное заболевание или являться симптомом других болезней. Гингивит характеризуется отеком, гиперемией десен, кровоточивостью, иногда изъязвлением. Среди школьников очень распространены гингивиты в результате негигиенического содержания полости рта, множества не леченных кариозных зубов.![]()
Болезни зубов.
Кариес
Это процесс патологического разрушения твердых тканей зуба (эмали и дентина), возникающий под действием различных факторов (местных – находящихся в ротовой полости, и общих – зависящих от общего состояния организма). Различные формы кариеса предоставляют собой,собственно, его стадии, следующие одна за другой.
Кариес в стадии меловидного пятна
Кариозный процесс начинается с поражения эмали зуба в виде белого, потерявшего блеск, «меловидного» пятна. Эта стадия так и называется «стадия белого пятна». Как правило, если это пятно находится на незаметном месте, больной не испытывает никаких проявлений заболевания, очень редко проявляется чувствительность от кислого или сладкого. Только своевременное обращение к стоматологу может помочь вылечить кариес в стадии пятна.
Поверхностный и средний кариес
В данной ситуации, как правило, дефект виден невооруженным глазом в виде потемнения, «дырочки на зубе», как говорят сами пациенты. Пораженный зуб становится чувствительным, особенно к сладкому, соленому, кислому. Если кариес развивается между зубами, то пациент жалуется на постоянное застревание там пищи или болезненность в области десневого сосочка (как правило, от травмы зубочисткой). Если и эта стадия кариеса остается без лечения, то возникает глубокий кариес.
Пораженный зуб становится чувствительным, особенно к сладкому, соленому, кислому. Если кариес развивается между зубами, то пациент жалуется на постоянное застревание там пищи или болезненность в области десневого сосочка (как правило, от травмы зубочисткой). Если и эта стадия кариеса остается без лечения, то возникает глубокий кариес.
Глубокий кариес
Поражены уже все твердые ткани зуба. В глубокой полости постоянно застревают остатки пищи, появляется неприятный запах изо рта. Больные жалуются на сильные боли от любых раздражителей, но боль эта быстропроходящая. Если же и глубокий кариес оставить без лечения, то возможно развитие более серьезных осложнений, пульпита и периодонтита.
Пульпит
Это воспаление пульпы зуба в результате проникновения в нее разнообразных патогенных микроорганизмов (чаще всего – стрептококков и стафилококков) из кариозной полости через слой дентина, расположенной между полостью и пульпой. Пульпиты у детей возникают чаще, чем у взрослых, что обусловлено рядом особенностей строения детских зубов: большой объем пульпарной камеры (тонкий слой эмали и дентина), дентин менее минерализован (дентинные канальцы короткие и широкие), рыхлая волокнистая соединительная ткань, широкие корневые каналы и апикальные отверстия. Кроме того, у ребенка можно отметить несовершенство функции центральной нервной системы, эндокринной и иммунной систем, что увеличивает риск возникновения любого воспалительного процесса и перехода его в острую стадию. Клиническая картина заболевания пульпитом у ребенка отличается значительным разнообразием: от практически полного отсутствия жалоб до острых болевых ощущений, сопровождающимися симптомами общей интоксикации. Мнение о том, что, если зуб молочный, то он все равно выпадет и лечить его не нужно, крайне ошибочно, а отсутствие быстрого лечения может привести к развитию серьезных воспалений пульпы, а затем и периодонта.
Пульпиты у детей возникают чаще, чем у взрослых, что обусловлено рядом особенностей строения детских зубов: большой объем пульпарной камеры (тонкий слой эмали и дентина), дентин менее минерализован (дентинные канальцы короткие и широкие), рыхлая волокнистая соединительная ткань, широкие корневые каналы и апикальные отверстия. Кроме того, у ребенка можно отметить несовершенство функции центральной нервной системы, эндокринной и иммунной систем, что увеличивает риск возникновения любого воспалительного процесса и перехода его в острую стадию. Клиническая картина заболевания пульпитом у ребенка отличается значительным разнообразием: от практически полного отсутствия жалоб до острых болевых ощущений, сопровождающимися симптомами общей интоксикации. Мнение о том, что, если зуб молочный, то он все равно выпадет и лечить его не нужно, крайне ошибочно, а отсутствие быстрого лечения может привести к развитию серьезных воспалений пульпы, а затем и периодонта.
Периодонтит
Периодонтиты развиваются главным образом вследствие инфекции, распространяющийся со стороны канала, то есть апикальным путем. Однако, нередко острый периодонтит сопровождает развитие острого пульпита, как правило, периодонтит у детей протекает бурно, с четко выраженными общими и местными симптомами. Общее состояние ребенка ухудшается, он становится вялым, плохо спит, теряет аппетит. Отмечается значительное повышение температуры тела. К этому присоединяются четко выраженные местные симптомы: резкие постоянные пульсирующие боли, которые становятся еще более интенсивными при постукивании по зубу и жевании. Ребенок, как правило, может указать на больной зуб. Острые периодонтиты молочных зубов следует лечить в сжатые сроки, так как, помимо прочих осложнений, воспалительный процесс может оказать существенное влияние на судьбу постоянных зубов.
Однако, нередко острый периодонтит сопровождает развитие острого пульпита, как правило, периодонтит у детей протекает бурно, с четко выраженными общими и местными симптомами. Общее состояние ребенка ухудшается, он становится вялым, плохо спит, теряет аппетит. Отмечается значительное повышение температуры тела. К этому присоединяются четко выраженные местные симптомы: резкие постоянные пульсирующие боли, которые становятся еще более интенсивными при постукивании по зубу и жевании. Ребенок, как правило, может указать на больной зуб. Острые периодонтиты молочных зубов следует лечить в сжатые сроки, так как, помимо прочих осложнений, воспалительный процесс может оказать существенное влияние на судьбу постоянных зубов.
Травмы зубов у детей
Травмы зубов у детей составляют 5% всех травм челюстно-лицевой области. Повреждение зубов чаще всего наблюдается у детей 2 – 3 и 8 – 11 лет, что объясняется наиболее активным двигательным периодом их развития. Основная причина повреждения зубов у детей старшего возраста – падение на твердые поверхности – пол, стол, ступеньки, у детей младшего возраста – травмирование зубов твердыми игрушками.
Ушиб зуба
Это механическое воздействие на зуб без повреждения его анатомической целостности. При ушибе зуба возможно кровоизлияние в пульпу вследствие разрыва сосудисто-нервного пучка. На временном прикусе наблюдается очень редко.
Жалобы. В первые часы после травмы ребенок жалуется на незначительную боль в зубе при надкусывании.
Травматическая дистопия (вывих) зуба
Смещение зуба относительно лунки за счет разрыва или растяжения волокон периодонта и травмирования стенки лунки корнем зуба. При этом происходит изменение положения зуба. Жалобы – на наличие подвижного зуба, изменение его положения (увеличение высоты, поворот зуба, смещение коронки наружу или внутрь), невозможность сомкнуть зубы так, как до травмы.
Page Not Found | European Lung Foundation
Sorry about that! Something went a little wrong there and we’ve encountered some kind of problem.
You can either click «Back» in your browser and try again, choose something else from the menu, or drop us a line to let us know there’s a problem.
Alternatively, we’ve had a look around the site for what you seem to be looking for and have found the following results:
По вашему запросу ничего не найдено. Попробуйте ввести похожие по смыслу слова, чтобы получить лучший результат.Our projects
AirPROM
AirPROM (Airway Disease Predicting Outcomes through Patient Specific Computational Modelling) brings together experts and current research to build a computational model of the lung as a new way of characterising asthma and COPD. (Website in English)
DRAGON
DRAGON will use artificial intelligence (AI) and machine learning to deliver a decision support system for precise coronavirus diagnosis using CT scanning. A full project website will be available in early 2021. See below for information about the work packages, project partners and how to get involved.
EARIP
Bringing together experts to define how to reduce asthma deaths and hospitalisations across Europe.
 A ‘roadmap’ of priorities for clinicians, researchers, industry, and patient groups will be used to persuade EU funding policy makers to invest in asthma.
A ‘roadmap’ of priorities for clinicians, researchers, industry, and patient groups will be used to persuade EU funding policy makers to invest in asthma.Healthy Lungs for Life
Healthy Lungs for Life is one of the largest ever lung health campaigns, raising awareness of the importance of healthy lungs through a full range of events, projects and promotional activities. Four themes are highlighted as part of the campaign: breathing clean air, quitting smoking, vaccination and being active.
SmokeHaz
SmokeHaz is a collaboration between the European Respiratory Society (ERS), European Lung Foundation (ELF) and the UKCTAS. The organisations joined forces to provide a website aimed at policy makers focused on the respiratory health hazards associated with smoking.
U-BIOPRED
A large scale public-private research initiative. Information and samples from more than 1,000 adults and children are being used to learn more about different types of asthma to ensure better diagnosis and treatment for each person.
 (Website in English)
(Website in English)Lung cancer patient priorities
FRESH AIR
FRESH AIR is an EU Horizon 2020 project which aims to improve the health of people at risk of or suffering from chronic lung conditions in countries where resources are limited, such as Uganda, Vietnam, the Kyrgyz Republic and Greece. By training local healthcare professionals in these countries, FRESH AIR will introduce effective actions for preventing, diagnosing and treating lung conditions. Smoke and indoor pollution are specific areas that the project will focus on.
3TR
3TR is the largest IMI project yet, focussing on diseases autoimmune, inflammatory and allergic diseases including COPD and asthma. The project aims to provide insights into mechanisms of response and non-response to treatment across different diseases.
Безопасны ли антибиотики для младенцев и малышей?
У вашего ребенка высокая температура, опухшие железы и потемнение в глазах. Вы спешите к педиатру, жаждущим волшебного лекарства, которое поможет ему почувствовать себя лучше. Назначит ли ваш врач антибиотики или нет, будет зависеть от насекомого, от которого заболел ваш малыш.
Вы спешите к педиатру, жаждущим волшебного лекарства, которое поможет ему почувствовать себя лучше. Назначит ли ваш врач антибиотики или нет, будет зависеть от насекомого, от которого заболел ваш малыш.
Антибиотики эффективны при лечении бактериальных инфекций. Они необходимы при некоторых, но не всех, случаях ушных инфекций, стрептококковой ангины и бактериального синусита.
Однако большинство детских болезней вызывается вирусами, а это означает, что их нельзя лечить антибиотиками. Использование антибиотиков для лечения вирусной инфекции проблематично: они уничтожают здоровые бактерии в организме и могут привести к устойчивости к антибиотикам.
Вот что вам нужно знать о том, когда применение антибиотиков оправдано, а когда их лучше избегать.
Могут ли младенцы и дети ясельного возраста принимать антибиотики?
Да, младенцы и дети ясельного возраста могут и должны принимать антибиотики для лечения бактериальной инфекции, такой как инфекция мочевыводящих путей или бактериальный синусит.
Если ваш врач диагностирует одно из этих состояний, важно, чтобы ваш ребенок прошел полный курс антибиотиков в соответствии с предписаниями, чтобы гарантировать, что вы избавитесь от всех бактерий, вызывающих его заболевание.
Почему чрезмерное употребление антибиотиков у младенцев и детей может быть опасным
Антибиотики необходимы не для всех болезней. Давать их своему ребенку, когда они не требуются, может быть потенциально вредным, а некоторые исследования показывают, что это может быть особенно проблематичным в течение первого или двух лет жизни.
Считается, что многие потенциальные риски антибиотиков связаны с нарушением баланса бактерий в микробиоме (т.е. здоровых бактерий, грибков и вирусов в нашем организме, большинство из которых живут в нашем кишечнике). Микробиом выполняет ряд важных функций, включая защиту от вредных насекомых и поддержку функции иммунной системы. Изменения микробиома кишечника связаны с повышенным риском инфекций, аутоиммунных заболеваний и хронических воспалений.
Чрезмерное употребление ненужных антибиотиков:
- подвергает вашего ребенка потенциальным побочным эффектам препарата (например, диарее и молочнице), а также потенциально серьезной аллергической реакции.
- Связан с повышенным риском состояний, связанных с функционированием иммунной системы, включая воспалительные заболевания кишечника, целиакию, диабет и детскую астму. Чтобы понять потенциальную связь, необходимо провести дополнительные исследования.
- Со временем чрезмерное употребление антибиотиков увеличивает устойчивость бактерий к антибиотикам, так что один и тот же антибиотик может в конечном итоге не воздействовать на ту же инфекцию.
- Способствует чрезмерному использованию антибиотиков в обществе, что может привести к росту новых штаммов бактерий (иногда называемых супербактериями), которые в целом устойчивы к антибиотикам.По мере того, как все больше бактерий становилось сильнее и становилось невосприимчивым к лечению в общинах по всей стране, это стало серьезной проблемой общественного здравоохранения.

Когда младенцам и детям ясельного возраста нужны антибиотики?
Ваш врач пропишет антибиотики, если он или она подозревают, что бактериальная инфекция является причиной симптомов у вашего ребенка или малыша. Следующие заболевания могут служить основанием для курса антибиотиков для детей:
Некоторые симптомы вашего ребенка могут потребовать или не потребовать антибиотиков в зависимости от болезни, их вызвавшей (еще одна причина обратиться к педиатру вашего ребенка, чтобы установить правильный диагноз).Вот несколько из этих симптомов, которые потенциально могут быть неактивными:
Лихорадка
Подавляющее большинство всех лихорадок у маленьких детей вызвано вирусными инфекциями, такими как грипп или простуда, которые не требуют применения антибиотиков. Лихорадка является частью естественной защиты организма от инфекции, и ваш врач может помочь определить, нуждается ли вызывающая лихорадка инфекция в дальнейшем лечении, или ее состояние улучшится после вашего отдыха и большой любви.
Лихорадка, вызванная бактериями (например, бактериальный синусит или ангина), обычно, хотя и не всегда, требует антибиотиков.Поскольку единственным симптомом ИМП у младенцев может быть лихорадка, если у вашего ребенка необъяснимая лихорадка, и ваш врач может попросить образец мочи вашего ребенка.
Поскольку некоторые лихорадки могут быть серьезными, важно:
- Немедленно обратиться за медицинской помощью, если вашему ребенку меньше 3 месяцев и у него температура 100,4 ° F или выше, измеренная с помощью ректального термометра, или если у ребенка есть у него проблемы с дыханием, он не пьет и не мочится, вялый, выглядит очень больным и / или не получил все рекомендованные вакцины.
- Позвоните своему педиатру, если у вашего ребенка старше 3 месяцев температура поднимается выше 104 ° F, или если у вашего малыша или старшего ребенка температура не улучшается через два-три дня.
Если у вас есть вопросы или вам нужно подтверждение, позвоните своему педиатру.
Острый средний отит — распространенная инфекция уха у детей, которая возникает, когда среднее ухо болезненно забивается жидкостью, обычно из-за простуды или другой вирусной инфекции верхних дыхательных путей.Эта жидкость становится питательной средой для бактерий, вирусов или грибков. При любой ушной инфекции ребенок может:
- Потянуть за инфицированное ухо
- Испытывать трудности со сном (боль часто усиливается ночью)
- Повышенная температура
- Усталость или капризность
Если вы считаете, что у вашего ребенка инфекция уха (особенно, если у нее жар), обратитесь к педиатру. Ваш врач может назначить антибиотики, если:
- Вашему ребенку меньше 6 месяцев
- Вашему ребенку больше 6 месяцев и у температура выше 102.2º F, или если инфекция очень болезненна и длится более пары дней
Многие врачи выжидают, прежде чем прописать антибиотики детям старше 2 лет. Это потому, что большинство вирусных инфекций уха и даже многие бактериальные инфекции уха проходят сами по себе в течение двух-трех дней, а антибиотики не уменьшают боль или улучшают выздоровление. А пока посоветуйтесь со своим педиатром, давайте ребенку ацетаминофен или ибупрофен, чтобы облегчить боль.
Это потому, что большинство вирусных инфекций уха и даже многие бактериальные инфекции уха проходят сами по себе в течение двух-трех дней, а антибиотики не уменьшают боль или улучшают выздоровление. А пока посоветуйтесь со своим педиатром, давайте ребенку ацетаминофен или ибупрофен, чтобы облегчить боль.
Боль в горле часто является первым признаком простудной вирусной инфекции, которая не требует применения антибиотиков. Боль в горле, вызванная вирусной инфекцией, обычно сопровождается одним или несколькими из следующих симптомов:
- Насморк
- Кашель
- Охриплость
- Розовый глаз
Стрептококковая инфекция в горле — это бактериальная инфекция, при которой могут потребоваться антибиотики. Однако очень редко младенцы и дети младше 3 лет получают лечение от ангины.Инфекция чаще всего встречается у детей в возрасте от 5 до 15 лет.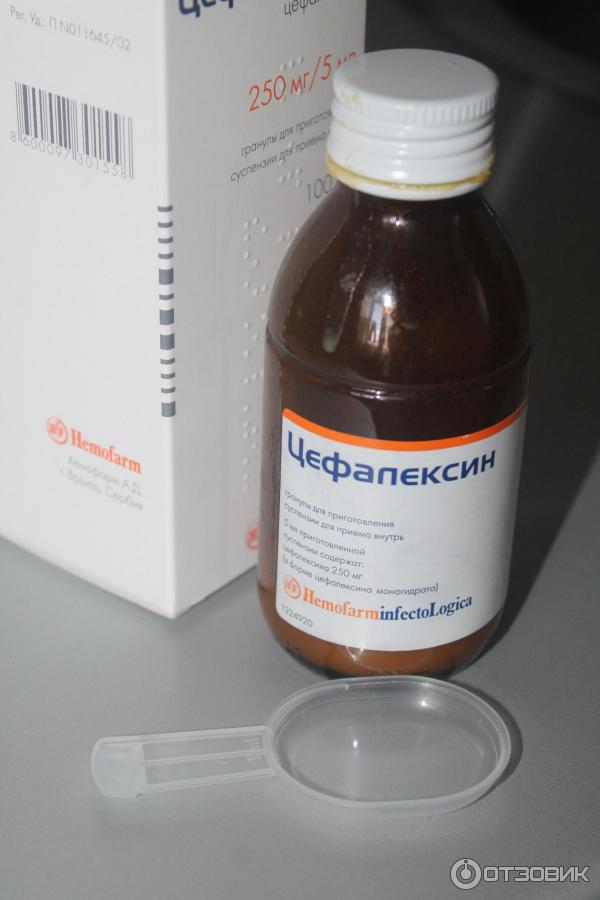 Врач может проверить вашего ребенка или малыша на стрептококк, если в ее детском саду была вспышка или если у его близкого родственника был стрептококк.
Врач может проверить вашего ребенка или малыша на стрептококк, если в ее детском саду была вспышка или если у его близкого родственника был стрептококк.
Если у вашего ребенка ангина, боль в горле обычно сопровождается:
- Лихорадкой
- Опуханием миндалин
- Крошечные красные пятна на небе
- Увеличение лимфатических узлов
Розовый глаз (также известный как конъюнктивит) — это воспаление мембраны, выстилающей глаза или веки, в результате чего один или оба глаза выглядят розовыми или красными.Это может быть вызвано бактериями, вирусами, аллергенами (например, пыльцой) или другими раздражителями (например, хлором в бассейне). Бактериальная инфекция может сопровождаться:
- Желтыми или зелеными выделениями из глаза
- Боль
- Инфекцией уха, которая часто возникает при розовом глазу
Точная причина розового глаза может быть трудной. Если белок глаза вашего ребенка покраснел и выглядит опухшим, обратитесь за помощью к врачу.
Если белок глаза вашего ребенка покраснел и выглядит опухшим, обратитесь за помощью к врачу.
Зеленая слизистая
Когда слизистая становится желтой или зеленой, это называется синуситом или воспалением носовой полости.Через несколько дней после начала простуды выделения из носа становятся желтыми или зелеными — это нормально.
Бактериальная инфекция носовых пазух обычно возникает после вирусной инфекции, такой как простуда, вызывая лихорадку и ухудшение других симптомов. Это относительно редко и встречается всего в 5 процентах случаев простуды.
Врачи часто выжидательно подходят к зеленой слизистой в течение 10 дней, прежде чем прописать антибиотики. Ваш врач может также заподозрить бактериальный синусит, если симптомы улучшатся и снова ухудшатся, или если у вашего ребенка температура не ниже 102 градусов.2º F в течение трех дней подряд, сопровождающиеся желтыми или зелеными выделениями из носа.
Кашель
Большинство случаев кашля вызвано вирусной инфекцией, такой как простуда или грипп. Но ваш врач может порекомендовать антибиотики при кашле вашего ребенка, если он не улучшится в течение 14 дней или если тесты покажут, что у вашего ребенка коклюш или бактериальная пневмония.
Но ваш врач может порекомендовать антибиотики при кашле вашего ребенка, если он не улучшится в течение 14 дней или если тесты покажут, что у вашего ребенка коклюш или бактериальная пневмония.
Диарея
Хотя диарея имеет множество различных причин, большая часть диареи вызвана вирусной инфекцией, такой как ротавирус. Реже это может быть вызвано бактериальной инфекцией.Ваш врач может назначить антибиотики, если у вашего ребенка кровавый понос.
Когда антибиотики не нужны младенцам и детям ясельного возраста?
Антибиотики не нужны при вирусных инфекциях, они убивают только здоровые бактерии в организме вашего ребенка. Вирусы являются причиной многих распространенных детских заболеваний, в том числе:
- Простуда
- Грипп
- Болезнь рук, ящура (вирус Коксаки)
- Пятая болезнь (вирус парвовируса B19)
- Круп
Как избежать чрезмерного употребления антибиотиков
Контроль за использованием антибиотиков — это не только компетенция врача; это тоже ваше дело.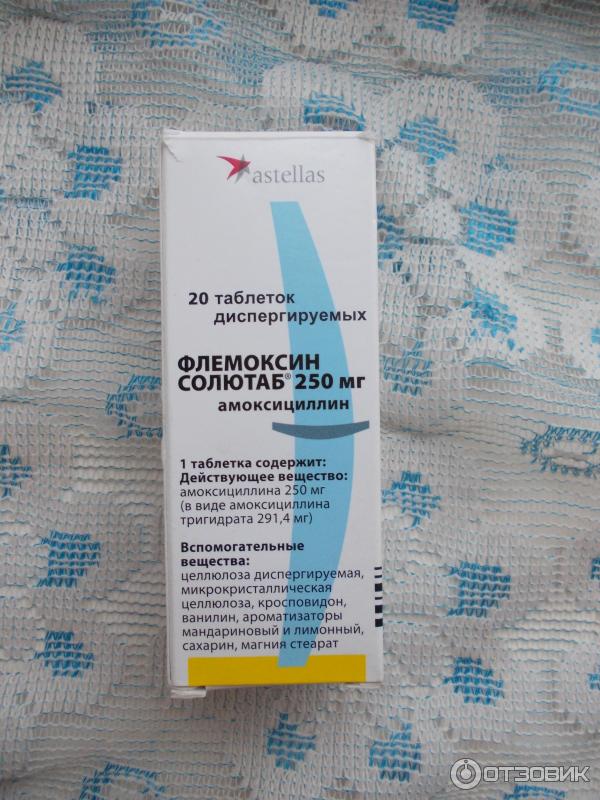 Вот как вы можете избежать чрезмерного использования антибиотиков у своего ребенка и малыша:
Вот как вы можете избежать чрезмерного использования антибиотиков у своего ребенка и малыша:
- Признайте, что антибиотики — не всегда выход. Имейте в виду, что маленькие дети часто простужаются — от шести до восьми в год, особенно если они находятся в детском саду. Большинство симптомов, таких как насморк, кашель и заложенность носа, связаны с вирусной простудой и проходят сами по себе.
- Подожди. Если у вашего ребенка вирус, часто лучшее лекарство — время. Спросите своего врача, могут ли обезболивающие облегчить симптомы.
- Говорите. Если ваш педиатр порекомендует вам антибиотик, не бойтесь спросить, зачем он нужен.
- Следуйте инструкциям. Если вашему малышу нужен антибиотик, внимательно следуйте инструкциям, чтобы как можно быстрее убить инфекцию. И всегда давайте своему ребенку полный курс антибиотиков, даже если ему кажется, что в середине курса ему лучше: когда вы прекратите рано, вредные бактерии все еще могут задерживаться и вызывать у вашего ребенка заболевание снова, требуя еще одного курса антибиотиков.

- Каждый раз получайте новый рецепт. Если у вас есть старые антибиотики от перенесенной ранее болезни, никогда не давайте их своему ребенку. Каждая инфекция требует определенного лекарства и дозы. Кроме того, вполне вероятно, что срок их действия истек.
- Регулярно мойте руки. Мытье после посещения туалета и перед приготовлением пищи снижает риск заражения бактериальной или вирусной инфекцией.
- Избегайте сырого мяса и молочных продуктов. Защитите свою семью от бактериальной инфекции пищевого происхождения, избегая непастеризованного молока и сырого мяса и рыбы.
- Сделайте прививки вашему ребенку. Некоторые из самых заразных и опасных бактериальных инфекций можно избежать с помощью вакцин, включая дифтерию, столбняк и коклюш (вакцина DTaP) и пневмококковая инфекция (пневмококковая конъюгированная (PCV) вакцина). Действительно, исследования показали, что вакцинация против ЦВС помогает предотвратить развитие устойчивых к антибиотикам инфекций у детей.

- Сделайте и себе прививку. Если вы ждете ребенка, обязательно сделайте вакцину Tdap, чтобы защитить своего ребенка с рождения, и попросите других лиц, осуществляющих уход, убедиться, что их вакцины актуальны, чтобы защитить ребенка от коклюша.
На какие побочные эффекты антибиотиков следует обращать внимание родителям?
У каждого десятого ребенка есть побочные эффекты от приема антибиотиков. Сообщите своему врачу, если у вашего ребенка появятся какие-либо из следующих симптомов после приема антибиотиков:
- Водянистая диарея
- Диарея с кровью
- Тошнота
- Боль в животе
- Молочница
- Зудящая сыпь или крапивница (красные рубцы)
Немедленно обратитесь за медицинской помощью, если у вашего ребенка более серьезная реакция на антибиотики, в том числе:
- Волдыри на коже
- Отек лица и горла
- Проблемы с дыханием
- Тяжелая и стойкая диарея (которая может быть C.
 difficile)
difficile)
Сезон простуды и гриппа — нужны ли вашему ребенку антибиотики?
Это то время года — ваши дети приходят домой из школы или из внеклассных занятий и проявляют признаки или жалуются на боль в горле, кашель и / или насморк. Нужны ли антибиотики? Ответ может вас удивить!
Вирусы против бактериальных инфекцийЧтобы лучше понять, нужны ли вашему ребенку антибиотики, полезно знать разницу между вирусами и бактериями, которые являются двумя основными типами микробов, вызывающих болезни.Хотя определенные бактерии и вирусы вызывают заболевания с похожими симптомами, способы размножения этих двух организмов и распространения болезней различны.
Антибиотики борются с бактериями, а не с вирусами.
- Бактерии — это живые организмы, которые существуют в виде отдельных клеток. Они могут жить во всех типах окружающей среды, от сильного холода до сильной жары.
 Они повсюду и не причиняют никакого вреда. В некоторых случаях они действительно могут быть полезны, например, когда они живут в вашем кишечнике и помогают переваривать пищу.Бактерии, которые являются вредными, вызывают болезни, вторгаясь в части тела, размножаясь и нарушая нормальную работу вашего тела.
Они повсюду и не причиняют никакого вреда. В некоторых случаях они действительно могут быть полезны, например, когда они живут в вашем кишечнике и помогают переваривать пищу.Бактерии, которые являются вредными, вызывают болезни, вторгаясь в части тела, размножаясь и нарушая нормальную работу вашего тела.
При бактериальной инфекции необходимы антибиотики. Они работают, чтобы убить живые бактерии, останавливая их рост и размножение.
Примеры бактериальных инфекций:
- Стрептококковая ангина
- Инфекция мочевыводящих путей
- Ухо пловца
- MRSA
- Вирусы даже меньше бактерий и не могут существовать сами по себе.Поскольку для воспроизводства им нужны живые хозяева, такие как вы или ваши дети, они не считаются живыми. Если нет ничего живого, к чему можно было бы прикрепиться, вирус не выжил бы. Иммунная система вашего организма может бороться с некоторыми вирусами до того, как они вызовут болезнь, но другие (например, эти неприятные зимние простуды) просто должны идти своим чередом.

Примеры вирусных инфекций:
- Грипп
- Простуда
- Бронхит
- Мононуклеоз
- Болезни рук, ног и рта
В некоторых случаях бывает сложно определить, какие симптомы у ребенка вызывают бактерии или вирус.Многие заболевания, такие как пневмония, ушная инфекция, розовый глаз и диарея, могут быть вызваны бактериями или вирусами. Ваш лечащий врач обсудит с вами лечение, если у вашего ребенка одно из этих заболеваний.
Все аспекты антибиотиковАнтибиотики — одно из величайших достижений медицины. Но по данным Центров по контролю и профилактике заболеваний (CDC), каждый год в США в кабинетах врачей, отделениях неотложной помощи и больничных клиниках выписывается 47 миллионов ненужных рецептов на антибиотики.
Когда вы или ваши дети часто или ненадлежащим образом применяете антибиотики, это может привести к изменению бактерий или других микробов, поэтому антибиотики не будут бороться с ними. Это называется бактериальной устойчивостью или устойчивостью к антибиотикам. Когда у вас разовьется эта устойчивость, этим бактериям потребуются более высокие дозы лекарств или более сильные антибиотики. Из-за чрезмерного использования некоторые бактерии стали устойчивыми даже к самым мощным антибиотикам, доступным сегодня.
Это называется бактериальной устойчивостью или устойчивостью к антибиотикам. Когда у вас разовьется эта устойчивость, этим бактериям потребуются более высокие дозы лекарств или более сильные антибиотики. Из-за чрезмерного использования некоторые бактерии стали устойчивыми даже к самым мощным антибиотикам, доступным сегодня.
Помимо устойчивости к антибиотикам, чрезмерное употребление антибиотиков может привести к другим проблемам.Антибиотики могут убить полезные бактерии, которые помогают поддерживать здоровье вашего тела. У вашего ребенка может развиться диарея из-за недостатка полезных бактерий, которые помогают правильно переваривать пищу. В некоторых случаях вредные бактерии, такие как Clostridium difficile (или C diff), могут разрастаться и вызывать инфекции.
Родители должны помнить, что принимают антибиотики от вирусных инфекций, таких как простуда, грипп, боль в горле и бронхит:
- Не вылечит инфекцию
- Не помешает другим людям заболеть
- Не поможет вам или вашему ребенку почувствовать себя лучше
- Может вызывать ненужные побочные эффекты
- Может способствовать развитию устойчивости к антибиотикам
Кроме того, когда дети принимают антибиотики, у них возникает риск побочных эффектов, таких как расстройство желудка, диарея или даже аллергическая реакция. Чтобы бороться с устойчивостью к антибиотикам и избежать негативных реакций, мы должны использовать их только при необходимости, а при необходимости — правильно.
Чтобы бороться с устойчивостью к антибиотикам и избежать негативных реакций, мы должны использовать их только при необходимости, а при необходимости — правильно.
Если ваш врач определит, что у вашего ребенка бактериальная инфекция, и пропишет антибиотики, вот несколько полезных советов:
- Убедитесь, что ваш ребенок не пропускает и не пропускает дозы.
- Вашему ребенку не следует прекращать прием антибиотиков раньше, чем по указанию врача.
- Не оставляйте антибиотики на случай, если вы или ваш ребенок в следующий раз заболеете.
- Никогда не давайте ребенку антибиотики, прописанные вам или кому-либо еще. Возможно, антибиотик не подходит для их болезни или может быть неправильной дозой. Если они примут неправильное лекарство, это может отсрочить лечение и позволить бактериям расти.
Облегчение симптомов — вероятно, лучшее лечение, если у вашего ребенка вирус. Ваши дети почувствуют облегчение, если сделают следующее:
- Отдыхайте дополнительно
- Пейте много жидкости
- Используйте вапорайзер с охлаждающим туманом или солевой назальный спрей для облегчения заложенности.

- Успокойте горло колотым льдом, фруктовым мороженым или леденцами.(Помните — детям младше 5 лет нельзя использовать леденцы для горла.)
- Используйте мед для облегчения кашля. Спросите своего врача, сколько давать. (Не давайте мед младенцам младше одного года.)
Если у вашего ребенка диагностирован грипп, ему могут назначить рецептурные противовирусные препараты.
Профилактика бактерий и вирусовРасскажите своим детям о простых шагах, которые они могут предпринять для предотвращения распространения инфекций. Поощряйте их мыть руки, убедитесь, что они прошли курс иммунизации и вакцинации, а если они заболели, не ходите в школу дома.
Эта статья изначально была опубликована в The News Journal
Узнать больше
Опасность использования антибиотиков (KidsHealth.org)
Детям назначают антибиотики | Rush System
Появление пенициллина в 1940-х годах спасло миллионы жизней.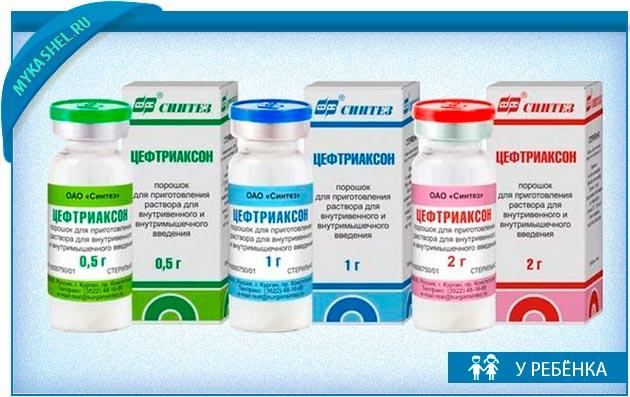 Заболевания, которые когда-то считались опасными для жизни, такие как пневмония, ангина и скарлатина, теперь полностью излечимы благодаря пенициллину и другим антибиотикам.
Заболевания, которые когда-то считались опасными для жизни, такие как пневмония, ангина и скарлатина, теперь полностью излечимы благодаря пенициллину и другим антибиотикам.
Почему же тогда, кажется, существует так много противоречивой информации об использовании того, что было названо «чудодейственным лекарством»? Для родителя с больным ребенком неоднозначные сообщения исследователей и средств массовой информации могут вызывать особенное недоумение.
Карен Луи, доктор медицины, педиатр из Медицинского центра Университета Раша, проливает свет на эту проблему.
Q: Почему кажется, что растет сомнение в отношении использования антибиотиков?
Луи: Я не думаю, что какой-либо врач любит прописывать ребенку антибиотики, если в этом нет необходимости. На то есть много причин.
Из-за чрезмерного использования антибиотиков и повышения устойчивости бактерий к ним нам пришлось использовать гораздо более высокие дозы.Это увеличивает риск побочных эффектов, таких как расстройство желудка и диарея, которые создают дополнительный дискомфорт в дополнение к болезни, через которую уже проходит ребенок.
В конце концов, пациенту может потребоваться более сильный класс антибиотиков, потому что штаммы бактерий становятся устойчивыми. Кроме того, у некоторых детей есть аллергия на антибиотики, и мы не знаем, есть ли у них аллергия, пока не попробуем и у них не появятся реакции.
Q: Существуют исследования, в том числе исследования ушных инфекций, которые показывают, когда полезно сразу лечить детей в возрасте до 2 лет антибиотиками.Почему есть разница в том, как вы можете относиться к двухлетнему ребенку по сравнению с трехлетним?
Lui: Детям до 2 лет сложнее понять, в чем может заключаться основная проблема. Они не могут сказать нам, что на самом деле вызывает у них дискомфорт.
Кроме того, детям младшего возраста иногда сложно провести тщательный осмотр уха; их слуховые проходы настолько малы, что они могут бояться и плакать на протяжении всего визита в офис, поэтому ухо уже красное от слез.Поэтому, если симптомы ушной инфекции или другой инфекции являются единственными имеющимися у нас признаками, мы будем лечить ребенка антибиотиком.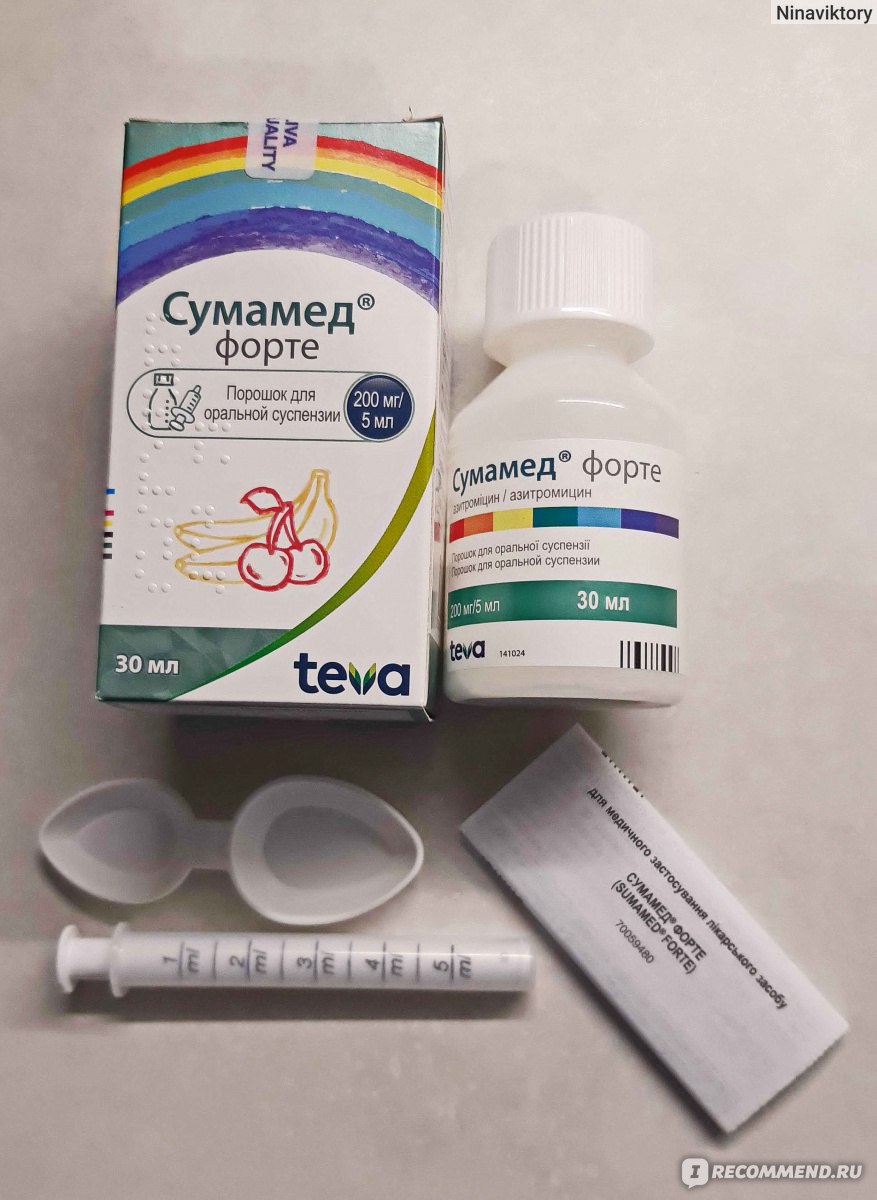
Кроме того, дети младшего возраста обычно болеют быстрее, чем дети старшего возраста; поэтому мы беспокоимся о других заболеваниях, которые могут вызвать осложнения, например о мастоидите, когда инфекция уха распространяется на череп, поэтому мы проявляем осторожность и используем антибиотики.
Однако трехлетний ребенок может сказать нам, где именно находится дискомфорт.Для детей старше 2 лет мы обычно даем родителям возможность сначала попробовать ибупрофен или ушные капли, чтобы уменьшить боль. Если примерно через 48 часов у ребенка все еще остаются симптомы, то следует более тщательно назначить антибиотики.
Это также относится к другим инфекциям, например, поражающим носовые пазухи и горло. При инфекциях носовых пазух я могу сначала порекомендовать обезболивающие, увлажнитель воздуха и полоскание носа. Увлажнитель также может уменьшить охриплость голоса, возникающую при инфекции горла; полоскание горла теплой соленой водой также может уменьшить воспаление.
Я не думаю, что какой-либо врач любит прописывать ребенку антибиотики, если в этом нет необходимости.
Q: Что могут сделать родители, чтобы подготовиться к визиту к врачу и потенциальному применению антибиотиков для своего больного ребенка?
Луи: Я бы посоветовал изо всех сил следить за течением болезни. Когда появились симптомы и насколько высока была температура? Основываясь на анамнезе, мы иногда можем определить, использовать ли антибиотики раньше, чем позже.
Если у ребенка лихорадка дольше двух или трех дней, то мы ошибаемся в пользу лечения антибиотиком, в отличие от того, если у ребенка была субфебрильная температура в течение дня. Хорошее общение между родителем и врачом помогает каждому решить, что им удобно делать дальше.
Дорогие родители, почему вы должны ПРЕКРАТИТЬ давать своим детям антибиотики и попробовать эти природные средства
Родителям трудно видеть своего ребенка в непогоду..gif) Вы пробуете все возможные способы избавить их от боли и дискомфорта. Большинство родителей сразу же направляются к врачу, где детям назначают антибиотики. Для непосвященных антибиотики от простуды и гриппа делают вашего ребенка склонным к долгосрочным проблемам и ослабляют иммунную систему. Обсудим подробнее, почему нельзя давать детям антибиотики от простуды и гриппа.
Вы пробуете все возможные способы избавить их от боли и дискомфорта. Большинство родителей сразу же направляются к врачу, где детям назначают антибиотики. Для непосвященных антибиотики от простуды и гриппа делают вашего ребенка склонным к долгосрочным проблемам и ослабляют иммунную систему. Обсудим подробнее, почему нельзя давать детям антибиотики от простуды и гриппа. Как действуют антибиотики?
Дети всех возрастов болеют простудой, ангиной и вирусами.Как родители, мы идем к врачу, наполовину ожидая, что нашему ребенку пропишут антибиотик, который многие из нас считают обязательным для борьбы с такими инфекциями. Но учти! Если вы застряли с врачом, который прописывает антибиотики при всех проблемах, связанных с простудой и гриппом, он подвергает риску здоровье вашего ребенка.
Хотя антибиотики в значительной степени помогают и также необходимы в некоторых случаях, но не в обычных случаях простуды и гриппа. Два типа микробов, которые могут вызвать заболевание, — это вирусы и бактерии. Оба они могут иметь похожие симптомы, но способы их размножения и распространения болезни различаются.
Оба они могут иметь похожие симптомы, но способы их размножения и распространения болезни различаются.
Бактерии: В нашем организме уже присутствует так много бактерий, которые помогают нам. Но некоторые бактерии проникают в наш организм и мешают нормальному функционированию организма. Антибиотики убивают эти бактерии и останавливают их размножение.
Вирус: Вирусы не живы и не могут существовать сами по себе. Они существуют в теле только тогда, когда вторгаются в другие живые клетки.Это частицы, содержащие генетический материал, обернутый белковой оболочкой.
Иммунная система организма может бороться с ними даже до того, как они вызовут какое-либо заболевание, но некоторым нужно время, как, например, вирус простуды. И антибиотики на них не действуют.
Проблемы, вызванные антибиотиками
Антибиотики могут вызывать такие проблемы, как аллергические реакции, побочные эффекты и устойчивость к антибиотикам. Расскажем подробнее о каждом из них.
Расскажем подробнее о каждом из них.
Аллергическая реакция: 5 из 100 детей имеют аллергию на антибиотики.На них могут появиться опухшие, зудящие и красные рубцы. Если в процессе приема антибиотиков у ребенка появятся высыпания, немедленно обратитесь к врачу.
Другие побочные эффекты: 1 из 10 детей может испытывать такие побочные эффекты, как тошнота, рвота, боль в животе и диарея при употреблении антибиотиков. Помимо уничтожения вредных бактерий, антибиотики также убивают полезные бактерии, которые могут привести к таким проблемам.
Устойчивость к антибиотикам: Если антибиотики используются в течение многих лет, они становятся неэффективными в уничтожении некоторых бактерий, что делает ребенка устойчивым к антибиотикам.В некоторых таких случаях для лечения проблемы назначают более сильные антибиотики. Это одна из основных причин, по которой врачи стали опасаться назначать антибиотики до тех пор, пока они действительно не потребуются.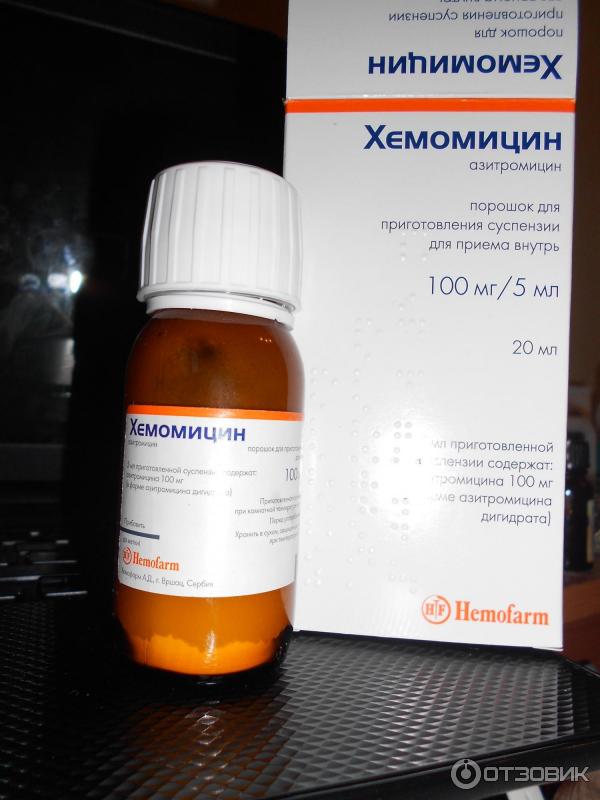
Когда вашему ребенку действительно нужен антибиотик?
Мы не пытаемся сказать, что антибиотики — это плохо, и их следует избегать любой ценой. В некоторых случаях они необходимы, а также могут спасти жизни. В некоторых случаях детям нужны антибиотики — симптомы включают кашель, который длится более 14 дней, бактериальную пневмонию или сильный кашель, высокую температуру с зеленовато-желтыми выделениями из носа, диагноз стрептококковой ангины, инфекции уха, инфекции мочевого пузыря и ИМП. .
Дети, принимающие антибиотики, должны соблюдать осторожность в своем питании
Антибиотики убивают бактерии, вызывающие инфекцию, но вместе с тем убивают и полезные микробы, необходимые организму для поглощения основных питательных веществ, включая витамин К и витамины группы В. Врачи говорят, что важно вернуть утраченные питательные вещества с помощью поливитаминов или продуктов, богатых питательными веществами.
Чтобы получить максимальную пользу, убедитесь, что ваш ребенок употребляет полную дозу предписанного антибиотика.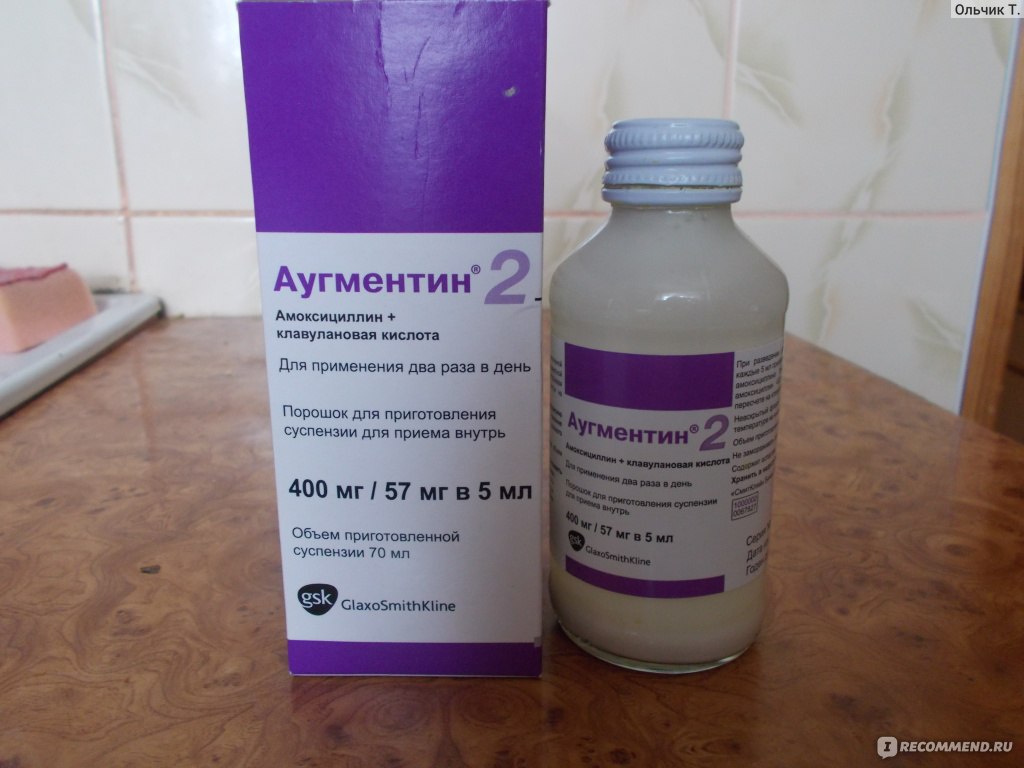
Домашние средства от простуды и гриппа
Горчичное масло с зубчиками чеснока: Нагрейте горчичное масло (не кипятите), добавьте 2-3 зубчика чеснока и аджавайн. Втирайте это в ступни, спину и грудь вашего ребенка.
Имбирно-медовый сок: Натереть имбирь и вынуть его сок. Смешайте сок с медом и дайте ребенку.
Обеспечьте уют в комнате: Используйте увлажнители, чтобы воздух в комнате оставался влажным, что устранит заложенность носа и груди.
Дайте им дополнительную жидкость: Заставьте их пить много воды, чтобы предотвратить обезвоживание. Он также разжижает выделения из носа и выводит их наружу.
Полоскание горла: Заставьте их полоскать горло солью и теплой водой.
Советы по сокращению назначения антибиотиков вашему ребенку
— Обеспечьте им полноценную, богатую питательными веществами диету.
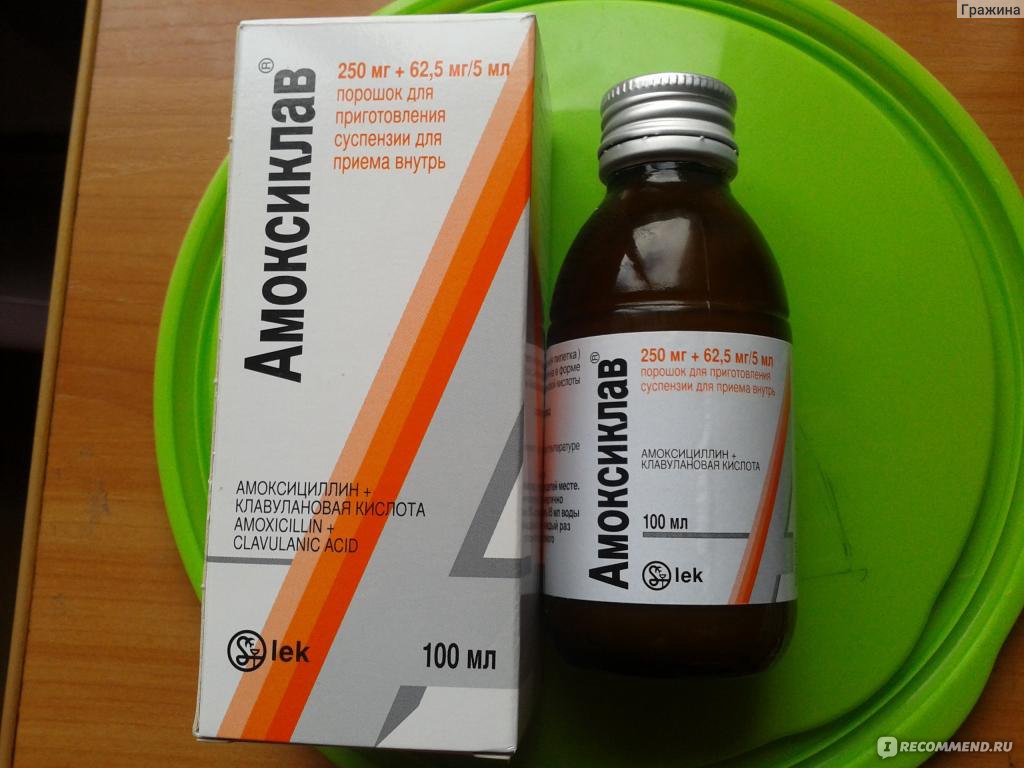
— Приучите их мыть руки после школы, игры и перед едой.
— Дайте им пищевые добавки (обратитесь к врачу)
— Поддерживайте здоровье кишечника, давая им ферментированную пищу и ферментированные волокна.
С данными диетолога Шреи
От 2 до 4 дней до появления сыпи до 2-5 дней после | Начинается вокруг ушей, на лице и шее Распространяется на туловище, руки и ноги | Начинается через 3-5 дней после начала лихорадки, насморка, кашля, покраснения глаз и боли в горле и длится 3-5 дней Неровные плоские красные участки, которые вскоре становятся приподнятыми | ||
За неделю до появления сыпи до недели после ее появления Инфицированные новорожденные обычно заразны в течение многих месяцев | Начинается на лице и шее Распространяется на туловище, руки и ноги | Начинается через 1-2 дня после начала легкой лихорадки, опухших и болезненных лимфатических узлов, красных глаз и головной боли и длится 3-5 дней | ||
Начинается на туловище и обычно распространяется на шею, лицо, руки и ноги | Начинается примерно на 4-й день после начала высокой температуры и обычно сразу после окончания лихорадки и длится от часов до нескольких дней Розовато-красная, плоская или выпуклая сыпь | |||
От до появления сыпи до 1-2 дней после | Распространяется на руки, ноги и туловище | Начинается через несколько дней после начала слабой температуры, головной боли и насморка и длится от 5 до 10 дней Может повторяться в течение нескольких недель Красная сыпь на щеках (сыпь пощечины) распространяется на руки, ноги и туловище, становится более светлой и пятнистой с кружевными узорами | ||
За несколько дней до появления симптомов до появления корки на всех пятнах | Начинается на лице, шее и туловище Распространяется на руки, ноги и кожу головы | Появляется в посевах, поэтому одновременно присутствуют разные стадии Начинается вскоре после начала лихорадки и недомогания и длится от нескольких дней до 2 недель Маленькие плоские красные пятна, которые становятся приподнятыми и образуют круглые пузыри, наполненные жидкостью на красном фоне, прежде чем окончательно покрыться коркой |
Вакцина, симптомы, лечение, диагностика, причины и побочные эффекты
The Sanford Guide to Antimicrobial Therapy 2005 Switzerland.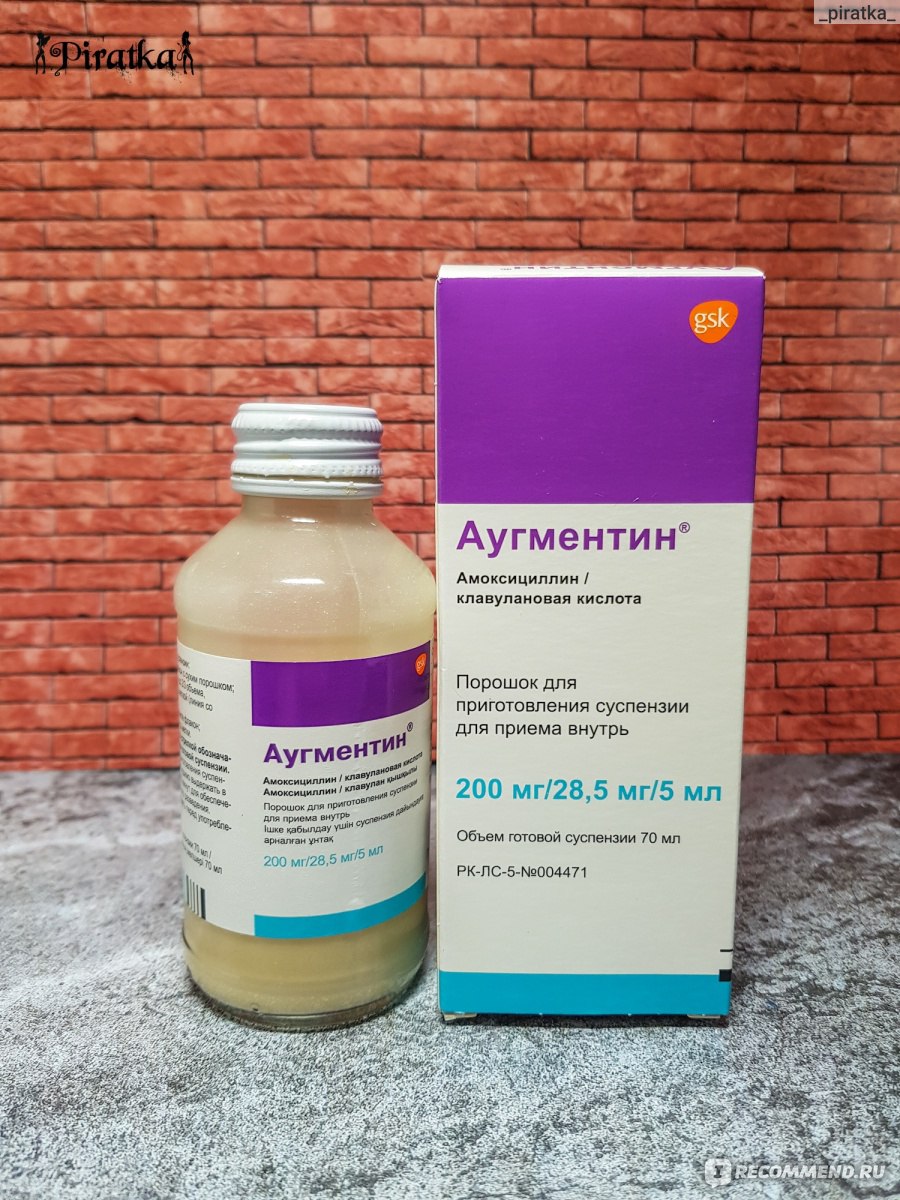 Всемирная организация здоровья. «Коклюш». 26 марта 2010 г.
Всемирная организация здоровья. «Коклюш». 26 марта 2010 г.
Швейцария. Всемирная организация здоровья. «Еженедельная эпидемиологическая сводка». 4 ноября 2005 г.
США. Департамент общественного здравоохранения Калифорнии. «Отчет о коклюше». 10 июня 2014 г.
США.Департамент общественного здравоохранения Калифорнии. «Эпидемия коклюша может быть наихудшей за 50 лет». 23 июня 2010 г.
США. Центры по контролю и профилактике заболеваний. «О вспышках коклюша». 28 августа 2013 г.
США. Центры по контролю и профилактике заболеваний. «Вакцинация от дифтерии, столбняка и коклюша: что должен знать каждый». 22 ноября 2016 г.
США. Центры по контролю и профилактике заболеваний. «Данные NCHS о госпитализации детей раннего возраста по поводу коклюша». 7 января 2010 г.
США. Центры по контролю и профилактике заболеваний. «Коклюш».
США. Центры по контролю и профилактике заболеваний.«Тенденции вспышек коклюша». 2 августа 2013 г.
США. Центры по контролю и профилактике заболеваний. «Коклюш (коклюш)». 26 августа 2010 г.
США. Центры по контролю и профилактике заболеваний. «Вспышка коклюша (коклюша) — вопросы и ответы». 26 августа 2010 г.
США.Центры по контролю и профилактике заболеваний. «Вакцинация от коклюша». 26 августа 2010 г.
США. Центры по контролю и профилактике заболеваний. «Коклюш (коклюш) — что вам нужно знать».
12 мая 2012 г.
США. Центры по контролю и профилактике заболеваний. «Предварительный отчет по эпиднадзору за коклюшем за 2013 год. Янв.3, 2014.
США. Департамент здравоохранения штата Вашингтон. «Число случаев коклюша превысило 1000 случаев в штате Вашингтон — эпидемия продолжается». 24 апреля 2012 г.
Дети и антибиотики — почему вы должны быть осторожными
Антибиотики являются одними из наиболее часто назначаемых лекарств для детей.Одно из пяти посещений педиатрической неотложной помощи привело к назначению антибиотика (1). К 20 годам средний американский ребенок прошел курсов 17 антибиотиков, (2).
К сожалению, злоупотребление антибиотиками начинается еще раньше. В США около 40 процентов женщин получают антибиотики во время родов, так же как их дети приобретают жизненно важные микробы. Вдобавок ко всему, большинству детей, рожденных в Америке, сразу после рождения назначают антибиотики. Это была историческая практика, разработанная для защиты новорожденного от глазных инфекций, если у матери была гонорея, но теперь это обычная практика, независимо от статуса матери, передающейся половым путем (3).
В США около 40 процентов женщин получают антибиотики во время родов, так же как их дети приобретают жизненно важные микробы. Вдобавок ко всему, большинству детей, рожденных в Америке, сразу после рождения назначают антибиотики. Это была историческая практика, разработанная для защиты новорожденного от глазных инфекций, если у матери была гонорея, но теперь это обычная практика, независимо от статуса матери, передающейся половым путем (3).
Рост устойчивости к антибиотикам во всем мире встревожил медицинское сообщество. Патогенные бактерии становятся устойчивыми к антибиотикам. (4) Потенциально опасные бактерии, невосприимчивые к антибиотикам, могут стать «супербактериями», от которых нет лечения.
К счастью, некоторые врачи сократили использование антибиотиков и теперь назначают их только в случае крайней необходимости. Однако вам, как родителю, все же нужно быть осторожным, когда вашим детям прописывают антибиотики.
Многие детские болезни не помогают при лечении антибиотиками: простуда, ушные инфекции и ангина
Антибиотики убивают бактерии, а не вирусы.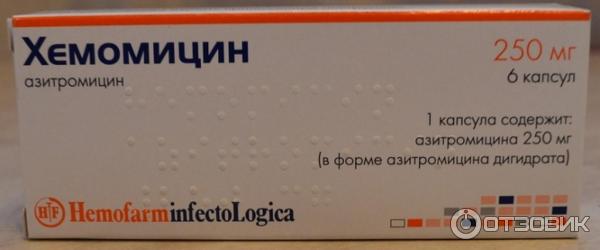 Тем не менее, многие врачи назначают антибиотики при детских вирусных заболеваниях, а это означает, что антибиотики вряд ли окажут какое-либо действие.
Тем не менее, многие врачи назначают антибиотики при детских вирусных заболеваниях, а это означает, что антибиотики вряд ли окажут какое-либо действие.
Двумя наиболее частыми причинами назначения педиатрических антибиотиков являются инфекции верхних дыхательных путей и инфекции уха, из которых 60–73 процентов, по оценкам, являются вирусными (5). Большинство детских болей в горле тоже вызываются вирусами. Давайте рассмотрим каждый из них по отдельности.
Инфекции верхних дыхательных путей (URI), такие как простуда или грипп, в основном вызываются вирусами.До 80 процентов URI имеют вирусную природу и могут быть связаны с микробами, такими как риновирус, парагрипп и метафенумовирус (6). Антибиотики нацелены только на бактерии и не влияют на исход вирусных инфекций. Одно исследование показало, что антибиотики назначались примерно в 57% случаев при острых респираторных инфекциях, несмотря на то, что только 27% были бактериальными. Экстраполяция этих данных приводит к оценке, что ежегодно выписывается до 11,4 миллионов ненужных рецептов на антибиотики! (5)
Ушные «инфекции» также не обязательно проходят при лечении антибиотиками. Недавний систематический обзор показал, что через 24 часа после начала лечения 60 процентов детей вылечились от ушных инфекций, независимо от того, получали они антибиотики или нет. Дети в группе антибиотиков также чаще испытывали побочные эффекты, такие как сыпь, рвота или диарея (7).
Недавний систематический обзор показал, что через 24 часа после начала лечения 60 процентов детей вылечились от ушных инфекций, независимо от того, получали они антибиотики или нет. Дети в группе антибиотиков также чаще испытывали побочные эффекты, такие как сыпь, рвота или диарея (7).
Когда антибиотики подходят для детей?
Когда исследователи сравнили немедленное лечение антибиотиками с подходом «подождать и посмотреть», не было отмечено уменьшения боли, связанной с ушной инфекцией, при последующих посещениях, а также различий в аномалиях уха или повторении симптомов.Это заставляет задуматься, помогают ли вообще антибиотики в этих случаях. Антибиотики были наиболее эффективны у детей младше 2 лет с двусторонними ушными инфекциями и выделениями. В большинстве других случаев лучше всего был выжидательный подход (7).
На самом деле, медицинский термин «инфекция уха» — это средний отит , что буквально означает «воспаление среднего уха».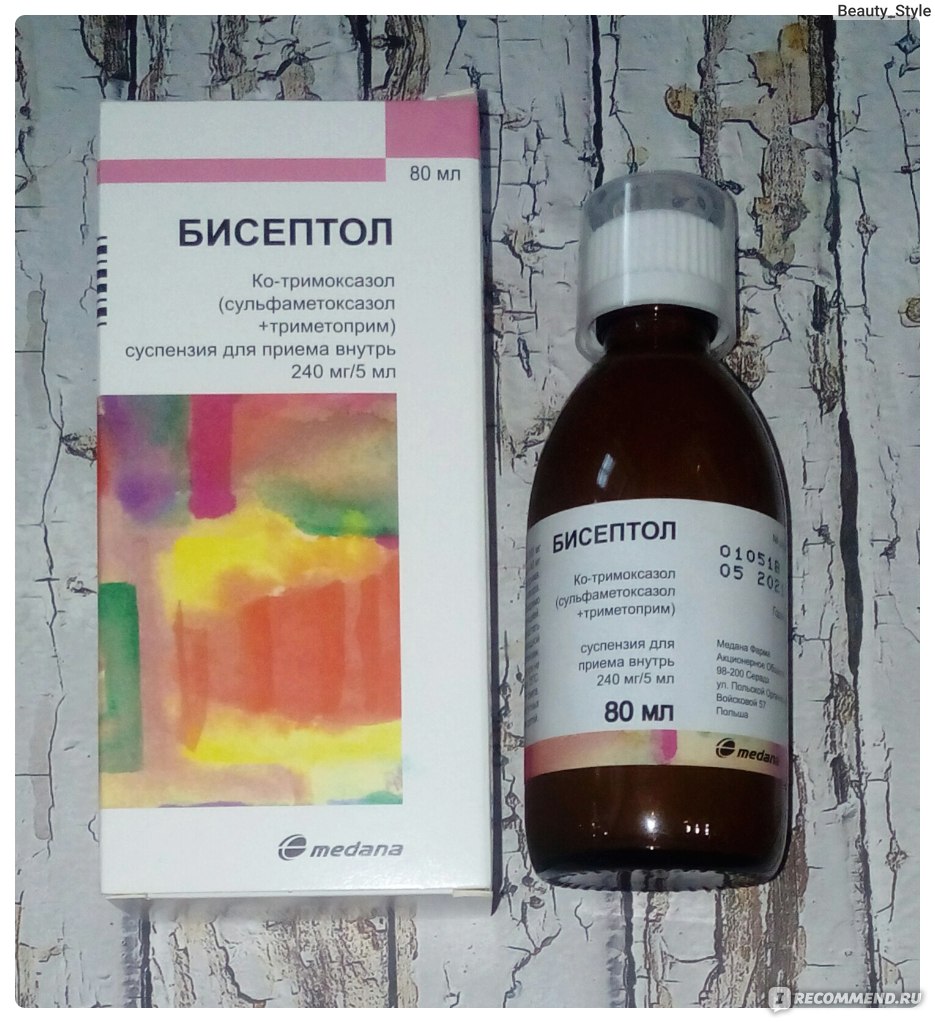 Это не обязательно указывает на инфекцию. Некоторые случаи на самом деле могут быть вызваны пищевой аллергией или пищевой чувствительностью, чаще всего к молочным продуктам (8).Как ни странно, лечение этих случаев антибиотиками может изменить кишечные бактерии и еще больше повысить чувствительность к пище.
Это не обязательно указывает на инфекцию. Некоторые случаи на самом деле могут быть вызваны пищевой аллергией или пищевой чувствительностью, чаще всего к молочным продуктам (8).Как ни странно, лечение этих случаев антибиотиками может изменить кишечные бактерии и еще больше повысить чувствительность к пище.
Ангина также не следует лечить антибиотиками. У детей до 5 лет 95% ангины являются вирусными. У детей старшего возраста (от 5 до 16 лет) 70 процентов ангины являются вирусными. (9) Фактически, только 20 процентов ангины вызваны бактериальной инфекцией. (10) Бактерии, которые чаще всего вызывают боль в горле, — это гемолитический стрептококк группы A B, но до 30 процентов здоровых людей переносят эти бактерии без каких-либо проблем.Большинство болей в горле проходят сами по себе и не вызывают серьезных последствий. (9) В книге Мартина Блазера « пропавшие микробы » обобщается больше результатов этого исследования. (2)
Почему не следует принимать антибиотики так легко
Чрезмерное и неправильное употребление антибиотиков имеет долгосрочные последствия для здоровья детей.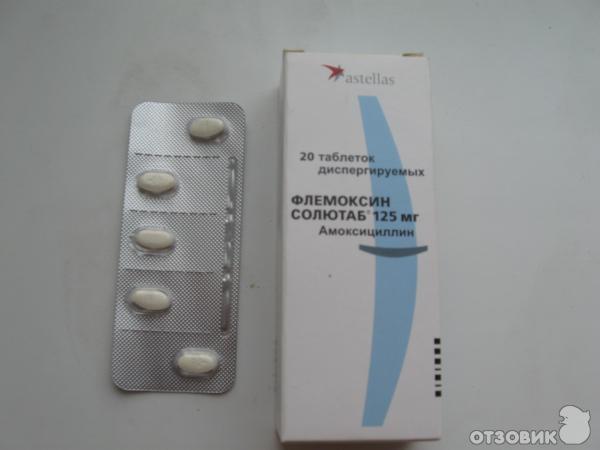 Когда вы принимаете антибиотик внутрь, он всасывается в кишечнике и попадает в кровоток.
Когда вы принимаете антибиотик внутрь, он всасывается в кишечнике и попадает в кровоток.
Попав в кровоток, он попадает во все ваши органы и ткани, уничтожая бактерии везде, где их находит.Антибиотики широкого спектра действия являются особенно искусными убийцами, нацеленными на широкий спектр бактерий, включая многие полезные микробы. Как видите, пероральных антибиотиков — не очень точное лечение. Независимо от того, где может быть инфекция, они поражают все тело и уничтожают множество невинных прохожих.
Четыре долгосрочных риска детских антибиотиков №1. Изменения микробиоты кишечника
Каждый день мы узнаем что-то новое о микробиоме человека, который в десять раз превышает количество клеток в нашем организме.Семьдесят процентов иммунной системы находится в кишечнике (11), а микробиота взаимодействует с иммунной системой, защищая и защищая нас.
Влияние кишечных бактерий:
- Иммунная функция
- Метаболизм
- Питание
- Детоксикация
- Воспаление
- Увеличение веса
Недавнее исследование (2016 г. ) показало, что однократное лечение антибиотиками приводит к серьезным и долгосрочным изменениям микробиоты кишечника.У финских детей однократный курс макролидных антибиотиков вызвал серьезные изменения в микробиоте кишечника, и эти изменения не были обращены вспять почти через два года после завершения курса антибиотиков. (12) Макролидные антибиотики включают эритромицин, азитромицин и кларитромицин.
) показало, что однократное лечение антибиотиками приводит к серьезным и долгосрочным изменениям микробиоты кишечника.У финских детей однократный курс макролидных антибиотиков вызвал серьезные изменения в микробиоте кишечника, и эти изменения не были обращены вспять почти через два года после завершения курса антибиотиков. (12) Макролидные антибиотики включают эритромицин, азитромицин и кларитромицин.
Исследование показало, что у детей, принимавших антибиотики, было:
- Низшие актинобактерии, в том числе Bifidobacterium , полезные кишечные бактерии, обычно используемые в пробиотиках.(13)
- Высшие грамотрицательные филы Bacteroidetes и Proteobacteria, которые считаются условно-патогенными микроорганизмами.
- Низшая гидролаза желчных солей (BSH), фермент, который обеспечивает коммуникацию между хозяином и микробом и, как было показано, играет роль в метаболизме холестерина и увеличении веса у мышей. (14)
Более высокая устойчивость к макролидным антибиотикам, что означает, что эти антибиотики могут не работать в более позднем возрасте.
Не только это, но и разнообразие микробных сообществ не вернулось к норме примерно через два года после курса антибиотиков.Это означает, что кишечная флора большинства детей не успевает восстановиться, потому что два года больше, чем среднее время между курсами антибиотиков (от 1,5 до 1,8 дозы в год). (12)
Подробнее об этом читайте в моей статье о том, как антибиотики влияют на микрофлору кишечника.
Воздействие антибиотиков на кишечные бактерии может быть прямо или косвенно связано с более высокими показателями воспалительных заболеваний кишечника, астмы, аллергии и нарушения метаболизма, которые мы наблюдаем у детей, которым вводят более высокие уровни антибиотиков.
№2. Воспаление кишечника
Исследование, проведенное в Дании, показало, что дети с воспалительным заболеванием кишечника (ВЗК) на 84% чаще получали антибиотики в течение своей жизни. У детей, принимавших антибиотики, вероятность развития болезни Крона (БК) была более чем в три раза выше, чем у тех, кто никогда не принимал антибиотики, и каждый индивидуальный курс антибиотиков был связан с 18-процентным повышением риска БК. (15)
(15)
№ 3. Астма, экзема и аллергия
Вероятность развития астмы у детей, получавших антибиотики в первый год жизни, была почти в два раза выше, чем у тех, кто этого не делал.Риск был самым высоким у детей, получавших более четырех курсов антибиотиков, и особенно у детей, получающих антибиотики широкого спектра действия, такие как цефалоспорин. (16) Использование антибиотиков на первом году жизни также связано с риноконъюнктивитом и экземой у детей. (17)
Использование антибиотиков во время беременности и использование антибиотиков в раннем возрасте связано с повышенным риском пищевой аллергии. Риск пищевой аллергии увеличивается с увеличением количества курсов антибиотиков.(18, 19).
№ 4. Метаболизм и вес
Антибиотики также влияют на метаболизм и массу тела. Использование антибиотиков в молодом возрасте увеличивает риск ожирения в более позднем возрасте. (12) Состав фекальной микробиоты в младенчестве может предсказать, будет ли ребенок иметь избыточный или нормальный вес в возрасте семи лет. (20) У животных даже кратковременное нарушение микробиоты антибиотиками изменяло экспрессию генов в тонком кишечнике и приводило к пожизненным изменениям в составе тела.(21)
(20) У животных даже кратковременное нарушение микробиоты антибиотиками изменяло экспрессию генов в тонком кишечнике и приводило к пожизненным изменениям в составе тела.(21)
Благодаря флоре кишечника ранняя жизнь оказывается особенно критическим периодом развития для метаболизма и иммунной системы, в течение которого даже кратковременные сбои могут иметь длительные последствия. (22, 23)
Уменьшите количество назначенных вашему ребенку антибиотиков с помощью этих пяти простых шагов
Самый важный шаг, который вы можете сделать для сокращения использования антибиотиков у ваших детей, — это в первую очередь предотвратить потребность в них. Вот пять основных шагов, которые вы можете сделать для этого:
- Накормите их рационом из цельных продуктов, богатого питательными веществами, чтобы снизить вероятность, частоту и тяжесть детских инфекций.
- Пусть ваши дети часто моют руки, чтобы снизить риск заражения инфекционными микробами.
 Хорошая привычка — мыть руки сразу после того, как они вернутся из школы или с другой прогулки, в дополнение к обычному времени (перед едой, после посещения туалета и т. Д.).
Хорошая привычка — мыть руки сразу после того, как они вернутся из школы или с другой прогулки, в дополнение к обычному времени (перед едой, после посещения туалета и т. Д.). - Дайте им дополнительные питательные вещества, которые могут предотвратить или сократить продолжительность инфекций
- Поощряйте их потребление ферментированных продуктов и ферментируемой клетчатки для поддержания здоровья кишечника и рассмотрите возможность приема дополнительных пробиотиков и пребиотиков.
- Подумайте о растительных средствах, которые могут сократить продолжительность вирусных инфекций, повысить иммунитет и облегчить симптомы.
Если ваш врач все же прописывает антибиотики, спросите, уверен ли он, что заболевание имеет бактериальное происхождение, и требует ли это состояние антибиотиков или может безопасно исчезнуть само по себе без них. «Наблюдение и ожидание» — действенная стратегия, которая часто предпочтительнее профилактического лечения антибиотиками.
Тем не менее, бывают случаи, когда антибиотики необходимы.Если вы и ваш врач определите, что у вашего ребенка есть веская причина принимать их, вы можете предпринять меры, чтобы уменьшить долгосрочные последствия. К ним относятся прием пробиотиков и пребиотиков, употребление костного бульона и поддержка здоровой детоксикации печени.
Я надеюсь, что эта статья прояснила, что антибиотики следует назначать только после тщательного рассмотрения, особенно если заболевание вашего ребенка может быть вирусным. У антибиотиков есть время и место, но, поскольку они могут оказывать разнообразное воздействие на кишечную флору, метаболизм, аллергию и воспаление, их следует использовать с осторожностью.
..jpg)

 При этом ребенок чувствует себя неплохо. Но такое состояние длится 1-2 недели без изменения.
При этом ребенок чувствует себя неплохо. Но такое состояние длится 1-2 недели без изменения. Затем тяжелые симптомы исчезают. Ребенок еще 2-3 недели немного кашляет, но кашель обычный.
Затем тяжелые симптомы исчезают. Ребенок еще 2-3 недели немного кашляет, но кашель обычный. A ‘roadmap’ of priorities for clinicians, researchers, industry, and patient groups will be used to persuade EU funding policy makers to invest in asthma.
A ‘roadmap’ of priorities for clinicians, researchers, industry, and patient groups will be used to persuade EU funding policy makers to invest in asthma.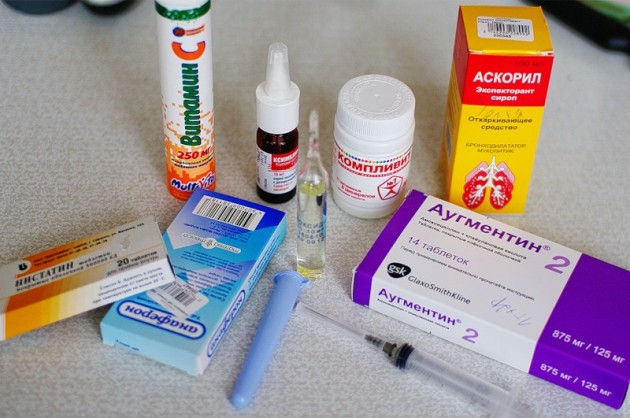
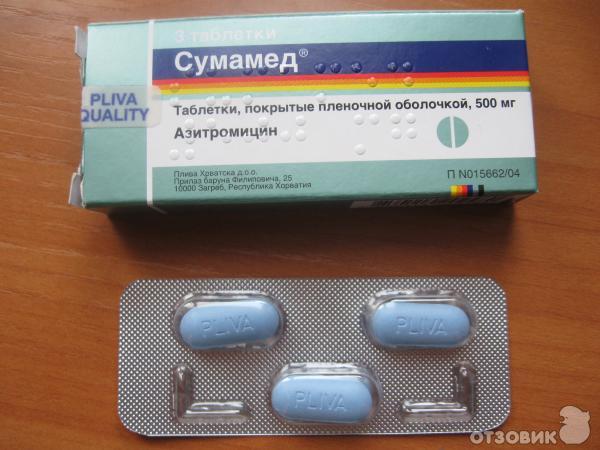

 difficile)
difficile) Они повсюду и не причиняют никакого вреда. В некоторых случаях они действительно могут быть полезны, например, когда они живут в вашем кишечнике и помогают переваривать пищу.Бактерии, которые являются вредными, вызывают болезни, вторгаясь в части тела, размножаясь и нарушая нормальную работу вашего тела.
Они повсюду и не причиняют никакого вреда. В некоторых случаях они действительно могут быть полезны, например, когда они живут в вашем кишечнике и помогают переваривать пищу.Бактерии, которые являются вредными, вызывают болезни, вторгаясь в части тела, размножаясь и нарушая нормальную работу вашего тела.

.jpg)
 Хорошая привычка — мыть руки сразу после того, как они вернутся из школы или с другой прогулки, в дополнение к обычному времени (перед едой, после посещения туалета и т. Д.).
Хорошая привычка — мыть руки сразу после того, как они вернутся из школы или с другой прогулки, в дополнение к обычному времени (перед едой, после посещения туалета и т. Д.).