инструкция к препарату, показания и противопоказания, отзывы
Бронхит — серьезное заболевание, опасное в том числе и разного рода осложнениями. Для лечения этой патологии врачи могут назначать пациентам, к примеру, лекарство «Амоксиклав». При бронхите это средство, судя по отзывам докторов и их пациентов, помогает достаточно хорошо.
Состав препарата
Относится это лекарство к группе антибиотиков пенициллинового ряда. Основными действующими веществами «Амоксиклава» являются:
Амоксициллин относится к веществам класса полусинтетических пенициллинов широкого спектра действия. Этот компонент лекарства способен поражать все виды патогенных аэробных и анаэробных бактерий.
Клавулановая кислота вводится в состав этого лекарства в качестве стабилизирующего средства. Это вещество способно предотвращать разрушение амоксициллина и, соответственно, делает препарат более стойким.
Помимо основных, в состав «Амоксиклава» при бронхите применяющегося достаточно часто, входит и несколько дополнительных веществ:
В какой форме может выпускаться
Производят это лекарство фармакологические компании в виде таблеток, покрытых белой оболочкой, 250/125 мг (15 шт. в упаковке). В продаже, помимо всего прочего, имеется и «Амоксиклав 2Х», активных веществ в котором содержится 500/125 мг или 875/125 мг. В одну коробку таких таблеток может упаковываться 10 или 14 шт.
Еще одной формой выпуска лекарства является «Амоксиклав Квиктаб». Активного вещества в этом препарате содержится столько же, сколько и в варианте 2Х. Поставляется в аптеки он в виде диспергированных таблеток.
Иногда при бронхите антибиотик «Амоксиклав» может применяться и в виде порошка. Перед использованием для лечения препарат в такой форме разводят водой для получения суспензии. В некоторых случаях из порошка «Амоксиклава» могут приготавливаться в том числе и растворы для внутривенного введения.
Таблетки препарата поставляются в аптеки в основном в блистерах, упакованных в коробочки. Порошок «Амоксиклава» расфасовывается по большей мере во флаконы из темного стекла.
Порошок «Амоксиклава» расфасовывается по большей мере во флаконы из темного стекла.
Как препарат действует на организм пациента
Попадая в организм больного, действующие вещества «Амоксиклава» практически моментально абсорбируются. Способность очень быстро усваиваться пациенты относят к одним из безусловных преимуществ этого препарата.
Наибольшей концентрации активные вещества «Амоксиклава» в организме пациента достигают через час после приема. Оба компонента при этом распределяются по тканям и жидкостям.
Особенностью амоксициллина и клавулановой кислоты, помимо всего прочего, является и то, что они способны проникать через плаценту, а также в грудное молоко. Из организма пациента активные вещества «Амоксиклава» выводятся в основном через почки.
При каких заболеваниях, кроме бронхита, может использоваться
Лечат с применением «Амоксиклава» врачи многие болезни. Ведь лекарство это действительно отличается самым широким спектром действия. Помимо бронхита, это средство может назначаться пациентам при таких, к примеру, патологиях, как:
инфекционные заболевания гинекологические, мягких тканей и кожи, желчных путей и т. д.;
одонтогенные инфекции;
цистит, простатит и пр.
Какие у лекарства имеются противопоказания
Действует «Амоксиклав» при бронхите достаточно эффективно. Однако его, конечно же, нельзя назначать тем людям, у которых имеется аллергия на пенициллин. Также противопоказаниями к применению этого средства служат:
ранее перенесенная холестатическая желтуха;
бронхиальная астма;
аллергический диатез;
респираторные вирусные заболевания;
сенная лихорадка;
инфекционный мононуклеоз.
Людям с заболеваниями печени и почек «Амоксиклав» должен назначаться с осторожностью.
Какие побочные эффекты может давать препарат
Использовать для лечения, в том числе и бронхита, лекарство «Амосиклав», как и любой другой антибиотик, следует, конечно же, с осторожностью. Со стороны пищеварительной системы побочные эффекты у пациентов при приеме этого лекарства могут наблюдаться такие:
Со стороны пищеварительной системы побочные эффекты у пациентов при приеме этого лекарства могут наблюдаться такие:
рвота и тошнота;
ухудшение аппетита;
боли в животе и диарея.
С органами кроветворения у пациентов, проходящих курс лечения с использованием этого средства, зачастую возникают следующие проблемы:
Иногда «Амоксиклав» оказывает негативное влияние и на нервную систему человека. В данном случае у пациента могут наблюдаться:
Как правильно принимать лекарство
Поскольку абсорбируется в организме больного «Амоксиклав» очень быстро, пить его допускается вне зависимости от приема пищи. Но все же считается, что лучше всего принимать это лекарство непосредственно во время еды.
В таблетках этот препарат применяют в основном только для лечения взрослых пациентов. Детям до 12 лет обычно назначается порошок.
В таблетках «Амоксиклав» при бронхите у взрослых положено принимать перорально, запивая большим количеством жидкости. Форму «Квиктаб» предварительно полагается растворять в воде. Особенностью этого лекарства является то, что оно содержит специальную вкусовую добавку, облегчающую прием.
Инструкция по применению для таблеток: сколько пить «Амоксиклава» при бронхите
В том случае, если болезнь у пациента протекает в легкой или средней форме, врачи обычно назначают ему пить по 1 таблетке обычного «Амоксиклава» каждые 8 часов. При тяжелом течении бронхита схема применяется такая же. Однако в данном случае пациенту назначается лекарство 2Х 500/125 мг.
Иногда в тяжелых ситуациях больным прописывают «Амоксиклав 2Х» в дозировке 875/125 мг. Схема лечения при этом применяется немного другая. Такие пациенты должны принимать по 1 таблетке каждые 12 часов.
Инструкция для суспензии
Детям «Амоксиклав» при бронхите назначается в большинстве случаев именно в такой форме. Приготавливается суспензия из порошка по очень простой методике. Непосредственно во флакон с лекарством до имеющейся на стекле отметки добавляется 40 мл воды.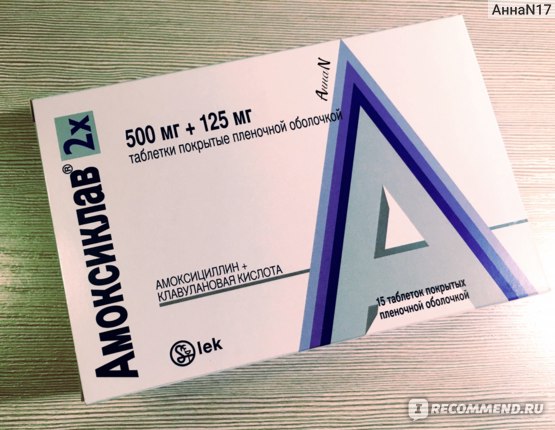 Далее состав взбалтывается до получения однородного раствора.
Далее состав взбалтывается до получения однородного раствора.
В каком количестве принимать суспензию
Дозировки этой формы «Амоксиклава» при бронхите рассчитываются врачом индивидуально. Выбирая количество необходимого для лечения препарата, педиатр учитывает такие факторы, как:
особенности течения болезни;
возраст ребенка;
наличие и виды сопутствующих патологий;
вес пациента.
Чаще всего врачи с использованием «Амоксиклава» лечат бронхит у детей по такой методике:
пациентам до 3 лет — по 30 мг/кг 1 раз в сутки;
детям от 3 лет и до достижения веса в 40 кг — 25 мг/кг 2 раза в день.
При тяжелом течении болезни допускается давать ребенку весом от 40 кг 45 мг/кг лекарства дважды в сутки.
Максимальное количество принимаемого препарата
Дозировки «Амоксиклава» при бронхите для взрослых пациентов при прохождении курса лечения не должны превышать 6 г амоксициллина и 600 мг клавулановой кислоты. Для детей эти показатели равны соответственно 45 мг/кг и 1 мг/кг. Пациенты с нарушениями почек и печени могут принимать не более чем 500/125 мг лекарства один раз в 12 ч.
Продолжительность курса лечения «Амоксиклавом» для каждого пациента подбирается индивидуально. Но в любом случае принимать этот препарат более 14 дней не рекомендуется. По истечении этого времени терапевтический эффект от лекарства сильно понижается. Прием препарата по истечении двух недель лечения желаемых результатов, скорее всего, давать не будет.
Особые указания
Применяться «Амоксиклав» при бронхите у взрослых и детей должен с учетом следующих требований:
лечиться препаратом и одновременно принимать алкоголь категорически не допускается;
при анурии промежуток между приемами лекарства не должен быть меньше 48 часов;
не рекомендуется совмещать лечение «Амоксиклавом» с антикоагулянтами;
во время прохождения курса врач должен наблюдать за состоянием почек и печени пациента.

При одновременном применении с препаратами, содержащими аскорбиновую кислоту, показатели абсорбции лекарства значительно повышаются. При этом слабительные или глюкозамины могут снижать степень всасываемости действующих веществ препарата.
Во время прохождения курса лечения бронхита «Амоксиклавом», как и любыми другими антибиотиками, больным рекомендуется употреблять как можно больше жидкостей. Это позволит избежать развития дисбактериоза. Ведь любые антибиотики способны уничтожать в организме человека не только патогенную, но и полезную микрофлору.
Можно ли принимать при беременности
Как уже упоминалось, одной из особенностей этого лекарства является то, что оно способно проникать через плаценту. То есть в некоторых случаях «Амоксиклав» может наносить пусть и незначительный, но все же вред плоду.
Считается, что принимать это средство беременным при бронхите можно. Но назначается оно только в исключительных ситуациях, когда польза для матери превышает возможный вред для ребенка.
Кормящим женщинам это лекарство обычно не назначается. В данном случае врачи чаще всего применяют его аналоги, не проникающие в грудное молоко. Но, если прием препарата действительно необходим, матери его все же выписывают. Ребенка при этом переводят на искусственное вскармливание.
Условия продажи и хранения
Таким образом, мы выяснили, как принимать «Амоксиклав» при бронхите. Но конечно же, чтобы препарат не потерял своих лечебных свойств, его еще надо и правильно хранить.
Отпускается в аптеках лекарство «Амоксиклав» только по рецепту врача. Относится это средство к медикаментам группы В. Следовательно, хранить его нужно в недоступном для детей месте при температуре до +25 °С. В летнее время года, в жару, лекарство, возможно, придется поместить в холодильник.
Срок годности этого препарата как в таблетках, так и в порошке составляет 2 года от момента выпуска. По истечении этого времени препарат следует утилизировать. Применять просроченный «Амоксиклав» для лечения взрослых или детей с бронхитом, конечно же, нельзя ни в коем случае.
Применять просроченный «Амоксиклав» для лечения взрослых или детей с бронхитом, конечно же, нельзя ни в коем случае.
Хранить это лекарство, безусловно, следует таким образом, чтобы до него не могли добраться дети или, к примеру, домашние животные.
Отзывы о лекарстве
Безусловно, основным преимуществом этого препарата пациенты считают эффективность его действия. О том, что при бронхите «Амоксиклав» помог очень неплохо, рассказывают многие больные.
Помимо этого, хорошие отзывы от врачей и пациентов этот препарат заслужил и за доступность. В аптеках это средство имеется практически всегда и искать его не приходится. Стоит это лекарство относительно недорого. Это многие пациенты также, конечно же, относят к его безусловным достоинствам. Разорительным курс лечения с использованием этого медикамента в любом случае не станет.
Недостатком «Амоксиклава» люди, проходящие курс лечения, считают прежде всего слишком уж большие размеры таблеток. Принимать их зачастую бывает не особенно сложно, но определенный дискомфорт это доставляет. Ну и, конечно же, минусом этого лекарства, как и любых других антибиотиков, пациенты считают большое количество побочных эффектов.
амоксиклав при бронхите — 25 рекомендаций на Babyblog.ru
Дело в следующем. Переехали в другой район, соответственно, другая поликлиника у нас сейчас. Сыну как раз полтора стукнуло, нужно планово к педиатру. Дня 4 до этого начал кашлять. Нечасто, кашель влажный, больше никаких сопутствующих симптомов: активность прежняя, аппетит тоже, соплей нет, температуры нет, спит хорошо. За 4 дня кашель не поменялся, ничего не добавилось. Я не сильно беспокоилась. Пошли к врачу, попросила его послушать.
Итог: сказала, что похоже на бронхит, прописала мирамистин (это делаем), флюдитек (деткий муколитик, тоже стала давать, хотя с сомнением и страхом, так как в противопоказаниях написано детский возраст до 2-х лет, то есть не «с осторожностью», а «противопоказан), а также амоксиклав (пока не даю).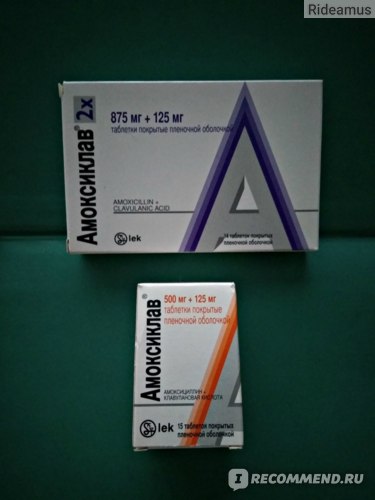 Сказала пропить-попшикать все это 5 дней, потом сдать анализ крови, а потом к ней на приём. Конечно, купила всё это, вернулись домой и потом в голове куча впоросов… Разве не нужно сдать сначала анализ крови, чтобы удостовериться, что лечиться будем правильно? Сомнения по поводу последнего лекарства. Увидела когда купила, что это антибиотик, причем с нереальной кучей побочки, (а у ребенка повышен по показателям крови аллергенный фон, хотя врачи уже год не могут сказать почему. прививки поэтому не делаем, боимся последствий, пока не выяснили в чем дело). Врач не сказал, что это антибиотик, соответственно, что нужно еще линокс купить. Как-то Бог миловал, за полтора года ни разу антибиотиками не лечились. Сама в жизни пару раз всего их принимала, при этом организм сам справлялся и восстанавливалась замечательно микрофлора, никаких пробиотиков не пила. Я даже не знаю как их давать. Еще касаемо этого амоксиклава: кто-то принимал в нашем возрасте? помогает? стОит ли? получается, врач не уверена, что это бронхит. Пьют ли сильные антибиотики, если не уверены в том, что это бронхит, не повредит ли??? У него детская дозировка, но тут такой талмуд инструкций, я перечитала 10 раз, так и не поняла как разводить суспензию и сколько давать за раз((( Помогите! что нам делать?
Сказала пропить-попшикать все это 5 дней, потом сдать анализ крови, а потом к ней на приём. Конечно, купила всё это, вернулись домой и потом в голове куча впоросов… Разве не нужно сдать сначала анализ крови, чтобы удостовериться, что лечиться будем правильно? Сомнения по поводу последнего лекарства. Увидела когда купила, что это антибиотик, причем с нереальной кучей побочки, (а у ребенка повышен по показателям крови аллергенный фон, хотя врачи уже год не могут сказать почему. прививки поэтому не делаем, боимся последствий, пока не выяснили в чем дело). Врач не сказал, что это антибиотик, соответственно, что нужно еще линокс купить. Как-то Бог миловал, за полтора года ни разу антибиотиками не лечились. Сама в жизни пару раз всего их принимала, при этом организм сам справлялся и восстанавливалась замечательно микрофлора, никаких пробиотиков не пила. Я даже не знаю как их давать. Еще касаемо этого амоксиклава: кто-то принимал в нашем возрасте? помогает? стОит ли? получается, врач не уверена, что это бронхит. Пьют ли сильные антибиотики, если не уверены в том, что это бронхит, не повредит ли??? У него детская дозировка, но тут такой талмуд инструкций, я перечитала 10 раз, так и не поняла как разводить суспензию и сколько давать за раз((( Помогите! что нам делать?
кроме кашля (пошел пятый день), который нечастый и не поменялся, по-прежнему нет никаких симптомов. Я уже стала про коклюш бояться, мы ж не привиты. Но там вроде кашель сильнее и до рвоты должен быть, и другие симптомы… Голова кругом. Мамочки, помогите! Как бы вы поступили на моем месте? следовать тому, что врач написала? (тогда как разводить и давать этот амоксиклав…
Врач рассказал, как защититься от бактериальной пневмонии при коронавирусе
Разбираемся, что реально помогает и нужно ли при Covid-19 сразу пить антибиотики
Считается, что главная угроза при коронавирусе это поражение легких. Каким образом происходит ковидное поражение, в какой момент процесс осложняется бактериальной пневмонией? Как отличить одно от другого, есть ли способ защитить себя заранее и не допустить перехода COVID-19 в пневмонию, kp. ru рассказал кандидат медицинских наук, врач-пульмонолог Сеченовского университета Владимир Бекетов.
ru рассказал кандидат медицинских наук, врач-пульмонолог Сеченовского университета Владимир Бекетов.
Первое, что важно уяснить, говорит эксперт, это то, что новая коронавирусная инфекция – это инфекция вирусная и входит в группу острых респираторных вирусных инфекций. Особняком в этой группе стоит только грипп. А значит, что для COVID-19, как и для всех респираторных вирусных инфекций, поражающих верхние дыхательные пути и легкие, характерен следующий феномен. Иммунная защита в легких ослабевает. Поэтому становится возможным присоединение вторичной бактериальной супер-инфекции примерно на 5 – 9 день течения любого острого респираторного вирусного заболевания.
— Поскольку ковид является особенным заболеванием, и он прогрессирует не так быстро, как грипп, например, то, присоединение бактериальной инфекции, как правило, происходит при COVID-19 ближе к концу второй недели, — рассказывает врач-пульмонолог Владимир Бекетов.
РИСКИ ВОЗНИКНОВЕНИЯ ПНЕВМОНИИ
Риск присоединения бактериальной инфекции при заболевании COVID-19 увеличивается, если пациент попадает в стационар и при этом имеет хроническую патологию верхних и нижних дыхательных путей (например, ХОБЛ – хроническая обструктивная болезнь легких) или сердечную недостаточность.
КАК РАЗВИВАЕТСЯ ПНЕВМОНИЯ
В условиях, сниженной дыхательной и двигательной активности, когда слизь по бронхам движется меньше, на фоне интоксикации организма и снижения иммунитета, бактерии из носоглотки спускаются в нижние отделы дыхательного тракта и могут начать там размножаться.
Таким образом, может быть вызван сначала бактериальный бронхит, потом и бронхопневмония с переходом в пневмонию. Развитию бактериальной пневмонии может способствовать и длительное нахождение пациента на аппарате ИВЛ. Не смотря на соблюдение всех строжайших мер обеззараживания аппараты ИВЛ являются факторами риска возникновения вентилятор-ассоциированных пневмоний.
ДЕЙСТВИТЕЛЬНО ЛИ ПНЕВМОНИЯ ИДЕТ СЛЕДОМ ЗА COVID-19
— В последнее время анализ статистических данных показывает, что медицинское сообщество ошибочно увлекается антибиотиками при лечении новой коронавирусной инфекции, предполагая, что изменения в легких сразу связаны не только с вирусом, но еще и с бактериальным компонентом.
По словам эксперта, на сегодняшний день ряд авторитетных медицинских ассоциаций выпустили меморандумы и открытые письма с призывами к коллегам уменьшить применение антибиотиков в ходе лечения COVID-19, потому что антибиотики не дают пользы, но приносят в данном случае вред, вплоть до токсического поражения печени и развития антибиотико-ассоциированной диареи.
— То есть, мы вроде бы пытаемся лечить пневмонию, которая в сознании врача прочно ассоциирована с бактериями, но на самом деле на этапе, пока присоединения вторичной пневмонии при ковиде нет, мы имеем дело только с коронавирусным поражением легких, которое рекомендовано не называть пневмонией, а называть пневмонитом (воспаление сосудистых стенок альвеол, а также ткани, отделяющей альвеолы от легких, которое сопровождается их рубцеванием, — прим. ред.), — говорит врач-пульмонолог Владимир Бекетов.
Сам феномен вторичной бактериальной пневмонии при коронавирусе переоценен, продолжает эксперт. Подобные процессы развиваются в основном у пациентов с сердечной недостаточностью, а для них действуют меры повышенной предосторожности, ограничения в передвижении, рекомендации по самоизоляции и лечению на дому.
— Курильщики также в группе риска по возможности развития бактериальной пневмонии. Однако если курильщики с ХОБЛ получают грамотное ингаляционное лечение и привиты от пневмококка, то риски возникновения вторичной бактериальной пневмонии у них тоже минимизированы, — говорит Владимир Бекетов.
ВАЖНО!
Как обезопасить себя от пневмонии?
1. Вакцинироваться от пневмококка
Самая частая причина внебольничной пневмонии – это пневмококковая инфекция. Вакцинация от пневмококка дает иммунитет на 5 – 10 лет, если вы провакцинировались 13-валентной вакциной, то она гарантирует пожизненный иммунитет. Стафилококк, стрептококк и гемофильная палочка – эти бактерии чаще всего являются причинами вторичных бактериальных пневмоний.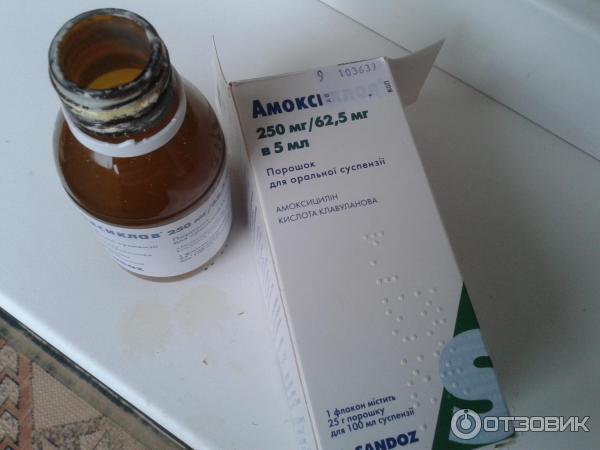
2. Увлажнять воздух
Увлажнение воздуха в помещении достоверно снижает риски возникновения в бронхах слизистых гнойных пробок, которые ведут к закупориванию бронхов, к образованию в бронхах сухой мокроты и развитию там инфекции. Поэтому, если влажность воздуха будет выше 40%, то есть шансы на то, что бактериальная пневмония развиваться не будет. Важно понимать, что бытовые увлажнители воздуха нужно вовремя чистить.
Сочетанное применение антибиотиков с амброксолом повышает эффективность терапии у больных с инфекциями нижних дыхательных путей
Авторы: С. С. Симонов, к. м. н., С. Н. Прокопчук, к. м. н., С. П. Ломоносов, к. м. н.; Главный военный клинический госпиталь МО Украины, г. Киев
Основное место в лечении инфекций органов дыхания принадлежит антибактериальным препаратам. Так, по данным Read R. и соавт. (2002), на долю этих инфекций приходится около 2/3 всех назначений антибиотиков [3]. Несмотря на большой арсенал современных антибиотиков, перед врачом всегда стоит проблема выбора оптимального препарата. Одной из групп антибактериальных препаратов, хорошо зарекомендовавших себя для лечения инфекций нижних дыхательных путей, являются антибиотики группы макролидов [4]. В качестве патогенетической терапии при этих инфекциях большинство врачей назначают также муколитики.
Однако не всегда назначение антибактериальных препаратов приводит к быстрому выздоровлению пациентов. Это связано как с вирулентностью самих микроорганизмов, вызывающих развитие инфекций, ростом их устойчивости к различным классам антибиотиков, так и с ошибками в назначении тех или иных препаратов, а также с несоблюдением пациентами режима их приема. Поэтому проблема повышения эффективности антибактериальной терапии в медицине вообще и в пульмонологии в частности остается чрезвычайно актуальной.
Данный обзор посвящен вопросам сочетанного применения антибиотиков и муколитиков с целью повышения эффективности антибактериальной терапии у больных с внегоспитальной пневмонией и бактериальным обострением хронического бронхита.
Известно, что пневмония представляет собой острое инфекционное заболевание, преимущественно бактериальной природы, которое характеризуется очаговым поражением респираторных отделов легких и наличием внутриальвеолярной экссудации [2].
Основными причинами развития воспалительной реакции являются, с одной стороны, большое количество патогенных микроорганизмов, попадающих в легкие, с другой снижение эффективности защитных механизмов самого макроорганизма. Среди многообразных путей поступления микробов в дыхательный тракт при развитии внегоспитальной пневмонии основное место принадлежит аспирации содержимого ротоглотки. Известно, что микроаспирация физиологический феномен, который происходит у 40-70% здоровых людей во время сна [2].
В нормальных условиях кашлевой рефлекс, мукоцилиарный клиренс, сурфактант, антибактериальная активность альвеолярных макрофагов обеспечивают удаление инфицированного секрета из нижних отделов дыхательных путей. При нарушении защитных механизмов, которое наблюдается, например, при респираторных инфекциях, создаются благоприятные условия для возникновения воспалительной реакции и развития внегоспитальной пневмонии.
Среди всех микроорганизмов, которые колонизируют верхние дыхательные пути, только некоторые могут вызывать развитие воспалительной реакции, даже при минимальных нарушениях защитных функций органов дыхания.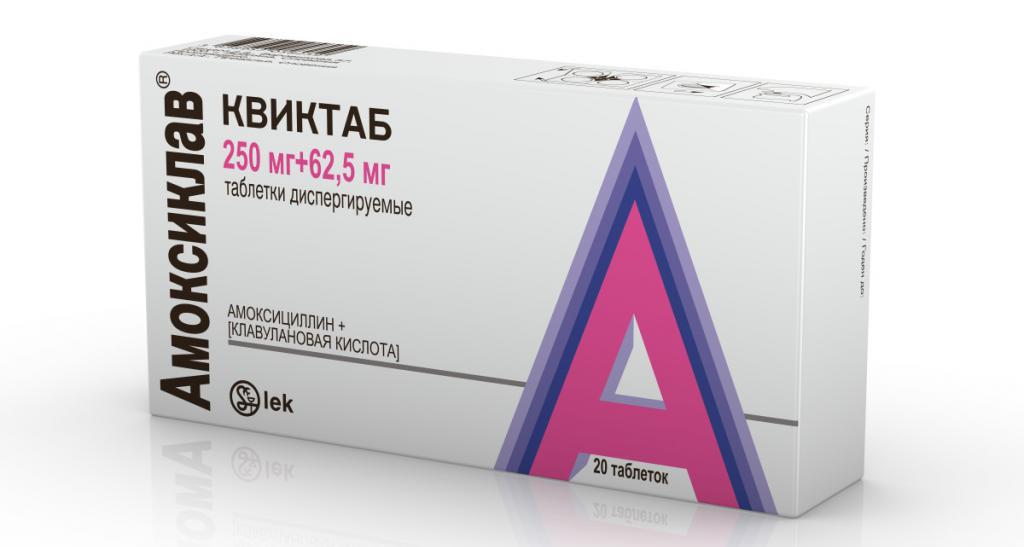 Наиболее частыми возбудителями пневмонии являются пневмококк, гемофильная палочка, моракселла катаралис и внутриклеточные патогены, такие как хламидии, микоплазмы и легионеллы. На долю этих микроорганизмов приходится от 40 до 60% внегоспитальных пневмоний. По данным разных авторов, в 50-60% случаев идентифицировать возбудителя пневмонии не представляется возможным [5, 6].
Наиболее частыми возбудителями пневмонии являются пневмококк, гемофильная палочка, моракселла катаралис и внутриклеточные патогены, такие как хламидии, микоплазмы и легионеллы. На долю этих микроорганизмов приходится от 40 до 60% внегоспитальных пневмоний. По данным разных авторов, в 50-60% случаев идентифицировать возбудителя пневмонии не представляется возможным [5, 6].
В лечении больных наиболее важным моментом является распределение пациентов на амбулаторных, которых следует лечить в поликлинических условиях, и стационарных, которые по тяжести состояния и социально-бытовым условиям требуют госпитализации. От этого распределения зависит как объем диагностических процедур, так и тактика антибактериальной терапии.
Диагноз внегоспитальной пневмонии является абсолютным показанием к назначению антибактериальных препаратов. При этом антибактериальную терапию необходимо начинать сразу же после установления диагноза, не дожидаясь данных микробиологических исследований, так как задержка в назначении первой дозы антибиотика на 8 ч и более приводит к значительному повышению летальности [7].
Несмотря на то, что пневмококк остается наиболее часто выявляемым патогеном при внегоспитальной пневмонии (в 20-60% случаев), в последние годы возрастает роль атипичных микроорганизмов, частота выявления которых достигает, по данным некоторых авторов, 40% [8]. Однако лабораторные методы обнаружения атипичных патогенов редко применяются в амбулаторной практике, они трудоемкие, дорогостоящие и не дают быстрого результата.
Следовательно, начиная антибактериальную терапию внегоспитальной пневмонии, врач базируется, в основном, на знании о наиболее часто выявляемых возбудителях данного заболевания и активности антибиотика по отношению к этим возбудителям. Кроме того, немаловажно учитывать профиль безопасности антибиотика, его возможности достигать высоких концентраций в очаге инфекции, удобство применения, например 1 раз в сутки, и оптимальность соотношения стоимость/эффективность. Из всего спектра антибактериальных препаратов, применяемых для лечения больных с внегоспитальной пневмонией, немногие отвечают этим требованиям.
Из всего спектра антибактериальных препаратов, применяемых для лечения больных с внегоспитальной пневмонией, немногие отвечают этим требованиям.
Известно, что длительная антибактериальная терапия оказывает негативное влияние на комплаенс пациентов. Результаты независимых исследований показали, что через 6-7 дней от начала антибактериальной терапии только 20-30% пациентов продолжают прием антибиотиков [9]. Следовательно, при выборе антибактериального препарата предпочтение следует отдавать лекарственным средствам, которые назначают 1-2 раза в день, короткими курсами [2].
Согласно современным консенсусам по диагностике и лечению внегоспитальной пневмонии, макролиды, и в первую очередь азитромицин, имеющий наиболее удобную схему применения, рассматриваются в качестве препаратов выбора у амбулаторных больных без выраженной сопутствующей патологии [10]. В Украине, согласно рекомендациям Министерства здравоохранения и Института фтизиатрии и пульмонологии им. Ф. Г. Яновского АМН Украины, основными группами антибактериальных препаратов для лечения больных с нетяжелым течением внегоспитальной пневмонии, в возрасте до 60 лет, без сопутствующей патологии являются макролиды (азитромицин, кларитромицин, рокситромицин и др.) и аминопенициллины (амоксициллин). Согласно этим же рекомендациям, для успешного проведения этиотропной антибактериальной терапии важным является использование лекарственных средств, улучшающих бронхиальный дренаж, стимуляторов продукции сурфактанта в легких (амброксола) [11].
Что касается хронического необструктивного бронхита, то известно, что это заболевание связано с длительным воздействием на дыхательные пути неспецифических раздражителей (табачный дым, аллергены, загрязнители атмосферного воздуха и др.). Обострения хронического бронхита сопровождаются усилением кашля, одышки, увеличением количества отделяемой мокроты и изменением ее качественного состава. Причиной обострения хронического бронхита у 50% пациентов является инфекция [12, 13].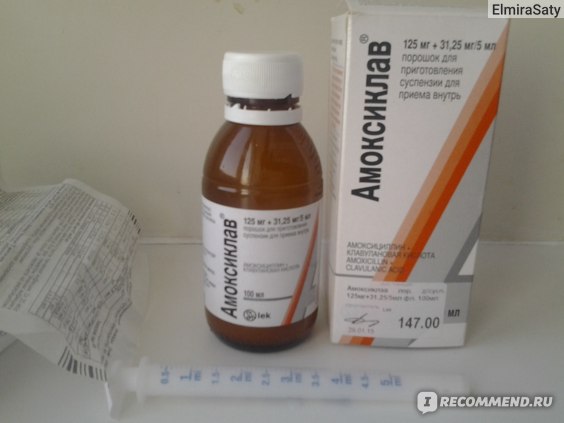 Причем бактериальная природа ее отмечается в 50-70% [14] в этой группе пациентов.
Причем бактериальная природа ее отмечается в 50-70% [14] в этой группе пациентов.
Среди основных возбудителей обост-рения хронического бронхита доминируют гемофильная палочка (H. influenzae), пневмококк (S. pneumoniae) и моракселла катаралис (M. catarrhalis) [15]. Около 30% обострений хронического бронхита обусловлены вирусами гриппа, парагриппа, респираторно-синцитиальными вирусами, риновирусами и др. [13, 16].
По мнению многих зарубежных авторов, основной целью лечения пациентов с обострением хронического бронхита является снижение тяжести, длительности и частоты обострений [17]. Считается доказанным, что для данной категории больных, особенно при наличии обострений бактериальной природы, которое сопровождается повышением температуры, усилением одышки, увеличением количества гнойной мокроты, применение антибиотиков приводит к быстрому исчезновению симптомов и восстановлению легочных функций [18]. Следовательно, с позиций доказательной медицины антибактериальная терапия инфекционных обострений хронического бронхита является обоснованной и клинически оправданной [19].
При выборе антибактериального препарата необходимо учитывать возраст пациента, выраженность синд-рома бронхиальной обструкции, частоту обострений, наличие сопутствующих заболеваний. Кроме того, необходимо учитывать также активность антибиотика в отношении основных патогенов, вызывающих обострение хронического бронхита, его способность достигать бактерицидных концентраций в очаге инфекции, комплаенс пациентов, а также оптимальное соотношение стоимость/эффективность [15]. В связи с тем, что обострения в большинстве случаев имеют нетяжелое течение, предпочтение следует отдавать антибиотикам для перорального применения. Антибактериальная терапия, как правило, должна продолжаться не менее 7-10 дней [19]. Исключение составляет азитромицин (Сумамед), который может применяться у данной категории больных 3- или 5-дневным курсом [20, 21].
Многочисленную группу среди пациентов с обострением хронического бронхита составляют люди в возрасте до 65 лет, без сопутствующих заболеваний, с нечастыми обострениями (реже 4 раз в год) и умеренно выраженной бронхообструкцией.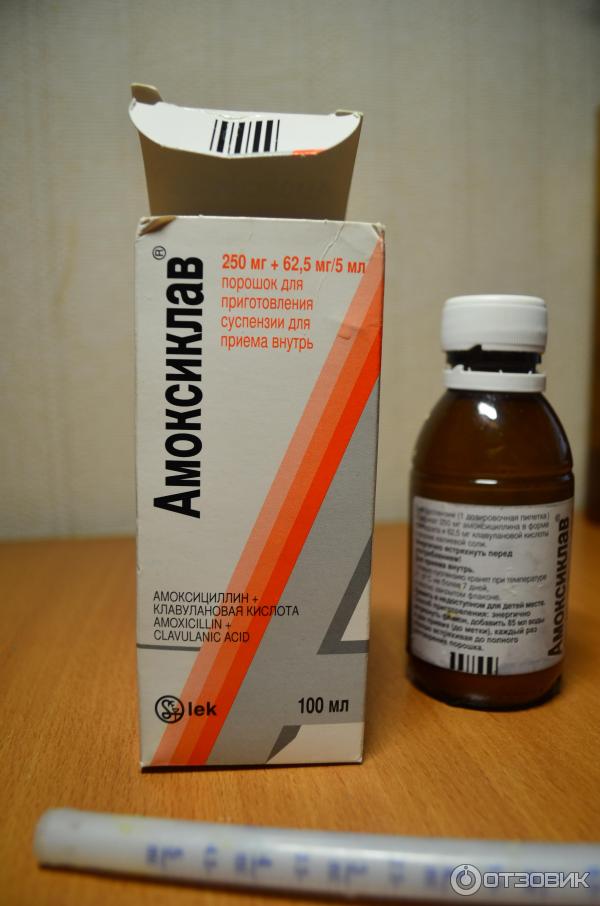 У таких пациентов для купирования обострения заболевания препаратами выбора являются антибиотики группы b-лактамов (амоксициллин) и макролиды (азитромицин, кларитромицин и др.). У таких больных возможно также назначение доксициклина [13]. У пациентов в возрасте свыше 65 лет с сопутствующей патологией, с частыми обострениями бронхита (более 4 раз в год) и выраженной бронхообструкцией препаратами выбора являются защищенные аминопенициллины (амоксициллин/клавулановая кислота), цефалоспорины ІІ-ІІІ поколения и фторхинолоны [13].
У таких пациентов для купирования обострения заболевания препаратами выбора являются антибиотики группы b-лактамов (амоксициллин) и макролиды (азитромицин, кларитромицин и др.). У таких больных возможно также назначение доксициклина [13]. У пациентов в возрасте свыше 65 лет с сопутствующей патологией, с частыми обострениями бронхита (более 4 раз в год) и выраженной бронхообструкцией препаратами выбора являются защищенные аминопенициллины (амоксициллин/клавулановая кислота), цефалоспорины ІІ-ІІІ поколения и фторхинолоны [13].
На недавно проведенной 6-й Международной конференции по применению антибиотиков группы макролидов, азалидов, стрептограминов, кетолидов и оксазолидинонов в клинической практике (ICMAS-KO 6), которая состоялась в январе 2002 г. в Болонье (Италия), были представлены результаты 10-летнего опыта применения макролидного антибиотика азитромицина у больных с внегоспитальной пневмонией и обострением хронического бронхита [22, 23]. В основу 2 мета-анализов были взяты только результаты рандомизированных контролируемых клинических испытаний, проведенных в период с 1990 по 2000 годы.
В качестве препаратов сравнения у больных с внегоспитальной пневмонией были рокситромицин, джозамицин, кларитромицин, цефаклор, амоксициллин/клавулановая кислота и бензилпенициллин; у пациентов с обострением хронического бронхита амоксициллин, амоксициллин/клавулановая кислота, цефаклор, кларитромицин, диритромицин и рокситромицин; то есть наиболее часто применяемые антибиотики, наряду с азитромицином, при лечении внегоспитальной пневмонии и обострении хронического бронхита.
Клинический эффект в случае внегоспитальной пневмонии был достигнут у 94% (872/928) пациентов, принимавших азитромицин, и у 90% (664/736) пациентов, принимавших препараты сравнения. Отсутствие клинического эффекта наблюдалось у 6% и 10% пациентов соответственно. На основании проведенного мета-анализа авторы исследования пришли к заключению, что азитромицин значительно снижает риск клинической неэффективности терапии у больных с нетяжелой внебольничной пневмонией по сравнению с другими антибиотиками.
При обострении хронического бронхита клиническая эффективность азитромицина была отмечена у 92,3% пациентов, у принимавших препараты сравнения у 90,1%. Столь же высокой оказалась и бактериологическая эффективность. Частота эрадикации возбудителя достигла 82,4% у пациентов в группе азитромицина и 80,6% в группе больных, принимавших другие антибиотики. Только 0,8% (13/1615) пациентов прекратили прием азитромицина в связи с развитием побочных эффектов, в то время как при приеме других антибиотиков частота побочных эффектов, которая привела к отмене антибиотика, достигла 3,2% (41/1297). Проведенный анализ позволил ученым сделать вывод о том, что азитромицин является, по крайней мере, таким же эффективным антибиотиком, как и другие (b-лактамы и другие макролиды) у пациентов с обострением хронического бронхита.
Азитромицин как препарат сравнения был выбран неслучайно. Его уникальные фармакокинетические свойства быстрое накопление в очаге инфекции и длительный период полувыведения позволяют принимать препарат 1 раз в сутки, короткими 3-5-дневными курсами. Это дает возможность проводить полноценные курсы антибактериальной терапии, увеличить комплаенс пациентов и свести к минимуму частоту развития побочных эффектов. Считается доказанным, что после окончания приема азитромицина его высокие концентрации сохраняются в инфицированных тканях еще в течение 5-7 дней [21]. Более того, из всех макролидов азитромицин проявляет наиболее выраженную активность в отношении гемофильной палочки основного возбудителя обострений хронического бронхита. Он сохраняет активность также в отношении пенициллинорезистентных штаммов пневмококка и штаммов M. catarrhalis, продуцирующих b-лактамазы [24].
Второй группой препаратов, наиболее часто применяемых при внегоспитальной пневмонии и обострении хронического бронхита, являются муколитики. Одним из эффективных и безопасных представителей этой группы является амброксола гидрохлорид, опыт применения которого в клинической практике насчитывает уже более 20 лет. За этот период времени амброксол неоднократно применялся у пациентов с внегоспитальной пневмонией и обострением хронического бронхита в сочетании с антибиотиками в качестве средства патогенетической терапии [25-28].
За этот период времени амброксол неоднократно применялся у пациентов с внегоспитальной пневмонией и обострением хронического бронхита в сочетании с антибиотиками в качестве средства патогенетической терапии [25-28].
Первые данные о том, что амброксола гидрохлорид повышает концентрацию антибактериальных препаратов в бронхоальвеолярном секрете и легких, были получены в экспериментальных условиях [29, 30]. В дальнейшем эти данные были с успехом подтверждены в клинике для b-лактамных антибиотиков, макролидов и тетрациклинов [31-35]. Результаты проведенного в 1987 г. двойного слепого плацебо-контролируемого исследования показали, что амброксол при сочетании с антибактериальными препаратами приводит к увеличению скорости пассивной диффузии антибиотиков из плазмы крови в легочную ткань без изменений концентраций антибиотиков в плазме крови [33].
Эффективность сочетанной терапии антибиотиками с амброксолом была показана в плацебо-контролируемых исследованиях у пациентов с обострением хронического бронхита [26, 34, 35]. При этом было обнаружено, что сочетанная терапия приводит к статистически достоверному повышению в бронхиальном секрете концентрации антибиотиков группы b-лактамов и макролидов, уменьшению выраженности кашля и улучшению отхождения мокроты по сравнению с пациентами, принимавшими только антибиотики. При исследовании эффективности сочетания амброксола с b-лактамами и макролидами у детей с острой пневмонией было обнаружено, что в группе детей, принимавших комбинированную терапию, отмечены статистически достоверные различия в снижении интенсивности кашля (на 3-й день лечения) и уменьшении патологических хрипов в грудной клетке (на 4-й день терапии) по сравнению с группой пациентов, принимавших только антибиотики [31]. При этом данные рентгенографии легких, проведенной в конце исследования, показали, что нормализация рентгенологической картины была достигнута у большего числа пациентов в группе, принимавшей антибиотики с амброксолом, по сравнению с группой, принимавшей одни антибиотики (79% по сравнению с 53%, p<0,01).
Обобщая результаты клинических испытаний по комбинированному применению b-лактамных и макролидных антибиотиков с амброксолом, исследователи сделали выводы о том, что применение такого сочетания препаратов приводит к повышению эффективности антибактериальной терапии у пациентов с пневмонией и обострением хронического бронхита, как у взрослых, так и у детей [31, 34, 35]. В заключение следует отметить, что сочетание антибиотиков с амброксолом не приводит к повышению частоты развития побочных эффектов, так как концентрация антибактериальных препаратов повышается только в очаге инфекции, а не в плазме крови [34]. Накопленный опыт по применению азитромицина и амброксола у пациентов с внебольничной пневмонией и хроническим бронхитом в фазе обострения говорит об их эффективности и безопасности, которая была доказана в многочисленных рандомизированных клинических испытаниях. Рациональное сочетание азитромицина (Сумамеда) и амброксола (Лазолвана) будет способствовать повышению эффективности антибактериальной терапии больных с инфекциями нижних дыхательных путей. Для этого есть все теоретические обоснования и накопленный практический опыт.
Статья печатается с разрешения ИЦ «Медпроминфо» редакции журнала «Клиническая антибиотикотерапия».
Литература
- Состояние пульмонологической службы Украины в 2000-2001 гг., (http://www.ifp.kiev.ua).
- Фещенко Ю.І., Дзюблик О.Я., Мельник В.П. та ін. Негоспітальна пневмонія у дорослих: етіологія, патогенез, класифікація, діагностика, антибактеріальна терапія (методичні рекомендації). Київ: МОРІОН, 2001.
- Read R., Morrissey I., Ambler J. Respiratory tract infections and fluoroquinolones. London, 2002.
- Дзюблик А.Я. Азитромицин в лечении инфекций дыхательных путей. Український хіміотерапевтичний журнал 2002; 2: 9-17.
- Fine M.J., Smith M.A., Carson C.A. et al. Prognosis and outcomes of patients with community-aquired pneumonia. JAMA 1996; 275: 134-41.
- Marrie T.J., Peeling R.W., Fine M.J. et al. Ambulatory patients with community-aquired pneumonia: the frequency of atypical: agents and clinical course. Am J Med. 1996; 101: 508-15.
- Meehan T.P., Fine M.J., Krumholz H.M., et al. Quality of care, process and outcomes in elderly patients with pneumonia. JAMA 1997; 278: 2080-4.
- Patrick P. Gleason. The Emerging Role of Atypical Pathogens in Community-Acquired Pneumonia. Pharmacotherapy. College of Pharmacy, University of Minnesota, Minneapolis, Minnesota. 2002; 22 (1s): 2s-11s.
- Klapan et al. Azithromycin versus Amoxicillin / Clavulanate in the Treatment of Acute Sinusitis. Am J Otolaryngol 1999; 20: 7-11.
- Guidelines for the Management of Adults with Community-acquired Pneumonia. Diagnosis, Assessment of Severity, Antimicrobial Therapy, and Prevention. American Thoracic Society, Am J Respir Crit Care Med. 2001; 163: 1730-54.
- Приказ МЗ Украины, № 311 от 30.12.1999 «Об утверждении инструкций по оказанию фтизиопульмонологической помощи больным».
- Авдеев С.Н., Чучалин А.Г. Роль бактериальной инфекции и выбор антибиотиков при обострении хронического бронхита. Consilium 2000; 2: 418-26.
- Страчунский Л.С., Белоусов Ю.Б., Козлов С.Н. Антибактериальная терапия. Практическое руководство. Москва, 2000.
- Harnett J., Wilson J. Systematic evidence review and meta-analysis of Azithromycin of randomised controlled trials in patients with acute exacerbation of chronic bronchitis. In: ICMASKO 6, Program and abstracts. Bologna, Italy, January 23-25, 2002, р.190.
- Southard J. Therapeutic challenges of acute bacterial exacerbation of chronic bronchitis. Am. J. of Management Care 1999; 5 (11 Suppl. S): S. 677-84.
- Miravilles M., Espinosa C., fernandes-Laso E. et al. Relationship between bacterial flora in sputum and functional impairment in patients with acute exacerbation of COPD. Chest 1999; 116: 40-6.
- Saint S., Flaherty K.R., Abrahamse P. et al. Acute exacerbation of chronic bronchitis: disease-specific issues that influence the cost effectiveness of antimicrobial therapy. Clinical Therapeutics 2001; 23 (3): 499-511.
- Niederman M.S. Antibiotic therapy of exacerbation of chronic bronchitis. Seminars in respiratory infections 2000; 15 (1): 59-70.
- Дворецкий Л.И. Антибактериальная терапия хронического бронхита. РМЖ 2002; 10 (3): 108-14.
- Drug Facts and Comparisons 2001, 55th ed. St. Louis, MO. Facts and Comparison, A W. Kluwer Company, 2000, р. 1337-48.
- Gris P.J. Antimicrob. Chemother. 1996; 37 (Suppl. C): 93-101.
- Barsic B., Klinar I., Strugar-Suica J. Azithromycin in the treatment of acute exacerbation of chronic bronchitis: a meta-analysis, ICMASKO 6. Program and abstracts, Bologna, Italy, January 23-25, 2002, P.189
- Harnett J., Wilson J. Effectiveness of Azithromycin in patients with community-aquired pneumonia: an evidenced-based meta-analysis of randomised controlled trials. In: ICMASKO 6. Program and abstracts. Bologna, Italy, January 23-25, 2002, р.177.
- Drugs for H. influenzae and M. catarrhalis infections, (http://antimicrobial.entlink.net).
- Fraschini F., Scaglione F., Scarpazza G. et al. Effect of mucolytic agent on the bioavailability of antibiotics in patients with chronic respiratory diseases. Current Therapeutic Reseach 1988; 13: 734-42.
- Peralta J. Poderoso J.J., Corazza C. et al. Ambroxol plus amoxicillin in the treatment of exacerbation of chronic bronchitis. Arzneim.-Forsch. Drug Res. 1987; 37 (II, N.8): 969-71.
- Barattini D.F., Daniotti S., Pierfederici P. Prevention of chronic bronchitis exacerbations with ambroxol. An open, long-term, multicenter study in 5 635 patients. Respiration 1989; 55 (Suppl. 1): 84-96.
- Cegla U.H. Long-term therapy over 2 years with ambroxol retard capsules in patients with chronic bronchitis. Results of a double-blind study in 180 patients. Prax. Clin. Pneumol. 1988; 42: 715-21.
- Wiemeyer J.C.M. Influence of Ambroxol on broncho-pulmonary levels of antibiotics. Arzneim.-Forsch. Drug Res. 1981; 31 (1), 6: 974-6.
- Matsumae A., Toyoda S. Blood and lung levels of antibiotics after administration of a secretolytic substance NA 872 (ambroxol Hydrochloride). Chemotherapy 1983; 31: 202-6.
- Principi N. et al. Possibility of interaction among antibiotics and mucolytics in children. Int. J. Clin. Pharm Res. 1986; VI (5): 369-72.
- Gene R. et al. Influence of Ambroxol on amoxycillin levels in broncho-alveolar lavage fluid. Arzneim.-Forsch. Drug Res. 1987; 37 (II), 8: 967-8.
- Spatola J. et al. Influence of ambroxol on lung tissue penetration of amoxicillin. Arzneim.-Forsch. Drug Res. 1987, 37 (11), 8: 965-6.
- Neria J.P. and Rubi E.G. Response to the combination of ambroxol/amoxicillin versus amoxicillin alone in patients with acute respiratory infections. Comparative study of antibiotic levels in bronchial mucus and plasma. Compend. Invest. Clin. Lat. Am. 1992, 12 (1): 5-10.
- Bonnetti P. Ambroxol plus amoxicillin versus amoxicillin alone in various respiratory tract infections. Investig. Medica Internacional 1993, 20: 99-103.
СТАТТІ ЗА ТЕМОЮ
16.03.2021 Хірургія, ортопедія та анестезіологія Синдром карпального каналу: як не проґавити діагноз?21-22 грудня відбулася онлайн-конференція «Четверта зимова школа травматологів», у ході якої провідні спеціалісти обмінялися досвідом лікування синдрому карпального каналу, розглянули найсучасніші та доведено ефективні методи й препарати, що застосовуються у терапії цього захворювання. Також на конференції було висвітлено проблему побічної дії різних ліків та представлено шляхи мінімізації негативних ефектів терапії. …
16.03.2021 Хірургія, ортопедія та анестезіологія Власний клінічний досвід використання севофлурану (Хемотека)У статті представлено результати дослідження спеціалістів відділення анестезіології та інтенсивної терапії Національного інституту раку МОЗ України щодо ефективності та безпечності використання інгаляційної анестезії препаратом севофлуран (Хемотека) у дорослих пацієнтів, які потребували загальної анестезії при онкохірургічних втручаннях…
Можно ли пить антибиотики при коронавирусе, Новосибирск, октябрь 2020 год | НГС
— Именно поэтому многие сотрудники стационаров тяжелее болеют. Когда в начале пандемии весь город ещё легко болел, то врачи всё равно переносили болезнь тяжелее, потому что они контактируют с внутрибольничной инфекцией — с бактериями, которые уже устойчивы ко многим антибиотикам и антисептикам. Это проблема всего мира. Катетеры, интубация — эти вмешательства повышают риск внутрибольничной инфекции для пациентов, поэтому людям в стационаре чаще назначали антибиотики, чтобы защитить от бактериальных осложнений, — объясняет Варвара Веретюк.
Почему терапевты назначают антибиотики на дому
В разных ситуациях, конечно, разные причины, но есть одна, которую прокомментировала Варвара Веретюк. Она часто сталкивается с тем, что пациенты приходят на прием уже с листочками от терапевтов, на которых напечатаны 12–14 пунктов. В них тоже бывают препараты, которые нужны не всем.
— Объяснить их, оправдать с точки зрения здравого смысла и медицинской науки невозможно. Почему так происходит, не знаю, могу лишь предполагать. Моё личное мнение — во-первых, многие врачи не могут отправить пациента на анализы и отследить риск осложнений, то есть приходится действовать вслепую. Во-вторых, есть случаи административных и юридических преследований, жалоб и связанных с ними рисков для врача. В России были такие ситуации, когда объем анализов и обследований не зависел от врача, это лежало в сфере компетенции администрации, но именно врач становился объектом жалоб, штрафов и преследования, страдал материально и репутационно. Возможно, поэтому некоторые коллеги подстраховываются и выписывают больше, чем нужно, чтобы к ним не было претензий в случае осложнений, — предполагает Варвара Веретюк.
И получается, по ее словам, замкнутый круг:
— Вместо того, чтобы у доктора была бы поддержка в виде ресурсов для сортировки и обследования пациентов, горячей линии для пациентов, у них по 30 вызовов на дом в день. В итоге врач не имеет возможности каждому пациенту объяснить правила лечения вирусной инфекции. Кроме того, есть риск услышать: «Что значит только жаропонижающие и капли в нос?! Почему вы меня не лечите?» Вот и появляются «схемы» с антибиотиками.
Есть ли общая схема лечения коронавируса для всех
Конечно же, нет. Об этом врачи уже устали повторять, но такие схемы постоянно распространяются среди пациентов и некоторых врачей. Да, есть общие рекомендации, известные названия препаратов, но всегда нужно помнить, что всё это нужно обсудить со своим врачом, чтобы он учитывал анамнез конкретного пациента.
— Я понимаю, что хочется четкую схему на всех, в которой всё будет написано по пунктам, чтобы не понадобился осмотр врача, чтобы можно было вылечиться самому. Я понимаю, что это не удовлетворит читателей, конечно, но нет универсальной «схемы» лечения коронавирусной инфекции. Есть люди, которым нужно только посидеть дома и не распространять инфекцию, проветривать помещение и много пить; есть те, кому понадобятся жаропонижающие и средства, уменьшающие заложенность носа; кому-то понадобится более серьезное лечение, — говорит Варвара Веретюк.
Врач приводит примеры: антикоагулянты нужны не всем, потому что, кроме того, что они защищают от тромбов, они несут в себе риски кровотечений:
— Согласитесь, защититься от возможного тромбоза и умереть от кровотечения — так себе перспектива. И гормоны тоже нужны не всем. Важно понимать: чем сильнее препарат, тем больше у него побочных эффектов, противопоказаний. Кроме того, лекарства при одновременном приеме взаимодействуют друг с другом, и прием более пяти препаратов одновременно серьезно усиливает риски нежелательных взаимодействий. Я не могу отделаться от мысли о том, что определенная доля тяжелых случаев течения коронавирусной инфекции может быть связана именно с употреблением множества лекарственных препаратов и их побочными эффектами.
Чем опасен прием антибиотиков, помимо побочных эффектов
Екатерина Калинина обращает внимание, что антибиотики влияют на печень, некоторые из них могут угнетать иммунную систему, уменьшая количество лейкоцитов (клеток крови, ответственных за иммунитет).
Варвара Веретюк напоминает, что если люди принимают антибиотики без показаний, причем делают это часто, то бактерии приобретают устойчивость (резистентность) к лекарству: они способны обмениваться друг с другом информацией об устойчивости:
— Ситуация угрожающая. Это серьезная проблема, с последствиями которой мы столкнемся. Мы потеряем несколько мощных антибиотиков, потому что люди их используют без показаний.
Андрей Поздняков добавляет, что это и так была проблема во всём мире, а COVID-19 ее усиливает, при этом новые антимикробные препараты практически не разрабатываются.
В октябре представители многих организаций и сообществ врачей (например, Российское респираторное общество, Ассоциация детских врачей Московской области, Альянс клинических химиотерапевтов и микробиологов и так далее) опубликовали совместное обращение к врачебному сообществу России по поводу серьезности ситуации с антибиотиками:
— По данным ряда исследований, более 90% пациентов с COVID-19 в настоящее время получают антибиотики, в том числе комбинированную терапию и парентеральные препараты в амбулаторных условиях. Вне всякого сомнения, сложившаяся ситуация будет способствовать значительному росту антимикробной резистентности и иметь серьезные неблагоприятные последствия в будущем. Необоснованная антибактериальная терапия приводит к ряду нежелательных явлений, которые могут значительно ухудшить состояние пациента, а порой и привести к жизнеугрожающим последствиям.
Далее они дали свои разъяснения для врачей, описали, в каких случаях можно назначать, а в каких нет. Кроме того, они предлагают даже использовать другую терминологию, чтобы врачи не путали процессы:
Антибиотики при коронавирусе
Коронавирус — острое вирусное заболевание, которое передается воздушно-капельным путем. Инфекция была выявлена недавно, однако уже успела адаптироваться к человеческой среде и стала активно распространяться между людьми. Как показывают исследования ученых, опасность вируса состоит в том, что он быстро развивает пневмонию.
Содержание:
Принципы лечения
Человек заражается вирусной инфекцией через слизистые оболочки глаз и носоглотки. Инкубационный период длится около недели. В это время могут наблюдаться симптомы в виде ломоты и недомогания. В период острой фазы повышается температура, появляются головные боли, кашель, насморк, озноб, тошнота. Тяжелая фаза заболевания вызывает сильную одышку, боли в животе и грудной клетке. Чтобы не допустить серьезных осложнений, важно быстро и правильно подобрать лечение.
В настоящее время вакцины от коронавируса не существует. Курс лечения выстроен на применении противовирусных медикаментов и антибиотиков. Пациенту назначают сильнодействующий препарат. Противовирусное вещество не сможет самостоятельно справиться с вирусом, поэтому дополнительно принимаются обезболивающие, жаропонижающие и сорбирующие медикаменты.
Антибиотики назначают при осложненной форме заболевания, когда происходит размножение условно-патогенной микрофлоры.
Как выбрать антибиотик
При остром вирусном заболевании антибиотик назначает врач, ссылаясь на результаты лабораторных анализов. Для правильного подбора препарата нужно:
-
определить свойство и вид возбудителя инфекции;
-
выбрать курс лечения и рассчитать дозу препарата;
-
подобрать комплекс медикаментов для микроорганизмов, которые тяжело поддаются лечению;
-
когда возбудитель не выявлен, стоит применять антибиотик широкого воздействия, после проведенных бактериологических анализов использовать препарат с узким спектром влияния.
Чтобы исключить негативные побочные эффекты, при назначении медикаментозного лечения учитывается возраст пациента, общее состояние, выраженные симптомы.
Прием препаратов
Не все понимают, можно ли при коронавирусе принимать антибиотики и какие симптомы должны стать тому причиной. Категорически запрещено самостоятельно пить препараты без назначения лечащего врача, так как неправильно подобранные антибиотики не только ослабят организм, но и могут спровоцировать летальный исход.
Показания для приема антибиотиков:
-
на протяжении нескольких дней температура тела превышает 38 градусов;
-
в респираторном тракте развивается бактериальная микрофлора, в качестве подтверждения инфекции часто наблюдаются выделения зеленой и желтой мокроты при кашле;
-
при продолжительном лечении противовирусными веществами сохраняется общее недомогание;
-
кал содержит гнойную слизь.
Если у пациента имеются все симптомы, врач не сможет назначить прием антибиотиков без бактериологического посева. Для проведения исследований из трахеи и носоглотки берется мазок, из кала извлекается слизистая часть. Он засевается на питательную среду с целью выявления вида инфекции. После получения результатов определяется дополнительный вид антибиотика, способного уничтожить вирус.
Если пациенту прописывается курс приема антибиотиков, то это не означает, что противовирусные медикаменты принимать не нужно. Назначается комплексный прием препаратов для достижения оптимального эффекта в целях устранения бактериальной среды из ЖКТ либо респираторного тракта. После завершения терапии у пациента берутся все анализы, если коронавирусная инфекция не подтверждается, пациент выписывается.
Виды антибиотиков
Все виды препаратов имеют сильное воздействие и включают в себя широкий спектр влияния на патогенные микроорганизмы.
Амоксиклав
Комплексный препарат, в состав которого входит амоксициллин, активно борется с вирусной инфекцией. Второй компонент, клавулановая кислота, подавляет синтез бактерий. Антибиотик показан при таких симптомах как:
Если вирус проник в кровоточную систему, медикамент быстро поможет справиться с сепсисом.
Побочные эффекты могут наблюдаться в виде:
-
желтухи, гепатита, нарушенного формирования стула;
-
аллергический реакции;
-
воспаления почек;
-
кандидоза.
Флуимуцил
В состав препарата входит триамфеникол. Применяется в качестве ингаляций и инъекций. Антибиотик обладает отхаркивающими, муколитическими и бактерицидными свойствами. Когда у пациента состояние средней тяжести, ему прописывают ингаляции с препаратом. Вещество в малых количествах всасывается в кровоточную систему, поэтому риск возникновения побочных эффектов минимальный. Однако они все же существуют и могут выражаться в виде аллергической сыпи, стоматита, панцитопении.
Азитромицин
Антибиотик относится к числу сильнодействующих препаратов. Производится в ампулах и таблетках, может применяться как внутривенно, так и внутримышечно. Активно воздействует на бактериальные клетки за счет подавления синтеза белка, размножения, ферментов. Эффективно борется с отитом, синуситом, тонзиллитом, бронхитом.
Препарат показан при выявлении инфекционных патологий, вызванных воспалительным процессом дыхательных путей, поэтому может использоваться для лечения коронавируса. Побочных эффектов достаточно много, тем не менее их можно избежать, если придерживаться рекомендаций приема.
Цефтриаксон
Препарату присуще сильное воздействие на патогенные микроорганизмы. При его попадании в организм происходит бактерицидное влияние, все бактерии уничтожаются, что исключает риск появления хронических заболеваний. Средство обычно назначают во время осложненной вирусной фазы. Среди побочных эффектов может наблюдаться:
Левофлоксацин
Антибиотику под силу справляться с грамотрицательными и грамположительными бактериями, которые выявлены у взрослых людей. При коронавирусе медикамент применяется для лечения патогенных микробов. Пациенту прописывается прием препарата, когда имеются ярковыраженные симптомы пневмонии и бронхита.
Токсичность антибиотика имеет средний показатель, он распространяется по всему организму и может вызывать побочные эффекты в следующих системах:
Все виды препаратов должны применяться не больше 10 дней, в противном случае может развиться резистентность суперинфекции и бактериальной микрофлоры.
Амоксиклав отзывы — Антибиотики — Первый независимый сайт отзывов Украины
Амоксиклав
Фармакологическое действие:
Амоксиклав – антибактериальный комбинированный препарат. Действующие вещества: амоксициллин – антибиотик группы пенициллина широкого спектра действия и ингибитор бета-лактамаз микроорганизмов — клавулановая кислота. Клавулановая кислота предупреждает разрушение амоксициллина за счет образования стойких комплексов с бета-лактамазами: при этом образующиеся комплексы неактивные и стойкие.
Амоксициллин эффективен по отношению к… подробнее
Рейтинг 3.1 из 5 на основании 46 отзывов
АнтибиотикиАмоксиклав цены в аптеках
ООО «Аптека НЦ»
- 93 грн. Амоксиклав 2s пор. д/орал. сусп. 400 мг + 57 мг/5 мл бутылка 70 мл, с дозир. шприцем-пипеткой
Лювар
- 95.54 грн. Амоксиклав квиктаб.625мг №10
- 106.32 грн. Амоксиклав 625мг таб.№14
- 113.84 грн. Амоксиклав 2S 400/57мг в 5мл сусп.70,0
- 237.72 грн. Амоксиклав 1000мг таб.№14
Аптекарь
- 105.8 грн. Амоксиклав 2х таб. 625мг №14
Интернет-аптека «Норма-Плюс»
- 82.4 грн. Амоксиклав Квиктаб 500мг/125мг N20 таблетки
- 92.05 грн. Амоксиклав 2х табл. п/о 625 мг №14
- 122.95 грн. Амоксиклав Квиктаб 875мг/125мг N10 таблетки
- 140.8 грн. Амоксиклав 125 мг/31.25 мг 5 мл 100 мл порошок для пероральной суспензии
- 140.8 грн. Амоксиклав пор. д/п сусп. фл. 100 мл 312,5мг/5мл №1
- 191.55 грн. Амоксиклав 2х табл. п/о 1000 мг №14
СОДЕКСО
- 95.1 грн. Амоксиклав квиктаб табл. 625мг №10
- 96.7 грн. Амоксиклав 2х табл. 625мг № 14
- 98.6 грн. Амоксиклав 2S пор. д/орал. сусп. 400мг/57мг/5мл 70мл (17,5г)
- 129.9 грн. Амоксиклав квиктаб табл. 1000 мг №10
- 133.4 грн. Амоксиклав пор. д/приг. сусп. 156.25мг/5мл по 100мл
- 152.4 грн. Амоксиклав пор. д/приг. сусп. 250мг/62,5мг/5мл по 100мл
- 203.9 грн. Амоксиклав 2х табл. 1000 № 14
Ещё цены на Амоксиклав
Амоксициллин / клавуланат или ибупрофен не лучше плацебо при остром бронхите — POEMs
Am Fam Physician. 1 февраля 2014 г .; 89 (3): 225-226.
Клинический вопрос
Является ли лечение амоксициллином / клавуланатом (аугментином) или ибупрофеном более эффективным для уменьшения количества дней с частым кашлем у взрослых с обесцвеченной мокротой и острым бронхитом?
Итог
Лечение острого бронхита амоксициллином / клавуланатом или нестероидным противовоспалительным препаратом ибупрофеном не более эффективно, чем плацебо в уменьшении общих симптомов или продолжительности частого кашля.Однако лечение вызывает побочные эффекты у каждого восьмого пациента. По словам Ослера: «Желание принимать лекарства — это, пожалуй, величайшая черта, которая отличает человека от животных». В этом случае назначение ибупрофена, а не антибиотика, может быть лучшим способом позволить пациентам принимать лекарства, пока их кашель проходит. (Уровень доказательности = 1b)
Сводка
В исследование было включено 416 взрослых, обратившихся за помощью в один из девяти центров первичной медицинской помощи в Испании.Пациенты соответствовали критериям включения, если у них наблюдались симптомы острого бронхита менее одной недели. У всех пациентов преобладающим симптомом был кашель с обесцвеченной мокротой и, по крайней мере, еще один симптом инфекции нижних дыхательных путей (например, одышка, хрипы, дискомфорт или боль в груди). В настоящее время курильщиками были 38%. Пациенты были исключены, если у них были рентгенологические признаки пневмонии или признаки тяжелой инфекции (например, спутанность сознания, учащенное дыхание, учащенный пульс). Пациенты были случайным образом распределены с использованием скрытого распределения для приема ибупрофена (600 мг), амоксициллина / клавуланата (500 мг / 125 мг) или плацебо три раза в день в течение 10 дней.
Среднее время полного исчезновения кашля составило 14,6 дней, что немного короче, чем средняя продолжительность 18 дней, о которой сообщалось в других исследованиях (Ebell MH, Lundgren J, Youngpairoj S. Ann Fam Med.2013; 11 (1): 5–13). Используя анализ намерения лечить, среднее количество дней частого кашля, записанное в дневнике пациента, составляло примерно 10 дней в каждой группе. Результаты были аналогичными при анализе только тех пациентов, которые придерживались полного курса лечения. Оценка симптомов во время лечения не различалась между группами.Побочные эффекты чаще наблюдались при лечении антибиотиками (12%) по сравнению с ибупрофеном или плацебо (5% и 3% соответственно; P <0,01).
Дизайн исследования: рандомизированное контролируемое исследование (простое слепое)
Источник финансирования: Государственное финансирование: скрытое
Условия: амбулаторно (первичная медико-санитарная помощь)
Ссылка: Llor C, Морагас А, Байона C, и другие. Эффективность противовоспалительного лечения или лечения антибиотиками у пациентов с неосложненным острым бронхитом и обесцвеченной мокротой: рандомизированное плацебо-контролируемое исследование. BMJ. . 2013; 347: f5762.
Отзывы пользователей амоксициллина / клавуланата при бронхите на Drugs.com
Также известен как: Аугментин, Амоклан, Аугментин XR
Амоксициллин / клавуланат имеет средний рейтинг 6,6 из 10 из 43 оценок для лечения бронхита. 63% пользователей, которые рассматривали Амоксициллин / клавуланат, сообщили о положительном эффекте, а 30% сообщили об отрицательном эффекте.
Фильтр по условию Все состояния Аспирационная пневмония (2) Бактериальная инфекция (156) Бронхоэктазы (1) Бронхит (46) Фебрильная нейтропения Инфекции почек (7) Мелиоидоз Средний отит (43) Пневмония (9) Синусит (264) Инфекция кожи и структур (22) Инфекция кожи или мягких тканей (44) Избыточный бактериальный рост в тонкой кишке (7) Стрептококковая инфекция (67) Инфекция верхних дыхательных путей (37) Инфекция мочевыводящих путей (43)
Амоксициллин / клавуланат Сводная оценка
6.6 /10 средняя оценка
43 оценок из 43 пользовательских отзывов.
Сравните все 89 лекарств, используемых при лечении бронхита.
| 10 | 35% | |
|---|---|---|
| 9 | 12% | |
| 8 | 16% | |
| 7 | 0% | |
| 6 | 0% | |
| 5 | 7% | |
| 4 | 0% | |
| 3 | 2% | |
| 2 | 2% | |
| 1 | 26% |
Отзывы на Амоксициллин / клавуланат
Сортировать по Недавние + ПолезныеСамые недавниеСамые полезныеНаивысший рейтингНизкий рейтингВремя приема лекарств
Часто задаваемые вопросы
Дополнительные вопросы и ответы
Эта информация НЕ предназначена для поддержки какого-либо конкретного лекарства.Хотя эти обзоры могут быть полезны, они не заменяют опыт, знания и суждения практикующих врачей.
Узнать больше о бронхите
Drugs.com Health Center
Mayo Clinic Reference
Пользовательские обзоры Augmentin для бронхита на Drugs.com
Аугментин имеет средний рейтинг 6,5 из 10 из 30 оценок для лечения бронхита. 63% пользователей, просмотревших Аугментин, сообщили о положительном эффекте, а 33% — об отрицательном эффекте.
Фильтр по условию Все состояния Аспирационная пневмония (1) Бактериальная инфекция (66) Бронхоэктазы, Бронхит (31) Фебрильная нейтропения, Инфекции почек (4) Мелиоидоз, средний отит (24) Пневмония (5) Синусит (135) Инфекция кожи и структур (7) Инфекция кожи или мягких тканей (29) Небольшая Избыточный бактериальный рост в кишечнике (3) Стрептококковая инфекция горла (34) Инфекция верхних дыхательных путей (27) Инфекция мочевыводящих путей (15)
Обзор рейтингов Augmentin
6.5 /10 средняя оценка
30 оценок из 28 пользовательских отзывов.
Сравните все 89 лекарств, используемых при лечении бронхита.
| 10 | 37% | |
|---|---|---|
| 9 | 17% | |
| 8 | 10% | |
| 7 | 0% | |
| 6 | 0% | |
| 5 | 3% | |
| 4 | 0% | |
| 3 | 0% | |
| 2 | 3% | |
| 1 | 30% |
Часто задаваемые вопросы
Дополнительные вопросы и ответы
Эта информация НЕ предназначена для поддержки какого-либо конкретного лекарства.Хотя эти обзоры могут быть полезны, они не заменяют опыт, знания и суждения практикующих врачей.
Узнать больше о бронхите
Drugs.com Health Center
Mayo Clinic Reference
Подробнее об Аугментине (амоксициллин / клавуланат)
Потребительские ресурсы
- Другие бренды
- Amoclan, Augmentin ES-600
Профессиональные ресурсы
Другие составы
Сопутствующие лечебные руководства
Почему вам следует пропустить амоксициллин, если у вас бронхит: он не работает, согласно исследованиям
Несмотря на многочисленные доказательства того, что антибиотики не действуют против вирусных инфекций, многие врачи по-прежнему прописывают их, особенно амоксициллин, при инфекциях нижних дыхательных путей, таких как бронхит, даже после исключения пневмонии.Это потому, что несколько скудных исследований показали, что это может помочь, по крайней мере, немного уменьшить тяжесть или продолжительность симптомов.
Эта практика должна измениться, если практикующие врачи будут следить за последним исследованием, опубликованным в среду в журнале Lancet. Европейские исследователи случайным образом назначили амоксициллин или плацебо более чем 2000 пациентам, у которых был диагностирован бронхит из-за сильного кашля, заложенности грудной клетки и других симптомов простуды, сохраняющихся более недели.Они обнаружили, что не только антибиотики не могут облегчить или разрешить симптомы быстрее, чем плацебо, но и с большей вероятностью вызывают побочные эффекты, включая тошноту, диарею или сыпь.
Около 29 процентов пациентов, получавших амоксициллин, испытали эти побочные эффекты по сравнению с 24 процентами в группе плацебо. (Также известно, что плацебо вызывает «побочные эффекты», если пациенты считают, что они принимают активное лекарство.)
«Амоксициллин не оказал существенного влияния ни на продолжительность симптомов, ни на их тяжесть», — пишут авторы исследования.В исследование были исключены пациенты с подозрением на пневмонию, для которых лечение антибиотиками было доказано, на основании звуков их дыхания, слышимых с помощью стетоскопа во время медицинского осмотра, и наличия сохраняющейся лихорадки.
Исследователи обнаружили небольшую пользу от лечения антибиотиками: у тех, кто принимал лекарства, было меньше шансов развить новые или ухудшиться симптомы по сравнению с теми, кто принимал плацебо. Тем не менее, 30 пациентов нуждались в лечении антибиотиком, чтобы один испытал эти преимущества.
«Использование амоксициллина для лечения респираторных инфекций у пациентов, у которых нет подозрений на пневмонию, вряд ли поможет и может нанести вред», — говорится в заявлении автора исследования доктора Пола Литтла из Саутгемптонского университета в Великобритании.
Амоксициллин для лечения острой инфекции нижних дыхательных путей в первичной медико-санитарной помощи при отсутствии подозрения на пневмонию: рандомизированное плацебо-контролируемое исследование в 12 странах
Резюме
Предпосылки
Инфекции нижних дыхательных путей являются одной из наиболее распространенных инфекций. общие острые заболевания, лечение которых осуществляется в первичной медико-санитарной помощиБыло проведено несколько плацебо-контролируемых исследований антибиотиков, и общая эффективность (особенно в таких подгруппах, как пожилые люди) обсуждается. Мы стремились сравнить пользу и вред амоксициллина при острой инфекции нижних дыхательных путей с плацебо как в целом, так и у пациентов в возрасте 60 лет и старше.
Методы
Пациентам старше 18 лет с острыми инфекциями нижних дыхательных путей (кашель продолжительностью ≤28 дней), у которых не было подозрения на пневмонию, случайным образом назначали (1: 1) амоксициллин (1 г три раза в день). в течение 7 дней) или плацебо с помощью случайных чисел, сгенерированных компьютером.Нашим основным результатом была продолжительность симптомов, оцениваемых как «умеренно плохие» или хуже. Вторичными исходами были тяжесть симптомов на 2–4-й день и появление новых или ухудшающихся симптомов. Исследователи и пациенты были скрыты от назначения лечения. Это испытание зарегистрировано в EudraCT (2007-001586-15), UKCRN Portfolio (ID 4175), ISRCTN (52261229) и FWO (G.0274.08N).
Результаты
1038 пациентов были отнесены к группе амоксициллина и 1023 — к группе плацебо. Ни продолжительность симптомов, оцениваемая как «умеренно плохая» или хуже (отношение рисков 1,06, 95% ДИ 0,96–1,18; p = 0,229), ни средняя тяжесть симптомов (1,69 с плацебо против 1 · 62 с амоксициллином; разница -0,07 [95% ДИ -0,15 до 0,007]; p = 0,074) значительно различалась между группами.Новые или ухудшающиеся симптомы встречались значительно реже в группе амоксициллина, чем в группе плацебо (162 [15,9%] из 1021 пациента против 194 [19,3%] из 1006; p = 0,043; необходимое количество лечить 30). Случаи тошноты, сыпи или диареи были значительно чаще в группе амоксициллина, чем в группе плацебо (число, необходимое для нанесения вреда 21, 95% ДИ 11–174; p = 0,025), и один случай анафилаксии был отмечен с амоксициллин. Двое пациентов из группы плацебо и один из группы амоксициллина должны были быть госпитализированы; смертей, связанных с исследованием, отмечено не было.Мы не отметили доказательств избирательной пользы у пациентов в возрасте 60 лет и старше (n = 595).
Интерпретация
Когда пневмония не заподозрена клинически, амоксициллин оказывает незначительное влияние на острую инфекцию нижних дыхательных путей в первичной медико-санитарной помощи как в целом, так и у пациентов в возрасте 60 лет и старше, и причиняет небольшой вред.
Финансирование
Рамочная программа 6 Европейской комиссии, Национальный институт исследований в области здравоохранения Великобритании, Barcelona Ciberde Enfermedades Respiratorias и Исследовательский фонд Фландрии.
Рекомендуемые статьи Цитирующие статьи (0)
Просмотр аннотацииАвторские права © 2013 Elsevier Ltd.
Рекомендуемые статьи
Цитирующие статьи
Терапевтическое лечение бронхита
После завершения этой статьи непрерывного образования фармацевт должен уметь:
1. Обзор эпидемиологии и патогенеза острого бронхита , включая обсуждение бактериологической этиологии .
2. Обсудите клинические признаки, которые позволяют диагностировать острый бронхит и обострение хронического бронхита.
3. Обсудите терапевтические возможности лечения бронхита.
4. Понимать важность разумного использования антибиотиков в лечении бронхита и влияние устойчивости в разработке новых лекарств и лекарственных форм.
5.Сформулируйте терапевтический план для конкретного случая пациента с острым бронхитом или обострением хронического бронхита .
Острый бактериальный бронхит и обострение хронического бронхита (AECB) являются одними из самых распространенных заболеваний, встречающихся в клинической практике. Однако успешное лечение может быть проблематичным, особенно с появлением устойчивости к антибиотикам. FDA одобрило новые препараты, которые решают эту проблему. , но общественные руководящие принципы еще не догнали клиническую практику.В этой статье будет рассказано о терапевтическом лечении острого бактериального бронхита и ОВЭБ. На нем также будут обсуждаться проблемы, связанные с резистентностью бактерий, и предпринимаемые усилия по ее устранению.
Острый бактериальный бронхит
Острый бронхит — одно из самых распространенных заболеваний, встречающихся в клинической практике. По оценкам, в США в 1997 году было совершено 30 миллионов амбулаторных посещений по поводу кашля, что привело примерно к 12 миллионам диагнозов бронхита. 1 Хотя вирусы ответственны за большинство случаев острого бронхита, от 70% до 80% пациентов с острым бронхитом, которым медицинская помощь назначается антибиотиками. 2
Патогенез
Острый бронхит определяется как воспаление бронхов при наличии кашля и связанных с ним симптомов инфекции верхних дыхательных путей. У некоторых пациентов может наблюдаться одышка, выделение гнойной мокроты, боль в груди и лихорадка. По крайней мере, в 60% случаев микробиологические исследования не могут определить патоген, связанный с острым бронхитом. 3 Как указано выше, большинство идентифицируемых случаев неосложненного острого бронхита (≥90%) вызвано вирусами (Таблица 1). 4,5 Вирусы гриппа чаще всего ассоциируются с острым бронхитом.
Бактериальные патогены составляют от 5% до 10% всех случаев неосложненного острого бронхита. 5 Bordetella pertussis , Mycoplasma pneumoniae и Chlamydia pneumoniae — единственные бактерии, которые были связаны с острым бронхитом. Хотя эффективность коклюшной вакцины составляет примерно 90%, ее защитный эффект у детей снижается до 46% на седьмом году после иммунизации. 6,7 Это снижение создает большую группу подростков и взрослых, восприимчивых к B pertussis .
Другие бактерии, включая Streptococcus pneumoniae , Haemophilus influenzae и Moraxella catarrhalis , по всей видимости, не вызывают острый бронхит у взрослых, не страдающих легочными заболеваниями. Эти бактерии, однако, могут играть роль во вторичной инфекции после острого респираторного вирусного заболевания или у пациентов с патологией легких (например, AECB, трахеостомия или эндотрахеальная интубация). 8
Клиническая картина и диагноз
Основной симптом острого бронхита — кашель (с выделением мокроты или без него), продолжающийся менее 3 недель. 9 Однако примерно у 20% пациентов может продолжаться кашель через 4 недели. 10 Инфекцию B pertussis следует рассматривать в стационаре с постоянным пароксизмальным кашлем (обычно длится 4-6 недель) и при тесном контакте с инфицированным человеком. 5 Около 20% пациентов с кашлем, продолжающимся более 2–3 недель, страдают коклюшем. 11 Наличие гнойной мокроты не исключает бактериальных причин острого бронхита. Гнойность может быть результатом бактериальной или вирусной инфекции.
Диагностика острого бронхита основана на клинических данных и требует исключения возможности пневмонии. Отсутствие аномальных показателей жизненно важных функций (частота сердечных сокращений ³100 уд / мин, частота дыхания ³24 вдоха / мин или оральная температура ³38 ° C) и нормальное обследование груди значительно уменьшают возможность пневмонии. 12 Рентгенография грудной клетки рекомендуется пациентам с отклонениями от нормы жизненно важных функций или отклонениями при обследовании легких, пациентам с основным заболеванием легких и пациентам с подозрением на тяжелый острый респираторный синдром. 2,3 Постназальный капельный синдром, астма (особенно когда пациент подвергается воздействию холода или физических упражнений), гастроэзофагеальная рефлюксная болезнь или комбинация этих состояний — наиболее вероятный диагноз у иммунокомпетентных взрослых пациентов с постоянным кашлем более 3 недель и отрицательной рентгенограммой грудной клетки. 9,13 Фактически, эти состояния составляют 90% диагнозов у пациентов с постоянным кашлем. 14 Поскольку окрашивание мокроты по Граму и посев мокроты не позволяют однозначно идентифицировать B pertussis , M pneumoniae и C pneumoniae , эти диагностические тесты не рекомендуются. 3
Лечение
Чрезмерное использование антибиотиков при лечении острого бронхита было проблемой общественного здравоохранения на протяжении последних десятилетий.Поскольку в большинстве случаев неосложненный острый бронхит вызывается вирусами (таблица 1), рутинное использование антибиотиков, включая эритромицин, доксициклин или триметоприм / сульфаметоксазол (TMP / SMX), дает лишь незначительную пользу и весьма затруднительно. 2,15,16 Следовательно, лечение антибиотиками не следует начинать у пациентов с острым бронхитом, вызванным вирусами. Несмотря на эту осторожность, врач прописывает антибиотики при остром бронхите до 80% случаев. 16 Кроме того, идентификация M pneumoniae и C pneumoniae в культуре затруднительна.В настоящее время отсутствуют клинические исследования с адекватным объемом выборки для поддержки лечения антибиотиками этих патогенов.
Рекомендации Американской коллегии врачей и Центров по контролю и профилактике заболеваний поддерживают использование антибактериальных средств только при бронхите, который вызывается коклюшем B . 3,14 Терапия эритромицином от 250 до 500 мг 4 раза в день у пациентов с коклюшем помогает купировать симптомы. 17 Другие макролиды, включая кларитромицин и азитромицин, являются вариантами лечения коклюша.
Начало лечения на ранней стадии заболевания (в течение 7-14 дней после появления симптомов) необходимо для максимизации клинической пользы. Однако пациенты с коклюшем часто не обращаются за медицинской помощью в эти сроки. Для этих пациентов цель рекомендации лечения антибиотиками состоит в предотвращении передачи заболевания, а не в исчезновении симптомов. Лечение антибиотиками должно быть сохранено для пациентов, у которых высока вероятность коклюша (т. контакты.Тесные контакты следует лечить с той же дозой и продолжительностью действия эритромицина. По сравнению с препаратами этилсукцината и стеарата, эстолят эритромицина был связан с наименьшим количеством бактериологических и клинических рецидивов. 18 Таким образом, эстолат является рекомендуемой лекарственной формой для лечения коклюша. Терапию следует продолжать в течение 14 дней, хотя 7-дневный курс оказался столь же эффективным. 18,19
Острый бактериальный бронхит, вызванный атипичными патогенами, включая M pneumoniae или C pneumoniae , встречается у большинства пациентов.Его следует подозревать у пациентов с длительным кашлем и бронхиальными симптомами. Тетрациклины, макролиды и фторхинолоны обладают отличной активностью против этих бактерий. Однако регулярное использование антибиотиков для лечения этих патогенов крайне не рекомендуется, поскольку клинических испытаний, подтверждающих эту практику, не проводилось.
Поскольку пациенты могут иметь симптомы верхних дыхательных путей или обычные простудные симптомы, использование назальных деконгестантов, нестероидных противовоспалительных препаратов, аспирина, парацетамола и / или ипратропия для носа может облегчить симптомы.Поскольку в большинстве случаев острый бронхит сопровождается кашлем, для уменьшения кашля часто назначают противокашлевые средства, такие как декстрометорфан и кодеин, хотя доказательства, подтверждающие их пользу, невелики. 5 Недавний метаанализ показал, что использование пероральных или ингаляционных бета-2 агонистов неэффективно для уменьшения острого кашля у взрослых и детей, у которых не было обструкции дыхательных путей. 20
Острое обострение хронического заболевания Бронхит
Хронический бронхит, особенно во время острого обострения, способствует значительной инвалидности, заболеваемости и смертности у людей с хронической обструктивной болезнью легких (ХОБЛ).В США около 16 миллионов человек страдают ХОБЛ. 21 Доказательства указывают на то, что ХОБЛ, особенно его легкая форма, не диагностируется. 22
Было показано, что AECB ухудшает качество жизни людей с ХОБЛ. 23 Приблизительно 500 000 госпитализаций и 110 000 случаев смерти ежегодно происходят в стационарах с обострениями ХОБЛ. 21,22
Всемирная организация здравоохранения в 2002 году сообщила, что ХОБЛ является пятой по значимости причиной смерти в мире, а ее распространенность и смертность, по прогнозам, будут расти. 24,25 Поскольку распространенность высока, экономические и социальные последствия ХОБЛ значительны. Ежегодные расходы на лечение ХОБЛ составляют 23,9 миллиарда долларов, при этом прямые затраты на одного пациента оцениваются в 1500 долларов в год. 26,27
Патогенез
Хронический бронхит характеризуется усилением воспаления слизистой оболочки и гиперсекрецией слизи бронхов и обычно сопровождается обструкцией дыхательных путей. Курение связано с большинством случаев ХОБЛ.Загрязнение воздуха, аллергены, профессиональное воздействие, инфекции дыхательных путей и генетические факторы (например, дефицит альфа- 1 -антитрипсина) также являются факторами риска ХОБЛ. 27 AECB характеризуется увеличением количества и гнойности мокроты, усилением одышки и лихорадки. Хотя вдыхаемые раздражители, загрязнение окружающей среды и аллергия могут вызвать обострение, инфекции, вызванные вирусами и бактериями, составляют от 50% до 80% случаев ОКБ. 28,29 Вирусы, в том числе грипп, риновирус, парагрипп, респираторно-синцитиальный вирус, коронавирус и аденовирус, составляют большинство (33–56%) случаев AECB. 29-32
Наиболее частые бактериальные патогены, выделяемые у пациентов с AECBare S pneumoniae , H influenzae и M catarrhalis . 33 C pneumoniae , M pneumoniae , Staphylococcus aureus , Klebsiella и Pseudomonas aeruginosa также могут вызывать AECB. 28,30,34 Интересно, что бактерии, выделяемые у пациентов со стабильным хроническим бронхитом, похожи на бактерии, которые культивируются во время обострения. 29 Пациенты с хроническим бронхитом обычно колонизированы бактериями, которые могут вызывать и приводить к воспалению дыхательных путей. 35,36
Клиническая картина и диагностика
Хронический бронхит характеризуется постоянным кашлем и выделением мокроты в течение 3 месяцев в году в течение как минимум 2 лет подряд. Пациенты с AECB имеют более частые и / или тяжелые симптомы ХОБЛ, а также другие признаки (Таблица 2).
Рентгенография грудной клетки остается неизменной во время AECB и полезна для дифференциации AECB от пневмонии, поскольку клинические проявления могут быть похожими.Образцы отхаркиваемой мокроты пациентов с ХОБЛ содержат высокую концентрацию полиморфно-ядерных лейкоцитов (ПЯН), как при стабильном хроническом бронхите, так и при ОКБ. 37 Как отмечалось ранее, культивирование патогенов во время стабильного хронического бронхита аналогично культивированию AECB. Нечеткая структура бактерий и PMN между стабильным бронхитом и AECB делает посевы мокроты малоценными для диагностики AECB. Фактически, Американский колледж врачей не рекомендует проводить посев мокроты во время обострений. 21 Посевы мокроты следует зарезервировать для пациентов, не отвечающих на эмпирическую антибиотикотерапию.
Лечение
Клинически значимое ОКБ более вероятно у пациентов с бактериальной колонизацией и тяжелым легочным заболеванием. У этой популяции пациентов AECB может привести к госпитализации и дыхательной недостаточности, поэтому следует назначить лечение антибиотиками для уничтожения бактерий и разрешения воспаления дыхательных путей. 36 Легкие эпизоды ОЭКБ, особенно у стационарных пациентов с менее тяжелым заболеванием легких (объем форсированного выдоха за 1 секунду> 50% от прогнозируемого значения), могут разрешиться спонтанно, и разумное применение антибиотиков в этой популяции заслуживает предотвращения бактериальной устойчивости.
Исследования, оценивающие использование антибиотиков у пациентов с ОКБ, выявленным по ухудшению одышки и увеличению гнойности и объема мокроты, продемонстрировали клиническую пользу. 38-40 Антибиотики были эффективны у пациентов с 2 из этих 3 симптомов, но, по-видимому, принесли минимальную пользу или не принесли никакой пользы пациентам с легкими обострениями (т. Е. Когда присутствовал только 1 или ни один из этих симптомов). Основываясь на рекомендациях Американского колледжа грудных врачей, Национальных институтов здравоохранения и Американского торакального общества, эмпирическая антибиотикотерапия, направленная против распространенных бактериальных патогенов AECB, рекомендуется для пациентов с AECB, особенно при тяжелой инфекции. 21,41,42 Выбор антибиотиков должен отражать особенности местной восприимчивости S pneumoniae , H influenzae и M catarrhalis . Обычно используется антибиотик узкого спектра действия (например, амоксициллин 500 мг 3 раза в день, доксициклин 100 мг два раза в день или TMP / SMX 160/800 мг два раза в день) в течение 3–14 дней. 21,41,43 Оптимальная продолжительность терапии недостаточно изучена. К сожалению, растущая распространенность резистентности среди обычных бактериальных патогенов AECB, особенно у пациентов с тяжелой основной хронической обструктивной болезнью легких или у пациентов, недавно принимавших антибиотики, ограничивает эффективность этих агентов узкого спектра действия.
Новые подходы к лечению AECB
Новые антибиотики или антибиотики расширенного спектра действия были изучены или одобрены FDA для лечения AECB (Таблица 3). 33,44 Эти антибиотики могут играть важную роль в лечении AECB. Фактически, исследования продемонстрировали, что использование этих новых антибиотиков или антибиотиков с расширенным спектром действия по сравнению с использованием традиционных агентов узкого спектра было связано с меньшим количеством рецидивов. 44,45 Тем не менее, за последние 3 года были обновлены руководящие принципы от крупных властей, чтобы помочь врачам указать правильное использование этих новых противомикробных препаратов в качестве препаратов первого ряда.
Высокие дозы амоксициллина с клавуланатом теперь доступны в формах, предназначенных для повышения приверженности и эффективности против лекарственной устойчивости S pneumoniae (1000 мг амоксициллина и 62,5 мг клавуланата на таблетку с увеличенным высвобождением; соотношение амоксициллина к клавуланату для перорального приема составляет 14: 1 Амоксициллин (+ клавуланат), который проявляет свою бактерицидную активность, ингибируя синтез клеточной стенки, остается в качестве терапевтического средства первой линии для лечения AECB. Клавуланатный компонент обеспечивает дополнительную активность против продуцентов бета-лактамаз, H influenzae и M catarrhalis .
Фармакокинетические и фармакодинамические исследования демонстрируют, что в высоких дозах амоксициллина (+ клавуланат), определяемых как 4 г в день у взрослых, обеспечивает повышенную активность против резистентных пневмококков. 46,47 Наиболее частые побочные эффекты связаны с желудочно-кишечным трактом, включая тошноту и диарею. Частота побочных эффектов, связанных с высокими дозами амоксициллина, сопоставима с таковыми при применении стандартных доз амоксициллина. 47,48 Однако по сравнению с двукратным приемом амоксициллина трехразовое введение высоких доз амоксициллина было связано со значительно более высокой частотой диареи. 46
Фторхинолоны связываются с ферментами, включая ДНК-гиразу и топоизомеразу IV, чтобы ингибировать синтез бактериальной ДНК. Основными преимуществами этого класса антибиотиков являются их превосходное проникновение в дыхательные выделения и нечастое дозирование. Кроме того, фторхинолоны обеспечивают превосходную защиту от большинства респираторных патогенов, включая атипичные бактерии (например, C pneumoniae и M pneumoniae ). Однако лишь незначительное число случаев ОЭКБ и острого бронхита вызываются атипичными бактериями.Левофлоксацин, гатифлоксацин, моксифлоксацин и гемифлоксацин, которые были доступны в течение ряда лет, обладают отличной активностью против S pneumoniae , H influenzae , M catarrhalis и S aureus и одобрены FECA для лечения. 49 Ципрофлоксацин, хотя и активен против H influenzae и M catarrhalis , имеет ограниченную активность в отношении пневмококков. Хотя фторхинолоны все чаще используются для лечения AECB, недавнее появление пневмококков с пониженной восприимчивостью к фторхинолам вызвало беспокойство. 50-52
Новые макролиды, в том числе кларитромицин и азитромицин, также обладают отличной активностью против S pneumoniae , H influenzae и M , вызывающих катаральное поражение органов дыхания , а также против респираторных заболеваний. Макролиды проявляют свою бактериостатическую активность, связываясь с 50S рибосомной субъединицей, чтобы ингибировать синтез белка. FDA недавно одобрило формулировку кларитромицина с пролонгированным высвобождением для однократного приема в день, чтобы улучшить комплаентность.Фторхинолоны и макролиды являются терапевтическими вариантами для пациентов с истинной гиперчувствительностью к топенициллину. Однако они были связаны с возникновением резистентности, особенно среди невосприимчивых к пенициллину пневмококковых изолятов в Соединенных Штатах. 51,53,54
Для борьбы с макролидорезистентными бактериями был разработан новый класс антибиотиков, называемых кетолидами. 55 В присутствии гена erm B (и, в случае телитромицина, erm B и mef Agenes) кетолиды остаются активными против макролид-устойчивых патогенов. 56 Несмотря на то, что кетолиды похожи на макролиды, кетолиды более плотно связываются с субъединицей 50 Sribosomal для повышения их активности против респираторных патогенов, устойчивых к макролидам. 57 Телитромицин, первый кетолид, недавно получил одобрение FDA для лечения AECB, острого бактериального риносинусита и внебольничной пневмонии легкой и средней степени тяжести. Спектр активности телитромицина при лечении AECB включает H influenzae , M catarrhalis , S pneumoniae , S aureus , C pneumoniae и M pneumoniae . 58 Телитромицин 800 мг один раз в сутки в течение 5 дней обеспечил клиническое излечение от 78% до 86%, что сопоставимо с показателями цефуроксима и амоксициллина / клавуланата в сравнении с препаратами сравнения. 59,60 Пятидневный режим также обеспечивает улучшенную простоту введения по сравнению со стандартными 10-дневными режимами амоксициллина / клавуланата, цефуроксима и кларитромицина. Телитромицин служит альтернативой при лечении AECB. Чаще всего сообщалось о побочных эффектах, связанных с желудочно-кишечным трактом, включая тошноту и диарею.
Другие рекомендации по лечению пациентов с ОКБ и ХОБЛ: антибиотикопрофилактика, муколитики и вакцины. Антибиотики, в частности тетрациклин или TMP / SMX, для пациентов с хроническим бронхитом не следует регулярно использовать с профилактической целью, поскольку их польза ограничивается незначительным сокращением числа дней болезни от AECB. 59 Если используется, антибиотикопрофилактика, особенно в зимние месяцы, должна рассматриваться только для пациентов с множественными рецидивами AECB в течение года.В недавнем метаанализе было показано, что лечение муколитиками снижает количество обострений и общее количество дней нетрудоспособности. 61 Противогриппозные и пневмококковые вакцины рекомендуются пациентам с ХОБЛ и другими хроническими заболеваниями легких. Ежегодное введение вакцины против гриппа снижает частоту и тяжесть заболеваний, потерянных рабочих дней и посещений врача. 62 Полисахаридная пневмококковая вакцина, по-видимому, уменьшает инвазивную пневмококковую инфекцию. 63
Вызовы бактерий Устойчивость
Бактериальная резистентность респираторных патогенов возникает через несколько механизмов (таблица 4).За последние несколько десятилетий резко возросла устойчивость к антибиотикам. Чтобы решить проблему резистентности, в последних рекомендациях по лечению острого бронхита и AECB основное внимание уделяется разумному применению антибиотиков. Под избирательным давлением использования антибиотиков чувствительные бактерии гибнут, а при меньшей конкуренции устойчивые бактерии процветают. Уильям Ослер однажды написал, что желание принимать лекарства, возможно, является важнейшей чертой, которая отличает людей от животных. Это желание особенно актуально для антибиотиков.Их чрезмерное использование в значительной степени способствует тенденции к увеличению резистентности среди респираторных бактериальных патогенов. Например, пневмококков с множественной лекарственной устойчивостью , определенных как штаммы, устойчивые как минимум к трем классам антибиотиков, были выделены в 26% всех изолятов. 51
Наиболее распространенными бактериальными патогенами, ассоциированными с AECB, являются S pneumoniae , H influenzae и M catarrhalis . Изменение пенициллин-связывающих белков, механизм резистентности, приобретенный пневмококками, делает пеницилоспиногенные организмы устойчивыми. и другие бета-лактамантибиотики.В США распространенность нечувствительных к пенициллину (включая устойчивые и промежуточно чувствительные) штаммов S pneumoniae достигла пика в 36% в 2001 году. 64 Кроме того, нечувствительные к пенициллину штаммы S pneumoniae связаны с перекрестной устойчивостью другие классы антибиотиков. Таким образом, эти изоляты получили название лекарственно-устойчивой S. pneumoniae (DRSP). Устойчивость DRSP к другим антибиотикам включает TMP / SMX (37%), макролиды (29%), доксициклин (21%), клиндамицин (10%) и офлоксацин (7%). 53 Большинство изолятов S pneumoniae остаются чувствительными к респираторным фторхинолонам (включая гатифлоксацин, гемифлоксацин, левофлоксацин и моксифлоксацин). Однако опасения по поводу развития резистентности возникают в результате широкого применения респираторных препаратов — фторхинолонов. инфекции. 50
Перекрестная резистентность между эритромицином и клиндамицином возникла примерно у 32% изолятов S pneumoniae в США. 53 Устойчивость как к эритромицину, так и к клиндамицину, опосредованная механизмом рибосомного метилирования erm B (фенотип MLS B ), который ингибирует связывание антибиотика с целевым сайтом. 64,65 Однако большинство устойчивых к эритромицину штаммов S pneumoniae (68%) остаются чувствительными к клиндамицину. 66 В этих изолятах резистентность возникает за счет mef Aeflux pump (M-фенотип), что снижает накопление антибиотиков в бактериях. 66,67
H influenzae (30%) и M. catarrhalis (92%) придают устойчивость к пенициллинам, продуцируя бета-лактамазы. 53 Комбинации ингибиторов беталактамазы (например, амоксициллин с клавуланатом) и цефалоспорины (в частности, цефтриаксон, цефиксим и цефдинир) сохраняют отличную активность в отношении этих патогенов. H influenzae к TMP / SMX (22%). 55
Многие исследования убедительно показывают, что разумное использование антибиотиков снижает резистентность. В Финляндии, например, кампания по ограничению использования антибиотиков привела к снижению резистентности к эритромицину среди стрептококков группы А. 68 Этот результат подтверждает идею о том, что вдумчивый подход к использованию антибиотиков и ограничение их использования в определенных ситуациях будет полезным. В таблице 5 представлены некоторые стратегии по сокращению использования антибиотиков.
Заключение
Чтобы оптимизировать лечение острого бронхита и ОКБ, клиницист должен понимать патогенез и клинические особенности этих инфекций.Вирусы несут ответственность за большинство случаев острого бронхита и AECB. В этих сценариях рутинное использование антибиотиков нецелесообразно и крайне не рекомендуется, поскольку оно может способствовать увеличению распространенности резистентности бактерий. Чтобы поощрять разумное использование антибиотиков, врач должен определить, когда бактериальная инфекция высока. Более того, хотя при выборе оптимальной терапии крайне важно учитывать рекомендации, новые исследования демонстрируют улучшенное лечение в случаях бактериальной резистентности, а руководящие принципы общества еще не отстают от клинической практики.
Пример из практики
Мужчина 65 лет обратился в клинику первичной медицинской помощи с заметным увеличением кашля и выделения гнойной мокроты на за последние 4 дня. Он сообщает, что у него поднялась температура до 38,5 ° C и усилилась одышка 2 дня назад. В анамнезе — сахарный диабет, хронический бронхит и тяжелая ХОБЛ. В настоящее время пациент принимает несколько лекарств от болезни легких и соблюдает назначенный ему режим. Две недели назад он получил TMP / SMX на для лечения инфекции мочевыводящих путей. Результат рентгена грудной клетки, проведенного для исключения пневмонии, указывает на хронические изменения легких без острого инфильтрата. Каковы соображения по лечению этого пациента с тяжелым AECB?
AECB характеризуется увеличением частоты и / или тяжести симптомов, связанных с ХОБЛ, включая кашель, одышку, выделение мокроты и гнойность.Эти симптомы, сопровождающиеся лихорадкой, присутствуют у этого пациента. Поскольку симптомы AECB могут совпадать с симптомами, связанными с пневмонией, пневмония должна учитываться при дифференциальной диагностике, особенно у этого пациента с хроническим заболеванием легких. На рентгенограмме органов грудной клетки резких изменений не выявлено; следовательно, этому пациенту был поставлен диагноз AECB.
Хотя вирусы вносят свой вклад в большинство случаев AECB, бактериальные патогены — чаще всего S pneumoniae , H influenzae и M catarrhalis — также могут вызывать AECB.Антибиотикотерапию следует назначать пациентам с клинически значимыми ОКБ, которые более вероятны при наличии множественных симптомов, связанных с ОКБ и тяжелым легочным заболеванием. Таким образом, антибактериальная терапия рекомендуется пациентам с тяжелой основной ХОБЛ, у которых усиливаются и ухудшаются симптомы. Целями терапии являются (1) устранение симптомов, связанных с воспалением дыхательных путей, (2) уничтожение бактерий, (3) предотвращение госпитализации и (4) предотвращение осложнения, включая респираторный дистресс и / или недостаточность.
Терапевтические варианты лечения AECB включают использование антибиотиков узкого спектра действия (например, амоксициллин, доксициклин или TMP / SMX). Однако при повторном воздействии TMP / SMX повышается вероятность инфекции, вызванной резистентным патогеном, в частности, S pneumoniae или H influenzae . Кроме того, растущая распространенность бактериальной резистентности у пациентов с тяжелой основной хронической обструктивной болезнью легких ограничивает их эффективность. узкоспектральные агенты.
Новые антибиотики или антибиотики расширенного спектра действия, которые были изучены или одобрены FDA для лечения амоксициллина AECBare с клавуланатом, цефалоспоринами, респираторными фторхинолонами (левофлоксацин, моксифлоксацин, гатифлоксацин и гемифлоксацин) и тимифлоксацином (азитромитролит)Хотя эти противомикробные агенты, по сравнению с антибиотиками узкого спектра, были связаны с меньшим количеством рецидивов, не было обновлений руководящих принципов от крупных властей, чтобы помочь врачам указать целесообразность их использования в качестве агентов первой линии. Тем не менее, это терапевтические варианты для конкретного пациента. Одним из основных преимуществ фторхинолонов, макролидов и телитромицина является то, что они обладают отличной активностью против атипичных бактерий (например, C pneumoniae и M pneumoniae ), которые являются менее частыми причинами AECB.Помимо антибиотикотерапии, необходимо оптимизировать лечение пациента с ХОБЛ. Он также должен получать муколитическое средство и вакцины против гриппа и пневмококка. & # 160;
Дженнифер Ле, PharmD: доцент кафедры фармацевтической практики, Фармацевтический колледж, Западный университет медицинских наук; Мартин С. Липски, доктор медицины: декан и профессор семейной медицины, Иллинойский университет, медицинский колледж, Рокфорд.
Для получения списка литературы отправьте конверт с собственным адресом с маркой по адресу: Ссылки Department, Attn.А. Шталь, Pharmacy Times, 241 Forsgate Drive, Jamesburg, NJ 08831; или отправьте запрос по электронной почте: [email protected].
Офис непрерывного профессионального образования MWC аккредитован Советом по аккредитации фармацевтического образования в качестве провайдера непрерывного фармацевтического образования. Эта программа утверждена для 2,5 контактных часа (0,25 CEU) под универсальным номером программы ACPE 290-999-05- 002-H01. Программа доступна для получения кредита CE до 28 февраля 2008 г.
CE ФОРМА ОТВЕТА ИНСТРУКЦИИ
ПРОЦЕДУРЫ ТЕСТИРОВАНИЯ И ОЦЕНКИ
1. 1. Каждый участник, получивший проходной балл 70% или выше на любом экзамене, получит справку о зачете, дающую количество заработанных кредитов CE. Эта форма должна быть сохранена и может использоваться как документация по заработанным кредитам.
2. Участники, получившие плохую оценку на любом экзамене, будут уведомлены и им будет разрешено пройти 1 повторный экзамен без дополнительной оплаты.
3. Все ответы должны быть записаны в прилагаемой форме для ответов. Для каждого вопроса решите, какой вариант является лучшим ответом, и обведите букву ответа, представляющую ваш выбор.
4. Отправьте заполненную форму экзамена по следующему адресу: PharmacyTimes, 405 Glenn Drive, Suite 4, Sterling, VA 20164-4432.
НОВЫЕ ВАРИАНТЫ ОЦЕНКИ
1. Почта
2. Факс: 703-404-1801
3. Этот урок БЕСПЛАТНО он-лайн; получите мгновенную оценку, а также загрузите свой сертификат — www.pharmacytimes.com Пожалуйста, распечатайте четко — сертификат будет выдан на основании предоставленной информации.
Отправьте заполненные формы по адресу: Pharmacy Times CE Department, 405 Glenn Drive, Suite 4, Sterling, VA 20164-4432
(На основе статьи, начинающейся на странице 55.) Выберите 1 наиболее правильный ответ .
1. Какой процент неосложненных острых бронхитов вызван бактериальными патогенами?
- от 5% до 10%
- от 10% до 15%
- от 15% до 20%
- от 20% до 25%
2. Какой основной симптом у пациента с острым бронхитом?
- Лихорадка продолжительностью менее 3 недель
- Высокая температура продолжительностью более 3 недель
- Кашель продолжительностью менее 3 недель
- Кашель продолжительностью более 3 недель
3. 22-летний студент колледжа приходит вскоре после Рождественские каникулы с четырехдневным продуктивным кашлем, миалгиями и субфебрильной температурой. У некоторых из ее одноклассников есть похожие симптомы.Наиболее вероятная причина ее заражения:
- Mycoplasma pneumoniae.
- Chlamydia pneumoniae.
- Коронавирус.
- Вирус гриппа.
4. Диагноз острого бронхита основывается на клинических данных и требует исключения пневмонии. Рентгенография грудной клетки может помочь исключить пневмонию. В каком из следующих сценариев целесообразно использование рентгенографии грудной клетки?
- У пациента со следующими жизненно важными симптомами: частота сердечных сокращений 80 уд / мин, частота дыхания 20 вдохов / мин и температура полости рта <38 ° C
- У пациента с подозрением на коклюш
- У пациента с основным заболеванием легких
- У пациента с постоянным кашлем и выделением гнойной мокроты в течение 2 недель
5. Обычное использование антибиотиков при лечении острого бронхита не рекомендуется, поскольку вирусы составляют большинство случаев. Какой из следующих патогенов, скорее всего, побудит вас рассмотреть возможность использования антибиотика для лечения острого бронхита у пациента без основного заболевания легких?
- Streptococcus pneumoniae
- C pneumoniae
- M pneumoniae
- Bordetella pertussis
6. Пациенты с коклюшем обычно обращаются за медицинской помощью на более позднем этапе развития инфекции.Какова основная цель рекомендовать этим пациентам лечение антибиотиками?
- Антибактериальная терапия может предотвратить передачу инфекции.
- Антибактериальная терапия может предотвратить осложнения.
- Антибактериальная терапия помогает избавиться от симптомов.
- Антибактериальная терапия не показана, потому что коклюш — это инфекция, которая купируется самостоятельно.
7. Какой пероральный препарат эритромицина рекомендуется для лечения острого бронхита, вызванного B коклюш ?
- Этилсукцинат
- Эстолат
- Стеарат
- Лактобионат
8. Какой из следующих антибиотиков активен против атипичных бактериальных патогенов, включая M pneumoniae и C pneumoniae ?
- Амоксициллин в высоких дозах
- Амоксициллин с клавуланатом
- Левофлоксацин
- Клиндамицин
9. Какая из следующих инфекций способствует значительной инвалидности, заболеваемости и смертности от легочных заболеваний?
- Острый бактериальный риносинусит
- Хронический риносинусит
- Острый бронхит
- Хронический бронхит
10. Хронический бронхит характеризуется усилением воспаления слизистой оболочки и гиперсекрецией слизистой оболочки. Какая наиболее частая причина обострения хронического бронхита (ХББ)?
- Курение
- Вирус
- Бактерии
- Загрязнение воздуха или аллерген
11. AECB характеризуется всеми следующими характеристиками , кроме :
- Увеличение выделения мокроты.
- Усиливающийся кашель.
- Патологический рентген грудной клетки.
- Одышка.
12. Женщина 70 лет обратилась в больницу с повышенным кашлем и выделением мокроты. Также она жалуется на усиление одышки и затрудненное дыхание (частота дыхания — 26). Окрашивание образца мокроты выявляет много полиморфно-ядерных лейкоцитов (ПЯН). Какая из следующих клинических особенностей наименее соответствует AECB?
- Отхаркиваемая мокрота, содержащая много PMN
- Повышенная частота и тяжесть кашля и выделения мокроты
- Повышенная частота дыхания (> 25 вдохов / мин)
- Ухудшение одышки
13. У кого из следующих пациентов вы бы порекомендовали взять образец мокроты для окрашивания по Граму и посева?
- Пациент с ОВХБ, не отвечающий на эмпирическую антибиотикотерапию
- Пациент с острым бронхитом, вызванным M. pneumoniae
- Пациент с постоянным пароксизмальным кашлем продолжительностью 3 недели
- Пациент с гнойным кашлем в течение 3 года в течение 2 лет подряд 14. Какой из следующих антибиотиков считается антибиотиком узкого спектра действия, используемым при лечении обострений хронического бронхита?
- Левофлоксацин
- Амоксициллин
- Азитромицин
- Кларитромицин
- M pneumoniae
- Лекарственно-устойчивый S pneumoniae
- Moraxella catarrhalis
- только b и c
- Тошнота
- Диарея
- Сыпь
- Реакция гиперчувствительности
- Плохое проникновение в дыхательные выделения
- Частое дозирование
- Возникновение резистентности
- Недостаточный охват против атипичных бактериальных патогенов
- Амоксициллин
- Кларитромицин
- Моксифлоксацин
- Телитромицин
- Эритромицин и клиндамицин
- Амоксициллин и доксициклин
- Фторхинолоны и цефалоспорины
- Триметоприм / сульфаметоксазол
- Механизм рибосомного метилирования
- Производство бета-лактамаз
- Изменение пенициллин-связывающего белка
- Насос оттока
15. Высокие дозы амоксициллина с клавуланатом обладают повышенной активностью против каких из следующих бактериальных патогенов?
16. Дозирование высоких доз амоксициллина два раза в день по сравнению с дозированием три раза в день было связано с значительно меньшая заболеваемость ___________.
17. Что вызывает наибольшую озабоченность при использовании фторхинолонов при лечении AECB?
18. Какой из следующих антибиотиков усиливает свое действие на респираторные субстанции, связывая их с респираторными субстанциями 50 в том числе лекарственно-устойчивый S pneumoniae ?
19. Изоляты S pneumoniae могут иметь устойчивость к антибиотикам, опосредованную механизмом рибосомного метилирования erm B. К каким антибиотикам эти штаммы устойчивы?
20. 9035e
Обычный антибиотик, не помогающий при кашле и респираторной инфекции
Когда я рос в 90-е годы два младших брата, антибиотик амоксициллин был частым гостем в нашем доме.Стрептококковая ангина, инфекции носовых пазух, ангина, кашель; мы все помним ту густую розовую жидкость со вкусом жевательной резинки, возможно, слишком хорошо. Но это популярное лекарство, как и многие антибиотики, прописано слишком далеко — его часто назначают при заболеваниях, от которых он не помогает, например, при вирусных инфекциях. Новое исследование показывает, что оно действительно не более полезно, чем плацебо, при лечении пациентов с не-пневмонией инфекциями нижних дыхательных путей, такими как тянущий кашель.
Исследование дополняет статью, опубликованную в феврале в JAMA, The Journal of the American Medical Association, , в которой обнаружено, что амоксициллин (известный под названиями, такими как Amoxil, Alphamox, Dispermox, Trimox и другие) не эффективен при лечении инфекций носовых пазух. при тестировании с плацебо.
Для нового исследования, опубликованного 18 декабря в журнале The Lancet Infectious Diseases , исследователи набрали 2061 пациента в возрасте 18 лет и старше (из дюжины европейских стран), которые обратились к своему врачу по поводу инфекции нижних дыхательных путей, при которой не было подозрений. быть пневмонией и кашель длился менее четырех недель. Половине хакеров случайным образом назначили амоксициллин, а другой половине — плацебо. Обе группы были проинструктированы принимать лекарства три раза в день в течение семи дней; и ни пациенты, ни врачи не знали, какое лечение какое.Участвующие пациенты получали последующие телефонные интервью и заполняли ежедневные дневниковые записи о симптомах (подробности, например, кашель, мокрота, насморк, головные боли, плохое самочувствие и т. Д.), А также о побочных эффектах (включая диарею, сыпь, рвоту и т. и т. д.) на срок до четырех недель.
Тяжесть или продолжительность умеренных или интенсивных симптомов была примерно одинаковой для групп, принимавших антибиотики, и плацебо. А у пациентов, принимавших плацебо, частота появления новых или ухудшающихся симптомов была лишь немного выше (19.3 процента), чем принимающих антибиотик (15,9 процента). Результаты получены даже у пациентов в возрасте 60 лет и старше, которые, как считается, получают больше пользы от лечения такими инфекциями антибиотиками.
«Пациенты, получавшие амоксициллин, не выздоравливают намного быстрее или имеют значительно меньше симптомов», — сказал Пол Литтл из Отделения первичной медико-санитарной помощи и демографических исследований Саутгемптонского университета в Великобритании и соавтор нового исследования. подготовленное заявление. «Наши результаты показывают, что большинство людей поправляются самостоятельно.«
Более того, исследование показало, что больше людей, принимающих амоксициллин (который относится к семейству пенициллинов), испытывали побочные эффекты, такие как диарея, сыпь и / или рвота, чем те, кто принимал плацебо. первичная медико-санитарная помощь — воздерживаться от лечения антибиотиками у пациентов с низким риском », — сказал Филипп Шуэц из отделения Кантонской больницы Аарау медицинского университета в Швейцарии в подготовленном заявлении. Шуэц написал эссе, опубликованное в том же номере журнала The Lancet Infectious Diseases .Для подгруппы пациентов, для которых препарат оказал небольшое преимущество, исследователи теперь могли начать искать, что могло бы отличить их — или их инфекции — друг от друга. «Рекомендации по измерениям конкретных биомаркеров бактериальной инфекции в крови могут помочь выявить несколько человек, которым антибиотики принесут пользу, несмотря на очевидное отсутствие пневмонии, и избежать токсических эффектов и стоимости этих лекарств», — сказал Шуэц.
Амоксициллин — восьмое по популярности лекарство в США.S., согласно отчету Института информатики здравоохранения за 2011 год, выписываемого примерно на 52,3 миллиона рецептов каждый год. Срок действия его патента истек, поэтому генерики этого лекарства сделали его исключительно доступным — часто менее 25 долларов за курс даже без страховки. Неосложненные инфекции нижних дыхательных путей, такие как те, которые отслеживаются в исследовании, часто вызываются вирусами, которые не чувствительны к антибиотикам. Но врачи часто не могут сразу идентифицировать вирус — особенно в спешных и ограниченных ресурсами клинических условиях — поэтому врачи часто назначают антибиотики в качестве меры предосторожности.
Однако эта пристрастие к наркотикам может принести больше вреда, чем пользы. «Использование амоксициллина для лечения респираторных инфекций у пациентов, у которых нет подозрений на пневмонию, вряд ли поможет и может нанести вред», — сказал Литтл.

