Азитромицин при лечении бронхолегочных инфекций | Константинова Т.Д., Ноников В.Е., Макарова О.В., Воробьева М.Г.
Эпидемиологическая ситуация в последние годы характеризуется [1,2,6] возросшей этиологической значимостью таких возбудителей, как микоплазма, легионеллы, хламидии, распространенной сенсибилизацией населения к производным пенициллина и сульфаниламидам, значительным ростом резистентности многих микроорганизмов к наиболее часто применяющимся антибиотикам. В немалой степени возрастание резистентности явилось следствием многолетнего шаблонного применения в амбулаторной практике ко–тримоксазола и полусинтетических тетрациклинов. В последние годы в поликлиниках шире стали применяться фторхинолоны – результатом стало формирование штаммов, устойчивых к этим препаратам.
Первый из макролидов – эритромицин был создан в 1952 г., и препараты этого ряда обычно применялись в качестве альтернативных средств при аллергии к пенициллинам. Настоящее второе рождение этих антибиотиков состоялось в 80–е годы ХХ века – после драматической вспышки легионеллезных пневмоний, сопровождающейся 30%–ной летальностью.
Основу химической структуры макролидов [5] составляет макроциклическое лактонное кольцо. В зависимости от числа атомов углерода в лактонном кольце выделяют 14–членные (эритромицин, кларитромицин, рокситромицин), 15–членные (азитромицин) и 16–членные (джозамицин, мидекамицин, спирамицин) макролиды.
 Структурные особенности отдельных препаратов определяют различия в фармакокинетических характеристиках, переносимости, возможности лекарственных взаимодействий, а также некоторые особенности антимикробной активности. Азитромицин характеризуется уникальной клеточной кинетикой, быстрым и интенсивным проникновением в клетки и интерстициальные ткани, высокими уровнями распределения антибиотика в тканях и относительно низкими в крови.
Структурные особенности отдельных препаратов определяют различия в фармакокинетических характеристиках, переносимости, возможности лекарственных взаимодействий, а также некоторые особенности антимикробной активности. Азитромицин характеризуется уникальной клеточной кинетикой, быстрым и интенсивным проникновением в клетки и интерстициальные ткани, высокими уровнями распределения антибиотика в тканях и относительно низкими в крови.
В странах Западной и Южной Европы широкое применение макролидов привело к росту (до 30%) резистентности к ним пневмококков. Сооветствующие показатели резистентности в нашей стране [5], по различным оценкам, не превышают 4–8%. Особенности азитромицина определяются не только спектром действия, но и созданием высоких концентраций в легочной паренхиме и альвеолярных макрофагах. Сравнение концентраций, создаваемых в различных биосредах, показывает, что концентрации азитромицина в легочной паренхиме в 8–10 раз, а в альвеолярных макрофагах в 800 раз выше, чем в сыворотке крови. Таким образом, этот препарат должен быть наиболее эффективен именно при лечении легочной патологии.

Особенностью фармакодинамики макролидов является длительный постантибиотический эффект, вследствие которого при использовании антибиотика в минимальных ингибирующих концентрациях после его отмены действие антибиотика продолжается. В отношении азитромицина считается доказанным постантибиотический эффект продолжительностью до 90 часов, и это позволяет сократить продолжительность антибактериального лечения.
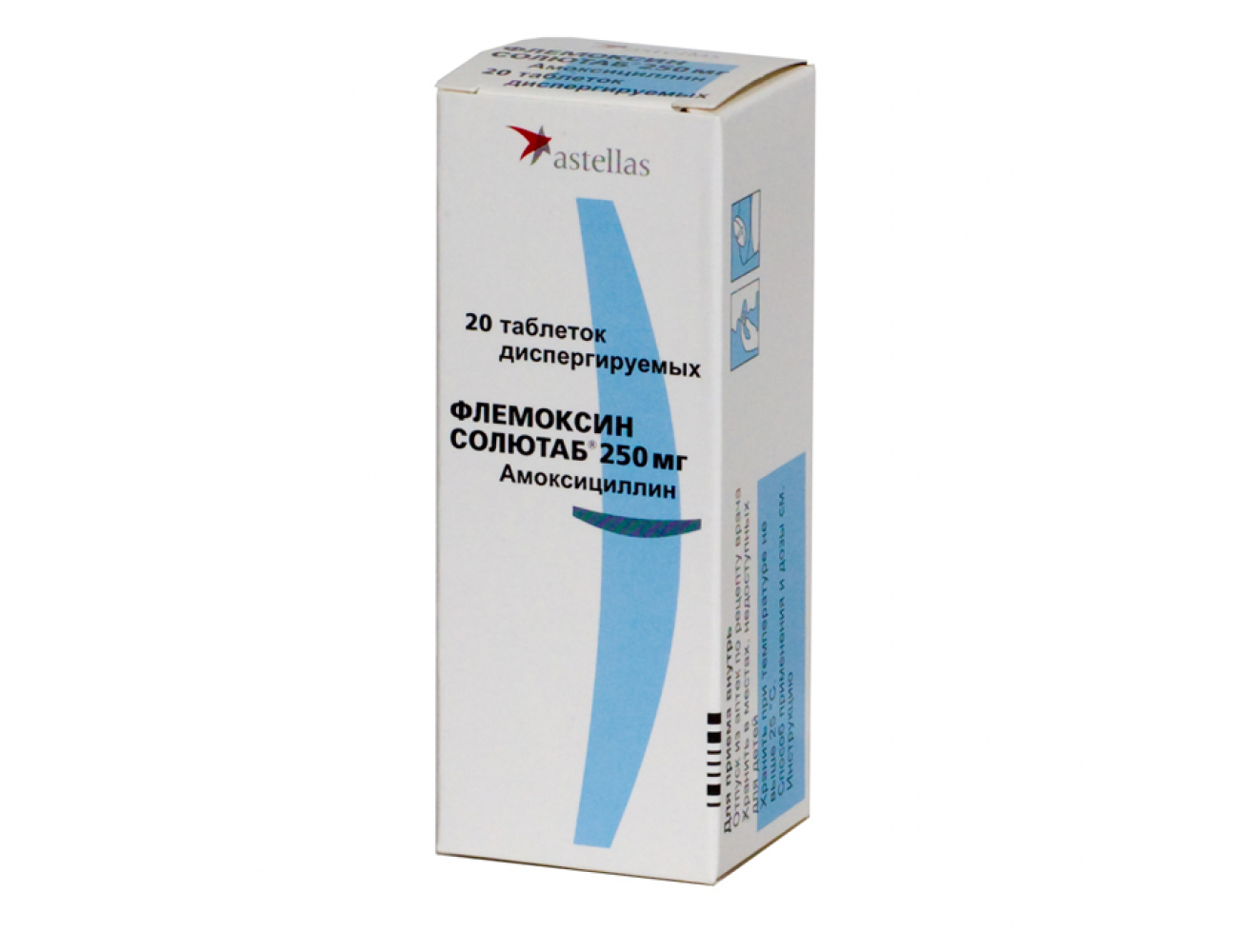
Азитромицин разрешен к клиническому применению в России для перорального приема в таблетках (500 мг) и капсулах (250 мг), а также во флаконах (500 мг) для внутривенного введения.
Изучение практики антибактериальной терапии в многопрофильной больнице за 2004 г.

Показаниями для назначения азитромицина являются [4,5,6] инфекции верхних дыхательных путей (тонзиллофарингит, острый средний отит, синусит), а также бронхиты и внебольничные пневмонии. Так называемые «атипичные» пневмонии [1,3,4] вызываются внутриклеточными агентами – вирусами, микоплазмой (50% всех случаев), хламидиями, легионеллой, и азитромицин является наилучшим антибиотиком для лечения большинства из них. Краткие отличия атипичных пневмоний [7] приведены в таблице 2. Инфекция часто передается от человека к человеку (в последние годы пришлось наблюдать несколько семейных и служебных вспышек микоплазменных и хламидийных пневмоний).


Если внебольничная пневмония развилась у молодого пациента, а вероятные возбудители – пневмококки, микоплазма и хламидии, то препаратом выбора могут быть макролиды. Современные программы [6] лечения пневмоний легкого течения как амбулаторно, так и в условиях стационара предусматривают возможность перорального назначения макролидов, и в первую очередь азитромицина или кларитромицина.
Особенности фармакокинетики позволяют применять азитромицин один раз в сутки. Естественно, что препараты, применяемые один–два раза в сутки, обладают большей комплаентностью и охотно используются больными. Существуют различные схемы перорального применения азитромицина. Наиболее распространенной при лечении легочных заболеваний является дозировка 500 мг в первые сутки лечения и 250 мг каждые 24 часа в последующие 4 дня. При такой схеме длительность лечения пневмонии – 5 дней. Продолжительность лечения пневмоний, вызванных микоплазмой и хламидиями – 14 дней, а легионеллезных пневмоний – 21 день.

Собственный опыт применения азитромицина на протяжении 12 лет основан на лечении этим антибиотиком более 1400 больных пневмониями, причем с высокой эффективностью применялись все описанные схемы пероральной терапии, ступенчатая терапия, лечение азитромицином в сочетании с b–лактамными антибиотиками. Можно подтвердить эффективность трехдневной терапии (курсовая доза 1500 мг) азитромицином пневмоний легкого течения.
Кроме монотерапии азитромицином, этот антибиотик нередко назначается в сочетании с b–лактамными препаратами. Если пациент госпитализируется по поводу пневмонии средней тяжести или тяжелого течения, часто практикуется [2,6] тактика деэскалации, подразумевающая использование для исходной терапии сочетания антибиотиков, и обычно это сочетание b–лактамного препарата (аминопенициллины, цефалоспорины, карбапенемы) с макролидом, который назначается исходя из возможности легионеллезной или хламидийной инфекции.
 В последующем, после уточнения диагноза, один из препаратов отменяется.
В последующем, после уточнения диагноза, один из препаратов отменяется.Несколько лет назад в наше отделение был госпитализирован пациент Н., 44 лет, с диагнозом: многодолевая (три доли) пневмония тяжелого течения, осложненная дыхательной недостаточностью и нестабильной гемодинамикой. Исходная антибактериальная терапия была сочетанной: меропенем 2,0 г, каждые 12 часов внутривенно и азитромицин 1,0 г /24 часа в первые сутки и 0,5 г/24 часа в последующие дни. На фоне проводимого лечения состояние больного быстро улучшалось. По данным серотипирования пневмония на 4–й день лечения расшифрована, как легионеллезная. На 5–й день лечения меропенем отменен и продолжена монотерапия азитромицином. Исход – выздоровление. Можно обоснованно полагать, что исход заболевания у наблюдавшегося пациента был бы сомнителен, если бы исходная эмпирическая антибактериальная терапия ограничивалась лишь меропенемом, а азитромицин назначен только после установления легионеллезной природы пневмонии.
Это наблюдение побудило нас проводить деэскалационную антибактериальную терапию (b–лактамный антибиотик + макролид) почти у половины больных пневмониями и во всех случаях лечения пневмоний тяжелого течения.
При тяжелом течении пневмонии антибиотики применяются внутривенно. При внутривенном использовании азитромицин дозируется по 500 мг каждые 24 часа.
Следует считаться с затратами на антибактериальную терапию, которые могут быть весьма значительными. В последние годы успешно применяется [2,3,6] так называемая ступенчатая терапия. При использовании азитромицина по этой методике лечение начинается с внутривенного применения антибиотика по 500 мг каждые 24 часа. По достижении клинического эффекта (обычно через 2–3 дня), когда антибактериальная терапия обеспечила улучшение состояния больного, сопровождающееся снижением или нормализацией температуры тела, уменьшением лейкоцитоза, возможен переход на пероральное применение азитромицина (если предполагается хорошая всасываемость) по 0,25–0,5/24 часа. При высокой эффективности подобной методики она отличается меньшей стоимостью не только вследствие различия цен на парентеральные и таблетированные препараты, но и за счет уменьшения расхода шприцев, капельниц, стерильных растворов.
 Такая терапия легче переносится пациентами и реже сопровождается побочными эффектами.
Такая терапия легче переносится пациентами и реже сопровождается побочными эффектами. Внутривенное и ступенчатое применение азитромицина обычно используется при лечении пневмоний тяжелого течения. При лечении других бронхолегочных инфекций, как правило, можно ограничиться пероральной терапией.
Острый бронхит чаще всего вызывают вирусы гриппа, парагриппа, респираторно–синцитиальные вирусы, риновирусы и коронавирусы. Такие бронхиты обычно лечат симптоматически, так как пока не существует универсальных противовирусных препаратов. Возбудителями острых бронхитов, поддающимися антибактериальной терапии, являются микоплазма, хламидия, пневмококки, гемофильные палочки, моракселла. Для их лечения можно применять доксициклин (не назначается лицам моложе 17 лет и беременным), макролиды (предпочтительны азитромицин и кларитромицин, подавляющие гемофильные палочки и моракселлу), респираторные фторхинолоны.
Наиболее частыми агентами, вызывающими обострение хронической обструктивной болезни легких (ХОБЛ), являются пневмококки, гемофильные палочки, моракселла.
 До 10% обострений ХОБЛ обусловлено каждым из таких внутриклеточных агентов, как микоплазма, хламидии, вирусы. Патогенетически ХОБЛ начинается с хронического бронхита [6], чем и объясняется единообразие пусковых факторов болезни и микроорганизмов, ответственных за развитие инфекционных обострений. Краеугольными камнями лечения обострения ХОБЛ являются: назначение антибиотика, увеличение дозировок бронхолитиков, системное применение глюкокортикостероидов, оксигенотерапия. Показанием для назначения антибактериальной терапии при обострении ХОБЛ являются признанные во всем мире критерии для антибактериальной терапии обострений хронического бронхита – увеличение количества отделяемой мокроты и/или появление гнойной мокроты и усиление одышки. В амбулаторной практике оптимальным будет пероральный антибиотик, с наибольшей вероятностью подавляющий инфекционный агент. Это могут быть b–лактамные антибиотики, но спектр их активности не распространяется на внутриклеточные агенты. Поэтому предпочтительны макролиды, подавляющие гемофильные палочки (азитромицин или кларитромицин) или респираторные фторхинолоны.
До 10% обострений ХОБЛ обусловлено каждым из таких внутриклеточных агентов, как микоплазма, хламидии, вирусы. Патогенетически ХОБЛ начинается с хронического бронхита [6], чем и объясняется единообразие пусковых факторов болезни и микроорганизмов, ответственных за развитие инфекционных обострений. Краеугольными камнями лечения обострения ХОБЛ являются: назначение антибиотика, увеличение дозировок бронхолитиков, системное применение глюкокортикостероидов, оксигенотерапия. Показанием для назначения антибактериальной терапии при обострении ХОБЛ являются признанные во всем мире критерии для антибактериальной терапии обострений хронического бронхита – увеличение количества отделяемой мокроты и/или появление гнойной мокроты и усиление одышки. В амбулаторной практике оптимальным будет пероральный антибиотик, с наибольшей вероятностью подавляющий инфекционный агент. Это могут быть b–лактамные антибиотики, но спектр их активности не распространяется на внутриклеточные агенты. Поэтому предпочтительны макролиды, подавляющие гемофильные палочки (азитромицин или кларитромицин) или респираторные фторхинолоны.
Приведенные данные и собственный многолетний опыт свидетельствуют о том, что в настоящее время азитромицин занимают одну из основных позиций в лечении бронхо–легочных инфекций.
Литература
1. Ноников В.Е. Атипичные пневмонии: второе рождение макролидов //Новый медицинский журнал.–1995.–№ 1.–с.5–7
2. Ноников В.Е. Тактика антибактериальной химиотерапии пневмоний //РМЖ.–1997.–Том 5.–№ 24,– с.1568–1578
3. Ноников В.Е. Диагностика и лечение атипичных пневмоний//Consilium medicum.–2001.–Том 3.– №3.–с.138–141
4. Ноников В.Е. Антибиотики–макролиды в пульмоноло гической практике // Атмосфера: пульмонология и аллергология.–2004.– № 2 (13).– с.24–26
5. Страчунский Л.С., Козлов С.Р. Макролиды в современной клинической практике//1998.–Смоленск.–Русич.–303 с.
6. Bartlett J. Management of Respiratory Tract Infections //Lippincott Williams & Wilkins.–2001.– 277p.
7. Zackom H. Pulmonary Differential Diagnosis //W.B.Saunders.– 2000.– 885 p
.
когда лекарства появятся в аптеках?
Очереди в городах теперь выстраиваются не только у лабораторий, проводящих ПЦР-тестирование, но и около аптек. Люди оккупируют как центральные, так и небольшие торговые точки во дворах в надежде купить противовирусные лекарства, с которыми произошла почти похожая ситуация, как с тестами на COVID-19. Во многих аптеках внезапно пропали жаропонижающие таблетки и самые ходовые антибиотики. Некоторые закупаются про запас, другие – для самолечения. Когда же столь важные и нужные пилюли вновь появятся на прилавках и помогут ли они вылечиться от инфекции, эксперты рассказали корреспонденту Azattyq Rýhy.
Люди оккупируют как центральные, так и небольшие торговые точки во дворах в надежде купить противовирусные лекарства, с которыми произошла почти похожая ситуация, как с тестами на COVID-19. Во многих аптеках внезапно пропали жаропонижающие таблетки и самые ходовые антибиотики. Некоторые закупаются про запас, другие – для самолечения. Когда же столь важные и нужные пилюли вновь появятся на прилавках и помогут ли они вылечиться от инфекции, эксперты рассказали корреспонденту Azattyq Rýhy.
После эпидемии массового тестирования казахстанцев настигла настоящая лекарственная лихорадка. В очередях за аспирином, парацетамолом и антибиотиками стоят все, кому не лень – и те, у кого немного запершило в горле, и те, у кого слегка поднялась температура, и те, кто просто решил закупиться на всякий случай. Нелегкие времена, что тут сказать, в малейшем кашле люди усматривают симптомы коронавируса.
А тут еще главный врач подогрел и без того накаленную обстановку, рекомендовав бессимптомным носителям лечиться дома аспирином и парацетамолом.
«При проявлении температуры тела свыше 38 градусов – принимать парацетамол по 500 миллиграммов. И один раз в день аспирин в дозе 150 миллиграммов. Это либо «Тромбо АСС» в таблетках, «Кардиомагнил» или другие аналоги для разжижения крови», – посоветовала руководитель Управления общественного здравоохранения Нур-Султана Сауле Кисикова.
Вот люди в панике и повалили в аптеки, которые оказались не готовы к спросу, ведь каждый покашливающий ныне считает себя бессимптомником. Нашлись и те, кто решил пропить лекарства для профилактики – авось, поможет избежать заражения. Такая категория, как правило, самая жадная – покупают сразу по 20-30 пачек. Думаю, все помнят истерию с закупками гречки и туалетной бумаги? История, похоже, повторяется, меняются лишь предпочтения потребителя.
А некоторые пошли еще дальше – сами себе прописывают антибиотики. В Сети гуляет протокол терапии у пациентов с подозрением на коронавирус на амбулаторном этапе. В документе прописано, что в первые четыре дня следует принимать антибиотик азитромицин. С пятого по двенадцатый день – цефтриаксон. Когда с экранов телевизоров главные врачи советуют лечиться дома, в Интернете люди пересылают друг другу протоколы лечения, а мест в больницах нет, разумеется, все начнут заниматься самолечением и «обчищать» аптечные полки. Или этого чиновники тоже не предвидели?
В документе прописано, что в первые четыре дня следует принимать антибиотик азитромицин. С пятого по двенадцатый день – цефтриаксон. Когда с экранов телевизоров главные врачи советуют лечиться дома, в Интернете люди пересылают друг другу протоколы лечения, а мест в больницах нет, разумеется, все начнут заниматься самолечением и «обчищать» аптечные полки. Или этого чиновники тоже не предвидели?
К тому же в лечение больных в стационарах люди попросту уже перестали верить после рассказов самих зараженных, «пролечившихся» в них. Стоит лишь открыть социальные сети, так сразу повалятся истории о том, как врачи лишь наблюдают за пациентами, а в тяжелых случаях дают препарат против ВИЧ или подключают к аппарату искусственной вентиляции легких.
Как бы то ни было, в Ассоциации поддержки и развития фармацевтической деятельности заверяют, что прямо сейчас в аптеки поступают противовирусные лекарства. Крупнейшие дистрибьюторы произвели закуп и отправляют таблетки по аптекам.
«На сегодня наш Комитет контроля качества товаров и услуг Министерства здравоохранения выясняет всю потребность, которая необходима в стране. По аптечным организациям Ассоциация собирает все сведения о наличии препаратов. На вчерашний день наши крупнейшие оптовые компании, которые обычно обеспечивают все наши регионы – это «Медсервис плюс», Inkar – уже получили сертификаты соответствия. Фуры, в которых находятся противовирусные лекарства, приехали. Inkar получил 8 тысяч упаковок ингавирина, «Медсервис Плюс» тоже завез противовирусные «Ингавирин» и «Тамифлю», так что препараты поступают. Оптовые компании стараются эти бреши заполнить, на которые идет большой спрос», – сообщила президент Ассоциации поддержки и развития фармацевтической деятельности Марина Дурманова.
По ее данным, азитромицин под торговым наименованием «Сумамед» еще присутствует во всех регионах. Жаропонижающие парацетамол и ибуфен также можно найти в аптеках.
Если в аптеках нет именно этих противовирусных и жаропонижающих медикаментов, эксперты советуют покупать их аналоги. Их перечислила эпидемиолог, доцент кафедры инфекционных болезней КазНМУ имени С.Д. Асфендиярова Марина Головенко.
Их перечислила эпидемиолог, доцент кафедры инфекционных болезней КазНМУ имени С.Д. Асфендиярова Марина Головенко.
«Азитромицин – это действующее вещество. В аптеках он продается под разными названиями, установленными производителями, – «Сумамед», «Аратро», «Азитро», их много. То же касается цефтриаксона – это действующее вещество. Есть в лекарствах «Роцефин», «ЦЕФ-3» и так далее. Парацетамол – тоже действующее вещество. «Панадол», «Эффералган», «Ибуфен» имеют в составе парацетамол. «Ибуклин», «Нурофен» – это аналоги «Ибуфена», – пояснила эпидемиолог Марина Головенко.
Однако злоупотреблять ими или лечиться без назначения врача нельзя, говорит медик. Лекарства могут вызвать серьезные нарушения в работе важных органов.
«Если принимать антибиотики без назначения, они, во-первых, формируют устойчивость микробной флоры к антибиотикам. Во-вторых, они имеют определенную токсичность для организма. Если есть воспаления, то, по крайней мере, с этим еще как-то мирятся.
А если воспаления нет, а человек их принимает, то токсическое воздействие идет на печень, почки, иммунную систему. Азитромицин еще имеет определенную кардиотоксичность, влияет на сердце», – предупредила наша собеседница.
По ее словам, азитромицион и цефтриаксон – сильные антибиотики. На сам вирус они не действуют, а лишь лечат осложнения.
«Азитромицин – это антибиотик и на вирус он не действует. Он назначается при наличии бактериальных осложнений. В частности, когда развивается пневмония. При коронавирусе присоединяется вторичная бактериальная флора, тогда и назначают этот препарат. С цефтриаксоном то же самое. Были сообщения, что на «ЦЕФ-3» могут быть токсические осложнения в первую очередь со стороны печени, особенно при передозировке. Ибупрофен – тоже противовоспалительное средство. Его механизм действия подобен парацетамолу», – отметила Марина Головенко.
Медики и фармацевты сейчас советуют не торопиться с постановкой диагноза самому себе. Риск подцепить COVID-19 в очереди за аспирином очень высок, говорят они.
Риск подцепить COVID-19 в очереди за аспирином очень высок, говорят они.
«При малейшем кашле сдавать тесты – это значит иметь больший риск подцепить заразу, если вы не были заражены. В толпу людей бежать не стоит. Если особых тяжелых симптомов нет – температуры выше 39 градусов, отдышки, резкой вялости, слабости, бежать обследоваться не стоит. А начинать сразу курс антибиотиков тоже не стоит. При любой вирусной инфекции антибиотики противопоказаны. Их надо принимать только при наличии осложнений», – рекомендует эпидемиолог Марина Головенко.
«Мы все время говорим, чтобы граждане не употребляли препараты бесконтрольно, особенно те, которые должны отпускаться строго по рецепту, в том числе и антибиотики. Поэтому только по назначению следует покупать таблетки», – советует глава Ассоциации поддержки и развития фармацевтической деятельности Марина Дурманова.
Ромина МАКАРИМОВА
инструкция по применению, аналоги, состав, показания
Теофиллин.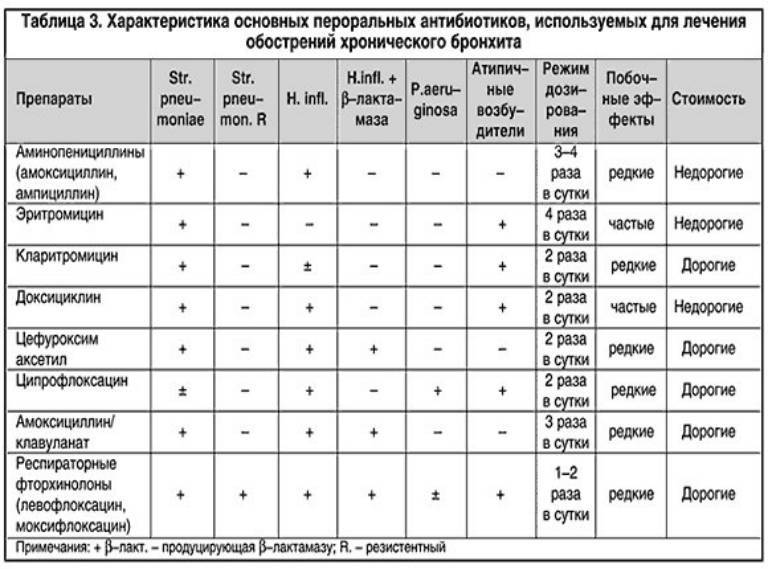 При применении эритромицина у пациентов, которые получают высокие дозы теофиллина, может наблюдаться увеличение концентрации теофиллина в сыворотке крови и его потенциальной токсичности. В случае признаков токсичности теофиллина и/или повышения уровня теофиллин в сыворотке, доза теофиллина должна быть снижена, пока пациент получает сопутствующую терапию эритромицином.
При применении эритромицина у пациентов, которые получают высокие дозы теофиллина, может наблюдаться увеличение концентрации теофиллина в сыворотке крови и его потенциальной токсичности. В случае признаков токсичности теофиллина и/или повышения уровня теофиллин в сыворотке, доза теофиллина должна быть снижена, пока пациент получает сопутствующую терапию эритромицином.
Имеются сообщения о том, что при приеме эритромицина одновременно с теофиллином отмечалось значительное уменьшение концентрации эритромицина в сыворотке до концентрации около 35%. Механизм, посредством которого это взаимодействие происходит, неизвестен. Уменьшение концентрации эритромицина за счет совместного введения теофиллина может привести к субтерапевтическим концентрациям эритромицина.
У пациентов, получающих одновременно верапамил, относящийся к классу препаратов блокаторов кальциевых каналов, может наблюдаться гипотония, брадиаритмии и молочнокислый ацидоз.
Одновременное применение эритромицина и дигоксина может приводить к увеличению концентрации дигоксина в сыворотке крови.
Имеется информация об увеличении эффектов антикоагулянтов при совместном применении с эритромицином. Увеличение антикоагулянтных эффектов, связанных со взаимодействием эритромицина с пероральными антикоагулянтами, может быть более выражено у пожилых людей.
Эритромицин является субстратом и ингибитором 3А изоформы подсемейства ферментной системы цитохрома Р450 (CYP3A). Совместное введение эритромицина и лекарственных средств, прежде всего метаболизирующихся CYP3A, может быть связано с увеличением концентраций лекарственных средств, что может увеличить или продлить как терапевтические так и неблагоприятные последствия сопутствующих средств.
Увеличение концентрации в сыворотке крови следующих препаратов, метаболизирующихся системой цитохрома Р450 и нет, может возникнуть при введении одновременно с эритромицином: аценокумарол, альфентанил, астемизол, бромокриптин, карбамазепин, цилостазол, циклоспорин, дигоксин, дигидроэрготамин, дизопирамид, эрготамин, гексобарбитал, метилпреднизолон, мидазолам, омепразол, фенитоин, хинидин, рифабутин, силденафил, циклоспорин, терфенадин, теофиллин, триазолам, вальпроат, винбластин и противогрибковые препараты, например, флуконазол, кетоконазол и итраконазол.
Коррекция дозировки может быть рассмотрена и, когда это возможно, мониторинг концентрации лекарственных средств в сыворотке крови, в первую очередь метаболизирующихся CYP3A, у пациентов, одновременно получающих эритромицин.
Особое внимание следует уделять лекарственным средствам, которые могут продлить интервала QTc на ЭКГ.
Средства, которые вызывают индукцию CYP3A4 (например, рифампицин, фенитоин, карбамазепин, фенобарбитал, препараты зверобоя), могут индуцировать метаболизм эритромицина. Это может привести к субтерапевтическим уровням эритромицина и снизить эффект. Индукция постепенно уменьшается в течение двух недель после прекращения лечение индукторами CYP3A4. Эритромицин не следует использовать во время и через две недели после лечения индукторами CYP3A4.
Ниже приведены примеры некоторых клинически значимых взаимодействий с препаратами на основе CYP3A.
Взаимодействия с другими препаратами, метаболизирующимися с участием изоформы CYP3A, также возможно.
Следующие взаимодействия лекарственных средств с эритромицином на основе CYP3A были обнаружены в пост-маркетинговый период:
Эрготамин/Дигидроэрготамин. Совместное применение эритромицина с эрготамином или дигидроэрготамином было связано с острой токсичностью препаратов спорыньи, которое характеризуется спазмом сосудов и ишемией конечностей и других тканей, включая центральную нервную систему.
Одновременное применение эритромицина с эрготамином или дигидроэрготамином противопоказано.
Триазолбензодиазепины (например, триазолам и алпразолам) и связанные с ним бензодиазепины. Эритромицин уменьшает клиренс триазолама и мидазолама, и, таким образом, может увеличить фармакологические эффекты этих бензодиазепинов.
Ингибиторы ГМГ-КоА редуктазы. Эритромицин увеличивает концентрации ингибиторов ГМГ-КоА-редуктазы (например, ловастатина и симвастатина). Имеются сообщения о рамбдомиолизе у пациентов, принимающих эти препараты одновременно.
Силденафил (Виагра). Эритромицин увеличивает системное воздействие (AUC) силденафила. Следует рассматривать снижение дозы силденафила.
Имеется информация о взаимодействиях на основе CYP3A эритромицина и карбамазепина, циклоспорина, такролимуса, альфентанила, дизопирамида, бромокриптина, рифабутина, метилпреднизолона, хинидина, цилостазола и винбластина.
Одновременное введение эритромицина с цизапридом, пимозидом, астемизолом или терфенадином противопоказано.
Кроме того, были сообщения о взаимодействии эритромицина с препаратами, которые не метаболизируются с участием CYP3A, включая гексобарбитал, фенитоин и вальпроаты.
Эритромицин значительно изменяет метаболизм неседативных антигистаминных средств терфенадина и астемизола при одновременном приеме. Были обнаружены редкие случаи серьезных сердечно-сосудистых побочных эффектов, в том числе продление интервала QT/QTc на ЭКГ, остановки сердца, трепетания-мерцания и другие желудочковые аритмии. Кроме того, сообщалось о редких случаях смерти при сопутствующем приеме терфенадина и эритромицина. Совместное применение эритромицина и терфенадина, астемизола противопоказано. Следует соблюдать осторожность при совместном применении эритромицина и мизоластина.
Совместное применение эритромицина и терфенадина, астемизола противопоказано. Следует соблюдать осторожность при совместном применении эритромицина и мизоластина.
Имеются данные о взаимодействии эритромицин и цизаприда, пимозида в результате чего отмечалось удлинение интервала QT, сердечные аритмии, желудочковая тахикардия, фибрилляция желудочков и случаи смерти, скорее всего, из-за ингибирования эритромицином метаболизма цизаприда и пимозида в печени.
Колхицин. Колхицин является субстратом как для CYP3A4, так и для транспортера Р-гликопротеина (PGP). Эритромицин считается умеренным ингибитором CYP3A4. Значительное увеличение концентрация колхицина в плазме крови ожидается при совместном применении с умеренными ингибиторами CYP3A4, такими как эритромицин. Если совместное применение колхицина и эритромицина необходимо, начальная доза колхицина, должны быть по возможности уменьшена и максимальная доза колхицина должна быть снижена. У пациентов следует контролировать клинические симптомы токсичности колхицина.
Контрацептивы: некоторые антибиотики могут в редких случаях уменьшить влияние противозачаточных таблеток, вмешиваясь в бактериальный гидролиз конъюгатов стероида в кишечнике и, таким образом, реабсорбцию неконъюгированных стероидов. В результате этого уровни активного стероида в плазме могут уменьшаться.
Антибактериальные средства: существует антагонизм in vivo между эритромицином и бактерицидными бета-лактамными антибиотиками (например, пенициллин, цефалоспорины). Эритромицин не совместим с клиндамицином, линкомицином и хлорамфениколом. То же самое касается стрептомицина, тетрациклина и колистина.
Ингибиторы протеазы: при сопутствующем применении эритромицина и ингибиторов протеаз наблюдалось ингибирование метаболизма эритромицина.
Циметидин может ингибировать метаболизм эритромицина, что может привести к увеличению концентрации в плазме.
Эритромицин уменьшает клиренс зопиклона и таким образом может увеличить фармакодинамические эффекты этого препарата.
Если Вы принимаете другие препараты, необходимо проконсультироваться с врачом.
Беременность и лактации
Безопасность применения лекарственного средства во время беременности не установлена, существует риск развития сердечно-сосудистой мальформации плода под воздействием эритромицина на ранних сроках беременности.
Применение эритромицина при беременности возможно только в том случае, когда ожидаемая польза для матери превышает потенциальный риск для плода.
В период лактации в связи с возможностью проникновения в грудное молоко следует воздержаться от кормления грудью при применении эритромицина.
Влияние на способность управлять транспортными средствами и работать с другими механизмами
Применение препарата не оказывает влияния на управление транспортными средствами и на обслуживание машин и механизмов, требующих концентрации внимания.
Условия и срок хранения
В защищённом от света месте, при температуре не выше 25 °C.
Хранить в местах, недоступных для детей.
3 года.
Не использовать по истечении срока годности, указанного на упаковке.
Условия отпуска из аптек
По рецепту.
Лекарства от бронхита и пневмонии
Лекарства от бронхита и пневмонии
Для собак и кошек, страдающих бронхитом и / или пневмонией, можно применять множество различных препаратов. Как правило, чаще всего используются четыре типа лекарств. используются и включают антибиотики (противомикробные препараты), кортикостероиды, бронходилататоры и противокашлевые средства. В зависимости от проблемы разные препараты в разных могут быть прописаны комбинации.
АНТИБИОТИКИ:
Антибиотики (противомикробные препараты) — это препараты, которые используются пациентами, страдающими бактериальными инфекциями. У пациентов с заболеваниями легких они обычно
используется для пациентов с бактериальной пневмонией (инфекция легких) или септическим трахеитом / трахеобронхитом (инфекция дыхательных путей). Некоторые антибиотики
классифицируются как бактериостатические, что означает, что они подавляют рост микроорганизмов, позволяя естественной защите организма взять верх.Некоторые антибиотики
считаются бактерицидными, что означает, что они напрямую токсичны для микроорганизмов. Некоторые антибиотики обладают относительно узким спектром действия,
Это означает, что они могут быть полезны только при определенных типах бактериальных инфекций, в то время как другие могут иметь активность широкого спектра и эффективны при
многие виды бактериальных инфекций. Ваш ветеринар может порекомендовать посев / чувствительность, чтобы выбрать подходящий антибиотик для конкретной инфекции.
Можно культивировать образцы секрета дыхательных путей или полученные из бронхоальвеолярного лаважа.
Некоторые антибиотики
классифицируются как бактериостатические, что означает, что они подавляют рост микроорганизмов, позволяя естественной защите организма взять верх.Некоторые антибиотики
считаются бактерицидными, что означает, что они напрямую токсичны для микроорганизмов. Некоторые антибиотики обладают относительно узким спектром действия,
Это означает, что они могут быть полезны только при определенных типах бактериальных инфекций, в то время как другие могут иметь активность широкого спектра и эффективны при
многие виды бактериальных инфекций. Ваш ветеринар может порекомендовать посев / чувствительность, чтобы выбрать подходящий антибиотик для конкретной инфекции.
Можно культивировать образцы секрета дыхательных путей или полученные из бронхоальвеолярного лаважа.
Доксициклин (VIBRAMYCIN®) :
Это антибиотик, относящийся к препаратам тетрациклиновой группы. Этот антибиотик обладает широким спектром защиты от множества бактериальных организмов,
из них Mycoplasma видов. Он хорошо проникает в ткани и полезен при многих респираторных инфекциях. Побочные эффекты могут включать желудочно-кишечный тракт.
расстроен, а доксициклин лучше всего принимать во время еды. Важно, чтобы кошки, получающие таблетки доксициклина, получали воду из шприца сразу после перорального приема.
чтобы предотвратить проблемы с пищеводом.
Он хорошо проникает в ткани и полезен при многих респираторных инфекциях. Побочные эффекты могут включать желудочно-кишечный тракт.
расстроен, а доксициклин лучше всего принимать во время еды. Важно, чтобы кошки, получающие таблетки доксициклина, получали воду из шприца сразу после перорального приема.
чтобы предотвратить проблемы с пищеводом.
Азитромицин (ZITHROMAX®) :
Это антибиотик, относящийся к классу препаратов, известных как макролиды. Этот антибиотик обладает широким спектром защиты от множества бактериальных
организмы. Он хорошо проникает в ткани и полезен при многих респираторных инфекциях. Побочные эффекты могут включать расстройство желудочно-кишечного тракта.
Амоксициллин (AMOXI-TABS®) :
Амоксициллин / клавулановая кислота (CLAVAMOX®) :
Амоксициллин и амоксициллин / клавулановая кислота — антибиотики, принадлежащие к группе препаратов пенициллина. Эти антибиотики обладают защитой широкого спектра действия.
для различных бактериальных организмов. Он хорошо проникает в ткани и полезен при многих респираторных инфекциях. Побочные эффекты могут включать желудочно-кишечный тракт.
расстроен.
Эти антибиотики обладают защитой широкого спектра действия.
для различных бактериальных организмов. Он хорошо проникает в ткани и полезен при многих респираторных инфекциях. Побочные эффекты могут включать желудочно-кишечный тракт.
расстроен.
Энрофлоксацин (BAYTRIL®) :
Марбофлоксацин (ZENEQUIN®) :
Энрофлоксацин и марбофлоксацин являются фторхинолоновыми антибиотиками. Эти антибиотики обладают широким спектром защиты от множества бактериальных организмов.Они хорошо проникают в ткани и полезны при многих респираторных инфекциях. Побочные эффекты могут включать расстройство желудочно-кишечного тракта.
КОРТИКОСТЕРОИДОВ:
Кортикостероиды — самые сильные противовоспалительные препараты. Они используются для лечения заболеваний, связанных с тяжелым воспалением, и могут применяться у пациентов.
страдающие бронхитом и / или астмой, а также пациенты с тяжелым коллапсом дыхательных путей (коллапс трахеи). Как правило, рекомендуется использовать сужение.
курсов, и прилагаются все усилия, чтобы полностью отказаться от препарата или, по крайней мере, достичь минимальной эффективной дозы.Пациентам рекомендуется периодические анализы крови.
прием кортикостероидов на длительной основе. Пациенты, принимающие высокие дозы в течение длительного времени, могут подвергаться риску вторичных инфекций, таких как кортикостероиды.
может быть иммунодепрессивным. Ваш ветеринар может помочь вам выбрать подходящую терапию.
Как правило, рекомендуется использовать сужение.
курсов, и прилагаются все усилия, чтобы полностью отказаться от препарата или, по крайней мере, достичь минимальной эффективной дозы.Пациентам рекомендуется периодические анализы крови.
прием кортикостероидов на длительной основе. Пациенты, принимающие высокие дозы в течение длительного времени, могут подвергаться риску вторичных инфекций, таких как кортикостероиды.
может быть иммунодепрессивным. Ваш ветеринар может помочь вам выбрать подходящую терапию.
Преднизон / Преднизолон:
Преднизон — это кортикостероид, используемый в противовоспалительных целях при астме у кошек или для подавления иммунитета при некоторых заболеваниях (требующих более высоких дозировок).
доза).Побочными эффектами могут быть повышенная жажда, учащенное мочеиспускание, повышенный аппетит и одышка. Продолжительное использование следует продолжать в
минимально возможная эффективная доза из-за риска передозировки стероидов. Для многих астматических кошек это может быть 2,5 мг через день или каждый третий день. Преднизон
следует с осторожностью применять кошкам с сердечными заболеваниями или кошкам с хроническим кашлем в анамнезе, который может иметь инфекционный компонент заболевания легких.
Для многих астматических кошек это может быть 2,5 мг через день или каждый третий день. Преднизон
следует с осторожностью применять кошкам с сердечными заболеваниями или кошкам с хроническим кашлем в анамнезе, который может иметь инфекционный компонент заболевания легких.
БРОНХОДИЛЯТОРЫ:
Бронходилататоры — это препараты, применяемые у пациентов с заболеваниями бронхов (дыхательных путей), такими как бронхит и астма.Иногда они помогают пациентам с коллапс дыхательных путей. Эти препараты помогают открывать дыхательные пути, что улучшает симптомы затрудненного дыхания у пациентов с сужением дыхательных путей, что может привести к от хронического воспаления.
Теофиллин (THEODUR®) :
Аминофиллин (PHYLLOCONTIN®) : Теофиллин относится к
класс препаратов, известных как ингибиторы фосфодиэстеразы, которые являются релаксантами гладкой мускулатуры.Эти препараты являются расширителями дыхательных путей, открывающими бронхи. Это приводит к расширению трубок и может облегчить дыхание в определенных ситуациях. Теофиллин использовался в качестве вспомогательного средства при сердечной недостаточности,
астма, бронхит или другие хронические заболевания легких. С осторожностью следует применять животным с тяжелыми заболеваниями сердца, нарушениями сердечного ритма, почек.
или поражение печени, или высокое кровяное давление. Доказано, что теофиллин вызывает раздражение желудка и стимуляцию нервной системы.Беспокойство и беспокойство
являются частыми побочными эффектами лечения собак. Другие возможные побочные эффекты включают тошноту, рвоту и диарею. Судороги могут возникнуть, если животное
получает значительную передозировку. Побочные эффекты часто исчезают после прекращения приема препарата.
Это приводит к расширению трубок и может облегчить дыхание в определенных ситуациях. Теофиллин использовался в качестве вспомогательного средства при сердечной недостаточности,
астма, бронхит или другие хронические заболевания легких. С осторожностью следует применять животным с тяжелыми заболеваниями сердца, нарушениями сердечного ритма, почек.
или поражение печени, или высокое кровяное давление. Доказано, что теофиллин вызывает раздражение желудка и стимуляцию нервной системы.Беспокойство и беспокойство
являются частыми побочными эффектами лечения собак. Другие возможные побочные эффекты включают тошноту, рвоту и диарею. Судороги могут возникнуть, если животное
получает значительную передозировку. Побочные эффекты часто исчезают после прекращения приема препарата.
Тербуталин (BRETHINE®) :
Агонист бета-2, тербуталин действует как бронходилататор у кошек с кошачьей астмой. Он работает, расслабляя гладкие мышцы, выстилающие
дыхательных путей и устраняет сужение нижних дыхательных путей, которое может возникнуть при воспалительных заболеваниях легких. Тербуталин может иметь легкое
побочный эффект повышения частоты сердечных сокращений и может даже использоваться для стимуляции сердечного ритма у собак в более высоких дозах. Побочные эффекты также могут включать повышенное
уровень энергии, или редко, беспокойство.
Он работает, расслабляя гладкие мышцы, выстилающие
дыхательных путей и устраняет сужение нижних дыхательных путей, которое может возникнуть при воспалительных заболеваниях легких. Тербуталин может иметь легкое
побочный эффект повышения частоты сердечных сокращений и может даже использоваться для стимуляции сердечного ритма у собак в более высоких дозах. Побочные эффекты также могут включать повышенное
уровень энергии, или редко, беспокойство.
АНТИТУСИВЫ:
Противокашлевые препараты помогают контролировать кашель.Эти препараты обычно содержат опиод и поэтому часто являются контролируемыми веществами. Некоторые внебиржевые доступны препараты, которые обычно включают лекарственный препарат декстрометорфан. Наиболее часто применяемыми противокашлевыми средствами, отпускаемыми по рецепту, являются гидрокодон и буторфанол. Побочные эффекты могут включать седативный эффект и запор.
Hydrocodone (HYCODAN®, TUSSIGON®, HYDRO-MET®) : Буторфанол (TORBUTROL®) : Отдельные органы дыхания
состояния у собак связаны с тяжелым или хроническим кашлем. К ним относятся трахеобронхит (собачий кашель), хронический бронхит, коллапс трахеи.
и компрессия бронхов. Во многих случаях единственным эффективным средством лечения этих серьезных раздражений дыхательных путей является подавление кашля или противокашлевые препараты.
Эти препараты подавляют кашлевой рефлекс в головном мозге, а также могут вызывать седативный эффект. Их нельзя использовать на фоне активной бактериальной инфекции.
легких, поскольку кашель является важным рефлексом для избавления легких от инфекции. Следует избегать применения средств от кашля животным со значительным сердцем.
или заболевание легких, если его не наблюдает ветеринар.Наиболее частые побочные эффекты включают седативный эффект и запор. Это контролируемые препараты
и доступны только у ветеринара с активной лицензией DEA. Hycodan® или Tussigon® содержит 5 мг битартрата гидрокодона и MBr гоматропина.
1,5 мг на таблетку (или на 5 мл). Важно, чтобы этот препарат НЕ путал с гидрокодоном / APAP (VICODIN®), который содержит 5 мг гидрокодона и 500 мг ацетаминофена, которые могут быть потенциально токсичными для собак.
К ним относятся трахеобронхит (собачий кашель), хронический бронхит, коллапс трахеи.
и компрессия бронхов. Во многих случаях единственным эффективным средством лечения этих серьезных раздражений дыхательных путей является подавление кашля или противокашлевые препараты.
Эти препараты подавляют кашлевой рефлекс в головном мозге, а также могут вызывать седативный эффект. Их нельзя использовать на фоне активной бактериальной инфекции.
легких, поскольку кашель является важным рефлексом для избавления легких от инфекции. Следует избегать применения средств от кашля животным со значительным сердцем.
или заболевание легких, если его не наблюдает ветеринар.Наиболее частые побочные эффекты включают седативный эффект и запор. Это контролируемые препараты
и доступны только у ветеринара с активной лицензией DEA. Hycodan® или Tussigon® содержит 5 мг битартрата гидрокодона и MBr гоматропина.
1,5 мг на таблетку (или на 5 мл). Важно, чтобы этот препарат НЕ путал с гидрокодоном / APAP (VICODIN®), который содержит 5 мг гидрокодона и 500 мг ацетаминофена, которые могут быть потенциально токсичными для собак. Если вы обеспокоены, у вас может быть
неправильное лекарство, ПРЕКРАТИТЕ его и немедленно сообщите нам.
Если вы обеспокоены, у вас может быть
неправильное лекарство, ПРЕКРАТИТЕ его и немедленно сообщите нам.
мертвых людей не болеют бронхитом — мысли о Zithromax
Именно во время моей ординатуры первые признаки сердечной токсичности антибиотиков повлияли на меня лично. Угроза была связана с использованием первого из не вызывающих сонливость антигистаминных средств — Селдана — в сочетании с макролидными антибиотиками, такими как эритромицин, вызывая потенциально смертельную сердечную аритмию.Я помню выражения страха со стороны других жителей, так как мы часто использовали эту комбинацию лекарств. Убивали ли мы людей, когда лечили их бронхит? Мы понятия не имели, но нас утешал тот факт, что люди, получившие нашу провоцирующую аритмию комбинацию, были для нас в основном анонимными (пациенты скорой помощи).
Перенесемся в 2012 год и в исследование (опубликованное в священных писаниях New England Journal of Medicine ), что Zithromax связан с большим количеством мертвых людей, чем Zithromax. Вывод, вызывающий заголовок:
Вывод, вызывающий заголовок:
В течение 5 дней терапии пациенты, принимавшие азитромицин, по сравнению с теми, кто не принимал антибиотики, имели на повышенный риск сердечно-сосудистой смерти (отношение рисков 2,88; 95% доверительный интервал [ДИ] от 1,79 до 4,63; P < 0,001) и смерть от любой причины (отношение рисков 1,85; 95% ДИ от 1,25 до 2,75; P = 0,002). У пациентов, принимавших амоксициллин, риск смерти в этот период не увеличивался. По сравнению с амоксициллином, азитромицин был связан с повышенным риском смерти от сердечно-сосудистых заболеваний (отношение рисков, 2.49; 95% ДИ от 1,38 до 4,50; P = 0,002) и смерть от любой причины (отношение рисков 2,02; 95% ДИ 1,24–3,30; P = 0,005), с оценкой 47 дополнительных сердечно-сосудистых смертей на 1 миллион курсов ; пациенты с наивысшим децилем риска сердечно-сосудистых заболеваний имели, по оценкам, 245 дополнительных сердечно-сосудистых смертей на 1 миллион курсов .
(Акцент мой.)
Оказывается, они также обвинили левофлоксацин, другой широко используемый антибиотик, как примерно такой же опасный, как и Зитромакс.
Хотя это хороший корм для заголовков, он поражает меня прямо там, где я живу. Ко мне постоянно приходят пациенты с симптомами, которые заставляют их чувствовать, что им нужен антибиотик, многие из которых получили Зитромакс. Я написал ранний пост на тему соблазна дать Z-Pak в подарочной корзине, которую мы даем нашим пациентам за то, что они входят в наш офис:
Это возвращает меня к Z-Pak. Зитромакс (азитромицин) действительно отличный препарат и друг многих врачей.Он лечит фарингит, кожные инфекции, болезни, передающиеся половым путем, коклюш и некоторые виды бронхита. Его очень легко принимать, требуется всего 5 доз в течение 5 дней, и он поставляется в удобной стильной упаковке с запоминающимся названием. Когда пациент говорит своим друзьям и семье: «У меня есть Z-Pak», они впечатляются гораздо сильнее, чем если бы они говорили: «Я получил антибиотик».

Я закончил предупреждением:
Итак, когда вы кашляете и идете к врачу, ставите диагноз бронхит и получаете Z-Pak, подумайте обо мне.Вы можете спросить, действительно ли вам нужен антибиотик, или вы можете подождать, чтобы увидеть, исчезнет ли он без него. Во многих, если не в большинстве случаев, вы можете с таким же успехом медитировать со словом «Зитромакс» в качестве мантры или сжечь таблетки в жертву греческому богу З-пакху.
Да благословит Бог Америку, страну З.
Я даже написал об этом стихотворение.
Тем не менее, — это веских причин для использования антибиотиков, таких как Zithromax, поэтому я остаюсь перед дилеммой, как интерпретировать результаты.Это реальная проблема или это просто ретроспективное исследование группы ученых, желающих произвести фурор? Я должен ответить на этот вопрос, потому что я должен решить, собираюсь ли я выписывать рецепт на это лекарство, рискуя «не пытается ли мой врач меня убить?» посмотри на моих пациентов. Я должен прописать антибиотики, но при этом я подпитываю целые состояния адвокатов по травмам, которые понимают две следующие вещи:
Я должен прописать антибиотики, но при этом я подпитываю целые состояния адвокатов по травмам, которые понимают две следующие вещи:
1. Врачи прописывают Зитромакс в ведрах.
2. Каждый из пациентов, получающих рецепт на Zithromax, умрет.
Я даю это за 2 недели до того, как мы увидим коммерческий бизнес по привлечению людей, у которых есть близкие, которые принимали Zithromax, а затем перенесли сердечный приступ.
Чтобы выяснить, как справиться с этой дилеммой, я обратился к некоторым экспертам из сообщества медицинских блоггеров. Марья Зильберберг — эпидемиолог Массачусетского университета и автор блога «Здравоохранение» и т. Д. Она даже написала книгу о том, как правильно читать медицинскую литературу (книгу, которую мне действительно нужно прочитать).Короче говоря, она умная. Она написала сообщение, озаглавленное «Почему у меня есть склонность верить данным об азитромицине» (я говорила вам, что она была умной), в котором она заявляет следующее:
Но есть вторая, возможно, более важная причина, по которой я склонен верить данным.
Причина называется кратко «оценка предрасположенности». Это метод, который использовали исследователи, чтобы максимально учесть возможность того, что наблюдаемый эффект вызван другими факторами, помимо воздействия препарата.
Затем она цитирует часть своей книги (которую мне обязательно нужно прочитать) о подсчете предрасположенности. Связывая это с исследованием Zithromax:
И если вы сможете получить доступ к Таблице 1 статьи, вы увидите, что их сопоставление склонностей было впечатляюще успешным. Таким образом, хотя это не исключает возможности того, что что-то ненаблюдаемое или неизмеряемое является причиной увеличения смертности, применяемые кропотливые методы снижают вероятность этого.
Таким образом, я прихожу к выводу, что за данными стоит некоторая доля возражений.Я также гораздо чаще использую слово «склонность», поскольку оно может показаться мне таким же умным, как Мария.
В противовес этому доктор Уэс, один из блоггеров старой гвардии (с которым я пил пиво), который ведет блог с тех пор, как Интернетом управлял почтовый голубь.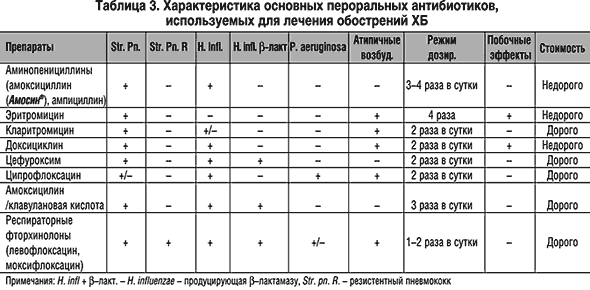 Доктор Уэс — кардиолог, специализирующийся на проблемах с сердечным ритмом, которые предположительно убили людей, участвовавших в исследовании NEJM. Он написал статью «Насколько велик риск сердечно-сосудистых заболеваний у азитромицина?» в котором он признает потенциальный риск этого вида антибиотиков, но ставит под сомнение данные методов исследования:
Доктор Уэс — кардиолог, специализирующийся на проблемах с сердечным ритмом, которые предположительно убили людей, участвовавших в исследовании NEJM. Он написал статью «Насколько велик риск сердечно-сосудистых заболеваний у азитромицина?» в котором он признает потенциальный риск этого вида антибиотиков, но ставит под сомнение данные методов исследования:
Но что меня больше пугало, так это то, как авторы статьи на этой неделе достигли своих оценок величины сердечно-сосудистого риска азитромицина.
Добро пожаловать в преисподнюю медицины больших данных.
Он не ругает слов, продолжая:
Подумать только, несмотря на все смешивающие факторы, у авторов хватило смелости заявить, что «по сравнению с амоксациллином было 47 дополнительных смертей на 1 миллион курсов терапии азитромицином; для пациентов с самым высоким децилем исходного риска сердечно-сосудистых заболеваний на 1 миллион курсов было зарегистрировано 245 дополнительных сердечно-сосудистых смертей », — это смешно.
Серьезно, после всех манипуляций с данными они способны определить величину до трех значащих цифр из миллиона чего угодно?
Его вывод заключается в том, что это исследование — это, по сути, набор сенсационных данных, предназначенных для того, чтобы попасть в заголовки (что он и сделал). Думаю, ему нужно пиво. Позвони мне, Уэс.
Итак, мне осталось проанализировать эти два мнения двух людей, которых я уважаю, и делаю это на фоне пациентов, которым нужны антибиотики, и юристов, мечтающих о больших яхтах.Что я думаю? Я думаю, мы не можем сказать, что правда. Да, люди, написавшие исследование, вероятно, охотятся за заголовками (как и NEJM ), но также факт, что антибиотики могут быть опасными, и все лекарства имеют определенную цену.
Я возвращаюсь к совету, который я дал в предыдущем посте: Когда ничего не помогает, ничего не делайте . Не давайте антибиотик, если он вам не нужен, и не просите его, если он вам не нужен.
Роб Ламбертс, доктор медицины, врач-терапевт и педиатр, ведет блог на сайте More Musings (of a Distractible Kind) .
Бронхит — Аптека Эверест
Введение
Бронхит — это инфекция основных дыхательных путей легких (бронхов), вызывающая их раздражение и воспаление.
Основным симптомом является кашель, при котором может выделяться желто-серая слизь (мокрота). Бронхит также может вызывать боль в горле и хрипы.
Подробнее о симптомах бронхита.
Когда обращаться к вашему GP
Большинство случаев бронхита можно легко вылечить дома с помощью покоя, нестероидных противовоспалительных препаратов (НПВП) и большого количества жидкости.
Вам нужно обращаться к терапевту только в том случае, если у вас серьезные или необычные симптомы, например, если:
- ваш кашель сильный или длится более трех недель
- у вас постоянная лихорадка (температура 38 ° C — 100,4 ° F или выше) более трех дней
- вы кашляете слизью с прожилками крови
- у вас основное заболевание сердца или легких, например астма или сердечная недостаточность
Вашему терапевту может потребоваться исключить другие легочные инфекции, такие как пневмония, которая имеет симптомы, аналогичные симптомам бронхита. Если ваш терапевт подозревает, что у вас пневмония, вам, вероятно, потребуется рентген грудной клетки и взять образец слизи для анализа.
Если ваш терапевт подозревает, что у вас пневмония, вам, вероятно, потребуется рентген грудной клетки и взять образец слизи для анализа.
Если ваш терапевт считает, что у вас может быть недиагностированное основное заболевание, он также может предложить исследование функции легких. Вам будет предложено сделать глубокий вдох и подуть в устройство, называемое спирометром, которое измеряет объем воздуха в ваших легких. Снижение объема легких может указывать на серьезную проблему со здоровьем.
Лечение бронхита
В большинстве случаев бронхит проходит самостоятельно в течение нескольких недель без необходимости лечения.Этот тип бронхита известен как «острый бронхит». Пока вы ждете, пока оно пройдет, вам следует пить много жидкости и много отдыхать.
В некоторых случаях симптомы бронхита могут длиться намного дольше. Если симптомы длятся не менее трех месяцев, это называется «хроническим бронхитом». От хронического бронхита нет лекарства, но есть несколько лекарств, которые помогают облегчить симптомы. Также важно избегать курения и задымленности, так как это может усугубить ваши симптомы.
Также важно избегать курения и задымленности, так как это может усугубить ваши симптомы.
Подробнее о лечении бронхита.
Почему у меня бронхит?
Бронхи — это главные дыхательные пути в легких, ответвляющиеся по обе стороны от трахеи. Они приводят к тому, что в легких появляются все меньшие и меньшие дыхательные пути, известные как бронхиолы.
Стенки бронхов выделяют слизь для улавливания пыли и других частиц, которые в противном случае могли бы вызвать раздражение.
В большинстве случаев острый бронхит развивается, когда инфекция вызывает раздражение и воспаление бронхов, в результате чего в них выделяется больше слизи, чем обычно.Ваше тело пытается избавиться от лишней слизи при кашле.
Курение — наиболее частая причина хронического бронхита. Со временем табачный дым может вызвать необратимое повреждение бронхов, вызывая их воспаление.
Подробнее о причинах бронхита.
Осложнения
Пневмония — наиболее частое осложнение бронхита. Это происходит, когда инфекция распространяется дальше в легкие, в результате чего воздушные мешочки внутри легких заполняются жидкостью.1 из 20 случаев бронхита приводит к пневмонии.
Это происходит, когда инфекция распространяется дальше в легкие, в результате чего воздушные мешочки внутри легких заполняются жидкостью.1 из 20 случаев бронхита приводит к пневмонии.
К людям с повышенным риском развития пневмонии относятся:
- пожилых людей
- курящих
- человек с другими заболеваниями, такими как болезни сердца, печени или почек
- человек с ослабленным иммунитетом
Легкую пневмонию обычно можно лечить с помощью антибиотиков в домашних условиях. В более тяжелых случаях может потребоваться госпитализация.
Подробнее о лечении пневмонии.
Кто пострадал
Острый бронхит — один из наиболее распространенных типов легочной инфекции и одна из пяти основных причин посещения терапевта.
Острый бронхит может поражать людей любого возраста, но чаще всего встречается у детей младше пяти лет. Это чаще встречается зимой и часто развивается после простуды, боли в горле или гриппа.
По оценкам, около 2 миллионов человек в Великобритании страдают хроническим бронхитом. Большинство из них — взрослые старше 50 лет.
Большинство из них — взрослые старше 50 лет.
Симптомы бронхита
Основной симптом бронхита — отрывистый кашель. Вероятно, при кашле выделяется густая желто-серая слизь (мокрота), хотя это случается не всегда.
Другие симптомы бронхита аналогичны симптомам других инфекций, таких как простуда или синусит, и могут включать:
- ангина
- головная боль
- насморк или заложенность носа
- боли
- усталость
Если у вас бронхит, кашель может длиться несколько недель после исчезновения других симптомов.Вы также можете обнаружить, что постоянный кашель вызывает боль в мышцах груди и живота.
Некоторые люди могут испытывать одышку или хрипы из-за воспаления дыхательных путей. Однако это чаще встречается при длительном (хроническом) бронхите.
Длительный (хронический) бронхит
Хронический бронхит часто называют хронической обструктивной болезнью легких (ХОБЛ).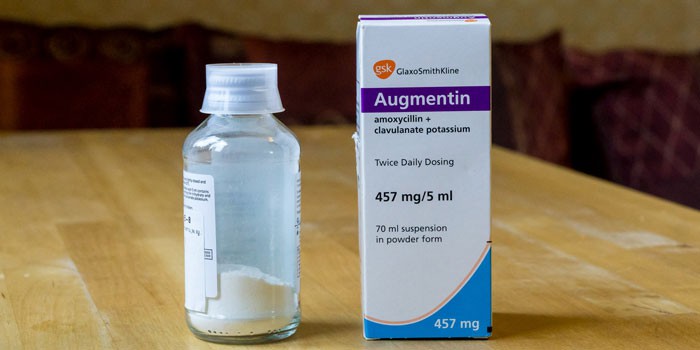
Симптомы ХОБЛ могут включать:
- хрипы
- усиление одышки при тренировке или движении
- постоянный кашель с выделением слизи (мокроты)
- частые инфекции грудной клетки
Симптомы часто усиливаются зимой, часто случаются два или более обострения в год.Обострение — это когда ваши симптомы особенно тяжелы.
Когда обращаться к вашему GP
Обратитесь к терапевту как можно скорее, если:
- ваш кашель очень сильный или длится дольше трех недель
- у вас постоянная лихорадка (температура 38 ° C — 100,4 ° F или выше) более трех дней — это может быть признаком гриппа или более серьезного заболевания, например пневмонии
- вы кашляете слизью с прожилками крови
- у вас учащенное дыхание (более 30 вдохов в минуту) или боли в груди
- вы становитесь сонным или сбитым с толку
- у вас были повторные приступы бронхита
Вам также следует обратиться к своему терапевту, если у вас есть основное заболевание сердца или легких, например:
- астма
- сердечная недостаточность — слабость в сердце, приводящая к скоплению жидкости в легких
- эмфизема — повреждение мелких дыхательных путей в легких
Причины бронхита
Инфекция бронхита может быть вызвана вирусом или бактериями, хотя вирусный бронхит встречается гораздо чаще.
В большинстве случаев бронхит вызывается теми же вирусами, которые вызывают простуду или грипп. Вирус содержится в миллионах крошечных капелек, которые выходят из носа и рта, когда кто-то кашляет или чихает.
Эти капли обычно разлетаются примерно на 1 м (3 фута). Некоторое время они висят в воздухе, а затем приземляются на поверхности, где вирус может выжить до 24 часов. Любой, кто прикоснется к этим поверхностям, может распространить вирус дальше, прикоснувшись к чему-то другому.
Предметы повседневного использования дома и в общественных местах, такие как дверные ручки и клавиатуры, могут иметь следы вируса. Люди обычно заражаются, подбирая вирус на руки с зараженных предметов, а затем поднося руки к носу или рту. Также возможно вдохнуть вирус, если он находится во взвешенном состоянии в виде капель.
Узнайте больше о том, как распространяются микробы простуды и гриппа.
Вдыхание раздражающих веществ
Бронхит также может быть вызван вдыханием раздражающих веществ, таких как смог, химические вещества в бытовых товарах или табачный дым.
Курение является основной причиной длительного (хронического) бронхита, и оно может поражать людей, вдыхающих вторичный дым, а также самих курильщиков.
Прочтите информацию о методах лечения, чтобы бросить курить.
Профессиональное воздействие
Вы также можете подвергаться риску бронхита и других форм хронической обструктивной болезни легких (ХОБЛ), если часто подвергаетесь воздействию материалов, которые могут повредить ваши легкие, например:
- зерновая пыль
- текстильные изделия (тканевые волокна)
- аммиак
- сильные кислоты
- хлор
Иногда это называют «профессиональным бронхитом», и обычно он проходит, когда вы больше не подвергаетесь воздействию раздражающего вещества.
Узнайте больше о причинах ХОБЛ.
Вы также можете прочитать отчет Управления здравоохранения и безопасности за 2013 г. о ХОБЛ в Великобритании, связанной с профессиональным воздействием (PDF, 58 КБ).
Лечение бронхита
В большинстве случаев бронхит не требует лечения у терапевта, и симптомы можно легко контролировать в домашних условиях.
От хронического бронхита нет лекарства, но здоровый образ жизни поможет.В частности, вам следует бросить курить, если вы курите.
Лечение симптомов в домашних условиях
Если у вас бронхит:
- отдохни
- пейте много жидкости — это помогает предотвратить обезвоживание и разжижает слизь в легких, облегчая кашель
- лечить головные боли, лихорадку, боли и боли с помощью парацетамола или ибупрофена, хотя ибупрофен не рекомендуется, если у вас астма
Доказательств того, что лекарства от кашля работают, мало — узнайте больше о лечении кашля.Агентство по регулированию лекарственных средств и товаров медицинского назначения (MHRA) рекомендовало не давать отпускаемые без рецепта лекарства от кашля детям младше шести лет.
В качестве альтернативы лекарству от кашля, отпускаемому без рецепта, попробуйте приготовить собственную смесь меда и лимона, которая успокаивает боль в горле и облегчает кашель.
Бросить курить
Если вы курите, вам следует немедленно бросить курить. Курение усугубляет бронхит и увеличивает риск развития долгосрочного (хронического) состояния.
Отказ от курения при бронхите также может быть прекрасной возможностью вообще бросить курить.
Антибиотики
Хотя лечение у терапевта требуется редко, бывают случаи, когда вам следует его посетить — узнайте больше о том, когда следует обратиться к терапевту.
Ваш терапевт обычно не назначает антибиотики, так как бронхит почти всегда вызывается вирусом. Антибиотики не действуют на вирусы, и их назначение, когда в них нет необходимости, со временем может сделать бактерии более устойчивыми к лечению антибиотиками.Узнайте больше об устойчивости к антибиотикам.
Ваш терапевт назначит антибиотики только в том случае, если у вас повышенный риск развития осложнений, таких как пневмония. Антибиотики могут быть рекомендованы при:
Антибиотики могут быть рекомендованы при:
- недоношенные
- пожилых людей старше 80 лет
- человек с заболеваниями сердца, легких, почек или печени в анамнезе
- человек с ослабленной иммунной системой, которая может быть результатом основного заболевания или побочного эффекта лечения, например стероидных препаратов
- человек с муковисцидозом
Если вам прописали антибиотики при бронхите, скорее всего, это будет пятидневный курс амоксициллина, окситетрациклина или доксициклина.
Возможные побочные эффекты этих лекарств включают тошноту, рвоту и диарею, но они встречаются редко.
Хронический бронхит
Хронический бронхит лечится так же, как и хроническая обструктивная болезнь легких (ХОБЛ).
Например:
- Для облегчения отхаркивания слизи можно использовать лекарство, называемое муколитиками
- программа упражнений, известная как легочная реабилитация, может помочь вам лучше справиться с симптомами
Отказ от курения также очень важен, если у вас диагностирован хронический бронхит или ХОБЛ.
Подробнее о лечении ХОБЛ.
Антибиотик амоксициллин, неэффективный для лечения кашля, согласно европейскому исследованию
20 декабря 2012
Антибиотик амоксициллин, который врачи обычно назначают при распространенных инфекциях нижних дыхательных путей (НИПТ), таких как кашель и бронхит, не более эффективен для облегчения симптомов, чем отсутствие лекарств, даже у пожилых пациентов. Результаты крупнейшего на сегодняшний день рандомизированного плацебо-контролируемого исследования антибиотиков для лечения острых неосложненных ИДП опубликованы в Интернете сначала в журнале The Lancet Infectious Diseases .
«Пациенты, получавшие амоксициллин, не выздоравливают быстрее и не имеют значительно меньшего количества симптомов», — объясняет Пол Литтл из Университета Саутгемптона в Великобритании, который руководил исследованием. «Использование амоксициллина для лечения респираторных инфекций у пациентов, у которых нет подозрений на пневмонию, вряд ли поможет и может нанести вред. Чрезмерное употребление антибиотиков (которое преобладает при назначении первичной медико-санитарной помощи), особенно когда они неэффективны, может привести к побочным эффектам (например, диарее, сыпи, рвоте) и развитию резистентности.”
Чрезмерное употребление антибиотиков (которое преобладает при назначении первичной медико-санитарной помощи), особенно когда они неэффективны, может привести к побочным эффектам (например, диарее, сыпи, рвоте) и развитию резистентности.”
Кашель, сопровождающийся симптомами со стороны нижних дыхательных путей, является одним из наиболее распространенных острых заболеваний, которые лечатся в учреждениях первичной медико-санитарной помощи. Хотя считается, что вирусы вызывают большинство этих инфекций, вопрос о том, полезны ли антибиотики при лечении ИДП, особенно у пожилых пациентов, все еще вызывает жаркие споры. Пока что исследования дали противоречивые результаты.
В этом исследовании 2061 взрослый с острыми неосложненными ИДП из практики первичной медико-санитарной помощи в 12 европейских странах (Англии, Уэльсе, Нидерландах, Бельгии, Германии, Швеции, Франции, Италии, Испании, Польше, Словении и Словакии) были случайным образом распределены для получения либо амоксициллин или плацебо трижды в день в течение 7 дней. Врачи оценивали симптомы в начале исследования, и участники ежедневно заполняли дневник симптомов.
Врачи оценивали симптомы в начале исследования, и участники ежедневно заполняли дневник симптомов.
Сообщалось о незначительной разнице в тяжести или продолжительности симптомов между двумя группами. Это было верно даже для пожилых пациентов (в возрасте 60 лет и старше), которые в целом были здоровы, у которых антибиотики, по-видимому, имели очень ограниченный эффект.
Хотя у значительно большего числа пациентов в группе плацебо возникли новые или ухудшающиеся симптомы (19,3% против 15.9%), количество людей, которым требовалось лечение для предотвращения одного случая ухудшения симптомов, было высоким (30), и всего два пациента в группе плацебо и один в группе антибиотиков потребовали госпитализации.
Более того, пациенты, принимавшие антибиотики, сообщали о значительно большем количестве побочных эффектов, включая тошноту, сыпь и диарею, чем пациенты, принимавшие плацебо (28,7% против 24%).
По словам Литтла: «Наши результаты показывают, что большинство людей поправляются самостоятельно. Но, учитывая, что антибиотики принесут пользу небольшому количеству пациентов, остается задача идентифицировать этих людей ».
Но, учитывая, что антибиотики принесут пользу небольшому количеству пациентов, остается задача идентифицировать этих людей ».
Филипп Шуэц из Кантонской больницы Аарау в Швейцарии пишет в связанном комментарии: «Литтл и его коллеги собрали убедительные данные, которые должны побудить врачей первичного звена воздерживаться от лечения антибиотиками пациентов из группы низкого риска, у которых нет подозрения на пневмонию. Пока неясно, можно ли улучшить этот универсальный подход.Рекомендации по измерениям конкретных биомаркеров бактериальной инфекции в крови могут помочь выявить несколько человек, которым антибиотики принесут пользу, несмотря на очевидное отсутствие пневмонии, и избежать токсических эффектов и стоимости этих препаратов, а также развития резистентности у других пациентов ».
Источник:
The Lancet Infectious Diseases
Лечение бронхоэктазов — Новости бронхоэктазов сегодня
Нет лекарства от бронхоэктаза, потому что повреждение дыхательных путей невозможно исправить, но его симптомы и легочные инфекции можно вылечить. Цель состоит в том, чтобы вылечить основные заболевания и инфекции легких, удалить слизь из легких и предотвратить дальнейшие осложнения.
Цель состоит в том, чтобы вылечить основные заболевания и инфекции легких, удалить слизь из легких и предотвратить дальнейшие осложнения.
Лекарства, назначаемые для лечения бронхоэктазов
Некоторые лекарства или методы лечения, обычно назначаемые при бронхоэктазии, включают антибиотики, бронходилататоры, отхаркивающие средства и препараты, разжижающие слизь. В большинстве случаев лечение включает комбинацию лекарств и использования устройств и упражнений, которые помогают очистить дыхательные пути.
Инфекционное лечение
Антибиотики являются наиболее распространенным средством лечения легочных инфекций, которые часто встречаются у людей с бронхоэктазами.Некоторые люди постоянно принимают антибиотики, потому что у них много инфекций. Антибиотики можно принимать перорально или, в случае более трудно поддающихся лечению инфекций, их можно вводить внутривенно.
Пероральные антибиотики, которые в настоящее время используются для лечения обострений бронхоэктазов у взрослых, включают амоксициллин, коамоксиклав, флуклоксациллин, рифампицин, фуцидин и ципрофлоксацин.
Внутривенные антибиотики могут потребоваться в тяжелых случаях или если пероральное применение не помогает при обострении.В таких случаях в настоящее время используются такие внутривенные антибиотики, как бензилпенициллин, цефуроксим, цефтриаксон, ванкомицин, цефтазидим и цефуроксим.
Антибиотики длительного действия используются у людей с бронхоэктазами для улучшения симптомов болезни, уменьшения частоты обострений и улучшения качества жизни. К ним относятся амоксициллин, флуклоксациллин и триметоприм .
Выбор подходящего антибиотика будет зависеть от конкретных бактерий, вызывающих инфекцию.
Бронходилататоры при бронхоэктазах
Бронходилататоры расслабляют мышцы дыхательных путей. Большинство бронходилататоров — это ингаляционные препараты, принимаемые с помощью ингалятора или небулайзера. Они помогают открыть дыхательные пути, облегчая дыхание.
Бронходилататоры, обычно используемые для лечения бронхоэктазов, включают бронходилататоры короткого действия, такие как альбутерол и левальбутерол, и бронходилататоры длительного действия, такие как формотерол, тиотропий и сальметерол.
Бронходилататоры короткого действия используются в качестве лечебного средства, когда необходимо быстрое облегчение одышки, а бронходилататоры длительного действия используются регулярно для контроля симптомов бронхоэктазов.
Отхаркивающие и разжижающие слизь лекарства при бронхоэктазах
Отхаркивающие средства и разжижающие слизь лекарства помогают очистить слизь. Оба работают, чтобы разжижить слизь в легких, облегчая откашливание дыхательных путей. Отхаркивающие или очищающие от слизи агенты включают гипертонический физиологический раствор и ингаляционный маннит , поддерживающий гидратацию дыхательных путей и улучшающий клиренс, и муколитики, такие как бромгексин, N-ацетилцистеин, эрдостеин, фудостеин и дорназа альфа.
Отхаркивающие средства можно сочетать с противоотечными средствами.
Другие методы лечения бронхоэктазов
Другие методы лечения бронхоэктазов включают гидратацию, которая разжижает слизь и облегчает откашливание; физиотерапия грудной клетки (хлопки в ладоши или перкуссия), выполняемая терапевтом или обученным членом семьи с использованием рук или внешнего устройства, чтобы разжижить слизь и помочь вывести ее из легких, или с помощью внешнего устройства, такого как терапевтический жилет, -частотность воздушных волн; кислородная терапия для повышения низкого уровня кислорода в крови; и кортикостероиды для лечения воспаления дыхательных путей.
Хирургическое вмешательство может быть рассмотрено, если другие методы лечения не помогают и поражена только одна часть дыхательных путей, если симптомы не реагируют на другое лечение или если имеет место сильное кровотечение.
Новости бронхоэктаза Сегодня — это исключительно новостной и информационный веб-сайт об этом заболевании. Он не предоставляет медицинских консультаций, диагностики или лечения. Этот контент не предназначен для замены профессиональных медицинских консультаций, диагностики или лечения. Всегда обращайтесь за советом к своему врачу или другому квалифицированному поставщику медицинских услуг по любым вопросам, которые могут у вас возникнуть относительно состояния здоровья.Никогда не игнорируйте профессиональные медицинские советы и не откладывайте их поиск из-за того, что вы прочитали на этом веб-сайте.
Как лучше всего лечить острый бронхит?
Обзор
Карл Ллор; Ана Морагас; Каролина Байона; Роза Моррос, Хелена Пера, Олегер Плана-Риполь, Хосеп М. Котс, Марк Миравитлес. BMJ 2013; 347: f5762
Котс, Марк Миравитлес. BMJ 2013; 347: f5762
Методы
Исследование было проспективным, параллельным групповым, одиночным слепым плацебо-контролируемым исследованием, проведенным 25 врачами общей практики в Каталонии, Испания, с апреля 2010 по январь 2012 года.Пациенты с диагнозом острый бронхит были рандомизированы в одну из 3 групп лечения (ибупрофен 600 мг 3 раза в сутки, амоксициллин-клавулановая кислота 500 мг / 125 мг 3 раза в сутки и таблетки плацебо 3 раза в сутки).
Хотя таблетки для каждого вида лечения не были идентичными, они были запечатаны в идентичные контейнеры перед тем, как передать их исследователям, и оставались запечатанными до тех пор, пока не раздали пациентам. Пациенты не знали о назначении лечения. Симптомы оценивались с помощью ежедневного журнала симптомов пациента и во время 2 последующих посещений через 2-4 дня и 11-13 дней (и снова через 30 дней для пациентов, у которых не было излечения при втором наблюдении). Подсчет таблеток проводился при последующем наблюдении, и если соответствующее количество таблеток не возвращалось, соблюдение режима считалось недостаточным.
Подсчет таблеток проводился при последующем наблюдении, и если соответствующее количество таблеток не возвращалось, соблюдение режима считалось недостаточным.
Демографические данные пациентов
Подходящие пациенты были в возрасте от 18 до 70 лет без сопутствующей респираторной коморбидности или иммуносупрессии. Острый бронхит был диагностирован, когда у пациентов была обнаружена респираторная инфекция с симптомами продолжительностью менее одной недели с преобладающим симптомом кашля, а также обесцвеченной мокротой плюс по крайней мере еще один симптом инфекции нижних дыхательных путей, такой как одышка, одышка, грудная клетка. боль.Пациенты с признаками тяжелой инфекции или рентгеновским снимком, указывающим на пневмонию, были исключены.
Средний возраст пациентов составил 45,1 года (стандартное отклонение 14,3 года). 44% — мужчины. Курение и заболеваемость диабетом были сопоставимы в группах лечения: 37-40% курильщиков в настоящее время и 4-12% диабетиков.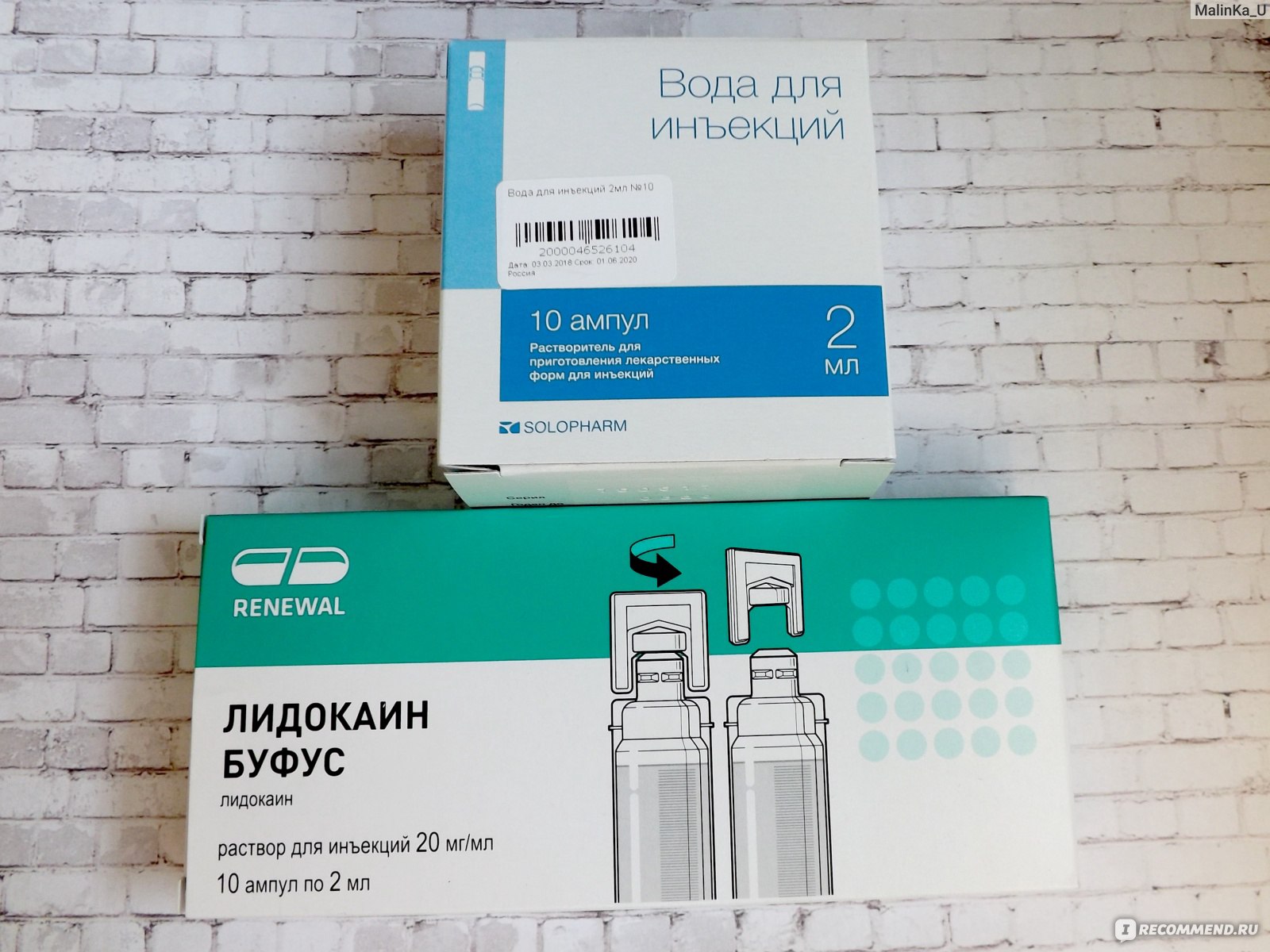
Вмешательство (и контроль)
Пациенты были помещены в одну из 3 групп лечения. Одной группе давали ибупрофен 600 мг три раза в сутки, второй — амоксициллин-клавулановую кислоту в дозе 500 мг / 125 мг три раза в сутки, а третьей — таблетки плацебо три раза в сутки в течение десяти дней.Пациенты вели дневник симптомов, чтобы измерить продолжительность симптомов.
Исходы и основные результаты
Основным критерием результата было количество дней с частым кашлем после посещения рандомизации. Среднее количество дней с частым кашлем было немного ниже среди пациентов в группе ибупрофена (9 дней, 95% доверительный интервал 8-10 дней) по сравнению с группой амоксициллин-клавулановая кислота (11 дней, 10-12 дней) или плацебо. (11 дней, 8-14 дней).
Однако эти результаты не были статистически значимыми.Вторичные исходы «клинический успех» в конце лечения и время разрешения общих симптомов также не были статистически значимыми между группами лечения.
Побочные эффекты были наиболее частыми в группе антибиотиков, 12% сообщили о побочном эффекте (против 5% в группе НПВП и 3% в группе плацебо). Большинство из них были расстройством желудочно-кишечного тракта и 2 подозреваемых аллергических реакции. Один пациент из группы антибиотиков был госпитализирован в отделение интенсивной терапии с тяжелым желудочно-кишечным кровотечением.
Заключение
Не наблюдалось статистических различий в количестве дней с кашлем у пациентов, получавших ибупрофен, амоксициллин-клавулановую кислоту или плацебо.
Комментарий
Это исследование дает два полезных вывода при лечении острого бронхита. Во-первых, это отсутствие эффективности антибактериальной терапии (и терапии НПВП) по сравнению с плацебо у пациентов с острым бронхитом с гнойной мокротой. Инфекции нижних дыхательных путей почти всегда носят вирусный характер и являются одним из условий, при которых антибиотики назначают чрезмерно, особенно при наличии гнойной мокроты или при многократном обращении пациента в офис.
Клинические исследования показали, что лечение антибиотиками существенно не сокращает продолжительность симптомов острого бронхита, но лишь в немногих исследованиях измерялась эффективность, когда гнойный характер является критерием включения. Антибиотики хорошо зарекомендовали себя при лечении обострений ХОБЛ, особенно когда они сопровождаются гнойной мокротой, и результаты этого исследования показывают, что эти исследования не могут быть экстраполированы на пациентов без хронических заболеваний дыхательных путей. Следовательно, у пациентов без хронического заболевания дыхательных путей выделение гнойной мокроты не является показанием для антибактериальной терапии при эпизодах острого бронхита.
Второй полезный вывод состоит в том, что лечение НПВП не более эффективно в отношении продолжительности кашля при остром бронхите, чем терапия антибиотиками или плацебо. Это рандомизированное контролируемое исследование посвящено недавнему сдвигу во взглядах на респираторные инфекции от инфекционного процесса к воспалительному процессу. Недавние исследования показали, что НПВП могут иметь незначительную пользу у пациентов с респираторной инфекцией; однако метаанализ данных остается безрезультатным. В этом исследовании рассматриваются пациенты с симптомами острой инфекции нижних дыхательных путей, жалоба на кашель, и делается вывод о том, что пероральное лечение НПВП не более эффективно, чем лечение плацебо.
Недавние исследования показали, что НПВП могут иметь незначительную пользу у пациентов с респираторной инфекцией; однако метаанализ данных остается безрезультатным. В этом исследовании рассматриваются пациенты с симптомами острой инфекции нижних дыхательных путей, жалоба на кашель, и делается вывод о том, что пероральное лечение НПВП не более эффективно, чем лечение плацебо.
Исследование можно распространить на амбулаторные группы пациентов без хронических заболеваний легких и иммуносупрессии. Средний возраст пациентов в исследовании составлял 45,1 года с относительно равномерным распределением мужчин и женщин. История курения также была хорошо распределена между исследуемыми группами.
Испытание проводилось в Каталонии, Испания, и отсутствует информация о социально-экономическом или этническом происхождении участников или об общем (нелегочное здоровье пациентов, за исключением истории курения и диабетического статуса).Еще одной сильной стороной исследования являются четко определенные критерии включения: пациенты должны иметь симптомы менее одной недели, включая кашель (как преобладающую жалобу), а также обесцвечивание мокроты и еще один симптом, связанный с инфекцией нижних дыхательных путей.
Некоторые потенциальные ограничения исследования включают в себя то, что оно было только слепым: таблетки не были идентичными в каждой группе исследования, хотя они были похожи по размеру и форме, и, предположительно, пациенты были не осведомлены об их содержании.Исследователи не оценивали дневники симптомов, что снижает вероятность предвзятости. Наконец, результаты были основаны на симптомах, которые сами сообщали пациенты, что могло внести систематическую ошибку. При этом использование подобных дневников было подтверждено во многих предыдущих исследованиях, и более объективная оценка симптомов недоступна.
Только исследование может сделать выводы об эффективности конкретных препаратов, используемых для лечения, которыми в данном случае были ибупрофен и амоксициллин-клавулановая кислота.Авторы не включили макролидный антибиотик, потому что сочетание антимикробного и противовоспалительного действия этого класса лекарств может исказить результаты. Дальнейшее исследование эффективности макролидов и / или комбинированного лечения НПВП и антибиотиками может оказаться полезным.
Важно не прописывать антибиотики и / или НПВП при состояниях, при которых они неэффективны, и это исследование может помочь в оказании помощи. Оба препарата могут оказывать неблагоприятное воздействие как на отдельного пациента, так и на общество в целом.Сосредоточьте свое лечение острого бронхита на устранении симптомов пациента с помощью безрецептурных препаратов и на ожиданиях пациента относительно их пути к выздоровлению.
Антибиотики | Asthma UK
Узнайте больше об антибиотиках, о том, как они могут помочь при бактериальных инфекциях и можно ли их принимать при астме.
На этой странице:
Что такое антибиотики?
Антибиотики используются для лечения бактериальных инфекций, например бактериальных инфекций грудной клетки и некоторых видов пневмонии.
Это , а не , используемые при вирусных инфекциях, таких как простуда и грипп, или инфекциях грудной клетки, вызванных вирусами.
Иногда бывает трудно отличить инфекции, вызванные бактериями, от инфекций, вызванных вирусами. Поэтому сложно понять, помогут ли вам антибиотики. Вашему врачу, возможно, потребуется проанализировать образец вашей слизи, чтобы быть уверенным, и он будет искать такие признаки, как:
Поэтому сложно понять, помогут ли вам антибиотики. Вашему врачу, возможно, потребуется проанализировать образец вашей слизи, чтобы быть уверенным, и он будет искать такие признаки, как:
- высокая температура, которая ухудшается через несколько дней
- ваша мокрота зеленая или коричневая
- не чувствует себя лучше через три недели
- Ваши симптомы астмы ухудшаются.
Раньше много антибиотиков прописывали «на всякий случай». Теперь мы знаем, что это вызывает устойчивость к антибиотикам, когда чрезмерное использование антибиотиков означает, что они перестают быть эффективными.
Чтобы избежать ненужного использования антибиотиков, ваш врач может выписать вам «отсроченный рецепт» на антибиотики, который вы можете принимать только в том случае, если вы не почувствуете себя лучше через несколько дней.
Никогда не принимайте антибиотики, если они вам не нужны.Если вам действительно нужны антибиотики, принимайте их точно в соответствии с указаниями врача общей практики. У NHS есть дополнительная информация о безопасном использовании антибиотиков.
У NHS есть дополнительная информация о безопасном использовании антибиотиков.
Могут ли антибиотики помочь при симптомах астмы?
Лучшим способом лечения астмы является регулярный прием профилактических препаратов, обычно в виде ингалятора, и при необходимости с помощью ингалятора с облегчением. Астму нельзя лечить антибиотиками, потому что воспаление дыхательных путей не вызвано бактериями.
Но ваш терапевт может прописать антибиотики, если бактериальная инфекция, например бактериальная инфекция грудной клетки, усугубляет симптомы астмы.
Вам могут назначить антибиотики для борьбы с инфекцией и могут потребоваться пероральные стероиды для лечения симптомов астмы.
Ваши симптомы астмы должны улучшиться, но это потому, что антибиотики лечат первопричину ваших симптомов астмы, а не сами симптомы астмы.
Не все инфекции грудной клетки вызваны бактериальной инфекцией. Если у вас инфекция грудной клетки, вызванная вирусной инфекцией, антибиотики не помогут. Узнайте больше о грудных инфекциях.
Узнайте больше о грудных инфекциях.
Видео: Антибиотики и астма
Могут ли антибиотики помочь при астме? Медсестра из Великобритании, занимающаяся астмой, Сью объясняет, как их можно прописать при бактериальных инфекциях грудной клетки.0:04 Могут ли антибиотики облегчить симптомы астмы?
0:08 К сожалению, антибиотики не могут помочь с симптомами астмы.
0:13 воспаление в дыхательных путях легких, потому что это воспаление не вызвано
0:18 бактериями не лечится антибиотиками, в некоторых случаях ваш врач
0:23 могут прописать вам антибиотики, если они думают, что инфекция грудной клетки вызывает у вас
0:28 симптомы астмы ухудшаются.Может показаться, что антибиотики помогли или вылечили
0:34 ваша астма, но они этого не сделали. Они действительно вылечили инфекцию грудной клетки
Они действительно вылечили инфекцию грудной клетки
0:39 Так как же узнать, нужны ли вам антибиотики? Большинство инфекций грудной клетки, кашель и
0:45 простуда вызывается вирусами, и, к сожалению, вирусы нельзя лечить антибиотиками.
0:48 Врачам может быть трудно отличить
0:53 вирусы и бактериальные инфекции. Хорошая идея — назначить встречу с
0:57 ваш врач, если вы испытываете любое из следующих
1:00 ваша высокая температура ухудшается через несколько дней
1:04 ваша мокрота меняет цвет с прозрачного на желтый или зеленый
1:08 ты не чувствуешь себя лучше через три недели
1:14 если вас беспокоят симптомы или лекарства, вы можете позвонить на горячую линию Asthma UK
Нужны ли мне антибиотики при приступе астмы?
Антибиотики не могут помочь при приступах астмы, и в руководствах не рекомендуется регулярно назначать антибиотики после приступа астмы.
Вам следует назначать антибиотики только после приступа астмы, если есть веские доказательства того, что у вас бактериальная инфекция, например бактериальная инфекция грудной клетки или пневмония.
Узнайте, что делать при приступе астмы.
Безопасно ли принимать антибиотики при астме?
Есть много разных типов антибиотиков. Ваш терапевт назначит тот, который наиболее эффективен против вашей инфекции.
Большинство из них безопасно принимать, если у вас астма, и она не усугубит ее.
У некоторых людей антибиотики вызывают побочные эффекты, например, плохое самочувствие или диарею.
Поговорите со своим терапевтом, если побочные эффекты являются проблемой, чтобы он мог узнать, можно ли использовать другой тип антибиотика.
Также стоит проконсультироваться с вашим терапевтом или фармацевтом, чтобы узнать, безопасны ли какие-либо назначенные вам антибиотики вместе с лекарствами от астмы и другими лекарствами, которые вы принимаете, например, антигистаминными препаратами от сенной лихорадки.
У некоторых людей (примерно у 1 из 15) есть аллергическая реакция на антибиотики, особенно на пенициллин.В основном это легкая аллергическая реакция, которую можно лечить.
Реже возникает тяжелая аллергическая реакция (анафилаксия). Риск тяжелой аллергической реакции выше, если у вас в анамнезе астма, экзема или сенная лихорадка.
Тяжелая аллергическая реакция может имитировать симптомы астмы — кашель, хрипы и одышку. Всегда звоните 999, если у вас тяжелая аллергическая реакция.
Чтобы получить дополнительную информацию об антибиотиках, инфекциях грудной клетки или лекарствах от астмы, вы можете поговорить со специалистом по дыхательной медсестре, позвонив по телефону доверия 0300 222 5800, 9–17, с понедельника по пятницу.Или вы можете отправить их в WhatsApp по телефону 07378 606728.
Последнее обновление: февраль 2021 г.
Следующая проверка должна состояться в феврале 2024 г.

 А если воспаления нет, а человек их принимает, то токсическое воздействие идет на печень, почки, иммунную систему. Азитромицин еще имеет определенную кардиотоксичность, влияет на сердце», – предупредила наша собеседница.
А если воспаления нет, а человек их принимает, то токсическое воздействие идет на печень, почки, иммунную систему. Азитромицин еще имеет определенную кардиотоксичность, влияет на сердце», – предупредила наша собеседница. (Акцент мой.)
(Акцент мой.) 
 Причина называется кратко «оценка предрасположенности». Это метод, который использовали исследователи, чтобы максимально учесть возможность того, что наблюдаемый эффект вызван другими факторами, помимо воздействия препарата.
Причина называется кратко «оценка предрасположенности». Это метод, который использовали исследователи, чтобы максимально учесть возможность того, что наблюдаемый эффект вызван другими факторами, помимо воздействия препарата. Серьезно, после всех манипуляций с данными они способны определить величину до трех значащих цифр из миллиона чего угодно?
Серьезно, после всех манипуляций с данными они способны определить величину до трех значащих цифр из миллиона чего угодно?