Какие антибиотики можно использовать в небулайзере и ингаляторе
Небулайзер используется для ингаляционной терапии при болезнях дыхательной системы. Прибор разрешено применять в домашних условиях, но предварительно следует консультироваться с врачом. Медицинский специалист скажет, какие антибиотики можно применять для ингаляции. При выборе лекарств доктор будет ориентироваться на возраст пациента и диагноз.
Каким антибиотиком можно дышать через небулайзер
Ингаляции увеличивают эффективность лечения. Пациент вдыхает препарат, и лекарство проникает даже в отдалённые участки дыхательной системы. Антибактериальные средства назначаются при патологиях, вызванных бактериями. Лекарство разжижает мокроту, подавляет жизнедеятельность патологических микроорганизмов и способствует быстрому выздоровлению.
Перед процедурой важно уточнить, какой антибиотик можно в небулайзер. Перечень препаратов определяет врач с учётом показания и противопоказаний. Можно озвучить примерный список разрешённых медикаментов.
Перечень:
1 | Диоксидин. Борется с гнойными патологиями, гайморитом, тонзиллитом. Имеет сильное действие, поэтому можно использовать только по назначению лечащего специалиста. Справляется со стрептококками, стафилококками, протеобактериями. Помогает даже тогда, когда другие антибактериальные средства не эффективны. |
2 | Флуимуцил. Относится к секретолитикам, активирует моторную функцию дыхательной системы. Разжижает и выводит мокроту, запускает местный иммунитет. Можно использовать при воспалении лёгких, остром бронхите, абсцессе путей дыхания. |
3 | Гентамицин. Имеет широкий спектр действия, но не влияет на анаэробные организмы. Хорошо помогает при плеврите, бронхите, менингите. Запрещён в комплексе с антибиотиками, токсично влияющими на почки. |
4 | Мирамистин. Эффективен против вирусов, грибков, бактерий. |
Препарат должен действовать эффективно и способствовать скорейшему выздоровлению. Если медикамент правильно подобран, улучшения появятся после первого использования.
Как использовать
Разобравшись с вопросом, какими антибиотиками можно дышать через небулайзер, нужно рассмотреть принцип действий. Инструкция зависит от выбранного препарата. Допустим, Диоксидин 1% нужно развести с физраствором 1 к 4. Процедура повторяется 2 раза в день, по 4 мл на один раз.
Гентамицин 4% в ампулах смешивается с физраствором 1 к 6. Детям нужно делать ингаляции с 10 мг средства, а у взрослых дозировка вдвое больше.
При использовании рекомендуется следить за отсутствием побочных эффектов. Иногда пациенты жалуются на боль в голове, тошноту и рвоту. Средство использовать два раза в сутки.
Внимание! Ингаляции могут быть опасны для здоровья. Рекомендуем внимательно ознакомиться со статьей: Опасность и вред ингаляций.
Лечение гнойных риносинуситов у подростков с помощью пульсирующей ингаляционной доставки препаратов в придаточные пазухи носа
Гнойный риносинусит относится к числу наиболее распространенных заболеваний ЛОР-органов и занимает одно из первых мест среди заболеваний, требующих проведения антибактериальной терапии. Основными возбудителями гнойного риносинусита являются Streptococcus pneumoniae и Haemophilus influenzae. В последние годы отмечается рост резистентности этих возбудителей к антимикробным препаратам, что связано с продукцией b-лактамаз у H.influenzae и модификацией пенициллин-связывающего белка у S.pneumoniae.
Большое значение в комплексной терапии гнойного риносинусита имеет местное лечение. Специально для лечения риносинуситов разработан ингаляционный прибор «Пари Синус», позволяющий за счет пульсирующей пода-чи аэрозоля доставлять лекарственный аэрозоль в носовые пазухи.
Специально для лечения риносинуситов разработан ингаляционный прибор «Пари Синус», позволяющий за счет пульсирующей пода-чи аэрозоля доставлять лекарственный аэрозоль в носовые пазухи.
При гнойном риносинусите наиболее целесообразно ингаляционное введение тиамфеникола глицината ацетилцистеината («Флуимуцил-Антибиотик ИТ») — уникального комплексного соединения, объединяющего в своем составе антибиотик широкого спектра действия тиамфеникол и муколитик с выраженной антиоксидантной активностью N-ацетилцистеин. В 2007 г. в Италии было проведено рандомизированное исследование, включавшее более 800 пациентов, по изучению эффективности ингаляционного использования тиамфеникола глицината ацетилцистеината при лечении инфекций верхних дыхательных путей, в том числе риносинуситов.
МАТЕРИАЛЫ И МЕТОДЫ
Под нашим наблюдением находилось 46 подростков (28 мальчиков и 18 девочек) в возрасте от 12 до 16 лет: у 20 больных диагностирован острый гнойный риносинусит, у 26 – обострение хронического риносинусита. Были сформированы две группы: основная — 30 человек и контрольная — 16 человек. Больные основной группы в качестве стартовой антибактериальной терапии получали «Флуимуцил-Антибиотик ИТ» с помощью прибора «Пари Синус» в дозе 500 мг 2 раза в сутки в течение 7-10 дней. У 18 больных препарат применялся в качестве антибактериальной монотерапии, а у 12 больных (с тяжелым течением заболевания) — в составе комбинированной антибактериальной терапии, включающей одновременное применение системного антибактериального препарата (ингибито-розащищенный аминопенициллин или цефалоспорин 2-3 поколения). Больные контрольной группы получали только ингибиторозащищенный аминопенициллин или цефалоспорин 2-3 поколения. Всем больным из обеих групп проводилась анемизация полости носа и носовых ходов, по показаниям проводились лечебно-диагностические пункции придаточных пазух носа, назначались противовоспалительные и антигистаминные препараты.
РЕЗУЛЬТАТЫ
На фоне проводимой терапии наблюда-лось улучшение состояния больных в обеих группах, но в основной группе отме-чалось более быстрое купирование симптомов риносинусита (рис.). Сравнение данных эндоскопии показало, что на фоне лечения наблюдалось более быстрое уменьшение выраженности риноскопических симптомов в основной группе. Время мукоциллиарного клиренса по данным сахариновый теста до начала лечения не имело достоверных различий в обеих группах и составлял в среднем более 17 мин.; к 7-му дню лечения этот показа-тель уменьшился и составил в основной группе 12,6±1,23 мин., а в контрольной – 15,2±1,89 мин. Использование местной антибактериальной терапии с помощью прибора пульсирующей ингаляционной доставки «Пари Синус» позволило значительно снизить частоту проведения больным лечебно-диагностических пункций придаточных пазух носа: до 2 на курс лечения у 4 человек, до 1 — у 14, а в 11 случаях полностью отказаться от этого метода. В тоже время, в контрольной группе необходимость выполнения 3 и более пункций на курс лечения сохранялась у 4 больных, 2 пункций – у 9, 1 пункции – 2, воздержаться от этого метода удалось только в одном случае. Анализ результатов рентгенологическо-го исследования показал, что у больных основной группы к 7-му дню лечения уда-лось достичь полного восстановления про-зрачности околоносовых пазух в 86,7% случаев. В тоже время, в контрольной группе пристеночное утолщение слизистой оболочки к моменту завершения лечения сохранялось у 68,7% больных.
ЗАКЛЮЧЕНИЕ
В целом, результаты проведенного исследования показали, что использование с помощью прибора пульсирующей ингаляционной доставки «Пари Синус» антибактериального препарата «Флуимуцил-антибиотик ИТ» в лечении подростков с гнойным риносинуитом позволяет быстрее добиться клинического улучшения и сократить сроки лечения больных.
И.А. Дронов, У.С. Малявина, Н.А. Геппе, Г.В. Михалева, Московская медицинская академия им. И.М. Сеченова
Лекарства для небулайзера. Антибиотик для ингаляций небулайзером
Небулайзер является прибором, с помощью которого осуществляется ингаляционная терапия различных заболеваний дыхательных путей. Его значение трудно переоценить, ведь его можно использовать даже в домашних условиях, но для этого необходимо приобрести специальные лекарства для небулайзера. Это специальные растворы для ингаляций, каждый из которых обладает своим специфическим действием. О том, какие именно лекарства для ингаляций нужно заливать в небулайзер, а также о том, какой эффект они оказывают, и пойдет речь в сегодняшней статье.
Немного об ингаляции
Ингаляция является тем способом, который широко применяется для избавления от множества различных заболеваний. При этом, возможно не только лечение, но и профилактическое использование данных процедур.
Важно! Ингаляционная терапия пользовалась большой популярностью еще с древних времен. Она предполагает использование определенных средств и веществ, которые легко испаряются. Именно поэтому, список возможных медикаментов существенно ограничен. Выбирать то или иное лекарство должен лечащий врач, поэтому заниматься самолечением, произвольно выбирая лекарственные препараты в аптеке, не стоит.
Ингаляции небулайзером осуществляются с помощью специальных растворов, которые, как правило, необходимо разбавлять физиологическим раствором.
Какие лекарства используются для ингаляций?
Существует определенный перечень лекарственных средств, которые применяются ингаляционно. Они включают в себя различные вещества, поэтому они обладают различным действием на дыхательные пути человека. Таким образом, сформировалась некая классификация ингаляционных средств, которые используют для небулайзера.
Муколитики
Муколитики представляют собой отхаркивающие лекарственные препараты, которые хорошо справляются с разжижением мокроты. Помимо этого, они способствуют выведению размягченной мокроты, что очень важно при лечении многих заболеваний. Примечательно, что муколитики помогают не только от кашля, но и от заложенности носа, насморка и т.д.
К наиболее популярным средствам можно отнести:
- АЦЦ. Препарат обладает отхаркивающим и противовоспалительным эффектом.
- Флуимуцил. Данное средство практически идентично с предыдущим, потому что в их составе присутствует ацетилцистеин. Для проведения ингаляционных терапевтических процедур нужно разбавлять данное лекарство физраствором в одинаковой пропорции. Доза раствора зависит от возраста ребенка – 1 мл до 6 лет, и 3 мл, если пациенту уже исполнилось 12 лет.
- Лазолван. Входящий в состав амброксол способствует скорейшему разжижению и отхаркиванию вязкой мокроты. Стандартная схема прием включает в себя 2 мл Лазолвана, в которые добавляют 2 мл физиологического раствора. Примечательно, что если ребенку еще не исполнилось два года, то нужно уменьшить объем ровно вдвое.
- Минеральная вода. Даже обычная минералка, вроде Боржоми, способна оказать благоприятное воздействие на дыхательные пути. Минеральная вода заливается в небулайзер в чистом виде, после чего прибор можно включать. Подобное лечение помогает от кашля, ведь минеральная вода смягчает слизистую оболочку, а также разжижает мокроту.
- Трисоль. Помимо минералки, в качестве щелочных ингаляций можно использовать трисоль для небулайзера, инструкция применения которого достаточно проста. Данный солевой раствор уже готов к употреблению, поэтому его можно заправлять в устройство.
- Бронхипрет. Данное средство относится к категории гомеопатических средств, но оно также достаточно эффективно при разного рода бронхитах.
Бронхолитики
Подобные медикаменты используются в качестве компонентов, избавляющих от спазма бронхов. Помимо этого, они успешно применяются для лечения бронхиальной астмы, а также при ХОБЛ.
Помимо этого, они успешно применяются для лечения бронхиальной астмы, а также при ХОБЛ.
Важно! Среди наиболее популярных бронхолитиков, используемых для ингаляций небулайзером, можно отметить Беродуал, который чаще всего назначается при терапии. Одними из главных преимуществ этого лекарства является практически полное отсутствие побочных проявлений, а также высокая эффективность в борьбе с острыми приступами астмы и ХОБЛ.
Также может использоваться Беротек, обладающим схожим спектром действия. И в первом, и во втором случае, препарат нужно разводить физиологическим раствором. Ингаляции с данными бронхолитиками можно проводить и для детей, но необходимо четко следовать дозе препарата.
Антибиотики
Антибиотики являются незаменимыми препаратами, которые используются в комплексном лечении различных недугов дыхательных путей.
Можно выделить следующие медикаменты:
- Диоксидин. Данное лекарство обладает антибактериальным эффектом. Он эффективно справляется с гнойными заболеваниями, а также с тонзиллитом, гайморитом и т.д. Но надо заметить, что данный препарат достаточно сильный, поэтому самостоятельно принимать его не стоит. Лучше посоветоваться со своим врачом, который оценит все возможные риски.
- Флуимуцил с антибиотиком. Данное сочетание делает раствор достаточно эффективным, поэтому его можно использовать в терапии самых различных болезней. Естественно, его нужно разбавлять физраствором.
- Цефтриаксон. Стоит отметь, что ингаляции с цефтриаксоном позволяют оказывать мощное антибактериальное действие. Разводить средство нужно специальной водой для инъекций в пропорции 1:5, т.е. одна 1 мл лекарства разбавляется жидкостью в количестве 5 мл. Цефтриаксон через небулайзер применяется повсеместно, включая поликлиники, стационары, процедурные кабинеты и т.д.
Антибиотик для ингаляций небулайзером, вне зависимости от его типа, оказывается очень эффективным лекарственным средством с выраженным антибактериальным эффектом. Данное обстоятельство позволяет пользоваться антибиотиками комплексно, леча самые различные недуги.
Данное обстоятельство позволяет пользоваться антибиотиками комплексно, леча самые различные недуги.
Антисептики
Антисептик широкого спектра действия, о котором бы хотелось поговорить в первую очередь – это Мирамистин. Одной из основных особенностей этого лекарства является его полная безопасность, поэтому можно делать ингаляции всем категориям больных. Как показывает практика, Мирамистин является одним из наиболее популярных средств от кашля, насморка, гайморита, ринита и других недугов.
Важно! Кроме того, в категорию антисептических средств относится Фурацилин, Гентамицин и другие препараты.
Раствор фурацилина можно приготовить следующим образом:
- Для этого нам понадобятся таблетки Фурацилина. На одну ингаляцию понадобится одна штука.
- Таблетка размягчается, после чего заливается 100 мл жидкости.
Иммуномодуляторы
Многие люди спрашивают – какой нужен раствор для ингаляции, если у пациента вирусное заболевание дыхательных путей? В данном случае, наиболее эффективны следующие иммуномодуляторы:
- Интерферон. Препарат выпускается в порошкообразном виде, поэтому для получения раствора, нужно разбавить его кипяченой водой. Ингаляции этим средством показаны для взрослых, а также для самых маленьких пациентов. Помимо этого, из Интерферона делаются капли, которые неплохо помогают при насморке. Для успешной терапии необходимо закапывать не менее 40 капель в сутки.
- Деринат. Лечебная процедура включает в себя использование 2 мл неразведенного лекарства на один прием.
Средства с противовоспалительным эффектом
Противовоспалительные препараты для ингаляций небулайзером представляют собой средства, в состав которых входят преимущественно растительные компоненты.
Можно выделить следующие противовоспалительные препараты:
- Ротокан.

- Малавит.
- Тонзилгон Н.
- Настойки календулы, эвкалипта и т.д.
Важно! Вне зависимости от конкретного применяемого лекарства, их необходимо разбавлять физиологическим раствором в разных пропорциях. О том, какая именно дозировка соответствует каждому лекарству, расскажет инструкция по применению.
Гормональные средства
Гормональные препараты нужно принимать с особой осторожностью, потому что они предполагают наличие большого количества противопоказаний. Естественно, назначать лечение должен врач, но можно выделить основные препараты-гормоны при аллергии для ингаляции:
- Пульмикорт. Используется при аллергии, астме, хронических бронхитах и других недугах, требующих лечения подобными препаратами. Стоит отметить, что данное лекарство подходит для компрессорного, но не ультразвукового ингалятора.
- Дексаметазон. Ингаляции с дексаметазоном используются, если у больного наблюдается острый воспалительный процесс в гортани.
Существуют и другие гормональные препараты для ингаляций, но рассматривать их мы не будем, ведь все они обладают схожим механизмом воздействия при аллергии.
Препараты от кашля
Многим знаком навязчивый сухой кашель, когда очень трудно отходит мокрота. Для избавления от этой симптоматики используются специальные препараты, облегчающие состояние больного.
Так какие лекарства от кашля можно использовать в небулайзере? Их несколько:
- Туссамаг для ингаляций. Туссамаг можно использовать в детском возрасте, но нужно обязательно добавить определенное количество физиологического раствора. Если ребенку менее пяти лет, то пропорция составляет 1 к 3. Если больше 17 лет, то разводить нужно поровну. Туссамаг для небулайзера берется в количестве 4 мл на одну процедуру.
- Лидокаин. Важно отметить, что ингаляции через небулайзер с лидокаином проводятся в чистом виде.
Сосудорасширяющие средства
Препараты данной группы помогают при аллергическом отеке гортани. Кроме того, Эпинефрином и другими медикаментами можно лечить спазмы бронхов и прочие отеки гортани при ларингите и других недугах.
Кроме того, Эпинефрином и другими медикаментами можно лечить спазмы бронхов и прочие отеки гортани при ларингите и других недугах.
Заключение
Одним из основных особенностей небулайзера является то факт, что пользоваться ингалятором может абсолютно любой человек. Именно поэтому, они идеально подходят для домашнего использования, что можно понять по широкому распространению этих приборов в аптечных сетях. Что касается вопроса, зачем нужны растворы для ингаляций, то ответ прост – они очень эффективны в терапии самых сложных недугов, включая хронические заболевания легких, бронхиты, астму и т.д. Важно лишь соблюдать те врачебные рекомендации, которые дает вам ваш лечащий врач.
Выбор небулайзера. Плюсы и минусы.
Главная страница / Новости
24 ноября 2016 г. Просмотров: 5826
Любой небулайзер – это прежде всего обычный ингалятор, т.е. аппарат, который превращает лекарственные вещества в аэрозоли и в таком виде подает их в дыхательные пути.
Преимущества подобного рода введения лекарственных веществ в организм очевидны:
1. Дыхательные пути чрезвычайно богаты кровеносными и лимфатическими сосудами, поэтому лекарство активно всасывается в организм.
2. Ингаляции позволяют избежать вредного воздействия лекарственных веществ на печень и/или желудочно-кишечный тракт, которое возможно при пероральном приеме.
3. При заболеваниях дыхательных путей ингаляции дают возможность создать высокую концентрацию лекарственных веществ непосредственно в очаге поражения.
Все ингаляции можно разделить на масляные, сухие и влажные. Масляные ингаляции проводятся с помощью подогретых масел. Классический пример сухих ингаляций – хорошо известные «солевые пещеры», или, иначе, галотерапия.
 Однако наибольшую известность получили влажные ингаляции, проводящиеся с помощью паровых ингаляторов или с помощью небулайзеров. Популярное домашнее средство «подышать паром над кастрюлей с картошкой» есть не что иное, как примитивная паровая ингаляция. Cегодня совершенно необязательно возиться с кастрюлями. Существует много разных вариантов паровых ингаляторов, в которых можно использовать и лекарственные травы, и эфирные масла, и специальные медикаментозные смеси. Однако у паровых ингаляторов есть ряд недостатков:
Однако наибольшую известность получили влажные ингаляции, проводящиеся с помощью паровых ингаляторов или с помощью небулайзеров. Популярное домашнее средство «подышать паром над кастрюлей с картошкой» есть не что иное, как примитивная паровая ингаляция. Cегодня совершенно необязательно возиться с кастрюлями. Существует много разных вариантов паровых ингаляторов, в которых можно использовать и лекарственные травы, и эфирные масла, и специальные медикаментозные смеси. Однако у паровых ингаляторов есть ряд недостатков: • для многих вдыхание горячего пара может быть некомфортным и даже болезненным;
• для детей паровые ингаляторы, наполненные горячей водой, могут быть просто опасны, ведь дети могут перевернуть их на себя и ошпариться.
По механизму производства аэрозоля все небулайзеры делятся на:
1. Компрессорные. В этом случае через раствор с лекарственным веществом компрессором нагнетается воздух под большим давлением.
2. Ультразвуковые. В этих аппаратах растворы лекарственного вещества обрабатываются ультразвуковыми колебаниями, которые генерируются пьезоэлементом.
3. Меш-небулайзеры, или электронно-сетчатые небулайзеры, созданные на основе Vibrating Mesh Technology. С помощью низкочастотных ультразвуковых колебаний лекарственный раствор «поднимается» к вибрирующей металлической мембране с мельчайшими отверстиями. Жидкость «просеивается» через эти отверстия, в результате чего образуется необходимый аэрозоль.
1. Компрессорные небулайзеры: за счет громоздкого компрессора довольно шумны и объемны. Маленькие дети могут бояться шума работающего прибора, а изрядный вес и объемность затрудняют использование этих небулайзеров в поездке. К плюсам компрессорных небулайзеров можно отнести возможность использования в этих ингаляторах любых лекарственных веществ, в том числе гормонов и антибиотиков.
2. Ультразвуковые небулайзеры в отличие от компрессорных портативны и работают совершенно бесшумно. Однако в этих ингаляторах нельзя использовать антибиотики и гормональные препараты, которые разрушаются при ультразвуковом воздействии. Это существенно ограничивает терапевтические возможности ультразвуковых небулайзеров.
Главные правила при использовании:
1. Препараты, которые НЕЛЬЗЯ использовать в небулайзерах:
• отвары и настои трав,
• мелкораздробленные таблетки, лекарства в сиропе;
• маслосодержащие растворы (эфирные масла и т.д.).
2. Лекарственные вещества для ингаляций через небулайзер назначает врач! Широко используются для ингаляций через небулайзер различные бронхолитики, гормональные препараты, антибиотики и антисептики, муколитики, и другие лекарственные средства.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. НЕОБХОДИМА КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА
НЕОБХОДИМА КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА
препараты и показания к применению
Ингаляция считается один из самых эффективных средств против различных заболеваний дыхательной системы. Такой метод становится незаменимым при лечении бронхита, гайморита, ОРВИ, ларингита, фарингита, туберкулеза и даже простого простудного кашля.
Антибиотические препараты для ингаляций
Существует множество видов аптечных медикаментов разных фармакологических групп, которые используются для ингаляций с небулайзером (капли, противовоспалительные, отхаркивающие средства, бронхолитики, иммуномодуляторы, минеральные воды). Однако особое внимание следует уделить антибиотическим средствам.
Мало кто знает, что определенные антибиотики также подходят для ингаляций с небулайзером. Антибиотики – вещества, которые могут иметь как природное, так и животное или микробное происхождение, использующиеся для подавления активности вредных микроорганизмов.
Компрессорный ингалятор сможет раздробить лекарство на микрочастицы определенных размеров и равномерно распылить их на слизистую поверхность дыхательных путей. Устройства такого типа удобно для применения в домашних условиях. Ниже мы приведем пример подходящих антибиотиков для ингаляций.
к оглавлению ↑Флуимуцил – антибиотик
Флуимуцил считается самым популярным лекарством, которое подходит для небулайзера. Это эффективное сочетание двух активных веществ – ацетилцистеина и тиамфеникола, которые отвечают за отхаркивание и гибель возбудителей заболевания.
Рекомендуется к использованию при следующих недугах:
- пневмония;
- фарингит;
- острый и хронический бронхит;
- абсцесс;
- ателектаз;
- кистозный фиброз;
- бронхоэктатической болезни легких.

Кроме повышенной чувствительности к отдельным составляющим Флуимуцила – антибиотика, за время использования препарата пациентами, противопоказаний обнаружено не было.
Препарат выпускается в виде порошка с растворителем в комплекте для приготовления лечебного раствора для ингаляций. В пузырек с порошком добавляется 500 мг инфлюента.
Полученное лекарство необходимо хранить в прохладном месте (холодильнике) не дольше 24 часов с момента приготовления. Детям старше 12 лет и взрослым необходимо делать ингаляцию не более 2 раз в сутки и применять для этого 250 мг раствора в пузырьке. Дозировка для детей до 12 лет не должна превышать четверти пузырька за 1 ингаляцию (по 1-2 раза в сутки).
Перед использованием обязательно нагреть до комнатной температуры 15-25 градусов. Возможно некоторое побочное действие при передозировке:
- тошнота;
- стоматит;
- высыпания;
- ринорея.
У больных бронхиальной астмой возможны бронхоспазмы.
к оглавлению ↑Фурацилин
Препарат Фурацилин также подходит для небулайзеров. Действующим веществом здесь является Нитрофурал, который выполняет противомикробную функцию, останавливая размножение клеток. Кроме этого, он препятствует попаданию инфекции в участки бронхиального дерева. Препарат имеет активность против грамположительных и грамотрицательных бактерий.
Для использования при ингаляциях раствор Фурацилина необходимо приготовить, растворив 1 таблетку препарата в специальной воде для инъекций в соотношении 1:100 мл без остатка.
Применяется не более 4 мл полученного лекарства 1-2 раза в сутки. А также существует специальный готовый раствор Фурацилина, который производится на основе этилового спирта в аптеке по заказу. Такой препарат используется для ингаляций в аналогичной дозировке.
Противопоказания:
- аллергодерматоз;
- кровоизлияния;
- повышенная чувствительность к составляющим частям препарата.

Побочные действия при ингаляциях не наблюдаются, однако, при передозировке препаратом в другом виде, возможно проявление дерматита. Не рекомендовано к применению детям до 4 лет.
к оглавлению ↑Диоксидин
Антибиотик для ингаляций, который выделяется своим сильным антисептическим действием – Диоксидин. Основное активное вещество препарата – гидроксиметилхиноксалиндиоксид. Оно выполняет противомикробную функцию и может сочетаться с представителями разных фармакологических групп.
Диоксидин негативно действует на разрастание бактерий в организме. Из-за своего агрессивного воздействия на почки и надпочечники, он назначается врачами в том случае, когда другие лекарства оказываются бессильными.
Назначается средство, когда кашель является производной следующих микроорганизмов:
- палочковидных протеобактерий;
- анаэробных микроорганизмов;
- сальмонеллы;
- шаровидных или овоидных стрептококков;
- стафилококков.
Для подготовки лекарства к применению с помощью небулайзера, необходимо 1% препарат смешать с хлоридом натрия (физраствор) в соотношении 1:4, а 0,5 % — 1:2. Ингаляции делаются не более 2 раз в день, используя 4 мл за один сеанс. Использование препарата беременными и кормящими женщинами запрещено. Использование Диоксидина без назначения врача запрещено!
к оглавлению ↑Хлорофиллипт
Хлорофиллипт – средство растительного происхождения, где активным элементом является экстракт листьев шарикового эвкалипта.
Оно оказывает противомикробное воздействие на организм и чаще всего назначается для ингаляций при таких заболеваниях:
- пневмония;
- бронхит;
- стафилококк в области верхней дыхательной системы;
- ОРВИ.
Средство противопоказано только тем, кто сверхчувствителен к его компонентному составу. А при беременности, возможно, использование только под присмотром лечащего врача. В аптеках продается специально произведенный раствор для ингаляций с небулайзером.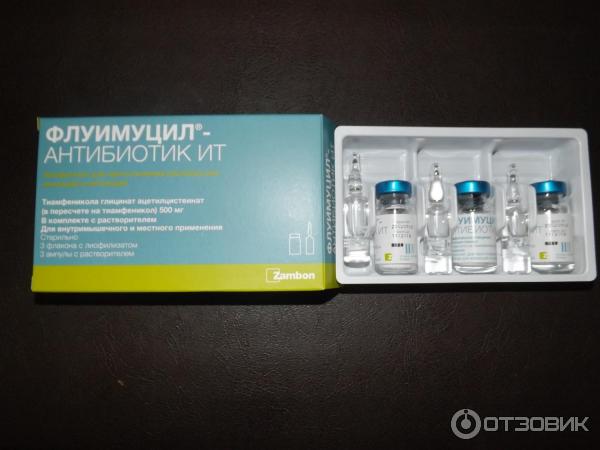
В отличие от других антибиотиков, с Хлорофиллиптом необходимо проводить терапевтические процедуры не менее 3 раз в сутки по 10-13 минут. В случае детей до 12 лет – 2-3 раза по 5-7 минут.
Возможны побочные действия в аллергическом проявлении – отеки слизистой носоглотки, кожная сыпь или отеки на губах. Перед употреблением этого природного антибиотика, необходимо проверить реакцию организма на него. Это можно сделать, приняв внутрь лекарство в виде 0,25% спиртового раствора.
к оглавлению ↑Гентамицин
Это антибиотик, который является сочетанием Гентамицина С1, Гентамицина С2 и Гентамицина С1а. В медицине считается аминогликозидом широкого спектра действия, который имеет способность разрушать белковый синтез микроорганизмов, что приводит к их гибели. Используется против грамположительных и грамотрицательных бактерий. Но он не действует на заболевания, которые были вызваны анаэробами.
Показания к применению:
- плеврит;
- менингит;
- бронхит;
- пневмония;
- инфекции дыхательных путей.
Препарат нельзя использовать одновременно с другими антибиотиками, которые оказывают нефротоксическое воздействие. А также он противопоказан пациентам, имеющим проблемы с функциональностью почек, так как он может противодействовать нервно-мышечной передаче.
Для ингаляций Гентамицин выпускается в ампулах в виде 4% раствора. Его можно применять детям от 2 лет и выше. Для детей до 12 лет оптимальная дозировка ограничивается 10 мг средства для одного сеанса, по 2 раза в сутки.
Для детей старше 12 лет и взрослых предельная дозировка составляет 20 мг на одну процедуру, 1-2 раза в день. Для того чтобы приготовить препарат в необходимой дозировке, нужно смешать одну ампулу (40 мл) с физраствором в соотношении 1:6. Средство имеет следующее побочные действия: тошнота, лихорадка, рвота, головная боль, сонливость, снижение слуха или головокружения. При передозировке нарушается нервно-мышечная проводимость.
Амикацин
Амикацина сульфат – это антибиотик полусинтетического происхождения, блокирующий синтез белка грамотрицательных бактерий и способствует их уничтожению.
Для ингаляций врачи назначают этот препарат для устранения воспалительного процесса в дыхательной системе, возникшего в результате прогрессии инфекционных заболеваний, таких как бронхит или пневмония. Но также имеется несколько противопоказаний:
- нарушения работы вестибулярного аппарата;
- острая почечная недостаточность;
- азотемия;
- миастения.
Для ингаляций антибиотик применяется только для детей старше 12 лет и взрослых. 500 мл раствора разводится с 3 мл физраствора (0,9%) и делается не больше 2 раз в сутки в течение недели.
При остром проявлении пневмонии вместе с ингаляциями, врачи рекомендуют принимать гормональные препараты. К использованию этого антибиотика нужно подходить с особой осторожностью, так как он имеет ряд побочных действий:
- частая рвота;
- тошнота;
- сбои почечной функциональности;
- анемия;
- головные боли;
- снижение слуха;
- зуд, озноб;
- нарушение двигательной активности;
- микрогематурия.
Во время беременности и грудного вскармливания использование возможно, но только по показаниям лечащего врача.
к оглавлению ↑Мирамистин
Этот антибиотик стоит наряду с лучшими препаратами, используемыми при инфекционных заболеваниях. Активное вещество бензилдиметил уничтожает грибки, вирусы и бактерии.
Мирамистин отличается от других лекарств своей безопасностью для детей и беременных женщин, ингаляции с ним показаны при:
- ларингит;
- гнойный отит;
- трахеит;
- ангина;
- синусит;
- ринит;
- тонзиллит.
Подобные процедуры с этим средством рекомендованы на начальных стадиях заболеваний, иначе во время активной прогрессии лечение им может не давать эффекта. Противопоказания ограничиваются отдельной непереносимостью Миромистина.
Противопоказания ограничиваются отдельной непереносимостью Миромистина.
Для приготовления препарата детям до 12 лет необходимо смешать один флакон с физраствором в соотношении 1:2. Для ингаляций используется 4 мл полученного раствора на одну процедуру до 3 раз в сутки.
Взрослым и детям старше 12 лет разрешено использовать препарат без разведения в аналогичной дозировке – 4 мл на 1 процедуру. Побочные действия могут проявляться аллергией и чувством жжение, которые исчезает самостоятельно. Ингаляции нельзя делать пациентам, которые страдают от заболеваний сердечно-сосудистой системы, аритмией сердца, а также при тяжелых болезнях дыхательной системы.
к оглавлению ↑Инструкция проведения ингаляции с небулайзером
Для проведения ингаляции с небулайзером необходимо следовать инструкции:
- Необходимо занять сидячее положение (только сидячее).
- Маска аппарата должна плотно прилегать к лицу, чтобы закрыть ротовую полость и нос.
- Вдыхать и выдыхать пар нужно носом (но при лечении глубоких областей дыхательной системы рекомендуется дышать ртом).
- Дыхание должно иметь равномерный и спокойный характер, без «рывковых вздохов» (так лекарственные вещества лучше поступают в дыхательные пути).
- Процедура должна продолжаться до тех пор, пока в ингаляторе присутствует жидкость (до 15 минут).
- При появлении кашля рекомендуется прекратить сеанс, для того чтобы откашляться.
- После процедуры необходимо прополоскать глотку и рот кипяченой водой.
- Следует промыть аппарат чистой водой и высушить, чтобы подготовить его к следующему сеансу.
Также существует перечень правил, которых необходимо придерживаться при проведении ингаляций с любыми лекарственными элементами:
- ингаляции необходимо делать не раньше чем через полтора часа после приема пищи;
- после процедуры не рекомендуется курить 1 час, или вовсе прекратить на время лечения;
- нельзя отвлекаться на разговоры;
- во время лечения ингаляциями с антибиотиками нельзя применять отхаркивающие средства;
- после процедуры запрещено полоскать рот антисептиками;
- нельзя кушать в течение получаса после ингаляции;
- для того чтобы заправить лекарство в небулайзер нужно пользоваться только стерильными шприцами;
- сам аппарат в период активного использования для лечения необходимо дезинфицировать не менее 2 раз в неделю;
- такие процедуры проводятся не более 3 раз в 24 часа.

Перед использованием любого из антибиотиков, необходима консультация со специалистом. Опытный врач сможет определить индивидуальную дозировку в конкретном случае и назначить другие лекарства, которые смогут помочь достичь мощного эффекта в лечении.
Бондаренко Татьяна
Эксперт проекта OPnevmonii.ru
Статья помогла вам?
Дайте нам об этом знать — поставьте оценку
Загрузка…Особенности использования ингаляторов
От правильного использования ингалятора зависит, во-первых, срок его службы, а во-вторых, эффективность ингаляционной терапии, поэтому, прежде чем включать прибор в сеть, внимательно изучите инструкцию!
Как правильно пользоваться паровым ингалятором
Процедура паровой ингаляции обычно
не вызывает сложностей. В чистый резервуар ингалятора заливается отвар трав,
кипяченая вода с добавлением эфирного масла или водный раствор соды и соли.
Вода закипает, и образующийся от кипения пар вдыхается в течение 5-15 минут. По
окончании процедуры ингалятор промывают, просушивают и убирают в шкаф до
следующего раза.
В чистый резервуар ингалятора заливается отвар трав,
кипяченая вода с добавлением эфирного масла или водный раствор соды и соли.
Вода закипает, и образующийся от кипения пар вдыхается в течение 5-15 минут. По
окончании процедуры ингалятор промывают, просушивают и убирают в шкаф до
следующего раза.
Не рекомендуется проводить паровую ингаляцию после еды и принимать пищу сразу после окончания процедуры. Во время ингаляции нужно находиться в спокойном и расслабленном состоянии, а после нее - отдохнуть в течение 15-20 минут и не выходить на улицу. Лучше выбрать свободную одежду, незатрудняющую дыхание.
Главное — помнить, что лечиться паровыми ингаляциями можно не всегда. Забудьте о теплом паре при повышенной температуре, сердечной недостаточности, сосудистых «звездочках» на лице, кровотечении или склонности к нему.
Как правильно пользоваться компрессорным ингалятором (небулайзером)
С компрессорным ингалятором можно использовать широкий спектр лекарственных средств, однако существует ряд веществ, которые по разным причинам не рекомендуется заливать в небулайзер.
- Растворы эфирных масел
- Растворы, содержащие взвешенные частицы (настойки, домашние отвары трав)
- Эуфиллин, папаверин, димедрол, платифиллин и им подобные
- Сиропы и растолченные таблетки
Также следует помнить, что в камеру небулайзера можно добавлять только лекарственный препарат комнатной температуры и в объеме не меньше 5 мл. В качестве растворителя можно использовать только стерильный физиологический раствор. Никогда не подбирайте лекарственный препарат самостоятельно! Подбором лекарств должен заниматься врач!
Подготовка к ингаляции
- Поставьте ингалятор на ровную поверхность и включите его в сеть.
- Тщательно вымойте руки.
- Пипеткой, стерильным шприцем или специальным
стаканчиком отмерьте нужное количество лекарства и добавьте в камеру
небулайзера.

- Подсоедините к ингалятору компрессорную трубку, затем маску, мундштук или носовую канюлю.
- Наденьте маску, мундштук или носовую канюлю и нажмите кнопку включения.
Во время ингаляции
- Сидеть нужно неподвижно, с прямой спиной, не разговаривая
- Небулайзер необходимо держать вертикально
- Маска должна плотно прилегать к лицу
- Если вы используете мундштук, плотно обхватите его губами и держите вертикально
- Дышать нужно ртом, ровно, глубоко, не ускоряя дыхание
- Желательно после каждого вдоха задерживать дыхание на пару секунд
- Вдыхайте аэрозоль до полного расходования раствора (7-10 минут)
После ингаляции
Если вы проводили ингаляцию со стероидными препаратами или антибиотиками, то после процедуры обязательно прополощите рот. Если для ингаляции вы использовали маску, умойтесь, избегая области вокруг глаз.
Чтобы камера небулайзера, компрессорная трубка, маска, мундштук и носовая канюля не покрывались кристаллами лекарственных препаратов и болезнетворными бактериями, их необходимо промывать в горячей воде или растворе питьевой соды (15%) после каждого использования. Если ингалятор используется ежедневно, его нужно стерилизовать как минимум раз в неделю. Приемлемый способ стерилизации будет указан в инструкции к ингалятору.
Как правильно пользоваться ультразвуковым ингалятором (небулайзером)
Список препаратов, которые нельзя использовать с ультразвуковым небулайзером, включает в себя те вещества, которые запрещены к применению с компрессионным ингалятором, а также антибиотики, антисетики (флуимуцил-антибиотик, тобрамицин, диоксидин, фурацилин), интерферон.
Перед ингаляцией
- Подготовьте ингалятор и все аксессуары, тщательно вымойте руки.
- В зависимости от
особенностей ингалятора заполните емкость деминерализованной водой (ни в коем
случае не из под крана!) или специальным гелем.
 Гель должен полностью покрывать
дно емкости (~0,6 гр), быть однородным и без пузырьков.
Гель должен полностью покрывать
дно емкости (~0,6 гр), быть однородным и без пузырьков. - Залейте лекарство в емкость для медикаментов (ни в коем случае не в общую емкость).
- Вставьте все емкости в небулайзер, подсоедините трубку и аксессуары.
Во время ингаляции придерживайтесь тех же правил, что и при ингаляции с компрессорным небулайзером.
После ингаляции обязательно слейте воду и высушите емкость. Если вы использовали гель, удалите его остатки мягкой тканью. Емкость для медикаментов нужно вынуть и уничтожить. Далее следуйте рекомендациям по уходу за вашей моделью небулайзера, указанным в инструкции.
Что такое небулайзер и какие ошибки нельзя совершать при его использовании — Новомодный ингалятор поможет при бронхите и астме, но не спасет при насморке
10 ноября 2016, 05:48
Новомодный ингалятор поможет при бронхите и астме, но не спасет при насморке
Алина Полищук
Сегодня терапевты и педиатры часто рекомендуют своим пациентам купить небулайзер — ингалятор, который распыляет лекарство на мельчайшие капельки, способные добраться до самых отдаленных участков дыхательных путей. Кто-то остается им очень доволен, а кто-то пишет о том, что устройство усугубило проблему. Причина этого — в ошибках, которые многие допускают. О них мы и поговорили с завотделом эндоскопической торакальной хирургии КГКБ №17 Евгением Симонцом и врачом общей практики Сергеем Макаровым.
ОШИБКА №1: Использовать небулайзер при малейшей простуде
«Он эффективен, когда нужно добраться до слизистой гортани и нижних дыхательных путей (например, при бронхите, астме, стенозе гортани), — говорит Сергей Макаров. — Сделать это можно, только лишь распылив лекарство на мелкодисперсные частицы, которые при ингаляции поступают глубоко в дыхательные пути и там оседают в высокой концентрации. При этом на слизистой носа и глотки остается гораздо меньше лекарства, чем могло бы быть нанесено с помощью того же спрея. Потому использовать небулайзер в лечении насморка или фарингита — все равно, что забивать гвозди микроскопом».
При этом на слизистой носа и глотки остается гораздо меньше лекарства, чем могло бы быть нанесено с помощью того же спрея. Потому использовать небулайзер в лечении насморка или фарингита — все равно, что забивать гвозди микроскопом».
ОШИБКА №2: Подбирать лекарства самостоятельно
«Назначив самому себе отхаркивающий препарат, мы можем при разных типах кашля спровоцировать бронхообструкцию, увеличить количество мокроты, — объясняет Евгений Симонец. — Только врач определит, какой тип кашля, какая мокрота, какая ее вязкость, есть ли сужение просвета бронхов, бронхоспазм, отек слизистой. И в зависимости от этого подберет ингаляционную терапию».
ОШИБКА №3: Заливать в дозатор масляные растворы
«Жиры могут оседать на стенках бронхов и даже альвеол, что способно привести к нарушению газообмена с самыми непредсказуемыми последствиями — вплоть до отека легких», — предупреждает Макаров. А вот насчет отваров и настоев трав, то есть разные мнения. Многие медики не рекомендуют их к использованию в небулайзере, потому что перед применением их сложно очистить. «Ингалироваться по назначению врача, например, отхаркивающими травами вполне можно. Только настой нужно процеживать через целлюлозную бумагу, которая поможет забрать все микрочастицы, — говорит Симонец. — Иначе есть риск испортить прибор».
ОШИБКА №4: «Дышать» как можно чаще
Частоту ингаляций назначает врач по схеме: как правило, 2—3 раза в день. «Правильно ингалироваться — через час после приема пищи, — рекомендует Симонец. — После еды у нас увеличивается внутрибрюшное давление, и органы живота давят на диафрагму, тем самым уменьшая дыхательный объем. Есть вероятность, что мы меньше проингалируем нижние отделы дыхательной трубки. Ингаляции, направленные на разжижение мокроты, делают не позже, чем за 4 часа до сна, чтобы успеть откашляться. Если мы разингалируемся на ночь, это приведет к застою мокроты, и утром мы получим продуктивный кашель. Ингаляции с бронходилататорами делают не позже, чем за час до сна, так как они стимулируют сердечнососудистую систему. Одно из побочных действий — учащение серцебиения, снижение артериального давления».
Одно из побочных действий — учащение серцебиения, снижение артериального давления».
ОШИБКА №5: Отменять ингаляции при повышенной температуре
Этот запрет актуален для паровых ингаляций, которые усиливают жар. «Мало того, они не делаются при бронхоспазме, обструктивном синдроме, отеке слизистой, — предупреждает Симонец. — Это только увеличит отек, вызовет еще больший спазм и обструкцию бронхов. Но ингаляции небулайзером при наличии показаний можно делать при лихорадке, потому что мелкодисперсная взвесь, которой мы дышим, обычной комнатной температуры».
ОШИБКА №6: Использовать небулайзер друг после друга
В кругу семьи нередко небулайзер ходит по кругу: подышал младший ребенок, потом — старший, остальное в целях экономии препарата «додышали» мама или папа. Делать это категорически нельзя. «Такие составные части ингалятора, как дозатор, маска или мундштук, обрабатывают перед каждым использованием. Это можно делать при помощи антисептических средств, можно прокипятить или как минимум обдать кипятком», — перечисляет Симонец.
НЮАНС С ВОДОЙ
Пожалуй, единственной спорной ошибкой в практике домашнего использования небулайзера можно считать применение в качестве раствора для ингаляций щелочных минвод. «Это рискованное назначение, — утверждает Макаров. — Нижние дыхательные пути человека в норме своей стерильны. Поэтому нужно стремиться к максимальной микробной чистоте растворов для ингаляций. Иначе есть риск инфицирования: в 70-х гг. был описан ряд вспышек пневмоний, обусловленных использованием нестерильных растворов в небулайзерах. Все препараты для ингаляций тоже должны быть стерильны, ведь есть риск занести в легкие или бронхи бактерии, которые могут спровоцировать воспалительный процесс. Можно говорить о стерильности минералки? Вряд ли». Симонец же придерживается на этот счет иного мнения: «Требования к стерильности в этом плане не настолько жесткие, как к внутривенному уколу. Мы же дышим воздухом, который нестерилен. И дозатор для небулайзера тоже не достаем из автоклава. А значит, на нем уже есть какое-то бактериальное обсеменение. Поэтому по назначению врача использовать щелочные воды можно».
И дозатор для небулайзера тоже не достаем из автоклава. А значит, на нем уже есть какое-то бактериальное обсеменение. Поэтому по назначению врача использовать щелочные воды можно».
ВНИМАНИЕ!
Прибор запрещен при пневмотораксе (разрыв легкого), легочном кровотечении или кровохаркании. Также к противопоказаниям относят индивидуальную непереносимость и психрасстройства. Можно, но осторожно использовать небулайзер при гипертонии, дыхательной, сердечной недостаточности, атеросклерозе, аритмии, постинфарктном, постинсультном состоянии.
Подпишись на наш telegram
Только самое важное и интересное
Подписаться
Читайте Segodnya.ua в Google News Источник: Сегодняантибиотиков | CF Foundation
Хорошая новость заключается в том, что многие из этих инфекций поддаются лечению. Чтобы держать их под контролем, люди с муковисцидозом принимают антибиотики в рамках регулярного ежедневного лечения. При обострениях легких люди с CF могут получать внутривенные (IV) антибиотики, то есть непосредственно в вены, в дополнение к ингаляционным или пероральным антибиотикам.
Узнайте, как вдыхаемые антибиотики помогают контролировать бактерии в легких.
Ингаляционные антибиотики следует принимать в последнюю очередь, после бронходилататоров (если вы их принимаете), разжижителей слизи и методов очистки дыхательных путей, чтобы ваши легкие были как можно более чистыми от слизи.Это позволяет антибиотикам проникать глубоко в легкие и лечить бактерии, вызывающие инфекцию.
В таблицах ниже перечислены бактерии, распространенные среди людей с МВ, антибиотики, которые обычно назначают для их лечения, и способы их приема.
| Тип и виды | Как взяли |
|---|---|
| Меропенем, имипенем / циластатин, дорипенем, меропенем / авибактам | IV |
| Тип и виды | Как взяли |
|---|---|
| Миноциклин | Устный |
CF и устойчивость к антибиотикам
Особенно важно принимать антибиотики точно так, как они прописаны врачом, даже если вы больше не чувствуете симптомов инфекции.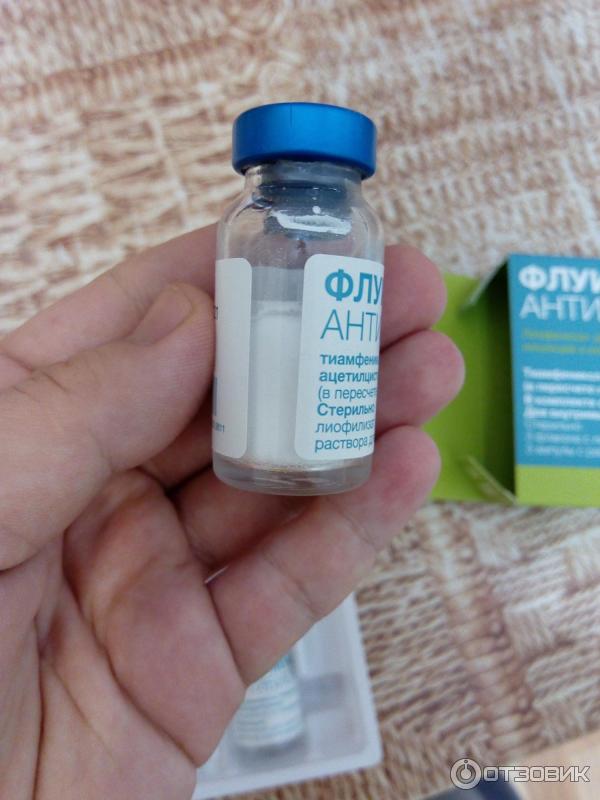 В противном случае оставшиеся в организме бактерии могут стать устойчивыми к антибиотику, что затруднит лечение.
В противном случае оставшиеся в организме бактерии могут стать устойчивыми к антибиотику, что затруднит лечение.
Инфекции, устойчивые к антибиотикам, вызывают серьезную озабоченность у людей с МВ и со временем могут привести к сокращению вариантов лечения. Ваша бригада по лечению CF будет следить за признаками резистентности и поможет вам понять, как предотвратить или снизить риск развития инфекций, вызванных резистентными бактериями.
Поговорите со своей бригадой, если у вас есть вопросы о том, как принимать антибиотик, включая последовательность приема препарата по сравнению с другими видами лечения, что вам следует ожидать и что делать, если у вас возникнут побочные эффекты, и что делать, если вы пропустите доза или не может пройти полный курс.
Алкоголь снижает эффективность многих антибиотиков. Это хорошее правило — избегать употребления алкоголя во время приема антибиотиков. Антибиотики также могут снизить эффективность оральных контрацептивов у женщин.
Чего мне следует ожидать после их приема?
Антибиотики обычно начинают действовать через 48–72 часа после начала их приема. Может пройти день или около того, прежде чем вы почувствуете себя лучше. Поскольку антибиотики расщепляют слизь, кашель может усиливаться, поэтому некоторые люди чувствуют себя хуже, прежде чем почувствуют себя лучше.
У вас могут возникнуть побочные эффекты при приеме любых лекарств, в том числе антибиотиков. При обсуждении любых новых лекарств или изменений дозировок лекарств, которые вы уже принимаете, не забудьте спросить у вашей группы по уходу:
- Возможные побочные эффекты
- Какие побочные эффекты могут быть более серьезными, чем другие
- Как долго они могут прослужить
- Когда поговорить с вашей медицинской бригадой, если побочные эффекты не проходят или влияют на качество вашей жизни
Сообщите вашей медицинской бригаде, если вы чувствуете какие-либо побочные эффекты, которые беспокоят вас или мешают вам продолжать прием этого лекарства в соответствии с предписаниями. Ваша медицинская группа может работать с вами, чтобы помочь вам справиться с побочными эффектами или скорректировать план лечения.
Ваша медицинская группа может работать с вами, чтобы помочь вам справиться с побочными эффектами или скорректировать план лечения.
Вы можете узнать больше об антибиотиках в DailyMed, службе Национальной медицинской библиотеки, которая предоставляет информацию о лекарствах, включая дозировку и возможные побочные эффекты. Вы можете узнать больше о конкретных антибиотиках, выполнив поиск лекарства на главной странице DailyMed.
Где доступны эти лекарства?
В случае внутривенного введения антибиотиков в больнице, клинике или больнице персонал работает с соответствующими лицами для обеспечения терапии.В отношении внутривенных антибиотиков, которые будут вводиться дома, в клинике или больнице, персонал работает с агентствами по уходу на дому, чтобы организовать роды и терапию. Пероральные антибиотики обычно доступны в розничных аптеках и аптеках с доставкой по почте. Ингаляционные антибиотики можно приобрести в специализированных аптеках, заключивших договор с конкретными страховыми планами. Лекарства из специализированных аптек часто требуют особого обращения, хранения и быстрой доставки.
Страховое покрытие некоторых антибиотиков может варьироваться.Для антибиотиков, которые специально показаны для лечения МВ, большинство страховых компаний должны обеспечивать покрытие. Для антибиотиков, которые специально не показаны для лечения МВ, может быть сложнее оформить страховое покрытие. Например, хотя антибиотик колистиметат (Колистин ® ) часто назначают в качестве ингаляционного лечения от P. aeruginosa , он считается инъекционным антибиотиком. Так как это специально не указано для использования таким образом, страховщики могут отклонить страховое покрытие.Проконсультируйтесь со своей страховой компанией, чтобы убедиться, что антибиотик покрывается страховкой, и уточните, какие могут быть ваши личные расходы.
Вы также можете связаться с фондом Cystic Fibrosis Foundation Compass , бесплатным персонализированным сервисом, который может помочь вам со страхованием, финансовыми, юридическими и другими вопросами. Специализированные менеджеры Compass могут помочь в координации льгот или предоставить информацию о льготах, предлагаемых в рамках ваших планов. Свяжитесь с Compass по телефону:
Специализированные менеджеры Compass могут помочь в координации льгот или предоставить информацию о льготах, предлагаемых в рамках ваших планов. Свяжитесь с Compass по телефону:
844-КОМПАС (844-266-7277)
Понедельник — пятница, 9 а.м. — 19:00 ET
[email protected]
Archivos de Bronconeumología
Archivos de Bronconeumologia — это научный журнал, который преимущественно публикует перспективные оригинальные исследовательские статьи, содержание которых основано на результатах, касающихся нескольких аспектов респираторных заболеваний, таких как эпидемиология, патофизиология, клиники, хирургия и фундаментальные исследования. Другие типы статей, такие как обзоры, редакционные статьи, несколько специальных статей, представляющих интерес для общества и редколлегии, научные письма, письма в редакцию и клинические изображения, также публикуются в журнале.Это ежемесячный журнал, который публикует в общей сложности 12 выпусков и несколько приложений, которые содержат статьи, относящиеся к разным разделам.
Все рукописи, поступившие в Журнал, оцениваются редакторами и отправляются на экспертную рецензию, в то время как их обрабатывает редактор и / или заместитель редактора из группы. Журнал издается ежемесячно на испанском и английском языках. Таким образом, приветствуется подача рукописей, написанных на испанском или английском языках. Переводчики, работающие в журнале, берут на себя соответствующие переводы.
Рукописи будут представлены в электронном виде с использованием следующего веб-сайта: https://www.editorialmanager.com/ARBR/, ссылка на который также доступна через главную веб-страницу Archivos de Bronconeumologia.
Доступ к любой опубликованной статье на любом языке возможен через веб-страницу журнала, а также из PubMed, Science Direct и других международных баз данных. Кроме того, журнал также присутствует в Twitter и Facebook. Журнал выражает голос Испанского респираторного общества пульмонологии и торакальной хирургии (SEPAR), а также других научных обществ, таких как Латиноамериканское торакальное общество (ALAT) и Иберийско-американская ассоциация торакальной хирургии (AICT).
Авторы также могут присылать свои статьи под сопутствующим заголовком журнала в открытом доступе — Open Respiratory Archives .
Распыленные антибиотики у пациентов с искусственной вентиляцией легких: вызов для трансляционных исследований от технологий к клинической помощи | Annals of Intensive Care
Родволд К.А., Джордж Дж. М., Ю Л. Проникновение противоинфекционных агентов в эпителиальную выстилочную жидкость легких: внимание к антибактериальным агентам. Clin Pharmacokinet.2011; 50: 637–64.
CAS Статья PubMed Google Scholar
де Монмоллин Э., Буадма Л., Голт Н., Мурвилье Б., Мариотт Э., Chemam S и др. Предикторы недостаточной пиковой концентрации амикацина у тяжелобольных пациентов, получающих режим 25 мг / кг общей массы тела. Intensive Care Med. 2014; 40: 998–1005.
Артикул PubMed Google Scholar
Kollef MH, Chastre J, Clavel M, Restrepo MI, Michiels B, Kaniga K и др. Рандомизированное испытание 7-дневного дорипенема в сравнении с 10-дневным имипенемом-циластатином при респираторно-ассоциированной пневмонии. Crit Care. 2012; 16: R218.
Артикул PubMed PubMed Central Google Scholar
Калил А.С., Метерски М.Л., Кломпас М., Муседере Дж., Суини Д.А., Палмер Л.Б. и др. Ведение взрослых с внутрибольничной пневмонией и пневмонией, связанной с аппаратом искусственной вентиляции легких: Руководство по клинической практике, 2016 г., Американское общество инфекционных заболеваний и Американское торакальное общество.Clin Infect Dis. 2016; 63: e61–111.
Артикул PubMed Google Scholar
Гольдштейн I, Кошелек F, Николя-Робин А, Феррари Ф, Маркетт СН, Руби Джей Джей. Отложение в легких и эффективность распыленного амикацина при пневмонии Escherichia coli у вентилируемых поросят. Am J Respir Crit Care Med. 2002; 166: 1375–81.
Am J Respir Crit Care Med. 2002; 166: 1375–81.
Артикул PubMed Google Scholar
Лу Кью, Луо Р., Бодин Л., Ян Дж., Захр Н., Обри А. и др. Эффективность распыления высоких доз колистина при респираторно-ассоциированной пневмонии, вызванной множественной лекарственной устойчивостью Pseudomonas aeruginosa и Acinetobacter baumannii . Анестезиология. 2012; 117: 1335–47.
CAS Статья PubMed Google Scholar
Дальхофф А. Фармакокинетика и фармакодинамика аэрозольных антибактериальных средств у хронически инфицированных пациентов с муковисцидозом.Clin Microbiol Rev.2014; 27: 753–82.
CAS Статья PubMed PubMed Central Google Scholar
Могайзел П.Дж., Наурецкас Э.Т., Робинсон К.А., Мюллер Дж., Хаджилиадис Д., Хоаг Дж. Б., Любш Л., Хазл Л., Сабадоса К., Маршалл Б. Муковисцидоз, легочные рекомендации. Хронические препараты для поддержания здоровья легких. Am J Respir Crit Care Med. 2013; 187: 680–9.
Артикул PubMed Google Scholar
MacIntyre NR, Silver RM, Miller CW, Schuler F, Coleman RE. Доставка аэрозоля интубированным пациентам на ИВЛ. Crit Care Med. 1985; 13: 81–4.
CAS Статья PubMed Google Scholar
Brain JD, Valberg PA. Отложение аэрозоля в дыхательных путях. Am Rev Respir Dis. 1979; 120: 1325–73.
CAS PubMed Google Scholar
Ари А., Аталай О. Т., Харвуд Р., Шеард М. М., Алджамхан Е. А., Финк Дж. Б.. Влияние типа небулайзера, положения и потока смещения на доставку аэрозольного лекарственного средства в моделированных педиатрических и взрослых моделях легких во время механической вентиляции. Respir Care. 2010; 55: 845–51.
2010; 55: 845–51.
PubMed Google Scholar
Харви С.Дж., О’Догерти М.Дж., Пейдж СиДжей, Томас С.Х., Нунан Т.О., Тричер Д.Ф. Сравнение осаждения легочного аэрозоля на струйном и ультразвуковом небулайзерах при ИВЛ.Eur Respir J. 1997; 10: 905–9.
CAS PubMed Google Scholar
Феррари Ф, Лю Чж, Лу Кью, Беккемин М.Х., Лоучахи К., Эймард Дж. И др. Сравнение концентраций цефтазидима в легочной ткани у вентилируемых поросят: ультразвуковые и вибрационные небулайзеры. Intensive Care Med. 2008; 34: 1718–23.
Артикул PubMed Google Scholar
О’Догерти MJ, Томас SH, Пейдж CJ, Treacher DF, Nunan TO. Доставка распыленного аэрозоля к модели легкого при ИВЛ. Влияние настроек вентилятора и типа, положения и объема небулайзера. Am Rev Respir Dis. 1992; 146: 383–8.
Артикул PubMed Google Scholar
Уоллес С.Дж., Ли Дж., Рейнер С.Р., Култхард К., Нейшн Р.Л. Стабильность метансульфоната колистина в фармацевтических продуктах и растворах для введения пациентам.Противомикробные агенты Chemother. 2008. 52: 3047–51.
CAS Статья PubMed PubMed Central Google Scholar
Бо Дж., Деннис Дж. Х., О’Дрисколл Б. Р., Бауэр Т. Т., Кароне М., Даутценберг Б. и др. Адаптация рекомендаций Европейского респираторного общества группой аэрозольной терапии Французского общества легких по использованию аэрозольной терапии посредством распыления. Преподобный Мал Респир. 2004; 21: 1033–8.
CAS Статья PubMed Google Scholar
Dugernier J, Reychler G, Wittebole X, Roeseler J, Depoortere V, Sottiaux T. и др. Доставка аэрозоля с двумя режимами вентиляции при ИВЛ: рандомизированное исследование. Энн интенсивной терапии. 2016; 6: 73.
Энн интенсивной терапии. 2016; 6: 73.
Артикул PubMed PubMed Central Google Scholar
Миллер Д.Д., Амин М.М., Палмер Л.Б., Шах А.Р., Смолдон Г.К. Доставка аэрозолей и современная искусственная вентиляция легких: оценка in vitro / in vivo. Am J Respir Crit Care Med.2003. 168: 1205–9.
Артикул PubMed Google Scholar
Эрманн С., Лязиди А., Луис Б., Исабей Д., Ле Пеннек Д., Брошар Л. и др. Интегрированные в вентилятор системы струйного распыления: контроль дыхательного объема и эффективность синхронизации. Respir Care. 2014; 59: 1508–16.
Артикул PubMed Google Scholar
Рау Ж.Л., Ари А, Рестрепо РД. Сравнение характеристик небулайзеров: с постоянной мощностью, с усиленным дыханием и дозиметрическими.Respir Care. 2004; 49: 174–9.
PubMed Google Scholar
Ари А, Ареаби Х, Финк Дж. Б. Оценка устройств генератора аэрозолей в 3 местах в увлажненных и неувлажненных контурах во время механической вентиляции взрослых. Respir Care. 2010; 55: 837–44.
PubMed Google Scholar
Boukhettala N, Poree T, Diot P, Vecellio L. Эффективность спейсеров для доставки аэрозолей во время искусственной вентиляции легких у взрослых in vitro.J Aerosol Med Pulm Drug Deliv. 2015; 28: 130–6.
CAS Статья PubMed Google Scholar
Lin HL, Fink JB, Zhou Y, Cheng YS. Влияние накопления влаги в линейном спейсере на доставку аэрозоля с помощью дозированного ингалятора при ИВЛ. Respir Care. 2009; 54: 1336–41.
PubMed Google Scholar
Villafane MC, Cinnella G, Lofaso F, Isabey D, Harf A, Lemaire F, et al. Постепенное уменьшение диаметра эндотрахеальной трубки во время искусственной вентиляции легких с помощью различных устройств увлажнения. Анестезиология. 1996; 85: 1341–9.
Постепенное уменьшение диаметра эндотрахеальной трубки во время искусственной вентиляции легких с помощью различных устройств увлажнения. Анестезиология. 1996; 85: 1341–9.
CAS Статья PubMed Google Scholar
Dhand R. Максимизация доставки аэрозоля во время искусственной вентиляции легких: плывите по течению и делайте медленно. Intensive Care Med. 2003; 29: 1041–2.
Артикул PubMed Google Scholar
Дханд Р. Особые проблемы при доставке аэрозолей: искусственные дыхательные пути. Respir Care. 2000; 45: 636–45.
CAS PubMed Google Scholar
Dugernier J, Wittebole X, Roeseler J, Michotte JB, Sottiaux T, Dugernier T., et al. Влияние модели потока вдоха и положения небулайзера на доставку аэрозоля с помощью небулайзера с вибрирующей сеткой во время инвазивной механической вентиляции: анализ in vitro. J Aerosol Med Pulm Drug Deliv.2015; 28: 229–36.
CAS Статья PubMed Google Scholar
Каркас А.Дж., Гарсия-Сатуе Дж.Л., Сапатер П., Фриас-Иньеста Дж. Проникновение тобрамицина в эпителиальную выстилочную жидкость пациентов с пневмонией. Clin Pharmacol Ther. 1999; 65: 245–50.
CAS Статья PubMed Google Scholar
Taccone FS, Laterre PF, Spapen H, Dugernier T, Delattre I, Layeux B, et al.Пересмотр ударной дозы амикацина для пациентов с тяжелым сепсисом и септическим шоком. Crit Care. 2010; 14: R53.
Артикул PubMed PubMed Central Google Scholar
Лу Кью, Жирарди С., Чжан М., Бухемад Б., Лоучахи К., Петижан О. и др. Распыленный и внутривенный колистин при экспериментальной пневмонии, вызванной Pseudomonas aeruginosa . Intensive Care Med. 2010; 36: 11471155.
Intensive Care Med. 2010; 36: 11471155.
Артикул Google Scholar
Имберти Р., Кусато М., Виллани П., Карневале Л., Йотти Г.А., Лангер М. и др. Фармакокинетика устойчивого состояния и концентрация колистина в БАЛ у пациентов в критическом состоянии после внутривенного введения метансульфоната колистина. Грудь. 2010; 138: 1333–9.
CAS Статья PubMed Google Scholar
Маркоу Н., Фустери М., Маркантонис С.Л., Бутзука Э., Цигоу Э., Балтопуло Г. Проникновение колистина в слизистую оболочку альвеол у пациентов в критическом состоянии, получавших колистиметат натрия внутривенно.Грудь. 2011; 139: 232–4.
Артикул PubMed Google Scholar
Феррари Ф, Лу Кью, Жирарди С., Петижан О, Маркетт С.Х., Кошелек Ф и др. Распыленный цефтазидим при экспериментальной пневмонии, вызванной частично устойчивым возбудителем. Pseudomonas aeruginosa . Intensive Care Med. 2009; 35: 1792–800.
CAS Статья PubMed Google Scholar
Лу Кью, Ян Дж., Лю З., Гутьеррес К., Эймар Дж., Руби Дж. Дж.Распыленный цефтазидим и амикацин при вентилятор-ассоциированной пневмонии, вызванной Pseudomonas aeruginosa . Am J Respir Crit Care Med. 2011; 184: 106–15.
CAS Статья PubMed Google Scholar
Пол М., Ладор А., Грозинский-Гласберг С., Лейбовичи Л. Монотерапия бета-лактамным антибиотиком по сравнению с комбинированной терапией бета-лактам-аминогликозидными антибиотиками при сепсисе. Кокрановская база данных Syst Rev.2014; 1: CD003344.
Google Scholar
Бадиа Дж. Р., Сой Д., Адровер М., Феррер М., Сараса М., Аларкон А. и др. Распределение инстиллированного тобрамицина и имипенема в вентилируемых отделениях интенсивной терапии (ОИТ) по сравнению с небулайзерами. J Antimicrob Chemother. 2004; 54: 508–14.
J Antimicrob Chemother. 2004; 54: 508–14.
CAS Статья PubMed Google Scholar
Петитколлин А., Декин П.Ф., Дарроузен Ф., Вечеллио Л., Боулен Т., Гаро Д. и др.Фармакокинетика распыления высоких доз амикацина у находящихся на ИВЛ пациентов в критическом состоянии. J Antimicrob Chemother. 2016; 71: 3482–6.
CAS Статья PubMed Google Scholar
Ferrari F, Goldstein I, Nieszkowszka A, Elman M, Marquette CH, Rouby JJ. Отсутствие легочной ткани и системное накопление после последовательных ежедневных аэрозолей амикацина у вентилируемых поросят со здоровыми легкими. Анестезиология. 2003; 98: 1016–9.
Артикул PubMed Google Scholar
Landersdorfer CB, Nguyen TH, Lieu LT, Nguyen G, Bischof RJ, Meeusen EN, et al. Значительное преимущество в адресности достигается за счет легочного введения метансульфоната колистина на модели крупных животных. Противомикробные агенты Chemother. 2017; 61: e01934-16.
Артикул PubMed Google Scholar
Люйт С.Е., Клавель М., Гунтупалли К., Йоханнигман Дж., Кеннеди Дж. И., Вуд С. и др. Фармакокинетика и доставка в легкие амикацина в аэрозольной форме с PDDS (NKTR-061) у интубированных и искусственно вентилируемых пациентов с нозокомиальной пневмонией.Crit Care. 2009; 13: R200.
Артикул PubMed PubMed Central Google Scholar
Niederman MS, Chastre J, Corkery K, Fink JB, Luyt CE, Garcia MS. BAY41-6551 обеспечивает достижение бактерицидных концентраций амикацина в трахеальном аспирате у пациентов с грамотрицательной пневмонией на ИВЛ. Intensive Care Med. 2012; 38: 263–71.
CAS Статья PubMed Google Scholar

Dhand R, Sohal H. Система доставки лекарств в легкие для ингаляционной терапии у пациентов с механической вентиляцией легких. Эксперт Rev Med Devices. 2008; 5: 9–18.
CAS Статья PubMed Google Scholar
Montgomery AB, Vallance S, Abuan T., Tservistas M, Davies A. Рандомизированное двойное слепое плацебо-контролируемое исследование фазы 1 с увеличением дозы аэрозольных амикацина и фосфомицина, доставляемых через исследовательский eFlow (R) PARI inline. небулайзерная система у пациентов с механической вентиляцией легких.J Aerosol Med Pulm Drug Deliv. 2014; 27: 441–8.
CAS Статья PubMed PubMed Central Google Scholar
Athanassa ZE, Markantonis SL, Fousteri MZ, Myrianthefs PM, Boutzouka EG, Tsakris A, et al. Фармакокинетика ингаляционного колистиметата натрия (CMS) у пациентов в критическом состоянии на ИВЛ. Intensive Care Med. 2012; 38: 1779–86.
CAS Статья PubMed Google Scholar
Буассон М., Якобс М., Грегуар Н., Гобин П., Маршан С., Куэ В. и др. Сравнение внутрилегочной и системной фармакокинетики метансульфоната колистина (CMS) и колистина после аэрозольной доставки и внутривенного введения CMS у пациентов в критическом состоянии. Противомикробные агенты Chemother. 2014; 58: 7331–9.
Артикул PubMed PubMed Central Google Scholar
Бихан К., Лу К., Энджальберт М., Аппаруит М., Ланжерон О., Руби Дж. Дж. И др.Определение уровней колистина и колистиметата в плазме и моче человека с помощью высокоэффективной жидкостной хроматографии и тандемной масс-спектрометрии. Ther Drug Monit. 2016; 38: 796–803.
CAS Статья PubMed Google Scholar
Сорли Л., Луке С., Грау С., Беренгер Н., Сегура С. , Монтеро М.М. и др. Минимальный уровень колистина в плазме крови является независимым фактором риска нефротоксичности: проспективное наблюдательное когортное исследование. BMC Infect Dis.2013; 13: 380.
, Монтеро М.М. и др. Минимальный уровень колистина в плазме крови является независимым фактором риска нефротоксичности: проспективное наблюдательное когортное исследование. BMC Infect Dis.2013; 13: 380.
Артикул PubMed PubMed Central Google Scholar
Kiem S, Schentag JJ. Интерпретация концентраций антибиотиков в эпителиальной выстилочной жидкости против метициллин-резистентного золотистого стафилококка. Заразить Chemother. 2014; 46: 219–25.
Артикул PubMed PubMed Central Google Scholar
Муккер Дж. К., Сингх Р. С., Дерендорф Х.Фармакокинетические и фармакодинамические последствия ингаляционной антимикробной терапии. Adv Drug Deliv Rev.2015; 85: 57–64.
CAS Статья PubMed Google Scholar
Палмер Л. Б., Смолдон Г. К., Чен Дж. Дж., Барам Д., Дуан Т., Монтефорте М. и др. Аэрозольные антибиотики и трахеобронхит, связанный с вентилятором, в отделении интенсивной терапии. Crit Care Med. 2008; 36: 2008–13.
CAS Статья PubMed Google Scholar
Палмер Л. Б., Смолдоне Г. С.. Снижение бактериальной резистентности с помощью ингаляционных антибиотиков в отделении интенсивной терапии. Am J Respir Crit Care Med. 2014; 189: 1225–33.
Артикул PubMed Google Scholar
Kollef MH, Ricard JD, Roux D, Francois B., Ischaki E, Rozgonyi Z, et al. Рандомизированное испытание системы ингаляции амикацина фосфомицина для дополнительной терапии грамотрицательной вентилятор-ассоциированной пневмонии: испытание IASIS.Грудь. 2016. doi: 10.1016 / j.chest.2016.11.026.
Google Scholar
Rattanaumpawan P, Lorsutthitham J, Ungprasert P, Angkasekwinai N, Thamlikitkul V. Рандомизированное контролируемое испытание распыленного натрия колистиметата в качестве дополнительной терапии связанной с вентилятором пневмонии, вызванной грамотрицательными бактериями. J Antimicrob Chemother. 2010; 65: 2645–9.
Рандомизированное контролируемое испытание распыленного натрия колистиметата в качестве дополнительной терапии связанной с вентилятором пневмонии, вызванной грамотрицательными бактериями. J Antimicrob Chemother. 2010; 65: 2645–9.
CAS Статья PubMed Google Scholar
Abdellatif S, Trifi A, Daly F, Mahjoub K, Nasri R, Ben Lakhal S. Эффективность и токсичность аэрозольного колистина при вентилятор-ассоциированной пневмонии: проспективное рандомизированное исследование. Энн интенсивной терапии. 2016; 6: 26.
Артикул PubMed PubMed Central Google Scholar
Кофтеридис Д.П., Алексопулу С., Валачис А., Мараки С., Димопулу Д., Георгопулос Д. и др. Аэрозольный препарат плюс внутривенный колистин по сравнению с внутривенным колистином только для лечения вентилятор-ассоциированной пневмонии: исследование случай-контроль.Clin Infect Dis. 2010; 51: 1238–44.
CAS Статья PubMed Google Scholar
Корбила И.П., Михалопулос А., Рафаилидис П.И., Никита Д., Самонис Г., Фалагас М.Э. Ингаляционный колистин в качестве дополнительной терапии к внутривенному колистину для лечения микробиологически подтвержденной вентилятор-ассоциированной пневмонии: сравнительное когортное исследование. Clin Microbiol Infect. 2010; 16: 1230–6.
CAS Статья PubMed Google Scholar
Tumbarello M, De Pascale G, Trecarichi EM, De Martino S, Bello G, Maviglia R и др. Влияние колистина в аэрозольной форме в качестве дополнительного лечения на исходы микробиологически подтвержденной вентилятор-ассоциированной пневмонии, вызванной чувствительными только к колистину грамотрицательными бактериями. Грудь. 2013; 144: 1768–75.
CAS Статья PubMed Google Scholar

Dalfino L, Puntillo F, Mosca A, Monno R, Spada ML, Coppolecchia S, et al.Назначение высоких доз колистина с увеличенным интервалом у пациентов в критическом состоянии: правильная ли это стратегия дозирования? Предварительное исследование. Clin Infect Dis. 2012; 54: 1720–6.
CAS Статья PubMed PubMed Central Google Scholar
Поудьял А., Хоуден Б. П., Белл Дж. М., Гао В., Оуэн Р. Дж., Тернидж Дж. Д. и др. Фармакодинамика колистина против множественной лекарственной устойчивости in vitro Klebsiella pneumoniae . J Antimicrob Chemother.2008; 62: 1311–8.
CAS Статья PubMed Google Scholar
Флореску Д.Ф., Цю Ф., Маккартан М.А., Миндру С., Фей П.Д., Калил А.С. Какова эффективность и безопасность колистина для лечения вентилятор-ассоциированной пневмонии? Систематический обзор и мета-регресс. Clin Infect Dis. 2012; 54: 670–80.
CAS Статья PubMed Google Scholar
Ioannidou E, Siempos II, Falagas ME. Введение противомикробных препаратов через дыхательные пути для лечения пациентов с внутрибольничной пневмонией: метаанализ. J Antimicrob Chemother. 2007; 60: 1216–26.
CAS Статья PubMed Google Scholar
Валачис А., Самонис Г., Кофтеридис Д.П. Роль аэрозольного колистина в лечении вентилятор-ассоциированной пневмонии: систематический обзор и метаанализ.Crit Care Med. 2015; 43: 527–33.
CAS Статья PubMed Google Scholar
Zampieri FG, Nassar AP Jr, Gusmao-Flores D, Taniguchi LU, Torres A, Ranzani OT. Распыляемые антибиотики при вентилятор-ассоциированной пневмонии: систематический обзор и метаанализ. Crit Care. 2015; 19: 150.
Артикул PubMed PubMed Central Google Scholar

Russell CJ, Shiroishi MS, Siantz E, Wu BW, Patino CM.Использование ингаляционной антибиотикотерапии в лечении вентилятор-ассоциированной пневмонии и трахеобронхита: систематический обзор. BMC Pulm Med. 2016; 16:40.
Артикул PubMed PubMed Central Google Scholar
Sole-Lleonart C, Rouby JJ, Blot S, Poulakou G, Chastre J, Palmer LB и др. Распыление противоинфекционных агентов у взрослых с инвазивной механической вентиляцией легких: систематический обзор и метаанализ. Анестезиология.2017; 126: 890–908.
CAS Статья PubMed Google Scholar
Karvouniaris M, Makris D, Zygoulis P, Triantaris A, Xitsas S, Mantzarlis K, et al. Колистин в небулайзере для профилактики пневмонии, связанной с вентилятором. Eur Respir J. 2015; 46: 1732–9.
CAS Статья PubMed Google Scholar
Wood GC, Boucher BA, Croce MA, Hanes SD, Herring VL, Fabian TC.Цефтазидим в аэрозольной форме для профилактики вентилятор-ассоциированной пневмонии и воздействия лекарств на провоспалительную реакцию у пациентов с тяжелыми травмами. Фармакотерапия. 2002; 22: 972–82.
CAS Статья PubMed Google Scholar
Эрманн С., Рош-Кампо Ф., Сферрацца Папа Г.Ф., Исабей Д., Брошард Л., Апиу-Сбирлеа Г. Аэрозольная терапия при ИВЛ: международное исследование. Intensive Care Med. 2013; 39: 1048–56.
CAS Статья PubMed Google Scholar
Эрманн С., Рош-Кампо Ф, Боде-Контентин Л., Разази К., Дугернье Дж., Тренадо-Альварес Дж. И др. Аэрозольная терапия в отделениях интенсивной и промежуточной терапии: проспективное наблюдение за 2808 тяжелобольными. Intensive Care Med. 2016; 42: 192–201.
CAS Статья PubMed Google Scholar

Sole-Lleonart C, Робертс JA, Chastre J, Poulakou G, Palmer LB, Blot S и др. Глобальное исследование распыления противомикробных препаратов у пациентов с искусственной вентиляцией легких: призыв к международным руководствам. Clin Microbiol Infect. 2016; 22: 359–64.
CAS Статья PubMed Google Scholar
Sole-Lleonart C, Rouby JJ, Chastre J, Poulakou G, Palmer LB, Blot S, et al. Интратрахеальное введение противомикробных препаратов у взрослых на искусственной вентиляции легких: международный обзор методов доставки и безопасности.Respir Care. 2016; 61: 1008–14.
Артикул PubMed Google Scholar
Rello J, Rouby JJ, Sole-Lleonart C, Chastre J, Blot S, Luyt CE, et al. Основные концептуальные соображения по распылению противомикробных препаратов пациентам на ИВЛ. Clin Microbiol Infect. 2017. doi: 10.1016 / j.cmi.2017.03.018.
Google Scholar
Mostofi R, Wang B, Haghighat F, Bahloul A, Jaime L.Характеристики механических фильтров и респираторов для улавливания наночастиц — ограничения и будущее направление. Ind Health. 2010. 48: 296–304.
Артикул PubMed Google Scholar
Rengasamy S, BerryAnn R, Szalajda J. Эффективность фильтрации наночастиц в фильтрующих респираторах с лицевой маской и фильтрах канистр / картриджей. J Occup Environ Hyg. 2013; 10: 519–25.
CAS Статья PubMed Google Scholar
Tonnelier A, Lellouche F, Bouchard PA, L’Her E. Влияние увлажнения и распыления во время защиты конечностей выдоха: экспериментальное лабораторное исследование. Respir Care. 2013; 58: 1315–22.
Артикул PubMed Google Scholar
Антониу С., Азойкаи Д. Новый ингаляционный препарат амикацина для лечения инфекций нижних дыхательных путей. Наркотики сегодня (Barc). 2013; 49: 683–92.
Новый ингаляционный препарат амикацина для лечения инфекций нижних дыхательных путей. Наркотики сегодня (Barc). 2013; 49: 683–92.
CAS Статья Google Scholar
Руби JJ, Bouhemad B, Monsel A, Brisson H, Arbelot C, Lu Q. Аэрозольные антибиотики для респираторно-ассоциированной пневмонии: уроки экспериментальных исследований. Анестезиология. 2012; 117: 1364–80.
CAS Статья PubMed Google Scholar
Falagas ME, Siempos II, Bliziotis IA, Michalopoulos A. Введение антибиотиков через дыхательные пути для профилактики пневмонии, приобретенной в отделении интенсивной терапии: метаанализ сравнительных исследований.Crit Care. 2006; 10: R123.
Артикул PubMed PubMed Central Google Scholar
Рокилли А., Маррет Е., Абрахам Е., Асехнун К. Профилактика пневмонии для снижения смертности в отделении интенсивной терапии: систематический обзор и метаанализ. Clin Infect Dis. 2015; 60: 64–75.
CAS Статья PubMed Google Scholar
Rello J, Solé-Lleonart C, Rouby JJ, Chastre J, Blot S, Poulakou G, et al.Использование небулайзированных противомикробных препаратов для лечения респираторных инфекций у взрослых с инвазивной механической вентиляцией легких: документ с изложением позиции Европейского общества клинической микробиологии и инфекционных заболеваний. Clin Microbiol Infect. 2017. doi: 10.1016 / j.cmi.2017.04.011.
Google Scholar
Американское торакальное общество. Рекомендации по ведению взрослых с внутрибольничной, вентиляторной и медицинской пневмониейAm J Respir Crit Care Med. 2005; 171: 388–416.
Артикул Google Scholar
Hurley JC. Актуальные антибиотики как основная контекстуальная опасность бактериемии в исследованиях селективной деконтаминации пищеварительной системы: метаанализ. BMC Infect Dis. 2014; 14: 714.
BMC Infect Dis. 2014; 14: 714.
Артикул PubMed PubMed Central Google Scholar
Nseir S, Di Pompeo C, Pronnier P, Beague S, Onimus T, Saulnier F, et al.Нозокомиальный трахеобронхит у пациентов на ИВЛ: частота, этиология и исходы. Eur Respir J. 2002; 20: 1483–9.
CAS Статья PubMed Google Scholar
Nseir S, Martin-Loeches I, Makris D, Jaillette E, Karvouniaris M, Valles J, et al. Влияние соответствующего противомикробного лечения на переход от трахеобронхита, ассоциированного с ИВЛ, к пневмонии, связанной с ИВЛ. Crit Care. 2014; 18: R129.
Артикул PubMed PubMed Central Google Scholar
Винсент Дж. Л., Джейкобс Ф. Влияние селективной деконтаминации на устойчивость к антибиотикам. Lancet Infect Dis. 2011; 11: 337–8.
Артикул PubMed Google Scholar
азтреонам (ингаляции) | Michigan Medicine
Какую самую важную информацию я должен знать об азтреонаме?
Вы не должны использовать этот препарат, если у вас аллергия на азтреонам.
Перед использованием азтреонама сообщите своему врачу, если у вас аллергия на какой-либо тип антибиотика , особенно на цефалоспорин (цефтин, цефцил, кефлекс, омницеф и другие), пенициллин (амоксил, аугментин, бактоцилл, бициллин LA, диспермокс, дицилл , Dynapen, Moxatag, Principen, PC Pen VK, Pen-V, Pfizerpen, Unasyn и другие) или аналогичные антибиотики, такие как Invanz, Primaxin или Merrem.
Используйте это лекарство в течение всего предписанного периода времени.Ваши симптомы могут улучшиться до того, как инфекция полностью исчезнет. Пропуск доз также может увеличить риск дальнейшего заражения устойчивой к антибиотикам инфекцией. Азтреонам не будет лечить вирусную инфекцию, такую как простуда или грипп.
Азтреонам для ингаляций следует использовать только с небулайзером марки Altera . Не используйте другие типы небулайзеров или ингаляторов с этим лекарством. Не смешивайте другие лекарства с азтреонамом в небулайзере.
Если вы используете другие ингаляционные препараты, вам может потребоваться использовать их в определенном порядке при использовании азтреонама для ингаляций. Спросите своего врача о конкретных инструкциях о том, когда использовать другие лекарства в зависимости от ингаляционных доз азтреонама.
Что такое азтреонам?
Азтреонам — это антибиотик, который борется с тяжелой или опасной для жизни инфекцией, вызываемой бактериями.
Азтреонам при вдыхании используется для улучшения симптомов дыхания у людей с муковисцидозом и некоторыми бактериями в легких.Это лекарство предназначено для взрослых и детей от 7 лет.
Азтреонам также может использоваться для целей, не указанных в данном руководстве.
Что мне следует обсудить с поставщиком медицинских услуг перед использованием азтреонама?
Вы не должны использовать этот препарат, если у вас аллергия на азтреонам.
Перед использованием азтреонама сообщите своему врачу, если у вас аллергия на какой-либо тип антибиотика, особенно:
- цефалоспоринов, таких как цефдинир (Omnicef), цефпрозил (Cefzil), цефуроксим (Ceftin), цефалексин (Keflex) и другие;
- пенициллинов, таких как амоксициллин (Amoxil, Augmentin, Dispermox, Moxatag), ампициллин (Principen, Unasyn), диклоксациллин (Dycill, Dynapen), оксациллин (Bactocill), пенициллин (Bicillin L-A, PCpen VK), Pfizer Pen VK и другие. или
- подобных антибиотиков, таких как эртапенем (Invanz), имипенем (Primaxin) или меропенем (Merrem).
FDA категория беременности B. Азтреонам не причиняет вреда нерожденному ребенку. Сообщите своему врачу, если вы беременны или планируете забеременеть во время лечения.
Азтреонам не причиняет вреда нерожденному ребенку. Сообщите своему врачу, если вы беременны или планируете забеременеть во время лечения.
Азтреонам может проникать в грудное молоко. Сообщите своему врачу, если вы кормите ребенка грудью.
Как мне использовать азтреонам?
Используйте точно так, как предписано вашим доктором. Не используйте в больших или меньших количествах или дольше, чем рекомендуется. Следуйте указаниям на наклейке рецепт.
Это лекарство поставляется с инструкциями для пациента по безопасному и эффективному применению. Внимательно следуйте этим указаниям. Если у вас есть вопросы, спросите своего врача или фармацевта.
Азтреонам для ингаляций следует использовать только с небулайзером марки Altera . Не используйте другие типы небулайзеров или ингаляторов с этим лекарством. Не смешивайте другие лекарства с азтреонамом в небулайзере.
Азтреонам для ингаляций — это порошковое лекарство, которое необходимо смешать с жидкостью (разбавителем) непосредственно перед его использованием.Убедитесь, что вы знаете, как правильно смешивать лекарство, прежде чем заливать его в небулайзер.
Готовьте азтреонам в небулайзере только тогда, когда вы будете готовы ввести дозу. Осторожно перемешайте смесь, пока порошок не растворится, затем вылейте смесь в трубку небулайзера. Используйте лекарство сразу после того, как поместите его в небулайзер. Не сохраняйте его для дальнейшего использования.
Не используйте лекарство, если оно выглядит мутным или содержит частицы.Позвоните своему врачу, чтобы получить новый рецепт.
Каждый флакон (флакон) азтреонама и каждая ампула разбавителя предназначены только для одного использования. Выбросьте пустую бутылку и ампулу после смешивания одной дозы, даже если в ампуле остался разбавитель.
Азтреонам для ингаляций обычно назначают 3 раза в день в течение 28 дней. Очень внимательно следуйте инструкциям вашего врача по дозировке. Между приемами должно быть не менее 4 часов.
Очень внимательно следуйте инструкциям вашего врача по дозировке. Между приемами должно быть не менее 4 часов.
Перед каждой ингаляцией азтреонама может потребоваться прием бронходилататора.Следуйте инструкциям врача о типе бронходилататора и о том, когда его использовать.
Используйте это лекарство в течение всего предписанного периода времени. Ваши симптомы могут улучшиться до того, как инфекция полностью исчезнет. Пропуск доз также может увеличить риск дальнейшего заражения устойчивой к антибиотикам инфекцией. Азтреонам не будет лечить вирусную инфекцию, такую как простуда или грипп.
Не давайте это лекарство другому человеку, даже если у него те же симптомы, что и у вас.
Хранить порошок и разбавитель в холодильнике, не замораживать.
Вынув порошок и разбавитель из холодильника, можно хранить их при комнатной температуре вдали от влаги, тепла и света. Это лекарство необходимо использовать в течение 28 дней, если вы храните его при комнатной температуре.
Что произойдет, если я пропущу дозу?
Используйте пропущенную дозу, как только вспомните.Затем подождите не менее 4 часов, прежде чем использовать следующую дозу. Даже если вы пропустите прием, вам все равно следует попытаться получить все запланированные дозы в течение дня, если они расположены с интервалом не менее 4 часов. Не принимайте две дозы за один раз и не используйте дополнительное лекарство, чтобы восполнить пропущенную дозу.
Что произойдет, если я передозирую?
Обратитесь за неотложной медицинской помощью или позвоните в справочную службу Poison по телефону 1-800-222-1222.
Чего следует избегать при использовании азтреонама?
Следуйте инструкциям врача о любых ограничениях в еде, напитках или занятиях.
Каковы возможные побочные эффекты азтреонама?
Получите неотложную медицинскую помощь, если у вас есть какие-либо из этих признаков аллергической реакции: крапивница; затрудненное дыхание; отек лица, губ, языка или горла.
Немедленно обратитесь к врачу, если у вас есть серьезные побочные эффекты, например:
- бронхоспазм (хрипы, стеснение в груди, затрудненное дыхание) сразу после приема лекарства; или
- — любые новые или ухудшающиеся симптомы.
Менее серьезные побочные эффекты могут включать:
- легкий дискомфорт в желудке, рвота;
- кашель, боль в горле;
- заложенный нос; или
- низкая температура.
Это не полный список побочных эффектов; могут возникать и другие побочные эффекты. Спросите у своего доктора о побочных эффектах. Вы можете сообщить о побочных эффектах в FDA по телефону 1-800-FDA-1088.
Какие другие препараты повлияют на азтреонам?
Если вы используете другие ингаляционные препараты, вам может потребоваться использовать их в определенном порядке при использовании азтреонама для ингаляций.Спросите своего врача о конкретных инструкциях о том, когда использовать другие лекарства в зависимости от ингаляционных доз азтреонама.
Могут существовать другие препараты, которые могут взаимодействовать с азтреонамом. Расскажите своему врачу обо всех лекарствах, которые вы принимаете. Это включает рецептурные, безрецептурные, витаминные и растительные продукты. Не начинайте прием нового лекарства, не сообщив своему врачу.
Где я могу получить дополнительную информацию?
Ваш врач или фармацевт может предоставить дополнительную информацию об ингаляции азтреонама.
Помните, храните это и все другие лекарства в недоступном для детей месте, никогда не делитесь своими лекарствами с другими и используйте это лекарство только по назначению.
Были приложены все усилия для обеспечения точности, актуальности и полноты информации, предоставленной Cerner Multum, Inc.
(«Multum»), но никаких гарантий на этот счет не дается. Содержащаяся здесь информация о препарате может меняться с течением времени.Информация Multum была собрана для использования практикующими врачами и потребителями в Соединенных Штатах, и поэтому Multum не гарантирует, что использование за пределами Соединенных Штатов является целесообразным, если специально не указано иное. Информация о лекарственных препаратах Multum не содержит рекомендаций по лекарствам, диагностике пациентов и лечению. Информация о лекарственных препаратах Multum — это информационный ресурс, предназначенный для оказания помощи лицензированным практикующим врачам в уходе за своими пациентами и / или обслуживании потребителей, рассматривающих эту услугу как дополнение к опыту, навыкам, знаниям и суждениям практикующих врачей, а не их замену.Отсутствие предупреждения для данного лекарственного средства или комбинации лекарств никоим образом не должно толковаться как указание на то, что лекарство или комбинация лекарств безопасны, эффективны или подходят для любого данного пациента. Multum не несет никакой ответственности за какие-либо аспекты здравоохранения, управляемые с помощью информации, предоставляемой Multum. Информация, содержащаяся в данном документе, не предназначена для охвата всех возможных способов использования, указаний, мер предосторожности, предупреждений, лекарственных взаимодействий, аллергических реакций или побочных эффектов. Если у вас есть вопросы о лекарствах, которые вы принимаете, проконсультируйтесь с врачом, медсестрой или фармацевтом.
Copyright 1996-2021 Cerner Multum, Inc. Версия: 3.01. Дата редакции: 05.06.2012.
Распыленные антибиотики у пациентов с искусственной вентиляцией легких: проблема для трансляционных исследований от технологий к клинической помощи
Родволд К.А., Джордж Дж. М., Ю Л. Проникновение противоинфекционных агентов в слизистую оболочку легочного эпителия: внимание к антибактериальным средствам. Clin Pharmacokinet. 2011; 50: 637–64.
Clin Pharmacokinet. 2011; 50: 637–64.
CAS Статья PubMed Google Scholar
de Montmollin E, Bouadma L, Gault N, Mourvillier B, Mariotte E, Chemam S и др. Предикторы недостаточной пиковой концентрации амикацина у тяжелобольных пациентов, получающих режим 25 мг / кг общей массы тела. Intensive Care Med. 2014; 40: 998–1005.
Артикул PubMed Google Scholar
Коллеф М.Х., Частре Дж., Клавель М., Рестрепо М.И., Михильс Б., Канига К. и др. Рандомизированное испытание 7-дневного дорипенема в сравнении с 10-дневным имипенемом-циластатином при респираторно-ассоциированной пневмонии.Crit Care. 2012; 16: R218.
Артикул PubMed PubMed Central Google Scholar
Калил А.С., Метерски М.Л., Кломпас М., Муседере Дж., Суини Д.А., Палмер Л.Б. и др. Ведение взрослых с внутрибольничной пневмонией и пневмонией, связанной с аппаратом искусственной вентиляции легких: Руководство по клинической практике, 2016 г., Американское общество инфекционных заболеваний и Американское торакальное общество. Clin Infect Dis. 2016; 63: e61–111.
Артикул PubMed Google Scholar
Гольдштейн I, Кошелек F, Николя-Робен A, Феррари F, Маркетт CH, Руби JJ. Отложение в легких и эффективность распыленного амикацина при пневмонии Escherichia coli у вентилируемых поросят. Am J Respir Crit Care Med. 2002; 166: 1375–81.
Артикул PubMed Google Scholar
Лу Кью, Луо Р., Бодин Л., Ян Дж., Захр Н., Обри А. и др. Эффективность распыления высоких доз колистина при респираторно-ассоциированной пневмонии, вызванной множественной лекарственной устойчивостью Pseudomonas aeruginosa и Acinetobacter baumannii .Анестезиология. 2012; 117: 1335–47.
CAS Статья PubMed Google Scholar
Дальхофф А. Фармакокинетика и фармакодинамика аэрозольных антибактериальных средств у хронически инфицированных пациентов с муковисцидозом. Clin Microbiol Rev.2014; 27: 753–82.
CAS Статья PubMed PubMed Central Google Scholar
Mogayzel PJ Jr, Naureckas ET, Robinson KA, Mueller G, Hadjiliadis D, Hoag JB, Lubsch L, Hazle L, Sabadosa K, Marshall B.Муковисцидоз легких. Хронические препараты для поддержания здоровья легких. Am J Respir Crit Care Med. 2013; 187: 680–9.
Артикул PubMed Google Scholar
Макинтайр Н.Р., Сильвер Р.М., Миллер К.В., Шулер Ф., Коулман Р.Э. Доставка аэрозоля интубированным пациентам на ИВЛ. Crit Care Med. 1985; 13: 81–4.
CAS Статья PubMed Google Scholar
Brain JD, Valberg PA. Отложение аэрозоля в дыхательных путях. Am Rev Respir Dis. 1979; 120: 1325–73.
CAS PubMed Google Scholar
Ари А., Аталай О. Т., Харвуд Р., Шеард М. М., Алджамхан Е. А., Финк Дж. Б.. Влияние типа небулайзера, положения и потока смещения на доставку аэрозольного лекарственного средства в моделированных педиатрических и взрослых моделях легких во время механической вентиляции. Respir Care. 2010; 55: 845–51.
PubMed Google Scholar
Харви Си Джей, О’Догерти MJ, Пейдж Си Джей, Томас С.Х., Нунан Т.О., Тричер Д.Ф. Сравнение осаждения легочного аэрозоля на струйном и ультразвуковом небулайзерах при ИВЛ. Eur Respir J. 1997; 10: 905–9.
CAS PubMed Google Scholar
Феррари Ф, Лю Чж, Лу Кью, Беккемин М.Х., Лоучахи К., Эймард Дж. И др. Сравнение концентраций цефтазидима в легочной ткани у вентилируемых поросят: ультразвуковые и вибрационные небулайзеры.Intensive Care Med. 2008; 34: 1718–23.
И др. Сравнение концентраций цефтазидима в легочной ткани у вентилируемых поросят: ультразвуковые и вибрационные небулайзеры.Intensive Care Med. 2008; 34: 1718–23.
Артикул PubMed Google Scholar
О’Догерти MJ, Thomas SH, Page CJ, Treacher DF, Nunan TO. Доставка распыленного аэрозоля к модели легкого при ИВЛ. Влияние настроек вентилятора и типа, положения и объема небулайзера. Am Rev Respir Dis. 1992; 146: 383–8.
Артикул PubMed Google Scholar
Уоллес С.Дж., Ли Дж., Рейнер С.Р., Култхард К., Нация Р.Л. Стабильность метансульфоната колистина в фармацевтических продуктах и растворах для введения пациентам. Противомикробные агенты Chemother. 2008. 52: 3047–51.
CAS Статья PubMed PubMed Central Google Scholar
Бо Дж., Деннис Дж. Х., О’Дрисколл Б. Р., Бауэр Т. Т., Кароне М., Даутценберг Б. и др. Адаптация рекомендаций Европейского респираторного общества группой аэрозольной терапии Французского общества легких по использованию аэрозольной терапии посредством распыления.Преподобный Мал Респир. 2004; 21: 1033–8.
CAS Статья PubMed Google Scholar
Dugernier J, Reychler G, Wittebole X, Roeseler J, Depoortere V, Sottiaux T, et al. Доставка аэрозоля с двумя режимами вентиляции при ИВЛ: рандомизированное исследование. Энн интенсивной терапии. 2016; 6: 73.
Артикул PubMed PubMed Central Google Scholar
Миллер Д.Д., Амин М.М., Палмер Л.Б., Шах А.Р., Смолдон Г.С. Доставка аэрозолей и современная искусственная вентиляция легких: оценка in vitro / in vivo. Am J Respir Crit Care Med. 2003. 168: 1205–9.
Артикул PubMed Google Scholar
Эрманн С., Лязиди А., Луис Б., Исабей Д., Ле Пеннек Д., Брошар Л. и др. Интегрированные в вентилятор системы струйного распыления: контроль дыхательного объема и эффективность синхронизации. Respir Care. 2014; 59: 1508–16.
Артикул PubMed Google Scholar
Рау Ж.Л., Ари А, Рестрепо РД. Сравнение характеристик небулайзеров: с постоянной мощностью, с усиленным дыханием и дозиметрическими. Respir Care. 2004; 49: 174–9.
PubMed Google Scholar
Ари А, Ареаби Х, Финк Дж. Б. Оценка устройств генератора аэрозолей в 3 местах в увлажненных и неувлажненных контурах во время механической вентиляции взрослых.Respir Care. 2010; 55: 837–44.
PubMed Google Scholar
Boukhettala N, Poree T, Diot P, Vecellio L. Эффективность спейсеров для доставки аэрозолей во время искусственной вентиляции легких у взрослых in vitro. J Aerosol Med Pulm Drug Deliv. 2015; 28: 130–6.
CAS Статья PubMed Google Scholar
Lin HL, Fink JB, Zhou Y, Cheng YS. Влияние накопления влаги в линейном спейсере на доставку аэрозоля с помощью дозированного ингалятора при ИВЛ.Respir Care. 2009; 54: 1336–41.
PubMed Google Scholar
Villafane MC, Cinnella G, Lofaso F, Isabey D, Harf A, Lemaire F, et al. Постепенное уменьшение диаметра эндотрахеальной трубки во время искусственной вентиляции легких с помощью различных устройств увлажнения. Анестезиология. 1996; 85: 1341–9.
CAS Статья PubMed Google Scholar
Dhand R. Максимизация доставки аэрозоля во время искусственной вентиляции легких: плывите по течению и делайте медленно.Intensive Care Med. 2003; 29: 1041–2.
Артикул PubMed Google Scholar

Дханд Р. Особые проблемы при доставке аэрозолей: искусственные дыхательные пути. Respir Care. 2000; 45: 636–45.
CAS PubMed Google Scholar
Dugernier J, Wittebole X, Roeseler J, Michotte JB, Sottiaux T, Dugernier T., et al. Влияние модели потока вдоха и положения небулайзера на доставку аэрозоля с помощью небулайзера с вибрирующей сеткой во время инвазивной механической вентиляции: анализ in vitro.J Aerosol Med Pulm Drug Deliv. 2015; 28: 229–36.
CAS Статья PubMed Google Scholar
Каркас А.Дж., Гарсия-Сатуе Дж.Л., Сапатер П., Фриас-Иньеста Дж. Проникновение тобрамицина в эпителиальную выстилочную жидкость пациентов с пневмонией. Clin Pharmacol Ther. 1999; 65: 245–50.
CAS Статья PubMed Google Scholar
Taccone FS, Laterre PF, Spapen H, Dugernier T, Delattre I, Layeux B, et al.Пересмотр ударной дозы амикацина для пациентов с тяжелым сепсисом и септическим шоком. Crit Care. 2010; 14: R53.
Артикул PubMed PubMed Central Google Scholar
Лу Кью, Жирарди С., Чжан М., Бухемад Б., Лоучахи К., Петижан О. и др. Распыленный и внутривенный колистин при экспериментальной пневмонии, вызванной Pseudomonas aeruginosa . Intensive Care Med. 2010; 36: 11471155.
Артикул Google Scholar
Имберти Р., Кусато М., Виллани П., Карневале Л., Йотти Г.А., Лангер М. и др. Фармакокинетика устойчивого состояния и концентрация колистина в БАЛ у пациентов в критическом состоянии после внутривенного введения метансульфоната колистина. Грудь. 2010; 138: 1333–9.
CAS Статья PubMed Google Scholar
Маркоу Н., Фустери М., Маркантонис С. Л., Бутзука Э., Цигоу Э., Балтопуло Г. Проникновение колистина в слизистую оболочку альвеол у пациентов в критическом состоянии, получавших колистиметат натрия внутривенно.Грудь. 2011; 139: 232–4.
Л., Бутзука Э., Цигоу Э., Балтопуло Г. Проникновение колистина в слизистую оболочку альвеол у пациентов в критическом состоянии, получавших колистиметат натрия внутривенно.Грудь. 2011; 139: 232–4.
Артикул PubMed Google Scholar
Феррари Ф, Лу Кью, Жирарди С., Петижан О, Маркетт С.Х., Кошелек Ф и др. Распыленный цефтазидим при экспериментальной пневмонии, вызванной частично устойчивым возбудителем. Pseudomonas aeruginosa . Intensive Care Med. 2009; 35: 1792–800.
CAS Статья PubMed Google Scholar
Лу Кью, Ян Дж., Лю З., Гутьеррес К., Эймар Дж., Руби Дж. Дж.Распыленный цефтазидим и амикацин при вентилятор-ассоциированной пневмонии, вызванной Pseudomonas aeruginosa . Am J Respir Crit Care Med. 2011; 184: 106–15.
CAS Статья PubMed Google Scholar
Пол М., Ладор А., Грозинский-Гласберг С., Лейбовичи Л. Монотерапия бета-лактамным антибиотиком по сравнению с комбинированной терапией бета-лактам-аминогликозидными антибиотиками при сепсисе. Кокрановская база данных Syst Rev.2014; 1: CD003344.
Google Scholar
Бадиа Дж. Р., Сой Д., Адровер М., Феррер М., Сараса М., Аларкон А. и др. Распределение инстиллированного тобрамицина и имипенема в вентилируемых отделениях интенсивной терапии (ОИТ) по сравнению с небулайзерами. J Antimicrob Chemother. 2004; 54: 508–14.
CAS Статья PubMed Google Scholar
Петитколлин А., Декин П.Ф., Дарроузен Ф., Вечеллио Л., Боулен Т., Гаро Д. и др.Фармакокинетика распыления высоких доз амикацина у находящихся на ИВЛ пациентов в критическом состоянии. J Antimicrob Chemother. 2016; 71: 3482–6.
CAS Статья PubMed Google Scholar

Ferrari F, Goldstein I, Nieszkowszka A, Elman M, Marquette CH, Rouby JJ. Отсутствие легочной ткани и системное накопление после последовательных ежедневных аэрозолей амикацина у вентилируемых поросят со здоровыми легкими. Анестезиология. 2003; 98: 1016–9.
Артикул PubMed Google Scholar
Landersdorfer CB, Nguyen TH, Lieu LT, Nguyen G, Bischof RJ, Meeusen EN, et al. Значительное преимущество в адресности достигается за счет легочного введения метансульфоната колистина на модели крупных животных. Противомикробные агенты Chemother. 2017; 61: e01934-16.
Артикул PubMed Google Scholar
Люйт С.Е., Клавель М., Гунтупалли К., Йоханнигман Дж., Кеннеди Дж. И., Вуд С. и др. Фармакокинетика и доставка в легкие амикацина в аэрозольной форме с PDDS (NKTR-061) у интубированных и искусственно вентилируемых пациентов с нозокомиальной пневмонией.Crit Care. 2009; 13: R200.
Артикул PubMed PubMed Central Google Scholar
Niederman MS, Chastre J, Corkery K, Fink JB, Luyt CE, Garcia MS. BAY41-6551 обеспечивает достижение бактерицидных концентраций амикацина в трахеальном аспирате у пациентов с грамотрицательной пневмонией на ИВЛ. Intensive Care Med. 2012; 38: 263–71.
CAS Статья PubMed Google Scholar
Dhand R, Sohal H. Система доставки лекарств в легкие для ингаляционной терапии у пациентов с механической вентиляцией легких. Эксперт Rev Med Devices. 2008; 5: 9–18.
CAS Статья PubMed Google Scholar
Montgomery AB, Vallance S, Abuan T., Tservistas M, Davies A. Рандомизированное двойное слепое плацебо-контролируемое исследование фазы 1 с увеличением дозы аэрозольных амикацина и фосфомицина, доставляемых через исследовательский eFlow (R) PARI inline. небулайзерная система у пациентов с механической вентиляцией легких.J Aerosol Med Pulm Drug Deliv. 2014; 27: 441–8.
небулайзерная система у пациентов с механической вентиляцией легких.J Aerosol Med Pulm Drug Deliv. 2014; 27: 441–8.
CAS Статья PubMed PubMed Central Google Scholar
Athanassa ZE, Markantonis SL, Fousteri MZ, Myrianthefs PM, Boutzouka EG, Tsakris A, et al. Фармакокинетика ингаляционного колистиметата натрия (CMS) у пациентов в критическом состоянии на ИВЛ. Intensive Care Med. 2012; 38: 1779–86.
CAS Статья PubMed Google Scholar
Буассон М., Якобс М., Грегуар Н., Гобин П., Маршан С., Куэ В. и др. Сравнение внутрилегочной и системной фармакокинетики метансульфоната колистина (CMS) и колистина после аэрозольной доставки и внутривенного введения CMS у пациентов в критическом состоянии. Противомикробные агенты Chemother. 2014; 58: 7331–9.
Артикул PubMed PubMed Central Google Scholar
Бихан К., Лу К., Энджальберт М., Аппаруит М., Ланжерон О., Руби Дж. Дж. И др.Определение уровней колистина и колистиметата в плазме и моче человека с помощью высокоэффективной жидкостной хроматографии и тандемной масс-спектрометрии. Ther Drug Monit. 2016; 38: 796–803.
CAS Статья PubMed Google Scholar
Сорли Л., Луке С., Грау С., Беренгер Н., Сегура С., Монтеро М.М. и др. Минимальный уровень колистина в плазме крови является независимым фактором риска нефротоксичности: проспективное наблюдательное когортное исследование. BMC Infect Dis.2013; 13: 380.
Артикул PubMed PubMed Central Google Scholar
Kiem S, Schentag JJ. Интерпретация концентраций антибиотиков в эпителиальной выстилочной жидкости против метициллин-резистентного золотистого стафилококка. Заразить Chemother. 2014; 46: 219–25.
Артикул PubMed PubMed Central Google Scholar
Муккер Дж. К., Сингх Р. С., Дерендорф Х.Фармакокинетические и фармакодинамические последствия ингаляционной антимикробной терапии. Adv Drug Deliv Rev.2015; 85: 57–64.
CAS Статья PubMed Google Scholar
Палмер Л. Б., Смолдон Г. К., Чен Дж. Дж., Барам Д., Дуан Т., Монтефорте М. и др. Аэрозольные антибиотики и трахеобронхит, связанный с вентилятором, в отделении интенсивной терапии. Crit Care Med. 2008; 36: 2008–13.
CAS Статья PubMed Google Scholar
Палмер Л. Б., Смолдоне Г. С.. Снижение бактериальной резистентности с помощью ингаляционных антибиотиков в отделении интенсивной терапии. Am J Respir Crit Care Med. 2014; 189: 1225–33.
Артикул PubMed Google Scholar
Kollef MH, Ricard JD, Roux D, Francois B., Ischaki E, Rozgonyi Z, et al. Рандомизированное испытание системы ингаляции амикацина фосфомицина для дополнительной терапии грамотрицательной вентилятор-ассоциированной пневмонии: испытание IASIS.Грудь. 2016. doi: 10.1016 / j.chest.2016.11.026.
Google Scholar
Rattanaumpawan P, Lorsutthitham J, Ungprasert P, Angkasekwinai N, Thamlikitkul V. Рандомизированное контролируемое испытание распыленного натрия колистиметата в качестве дополнительной терапии связанной с вентилятором пневмонии, вызванной грамотрицательными бактериями. J Antimicrob Chemother. 2010; 65: 2645–9.
CAS Статья PubMed Google Scholar
Abdellatif S, Trifi A, Daly F, Mahjoub K, Nasri R, Ben Lakhal S. Эффективность и токсичность аэрозольного колистина при вентилятор-ассоциированной пневмонии: проспективное рандомизированное исследование. Энн интенсивной терапии. 2016; 6: 26.
Артикул PubMed PubMed Central Google Scholar

Кофтеридис Д.П., Алексопулу С., Валачис А., Мараки С., Димопулу Д., Георгопулос Д. и др. Аэрозольный препарат плюс внутривенный колистин по сравнению с внутривенным колистином только для лечения вентилятор-ассоциированной пневмонии: исследование случай-контроль.Clin Infect Dis. 2010; 51: 1238–44.
CAS Статья PubMed Google Scholar
Корбила И.П., Михалопулос А., Рафаилидис П.И., Никита Д., Самонис Г., Фалагас М.Э. Ингаляционный колистин в качестве дополнительной терапии к внутривенному колистину для лечения микробиологически подтвержденной вентилятор-ассоциированной пневмонии: сравнительное когортное исследование. Clin Microbiol Infect. 2010; 16: 1230–6.
CAS Статья PubMed Google Scholar
Tumbarello M, De Pascale G, Trecarichi EM, De Martino S, Bello G, Maviglia R и др. Влияние колистина в аэрозольной форме в качестве дополнительного лечения на исходы микробиологически подтвержденной вентилятор-ассоциированной пневмонии, вызванной чувствительными только к колистину грамотрицательными бактериями. Грудь. 2013; 144: 1768–75.
CAS Статья PubMed Google Scholar
Dalfino L, Puntillo F, Mosca A, Monno R, Spada ML, Coppolecchia S, et al.Назначение высоких доз колистина с увеличенным интервалом у пациентов в критическом состоянии: правильная ли это стратегия дозирования? Предварительное исследование. Clin Infect Dis. 2012; 54: 1720–6.
CAS Статья PubMed PubMed Central Google Scholar
Поудьял А., Хоуден Б. П., Белл Дж. М., Гао В., Оуэн Р. Дж., Тернидж Дж. Д. и др. Фармакодинамика колистина против множественной лекарственной устойчивости in vitro Klebsiella pneumoniae . J Antimicrob Chemother.2008; 62: 1311–8.
CAS Статья PubMed Google Scholar
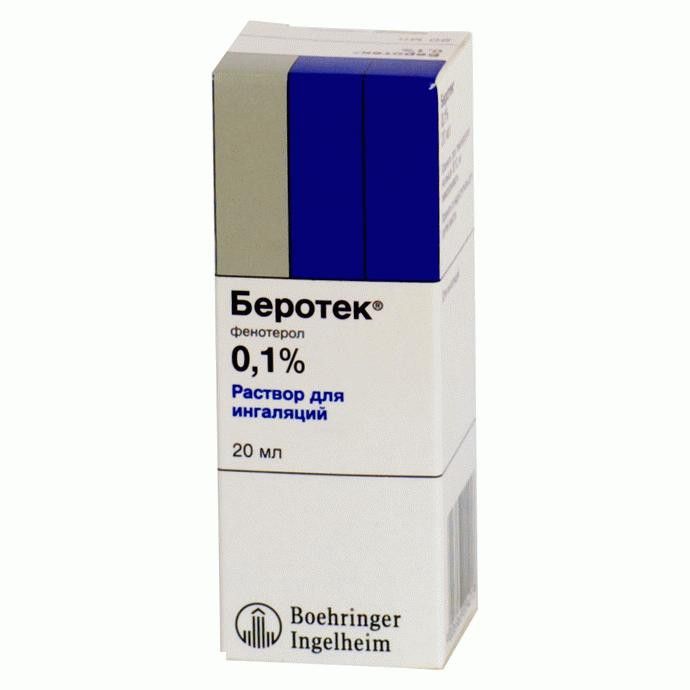
Флореску Д.Ф., Цю Ф., Маккартан М.А., Миндру С., Фей П.Д., Калил А.С. Какова эффективность и безопасность колистина для лечения вентилятор-ассоциированной пневмонии? Систематический обзор и мета-регресс. Clin Infect Dis. 2012; 54: 670–80.
CAS Статья PubMed Google Scholar
Ioannidou E, Siempos II, Falagas ME. Введение противомикробных препаратов через дыхательные пути для лечения пациентов с внутрибольничной пневмонией: метаанализ. J Antimicrob Chemother. 2007; 60: 1216–26.
CAS Статья PubMed Google Scholar
Валачис А., Самонис Г., Кофтеридис Д.П. Роль аэрозольного колистина в лечении вентилятор-ассоциированной пневмонии: систематический обзор и метаанализ.Crit Care Med. 2015; 43: 527–33.
CAS Статья PubMed Google Scholar
Zampieri FG, Nassar AP Jr, Gusmao-Flores D, Taniguchi LU, Torres A, Ranzani OT. Распыляемые антибиотики при вентилятор-ассоциированной пневмонии: систематический обзор и метаанализ. Crit Care. 2015; 19: 150.
Артикул PubMed PubMed Central Google Scholar
Russell CJ, Shiroishi MS, Siantz E, Wu BW, Patino CM.Использование ингаляционной антибиотикотерапии в лечении вентилятор-ассоциированной пневмонии и трахеобронхита: систематический обзор. BMC Pulm Med. 2016; 16:40.
Артикул PubMed PubMed Central Google Scholar
Sole-Lleonart C, Rouby JJ, Blot S, Poulakou G, Chastre J, Palmer LB и др. Распыление противоинфекционных агентов у взрослых с инвазивной механической вентиляцией легких: систематический обзор и метаанализ. Анестезиология.2017; 126: 890–908.
CAS Статья PubMed Google Scholar

Karvouniaris M, Makris D, Zygoulis P, Triantaris A, Xitsas S, Mantzarlis K, et al. Колистин в небулайзере для профилактики пневмонии, связанной с вентилятором. Eur Respir J. 2015; 46: 1732–9.
CAS Статья PubMed Google Scholar
Wood GC, Boucher BA, Croce MA, Hanes SD, Herring VL, Fabian TC.Цефтазидим в аэрозольной форме для профилактики вентилятор-ассоциированной пневмонии и воздействия лекарств на провоспалительную реакцию у пациентов с тяжелыми травмами. Фармакотерапия. 2002; 22: 972–82.
CAS Статья PubMed Google Scholar
Эрманн С., Рош-Кампо Ф., Сферрацца Папа Г.Ф., Исабей Д., Брошард Л., Апиу-Сбирлеа Г. Аэрозольная терапия при ИВЛ: международное исследование. Intensive Care Med. 2013; 39: 1048–56.
CAS Статья PubMed Google Scholar
Эрманн С., Рош-Кампо Ф, Боде-Контентин Л., Разази К., Дугернье Дж., Тренадо-Альварес Дж. И др. Аэрозольная терапия в отделениях интенсивной и промежуточной терапии: проспективное наблюдение за 2808 тяжелобольными. Intensive Care Med. 2016; 42: 192–201.
CAS Статья PubMed Google Scholar
Sole-Lleonart C, Робертс JA, Chastre J, Poulakou G, Palmer LB, Blot S и др. Глобальное исследование распыления противомикробных препаратов у пациентов с искусственной вентиляцией легких: призыв к международным руководствам. Clin Microbiol Infect. 2016; 22: 359–64.
CAS Статья PubMed Google Scholar
Sole-Lleonart C, Rouby JJ, Chastre J, Poulakou G, Palmer LB, Blot S, et al. Интратрахеальное введение противомикробных препаратов у взрослых на искусственной вентиляции легких: международный обзор методов доставки и безопасности.Respir Care. 2016; 61: 1008–14.
Артикул PubMed Google Scholar
Rello J, Rouby JJ, Sole-Lleonart C, Chastre J, Blot S, Luyt CE, et al. Основные концептуальные соображения по распылению противомикробных препаратов пациентам на ИВЛ. Clin Microbiol Infect. 2017. doi: 10.1016 / j.cmi.2017.03.018.
Google Scholar
Mostofi R, Wang B, Haghighat F, Bahloul A, Jaime L.Характеристики механических фильтров и респираторов для улавливания наночастиц — ограничения и будущее направление. Ind Health. 2010. 48: 296–304.
Артикул PubMed Google Scholar
Rengasamy S, BerryAnn R, Szalajda J. Эффективность фильтрации наночастиц в фильтрующих респираторах с лицевой маской и фильтрах канистр / картриджей. J Occup Environ Hyg. 2013; 10: 519–25.
CAS Статья PubMed Google Scholar
Tonnelier A, Lellouche F, Bouchard PA, L’Her E. Влияние увлажнения и распыления во время защиты конечностей выдоха: экспериментальное лабораторное исследование. Respir Care. 2013; 58: 1315–22.
Артикул PubMed Google Scholar
Антониу С., Азойкаи Д. Новый ингаляционный препарат амикацина для лечения инфекций нижних дыхательных путей. Наркотики сегодня (Barc). 2013; 49: 683–92.
CAS Статья Google Scholar
Руби JJ, Bouhemad B, Monsel A, Brisson H, Arbelot C, Lu Q. Аэрозольные антибиотики для респираторно-ассоциированной пневмонии: уроки экспериментальных исследований. Анестезиология. 2012; 117: 1364–80.
CAS Статья PubMed Google Scholar
Falagas ME, Siempos II, Bliziotis IA, Michalopoulos A. Введение антибиотиков через дыхательные пути для профилактики пневмонии, приобретенной в отделении интенсивной терапии: метаанализ сравнительных исследований. Crit Care. 2006; 10: R123.
Crit Care. 2006; 10: R123.
Артикул PubMed PubMed Central Google Scholar
Рокилли А., Маррет Е., Абрахам Е., Асехнун К. Профилактика пневмонии для снижения смертности в отделении интенсивной терапии: систематический обзор и метаанализ. Clin Infect Dis. 2015; 60: 64–75.
CAS Статья PubMed Google Scholar
Rello J, Solé-Lleonart C, Rouby JJ, Chastre J, Blot S, Poulakou G, et al.Использование небулайзированных противомикробных препаратов для лечения респираторных инфекций у взрослых с инвазивной механической вентиляцией легких: документ с изложением позиции Европейского общества клинической микробиологии и инфекционных заболеваний. Clin Microbiol Infect. 2017. doi: 10.1016 / j.cmi.2017.04.011.
Google Scholar
Американское торакальное общество. Рекомендации по ведению взрослых с внутрибольничной, вентиляторной и медицинской пневмониейAm J Respir Crit Care Med. 2005; 171: 388–416.
Артикул Google Scholar
Hurley JC. Актуальные антибиотики как основная контекстуальная опасность бактериемии в исследованиях селективной деконтаминации пищеварительной системы: метаанализ. BMC Infect Dis. 2014; 14: 714.
Артикул PubMed PubMed Central Google Scholar
Nseir S, Di Pompeo C, Pronnier P, Beague S, Onimus T, Saulnier F, et al.Нозокомиальный трахеобронхит у пациентов на ИВЛ: частота, этиология и исходы. Eur Respir J. 2002; 20: 1483–9.
CAS Статья PubMed Google Scholar
Nseir S, Martin-Loeches I, Makris D, Jaillette E, Karvouniaris M, Valles J, et al. Влияние соответствующего противомикробного лечения на переход от трахеобронхита, ассоциированного с ИВЛ, к пневмонии, связанной с ИВЛ. Crit Care. 2014; 18: R129.
Crit Care. 2014; 18: R129.
Артикул PubMed PubMed Central Google Scholar
Винсент Дж. Л., Джейкобс Ф. Влияние селективной деконтаминации на устойчивость к антибиотикам. Lancet Infect Dis. 2011; 11: 337–8.
Артикул PubMed Google Scholar
Тобрамицин (путь вдыхания) Использование по назначению
Использование по назначению
Информация о лекарствах предоставлена: IBM Micromedex
Используйте это лекарство только по указанию врача.Не используйте его больше, не используйте его чаще и не используйте его дольше, чем прописал ваш врач.
Продолжайте использовать это лекарство в течение всего периода лечения, даже если вы или ваш ребенок почувствуете себя лучше после первых нескольких доз. Ваша инфекция может не исчезнуть, если вы перестанете использовать лекарство слишком рано.
Это лекарство поставляется с информационным бюллетенем и инструкциями для пациента. Прочтите эти инструкции и следуйте им. Спросите своего врача, если у вас есть вопросы.
Если вы используете ингаляционный раствор:
- Раствор для ингаляций тобрамицина расфасован в небольшие пластиковые контейнеры, называемые ампулами.Каждая ампула содержит одну полную дозу тобрамицина. Не используйте уже вскрытую ампулу. Также не используйте ампулы этого лекарства по истечении срока годности, указанного на упаковке.
- Тобрамицин специально разработан для использования с распылителем PARI LC PLUS ™. Tobi® используется вместе с компрессором DeVilbiss® Pulmo-Aide®, тогда как Bethkis® используется вместе с воздушным компрессором PARI Vios. Воздушный компрессор используется с распылителем, чтобы превратить лекарство в мелкий спрей.Вы вдохнете спрей через рот в легкие.
- Используйте мундштук небулайзера, чтобы вдохнуть Bethkis®.
- Вам нужно будет использовать небулайзер в течение примерно 10-15 минут или до тех пор, пока лекарство из небулайзера не исчезнет.
 Когда чашка пуста, вы можете услышать шипящий звук.
Когда чашка пуста, вы можете услышать шипящий звук. - Очищайте все части небулайзера после каждого использования.
- Вы можете прополоскать рот или пососать леденцы, если ингаляционный раствор Tobi® оставляет неприятный привкус во рту.
Если вы используете ингаляционную капсулу:
- Не проглатывайте капсулы для ингаляций.
- Это лекарство специально разработано для использования с устройством Podhaler ™.
- Храните капсулы в блистерной упаковке до тех пор, пока вы не будете готовы их использовать.
- Всегда используйте новое устройство Podhaler ™ каждые 7 дней.
- Чтобы вдохнуть это лекарство, полностью выдохните, стараясь вывести из легких как можно больше воздуха.Положите мундштук в рот, держа устройство вертикально.
- Вдохните медленно и глубоко.
- Задержите дыхание примерно на 5 секунд, затем медленно выдохните.
- Убедитесь, что капсула пуста после вдоха. Если в капсуле осталось немного порошка, повторите ингаляцию, пока капсула не станет пустой.
- Протрите мундштук чистой сухой тканью. Убедитесь, что Podhaler ™ всегда остается сухим, чтобы он работал правильно.
Если вы принимаете какие-либо другие лекарства от муковисцидоза, продолжайте принимать их, как и до начала приема тобрамицина, если врач не назначил иное. Однако не помещайте в небулайзер другие вдыхаемые лекарства одновременно с тобрамицином. Другие ингаляционные лекарства можно использовать в чистом небулайзере до или после лечения тобрамицином. Рекомендуется принимать Тоби® Подхалер ™ в последнюю очередь.
Дозирование
Доза этого лекарства будет разной для разных пациентов.Следуйте указаниям врача или указаниям на этикетке. Следующая информация включает только средние дозы этого лекарства. Если ваша доза отличается, не меняйте ее, если это вам не скажет врач.
Количество лекарства, которое вы принимаете, зависит от его силы. Кроме того, количество доз, которые вы принимаете каждый день, время между приемами и продолжительность приема лекарства зависят от медицинской проблемы, для которой вы принимаете лекарство.
Кроме того, количество доз, которые вы принимаете каждый день, время между приемами и продолжительность приема лекарства зависят от медицинской проблемы, для которой вы принимаете лекарство.
- При инфекциях легких, вызванных Pseudomonas:
- Для ингаляционной лекарственной формы (раствора):
- Взрослые и дети от 6 лет и старше? Одна ампула или контейнер с 300 миллиграммами (мг) тобрамицина 2 раза в день в течение 28 дней в небулайзере. Затем прекратите использование этого лекарства и подождите 28 дней и повторите цикл (28-дневный цикл, 28-дневный цикл). Разница между дозами должна составлять не менее 6 часов.
- Дети младше 6 лет? Использование и доза должны определяться вашим доктором.
- Для ингаляционной лекарственной формы (капсулы):
- Взрослые и дети от 6 лет и старше? Четыре капсулы с 28 миллиграммами (мг) тобрамицина 2 раза в день в течение 28 дней в устройстве Podhaler ™. Затем прекратите использование этого лекарства и подождите 28 дней и повторите цикл (28-дневный цикл, 28-дневный цикл). Разница между дозами должна составлять не менее 6 часов.
- Дети младше 6 лет? Использование и доза должны определяться вашим доктором.
- Для ингаляционной лекарственной формы (раствора):
Пропущенная доза
Если вы пропустите прием этого лекарства, примите его как можно скорее. Однако, если пришло время для следующей дозы, пропустите пропущенную дозу и вернитесь к своему обычному графику дозирования. Не принимайте двойные дозы.
Примите дозу Тоби®, как только вспомните. Если ваша следующая обычная доза будет менее чем через 6 часов, пропустите пропущенную дозу и вернитесь к своему обычному графику дозирования.
Хранилище
Хранить в недоступном для детей месте.
Не храните устаревшие лекарства или лекарства, которые больше не нужны.
Спросите у своего лечащего врача, как следует утилизировать любое лекарство, которое вы не используете.
Хранить в холодильнике. Не мерзни.
Если вы не можете хранить раствор для ингаляций тобрамицина в холодильнике, храните лекарство в пакете из фольги при комнатной температуре в течение 28 дней вдали от источников тепла или прямого света. Не применять лекарство при комнатной температуре по прошествии 28 дней.
Храните капсулы Tobi® Podhaler ™ при комнатной температуре, вдали от источников тепла и прямого света.Храните капсулы и устройство Podhaler ™ в сухом месте.
Последнее обновление частей этого документа: 1 февраля 2021 г.
Авторские права © IBM Watson Health, 2021 г. Все права защищены. Информация предназначена только для использования Конечным пользователем и не может быть продана, распространена или иным образом использована в коммерческих целях.
.
Twincer может быть лучшей альтернативой небулайзерам для лечения CF Colistin
Twincer, ингалятор сухого порошка (DPI), оказался более привлекательным методом ингаляции колистина — антибиотика, используемого для лечения легочных инфекций у людей с кистозной болезнью фиброз (CF) — по сравнению с небулайзером, согласно новому исследованию.
Результаты были представлены в исследовании « Ингаляция сухого порошка колистина с Twincer ™: эффективная и более удобная для пациента альтернатива небулайзеру, », опубликованном в журнале PLOS One .
Использование небулайзера, небольшого устройства, которое превращает жидкое лекарство в туман, является наиболее распространенным методом введения ингаляционных антибиотиков для лечения пациентов с МВ, инфицированных бактериями Pseudomonas aeruginosa .
Однако DPI являются более удобным для пациентов вариантом, поскольку они имеют гораздо более короткое время введения, более стабильны, не требуют внешнего источника питания или охлаждения и в три-шесть раз более эффективны.Примечательно, что введение колистина с Twincer занимает около 1-2 минут на одну дозу по сравнению с 10-20 минутами с распылителем.
Twincer — это DPI, разработанный Indes для вдыхания колистиметата натрия, известного как колистин. Это одноразовый ингалятор для одноразового использования, который позволяет вводить относительно высокие дозы антибиотиков.
Команда из Университета Гронингена в Нидерландах предположила, что использование Twincer может потенциально повысить удовлетворенность пациентов и приверженность лечению среди пациентов с МВ, что приведет к улучшению клинических результатов по сравнению с небулайзерными антибиотиками.
Чтобы проверить свою гипотезу, исследователи ретроспективно проанализировали клинические данные 21 взрослого с МВ, которые лечились колистином обоими методами. Оценивались эффективность и переносимость методов доставки, а также степень удовлетворенности пациентов и приверженность лечению.
С точки зрения эффективности лечения функция легких оценивалась по среднегодовому снижению прогнозируемого объема форсированного выдоха за одну секунду (ppFEV1) — количества воздуха, которое человек может выдохнуть за одну секунду — и по возникновению обострений или обострений заболевания.
Эти параметры были проанализированы в течение периода лечения от одного до пяти лет с помощью распылительной терапии до начала лечения с помощью Twincer и в среднем 1,7 года лечения с помощью ингалятора с сухим порошком.
Результаты показали, что среднее годовое снижение ppFEV1 составляло 1,1% во время лечения распылением, в то время как это значение составляло 2,2% при терапии Twincer. Эта разница до и после начала лечения Twincer не была статистически значимой.
Тем не менее, команда отметила смешивающий фактор в анализе эффективности: во время исследования четыре пациента начали лечение модуляторами трансмембранного регулятора проводимости муковисцидоза (CFTR).Исследователи обнаружили, что эти методы лечения, разработанные для устранения основной причины CF в зависимости от конкретного дефекта в белке CFTR, могли привести к улучшению функции легких.
При удалении этих людей из анализа исследователи наблюдали значительное изменение снижения функции легких между пациентами до и после запуска Twincer. В частности, среднее годовое снижение ppFEV1 во время небулайзерной терапии составляло 2,5% до использования Twincer и 1,1% после.
Частота обострений оценивалась количеством курсов лечения внутривенными (внутривенными) или пероральными антибиотиками, необходимыми в течение периода исследования.
Эти результаты показали, что количество внутривенных инъекций составляло 1,51 в год при распылении и 1,67 в год при использовании Twincer. Количество всех процедур (внутривенных и пероральных) составляло 2,70 в год во время распыления и 2,28 в год во время лечения Twincer, что свидетельствует об отсутствии существенной разницы между двумя видами лечения.
Эффективность ингаляции Twincer оценивалась путем изучения выделения колистина из использованных Twincer, чтобы определить, сколько колистина осталось в устройстве после ингаляции. Результаты показали, что большинство Twincers (89,8%) имели разряд от «адекватного до очень хорошего». Только 0,5% имели «неадекватные или очень плохие» выделения, в то время как 9,7% имели «умеренные или плохие» выделения.
Что касается приверженности лечению, из 21 пациента, начавшего прием Twincer, пять прекратили лечение через два месяца из-за побочных эффектов; остальные 16 показали хорошую переносимость лечения.Следует отметить, что у пяти пациентов, прекращавших лечение, ранее была непереносимость распылительной терапии колистином и тобрамицином из-за кашля или одышки.
«В целом, кашель, раздражение горла и неприятный вкус являются известными побочными эффектами терапии сухим порошком, причем не только с колистином DPI, но и с тобрамицином DPI», — пишут исследователи. «Считается, что кашель со временем уменьшается с улучшенной техникой».
Что касается удовлетворенности пациентов, 71,4% пациентов предпочли терапию Twincer, считая ее более удобным и экономящим время методом.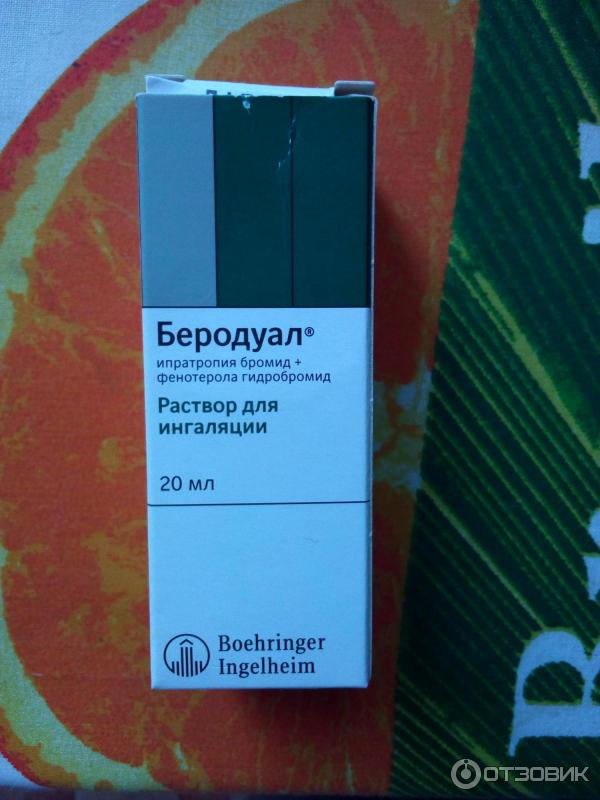
Однако результаты следует интерпретировать осторожно, отметила команда, поскольку данные о предпочтениях пациентов были доступны только для тех, кто продолжил лечение Twincer, а не для пациентов, которые прекратили лечение. Кроме того, «хотя лечение DPI, по-видимому, обычно предпочтительнее распыления, удовлетворенность пациента будет зависеть от конкретного типа используемого ингалятора сухого порошка», — пишут исследователи.
Приверженность к лечению Twincer также выше, в среднем 92.5%, как показали результаты.
«К сожалению, у нас нет информации о соблюдении режима небулайзера. В литературе указывается, что уровень приверженности во время небулайзерной терапии составляет около 65–80% по самооценке, 50–60% по отчетам врача и 36% с помощью электронной загрузки, что указывает на гораздо более высокий уровень приверженности терапии Twincer », — написала команда.
Ученые считают, что такая высокая приверженность к лечению Twincer может быть частично связана с периодическим наблюдением за этими пациентами.
В целом, «наше оценочное исследование в реальной жизни с небольшим количеством пациентов показывает, что ингаляция сухого порошка колистина с использованием Twincer является удобной для пациента альтернативой распыления, при этом не было обнаружено значительных различий в клинических результатах в отношении снижения функции легких и обострения. ставки », — заключила команда.
Исследователи признали ряд ограничений своего исследования, особенно небольшой размер выборки. Таким образом, для подтверждения этих результатов необходимы дальнейшие исследования.
Всего сообщений: 336
Патриция имеет докторскую степень в области медицинской микробиологии и инфекционных заболеваний в Медицинском центре Лейденского университета в Лейдене, Нидерланды. Она изучала прикладную биологию в Universidade do Minho и была научным сотрудником с докторской степенью в Instituto de Medicina Molecular в Лиссабоне, Португалия.

 Показан при ОРВИ, отите, рините. Не назначается людям с серьёзными патологиями сердечно-сосудистой системы. Разрешён детям и беременным женщинам, но только по показанию врача.
Показан при ОРВИ, отите, рините. Не назначается людям с серьёзными патологиями сердечно-сосудистой системы. Разрешён детям и беременным женщинам, но только по показанию врача.




 Гель должен полностью покрывать
дно емкости (~0,6 гр), быть однородным и без пузырьков.
Гель должен полностью покрывать
дно емкости (~0,6 гр), быть однородным и без пузырьков. («Multum»), но никаких гарантий на этот счет не дается. Содержащаяся здесь информация о препарате может меняться с течением времени.Информация Multum была собрана для использования практикующими врачами и потребителями в Соединенных Штатах, и поэтому Multum не гарантирует, что использование за пределами Соединенных Штатов является целесообразным, если специально не указано иное. Информация о лекарственных препаратах Multum не содержит рекомендаций по лекарствам, диагностике пациентов и лечению. Информация о лекарственных препаратах Multum — это информационный ресурс, предназначенный для оказания помощи лицензированным практикующим врачам в уходе за своими пациентами и / или обслуживании потребителей, рассматривающих эту услугу как дополнение к опыту, навыкам, знаниям и суждениям практикующих врачей, а не их замену.Отсутствие предупреждения для данного лекарственного средства или комбинации лекарств никоим образом не должно толковаться как указание на то, что лекарство или комбинация лекарств безопасны, эффективны или подходят для любого данного пациента. Multum не несет никакой ответственности за какие-либо аспекты здравоохранения, управляемые с помощью информации, предоставляемой Multum. Информация, содержащаяся в данном документе, не предназначена для охвата всех возможных способов использования, указаний, мер предосторожности, предупреждений, лекарственных взаимодействий, аллергических реакций или побочных эффектов. Если у вас есть вопросы о лекарствах, которые вы принимаете, проконсультируйтесь с врачом, медсестрой или фармацевтом.
(«Multum»), но никаких гарантий на этот счет не дается. Содержащаяся здесь информация о препарате может меняться с течением времени.Информация Multum была собрана для использования практикующими врачами и потребителями в Соединенных Штатах, и поэтому Multum не гарантирует, что использование за пределами Соединенных Штатов является целесообразным, если специально не указано иное. Информация о лекарственных препаратах Multum не содержит рекомендаций по лекарствам, диагностике пациентов и лечению. Информация о лекарственных препаратах Multum — это информационный ресурс, предназначенный для оказания помощи лицензированным практикующим врачам в уходе за своими пациентами и / или обслуживании потребителей, рассматривающих эту услугу как дополнение к опыту, навыкам, знаниям и суждениям практикующих врачей, а не их замену.Отсутствие предупреждения для данного лекарственного средства или комбинации лекарств никоим образом не должно толковаться как указание на то, что лекарство или комбинация лекарств безопасны, эффективны или подходят для любого данного пациента. Multum не несет никакой ответственности за какие-либо аспекты здравоохранения, управляемые с помощью информации, предоставляемой Multum. Информация, содержащаяся в данном документе, не предназначена для охвата всех возможных способов использования, указаний, мер предосторожности, предупреждений, лекарственных взаимодействий, аллергических реакций или побочных эффектов. Если у вас есть вопросы о лекарствах, которые вы принимаете, проконсультируйтесь с врачом, медсестрой или фармацевтом. Когда чашка пуста, вы можете услышать шипящий звук.
Когда чашка пуста, вы можете услышать шипящий звук.