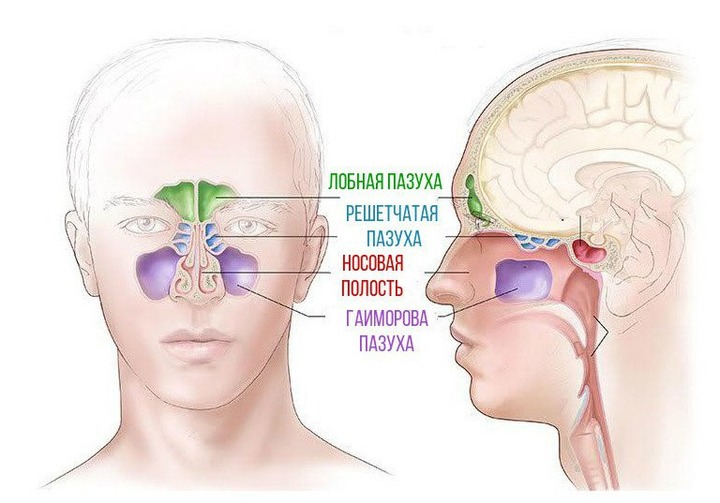
Клиническая анатомия носа и околоносовых пазух
В анатомическое понятие «нос» входят: наружный нос, полость носа с содержащимися в ней образованиями (внутренний нос) и околоносовые пазухи.
Наружный нос
Наружный нос имеет форму неправильной трехгранной пирамиды, отличающейся ярко выраженными индивидуальными особенностями. Верхняя часть спинки носа заканчивается между надбровными дугами. Вершиной пирамиды носа является его кончик, а боковые поверхности, отграниченные от остальной части лица носогубными складками, формируют крылья носа, которые вместе с передней частью перегородки носа образуют два симметричных входа в полость носа (ноздри). Наружный нос состоит из костных, хрящевых и мягкотканых частей.
Костный остов в верхней части образуется носовой частью лобной кости и парными носовыми костями (рис. 1). Снизу и сбоку к носовым костям с каждой стороны прилегают лобные отростки верхних челюстей. Нижний край носовых костей образует верхнюю границу

Рис. 1. Костный и хрящевой остовы наружного носа:
1 — лобная кость; 2 — носовые кости; 3 — хрящ перегородки носа; 4 — боковой хрящ; 5 — большие хрящи крыльев; 6 — малые хрящи крыльев носа; 7 — верхняя челюсть
Боковую стенку наружного носа с каждой стороны образуют пластинки боковых хрящей (4). Нижние края этих хрящей прилегают к
Мышцы наружного носа у человека носят рудиментарный характер. Одна из них — мышца, поднимающая верхнюю губу и крыло носа
Кожный покров носа весьма тонок и плотно спаян с подлежащими тканями. В нем содержится большое количество сальных желез, а также волосяные мешочки, тонкие волосы и потовые железы. Волосы, растущие у входа в полость носа, где кожа заворачивается внутрь, образуя так называемый
Кровоснабжение наружного носа осуществляется из систем глазничной и лицевой артерий. Вены сопровождают артериальные сосуды и вливаются в наружные вены носа и носолобные вены. Последние посредством угловых вен анастомозируют с венами полости черепа. По этим анастомозам при воспалении в области нар носа и кожи лица
Лимфатические сосуды носа вступают в лимфатические сосуды лица, которые, в свою очередь, сообщаются с лимфатическими узлами подчелюстной области.
Иннервация наружного носа осуществляется чувствительными волокнами, исходящими из передних решетчатых и подглазничных нервов, двигательная иннервация реализуется ветвями лицевого нерва.
Полость носа
Полость носа (внутренний нос) расположена между передней третью основания черепа, глазницами и ротовой полостью. Спереди она открывается ноздрями, сзади сообщается с верхним отделом глотки посредством двух
Внутренняя стенка образована перегородкой носа, костная часть которой в задневерхнем отделе включает перпендикулярную пластинку решетчатой кости, а в задненижнем отделе — самостоятельную кость носовой перегородки — сошник.
Наружная стенка представляется наиболее сложной (рис. 2). В ее состав входят носовая кость, медиальная поверхность тела верхней челюсти с лобным отростком, сзади примыкает слезная кость, за ней следуют ячейки решетчатой кости. Большая же часть задней половины наружной стенки полости носа образована перпендикулярной частью небной кости и внутренней пластинкой крыловидного отростка основной кости.

Рис. 2. Наружная стенка носа:
А — вид со стороны полости носа: 1 — верхний носовой ход; 2 — верхняя носовая раков основно-решетчатое углубление; 4 — основная пазуха; 5 — носоглоточное отверстие с. трубы; 6 — носоглоточный ход; 7 — мягкое небо; 8 — средний носовой ход; 9 — нижний ход; 10 — нижняя носовая раковина; 11 — твердое небо; 12 — верхняя губа; 13 — преддверие носа; 14 — носовой порог; 15 — средняя носовая раковина; 16 — носовая кость; 17 — лобная кость; 18 — лобная пазуха;
На костной части наружной стенки фиксированы одна над другой три носовые раковины — верхняя, средняя и нижняя. Пространство между носовыми раковинами, сводом и дном носа образует общий носовой ход. Узкие пространства, находящиеся под носовыми раковинами, образуют нижний, средний и верхний носовые ходы. Самая задняя часть полости носа, находящаяся позади задних концов нижней и средней носовых раковин, называется носоглоточным ходом (см. рис. 2, А).
Верхняя и средняя носовые раковины являются выростами решетчатой кости, причем нередко одна из клеток решетчатого лабиринта развивается в толще средней носовой раковины, образуя так называемую
В средний носовой ход открываются почти все придаточные пазухи носа, за исключением основной. В среднем носовом ходе имеется так называемая полулунная щель, она в задней своей части расширяется, образуя воронкообразное углубление, на дне которого находится выводное отверстие верхнечелюстной пазухи — hiatus maxillaris (см. рис. 2, Б, 7). На передней и задней стенках полулунной щели или вблизи нее открываются несколько передних ячеек решетчатого лабиринта (1). Задние ячейки решетчатого лабиринта открываются под верхней носовой раковиной в верхнем носовом ходе.
Верхняя стенка полости носа (свод, fornix nasi) образована горизонтально расположенной продырявленной (ситовидной) пластинкой решетчатой кости, через отверстия которой в полость черепа проходят обонятельные нервы.
Нижняя стенка (дно полости носа) образована главным образом отростками верхней челюсти и сзади горизонтальным отростком небной кости.
Слизистая оболочка полости носа делится на две части — дыхательную и обонятельную (рис. 3).

Рис. 3. Бокаловидные клетки в реснитчатом эпителии слизистой оболочки носа:
1 — реснитчатый эпителий; 2 — бокаловидные клетки на разной стадии секреции; 3 — мышечный слой; 4 — подслизистый слой
Первая состоит из цилиндрического мерцательного эпителия. Между клетками этого эпителия имеются бокаловидные клетки (рис. 3, 2), продуцирующие носовую слизь. В слизистой оболочке дыхательной области имеется большое количество венозных сплетений. В переднем отделе перегородки носа (Киссельбахово место) имеется поверхностно расположенная сеть артериальных сосудов, отличающихся тем, что в их стенках содержится мало эластических и мышечных волокон, что способствует носовым кровотечениям при небольших травмах, подъеме артериального давления, атрофии и сухости слизистой оболочки носа.
Слизистая оболочка обонятельной области отличается своим желтовато-бурым оттенком, зависящим от цвета содержащихся здесь клеток обонятельного эпителия. В этой области находятся многочисленные трубчато-альвеолярные слизистые клетки, выделяющие слизь и серозную жидкость, необходимую для функционирования обонятельного эпителия.
Кровеносные сосуды полости носа. Основным сосудом, снабжающим структуры полости носа артериальной кровью, является основно-небная артерия. От нее отходят задние носовые артерии, которые питают большую часть латеральной стенки носа и заднюю часть перегородки носа. Верхняя часть латеральной стенки носа получает кровь из передней решетчатой артерии, являющейся ветвью глазничной артерии. Носовая перегородка снабжается кровью также ветвями из носонебной артерии. Венозный отток из полости носа осуществляется посредством многочисленных вен, вливающихся в лицевую и глазную вены. Последняя отдает веточки, вливающиеся в кавернозный синус головного мозга, что имеет существенное значение при распространении гнойной инфекции из полости носа в указанный синус.
Лимфатические сосуды полости носа представлены глубокой и поверхностной сетью их, а также лимфатическими периневральными пространствами, окружающими нити обонятельного нерва. Особенностью лимфатической системы полости носа является то, что ее сосуды морфологически связаны с субдуральным и подпаутинным пространствами, что может быть фактором риска возникновения внутричерепных осложнений при воспалительно-гнойных заболеваниях носа, например при абсцессе носовой перегородки. Отток лимфы из слизистой оболочки носа осуществляется в направлении заглоточных и глубоких шейных узлов, что также может способствовать распространению инфекции в эти области.
Иннервация слизистой оболочки носа осуществляется I и II ветвями тройничного нерва, в частности глазничным и верхнечелюстным нервами, а также ветвями, исходящими из крылонебного узла.
Околоносовые пазухи
Околоносовые пазухи имеют большое клинико-физиологическое знание и составляют с полостью носа единую функциональную систему. Они окружены жизненно важными органами, которые нередко подвергаются осложнениям при заболеваниях этих пазух. Стенки околоносовых пазух пронизаны многочисленными отверстиями, через которые проходят нервы, сосуды, соединительно-тканные тяжи. Эти отверстия могут служить воротами для проникновения из пазух патогенной флоры, гноя, токсинов, раковых клеток в полость черепа, глазницу, крылонебную ямку и вызвать вторичные, нередко грозные, осложнения даже при банальных инфекциях той или иной отдельно взятой пазухи.
Верхнечелюстная пазуха (antrum Highmori), парная, расположена в толще верхнечелюстной кости, ее объем у взрослого составляет от 3 до 30 см3, в среднем — 10-12 см3.
Внутренняя стенка пазухи является латеральной стенкой полости носа и соответствует большей части нижнего и среднего носовых ходов. Эта пазуха открывается в полость носа отверстием, расположенным в задней части полулунной вырезки в среднем носовом ходе под средней носовой раковиной (см. рис. 2, Б, 7). Эта стенка, за исключением нижних ее отделов, довольно тонкая, что позволяет производить ее прокол с лечебной или диагностической целью.
Верхняя, или глазничная, стенка верхнечелюстной пазухи наиболее тонкая, особенно в заднем отделе, где часто наблюдаются костные расщелины или даже отсутствие костной ткани. В толще этой стенки проходит канал нижнеглазничного нерва, открывающийся подглазничным отверстием. Иногда этот костный канал отсутствует, и тогда нижнеглазничный нерв и сопутствующие ему кровеносные сосуды непосредственно прилежат к слизистой оболочки пазухи. Такое строение верхней стенки повышает риск возникновения внутриглазничных и внутричерепных осложнений при воспалительных заболеваниях этой пазухи.
Нижняя стенка, или дно, верхнечелюстной пазухи находится вблизи задней части альвеолярного отростка верхней челюсти и обычно соответствует лункам четырех задних верхних зубов, корни которых иногда отделены от пазухи лишь мягкими тканями. Близость корней этих зубов к верхнечелюстной пазухе нередко является причиной возникновения одонтогенного воспаления пазухи.
Лобная пазуха (парная) расположена в толще лобной кости между ее пластинками глазничной части и чешуи (см. рис. 2, А, 18). Обе пазухи разделены тонкой костной перегородкой, которая может быть смещена вправо или влево от срединной плоскости. В этой перегородке могут быть отверстия, сообщающие между собой обе пазухи. Величина лобных пазух существенно колеблется — от полного отсутствия с одной или двух сторон до распространения на всю лобную чешую и основание черепа, включая продырявленную пластинку решетчатой кости. В лобной пазухе различают четыре стенки: переднюю (лицевую), заднюю (мозговую), нижнюю (глазничную) и срединную.
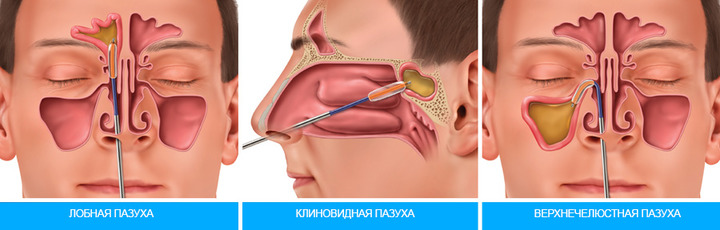
Передняя стенка является местом выхода глазничного нерва через надглазничную вырезку, пронизывающую верхний край орбиты ближе к ее верхневнутреннему углу. Эта стенка является местом трепанопункции и вскрытия пазухи.
Нижняя стенка наиболее тонкая и нередко служит местом проникновения инфекции из лобной пазухи в орбиту.
Мозговая стенка отделяет лобные пазухи от лобных долей головного мозга и может служить местом проникновения инфекции в переднюю черепную ямку.
Лобная пазуха сообщается с полостью носа через лобно-носовой канал, выходное отверстие которого расположено в передней части среднего носового хода (см. рис. 2, Б, 1). Пазуха тесно связана с передними ячейками решетчатого лабиринта, являясь их продолжением. Отсюда весьма частое сочетание воспаления лобных пазух и передних клеток решетчатого лабиринта, распространение остеом и других опухолей из решетчатого лабиринта в лобную пазуху и в обратном направлении.
Решетчатый лабиринт состоит из тонкостенных костных ячеек (рис. 4), количество которых значительно варьирует (2-15, в среднем 6-8). Они находятся в срединно расположенной симметричной непарной решетчатой кости впереди основной кости в соответствующей вырезке лобной кости.

Рис. 4. Положение решетчатой кости относительно окружающих частей черепа:
1 — передняя черепная ямка; 2 — лобная пазуха; 3 — ячейки решетчатого лабиринта; 4 — лобно-носовой канал; 5 — клиновидная пазуха; б — задние ячейки решетчатого лабиринта
Решетчатый лабиринт имеет большое клиническое значение, поскольку он граничит с жизненно важными органами и нередко сообщается с самыми отдаленными полостями лицевого скелета. В большинстве случаев задние ячейки вступают в близкий контакт с каналом зрительного нерва, а иногда этот канал может целиком проходить через задние ячейки.
Поскольку слизистая оболочка ячеек решетчатого лабиринта иннервируется нервами, исходящими из носоресничного нерва, являющегося ветвью глазничного нерва, то многие заболевания решетчатого лабиринта сопровождаются различными болевыми синдромами. Прохождение обонятельных нитей в тесных костных каналах решетчатой пластинки является фактором, способствующим нарушению обоняния при возникновении отека этих нитей или их сдавлении каким-либо объемным образованием.
Основная пазуха располагается в теле клиновидной кости непосредстве позади решетчатого лабиринта над хоанами и сводом носоглотки (рис. 5, 4).

Рис. 5. Отношение основной пазухи к окружающим анатомическим образованиям (сагиттальное сечение):
1 — лобная доля; 2 — гипоталамус; 3 — мозговая извилина; 4 — основная пазуха; 5 — часть основной пазухи противоположной стороны; 6 — гипофиз; 7,8 — средняя и нижняя носовые раковины; 9 — носоглоточное отверстие правой слуховой трубы; 10 — верхний отдел глотки; 11 — верхняя носовая раковина (стрелкой указано место выводного отверстия клиновидной пазухи)
Сагиттально расположенной перегородкой пазуха делится на две в большинстве случаев неодинаковые по объему части, у взрослого человека не сообщающиеся между собой.
Передняя стенка состоит из двух частей: решетчатой и носовой. Решетчатая, или верхняя, часть передней стенки соответствует задним ячейкам решетчатого лабиринта. Передняя стенка наиболее тонкая, она плавно переходит в нижнюю стенку и обращена в полость носа. На передней стенке соответственно каждой половине пазухи на уровне заднего конца верхней носовой раковины имеются небольшие отверстия округлой формы, через которые клиновидная пазуха сообщается с полостью носоглотки.
Задняя стенка пазухи расположена преимущественно фронтально. При больших размерах пазухи эта стенка может иметь толщину менее 1 мм, что повышает опасность ее повреждения при операции на пазухе.
Верхняя стенка состоит из компактной кости и является дном турецкого седла, в котором располагается гипофиз (см. рис. 5, 6) и перекрест зрительного нерва. Нередко при воспалительных заболеваниях клиновидной пазухи возникает воспаление зрительного перекреста и паутинной оболочки, окутывающей этот перекрест (оптохиазмальный арахноидит). Над этой стенкой располагаются обонятельные пути и переднемедиальные поверхности лобных долей головного мозга. Через верхнюю стенку из основной пазухи могут распространяться в полость черепа воспалительные и иные заболевания и вызывать опасные внутричерепные осложнения.
Нижняя стенка наиболее толстая (12 мм) и соответствует своду носоглотки.
Боковые стенки клиновидной пазухи граничат с сосудисто-нервными пучками, лежащими по бокам турецкого седла и в непосредственной близости к основанию черепа. Эта стенка может доходить до канала зрительного нерва, а в отдельных случаях поглощать его. Боковая стенка основной пазухи, граничащая с такими структурами, как пещеристый синус, зрительный нерв и другие важные образования, также может служить местом проникновения инфекции в эти образования.
Крылонебная ямка, расположенная позади бугра нижней челюсти, имеет чрезвычайно важное клиническое значение, поскольку в ней находится много нервов, которые могут вовлекаться в воспалительные процессы, возникающие на лицевой части головы, обусловливая многие невралгические синдромы.
Аномалии развития околоносовых пазух
Эти аномалии возникают в позднем пренатальном периоде. К ним относят чрезмерную пневматизацию или полное отсутствие тех или иных пазух, нарушения топографических соотношений, часто сопровождающиеся чрезмерным утолщением или истончением костных стенок с образованием врожденных дефектов кости (дегисценций).
К наиболее частым аномалиям относятся асимметрии верхнечелюстной и лобной пазух. Отсутствие верхнечелюстной пазухи — явление крайне редкое; так же редко встречаются такие аномалии, как разделение гайморовых пазух полной костной перегородкой на две половины — переднюю и заднюю или верхнюю и нижнюю. Чаще наблюдаются дегисценции верхней стенки этой пазухи, сообщающиеся с полостью глазницы или с нижнеглазничным каналом. Значительная вогнутость ее лицевой стенки, иногда сочетающаяся с выстоянием медиальной (носовой) стенки в просвет пазухи, нередко ведет к тому, что при ее проколе игла проникает под щеку. Особенности пневматизации верхнечелюстной пазухи проявляются ее бухтами (рис. 6).

Рис. 6. Бухты верхнечелюстной пазухи
1 — небная бухта; 2 — глазнично-решетчатая бухта; 3 — молярная бухта; 4 — верхнечелюстная пазуха; 5 — альвеолярная бухта
Значительные деформации передних околоносовых пазух возникают при различных генетических уродствах лицевого скелета и черепа, например при остеодисплазиях черепа и других деформациях мозгового и лицевого скелета, сопровождающих различные генетические нарушения обмена веществ.
Для всех околоносовых пазух характерной аномалией является наличие дегисценций — щелевидных ходов, сообщающих пазухи с окружающими образованиями. Так, посредством дегисценции решетчатый лабиринт может сообщаться с глазницей, лобной и основной пазухами и с передней и средней черепными ямками. На боковых стенках основной пазухи могут быть щели, способствующие соприкосновению ее слизистой оболочки с твердой мозговой оболочкой средней черепной ямки, с внутренней сонной артерией и пещеристым синусом, зрительным нервом, верхне-глазничной щелью и крылонебной ямкой. Чрезмерная пневматизация клиновидной пазухи и истончение ее стенок иногда ведут к соприкосновению пазухи с ветвями тройничного и глазодвигательного нервов, а также с блоковым и отводящим нервами. При воспалении этой пазухи нередко возникают осложнения со стороны указанных нервов (тригеминальные боли, парез взора в соответствующую сторону и др.).
Обонятельный анализатор
Как и любой другой орган чувств, обонятельный анализатор состоит из трех частей: периферической, проводниковой и центральной.
Периферическая часть представлена чувствительными волокнами, окончания которых покрывают обонятельную область верхних отделов полости носа. Общая площадь рецептивного поля с каждой стороны не превышает 1,5 см2.
Обонятельные рецепторы представлены чувствительными биполярными :етками, расположенными среди эпителиальных клеток слизистой оболочки (рис. 7, 1).

Рис. 7. Схема обонятельных нервов и обонятельного пути:
1 — чувствительные обонятельные клетки; 2 — дендриты обонятельных клеток, заканчивающиеся обонятельными пузырьками; 3 — аксоны обонятельных клеток; 4 — решетчатая пластинка; 5 — обонятельная луковица; 6 — обонятельный тракт; 7 —обонятельный треугольник; 8 — боковой обонятельный пучок; 9 — крючок; 10 — миндалевидное тело; 11 — промежуточный обонятельный пучок; 12 — пластинка прозрачной перегородки; 13 — свод; 14 — бахромка морского конька; 15 — медиальный обонятельный пучок; 16 — мозолистое тело; 17 — связочная извилина; 18 —зубчатая извилина
Клетки обонятельного эпителия окружены поддерживающими клетками, в которых осуществляются первичные биоэлектрические процессы, подготавливающие обонятельную клетку к восприятию пахучего вещества. Короткие периферические отростки (2) обонятельных клеток (дендриты) направляются к свободной поверхности слизистой оболочки носа и заканчиваются небольшим утолщением (обонятельным пузырьком Ван-дер-Стрихта), погруженного в слой слизи, играющей важную роль в хеморецепции пахучего вещества. В протоплазме свободных отростков обонятельных клеток имеются особые сократительные элементы — миоиды, способные приподнимать обонятельные пузырьки над поверхностью эпителия или погружать их в глубь эпителия. Эти явления обеспечивают одну из сторон механизма адаптации органа обоняния — облегчения контакта обонятельных пузырьков при их выстоянии и препятствие этому контакту при их углублении в толщу эпителия.
Проводниковая часть. Центральные отростки (3) обонятельных клеток (аксоны) расположены в глубоких слоях слизистой оболочки и, направляясь кверху, отдают мелкие веточки, которые анастомозируют между собой, образуя сплетения. Собираясь в более крупные стволики числом около 20, они образуют обонятельные нити (обонятельные нервы), которые через отверстия ситовидной пластинки решетчатой кости проникают в полость черепа и заканчиваются в обонятельных луковицах (5). Важным с точки зрения патогенеза ряда заболеваний представляется отношение обонятельных нервов к мозговым оболочкам. Именно дефекты твердой мозговой оболочки в области отверстий ситовидной пластинки, возникающие в результате травм либо как следствие аномалий, обусловливают возникновение носовой ликвореи и восходящих риногенных инфекций.
В обонятельных луковицах заканчиваются аксоны первых нейронов (обонятельных клеток) и происходит переключение нервных импульсов на обонятельные тракты (6), которые подходят ко вторым нейронам центральной части обонятельного анализатора.
Центральная часть включает обонятельный треугольник (7), содержащий вторые нейроны обонятельного тракта, из которых исходят волокна, направляющиеся к третьему нейрону обонятельного анализатора, находящемуся в миндалевидном теле (10). Корковая часть органа обоняния расположена в коре крючка (9).
Оториноларингология. В.И. Бабияк, М.И. Говорун, Я.А. Накатис, А.Н. Пащинин
Опубликовал Константин Моканов
Околоносовые пазухи (анатомия человека)
содержание .. 120 121 122 123 124 125 126 127 128 129 ..
Околоносовые пазухи (анатомия человека)
К околоносовым пазухам относятся: 1) верхнечелюстная; 2) клиновидная; 3) лобная; 4) решетчатые. Залегая в костях черепа, пазухи способствуют уменьшению веса костей, увеличивают их крепость, являются резонаторами при голосообразовании, обусловливая тембр голоса, участвуют в согревании вдыхаемого воздуха. Благодаря наличию сообщений с полостью носа пазухи вместе с полостью составляют единый аппарат.
Верхнечелюстная пазуха (анатомия человека)
Верхнечелюстная пазуха, sinus maxillaris, парная, находится в толще тела верхней челюсти и является самой крупной околоносовой пазухой (см. рис. 122). Однако может встречаться в редких случаях очень маленькая пазуха шириной 1-2 см. Она может быть или в форме трехгранной пирамиды, основание которой направлено на латеральную стенку полости носа, или неправильной формы. Размеры верхнечелюстной пазухи весьма изменчивы: высота 2-4,3 см, ширина 1,5-3 см. Емкость пазухи колеблется в пределах 2,5-30 мм (чаще 10-20 мм). Обычно пазухи асимметричны по форме и размерам. Левая пазуха чаще бывает больше правой. Пазухи у мужчин больше, чем у женщин. Пазухи могут быть разделены перегородками на две самостоятельные части.
В пазухе различают следующие стенки: 1) медиальную носовую, одновременно являющуюся латеральной стенкой полости носа; 2) верхнюю, обращенную к глазнице; 3) передне-латеральную — лицевую; 4) заднелатеральную, прилежащую к крыло-небной и подвисочной ямкам; 5) нижнюю, обращенную к корням верхних зубов.
Медиальная стенка обычно имеет четырехугольную форму. В нижних отделах она толще, чем в верхних, где на некоторых участках кость может отсутствовать и слизистая оболочка пазухи непосредственно прилежит к слизистой оболочке полости носа. Такие лишенные кости участки стенки называют родничками, или фонтанелями. Обычно бывает два родничка — передний и задний, выходящие в средний ход носа. В передней части стенки соответственно среднему ходу носа находится отверстие верхнечелюстной пазухи, hiatus maxillaris. Диаметр отверстия составляет 1-1,5 см. Форма отверстия бывает чаще овальной или щелевидной. Встречаются дополнительные отверстия на внутренней стенке. Расщелина расположена выше дна синуса, поэтому при его воспалении (гайморит) не происходит достаточного оттока образующегося гноя.
Передне-латеральная стенка чаще треугольной формы образуется передней поверхностью верхней челюсти. Протяженность стенки различна и связана со степенью развития пазухи. Положение стенки может быть неодинаково: у узколицых она расположена косо, у широколицых — фронтально.
Передне-латеральная и медиальная стенки соединяются, формируя при этом костный выступ — мыс, carina, достигающий incisura piriformis. У узколицых костный мыс может быть весьма длинным, у широколицых — коротким, что имеет значение при производстве операций по поводу воспаления пазухи внутриносовым путем.
Задне-латеральная стенка пазухи многоугольной формы, тонкая, соединяясь с передне-латеральной и верхней, образует верхушку пазухи, обращенную кзади.
Верхняя стенка треугольной формы, содержит нижнеглазничный канал и составляет дно глазницы. В области канала верхняя стенка пазухи иногда может отсутствовать.
Нижняя стенка — узкая полоска кости соответственно альвеолярному отростку (длина 2,5-4 см, ширина 0,5-2 см). Положение нижней стенки и ее ширина могут быть неодинаковы. При большой пазухе часто образуется довольно значительная альвеолярная бухта. В таких случаях верхушки верхних моляров очень близко прилежат к нижней стенке пазухи в области бухты или даже выходят в пазуху (см. раздел Соотношение корней зубов с носовой полостью, верхнечелюстной пазухой и нижнечелюстным каналом, настоящего издания). Кроме того, могут встречаться небные бухты — углубления пазухи в твердое небо, и, редко, скуловые и лобные бухты. Нижняя стенка, или дно пазухи, может находиться ниже дна полости носа (в 40% случаев), или на одном с ней уровне (40%), или, наконец, стоять выше дна полости носа (в 20%).
У новорожденных верхнечелюстные пазухи очень маленькие и могут даже отсутствовать. После рождения отмечается быстрый рост пазух. К 10 годам пазухи становятся более или менее крупными и принимают форму пазухи взрослых.
Кровоснабжение пазух происходит ветвями аа. maxillaris, facialis et ophthalmica. Венозный отток — в одноименные вены и в plexus pterygoideus.
Лимфатическиесосуды образуют густую сеть в слизистой оболочке. Отводящие сосуды соединяются с сосудами полости носа, вливаясь в заглоточные и глубокие шейные узлы.
Иннервация из тех же источников, что и для полости носа.
Клиновидная пазуха (анатомия человека)
Клиновидная пазуха, sinus sphenoidalis, парная, лежит в теле клиновидной кости (см. рис. 121). Имеет форму усеченной четырехгранной пирамиды, ширина основания которой колеблется от 0,8 до 3 см, а высота — от 0,5 до 2 см. В пазухе различают 6 стенок: переднюю, заднюю, верхнюю, нижнюю и боковые — медиальную и латеральную.
Верхняя стенка тонкая (1,5-3 мм), является дном турецкого седла. Нижняя стенка более толстая (3-4 мм), составляет заднюю часть верхней стенки полости носа. Передняя стенка также относительно толстая, прилежит к верхне-задней части полости носа и к задним ячейкам решетчатой пазухи. Задняя стенка пазухи представлена скатом клиновидной кости. Медиальной стенкой является перегородка между двумя клиновидными пазухами. Толщина ее в зависимости от степени развития пазух может колебаться от 0,1 до 1 мм. Латеральная стенка представлена боковой поверхностью турецкого седла, она наиболее изменчива в своей толщине.
Отверстие пазухи, apertura sinus sphenoidalis, находится в передней стенке и открывается в клиновидно-решетчатое углубление. Нередко пазуха сообщается с задними ячейками решетчатой пазухи.
Кровоснабжение пазухи происходит ветвями верхнечелюстной, восходящей глоточной и глазничной артериями, а также средней и задней артериями твердой мозговой оболочки. Венозный отток идет в вены носовой полости, вены твердой оболочки, глотки и позвоночное венозное сплетение.
Лимфатические сосуды образуют в слизистой оболочке сети, от которых отводящие сосуды несут лимфу к сосудам носовой полости и далее в заглоточные узлы. Возможно сообщение лимфатических сосудов пазухи с субарахноидальным пространством.
Иннервация пазухи осуществляется задним решетчатым нервом и ветвями крыло-небного узла.
Лобная пазуха (анатомия человека)
Лобная пазуха, sinus frontalis, парная, залегает в толще лобной кости и имеет форму уплощенной трехгранной пирамиды, обращенной основанием книзу, а верхушкой — кверху (см. рис. 121). В редких случаях лобные пазухи отсутствуют. Степень их развития и размеры колеблются в широких пределах. Пазуха может находиться только в носовой части лобной кости или распространяться в чешую, глазничную часть и образовывать бухты. У брахицефалов лобные пазухи обычно большие, чем у долихоцефалов.
Перегородка, разделяющая пазухи, только в 50% случаев располагается посредине. Одинаково часто она отклоняется на 0,1-1,5 см вправо или влево. В каждой пазухе встречаются дополнительные перегородки, которые разделяют ее на несколько частей. Возможно отсутствие перегородки и наличие одной общей лобной пазухи. Стенками пазухи являются наружная и внутренняя пластинки компактного слоя лобной кости, покрытые слизистой оболочкой. Отверстие пазухи, apertura sinus frontalis, открывается в средний ход носа. Диаметр его составляет 2-6 мм.
У новорожденных пазуха отсутствует или очень мала. Формирование ее у детей происходит к 2 годам. К 6 годам пазуха достигает величины горошины и увеличивается до 18-20 лет.
Кровоснабжение пазухи происходит ветвями глазничной, верхнечелюстной и поверхностной височной артерий, а также непостоянно от средней артерии твердой мозговой оболочки. Венозный отток осуществляется в лобную и глазничную вены, а также в верхний продольный синус. Вены лобной пазухи анастомозируют с венами полости носа и глазницы.
Лимфатические сосуды отводят лимфу в сосуды полости носа. Иннервация пазухи происходит ветвями переднего решетчатого и надглазничного нервов.
Решетчатые пазухи (анатомия человека)
Решетчатые пазухи, sinus ethmoidales, составляют многочисленные полости, называемые ячейками, лежащие в решетчатой кости (см. рис. 122). Общая длина решетчатых пазух составляет 2,5-4 см, высота — 0,7-1 см. Емкость отдельных ячеек колеблется от 0,2 до 0,5 мл, а всех пазух составляет 7-10 мл. Среднее количество ячеек 7-9. Самая большая ячейка — средняя, образует большой решетчатый пузырек, bulla ethmoidalis. Задние ячейки соединены с клиновидной пазухой, передние — с лобной. Все ячейки образуют очень сложный ход, вследствие чего пазуха называется лабиринтом решетчатой кости. Различают передние, средние и задние ячейки, callulae anteriores, mediae et posteriores.
Решетчатые пазухи имеют 6 поверхностей: верхнюю, нижнюю, переднюю, заднюю, медиальную и латеральную. Верхняя поверхность образована ячейками неправильной формы, соединяющимися с ячейками лобной кости. Самая передняя верхняя ячейка лежит возле петушьего гребня и соединяется посредством решетчатой воронки, infundibulum ethmoidale, с лобным синусом. Нижняя поверхность пазухи соединена с верхней челюстью и прилежит к средней носовой раковине. Передняя поверхность составлена ячейками, соединяющимися со слезной костью. Задняя поверхность пазух соединена с телом клиновидной кости и глазничным отростком небной, а также с ячейками клиновидной кости. Медиальная поверхность образует часть латеральной стенки полости носа. Она соединена с верхней и средней носовыми раковинами. Латеральная поверхность является частью медиальной стенки глазницы.
Задние ячейки открываются в верхний ход носа, передние — в средний, а средние — в верхний или средний ход.
У новорожденных ячейки малы и малочисленны, увеличиваются в течение 1-го года жизни. К 3 годам они удваиваются в количестве и размерах. У 7-летних они тесно прилегают друг к другу и к 15-17 годам достигают окончательных размеров.
Кровоснабжение осуществляется передними и задними решетчатыми артериями, а также непостоянно ветвями подглазничной и средней артерии мозговой оболочки. Отток крови идет в вены полости носа, а также глазницы и твердой мозговой оболочки.
Лимфа оттекает в лимфатические сосуды полости носа и век. Иннервируется задним и передним решетчатыми нервами и ветвями крыло-небного узла.
Рентгеноанатомия пазух. Околоносовые пазухи и полость носа хорошо определяются на рентгенограмме в задне-передней краниально-эксцентрической сагиттальной проекции головы. Исследуемого помещают так, чтобы рот был широко открыт с опорой на подбородок и нос. На снимке хорошо видны лобные пазухи, глазница и полость носа, верхнечелюстные пазухи и клиновидная пазуха. На рентгенограмме в боковой проекции видны контуры клиновидной, лобной и верхнечелюстной пазух. Решетчатые пазухи хорошо определяются на задне-переднем снимке в положении лоб — нос при небольшом повороте головы в сторону.
содержание .. 120 121 122 123 124 125 126 127 128 129 ..
Клиническая анатомия носа и околоносовых пазух
В анатомическое понятие «нос» входят: наружный нос, полость носа с содержащимися в ней образованиями (внутренний нос) и околоносовые пазухи.
Наружный нос
Наружный нос имеет форму неправильной трехгранной пирамиды, отличающейся ярко выраженными индивидуальными особенностями. Верхняя часть спинки носа заканчивается между надбровными дугами. Вершиной пирамиды носа является его кончик, а боковые поверхности, отграниченные от остальной части лица носогубными складками, формируют крылья носа, которые вместе с передней частью перегородки носа образуют два симметричных входа в полость носа (ноздри). Наружный нос состоит из костных, хрящевых и мягкотканых частей.
Костный остов в верхней части образуется носовой частью лобной кости и парными носовыми костями (рис. 1). Снизу и сбоку к носовым костям с каждой стороны прилегают лобные отростки верхних челюстей. Нижний край носовых костей образует верхнюю границу грушевидного отверстия, к краям которого прикрепляется основание пирамиды носа.

Рис. 1. Костный и хрящевой остовы наружного носа:
1 — лобная кость; 2 — носовые кости; 3 — хрящ перегородки носа; 4 — боковой хрящ; 5 — большие хрящи крыльев; 6 — малые хрящи крыльев носа; 7 — верхняя челюсть
Боковую стенку наружного носа с каждой стороны образуют пластинки боковых хрящей (4). Нижние края этих хрящей прилегают к большим хрящам крыльев носа (5). Малые хрящи крыла носа (6), варьирующие по количеству, расположены в задних отделах крыльев носа у носогубной складки. К хрящам наружного носа относится также и четырехугольный хрящ перегородки носа. Клиническое значение хрящей наружного носа заключается не только в их косметической функции (по В. И. Воячеку), но и в том, что часто в связи с опережающим ростом четырехугольного хряща он приобретает различной формы искривления, определяемые диагнозом «искривление перегородки носа».
Мышцы наружного носа у человека носят рудиментарный характер. Одна из них — мышца, поднимающая верхнюю губу и крыло носа — выполняет определенную мимическую функцию, например во время принюхивания к какому-либо запаху. Другая мышца состоит из трех пучков, один из которых суживает носовое отверстие, другой расширяет его, третий оттягивает вниз перегородку носа. Указанные мышцы могут сокращаться как произвольно, так и рефлекторно, например при глубоком дыхании или при различных эмоциональных состояниях.
Кожный покров носа весьма тонок и плотно спаян с подлежащими тканями. В нем содержится большое количество сальных желез, а также волосяные мешочки, тонкие волосы и потовые железы. Волосы, растущие у входа в полость носа, где кожа заворачивается внутрь, образуя так называемый порог носа, могут достигать значительной длины. За порогом носа в направлении его полости следует промежуточный пояс, который спаян с надхрящницей перегородки носа и переходит в слизистую оболочку носа. Именно поэтому разрез следует делать перед отсепаровкой надхрящницы при оперативном вмешательстве на перегородке носа, проводимой по поводу ее искривления.
Кровоснабжение наружного носа осуществляется из систем глазничной и лицевой артерий. Вены сопровождают артериальные сосуды и вливаются в наружные вены носа и носолобные вены. Последние посредством угловых вен анастомозируют с венами полости черепа. По этим анастомозам при воспалении в области нар носа и кожи лица выше носогубной складки инфекция может проникать в полость черепа и вызывать внутричерепные гнойные осложнения.
Лимфатические сосуды носа вступают в лимфатические сосуды лица, которые, в свою очередь, сообщаются с лимфатическими узлами подчелюстной области.
Иннервация наружного носа осуществляется чувствительными волокнами, исходящими из передних решетчатых и подглазничных нервов, двигательная иннервация реализуется ветвями лицевого нерва.
Полость носа
Полость носа (внутренний нос) расположена между передней третью основания черепа, глазницами и ротовой полостью. Спереди она открывается ноздрями, сзади сообщается с верхним отделом глотки посредством двух хоан. Полость носа делится на две половины перегородкой носа, которая в большинстве случаев несколько отклоняется в ту или иную сторону. Каждая половина носа образована четырьмя стенками — внутренней, наружной, верхней и нижней.
Внутренняя стенка образована перегородкой носа, костная часть которой в задневерхнем отделе включает перпендикулярную пластинку решетчатой кости, а в задненижнем отделе — самостоятельную кость носовой перегородки — сошник.
Наружная стенка представляется наиболее сложной (рис. 2). В ее состав входят носовая кость, медиальная поверхность тела верхней челюсти с лобным отростком, сзади примыкает слезная кость, за ней следуют ячейки решетчатой кости. Большая же часть задней половины наружной стенки полости носа образована перпендикулярной частью небной кости и внутренней пластинкой крыловидного отростка основной кости.

Рис. 2. Наружная стенка носа:
А — вид со стороны полости носа: 1 — верхний носовой ход; 2 — верхняя носовая раков основно-решетчатое углубление; 4 — основная пазуха; 5 — носоглоточное отверстие с. трубы; 6 — носоглоточный ход; 7 — мягкое небо; 8 — средний носовой ход; 9 — нижний ход; 10 — нижняя носовая раковина; 11 — твердое небо; 12 — верхняя губа; 13 — преддверие носа; 14 — носовой порог; 15 — средняя носовая раковина; 16 — носовая кость; 17 — лобная кость; 18 — лобная пазуха; Б — наружная стенка носа после удаления носовых раковин: 1 — от выводного протока лобной пазухи и передних ячеек решетчатой кости; 2 — линия среза раковины; 3 — линия среза средней раковины; 4 — линия среза верхней раковины; 5 — от задних ячеек решетчатой кости; 6 — устье слезно-носового канала; 7 — отверстие вы протока верхнечелюстной пазухи; 8 — отверстия средних ячеек решетчатой кости
На костной части наружной стенки фиксированы одна над другой три носовые раковины — верхняя, средняя и нижняя. Пространство между носовыми раковинами, сводом и дном носа образует общий носовой ход. Узкие пространства, находящиеся под носовыми раковинами, образуют нижний, средний и верхний носовые ходы. Самая задняя часть полости носа, находящаяся позади задних концов нижней и средней носовых раковин, называется носоглоточным ходом (см. рис. 2, А).
Верхняя и средняя носовые раковины являются выростами решетчатой кости, причем нередко одна из клеток решетчатого лабиринта развивается в толще средней носовой раковины, образуя так называемую concha bullosa (в дословном переводе — пузырная раковина). Клиническое значение этой раковины заключается в том, что при чрезмерной ее величине возникает затруднение носового дыхания на этой половине носа, а при воспалении ячеек решетчатого лабиринта в ней также развивается воспалительный процесс, требующий хирургического вмешательства. Нижняя раковина представлена самостоятельной костью, прикрепляющейся к гребню верхней челюсти и небной кости. В передней трети нижнего носового хода открывается устье слезно-носового канала (см. рис. 2, А). Мягкие ткани носовых раковин состоят в основном из венозных кавернозных сосудов, чрезвычайно лабильных в отношении как атмосферных влияний, так и различных заболеваний.
В средний носовой ход открываются почти все придаточные пазухи носа, за исключением основной. В среднем носовом ходе имеется так называемая полулунная щель, она в задней своей части расширяется, образуя воронкообразное углубление, на дне которого находится выводное отверстие верхнечелюстной пазухи — hiatus maxillaris (см. рис. 2, Б, 7). На передней и задней стенках полулунной щели или вблизи нее открываются несколько передних ячеек решетчатого лабиринта (1). Задние ячейки решетчатого лабиринта открываются под верхней носовой раковиной в верхнем носовом ходе.
Верхняя стенка полости носа (свод, fornix nasi) образована горизонтально расположенной продырявленной (ситовидной) пластинкой решетчатой кости, через отверстия которой в полость черепа проходят обонятельные нервы.
Нижняя стенка (дно полости носа) образована главным образом отростками верхней челюсти и сзади горизонтальным отростком небной кости.
Слизистая оболочка полости носа делится на две части — дыхательную и обонятельную (рис. 3).

Рис. 3. Бокаловидные клетки в реснитчатом эпителии слизистой оболочки носа:
1 — реснитчатый эпителий; 2 — бокаловидные клетки на разной стадии секреции; 3 — мышечный слой; 4 — подслизистый слой
Первая состоит из цилиндрического мерцательного эпителия. Между клетками этого эпителия имеются бокаловидные клетки (рис. 3, 2), продуцирующие носовую слизь. В слизистой оболочке дыхательной области имеется большое количество венозных сплетений. В переднем отделе перегородки носа (Киссельбахово место) имеется поверхностно расположенная сеть артериальных сосудов, отличающихся тем, что в их стенках содержится мало эластических и мышечных волокон, что способствует носовым кровотечениям при небольших травмах, подъеме артериального давления, атрофии и сухости слизистой оболочки носа.
Слизистая оболочка обонятельной области отличается своим желтовато-бурым оттенком, зависящим от цвета содержащихся здесь клеток обонятельного эпителия. В этой области находятся многочисленные трубчато-альвеолярные слизистые клетки, выделяющие слизь и серозную жидкость, необходимую для функционирования обонятельного эпителия.
Кровеносные сосуды полости носа. Основным сосудом, снабжающим структуры полости носа артериальной кровью, является основно-небная артерия. От нее отходят задние носовые артерии, которые питают большую часть латеральной стенки носа и заднюю часть перегородки носа. Верхняя часть латеральной стенки носа получает кровь из передней решетчатой артерии, являющейся ветвью глазничной артерии. Носовая перегородка снабжается кровью также ветвями из носонебной артерии. Венозный отток из полости носа осуществляется посредством многочисленных вен, вливающихся в лицевую и глазную вены. Последняя отдает веточки, вливающиеся в кавернозный синус головного мозга, что имеет существенное значение при распространении гнойной инфекции из полости носа в указанный синус.
Лимфатические сосуды полости носа представлены глубокой и поверхностной сетью их, а также лимфатическими периневральными пространствами, окружающими нити обонятельного нерва. Особенностью лимфатической системы полости носа является то, что ее сосуды морфологически связаны с субдуральным и подпаутинным пространствами, что может быть фактором риска возникновения внутричерепных осложнений при воспалительно-гнойных заболеваниях носа, например при абсцессе носовой перегородки. Отток лимфы из слизистой оболочки носа осуществляется в направлении заглоточных и глубоких шейных узлов, что также может способствовать распространению инфекции в эти области.
Иннервация слизистой оболочки носа осуществляется I и II ветвями тройничного нерва, в частности глазничным и верхнечелюстным нервами, а также ветвями, исходящими из крылонебного узла.
Околоносовые пазухи
Околоносовые пазухи имеют большое клинико-физиологическое знание и составляют с полостью носа единую функциональную систему. Они окружены жизненно важными органами, которые нередко подвергаются осложнениям при заболеваниях этих пазух. Стенки околоносовых пазух пронизаны многочисленными отверстиями, через которые проходят нервы, сосуды, соединительно-тканные тяжи. Эти отверстия могут служить воротами для проникновения из пазух патогенной флоры, гноя, токсинов, раковых клеток в полость черепа, глазницу, крылонебную ямку и вызвать вторичные, нередко грозные, осложнения даже при банальных инфекциях той или иной отдельно взятой пазухи.
Верхнечелюстная пазуха (antrum Highmori), парная, расположена в толще верхнечелюстной кости, ее объем у взрослого составляет от 3 до 30 см3, в среднем — 10-12 см3.
Внутренняя стенка пазухи является латеральной стенкой полости носа и соответствует большей части нижнего и среднего носовых ходов. Эта пазуха открывается в полость носа отверстием, расположенным в задней части полулунной вырезки в среднем носовом ходе под средней носовой раковиной (см. рис. 2, Б, 7). Эта стенка, за исключением нижних ее отделов, довольно тонкая, что позволяет производить ее прокол с лечебной или диагностической целью.
Верхняя, или глазничная, стенка верхнечелюстной пазухи наиболее тонкая, особенно в заднем отделе, где часто наблюдаются костные расщелины или даже отсутствие костной ткани. В толще этой стенки проходит канал нижнеглазничного нерва, открывающийся подглазничным отверстием. Иногда этот костный канал отсутствует, и тогда нижнеглазничный нерв и сопутствующие ему кровеносные сосуды непосредственно прилежат к слизистой оболочки пазухи. Такое строение верхней стенки повышает риск возникновения внутриглазничных и внутричерепных осложнений при воспалительных заболеваниях этой пазухи.
Нижняя стенка, или дно, верхнечелюстной пазухи находится вблизи задней части альвеолярного отростка верхней челюсти и обычно соответствует лункам четырех задних верхних зубов, корни которых иногда отделены от пазухи лишь мягкими тканями. Близость корней этих зубов к верхнечелюстной пазухе нередко является причиной возникновения одонтогенного воспаления пазухи.
Лобная пазуха (парная) расположена в толще лобной кости между ее пластинками глазничной части и чешуи (см. рис. 2, А, 18). Обе пазухи разделены тонкой костной перегородкой, которая может быть смещена вправо или влево от срединной плоскости. В этой перегородке могут быть отверстия, сообщающие между собой обе пазухи. Величина лобных пазух существенно колеблется — от полного отсутствия с одной или двух сторон до распространения на всю лобную чешую и основание черепа, включая продырявленную пластинку решетчатой кости. В лобной пазухе различают четыре стенки: переднюю (лицевую), заднюю (мозговую), нижнюю (глазничную) и срединную.
Передняя стенка является местом выхода глазничного нерва через надглазничную вырезку, пронизывающую верхний край орбиты ближе к ее верхневнутреннему углу. Эта стенка является местом трепанопункции и вскрытия пазухи.
Нижняя стенка наиболее тонкая и нередко служит местом проникновения инфекции из лобной пазухи в орбиту.
Мозговая стенка отделяет лобные пазухи от лобных долей головного мозга и может служить местом проникновения инфекции в переднюю черепную ямку.
Лобная пазуха сообщается с полостью носа через лобно-носовой канал, выходное отверстие которого расположено в передней части среднего носового хода (см. рис. 2, Б, 1). Пазуха тесно связана с передними ячейками решетчатого лабиринта, являясь их продолжением. Отсюда весьма частое сочетание воспаления лобных пазух и передних клеток решетчатого лабиринта, распространение остеом и других опухолей из решетчатого лабиринта в лобную пазуху и в обратном направлении.
Решетчатый лабиринт состоит из тонкостенных костных ячеек (рис. 4), количество которых значительно варьирует (2-15, в среднем 6-8). Они находятся в срединно расположенной симметричной непарной решетчатой кости впереди основной кости в соответствующей вырезке лобной кости.

Рис. 4. Положение решетчатой кости относительно окружающих частей черепа:
1 — передняя черепная ямка; 2 — лобная пазуха; 3 — ячейки решетчатого лабиринта; 4 — лобно-носовой канал; 5 — клиновидная пазуха; б — задние ячейки решетчатого лабиринта
Решетчатый лабиринт имеет большое клиническое значение, поскольку он граничит с жизненно важными органами и нередко сообщается с самыми отдаленными полостями лицевого скелета. В большинстве случаев задние ячейки вступают в близкий контакт с каналом зрительного нерва, а иногда этот канал может целиком проходить через задние ячейки.
Поскольку слизистая оболочка ячеек решетчатого лабиринта иннервируется нервами, исходящими из носоресничного нерва, являющегося ветвью глазничного нерва, то многие заболевания решетчатого лабиринта сопровождаются различными болевыми синдромами. Прохождение обонятельных нитей в тесных костных каналах решетчатой пластинки является фактором, способствующим нарушению обоняния при возникновении отека этих нитей или их сдавлении каким-либо объемным образованием.
Основная пазуха располагается в теле клиновидной кости непосредстве позади решетчатого лабиринта над хоанами и сводом носоглотки (рис. 5, 4).

Рис. 5. Отношение основной пазухи к окружающим анатомическим образованиям (сагиттальное сечение):
1 — лобная доля; 2 — гипоталамус; 3 — мозговая извилина; 4 — основная пазуха; 5 — часть основной пазухи противоположной стороны; 6 — гипофиз; 7,8 — средняя и нижняя носовые раковины; 9 — носоглоточное отверстие правой слуховой трубы; 10 — верхний отдел глотки; 11 — верхняя носовая раковина (стрелкой указано место выводного отверстия клиновидной пазухи)
Сагиттально расположенной перегородкой пазуха делится на две в большинстве случаев неодинаковые по объему части, у взрослого человека не сообщающиеся между собой.
Передняя стенка состоит из двух частей: решетчатой и носовой. Решетчатая, или верхняя, часть передней стенки соответствует задним ячейкам решетчатого лабиринта. Передняя стенка наиболее тонкая, она плавно переходит в нижнюю стенку и обращена в полость носа. На передней стенке соответственно каждой половине пазухи на уровне заднего конца верхней носовой раковины имеются небольшие отверстия округлой формы, через которые клиновидная пазуха сообщается с полостью носоглотки.
Задняя стенка пазухи расположена преимущественно фронтально. При больших размерах пазухи эта стенка может иметь толщину менее 1 мм, что повышает опасность ее повреждения при операции на пазухе.
Верхняя стенка состоит из компактной кости и является дном турецкого седла, в котором располагается гипофиз (см. рис. 5, 6) и перекрест зрительного нерва. Нередко при воспалительных заболеваниях клиновидной пазухи возникает воспаление зрительного перекреста и паутинной оболочки, окутывающей этот перекрест (оптохиазмальный арахноидит). Над этой стенкой располагаются обонятельные пути и переднемедиальные поверхности лобных долей головного мозга. Через верхнюю стенку из основной пазухи могут распространяться в полость черепа воспалительные и иные заболевания и вызывать опасные внутричерепные осложнения.
Нижняя стенка наиболее толстая (12 мм) и соответствует своду носоглотки.
Боковые стенки клиновидной пазухи граничат с сосудисто-нервными пучками, лежащими по бокам турецкого седла и в непосредственной близости к основанию черепа. Эта стенка может доходить до канала зрительного нерва, а в отдельных случаях поглощать его. Боковая стенка основной пазухи, граничащая с такими структурами, как пещеристый синус, зрительный нерв и другие важные образования, также может служить местом проникновения инфекции в эти образования.
Крылонебная ямка, расположенная позади бугра нижней челюсти, имеет чрезвычайно важное клиническое значение, поскольку в ней находится много нервов, которые могут вовлекаться в воспалительные процессы, возникающие на лицевой части головы, обусловливая многие невралгические синдромы.
Аномалии развития околоносовых пазух
Эти аномалии возникают в позднем пренатальном периоде. К ним относят чрезмерную пневматизацию или полное отсутствие тех или иных пазух, нарушения топографических соотношений, часто сопровождающиеся чрезмерным утолщением или истончением костных стенок с образованием врожденных дефектов кости (дегисценций).
К наиболее частым аномалиям относятся асимметрии верхнечелюстной и лобной пазух. Отсутствие верхнечелюстной пазухи — явление крайне редкое; так же редко встречаются такие аномалии, как разделение гайморовых пазух полной костной перегородкой на две половины — переднюю и заднюю или верхнюю и нижнюю. Чаще наблюдаются дегисценции верхней стенки этой пазухи, сообщающиеся с полостью глазницы или с нижнеглазничным каналом. Значительная вогнутость ее лицевой стенки, иногда сочетающаяся с выстоянием медиальной (носовой) стенки в просвет пазухи, нередко ведет к тому, что при ее проколе игла проникает под щеку. Особенности пневматизации верхнечелюстной пазухи проявляются ее бухтами (рис. 6).

Рис. 6. Бухты верхнечелюстной пазухи
1 — небная бухта; 2 — глазнично-решетчатая бухта; 3 — молярная бухта; 4 — верхнечелюстная пазуха; 5 — альвеолярная бухта
Значительные деформации передних околоносовых пазух возникают при различных генетических уродствах лицевого скелета и черепа, например при остеодисплазиях черепа и других деформациях мозгового и лицевого скелета, сопровождающих различные генетические нарушения обмена веществ.
Для всех околоносовых пазух характерной аномалией является наличие дегисценций — щелевидных ходов, сообщающих пазухи с окружающими образованиями. Так, посредством дегисценции решетчатый лабиринт может сообщаться с глазницей, лобной и основной пазухами и с передней и средней черепными ямками. На боковых стенках основной пазухи могут быть щели, способствующие соприкосновению ее слизистой оболочки с твердой мозговой оболочкой средней черепной ямки, с внутренней сонной артерией и пещеристым синусом, зрительным нервом, верхне-глазничной щелью и крылонебной ямкой. Чрезмерная пневматизация клиновидной пазухи и истончение ее стенок иногда ведут к соприкосновению пазухи с ветвями тройничного и глазодвигательного нервов, а также с блоковым и отводящим нервами. При воспалении этой пазухи нередко возникают осложнения со стороны указанных нервов (тригеминальные боли, парез взора в соответствующую сторону и др.).
Обонятельный анализатор
Как и любой другой орган чувств, обонятельный анализатор состоит из трех частей: периферической, проводниковой и центральной.
Периферическая часть представлена чувствительными волокнами, окончания которых покрывают обонятельную область верхних отделов полости носа. Общая площадь рецептивного поля с каждой стороны не превышает 1,5 см2.
Обонятельные рецепторы представлены чувствительными биполярными :етками, расположенными среди эпителиальных клеток слизистой оболочки (рис. 7, 1).

Рис. 7. Схема обонятельных нервов и обонятельного пути:
1 — чувствительные обонятельные клетки; 2 — дендриты обонятельных клеток, заканчивающиеся обонятельными пузырьками; 3 — аксоны обонятельных клеток; 4 — решетчатая пластинка; 5 — обонятельная луковица; 6 — обонятельный тракт; 7 —обонятельный треугольник; 8 — боковой обонятельный пучок; 9 — крючок; 10 — миндалевидное тело; 11 — промежуточный обонятельный пучок; 12 — пластинка прозрачной перегородки; 13 — свод; 14 — бахромка морского конька; 15 — медиальный обонятельный пучок; 16 — мозолистое тело; 17 — связочная извилина; 18 —зубчатая извилина
Клетки обонятельного эпителия окружены поддерживающими клетками, в которых осуществляются первичные биоэлектрические процессы, подготавливающие обонятельную клетку к восприятию пахучего вещества. Короткие периферические отростки (2) обонятельных клеток (дендриты) направляются к свободной поверхности слизистой оболочки носа и заканчиваются небольшим утолщением (обонятельным пузырьком Ван-дер-Стрихта), погруженного в слой слизи, играющей важную роль в хеморецепции пахучего вещества. В протоплазме свободных отростков обонятельных клеток имеются особые сократительные элементы — миоиды, способные приподнимать обонятельные пузырьки над поверхностью эпителия или погружать их в глубь эпителия. Эти явления обеспечивают одну из сторон механизма адаптации органа обоняния — облегчения контакта обонятельных пузырьков при их выстоянии и препятствие этому контакту при их углублении в толщу эпителия.
Проводниковая часть. Центральные отростки (3) обонятельных клеток (аксоны) расположены в глубоких слоях слизистой оболочки и, направляясь кверху, отдают мелкие веточки, которые анастомозируют между собой, образуя сплетения. Собираясь в более крупные стволики числом около 20, они образуют обонятельные нити (обонятельные нервы), которые через отверстия ситовидной пластинки решетчатой кости проникают в полость черепа и заканчиваются в обонятельных луковицах (5). Важным с точки зрения патогенеза ряда заболеваний представляется отношение обонятельных нервов к мозговым оболочкам. Именно дефекты твердой мозговой оболочки в области отверстий ситовидной пластинки, возникающие в результате травм либо как следствие аномалий, обусловливают возникновение носовой ликвореи и восходящих риногенных инфекций.
В обонятельных луковицах заканчиваются аксоны первых нейронов (обонятельных клеток) и происходит переключение нервных импульсов на обонятельные тракты (6), которые подходят ко вторым нейронам центральной части обонятельного анализатора.
Центральная часть включает обонятельный треугольник (7), содержащий вторые нейроны обонятельного тракта, из которых исходят волокна, направляющиеся к третьему нейрону обонятельного анализатора, находящемуся в миндалевидном теле (10). Корковая часть органа обоняния расположена в коре крючка (9).
Оториноларингология. В.И. Бабияк, М.И. Говорун, Я.А. Накатис, А.Н. Пащинин
Опубликовал Константин Моканов
Варианты анатомии околоносовых пазух
Перевод на русский язык статьи » Иллюстрированное эссе: анатомические вариации околоносовых пазух при компьютерной томографии. Как это помогает хирургам при эндоскопической хирургии?»
Латеральная стенка полости носа содержит выпячивания, которые именуют верхним, средним и нижним носовыми раковинами, они делят полость носа на верхний, средний и нижний носовой ходы. Верхний носовой ход дренируется в задние этмоидальные клетки, а клиновидные синусы дренируются в него через сфеноэтмоидальный карман. В средний носовой ход дренируются лобные синусы через лобные карманы и верхнечелюстные синусы через отверстия синусов, а также передние решетчатые клетки через их отверстия. Носослезный канал дренируется в нижний носовой ход.
Остиомеатальный комплекс
Остиомеатальный комплекс (далее-ОМК) включает в себя отверстие верхнечелюстного синуса, решетчатую воронку, передние решетчатые клетки и лобный карман (Рис. 1А). Эти структуры именуют передними синусами. ОМК- ключевая структура в патогенезе хронического синусита. Этмоидальные клетки являются ключевыми в дренировании передних синусов. Они подвержены травме во время операции из-за их тесной связи с орбитой и передними отделами основания черепа.
Клетка бугорка носа
Клетка бугорка носа — самая передняя решетчатая клетка, которая выступает кпереди в слезную кость. Она расположена спереди, ниже по отношению к лобному карману и граничит с отверстием лобного синуса (Рис. 1В). Хороший осмотр лобного кармана возможен, когда клетка бугорка носа вскрыта. Ее размер может прямо влиять на проходимость лобного кармана и передних отделов среднего носового хода.
Лобный карман
Лобный карман является узким воздухсодержащим каналом, который сообщается с лобным синусом. Лобный карман- частое место для разного рода воспалительных процессов. Стенки канала образованы клетками бугорка носа спереди, бумажной пластинкой латерально, средней носовой раковиной медиально (Рис. 1В). Карман в 62% открывается в средний носовой ход, в 38% в решетчатую воронку. На корональных сканах карман определяется выше клетки бугорка носа.
Решетчатая воронка
Решетчатая воронка ограничена спереди крючковидным отростком, сзади- передней стенкой решетчатой буллы, латерально- бумажной пластинкой (Рис. 1А). Она открывается в средний носовой ход медиально через полулунную щель. На корональных сканах булла расположена выше решетчатой воронки. Устье верхнечелюстного синуса открывается в области дна воронки.
Решетчатая ямка является критическим элементом анатомии по двум причинам. Во-первых, она наиболее чувствительна к ятрогенным повреждениям, и, как следствие этого, формированию ликворных фистул. Во-вторых, передняя решетчатая артерия подвержена риску травмы, что может привести к неконтролируемому кровотечению в орбиту. При эндоскопической хирургии, внутричерепное повреждение может случиться на той стороне, где решетчатая ямка расположена ниже (Рис. 2).
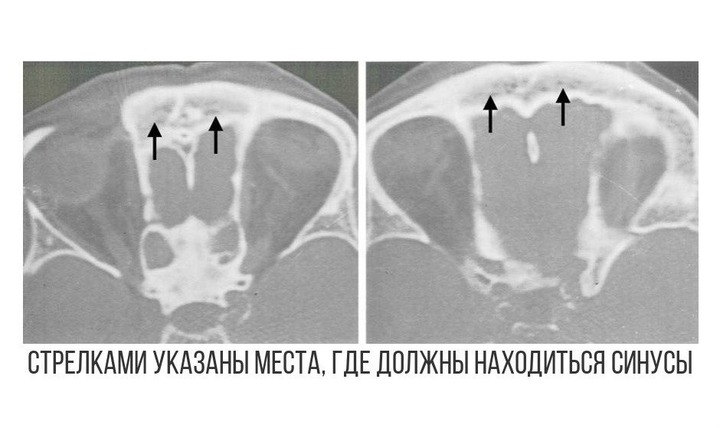
Глубина ольфакторной ямы определяется высотой латеральной ламелы ситовидной пластинки, которая является частью решетчатой кости. В 1962 г. Керос классифицировал глубину ольфакторной ямы на три типа: Керос 1, когда яма менее 3 мм глубиной (Рис. 3), Керос 2, когда яма 4-7 мм глубиной (Рис. 4), Керос 3, когда яма 8-16 мм глубиной (Рис. 5). Тип Керос 3 является наиболее опасным для ятрогенного повреждения.
Клетки Оноди
Клетки Оноди — это задние этмоидальные клетки, которые выступают в клиновидные синусы (Рис. 6) и даже могут достигать зрительного нерва. Когда клетки Оноди примыкают к зрительному нерву или окружают его, нерв подвергается риску при хирургическом удалении этих клеток. Это приводит к неполной сфеноидэктомии.
По данным radiopedia.org, клетки Оноди- это сфеноэтмоидальные воздушные клетки, которые также определяются как самые задние этмоидальные клетки, которые выступают кзади, кверху и латеральнее клиновидных синусов, располагаются в непосредственной близости к зрительному нерву и внутренней сонной артерии. Они часто распространяются на передние наклоненные отростки; важно, что воздушность переднего наклоненного отростка может быть обусловлена просто таким вариантом анатомии клиновидного синуса и не обязательно говорит о наличии клетки Оноди.
Межпазушная перегородка клиновидных синусов
Межпазушная перегородка клиновидных синусов прикрепляется к стенке, содержащей выступ внутренней сонной артерии, таким образом, повреждение артерии может быть обусловлено удалением этой перегородки синуса (Рис. 7). Артерия может пролабировать в синус в 65-72% случаев. Может быть дегисценция или отсутствие костной стенки между артерией и синусом в 4-8% случаев.
Агенезия синуса может также наблюдаться (Рис. 8).
Крыловидный канал (Рис. 9) или борозда верхнечелюстного нерва (Рис. 10) могут пролабировать в клиновидный синус, что способствует появлению невралгии тройничного нерва, обусловленной синуситом.
Пневматизация передних наклоненных отростков (Рис. 9) ассоциируется со 2-м и 3-м типом положения зрительного нерва и предрасполагает к повреждению нерва при эндоскопической хирургии.
Варианты взаимоотношения зрительного нерва и задних околоносовых синусов
Зрительный нерв, сонные артерии и видиев канал формируются до появления околоносовых синусов и способствуют врожденным вариантам строения стенок клиновидных синусов. Delano, et al. разделяют взаимоотношение зрительного нерва и задних околоносовых синусов на 4 группы:
- Тип 1: Самый частый тип, встречается в 76% случаев. В этом случае зрительные нервы прилегают к клиновидному синусу без формирования углублений его стенок или соприкосновения с задними решетчатыми клетками (Рис. 11).
- Тип 2: зрительные нервы прилегают к клиновидному синусу, при этом происходит углубление стенок синуса без контакта с задними решетчатыми клетками (Рис. 12).
- Тип 3: нервы проходят через клиновидные синусы, при этом по меньшей мере половина окружности нерва должна быть окружена воздухом (Рис. 13)
- Тип 4: нервы прилегают к клиновидным синусом и задним этмоидальным клеткам (Рис. 14 и 15).
Delano, et al. обнаружили, что в 85% случаев пневматизированные передние наклоненные отростки ассоциируются со 2-м или 3-м типом положения зрительных нервово, при этом в 77% обнаруживается дегисценция стенки канала нерва (Рис. 16), что сопряжено с повышенным риском травмы зрительного нерва при эндоскопической хирургии.
Перегородки клиновидного синуса могут прикрепляться к стенке канала зрительного нерва, предрасполагая к травматизации нерва при операции (Рис. 17).
Варианты средней носовой раковины
Нормальный изгиб средней носовой раковины направлен медиально. Когда изгиб направлен латерально, такую ситуацию именуют парадоксальным изгибом средней носовой раковины (Рис. 18). Большинство авторов согласно, что парадоксально изогнутая средняя носовая раковина может быть фактором, способствующим появлению синусита.
Сoncha bullosa — аэрированная раковина, чаще- средняя носовая раковина. Когда пневматизация вовлекает луковицу средней носовой раковины,такое состояние именуют concha bullosa (Рис. 19). Если пневматизация вовлекает место прикрепления средней носовой раковины к основанию черепа, такое состояние именуют lamellar concha (Рис. 20).
Варианты крючковидного отростка
На корональных сканах можно определить, что задняя секция крючковидного отростка прикрепляется к нижней носовой раковине внизу, при этом задний край отростка остается свободным. Передняя секция крючковидного отростка прикрепляется к основанию черепа сверху, к средней носовой раковине медиально, бумажной пластинке или клетке бугорка носа латерально.
Крючковидный отросток может быть медиализирован, латерализирован, пневматизирован или изогнут. Медиализация встречается, как присутствует большая решетчатая булла. Латерализация наблюдается, когда имеет место обструкция решетчатой воронки. Пневматизация крючковидного отростка (булла отростка) (Рис. 21) наблюдается у 4% популяции и редко приводит к обструкции решетчатой воронки.
Клетки Галлера
Клетки Галлера, они же инфраорбиальные решетчатые клетки (Рис. 22), располагаются вдоль медиальной стенки верхнечелюстного синуса и самой нижней порции бумажной пластинки, ниже решетчатой буллы, латеральнее крючковидного отростка. Эти клетки могут суживать решетчатую воронку и устье верхнечелюстного синуса, способствовать появлению возвратного верхнечелюстного синусита.
По данным radiopedia.org, клетки Галлера (инфраорбитальные решетчатые клетки или максиллоэтмоидальные клетки)- это экстрамуральные решетчатые клетки, которые выступают в сторону нижнемедиального края орбиты и присутствуют примерно у 20% пациентов (2-45%). Их значимость возрастает, когда они поражаются воспалительным процессом, воспаление от них может переходить на орбиту; клетки могут суживать решетчатую воронку или устье верхнечелюстного синуса, если клетки большие, и способствовать обструкции синуса при его воспалении; при резекции клетки Галлера может повреждаться орбита.
Решетчатая булла
Самая большая и выступающая передняя решетчатая клетка называется решетчатой буллой. Она расположена латеральнее бумажной пластинки. Булла может сливаться с основанием черепа сверху и базальной пластинкой средней носовой раковины сзади. На корональных сканах она расположена кверху от решетчатой воронки (Рис. 23). Уменьшение степени пневматизации буллы варьирует, а отсутствие пневматизации буллы именуется torus ethmoidalis. Гигантская булла может заполнять средний носовой ход и располагаться между крючковидным отростком и средней носовой раковиной.
Воздушные клетки задне-верхней порции перегородки носа
Воздушные клетки могут располагаться в задне-верхней порции перегородки носа и соединяться с клиновидным синусом (Рис. 24). Воспалительные процессы, которые встречаются в околоносовых синусах, могут поражать и эти клетки. Такие клетки могут напоминать цефалоцеле.
Петушиный гребень
Петушиный гребень может быть пневматизирован, при этом гребень может иметь сообщение с лобным карманом, вызывать обструкцию отверстия лобного синуса и приводить к хроническому синуситу или образованию мукоцеле. Важно обнаруживать и отличать этот вариант решетчатой клетки перед операцией во избежание проникновения в переднюю черепную ямку.
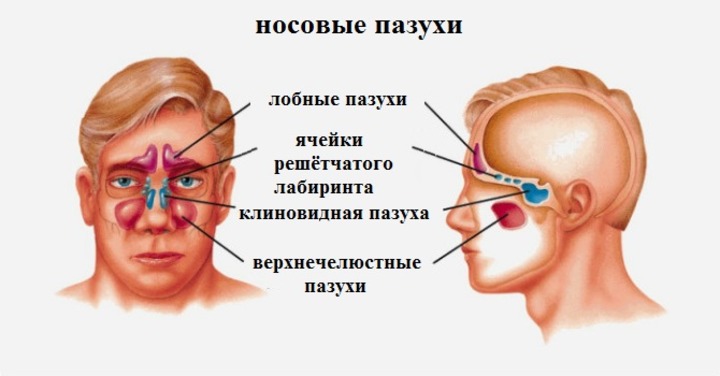
Пазухи носа — что такое придаточные и околоносовые пазухи и их анатомия 2020
В лицевой части черепной коробки находятся полости – пустоты, которые называются придаточные пазухи носа. Они выполняют функцию резонаторов, благодаря им снижается масса костей головы. Каждая носовая пазуха с носовой полостью сообщается через соустье – узкий связующий проход. Существует несколько видов околоносовых, или придаточных пазух носа, отличающихся друг от друга расположением, размерами, строением.
Содержание статьи
Общее для всех придаточных пазух
Анатомия носа и околоносовых пазух особенно активно формируется в течение первых 5 лет жизни. Вместе с полостью носа околоносовые пазухи составляют единую функциональную систему.
Все околоносовые пазухи имеют стенки, которые испещрены многочисленными отверстиями. Через эти отверстия проходят соединительно-тканные тяжи, нервы, кровеносные сосуды. Однако через эти же отверстия в полости может проникать:
- гной,
- токсины,
- патогенная флора,
- раковые клетки с распространением в области глазниц, крылонёбную ямку и др.
Благодаря тому, что строение и физиология носа и околоносовых пазух допускает возможность трафика патогенов, нередко наблюдается развитие вторичных заболеваний и возникновение осложнений после, на первый взгляд, неопасного инфицирования отдельной пазухи.
Функции
Одной из основных задач пазух считается обеспечение безопасности головного мозга, глазниц, лицевых нервов, артерий и вен. Анатомия околоносовых пазух в норме предполагает возможность беспрепятственного отвода постоянно вырабатывающейся слизи, физиологическая функция которой – нейтрализация болезнетворных организмов. Слизь отводится по соустьям, которые для этого должны быть открыты, и продвигается к выходу благодаря мерцательному эпителию, покрытому множеством ресничек.
С началом простудного заболевания продуцирование слизи усиливается.
Однако, в случае значительного отёка слизистой оболочки и блокады соустья, в полостях скапливается экссудат. Причиной этого может быть:
- инфекция, приводящая к отёку слизистой,
- строение формы соустий, где главную роль играет их узкий диаметр,
- искривление перегородки,
 появление полипа, опухоли.
появление полипа, опухоли.- гипертрофия оболочки.
Помимо защитной функции различают:
- резонаторную, благодаря которой формируется индивидуальный тембр голоса,
- дыхательную (в процессе носового дыхания воздух свободно циркулирует по носовым ходам, увлажняется и согревается),
- обонятельную (задача выполняется благодаря распознающей запахи эпителиальной ткани).
Анатомические аномалии
Придаточные пазухи носа отличаются разнообразием и у разных людей их количество и форма может варьироваться. Так, например, по статистике, лобные пазухи вообще отсутствуют у 5% людей. Кроме того, могут быть нарушены топографические соотношения, утолщение или истончение стенок из костной ткани, на поверхности которой тоже могут находиться врождённые дефекты. Такие аномалии возникают в поздней фазе пренатального (внутриутробного) развития.
К распространённым анатомическим аномалиям относятся асимметрия лобной и верхнечелюстной пазух. А к редким – полное отсутствие верхнечелюстной полости и разделение гайморовых пазух пополам костной перегородкой.
Это разделение может происходить как по вертикали (на переднюю и заднюю), так и по горизонтали (на верхнюю и нижнюю).
Чаще встречается растрескивание верхней стенки гайморовой пазухи, которая сообщается с нижнеглазничным каналом или полостью глазницы. Вогнутость лицевой стенки в сочетании с выдвижением носовой стенки в просвет пазухи угрожает проникновением иглы под щёку при попытке прокола.
Анатомия и физиология зависят и от генетического фактора, который может быть причиной деформации лицевого и мозгового скелетов, а так же – от обмена веществ.
Для всех пазух в околоносовой области аномальным считается присутствие щелевых ходов сообщения с окружающими образованиями (дегисценция). Например, вследствие возникновения дегисценций:
- решетчатый лабиринт иногда сообщается с лобной и клиновидной пазухами, глазницей, черепными ямками;
- щели в боковой стенке основной пазухи способствует соприкосновению её слизистой с твёрдой оболочкой (мозговой) средней черепной ямки, с крыло-нёбной ямкой, верхне-глазничной щелью и зрительным нервом, пещеристым синусом и внутренней сонной артерией;
- истончение стенки клиновидной пазухи может приводить к соприкосновению с отводящим и блоковым нервами, с ветвями глазодвигательного и тройничного нервов.
Верхнечелюстные (гайморовы) пазухи
Парные пещеры, которые расположены в толще кости. У взрослого человека объём каждой может достигать 30 см3 (max), но средний объём составляет порядка 10 см3. В объёмной виде напоминает трёхгранную пирамиду. Выделяется три её стенки:
- Верхняя (глазничная) – самая тонкая их трёх, что особенно заметно в её заднем отделе. Нередко именно в этих местах возникают щели, а иногда и полностью отсутствует костная ткань. Внутри стенки от подглазничного отверстия проходит канал нижнеглазничного нерва. Если канал отсутствует, нерв и сопутствующие кровеносные сосуды прилегают к слизистой оболочке. Однако в случае возникновения воспалительных процессов при таком расположении вероятность внутриглазничных и внутричерепных осложнений увеличивается.
- Нижняя (пещерное дно) – располагается рядом с задней частью альвеолярного отростка (то есть, вблизи верхней челюсти), поэтому иногда случается, что пазуха отделена от четырёх задних верхних зубов только мягкими тканями. Эта близость повышает риск воспаления пазухи вследствие одонтогенного поражения.
- Внутренняя стенка (она же латеральная стенка полости носа) – в норме соответствует средним и большей части нижних носовых ходов. В задней области полулунной вырезки под средней частью носовой раковины верхнечелюстная пазуха через эту стенку открывается отверстием в полость носа. Везде, кроме нижних отделов, эта стенка достаточно тонкая для того, чтобы через неё можно было произвести терапевтических прокол.
Парные гайморовы пазухи часто различаются по объёму, при этом обе раковины (правая и левая) имеют бухты (небольшие дополнительные углубления): альвеолярные, нёбные, скуловые, лобные.
Лобные (фронтальные) пазухи
Представляют собой парные полости, которые расположены в толще лобной кости, а именно – между пластинками чешуи и глазничной части. Правая и левая раковины, как правило, разделены тонкой перегородкой. Однако из-за особенностей формирования возможны варианты, когда:
- перегородка смещена влево или вправо, что обуславливает иногда значительную разницу в размерах раковин,
- перегородка может иметь отверстия, которые сообщают между собой лобные пазухи,
- полости могут отсутствовать с одной или обеих сторон,
- пазуха может распространяться на лобную чешую, а также на основание черепа вместе с продырявленной пластинкой решетчатой кости.
С раковиной носовой полости лобная пазуха сообщается через лобно-носовой канал. Его выходное отверстие находится в передней части средне-носового хода.
Лобные раковины становятся продолжением передних ячеек решетчатого лабиринта, поэтому в случае воспаления одного образования инфекция зачастую распространяется и на другое.
- Передняя стенка – место, через которое осуществляется прокалывание или вскрытие пазухи. Через надглазничную вырезку выходит глазничный нерв.
- Нижняя стенка самая тонкая из всех, что обуславливает более простой способ проникновения инфекции в орбиту из лобной раковины.
- Мозговая стенка, через которую инфекция может проникать в передне-черепную ямку, она отделяет раковины от лобных долей.
Решетчатый лабиринт
Совокупность тонкостенных ячеек, состоящих из костной ткани. Их среднее количество –около 7-8 шт., однако число может варьироваться в пределах от 2 до 15. Располагаются ячейки в 3-4 ряда, с условным разделением на передние, задние и средние. Находятся они в непарной симметричной решетчатой кости – в вырезке лобной кости. Задние ячейки контактируют с каналом, по которому проходит зрительный нерв (иногда он прямо проходит через них). Нередко решетчатый лабиринт доходит до самых отдалённых полостей лицевого скелета, гранича с жизненно-важными органами.
Слизистая лабиринта иннервируется из носоресничного нерва – ветви глазничного нерва. В связи с этим многие болезни, протекающие с поражением решетчатого лабиринта, сопровождаются болевыми ощущениями. Благодаря тому, что обонятельные нити проходят в тесных каналах костной решетчатой пластинки, при развитии отёка из-за сдавливания нередки нарушения обоняния.
Клиновидная (основная) пазуха
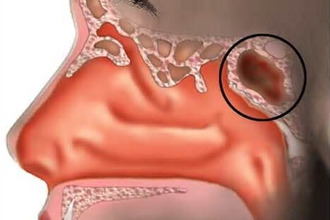 Из-за её расположения в клиновидной кости (за решетчатым лабиринтом над сводом носоглотки и хоанами) основная пазуха имеет второе название – клиновидная. У взрослого человека эта пазуха делится на правую и левую не сообщающиеся части, которые в большинстве случаев не совпадают по размерам и имеют самостоятельные выходы в носовой проход. Всего описывают пять стенок полости:
Из-за её расположения в клиновидной кости (за решетчатым лабиринтом над сводом носоглотки и хоанами) основная пазуха имеет второе название – клиновидная. У взрослого человека эта пазуха делится на правую и левую не сообщающиеся части, которые в большинстве случаев не совпадают по размерам и имеют самостоятельные выходы в носовой проход. Всего описывают пять стенок полости:
- Передняя. Складывается из двух частей: носовой и решетчатой, которая соотносится с задними ячейками решетчатого лабиринта. Наиболее тонкая передняя стенка плавно переходит в нижнюю с обращением в носовую полость. В ней существуют маленькие округлые отверстия, через которые основная пазуха сообщается с носоглоткой. Располагаются они на уровне конца верхней раковины носа.
- Задняя. Фронтально расположенная стенка, толщиной меньше миллиметра (при больших объёмах пазухи), что обуславливает опасность повреждения её при операциях.
- Верхняя. Соответствует дну турецкого седла, в котором расположен перекрест зрительного нерва (окутанный паутинной оболочкой) и гипофиз. В случае воспаления клиновидной пазухи оно нередко переходит и на смежные образования, иногда затрагивая обонятельные пути или даже переднемедиальную поверхность лобных долей мозга.
- Нижняя. Толстая (порядка 12 мм) стенка, соответствующая своду носоглотки.
- Боковые. Эти стенки граничат непосредственно с сосудисто-нервными пучками, которые размещаются по бокам от турецкого седла. Могут как поглощать канал зрительного нерва, так и соприкасаться с ним. Через стенку на границе с пещеристым синусом и зрительным нервом в эти образования может попадать инфекция.
Наряду с перечисленными пазухами, следует упомянуть крылонёбную ямку, находящуюся сзади бугра нижней челюсти. Её клиническое значение велико, поскольку если в воспалительный процесс вовлечены расположенные в ямке нервы, возникают невралгические синдромы лицевой части.
Воспаления пазух: виды и симптомы
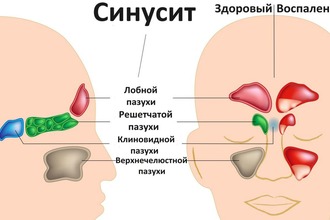 В зависимости от того, в какой пазухе протекает воспалительный процесс, различают:
В зависимости от того, в какой пазухе протекает воспалительный процесс, различают:
- сфеноидит – воспаление затрагивает клиновидную пазуху,
- гайморит – поражаются верхнечелюстные полости,
- фронтит – вовлекаются лобные зоны,
- этмоидит – процесс протекает в клетках решетчатого лабиринта.
Воспаление слизистой может поражать одну или несколько пазух сразу. Такой воспалительный процесс протекает в разных формах:
- острой форме с ярко выраженными симптомами,
- рецидивной – с менее выраженным повторением признаков острого воспаления,
- хронической.
Хроническая форма течения воспалительного процесса, который чаще касается гайморовых и чуть реже лобных пазух, длится порядка 2-3 месяцев, даже если применять терапевтические мероприятия. К признакам хронического процесса относятся:
- Выделения из носа гнойной, слизистой, водянистой или смешанной консистенций.
- Затруднённое дыхание, связанное с закупоркой носовых ходов.
- Першение в горле и рефлекторный кашель, возникающие из-за отекания по задней части глотки слизистых масс.
- Головные боли, отмечающиеся главным образом в области носа, лба и глаз.
- Нарушение обонятельной функции.
- Разрастание полипов из придаточных пазух носа в носовые хода.
В отличие от детей, взрослые чаще сталкиваются с вирусным инфекционным поражением слизистой носа, которое распространяется на отделы пазух. Реже причиной становятся заболевания крови и состояние зубов. Одонтогенный фактор существенен при поражении гайморовых пазух. К вирусной инфекции на фоне работы «занятой» иммунной системы может присоединяться и активизироваться бактериальный фактор – чаще всего в виде стафилококков.
В норме микроорганизмы и микрочастицы при вдыхании, проходя полость носа вместе с воздухом, попадают в пещеры пазух, где реснитчатый эпителий захватывает их и нейтрализует с образованием выводимой наружу слизи. Этот механизм может быть нарушен искривлением различных костных образований с анатомической деформацией раковин, а так же неблагоприятными факторами, влияющими на защитные свойства эпителия: сухой воздух, табачный дым, химические ожоги, атрофия и некроз тканей, угнетённое состояние иммунной системы и др. Отёк может возникать так же как следствие аллергической реакции.
 Среди самых распространённых общих симптомов воспаления пазух называют:
Среди самых распространённых общих симптомов воспаления пазух называют:
- насморк с густыми зеленоватыми выделениями и гноем,
- головная боль, которая усиливается при перепадах давления, при наклонах головы, надавливании на области в районе носовых пазух, а так же ощущение распирания в этих областях,
- состояние заложенности носа,
- повышение до 38С температуры тела,
- утренний и ночной кашель.
Из-за заложенности человек начинает дышать через рот, говорит гнусавящим голосов. При этом изо рта часто ощущается неприятный запах.
При гайморите головные боли, связанные с патологическим повышением внутричерепного давления – один из главных признаков. Боль в области лба и пазух может носить пульсирующий или сдавливающий характер, что характерно, в первую очередь, для острой формы. Помимо вышеперечисленных признаков отмечается:
- снижение обоняния (или потеря его),
- слезотечение и боязнь света,
- иногда – отекание верхнего века или щеки.
При хроническом течении болезни выделения стекают по стенке глотки, провоцируя ночной кашель. По утрам и вечерам отмечается характерная боль, отдающая в район глазниц. При надавливании на внутренний уголок глаз боль распространяется на всё лицо.
Лечение воспалений
Лечение воспалений проводится консервативными или хирургическими методами в зависимости от показаний. Консервативные методы предполагают снятие отёка слизистой, уничтожение болезнетворных микроорганизмов, создание условий для отвода слизи и организацию проходимости устья пазухи.
При лечении острой формы без необходимости удаления кист, полипов, устранения искривлений перегородки применяют:
- сосудосуживающие средства – для снятия отёка,
- антибиотики местного действия – при гнойном воспалении,
- антисептические растворы в сочетании с промыванием через прокол самой удобной и тонкой стенки,
- масляные препараты для увлажнения сухой слизистой, устранения корочки,
- солевые растворы при промывании для увлажнения и нормализации дренажа экссудата.
Метод «Кукушки» при гайморите
 Промывание применяется только в случае отсутствия нарушений в строении соустий при условии нормальной циркуляции жидкости по носовой полости. Проводится без анестезии. Пациент лежит на спине. В одну ноздрю вводится катетер для подачи лекарства, а в другую – трубка с вакуумным насосом для откачивания жидкости. В ходе процедуры пациент произносит давшее название методу звукоподражательное «ку-ку», для предотвращения попадания лекарства через горло в дыхательные пути. При подаче лекарства создаётся небольшое давление для облегчения вымывания экссудата. При лечении гайморита обычно назначают 5 сеансов.
Промывание применяется только в случае отсутствия нарушений в строении соустий при условии нормальной циркуляции жидкости по носовой полости. Проводится без анестезии. Пациент лежит на спине. В одну ноздрю вводится катетер для подачи лекарства, а в другую – трубка с вакуумным насосом для откачивания жидкости. В ходе процедуры пациент произносит давшее название методу звукоподражательное «ку-ку», для предотвращения попадания лекарства через горло в дыхательные пути. При подаче лекарства создаётся небольшое давление для облегчения вымывания экссудата. При лечении гайморита обычно назначают 5 сеансов.
Иногда промывание сочетают с лазерным воздействием, которое используют для снятия отёка.
Промывание синус-катетером
Без прокола лечить гайморит можно с помощью препарата «Ямик». Для промывания пациенту вводятся катетеры, через которые создаётся повышенное и пониженное давление (для этого подключается баллон с воздухом). Через один катетер откачивается содержимое пазух, а через другой подаётся лекарственный раствор. Процедура проводится под местным наркозом.
Киста
Киста обнаруживается с помощью рентгенографии. Без неё пациенты почти не замечают новообразования, пока оно не достигнет значительных размеров, сопоставимых с объёмом пазухи. В этом случае начинают проявляться симптомы, характерные для гайморита: головные боли, ощущение распирания, сложности с носовым дыханием. Возникает киста при нарушении протоков слизистой железы, из-за чего слизь набирается в шаровидную капсулу. Устраняется только хирургическим путём после определения её точного месторасположения с помощью КТ и МРТ:
- Классический способ предполагает разрез стенки под верхней губой, что связано с длительным рубцеванием и частыми последующими рецидивами гайморитов.
- Эндоскопический способ производится с помощью эндоскопа с камерой через соустье, что исключает травматические осложнения.
Грибковое заражение
 Грибковое воспаление не считается редким. Грибком поражается одна носовая пазуха или несколько сразу.
Грибковое воспаление не считается редким. Грибком поражается одна носовая пазуха или несколько сразу.
В группе риска ВИЧ-инфицированные и диабетики, а вероятность заражения увеличивается у людей:
- проводящих местное лечение стероидами,
- регулярно принимающих антибиотики,
- использующие лекарственную терапию, приводящую к угнетению иммунной системы,
- прошедших радио- и химиотерапию в связи с онкологическим заболеванием.
Воспалительную реакцию чаще всего провоцируют грибки родов кандида, мукор, аспергиллы, ризопус.
При этом симптомы грибковой инфекции сходны с бактериальным инфицированием. Картина течения болезни может варьироваться в диапазоне от медленного развития, до быстрого роста грибковых образований с тяжёлыми проявлениями. Точный диагноз устанавливается сначала с помощью радиологических снимков, а затем он уточняется проведением гистологического и микологического анализов. В случае грибкового заражения чаще всего совмещают противогрибковое медикаментозное лечение с хирургическим вмешательством, направленным на удаление полипов из пазухи носа.
Особенности воспаления у детей
90% всех случаев воспаления носовой пазухи у детей носит бактериальный характер. Из-за того, что в этом возрасте существует большое число вариантов проявлений, иногда возникают трудности с диагностикой. При воспалениях у новорождённых для постановки диагноза ориентируются на:
- кашель,
- запах изо рта,
- переход на дыхание ртом,
- заблокированные носовые проходы.
К специфическому признаку можно отнести отёчность век и/или смещение в сторону глазного яблока, что связано с расположением решетчатой носовой пазухи вблизи глазных впадин, которые у младенцев отделены от пазухи ещё не до конца сформированной стенкой. Эти проявления наблюдаются на фоне общих симптомов: снижения аппетита, плаксивости, ухудшения сна. Старшие дети могут дополнительно жаловаться на ощущения боли и распирания в области глаз. У них тоже наблюдается заложенность носа, сменяющаяся гнойно-слизистыми выделениями.
Источники: medscape.com, health.harvard.edu, medicalnewstoday.com.
Клиническая анатомия околоносовых пазух
Околоносовые пазухи располагаются вблизи полости носа и сообщаются с ней. К околоносовым относят верхнечелюстные (гайморовы), лобные (иногда бывает развита только одна или обе могут отсутствовать), ячейки решетчатой кости, клиновидную (разделенная перегородкой на две части) пазухи.Формирование околоносовых пазух начинается на 9—10-й неделе эмбрионального развития плода. У новорожденного имеются околоносовые пазухи, за исключением лобных и клиновидных: они формируются к 6—8 годам.
Верхнечелюстная (гайморова) пазуха
Верхнечелюстная (гайморова) пазуха самая объемная, расположена в теле верхней челюсти. У новорожденных пазуха имеет щелевидную форму и занимает ограниченное пространство между передней стенкой пазухи, нижней стенкой глазницы и альвеолярным отростком. Продольный ее размер 7—14 мм, высота 5—10 мм. К концу первого года жизни пазуха приобретает округлую форму, постоянно увеличивается по мере роста лицевого черепа, к 6—7-летнему возрасту приобретает ту многогранную форму, которая свойственна пазухе взрослого. После смены зубов объем пазухи увеличивается соответственно росту челюстно-лицевой области и окончательно формируется к 15—20 годам. У взрослых верхнечелюстная пазуха имеет объем 15—20 см3.Передняя стенка пазухи чуть вдавлена. Эта стенка занимает область от нижнего края глазницы до альвеолярного отростка. Под краем глазницы (приблизительно на 0,5—1 см ниже края) открывается подглазничный канал, через который выходит сосудисто-нервный пучок, образованный верхнечелюстным нервом (вторая ветвь тройничного нерва), а также соответствующими артерией и веной. Ниже подглазничного отверстия определяется выраженное вдавливание передней стенки — клыковая, или собачья, ямка — место, где на уровне второго премоляра рекомендуется вскрывать пазуху. Кость передней стенки бывает довольно плотной, имеет губчатое строение, поэтому во время операции возможно упорное кровотечение.
Верхняя стенка — крыша пазухи — отделяет ее от глазницы. В верхней стенке проходит канал, а иногда полуканал, открывающийся в просвет верхнечелюстной пазухи. В этом канале помещаются верхнечелюстной нерв и сосуды, поэтому патологические процессы в пазухе могут затрагивать этот сосудисто-нервный пучок. Нижняя стенка подглазничного канала вдается в просвет пазухи в виде выраженного валика, а в ряде случаев слизистая оболочка пазухи лишь прикрывает нерв.

Возрастные изменения размеров верхнечелюстной пазухи:
1 — новорожденный; 2—6 — от 1 года до 10 лет; 7 — взрослый
Через верхнюю, очень тонкую, легко подвергающуюся кариесу при воспалительных и опухолевых процессах стенку пазухи возможно распространение опухоли или гнойного процесса на содержимое глазницы. Верхняя стенка верхнечелюстной пазухи в передних отделах соединена медиальным краем со слезной костью и принимает участие в образовании верхнего отверстия носослезного канала. Сзади верхняя стенка пазухи граничит с глазничной пластинкой, отделяющей глазницу от ячеек решетчатого лабиринта.
Внутренняя стенка пазухи является наружной стенкой полости носа. В переднем отделе стенки проходит носослезный канал, открывающийся в нижний носовой ход. Выводное отверстие пазухи находится почти под самой ее крышей и открывается в средний носовой ход, поэтому отток из верхнечелюстной пазухи наиболее благоприятен в положении лежа.

Эвакуация секрета мерцательным эпителием из верхнечелюстной пазухи через соустье
Задняя наружная стенка стоит косо и соответствует выступающему в область крылонебной ямки бугру верхней челюсти. В верхнем отделе этой стенки проходят ветви верхних альвеолярных нервов. Именно сюда вводят местноанестезирующие препараты для получения «туберальной» анестезии при проведении операций на верхнечелюстной пазухе и удалении соответствующих зубов. В задневерхнем отделе эта стенка близко подходит к группе задних ячеек решетчатого лабиринта и клиновидной пазухе. Близкое соседство с крылонебной ямкой, содержащей основной ствол второй ветви тройничного нерва, челюстную артерию, венозное сплетение, связанное с глазницей, пещеристым синусом твердой мозговой оболочки, может способствовать переходу патологических процессов из верхнечелюстной пазухи в эту область.
Нижняя стенка пазухи образована альвеолярным отростком верхней челюсти. Обычно дно верхнечелюстной пазухи занимает пространство от альвеолы второго премоляра до альвеолы второго моляра. Реже нижняя стенка верхнечелюстной пазухи располагается между первым премоляром и третьим моляром. По данным анатомических исследований (Л.И.Свержевский), у взрослого человека дно верхнечелюстной пазухи по отношению ко дну полости носа занимает различное положение. Так, в 42,8 % случаев оно опускается ниже дна полости носа, в 17,9 % стоит выше него и в 39,3 % случаев на одном уровне с дном полости носа, что следует учитывать при пункции и радикальной операции на верхнечелюстной пазухе в момент создания соустья с полостью носа в области нижнего носового хода.
Низкое положение дна пазухи, как правило, сопутствует расположению верхушек корней зубов и их лунок близко к просвету пазухи. Лунки корней первого и второго моляров в 45,5 % случаев отделены от слизистой оболочки верхнечелюстной пазухи очень тонкой костной пластинкой (0,5 мм). Иногда верхушки корней зубов свободно определяются в просвете пазухи и прикрыты лишь слизистой оболочкой. В таких случаях возможность одонтогенного инфицирования пазухи весьма велика, а удаление указанных зубов может повлечь за собой возникновение стойкого перфорационного отверстия, через которое из полости рта в полость верхнечелюстной пазухи могут попадать пищевые массы.
Как правило, левая и правая пазухи бывают симметричными, но встречаются и разного рода аномалии. К ним, в частности, можно отнести разделение пазухи перегородками на несколько камер, что создает определенные трудности при лечении больных гайморитами.
Слизистая оболочка верхнечелюстной пазухи является продолжением слизистой оболочки полости носа, однако она очень тонкая (можно сравнить с папиросной бумагой). Являясь мукопериостом, слизистая оболочка очень прочно сращена с подлежащей костью. Слизистая оболочка пазухи обладает высокой всасывающей способностью, богато снабжена сетью лимфатических сосудов, содержит небольшое количество желез.
Ю.М. Овчинников, В.П. Гамов
Опубликовал Константин Моканов
Околоносовые пазухи анатомия носа
Околоносовые пазухи анатомия полость носа аномалии значение придаточные строение функции пневматизированы
Околоносовые пазухиОколоносовые пазухи (sinus parana-sales; син. придаточные пазухи носа) — воздухоносные полости в костях лицевого и мозгового черепа, сообщающиеся с полостью носа; выстланы слизистой оболочкой. Являются резонаторами голоса. Различают верхнечелюстную (гайморову), лобную, клиновидную (основную) пазухи и пазухи (ячейки) лабиринта решетчатой кости (рис. 1, 2).
Верхнечелюстная пазуха — парная, наиболее крупная. Она располагается в теле верхней челюсти и по форме напоминает пирамиду. В зависимости от степени пневматизации в ее просвете образуются выпячивания — бухты (альвеолярная, подглазничная, небная, скуловая), к-рые могут изменить форму пазухи и ее топографическое соотношение с окружающими тканями. Отверстие пазухи соединяет ее с полостью носа в области среднего носового хода. Лобная пазуха (обычно парная) находится в чешуе лобной кости, имеет форму трехгранной пирамиды, обращенной основанием книзу, а верхушкой кверху. Открывается носолобным каналом в средний носовой ход. Клиновидная пазуха расположена в теле одноименной кости. Пазухи решетчатой кости представлены многочисленными (в среднем 17—12) ячейками, среди которых выделяют передние, средние и задние. Передние ячейки открываются в средний носовой ход, средние — в верхний или средний, задние — в верхний носовой ход.
В диагностике заболеваний О. п. используют наружный осмотр, пальпацию и перкуссию в области проекции пазух, риноскопию, зондирование пазух, диафаноскопию, интроскопию, рентгенол. исследование, пункцию и ряд других методов.
Околоносовые пазухи Паталогия
Патология. К порокам развития О. п. относят чрезмерную их пневматизацию или полное отсутствие нек-рых из них, что встречается значительно реже. Клинически пороки развития не проявляются.
Рис. 1. Схематическое изображение латеральной стенки правой половины носоеой полости (носовые раковины удалены): 1 — зонд в решетчатой воронке; 2 — полулунная расщелина; 3 — отверстие верхнечелюстной пазухи; 4 — отверстия средних ячеек решетчатой кости; 8 — отверстия задних ячеек решетчатой кости; 8 — клиновидно-решетчатое углубление; 7 — зонд, введенный в отверстие клиновидной пазухи; 8 — верхний носовой ход; 0 — средний носовой ход; 10 — нижний носовой хрд; 11 — большой решетчатый пузырек; 12 — лобная пазуха.Рис. 2. Схематическое изображение полости носа и околоносовых пазух (фронтальные распилы): 1 — передняя ячейка решетчатой кости; 2 — лобная пазуха; 3 — средняя ячейка решетчатой кости; 4 — отверстие верхнечелюстной пазухи в полулунную расщелину; 5 — крючковидный отросток решетчатой кости; 6 и 8 — верхнечелюстная (гайморова) пазуха; 7 — нижняя носовая раковина; 9 — добавочное отверстие верхнечелюстной пазухи; 10 — средняя носовая раковина; 11 — задняя ячейка решетчатой кости; 12 — верхняя носовая раковина; 13 — петушиный гребень.
Повреждения стенок О. п. возникают при ранениях или закрытых травмах черепа и лица. Повреждение может быть изолированным (повреждена одна пазуха), множественным изолированным (повреждено несколько пазух, но без проникновения в соседние органы). сочетанным (включает переломы стенок пазух, повреждения черепа, глазницы) и комбинированным.
Симптоматика зависит от объема, распространенности и характера повреждения. Почти постоянным симптомом является головная боль. Возможны развитие шока, длительная потеря сознания. При шоке необходимо провести противошоковые мероприятия (см. Травматический шок), наложить пострадавшему асептическую повязку и доставить его в хирургический стационар. При обследовании в стационаре оценивают общее состояние больного, выявляют местные изменения. При пальпации области лица иногда определяются патол. подвижность и смещаемость костных отломков, наличие тканевой эмфиземы; при риноскопии устанавливают возможные повреждения, кровотечение, ликворею. При повреждении мягких тканей целесообразно сначала в ранние сроки на фоне антибактериальной терапии провести оперативное вмешательство с целью удаления нежизнеспособных тканей, а также произвести репозицию костных отломков и закрытие дефекта. Повреждения О. п. могут осложниться гнойным воспалением пазух, остеомиелитом костных стенок пазух, менингитом, абсцессом мозга.
Воспалительные заболевания О. п. (синуситы) могут быть острыми и хроническими, экссудативными и продуктивными (см. Гайморит, Сфеноидит, Фронтит, Этмоидит). В ряде случаев развивается пансинусит, при к-ром воспалительный процесс поражает все О. п. В редких случаях возможно затекание гнойного отделяемого из одной пазухи в другую, напр. из лобной в верхнечелюстную, с развитием пиосинусита. Иногда встречается пневмосинус — растяжение пазухи (обычно лобной) воздухом; возникает в тех случаях, когда полип, гиперплазированная слизистая оболочка и другие образования в области соустий играют роль клапана, пропускающего воздух в пазуху. В ряде случаев пневмосинус может быть обусловлен атипично протекающей пневматизацией лобной пазухи у детей. Клинически пневмосинус проявляется локальной болезненностью в области пазухи.
Опухоли О. п. бывают доброкачественными и злокачественными. Среди доброкачественных опухолей чаще встречаются папиллома, хондрома, остеома. Опухоли могут распространяться в глазницу, полость черепа, полость носа, вызывая соответствующие клин, симптомы. Лечение оперативное. Прогноз, как правило, благоприятный, однако возможны рецидивы.
Злокачественные опухоли чаще всего развиваются в верхнечелюстной пазухе и пазухах решетчатого лабиринта. Примерно ок. 80% являются плоскоклеточным раком. В ранних стадиях опухоли часто протекают бессимптомно либо сопровождаются признаками вяло текущего воспалительного процесса, с чем связана поздняя обращаемость больных. Появление выраженных симптомов, характер к-рых зависит от локализации и направления роста опухоли, свидетельствует о распространенном поражении. Одностороннее затруднение носового дыхания развивается после выпячивания внутренней стенки верхнечелюстной пазухи или прорастания опухоли в область носовых ходов: Одновременно появляется слизисто-гнойное, иногда сукровичное отделяемое из носа. Раннее затруднение носового дыхания характерно и для злокачественных опухолей пазух решетчатого лабиринта. Опухоль, локализующаяся на переднелатеральной стенке верхнечелюстной пазухи, вызывает припухлость щеки. При расположении опухоли в верхней части переднелатеральной стенки, припухлость определяется ниже наружного угла глаза, глазное яблоко смещается кверху. Патол. подвижность зубов, не объяснимая их состоянием, может свидетельствовать о локализации процесса на нижней стенке пазухи. При поражении медиально-верхней части верхнечелюстной пазухи отмечаются припухлость тканей у внутреннего угла глаза, нижнего века, слезотечение и смещение глазного яблока. Эти же симптомы наблюдаются и при вовлечении в опухолевый процесс пазух решетчатого лабиринта и глазницы. Припухлость в области височной ямки, тризм и выпячивание глазного яблока вперед выявляются при поражении заднелатеральной стенки пазухи.
Головная боль различного характера может быть первым, но не ранним признаком заболевания. При поражении пазух решетчатого лабиринта головная боль обычно появляется раньше. Нередко такие боли имеют характер невралгии. Невралгия возникает при распространении опухоли в крылонебную ямку и при саркомах заднелатеральной стенки верхнечелюстной пазухи. Тупые ноющие боли в области пазухи с иррадиацией в зубы, височную область, ухо, глаз чаще наблюдаются в поздних стадиях развития опухоли. Повторные носовые кровотечения, экзофтальм, слезотечение, прорастание опухоли в мягкие ткани лица, полость рта, увеличение шейных лимф, узлов — признаки распространенного опухолевого процесса.
Даигностика злокачественных опухолей О. п. в начальной стадии развития заболевания представляет большие трудности. При подозрении на злокачественную опухоль больного следует направить на обследование, к-рое включает детальное изучение анамнеза, пальпацию, риноскопию (переднюю и заднюю), фарингоскопию, рентгенографию, томографию, цитол. исследование пунктата, биинсию и др. Лечение злокачественных опухолей заключается в оперативном вмешательстве в сочетании с пред-или послеоперационной лучевой терапией. Прогноз часто неблагоприятный.
См. также Череп.

 появление полипа, опухоли.
появление полипа, опухоли.