Чихание у грудничка и новорожденного — норма и когда нужно беспокоится | Мир мам: блог педиатра
Рождение малыша — это огромное счастье, но вместе с этим родители испытывают и много тревог и беспокойство с первых дней жизни крохи. Вопросы возникают постоянно, особенно у молодых родителей и задача врача-педиатра, а также участковой медсестры объяснить и рассказать, помочь разобраться со сложными вопросами и не пропустить тревожные симптомы.
Сегодня попробуем разобраться с вопросом чихания – это безусловный рефлекс, в ходе которого мощный выдох воздуха очищает верхние дыхательные пути.
«Почему же новорожденный малыш и грудничок часто чихает?». Ответить на этот вопрос просто и понятно стараются педиатры, уверяя, что, таким образом, носовые ходы крохи очищаются. Значит ли это, что процесс естественный, и беспокоиться не о чем?
Носовые ходы новорожденного очень узкие, тем не менее, у них уже на период рождения могли скопиться слизь и загрязнения. Поэтому новорожденный ребенок может чихнуть уже в первые секунды после рождения — это своеобразная реакция на окружающую среду и очищение дыхательных путей.
По мере роста ребенка подобные чихи не являются опасными. Более того, они могут сопровождать кроху до 2 – 3 месячного возраста, когда у него растет евстахиева труба. Это своеобразный канал, который связывает между собой носоглотку и барабанную полость. Именно в нем во время кормления может ощущаться щекотка, которая и становится причиной чихания.
В тоже время — учащение чихания, сопутствующая заложенность носа и активное течение из носа может свидетельствовать о начале вирусного или бактериального заболевания. Особенно при повышении температуры, снижении аппетита, беспокойстве, появлении срыгиваний, вялости, капризности малыша. Необходимо вызвать врача и уточнить учащение этого симптома.
Физиологический насморк
Во время чихания мама может заметить незначительную слизь в носу.
Причины ее появления — естественный процесс совершенствования дыхательной системы. И снова беспокоиться из-за них не стоит.
Скорее всего, они быстро пройдут, а единственным напоминанием о них будут скопившиеся в ноздрях корочки, которые легко чистятся при ежедневном туалете носа. О том как правильно чистить носик грудничка можно прочитать в этой статье — «Как чистить носик грудничкам — советы практикующего педиатра».
О том как правильно чистить носик грудничка можно прочитать в этой статье — «Как чистить носик грудничкам — советы практикующего педиатра».
Физиологический насморк может наблюдаться с момента рождения и до 3 — 4 месяцев, в этот период осуществляется интенсивное заселение носовых ходов микроорганизмами, нормализация слизеобразования и правильного функционирования носа и носоглотки.
Физиологический насморк у новорожденных или малышей до трехмесячного возраста обеспечивает:
- адаптацию полости носа и носовых ходов ребенка к новым (внеутробным) условиям жизни;
- нормальную активность желез, продуцирующих слизь;
- реакцию полости носа на некомфортные условия в помещении, где постоянно находится малыш.
Дополнительными причинами появления физиологического насморка считается избыточное продуцирование слизи.
Чаще всего оно связано с естественной защитной реакцией слизистой носа в ответ на различные раздражающие факторы и агенты, проникающие в носовые ходы ребенка.
Причины частого чихания ребенка
Новорожденный ребенок или грудничок много чихает? Возможно, все дело не только в физиологии, но также в окружающей среде. Если ничего не изменить, все может закончиться развитием недуга, который, скорее всего, будет списан на слабый иммунитет.
При этом мама даже не заподозрит, что причиной болезни стали факторы, провоцирующие частое чихание:
- Сухой воздух. Оптимальная влажность в помещении составляет 50 – 70% при температуре воздуха не выше 22 градусов. В таких условиях слизистые не пересыхают, организм нормально функционирует и частое чихание не возникает. За влажностью стоит особенно следить в отопительный период.
- Пыль. Чихают ли дети от пыли? Да, так как это один из главных аллергенов и провокаторов частых чихов и заболеваний у детей. Она может накапливаться не только на поверхностях, но также на мягких игрушках, которыми любят задаривать малышей. А еще на занавесках, например, в моменты проветривания комнаты.

- Другие аллергены. Шерсть и слюна животных, если они есть, пыльца растений, одежда из синтетических материалов, аллергены в составе косметических средств, новые продукты питания у мамы, если малыш находится на ГВ.
- Курящие люди в детской. Не только курение вблизи ребенка недопустимо, но также присутствие скурившего сигарету человека в его комнате. Лучшее тому подтверждение – частое чихание и даже слезоточивость в момент его появления на пороге детской. Тем более опасное и недопустимое явление — курение мамы во время грудного вскармливания.
- Присутствие засохших корочек в носу. Это нормально, что они образуются в носовых ходах крохи и провоцируют чихание. Между тем, в его же интересах их лучше регулярно убирать, ведь они щекочут и раздражают.
Все эти проблемы необходимо устранить.
О количестве «безопасных» чихов
Сколько раз в день может чихать новорожденный по физиологическим причинам?
В то время как педиатры называют цифру в 20 чихов нормой с характерными хрюкающими звуками из-за незрелости гортани, отоларингологи могут сказать, что 1 раза для очистки дыхательных путей вполне достаточно.
Если выделения из носа прозрачные, нет отеков слизистой, ребенок не отказывается от груди или бутылочки, лечение ему не нужно.
Большой ошибкой будет со стороны мамы и папы закапывание сосудосуживающих капель или эфирных масел, отваров лечебных трав.
Но, кроме естественных и безобидных причин, у чихания есть и более опасные «возбудители».
К ним относят:
- неблагоприятные бытовые условия;
- аллергические реакции;
- простудные заболевания или ОРВИ.
Именно их оставлять без внимания родителям не нужно.
Аллергию вызывают и резкие запахи. Например, аромат духов или освежителя воздуха. При этом цена парфюмерии или бытовой химии не имеет значения. В дорогих средствах используют эфирные масла, которые могут вызывать аллергию, а дешевых – потенциально опасны химические соединения.
Табачный дым опасен для малышей не только из-за возможной аллергии. Убедитесь, что он не попадает в детскую из подъезда или с балкона. Курящим членам семьи лучше выходить курить на улицу — пассивное курение не менее опасно для малыша и вызывает много побочных явлений до затяжных бронхитов и бронхиальной астмы.
Курящим членам семьи лучше выходить курить на улицу — пассивное курение не менее опасно для малыша и вызывает много побочных явлений до затяжных бронхитов и бронхиальной астмы.
Чаще всего чих у новорожденных не таит в себе опасности. Так организм очищается от слизи и других агентов.
Но если он сопровождается отеком слизистой, зелеными соплями и повышением температуры, нужна срочная консультация педиатра.
Как ухаживать за новорожденным ребенком
Рождение ребенка — это не только радость, но и волнение. Как за ним правильно ухаживать? А вдруг он заболеет? Что делать, чтобы уберечь малыша? На этой почве у многих родителей сдают нервы, и любое пятнышко на теле ребенка воспринимается как катастрофа. HEALTH.TUT.BY попросил специалиста медицинского центра «ЛОДЭ» Наталью Егорову объяснить, в каких случаях паниковать не стоит, а когда необходимо обратиться к врачу.
-
Наталья ЕгороваЗаведующая детским медцентром, врач-педиатр высшей категории
Врач сразу подчеркивает, что в идеале подготовка к родительству начинается задолго до появления ребенка:
— Еще до беременности и во время нее нужно читать соответствующую литературу. Также при каждой женской консультации есть «Школы молодых родителей» — и для мам, и для пап. Первоначальным навыкам по уходу за ребенком обучают там. Дополнительно, сразу после рождения малыша, — в роддомах.
Также при каждой женской консультации есть «Школы молодых родителей» — и для мам, и для пап. Первоначальным навыкам по уходу за ребенком обучают там. Дополнительно, сразу после рождения малыша, — в роддомах.
Первый ребенок в семье — событие всегда волнительное.
— Родители переживают, что неправильно возьмут его на руки, — улыбается педиатр. — Нужно быть спокойнее: ребенок создан природой достаточно защищенным. Главное правило — поддерживать голову младенца.
Если по какой-то причине вы что-то забыли или упустили этап подготовки к родительству, объясним, что делать в «страшных» случаях.
Нетипичная пуповинаПедиатр подчеркивает: раньше такая проблема не возникала, потому что детей выписывали из роддома уже с отпавшим пупочным остатком. Сегодня при ранней выписке (на третьи сутки) у малышей он остается. Вот у родителей и появляются вопросы.
— Как не задеть, как не оторвать, что будет, когда он отпадет, — перечисляет педиатр. — В норме это происходит на 5−10-е сутки без последствий. Нужно или нет обрабатывать это место, вам порекомендует врач. У каждого ребенка ситуация индивидуальна, поэтому и советы могут быть разные.
— В норме это происходит на 5−10-е сутки без последствий. Нужно или нет обрабатывать это место, вам порекомендует врач. У каждого ребенка ситуация индивидуальна, поэтому и советы могут быть разные.
Также предусмотрен патронаж медсестры в первое время после приезда ребенка с мамой домой. Специалист будет наблюдать за пупочным остатком.
Когда действительно стоит беспокоиться: если вы сами заметили покраснение вокруг пупочного остатка, почувствовали неприятный запах, а также если он стал мокнуть, то не ждите — сразу вызывайте на дом доктора.
— Помните: дети до месяца детскую поликлинику не посещают, — предупреждает врач. — А если педиатр заметит, что для решения проблемы нужен узкий специалист, то направит к нему уже после домашнего осмотра.
Покраснения на кожеЕще один частый повод для беспокойства — красная сыпь, которая появляется у детей сразу после рождения. А некоторые, подчеркивает врач, с сыпью даже рождаются, что для мам становится неожиданностью:
— Рассмотрим ситуацию на актуальном примере. Летом наступает период клубники. Мамы рассуждают так: сейчас я рожу и буду кормить грудью, лучше наемся «запрещенного» напоследок. Дело в том, что в последние недели беременности ребенок уже сформирован, и велика вероятность, что у него начнется аллергическая реакция прямо у мамы в животе. Особенно если продукта-аллергена съедено много.
Летом наступает период клубники. Мамы рассуждают так: сейчас я рожу и буду кормить грудью, лучше наемся «запрещенного» напоследок. Дело в том, что в последние недели беременности ребенок уже сформирован, и велика вероятность, что у него начнется аллергическая реакция прямо у мамы в животе. Особенно если продукта-аллергена съедено много.
Это не значит, что ту же клубнику есть вообще нельзя. Можно, просто в меру.
— Если в детстве у родителей была склонность к аллергии, то нужно быть осторожными. Если у мамы есть аллергия сейчас, тем более. То же касается и бронхиальной астмы, поллиноза, — отмечает специалист. — С такими диагнозами лучше быть осмотрительными в питании.
Кроме того, кожа младенца может реагировать даже на пеленки или одежду, моющие средства для их стирки… В течение первого месяца жизни это нормально.
Когда действительно стоит беспокоиться: по этому поводу не стоит.
Температура около 37,2 °СУ младенцев действительно может быть такая температура, и родители даже вызывают врача, когда замечают это.
— Если мы говорим о ребенке до полугода, то такая температура для него нормальна в случае, когда он только проснулся и перегрелся, после кормления или крика, — говорит Наталья Егорова. — Терморегуляция на первых этапах жизни еще не совершенна.
Врач советует: можно раздеть ребенка, устроить ему воздушные ванны и измерить температуру через пять минут — она должна снизиться.
Когда действительно стоит беспокоиться: если температура повысилась до 37,5 °С и воздушные ванны не помогают «сбить» ее. Тем более ребенка нужно показать педиатру, если при этом у него учащенные дыхание и сердцебиение:
— У детей до месяца высокая температура (38 °С и выше) бывает очень редко. Если все же она поднялась, обязательно обращайтесь к врачу: ситуация может быть тяжелой.
Нагрубание молочных желез (и не только)Это пугает родителей, отмечает врач. Особенно если при случайном надавливании выделяется капелька молозива.
— Но так бывает! К этому нужно относиться совершенно спокойно, ведь это результат попадания гормонов эстрогенов во время беременности, — поясняет педиатр. — Они вскоре сами выведутся из организма, и все встанет на свои места. Главное — чтобы грудка не покраснела. Конечно, все равно стоит показать ребенка врачу, но сильно переживать не надо.
Бывает даже такое, что у новорожденных девочек из половых путей идут выделения, похожие на менструацию взрослых женщин. И это тоже очень пугает родителей. Хотя также связано с попаданием в организм ребенка материнских гормонов. Обратитесь к доктору на всякий случай, но, как правило, это проходит со временем.
Когда действительно стоит беспокоиться: если такие выделения обильные — в этом случае необходим осмотр врачом. Специалист определит, нужна ли помощь ребенку.
ИкотаУ этого явления две причины: ребенок замерз или неправильно сосал грудь (или бутылочку) и наглотался воздуха.
— Если малышу холодно, согрейте его: младенцы любят тепло и комфорт. Но старайтесь не перегреть ребенка. В норме ручки и ножки должны быть теплыми на ощупь. А вот носик может быть прохладным во время прогулки на улице. В этом ничего страшного нет, — подсказывает Наталья Егорова.
Если икота возникла после еды, подержите малыша «столбиком», чтобы лишний воздух вышел. В других случаях можно напоить ребенка водичкой или молоком — помогает.
Когда действительно стоит беспокоиться: если икота длительная, часто повторяющаяся, нужно показаться детскому неврологу.
СрыгиванияСрыгивание — это анатомическая особенность. В первые месяцы, и особенно недели, ребенок может так делать.
— Причина этого — незрелость сфинктера желудка, который позволяет удерживать еду внутри. Еще вариант — переедание. Такое происходит, если ребенок «висит» на груди более получаса, — говорит врач. — Важно контролировать вес — сколько ребенок ест, как набирает массу. Обсудите вопрос со своим педиатром.
Обсудите вопрос со своим педиатром.
Когда действительно стоит беспокоиться: если ваш ребенок изначально не срыгивал, а через какое-то время (например, в один месяц) начал резко это делать, к тому же обильно — это повод для обращения к врачу.
Пульсирующий родничокПульсация родничка в норме дублирует частоту сердечного ритма младенца, и это нормально. Чем больше родничок и чем младше ребенок, тем отчетливее вы будете ощущать эту пульсацию. По мере роста малыша она должна сойти на нет — примерно к шести месяцам.
Когда действительно стоит беспокоиться: когда заметите другие изменения родничка. Например, если он западает ниже уровня костей черепа, это может быть симптомом обезвоживания. Стоит показать малыша врачу. Как и в случае, если родничок, наоборот, набух. В сочетании с криком младенца и беспокойным поведением такая ситуация указывает на повышенное внутричерепное давление.
Странного вида стулДо введения прикормов, на молочном вскармливании, стул детей отличается от взрослого:
— Стул может быть желтого цвета, кашицеобразный. По частоте — от одного раза в день до количества кормлений. На первом месяце жизни это считается нормальным.
По частоте — от одного раза в день до количества кормлений. На первом месяце жизни это считается нормальным.
Проблемы со стулом врач предлагает разделить на его учащение и урежение. Насчет последнего родители нередко думают, что это запоры:
— На самом деле основная причина в таких случаях — недоедание младенца. Если вы отняли ребенка от груди и выделилась капелька молока — это не значит, что он поел. Также частое прикладывание к груди не означает, что ребенок насытился. Скорее наоборот. Когда младенец по-настоящему сыт, он засыпает после кормления.
Урежение стула (и вдобавок плохая прибавка в массе) может говорить о том, что у мамы просто не хватает молока.
— Если вы кормите только грудью, проконтролируйте вес ребенка до кормления и после — так вы посмотрите, сколько он съедает, — рекомендует врач. — Если ребенку 10-е сутки, а он съел 20 граммов, значит, он голодает! В такой ситуации не нужно решать проблему самостоятельно, обратитесь к врачу. От него вы получите квалифицированные рекомендации, как прикладывать ребенка к груди правильно, как питаться маме для увеличения лактации, как докармливать смесью и так далее.
Особенно важно подобрать с врачом смесь, а не часто менять ее марки самостоятельно. Это позволит избежать аллергических реакций и недоборов в массе.
Когда действительно стоит беспокоиться: если ребенок опорожняется более восьми раз в сутки, при этом стул становится жидким, с прожилками непонятного характера (тем более кровянистыми) — это повод для немедленного обращения к врачу.
— Как правило, даже это часто не является тяжелой патологией, — успокаивает педиатр. — Тем не менее бывает и симптомом серьезного заболевания.
Также в некоторых случаях на патологию в развитии могут указывать и запоры. Именно поэтому Наталья Егорова советует показаться врачу для установления точной причины — недоедание это или болезнь.
Постоянный плачПлач — это единственный доступный для новорожденного способ общения с вами. Поэтому то, что это вообще происходит, — обычное дело.
— Если ребенок кричит, то, вероятно, его стоит покормить или напоить. Бывает, что плачем ребенок попросту хочет привлечь к себе внимание. Маленьким детям очень важно тесное общение с мамой и папой.
Когда действительно стоит беспокоиться: стоит насторожиться, если ребенок меняет тембр плача. Например, начинает стонать.
— Такое поведение может быть симптомом тяжелого заболевания, так что немедленно вызовите врача. Также стоит обратиться к специалисту, если ребенок кричит обычно, но более часа, — акцентирует врач. — Это касается деток маленьких, до месяца.
Частое чиханиеНоворожденные в первый месяц жизни действительно могут чихать чаще более старших детей:
— Феномен связан с тем, что в помещениях низкая влажность, и это способствует образованию корочек в носу. Ребенок не может сам их оттуда убрать, и его спасает механизм чихания. Поэтому утром после сна обязательно проводите туалет носа: закапайте капельку физраствора и почистите турундочкой. Когда ребенок подрастет, носовые ходы станут шире — и проблема уйдет.
Врач отмечает: еще чаще дети чихают в период отопления, зимой. И даже покупка увлажнителя воздуха не всегда может помочь с этой проблемой.
Когда действительно стоит беспокоиться: когда ребенок не чихает, а кашляет. Кашель — это патологический симптом. Для маленьких детей это редкость, поэтому обращайтесь к врачу. Безусловно, это не относится к случаям, когда ребенок один раз поперхнулся, прокашлялся, и все.
есть ли причина для беспокойства
Когда новорожденный часто чихает, окружающие его родственники реагируют двояко. Одни умиляются и говорят «будь здоров!». Другие начинают волноваться, не заболел ли, не простуда ли?Почему чихаем
Любое проявление необычного поведения новорожденного нуждается в объяснении. Попробуем разобраться, почему иногда новорожденный часто чихает.
Чихание, как таковое, очень полезная функция организма. Это безусловный рефлекс, с помощью которого из верхних дыхательных путей удаляются неприятные раздражители: слизь, частички пыли. Чихают и взрослые, и дети. В нормальном состоянии чихание у младенца – это просто прочистка носа.
Физиологический насморк
Не стоит забывать, что носик новорожденного имеет свои особенности. У ребенка в период новорожденности все системы организма адаптируются к новым условиям существования вне материнской утробы. В том числе и слизистая носа, которая у новорожденного суховата, а потом активно увлажняется и подстраивается к воздушной среде. У каждого ребенка эта подстройка происходит по-своему. У некоторых младенцев этот процесс сопровождается так называемым физиологическим насморком, сопровождающимся чиханием и светлыми прозрачными выделениями из носика. Вмешиваться не нужно, на третьем месяце жизни младенца все придет в норму.
Почему новорожденный часто чихает, что делать
Физиологический насморк – лишь одна из причин чихания новорожденного. Могут быть другие, менее безобидные причины чихания, которые необходимо устранять.
- Самая частая причина чихания – это бытовая пыль в детской, к которой дети более восприимчивы, чем взрослые. Вам поможет регулярная сухая и влажная уборка, проветривание помещения.
- Сухость воздуха в квартире, особенно зимой. Паровое отопление в городских квартирах высушивает воздух, что вызывает пересыхание слизистой носа ребенка (да и взрослого) и соответственно чихание. Увлажняйте воздух с помощью специальных приборов или «дедовских» способов, типа мокрого полотенца на батарее, открытого аквариума, комнатных цветов.
- Иногда чихание связано с кормлением. Системы носоглотки малыша еще недостаточно сформированы, поэтому сосание может раздражать слизистую носа ребенка. Отсюда чихание после кормления.
- Резкие запахи, которые раздражают детский нос: моющие средства, духи, запахи кухни, табачный дым. Следует исключить или максимально сократить эти раздражители. Не рекомендуется курить даже около коляски ребенка во время прогулки.
Не пропустите болезнь
За милым «апчхи» новорожденного важно не проглядеть болезнь. Это может быть инфекция, тогда выделения из носика будут более обильными, непрозрачными, желтыми или зелеными. Общее состояние малыша также изменится: беспокойство, плач, повышение температуры. Обращаемся к педиатру.
Чихание может быть следствием аллергической реакции ребенка на пыльцу растений, уличную пыль, запахи и другие факторы. Проследите, когда малыш чихает чаще, это позволит вам «вычислить» аллерген.
Что должна знать няня для грудного ребенка.
Зарегистрируйтесь, чтобы бесплатно разместить вакансию или анкету няни.
Ребенок часто чихает: причины, что делать
11 July 2018 / 32631 просмотров
Большинство родителей внимательно следят за здоровьем ребёнка. Некоторые особо мнительные мамы обращают внимание в буквальном смысле «на каждый чих». Но, если говорить серьёзно, ситуация, когда ребёнок часто чихает, может оказаться не такой уж безобидной. Он может сигнализировать о начале болезни. Особенно если ребёнок часто чихает без признаков простуды. О чём может говорить чихание, в каких случаях надо обращаться к врачу и как помочь малышу – узнаете из нашей статьи.
Ребенок часто чихает: причины
Если обратится к медицинским терминам, то чихание – это один из безусловных рефлексов, естественная физиологическая реакция на какое-то раздражение дыхательных путей (пыль, посторонние частицы и т.п.). То есть само по себе чихание абсолютно естественно и не свидетельствует о болезни. Во время простуды насморк, заложенность носа, чихание – довольно частое явление. Вещь неприятная, но не вызывающая опасений. Но что делать, если ребёнок часто чихает, и при этом никаких признаков простуды нет? Одних родителей эта ситуация настораживает, а другие не обращают внимания на такие «мелочи», ведь ребёнок, кажется абсолютно здоровым.
Если ребёнок часто чихает, но при этом слизистых выделений из носа нет, это может говорить о начале аллергии. Если такая ситуация не постоянна, а наблюдается время от времени, возможно, чихание – это просто реакция на какой-то конкретный резкий запах (например, духов или сигарет). Также чихание может быть реакцией на резкую смену температур (ребёнок вышел из дома на мороз или, наоборот, вошёл в тёплую комнату). Такая ситуация не должна вызывать опасений. А вот если ребёнок часто чихает, и такая ситуация повторяется изо дня в день, необходимо искать постоянный источник, который провоцирует такую реакцию.
Чихание является одним из наиболее частых проявлений аллергии. Почему ребёнок часто чихает? Рассмотрим наиболее распространённые группы аллергенов, часто встречающихся в быту.
- пыльца (Этот вид аллергии называется поллиноз и проявляется в период цветения).
- шерсть животных (Если ребёнок стал часто чихать, после того, как вы завели домашнего питомца, причина, скорее всего, очевидна).
- табачный дым
- химические вещества (парфюмерия, косметика, бытовая химия с резким запахом). Также источником попадания химических веществ в воздух может быть мебель из ДСП, отделочные материалы, текстиль. При этом запах не всегда может чувствоваться, а вот вред для здоровья – ощутимый.
- грибок и плесень (Это сильные аллергены, способные вызвать серьёзные болезни органов дыхания).
Почему ребенок часто чихает?
Чтобы узнать точную причину, почему ребёнок часто чихает, обратитесь за консультацией к врачу. Вначале просто к участковому педиатру, а он уже, при необходимости, направит на консультацию к ЛОРу или аллергологу.
Если мы говорим о том, почему новорожденный ребёнок часто чихает, то здесь причиной может быть очищение носоглотки крохи от послеродовой слизи. Также у грудничков ещё не сформирована евстахиева труба, которая соединяет ухо и носоглотку. Это тоже может быть причиной частого чихания.
Одна из частых причин, почему ребёнок часто чихает без других признаков простуды – аллергический ринит. Наряду с чиханием, он часто сопровождается зудом в глазах и слёзотечением. Если малыш чихает и трёт глаза – скорее всего, это аллергия. Также при аллергии часто наблюдается заложенность носа, но выделений при этом нет.
Нужно помнить, что борьба непосредственно с чиханием, как с симптомом, не будет эффективной, потому что начинать нужно с выявления причин чихания. Для этого делаются специальные пробы на аллерген, сдаются анализы, возможно, нужно будет сделать бакпосев слизистых. И уже после этого, в зависимости от результатов, назначается лечение. Родителям нужно обратить внимание, что аллергия впервые может проявиться не только у маленьких детей, но и у подростков.
Ребенок часто чихает: что делать?
Если причина чихания – не аллергия, а банальная простуда, то насморк и чихание можно остановить довольно простыми средствами: ингаляции с травами или эфирными маслами, растирания. Злоупотреблять сосудосуживающими каплями для носа не стоит. Так можно усугубить проблему. Если ребёнок часто чихает и причина – именно аллергия, то, в первую очередь, необходимо, исключить контакт с аллергеном. Для этого нужно проанализировать окружение ребёнка и внести коррективы. Возможно, придётся отдать куда-то домашнего питомца, сменить средства бытовой химии на более экологичные аналоги и т. п. Также не лишним будет проверить воздух в квартире на предмет выявления вредных химических веществ. Также помогут антигистаминные препараты, назначенные врачом. Для того чтобы облегчить состояние ребёнка-аллергика, стоит придерживаться нескольких простых правил.
- Хорошо проветривайте комнату, делайте частую влажную уборку.
- Поддерживайте оптимальную влажность и температурный режим. Слишком тёплый и сухой воздух могут быть причиной того, что ребёнок часто чихает. А слишком большая влажность приводит к появлению плесени, которая сама по себе уже является аллергеном.
- Избегайте в быту агрессивных моющих средств и вещей, которые могут содержать вредные химические вещества (дешёвые игрушки, текстиль, детская одежда «ноу-нейм»)
- Тщательно пролечивайте все простудные заболевания, чтобы не допустить осложнений, они могут усугубить аллергию.
- По возможности, закаляйте малыша, чтобы укрепить иммунитет.
Следите за здоровьем ребёнка и не забывайте вовремя обращаться за консультацией к медикам.
Кандидат технических наук
У Вас есть вопросы или Вам нужна консультация?
Заполните форму и получите бесплатную консультацию!
Читайте похожие статьи:
12 фактов о новорожденных, о которых вам не расскажут
Голова моего ребенка выглядит странно.
Вы представляли себе идеальную картину, как в рекламе детских товаров, кругленькая, розовая, и очень милая головка. Однако в реальности очень часто голова новорожденного может быть совершенно другой формы, например конусообразная. Кроме того, могут быть и другие временные внешние недостатки. Например, нос может быть приплюснут, глаза опухают, на теле синяки и капиллярная сетка. Все зависит от того как ребенок проходил через родовые пути. Все это временно, если нет врожденных патологий, то вам малыш скоро начнет превращаться в ангела.
Мой ребенок такой нервный.
У новорожденного есть ряд рефлексов, которые проявляются при определенных обстоятельствах. Малыш еще не совсем понимает, как управлять собственным телом, поэтому движения могут быть очень резкими и неуклюжими. Если ребенок испугался или положение тела резко поменялось, то он отбрасывает голову назад, выбрасывает руки в стороны, эти рефлексы уходят примерно после 3 месяцев. Нервная система ребенка только формируется, поэтому сигналы в мышцы бывают излишне сильными, ножки или другие части тела могут дрожать без причины.
Мой мальчик там такой большой!
Гены не влияют на размер половых органов при рождении. Все дело в отеке. Во время родов ребенок испытывает сильное давление из-за этого в ткани попадает жидкость. Кроме того в первые дни жизни в организме ребенка присутствует повышенное количество гормонов мамы. У мальчиков эти гормоны увеличивают яички; у девочек они вызывают отек половых губ. Генитальный отек спадет в течение нескольких дней.
Новорожденный всегда голоден.
В первые недели может показаться, что вы кормите своего ребенка круглосуточно. При кормлении грудью дети, как правило, едят еще чаще, т.к. грудное молоко быстрее переваривается и усваивается. Причина такого аппетита, конечно же, в том, что ребенок очень быстро растет. Примерно через 6 месяцев малыш удвоит свой вес, который был при рождении. Такой рост требует огромного количества энергии. В определенные период у ребенка будут настоящие всплески роста, вполне возможно, что он будет есть еще больше. Глейд Кертис, доктор медицинских наук также отмечает, — «Не всегда беспокойство и прикладывание к груди означает то, что ребенок голоден, вполне возможно, что ему просто нужна ваша близость и тепло».
У новорожденного холодные ручки и ножки.
Вы обнаружили, что ручки и ножки малыша холодные и в панике думаете, что он замерз. Прежде чем укрывать его теплым одеялом проверьте температуру тела, например груди или живота. Поскольку его кровеносная система пока только развивается, кровь в первую направляется в жизненно важные органы и системы. Руки и ноги при этом остаются последними в цепочке кровоснабжения. Для нормализации температуры может потребоваться до трех месяцев. Когда малыш подрастет, станет более подвижным и активным, его кровообращение улучшиться.
У моего ребенка кровь в подгузнике.
Те же материнские гормоны, которые вызывают опухание яичек и половых губ, иногда вызывают выделения у девочек. Не беспокойтесь, если вы заметите небольшое пятно крови на подгузнике вашего ребенка в первые недели жизни. Этот «мини менструальный период» обычно длится всего несколько дней. Иногда то, что выглядит как кровь, на самом деле может быть концентрированной мочой, которая может выглядеть довольно темной в складках подгузника. Однако, если вы заметили ярко-красную кровь, то обратитесь за медицинской помощью.
У моего ребенка на губах волдырь.
У многих новорожденных развивается грудной бугорок или волдырь от энергичного сосания бутылочки или груди. В отдельных случаях волдырь может появится даже во время нахождения в матке, при интенсивном сосании пальца ребенком. Сосательный каллюс не вызывает дискомфорта у вашего малыша. Однако, чрезмерный рост кожи делает губу более жесткой и может привести к травмированию соска. Нарост исчезнет сам через некоторое время, но может и появится вновь.
Стул новорожденного выглядят как диарея.
У детей, на грудном вскармливании, стул жидкий и не сформированный горчично-желтого цвета. При искусственном вскармливании из бутылочки, испражнения обычно твердые, коричневатого цвета с консистенцией мягкого мороженого. Если частота, объем или консистенция резко изменяются, обратитесь к врачу.
Мой ребенок все время чихает.
Новорожденные много чихают, но не потому, что им холодно или плохо. Благодаря этому рефлексу они очищают свои носовые и дыхательные пути. Также чихание часто наблюдается после кормления.
Кожа новорожденных шелушится и слезает.
Кожа ребенка может отслаиваться по всему телу, это реакция на резкое изменение влажности. Этот процесс не требует какого-либо вмешательства, и завершиться в ближайшие дни.
Мой ребенок странно дышит.
Вы, как и многие родители , вероятно, проводите много времени глядя на ребенка, в том числе и ночью. Проверяете, дышит ли малыш. Вы можете замечать, что иногда ребенок на некоторое время задерживает дыхание, а затем начинает дышать быстрее. Кратковременные задержки дыхания, является частью развития диафрагмы и нервной системы. Даже перерыв до 20 секунд считается нормальным. Примерно к 6 неделе у ребенка должно выработаться стабильное дыхание.
Многие родители беспокоятся из-за синдрома внезапной детской смерти (СВДС), к сожалению, медицина еще не разработала механизма защиты от этого явления и терять бдительность не следует. Прочтите рекомендации, уберите мягкие предметы из кроватки, не используйте подушку первое время и не курите при ребенке. Если вы заметили задержку дыхания больше 20 секунд или ребенок после сна выглядит вялым и бледным, то необходимо обратиться к врачу.
Плач ребенка по разным поводам звучит одинаково.
Поначалу вам может казаться, что ребенок плачет постоянно и без причины. Однако со временем вы научитесь понимать причину по интонации. Резкий крик от боли или сдержанное хныканье от усталости, громкий «голодный» плач и т.д. Данная статья не является медицинской информацией, в любой сомнительной ситуации вам стоит обращаться к врачу. Я лишь даю информацию, которая может облегчить нелегкий труд молодых родителей.
https://zen.yandex.ru/media/best4kids/12-faktov-o-novorojdennyh-o-kotoryh-vam-ne-rasskajut-5de9655b74f1bc00b2a48068
➤ Новорожденный ребенок чихает часто что делать
Опубликовано: 20 октября 2018
Здоровье малыша — главная забота мамы. Любые изменения в самочувствии грудного ребенка могут стать поводом для беспокойства. Что делать, если новорожденный ребенок часто чихает? Найдем ответ на этот вопрос вместе.
Содержание статьи
Причины чихания у грудничков
Если новорожденный часто чихает или кашляет, это может быть обусловлено естественными физиологическими причинами. Все дело в том, что до 2,5 месяцев жизни дыхательные ходы у младенцев еще находятся в стадии формирования. При грудном вскармливании у детей возникает легкое раздражение носоглотки, что и провоцирует чихание. Это нормальная реакция организма, которая не требует врачебного вмешательства.
Чихание у новорожденного также могут спровоцировать:
- слишком сухой воздух в помещении,
- образование в носовых ходах засохших корочек из слизистых выделений,
- скопление пыли на различных поверхностях,
- аллергическая реакция на пыльцу растений и шерсть животных,
- пассивное курение.
Чтобы чихание прекратилось, необходимо защитить малыша от воздействия провоцирующих факторов: регулярно проводить гигиену, отказаться от курения, пользоваться увлажнителями воздуха и чаще проветривать комнату.
Но что делать, если новорожденный ребенок не просто часто чихает, но и страдает от кашля и жара? Эти признаки нельзя игнорировать, так как они могут сигнализировать о развитии респираторной вирусной инфекции. В таких случаях не стоит заниматься самолечением: лучше срочно вызвать врача на дом.
Из-за анатомических особенностей строения носовых ходов у грудных детей воспалительные процессы быстро распространяются на гортань, трахею и бронхи. Это может привести к молниеносному развитию осложнений, особенно пневмонии. Поэтому так важно как можно скорее получить консультацию опытного специалиста.
Методы лечения ОРВИ у грудничков
Симптомы и лечение ОРВИ у грудничка взаимосвязаны. Схема терапии зависит от клинических проявлений болезни, возраста и текущего состояния ребенка, поэтому может быть назначена только квалифицированным специалистом. Самым маленьким пациентам педиатры часто прописывают Деринат. Назальные капли подходят новорожденным с первого дня жизни и действуют одновременно в нескольких направлениях:
- способствуют уничтожению возбудителей инфекции — вирусных агентов;
- благотворно влияют на иммунную систему ребенка, укрепляя клеточный и гуморальный иммунитет;
- за счет репаративного эффекта заживляют микротрещины на слизистой носоглотки.
Деринат помогает восстановить естественные барьерные функции слизистой, снижает риск проникновения инфекции в бронхи и легкие, что позволяет избежать серьезных осложнений. Использовать средство необходимо в строгом соответствии с инструкцией и назначениями врача.
Чтобы создать благоприятные условия для выздоровления новорожденного, необходимо соблюдать следующие правила:
- регулярно проветривать детскую комнату — в течение 15 минут 2-3 раза в день;
- поддерживать оптимальную влажность воздуха;
- одевать малыша в хлопчатобумажную одежду, не допускать переохлаждения и перегрева.
Выполнение всех назначений врача и мамина забота помогут младенцу быстрее выздороветь. Берегите малыша и не болейте сами!
Читайте интересные статьи на смежные темы:
Продукция Деринат
Полезные статьи:
Почему новорожденный чихает?
О том, что чихание является нормальным физиологическим процессом и существует даже особый термин — физиологический насморк у грудничка , знают все, но если новорожденный ребенок начинает часто чихать, то маме кажется, что нормой это быть никак не может.
Почему чихает новорожденный?
Причин для чихания у крохи более чем достаточно. Самой первой причиной чихания новорожденных является сухой воздух в помещении. Если новорожденный чихает после кормления или сна, то таким образом он очищает носовые хода от пыли и засохших корочек. Слизистая носа малыша высыхает, и появляется раздражение в виде чихания. Удалить сухие корочки можно жгутиком из скрученного бинта, смоченного детским маслом. Для того чтобы увлажнить воздух в комнате, достаточно приобрести увлажнитель или же развесить в помещении влажные простыни.
Бывает, что новорожденный начинает чихать на прогулке. Такое случается зачастую, если малыш живет в густонаселенном пункте или вблизи дороги. Загрязненная атмосфера раздражает слизистую оболочку носа и провоцирует чихание. Эта ситуация небезопасна для ребенка, потому что частое раздражение слизистой может в последствии вызвать аллергию.
Если чихание новорожденного сопровождается кашлем и ухудшением общего состояния, то это может быть сигнальным симптомом начала простудного заболевания. Чихание ребенка при развитии простудного заболевания обычно сопровождается выделением слизи из носа. Такая ситуация должна насторожить родителей и быть поводом для обращения к врачу.
Что делать если новорожденный чихает?
Основным решением вопроса, почему новорожденный часто чихает, должно стать снижение факторов, провоцирующих пересыхание слизистой носа малыша. Для того чтобы грудничку было комфортно дышать необходимо ежедневно проветривать помещение. Свежий воздух очень важен для обеспечения кислорода и повышения иммунитета грудничка. Ежедневная влажная уборка комнаты, в которой находится малыш, должна стать обязательным правилом, потому что пыльный воздух раздражает слизистую оболочку носа новорожденных.
Почему ваш новорожденный ребенок все время чихает?
Ваш новорожденный ребенок все время чихает? Как родитель новорожденного вы, вероятно, будете настороже на любые признаки того, что ваш ребенок заболел. Если ваш новорожденный много чихает, вы можете задаться вопросом, не является ли это признаком того, что он простужается. Стоит ли показывать их врачу, если у них нет других симптомов?
Частое чихание новорожденного — это нормально, и обычно не о чем беспокоиться. Фактически, вы можете быть уверены, что их маленькое тело работает именно так, как должно.
Почему младенцы так много чихают?
Давайте рассмотрим несколько распространенных причин, по которым новорожденные так много чихают.
- Новорожденные умеют дышать через нос. : У новорожденных другой характер дыхания. Они не начинают дышать ртом, пока им не исполнится три-четыре месяца. В свете этого им нужно часто прочищать нос.
- Новорожденные не могут фыркать или обнюхивать : Их единственный способ очистить носовые ходы — это чихнуть.
- У новорожденных крошечные носы : Крошечные носы означают крошечные носовые ходы. Этот небольшой проход легко может быть забит ворсинками от одежды и одеял, шерстью домашних животных, пылью, остатками срыгивания и т. Д. Младенцы много чихают, чтобы поддерживать этот проход в чистоте.
Новорожденный чихает нормально
Если чихание вашего ребенка не сопровождается какими-либо другими признаками болезни, то, скорее всего, вам не о чем беспокоиться. Вместо этого будьте уверены, что их маленькое тело ведет себя именно так, как должно.Чихание естественным образом помогает вытеснять микробы и частицы из носовых проходов и поддерживать поток воздуха.
Вы даже можете заметить чихание, когда кормите грудью, потому что ваш ребенок прижал одну ноздрю к вашей коже. Ваш ребенок может чихнуть, чтобы снова открыть его. В дополнение к удалению околоплодных вод из дыхательных путей вскоре после рождения, у младенцев также остается молоко и слюна в носовых проходах после кормления. Они не глотают все и часто срыгивают или срыгивают то, что проглотили, и это может в конечном итоге попасть в нос.
Врачи и медсестры говорят, что им часто говорят о младенцах с заложенным носом и чиханием. Если у вашего ребенка нет явных проблем с дыханием, лучше не вмешиваться с помощью солевых капель или назального аспиратора. Позвольте телу вашего малыша работать так, как оно было задумано. Эти чихания помогут воздуху входить и выходить.
Когда звонить врачу
Чихание ребенка само по себе не повод для обращения к врачу. Ваш ребенок будет чихать просто потому, что он обычно держит свои дыхательные пути открытыми.Однако в сочетании с другими симптомами это может указывать на простуду или инфекцию.
Если у вашего ребенка проблемы с дыханием, он кашляет, постоянно чихает, у него жар, он ест меньше обычного или сонливее, чем обычно, проконсультируйтесь с врачом.
Причины, признаки и когда беспокоиться
Последнее обновление:
Ваш малыш много чихает? Если да, то вы, должно быть, думаете, что она больна.Каждое ее чихание или сопение может заставить вас задуматься, что с ней что-то не так, и вы можете запаниковать. Но не беспокойтесь, если ваш малыш слишком много чихает. Узнайте, почему ваш новорожденный может слишком много чихать, и что вы можете с этим поделать.
Нормально ли чихать новорожденным?
Если ваш новорожденный часто чихает, вы должны быть уверены, что его тело работает нормально. Чихание — это здоровое действие, и вы должны быть счастливы, если увидите, что ваш ребенок чихает. Это рефлекторное действие, контролируемое нервной системой, которое помогает очистить носовые ходы от частиц пыли или устранить застой в дыхательной системе.Воздух, который мы вдыхаем, наполнен частицами пыли, химическими веществами, загрязняющими веществами, микробами и другими загрязнениями, которые необходимо очистить через чихание. Итак, если ваш двухмесячный ребенок кашляет и чихает, но у него нет температуры или других симптомов, вам не нужно беспокоиться о каких-либо серьезных заболеваниях — вы можете поговорить с врачом вашего ребенка, если у вас есть какие-либо проблемы.
Вместо того чтобы беспокоиться о частом чихании, вы должны радоваться тому, что организм вашего ребенка реагирует естественным образом. Чихание поможет очистить крошечные носовые проходы вашего ребенка от частиц пыли и загрязнений, а также естественным образом сохранить поток воздуха в носовой ход и из него.Однако, если она постоянно чихает, вам следует обратиться к врачу.
Почему ваш ребенок так много чихает?
У всех новорожденных характер дыхания разный. Например, некоторые младенцы могут делать быстрые короткие порции воздуха, а затем медленно выравнивать дыхание. Так что вашему малышу может потребоваться время, чтобы овладеть искусством нормального дыхания. Чихание — обычное явление у новорожденных, но есть немало причин, по которым она может много чихать.
1. Очистить нос от загрязнений
Новорожденные обычно дышат через нос, и им требуется около 3-4 месяцев, чтобы дышать через рот.Им трудно сделать внезапный переход от дыхания через нос к дыханию через рот. Следовательно, младенцам необходимо довольно часто чихать, чтобы прочистить нос и вернуться к нормальному дыханию.
2. Из-за крошечного носа
У новорожденных крошечные носы, а крошечные носы означают крошечный носовой проход. У вашего маленького комочка радости милый крошечный носик также имеет узкий носовой проход, который может легко притягивать частицы пыли из атмосферы. Следовательно, она может чихать, чтобы очистить носовые пути.
3.Чтобы прочистить закупоренную ноздрю
Младенцы часто забивают ноздри. Когда вы кормите ребенка грудью, его крошечные ноздри могут сдавиться или сплющиться (так как она может цепляться за вас). Это может вызвать временную закупорку ее ноздрей, которая затем очищается от чихания.
4. Из-за наличия в воздухе раздражителей
Раздражители, такие как сигаретный дым, крепкий одеколон или духи, частицы пыли и т. Д., Присутствующие в воздухе, также могут заставить вашего ребенка чихать.Младенцы также рвут молоком; Если у вашего малыша рвота молоком, оно может попасть в ноздрю и вызвать раздражение и чихание. Поскольку ваш малыш не может фыркать или принюхиваться, чтобы избавиться от нечистот, в конечном итоге ему, возможно, придется чихать. Чтобы этого не произошло, вы можете постоянно проветривать свой дом. Вы можете установить в доме вытяжные вентиляторы или часто держать окна открытыми для лучшей циркуляции воздуха.
5. Из-за лихорадки или болезни
Чихание у младенцев также может быть признаком простуды.Наиболее частые симптомы простуды включают инфекции верхних дыхательных путей, чихание, кашель и выделения из носа. Из-за незрелой иммунной системы ваш ребенок может простудиться от других членов семьи, если они простудятся. Поэтому как родитель вы должны убедиться, что каждый, кто берет ребенка на руки, тщательно вымывает руки и использует дезинфицирующее средство перед тем, как взять ребенка на руки. Кроме того, вы также можете использовать антигистаминные препараты по рецепту врача. Кроме того, после заражения простудой требуется немедленное лечение, чтобы предотвратить тяжелую инфекцию.
6. Из-за сухости воздуха
Поскольку у вашего малыша крошечный носовой ход, слизь в носу может легко высохнуть. Вы можете наблюдать это чаще в зимние месяцы, в сухих местах или в помещениях с кондиционированием воздуха. В результате она может чаще чихать. Чтобы избежать этого, вы можете использовать вапорайзер — это поможет уменьшить сухость в носу.
7. Из-за аллергии
Сенная лихорадка также может быть одной из причин, если ваш ребенок часто чихает.Сенная лихорадка, также известная как аллергический ринит, вызывает заложенность носа. Загрязненные частицы в атмосфере вызывают аллергические реакции, которые приводят к сенной лихорадке. Это также может произойти из-за пыли, укусов насекомых или шерсти животных. Этого можно избежать, защитив малышей от инородных частиц и аллергии. Поскольку это практически невозможно, вы также можете использовать антигистаминные препараты по назначению врача.
Когда обращаться к врачу
Младенцы чихают довольно часто в течение дня и временами подряд, что опять же является нормальным явлением.Но если у вашего ребенка насморк, он все время чихает и проявляет симптомы кашля и температуры, вам следует немедленно обратиться к педиатру. Кроме того, если ваш ребенок страдает следующими симптомами, ему потребуется немедленная медицинская помощь:
- Если она дышит очень быстро или тяжело дышит, это означает, что ей трудно дышать.
- Сильные движения грудной клетки и напряжение при дыхании также являются признаком болезни и затрудненного дыхания.
- Если кажется, что ваш ребенок ест меньше, чем раньше, а также чувствует себя менее энергичным.
- Если ваш ребенок спит больше обычных 8-10 часов в день и у него низкий уровень энергии, вы должны немедленно обратиться к врачу.
Некоторые другие общие признаки, которые испытывают новорожденные, включают икоту и хрипы во время сна и дыхания и т. Д. Некоторые младенцы даже издают странные звуки во время сна, которые также можно рассматривать как детский храп. Но помните, что нет причин для паники, пока вы не станете свидетелями очень серьезных признаков болезни.Регулярные посещения врача и подробное обсуждение характера дыхания ребенка успокоят ваш разум.
Новорожденные все время чихают, и это нормально. Однако, если это сопровождается насморком и лихорадкой, ваш малыш может заболеть. Отведите ее к врачу и проверьте, все будет в порядке!
Также читайте: Икота у младенцев
Как сделать так, чтобы вашему малышу стало лучше
Маленькие носики часто простужаются. Только за первый год младенцы могут поймать восемь или больше.Хотя эти насморк и чихание у младенцев редко бывают серьезными, они тяжелы и для родителей — и одна из главных причин посещения педиатра. Когда вы знаете, как помочь ребенку чувствовать себя лучше и когда вызывать врача, вы можете чувствовать себя увереннее, пока не пройдут простуды.
Причины
Младенцы заболевают так часто, потому что их иммунная система еще не готова бороться с сотней или около того вирусами, вызывающими эти инфекции. Вирус простуды распространяется по воздуху, когда больной кашляет или чихает.Он также приземляется на такие поверхности, как игрушки и столы. Когда младенцы прикасаются к этим поверхностям, а затем кладут руки в рот, что они часто делают, они дают вирусу простуды легкий путь проникновения.
Младенцы часто заболевают простудными заболеваниями в детских садах. Или они могут заразиться от старших братьев и сестер, которые приносят вирус домой из школы, или от взрослых, которые обменялись рукопожатием с кем-то, кому следовало остаться дома на работе.
Симптомы
У младенцев появляются признаки простуды примерно через 1–3 дня после заражения.Симптомы у детей младшего возраста могут включать:
- Заложенный нос
- Насморк, который сначала должен быть чистым, но может стать желтым или зеленым
- Чихание
- Кашель
- Беспокойство
- Усталость
- Снижение аппетита
- Проблемы со сном
- Лихорадка
- Рвота, диарея
Ваш ребенок начнет чувствовать себя лучше примерно через 7-10 дней.
Лечение
Простуда лечить не нужно.Обычно они проходят сами по себе через несколько дней. Антибиотики не работают, потому что они убивают бактерии, и в этом случае виноваты вирусы.
Вы, естественно, захотите успокоить симптомы вашего ребенка. Но не давайте младенцам и малышам безрецептурные лекарства от кашля и простуды. Эти продукты не работают у детей младше 6 лет и могут вызывать опасные побочные эффекты у маленьких детей. FDA не рекомендует использовать их у детей младше 4 лет.
Чтобы снизить температуру и сделать ребенка более комфортным, вы можете использовать парацетамол (детский тайленол) или ибупрофен (детский мотрин или адвил), если они старше 6 лет. месяцев.Прочтите упаковку, чтобы убедиться, что вы вводите дозу, соответствующую их весу и возрасту.
Продолжение
Никогда не давайте ребенку лекарства, содержащие аспирин. Это может повысить риск редкого, но серьезного заболевания, называемого синдромом Рея.
Чтобы помочь вашему малышу почувствовать себя лучше, позвольте ему много отдыхать и попробуйте одно из следующих домашних средств:
Дополнительные жидкости. Чаще кормите ребенка грудью. Детям старше 6 месяцев также можно давать воду и 100% фруктовый сок.Добавленная жидкость предотвратит обезвоживание и сохранит влажность носа и рта вашего ребенка.
Распылите физиологический раствор и удалите слизь. Если у вашего ребенка проблемы с дыханием через заложенный нос, нанесите несколько капель физиологического раствора (соленой воды) в каждую ноздрю, чтобы разжижить слизь. Затем с помощью шприца с грушей удалите слизь. Сожмите лампочку, а затем поместите наконечник в ноздрю ребенка. Отпустите лампочку, чтобы аккуратно удалить слизь. Мойте кончик шприца водой с мылом после каждого использования.Если вы делаете солевой раствор самостоятельно, используйте дистиллированную или кипяченую воду из-под крана.
Включите увлажнитель. Увлажнитель с прохладным туманом увлажняет воздух и предохраняет нос вашего ребенка от высыхания. Мойте машину после каждого использования, чтобы предотвратить образование бактерий и плесени.
Профилактика
К сожалению, невозможно предотвратить каждую простуду, особенно в зимние месяцы, когда эти вирусы часто циркулируют. Но вы можете снизить риск заболевания вашего ребенка с помощью следующих советов:
- Попросите любого, кто болен, держаться подальше от вашего дома.
- Держите малыша подальше от людных мест, где много микробов.
- Часто мойте руки в течение дня. Попросите любого, кто держит вашего ребенка, также вымыть руки.
- Часто мойте игрушки малыша водой с мылом.
- Не позволяйте никому пользоваться чашкой, посудой или полотенцами вашего ребенка.
- Скажите детям старшего возраста, чтобы они кашляли или чихали в салфетку или локоть, а не в воздух.
- Не позволяйте никому курить рядом с вашим ребенком. Сигаретный дым может повысить вероятность заболевания вашего ребенка.
Когда звонить врачу
Вам не нужно вызывать врача при простуде, если вашему ребенку больше 3 месяцев. Младенцам младшего возраста звоните при появлении симптомов, особенно если у ребенка высокая температура. Симптомы, похожие на простуду, на самом деле могут свидетельствовать о более серьезном заболевании, например о пневмонии или ушной инфекции. Тебе станет лучше, если ты проверишь это.
Продолжение
Независимо от возраста вашего ребенка, вызовите врача, если вы заметили любой из этих более серьезных симптомов:
- Лихорадка 102 F или выше
- Проблемы с дыханием
- Нежелание есть или пить
- Признаки обезвоживание, например, отсутствие слез или меньшее количество влажных подгузников, чем обычно
- Необычная сонливость
Также позвоните, если вашему ребенку не станет лучше примерно через неделю или если симптомы ухудшатся.
Почему новорожденные много чихают и когда беспокоиться?
Чихание — это нормальный защитный рефлекс, с которым рождаются дети (1). Новорожденные чихают чаще, чем взрослые, поскольку они все еще акклиматизируются к пыли, грязи, микробам и другим внешним факторам, с которыми они сталкиваются за пределами матки. Таким образом, ваш новорожденный может в одни дни чихать чаще, чем в другие, но это не обязательно означает, что есть о чем беспокоиться.
В этой статье MomJunction мы ответим на ваши вопросы о чихании у младенцев, его причинах и о том, как вы можете помочь ребенку чувствовать себя лучше дома.
Почему младенцы чихают?Чихание — одна из естественных защит организма от болезней (2). По сути, это защитный рефлекс, обеспечиваемый природой, чтобы избавиться от любой слизи или чужого тела. Однако есть несколько других причин, по которым новорожденный или младенец будет чихать:
- Очистка носа от микробов и раздражителей: Чихание — это естественный рефлекс организма, направленный на очищение носовых проходов, внутри которых находится раздражитель. Для ребенка все, включая пыль, дым, молоко, случайно попавшее в нос, и даже сухой воздух может вызывать раздражение.Чихание помогает им избавиться от этих раздражителей, а также от микробов.
- Выделение слизи: Младенцы не могут высморкаться, как взрослые (3). Поэтому, когда у них заложенность носа из-за слизи, они чихают, что является естественной реакцией на выброс слизи.
- Короткие носовые ходы: Новорожденные обязательно дышат через нос, что означает, что они в первую очередь зависят от своего носа при дыхании и не предпочитают дышать через рот (4).Однако носовые ходы ребенка крошечные, и даже малейшее препятствие в них может повлиять на дыхание. Например, ребенок может чихать, даже когда его нос прижимается к груди матери во время кормления грудью.
- Сухой воздух: Холодная погода, которая временами становится чрезмерно сухой, и чрезмерное использование кондиционирования воздуха в помещении могут быстро высушить носовую влагу. Это сильно беспокоит младенцев и приводит к чиханию и жидким выделениям.
- Срыгивание молока: В течение нескольких дней после рождения младенцы срыгивают молоко.Этот обратный поток молока приводит к раздражению слизистой оболочки носа. Иногда это может приводить к отеку носового хода, из-за чего у них становится душно, и ребенок чихает.
- Искривление носовой перегородки: Значительное количество детей рождается с искривлением носовой перегородки (5). Отклонение носовой перегородки — это состояние, при котором тонкая стенка между носовыми ходами смещена в одну сторону. Это приводит к сужению одной стороны прохода и нарушению дыхания (хрюканье при дыхании), что, в свою очередь, вызывает заложенность носа.
Новорожденный ребенок чаще всего чихает по вышеуказанным причинам. Однако, если они чихают слишком часто, вы можете проверить признаки, которые могут показаться ненормальными и требуют медицинского вмешательства.
Что может быть ненормальным при чихании?Частое чихание, когда оно сопровождается одним или несколькими из этих состояний, может указывать на проблему, требующую медицинской помощи:
- Лихорадка: Температура тела выше 100,4 ° F (38 ° C) считается лихорадкой. у младенцев (6).Если у ребенка жар и чихание, это может быть связано с инфекцией дыхательных путей.
- Простуда: Симптомы простуды включают насморк, кашель, летаргию, а иногда и лихорадку. Известно, что простуда также вызывает чихание (7).
- Кашель и хрипы: Если ребенок кашляет, чихает и хрипит, то у него может быть аллергия и, возможно, он вдыхал потенциальный аллерген, такой как пыльца, пыль или даже запах духов (8).Это заставляет организм реагировать чиханием и другими симптомами аллергии.
- Суетливость, вялость и плохой аппетит: Если ребенок суетлив, колики, вялый и мало интересуется едой, это может указывать на какое-то заболевание дыхательных путей в целом.
- Чихание с выделениями желтоватого цвета означает инфекцию.
- Быстрые приступы чихания: Употребление женщинами наркотиков во время беременности может привести к неонатальному абстинентному синдрому (НАС) — типу состояния отмены наркотиков (9).Одним из симптомов синдрома является чихание по три-четыре раза с фиксированными интервалами (10). Например, ребенок будет чихать в три-четыре раза быстрее каждые полчаса или час.
Обратитесь к врачу, если у ребенка проявляются какие-либо из этих симптомов наряду с чиханием. Если ребенок чихает постоянно и часто, покажите его врачу, который установит причину чихания. Солевые капли могут очистить носовые ходы.
Не беспокойтесь, если ребенок пару раз чихнет, это может быть просто рефлекс.Следите за признаками болезни, и вы сможете определить точную причину чихания. Лечение и домашние средства сохранят носовые ходы чистыми и предотвратят чихание.
У вас есть чем поделиться? Расскажите о них в комментариях ниже.
Артикул:
Все о чихании новорожденных
Я достаточно взрослый, чтобы помнить, как в школе трость использовалась для наказания. Мой отец достаточно взрослый, чтобы думать, что запрет телесных наказаний в школах привел к тому, что сегодняшняя молодежь стала плохо дисциплинированной.Со всем этим, как в моем раннем опыте, было время, когда мне лучше было бы поручить написать о том, как негативно дисциплинировать вашего ребенка.
Что изменилось? К счастью, моя жена показала мне разные подходы к дисциплине, которые были очень положительными. К тому же я был открыт для обучения.
Что не изменилось, так это то, что дети полны проблем с импульсами и эмоциями, которые меняются от грусти к счастью, а затем в мгновение ока. Хотя мы не так уж сильно отличаемся от взрослых со стрессом, тревогой, недостатком сна и такими стимуляторами, как сахар и кофеин, в нашем рационе.
Наказание как дисциплина?
Это означает, что мы обычно выбираем легкий путь, когда ребенок плохо себя ведет, и наказываем его. Наказание может решить изолированную проблему, но на самом деле оно не учит детей чему-то полезному в долгосрочной перспективе.
Возможно, мне пора прояснить, что я имею в виду под наказанием и дисциплиной, поскольку эти термины часто используются как синонимы, но они совершенно разные.
Дисциплина VS. Наказание
Наказание — это когда мы причиняем ребенку боль или страдания в качестве наказания.Дисциплина означает учить. Они совершенно противоположны, но вы заметите, что учителя, родители и тренеры часто путают эти два слова.
Итак, как родители, мы должны иметь четкие цели по обучению наших детей. Это долгосрочный план: использование стратегий, которые будут иметь самое долгое влияние на наших детей, — это лучшее использование нашего времени и энергии.
Если вы четко понимаете, чего хотите достичь, вам будет легче найти лучшую стратегию. Чем лучше мы будем реагировать, когда наши дети плохо себя ведут или не следуют нашим указаниям, тем лучше будут результаты.
3 стратегии позитивной дисциплины для вашего ребенка
Оставайтесь со мной, поскольку я понимаю, что многие люди, читающие эти блоги, не всегда имеют детей с контролем над импульсами. У нас на уроках боевых искусств было много детей, которые были полной противоположностью. У них были проблемы с концентрацией, они были гиперактивны и мешали другим детям.
Простое решение — наказать родителей, исключив детей из класса, или наказать ребенка штрафами, такими как тайм-ауты и бурпи.Да, было заманчиво сделать все это, но одна из ценностей нашего клуба — мы тянем вас вверх, а не толкаем вниз.
Это означает, что укрепление доверия и уверенности в себе — это долгосрочная выгода, которая разрушается постоянными наказаниями.
Вот стратегии дисциплины, которые мы использовали, чтобы завоевать доверие у этих гиперактивных детей.
1. Терпение
Первая позитивная стратегия дисциплины — просто набраться терпения. Чем терпеливее вы будете, тем больше у вас шансов получить результаты.Помните, я сказал, что нам нужно укреплять доверие и связи. Вы добьетесь этой цели, если проявите терпение.
Как тренер, иногда я был не лучшим человеком для этой роли, но у нас в клубе были другие тренеры, которые могли здесь вмешаться. Как родитель, у вас может не быть такой роскоши, поэтому очень важно распознавать любые улучшения, которые вы видите, и отмечать их.
2. Перенаправление
Вторая стратегия, которую мы используем, — это перенаправление. При переадресации важно исключить из уравнения «нет».Выбор — отличная альтернатива.
Представьте себе сценарий, в котором вы находитесь в ресторане, а ваш ребенок плачет. Самое сложное здесь — заставить вашего ребенка перестать кричать на время, достаточное для того, чтобы вы установили связь. У большинства родителей есть успокаивающие стратегии, и если вы будете практиковать их со своим ребенком, они, скорее всего, будут эффективными.
В первый момент спокойствия вы можете сказать: «Ваш выбор кричать и плакать на публике — не лучший выбор. Лучше было бы сказать, папа. Что я могу сделать, чтобы получить мороженое? » Вы можете заменить это подходящим вариантом.
Проблема с сохранением спокойствия и перенаправления заключается в том, что нам нужно быть ясным, сосредоточенным и действительно вовлеченным в данный момент. Если вы разговариваете по телефону, разговариваете с друзьями или семьей, думаете о работе или счетах, вы упускаете возможность приучить себя к дисциплине, которая принесет долгосрочные выгоды.
3. Ремонт и основные правила
Третья позитивная стратегия дисциплины — исправить и использовать основные правила. После того, как вы выбрали лучший вариант и он был принят, у вас есть шанс исправить это поведение, чтобы уменьшить его частоту и еще лучше, предотвратить его повторение.И, установив соответствующие основные правила, вы можете добиться долгосрочной победы, помогая своему ребенку улучшить его поведение.
Именно эти основные правила помогут вам исправить неправильный выбор вашего ребенка и направить поведение, которое вы хотите видеть.
Последствия против ультиматумов
Когда я был ребенком и меня наказывали. Мои родители долгие часы работали в загруженном бизнесе, поэтому по умолчанию они пошли на ультиматумы. «Сделай это еще раз, и тебя посадят на неделю» или «Если я поймаю, что ты делаешь Х, ты пойдешь спать без ужина».
Оглядываясь назад, я могу сказать, что до определенной степени это сработало. Но оборотная сторона в том, что я вспомнил больше об ультиматумах, чем о более счастливых временах. Путем проб и ошибок со своими детьми я узнал, что последствия более эффективны, но при этом не подрывают доверие.
Что делать, если основные правила нарушаются?
Это связано с последствиями, которые вы используете при нарушении основных правил.
В классе боевых искусств, когда гиперактивный ученик нарушает основные правила. Они пропускали ход в игре или уходили в конец очереди.Мы не хотим опозорить ребенка, изолировав его. Но с другой стороны, должны быть четкие основные правила и соразмерные последствия.
Да, бывают случаи, когда мы хотели бы исключить ученика из класса, клуба и даже из вселенной. Опять же, здесь так важно терпение и, вероятно, контроль над импульсами. Имея достижимые последствия, вы можете поддерживать доверие и с большей вероятностью добьетесь того долгосрочного поведения, которого хотите достичь.
Интересно, что мы иногда слышим от родителей стратегию, согласно которой маленький Кевин плохо себя ведет дома со своей сестрой или что-то подобное.Ему нравятся тренировки по боевым искусствам, поэтому родитель отреагировал бы, исключив Кевина из класса боевых искусств в качестве наказания.
Мы бы предположили, что это удалит Кевина из среды, в которой он ведет себя позитивно. Отстранение его от этого, вероятно, нанесет ущерб изменениям, которые вы хотели бы видеть. Он может даже почувствовать стыд, когда он вернется в класс и потеряет все достигнутые успехи.
Альтернативы наказанию
Другой вариант — попросить Кевина написать письмо сестре, извиняясь за свое поведение и объясняя, как он собирается вести себя в будущем.
Если ваш ребенок еще слишком мал, чтобы писать, принесите извинения лично. Чтобы извинение выглядело искренним, есть определенная ценность в том, чтобы заранее сформулировать или практиковать его между вами и вашим ребенком, прежде чем они передадут его предполагаемому человеку.
Не ждите, что они будут знать основные правила или то, о чем вы думаете! Это будет понятнее для вашего ребенка и будет лучше воспринято с некоторой практикой. Вы можете практиковаться в следующем порядке: «X — это то, что я сделал, Y — это то, что я должен был сделать, а Z — это мое обещание вам, как я собираюсь действовать в будущем.Вы можете заменить XYZ соответствующими действиями.
Не обязательно письмом или лично, это может быть даже видео. Но должно быть намерение исправить нарушенное правило. Если вы попробуете эти стратегии, вы полностью увлечетесь ими, и вы все равно ни к чему не придете.
Но что делать, если эти стратегии не работают? Тогда есть много преимуществ, если вы обратитесь за помощью к эксперту. Скорее всего, что-то мешает или ограничивает их развитие.
Это не означает, что у вашего ребенка неврологический дефицит, хотя это может быть основной причиной.Но это означает, что вы можете получить объективное представление и помочь в создании тех изменений, которые вы хотели бы видеть. Помните, что использование позитивных стратегий дисциплины лучше, чем простое наказание.
Есть группы, с которыми вы можете побеседовать за помощью. Family Lives UK ставит перед собой цель обеспечить всем родителям, куда обратиться, прежде чем они достигли критической точки. NSPCC также предоставляет полезное руководство по позитивному воспитанию, которое вы можете скачать.
Итог
Итак, вот три вывода о стратегиях, которые вы можете использовать для положительного воспитания ребенка.Первый о тебе! Будьте терпеливы, присутствуйте и подумайте о том, что лучше всего в долгосрочной перспективе. AKA, избегайте ультиматумов и наказаний. Второй — использовать перенаправление, затем восстановить и повторить (основные правила) в качестве трехэтапного метода дисциплины.
Использование этих позитивных стратегий дисциплины требует от вас полного взаимодействия со своим ребенком. Опять же, импульсивность подрывает доверие, и вы теряете часть достижений, ради достижения которых оба усердно трудились.
Наконец, последствия лучше наказания.Кроме того, любой ценой избегайте позора, особенно на публике.
Я надеюсь, что этот блог был полезен, и помню, что вам следует больше сосредоточиться на исправлении плохого поведения, потому что проявление активности и поощрение хорошего поведения с вознаграждением, весельем и положительными эмоциями требует меньше усилий, чем исправление плохого.
Дополнительные советы о том, как воспитывать ребенка
Автор фотографии: Лео Ривас через unsplash.com
У вашего ребенка простуда, жар и расстройство желудка. Узнайте о симптомах и узнайте, как с ними бороться
Если у вашего ребенка впервые простуда, жар или расстройство желудка, это нормально.Но знание симптомов распространенных детских болезней и умение с ними бороться может помочь вам дышать легче. Вот несколько советов, упорядоченных по симптомам.
Кашель и чихание
Новорожденные дети часто кашляют или чихают, чтобы очистить заложенные носовые ходы. Это не значит, что они простужены. На самом деле, у новорожденного редко бывает простуда в течение первых шести недель.
Если вас беспокоит кашель или чихание, обратитесь к своему врачу или позвоните в HealthLink BC по телефону 8-1-1.Не давайте ребенку лекарства от кашля или простуды, если они не рекомендованы врачом. Многие лекарства, отпускаемые без рецепта, небезопасны для детей младше шести лет.
Диарея
Диарея часто вызвана инфекцией, болезнью или раздражением. Стул вашего ребенка будет водянистым и иметь неприятный запах. Диарея — это серьезное заболевание, потому что она может вызвать обезвоживание, в результате чего младенцы могут очень быстро заболеть.
В большинстве случаев легкую диарею можно вылечить дома.Ваш ребенок должен получать достаточное количество жидкости и питательных веществ, мочиться в нормальном количестве и, по всей видимости, улучшаться.
Если у вашего ребенка есть признаки обезвоживания, немедленно обратитесь к своему врачу или позвоните в службу HealthLink BC по телефону 8-1-1 . Признаки обезвоживания включают:
- уменьшение мочеиспускания (менее четырех мокрых подгузников за 24 часа для ребенка старше четырех или пяти дней)
- повышенная жажда
- без слез
- Сухость кожи, рта и языка
- учащенное сердцебиение
- запавшие глаза
- кожа сероватая
- Впавшее мягкое пятно (родничок) на голове ребенка
- раздражительность или сильная сонливость, трудно просыпаться
Рвота
Рвота вызывает сильную рвоту большого количества жидкости.Рвота обычно вызывается вирусом или бактериями и, как и диарея, может привести к обезвоживанию. Обратитесь к врачу, если ваш ребенок не может удерживать жидкость или выглядит обезвоженным (см. Признаки обезвоживания выше).
Лихорадка
Высокая температура или лихорадка обычно вызваны инфекцией. Источником инфекции могут быть бактерии или вирус. Младенцам младше 3 месяцев с высокой температурой необходимо обратиться к врачу. Если вашему ребенку 3–6 месяцев и у него высокая температура, позвоните своему врачу или в Healthlink BC по номеру 8 1 1, чтобы получить совет о том, что делать.
Имейте в виду, что температура вашего ребенка меняется в течение дня. Он самый низкий ранним утром и самый высокий ранним вечером.
«Нормальная» температура зависит от того, какой термометр вы используете.
| Метод | Нормальный диапазон температур |
|---|---|
| Подмышка | 36,5 ° C — 37,5 ° C (97,8 ° F — 99,5 ° F) |
| Рот (не рекомендуется детям младше 2 лет) | 35.5 ° C — 37,5 ° C (95,9 ° F — 99,5 ° F) |
| Ухо (не рекомендуется детям младше 2 лет) | 35,8 ° C — 38 ° C (96,4 ° F — 100,4 ° F) |
| Ректальный (задница) | 36,6 ° C — 38 ° C (97,9 ° F — 100,4 ° F) |
Если у вашего ребенка высокая температура, не предлагайте аспирин или другие препараты с ацетилсалициловой кислотой (АСК). АСК может вызвать синдром Рея — серьезное заболевание, поражающее мозг и печень.
Признаки лихорадки у вашего ребенка:
- Задняя часть шеи кажется горячей, даже если снята лишняя одежда
- не интересуется обычными вещами
- выглядит больным или слишком сонным
- покрасневший или бледный вид
- может быть потным
- может испытывать сильную жажду
Самый распространенный способ измерения температуры ребенка — под мышкой.Самый точный способ измерить температуру — это задница (ректальный метод), но используйте ректальный термометр только в том случае, если вам это удобно, и врач показал вам, как это делать безопасно. При измерении температуры вашего ребенка используйте легко читаемый термометр, например цифровой прибор.
Вот как измерить температуру у ребенка под мышкой:
- Поместите кончик термометра в центр подмышки.
- Плотно прижмите руку к телу, чтобы успокоить и отвлечь ребенка.
- Примерно через одну минуту термометр издаст звуковой сигнал, если он цифровой. Если не цифровой, подождите около пяти минут. Осторожно снимите термометр и снимите показания температуры.
- Если при проверке под мышкой вы обнаружите, что у вашего ребенка жар, проверьте его еще раз, чтобы убедиться.
Дрозд
Молочница — распространенная инфекция у младенцев. Он выглядит как беловато-серый налет на языке, внутренней стороне щек и десен, который трудно стереть. У младенцев также может развиться молочница в области подгузников.Большинство младенцев не испытывают боли или осложнений при молочнице, однако молочница может передаваться матери при грудном вскармливании. Если вы считаете, что у вашего ребенка молочница, как можно скорее обратитесь к врачу.
Ресурсы и ссылки:
HealthLink BC: симптомы кашля у детей
HealthLink BC: диарея, возраст 11 лет и младше
HealthLink BC: тошнота и рвота, возраст 11 лет и младше
HealthLink BC: лихорадка или озноб, возраст 11 лет и младше
HealthLink BC: Thrush
Когда ваш ребенок кашляет и чихает, Новости здравоохранения и главные новости
Каждый в течение жизни болеет несколькими простудными заболеваниями или приступами гриппа, иногда каждый год.Тем не менее, некоторые родители могут беспокоиться, когда их ребенок насмехается. Причина простуды — влажные волосы или холодный климат? Можно ли принимать лекарства?
Вот семь фактов, которые следует знать родителям.
1. Насморк, жар или кашель у младенцев раз в два месяца — это нормально.
Доктор Майкл Вонг, заместитель медицинского директора Raffles Medical, сказал, что здоровые младенцы, дети ясельного и дошкольного возраста заболевают простудой или гриппом в среднем от шести до восьми раз в год.
Д-р Натали Эптон, педиатр и неонатолог из клиники SBCC для детей и детей в специализированном центре Mount Elizabeth Novena, сказала, что некоторые исследования показывают, что дети в возрасте до двух лет могут болеть до 12 раз в год или примерно раз в месяц.
Небезопасно играть в доктора и давать ребенку безрецептурные лекарства, такие как антигистаминные, противоотечные средства и сироп от кашля. Американская академия педиатрии заявила, что безрецептурные лекарства от кашля и простуды неэффективны у детей младше шести лет и могут иметь опасные побочные эффекты.
Это нормально и не означает, что у вашего ребенка слабая иммунная система или он болезненный, — добавил доктор Вонг.
Вопреки сказкам старых жен, простуда не возникает из-за пребывания на холодном воздухе, поэтому не пеленайте ребенка слишком сильно, если погода хорошая. Это может вызвать повышение температуры ее тела.
«В других странах сезоны гриппа, как правило, совпадают с холодной погодой, но они не связаны между собой. Простуды не вызваны воздействием холодного воздуха, мокрыми волосами или ношением мокрой одежды», — сказал д-р Вонг.
Он добавил, что это незрелая иммунная система ребенка, из-за которой она легче заболевает.
Существуют и другие факторы, такие как контакт с микробами в детском саду или нездоровые братья и сестры, которые передают вирус малышу.
2. Большинство простуд и гриппа проходят самостоятельно за неделю или две
Простуда и грипп — это инфекции дыхательных путей. Грипп поражает сильнее, чем простуда, поскольку симптомы обычно более выражены.
Ваш ребенок может быть вялым, плохо питаться и иметь лихорадку, — сказал доктор Вонг.У нее также может появиться насморк или заложенность носа, боль в горле и кашель, добавил доктор Эптон.
Вирусы, вызывающие простуду и грипп, обычно проходят сами по себе за одну неделю до 10 дней и обычно не считаются опасными для большинства детей, сказал доктор Эптон.
Обязательно покажите ребенка врачу, если заметите любой из этих признаков:
• Повышенная температура у ребенка двух месяцев или младше.
• Температура 38,9 ° C и выше в любом возрасте.
• Боль в ушах.
• Проблемы с дыханием.
• Ваш ребенок выглядит бледным или синим.
• Чрезмерная капризность или сонливость.
• Признаки неизлечимой инфекции, такие как лихорадка, продолжающаяся более трех дней, густая мокрота темного цвета и усиливающийся кашель.
• Ваш ребенок вялый и становится все более раздражительным.
• Плохое питание с признаками обезвоживания.
3. Антибиотики не ускоряют выздоровление
Поскольку и простуда, и грипп вызываются вирусами, антибиотики не могут помочь и не ускорят процесс выздоровления.Они работают только с бактериальными инфекциями.
Доктор Вонг сказал: «Антибиотики неэффективны при лечении простуды или гриппа. Они могут быть необходимы, только если простуда осложняется бактериальной инфекцией или пневмонией».
Он предостерег от того, чтобы давать вашему ребенку остатки или неиспользованные антибиотики, поскольку это может привести к устойчивости к антибиотикам и другим побочным эффектам.
Рассмотрите возможность прививки от гриппа, чтобы защитить своего ребенка, поскольку грипп делает детей более несчастными, чем простуда. В некоторых случаях это может привести к опасным инфекциям, таким как пневмония.
По данным Совета по укреплению здоровья, прививка от гриппа рекомендуется детям в возрасте от шести месяцев до пяти лет. Это можно сделать в поликлиниках и большинстве частных клиник
.Грудное вскармливание также защищает от этих вирусов, поскольку антитела в грудном молоке помогают укрепить иммунную систему ребенка и предотвратить инфекции, сказал доктор Вонг.
4. Не принимать безрецептурные препараты — пейте больше жидкости и отдыхайте
По словам доктора Вонга, в большинстве случаев особого лечения обычно не требуется.
Вашему больному ребенку нужно много отдыхать. Это означает, что нужно отложить занятия, которые могут чрезмерно ее стимулировать, а также побудить ее чаще спать и раньше ложиться спать.
Дайте ей больше жидкости, чтобы помочь разжижить мокроту и успокоить горло, а также восполнить потерю воды из организма во время лихорадки, сказал доктор Вонг. Для младенцев в возрасте до шести месяцев «жидкости» означают грудное молоко или смесь.
Небезопасно играть в доктора и давать ребенку безрецептурные лекарства, такие как антигистаминные, противоотечные средства и сироп от кашля.
Американская академия педиатрии (AAP) заявила, что безрецептурные лекарства от кашля и простуды неэффективны у детей младше шести лет и могут иметь опасные побочные эффекты.
Никакие лекарства не помогут быстрее уйти от болезни вашего ребенка, но если у него высокая температура, детский парацетамол может помочь уменьшить дискомфорт.
Родители могут давать младенцам старше трех месяцев парацетамол или ибупрофен детям старше шести месяцев, — сказал доктор Вонг. Посоветуйтесь со своим врачом по поводу правильной дозировки.
Младенцам в возрасте до трех месяцев, у которых наблюдается повышенная температура, обычно требуется госпитализация.
5. Избавьтесь от заложенности носа у ребенка с помощью назального спрея.
У младенцев и детей ясельного возраста узкие дыхательные пути, из-за которых им труднее выводить выделения, такие как слизь, во время простуды.
Чтобы облегчить заложенность носа, вам просто понадобится спрей для носа с соленой водой, — сказал доктор Эптон. Используйте это вместе с назальными противозастойными каплями, которые могут помочь сузить кровеносные сосуды в носу и уменьшить выработку слизи.
Некоторые исследования показывают, что нанесение удобных для младенцев паров на грудь детей старше трех месяцев может помочь облегчить симптомы, добавил доктор Эптон.
Используйте только паровые салфетки, предназначенные для младенцев, а не взрослые, так как они могут быть слишком сильными и вызывать ощущение жжения на коже.
6. Выключить кондиционер
Не помещайте ребенка прямо перед вентилятором или кондиционером, так как это может усугубить заложенность носа, — сказал доктор Вонг.Он также может высушить и еще больше вызвать раздражение внутренней поверхности носа.
Он предложил увлажнять воздух, чтобы облегчить заложенный нос или насморк. Но используйте только увлажнители с холодным туманом.
AAP не рекомендует использовать увлажнители с теплым туманом и испарители с горячей водой, так как они могут вызвать случайные ожоги или ожоги.
7. Защитите ребенка от гриппа — начните с мытья рук
Вирусы простуды и гриппа распространяются крошечными воздушными капельками, которые выделяются, когда инфицированный человек кашляет или чихает, сказал доктор Вонг.
Они могут распространяться косвенно, когда вы касаетесь носа и рта ребенка руками, которые соприкасались с загрязненными поверхностями.
Итак, если вы плохо себя чувствуете, наденьте маску или прикрывайте рот и нос салфеткой при кашле или чихании. Выбросьте салфетку и после этого тщательно вымойте руки.
• Эта статья впервые появилась в журнале «Молодые родители».



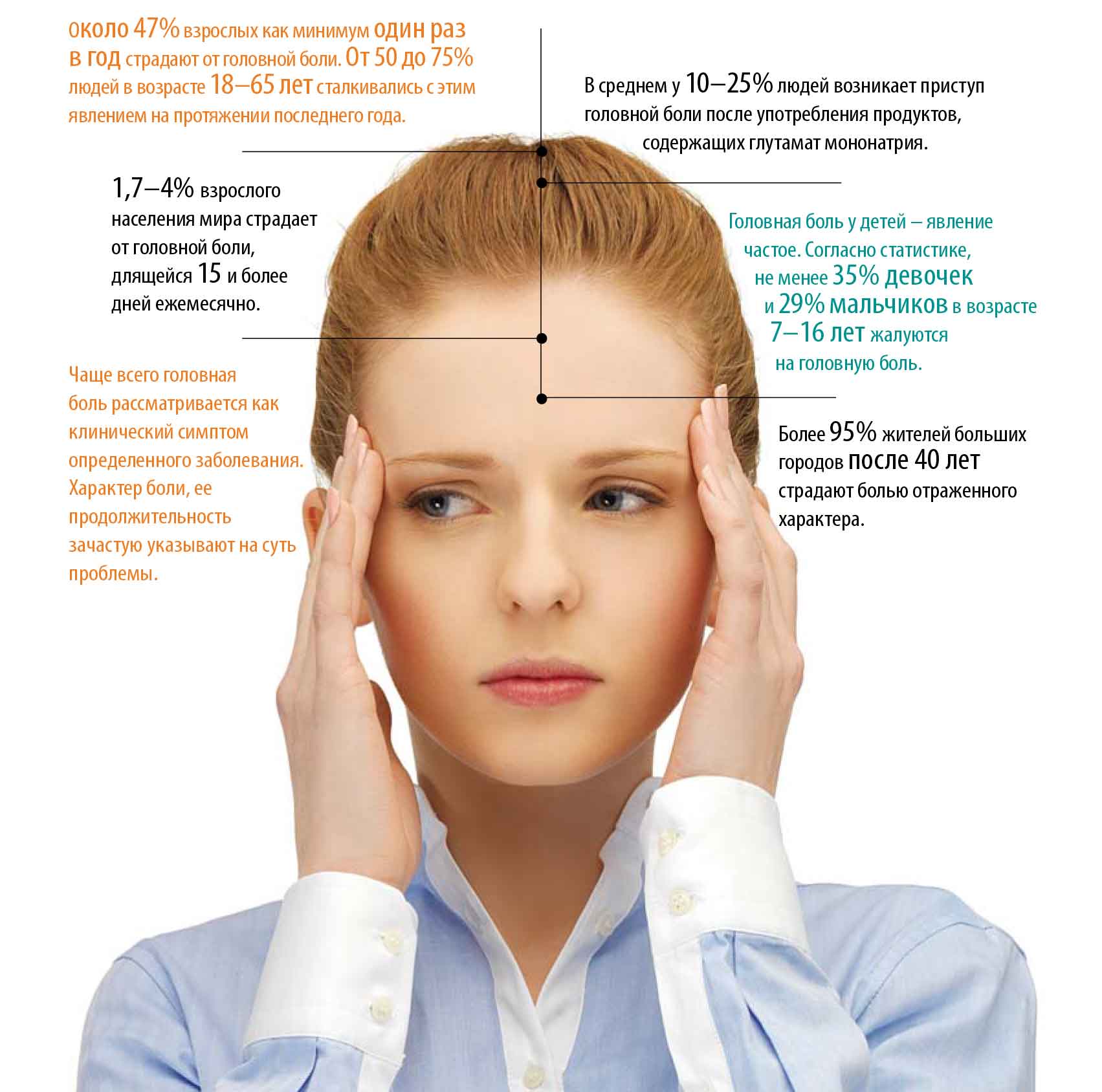 В любом случае наблюдается повышенное образование слизи, иногда с гноем, заложенность и отек носа.
В любом случае наблюдается повышенное образование слизи, иногда с гноем, заложенность и отек носа. Насморк, который не лечили или не долечили, может затронуть внутренние структуры уха.
Насморк, который не лечили или не долечили, может затронуть внутренние структуры уха. Беспокоят жидкие прозрачные выделения из носа, глаз, зуд и чихание.
Беспокоят жидкие прозрачные выделения из носа, глаз, зуд и чихание. Несмотря на то, что этот недуг может проходить самостоятельно за 10–14 дней, это совсем не означает, что не нужно лечиться. Важно при первых подозрениях обратиться к врачу, чтобы заболевание не приобрело тяжелую форму и не стало хроническим.
Несмотря на то, что этот недуг может проходить самостоятельно за 10–14 дней, это совсем не означает, что не нужно лечиться. Важно при первых подозрениях обратиться к врачу, чтобы заболевание не приобрело тяжелую форму и не стало хроническим. 
 Поэтому требуется коррекция лечения.
Поэтому требуется коррекция лечения.


 Промывание полости носа выполняется не менее 2–4 раз в день в течение 1–2 недель. Температура раствора должна находиться в пределах 38–40 °C. Для этой процедуры могут использоваться растворы на основе самых разных средств и препаратов.
Промывание полости носа выполняется не менее 2–4 раз в день в течение 1–2 недель. Температура раствора должна находиться в пределах 38–40 °C. Для этой процедуры могут использоваться растворы на основе самых разных средств и препаратов.
 Эту народную «мудрость» врачи-отоларингологи считают на самом деле большой глупостью. Ведь вовремя не вылеченный насморк может дать грозное осложнение – гайморит.
Эту народную «мудрость» врачи-отоларингологи считают на самом деле большой глупостью. Ведь вовремя не вылеченный насморк может дать грозное осложнение – гайморит. К другим причинам возникновения болезни относятся аллергические риниты, искривления носовой перегородки, разрастания в носовой полости (опухоли, полипы), очаги хронической инфекции, например, больные зубы.
К другим причинам возникновения болезни относятся аллергические риниты, искривления носовой перегородки, разрастания в носовой полости (опухоли, полипы), очаги хронической инфекции, например, больные зубы.
 С помощью длинной иглы врач делает прокол и откачивает гнойное содержимое из пазухи, затем в нее вводят специальное лекарство. Обычно бывает достаточно одного прокола, чтобы откачать основную массу гноя и слизи. Но, как рассказывает наш специалист, в его практике были случаи, когда пациенту для полного очищения пазух требовалось 5-6 пункций.
С помощью длинной иглы врач делает прокол и откачивает гнойное содержимое из пазухи, затем в нее вводят специальное лекарство. Обычно бывает достаточно одного прокола, чтобы откачать основную массу гноя и слизи. Но, как рассказывает наш специалист, в его практике были случаи, когда пациенту для полного очищения пазух требовалось 5-6 пункций.
 Лечение гайморита в Липецке вы всегда можете доверить опытным докторам клиники «Андромеда». Наше медицинское учреждение укомплектовано новейшим диагностическим оборудованием, позволяющим выявить заболевание на начальной стадии и сразу же приступить к разработке схемы лечения. С нами вы избавитесь от гайморита навсегда!
Лечение гайморита в Липецке вы всегда можете доверить опытным докторам клиники «Андромеда». Наше медицинское учреждение укомплектовано новейшим диагностическим оборудованием, позволяющим выявить заболевание на начальной стадии и сразу же приступить к разработке схемы лечения. С нами вы избавитесь от гайморита навсегда!

 Корень всех бед — различные ОРВИ, ОРЗ, грипп, заболевания верхних дыхательных путей и т.д. Именно поэтому своевременное лечение и профилактика этих заболеваний — это архиважный вопрос. Очень большое значение для профилактики гайморита, синусита и других ЛОР-заболеваний, при которых очаг инфекции расположен в полости рта, имеет своевременная и тщательная санация ротовой полости, устранение изменений в полости носа. Некоторые новообразования в носу или носоглотке способны вызывать заболевания дыхательных путей — трахеиты и бронхиты, а также фарингиты и ларингиты, которые, в свою очередь, чреваты довольно серьезными осложнениями в том случае, если пациент не получает своевременного грамотного лечения.
Корень всех бед — различные ОРВИ, ОРЗ, грипп, заболевания верхних дыхательных путей и т.д. Именно поэтому своевременное лечение и профилактика этих заболеваний — это архиважный вопрос. Очень большое значение для профилактики гайморита, синусита и других ЛОР-заболеваний, при которых очаг инфекции расположен в полости рта, имеет своевременная и тщательная санация ротовой полости, устранение изменений в полости носа. Некоторые новообразования в носу или носоглотке способны вызывать заболевания дыхательных путей — трахеиты и бронхиты, а также фарингиты и ларингиты, которые, в свою очередь, чреваты довольно серьезными осложнениями в том случае, если пациент не получает своевременного грамотного лечения.
 При орошении теплой морской водой происходит восстановление слизистой, улучшение дыхания, снабжение кислородом, освобождение от гноя, снятие интоксикации в очень важной зоне с самой развитой сосудистой сетью. То есть происходит восстановление флоры в зоне с самой высокой степенью всасываемости, а, следовательно, и снижение инфекционной нагрузки на организм.
При орошении теплой морской водой происходит восстановление слизистой, улучшение дыхания, снабжение кислородом, освобождение от гноя, снятие интоксикации в очень важной зоне с самой развитой сосудистой сетью. То есть происходит восстановление флоры в зоне с самой высокой степенью всасываемости, а, следовательно, и снижение инфекционной нагрузки на организм. Задача врача — при промывании создавать переменное давление в полости носа с одновременным введением жидкости в одну половину и аспирацией через другую.
Задача врача — при промывании создавать переменное давление в полости носа с одновременным введением жидкости в одну половину и аспирацией через другую. У взрослого пациента промывание пазух носа по Проетцу обычно не вызывает сильного дискомфорта. Поэтому часто для детей раннего возраста применяют другой вариант промывания — капельное промывание полости носа.
У взрослого пациента промывание пазух носа по Проетцу обычно не вызывает сильного дискомфорта. Поэтому часто для детей раннего возраста применяют другой вариант промывания — капельное промывание полости носа.

 Бекетова 13,
Бекетова 13, Белинского, 71/1
Белинского, 71/1 Когда слизь может двигаться и отводиться должным образом, она позволяет избежать инфекций и отеков в носовых пазухах.
Когда слизь может двигаться и отводиться должным образом, она позволяет избежать инфекций и отеков в носовых пазухах. Сертифицированные врачи New York ENT имеют обширный опыт диагностики и лечения широкого спектра заболеваний носа. Заполните форму на этой странице или позвоните в наш офис по телефону (212) 873-6168, чтобы записаться на прием сегодня.
Сертифицированные врачи New York ENT имеют обширный опыт диагностики и лечения широкого спектра заболеваний носа. Заполните форму на этой странице или позвоните в наш офис по телефону (212) 873-6168, чтобы записаться на прием сегодня. 

 Кроме того, если у вас в анамнезе рецидивирующий острый синусит или хронический синусит, подумайте о том, чтобы обратиться к специалисту по уху, носу и горлу для оценки и лечения.
Кроме того, если у вас в анамнезе рецидивирующий острый синусит или хронический синусит, подумайте о том, чтобы обратиться к специалисту по уху, носу и горлу для оценки и лечения.


 Полунин М.М.)
Полунин М.М.)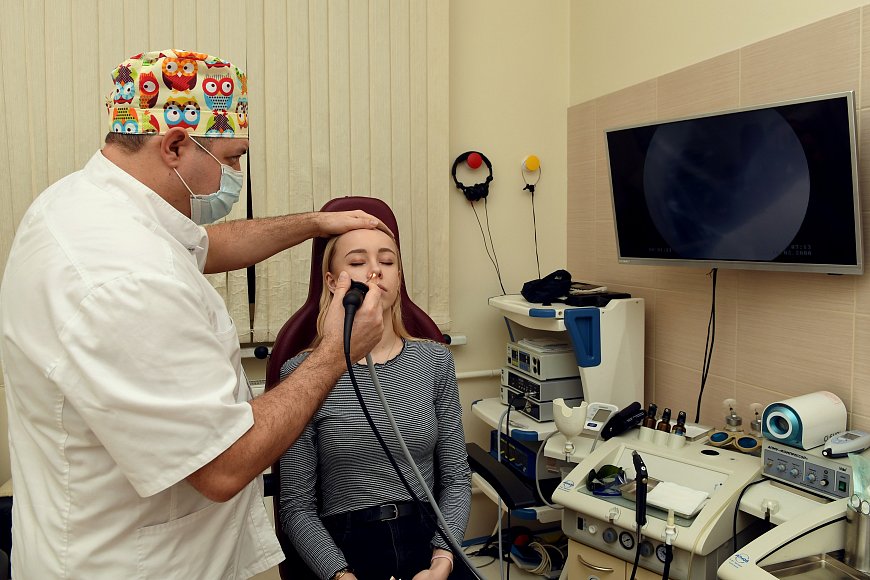 Сокращенно, по первым буквам основных разделов, специальность называется ЛОР.
Сокращенно, по первым буквам основных разделов, специальность называется ЛОР.


 Что вы посоветуете?
Что вы посоветуете? Классический пример – периодически повторяющийся хронический тонзиллит (ангина). Он способен привести к проблемам с почками, сердцем, формированию ревматизма.
Классический пример – периодически повторяющийся хронический тонзиллит (ангина). Он способен привести к проблемам с почками, сердцем, формированию ревматизма.
 )
)
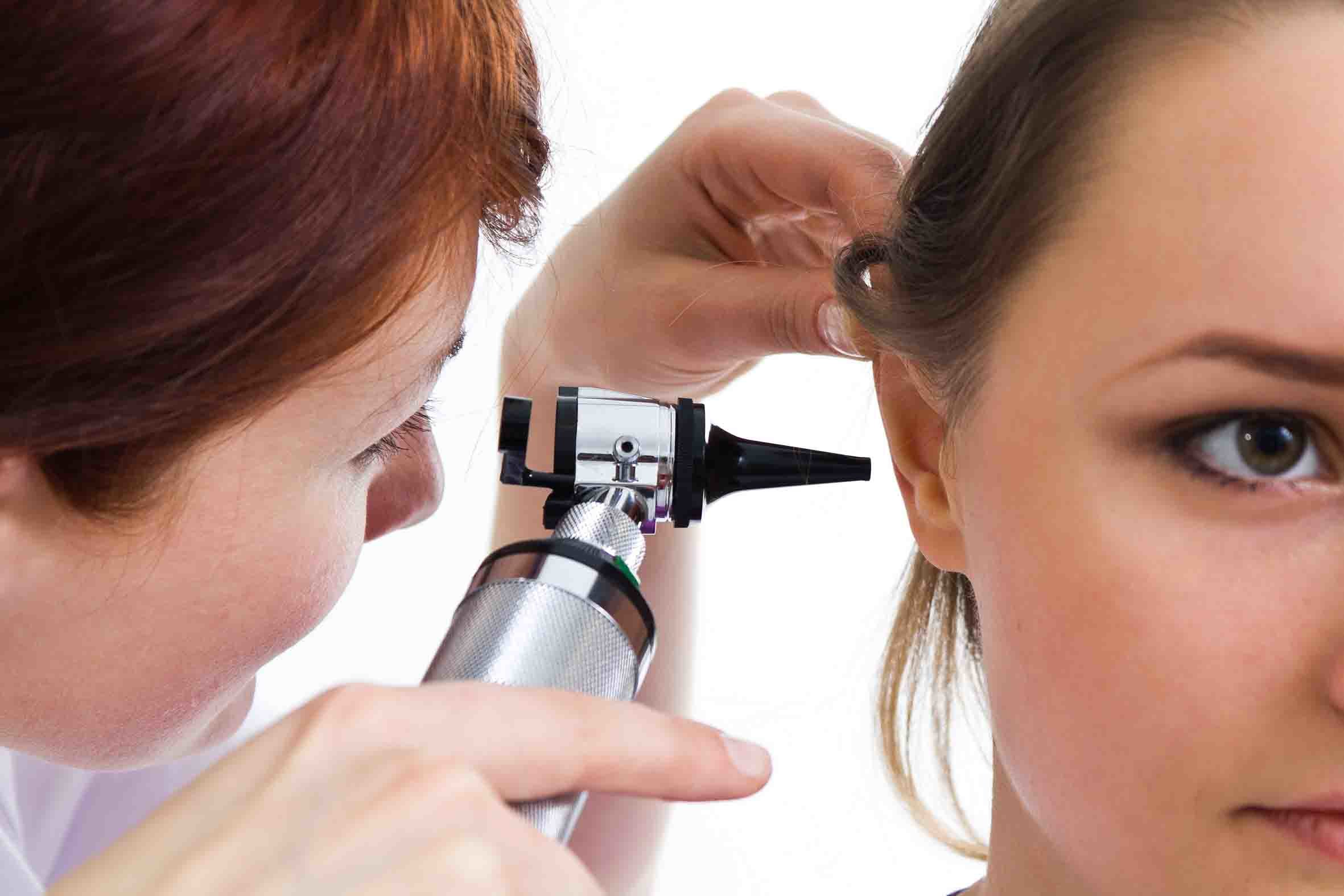
 Использование ватных тампонов может усугубить эту проблему, проталкивая воск в слуховой проход.
Использование ватных тампонов может усугубить эту проблему, проталкивая воск в слуховой проход. Наша команда ЛОР также предлагает новейшие инновационные минимально инвазивные хирургические методы, такие как трансоральная роботизированная хирургия (TORS), трансоральная лазерная микрохирургия (TOLM) и эндоскопическая хирургия основания черепа.
Наша команда ЛОР также предлагает новейшие инновационные минимально инвазивные хирургические методы, такие как трансоральная роботизированная хирургия (TORS), трансоральная лазерная микрохирургия (TOLM) и эндоскопическая хирургия основания черепа.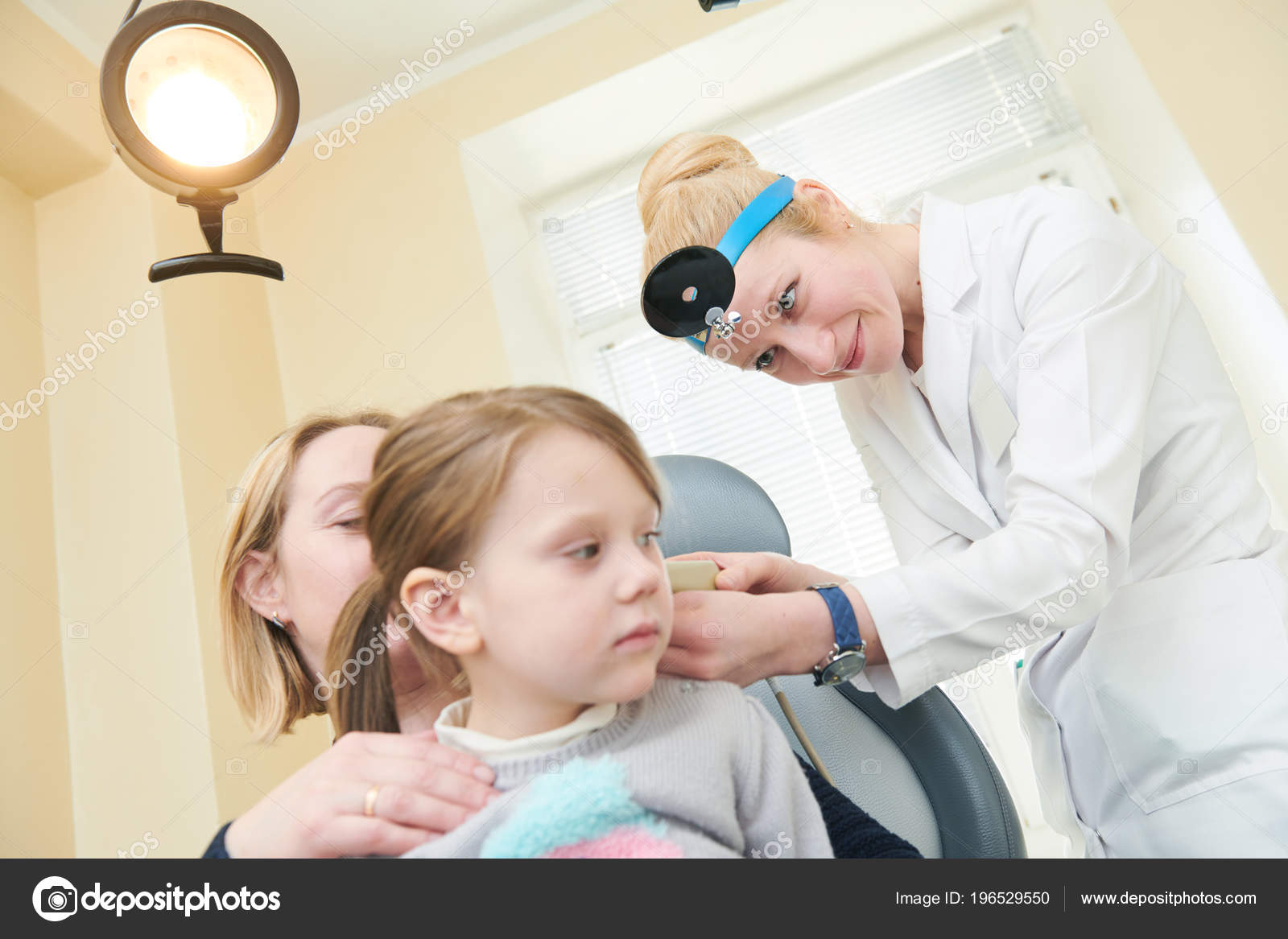 ЛОР-врачи специализируются на уходе за пазухами и пазухами. Возможно, им придется заняться лечением аллергии, полипов и препятствий в области носа.
ЛОР-врачи специализируются на уходе за пазухами и пазухами. Возможно, им придется заняться лечением аллергии, полипов и препятствий в области носа.
 Для тех, кто это делает, облегчение может быть получено с помощью кремов для кожи, мазей или противовирусных препаратов, отпускаемых по рецепту.
Для тех, кто это делает, облегчение может быть получено с помощью кремов для кожи, мазей или противовирусных препаратов, отпускаемых по рецепту. АОМ возникает, когда жидкость и слизь забивают трубки в ушах ребенка. Это может вызвать боль, отек и жар. Другой тип ушной инфекции называется средним отитом с выпотом (OME). При OME жидкость и слизь остаются в ухе вашего ребенка после того, как инфекция исчезнет. Иногда ушные инфекции проходят сами по себе. В других случаях вашему ребенку может потребоваться прием антибиотиков.
АОМ возникает, когда жидкость и слизь забивают трубки в ушах ребенка. Это может вызвать боль, отек и жар. Другой тип ушной инфекции называется средним отитом с выпотом (OME). При OME жидкость и слизь остаются в ухе вашего ребенка после того, как инфекция исчезнет. Иногда ушные инфекции проходят сами по себе. В других случаях вашему ребенку может потребоваться прием антибиотиков. Падение кислорода сигнализирует мозгу о необходимости разбудить ребенка, не давая ему уснуть. У детей без других заболеваний чаще всего причиной закупорки являются увеличенные миндалины или аденоиды. Проблема чаще всего возникает во время сна, когда мышцы горла и язык наиболее расслаблены. Подробнее.
Падение кислорода сигнализирует мозгу о необходимости разбудить ребенка, не давая ему уснуть. У детей без других заболеваний чаще всего причиной закупорки являются увеличенные миндалины или аденоиды. Проблема чаще всего возникает во время сна, когда мышцы горла и язык наиболее расслаблены. Подробнее. У Seattle Children’s есть единственная программа в стране, где многопрофильная команда педиатров лечит детей с поражениями основания черепа. Наши специалисты обеспечивают передовое хирургическое планирование, минимально инвазивные процедуры и уход, который необходим вашему ребенку после операции. Подробнее.
У Seattle Children’s есть единственная программа в стране, где многопрофильная команда педиатров лечит детей с поражениями основания черепа. Наши специалисты обеспечивают передовое хирургическое планирование, минимально инвазивные процедуры и уход, который необходим вашему ребенку после операции. Подробнее. Подробнее.
Подробнее.

 Помимо тонзиллита, ушных инфекций и аллергии, ЛОР-педиатры также лечат врожденные дефекты головы и шеи, а также проблемы развития.
Помимо тонзиллита, ушных инфекций и аллергии, ЛОР-педиатры также лечат врожденные дефекты головы и шеи, а также проблемы развития. Кроме того, ожидается получение сертификата совета по отоларингологии Американским советом по медицинским специальностям (ABMS), хотя и не всегда.
Кроме того, ожидается получение сертификата совета по отоларингологии Американским советом по медицинским специальностям (ABMS), хотя и не всегда.
 Совсем маленьким деткам держать ноги в растворе не более 5 минут. Первый раз следует выдержать не более 2 минут, так как эпидермис ребенка слишком чувствителен.
Совсем маленьким деткам держать ноги в растворе не более 5 минут. Первый раз следует выдержать не более 2 минут, так как эпидермис ребенка слишком чувствителен.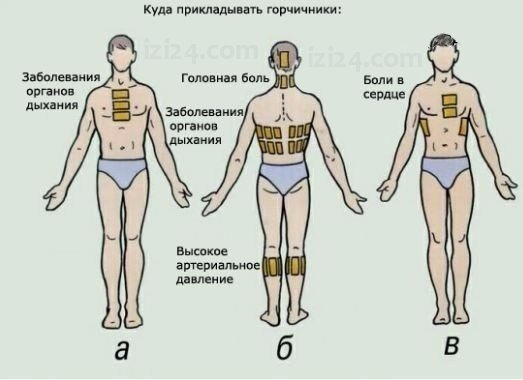
 Но, поверьте, некоторые «бабушкины» методы действительно заслуживают уважения, поскольку вы лечитесь без химии, а это, поверьте, очень большой плюс для здоровья организма. Так что смело лечимся без побочных эффектов для ЖКТ!
Но, поверьте, некоторые «бабушкины» методы действительно заслуживают уважения, поскольку вы лечитесь без химии, а это, поверьте, очень большой плюс для здоровья организма. Так что смело лечимся без побочных эффектов для ЖКТ! Горчичники. В начале заболевания вполне можно ставить горчичники. При кашле – на область груди. При насморке и боли в горле – на область икроножных мышц (обратная сторона голеней). Держите их примерно 20 мин, не больше!
Горчичники. В начале заболевания вполне можно ставить горчичники. При кашле – на область груди. При насморке и боли в горле – на область икроножных мышц (обратная сторона голеней). Держите их примерно 20 мин, не больше!
 Не использовать горячую воду! Оптимальная температура равняется 40-45 С;
Не использовать горячую воду! Оптимальная температура равняется 40-45 С;
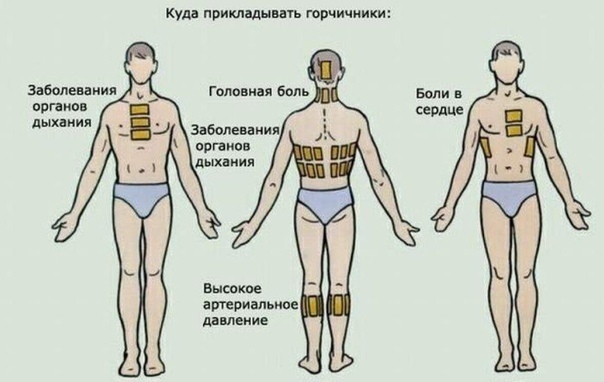 Так же мы применяем их при переохлаждении, насморке и пр.
Так же мы применяем их при переохлаждении, насморке и пр.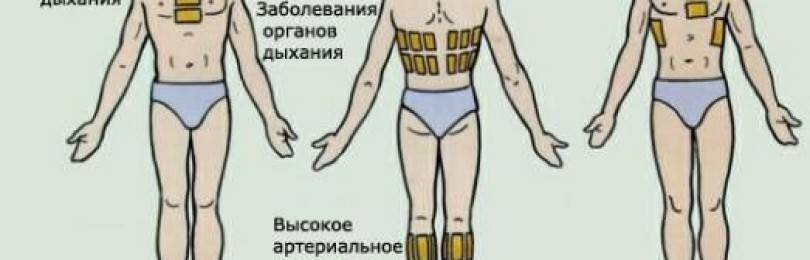 Поэтому при переохлаждении или нахождении рядом с уже заболевшими можно, не дожидаясь появления симптомов насморка, применить горчичники.
Поэтому при переохлаждении или нахождении рядом с уже заболевшими можно, не дожидаясь появления симптомов насморка, применить горчичники.
 Кроме того, амброксол стимулирует двигательную активность ресничек мерцательного эпителия, улучшает мукоцилиарный транспорт, повышает синтез сурфактанта.
Кроме того, амброксол стимулирует двигательную активность ресничек мерцательного эпителия, улучшает мукоцилиарный транспорт, повышает синтез сурфактанта. Стоит обратить внимание клиента на тщательный контроль за длительностью согревающей процедуры: она должна продолжаться от 2 до 10 минут, в зависимости от возраста малыша и его личной реакции.
Стоит обратить внимание клиента на тщательный контроль за длительностью согревающей процедуры: она должна продолжаться от 2 до 10 минут, в зависимости от возраста малыша и его личной реакции. Называлась «Сунореф», по‑моему. Может, сейчас есть что‑то в этом роде?
Называлась «Сунореф», по‑моему. Может, сейчас есть что‑то в этом роде? При адекватном лечении эта стадия быстро завершается полным выздоровлением. Инфекционный насморк может осложняться отитом или гайморитом. Аллергический насморк является одним из проявлений аллергии. Его основными проявлениями являются: затруднение носового дыхания, частое чихание, обильные водянисто-слизистые выделения из носа.
При адекватном лечении эта стадия быстро завершается полным выздоровлением. Инфекционный насморк может осложняться отитом или гайморитом. Аллергический насморк является одним из проявлений аллергии. Его основными проявлениями являются: затруднение носового дыхания, частое чихание, обильные водянисто-слизистые выделения из носа. Лучше проводить такие процедуры на ночь, перед сном.
Лучше проводить такие процедуры на ночь, перед сном.
 Детям в возрасте 6–12 лет — по 2–3 дозы спрея в каждый носовой ход, не чаще чем через 4 ч. Флакон следует держать вертикально.
Детям в возрасте 6–12 лет — по 2–3 дозы спрея в каждый носовой ход, не чаще чем через 4 ч. Флакон следует держать вертикально. В этих случаях следует обратиться к врачу до начала применения препарата.
В этих случаях следует обратиться к врачу до начала применения препарата. Одновременный прием фенилэфрина с блокаторами β-адренорецепторов может привести к АГ и чрезмерной брадикардии с возможной блокадой сердца. Следует с осторожностью применять с гормонами щитовидной железы, препаратами, влияющими на сердечную проводимость (сердечные гликозиды, антиаритмические препараты). При сочетанном применении с препаратами, которые предопределяют выведение калия, например с некоторыми диуретиками типа фуросемида, возможны усиление гипокалиемии и снижение артериальной чувствительности к таким вазопрессорным препаратам, как фенилэфрин.
Одновременный прием фенилэфрина с блокаторами β-адренорецепторов может привести к АГ и чрезмерной брадикардии с возможной блокадой сердца. Следует с осторожностью применять с гормонами щитовидной железы, препаратами, влияющими на сердечную проводимость (сердечные гликозиды, антиаритмические препараты). При сочетанном применении с препаратами, которые предопределяют выведение калия, например с некоторыми диуретиками типа фуросемида, возможны усиление гипокалиемии и снижение артериальной чувствительности к таким вазопрессорным препаратам, как фенилэфрин.
 Тяжелые последствия сужения сосудов чаще могут возникать у пациентов с гиповолемией и тяжелой брадикардией. Специфического антидота при отравлении фенилэфрином не существует. Лечение симптоматическое.
Тяжелые последствия сужения сосудов чаще могут возникать у пациентов с гиповолемией и тяжелой брадикардией. Специфического антидота при отравлении фенилэфрином не существует. Лечение симптоматическое. Противоотечное действие длится до 6 ч.
Противоотечное действие длится до 6 ч.



 Тяжелые последствия сужения сосудов чаще могут возникать у пациентов с гиповолемией и тяжелой брадикардией. Специфического антидота при отравлении фенилэфрином не существует. Лечение симптоматическое.
Тяжелые последствия сужения сосудов чаще могут возникать у пациентов с гиповолемией и тяжелой брадикардией. Специфического антидота при отравлении фенилэфрином не существует. Лечение симптоматическое. Противоотечное действие длится до 6 ч.
Противоотечное действие длится до 6 ч.



 Восстановление воздушной проходимости носоглотки улучшает самочувствие пациента и снижает опасность возможных осложнений, вызванных застоем слизистого секрета.
Восстановление воздушной проходимости носоглотки улучшает самочувствие пациента и снижает опасность возможных осложнений, вызванных застоем слизистого секрета.


 Механизм действия препарата основан на его способности стимулировать альфа-адренорецепторы гладкомышечного слоя сосудов слизистой оболочки носа. Вследствие стимуляции альфа-адренорецепторов отмечается сужение сосудов, уменьшение сосудистой проницаемости.
Механизм действия препарата основан на его способности стимулировать альфа-адренорецепторы гладкомышечного слоя сосудов слизистой оболочки носа. Вследствие стимуляции альфа-адренорецепторов отмечается сужение сосудов, уменьшение сосудистой проницаемости.
 При впрыскивании препарата второй носовой ход рекомендуется закрыть. Впрыскивание производят поочередно в оба носовых хода.
При впрыскивании препарата второй носовой ход рекомендуется закрыть. Впрыскивание производят поочередно в оба носовых хода.






 Иногда ваш ребенок может чихать — это естественное очищающее действие.
Иногда ваш ребенок может чихать — это естественное очищающее действие.

 enttech.com.au
enttech.com.au  Наш солевой туман разработан для маленьких носов и имеет специально разработанную насадку, поэтому вы можете вводить нужное количество в любом удобном для них положении. Так им будет легче дышать, а вам — легче.
Наш солевой туман разработан для маленьких носов и имеет специально разработанную насадку, поэтому вы можете вводить нужное количество в любом удобном для них положении. Так им будет легче дышать, а вам — легче.
 Самый большой дискомфорт от простуды или аллергии — заложенный нос. Вот простое домашнее средство от простуды от доктора Сирса для прочистки носа у ребенка.
Самый большой дискомфорт от простуды или аллергии — заложенный нос. Вот простое домашнее средство от простуды от доктора Сирса для прочистки носа у ребенка. Полезный совет: Чтобы избежать загрязнения физиологического раствора, не отпускайте грушу, пока она еще находится в носу ребенка.Если вы отпустите лампочку, пока она еще находится в носу ребенка, вы загрязните физиологический раствор выделениями из носа.
Полезный совет: Чтобы избежать загрязнения физиологического раствора, не отпускайте грушу, пока она еще находится в носу ребенка.Если вы отпустите лампочку, пока она еще находится в носу ребенка, вы загрязните физиологический раствор выделениями из носа. Другой вариант — насладиться паровой баней с младенцем, отведя ребенка в ванную, закрыв дверь и включив горячую воду в душе. Пар помогает открыть забитые дыхательные пути и отвести секрет. Возьмите с собой игрушки, чтобы ребенок мог с ними поиграть.
Другой вариант — насладиться паровой баней с младенцем, отведя ребенка в ванную, закрыв дверь и включив горячую воду в душе. Пар помогает открыть забитые дыхательные пути и отвести секрет. Возьмите с собой игрушки, чтобы ребенок мог с ними поиграть. Самое главное действительно работает! Я использовал это для моего новорожденного, когда он немного простудился, и я мог слышать, что он был перегружен, и в течение 10 минут слизь вышла из его ноздри. Я обнаружил, что флакон хранится довольно долго, так как вам нужно совсем немного.
Самое главное действительно работает! Я использовал это для моего новорожденного, когда он немного простудился, и я мог слышать, что он был перегружен, и в течение 10 минут слизь вышла из его ноздри. Я обнаружил, что флакон хранится довольно долго, так как вам нужно совсем немного. Я не думаю, что есть что-то, что я бы изменил, кроме, возможно, предложить вариант, который продается как спрей и всасывающий инструмент, чтобы у вас было одно решение в одной упаковке.
Я не думаю, что есть что-то, что я бы изменил, кроме, возможно, предложить вариант, который продается как спрей и всасывающий инструмент, чтобы у вас было одно решение в одной упаковке.


 Е. Без фирменного наименования).
Е. Без фирменного наименования).
 По воскресеньям они не доставляются. Мы оставляем за собой право использовать альтернативных перевозчиков, если Royal Mail не подходит. Это может происходить с аэрозолями или крупногабаритными предметами.
По воскресеньям они не доставляются. Мы оставляем за собой право использовать альтернативных перевозчиков, если Royal Mail не подходит. Это может происходить с аэрозолями или крупногабаритными предметами. Эта информация должна обрабатываться квалифицированным членом команды, поэтому даты отгрузки и доставки являются приблизительными и не гарантируются.
Эта информация должна обрабатываться квалифицированным членом команды, поэтому даты отгрузки и доставки являются приблизительными и не гарантируются. Это ограничение, установленное для аптек одним из наших регулирующих органов — MHRA.
Это ограничение, установленное для аптек одним из наших регулирующих органов — MHRA. С любых посылок, возвращенных нам из-за ошибок адреса доставки, может взиматься плата за повторную доставку и административный сбор.
С любых посылок, возвращенных нам из-за ошибок адреса доставки, может взиматься плата за повторную доставку и административный сбор. Это относится ко всем лекарствам, продаваемым в TravelPharm в розницу. Для ясности, лекарства будут иметь лицензию на продукцию в Великобритании. Обычные лекарства, которые продает TravelPharm (и этот список не является исчерпывающим), включают таблетки от малярии и распространенные без рецепта лекарства, такие как обезболивающие и антигистаминные препараты. Лекарства строго не ограничиваются таблетками, кремы и жидкости также могут быть лекарствами. В случае сомнений позвоните в команду для получения совета.
Это относится ко всем лекарствам, продаваемым в TravelPharm в розницу. Для ясности, лекарства будут иметь лицензию на продукцию в Великобритании. Обычные лекарства, которые продает TravelPharm (и этот список не является исчерпывающим), включают таблетки от малярии и распространенные без рецепта лекарства, такие как обезболивающие и антигистаминные препараты. Лекарства строго не ограничиваются таблетками, кремы и жидкости также могут быть лекарствами. В случае сомнений позвоните в команду для получения совета. Диффузный наружный отит может быть вызван стафилококками, гемофильной палочкой, пневмококками, клебсиеллой, синегнойной палочкой, грибками рода кандида и др. Проникновению возбудителя внутрь кожного покрова, выстилающего наружный слуховой проход, осуществляется в местах повреждений и микротравм. В свою очередь травмирование кожи слухового прохода возможно при травме уха, наличие в нем инородного тела попадании агрессивных химических веществ, неправильном проведении гигиены уха, самостоятельных попытках извлечения серной пробки, расчесывании уха при зудящих дерматозах, сахарном диабете.
Диффузный наружный отит может быть вызван стафилококками, гемофильной палочкой, пневмококками, клебсиеллой, синегнойной палочкой, грибками рода кандида и др. Проникновению возбудителя внутрь кожного покрова, выстилающего наружный слуховой проход, осуществляется в местах повреждений и микротравм. В свою очередь травмирование кожи слухового прохода возможно при травме уха, наличие в нем инородного тела попадании агрессивных химических веществ, неправильном проведении гигиены уха, самостоятельных попытках извлечения серной пробки, расчесывании уха при зудящих дерматозах, сахарном диабете.
 По своему течению может иметь острое и хроническое течение. Острая форма может протекать с выраженными болями и яркой симптоматикой и при отсутствии адекватного лечения перейти в хроническую форму. Причиной развития отита являются патогенные бактерии и грибы.
По своему течению может иметь острое и хроническое течение. Острая форма может протекать с выраженными болями и яркой симптоматикой и при отсутствии адекватного лечения перейти в хроническую форму. Причиной развития отита являются патогенные бактерии и грибы.  д.) и другие причины.
д.) и другие причины. 

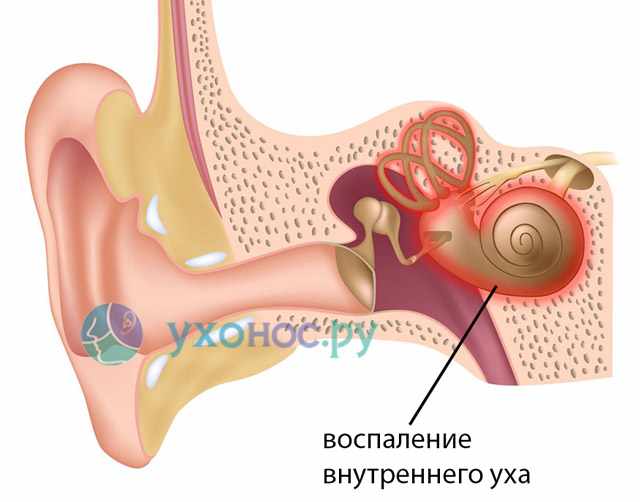 Зуд зачастую характерен при грибковом поражении кожи слухового прохода, а также при экземе;
Зуд зачастую характерен при грибковом поражении кожи слухового прохода, а также при экземе; Применении антибактериальных, десенсибилизирующих, противовоспалительных препаратов внутрь и местно, то есть, в виде мазей, капель, тампонов на область воспаления. Без осмотра ЛОР врача невозможно определить является ли заболевание воспалением наружного уха или средним отитом (воспалением среднего уха). Лечение этих заболеваний кардинально различается, поэтому самодиагностикой и самолечением заниматься нельзя.
Применении антибактериальных, десенсибилизирующих, противовоспалительных препаратов внутрь и местно, то есть, в виде мазей, капель, тампонов на область воспаления. Без осмотра ЛОР врача невозможно определить является ли заболевание воспалением наружного уха или средним отитом (воспалением среднего уха). Лечение этих заболеваний кардинально различается, поэтому самодиагностикой и самолечением заниматься нельзя.
 Дело в том, что сам наружный слуховой проход — предрасполагающее место для развития воспаления — темный и узкий. А когда в нем еще и влажно, например после купания, то слуховой проход становится идеальным местом для размножения бактерий. При наружном отите заражение возникает снаружи, поэтому он практически никогда не встречается при ОРВИ. Если у вашего ребенка есть явления ОРВИ и при этом разболелось ухо — это вряд ли наружный отит.
Дело в том, что сам наружный слуховой проход — предрасполагающее место для развития воспаления — темный и узкий. А когда в нем еще и влажно, например после купания, то слуховой проход становится идеальным местом для размножения бактерий. При наружном отите заражение возникает снаружи, поэтому он практически никогда не встречается при ОРВИ. Если у вашего ребенка есть явления ОРВИ и при этом разболелось ухо — это вряд ли наружный отит.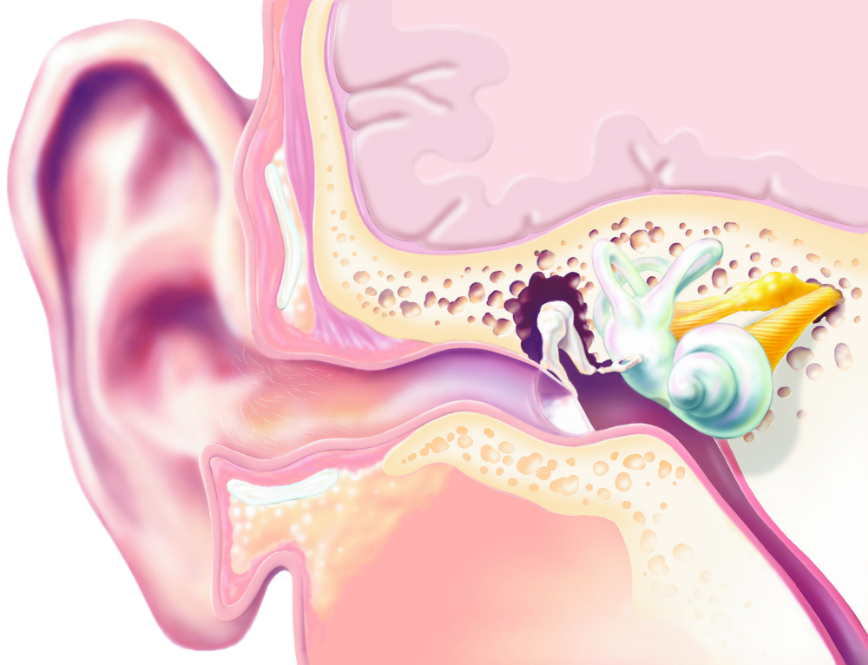 У него выделяют две стадии. В начале наблюдаются точечные покраснения в слуховом проходе — это предвоспалительная стадия, которая сопровождается дискомфортом и зудом «где‑то внутри уха». Далее возникает острое воспаление, и здесь уже появляется сильная, а иногда очень сильная боль в ухе, снижение слуха и ощущение заложенности. Редко и в небольшом количестве отмечаются выделения. Воспаление чаще всего одностороннее, но при несоблюдении гигиены оно может перейти и на другое ухо. При прогрессии воспаление может перейти на ушную раковину, усиливая при этом болезненные ощущения. Или вовлечь барабанную перепонку и вызвать мирингит.
У него выделяют две стадии. В начале наблюдаются точечные покраснения в слуховом проходе — это предвоспалительная стадия, которая сопровождается дискомфортом и зудом «где‑то внутри уха». Далее возникает острое воспаление, и здесь уже появляется сильная, а иногда очень сильная боль в ухе, снижение слуха и ощущение заложенности. Редко и в небольшом количестве отмечаются выделения. Воспаление чаще всего одностороннее, но при несоблюдении гигиены оно может перейти и на другое ухо. При прогрессии воспаление может перейти на ушную раковину, усиливая при этом болезненные ощущения. Или вовлечь барабанную перепонку и вызвать мирингит. При наружном отите детки обычно не дают дотрагиваться до уха из‑за сильной боли. В современной литературе представлены критерии диагностики: быстрое начало — в течение 48 часов. Симптомы воспаления — сильная боль, зуд, заложенность уха, отек и дискомфорт при пальпации. Боль при движениях ушной раковины или надавливании на козелок. При этом на осмотре врач выявляет покраснение слухового прохода, отек и, возможно, отделяемое, если слуховой проход выглядит влажным.
При наружном отите детки обычно не дают дотрагиваться до уха из‑за сильной боли. В современной литературе представлены критерии диагностики: быстрое начало — в течение 48 часов. Симптомы воспаления — сильная боль, зуд, заложенность уха, отек и дискомфорт при пальпации. Боль при движениях ушной раковины или надавливании на козелок. При этом на осмотре врач выявляет покраснение слухового прохода, отек и, возможно, отделяемое, если слуховой проход выглядит влажным. Потому что вода в данной ситуации — враг.
Потому что вода в данной ситуации — враг. Возможна отслойка плаценты в 3,2% случаев. При возникновении ОРВИ обязательна консультация врача в связи с высоким риском возникновения осложнений как у беременной, так и у плода.
Возможна отслойка плаценты в 3,2% случаев. При возникновении ОРВИ обязательна консультация врача в связи с высоким риском возникновения осложнений как у беременной, так и у плода. Отсюда — боль в мышцах, ломота в теле и суставах, головная боль.
Отсюда — боль в мышцах, ломота в теле и суставах, головная боль. Например, подышать над сваренной картошкой, закрывшись полотенцем, или над раствором соды (2 ч. ложки на литр воды). Можно напустить пара в ванную и посидеть там час-полтора. И не забывайте постоянно проветривать комнату и увлажнять в ней воздух при помощи увлажнителя. Хорошо справляются с кашлем отвар инжира на молоке или воде (100 г на два стакана, потомить 15 минут на огне, принимать 2–3 раза в день по полстакана), смесь минеральной воды «Боржоми» с молоком, сок черной редьки в смеси с медом.
Например, подышать над сваренной картошкой, закрывшись полотенцем, или над раствором соды (2 ч. ложки на литр воды). Можно напустить пара в ванную и посидеть там час-полтора. И не забывайте постоянно проветривать комнату и увлажнять в ней воздух при помощи увлажнителя. Хорошо справляются с кашлем отвар инжира на молоке или воде (100 г на два стакана, потомить 15 минут на огне, принимать 2–3 раза в день по полстакана), смесь минеральной воды «Боржоми» с молоком, сок черной редьки в смеси с медом. Этот мешочек нужно нагреть (при этом он должен остаться сухим и не отсыреть), а затем приложить к уху и закрепить шарфом. Оставьте такой «компресс» на ночь: он не только согреет уши, но и поможет справиться с инфекцией благодаря эфирным маслам ромашки.
Этот мешочек нужно нагреть (при этом он должен остаться сухим и не отсыреть), а затем приложить к уху и закрепить шарфом. Оставьте такой «компресс» на ночь: он не только согреет уши, но и поможет справиться с инфекцией благодаря эфирным маслам ромашки. В настоящее время нет достоверных данных о том, что ОРВИ вызывает инфицирование плода или приводит к порокам его развития — но сделайте это для собственного успокоения, чтобы убедиться, что все в порядке.
В настоящее время нет достоверных данных о том, что ОРВИ вызывает инфицирование плода или приводит к порокам его развития — но сделайте это для собственного успокоения, чтобы убедиться, что все в порядке.
 п.). В зависимости от этого и проводятся профилактические и лечебные мероприятия, направленные на устранение провоцирующих факторов и снижение симптомов ринита.
п.). В зависимости от этого и проводятся профилактические и лечебные мероприятия, направленные на устранение провоцирующих факторов и снижение симптомов ринита. Держите хорошо гидратированный, выпивая 8-10 стаканов жидкости в день.Обычные спортивные напитки и Педиалит — хороший выбор, если вы не страдаете диабетом. Если эти меры неэффективны, вы можете принять:
Держите хорошо гидратированный, выпивая 8-10 стаканов жидкости в день.Обычные спортивные напитки и Педиалит — хороший выбор, если вы не страдаете диабетом. Если эти меры неэффективны, вы можете принять:
 Тайленол (ацетаминофен) безопасно принимать при любой из вышеперечисленных проблем во время беременности с максимальной общей дозой 2000 мг в день.Избегайте любых продуктов, содержащих аспирин или другие родственные лекарства (порошки BC, Advil, Aleve, Ibuprofen). Если ваша головная боль не уменьшится с помощью этих мер или если у вас есть визуальные изменения, позвоните по номеру врача.
Тайленол (ацетаминофен) безопасно принимать при любой из вышеперечисленных проблем во время беременности с максимальной общей дозой 2000 мг в день.Избегайте любых продуктов, содержащих аспирин или другие родственные лекарства (порошки BC, Advil, Aleve, Ibuprofen). Если ваша головная боль не уменьшится с помощью этих мер или если у вас есть визуальные изменения, позвоните по номеру врача. Если вы подвергались воздействию стрептококковой ангины и чувствуете, что ваши симптомы могут быть вызваны стрептококком, позвоните своему основному лечащему врачу для получения дальнейших инструкций.
Если вы подвергались воздействию стрептококковой ангины и чувствуете, что ваши симптомы могут быть вызваны стрептококком, позвоните своему основному лечащему врачу для получения дальнейших инструкций. Через несколько дней у человека также может появиться розовая пятнистая сыпь на конечностях или туловище. Многие люди (до 20 процентов) вообще не имеют никаких симптомов, когда у них есть инфекция.
Через несколько дней у человека также может появиться розовая пятнистая сыпь на конечностях или туловище. Многие люди (до 20 процентов) вообще не имеют никаких симптомов, когда у них есть инфекция.  Симптомы включают покраснение и опухание гортани, трудности с глотанием, повышение температуры. Болезнь легко спутать с ОРВИ или гриппом, потребуется сдать мазок из зева, а уже затем педиатр подберет лекарство.
Симптомы включают покраснение и опухание гортани, трудности с глотанием, повышение температуры. Болезнь легко спутать с ОРВИ или гриппом, потребуется сдать мазок из зева, а уже затем педиатр подберет лекарство.



 Комплексное действие лекарства позволяет применять его примонотерапии воспалительных заболеваний носа и носовых пазух.
Комплексное действие лекарства позволяет применять его примонотерапии воспалительных заболеваний носа и носовых пазух. Цефалексин-суспензия назначается детям всех возрастов.
Цефалексин-суспензия назначается детям всех возрастов. К препарату довольно быстро вырабатывается устойчивость, поэтому эритромицин обычно применяют в качестве «резервного» средства, а также в комбинированной терапии либо на этапе долечивания.
К препарату довольно быстро вырабатывается устойчивость, поэтому эритромицин обычно применяют в качестве «резервного» средства, а также в комбинированной терапии либо на этапе долечивания. Как правило, доводы о целесообразности столь серьезного лечения на них мало действуют, и в результате именно такие «залеченные» любящими мамами детки, как правило, чаще своих сверстников болеют, и в целом их физическое развитие оставляет желать лучшего.
Как правило, доводы о целесообразности столь серьезного лечения на них мало действуют, и в результате именно такие «залеченные» любящими мамами детки, как правило, чаще своих сверстников болеют, и в целом их физическое развитие оставляет желать лучшего. А если малыш кашляет уже три месяца – это хронический кашель.
А если малыш кашляет уже три месяца – это хронический кашель. Этих двух недель, как мы понимаем, нет ни у заболевшего ребенка, ни у его обеспокоенных родителей, ни у врача.
Этих двух недель, как мы понимаем, нет ни у заболевшего ребенка, ни у его обеспокоенных родителей, ни у врача.

 Смешивать препараты разных групп в одном ингаляторе категорически запрещается!
Смешивать препараты разных групп в одном ингаляторе категорически запрещается!
 Причиной ОРВИ являются вирусы. Во время болезни температура тела может повышаться от 37 градусов и выше.
Причиной ОРВИ являются вирусы. Во время болезни температура тела может повышаться от 37 градусов и выше. Идеальная температура воздуха в комнате больного должна составлять около 18-20 градусов, а сам воздух должен быть достаточно влажным (около 50-60%).
Идеальная температура воздуха в комнате больного должна составлять около 18-20 градусов, а сам воздух должен быть достаточно влажным (около 50-60%). Они не принесут никакой пользы, но при этом будут подавлять полезные микроорганизмы, находящиеся в пищеварительной системе. И тем самым снижать иммунитет ребенка, который во многом зависит именно от слаженной работы кишечника и желудка.
Они не принесут никакой пользы, но при этом будут подавлять полезные микроорганизмы, находящиеся в пищеварительной системе. И тем самым снижать иммунитет ребенка, который во многом зависит именно от слаженной работы кишечника и желудка.
 Также вы узнаете о механизме и причинах его возникновения.
Также вы узнаете о механизме и причинах его возникновения. Антибиотики не используются для лечения ангины, гриппа, ларингита, тонзиллита и так далее.
Антибиотики не используются для лечения ангины, гриппа, ларингита, тонзиллита и так далее.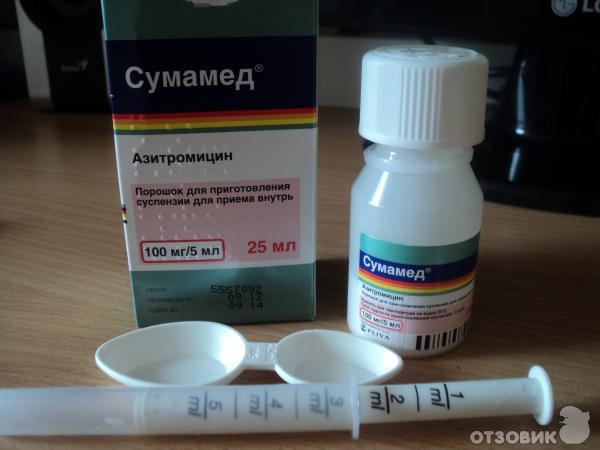 Примеры лекарств для детей – Амоксициллин, Амоксиклав, Флемоксин и так далее.
Примеры лекарств для детей – Амоксициллин, Амоксиклав, Флемоксин и так далее.



 Следует знать, что лекарственные средства тетрациклиновой группы и аминогликозиды дают серьезные побочные эффекты и не рекомендованы к применению совсем маленьким пациентам.
Следует знать, что лекарственные средства тетрациклиновой группы и аминогликозиды дают серьезные побочные эффекты и не рекомендованы к применению совсем маленьким пациентам.


 Подписаться Нам не удалось обработать ваш запрос. Пожалуйста, повторите попытку позже. Если у вас по-прежнему возникает эта проблема, обратитесь по адресу
Подписаться Нам не удалось обработать ваш запрос. Пожалуйста, повторите попытку позже. Если у вас по-прежнему возникает эта проблема, обратитесь по адресу 
 Подписаться Нам не удалось обработать ваш запрос.Пожалуйста, повторите попытку позже. Если у вас по-прежнему возникает эта проблема, обратитесь по адресу
Подписаться Нам не удалось обработать ваш запрос.Пожалуйста, повторите попытку позже. Если у вас по-прежнему возникает эта проблема, обратитесь по адресу  Теперь они призывают врачей изменить свои привычки при назначении лекарств.
Теперь они призывают врачей изменить свои привычки при назначении лекарств. 
 Кашель, фарингит и простуда
Кашель, фарингит и простуда Плацебо-контролируемое двойное слепое исследование эритромицина у взрослых с острым бронхитом. J Fam Pract .
1987. 25: 137–41.
Плацебо-контролируемое двойное слепое исследование эритромицина у взрослых с острым бронхитом. J Fam Pract .
1987. 25: 137–41. Br Med J .
1977; 2: 552–4.
Br Med J .
1977; 2: 552–4.