Тубоотит, симптомы и лечение тубоотита у детей и взрослых в Москве
Тубоотит представляет собой воспалительный процесс, который происходит в евстахиевой трубе. Часто больные жалуются на заложенность и шум, неприятное ощущение жидкости в ушах, тошноту и головную боль. При осмотре ЛОР отмечает отек слизистой носа.
Имеющаяся жидкость – это идеальная среда для быстрого размножения микроорганизмов. В результате этого в случае отсутствия грамотного лечения наблюдается необратимая потеря слуха.
Основные причины тубоотита
Как правило, острая форма болезни возникает как осложнение после ранее перенесенных заболеваний: фарингита, кори, ринита. Однако есть и некоторые другие причины:
— острые инфекции;
— аллергия, влекущая за собой воспаление слизистых;
— диагностируемые дефекты носоглотки.
Хроническая форма возникает в таких случаях:
— долгое течение острой формы;
— отсутствие адекватного лечения;
— неоконченный курс лечения болезни.
Основная причина тубоотита у взрослых – это инфекция. Лечение хронического тубоотита назначается в зависимости от сложности заболевания. В группу высокого риска возникновения болезни вошли такие категории:
— дети в детских садах;
— лица, резко сменившие климатический пояс;
— имеющие наследственную предрасположенность к ЛОР болезням;
— малыши на искусственном вскармливании;
— больные, недавно перенесшие инфекцию уха;
— лица с пониженным иммунитетом.
Симптомы и лечение тубоотита у взрослых и детей
Острая форма:
— надоедливый шум в ушах;
— понижение остроты слуха;
— облегчение симптомов после зевоты.
Хроническая форма:
— снижение остроты слуха;
— заложенность в ушах;
— у больного диагностируется деформация барабанной перепонки.
Тубоотит у детей: симптомы
Они имеют ту же специфику, что и у взрослых. Это, прежде всего, шум в ухе, пониженная слышимость; частичная или полная заложенность ушей. Что касается температуры тела, то она в пределах нормы.
Что касается температуры тела, то она в пределах нормы.
Диагностика заболевания
Диагноз «тубоотит» устанавливается доктором при профессиональном осмотре пациента и на основании его жалоб. Осмотр проводится специальным инструментом – отоскопом. Также врач принимает ко вниманию:
— наличие ОРВИ, скарлатины;
— осмотр слухового прохода, а также барабанной перепонки;
— исследование подвижности барабанной перепонки;
— иногда назначается консультация терапевта.
Лечение тубоотита у врача-оториноларинголога Алексея Кошелева
Лечение тубоотита у взрослых при легкой форме происходит без лекарств. В данном случае иммунная система человека сама прекрасно справляется с инфекцией. Для снятия отека назначаются антигистамины и сосудорасширяющие капли в нос.
Если при такой схеме лечения наблюдается отрицательная динамика, следует подключить антибактериальную терапию. Лечение тубоотита у детей не имеет принципиальных отличий от данного процесса у взрослых.
Хирургическое лечение заболевания в клинике «АВС медицина»
Иногда консервативное лечение, увы, не влечет за собой улучшений. Тогда врачом проводится оперативное лечение. Оно подразумевает установку в ухо катетера, с помощью которого идет отток жидкости. Операция происходит под общей анестезией. Что касается прогноза заболевания, то он всегда положительный при своевременном и адекватном лечении.
Профилактические меры:
— систематическое закаливание организма;
— своевременно лечение ЛОР-заболеваний;
— при склонности к аллергическим проявлениям важно выявить, на что именно идет аллергия, так как исключение контакта с ним максимально понижает рецидив тубоотита.
Звоните и записывайтесь на прием!
Тубоотит (евстахиит) причины, лечение — Клиника Сити Мед Оренбург
Тубоотит (евстахиит) причины, лечение — Клиника «Сити Мед» Оренбург
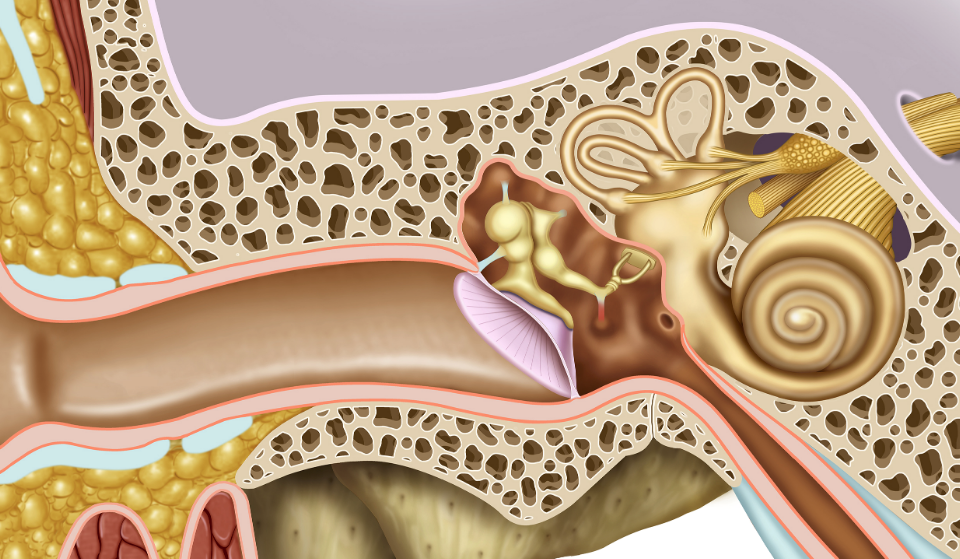
Тубоотитом (упоминается так же: евстахиитом, средним отитом) — называется воспаление слизистой оболочки евстахиевой трубы и барабанной полости.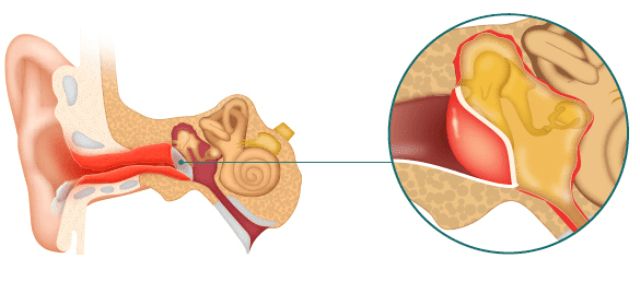 Данное заболевание часто развивается после перенесенных ОРЗ, когда инфекция из носоглотки попадает в полость среднего уха. Слуховая труба является воздухоносным каналом, сообщающим носоглотку с полостью среднего уха. Она служит для выравнивания атмосферного давления по обе стороны барабанной перепонки. При тубоотите слуховая труба оказывается непроходимой, а полость среднего уха – закупоренной. Как следствие, изменяется подвижность расположенных в ней слуховых косточек, обеспечивающих звукопередачу. В связи с этим клиническая картина заболевания связана в основном с нарушениями слуха.
Данное заболевание часто развивается после перенесенных ОРЗ, когда инфекция из носоглотки попадает в полость среднего уха. Слуховая труба является воздухоносным каналом, сообщающим носоглотку с полостью среднего уха. Она служит для выравнивания атмосферного давления по обе стороны барабанной перепонки. При тубоотите слуховая труба оказывается непроходимой, а полость среднего уха – закупоренной. Как следствие, изменяется подвижность расположенных в ней слуховых косточек, обеспечивающих звукопередачу. В связи с этим клиническая картина заболевания связана в основном с нарушениями слуха.
Причины тубоотита
К основным факторам, способствующим развитию тубоотита, относят анатомические аномалии носоглотки, среднего или внутреннего уха, а также наличие аденоидов, полипов или новообразований с локализацией в носоглотке. В связи с тем, что слуховая труба анатомически непосредственно связана с носоглоткой, причиной развития тубоотита чаще всего становится ее инфицирование через полость носа.
Чаще всего турбоотитом болеют:
дети, которые посещают дошкольные воспитательные учреждения, поскольку они больше других подвержены инфекционным заболеваниям;
лица со сниженным иммунитетом;
- лица с генетической предрасположенностью к ЛОР-заболеваниям;
- люди, проживающие в холодной климатической зоне или резко сменившие климатический регион.
Симптомы тубоотита
По причине того что тубоотит в конечном счете вызывает изменение подвижности слуховых косточек, главный симптом заболевания – нарушения звукопередачи (нарушение слуха у пациента). Симптомы нарастают постепенно, и начальные проявления тубоотита – легкая заложенность уха – часто не воспринимаются как признак серьезного заболевания.
снижение слуха;
аутофонию – звук эха собственного голоса;
ощущение тяжести на стороне больного уха;
шум в ухе и ощущение, будто внутри уха плещется жидкость;
быструю утомляемость, головную боль.
При обследовании обнаруживается отек слизистой носа, видеоотоскопия показывает втягивание барабанной перепонки во внутреннюю полость. Отсутствие лечения приводит к накоплению экссудата в барабанной полости и нарастанию воспаления. Поэтому при обнаружении любых симптомов евстахиита следует немедленно обратиться за врачебной помощью.
Осложнения тубоотита
Тубоотит – серьезное заболевание, несвоевременное лечение которого грозит опасными осложнениями. Отрицательное давление, которое длительное время сохраняется в среднем ухе, способствует скоплению жидкости в его полости и может спровоцировать воспаление и спаечный процесс в системе слуховых косточек. Раздражение улитки, вызванное отрицательной компрессией, может явиться причиной дегенеративных изменений слухового нерва. Эти патологические процессы в конечном итоге приводят к развитию нейросенсорной тугоухости или даже к развитию полной глухоты. Кроме того, скопившийся в полости среднего уха экссудат в любой момент может нагноиться, что выльется в острый гнойный средний отит.
Раздражение улитки, вызванное отрицательной компрессией, может явиться причиной дегенеративных изменений слухового нерва. Эти патологические процессы в конечном итоге приводят к развитию нейросенсорной тугоухости или даже к развитию полной глухоты. Кроме того, скопившийся в полости среднего уха экссудат в любой момент может нагноиться, что выльется в острый гнойный средний отит.
Лечение тубоотита в Клинике «Сити Мед» Оренбург
Нужно помнить, даже если заболевание протекает в легкой форме, заниматься самолечением недопустимо, это может привести к весьма неблагоприятным последствиям. Если поставлен диагноз тубоотит, основной целью лечебных мероприятий является устранение причин, которые привели к непроходимости слуховой трубы. Для этого могут использоваться различные методы лечения.
Медикаментозное лечение
При лечении тубоотита для устранения фактора, вызвавшего воспалительный процесс, опытным врачом-отоларингологом применяются противовирусные и антибактериальные средства.
Физиотерапевтическое лечение
Отличные результаты в лечении тубоотита дает применение физиотерапевтических процедур: УВЧ, лазеротерапии уха, пневмомассажа барабанных перепонок. При их назначении учитывается общее состояние и возраст пациента. Так, некоторые из физиотерапевтических процедур противопоказаны людям с сердечно-сосудистыми заболеваниями и пациентам, возраст которых больше 60 лет. Для восстановления проходимости евстахиевой трубы в комплекс лечения дополнительно включается ее продувание с одновременным введением раствора адреналина или гидрокортизона.
Оперативное лечение
К оперативному лечению при тубоотите прибегают только в случае, если лечение другими (консервативными) методами не дало должного эффекта. Операция проводится под общей анестезией и заключается в шунтировании барабанной перепонки (катетеризации внутреннего уха). В микроразрез в барабанной перепонке вводят трубку-катетер, через которую из полости среднего уха эвакуируется жидкость и вводятся лекарственные препараты. Если причиной тубоотита стали аденоидные разращения, их следует удалить. Как правило, это приводит к резкому улучшению состояния больного и полному выздоровлению.
Операция проводится под общей анестезией и заключается в шунтировании барабанной перепонки (катетеризации внутреннего уха). В микроразрез в барабанной перепонке вводят трубку-катетер, через которую из полости среднего уха эвакуируется жидкость и вводятся лекарственные препараты. Если причиной тубоотита стали аденоидные разращения, их следует удалить. Как правило, это приводит к резкому улучшению состояния больного и полному выздоровлению.
Установить точный диагноз при тубоотите и выбрать современный и эффективный способ лечения Вам обязательно помогут специалисты Клиники «Сити Мед» телефон для записи: 8 (3532) 607-500
Медицинский центр Аксон
Тубоотит – катаральное воспаление слизистой оболочки внутреннего уха, которое развивается в результате дисфункции слуховой трубы. Слуховая труба открывается в носоглотку и у взрослых ее длина составляет 3,5 см, а у новорожденных – 2 см. При возникновении нарушения функции слуховой трубы возникает заболевание.
Причины
Причиной тубоотита становится инфекционный процесс в устье трубы. Инфекция попадает в трубу из полости носа. Острый ринит может привести к отеку слизистой носа, в том числе, и в устьях слуховых труб, что приводит к непроходимость слуховой трубы. Непроходимость трубы, делает невозможным выравнивание давления в барабанной полости, это приводит к нарушению подвижности слуховых косточек и таком признаку, как заложенность уха. Часто при насморке или сильном сморкании слизь попадает в устье слуховой трубы, что является причиной развития тубоотита.
Симптомы
Симптомами тубоотита являются понижение слуха, чувство заложенности, периодический шум в ухе. Иногда наблюдается аутофония, когда человек слышит эхо собственного голоса в больном ухе. При тубоотите болевые ощущения в ухе могут быть интенсивными или незначительными, а общее состояние пациента мало страдает. Также к симптомам тубоотита можно отнести жалобы пациентов на улучшение слуха после зевания или проглатывания слюны.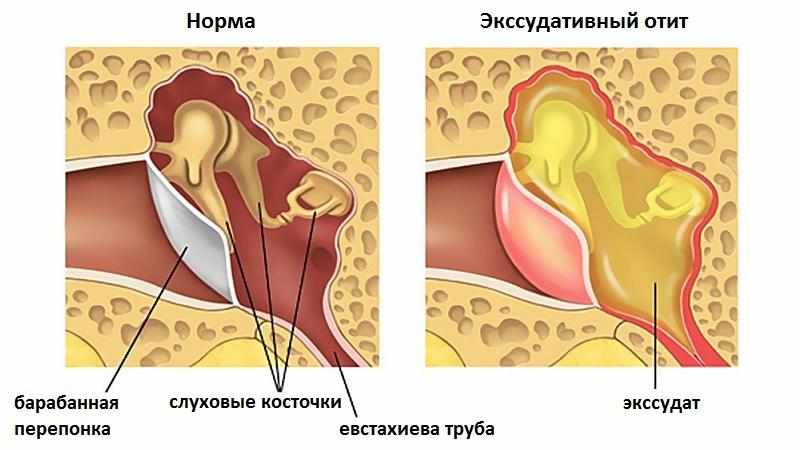 Это возникает в результате временного открытия просвета слуховой трубы. У детей тубоотит сопровождается повышением температуры до 38 и больше градусов. Появляется озноб, чувство заложенности уха, шум в ухе, ухудшение слуха. Боль при этом может появляться как сразу, так и через какое-то время.
Это возникает в результате временного открытия просвета слуховой трубы. У детей тубоотит сопровождается повышением температуры до 38 и больше градусов. Появляется озноб, чувство заложенности уха, шум в ухе, ухудшение слуха. Боль при этом может появляться как сразу, так и через какое-то время.
Лечение
Лечение тубоотита должно быть направлено на устранение тех факторов, которые способствуют непроходимости слуховой трубы. С целью уменьшения отека слизистой оболочки в ухе пациенту назначают сосудосуживающие капли в нос. Также снимают отек антигистаминные лекарственные препараты. С целью предупреждения попадания инфекционной слизи через слуховую трубу из носоглотки в барабанную полость, пациента учат правильно сморкаться, могут назначить также продувание слуховых труб по Политцеру. При лечении тубоотита назначают также ряд физиотерапевтических мероприятий: лазеротерапия на область устья слуховой трубы, УВЧ на нос, УФО, пневмомассаж барабанной перепонки. При адекватном и своевременном лечении острый тубоотит вылечивается за несколько дней
Тубоотит
/ / /Тубоотит
Отделения и центры
Методы лечения
Методы диагностики
Заболевания и симптомы
Что такое тубоотит
Тубоотит – воспаление, которое еще называют евстахиитом, сальпинготитом или туботимпанитом, которое протекает в области евстахиевой трубы, вызывая уменьшение просвета слухового прохода.
Как следствие, нарушается естественная вентиляция барабанной полости. Далее ситуация только ухудшается: появляется отит, ухудшается слух, человек испытывает чувство дискомфорта.
Причины тубоотита
Каким бы не было воспаление, чаще всего оно развивается в результате поражения тканей каким-либо возбудителем. Например, вследствие нарушения целостности покровов, на поврежденные участки могут попасть микроорганизмы, грязь. Неспособность к самостоятельному очищению и восстановлению становится причиной накопления вредных веществ, заражение распространяется, становится более выраженным.
Инфекции на слизистую оболочку трубы могут попасть из носоглотки и верхних дыхательных путей, так как этот проход выступает связующим звеном между органами слуха и дыхания. Основными возбудителями, конечно же, являются вирусы групп ОРВИ, а также стафило-, стрепто- и пневмококки. В редких случаях развивается на фоне грибковой инфекции, еще реже возбудителями выступают туберкулезная, сифилитическая и хламидиозная микрофлора.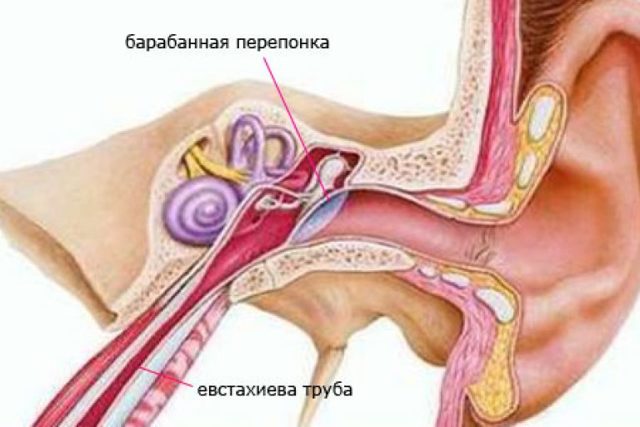 Некоторые аллергические состояния, одним из проявлений которых становится отек слуховой трубы, а также экстренная тампонада носовой полости с целью остановки кровотечения могут вызвать тубоотит.
Некоторые аллергические состояния, одним из проявлений которых становится отек слуховой трубы, а также экстренная тампонада носовой полости с целью остановки кровотечения могут вызвать тубоотит.
Симптомы тубоотита
Для тубоотита характерны следующие клинические признаки:
- Заложенность уха;
- Шумы;
- Голова становится «тяжелой»;
- Болевые ощущения;
- Лихорадка.
Диагностика тубоотита в Самаре в клинике ПЕРВАЯ НЕВРОЛОГИЯ
Диагностикой тубоотита занимается отоларинголог. Собирается анамнез, исследуется состояние евстахиевой трубы, проверяется слух, определяется степень отека и воспаления слизистой. Могут понадобиться микроскопическое и бактериологическое исследование, аллергические пробы, рентгенография околоносовых пазух, компьютерная томография, риноскопия, фарингоскопия. Все это необходимо для постановки окончательного диагноза.
Лечение тубоотита в Самаре
К препаратам, которые прописываются в курсе лечения тубоотита, относятся антибиотики, противовоспалительные и противоотечные средства для снижения интенсивности проявлений. Часть курса направлена на борьбу с основным возбудителем, стабилизацию иммунного барьера.
Часть курса направлена на борьбу с основным возбудителем, стабилизацию иммунного барьера.
Комплекс терапевтических процедур включает ультразвук на аппарате ZIMMER, лазеротерапию, Хивамат, биоптрон, импульсную электростимуляцию, продувание труб, пневмомассаж. Иногда дополнительно проводится катетеризация.
Жители Самарской области и Казахстана могут обращаться к ЛОР-врачу по адресу: Самара, ул. Буянова 12, телефон администратора 8(846)333-03-50
Наши специалисты
Записаться на прием в Самаре:
Читайте также
Доброкачественное позиционное пароксизмальное головокружение
Как это здорово, когда кружится голова от счастья, но к сожалению существуют люди, которые боятся этого симптома т.к этот симптом очень мешает их качеству жизни. Головокружение это не диагноз это симптом…
Подробнее
Хронический тонзиллит
Часто болит горло? Мучают ангины одна за другой? По утрам беспокоит першение в горле и неприятный запах изо рта? Вам знакомы подобные ситуации? Тогда не стоит ждать чуда, а лучше сразу обратиться к ЛОР-врачу. …
…
Подробнее
Отит
Что такое отит Отит – заболевание уха, при котором развивается воспаление, часто с образованием гноя. Провоцируют его инфекции, которые атакуют организм на фоне переохлаждения, попадания в ухо воды или…
Подробнее
Насморк
Что из себя представляет насморк Насморк – это избыточное выделение слизи из полости носа, вызванное ее воспалением. Проявления насморка могут варьироваться от прозрачной жидкости до густой слизи. Источником…
Подробнее
Заложенность уха
Иногда люди относятся к здоровью органов слуха легкомысленно и начинают принимать меры только в случае сильного дискомфорта, игнорируя такую проблему как заложенность уха. Чтобы не пришлось в будущем преодолевать…
Подробнее
Фарингит
Что такое фарингит
Фарингит – это воспаление глотки, которая находится в задней части горла. Чаще всего его называют просто «боль в горле».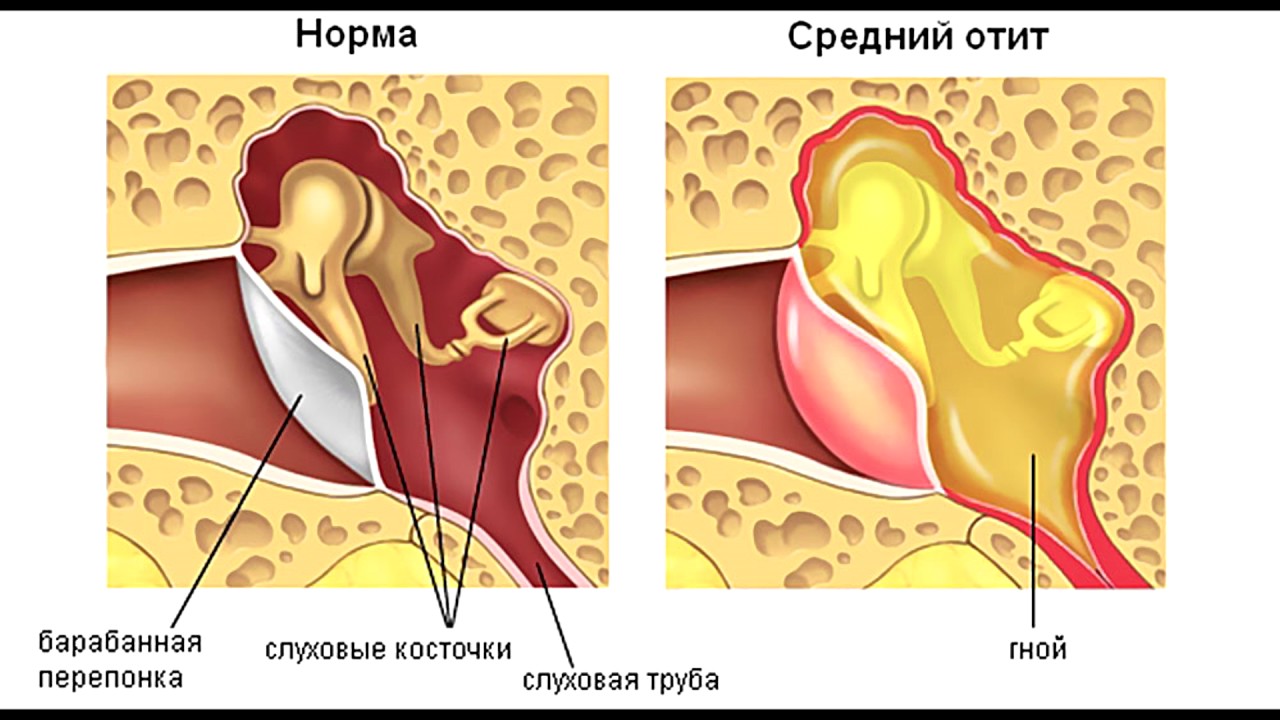 Фарингит также может вызвать чувство першения в горле и затруднение…
Фарингит также может вызвать чувство першения в горле и затруднение…
Подробнее
Симптомы проявления и терапия тубоотита у взрослых и детей
В данной статье рассмотрим симптомы и лечение тубоотита.
Это воспалительный процесс, локализующийся в евстахиевой трубе, которая соединяет органы слуха и дыхания, то есть барабанную полость или среднее ухо и носоглотку в ее задней части.
Некоторые специалисты-отоларингологи склонны считать, что тубоотит является начальной стадией отита, однако медицинская наука относит его к ряду самостоятельных патологий. Недуг не заразен. Его также называют евстахиитом и туботимпанитом. Лечение тубоотита рассмотрим ниже.
Симптомы
Главным специфическим симптомом заболевания на начальном этапе является ощущение заложенности уха, что существенно снижает остроту слухового восприятия. В большинстве случаев пациенты жалуются на шум в ушах, иногда на легкое головокружение или ощущение тяжести в голове.
Помимо этого, характерными для тубоотита симптомами являются:
1. Ощущение, что в ухе булькает жидкость.
2. Заложенность носа.
3. Тимпанофония, то есть отдача эхом в ухе собственного голоса.
4. Периодическая головная боль.
Стадии
Выделяется несколько стадий тубоотита в зависимости от выраженности воспалительного процесса:
1. Острый тубоотит. Провоцируется инфекционными возбудителями и протекает в течение нескольких суток.
2. Подострый тубоотит. Протекает довольно долго.
3. Хронический тубоотит. Проявляется периодически в обостренной или слабо выраженной форме, однако стабильно ухудшает слуховое восприятие.
При остром течении заболевания, помимо перечисленных выше признаков, добавляется оталгия, то есть боль в области воспалительного процесса в ухе. Тубоотит может быть как односторонним, так и двухсторонним (однако начинается он обычно с правой или левой стороны, постепенно поражая оба уха). Симптомы и лечение тубоотита у взрослых и детей схожи, но есть и отличия.
При остром течении у взрослых пациентов также может наблюдаться повышение температуры тела (субфебрильное), а также общее недомогание. У ребенка температура будет значительно повышаться и сопровождаться лихорадочным состоянием.
Зуд слухового прохода не является симптомом тубоотита. Однако он может указывать на скопление серы в ухе, дерматит, микоз и воспаление слуховой трубы. Не исключено при тубоотите воспаление лимфатических узлов. Наиболее часто воспаление заушных лимфоузлов происходит на фоне серозного или гнойного отита в острой форме.
Медикаментозное лечение тубоотита: капли
Препараты, которые назначаются при тубоотите, включают в себя противоотечные и противовоспалительные лекарственные средства. Их цель – восстановление нормальной работы слуховой трубы, а также симптоматическое лечение респираторных инфекционных заболеваний, которые сопровождаются ринитом.
При тубоотите назначаются ушные капли. Самые распространенные из них следующие:
1. «Отипакс». В состав препарата входят лидокаин и феназон. Закапывают по 3-4 капли в каждое ухо трижды в день. Продолжительность лечения не должна превышать одну неделю. Противопоказанием для использования «Отипакса» является повреждение барабанной перепонки.
«Отипакс». В состав препарата входят лидокаин и феназон. Закапывают по 3-4 капли в каждое ухо трижды в день. Продолжительность лечения не должна превышать одну неделю. Противопоказанием для использования «Отипакса» является повреждение барабанной перепонки.
2. «Отофа». Капли содержат антибиотическое вещество рифампицин. Их назначают при стафилококковом генезе тубоотита. Закапывать следует по 5 капель взрослым и по 3 детям до трех раз в день. Побочными эффектами этих капель являются зуд и высыпания в ухе и вокруг него.
3. «Полидекса». Часто используется в лечении тубоотита. Содержат такие антибиотики, как полимиксин В и неомицин, а также вещество из разряда кортикостероидов дексаметазон. Применение препарата допускается только при отсутствии повреждений барабанной перепонки. Взрослая дозировка составляет 3-4 капли, детская — 1-2 капли в каждое ухо дважды в день. Побочными эффектами от его применения помимо аллергической реакции может стать осложнение в виде грибковой инфекции.
4. «Анауран». Аналогичен «Полидексе». В состав также входят неомицин, полимиксин В и лидокаин, обеспечивающий обезболивающий эффект. Однако данные капли противопоказаны для использования в детском возрасте.
5. «Софрадекс». В составе дексаметазон, грамицидин и неомицин. Предназначен для снятия воспалительного процесса в полости наружного уха при лечении тубоотита.
Применение всех перечисленных капель во время беременности запрещено, так как они содержат антибиотики, всасывающиеся в системный кровоток, а значит, могут попасть через плацентарный барьер к будущему ребенку.
Дополнительные препараты
Чтобы устранить заложенность носа, возникающую на фоне тубоотита, применяются сосудосуживающие капли в нос. Чаще всего назначаются такие препараты, как «Нафтизин», «Санорин», «Вибрацил», «Назол», «Називин» и т. д.
Еще одним эффективным сосудосуживающим препаратом, который оказывает противоотечный эффект на слизистую оболочку носа, является «Ринт» в форме спрея. Он содержит оксиметазолин. Однако его противопоказано использовать при атрофии слизистой оболочки носа, артериальной гипертензии выраженного характера, повышенном внутриглазном давлении, а также при гиперфункции щитовидной железы и в возрасте младше шести лет.
Он содержит оксиметазолин. Однако его противопоказано использовать при атрофии слизистой оболочки носа, артериальной гипертензии выраженного характера, повышенном внутриглазном давлении, а также при гиперфункции щитовидной железы и в возрасте младше шести лет.
«Назонекс» является кортикостероидом и содержит мометазон. Его используют в качестве дополнительного противоотечного средства. Как правило, он назначается пациентам, у которых в анамнезе насморк аллергического генеза или хронический синусит в стадии обострения.
Чтобы снять отек, принимаются также антигистаминные препараты, такие как «Кларитин», «Супрастин» и т. д. При хроническом рините и назофарингите аллергического характера назначается «Эреспал» или «Фенспирил». Взрослым препараты назначаются в форме таблеток, для детей выпускается сироп. Нежелательные реакции от приема данных препаратов – тошнота и рвота, сонливость и нарушение сердечного ритма.
«Синупрет» является гомеопатическим препаратом и также назначается при тубоотите в случае, если пациент жалуется на непродуктивный кашель и воспаленные придаточные пазухи носа.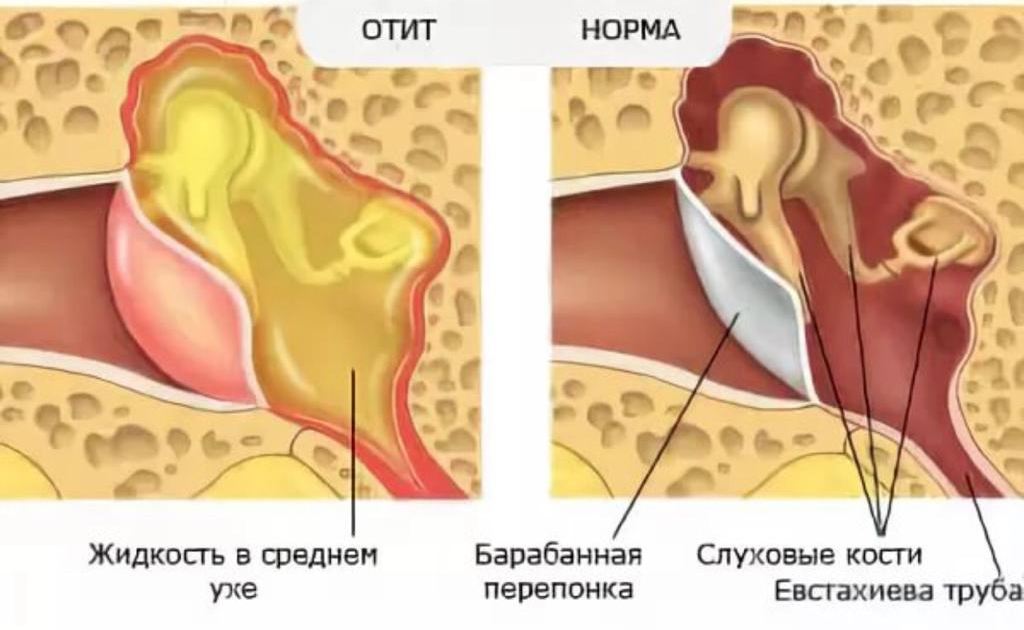 Принимается препарат по два драже трижды в день.
Принимается препарат по два драже трижды в день.
Когда терапия тубоотита не дает эффекта, боль не снимается, а состояние пациента ухудшается, назначаются антибиотические препараты. Если заболевание спровоцировано стафилококками или стрептококками, то принимаются антибиотики из разряда амоксициллинов, такие как «Аугментин», «Амоксиклав», «Клавоцин», «Флемоксин солютаб» и т. д. Побочными эффектами подобных препаратов могут стать аллергическая реакция и диарея.
Еще один антибиотик, назначаемый при тубоотите, – «Ципрофлоксацин». Он противопоказан детям младше 16 лет, а также женщинам в период беременности. Он может спровоцировать развитие таких негативных реакций, как тошнота и рвота, головная боль, головокружение, сыпь и боль в области живота.
«Бисептол» является противомикробным препаратом и назначается для лечения инфекционных заболеваний лор-органов. Детям препарат можно принимать начиная с 12-летнего возраста. Для младшего возраста предусмотрена форма препарата в виде сиропа. Противопоказанием является недостаточность почек, гематологические заболевания и период беременности.
Противопоказанием является недостаточность почек, гематологические заболевания и период беременности.
Лечение тубоотита у детей
Острый евстахиит проявляется симптомами:
- заложенность уха или ушей, ощущение инородного тела;
- слышимость собственного голоса в голове;
- посторонние шумы в голове;
- боль в ухе и в голове;
- бульканье или перелив воды в ухе;
- снижение слуха.
Боль может иметь различную интенсивность: от слабовыраженной до сильной, режущей, доставляющей ребенку невыносимые мучения.
На фоне патологии развиваются признаки неврастении: плаксивость, плохой сон, беспричинный крик, отказ от еды. Чем младше ребенок, тем тяжелее он переносит острую форму тубоотита. В редких случаях заболевание протекает бессимптомно либо признаки выражены несильно и поведение больного практически не меняется. Диагностировать сальпингоотит родители могут по снижению остроты слуха.
Симптомы и лечение тубоотита у детей взаимосвязаны.
Медикаментозная терапия направлена на купирование симптомов воспалительного процесса и инфекционного очага. Для этого применяются препараты из нескольких групп:
- Антибиотики. У детей лечение тубоотита проводится с применением антибиотиков для купирования очага инфекции. Врач назначает препарат «Отофа»или «Ципромед» для закапывания в уши. Для приема внутрь применяют «Амоксициллин», «Азитромицин». В запущенной стадии назначаются внутримышечные уколы «Цефазолин».
- Антигистаминные препараты. Назначаются детям с аллергическими реакциями «Тавегил», «Супрастин», «Эриус», «Зодак».
- Сосудосуживающие капли для носа. Для купирования заложенности носа назначают «Отривин», «Нафтизин».
- Иммуномодулирующие препараты. Необходимы для улучшения защитных функций организма. Ребенку назначается «Бронхо-ваксом», «Иммунорикс», «Амиксин».
- Глюкокортикостероиды. Их действие направлено на устранение воспалительного процесса. Из современных препаратов детям подходит «Назонекс».

Физиопроцедуры
Лечение тубоотита может сопровождаться физиопроцедурами с использованием распространенных методик электротерапии. Электрофорез проводится с использованием препаратов на основе цинка и кальция через наружный слуховой ход.
Кроме того, часто назначаются процедуры коротковолновой диатермии и УВЧ непосредственно на область околоносовых пазух.
Дарсонвализация переменным током позволяет активировать кровоток в тканях, поврежденных тубоотитом, и улучшает их трофику. Кроме того, данная физиопроцедура снижает оталгию. Состояние облегчается посредством облучения инфракрасными лучами и ультрафиолетом.
Массаж барабанной перепонки
В некоторых ситуациях пациенту с тубоотитом назначается специальный массаж барабанной перепонки. Он способствует сохранению ее эластичности и помогает избежать повреждений.
Помимо прочего, необходимо знать о том, как правильно продувать уши при тубоотите. Это делается, чтобы открыть слуховые трубы. Для этого делается глубокий вдох, нос и рот закрываются и зажимаются пальцами, затем делается попытка вдохнуть воздух. Часть воздуха уходит непосредственно в слуховые трубы и заложенность ушей снимается.
Часть воздуха уходит непосредственно в слуховые трубы и заложенность ушей снимается.
Как еще проводится лечение тубоотита у взрослых и детей?
Лечение в домашних условиях
Самым частым методом народной медицины при лечении как отита, так и тубоотита считается прогревание уха. Следует учитывать, что данную процедуру можно проводить только при полной уверенности, что отит не гнойного характера, а также в отсутствие температуры. В иных случаях прогревание может быть опасным для здоровья пациента. Вообще, лечение тубоотита в домашних условиях нужно проводить с большой осторожностью.
Прогревание
Прогревание проводится синей лампой в течение десяти минут, затем следует утеплить ухо. Иногда делается водочный компресс. Можно также использовать борную кислоту или борный спирт. Для этого делается жгутик, который смачивается в 3%-й жидкости и вводится в слуховой проход. Периодически жгутик меняется. Закапывать спирт в ухо категорически нельзя. Также используется настойка календулы и прополиса.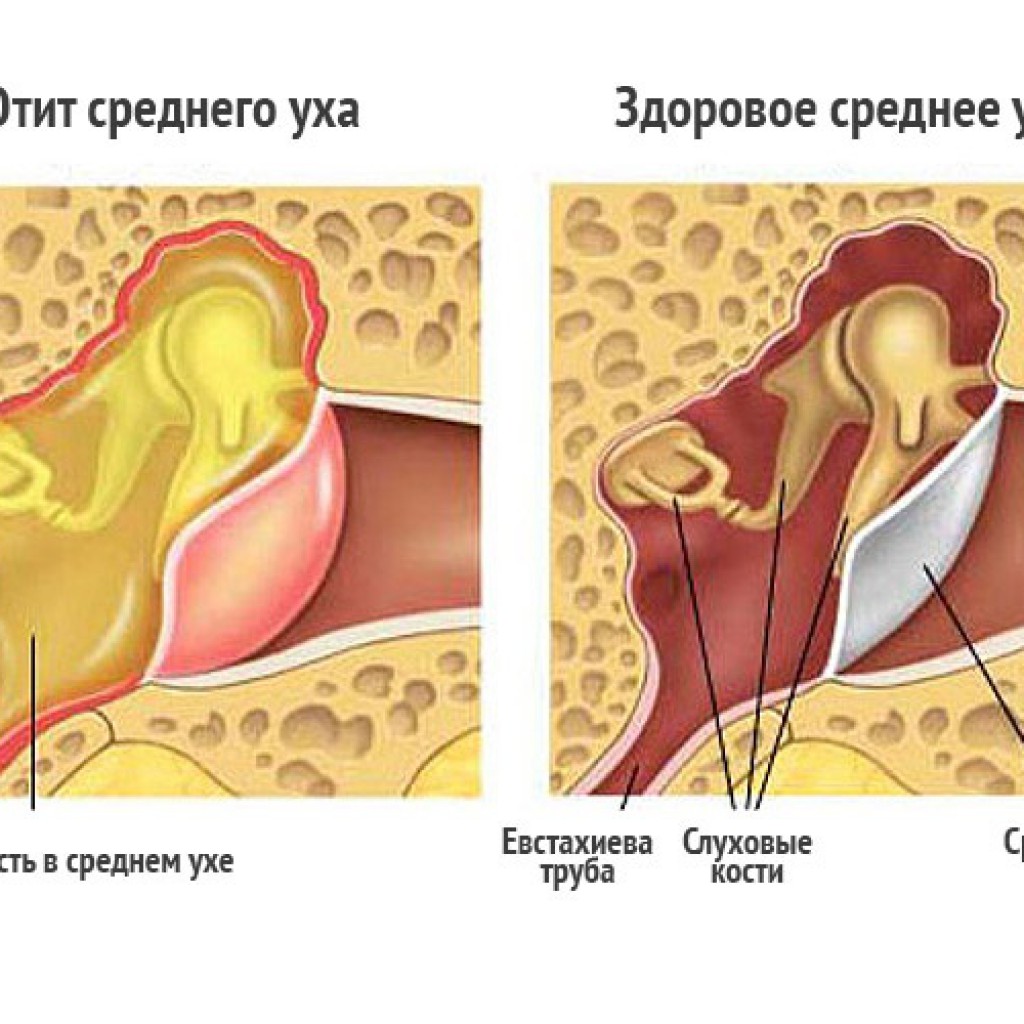
Если воспалительный процесс в ухе возник на фоне ОРВИ, тонзиллита или назофарингита, допустимо проводить ингаляции. Для этого можно использовать раствор соды, пары отварного картофеля или щелочную минералку.
Фитотерапия
Кроме того, возможно проведение фитотерапии следующими лечебными травами:
1. Отвар из смеси цветков лугового клевера, крапивы, бессмертника и сосновых почек следует принимать после еды по 50 мл.
2. При проведении лечения антибиотиками следует пить по стакану отвара из эвкалипта, одуванчикового корня, тысячелистника и кипрея.
3. Можно также сделать отвар из цветов календулы и принимать по 100 мл после еды два раза в день.
Лечение острого тубоотита должно проходить под контролем врача.
Если недуг сопровождается высокой температурой, то гулять не рекомендуется. Детям дается освобождение от занятий физической культурой.
Отзывы о лечении тубоотита
Отзывы о терапии заболевания в основном положительные. Патология хорошо поддается лечению, особенно если оно своевременное.
Тубоотит (евстахиит): причины, симптомы и лечение
Тубоотит (также его называют евстахиит) представляет собой воспалительный процесс острого или хронического типа, локализованный в слуховой (евстахиевой) трубе. Течение данного заболевания характеризуется нарушением процесса вентиляции в области среднего уха, а это, в свою очередь, приводит к стремительному падению слуха.
Евстахиит достаточно часто рассматривается в качестве первой стадии такого заболевания как катаральный отит. Учитывая неразрывную связь евстахиита и патологии, формирующейся в барабанной полости, используются объединяющие оба этих заболевания термины: тубоотит, симптомы которого ярко выражены в собственных проявлениях, либо сальпингоотит.
Тубоотит становится последствием перехода в слизистую слуховой трубы воспалительных процессов, которые возникли в области глотки или носа в результате хронического или острого ринита, ангины или фарингита. Заболевание может протекать в одной из двух форм, то есть быть острым или хроническим. Острый или хронический рецидивирующий евстахиит нередко приводит к появлению среднего отита. Образованию непроходимости слуховой трубы сопутствовать может, к примеру, закрытие носоглоточного устья, которое провоцируют заболевания типа аденоидов, гипертрофии носовой (нижней) раковины, а также хоанальные полипы.
Острый или хронический рецидивирующий евстахиит нередко приводит к появлению среднего отита. Образованию непроходимости слуховой трубы сопутствовать может, к примеру, закрытие носоглоточного устья, которое провоцируют заболевания типа аденоидов, гипертрофии носовой (нижней) раковины, а также хоанальные полипы.
Как мы уже отметили, евстахиит, прежде всего, рассматривается в качестве первой стадии развития катарального отита, кроме того, он также может выступать причиной образования частых средних отитов гнойного типа, развития отита адгезивного и, как следствие, приводит к потере слуха. Тубоотит возникает как по причине хронических заболеваний, так и по причине анатомических нарушений, актуальных для ЛОР-органов. В их числе: искривление носовой перегородки, риниты, синуситы, ринофарингиты, аденоиды, полипы, гаймориты и пр.
Что касается непосредственно возбудителей заболевания, то таковыми являются стафилококки, стрептококки, пневмококки, а также иного типа микроорганизмы. Помимо инфекций, которые провоцируют возникновение инфекционного тубоотита, также не исключается и аллергическая реакция, которая, соответственно, вызывает аллергический евстахиит.
Помимо инфекций, которые провоцируют возникновение инфекционного тубоотита, также не исключается и аллергическая реакция, которая, соответственно, вызывает аллергический евстахиит.
Возникающий воспалительный процесс приводит к отеку и характерному утолщению, образующемуся вдоль слизистых поверхностей. Это приводит к нарушению общей проходимости евстахиевой трубы, ухудшая, тем самым, вентиляцию. Ввиду понижения в слуховой трубе давления происходит западание барабанной перепонки, после чего происходит ее втягивание в барабанную полость. Таким образом, появляется аутофония, заложенность уха. Параллельно с этим происходит развитие стенозирования в области слуховой трубы, ее стенки слипаются, что сопровождается атрофическими и склеротическими изменениями в барабанной полости и перепонке. При игнорировании необходимости адекватного лечения, тубоотит (евстахиит) провоцирует устойчивую тугоухость либо полную глухоту.
Острая форма преимущественно возникает при заболевании гриппом либо при сезонном катаре, возникающем в области верхних дыхательных путей. Основные симптомы тубоотита проявляются в следующих состояниях:
Основные симптомы тубоотита проявляются в следующих состояниях:
- Заложенность уха/ушей;
- Резонанс в ухе собственного голоса (аутофония), шумы в ухе/ушах;
- Ощущение тяжести в соответствующей области головы;
- Ощущение в ухе переливающейся жидкости, возникающее при наклоне или при повороте головы.
Острый тубоотит характеризуется стабильным самочувствием, температура находится в пределах нормальных показателей, отсутствуют проявления в виде повышенного болевого синдрома. Острая форма заболевания, как правило, возникает вследствие воздействия инфекции, чему сопутствует общее понижение иммунитета в области верхних дыхательных путей. При отсутствии лечения евстахиит может перейти в форму хроническую, которая тяжелее поддается лечению и приводит к падению слуха. В целом же данное заболевание при правильном лечении устранимо за несколько дней.
Хронический тубоотит представляет собой склеротические и атрофические изменения, возникающие в слизистой барабанной перепонки и полости, при этом перепонка становится замутненной в случае постановки данного диагноза.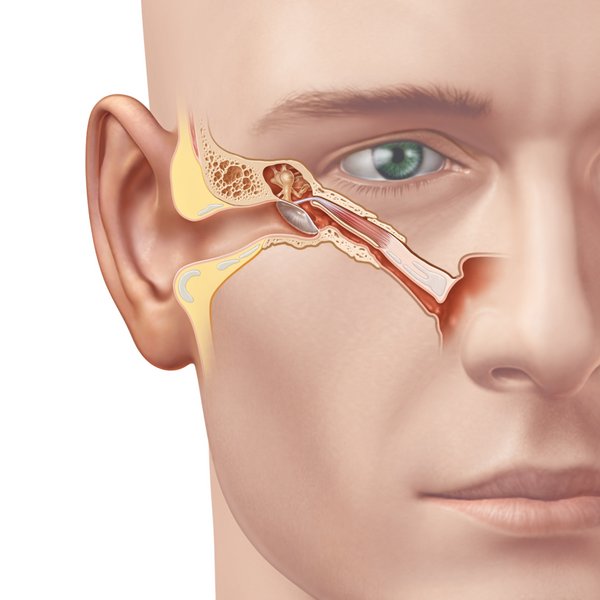 Хронический тубоотит характеризуется следующими симптомами:
Хронический тубоотит характеризуется следующими симптомами:
- Деформация барабанной перепонки;
- Втягивание барабанной перепонки;
- Сужение евстахиевой трубы;
- Покраснение в области отельных ограниченных участков;
- Стойкость нарушения слуховой активности.
Диагностировать подобные проявления, как видно, можно при осмотре специалистом. Данная форма заболевания характеризуется уменьшением просвета, возникающего в рамках размеров слуховой трубы, а это уже провоцирует изменения в самой перепонке и последующее ее втягивание. Проходимость, характерная для евстахиевой трубы, в этом случае нарушается, стенки ее подвергаются существенному слипанию. Возникающие симптомы имеют постоянный характер.
У детей слуховой проход является несколько укороченным в размерах и одновременно более прямым, если сравнивать с взрослым слуховым проходом, что, соответственно, определяет большую предрасположенность малышей к ушным заболеваниями и тубоотиту в частности. Симптомы, которые возникают у детей, имеют ту же специфику, что и симптомы у взрослых:
Симптомы, которые возникают у детей, имеют ту же специфику, что и симптомы у взрослых:
- Шумы в ухе/ушах;
- Плохая слышимость воспаленным ухом;
- Заложенность ушей;
- Временная нормализация слуха при чихании, кашле или зевании.
Что касается температуры, то она, как и у взрослых, находится в пределах нормы, боль отсутствует, что усложняет самостоятельную диагностику заболевания и требует обращения к специалисту.
Под лечением данного заболевания, прежде всего, подразумевается тщательная дезинфекция слизистой среднего уха, после чего действия направляются на устранение болезненных проявлений. Кроме того, следует также устранить неблагоприятные факторы, оказывающие влияние на состояние, которому подвержено устье слуховой трубы при воспалении.
Для уменьшения отечности слизистой в рассматриваемой области назначаются капли в нос сосудосуживающего действия, также уменьшается отечность и при использовании антигистаминных медпрепаратов. Во избежание заброса слизи, подвергшейся инфицированию, больные предостерегаются от слишком энергичных сморканий.
Во избежание заброса слизи, подвергшейся инфицированию, больные предостерегаются от слишком энергичных сморканий.
Эффективным решением становится продувание (катетеризация) слуховой трубы. Комплекс мероприятий лечебного характера также включает в себя различного типа процедуры физиотерапевтической направленности (УВЧ, УФО, пневмомассаж, лазеротерапия).
Для диагностирования евстахиита (тубоотита) и определения соответствующего лечения следует обращаться к ЛОРу.
Поделиться статьей:
Все ли корректно в статье с медицинской точки зрения?
Ответьте только в том случае, если у вас есть подтвержденные медицинские знанияпричины, симптомы и методы диагностики
Тугоухость-это частичное нарушение слуха, которое характеризуется ухудшением способности обнаруживать и понимать звуки. В зависимости от степени нарушения слуха человек перестает слышать некоторые части речевого сигнала, в результате чего нарушается разборчивость речи. Тугоухость может возникнуть неожиданно или развиваться постепенно. Она может появиться в результате нарушений в слуховой системе и отразиться на различных участках частотного диапазона.
Тугоухость может возникнуть неожиданно или развиваться постепенно. Она может появиться в результате нарушений в слуховой системе и отразиться на различных участках частотного диапазона.
Различают следующие типы тугоухости в зависимости от места возникновения и нарушения в ухе:
- Нейросенсорная (или сенсоневральная) тугоухость;
- Кондуктивная тугоухость;
- Смешанная (комбинированная) тугоухость;
- Слуховая (аудиторная нейропатия).
Посмотрите видео, чтобы узнать больше о типах нарушения слуха.
Нейросенсорная (или сенсоневральная) тугоухость
Это нарушение слуха, вызванное поражением звуковоспринимающего аппарата: внутреннего уха, преддверно-улиткового нерва или слуховых центров головного мозга. Сначала происходит повреждение наружных волосковых клеток, что значительно затрудняет восприятие тихих звуков. В результате чего человеку, страдающему нейросенсорной тугоухостью, кажется, что звук в 50 дБ звучит тихо, в то время как нормально слышащий человек воспринимает этот звук вполне комфортно.
Сначала происходит повреждение наружных волосковых клеток, что значительно затрудняет восприятие тихих звуков. В результате чего человеку, страдающему нейросенсорной тугоухостью, кажется, что звук в 50 дБ звучит тихо, в то время как нормально слышащий человек воспринимает этот звук вполне комфортно.
Существуют следующие причины развития нейросенсорной тугоухости:
- Свинка
- Менингит
- Рассеянный склероз
- Неврит слухового нерва
- Возрастное снижение слуха
- Сильный шум без защиты от него
- Краснуха матери во время беременности
- Нарушение кровоснабжения слухового нерва
- Определенные лекарства (цисплатин, хинин, ряд антибиотиков)
- Повышение давления жидкостей внутреннего уха (болезнь Меньера).
Нейросенсорная тугоухость, к сожалению, не подлежит ни оперативному, ни медикаментозному лечению и может быть компенсирована с помощью подбора слуховых аппаратов.
Кондуктивная тугоухость
Это нарушение слуха, связанное с проблемами при передачи звука либо в самом слуховом проходе, либо в среднем ухе. Кондуктивная тугоухость возникает на уровне наружного слухового прохода или среднего уха. Среди причин возникновения кондуктивной тугоухости выделяют:
Кондуктивная тугоухость возникает на уровне наружного слухового прохода или среднего уха. Среди причин возникновения кондуктивной тугоухости выделяют:
- На уровне наружного уха: опухоли, наружный отит, пороки развития, серные пробки.
- На уровни среднего уха: отосклероз, повреждение слуховых косточек, острые и хронические средние отиты, нарушения функции слуховой (евстахиевой) трубы.
В некоторых случаях кондуктивная тугоухость лечится медикаментозно или хирургическим путем. В других случаях для этого используют слуховые аппараты, поскольку кортиев орган в улитке продолжает функционировать нормально и главной проблемой становится лишь преодоление препятствия в наружном или среднем ухе.
Смешанная (комбинированная) тугоухость
Смешанная тугоухость-это сочетание у одного человека кондуктивной и нейросенсорной тугоухости. Данный тип тугоухости корректируется использованием слухового аппарата и медицинским лечением.
Слуховая (аудиторная нейропатия)
При слуховой нейропатии окончания слухового нерва чаще всего остаются неповрежденными и могут воспринимать окружающие звуки в полном объеме. Однако при проведении нервных импульсов по слуховому нерву в головной мозг звуковая информация декодируется и искажается. Именно поэтому обнаружение и коррекция данного типа снижения слуха настолько сложны.
Однако при проведении нервных импульсов по слуховому нерву в головной мозг звуковая информация декодируется и искажается. Именно поэтому обнаружение и коррекция данного типа снижения слуха настолько сложны.
Больше информации о развитии слуховой нейропатии у детей Вы найдете здесь.
Степени снижения слуха
Как правило, при тугоухости слух снижается постепенно, иногда на протяжении нескольких лет. Различают стабильную и прогрессирующую стадию хронической тугоухости. Для определения степени тугоухости выполняют ряд исследований слуха- аудиометрию. Для этого испытуемому надо различить звуки основных частот. Чем большая громкость звука требуется для того, чтобы тестируемый человек его услышал, тем большая степень тугоухости у него имеется.
В Беларуси принята следующая классификация степеней нарушения слуха:
| Степень нарушения слуха | Описание степени нарушения слуха |
| Нормальный слух | 0-25 дБ |
| I Степень | 26-40 дБ Неспособность слышать тихие звуки, трудности с разборчивостью речи в шумной обстановке. |
| II Степень | 41-55 дБ Неспособность слышать тихие звуки и звуки средней громкости, значительные трудности с разборчивостью речи, особенно при фоновом шуме. |
| III Степень | 56-70 дБ Неспособность слышать большинство звуков. Чтобы быть услышанным, говорящему приходится значительно повышать голос. Общение в группе людей проблематично и требует существенных усилий. |
| IV Степень | 71-90 дБ Различимы только очень громкие звуки, общение без использования жестового языка или слухового аппарата практически невозможно. |
| Полная потеря слуха | Свыше 90 дБ |
Получите консультацию сурдолога в ближайший к Вам Центре хорошего слуха, чтобы быть уверенным, что с вашим слухом все в порядке. Записаться вы можете одним из следующих способов:
— оставить заявку на сайте;
— написать онлайн-консультанту;
— позвонить или написать в любой мессенджер на номер единой линии + 375 29 320-33-36.
Засенко Ирина Леонидовна
Врач оториноларинголог-сурдолог первой категории. Главный врач Центров хорошего слуха. Стаж работы: 20 лет. Ведет прием взрослых и детей с рождения.
Ведет прием взрослых и детей:
ул. Плеханова, 27, 220026, Минск Центр хорошего слухаХронический гнойный средний отит. Информация CSOM. Пациент
Хронический гнойный средний отит (CSOM) — хроническое воспаление среднего уха и сосцевидного отростка. Это преимущественно болезнь развивающихся стран. Клинические признаки — рецидивирующая оторея через перфорацию барабанной перепонки с кондуктивной тугоухостью различной степени тяжести. Эксперты спорят о продолжительности отореи, необходимой для определения ее как хронической инфекции — определения Всемирной организации здравоохранения предполагают более двух недель [1] , в то время как другие утверждают, что более длительная (например, до шести недель) [2] .
Барабанная перепонка перфорирована в CSOM. Если это туботимпанальная перфорация (в центре барабанной перепонки), она обычно «безопасна», в то время как аттикоантральная перфорация (в верхней части барабанной перепонки) часто «небезопасна». Безопасный или небезопасный зависит от наличия холестеатомы:
Если это туботимпанальная перфорация (в центре барабанной перепонки), она обычно «безопасна», в то время как аттикоантральная перфорация (в верхней части барабанной перепонки) часто «небезопасна». Безопасный или небезопасный зависит от наличия холестеатомы:- Safe CSOM — это CSOM без холестеатомы. Его можно подразделить на активных или неактивных в зависимости от наличия инфекции.
- Небезопасный CSOM включает холестеатому. Холестеатома — доброкачественное, но деструктивное поражение основания черепа.
Патология, лежащая в основе CSOM, — это продолжающийся цикл воспаления, изъязвления, инфекции и грануляции. Острая инфекция среднего уха вызывает раздражение и воспаление слизистой оболочки среднего уха с отеком. Воспаление вызывает изъязвление слизистой оболочки и разрушение эпителиальной выстилки. Образование гранулемы может перерасти в полипы в среднем ухе.Этот процесс может продолжаться, разрушая окружающие структуры и приводя к различным осложнениям CSOM.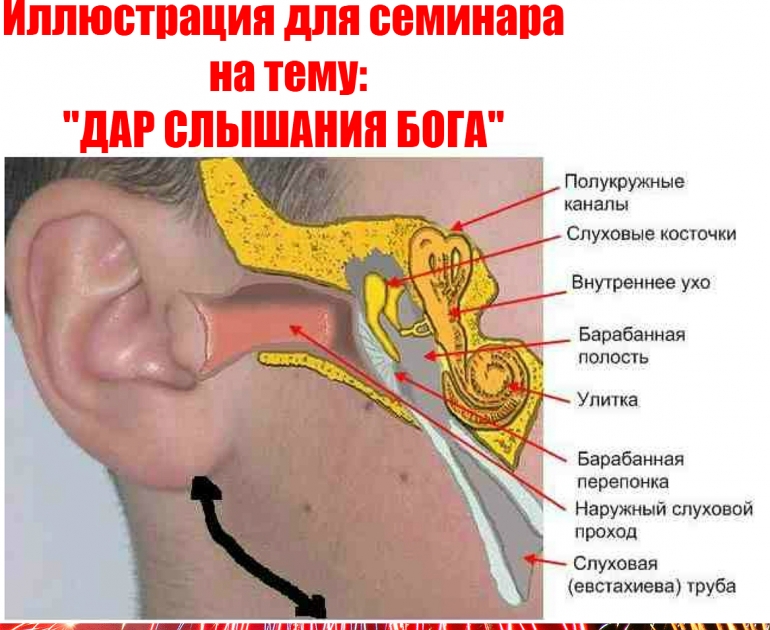
Эпидемиология
[1]- В Великобритании 0,9% детей и 0,5% взрослых имеют CSOM, без различия между полами.
- Уровень заболеваемости CSOM составляет 4,76%, что соответствует 31 миллиону случаев, из которых 22,6% случаев ежегодно возникают у детей младше 5 лет. 50% пациентов CSOM имеют нарушение слуха.
- Во всем мире страдают от 65 до 330 миллионов человек, из которых у 60% развивается значительная потеря слуха.Это бремя непропорционально ложится на детей в развивающихся странах [3] .
- Существует связь между CSOM и низкой успеваемостью [4] .
Факторы риска
[2]- Множественные эпизоды острого среднего отита (ОСО).
- Жизнь в многолюдных условиях.
- Быть членом большой семьи.
- Посещение детского сада.
- Исследования родительского образования, пассивного курения, грудного вскармливания, социально-экономического статуса и ежегодного количества инфекций верхних дыхательных путей (ИВДП) показывают только неубедительные ассоциации.

- Черепно-лицевые аномалии повышают риск: расщелина губы или неба, синдром Дауна, синдром кридушата, атрезия хоан и микроцефалия — все это увеличивает риск CSOM.
Спектр среднего отита
[5]Средний отит (ОМ) — это общий термин для группы сложных инфекционных и воспалительных состояний, поражающих среднее ухо. Все ОМ связаны с патологией среднего уха и слизистой оболочки среднего уха. ОМ является ведущей причиной обращений за медицинской помощью во всем мире, а его осложнения — важные причины предотвратимой потери слуха, особенно в развивающихся странах [3] .
Существуют различные подтипы ОМ. К ним относятся острый средний отит, средний отит с выпотом (OME), CSOM, мастоидит и холестеатома. Обычно их описывают как отдельные заболевания, но на самом деле между разными типами существует большая степень совпадения. ОМ можно рассматривать как континуум заболеваний:
- ОМ — это острое воспаление среднего уха, которое может быть вызвано бактериями или вирусами.
 Подтип АОМ — острый гнойный ОМ, характеризующийся наличием гноя в среднем ухе.Примерно в 5% случаев перфорируется барабанная перепонка.
Подтип АОМ — острый гнойный ОМ, характеризующийся наличием гноя в среднем ухе.Примерно в 5% случаев перфорируется барабанная перепонка. - OME — это хроническое воспалительное состояние без острого воспаления, которое часто следует за медленно проходящим AOM. При отсутствии признаков и симптомов острого воспаления за неповрежденной барабанной перепонкой происходит излияние клейкой жидкости.
- CSOM — это длительное гнойное воспаление среднего уха, обычно с постоянно перфорированной барабанной перепонкой.
- Мастоидит — это острое воспаление надкостницы сосцевидного отростка и воздушных клеток, возникающее, когда инфекция АОМ распространяется из среднего уха.
- Холестеатома возникает, когда ороговевший плоский эпителий (кожа) присутствует в среднем ухе в результате ретракции барабанной перепонки.
Презентация
Симптомы
- CSOM проявляется хроническим дренированием уха (> 2 недель), с возможной историей рецидивирующего AOM, травматической перфорацией или вставкой втулок.

- Оторея должна протекать без оталгии и лихорадки.
- Лихорадка, головокружение и оталгия должны требовать срочного направления к врачу для исключения внутривременных или внутричерепных осложнений.
- Пораженное ухо часто теряет слух. Спросите, как это влияет на развитие речи, учебу или работу. Смешанная потеря слуха (проводящая и нейросенсорная) предполагает обширное заболевание.
Признаки
- Наружный слуховой проход может быть отечным, но обычно не болезненным.
- Выделения варьируются от зловонных, гнойных и сырных до прозрачных и серозных.
- Грануляционная ткань часто видна в медиальном канале или в пространстве среднего уха.
- Слизистая оболочка среднего уха, видимая через перфорацию, может быть отечной или даже полиповидной, бледной или эритематозной.
На этой фотографии показана большая перфорация центральной барабанной перепонки, которая является сухой и, следовательно, «безопасной». На изображении справа показаны успешные результаты пластики перфорации трансплантатом:
Барабанная перфорация
(Источник изображения: Open-i — см. Ссылку для дальнейшего чтения ниже)
Ссылку для дальнейшего чтения ниже)
На этой фотографии показано более серьезное состояние: хронические слизистые выделения через большую центральную перфорацию.Так выглядит хронический гнойный средний отит:
Хронический гнойный средний отит
(Источник изображения: Open-i — см. Дополнительную информацию для чтения ниже)
Дифференциальный диагноз
NB : хронический серозный средний отит не то же, что и хронический гнойный средний отит. Первый может быть определен как выпот в среднем ухе без перфорации , сохраняющийся более 1-3 месяцев.
Исследования
[6]- Не используйте мазок из уха в учреждениях первичной медико-санитарной помощи, поскольку клиническая польза от этого метода сомнительна.
- Аудиограмма обычно показывает кондуктивную тугоухость. Смешанная потеря слуха может указывать на более обширное заболевание и возможные осложнения.

- Визуализирующие исследования могут быть полезны:
- КТ-сканирование при неудачном лечении может показать скрытую холестеатому, инородное тело или злокачественные новообразования. Это может быть особенно полезно до операции [7] .
- Компьютерная томография с точным разрезом может выявить эрозию кости в результате холестеатомы, эрозию слуховых косточек, поражение верхушки каменистой кости и поднадкостничный абсцесс.
- МРТ лучше при подозрении на внутривременные или внутричерепные осложнения. Он лучше показывает мягкие ткани и может выявить воспаление твердой мозговой оболочки, тромбоз сигмовидного синуса, лабиринтит, экстрадуральные и внутричерепные абсцессы.
Ведение
[6]Первичная помощь
- При наличии припухлости или болезненности (что указывает на мастоидит), лицевого паралича, головокружения или признаков внутричерепной инфекции, срочно проведите обследование или госпитализируйте группу ЛОР.

- Направляйте случаи CSOM без этих функций для рутинной ЛОР-оценки. ЛОР-специалист сможет отсосать экссудат из слухового прохода и, следовательно, точно визуализировать барабанную перепонку.
- Текущее руководство Национального института здравоохранения и совершенствования медицинской помощи «Обобщение клинических знаний» предполагает, что врачи общей практики не должны начинать лечение — это потому, что немногие неспециалисты имеют оборудование или подготовку для проведения чистки слуха; Кроме того, местные антибиотики, используемые специалистами, либо используются не по лицензии (хинолоны), либо не рекомендуются при перфорации барабанной перепонки (аминогликозиды).
- Пациентам следует рекомендовать держать пораженное ухо сухим. Рекомендации по плаванию
Пациентам с CSOM обычно рекомендуется избегать плавания, но, если они плавают, им следует потом вытирать уши. Доказательства ограничены, и поэтому среди специалистов нет единого мнения. Некоторые рекомендуют использовать беруши до тех пор, пока прокладки не будут выдавлены, а другие — нет. Аналогичным образом, не существует соглашения о том, следует или не следует разрешать дайвинг, пока люверсы находятся на месте [8] .
Аналогичным образом, не существует соглашения о том, следует или не следует разрешать дайвинг, пока люверсы находятся на месте [8] .
Вторичная помощь
Консервативное лечение CSOM состоит из трех компонентов:
- Подходящий антибиотик, обычно назначаемый местно.
- Обычный интенсивный ушной туалет (микровсасывание) для удаления мусора.
- Контроль грануляционной ткани.
Лекарство
- Слуховой туалет и местные антибиотики оказались эффективными при лечении отореи. Долгосрочные результаты (например, заживление перфорации барабанной перепонки, предотвращение рецидивов и улучшение слуха) требуют дальнейшего изучения.
- Местное лечение более эффективно устраняет выделения из слуха, чем системная терапия [9] — вероятно, из-за более высоких местных концентраций антибиотика.
- Антибиотики должны обладать активностью против грамотрицательных организмов, особенно псевдомонад и грамположительных организмов, особенно Staphylococcus aureus:
- И аминогликозиды, и фторхинолоны соответствуют этим критериям, но сохраняются проблемы безопасности в отношении обоих.
 Многие авторитетные источники рекомендуют применять аминогликозиды для местного применения , а не при перфорации барабанной перепонки из-за их ототоксичности.Однако многие специалисты продолжают использовать их с осторожностью, учитывая, что недолеченная ОМ связана с более высоким риском ухудшения слуха и осложнений [10] .
Многие авторитетные источники рекомендуют применять аминогликозиды для местного применения , а не при перфорации барабанной перепонки из-за их ототоксичности.Однако многие специалисты продолжают использовать их с осторожностью, учитывая, что недолеченная ОМ связана с более высоким риском ухудшения слуха и осложнений [10] . - Хинолоны для местного применения эффективны по сравнению с отсутствием медикаментозного лечения или только с применением только местных антисептиков; однако доказательства их превосходства над другими антибиотиками для местного применения являются лишь косвенными [11] . Специалисты из Великобритании используют не лицензированные хинолоны или аминогликозиды (поскольку их эффективность перевешивает риски ототоксичности).Существуют особые опасения по поводу использования фторхинолонов у детей, поскольку исследования на молодых животных указывают на риск травм суставов у детей. Кратковременное лечение оказалось безопасным [12] .
 Одно исследование обнаружило связь между ципрофлоксацином и артропатией у педиатрических пациентов, хотя эффект был обратимым. Связи между продолжительностью приема и частотой артропатии [12] обнаружено не было.
Одно исследование обнаружило связь между ципрофлоксацином и артропатией у педиатрических пациентов, хотя эффект был обратимым. Связи между продолжительностью приема и частотой артропатии [12] обнаружено не было. - Неудача антибиотика обычно происходит из-за невозможности проникнуть в дебрис, а не из-за устойчивости бактерий.
- И аминогликозиды, и фторхинолоны соответствуют этим критериям, но сохраняются проблемы безопасности в отношении обоих.
- Стероиды для местного применения используются для уменьшения образования гранулем, и обычно используются комбинированные препараты антибиотиков и стероидов.
- Системная терапия предназначена для неэффективности местного лечения. Если очаг инфекции в сосцевидном отростке не может быть достигнут с помощью капель для местного применения, то антибиотики, применяемые системно (обычно внутривенно), могут проникнуть внутрь в концентрациях, достаточных для контроля или устранения инфекции. Одновременно продолжается местная терапия. Обычно это делается в больнице с сопутствующим режимом интенсивного слухового туалета.
- Лечение следует продолжать в течение трех-четырех недель после окончания отореи.

Хирургический
- Современные данные о хирургических процедурах для CSOM [13] ограничены.
- Однако небольшая серия случаев из Индии показала, что хирургическое вмешательство обычно может сделать ухо «сухим» и, следовательно, излечить от CSOM, когда другие методы лечения не помогли [14] .
- Тип операции будет зависеть от тяжести заболевания и может включать мирингопластику (восстановление только перфорации барабанной перепонки) или тимпанопластику (восстановление барабанной перепонки и хирургическое вмешательство с вовлечением костей внутреннего уха).
- Если отоскопия выявляет небезопасную грануляционную ткань, ушные полипы или инфекцию, сохраняющуюся, несмотря на соответствующее лечение, следует обратиться к холестеатоме. Цель последующего лечения — создать безопасное ухо, хотя соответствующая хирургическая процедура часто вызывает споры.
- При наличии холестеатомы (небезопасная CSOM) может использоваться классическая радикальная мастоидэктомия, модифицированная радикальная мастоидэктомия или тимпанопластика с комбинированным доступом (передняя тимпанотомия плюс расширенная мастоидэктомия) в зависимости от степени холестеатомы и, что более важно, опыта пациента.
 врач хирург.Независимо от выбранной процедуры, цель операции — устранить все болезни и дать пациенту сухое и работающее ухо.
врач хирург.Независимо от выбранной процедуры, цель операции — устранить все болезни и дать пациенту сухое и работающее ухо. - Паралич лицевого нерва может возникать с холестеатомой или без нее. Оперативное обследование с мастоидэктомией должно проводиться незамедлительно.
- Лабиринтит возникает, когда инфекция распространилась на внутреннее ухо. Раннее хирургическое обследование для удаления инфекции уменьшает повреждение лабиринта. Агрессивная хирургическая обработка раны (включая лабиринтэктомию) проводится для предотвращения менингита или энцефалита со смертельным исходом.
- Если кондуктивная потеря слуха возникла в результате CSOM (из-за перфорации барабанной перепонки и / или разрыва цепи слуховых косточек), хирургическое удаление инфекции и холестеатомы с последующей реконструкцией цепи слуховых косточек снизит потерю слуха.
- Кохлеарные имплантаты использовались в CSOM, но прежде всего необходимо искоренить все болезни [15] .
Осложнения
[16] Осложнения CSOM редки, но потенциально опасны для жизни.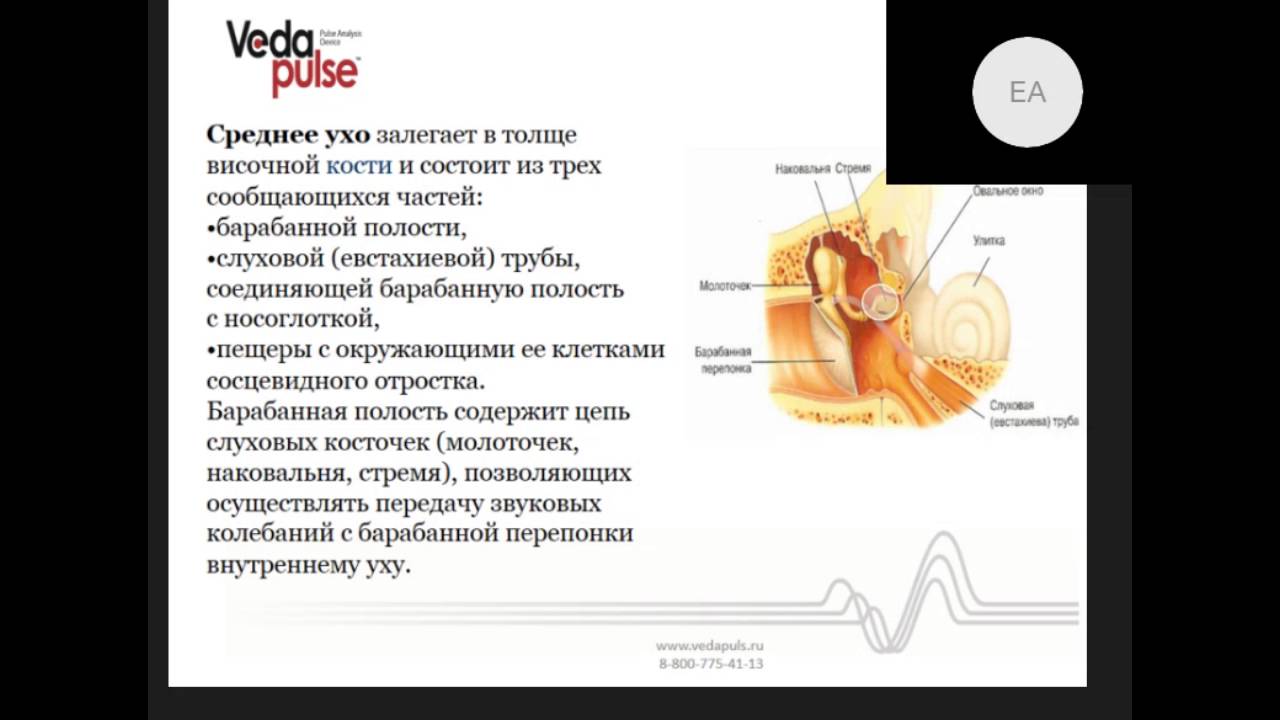
Внутривисочные осложнения включают:
- Петрозит
- Паралич лицевого нерва [17]
- Лабиринтит
Внутричерепные осложнения включают:
- Боковой синусовый тромбофлебит 9000 9000 9000
8 9000
8 Менинфлебит
8: Прогноз [2]
Прогноз хороший в развитых странах, где есть легкий доступ к антибиотикам и хирургическому лечению.Однако в неразвитых странах результат может быть различным. В 2002 году средний отит стал причиной 3 599 случаев смерти во всем мире, в большинстве случаев из-за распространения инфекции сосцевидного отита и внутричерепной инфекции.
Перфорация барабанной перепонки может зажить спонтанно, но иногда может сохраняться, приводя к легкому или умеренному нарушению слуха. Если это происходит в первые два года жизни, это связано с увеличением трудностей в обучении и снижением успеваемости.
Лечение тубоотита (евстахита) в Монтекатини Терме, Италия
Воспаление слизистой оболочки слуховой трубы, приводящее к отеку и сужению.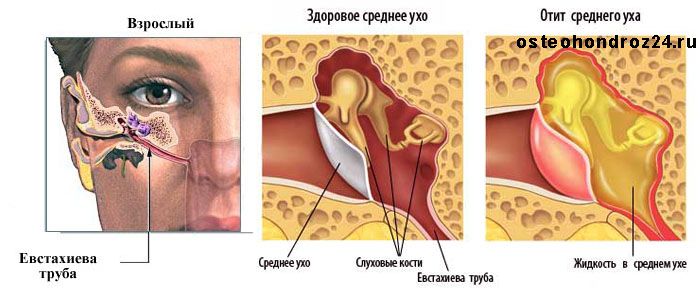 Симптомы тубоотита: стойкая двусторонняя или односторонняя потеря слуха, шум в ушах, постоянное чувство заложенности. Кратковременное облегчение в виде отсутствия заложенности носа может наблюдаться при зевании, глотании или выдохе. Лечение направлено на устранение очагов инфекции (антибиотики, антисептики, физиотерапия).
Симптомы тубоотита: стойкая двусторонняя или односторонняя потеря слуха, шум в ушах, постоянное чувство заложенности. Кратковременное облегчение в виде отсутствия заложенности носа может наблюдаться при зевании, глотании или выдохе. Лечение направлено на устранение очагов инфекции (антибиотики, антисептики, физиотерапия).
Служба поддержки клиентов
Не знаете, по каким критериям выбрать курорт или спа-отель?
Не умеете бронировать?
Позвоните нам, и наша служба поддержки поможет вам.
Часто задаваемые вопросыПочинская Марина Александровна Руководитель службы поддержки
Консультация врача
Бесплатная помощь врача санатория
Если у вас возникли трудности с выбором санатория или спа-отеля, подходящего для лечения ваших заболеваний, воспользуйтесь бесплатной консультацией санаторно-курортного врача Елены Хорошевой.
Елена Хорошева Главный врач sanatoriums.com
Диагностика и лечение осложнений среднего отита у взрослых.Серия клинических случаев и обзор литературы
Реферат
Предпосылки
Осложнения среднего отита (внутричерепные и экстракраниальные) раньше были причиной высокой заболеваемости и смертности в доантибиотическую эру, но сейчас они относительно редки, в основном Благодаря использованию антибиотиков и использованию вентиляционных трубок, значительно снижается частота таких осложнений. В настоящее время раннее подозрение на эти осложнения является серьезной проблемой для диагностики и лечения.
Клинические случаи
Представлены случаи 5 пациентов (все мужчины), у которых был диагностирован осложненный средний отит, 80% (4), средний возраст 34,6 года (17–52). Большая коморбидность наблюдалась у 60% (3), у одного пациента был сахарный диабет 2 типа, у двух — хроническая почечная недостаточность. Внутричерепных осложнений было 3 (60%): 1 пациент с тромбозом сигмовидной пазухи и абсцессом мозжечка; другой — с ретроаурикулярным абсцессом и абсцессом головного мозга, а третий — с менингитом.Из 2 (40%) экстракраниальных осложнений: у одного пациента был абсцесс Бецольда, у другого — абсцесс мягких тканей и петрозит. Всем пациентам было проведено хирургическое вмешательство и антибактериальная терапия со 100% выживаемостью (5) и без неврологических последствий. Клиническое течение среднего отита обычно непродолжительное, что ограничивает инфекционный процесс у большинства пациентов из-за иммунного ответа и чувствительности микроба к используемому антибиотику. Однако у небольшого числа пациентов (1–5%) могут развиться осложнения.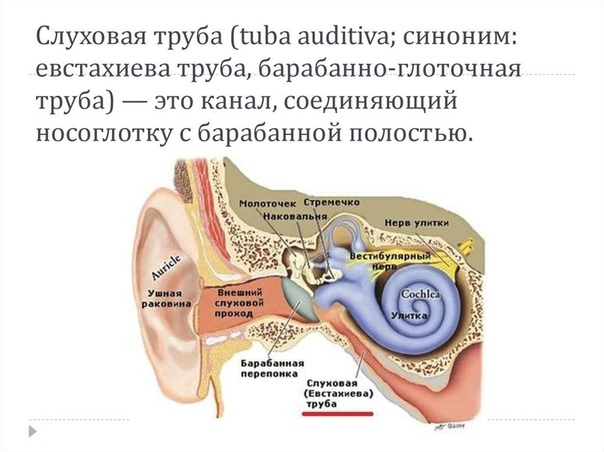
Заключение
Средний отит — распространенное заболевание в нашей стране, осложнения редки, но следует подозревать, когда картина торпидного развития с клиническим ухудшением и проявлением неврологических признаков.
Resumen
Antecedentes
Las Computing de la otitis media (intracraneales y extracraneales) tuvieron alta morbimortalidad en la era preantibiótica. En la actualidad son relativamente raras con el uso de antibióticos, tubos de ventación y otros cuidados médico-quirúrgicos, reduciendo la incidencia de forma notable.Actualmente la sospecha oportuna de estas complexaciones es незаменимый y constituye un gran reto para su Diagnóstico y tratamiento adecuados.
Casos clínicos
Presentamos 5 pacientes con diagnóstico de otitis media aguda complexada, el 100% (5) fueron de sexo masculino; 80% (4) con edad media за 34,6 года (17-52), y la comorbilidad fue important en el 60% (3): un paciente con диабет типа 2 y 2 con insuficiencia renal crónica terminal. Tres pacientes (60%) tuvieron Compassiones intracraneales: un paciente con trombosis del seno sigmoides y absceso cerebeloso, otro con absceso retroauricular y cerebral, y un tercero con менингит.Dos pacientes (40%) tuvieron compaciones extracraneales: un paciente con absceso de Bezold y otro con absceso de tejidos blandos y petrositis. Todos fueron tratados con manejo quirúrgico y antibioticoterapia con supervivencia del 100% (5), sin secuelas nerológicas. El curso clínico de la otitis media aguda suele ser corto, limitándose el processso infccioso en la gran mayoría de los pacientes debido a la respuesta del sistema inmune y de la sensibilidad del germen al antibiótico utilizado. Sin embargo, un pequeño número de pacientes pueden Presentar Compressiones (1–5%).
Tres pacientes (60%) tuvieron Compassiones intracraneales: un paciente con trombosis del seno sigmoides y absceso cerebeloso, otro con absceso retroauricular y cerebral, y un tercero con менингит.Dos pacientes (40%) tuvieron compaciones extracraneales: un paciente con absceso de Bezold y otro con absceso de tejidos blandos y petrositis. Todos fueron tratados con manejo quirúrgico y antibioticoterapia con supervivencia del 100% (5), sin secuelas nerológicas. El curso clínico de la otitis media aguda suele ser corto, limitándose el processso infccioso en la gran mayoría de los pacientes debido a la respuesta del sistema inmune y de la sensibilidad del germen al antibiótico utilizado. Sin embargo, un pequeño número de pacientes pueden Presentar Compressiones (1–5%).
Заключение
La otitis media aguda es una enfermedad muy frecuente en nuestro medio. Suscompaciones son raras, sin embargo se deben de sospechar cuando la evolución del cuadro es tórpida con empeoramiento clínico y manifestación de signos nerológicos.




 Подтип АОМ — острый гнойный ОМ, характеризующийся наличием гноя в среднем ухе.Примерно в 5% случаев перфорируется барабанная перепонка.
Подтип АОМ — острый гнойный ОМ, характеризующийся наличием гноя в среднем ухе.Примерно в 5% случаев перфорируется барабанная перепонка.


 Аналогичным образом, не существует соглашения о том, следует или не следует разрешать дайвинг, пока люверсы находятся на месте [8] .
Аналогичным образом, не существует соглашения о том, следует или не следует разрешать дайвинг, пока люверсы находятся на месте [8] . Многие авторитетные источники рекомендуют применять аминогликозиды для местного применения , а не при перфорации барабанной перепонки из-за их ототоксичности.Однако многие специалисты продолжают использовать их с осторожностью, учитывая, что недолеченная ОМ связана с более высоким риском ухудшения слуха и осложнений [10] .
Многие авторитетные источники рекомендуют применять аминогликозиды для местного применения , а не при перфорации барабанной перепонки из-за их ототоксичности.Однако многие специалисты продолжают использовать их с осторожностью, учитывая, что недолеченная ОМ связана с более высоким риском ухудшения слуха и осложнений [10] . Одно исследование обнаружило связь между ципрофлоксацином и артропатией у педиатрических пациентов, хотя эффект был обратимым. Связи между продолжительностью приема и частотой артропатии [12] обнаружено не было.
Одно исследование обнаружило связь между ципрофлоксацином и артропатией у педиатрических пациентов, хотя эффект был обратимым. Связи между продолжительностью приема и частотой артропатии [12] обнаружено не было.