Лечение детей с острым фарингитом местными противовоспалительными препаратами | #01/03
Каковы симптомы острого фарингита?
Что включают в себе лечебные мероприятия?
Каковы особенности лечения грудных детей?
Острый фарингит представляет собой острое воспаление слизистой оболочки глотки — частое проявление острых респираторных заболеваний. Обычно вирусное по происхождению, оно может быть также связано с β-гемолитическим стрептококком группы А, Mycoplasma pneumoniae или другими возбудителями.
Как правило, при фарингите дети жалуются на боль, неприятные ощущения в горле (жжение, першение, зуд), покашливание, иногда зуд и боли в ушах. Дети грудного возраста пожаловаться на недомогание не могут, но внимательные родители обращают внимание на беспокойное поведение, нарушение сна, ухудшение аппетита. Фарингиты могут сочетаться с другими проявлениями острых респираторных инфекций, такими как насморк, кашель, повышение температуры, конъюнктивит.
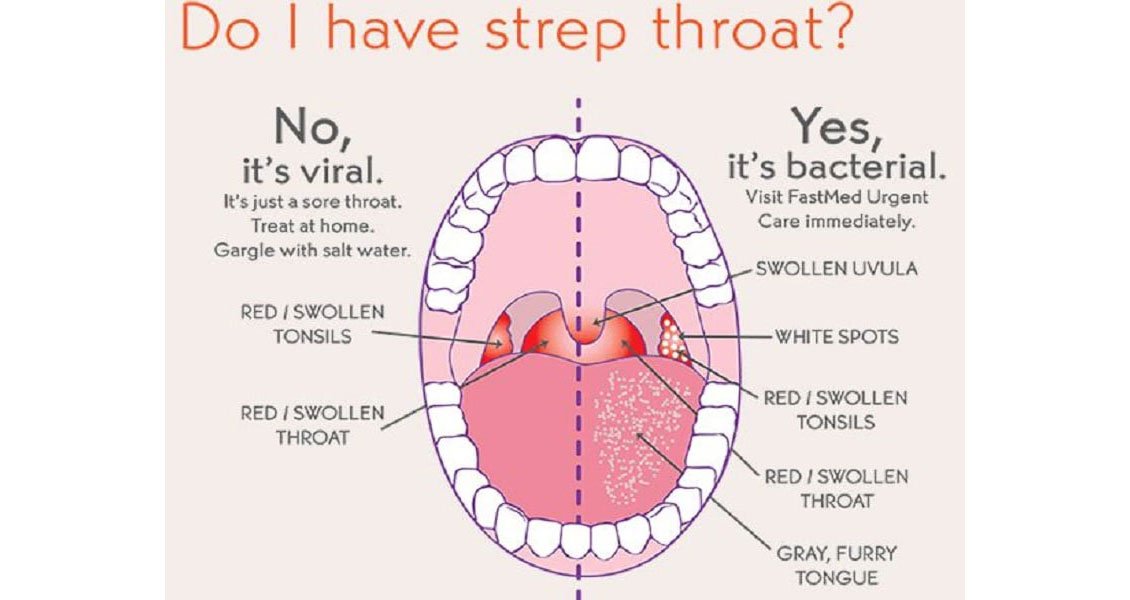
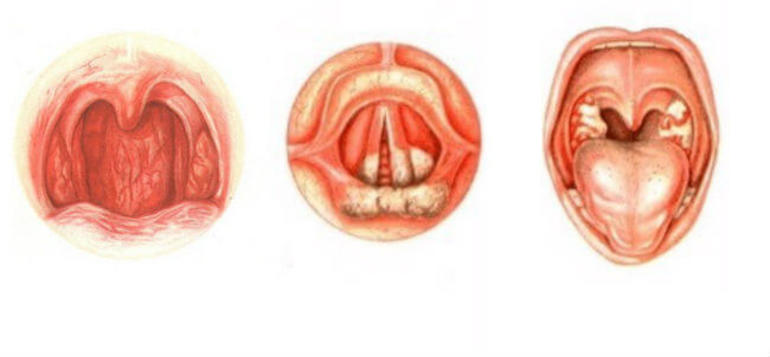
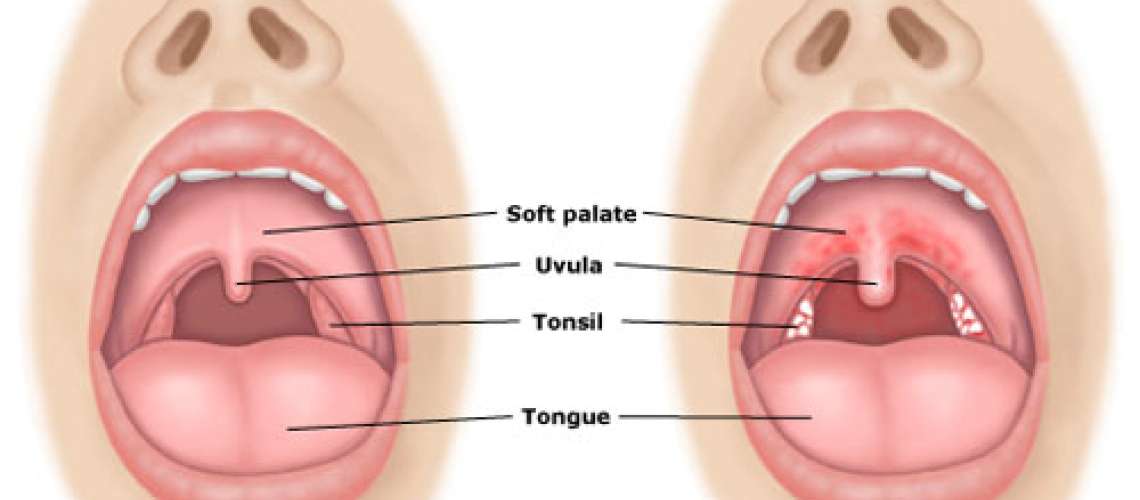
Диагноз фарингита ставится на основании осмотра глотки: отмечается гиперемия, отек и инфильтрация слизистой оболочки задней стенки глотки, небно-глоточных дужек, иногда и мягкого неба. При боковом фарингите определяется гиперемия и отек боковых валиков глотки. Отличить вирусный фарингит от бактериального, опираясь только на данные физикального исследования, трудно. В обоих случаях при фарингоскопии слизистая оболочка глотки может быть слабо гиперемирована или сильно воспалена и покрыта пленкой или гнойным экссудатом. Лихорадка, шейная лимфаденопатия и лейкоцитоз отмечаются и при вирусном, и при бактериальном фарингите, но, возможно при последнем они более выражены.
Лечебные мероприятия при фарингите включают следующие манипуляции.
- Полоскание горла антисептическими, травяными растворами (например, раствором хлорофиллипта, ротокана, морской соли, эвкалипта и др.) 3 — 4 раза в день после приема пищи.
- Орошение глотки антисептическими или содержащими антибиотики аэрозолями (такими, как гексорал, ингалипт, каметон, стопангин, йокс, биопарокс, тантум-верде и др.
 ) по 2 — 3 дозы 2 — 4 раза в день.
) по 2 — 3 дозы 2 — 4 раза в день. - Рассасывание таблеток или леденцов с антибактериальным, обезболивающим, смягчающим веществом (фарингосепт, фалиминт, стрепсилс, ларипронт и др.).
- При бактериальном фарингите необходимо назначение системных антибиотиков.
Грудные дети и дети раннего возраста не могут полоскать горло или рассасывать таблетки, поэтому им назначается только обильное питье и орошение глотки антисептиком. Следует отметить, что детям до двухлетнего возраста все аэрозоли необходимо применять с осторожностью из-за возможности развития спазма голосовой щели.
Целью настоящего исследования явилась оценка эффективности комплекса местных консервативных мероприятий, проводимых детям при остром фарингите.
Исследование охватывало период с октября по декабрь 2002 года. Под нашим наблюдением находились 32 ребенка (15 мальчиков и 17 девочек) в возрасте от 5 до 15 лет (средний возраст — 9 лет) с диагнозом: острый фарингит. В большинстве случаев фарингит являлся проявлением острой респираторной вирусной инфекции. Дети с ОРВИ, осложненной другой патологией ЛОР-органов или верхних дыхательных путей (синусит, острый катаральный средний отит, трахеобронхит), а также больные ангиной не включались в исследование.
В большинстве случаев фарингит являлся проявлением острой респираторной вирусной инфекции. Дети с ОРВИ, осложненной другой патологией ЛОР-органов или верхних дыхательных путей (синусит, острый катаральный средний отит, трахеобронхит), а также больные ангиной не включались в исследование.
| Таблица 1. Распространенность жалоб при остром фарингите у детей |
Основные жалобы, предъявляемые детьми, отражены в табл. 1.
Как видно из таблицы, основными жалобами, предъявляемыми детьми, были боли, першение и/или зуд в горле. Примерно у половины детей отмечались другие признаки острой респираторной инфекции (насморк, покашливание). У 10 детей (31,3%) наблюдался подъем температуры тела (максимально до 37,8°С), у 8 (25%) — общее недомогание. Нарушение сна и ухудшение аппетита отмечались в единичных случаях.
При фарингоскопии у всех детей выявлялась более или менее выраженная гиперемия слизистой оболочки передних небных дужек и задней стенки глотки.
Всем детям был проведен следующий курс консервативного лечения местными противовоспалительными препаратами.
- Полоскание горла 1%-ным раствором хлорофиллипта 3 раза в день.
- Орошение глотки раствором гексорала по 2 дозы 2 раза в день.
- Рассасывание таблеток фарингосепта по 1 таблетке 3 раза в день.
Продолжительность курса лечения составила 7 дней.
Оценка эффективности лечения проводилась на 4-е и 7-е сутки после начала терапии. Критериями эффективности лечения послужили следующие показатели:
- прекращение жалоб;
- нормализация фарингоскопической картины;
- хорошая переносимость препаратов.
Результаты проведенного лечения представлены в табл. 2.
Таблица 2. Результаты лечения Результаты лечения |
Из представленных данных видно, что на 4-е сутки после начала курса лечения жалобы прекратились более чем у половины пациентов (56,3%), фарингоскопическая картина нормализовалась у 12 больных (37,5%). К концу лечения (на 7-е сутки) никто из детей жалоб не предъявлял; у всех детей воспалительные проявления в глотке купировались. Побочных реакций при лечении данными препаратами не отмечалось ни у одного из исследуемых лиц.
Таким образом, проведение комплекса консервативных мероприятий с использованием местных противовоспалительных препаратов является эффективным при лечении неосложненного острого фарингита у детей и позволяет избежать применения системных антибактериальных средств.
Р. Х. Нурмухаметов, кандидат медицинских наук, Москва
Обратите внимание!
- Острый фарингит — представляет собой острое воспаление слизистой оболочки глотки — частое проявление острых респираторных заболеваний.

- Фарингиты могут сочетаться с насморком, кашлем, повышением температуры, конъюнктивитом.
- Диагноз фарингита ставится на основании осмотра глотки
- Основные жалобы, предъявляемые детьми, — боли, першение и/или зуд в горле.
- Проведение комплекса консервативных мероприятий с использованием местных противовоспалительных препаратов является эффективным при лечении неосложненного острого фарингита у детей
ОСТРАЯ РЕВМАТИЧЕСКАЯ ЛИХОРАДКА И РЕАКТИВНЫЙ АРТРИТ СТРЕПТОКОККОВОЙ ЭТИОЛОГИИ
1.1 Что это?
Острая ревматическая лихорадка – это заболевание, обусловленное бактерией, которая называется стрептококком и вызывает воспаление горла (фарингит, тонзиллит). Имеется несколько групп стрептококков, но только группа А вызывает ревматическую лихорадку. Хотя стрептококковая инфекция очень часто является причиной фарингита (инфекции горла) у детей школьного возраста, острая ревматическая лихорадка развивается не у всех детей, больных фарингитом.

До того, как стало доступным лечение антибиотиками, число случаев в странах с теплым климатом было высоким. После того, как применение антибиотиков стало обычной практикой при лечении фарингита, частота этого заболевания снизилась, но оно по-прежнему поражает многих детей в возрасте от 5-15 лет по всему миру, что в небольшом количестве случаев приводит к болезни сердца. Поскольку данное заболевание поражает суставы, его относят к многочисленной группе ревматических заболеваний у детей и подростков. Встречаемость ревматической лихорадки неравномерно распределена по всему миру.
 Согласно исследованиям, по всему миру насчитывается более 15 миллионов случаев ревматического порока сердца. В год появляется 282 000 новых случаев заболевания и 233 000 случаев смерти от этого заболевания.
1.3 Каковы причины заболевания?
Согласно исследованиям, по всему миру насчитывается более 15 миллионов случаев ревматического порока сердца. В год появляется 282 000 новых случаев заболевания и 233 000 случаев смерти от этого заболевания.
1.3 Каковы причины заболевания? Инфекцию горла необходимо лечить антибиотиками, чтобы остановить стимуляцию иммунной системы и предотвратить новые случаи инфицирования, потому что новые инфекции могут вызвать новый приступ заболевания. Риск повторного приступа выше в течение первых 3 лет после начала заболевания. 1.4 Является ли это заболевание наследственным?
Острая ревматическая лихорадка – это не наследственное заболевание, поскольку оно не может быть передано непосредственно от родителей к детям.
 Тем не менее, есть семьи, в которых несколько родственников болеют острой ревматической лихорадкой. Это может быть обусловлено генетическими факторами, связанными с возможностью передачи инфекций стрептококка от человека к человеку. Стрептококковая инфекция может передаваться через дыхательные пути и слюну.
1.5 Почему мой ребенок заболел этой болезнью? Можно ли предотвратить данное заболевание?
Тем не менее, есть семьи, в которых несколько родственников болеют острой ревматической лихорадкой. Это может быть обусловлено генетическими факторами, связанными с возможностью передачи инфекций стрептококка от человека к человеку. Стрептококковая инфекция может передаваться через дыхательные пути и слюну.
1.5 Почему мой ребенок заболел этой болезнью? Можно ли предотвратить данное заболевание? Окружающая среда и штамм стрептококка являются важными факторами, обуславливающими развитие данной болезни, но на практике трудно предсказать, у кого она разовьется. Артрит и воспаление сердца взывают аномалии иммунной реакции, направленной против стрептококковых белков. Шансы заболеть увеличиваются, если восприимчивый человек заражается некоторыми видами стрептококков. Скученность является важным фактором окружающей среды, так как она способствует передаче инфекций. Профилактика острой ревматической лихорадки зависит от своевременной диагностики и лечения антибиотиками (рекомендуется антибиотик пенициллин) стрептококковой инфекции горла у здоровых детей.
 1.6 Является ли это заболевание инфекционным?
1.6 Является ли это заболевание инфекционным? Острая ревматическая лихорадка сама по себе не является инфекционным заболеванием, но обуславливающий ее стрептококковой фарингит – это инфекционное заболевание. Стрептококки передаются от человека к человеку, следовательно, инфекция связана с тесным контактом между людьми у себя дома, в школе или в тренажерном зале. Тщательное мытье рук и избегание тесного контакта с больными, страдающими стрептококковой инфекцией горла, являются важными мерами, позволяющими остановить распространение болезни. 1.7 Каковы основные симптомы?
Острая ревматическая лихорадка обычно проявляется комбинацией симптомов, которые могут быть уникальными для каждого пациента. Она развивается в результате не пролеченных антибиотиками стрептококкового фарингита или тонзиллита.
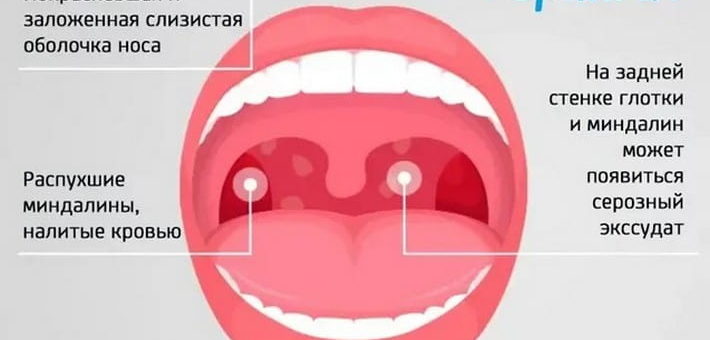
Фарингит и тонзиллит могут проявляться лихорадкой, болью в горле, головной болью, покраснением неба и миндалин с гнойными выделениями, а также увеличением и болезненностью лимфатических узлов шеи.
 Тем не менее, эти симптомы могут иметь очень легкую форму или полностью отсутствовать у детей школьного возраста и подростков. После того, как острая инфекция пройдет, существует период бессимптомного течения продолжительностью 2-3 недели. В этот период у ребенка может быть лихорадка и признаки заболевания, описанные ниже.
Тем не менее, эти симптомы могут иметь очень легкую форму или полностью отсутствовать у детей школьного возраста и подростков. После того, как острая инфекция пройдет, существует период бессимптомного течения продолжительностью 2-3 недели. В этот период у ребенка может быть лихорадка и признаки заболевания, описанные ниже. Артрит
В основном поражаются несколько крупных суставов одновременно или артрит переходит от одного сустава к другому, поражая один или два одновременно (колени, локти, лодыжки или плечи). Это называется «мигрирующий и преходящий артрит». Кисти и шейный отдел позвоночника артрит поражаются реже. Боль в суставах может быть интенсивной, хотя отек часто не заметен. Обратите внимание, что сразу после введения противовоспалительных препаратов боль, как правило, отступает. Наиболее широко используемым противовоспалительным препаратом является аспирин.
Кардит
Кардит (воспаление сердца) является наиболее серьезным проявлением данного заболевания. Ускоренное сердцебиение во время отдыха или сна может указывать на развитие ревмокардита. Главным признаком поражения сердца является аномалия, выявляемая при прослушивании сердца, которая проявляется шумами в сердце. Шум может быть от слабого до громкого, что может указывать на воспаление сердечных клапанов, известное как «эндокардит». При наличии воспаления сердечной сумки, известного как «перикардит», некоторое количество жидкости может собираться вокруг сердца, но это, как правило, не вызывает никаких симптомов и проходит само по себе. В наиболее тяжелых случаях миокардита возможно нарушение перекачивающей функции сердца вследствие воспаления. Это можно распознать по таким признакам, как кашель, боли в груди, ускоренный пульс и повышенная частота дыхания. Ребенка необходимо проконсультировать у кардиолога и провести обследование. Ревматическое заболевание клапанов сердца может быть результатом первого приступа острой ревматической лихорадки, но, как правило, оно развивается после повторных эпизодов и может стать проблемой во взрослой жизни, поэтому профилактика имеет очень важное значение.
Ускоренное сердцебиение во время отдыха или сна может указывать на развитие ревмокардита. Главным признаком поражения сердца является аномалия, выявляемая при прослушивании сердца, которая проявляется шумами в сердце. Шум может быть от слабого до громкого, что может указывать на воспаление сердечных клапанов, известное как «эндокардит». При наличии воспаления сердечной сумки, известного как «перикардит», некоторое количество жидкости может собираться вокруг сердца, но это, как правило, не вызывает никаких симптомов и проходит само по себе. В наиболее тяжелых случаях миокардита возможно нарушение перекачивающей функции сердца вследствие воспаления. Это можно распознать по таким признакам, как кашель, боли в груди, ускоренный пульс и повышенная частота дыхания. Ребенка необходимо проконсультировать у кардиолога и провести обследование. Ревматическое заболевание клапанов сердца может быть результатом первого приступа острой ревматической лихорадки, но, как правило, оно развивается после повторных эпизодов и может стать проблемой во взрослой жизни, поэтому профилактика имеет очень важное значение.
Хорея
Термин хорея восходит к греческому слову, означающему танец. Хорея представляет собой двигательное расстройство в результате воспаления отделов мозга, контролирующих координацию движений. Она поражает 10-30% больных острой ревматической лихорадкой. В отличие от артрита и кардита, хорея появляется позже в ходе течения заболевания, спустя от 1 до 6 месяцев после инфекции горла. Ранними признаками является ухудшение почерка у пациентов школьного возраста, трудности с одеванием и самообслуживанием или даже при ходьбе и приеме пищи из-за непроизвольных движений в виде дрожи. Движения могут на короткое время подавляться волевым усилием, могут исчезать во время сна или усугубляться под действием стресса или усталости. У учащихся это отражается на успеваемости из-за плохой концентрации, беспокойства и нестабильности настроения (больной может легко расплакаться). Если хорея протекает в легкой форме, она может остаться без внимания и быть воспринята как нарушение поведения. Хорея проходит сама, но необходимы поддерживающее лечение и последующее наблюдение.
Хорея проходит сама, но необходимы поддерживающее лечение и последующее наблюдение.
Кожные высыпания
Менее распространенным проявлением острой ревматической лихорадки являются кожные высыпания, называемые «erythema marginatum» (ревматоидная эритема), которые выглядят как красные кольца, и «подкожные узелки», представляющие собой мобильные безболезненные зерновидные узелки, кожа над ними не изменена, обычной окраски, узелки обычно располагаются вблизи суставов. Эти признаки присутствуют менее чем в 5% случаев и могут быть упущены из виду, поскольку они малозаметны, к тому же они, то появляются, то исчезают. Эти признаки не являются изолированными – они встречаются наряду с миокардитом (воспалением сердечной мышцы). Имеются и другие жалобы, отмечаемые сначала родителями, такие как лихорадка, утомляемость, потеря аппетита, бледность, боль в животе и носовые кровотечения, которые могут возникать на ранних стадиях заболевания.
Наиболее распространенным симптомом является наличие шумов в сердце у детей старшего возраста и подростков, больных артритом и лихорадкой.
 У молодых пациентов, как правило, наблюдается кардит и менее тяжелые жалобы на суставы.
У молодых пациентов, как правило, наблюдается кардит и менее тяжелые жалобы на суставы. Хорея может быть единственным проявлением или может сопровождаться кардитом. В любом случае рекомендуется тщательное наблюдение и обследование у кардиолога. 1.9 Отличается ли болезнь у детей от болезни у взрослых?
Острая ревматическая лихорадка является заболеванием школьников и молодых людей в возрасте до 25 лет. Она редко развивается в возрасте до 3 лет; у более чем 80% пациентов она приходится на возраст от 5 до 19 лет. Тем не менее, заболевание может развиться и в более позднем возрасте, если больной не соблюдает режим постоянного профилактического приема антибиотиков.
2.1 Как диагностируется данное заболевание?
Клинические признаки и обследования имеют особое значение, потому что никаких специфических анализов или признаков для однозначной диагностики не существует. Установить диагноз помогают клинические симптомы (артрит, кардит, хорея, кожные изменения, лихорадка, положительные результаты лабораторных анализов на стрептококковую инфекцию и изменения в проводимости сердца, которые видны на ЭКГ).
 Наличие данных о предыдущей стрептококковой инфекции, как правило, является необходимым для диагностики.
2.2 Какие заболевания схожи с острой ревматической лихорадкой?
Наличие данных о предыдущей стрептококковой инфекции, как правило, является необходимым для диагностики.
2.2 Какие заболевания схожи с острой ревматической лихорадкой? Существует заболевание, называемое «реактивный артрит стрептококковой этиологии», которое также развивается после стрептококкового фарингита, но для него характерен артрит большей продолжительности и риск кардита при нем ниже; может быть показана антибиотикопрофилактика. Еще одним заболеванием, напоминающем острую ревматическую лихорадку, является ювенильный идиопатический артрит, но в этом случае продолжительность артрита составляет более 6 недель. Болезнь Лайма, лейкоз, реактивный артрит, вызванный другими бактериями или вирусами, также могут проявляться артритом. Функциональные шумы (часто встречающиеся шумы в сердце в отсутствие болезни сердца), врожденные или другие приобретенные заболевания сердца могут быть ошибочно приняты за острую ревматическую лихорадку. 2.3 Какое значение имеют лабораторные анализы?
Некоторые анализы необходимы для диагностики и наблюдения.
 Анализы крови целесообразны во время приступов, чтобы подтвердить диагноз.
Анализы крови целесообразны во время приступов, чтобы подтвердить диагноз. Как и при многих других ревматических заболеваниях, признаки системного воспаления наблюдаются почти у всех пациентов, кроме тех, у кого развивается хорея. У большинства больных на момент начала заболевания никаких признаков инфекции горла нет, и стрептококк в горле удален иммунной системой. Существуют анализы крови, позволяющие выявлять антитела к стрептококку, даже если родители и/или пациент не могут припомнить симптомов инфекции горла. Повышение титра (уровня) этих антител, известных как антитела к стрептолизину О (АСЛО) или ДНКаза B, может быть обнаружено с помощью анализов крови, проведенных спустя 2-4 недели. Высокие титры указывают на недавнее инфицирование, но не отражают взаимосвязь с тяжестью заболевания. В то же время эти тесты у пациентов с одной лишь хореей дают нормальные результаты, что затрудняет диагностику.
Аномальные результаты анализов на АСЛО или ДНКазу B означают, что больной ранее подвергался воздействию бактерий, стимулирующих выработку антител иммунной системой, и сами по себе не позволяют диагностировать острую ревматическую лихорадку у бессимптомных пациентов.
 Следовательно, лечение антибиотиками, как правило, не является необходимым.
2.4 Как выявить кардит?
Следовательно, лечение антибиотиками, как правило, не является необходимым.
2.4 Как выявить кардит? Вновь выявленный шум в результате воспаления клапанов сердца является наиболее распространенным признаком кардита. Обычно он обнаруживается путем прослушивания врачом звуков, воспринимаемых при аускультации сердца. ЭКГ (оценка электрической активности сердца, которая фиксируются на бумажной полоске) позволяет выяснить степень патологических изменений в сердце. Рентген грудной клетки также важен, чтобы выявить расширение сердца.
Допплеровская эхокардиография или УЗИ сердца является очень чувствительным методом обследования на предмет выявления кардита. Тем не менее, он не может быть использован для диагностики при отсутствии клинических признаков. Все эти процедуры абсолютно безболезненны и вызывают только дискомфорт, связанный с тем, что ребенок должен оставаться неподвижным в течение некоторого времени при обследовании. 2.5 Можно ли лечить/излечить данное заболевание?
Острая ревматическая лихорадка является важной проблемой здравоохранения в некоторых районах мира, но ее можно предотвратить путем лечения стрептококкового фарингита, как только он диагностирован (т.
 е. путем первичной профилактики). Антибактериальная терапия, примененная не позже 9-го дня после начала фарингита, является эффективным средством предотвращения острой ревматической лихорадки. Острая ревматическая лихорадка лечится с помощью нестероидных противовоспалительных средств.
е. путем первичной профилактики). Антибактериальная терапия, примененная не позже 9-го дня после начала фарингита, является эффективным средством предотвращения острой ревматической лихорадки. Острая ревматическая лихорадка лечится с помощью нестероидных противовоспалительных средств. В настоящее время проводится исследование для получения вакцины, которая может защитить против стрептококка: профилактика первичного инфицирования обеспечит защиту от аномальной иммунной реакции. Этот подход может в будущем использоваться для профилактики острой ревматической лихорадки. 2.6 Каковы методы лечения?
В течение последних нескольких лет не было разработано никаких новых рекомендаций по лечению. Хотя аспирин все еще остается основным средством терапии, точный механизм его действия неясен. Предполагают, что он связан с противовоспалительными свойствами препарата. Другие нестероидные противовоспалительные препараты (НПВП) рекомендуются для лечения артрита в течение 6-8 недель или пока он не пройдет.

При тяжелой форме кардита рекомендуется постельный режим и, в некоторых случаях, пероральный прием кортикостероидов (преднизолона) в течение 2-3 недель с последующим снижением дозы препарата после того, как воспаление удается контролировать, о чем можно судить путем наблюдения за симптомами и по анализам крови.
В случае хореи может потребоваться поддержка родителей при соблюдении личной гигиены и выполнении школьных заданий. Медикаментозное лечение для управления движениями, обусловленными хореей, осуществляется с применением стероидов, галоперидола или вальпроевой кислоты при тщательном мониторинге побочных эффектов. Распространенные побочные эффекты включают сонливость и дрожь. Их можно легко контролировать путем корректировки дозы. В некоторых случаях хорея может продолжаться в течение нескольких месяцев, несмотря на адекватное лечение.
После подтверждения диагноза рекомендуется долговременная защита антибиотиками во избежание рецидива острой ревматической лихорадки.
 2.7 Каковы побочные эффекты лекарственной терапии?
2.7 Каковы побочные эффекты лекарственной терапии? Применяемые для краткосрочного симптоматического лечения салицилаты и другие НПВП, как правило, хорошо переносятся. Риск аллергии на пенициллин является довольно низким, но его использование должно контролироваться в течение первых инъекций. К числу основных соображений относятся болезненность инъекций и вероятный отказ пациентов, которые боятся боли, в связи с чем рекомендуются просветительские мероприятия, разъяснение причин и методов лечения болезни, применение местных анестетиков и расслабление перед инъекциями. 2.8 Как долго должна длиться вторичная профилактика?
Риск рецидива выше в течение 3-5 лет после начала заболевания, а риск развития кардита увеличивается после новых вспышек. В течение этого времени регулярное лечение антибиотиками для предотвращения новой стрептококковой инфекции рекомендуется всем пациентам, которые имели острую ревматическую лихорадку, независимо от степени ее тяжести, поскольку легкие формы также могут давать вспышки.

Большинство врачей считают, что профилактика антибиотиками должна продолжаться в течение не менее 5 лет после последнего приступа или до достижения ребенком 21 года. В случае кардита без поражения сердечной мышцы вторичная профилактика рекомендуется в течение 10 лет или до достижения пациентом 21 лет (в зависимости от того, какой из этих периодов дольше). Если имеется повреждение сердца, рекомендуется профилактика в течение 10 лет либо до достижения 40 лет, либо дольше, если заболевание осложнено заменой клапана.
Профилактика бактериального эндокардита с помощью антибиотиков рекомендуется всем пациентам с повреждением клапанов сердца, когда они подвергаются стоматологическому лечению или хирургической операции. Эта мера необходима, потому что бактерии могут перейти с других участков тела, особенно из ротовой полости, и вызвать инфекцию клапана сердца. 2.9 Существуют ли нетрадиционные методы лечения / дополнительная терапия?
Есть много дополнительных и альтернативных методов лечения, и это может ввести в заблуждение пациентов и их семьи.
 Подумайте хорошенько о рисках и преимуществах применения такой терапии, поскольку ее эффективность не доказана и может обходиться дорого как в плане времени, нагрузки на ребенка, так и в денежном выражении. Если вы пожелаете разобраться с дополнительными и альтернативными методами лечения, имеет смысл обсудить эти варианты со своим детским ревматологом. Некоторые методы лечения способны взаимодействовать с обычными лекарствами. Большинство врачей не будут против взаимодополняющих методов лечения при условии, что вы будете следовать рекомендациям врача. Очень важно не прекращать прием лекарств, прописанных врачом. Когда лекарства, такие как кортикостероиды, необходимы, чтобы держать болезнь под контролем, то прекращение их приема может оказаться очень опасным, если заболевание по-прежнему находится в активной фазе. Пожалуйста, обсудите вопросы, которые вас беспокоят в отношении назначенного препарата, с врачом вашего ребенка.
2.10 Какие периодические осмотры необходимы?
Подумайте хорошенько о рисках и преимуществах применения такой терапии, поскольку ее эффективность не доказана и может обходиться дорого как в плане времени, нагрузки на ребенка, так и в денежном выражении. Если вы пожелаете разобраться с дополнительными и альтернативными методами лечения, имеет смысл обсудить эти варианты со своим детским ревматологом. Некоторые методы лечения способны взаимодействовать с обычными лекарствами. Большинство врачей не будут против взаимодополняющих методов лечения при условии, что вы будете следовать рекомендациям врача. Очень важно не прекращать прием лекарств, прописанных врачом. Когда лекарства, такие как кортикостероиды, необходимы, чтобы держать болезнь под контролем, то прекращение их приема может оказаться очень опасным, если заболевание по-прежнему находится в активной фазе. Пожалуйста, обсудите вопросы, которые вас беспокоят в отношении назначенного препарата, с врачом вашего ребенка.
2.10 Какие периодические осмотры необходимы? В процессе долгосрочного течения заболевания могут потребоваться регулярные осмотры и периодические анализы.
 В случаях, когда имеется кардит или хорея, рекомендуется более тщательное наблюдение. После ремиссии симптомов рекомендуется соблюдение четкого графика профилактического лечения и долгосрочное наблюдение кардиолога, который контролирует пациента на предмет выявления сердечной патологии.
2.11 Как долго будет продолжаться болезнь?
В случаях, когда имеется кардит или хорея, рекомендуется более тщательное наблюдение. После ремиссии симптомов рекомендуется соблюдение четкого графика профилактического лечения и долгосрочное наблюдение кардиолога, который контролирует пациента на предмет выявления сердечной патологии.
2.11 Как долго будет продолжаться болезнь? Острые симптомы болезни отступают в течение от нескольких дней до нескольких недель. Тем не менее, риск повторных приступов острой ревматической лихорадки сохраняется, а в случае поражения сердца возможны пожизненные симптомы. Постоянное лечение антибиотиками для предотвращения рецидива стрептококкового фарингита необходимо в течение многих лет. 2.12 Каков долгосрочный прогноз заболевания?
Рецидивы симптомов, как правило, непредсказуемы по времени и степени тяжести. Развитие кардита во время первого же приступа увеличивает риск повреждения сердца, хотя в некоторых случаях кардит полностью излечивается. Наиболее тяжелые повреждения сердца требуют операции на сердце по замене клапана.
 2.13 Возможно ли полное излечение?
2.13 Возможно ли полное излечение? Полное восстановление возможно, если кардит не привел к серьезному повреждению клапанов сердца.
3.1 Как болезнь может повлиять на ребенка и повседневную жизнь семьи?
При надлежащем лечении и регулярных обследованиях большинство больных острой ревматической лихорадкой детей могут вести нормальную жизнь. Тем не менее, для пациентов с кардитом и хореей рекомендуется поддержка семьи во время вспышек болезни.
Основной проблемой является долгосрочное соблюдение профилактического приема антибиотиков. Специалисты первичной медицинской помощи должны принимать активное участие, и необходима просветительская работа для разъяснения необходимости неукоснительного соблюдения режима лечения, особенно для подростков. 3.2 Как болезнь может повлиять на занятия в школе?
При отсутствии остаточных явлений сердечной патологии, которые обнаруживаются во время регулярных осмотров в ходе диспансерного наблюдения, никаких особых рекомендаций относительно повседневной деятельности и обычной школьной жизни нет; дети могут продолжать заниматься всеми видами деятельности.
 Родители и учителя должны сделать все, от них зависящее, чтобы ребенок мог участвовать в школьных мероприятиях в обычном порядке, не только для того, чтобы ребенок был успешным в учебе, но и чтобы он был принят и нашел признание в кругу своих сверстников и взрослых. Во время острых фаз хореи ожидаются некоторые ограничения при выполнении школьных заданий, и семья и учителя могут сталкиваться с необходимостью помогать ребенку в течение от 1 до 6 месяцев.
3.3 Как болезнь может повлиять на занятия спортом?
Родители и учителя должны сделать все, от них зависящее, чтобы ребенок мог участвовать в школьных мероприятиях в обычном порядке, не только для того, чтобы ребенок был успешным в учебе, но и чтобы он был принят и нашел признание в кругу своих сверстников и взрослых. Во время острых фаз хореи ожидаются некоторые ограничения при выполнении школьных заданий, и семья и учителя могут сталкиваться с необходимостью помогать ребенку в течение от 1 до 6 месяцев.
3.3 Как болезнь может повлиять на занятия спортом? Занятия спортом являются важным аспектом повседневной жизни любого ребенка. Одна из целей терапии состоит в том, чтобы обеспечить детям возможности вести нормальную жизнь, насколько это возможно, и чувствовать, что они ничем не отличаются от своих сверстников. Поэтому ребенок может заниматься любыми видами деятельности, которые ему под силу. Тем не менее, в период острой фазы необходимо ограничить физические нагрузки или обеспечить отдых в постельном режиме. 3.4 Какую необходимо соблюдать диету?
Никаких доказательств того, что диета может влиять на болезнь, не существует.
 В целом, ребенок должен соблюдать сбалансированную, нормальную для своего возраста диету. Растущему ребенку рекомендуется здоровая, хорошо сбалансированная диета с достаточным содержанием белков, кальция и витаминов. Пациентам, принимающим кортикостероиды, следует избегать переедания, поскольку эти препараты могут повышать аппетит.
3.5 Может ли климат влиять на течение болезни?
В целом, ребенок должен соблюдать сбалансированную, нормальную для своего возраста диету. Растущему ребенку рекомендуется здоровая, хорошо сбалансированная диета с достаточным содержанием белков, кальция и витаминов. Пациентам, принимающим кортикостероиды, следует избегать переедания, поскольку эти препараты могут повышать аппетит.
3.5 Может ли климат влиять на течение болезни? Доказательства того, что климат может повлиять на проявления болезни, отсутствуют. 3.6 Можно ли ребенку делать прививки?
Врачу следует решить, какие вакцины может получить ребенок, учитывая особенности в каждом конкретном случае. В целом, прививки не повышают активность заболевания и не вызывают серьезных неблагоприятных реакций у больных. Однако вакцинаций с использованием живых ослабленных вакцин, как правило, следует избегать. Это связано с гипотетическим риском индукции инфекции у больных, получающих высокие дозы иммуносупрессивных или биологических препаратов. Неживые комбинированные вакцины безопасны для больных, даже для тех, которые принимают иммуносупрессивные препараты, хотя большинство исследований не позволяет в полной мере оценить случаи вреда, вызываемого прививкой.

Врачам следует рекомендовать своим больным, получающим высокие дозы иммуносупрессивных препаратов, после вакцинации измерять концентрации специфических для данного патогенна антител. 3.7 Как болезнь может повлиять на половую жизнь, беременность, контрацепцию?
Болезнь не налагает никаких ограничений в отношении половой активности или беременности. Однако все пациенты, принимающие лекарства, должны быть очень осторожны в отношении возможных последствий этих препаратов для плода. По вопросам контрацепции и беременности пациентам рекомендуется проконсультироваться с врачом.
4.1 Что это такое?
Случаи реактивного артрита стрептококковой этиологии были описаны как у детей, таки и у молодых взрослых. Это заболевание, как правило, носит название «реактивный артрит» или «реактивный артрит стрептококковой этиологии» (РАСЭ).
РАСЭ обычно поражает детей в возрасте от 8 до 14 лет и молодых взрослых от 21 года до 27 лет. Заболевание, как правило, развивается в течение 10 дней после инфекции горла.
 Оно отличается от артрита, обусловленного острой ревматической лихорадкой (ОРЛ), которая в основном поражает крупные суставы. РАСЭ поражает большие и мелкие суставы и осевой скелет. Данное заболевание, как правило, длится дольше, чем ОРЛ – около 2 месяцев, а иногда и больше.
Оно отличается от артрита, обусловленного острой ревматической лихорадкой (ОРЛ), которая в основном поражает крупные суставы. РАСЭ поражает большие и мелкие суставы и осевой скелет. Данное заболевание, как правило, длится дольше, чем ОРЛ – около 2 месяцев, а иногда и больше. Может присутствовать субфебрильная температура и отклонения от нормы в лабораторных анализах, имеющих целью определение воспаления (С-реактивный белок и/или СОЭ). Воспалительные маркеры ниже, чем при ОРЛ. Диагноз РАСЭ основывается на наличии артрита с признаками недавней стрептококковой инфекции, аномальных результатах тестов на стрептококковые антитела (АСО, ДНКаза В) и отсутствии объективных и субъективных симптомов в диагностике ОРЛ в соответствии с «критериями Джонса».
РАСЭ это – отдельное заболевание, не относящееся к ОРЛ. У больных РАСЭ, как правило, не развивается кардит. В настоящее время Американская ассоциация кардиологов рекомендует профилактически назначать антибиотики в течение одного года после появления симптомов.
 Кроме того, эти пациенты должны тщательно наблюдаться на предмет клинических и эхокардиографических признаков кардита. При появлении признаков патологии сердца пациент должен получать такое же лечение, как при ОРЛ; в противном случае профилактика может быть прекращена. Рекомендуется наблюдение кардиолога.
Кроме того, эти пациенты должны тщательно наблюдаться на предмет клинических и эхокардиографических признаков кардита. При появлении признаков патологии сердца пациент должен получать такое же лечение, как при ОРЛ; в противном случае профилактика может быть прекращена. Рекомендуется наблюдение кардиолога. Фарингит — заболевание горла
Фарингит – это заболевание горла, преимущественно инфекционной природы, с поражением слизистой оболочки глотки и возможной реакцией лимфатических узлов.
Каким бывает фарингит?
- Острый фарингит развивается непосредственно после воздействия на слизистую оболочку глотки агрессивного фактора (инфекции, раздражающих веществ).
- Хронический фарингит
может быть последствием не долеченного острого фарингита, а также самостоятельным заболеванием, которое возникает при длительном раздражении слизистой оболочки глотки.
 При хроническом фарингите отмечают фазы обострения и ремиссии.
При хроническом фарингите отмечают фазы обострения и ремиссии.
Фарингит редко бывает изолированным, чаще он сочетается с острым воспалительным заболеванием верхних дыхательных путей. Хронический фарингит чаще наблюдается в среднем и пожилом возрасте, преимущественно у мужчин. У детей, как правило, возникают явления острого фарингита.
Проявления
- При остром фарингите может возникать першение, сухость, щекотание, жжение, дискомфорт и боль в горле, которая усиливается при глотании. Реже возникает общее недомогание, может быть подъем температуры до 37,5-38°C. При воспалении боковых валиков глотки, боль может иррадиировать в уши. При пальпации может возникать увеличение и болезненность близлежащих лимфатических узлов
- Для хронического фарингита не характерны повышение температуры и существенное ухудшение общего состояния. Пациент ощущает сухость, першение, может возникать чувство комка в горле, что вызывает желание откашляться.

Причины
Чаще острый фарингит развивается под воздействием вирусов, на втором месте стоят бактериальные инфекции, еще реже это грибковая, аллергическая реакция и травмы.
Следует помнить, что фарингит может быть не только самостоятельным заболеванием, но и проявлением многих инфекционных болезней (корь, краснуха, скарлатина, дифтерия).
Часто бывает, что хронический фарингит является не самостоятельным заболеванием, а проявлением или следствием патологии пищеварительной системы (хронического гастрита, холецистита, панкреатита, рефлюксной болезни, грыжи пищеводного отверстия диафрагмы) или системных заболеваний (сахарный диабет, заболевания щитовидной железы). Курение, употребление алкогольных напитков, удаление миндалин, так же могут приводить к развитию атрофических изменений в слизистой оболочке глотки. Хроническая форма фарингита может развивается из-за длительно протекающего воспаления слизистой оболочки глотки, частых простудных заболеваний, присоединение бактериальной инфекции к уже имеющейся вирусной. Также причиной развития хронического фарингита могут быть другие неблагоприятные факторы: климатические изменения (смена места жительства), нарушение экологического баланса (загрязнённый воздух, химические вещества), гормональные нарушения.
Также причиной развития хронического фарингита могут быть другие неблагоприятные факторы: климатические изменения (смена места жительства), нарушение экологического баланса (загрязнённый воздух, химические вещества), гормональные нарушения.
Так же фарингиты могут развивается при постоянно затрудненном носовом дыхании в следствии искривления перегородки носа, длительного злоупотребления сосудосуживающими каплями, в случае затекания содержимого при синуситах, наличия образований в полости носа и носоглотки, при заболевании миндалин (хронический тонзиллит, аденоидит).
Как провести диагностику?
При возникновении симптомов фарингита, не следует заниматься самолечением, необходимо обратиться за помощью к специалисту: терапевту, педиатру или оториноларингологу. При неверном самостоятельном лечении инфекция может распространиться на близлежащие органы (уши, гортань, трахею, бронхи) или привести к хронизации процесса.
На приеме врачем оториноларингологом будет произведен полный осмотр ЛОР органов, взятие мазка с поверхности задней стенки глотки для диагностики возбудителя, в том числе экспресс-диагностика стрептококкового антигена. Для улучшения диагностики, в помощь врачу оториноларингологу, приходит световая видеоэндоскопия, что позволит безошибочно оценить состояние ЛОР органов пациента и выявить достоверную причину заболевания.
Для улучшения диагностики, в помощь врачу оториноларингологу, приходит световая видеоэндоскопия, что позволит безошибочно оценить состояние ЛОР органов пациента и выявить достоверную причину заболевания.
Так же необходимо сдать общий анализ крови и мочи для выявления степени выраженности воспалительной реакции и для диагностики возможных сопутствующих заболеваний.
Фарингит у детей
У маленьких детей, особенно до 1-го года, фарингит имеет достаточно серьезные проявления. Он может сопровождаться повышением температуры до 39 — 40°C. Из-за болевых ощущений в горле ребенок может отказывается от еды, возможны симптомы удушья. Часто воспалительные процессы в горле могут приводить к развитию острого отита у ребенка и быстро распространяться на нижние дыхательные пути. При малейшем подозрении на проявления фарингита у малыша необходимо срочно обращаться к врачу.
Профилактика
Для профилактики фарингита необходимо соблюдать правила личной гигиены, следить за состоянием зубов и вести здоровый образ жизни:
не пренебрегать закаливанием организма, отказаться от вредных привычек и укреплять иммунитет.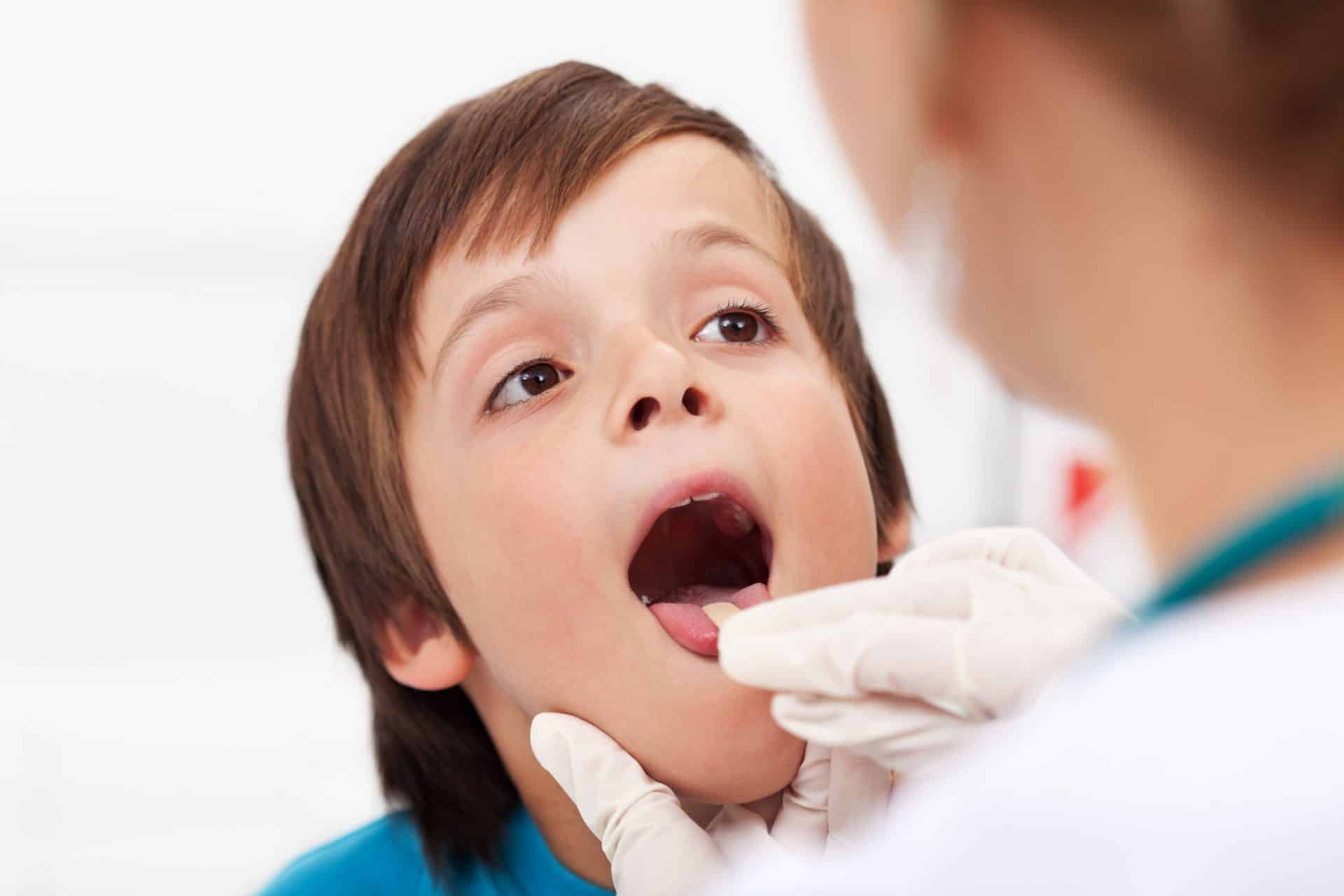
Чем опасен фарингит?
Хотя фарингит, чаще всего, не рассматривают как опасное заболевание, но и он бывает опасен своими осложнениями. При запущенном, не леченном фарингите могут развиваться такие заболевания как ангина, паротонзиллярный или заглоточный абсцесс, острый средний отит, инфекции нижних дыхательных путей. В более редких случаях могут поражаться слюнные железы, развиться лимфаденит, возможны ревматические реакции и заболевания почек. Частым осложнением в раннем детском возрасте, считается развитие отитов и ложного крупа.
Для предупреждения хронизации процесса при остром фарингите и с целью избежания осложнений необходимо вовремя обращаться за квалифицированной медицинской помощью.
В условиях ЛОР клиники номер1, специалисты, проведут полное эндоскопическое обследование ЛОР органов, назначат адекватное лечение. Вам будут рекомендованы эффективные физиотерапевтические методы воздействия используемые при остром и хроническом фарингите. министерство здравоохранения и медицинской промышленности 041 российской федерации.
министерство здравоохранения и медицинской промышленности 041 российской федерации.
московский научно-исследовательский институт уха. горла и носа
На правах рукописи УДК 616.321-002-003.826-036.12-053-08:615.844
РУБАНОВА ИРИНА ИВАНОВНА
клиника и лечение гипертрофического фарингита у детей
14.00.04 — болезни уха, горла и носа
Автореферат диссертации на соискание ученой степени кандидата медицинских наук
МОСКВА — 1996
Работа выполнена в Московском научно-исследовательском институте уха. горла и носа Минздравмедпрома Российской Федерации.
Научный руководитель — заслуженный деятель науки,
доктор медицинских наук, профессор Д.И.Тарасов
Официальные оппоненеты — доктор медицинских наук.
профессор М. Р. Богомильский; доктор медицинских наук 0.П.Токарев
Ведущее учреждение — Российская медицинская академия последипломного образования
Защита состоится «2 7.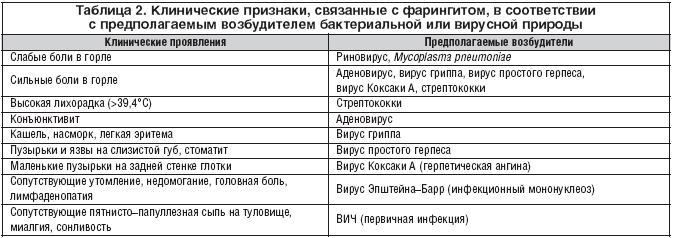 » февраля__1596 г. в 12 часов на
» февраля__1596 г. в 12 часов на
заседании специализированного Совета Д 084.03.01 при Московском научно-исследовательском институте уха. горла и коса Минздравмедпрома РФ (адрес: Москва, 2-й Боткинский проезд, дом 5. корпус 14).
С диссертацией можно ознакомиться в библиотеке Московского НИИ уха. горла и носа.
Автореферат разослан «2Л»ЛН30Ш._ 1996 г.
Ученый секретарь
специализированного Совета
старший научный сотрудник.
канд.мед.наук Г.А.Ачкасова
ОБЩАЯ ХАРАКТЕРИСТИКА РАБОТЫ
Актуальность работы обусловлена большой распространенностью гипертрофического фарингита у детей и недостаточной эффективностью существующих методов лечения.
По данным Д.И.Тарасова и А.Б.Морозова (1991) хронический фарингит составляет 4.1% от общего числа заболеваний ЛОР-органов. Среди школьников от 7 до 17 лет выявлено 14.28% детей с хроническим фарингитом (B.C. Кузнецов и В. А. Циклаури. 1987). При диспансерном обследовании 3000 детей от 1 года до 14 лет 11 мес.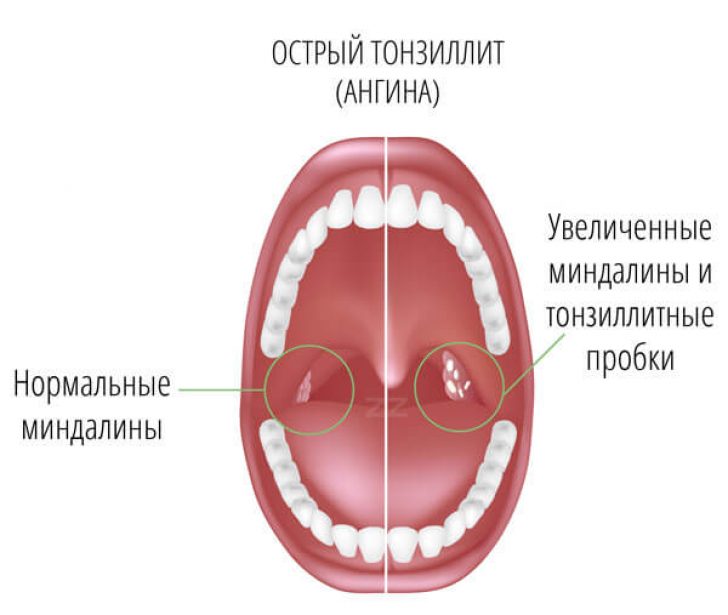 боковой и гранулезный фарингит был выявлен у 107 детей. что составило 3.6% (Д.Г.Чиреижин и Г.Д.Михайлова.1985).
боковой и гранулезный фарингит был выявлен у 107 детей. что составило 3.6% (Д.Г.Чиреижин и Г.Д.Михайлова.1985).
По современным представлениям кольцо Пирогова-Вальдейера является совокупным органом лимфоцитопоэза. обеспечивающим слизистую оболочку верхних и нижних дыхательных путей иммунно-компетентными клетками (Е.А.Попов и В.А.Косенко, 1994; В.П.Быкова.1995; P.Brandtzaeg,1984; P.М. Sprinkle et al. 1985). Появление фарингеальных гранул и гипертрофированных боковых валиков при хроническом тонзиллите и хроническом аденоидите, по-видимому является не случайным, а отражает единство морфо-функциональиой организации всех лимфоидных образований,, составляющих кольцо Пирогова-Вальдейера.
Лимфоидная ткань лимфаденоидного кольца способствует онтогенетическому становлению иммунитета (В.Н.Горбачевский, 1976; В. А. Попа и А.С.Козлюк, 1985; И. Б. Солдатов. 1990. E.Nowara. 1984L.Surj.’in, 1988). Это обстоятельство определяет бережное отношение к лимфоидным образованиям глоточного кольца (Н.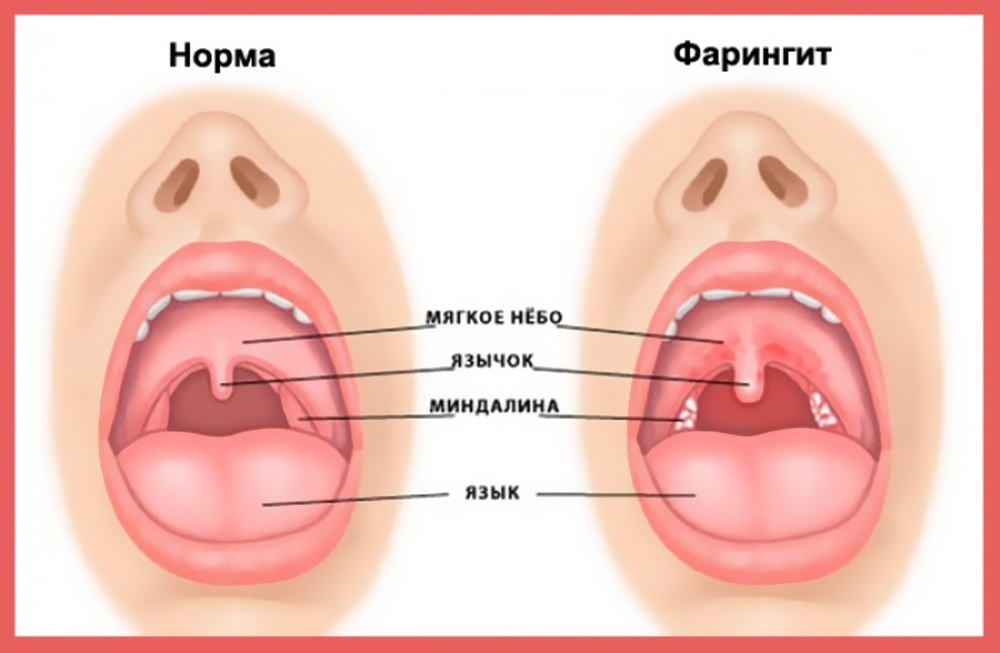 М.Хмельницкая, 1990; В. А.Попа, 1990; А.А.Ланцов и Л.М.Кова-
М.Хмельницкая, 1990; В. А.Попа, 1990; А.А.Ланцов и Л.М.Кова-
лева,1993).
Активность лимфаденоидного глоточного кольца в детском организме функционально выше, чем у взрослых, поэтому отношение к хирургическому лечению воспалительно-гиперпластических заболеваний глотки в детском возрасте нуждается в коррекции (А.М.Ковалева и О.Ю.Лакоткина. 1981: А. А.Пылд. 1994; Д.И.Забо-лотный и О.Ф.Мельников. 1994: Н.1,а1 е1 а1.,1984: Б.А. 1?апс1а1е е1 а1. 1991).
Цель работы — разработка комплексного метода лечения гипертрофического фарингита у детей с учетом клинико-морфологи-ческого изучения гиперпластических изменений лимфоидной ткани глотки.
Лля достижения поставленной цели необходимо было решить следующие задачи:
1. Определить распространенность гипертрофического фарингита у детей различных возрастных групп, поступивших на адено-томию. аденотонзиллэктомию и ранее перенесших аденотонзиллэк-томию;
2. Провести анализ клинического течения гипертрофического фарингита у детей с хроническим тонзиллитом и у детей, ранее перенесших аденотомию и аденотонзиллэктомию;
3. Изучить морфологическую характеристику гипертрофического фарингита у детей с хроническим тонзиллитом, аденоидитом и у детей после ранее перенесенной аденотонзиллэктомии:.
Изучить морфологическую характеристику гипертрофического фарингита у детей с хроническим тонзиллитом, аденоидитом и у детей после ранее перенесенной аденотонзиллэктомии:.
4. Разработать комплексный метод лечения гипертрофического фарингита у детей с использованием флюктуирующего тока.
Научная новизна. Впервые определена распространенность гипертрофического фарингита у детей, поступивших на аденотомию,
аденотозиллэктомию и у детей, ранее перенесших аденотонзиллэк-томию. На основе детального анализа полученных данных сделан вывод о необходимости выделения гипертрофии лимфоидной ткани задней стенки глотки без клинических проявлений и гипертрофический фарингит. Установлено, что гипертрофический фарингит чаще встречается у детей, которым аденотонзиллэктомия произведена в возрасте от 3 до 7 лет. т.е. в период напряженного иммуногенеза. Тем самым показана необходимость учитывать как возраст ребенка, так и объем оперативного вмешательства на лимфаденоидном глоточной кольце.
Впервые в детской практике применен в комплексном консервативном лечении гипертрофического фарингита флюктуирующий ток.
Практическая значимость. Полученные результаты исследования позволили установить, что в период напряженного иммуногенеза у детей в возрасте от 3 до 7 лет оперативные вмешательства на лимфаденоидном глоточном кольце необходимо проводить только по строгим показаниям, поскольку фарингеальные гранулы, как и другие лимфоидные образования глотки, находятся в состоянии активной функции иммуногенеза. После хирургических вмешательств на лимфаденоидном глоточном кольце у детей с гипертрофическим фарингитом следует избегать оперативных вмешательств на фарингеальных гранулах и гипертрофированных боковых валиках, отдавая предпочтение консервативным методам лечения.
Флюктуирующий ток, генерируемый модифицированным аппаратом «АСБ-2», является высокоэффективным методом воздействия на слизистую оболочку задней стенки глотки, что позволяет рекомендовать его в комплексе лечения гипертрофического фарингита у
детей разных возрастных групп.
Апробация работы. Основные положения диссертации доложены на двух научно-практических конференциях МШИ уха, горла и носа, на 40 и 41 конференциях молодых ученых г. Санкт-Петербург (1993. 1994).
Публикации. По теме диссертации опубликованы три научные статьи.
Внедрение в практику. Разработанный метод лечения гипертрофического фарингита у детей с использованием флюктуирующего тока внедрен в ЛОР-отделении ДКГБ N 9 г.Москвы, в ЛОР-отделении детской больницы г.Волжска, в ЛОР-отделении НИИ мед. проблем Севера СО РАМН г. Красноярска.
Обьем и структура диссертации. Диссертация изложена на 165 страницах машинописи и состоит из введения, обзора литературы, пяти глав собственных исследований, заключения, выводов, практических рекомендаций и указателя литературы. Работа иллюстрирована 17 рисунками и Z7 таблицами. Список литературы включает 266 источников, из них 187 отечественных. 79 зарубежных.
ОСНОВНЫЕ ПОЛОЖЕНИЯ, ВЫНОСИМЫЕ НА ЗАЩИТУ:
1. Частота возникновения гипертрофического фарингита у детей возрастает после оперативного вмешательства на лимфаде-ноидном глоточном кольце и зависит от возраста, в котором была выполнена операция.
Частота возникновения гипертрофического фарингита у детей возрастает после оперативного вмешательства на лимфаде-ноидном глоточном кольце и зависит от возраста, в котором была выполнена операция.
2. Гипертрофический фарингит с наиболее выраженным клиническим течением наблюдается у детей, ранее перенесших адено-тонзиллэктомию.
3. Морфологическая картина гипертрофического фарингита отражает иммунные реакции лимфоидной ткани глоточного кольца.
синхронные с реакцией глоточной и небных миндалин.
4. В комплексе лечения гипертрофического фарингита у детей всех возрастных групп целесообразно использовать метод флюктуо-ризации.
содержание работы
ОБЪЕМ И МЕТОДЫ ИССЛЕДОВАНИЯ. Обследовано 500 детей в возрасте от 2 до 14 лет. Для определения распространенности гипертрофического фарингита было обследовано 389 детей в трех группах. Первую группу составили 188 детей, поступивших на аденотомию, вторую — 97 детей, поступивших на аденотонзиллэк-томию. третью — 104 ребенка, ранее перенесших аденотонзиллэк-томию. Для анализа распространенности гипертрофического фарингита в возрастном аспекте каждая из трех групп подразделялась на три подгруппы: первая — дети в возрасте до 3 лет, вторая -от 3 до у лет, и третья — от 8 до 14 лет. Особенности клинической картины гипертрофического фарингита и эффективность комплексного лечения с применением флюктуирующего тока были изучены у 94 детей. Результаты лечения сравнивали с данными контрольной группы, которую составили 17 детей с гипертрофическим Фарингитом.
третью — 104 ребенка, ранее перенесших аденотонзиллэк-томию. Для анализа распространенности гипертрофического фарингита в возрастном аспекте каждая из трех групп подразделялась на три подгруппы: первая — дети в возрасте до 3 лет, вторая -от 3 до у лет, и третья — от 8 до 14 лет. Особенности клинической картины гипертрофического фарингита и эффективность комплексного лечения с применением флюктуирующего тока были изучены у 94 детей. Результаты лечения сравнивали с данными контрольной группы, которую составили 17 детей с гипертрофическим Фарингитом.
Проведено общеклиническое обследование детей, бактериологическое исследование микрофлоры глотки с определением чувствительности к антибиотикам. Для оценки иммунологического статуса детей проведено количественное определение в сыворотке крови содержания иммуноглобулинов A. M. G методом радиальной иммунодиффузии в агаре по Mancini (1965).
Проведено гистологическое исследование фарингеальных гранул 40 детей, 18 глоточных и 18 небных миндалин. Удаленные ткани фиксировали в 12% забуферном формалине по Лилли, заливали в парафин. Срезы толщиной 5-7 микрон окрашивали гематоксилин-эозином. толуидиновым синим, пикрофуксином по Ван-Гизону, импрегнировали серебром по Гомори, проводили гистохимическое определение РНК по методу Браше и ПАС-реакцию с контролем амилазы. Определялась структура фарингеальных гранул.
Удаленные ткани фиксировали в 12% забуферном формалине по Лилли, заливали в парафин. Срезы толщиной 5-7 микрон окрашивали гематоксилин-эозином. толуидиновым синим, пикрофуксином по Ван-Гизону, импрегнировали серебром по Гомори, проводили гистохимическое определение РНК по методу Браше и ПАС-реакцию с контролем амилазы. Определялась структура фарингеальных гранул.
В качестве контроля за динамикой воспалительного процесса в слизистой оболочке задней стенки глотки изучали цитограммы и цитохимическую характеристику эмигрировавших полиморфноядерных лейкоцитов.
При лечении гипертрофического фарингита у детей применяли флюктуирующий ток. Для флюктуоризации использовался модифицированный аппарат «АСБ-2» со специальными контактными электродами. Флюктуирующий ток представляет собой посылки низкочастотного апериодического импульсного тока. Частота посылки -3 в 2 секунды. Электроды устанавливались на кожу передней поверхности шеи. под углом нижней челюсти. На электроды с положительной и отрицательной полярностью накладывали тампоны, смоченные физиологическим раствором. При флюктуоризации, благодаря беспорядочной смене параметров тока, исключалась возможность адаптации тканей к нему, в силу чего отпала необходимость в непрерывной модуляции. Регулятором напряжения прибора увеличивали силу тока до появления ощущения безболезненной вибрации.
При флюктуоризации, благодаря беспорядочной смене параметров тока, исключалась возможность адаптации тканей к нему, в силу чего отпала необходимость в непрерывной модуляции. Регулятором напряжения прибора увеличивали силу тока до появления ощущения безболезненной вибрации.
Катамнез изучали при повторных осмотрах. Различали три степени эффективности лечения. Первая степень включала полное
исчезновение субъективных жалоб больного, признаков воспаления слизистой оболочки задней стенки глотки и отсутствие обострений заболевания. Вторая — уменьшение выраженности большей части субъективных симптомов или их отсутствие, при фарингоскопии отмечалась тенденция к нормализации слизистой оболочки задней стенки глотки и редкие обострения заболевания (1-2 раза в год).. Третья — улучшение субъективного состояния больного, при отсутствии нормализации фарингоскопической картины, наличие частых обострений заболевания (3 и более раз в год).
Результаты лечения оценивались непосредственно после окончания курса лечения, через 1-3-6 месяцев. 1 и 2 года.
1 и 2 года.
Материалы, полученные в процессе клинических исследований, обрабатывались методами вариационной статистики (Б. С. Бессмертный. 1966: В.И.Нант,19В7).
Гистологический фрагмент работы выполнен в патогистологи-ческой лаборатории МНИИ уха, горла и носа (руководитель -проф. В.П.Быкова).
Иммунологические исследования проведены на базе лаборатории микробиологии МНИИ уха. горла и носа (руководитель — проф. К.Н.Прозоровская), цитологические — в лаборатории клинической патоморфологии Института педиатрии и детской хирургии (руководитель — А.И.Клембовский) под руководством к.м.н. Е.И.Цветковой.
РЕЗУЛЬТАТЫ ИССЛЕДОВАНИЯ И ИХ ОБСУЖДЕНИЕ
При изучении распространенности гипертрофического фарингита у детей, с учетом особенностей клинической картины, разли-
чали гипертрофию лимфоидной ткани задней стенки глотки без клинических проявлений и гипертрофический фарингит.
Анализируя данные о распространенности гипертрофического фарингита и гипертрофии лимфоидной ткани задней стенки глотки в трех группах, следует отметить, что во всех группах преобладала гипертрофия лимфоидной ткани задней стенки глотки.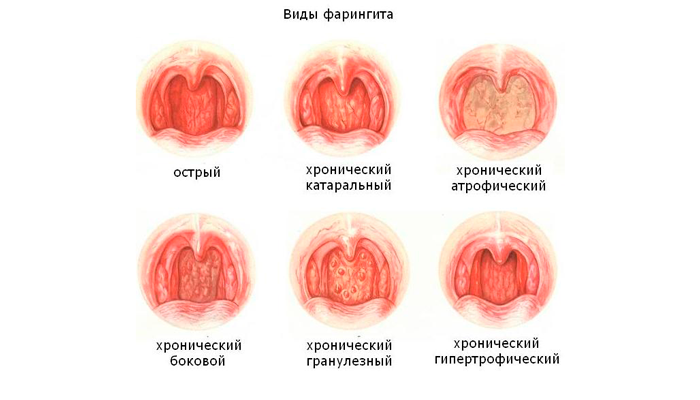 Так. у детей, поступивших на аденотомию. гипертрофия лимфоидной ткани задней стенки глотки выявлена в 27.155 случаев, у детей, поступивших на аденотонзиллэктомию — в 18.6% случаев, у детей, ранее перенесших аденотонзиллэктомию — в 42,3%. Гипертрофия лим-фоидных образований задней стенки глотки у детей, перенесших аденотонзиллэктомию в иммунопродуктивном периоде, является закономерным компенсаторным ответом на удаление большого объема лимфоидной ткани, участвующей в иммуногенезе.
Так. у детей, поступивших на аденотомию. гипертрофия лимфоидной ткани задней стенки глотки выявлена в 27.155 случаев, у детей, поступивших на аденотонзиллэктомию — в 18.6% случаев, у детей, ранее перенесших аденотонзиллэктомию — в 42,3%. Гипертрофия лим-фоидных образований задней стенки глотки у детей, перенесших аденотонзиллэктомию в иммунопродуктивном периоде, является закономерным компенсаторным ответом на удаление большого объема лимфоидной ткани, участвующей в иммуногенезе.
Гипертрофический фарингит у детей, поступивших на аденотомию. диагностирован в 6,4% случаев; у детей, поступивших на аденотонзиллэктомию — в 9,3% случаев. У детей, ранее перенесших аденотонзиллэктомию, гипертрофический фарингит выявлен в 13,5%, т. е. примерно в 2 раза чаще, чем в других группах.
При анализе распространенности гипертрофического фарингита в возрастном аспекте, установлено, что его возникновение зависит от возраста ребенка, в котором была выполнена адено-тонзиллэктомия. Так, у детей, ранее перенесших аденотонзиллэктомию в возрасте от 3 до 7 лет. гипертрофический фарингит диагностирован в 7.7% случаев, а у детей, которым операция выпол-кэна в возрасте от 8 до 14 лет — в 4.8%.
гипертрофический фарингит диагностирован в 7.7% случаев, а у детей, которым операция выпол-кэна в возрасте от 8 до 14 лет — в 4.8%.
Полученные нами результаты подтверждают общепринятую установку на использование щадящих методов лечения хроническо-
го тонзиллита. Мы полагаем, что аденотонзиллэктомия. выполненная в возрасте от 3 до 7 лет. в период активного иммуногенеза у детей, может стимулировать развитие лимфоидной ткани задней стенки глотки. Дети, оперированные в иммунопродуктивном периоде. составляют группу риска по возникновению гипертрофического фарингита. Поэтому удаление небных миндалин в этом возрасте должно проводиться по строгим показаниям.
Анализ результатов клинического обследования группы больных, состоящей из 94 человек в возрасте от 3 до 14 лет, позволил выявить целый ряд дополнительных данных, уточняющих клиническое течение этого заболевания. Эта дети были разделены на три группы: ■ первая группа — дети, у которых имелось сочетание гипертрофического фарингита с хроническим компенсированным тонзиллитом /32 ребенка/, вторая — дети, у которых гипертрофический фарингит диагностирован после ранее перенесенной адено-томии /27 детей/, третья группа — дети, у которых гипертрофический фарингит выявлен через несколько лет после аденотонзилл-эктомии /35 детей/.
Во всех возрастных группах в значительном проценте случаев выявлена патология в анте-. интра- и постнатальном периодах развития ребенка. Так, у 33% детей с гипертрофическим фарингитом. матери во время беременности перенесли ОРВИ и грипп. В ин-транатальном периоде патология установлена в 26.155 случаев. При анализе заболеваемости на первом году жизни и после года установлено, что группы обследованных нами детей можно отнести к категории часто болеющих. Подтверждением этому являются перенесенные детские инфекции, преимущественно вирусной этиологии. Так, в группе детей, где гипертрофический фарингит соче-
тался с хроническим компенсированным тонзиллитом, из 43 случаев детских инфекций 35 имели вирусную этиологию (81,4%). В группе детей, ранее перенесших аденотомию. из 37 случаев детских инфекций 30 имели вирусную этиологию (88,2%). В группе детей после ранее перенесенной аденотонзиллэктомии из 40 случаев детских инфекций вирусная этиология установлена в 34 случаях (35%). -гемолитическим стрептококком группы А наблюдалась в группе детей, ранее перенесших аденотонзиллэктомию (24.1%).
-гемолитическим стрептококком группы А наблюдалась в группе детей, ранее перенесших аденотонзиллэктомию (24.1%).
Оценен иммунный статус детей с гипертрофическим фарингитом по уровню иммуноглобулинов в сыворотке крови. Оказалось, что в группе больных гипертрофическим фарингитом, сочетающимся с хроническим компенсированным тонзиллитом показатели иммуноглобулинов в сыворотке крови были незначительно снижены
(р>0,05) по сравнению со здоровыми детьми А 1,90+0.14.
М 0, 53+0, 06. в 9,13+0.37).
В группе больных гипертрофическим фарингитом после ранее перенесенной аденотомии уровни сывороточных иммуноглобулинов практически соответствовали уровню сывороточных иммуноглобулинов у здоровых детей (1я А — 2.19+0.13, р>0,05. М -0,55+0.05, р>0, 05, 1в й 9, 41+0. 35, р>0,05).
У больных гипертрофическим фарингитом, в прошлом перенесших аденотонзиллэктомию, отмечалось достоверное снижение (р<0,05) иммуноглобулинов А и С в сыворотке крови (18 А -1. М — О,49±0.08 по сравнению с аналогичными показателями у здоровых детей. Одной из причин такого снижения иммуноглобулинов у этих детей является удаление лимфоидных образований глоточного кольца, а также наличие периодических обострений гипертрофического фарингита.
М — О,49±0.08 по сравнению с аналогичными показателями у здоровых детей. Одной из причин такого снижения иммуноглобулинов у этих детей является удаление лимфоидных образований глоточного кольца, а также наличие периодических обострений гипертрофического фарингита.
С целью уточнения механизма возникновения гипертрофического фарингита и разработки патогенетически обоснованного лечения нами проведены гистологические исследования лимфоидной ткани глоточной и небных миндалин, фарингеальных гранул. Фа-рингеальные гранулы, имеющиеся на слизистой оболочке задней стенки глотки, у детей с гипертрофическим фарингитом без оперативного вмешательства на лимфаденоидном глоточном кольце мы условно назвали первичными, а выявленные через несколько лет после аденотонзиллэктомии — вторичными. В соответствии с этим делением и гипертрофический фарингит мы назвали первичным и вторичным.
При микроскопическом исследовании первичных фарингеальных
гранул установлено, что фарингеальные гранулы представляют собой ограниченные выбухания слизистой оболочки, основу которых составляют очаговые скопления лиифоидной ткани в виде диффузных инфильтратов и лимфатических фолликулов. — Лимфатические фолликулы первичных фарингеальных гранул имели реактивные центры из крупных светлых лимфоидных клеток, митотически делящихся клеток и макрофагов. Все они были окружены мантийной зоной из малых лимфоцитов и имели лимфоцитарную «шапочку», обращенную в сторону покровного эпителия. Диффузная лимфоидная ткань содержала тонкостенные венулы с высоким призматическим эндотелием — посткапиллярные венулы.
— Лимфатические фолликулы первичных фарингеальных гранул имели реактивные центры из крупных светлых лимфоидных клеток, митотически делящихся клеток и макрофагов. Все они были окружены мантийной зоной из малых лимфоцитов и имели лимфоцитарную «шапочку», обращенную в сторону покровного эпителия. Диффузная лимфоидная ткань содержала тонкостенные венулы с высоким призматическим эндотелием — посткапиллярные венулы.
Особое внимание обращали на взаимоотношение лимфоидной ткани с покровным эпителием. Проникновение лимфоцитов в маль-пигиев слой мы обозначили как ретикуляцию эпителия 1 степени, проникновение лимфоцитов до середины шиповатого слоя — как ретикуляцию эпителия 2 степени; до 3/4 шиповатого слоя — как 3 степень и инфильтрацию эпителиального пласта в целом, на всем протяжении покрова лимфатического фолликула — как ретикуляцию 4 степени. Частота наблюдений первичного гипертрофического фарингита по степени ретикуляции эпителия распределялась следующем образом: 0 степень ретикуляции отмечена в 1 наблюдении. 1 — в 7 наблюдениях. 2 — в 4, 3 — в 7, 4 — в 9 наблюдениях.
1 — в 7 наблюдениях. 2 — в 4, 3 — в 7, 4 — в 9 наблюдениях.
Следует отметить, что ретикуляция эпителия сопровождалась изменениями гистохимической характеристики эпителиоцитов по отношению к ПАС-реакции. которая в ретикулярном эпителии становилась отрицательной, что указывало на исчезновение гликогена. При импрегнации серебром в зоне проникновения лимфоцитов в эпителиальный пласт, базальная мембрана выявлялась как преры-
вистая линия, а при ретикуляции 4 степени вообще не определялась. Ппи окраске по Браше в субэпителиальной зоне выявлялись единичные плазматические клетки.
При гистологическом исследовании вторичных фарингеальных гранул морфологическая картина, в общем и целом, повторяла таковую первичных и была представлена очагами лимфоидной ткани, оформленной в фолликулы со светлыми реактивными центрами, или диффузной лимфоидной тканью с большим количеством посткапиллярных венул. Так же, как и при первичном гипертрофическом фарингите, лимфоциты проникали в покровный эпителий. При этом эпителиоциты образовывали петлистую сеть, составляя картину ретикуляции. По степени ретикуляции покровного эпителия наблюдения распределялись следующим образом: О степень ретикуляции отмечена в 1 наблюдении, 1 — в 1 наблюдении, 2 — в 5. 3 — в 4, 4 — в 1 наблюдении.
При этом эпителиоциты образовывали петлистую сеть, составляя картину ретикуляции. По степени ретикуляции покровного эпителия наблюдения распределялись следующим образом: О степень ретикуляции отмечена в 1 наблюдении, 1 — в 1 наблюдении, 2 — в 5. 3 — в 4, 4 — в 1 наблюдении.
Как в первичных гранулах, в зоне ретикуляции эпителия эпителиоциты шиповатого слоя обнаруживали снижение гликогена вплоть до исчезновения, что документировали отрицательной ПАС-реакцией. Базальная мембрана эпителия в зоне ретикуляции при импрегнации серебром становилась прерывистой или вовсе не определялась. При выявлении РНК методом Браше в субэпителиальной лимфоидной ткани определялись плазматические клетки, а единичные плазмоциты обнаруживались в зоне ретикуляции эпителия. В отличие от первичных фарингеальных гранул, количество их при вторичных фарингитах было значительно больше, что указывало на увеличение числа иммунопродуцентов в слизистой оболочке задней стенки глотки у детей с вторичными фарингитами.
По данным гистологического исследования, при вторичных
гипертрофических фарингитах признаки иммунной гиперплазии сочетались с признаками воспаления в виде инфильтрации сегмен-тоядерными лейкоцитами и поствоспалительного склероза. Наличие признаков воспалительных изменений в виде склероза собственной пластинки и текущего воспаления отличает группу вторичных фа-рингеальных гранул от первичных, где на первое место выступает иммунный ответ в виде гиперплазии лимфоидной ткани фолликулов и экстрафолликулярной диффузной лимфоидной ткани.
Гиперплазия лимфоидной ткани задней стенки глотки наблюдалась синхронно с гиперплазией лимфоидной ткани глоточной и небных миндалин. В этих органах также наблюдали наличие лимфатических фолликулов с реактивными центрами, в которых находились незрелые лимфоидные клетки — лимфобласты и макрофаги. В основании фолликула отмечалась высокая митотическая активность, а в области верхнего полюса фолликула вблизи лимфоци-тарной «шапочки», обращенной к поверхностному эпителию, отмечалось скопление больших пиронинофильных и незрелых плазмоци-тоидных клеток.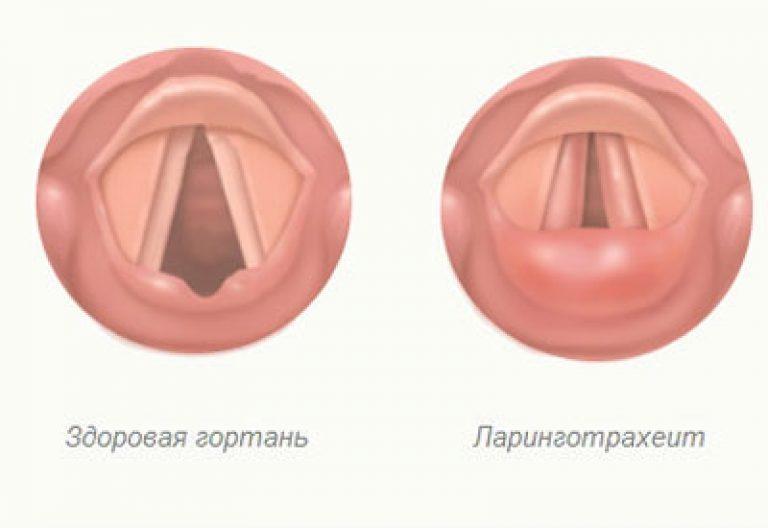 Поверхностный эпителий глоточной и небных миндалин над вторичными фолликулами был инфильтрирован лимфоидны-ми клетками, при этом лимфоциты располагались как по одному, так и в виде групп в расширенных пространствах петлистой сети, образованной отростчатыми эпителиоцитами. Наряду с лимфоцитами в ретикулярном эпителии встречались плазматические клетки. Следует отметить, что в глоточной миндалине, выстланной многорядным цилиндрическим мерцательным эпителием, проникновение лимфоцитов в эпителий сочеталось с его метаплазией в многослойный эпителий переходного типа.
Поверхностный эпителий глоточной и небных миндалин над вторичными фолликулами был инфильтрирован лимфоидны-ми клетками, при этом лимфоциты располагались как по одному, так и в виде групп в расширенных пространствах петлистой сети, образованной отростчатыми эпителиоцитами. Наряду с лимфоцитами в ретикулярном эпителии встречались плазматические клетки. Следует отметить, что в глоточной миндалине, выстланной многорядным цилиндрическим мерцательным эпителием, проникновение лимфоцитов в эпителий сочеталось с его метаплазией в многослойный эпителий переходного типа.
Таким образом, найденные изменения позволяют классифици-
ровать гипертрофический фарингит как проявление иммунологических реакций задней стенки глотки, синхронное с реагированием глоточной и небных миндалин.
На основании данных, полученных при изучении морфологии фарингеальных гранул, можно сделать вывод, что гипертрофия лим-фоидной ткани задней стенки глотки и боковых валиков у детей требует бережного отношения и адекватного консервативного лечения.
Проведенные клинические. иммунологические и морфологические исследования явились основанием для разработки щадящего консервативного метода лечения гипертрофического фарингита с применением флюктуирующего тока, который оказывает противовоспалительное действие, улучшая кровообращение и лимфоотток. Для флюктуоризации использовался модифицированный аппарат «АСБ-2» со специальнными контактными электродами.
В механизме противовоспалительного действия флюктуирующего тока имеет большое значение сосудистая реакция. Вызываемая кратковременная гиперемия активизирует трофику тканей, фагоцитоз. ферментативную деятельность и процессы рассасывания токсических веществ тканевого распада из очага воспаления. Это способствует быстрому уменьшению или снятию боли, вследствие чего прерывается поступление патологических импульсов в центральную нервную систему.
Для оценки эффективности действия флюктуирующего тока проводили сравнение результатов лечения 94 детей с гипертрофическим фарингитом в ранее выделенных группах.
Большинство детей до обращения в клинику лечились различными методами, в результате которых наступало лишь временное
улучшение состояния с последующим рецидивом. Контрольную группу составили 17 детей с аналогичной патологией. Лечение детей трех групп базировалось на применении флюктуирующего тока. Детям контрольной группы лечение проводилось по методике, включающей общие методы лечения с применением биологических адап-тогенов (элеутерококк) и антиоксидантов (витамины А и С) в возрастных дозировках и местные — орошение слизистой оболочки глотки раствором коры дуба, смазывание 25? раствором колларгола; промывание лакун миндалин антисептическими растворами с учетом микробной флоры ротоглотки в течение 10 дней.
Курс лечения с применением флюктуирующего тока состоял из 5-9 процедур, длительностью 10 минут. Первые 5 процедур проводили ежедневно, остальные — через день.
Противопоказаниями для применения флюктуоризации являются новообразования, заболевания сердечно-сосудистой системы в стадии декомпенсации, заболевания крови и другие случаи тяжелого соматического состояния больного.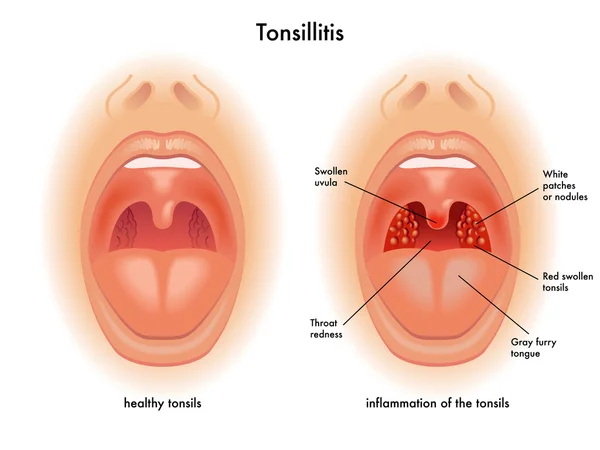
После проведенного комплексного лечения гипертрофического фарингита с применением флюктуирующего тока наиболее высокий процент положительных (I и II степени эффективности) результатов отмечен у 92.5% детей ранее перенесших аденотомию. У детей с гипертрофическим фарингитом, сочетающимся с хроническим компенсированным тонзиллитом положительный эффект достигнут у 90.6% больных. В группе детей с гипертрофическим фарингитом, ранее перенесших аденотонзиллэктомию положительные результаты отмечены у 85.7% больных. В то же время у детей контрольной группы, получавших лечение без флюктуирующего тока положительный эффект достигнут лишь у 52,9% больных.
Положительные результаты лечения после применения флюктуирующего тока сохранялись в течение 2 лет и соответственно составили: 83.3%. 78.3%. 75,0%, а в контрольной группе -46.2%.
Из приведенных данных видно, что включение флюктуирующего тока в комплекс лечения гипертрофического фарингита у детей значительно повышает эффективность лечебных мероприятий.
В 10.4% случаев лечение с применением флюктуирующего тока оказалось малоэффективным для детей, у которых были рецидивы аденоидных вегетация, частые обострения хронического компенсированного тонзиллита и частые ОРВИ в анамнезе.
Для подтверждения положительных результатов лечения флюктуирующим током мы использовали мазки-перепечатки. До лечения количество ПЯЛ в мазках-перепечатках со слизистой оболочки задней стенки глотки у детей с гипертрофическим фарингитом составляло 19,4+2,32 (р<0.05), эпителиальных клеток 76,5+3.65 (р<0,05). лимфоцитов 4.1 +0.44 (р>0,05). После лечения достоверно уменьшается количество ПЯЛ до 8.5+1,82, количество эпителиальных клеток достоверно увеличивается до 87,6+2,6 (р<0.05). лимфоциты уменьшаются до 3,9±0,57.
Через 6 месяцев после лечения количество ПЯЛ. эпителиальных клеток и лимфоцитов соответствует показателям у здоровых детей (ПЯЛ — 8.3+1,53, эпителиальные клетки — 88.1+1.97, лимфоцита — 3.6±0,64).
Другим методом обьективного контроля эффективности лечения нами выбрана оценка активности кислой фосфатазы. У здоровых детей СЦК (средний цитохимический коэффициент) кислой фосфатазы в ПЯЛ равен 0.96+0,04. У больных гипертрофическим
У здоровых детей СЦК (средний цитохимический коэффициент) кислой фосфатазы в ПЯЛ равен 0.96+0,04. У больных гипертрофическим
фарингитом СЦК кислой фосфатазы достоверно выше (р<0. 05) по сравнению со здоровыми детьми (1,19+0.06). После комплексного лечения отмечалась четкая динамика нормализации активности кислой фосфатазы (СЦК=1.03+0,05). Через 6 месяцев после лечения СЦК равнялся 0,98+0.07, что практически соответствовало показателям здоровых детей.
Проведенные исследования показали эффективность применения флюктуирующего тока при лечении гипертрофического фарингита у детей.
Исходя из положения о единстве лимфаденоидного глоточного кольца фарингеальные гранулы и гипертрофированные боковые валики как и другие лимфоидные образования являются органами периферического иммуногенеза. Отсюда необходимость бережного отношения к лимфоидным образованиям глоточного кольца, особенно у детей в возрасте от 3 до 7 лет. Небные миндалины в этот возрастной период являются активными органами иммуногенеза и. как показывают наши исследования, после их удаления может развиться гипертрофический фарингит. Тонзиллэктомия в возрасте от 3 до 7 лет должна выполняться только по строгим показаниям. Что касается аденотомии, то тактика оперативного лечения аденоидных вегетация должна оставаться прежней.
как показывают наши исследования, после их удаления может развиться гипертрофический фарингит. Тонзиллэктомия в возрасте от 3 до 7 лет должна выполняться только по строгим показаниям. Что касается аденотомии, то тактика оперативного лечения аденоидных вегетация должна оставаться прежней.
ВЫВОДЫ
1. При патологии лимфаденоидного глоточного кольца Пиро-гова-Вальдейера гипертрофический фарингит встречается в 9,3% случаев у детей, поступивших на аденотонзиллэктомию и в 6,355 случаев у детей, поступивших на аденотомию.
2. Аденотонзиллэктомия. перенесенная в иммунопродуктивном период- ;от 3 до 7 лет) способствует формированию как простой гиперплазии лимфоидной ткани задней стенки глотки (28,8%), так и развитию гипертрофического фарингита (7,1%).
3. Аденотонзиллэктомия, снижая общую иммунологическую резистентность детского организма, способствует формированию наиболее тяжелого по клиническому течению гипертрофического фарингита.
4. Морфологическую основу гипертрофического фарингита составляет гиперплазия лимфоидной ткани задней стенки глотки, структурно оформленная в лимфатические фолликулы с реактивными центрами. Наличие ретикуляции покровного эпителия слизистой оболочки отражает лимфоэпителиальный симбиоз, присущий лимфоэ-пителиальным органам, и указывает на процессы местного иммуногенеза.
Наличие ретикуляции покровного эпителия слизистой оболочки отражает лимфоэпителиальный симбиоз, присущий лимфоэ-пителиальным органам, и указывает на процессы местного иммуногенеза.
5. Гиперплазия лимфоидной ткани задней стенки глотки наблюдается синхронно с гиперплазией лимфоидной ткани глоточной и небных миндалин.
6. Гипертрофический фарингит, сформированный у детей после перенесенной аденотонзиллэктомии, является наиболее резистентной формой заболевания и требует комплексного подхода к лечению с использованием не только местных воздействий на фолликулярный аппарат задней стенки глотки, но и включения общей адаптивной терапии.
7. Комплексное лечение гипертрофического фарингита у детей с применением флюктуирующего тока дает устойчивый клинический эффект в 89.6% случаев и особенно эффективно у детей после перенесенной аденотомии.
ПРАКТИЧЕСКИЕ РЕКОМЕНДАЦИИ
1. С целью профилактики формирования гипертрофического фарингита рекомендуется выполнять аденотонзиллэктомию в имму-чопродуктивном периоде с 3 до 7 лет только по строгим показаниям.
2. Флюктуирующий ток рекомендуется применять как самостоятельный метод лечения у детей с гипертрофическим фарингитом, ранее перенесших аденотомию.
3. Гипертрофический фарингит у детей, возникший после аденотонзиллэктомии, требует комплексного лечения не только с применением флюктуирующего тока, но и с использованием общей адаптивной терапии, а также местных препаратов, ориентированных на специфику микробной флоры в этой группе больных.
СПИСОК ОПУБЛИКОВАННЫХ РАБОТ ПО ТЕМЕ ДИССЕРТАЦИИ
1. Клинико-морфологические особенности гипертрофического фарингита у детей //Российская ринология.-1994.-Н 3. -с.4-9 (соавт. В.П.Быкова).
2. Лечение гипертрофического фарингита у детей //Актуальные вопросы оториноларингологии и логопатологии. 41 Всероссий екая конференция молодых ученых-оториноларингологов. -Санкт-Петер-бург.-1994.-С.72-77.
3. Гипертрофический фарингит у детей, опыт лечения флюктуирующими токами //В кн.: Тезисы докладов ХУ Всероссийского сьезда оториноларингологов. Новости оториноларингологии. -Санкт-Петербург. -1995. -М 3-4. -с. 143.
Новости оториноларингологии. -Санкт-Петербург. -1995. -М 3-4. -с. 143.
Об утверждении стандарта специализированной медицинской помощи детям при острых респираторных заболеваниях средней степени тяжести
Об утверждении стандарта специализированной медицинской помощи детям при острых респираторных заболеваниях средней степени тяжести
В соответствии со статьей 37 Федерального закона от 21 ноября 2011 года N 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации» (Собрание законодательства Российской Федерации, 2011, N 48, ст.6724; 2012, N 26, ст.3442, 3446)
приказываю:
Утвердить стандарт специализированной медицинской помощи детям при острых респираторных заболеваниях средней степени тяжести согласно приложению.
Министр
В.И.Скворцова
Зарегистрировано
в Министерстве юстиции
Российской Федерации
12 марта 2013 года,
регистрационный N 27623
Приложение.
 Стандарт специализированной медицинской помощи детям при острых респираторных заболеваниях средней степени тяжести
Стандарт специализированной медицинской помощи детям при острых респираторных заболеваниях средней степени тяжестиПриложение
к приказу
Министерства здравоохранения
Российской Федерации
от 9 ноября 2012 года N 798н
Категория возрастная: дети
Пол: любой
Фаза: острая
Стадия: средней степени тяжести
Осложнения: вне зависимости от осложнений
Вид медицинской помощи: специализированная медицинская помощь
Условия оказания медицинской помощи: стационарно
Форма оказания медицинской помощи: неотложная
Средние сроки лечения (количество дней): 15
Код по МКБ X*
______________
* Международная статистическая классификация болезней и проблем, связанных со здоровьем, X пересмотра.
Нозологические единицы | J01 Острый синусит |
J02 Острый фарингит | |
J03 Острый тонзиллит [ангина] | |
J04.0 Острый ларингит | |
J04.1 Острый трахеит | |
J04.2 Острый ларинготрахеит | |
J06 Острые инфекции верхних дыхательных путей множественной и неуточненной локализации | |
J06.0 Острый ларингофарингит | |
J06.8 Другие острые инфекции верхних дыхательных путей множественной локализации | |
J06. |
1. Медицинские мероприятия для диагностики заболевания, состояния
Прием (осмотр, консультация) врача-специалиста | |||
Код медицинской услуги | Наименование медицинской услуги | Усредненный показатель частоты предоставления | Усредненный показатель кратности применения |
_________________ Вероятность предоставления медицинских услуг или назначения лекарственных препаратов для медицинского применения (медицинских изделий), включенных в стандарт медицинской помощи, которая может принимать значения от 0 до 1, где 1 означает, что данное мероприятие проводится 100% пациентов, соответствующих данной модели, а цифры менее 1 — указанному в стандарте медицинской помощи проценту пациентов, имеющих соответствующие медицинские показания. | |||
В01.014.001 | Прием (осмотр, консультация) врача-инфекциониста первичный | 1 | 1 |
В01.015.001 | Прием (осмотр, консультация) врача-кардиолога первичный | 0,1 | 1 |
В01.023.001 | Прием (осмотр, консультация) врача-невролога первичный | 0,05 | 1 |
B01.028.001 | Прием (осмотр, консультация) врача-оториноларинголога первичный | 0,5 | 1 |
В01.029.001 | Прием (осмотр, консультация) врача-офтальмолога первичный | 0,01 | 1 |
В01. | Прием (осмотр, консультация) врача-педиатра первичный | 1 | 1 |
Лабораторные методы исследования | |||
Код медицинской услуги | Наименование медицинской услуги | Усредненный показатель частоты предоставления | Усредненный показатель кратности применения |
А12.06.007 | Серологические исследования на вирусы респираторных инфекций | 0,8 | 1 |
А26.01.017 | Микроскопическое исследование отпечатков с поверхности кожи перианальных складок на яйца остриц (Enterobius vermicularis) | 1 | 1 |
А26. | Бактериологическое исследование мокроты на аэробные и факультативно-анаэробные микроорганизмы | 0,6 | 1 |
А26.19.001 | Бактериологическое исследование кала на возбудителя дизентерии (Shigella spp.) | 1 | 1 |
А26.19.002 | Бактериологическое исследование кала на тифо-паратифозные микроорганизмы (Salmonella typhi) | 1 | 1 |
А26.19.003 | Бактериологическое исследование кала на сальмонеллы (Salmonella spp.). | 1 | 1 |
А26.19.010 | Микроскопическое исследование кала на яйца и личинки гельминтов | 1 | 1 |
В03. | Общий (клинический) анализ крови развернутый | 1 | 1 |
В03.016.004 | Анализ крови биохимический общетерапевтический | 1 | 1 |
В03.016.006 | Анализ мочи общий | 1 | 1 |
В03.016.010 | Копрологическое исследование | 1 | 1 |
Инструментальные методы исследования | |||
Код медицинской услуги | Наименование медицинской услуги | Усредненный показатель частоты предоставления | Усредненный показатель кратности применения |
А05. | Регистрация электрокардиограммы | 0,1 | 1 |
А06.08.003 | Рентгенография придаточных пазух носа | 0,3 | 1 |
А06.09.007 | Рентгенография легких | 0,7 | 1 |
2. Медицинские услуги для лечения заболевания, состояния и контроля за лечением
Прием (осмотр, консультация) и наблюдение врача-специалиста | |||
Код медицинской услуги | Наименование медицинской услуги | Усредненный показатель частоты предоставления | Усредненный показатель кратности применения |
В01. | Ежедневный осмотр врачом-инфекционистом с наблюдением и уходом среднего и младшего медицинского персонала в отделении стационара | 1 | 14 |
В01.015.002 | Прием (осмотр, консультация) врача-кардиолога повторный | 0,01 | 1 |
В01.020.001 | Прием (осмотр, консультация) врача по лечебной физкультуре | 0,5 | 1 |
В01.028.002 | Прием (осмотр, консультация) врача-оториноларинголога повторный | 0,5 | 1 |
В01.029.002 | Прием (осмотр, консультация) врача-офтальмолога повторный | 0,01 | 1 |
В01. | Прием (осмотр, консультация) врача-педиатра повторный | 1 | 2 |
В01.054.001 | Осмотр (консультация) врача-физиотерапевта | 1 | 3 |
Лабораторные методы исследования | |||
Код медицинской услуги | Наименование медицинской услуги | Усредненный показатель частоты предоставления | Усредненный показатель кратности применения |
А09.09.007 | Исследование физических свойств мокроты | 0,5 | 1 |
А12. | Исследование времени свертывания нестабилизированной крови или рекальцификации плазмы неактвированное | 0,1 | 1 |
А12.05.015 | Исследование времени кровотечения | 0,1 | 1 |
А12.06.007 | Серологические исследования на вирусы респираторных инфекций | 1 | 1 |
А26.09.010 | Бактериологическое исследование мокроты на аэробные и факультативно-анаэробные микроорганизмы | 1 | 1 |
А26.09.011 | Бактериологическое исследование лаважной жидкости на аэробные и факультативно-анаэробные микроорганизмы | 1 | 1 |
А26. | Микробиологическое исследование мокроты на грибы | 0,2 | 1 |
В03.005.006 | Коагулограмма (ориентировочное исследование системы гемостаза) | 0,01 | 1 |
В03.016.003 | Общий (клинический) анализ крови развернутый | 1 | 4 |
B03.016.004 | Анализ крови биохимический общетерапевтический | 1 | 1 |
В03.016.006 | Анализ мочи общий | 1 | 3 |
Инструментальные методы исследования | |||
Код медицинской услуги | Наименование медицинской услуги | Усредненный показатель частоты предоставления | Усредненный показатель кратности применения |
А05. | Регистрация электрокардиограммы | 0,3 | 1 |
А06.08.003 | Рентгенография придаточных пазух носа | 0,5 | 2 |
А06.09.007 | Рентгенография легких | 0,5 | 3 |
Немедикаментозные методы профилактики, лечения и медицинской реабилитации | |||
Код медицинской услуги | Наименование медицинской услуги | Усредненный показатель частоты предоставления | Усредненный показатель кратности применения |
А11. | Ингаляторное введение лекарственных препаратов и кислорода | 0,8 | 10 |
А17.08.001 | Электрофорез лекарственных препаратов при заболеваниях верхних дыхательных путей | 0,7 | 10 |
А17.08.003 | Аэрозольтерапия при заболеваниях верхних дыхательных путей | 0,7 | 10 |
А17.30.017 | Воздействие электрическим полем ультравысокой частоты (ЭП УВЧ) | 0,5 | 10 |
А19.09.001 | Лечебная физкультура при заболеваниях бронхолегочной системы | 0,7 | 10 |
А21. | Массаж грудной клетки | 0,6 | 10 |
А22.08.003 | Воздействие лазерным низкоинтенсивным излучением на область зева | 0,3 | 10 |
А22.08.004 | Воздействие лазерным низкоинтенсивным излучением эндоназально | 0,3 | 10 |
А22.30.003 | Воздействие коротким ультрафиолетовым излучением (КУФ) | 0,8 | 10 |
3. Перечень лекарственных препаратов для медицинского применения, зарегистрированных на территории Российской Федерации, с указанием средних суточных и курсовых доз
Код | Анатомо- | Наименование лекарственного препарата** | Усредненный показатель частоты предоставления | Единицы измерения | ССД*** | СКД**** |
_______________ | ||||||
Герпетические инфекции у детей
Герпесвирусные инфекции — группа инфекционных заболеваний, которые вызываются вирусами из семейства Herpesviridae, могут протекать в виде локализованных, генерализованных, рецидивирующих форм болезни, имеют способность к персистированию (постоянному нахождению вируса) в организме человека.
Герпесвирусные инфекции (ГВИ) относятся к наиболее распространенным вирусным болезням человека. Инфицированность и заболеваемость ими каждый год возрастает. Во всех странах мира 60-90% населения инфицированы тем или иным герпесвирусом.
Этиология
Герпесвирусы в своем составе содержат двунитчатую ДНК, имеют глико-липопротеиновую оболочку. Размеры вирусных частиц от 120 до 220 нм.
На сегодня описано 8 типов герпесвирусов, которые выявлены у человека:
- два типа вируса простого герпеса (HSV-1, HSV-2),
- вирус ветряной оспы и опоясывающего герпеса (VZV или HHV-3),
- вирус Эпштейн-Барр (ЕBV или HHV-4),
- цитомегаловирус (CMV или HHV-5), HHV-6, HHV-7, HHV-8.

На основе биологических свойств вирусов сформированы 3 подсемейства герпесвирусов: (альфа-герпесвирусы, бетта-герпесвирусы и гамма-герпесвирусы). К a-герпесвирусам относятся HSV-1, HSV-2, VZV.
К бета-герпесвирусам относятся CMV, HHV-6, HHV-7. Они, как правило, медленно размножаются в клетках, вызывают увеличение пораженных клеток (цитомегалия), способны к персистенции, преимущественно в слюнных железах и почках, могут вызывать врожденные инфекции. К гамма-герпесвирусам относятся ЕBV и HHV-8.
Вирус простого герпеса 1 и 2 типов
Термин «герпетическая инфекция» (ГИ) обычно употребляется относительно заболеваний, которые вызываются HSV-1 и HSV-2. Источником HSV-инфекции являются больные люди различными формами заболевания, в том числе и латентной, а также вирусоносители.
HSV-1 передается воздушно-капельным и контактным путем. Попавший на кожу во время кашля, чихания вирус, находящийся в капельках слюны, выживает в течение часа. На влажных поверхностях (умывальник, ванна и прочее) он сохраняет жизнеспособность в течение 3-4 часов, что нередко является причиной вспышек заболеваний в детских дошкольных учреждениях.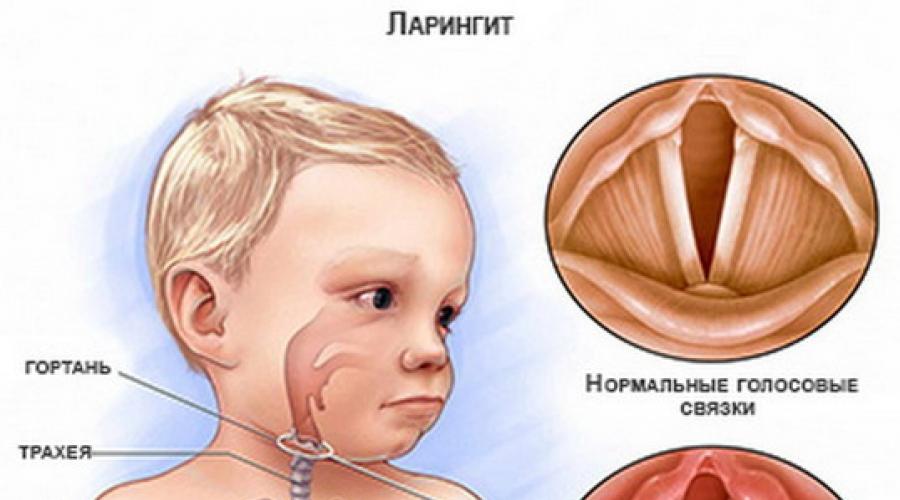 Заражение может осуществляться при поцелуях, а также через предметы обихода, которые инфицированы слюной больного или вирусоносителя. HSV-2 передается половым или вертикальным путем. При последнем инфицирование происходит во время родов (контакт с родовыми путями матери), трансплацентарно или через цервикальный канал в полости матки. В связи с тем, что при генерализации инфекции имеет место вирусемия, возможен также трансфузионный или парентеральный путь передачи HSV-2 инфекции. HSV-2 вызывает, как правило, генитальный и неонатальный герпес.
Заражение может осуществляться при поцелуях, а также через предметы обихода, которые инфицированы слюной больного или вирусоносителя. HSV-2 передается половым или вертикальным путем. При последнем инфицирование происходит во время родов (контакт с родовыми путями матери), трансплацентарно или через цервикальный канал в полости матки. В связи с тем, что при генерализации инфекции имеет место вирусемия, возможен также трансфузионный или парентеральный путь передачи HSV-2 инфекции. HSV-2 вызывает, как правило, генитальный и неонатальный герпес.
Наибольшая восприимчивость у детей к ГИ в возрасте от 5 месяцев до 3 лет. В зависимости от механизма заражения различают приобретенную и врожденную форму ГИ. Приобретенная ГИ может быть первичной и вторичной (рецидивирующая), локализованной и генерализованной. Также выделяют латентную форму ГИ.
Ни одна инфекция не имеет такого многообразия клинических проявлений, как герпесвирусная. Она может вызывать поражение глаз, нервной системы, внутренних органов, слизистой оболочки желудочно-кишечного тракта, полости рта, гениталий, может являться причиной онкологических заболеваний, имеет определенное значение в неонатальной патологии и возникновении гипертонии. Распространение вируса в организме происходит гематогенным, лимфогенным, нейрогенным путем.
Распространение вируса в организме происходит гематогенным, лимфогенным, нейрогенным путем.
Частота первичной герпесвирусной инфекции возрастает у детей после 6 месяцев жизни, когда полученные от матери антитела исчезают. Пик заболеваемости приходится на возраст 2—3 года. Нередко ГИ встречается и у новорожденных детей, по данным ряда авторов диагностируется у 8% новорожденных с общесоматической патологией и у 11% недоношенных детей.
По данным ВОЗ, заболевания, обусловленные вирусом простого герпеса (HSV), занимают второе место после гриппа среди причин смертности от вирусных инфекций. Решение проблемы диагностики и лечения герпесвирусной инфекции с проявлениями на слизистой оболочке полости рта — одна из важнейших задач практической медицины.
В последнее десятилетие во всем мире значение герпесвирусных заболеваний как проблемы общественного здравоохранения постоянно растет. Представители семейства герпесвирусов человека поражают до 95% населения мира.
К первичным формам ГИ относятся: инфекция новорожденных (генерализованный герпес, энцефалиты, герпес кожи и слизистых), энцефалиты, гингивостоматиты, герпетиформная экзема Капоши, первичный герпес кожи, глаз, герпетический панариций, кератиты. Первичная ГИ возникает вследствие первичного контакта человека с HSV. Как правило, это происходит в раннем детском возрасте (до 5 лет). У взрослых в возрасте 16-25 лет, которые не имеют противовирусного иммунитета, первичная ГИ чаще может быть обусловлена HSV-2. Латентно переносят заболевание 80-90% первично инфицированных детей, и только в 10-20% случаев наблюдаются клинические проявления болезни.
Первичная ГИ возникает вследствие первичного контакта человека с HSV. Как правило, это происходит в раннем детском возрасте (до 5 лет). У взрослых в возрасте 16-25 лет, которые не имеют противовирусного иммунитета, первичная ГИ чаще может быть обусловлена HSV-2. Латентно переносят заболевание 80-90% первично инфицированных детей, и только в 10-20% случаев наблюдаются клинические проявления болезни.
Вторичными, рецидивирующими формами ГИ является герпес кожи и слизистых оболочек, офтальмогерпес, герпес половых органов.
Эпштейн-Барр-вирусная инфекция
Инфекционное заболевание, которое вызывается вирусом Эпштейн-Барр (ЕBV) и характеризуется системным лимфопролиферативным процессом с доброкачественным или злокачественным течением.
ЕBV выделяется из организма больного или вирусоносителя с орофарингеальным секретом. Передача инфекции происходит воздушно-капельным путем через слюну, часто во время поцелуев матерью своего ребенка, поэтому иногда ЕBV-инфекцию называют «болезнью поцелуев». Дети нередко заражаются ЭБВ через игрушки, загрязненные слюной больного ребенка или вирусоносителя, при пользовании общей посудой, бельем. Возможен гемотрансфузионный путь передачи инфекции, а также половой. Описаны случаи вертикальной передачи ЕBV от матери к плоду, предполагают, что вирус может быть причиной внутриутробных аномалий развития. Контагиозность при ЕBV-инфекции умеренная, что, вероятно, связано с низкой концентрацией вируса в слюне. На активацию инфекции влияют факторы, снижающие общий и местный иммунитет. Возбудитель ЕBV-инфекции имеет тропизм к лимфоидно-ретикулярной системе. Вирус проникает в В-лимфоидные ткани ротоглотки, а затем распространяется по всей лимфатической системе организма. Происходит инфицирование циркулирующих В-лимфоцитов. ДНК-вируса проникает в ядра клеток, при этом белки вируса придают инфицированным В-лимфоцитам способность беспрерывно размножаться, вызывая так называемое «бессмертие» В-лимфоцитов. Этот процесс является характерным признаком всех форм ЕBV-инфекции.
Дети нередко заражаются ЭБВ через игрушки, загрязненные слюной больного ребенка или вирусоносителя, при пользовании общей посудой, бельем. Возможен гемотрансфузионный путь передачи инфекции, а также половой. Описаны случаи вертикальной передачи ЕBV от матери к плоду, предполагают, что вирус может быть причиной внутриутробных аномалий развития. Контагиозность при ЕBV-инфекции умеренная, что, вероятно, связано с низкой концентрацией вируса в слюне. На активацию инфекции влияют факторы, снижающие общий и местный иммунитет. Возбудитель ЕBV-инфекции имеет тропизм к лимфоидно-ретикулярной системе. Вирус проникает в В-лимфоидные ткани ротоглотки, а затем распространяется по всей лимфатической системе организма. Происходит инфицирование циркулирующих В-лимфоцитов. ДНК-вируса проникает в ядра клеток, при этом белки вируса придают инфицированным В-лимфоцитам способность беспрерывно размножаться, вызывая так называемое «бессмертие» В-лимфоцитов. Этот процесс является характерным признаком всех форм ЕBV-инфекции.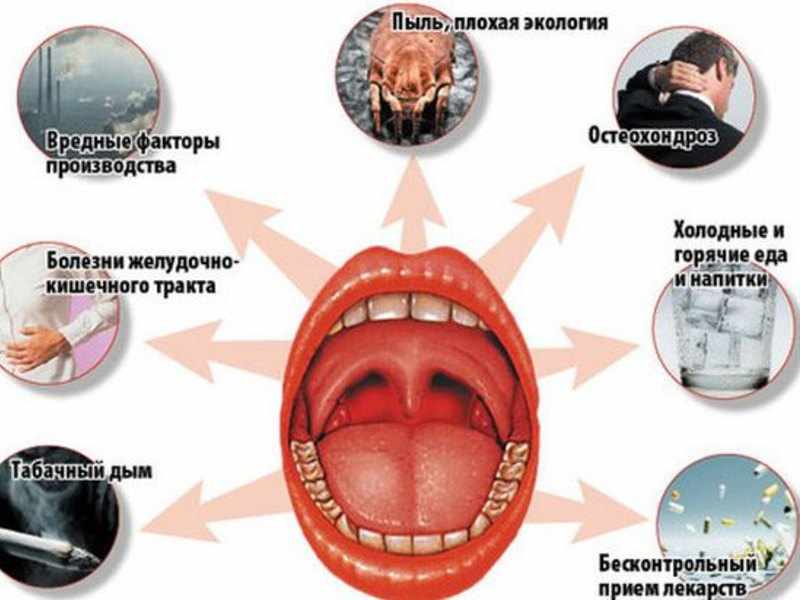
ЕBV может вызывать: инфекционный мононуклеоз, лимфому Беркитта, назофарингеальную карциному, хроническую активную ЕBV-инфекцию, лейомиосаркому, лимфоидную интерстициальную пневмонию, «волосатую» лейкоплакию, неходжкинскую лимфому, врожденную ЕBV-инфекцию.
Варицелла-зостер-инфекция
Varicella-zoster вирус вызывает ветряную оспу и опоясывающий герпес. Источником инфекции при ветряной оспе может быть только человек, больной ветряной оспой или опоясывающим герпесом, включая последние 24-48 часов инкубационного периода. Реконвалесценты ветряной оспы остаются заразными на протяжении 3-5 дней после прекращения высыпаний на коже. Через третье лицо заболевание не передается. Возможно внутриутробное заражение ветряной оспой в случае заболевания беременной. Ветряная оспа может встречаться в любом возрасте, но в современных условиях максимальное количество больных приходится на детей в возрасте от 2 до 7 лет. Опоясывающий герпес развивается после первичного инфицирования вирусом Varicella-zoster, после перехода инфекции в латентную форму, при которой вирус локализуется в спинальных, тройничном, сакральном и других нервных ганглиях. Возможна эндогенная реактивация инфекции.
Возможна эндогенная реактивация инфекции.
Цитомегаловирусная инфекция
Инфекционное заболевание, которое вызывается цитомегаловирусом (CMV) и характеризуется разнообразными клиническими формами (от бессимптомной до тяжелой генерализованной с поражением многих органов) и течением (острым или хроническим). Факторами передачи CMV могут быть практически все биологические субстраты и выделения человека, в которых содержится вирус: кровь, слюна, моча, ликвор, вагинальный секрет, сперма, амниотическая жидкость, грудное молоко. Потенциальным источником инфекции являются органы и ткани в трансплантологии, а также кровь и ее продукты в трансфузиологии. Пути передачи CMV-инфекции: воздушно-капельный, половой, вертикальный и парентеральный.
Различают врожденную и приобретенную формы CMV-инфекции. Врожденная CMV-инфекция. При антенатальном инфицировании плода заражение происходит преимущественно трансплацентарно. При интранатальном инфицировании CMV поступает в организм при аспирации инфицированных околоплодных вод или секретов родовых путей матери.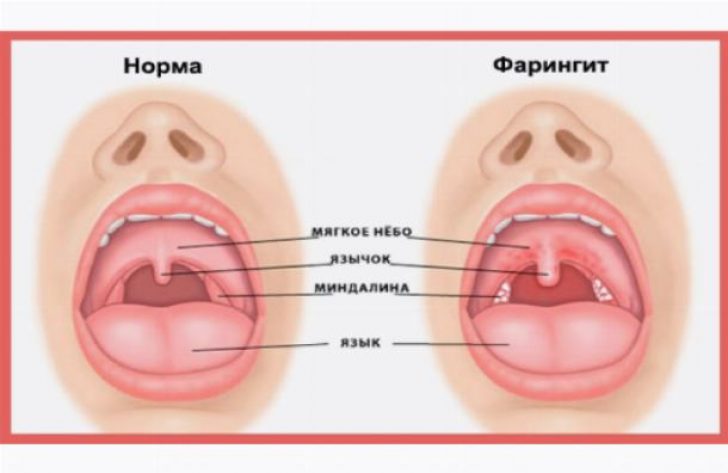
У детей более старшего возраста приобретенная CMV-инфекция в 99% случаев протекает в субклинической форме. Наиболее частым проявлением такой формы CMV-инфекции у детей в возрасте старше года является мононуклеозоподобный синдром. Как правило, наблюдается клиника острого респираторного заболевания в виде фарингита, ларингита, бронхита.
Инфекции, вызванные шестым, седьмым и восьмым типами герпесвирусов Герпесвирусы шестого типа (HHV-6) могут явиться причиной эритематозной и розеолезной сыпи (внезапная экзантема), поражений ЦНС и костного мозга у иммуноскомпроментированных детей. Герпесвирусы седьмого типа (HHV-7) вызывают экзантему новорожденных
Для диагностики герпетической инфекции ценным являются цитологический, иммунофлюоресцентный, серологический и ПЦР методы.
Вирусологическое исследование при герпетической инфекции выявляет комплементсвязывающие антитела к ВПГ-1 или -2 в крови матери, пуповинной крови плода и амниотической жидкости.
ПЦР-метод. Материалом для исследования на герпес являются кровь, мазки из глотки, содержимое пузырьков, язв, моча.
Материалом для исследования на герпес являются кровь, мазки из глотки, содержимое пузырьков, язв, моча.
Важное значение имеет исследование специфических антител различных подклассов: IgM, IgG1-2, IgG3 и IgG4 к герпес-вирусам. Выявление в сыворотке крови детей специфических иммуноглобулинов М, IgG3, IgG1-2 в титре > 1:20, вирусного антигена и специфических иммунных комплексов с антигеном свидетельствует об остроте инфекционного процесса (активная фаза), а определение только специфических IgG4 расценивается как латентная фаза инфекции или носительство материнских антител.
Лечение
Герпетической инфекции проходит в 3 этапа:
- 1 этап – в активной стадии или при обострении хронического течения заболевания;
- 2 этап – пролонгированное лечение поддерживающими дозами в период ремиссии;
- 3 этап – выявление и санация хронических очагов инфекции, обследование членов семьи для выявления источника инфицирования.
Во всех случаях препараты, их комбинация и длительность подбираются индивидуально с учетом проявлений заболевания, особенности иммунной системы ребенка, возраста, течения заболевания.
Острый фарингит | Доктор МОМ®
Количество просмотров: 19 771
Дата последнего обновления: 21.01.2021 г.
Причины фарингита
Симптомы фарингита
Осложнения острого фарингита
Как лечить острый фарингит?
Острый фарингит – это инфекционное заболевание, симптомы которого связаны с воспалением слизистых оболочек глотки.
ПРИЧИНЫ ФАРИНГИТА:
- Бактерии. Бактериальный фарингит может возникать при повышении активности условно-патогенной флоры, которая населяет слизистые оболочки дыхательных путей. Это самые частые возбудители острого фарингита: пневмококки, стрептококки, стафилококки. Значительно реже бактериальный фарингит вызывают специфические виды инфекции: коринебактерии дифтерии, бледная трепонема и т. д.
- Вирусы. Вирусный фарингит часто возникает в холодное время года. Это связано с тем, что поздней осенью и зимой создаются оптимальные температурные условия для существования и передачи вирусов гриппа, аденовирусной инфекции, парагриппа и т.
 д.
д. - Грибки. Грибковый фарингит – это типичное осложнение иммунодефицитных состояний. Дрожжеподобные грибки кандида обнаруживаются у большого количества здоровых людей – это связано с тем, что нормальный иммунитет подавляет размножение грибков и не позволяет развиться воспалительному процессу. В случаях бессистемного лечения антибиотиками, длительного приема кортикостероидов, при врожденных и приобретенных иммунодефицитных состояниях, происходит подавление защитной функции слизистых оболочек дыхательных путей, и риск развития грибкового фарингита возрастает.
Фарингит считается «зимней» болезнью и его часто связывают с переохлаждением, хотя это не совсем так. Воспаление вызывают болезнетворные микроорганизмы. Однако переохлаждение, воздействие табачного дыма, стрессы – это факторы, которые предрасполагают к возникновению болезни из-за ухудшения кровоснабжения слизистых оболочек и повышения их уязвимости для микробов.
СИМПТОМЫ ОСТРОГО ФАРИНГИТА:
- Боль в горле.
 Дискомфортные ощущения могут быть различными: от легкого чувства першения до острой боли. Часто дискомфорт усиливается при глотании, разговоре, открывании рта.
Дискомфортные ощущения могут быть различными: от легкого чувства першения до острой боли. Часто дискомфорт усиливается при глотании, разговоре, открывании рта. - Покашливание или кашель. Для фарингита более типичным симптомом является покашливание. Кашель развивается при сочетании фарингита с ларингитом, трахеитом или бронхитом.
- Повышение температуры. При бактериальных фарингитах температура повышается постепенно, держится 4-5 дней и так же постепенно снижается. При вирусных заболеваниях повышение температуры происходит быстро, у детей может быть лихорадка до 39° и выше. При этом высокая температура держится 2-3 дня.
- Симптомы интоксикации. Выраженность общих проявлений в виде ломоты в мышцах, пояснице, головной боли, снижения аппетита и общей слабости также значительно различается и зависит от возбудителя заболевания. Сильные признаки интоксикации характерны для гриппа, аденовирусной инфекции, стрептококковой ангине в сочетании с фарингитом.

ОСЛОЖНЕНИЯ ОСТРОГО ФАРИНГИТА
При отсутствии лечения могут развиться осложнения:
- Переход острого фарингита в хронический. Эта ситуация характерна для «недолеченного» бактериального фарингита. Например, использование антибиотиков в недостаточной дозе или слишком коротким курсом вызывает резистентность бактерий. Они адаптируются к существованию на слизистых оболочках, приобретают способность уклоняться от защитных сил организма. Инфекция приобретает хроническое течение с периодами ремиссий, которые сменяются обострениями.
- Острый бронхит. Если воспалительный процесс распространяется на нижние отделы дыхательных путей, развивается воспаление бронхов. При этом кашель усиливается, может появляться гнойная мокрота. У детей нередко развивается бронхоспазм.
- Пневмония. Воспаление одинаково часто становится осложнением вирусных и бактериальных инфекций у ослабленных людей: стариков, маленьких детей, беременных, а также лиц с иммунодефицитными состояниями и хроническими заболеваниями органов дыхания.

КАК ЛЕЧИТЬ ОСТРЫЙ ФАРИНГИТ
- Создание благоприятного микроклимата. Это увлажнение воздуха, что особенно актуально в холодное время года, когда работает центральное отопление. Повысить влажность помогут увлажнители или резервуары с водой, расставленные неподалеку от отопительных приборов. Также необходимо регулярно проветривать комнату, избегать табачного дыма.
- Полноценный отдых. Полноценный сон (не менее 8 часов) в хорошо проветренной комнате, отказ от чрезмерных физических и эмоциональных нагрузок, помогут быстрее восстановить здоровье.
- Лекарства для лечения фарингита.
- Растительные пастилки от кашля Доктор МОМ®. Это препарат, который помогает при лечении острого фарингита, если он сопровождается покашливанием. Пастилки содержат растительные экстракты в точно подобранных дозировках, которые оказывают обезболивающее, противовоспалительное, антисептическое действие на слизистые оболочки глотки.
 При этом уменьшается их раздражение, что позволяет снять дискомфортные ощущения (боль, чувство першения, «царапания» и т. д.). Пастилки применяются в лечении острого фарингита у взрослых.
При этом уменьшается их раздражение, что позволяет снять дискомфортные ощущения (боль, чувство першения, «царапания» и т. д.). Пастилки применяются в лечении острого фарингита у взрослых. - Сироп Доктор МОМ®. Это хорошее решение в случаях, когда острый фарингит сопровождается трахеитом или бронхитом, с сухим или малопродуктивным кашлем. Сироп содержит экстракты лекарственных растений, которые оказывают муколитический, бронхолитический, противовоспалительный и отхаркивающий эффекты. Растительные компоненты помогают улучшить отхождение мокроты, расширить бронхи, а значит – приносят облегчение при кашле. Сироп ДОКТОР МОМ® можно использовать у детей от 3 лет и у взрослых.
- Мазь Доктор МОМ® Фито. Мазь с эфирными маслами помогает устранить головную и мышечную боль, чувство заложенности носа. Препарат может использоваться у взрослых и детей от 3 лет.
Острый фарингит – это частое заболевание, которым болеют взрослые и дети. Препараты линейки Доктор МОМ® могут быть прекрасным дополнением домашней аптечки.
ВАМ ТАКЖЕ МОЖЕТ БЫТЬ ИНТЕРЕСНО:
Что такое острый бронхит?
Травяные сборы от кашля
Острый фарингит — Лечение | ИКСИ
Острый фарингит — лечение
Антибиотики
По оценкам, 60% взрослых, обратившихся в клинику США в 2010 году с жалобой на боль в горле, получали рецепт на антибиотики с тенденцией к назначению широкого спектра антибиотиков (Barnett, 2014) . Избыточное лечение острого фарингита является основной причиной ненадлежащего использования антибиотиков, чего можно избежать с помощью соответствующей оценки и лечения.
В настоящее время, основываясь на тех же данных, существуют противоречивые рекомендации относительно лечения ГАЗ. Изучая 17 международных руководств, Ван Брюсселен (2014) обнаружил, что девять были про-лечением (включая медицинское общество из Соединенных Штатов), пять высказались за отсутствие лечения и два имели особые соображения (Van Brusselen, 2014) . Руководство ESCMID рекомендует не использовать антибиотики у пациентов с менее тяжелыми проявлениями боли в горле, например, 0–2 Центральные критерии облегчения симптомов. Умеренные преимущества антибиотиков, которые наблюдались у пациентов с критериями 3-4 Centor, необходимо сопоставить с побочными эффектами, влиянием антибиотиков на микробиоту, повышенной антибактериальной резистентностью, медикализацией и стоимостью (Pelucchi, 2012) . IDSA по-прежнему рекомендует противомикробное лечение взрослых и всех детей с ГАЗ-фарингитом, учитывая возможные осложнения, хотя и редко (Shulman, 2012) . AAP рекомендует антибактериальную терапию для детей с фарингитом, причиной которого является GAS (Hersh, 2013) .
При обзоре первичной литературы по лечению ГАЗ рабочая группа обнаружила несколько ограничений. Многие исследования проводятся на пациентах с ангиной и подозрением на ГАЗ, но не подтвержденным. Кроме того, все рандомизированные контролируемые испытания были проведены до 2000 г., а некоторые из них были проведены в 1950-х и 1960-х годах, прежде чем возникла проблема устойчивости бактерий.
В целом, литература в основном показывает, что по сравнению с отсутствием антибиотиков, использование антибиотиков с подтвержденным или подозреваемым ГАЗ может уменьшить негнойные и гнойные осложнения (Little, 2014; Spinks, 2013; Kenealy, 2011; Robertson, 2005) .Доказательства не являются окончательными, но все же предполагают, что антибиотики могут улучшить симптомы у взрослых на один-три дня (Spinks, 2013; Kenealy, 2011; Zwart, 2000) .
Окончательных исследований по детям нет. Те, что доступны, не обладают достаточной мощностью. Небольшое рандомизированное контрольное исследование 2003 г. среди 156 детей в возрасте от 4 до 15 лет показало, что антибиотики (пенициллин) не оказывают положительного воздействия на среднюю продолжительность симптомов боли в горле. Излечимые стрептококковые осложнения (например, перитонзиллярный абсцесс, скарлатина и импетиго) чаще возникали в группе плацебо.Принимая во внимание эти результаты, авторы пришли к выводу, что следует рассмотреть более разумное использование антибиотиков, например, ограничить прием антибиотиков только тяжелобольным или людям с высоким риском (Zwart, 2003) .
Есть некоторые свидетельства того, что антибиотики отсроченного действия — это возможный вариант, который может быть предоставлен пациентам и / или лицам, осуществляющим уход. Проспективное наблюдательное когортное исследование с участием 12829 взрослых с болью в горле показало, что немедленное назначение антибиотиков было связано с меньшим количеством осложнений, чем отсроченное назначение антибиотиков.Риск повторной консультации также снижался за счет отсроченной или немедленной антибиотикотерапии (Little, 2014) . Систематический обзор четырех рандомизированных контролируемых исследований 2013 года, в которых сравнивались отсутствие антибиотиков, антибиотики немедленного действия и антибиотики отсроченного действия, обнаружил небольшую разницу в пользу немедленного применения антибиотиков для снятия температуры и боли при ангине (Spurling, 2013) .
Имеющиеся данные показывают, что заболеваемость острой ревматической лихорадкой (ОРЛ) в западных странах составляет <1/100 000 детей, в то время как в развивающихся странах она выше - в среднем 50/100 000 (Van Brusselen, 2014) .Из исследований неясно, насколько снижение заболеваемости острой ревматической лихорадкой связано с увеличением использования антибиотиков в ГАЗ, улучшенными условиями жизни или другим штаммом GAS (Van Brusselen, 2014; Shulman, 2006; Robertson, 2005). ; Бисно, 1991) . Однако, поскольку снижение ревматической лихорадки началось до эры антибиотиков, маловероятно, что только антибиотики ответственны за снижение заболеваемости (Bisno, 1991) .
Перитонзиллярные абсцессы — это потенциально редкое осложнение ГАЗ.Ежегодная заболеваемость перитонзиллярным абсцессом (ПТА) в США составляет примерно 30 на 100 000 человек (Galioto, 2017) . Хотя PTA обычно является полимикробной инфекцией, GAS считается преобладающим патогеном (Galioto, 2017; Klug, 2017) .
Принимая во внимание первичную литературу, преимущества и вред антибиотиков, а также различные рекомендации международных организаций, рабочая группа рекомендует использовать общий подход к принятию решений при тестировании и лечении ГАЗ.
В совместных обсуждениях принятия решений с пациентами / опекунами можно представить три варианта:
- Наблюдение (антибиотики не назначаются)
- Немедленно прописаны антибиотики
- Антибиотики с отсроченным сроком действия (прописываются вместе с инструкциями, чтобы отсрочить заполнение рецепта до улучшения симптомов)
Если выбрана стратегия отсроченного приема антибиотиков, врач должен дать пациенту подробные инструкции о том, какие симптомы требуют заполнения рецепта и какие симптомы требуют возвращения в клинику для повторной оценки.Важно избегать ситуации, когда пациент выписывает рецепт на ухудшение симптомов, которые на самом деле указывают на осложнение (например, абсцесс).
Рабочая группа рекомендует рассмотреть следующие моменты при принятии решения о соответствующем плане лечения:
Преимущества лечения антибиотиками
- Увеличение продолжительности симптомов на один-три дня
- Уменьшить количество опасных осложнений, включая ревматизм
Вред от лечения антибиотиками
- Такие осложнения, как ревматическая лихорадка, очень редки.
- Антибиотики имеют побочные эффекты, включая, помимо прочего, желудочно-кишечные расстройства, инфекцию Clostridium difficile и аллергические реакции.
- Повторное использование антибиотиков может привести к устойчивости к ним.
Рекомендации по антибиотикам
При лечении антибиотиками рабочая группа ICSI согласна с тем, что пенициллин (PCN) является препаратом выбора для лечения случаев ГАЗ-фарингита с положительным посевом. У детей и пациентов, которые не могут проглотить таблетки, приемлемой альтернативой является амоксициллин из-за плохой вкусовой привлекательности суспензии пенициллина (Lennon, 2008) .
Для пациентов с аллергией на пенициллин варианты включают цефалосприны (для некоторых типов аллергии), макролиды и клиндамицин. Хотя макролиды могут быть приемлемой альтернативой, клиницистам следует проверить их местные образцы резистентности.
IDSA (Shulman, 2012) , AAP (Hersh, 2013) и ESCMID (Pelucchi, 2012) рекомендует пенициллин или амоксициллин в качестве антибиотиков первой линии для лечения ГАЗ. В качестве альтернативы для пациентов с аллергией на пенициллин IDSA рекомендует цефалоспорин первого поколения, клиндамицин или кларитромицин и азитромицин; AAP и ESCMID не перечисляют свои рекомендации.
Хотя рабочая группа по-прежнему рекомендует пенициллин в качестве лечения первой линии, есть некоторые публикации, в которых предлагается, чтобы другие классы антибиотиков были такими же или более эффективными, чем пенициллин (van Driel, 2016; Altamimi, 2012; Sakata, 2008; Pichichero, 2007) . Требуются дальнейшие исследования.
Продолжительность лечения антибиотиками и последующее наблюдение
Важно подчеркнуть для пациента, что завершение курса антибиотиков важно для снижения риска рецидива.После начала курса соответствующего антибиотика улучшение симптомов, связанных с ГАЗ-фарингитом, должно наблюдаться в течение трех-четырех дней.
IDSA рекомендует 10 дней при лечении пенициллином / амоксициллином, цефалоспорином первого поколения, клиндамицином или кларитромицином и пять дней при лечении азитромицином. ESCMID рекомендует принимать два-три раза в день в течение 10 дней при лечении пенициллином. В клиническом отчете AAP не перечислялись рекомендации AAP.
Метаанализ 2008 г. 11 рандомизированных контролируемых исследований с участием пациентов любого возраста с диагнозом ГАЗ по сравнению короткого курса (≤ 7 дней) идлительный курс (как минимум на два дня дольше, чем короткий курс) лечение теми же антибиотиками. Было обнаружено, что в группе пенициллина показатели микробиологической эрадикации ГАЗ были значительно выше через 10 дней лечения по сравнению с 5-7 днями, и что разница была статистически незначимой при лечении цефалоспорином. В исследованиях с участием детей и подростков (возраст <18 лет) микробиологическая эрадикация была менее вероятной при коротком курсе лечения. Показатели клинического излечения также были хуже при коротком курсе лечения.Частота нежелательных явлений существенно не различалась между сравниваемыми группами (Falagas, 2008) .
Возвращение в школу для детей
Два доступных исследования по возвращению в школу дали разные выводы. Исследование, проведенное в 1993 году с участием 47 детей (в возрасте от 4 до 17 лет) с фарингитом и положительным посевом из горла на стрептококки группы А, показало, что 17 (36,2%) из 47 пациентов имели положительный посев на утро после начала антибактериальной терапии. Тем не менее, 39 (83%) пациентов стали «отрицательными на культуру» в течение первых 24 часов.Авторы предлагают, чтобы дети с ГАЗ прошли 24 часа приёма антибиотиков, прежде чем вернуться в детский сад или школу (Snellman, 1993) .
В исследовании 111 детей с подтвержденным ГАЗ у 91% не было обнаруживаемого ГАЗ на второй день, независимо от того, получили ли они вторую дозу амоксициллина этим утром. Авторы приходят к выводу, что при обращении к 17:00 в первый день для детей с ГАЗ разумно вернуться в школу на второй день (Schwartz, 2015) .
Нет данных о детях, не получавших антибиотики.
Рабочая группа считает разумным возвращение детей с ГАЗ-фарингитом в школу через 12-24 часа после первой дозы антибиотика. Если не лечить антибиотиками, для детей разумно вернуться в школу после 24 часов без температуры без жаропонижающего лечения.
История ревматической лихорадки
Человек, ранее болевший ревматической лихорадкой, у которого развивается ГАЗ-фарингит, находится в группе высокого риска повторного приступа ревматической лихорадки.Инфекция не обязательно должна быть симптоматической, чтобы вызвать рецидив. Рецидив ревматической лихорадки также может возникнуть при оптимальном лечении симптоматической инфекции. Таким образом, профилактика рецидива ревматической лихорадки требует непрерывной антимикробной профилактики, а инфекции ГАЗ у членов семьи должны быть диагностированы и лечиться незамедлительно (Dajani, 1995) .
Симптоматическая помощь
Безрецептурные обезболивающие, такие как ацетаминофен или нестероидные противовоспалительные средства (НПВП), могут обеспечить быстрое и эффективное облегчение боли в горле (Kenealy, 2011) .
Дополнительные методы лечения, которые могут помочь при боли в горле, включают леденцы, потягивание теплых или холодных напитков, употребление холодных или замороженных десертов и употребление мягких продуктов. Полоскание с соленой водой часто используется при боли в горле. Непонятно, действует ли соленая вода для снятия боли, но вряд ли она принесет вред.
Стрептококковый фарингит у детей: лечить или не лечить?
Абдель-Хак Н.М., Харашех А., Асмар Б.Л. (2006) Ретрофарингеальный абсцесс у детей: новая роль бета-гемолитического стрептококка группы А.South Med J 99 (9): 927–931
PubMed Статья Google ученый
Agence Française de Securité Sanitaire des Produits de Santé (2003) Системное лечение антибиотиками при инфекциях верхних и нижних дыхательных путей: официальное французское руководство. Clin Microbiol Infect 9: 1162–1178
Статья Google ученый
Американская академия педиатрии (2009) Отчет комитета по инфекционным заболеваниям.Красная книга. 28 изд. Пикеринг Л, изд. Elk Grove Village, IL: American Academy of Pediatrics
Attia MW, Zaoutis T, Klein JD, Meier FE (2001) Выполнение модели прогнозирования стрептококкового фарингита у детей. Arch Pediatr Adolesc Med 155: 687–691
PubMed Статья CAS Google ученый
BAPCOC: http://www.health.fgov.be/antibiotics
Бараш Дж. (2009) Стрептококковая инфекция горла группы А — лечить или не лечить? Acta Pediatr 98: 434–436
Статья Google ученый
Bisno AL (2001) Острый фарингит. N Engl J Med 344: 205
PubMed Статья CAS Google ученый
Blyth CC, Robertson PW (2006) Антистрептококковые антитела в диагностике острых и постстрептококковых заболеваний: стрептокиназа в сравнении со стрептолизином O и дезоксирибонуклеазой B. Патология 38: 152–156
PubMed Статья CAS Google ученый
Breda L, Marzetti V, Gaspari S, Del Torto M, Chiarelli F, Altobelli E (2011) Популяционное исследование заболеваемости и клинических характеристик ревматической лихорадки в Абруццо, Центральная Италия, 2000-2009 гг. J Педиатр 10: 009
Google ученый
Brice EA, Commerford PJ (1998) Ревматическая болезнь сердца: профилактика и лечение в острой форме. Кардиология, основанная на доказательствах, 1-е издание 787-797
Медицинская ассоциация Британской Колумбии (2003) Диагностика и лечение боли в горле.Консультативный комитет по рекомендациям и протоколам BCMA
Bronze MS, Dale JB (1996) Возрождение серьезных стрептококковых инфекций группы А и острой ревматической лихорадки. Am J Med Sci 311: 41–54
PubMed Статья CAS Google ученый
Cabrera CE, Deutsch ES, Eppes S, Lawless S, Cook S, O’Reilly RC, Reilly JS (2007) Повышенная частота абсцессов головы и шеи у детей. Отоларингол Хирургия головы и шеи 136: 176–181
PubMed Статья Google ученый
Carapetis RC, McDonald M, Wilson NJ (2005) Острая ревматическая лихорадка. Ланцет 366: 155–168
PubMed Статья Google ученый
Карапетис Дж. Р., Стир А. К., Малхолланд Е. К., Вебер М. (2005) Глобальное бремя стрептококковых заболеваний группы А. Lancet Infect Dis 5: 685–694
PubMed Статья Google ученый
Casey JR, Kahn R, Gmoser D, Atlas E, Urbani K, Luber S, Pellman H, Pichichero ME (2008) Частота симптоматических рецидивов бета-гемолитического стрептококкового тонзиллофарингита у детей из 4 педиатрических практик после лечения антибиотиками пенициллина, амоксициллина и цефалоспоринов.Clin Pediatr (Phila) 47 (6): 549–554
Статья Google ученый
Casey JR, Pichichero ME (2004) Метаанализ лечения цефалоспорином и пенициллином стрептококкового тонзиллофарингита группы А у детей. Педиатрия 113: 866–882
PubMed Статья Google ученый
Casey JR, Pichichero ME (2007) Симптоматический рецидив бета-гемолитического стрептококкового тонзиллофарингита группы А у детей.Clin Pediatr (Phila) 46: 307–310
Статья Google ученый
Catanzaro FJ, Rammelkamp CH, Chamovitz R (1958) Профилактика ревматической лихорадки путем лечения стрептококковых инфекций. II: факторы, ответственные за отказы. N Engl J Med 259: 51–57
Статья Google ученый
Чарльзуорт К., Уоррик К., Брэддон Дж. (1999) Программа антибиотиков Национальной службы назначения лекарств.Антибиотики при ангине, синусите, среднем отите и остром бронхите. Daw Park, SA: Информационная служба по лекарствам и терапии
Chiappini E, Regoli M, Bonsignori F, Sollai S, Parretti A, Galli L, de Martino M (2011) Анализ различных рекомендаций из международных руководящих принципов для управления острого фарингита у взрослых и детей. Clin Ther 33: 48–58
PubMed Статья Google ученый
Dagnelie C, Van der Graaf Y, De Melker R (1996) Польза от пенициллина у пациентов с болью в горле? Рандомизированное двойное слепое клиническое исследование пенициллина V в общей практике. Br J Gen Pract 46: 589–593
PubMed CAS PubMed Central Google ученый
Данчин М.Х., Кертис Н., Нолан Т.М., Карапетис Дж. (2002) Лечение боли в горле в свете вердикта Кокрейна: все еще нет решения присяжных? MJA 177: 512–515
PubMed Google ученый
De Meyere M, Matthys J (1999) Acute keelpijn: WVVH-aanbeveling voor goede medische praktijkvoering. Berchem, WVVH
De Meyere M, Miervelde I, Verschraegen G, Bogaert M (1992) Влияние пенициллина на клиническое течение стрептококкового фарингита в общей практике. Eur J Clin Pharmacol 43: 580–585
Статья Google ученый
Del Mar CB, Glasziou PP, Spinks AB (2013) Антибиотики от боли в горле (Кокрановский обзор).Кокрановская база данных Syst Rev
Denny FW, Wannamaker LW, Brink WR, Rammelkamp CH, Custer EA (1950) Профилактика ревматической лихорадки: лечение предшествующей стрептококковой инфекции. JAMA 143: 151–155
Статья CAS Google ученый
Эбелл М.Х., Смит М.А., Барри Х.К., Айвз К., Кэри М. (2000) Рациональное клиническое обследование: есть ли у этого пациента стрептококковая ангина? JAMA 284: 2912–2918
PubMed Статья CAS Google ученый
Ehrlich JE, Demopoulos BP, Daniel KR Jr, Ricarte MC, Glied S (2002) Экономическая эффективность вариантов лечения для профилактики ревматической болезни сердца от стрептококкового фарингита группы A в педиатрической популяции. Пред. Med 35: 250–257
PubMed Статья Google ученый
Группа рекомендаций ESCMID по лечению боли в горле, Pelucchi C, Grigoryan L, Galeone C, Esposito S, Huovinen P, Little P (2012) Руководство ESCMID по лечению острой боли в горле.Clin Microbiol Infect 18: 1–28
PubMed Статья CAS Google ученый
Ezeanolue E, Ezeanolue C, Dashefsky B, Zenel JA (2005) Периферический мозг: быстрые диагностические тесты для инфекционных заболеваний, подходящие для использования в офисе. Pediatr Rev 26: 383–387
PubMed Статья Google ученый
Финское медицинское общество Duodecim (2005) Тонзиллит и фарингит у детей.В: EBM Guidelines. Доказательная медицина. Хельсинки, Финляндия: Duodecim
Gerber MA (1994) Неудачи лечения и носители: восприятие или проблемы? Pediatr Infect Dis J 13: 576
PubMed Статья CAS Google ученый
Гербер М.А. (2005) Диагностика и лечение фарингита у детей. Pediatr Clin N Am 52: 729–747
Статья Google ученый
Gerber MA, Baltimore RS, Eaton CB, Gewitz M, Rowley AH, Shulman ST, Taubert KA (2009) Профилактика ревматической лихорадки и диагностика и лечение острого стрептококкового фарингита: научное заявление Американской кардиологической ассоциации. Ревматическая лихорадка, эндокардит, и Комитет по болезням Кавасаки Совета по сердечно-сосудистым заболеваниям у молодежи, Междисциплинарный совет по функциональной геномике и трансляционной биологии и Междисциплинарный совет по качеству лечения и исследованиям результатов: одобрен Американской академией педиатрии.Тираж 119: 1541
PubMed Статья CAS Google ученый
Гербер М.А., Рэндольф М.Ф., Чанатри Дж., Райт Л.Л., Де Мео К., Каплан Е.Л. (1987) Пять против десяти дней терапии пенициллином V при стрептококковом фарингите. Am J Dis Child 141: 224–227
PubMed CAS Google ученый
Гербер М.А., Шульман С.Т. (2004) Быстрая диагностика фарингита, вызванного стрептококками группы А.Clin Microbiol Rev 17: 571–580
PubMed Статья PubMed Central Google ученый
Gereige R, Cunill-De Sautu B (2011) Инфекции горла. Педиатр Ред. 32: 459
PubMed Статья Google ученый
Giraldez-Garcia C, Rubio B, Gallegos-Braun JF, Imaz I, Gonzalez-Enriquez J, Sarria-Santamara A (2011) Диагностика и лечение острого фарингита в педиатрической популяции: анализ экономической эффективности .Eur J Pediatr 170: 1059–1067
PubMed Статья Google ученый
Johnston F, Carapetis J, Patel MS, Wallaca T, Spillane P (1999) Оценка использования пенициллина для борьбы со вспышками острого постстрептококкового гломерулонефрита. Pediatr Infect Dis J 18: 327–332
PubMed Статья CAS Google ученый
Kanjanabuch T, Kittikowi W, Eiam-Ong S (2009) Обновленная информация об остром постинфекционном гломерулонефрите во всем мире.Нат Рев Нефрол 5: 259
PubMed Статья Google ученый
Каплан Е.Л. (1980) Состояние носителя стрептококка верхних дыхательных путей группы А: загадка. J Pediatr 97: 337–345
PubMed Статья CAS Google ученый
Каплан Е.Л., Джонсон Д.Р. (1988) Искоренение стрептококков группы А из верхних дыхательных путей с помощью амоксициллина с клавуланатом после неэффективности перорального лечения пенициллином V.J Pediatr 113: 400
PubMed Статья CAS Google ученый
Kerdemelidis M, Lennon D, Arroll B, Peat B (2009) Рекомендации по лечению боли в горле в Новой Зеландии. N Z Med J 122: 10–18
PubMed Google ученый
Langlois DM, Andreae M (2011) Стрептококковые инфекции группы А. Pediatr Ред. 32: 423
PubMed Статья Google ученый
Lau AS, Upile NS, Wilkie MD, Leong SC, Swift AC (2014) Рост числа госпитализаций по поводу тонзиллита и абсцессов шейного пространства в Англии, 1991-2011. Ann R Coll Surg Engl 96: 307–331
PubMed Статья CAS Google ученый
Le Marechal F, Martinot A, Duhamel A, Pruvost I, Dubos F (2013) Стрептококковый фарингит у детей: метаанализ клинических правил принятия решений и их клинических переменных. BMJ Open 3: e001482
PubMed Статья PubMed Central Google ученый
Little P, Williamson I (1997) Открытое рандомизированное исследование стратегий назначения при лечении боли в горле. BMJ 314: 722–727
PubMed Статья CAS PubMed Central Google ученый
Maddens S, Kelly L (2009) Последняя информация об острой ревматической лихорадке: она все еще существует в отдаленных общинах. Can Fam Phys 55: 475–478
Google ученый
Massel BF, Chute CG, Walker AM (1988) Пенициллин и заметное снижение заболеваемости и смертности от ревматической лихорадки в Соединенных Штатах.N Engl J Med 318: 280–286
Статья Google ученый
Matthys J, De Meyere M, van Driel ML, De Sutter A (2007) Различия между международными рекомендациями по фарингиту: не только академические. Ann Fam Med 5: 436–443
PubMed Статья PubMed Central Google ученый
Mayes T, Pichichero ME (2001) Необходимы ли последующие посевы из горла, если тесты быстрого определения антигена отрицательны на стрептококки группы A? Clin Pediatr (Phila) 191: 5
Google ученый
Mazur A, Bochynska E, Juda M, Koziol-Montewka M (2014) Эмпирическая проверка польских рекомендаций по лечению острого стрептококкового фарингита у детей. Int J Pediatr Otorhinolaryngol 78: 102–106
PubMed Статья Google ученый
McIsaac WJ, Kellner JD, Aufricht P, Vanjaka A, Low ED (2004) Эмпирическая проверка рекомендаций по ведению фарингита у детей и взрослых. JAMA 291: 1587–1595
PubMed Статья CAS Google ученый
Миллар К.Р., Джонсон Д.В., Драммонд Д., Келлнер Д.Д. (2007) Подозрение на перитонзиллярный абсцесс у детей. Педиатр Скорая помощь 23 (7): 431
PubMed Статья Google ученый
Национальный институт здравоохранения и клинического совершенства (NICE) (2008) Инфекции дыхательных путей — назначение антибиотиков. Назначение антибиотиков для купирования инфекций дыхательных путей у взрослых и детей в первичной медико-санитарной помощи. Клинические рекомендации.Лондон
Нунан С., Зурински Ю.А., Карри Б.Дж. и др. (2013) Национальное проспективное эпиднадзорное исследование острой ревматической лихорадки у детей Австралии. Pediatr Infect Dis J 32: 26–32
Статья Google ученый
Novis SJ, Pritchett CV, Thorne MC, Sun GH (2014) Педиатрические инфекции шеи глубокого космоса у детей в США, 2000-2009. Int J Pediatr Otorhinolaryngol 78: 832–836
PubMed Статья Google ученый
Pastore S, De Cunto A, Benettoni A, Berton E, Taddio A, Lepore L (2011) Возрождение ревматической лихорадки в развитой стране: роль эхокардиографии. Ревматология 50: 396–400
Статья Google ученый
Pichichero ME, Casey JR, Block SL, Guttendorf R, Flanner H, Markowitz D, Clausen S (2008) Фармакодинамический анализ и клиническое испытание амоксициллина, вводимого один раз в день в течение 7 дней, по сравнению с пенициллином V, вводимым четыре раза. раз в сутки в течение 10 дней при лечении тонзиллофарингита, вызванного Streptococcus pyogenes, у детей.Антимикробные агенты Chemother 52: 2512–2520
PubMed Статья CAS PubMed Central Google ученый
Pichichero ME, Disney FA, Talpey WB, Green JL, Francis AB, Roghmann KJ, Hoekelman RA (1987) Неблагоприятные и положительные эффекты немедленного лечения бета-гемолитического фарингита группы A пенициллином. Pediatr Infect Dis 6: 635–643
Статья CAS Google ученый
Пиньейро Перес Р., Хиджано Бандера Ф., Альвес Гонсалес Ф., Фернандес Ландалус А., Сильва Рико Дж. К., Перес Кановас С., Кальво Рей С., Сильруэло Ортега М. Дж. (2011) Согласованный документ по диагностике и лечению острого тонзиллофарита. Педиатр (Barc) 75: 342e1–342e13
Google ученый
Пауэлл Дж., Уилсон Дж. А. (2012) Обзор перитонзиллярного абсцесса, основанный на доказательствах. Clin Otholaryngol 37: 136–145
Статья CAS Google ученый
Ральф А.П., Карапетис Дж. Р. (2013) Стрептококковые заболевания группы А и их глобальное бремя. Curr Top Microbiol Immunol 368: 1–27
PubMed Google ученый
Rammelkamp CH (1955) Эпидемиология стрептококковых инфекций. Харви Лект 51: 113–142
PubMed Google ученый
Робертсон К.А., Волминк Дж. А., Майози Б.М. (2005) Антибиотики для первичной профилактики острой ревматической лихорадки: метаанализ.BMC Cardiovasc Dis 5:11
Статья Google ученый
Rodriguez-Iturbe B, Musser JM (2008) Текущее состояние постстрептококкового гломерулонефрита. J Am Soc Nephrol 19: 1855–1864
PubMed Статья Google ученый
Королевский колледж педиатров и детского здоровья (2000) Лечение острой и повторяющейся ангины и показания к тонзиллэктомии.Руководство RCPCH по передовой практике, Лондон
Schmitt BD (1999) Боль в горле (фарингит). В: Инструкции для педиатрических пациентов, WB Saunders, Philadelphia. стр.91
Шотландская межвузовская сеть рекомендаций (2010) Лечение боли в горле и показания к тонзиллэктомии. Национальные клинические рекомендации. Эдинбург: SIGN
Шейх Н., Леонард Э., Мартин Дж. М. (2010) Распространенность стрептококкового фарингита и стрептококкового носительства у детей: метаанализ.Педиатрия 126: e557 – e564
PubMed Статья Google ученый
Шейх Н., Сваминатан Н., Хупер Э. (2012) Точность и точность признаков и симптомов стрептококкового фарингита у детей: систематический обзор. J Pediatr 160: 487–493
PubMed Статья Google ученый
Shet A, Kaplan E (2002) Использование и интерпретация тестов на антитела к стрептококкам группы A: практический подход для педиатра или терапевта.Pediatr Infect Dis 21: 420–426
Статья Google ученый
Shulman ST, Bisno AL, Clegg HW, Gerber MA, Kaplan EL, Lee G, Martin JM, Van Beneden C (2012) Руководство по клинической практике для диагностики и лечения стрептококкового фарингита группы А: обновление 2012 г. Американское общество инфекционных болезней. Clin Infect Dis 55: 1279–1282
PubMed Статья CAS Google ученый
Снеллман Л., Адамс В., Андерсон Г., Годфри А., Гравли А., Джонсон К., Маршалл П., Майерс С., Нессе Р., Шорт С. (2013) Диагностика и лечение респираторных заболеваний у детей и взрослых. Блумингтон (Миннесота): Институт улучшения клинических систем (ИКСИ) 86p
Snellman LW, Stang HJ, Stang JM, Johnson JR, Kaplan EL (1993) Продолжительность положительных культур из горла на стрептококки группы A после начала приема антибиотиков. терапия. Педиатрия 91: 1166
PubMed CAS Google ученый
Thomas M, Del Mar C, Glasziou P (2000) Насколько эффективны другие методы лечения острой ангины, помимо антибиотиков? Br J Gen Pract 50: 817–820
PubMed CAS PubMed Central Google ученый
Urkin J, Allenbogen M, Friger M, Vinker S, Reuveni H, Elahayni A (2013) Острый фарингит: низкое соблюдение рекомендаций подчеркивает необходимость большей гибкости в ведении педиатрических случаев. Acta Paediatr 102: 1075–1080
PubMed Google ученый
Van Driel ML, De Sutter AI, Keber N, Habraken H, Christiaens T. (2013) Различные методы лечения антибиотиками для стрептококкового фарингита группы А. Кокрановская база данных Syst Rev
Veasy LG, Wiedmeier SE, Orsmond GS, Ruttenberg HD, Boucek MM, Roth SJ, Tait VF, Thompson JA, Daly JA, Kaplan EL (1987) Возрождение острой ревматической лихорадки в межгорье площадь США. N Engl J Med 316: 421–427
PubMed Статья CAS Google ученый
Wächtler H, Chenot JF (2011) Deutschen Gesellschaft für Allgemeninmedizin und Familienmedizin. Die Halsschmerz-Leitlinie der Deutschen Gesellschaft für Allgemeninmedizin und Familienmedizin HNO 59: 480–484
Google ученый
Wald ER, Green MD, Schwartz B, Barbadora K (1998) Еще раз о стрептококковой карте. Педиатр Скорая помощь 14: 109
PubMed Статья CAS Google ученый
Weinstein L, Le Frock J (1971) Влияет ли антимикробная терапия стрептококкового фарингита или пиодермии на риск гломерулонефрита? J Infect Dis 124: 229–231
PubMed Статья CAS Google ученый
Wessels MR (2011) Стрептококковый фарингит. N Eng J Med 364: 648–655
Статья CAS Google ученый
Исследовательская группа ВОЗ (1988 г.) Ревматическая лихорадка и ревматическая болезнь сердца.Технический представитель ВОЗ Ser 764: 1–58
Google ученый
Zwart S, Dagnelie CF, Van Staaij BK, Balder FA, Boukes FS, Starreveld JS (2007) NHG standaard sharp keelpijn. Huisarts Wet 50: 59–68
Google ученый
Zwart S, Rovers MM, de Melker RA, Hoes AW. (2003) Пенициллин от острой ангины у детей: рандомизированное двойное слепое исследование. Br Med J
Стрептококковый фарингит Артикул
Введение
Острый фарингит — одна из наиболее частых жалоб, с которыми врач сталкивается в амбулаторных условиях, на которую приходится приблизительно 12 миллионов посещений в год или от 1% до 2% всех посещений амбулаторной помощи ежегодно.[1] Как правило, заболеваемость достигает пика в детстве и в подростковом возрасте и составляет 50% всех посещений ежегодно. [2] Несмотря на то, что ежегодно проводится большое количество посещений по поводу фарингита, большинство из этих случаев носят вирусный характер и проходят самостоятельно. Однако стрептококки группы А (ГАЗ) являются наиболее частой бактериальной этиологией острого фарингита и составляют от 5% до 15% всех случаев у взрослых и от 20% до 30% всех случаев заболевания детей. [3], [4], [5]
Этиология
Streptococcus pyogenes , также известный как стрептококк группы А (ГАЗ), является факультативным грамположительным кокком, который растет цепочками.
Эпидемиология
ГАЗ является наиболее частой бактериальной причиной фарингита у детей и подростков с пиком заболеваемости зимой и ранней весной. [2] ГАЗ-фарингит также чаще встречается у детей школьного возраста или у детей, имеющих прямое отношение к детям школьного возраста. Недавний метаанализ показал, что распространенность ГАЗ-фарингита у лиц младше 18 лет, обращающихся в амбулаторный центр для лечения боли в горле, составляла 37%, а у детей младше 5 лет — 24%.[6] У взрослых, однако, ГАЗ-фарингит обычно возникает в возрасте до 40 лет и постепенно снижается после этого. [7]
История и физика
Многочисленные исследования показали, что только анамнез и физикальное обследование не могут помочь врачу точно диагностировать ГАЗ-фарингит у пациентов. [8] Тем не менее, анамнез, состоящий из боли в горле, резкого повышения температуры, отсутствия кашля и контакта с кем-либо с ГАЗ-фарингитом в течение предыдущих 2 недель, может указывать на ГАЗ-фарингит.[9], [10] Результаты физикального обследования, включая шейную лимфаденопатию, воспаление глотки и экссудат миндалин. Небные петехии и увулярный отек также предполагают [9], [10]
Оценка
Модифицированные критерии Centor — это клиническое пособие для врачей, позволяющее определить, кого тестировать и лечить при подозрении на ГАЗ-фарингит. Тем не менее, Американское общество инфекционных заболеваний (IDSA) в настоящее время отмечает, что признаки и симптомы ГАЗ-фарингита слишком широко совпадают с другими инфекционными и неинфекционными причинами, чтобы можно было поставить точный диагноз, основываясь только на анамнезе и только на физическом.
В связи с широким совпадением признаков и симптомов бактериального и вирусного фарингита в сочетании с неточностью медицинских работников при различении ГАЗ-фарингита от других причин, IDSA рекомендует подтверждающее бактериальное тестирование во всех случаях, за исключением случаев, когда ожидается четкая вирусная этиология. Диагностическое обследование у детей младше 3 лет не рекомендуется, поскольку как ГАЗ-фарингит, так и острый ревматизм встречаются редко в этой возрастной группе. Тем не менее, дети в возрасте до 3 лет с факторами риска, включая, помимо прочего, братьев и сестер с ГАЗ-фарингитом, могут рассматриваться для тестирования.[5]
Тем, кто проходит тестирование, IDSA рекомендует использовать экспресс-тест на определение антигена (RADT) в качестве меры первой линии, чтобы помочь врачу в диагностике ГАЗ-фарингита. Положительные тесты не нуждаются в подтверждении посевом из горла во всех возрастных группах из-за очень специфической природы RADT. У детей после отрицательного результата RADT следует провести посев из горла, но у взрослых это не требуется из-за низкой частоты ГАЗ-фарингита и острой ревматической лихорадки, наблюдаемых в этой популяции.Титры антистрептококковых антител не рекомендуются для помощи врачу при острой диагностике ГАЗ-фарингита, поскольку тест отражает предыдущие инфекции. После лечения тест на излечение не требуется, но может быть рассмотрен в особых обстоятельствах. [5]
Лечение / менеджмент
Основные цели лечения ГАЗ-фарингита включают уменьшение продолжительности и тяжести симптомов у пациента, предотвращение острых и отсроченных осложнений и предотвращение распространения инфекции среди других.
Людей с ГАЗ-фарингитом следует лечить пенициллином или амоксициллином, учитывая их относительно низкую стоимость и низкий профиль побочных эффектов. Пенициллин можно назначать по 250 мг два или три раза в день детям и 250 мг 4 раза в день взрослым. Если клиницист или пациент предпочитают внутримышечный подход для лечения пенициллина, то бензатин пенициллин G можно вводить в виде разовой дозы 600000 единиц, если вес пациента менее 27 кг, и 1,2 миллиона единиц, если пациент больше или равный 27 кг.Если выписывающий рецепт выбирает амоксициллин, то лекарство можно вводить в дозе 50 мг / кг один раз в день с максимальной дозой 1000 мг или 25 мг / кг дважды в день с максимальной дозой 500 мг. При приеме пенициллина или перорального амоксициллина необходимо пройти в общей сложности 10 дней лечения. [5]
Для людей с аллергией на пенициллин клиндамицин (7 мг / кг / доза, 3 раза в день; макс = 300 мг / доза; продолжительность 10 дней), кларитромицин (7,5 мг / кг / доза, два раза в день; макс = 250 мг / доза; продолжительность 10 дней) или азитромицин (12 мг / кг, один раз в сутки; макс = 500 мг / доза; продолжительность 5 дней).Цефалоспорин первого поколения (цефалексин 20 мг / кг / доза, дважды в день, макс. = 500 мг / доза; продолжительность 10 дней) также можно использовать для пациентов без анафилактоидной реакции на пенициллин. [5]
В качестве дополнительной терапии пациента с ГАЗ-фарингитом IDSA рекомендует ацетаминофен или НПВП для контроля боли, связанной с заболеванием, или любой лихорадки, которая должна развиться. В настоящее время ISDA не рекомендует рутинную дополнительную терапию кортикостероидами для пациентов с ГАЗ-фарингитом.[5]
После лечения антибиотиками пациенты могут увидеть исчезновение симптомов в течение одного-трех дней и могут вернуться на работу или учебу через 24 часа лечения. Тест на излечение не рекомендуется после курса лечения, если у пациента в анамнезе нет острой ревматической лихорадки или другого осложнения, связанного с ГАЗ. Аналогичным образом, постконтактная профилактика не рекомендуется, за исключением случаев, когда у пациента в анамнезе была острая ревматическая лихорадка, во время вспышек не поддерживающих осложнений или когда инфекции ГАЗ регулярно наблюдаются в домашних условиях или в тесных контактах.Профилактика заболевания осуществляется путем надлежащей гигиены рук, а также является ключом к остановке прогрессирования заболевания в непосредственной близости. [5]
Дифференциальная диагностика
Инфекционные причины [5]
- Респираторные вирусы (парагрипп, риновирус, вирус Коксаки, аденовирус и др.)
- Arcanobaceterium haemolyticum
- Mycoplasma видов
- Хламидии видов
- Коринебактерии дифтерии
- Острая ВИЧ-инфекция
- Neisseria gonorrhoeae
- Treponema pallidum
- Вирус Эпштейна-Барра
- Fusobacterium necrophorum
Неинфекционные причины [5]
- Аллергия
- Гастроэзофагеальная рефлюксная болезнь
- Воздействие вторичного табачного дыма
- Травма
- Аутоиммунные нарушения (синдром Бехчета, Кавасаки и др.)
- Инородное тело
Осложнения
Гнойные осложнения, наблюдаемые при ГАЗ-фарингите, включают тонзиллофарингеальный целлюлит или абсцесс, средний отит, синусит, некротический фасциит, бактериемию, менингит, абсцесс мозга и септический тромбофлебит яремной вены.Негнойные осложнения ГАЗ-фарингита включают острый ревматизм, постстрептококковый реактивный артрит, скарлатину, синдром токсического стрептококкового шока, острый гломерулонефрит и педиатрическое аутоиммунное нейропсихиатрическое расстройство, связанное со стрептококками группы А (PANDAS).
Жемчуг и другие предметы
Поскольку врачи не могут точно диагностировать ГАЗ-фарингит только на основании анамнеза и физического осмотра, IDSA рекомендует подтверждающее бактериальное тестирование с помощью экспресс-теста на обнаружение антигена.
Лечением выбора для подтвержденного ГАЗ-фарингита является пенициллин или амоксициллин. Для людей с аллергией на пенициллин можно использовать клиндамицин, кларитромицин или азитромицин.
Тест на излечение рекомендуется только в особых группах пациентов и не должен проводиться в плановом порядке.
Улучшение результатов команды здравоохранения
Диагностика и лечение ГАЗ осуществляется межпрофессиональной командой, в которую входят врач отделения неотложной помощи, практикующая медсестра, консультант по инфекционным заболеваниям и терапевт.Целью лечения ГАЗ является уменьшение продолжительности и тяжести симптомов у пациента, предотвращение острых и отсроченных осложнений и предотвращение распространения инфекции среди других. Результат у пациентов, быстро пролеченных антибиотиками, отличный: выздоровление происходит через несколько дней. Важно обучить пациента правилам гигиены рук, чтобы предотвратить распространение инфекции среди других. Пациентов следует проинформировать о небольшом риске развития гломерулунефрита или ревматической лихорадки. [11] [12] (Уровень V)
Стрептококковые инфекции группы А — HealthyChildren.org
Наиболее распространенной инфекцией, вызываемой стрептококками группы А, является ангина, известная как ангина. Стрептококковая ангина (фарингит) особенно распространена среди детей школьного возраста и подростков.
Стрептококковые организмы группы А (ГАЗ) также вызывают кожные инфекции, включая некоторые случаи импетиго и целлюлита. Многие инфекции GAS распространяются, когда ребенок вступает в прямой контакт с кожными поражениями или выделениями из горла или носа инфицированного человека.
Другие инфекции ГАЗ включают инфекции крови (сепсис), пневмонию, артрит и скарлатину (стрептококковая ангина с сыпью, вызванной токсином, выделяемым микробом в организм). Некоторые дети заболевают из-за реакции своего организма на стрептококковую инфекцию. Эти заболевания поражают почки (гломерулонефрит) и сердце (ревматическая лихорадка). Лечение стрептококковой инфекции может предотвратить ревматизм, но не гломерулонефрит.
В то время как некоторые заболевания, связанные с ГАЗом, протекают в легкой форме, другие гораздо серьезнее.Например
- Некротический фасциит — это тяжелая стрептококковая инфекция, которая очень быстро убивает ткани. Иногда это называют болезнью поедания плоти. Наибольшему риску подвержены младенцы и пожилые люди.
- Синдром токсического шока, вызванного стрептококком, — это серьезное заболевание, которое возникает, когда токсин, производимый бактериями, попадает в организм и вызывает опасное снижение артериального давления и другие симптомы.
Признаки и симптомы
Когда стрептококк группы А поражает ребенка младше 3 лет, симптомы, как правило, мягче, чем у детей старшего возраста.У младенцев со стрептококковой инфекцией может быть слабая температура и густые выделения из носа. У детей младшего возраста могут быть жар, раздражительность, снижение аппетита и, в некоторых случаях, увеличение лимфатических узлов на шее.
Когда ребенок старше 3 лет, у него могут быть более серьезные симптомы, связанные со стрептококком, такие как красная и очень болезненная ангина, высокая температура (выше 102 ° F или 38,9 ° C), белые пятна гноя на коже. миндалины (но не всегда) и опухшие железы на шее.
Инфицированный ребенок заболеет через 2–5 дней после контакта со стрептококковыми бактериями.
Что вы можете сделать
Домашние средства, например полоскание горла теплой соленой водой, могут частично облегчить боль в горле вашего ребенка. Ацетаминофен может снизить температуру и уменьшить боль.
Когда звонить педиатру
Если у вашего ребенка болит горло, особенно с гноем на миндалинах или опухшими железами, обратитесь к педиатру.
Как ставится диагноз?
Ваш врач возьмет мазок из горла и миндалин вашего ребенка, чтобы проверить, есть ли у него ГАЗ-инфекция.В офисах некоторых педиатров есть быстрые тесты на стрептококк, которые могут помочь диагностировать стрептококковую инфекцию за несколько минут.
Лечение
Первичное лечение ГАЗ-ангины — это пенициллин, принимаемый перорально или путем инъекции. Иногда в качестве альтернативы используются ампициллин, амоксициллин или пероральные цефалоспорины. Если у вашего ребенка аллергия на пенициллин, обычно выбирается пероральный эритромицин.
Каков прогноз?
Когда для лечения ГАЗ-инфекции назначаются антибиотики, ваш ребенок должен полностью выздороветь.Однако, если его горло не лечить, инфекция может распространиться на другие части тела. У него может развиться инфекция уха или носовых пазух. Стрептококк группы А также может привести к ревматической лихорадке, редкому заболеванию, поражающему сердце и суставы, или гломерулонефриту, заболеванию почек, при котором моча приобретает коричневатый цвет и повышается артериальное давление.
Профилактика
Стрептококковые инфекции группы А очень заразны. Инфекции горла, например, передаются через воздух при чихании, кашле или прикосновении к инфицированному ребенку.
Детям с ГАЗ-фарингитом или кожными инфекциями не следует возвращаться в школу или детский сад до тех пор, пока они не получат лечение антибиотиками в течение как минимум 24 часов.
Информация, содержащаяся на этом веб-сайте, не должна использоваться вместо медицинской помощи и рекомендаций вашего педиатра. Ваш педиатр может порекомендовать различные варианты лечения в зависимости от индивидуальных фактов и обстоятельств.
(PDF) Обновленная информация о лечении острого фарингита у детей
Американская кардиологическая ассоциация, одобренная Американской академией
Pediatrics Circulation.2009, 119: 1541-51.
14. Бисно А.Л., Гербер М.А., Гвалтни Дж. М. младший: Практическое руководство по диагностике
и ведению стрептококкового фарингита группы А. Общество инфекционных болезней
Америки. Clin Infect Dis 2002, 35: 113-25.
15. Сноу В., Моттур-Пилсон С., Купер Р.Дж., Хоффман-младший: Американская академия
семейных врачей; Американский колледж врачей-Американское общество
внутренней медицины; Центры по борьбе с болезнями. Принципы правильного применения антибиотиков
при фарингите у взрослых.Энн Интерн Мед 2001, 134: 506-8.
16. Системное лечение антибиотиками верхних и нижних дыхательных путей
Инфекции: официальное французское руководство. Французское агентство безопасности,
,продуктов Санте, Clin Microbiol Infect, 2003, 9: 1162-78, Duodecim.
17. Ангина и тонзиллит. Национальный центр обмена информацией по руководящим принципам. 2001
[http://www.guideline.gov], последний доступ 26 мая 2010 г.
18. Фаринготонзиллит в этой педиатрии.Linea guida regionale Emilia
Romagna. [http://asr.regione.emilia-romagna.it], последний доступ 30 сентября.
декабря 2010.
19. Национальный институт здравоохранения и клинического совершенства (NICE): Назначение
антибиотиков для лечения самоограничивающихся инфекций дыхательных путей. среди взрослых и
детей в системе первичной медико-санитарной помощи, 2008 г. (Клинические рекомендации 69) Лондон: NICE; 2008
[http://www.nice.org.uk], последний доступ 26 мая 2010 г.
20. Шотландская межвузовская сеть рекомендаций.Лечение ангины.
[http://www.sign.ac.uk], последний доступ 26 мая 2010 г.
21. Starreveld JS, Zwart S, Boukes FS: Краткое изложение практического руководства «Боль в горле
» (второй пересмотр) от Голландского колледжа общих врачей
. Нед Тейдшр. Geneeskd 2008, 152 (8): 431-5.
22. De Meyere M, Matthys J: Рекомендации по острой ангине. Huisart nu 1999,
28: 193-201.
23. Petersen I, Johnson AM, Islam A, Duckworth G, Livermore DM, Hayward AC:
Защитный эффект антибиотиков против серьезных осложнений распространенных
инфекций дыхательных путей: ретроспективное когортное исследование с UK
General Practice Research База данных.BMJ 2007, 335-982.
24. McIsaac WJ, White D, Tannenbaum D, Low DE: клиническая оценка
для снижения ненужного использования антибиотиков у пациентов с болью в горле. CMAJ 1998,
158 (1): 75-83.
25. Центор Р.М., Эллисон Дж. Дж., Коэн С. Дж.: Ведение фарингита: определение противоречия
. J Gen Intern Med 2007, 22: 127-30.
26. Линдер Дж. А., Бейтс Д. В., Ли Г. М., Финкельштейн Дж. А.: Лечение антибиотиками
детей с болью в горле. JAMA 2005, 294: 2315-22.
27. Hasenbein ME, Warner JE, Lambert KG, Cole SE, Onderdonk AB,
McAdam AJ: Обнаружение нескольких устойчивых к макролидам и линкозамиду штаммов
Streptococcus pyogenes у пациентов в районе Бостона.
J Clin Microbiol 2004, 42: 1559-63.
28. Алтамими Салех, Халил Адли, Халаиви А.Халид, Милнер Рут, Пусик В.М.артин, Аль
Осман А.М. Мохаммед: Лечение антибиотиком
кратковременного по сравнению со стандартной продолжительностью лечения острого стрептококкового фарингита у детей.
Cochrane
Database Syst Rev 2009, 21: CD004872.
29. Шах Д .: Можно ли сократить продолжительность лечения острого стрептококкового фарингита
? Индийский педиатр 2009, 46: 235-7.
30. Pichichero ME, Casey JR, Block SL, Guttendorf R, Flanner H, Markowitz D:
Фармакодинамический анализ и клиническое испытание амоксициллина
, вводимого один раз в день в течение 7 дней, по сравнению с пенициллином V, калием, вводимым четыре раза ежедневно в течение 10 дней при лечении
тонзиллофарингита, вызванного Streptococcus pyogenes, у детей.Antimicrob
Agents Chemother 2008, 52: 2512-20.
31. Falagas ME, Vouloumanou EK, Matthaiou DK, Kapaskelis AM,
Karageorgopoulos DE: Эффективность и безопасность краткосрочного и длительного курса антибактериальной терапии
для группы А бета-гемолитический стрептококковый
анализ тонзиллофарина рандомизированных исследований. Mayo Clin Proc
2008, 83: 880-9.
32. Кейси Дж. Р., Пичичеро М. Е.: Симптоматический рецидив бета-гемолитического группы А
стрептококковый тонзиллофарингит у детей.Clin Pediatr (Phila) 2007,
46 (4): 307-10.
33. Кейси Дж. Р., Пичичеро М. Е.: Мета-анализ цефалоспорина по сравнению с пенициллином
Лечение стрептококкового тонзиллофарингита группы А у детей.
Педиатрия 2004, 113: 866-82.
34. Кейси Дж. Р., Пичичеро МЭ: Доказательная база превосходства цефалоспоринов
над пенициллином при стрептококковом фарингите. Диагностика Microbiol Infect Dis
2007, 57: 39-45.
35. Кейси Дж. Р., Пичичеро МЭ: Мета-анализ цефалоспорина по сравнению с пенициллином
Лечение стрептококкового тонзиллофарингита группы А у детей.
Педиатрия 2004, 113: 866-82.
36. Бисно А.Л .: Превосходят ли цефалоспорины пенициллин при лечении острого стрептококкового фарингита
? Clin Infect Dis 2004, 38: 1535-7.
37. Walsh BT, Bookheim WW, Johnson RC, Tompkins RK: Распознавание
стрептококкового фарингита у взрослых. Arch Intern Med 1975, 135: 1493-1497.
38. Бриз B: Am J Простая оценочная карта для предварительного диагноза
стрептококкового фарингита. Dis Child 1977, 131: 514-517.
39. Steinhoff MC, Abd el Khalek MK, Khallaf N, Hamza HS, el Ayadi A, Orabi A,
Fouad H, Kamel M: Эффективность клинических рекомендаций для
предполагаемого лечения стрептококкового фарингита у детей Египта.
Lancet 1997, 350: 918-21.
40. McIsaac WJ, White D, Tannenbaum D, Low DE:
клинический балл по снижению ненужного использования антибиотиков у пациентов с болью в горле. CMAJ 1998,158: 75-83.
41. Wald ER, Green MD, Schwartz B, Barbadora K: счетчик стрептококковых инфекций
еще раз.Pediatr Emerg Care 1998, 14: 109-11.
42. Аттиа М.В., Заутис Т., Кляйн Дж. Д., Мейер Ф.А.: Прогнозирующая модель
для стрептококкового фарингита у детей. Arch Pediatr Adolesc Med
2001, 155: 687-691.
doi: 10.1186 / 1824-7288-37-10
Цитируйте эту статью как: Regoli et al .: Обновленная информация о лечении острого
фарингита у детей. Итальянский педиатрический журнал 2011 37:10.
Отправьте свою следующую рукопись в BioMed Central
и воспользуйтесь всеми преимуществами:
• Удобная онлайн-подача
• Тщательная экспертная оценка
• Отсутствие ограничений по месту или платы за цветные рисунки
• Немедленная публикация при принятии
• Включение в PubMed, CAS, Scopus и Google Scholar
• Исследование, которое свободно доступно для распространения
Отправьте вашу рукопись на
www.biomedcentral.com/submit
Regoli et al. Итальянский педиатрический журнал 2011, 37:10
http://www.ijponline.net/content/37/1/10
Страница 7 из 7
| Состояние | Основные патогены | Терапия первого выбора | Альтернативная терапия | Комментарии |
| Стрептококковый фарингит | Стрептококк группы А | Можно принимать таблетки: <= 27 кг: пенициллин ВК 250 мг / доза перорально BID > 27 кг: пенициллин ВК 500 мг / доза перорально 2 раза в сутки | Нетяжелая аллергия на пенициллин: Цефалексин 25 мг / кг / доза перорально два раза в сутки (макс. 500 мг / доза) | Продолжительность пероральной бета-лактамной терапии (кроме азитромицина или бензатин-пенициллина): 10 дней |
Таблетки принимать нельзя: Амоксициллин 50 мг / кг / доза перорально ежедневно (макс.1000 мг / доза) | Тяжелая аллергия на пенициллин: Азитромицин 12 мг / кг / доза перорально ежедневно х 5 дней (макс. 500 мг / доза) | |||
Непереносимость пероральной терапии или нарушение режима лечения: <= 27 кг: бензатин пенициллин G 600 000 единиц в / м x 1 > 27 кг: бензатин пенициллин G 1.2 миллиона единиц IM x 1 | ||||
Артикул: Гербер, Массачусетс, и др. . Профилактика ревматической лихорадки, а также диагностика и лечение острого стрептококкового фарингита: научное заявление Комитета по ревматической лихорадке, эндокардиту и болезням Кавасаки Американской кардиологической ассоциации Совета по сердечно-сосудистым заболеваниям у молодежи, Междисциплинарного совета по функциональной геномике и трансляционной биологии, и Междисциплинарный совет по качеству лечения и исследованиям результатов: одобрен Американской академией педиатрии. Тираж 2009; 119: 1541-1551. Шульман С.Т., и др. . Руководство по клинической практике по диагностике и лечению стрептококкового фарингита группы А: обновление 2012 г., подготовленное Американским обществом инфекционных болезней. Clin Infect Dis 2012; 55: e86-e102. | ||||
Это только рекомендации и не заменяют клиническую оценку. Модификация терапии может быть показана на основании сопутствующих заболеваний пациента, предшествующей терапии антибиотиками или истории инфекции.Предоставленные дозы являются обычными, но могут потребоваться изменения в зависимости от возраста пациента или сопутствующих заболеваний. См. Руководство по дозировке противомикробных препаратов для детей для получения дополнительных указаний по дозированию для детей и Руководство по дозированию для новорожденных младше 1 месяца. Проконсультируйтесь с детским фармацевтом для индивидуальной корректировки дозы для почек или печени. Для получения дополнительных указаний, пожалуйста, свяжитесь с отделом по педиатрическим инфекционным заболеваниям (ID) или Программой контроля над противомикробными препаратами для детей (ASP). | ||||
Фарингит — обзор | Темы ScienceDirect
Клинические проявления
Основная проблема при лечении фарингита — отличить вирусную причину от бактериальной, особенно ГАЗ.Фарингит в широком смысле определяется как воспаление слизистой оболочки, локализованное в задней части глотки или прилегающее к прилегающим мембранам задней части носа или гортани. Различия в степени воспаления глотки и сопутствующих признаков и симптомов помогают отличить ГАЗ от вирусов (Таблица 33-2). Пациенты с ГАЗ чаще всего демонстрируют внезапное начало боли в горле, выраженную боль при глотании и лихорадку (рис. 33-1). Другие признаки и симптомы, указывающие на ГАЗ, включают головную боль, тошноту, рвоту и отсутствие кашля и ринита.Результаты, свидетельствующие в пользу вирусных патогенов, включают конъюнктивит, точечные язвенные поражения миндалин и стоматит (рис. 33-2). Определенные штаммы ГАЗ могут вызывать скарлатину, вырабатывая эритрогенный токсин, который вызывает яркую мелкую пятнисто-папулезную сыпь. Начиная с шеи, сыпь распространяется на туловище и конечности и особенно заметна над изгибными складками и промежностью. Через несколько дней сыпь исчезает, а за ней следует мелкое шелушение, как при солнечном ожоге. Лингвальные сосочки становятся довольно заметными, создавая характерный вид «клубничного языка».
К сожалению, даже при строгих клинических критериях ГАЗ может быть предсказан только с 50% точностью. ГАЗ также может присутствовать при отсутствии выраженного воспаления глотки. Роль ГАЗ у пациентов с легким фарингитом неясна. Хотя очевидно, что ГАЗ может привести к легкой или даже клинически неявной инфекции, основываясь на повышении уровня антистрептолизина O, похоже, что большинство пациентов с легкими респираторными симптомами имеют низкий риск развития ОПН и, вероятно, являются носителями ГАЗ.
Клиническая диагностика ГАЗ-фарингита затруднена из-за наличия других патогенов, которые вызывают аналогичные признаки. Стрептококки групп C и G и A. haemolyticum вызывают экссудативный фарингит, аденопатию и лихорадку, которые клинически неотличимы от ГАЗ. Штаммы A. haemolyticum даже вызывают скарлатинообразную сыпь, похожую на скарлатину. Вирусы также могут имитировать клинические проявления ГАЗ-фарингита. Аденовирусный фарингит вызывает экссудат миндалин, аденопатию и лихорадку более чем в половине случаев, в основном у детей.Более легко отличить от ГАЗ аденовирусную фарингоконъюнктивальную лихорадку, которая обычно проявляется как односторонний фолликулярный конъюнктивит, хотя в четвертой части времени прогрессирует на другой глаз. Вирус Эпштейна-Барра (ВЭБ) проявляется острым началом боли в горле, лихорадки и шейной лимфаденопатии, а в половине случаев фарингит носит экссудативный характер (рис. 33-3). Иногда появляются небные петехии, из-за чего ВЭБ еще труднее отличить от ГАЗ-фарингита. Спленомегалия (присутствует у 50% пациентов), генерализованная лимфаденопатия и периорбитальный отек, если они присутствуют, являются клиническими доказательствами в пользу ВЭБ.ВПГ-фарингит может проявляться лихорадкой, экссудативным фарингитом и шейной лимфаденопатией. У студентов колледжа с диагнозом фарингит, вызванный вирусом простого герпеса, только одна треть продемонстрировала поражения, типичные для вируса простого герпеса. Герпетический гингивостоматит часто встречается у детей младшего возраста и вызывает везикулярные поражения губ, десен и языка; тем не менее, в самом начале курса у пациентов могут быть поражения, ограниченные задней частью глотки.
Клинически более легкие формы фарингита без экссудата и выраженного отека обычно вызываются вирусами.Энтеровирусы часто вызывают легкий фарингит как часть неспецифического фебрильного заболевания. Более характерным для энтеровирусов является герпангина, которая проявляется лихорадкой и дискретными везикулярными поражениями мягкого неба, миндалин и окружающей задней части глотки. Поражения обычно локализуются в проксимальной части ротовой полости. Заболевания рук, стоп и рта обычно проявляются везикулярными поражениями на ладонях и / или подошвах, но они могут ограничиваться ртом и горлом.

 ) по 2 — 3 дозы 2 — 4 раза в день.
) по 2 — 3 дозы 2 — 4 раза в день.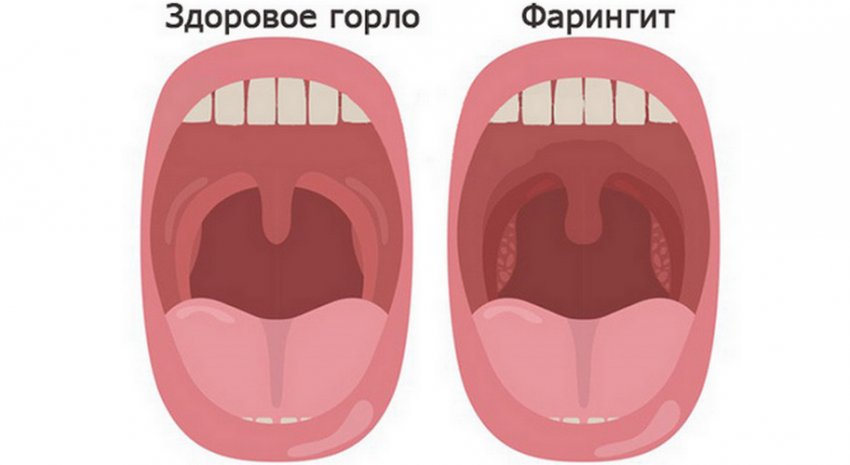
 При хроническом фарингите отмечают фазы обострения и ремиссии.
При хроническом фарингите отмечают фазы обострения и ремиссии.
 9 Острая инфекция верхних дыхательных путей неуточненная
9 Острая инфекция верхних дыхательных путей неуточненная
 031.001
031.001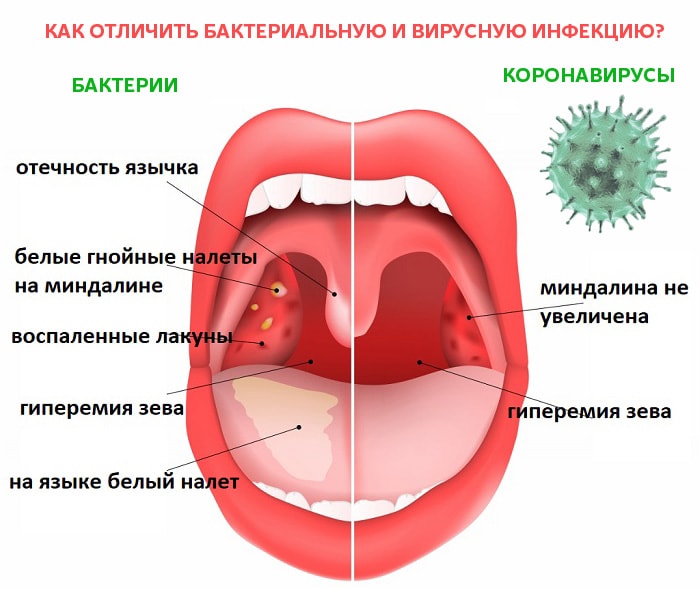 09.010
09.010 016.003
016.003 014.003
014.003 031.002
031.002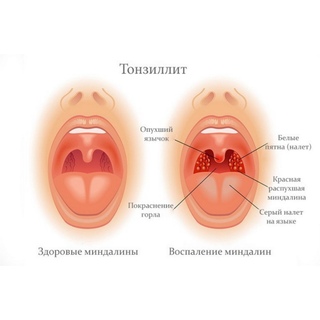 05.014
05.014 69.629
69.629 10.006
10.006 09.007
09.007 30.005
30.005

 д.
д. Дискомфортные ощущения могут быть различными: от легкого чувства першения до острой боли. Часто дискомфорт усиливается при глотании, разговоре, открывании рта.
Дискомфортные ощущения могут быть различными: от легкого чувства першения до острой боли. Часто дискомфорт усиливается при глотании, разговоре, открывании рта.

 При этом уменьшается их раздражение, что позволяет снять дискомфортные ощущения (боль, чувство першения, «царапания» и т. д.). Пастилки применяются в лечении острого фарингита у взрослых.
При этом уменьшается их раздражение, что позволяет снять дискомфортные ощущения (боль, чувство першения, «царапания» и т. д.). Пастилки применяются в лечении острого фарингита у взрослых.