симптомы и лечение (памятка для родителей)
01.09.2018Энтеровирусные инфекции– это группа заболеваний, в основе причин которых лежит несколько разновидностей вирусов. Вызывают заболевание вирусы Коксаки, полиовирусы и ЕСНО (экхо).
После перенесенной энтеровирусной инфекции образуется стойкий пожизненный иммунитет, однако, он сероспецифичен. Это значит, что иммунитет образуется только к тому серологическому типу вируса, которым переболел ребенок и не защищает его от других разновидностей этих вирусов. Поэтому энтеровирусной инфекцией ребенок может болеть несколько раз за свою жизнь. Так же эта особенность не позволяет разработать вакцину, чтобы защитить наших детей от данного заболевания. Заболевание имеет сезонность: вспышки заболевания чаще всего наблюдаются в летне-осенний период.
Причины заражения энтеровирусной инфекцией.
Заражение происходит несколькими путями.
Попав в окружающую среду, вирусы могут сохраняться довольно долго, так как хорошо переносят неблагоприятное воздействие. Хорошо сохраняются вирусы в воде и почве, при замораживании могут выживать на протяжении нескольких лет, устойчивы к действию дезинфицирующих средств (при воздействии растворов высокой концентрации фенола, хлора, формалина вирусы начинают погибать только через три часа), однако восприимчивы к действию высоких температур (при нагревании до 45ºС погибают через 45-60 секунд).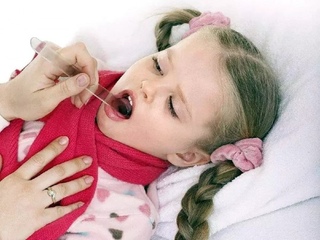
Как передается энтеровирусная инфекция.
Механизм передачи может быть воздушно-капельный (при чихании и кашле с капельками слюны от больного ребенка к здоровому) и фекально-оральный при не соблюдении правил личной гигиены. Чаще всего заражение происходит через воду, при употреблении сырой (не кипяченой) воды. Так же возможно заражение детей через игрушки, если дети их берут в рот. Болеют чаще всего дети в возрасте от 3 до 10 лет. У детей, находящихся на грудном вскармливании, в организме присутствует иммунитет, полученный от матери через грудное молоко, однако, этот иммунитет не стойкий и после прекращения грудного вскармливания быстро исчезает.
Симптомы энтеровирусной инфекции.
В организм вирусы попадают через рот или верхние дыхательные пути. Попав в организм ребенка, вирусы мигрируют в лимфатические узлы, где они оседают и начинают размножаться. Дальнейшее развитие заболевания связано со многими факторами, такими как вирулентность (способность вируса противостоять защитным свойствам организма), тропизмом (склонностью поражать отдельные ткани и органы) вируса и состоянием иммунитета ребенка.
У энтеровирусных инфекций есть как схожие проявления, так и различные, в зависимости от вида и серотипа. Инкубационный период (период от попадания вируса в организм ребенка, до появления первых клинических признаков) у всех энтеровирусных инфекций одинаковый – от 1 до 10 дней (чаще 2-5 дней).
Заболевание начинается остро — с повышения температуры тела до 38-39º С. Температура чаще всего держится 3-5 дней, после чего снижается до нормальных цифр. Очень часто температура имеет волнообразное течение: 2-3 дня держится температура, после чего снижается и 2-3 дня находится на нормальных цифрах, затем снова поднимается на 1-2 дня и вновь нормализуется уже окончательно. При повышении температуры ребенок ощущает слабость, сонливость, может наблюдаться головная боль, тошнота, рвота. При снижении температуры тела все эти симптомы проходят, однако при повторном повышении могут вернуться. Также увеличиваются шейные и подчелюстные лимфоузлы, так как в них происходит размножение вирусов.
В зависимости от того, какие органы больше всего поражаются, выделяют несколько форм энтеровирусной инфекции. Энтеровирусы могут поражать: центральную и периферическую нервные системы, слизистую ротоглотки, слизистую глаз, кожу, мышцы, сердце, слизистую кишечника, печень, у мальчиков возможно поражение яичек.
При поражении слизистой ротоглотки происходит развитиеэнтеровирусной ангины.Она проявляется повышением температуры тела, общей интоксикацией (слабость, головная боль, сонливость) и наличием везикулярной сыпи в виде пузырьков, заполненных жидкостью, на слизистой ротоглотки и миндалинах. Пузырьки эти лопаются, на их месте образуются язвочки, заполненные белым налетом. После выздоровления на месте язвочек не остается никаких следов.
При поражении глаз развиваетсяконъюнктивит.Он может быть одно- и двусторонним. Проявляется в виде светобоязни, слезотечения, покраснения и припухлости глаз. Возможно наличие кровоизлияний в конъюнктиву глаза.
При поражении мышц развиваетсямиозит– боли в мышцах. Боли появляются на фоне повышения температуры. Болезненность наблюдается в грудной клетке, руках и ногах. Появление болей в мышцах, как и температуры, может носить волнообразный характер. При снижении температуры тела боли уменьшаются или исчезают совсем.
При поражении слизистой кишечника(энтерит)наблюдается наличиежидкого стула. Стул обычной окраски (желтый или коричневый), жидкий, без патологических (слизь, кровь) примесей. Появление жидкого стула может быть как на фоне повышение температуры, так, и изолировано (без повышения температуры тела).
Энтеровирусные инфекции могут поражать различные участки сердца. Так при поражении мышечного слоя развиваетсямиокардит, при поражении внутреннего слоя с захватом клапанов сердца, развиваетсяэндокардит, при поражении внешней оболочки сердца –перикардит. У ребенка может наблюдаться: повышенная утомляемость, слабость, учащенное сердцебиение, падение артериального давления, нарушения ритма (блокады, экстрасистолы), боли за грудиной.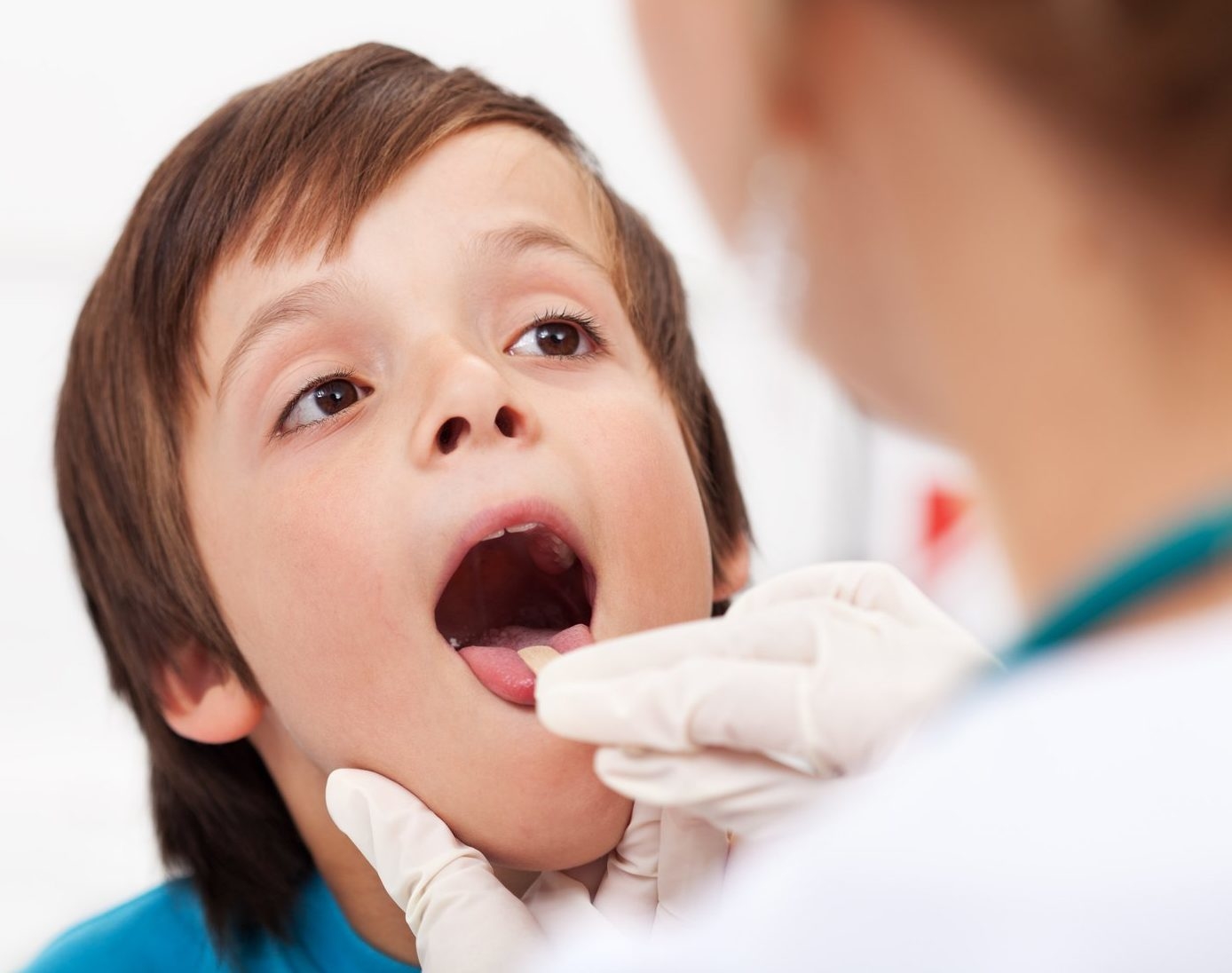
При поражении нервной системы могут развиватьсяэнцефалиты, менингиты. У ребенка наблюдается: сильная головная боль, тошнота, рвота, повышение температуры тела, судороги, парезы и параличи, потеря сознания.
При поражении печени развиваетсяострый гепатит. Он характеризуется увеличением печени, чувством тяжести в правом подреберье, болью в этом месте. Возможно появление тошноты, изжоги, слабости, повышения температуры тела.
При поражении кожи возможно появлениеэкзантемы– гиперемия (красное окрашивание) кожи, чаще всего на верхней половине туловища (голова, грудь, руки), не приподнимается над уровнем кожи, появляется одномоментно.
У мальчиков возможно наличие воспаления в яичках с развитиеморхита. Чаще всего такое состояние развивается через 2-3 недели после начала заболевания с другими проявлениями (ангина, жидкий стул и другие). Заболевание довольно быстро проходит и не несет никаких последствий, однако, в редких случаях возможно развитие в половозрелом возрасте аспермии (отсутствие спермы).
Также существуютврожденные формы энтеровирусной инфекции, когда вирусы попадают в организм ребенка через плаценту от матери. Обычно такое состояние имеет доброкачественное течение и излечивается самостоятельно, однако в некоторых случаях энтеровирусная инфекция может вызвать прерывание беременности (выкидыш) и развитие у ребенка синдрома внезапной смерти (смерть ребенка наступает на фоне полного здоровья).
Очень редко возможно поражение почек, поджелудочной железы, легких. Поражение различных органов и систем может наблюдаться как изолированное, так и сочетанное.
Лечение энтеровирусной инфекции
Специфического лечения энтеровирусной инфекции не существует. Лечение проводят в домашних условиях, госпитализация показана при наличии поражения нервной системы, сердца, высокой температуры, которая долго не поддается снижению при использовании жаропонижающих средств.
Питание должно быть легким, богатым белками. Необходимо достаточное количество жидкости: кипяченая вода, минеральная вода без газов, компоты, соки, морсы.
Лечение проводят симптоматически в зависимости от проявлений инфекции — ангина, конъюнктивит, миозит, жидкий стул, поражения сердца, энцефалиты, менингиты, гепатит, экзантема, орхит. В некоторых случаях (ангина, понос, конъюнктивит…) проводят профилактику бактериальных осложнений.
Дети изолируются на весь период заболевания. В детском коллективе могут находиться после исчезновения всех симптомов заболевания.
Профилактика энтеровирусной инфекции.
Для профилактики необходимо соблюдение правил личной гигиены: мыть руки после посещения туалета, прогулки на улице, пить только кипяченую воду или воду из заводской бутылки, недопустимо использование для питья ребенка воды из открытого источника (река, озеро).
Специфической вакцины против энтеровирусной инфекции не существует, так как в окружающей среде присутствует большое количество серотипов этих вирусов.
Осторожно, скарлатина!!!
Скарлатина
Скарлатина представляет собой инфекционное заболевание, характеризующееся ангиной с лимфаденитом, общей интоксикацией, лихорадкой, мелкоточечной сыпью с дальнейшим пластинчатым шелушением кожи. Относится к детским болезням, у взрослых бывает крайне редко. Скарлатина у детей возникает чаще всего в возрасте от 2 до 6-7 лет.
Скарлатина у детей: симптомы
Инкубационный период скарлатины: от 1 до 12 дней, чаще от 3 до 7. Болезнь начинается остро. Общее состояние заболевшего ухудшается довольно быстро. Вместе с ознобом быстро поднимается температура, которая уже в первые часы достигает 39 — 40 °С, такая температура может продержаться 3 — 5 дней. При лёгких формах болезни рвота может быть однократной, при тяжелых — многократной, упорной. У одних детей может наблюдаться раздражение, бред, беспокойство, бессонница, судороги. У других — сонливость, апатия, вялость. Скарлатинозная ангина связана с болью в горле, наблюдается яркая гиперемия, имеющая четкую границу по краю неба. Миндалины сильно увеличены, разрыхлены. Скарлатина у детей имеет свой специфический симптом, на поверхности миндалин и языка образуется жёлто-белый налёт. Этот налёт исчезает через 5 дней с момент заражения. Вместе с налетом слущиваются нитевидные сосочки языка, обнажается гладкая поверхность ярко – красного цвета, на фоне которой видны грибовидные сосочки языка. Этот симптом получил название малиновый язык.
При лёгких формах болезни рвота может быть однократной, при тяжелых — многократной, упорной. У одних детей может наблюдаться раздражение, бред, беспокойство, бессонница, судороги. У других — сонливость, апатия, вялость. Скарлатинозная ангина связана с болью в горле, наблюдается яркая гиперемия, имеющая четкую границу по краю неба. Миндалины сильно увеличены, разрыхлены. Скарлатина у детей имеет свой специфический симптом, на поверхности миндалин и языка образуется жёлто-белый налёт. Этот налёт исчезает через 5 дней с момент заражения. Вместе с налетом слущиваются нитевидные сосочки языка, обнажается гладкая поверхность ярко – красного цвета, на фоне которой видны грибовидные сосочки языка. Этот симптом получил название малиновый язык.
Главный отличительный симптом скарлатины.
Малиновый язык
Первые признаки скарлатины также включают некрозы (омертвления), которые можно обнаружить на миндалинах в первые 3-4 дня болезни. Некрозы распространяются на язычок, небные дужки, стенку глотки и мягкое небо.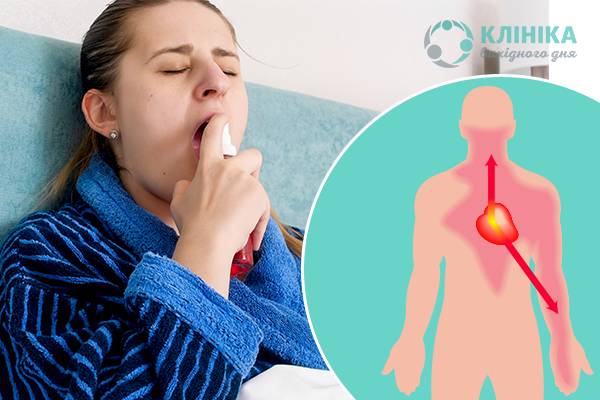 Они довольно быстро проникают в миндалины. Слизистая оболочка вокруг некрозов принимает ярко красный оттенок.
Они довольно быстро проникают в миндалины. Слизистая оболочка вокруг некрозов принимает ярко красный оттенок.
При поражении носоглотки наблюдаются симптомы некротического назофарингита, то есть, затруднено носовое дыхание, из носа выделяется гнойная слизь, образуются трещины и покраснения вокруг носовых отверстий. Возможно воспаление придаточных полостей носа, мастоидит, отит. Некротическая ангина сопровождается болью при глотании и неприятным запахом изо рта. Скарлатинозный лимфаденит отличается уплотнением, увеличением, болезненностью верхних шейных узлов. Не исключена вероятность развития гнойного лимфаденита или флегмоны. Язык покрыт грязно-белым сухим налетом.
Сыпь при скарлатине
Сыпь является одним из наиболее типичных симптомов, который имеет скарлатина. Она появляется буквально через пару часов, а может и на 2 — 3-й день болезни. Сначала сыпью покрывается шея и верхняя часть тела, а после очень быстро распространяется на все лицо, туловище и конечности. Носогубный треугольник остаётся не поражённым высыпаниями. Сыпь при скарлатине начинается с маленьких красных пятнышек с яркой окраской в центре и бледнеющей к границе. Пятнышки расположены очень густо, сливаясь между собой и создавая картину сплошной эритемы. Если слегка надавить на пятнышко, то оно исчезает, но на его месте образуется белое пятнышко. Отчетливо формируется белый дермографизм, который лучше проявляется при более легких формах болезни.
Носогубный треугольник остаётся не поражённым высыпаниями. Сыпь при скарлатине начинается с маленьких красных пятнышек с яркой окраской в центре и бледнеющей к границе. Пятнышки расположены очень густо, сливаясь между собой и создавая картину сплошной эритемы. Если слегка надавить на пятнышко, то оно исчезает, но на его месте образуется белое пятнышко. Отчетливо формируется белый дермографизм, который лучше проявляется при более легких формах болезни.
На коже больного возможны множественные ранки — расчёсывания, поскольку сыпь сопровождается зудом. Кожа очень сухая, при ярко-красной сыпи — шероховатая. Сыпь больше выражена в суставных сгибах и складках. При яркой сыпи в складках обнаруживаются точечные кровоизлияния. Иногда могут возникать мелкие пузырьки, наполненные прозрачной или мутной жидкостью.
Скарлатина во второй период переходит, начиная с 4-5-го дня, когда пропадают первые признаки. Температура постепенно приходит в норму, улучшается самочувствие. На 4-5-ый день язык приобретает ярко-красный цвет с малиновым оттенком и набухшими сосочками, на 9-10-ый день он приобретает вполне естественный вид. Иногда этот признак выражен слабо или отсутствует вовсе. Сыпь становится бледной, принимает буроватый оттенок. В течение нескольких дней в кожных суставных складках присутствуют пигментные полоски. После полного исчезновения сыпи начинается шелушение кожи, шелушение продолжается 2-3 дня, начиная с шеи, переходя на грудь, лицо, туловище, На лице шелушение очень мелкое, а то время как туловище покрывается более крупными чешуйками. За тем процесс шелушения распространяется на ушные раковины, заканчивая конечностями, где эпидермис отпадает широкими пластами, в особенности на ладонях и подошвах. У детей до 2 лет шелушения может и не быть.
Иногда этот признак выражен слабо или отсутствует вовсе. Сыпь становится бледной, принимает буроватый оттенок. В течение нескольких дней в кожных суставных складках присутствуют пигментные полоски. После полного исчезновения сыпи начинается шелушение кожи, шелушение продолжается 2-3 дня, начиная с шеи, переходя на грудь, лицо, туловище, На лице шелушение очень мелкое, а то время как туловище покрывается более крупными чешуйками. За тем процесс шелушения распространяется на ушные раковины, заканчивая конечностями, где эпидермис отпадает широкими пластами, в особенности на ладонях и подошвах. У детей до 2 лет шелушения может и не быть.
Есть некоторые особенности, связанные с изменением состава крови. Уже с первых дней болезни наблюдается увеличение количества лейкоцитов, отмечается нейтрофилез (от 60-70 до 90). С 3-го дня увеличивается количество эозинофилов (иногда до 15-30 %). Максимум эозинофилии приходится на конец первой недели. Но при тяжелых формах болезни она может отсутствовать вовсе.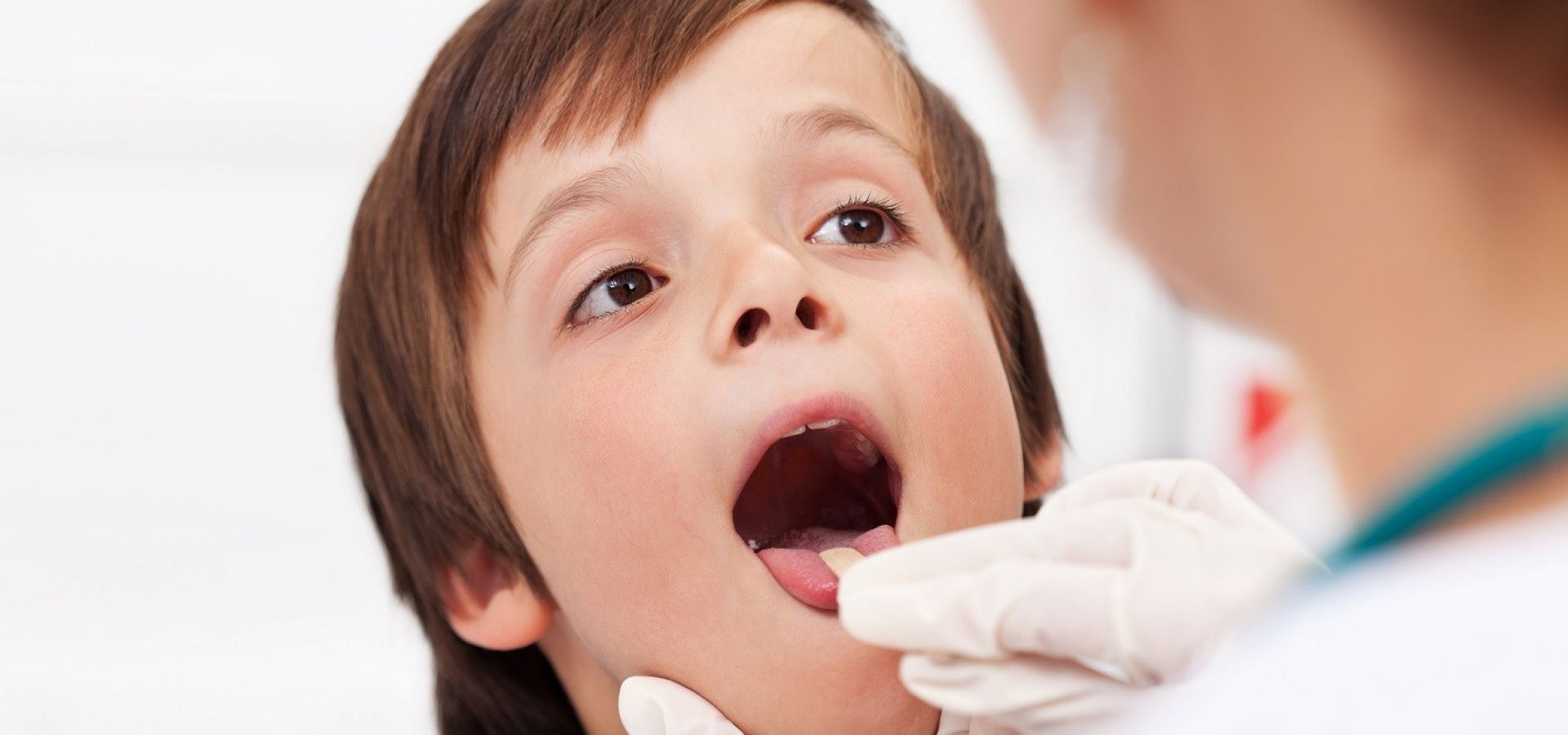 Наблюдаются уменьшение эритроцитов и гемоглобина, ускорение оседания эритроцитов (20-50 мм/ч).
Наблюдаются уменьшение эритроцитов и гемоглобина, ускорение оседания эритроцитов (20-50 мм/ч).
Скарлатина у детей имеет три степени:
- -легкую,
- -среднюю,
- -тяжелую.
Основными отличительными чертами легкой формы являются слабая интоксикация, мало нарушенное общее состояние заболевшего, незначительная и непродолжительная лихорадка. Ангина носит репрессивный характер. При лёгкой форме заболевания сыпь типичная, но скудная, лимфаденит умеренный. Наблюдаются небольшие изменения в периферии крови. К легкой форме относится так называемая стертая скарлатина, симптомы при которой слабо выражены и кратковременны, Однако некоторых из них может не быть.
Средней форме скарлатины свойственны такие признаки: интоксикация, высокая температура (до 39 °С), тахикардия, многократная рвота, ангина с бело-жёлтым налетом. Сыпь при средней форме заболевания яркая, обильная.
Высыпания и ангина
Тяжелая форма болезни диагностируется сочетанием ярко выраженных стандартных симптомов с симптомами токсического и септического характера. Здесь температура увеличивается до 40°С и более, появляются лимфаденит с периаденитом, ангина с распространением некрозов на мягкое небо и носоглотку. Сыпь обильная, геморрагическая. Очень часто в крови обнаруживается стрептококк, вызывающий септикопиемические метастазы. При тяжёлой форме отчетливы гематологические сдвиги, возможны пневмония, миокардит (поражение сердечной мышцы), увеличение селезёнки и печени, септический эндокардит ( воспаление внутренней оболочки сердца ), гломерулонефрит (заболевание почек ). К тяжелой форме относят гипертоксическую скарлатину, интоксикация при которой развивается очень быстро до появления типичных признаков болезни.
Здесь температура увеличивается до 40°С и более, появляются лимфаденит с периаденитом, ангина с распространением некрозов на мягкое небо и носоглотку. Сыпь обильная, геморрагическая. Очень часто в крови обнаруживается стрептококк, вызывающий септикопиемические метастазы. При тяжёлой форме отчетливы гематологические сдвиги, возможны пневмония, миокардит (поражение сердечной мышцы), увеличение селезёнки и печени, септический эндокардит ( воспаление внутренней оболочки сердца ), гломерулонефрит (заболевание почек ). К тяжелой форме относят гипертоксическую скарлатину, интоксикация при которой развивается очень быстро до появления типичных признаков болезни.
Скарлатина у взрослых и причины скарлатины
Возбудителем инфекции является бета — гемолитический стрептококк (Streptococcus pyogenes). Инфекция передаётся воздушно-капельным путём. Источник инфекции — человек, который болен скарлатиной или любой другой болезнью, которая вызвана бета — гемолитическим стрептококком (рожа, назофарингит, ангина), бациллоноситель. Инкубационный период скарлатины: 7 — 10 дней. Как говорилось ранее, инфекция передаётся воздушно-капельным путём, однако передача возбудителя возможна и через предметы (одежду, игрушки). Скарлатина у детей возникает в возрасте от 2 до 6-7 лет, в этом возрасте дети наиболее восприимчивы к этому заболеванию. Скарлатина у взрослых может появится, если в детстве не болели. Так же, как и при прочих «воздушных» инфекциях, пик заболеваемости скарлатиной приходится на зиму и осень. Скачки заболевания повторяются каждые 5 — 7 лет. Человек, переболевший скарлатину, приобретает пожизненный иммунитет, то есть второй раз заболеть не может.
Инкубационный период скарлатины: 7 — 10 дней. Как говорилось ранее, инфекция передаётся воздушно-капельным путём, однако передача возбудителя возможна и через предметы (одежду, игрушки). Скарлатина у детей возникает в возрасте от 2 до 6-7 лет, в этом возрасте дети наиболее восприимчивы к этому заболеванию. Скарлатина у взрослых может появится, если в детстве не болели. Так же, как и при прочих «воздушных» инфекциях, пик заболеваемости скарлатиной приходится на зиму и осень. Скачки заболевания повторяются каждые 5 — 7 лет. Человек, переболевший скарлатину, приобретает пожизненный иммунитет, то есть второй раз заболеть не может.
Воротами инфекции служат небные миндалины. На месте проникновения инфекции наблюдаются воспалительно-некротические изменения. Возбудитель заболевания проникает в лимфатические узлы по кровеносным и лимфатическим путям, вызывая лимфаденит (воспаление лимфоузлов).
Лечение скарлатины
При легкой форме скарлатины лечение проводится в домашних условиях. В случае средней и тяжелой формы, заболевшие должны лечиться в инфекционной больнице. Госпитализация производится в отдельные палаты при моментальном их заполнении (чтобы исключить перекрестную инфекцию). Независимо от тяжести скарлатины больные должны 5-7 дней получать антибиотики. Назначаются симптоматическая терапия, диета, что соответствует возрасту заболевшего и обогащенная витаминами с исключением острых, соленых и жареных блюд. Первые 5-7 дней важно соблюдать постельный режим, постепенно переходя на общий. Выписка производится после исчезновения клинических проявлений болезни.
В случае средней и тяжелой формы, заболевшие должны лечиться в инфекционной больнице. Госпитализация производится в отдельные палаты при моментальном их заполнении (чтобы исключить перекрестную инфекцию). Независимо от тяжести скарлатины больные должны 5-7 дней получать антибиотики. Назначаются симптоматическая терапия, диета, что соответствует возрасту заболевшего и обогащенная витаминами с исключением острых, соленых и жареных блюд. Первые 5-7 дней важно соблюдать постельный режим, постепенно переходя на общий. Выписка производится после исчезновения клинических проявлений болезни.
Профилактика скарлатины
При скарлатине активная иммунизация не проводится. Детям раннего возраста и тем, кто был с первыми в контакте, вводят 3-6 мл гамма-глобулина. В детских учреждениях с момента изоляции больного устанавливается карантин на 7 дней. Переболевшие допускаются в коллектив через 2 дня после начала заболевания, выписанные из больницы — через 12 дней после окончания срока изоляции.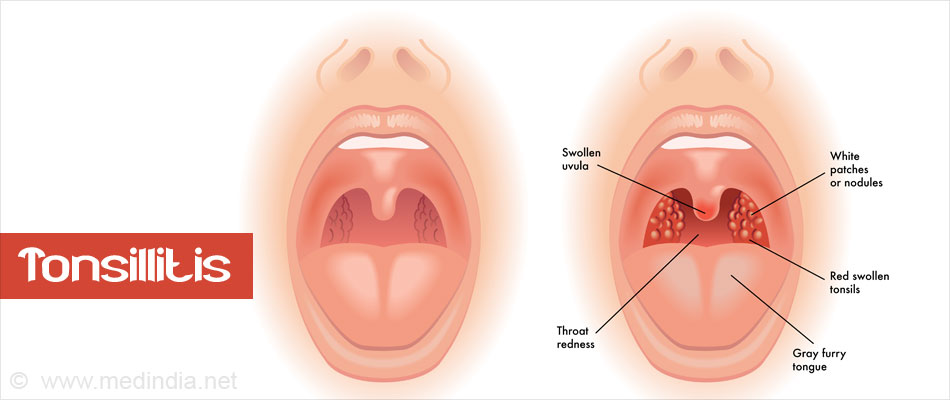 Скарлатина хоть и неприятное заболевание, но в профилактики и лечении проблем не возникает.
Скарлатина хоть и неприятное заболевание, но в профилактики и лечении проблем не возникает.
симптомы и лечение (памятка для родителей)
Энтеровирусные инфекции — это множественная группа острых инфекционных заболеваний, которые могут поражать детей и взрослых при заражении вирусами рода Enterovirus. Эти кишечные вирусы в последние годы стали вызывать вспышки массовых заболеваний во всем мире. Коварство возбудителей энтеровирусной инфекции в том, что они могут вызывать различные формы клинических проявлений, от легкого недомогания, до серьезного поражения центральной нервной системы. При развитии энтеровирусной инфекции, симптомы характеризуются лихорадочным состоянием и большим многообразием прочих признаков, обусловленных поражением дыхательной системы, желудочно-кишечного тракта, почек, центральной-нервной системы и других органов.
После перенесенной энтеровирусной инфекции образуется стойкий пожизненный иммунитет, однако, он сероспецифичен. Это значит, что иммунитет образуется только к тому серологическому типу вируса, которым переболел ребенок и не защищает его от других разновидностей этих вирусов. Поэтому энтеровирусной инфекцией ребенок может болеть несколько раз за свою жизнь. Так же эта особенность не позволяет разработать вакцину, чтобы защитить наших детей от данного заболевания. Заболевание имеет сезонность: вспышки заболевания чаще всего наблюдаются в летне-осенний период.
Поэтому энтеровирусной инфекцией ребенок может болеть несколько раз за свою жизнь. Так же эта особенность не позволяет разработать вакцину, чтобы защитить наших детей от данного заболевания. Заболевание имеет сезонность: вспышки заболевания чаще всего наблюдаются в летне-осенний период.
Причины заражения энтеровирусной инфекцией.
Заражение происходит несколькими путями. Вирусы в окружающую среду могут попадать от больного ребенка или от ребенка, который является вирусоносителем. У вирусоносителей нет никаких проявлений заболеваний, однако вирусы находятся в кишечнике и выделяются в окружающую среду с калом. Такое состояние может наблюдаться у переболевших детей после клинического выздоровления либо у детей, у которых вирус попал в организм, но не смог вызвать заболевание из-за сильного иммунитета ребенка. Вирусоносительство может сохраняться на протяжении 5 месяцев.
Попав в окружающую среду, вирусы могут сохраняться довольно долго.
Как передается энтеровирусная инфекция.
Механизм передачи может быть воздушно-капельный (при чихании и кашле с капельками слюны от больного ребенка к здоровому) и фекально-оральный при не соблюдении правил личной гигиены. Чаще всего заражение происходит через воду, при употреблении сырой (не кипяченой) воды. Так же возможно заражение детей через игрушки, если дети их берут в рот. Болеют чаще всего дети в возрасте от 3 до 10 лет. У детей, находящихся на грудном вскармливании, в организме присутствует иммунитет, полученный от матери через грудное молоко, однако, этот иммунитет не стойкий и после прекращения грудного вскармливания быстро исчезает.
Симптомы энтеровирусной инфекции.
В организм вирусы попадают через рот или верхние дыхательные пути. Попав в организм ребенка, вирусы мигрируют в лимфатические узлы, где они оседают и начинают размножаться. Дальнейшее развитие заболевания связано со многими факторами, такими как вирулентность (способность вируса противостоять защитным свойствам организма), тропизмом (склонностью поражать отдельные ткани и органы) вируса и состоянием иммунитета ребенка.
У энтеровирусных инфекций есть как схожие проявления, так и различные, в зависимости от вида и серотипа. Инкубационный период (период от попадания вируса в организм ребенка, до появления первых клинических признаков) у всех энтеровирусных инфекций одинаковый – от 1 до 10 дней (чаще 2-5 дней).
Заболевание начинается остро — с повышения температуры тела до 38-39º С. Температура чаще всего держится 3-5 дней, после чего снижается до нормальных цифр. Очень часто температура имеет волнообразное течение: 2-3 дня держится температура, после чего снижается и 2-3 дня находится на нормальных цифрах, затем снова поднимается на 1-2 дня и вновь нормализуется уже окончательно. При повышении температуры ребенок ощущает слабость, сонливость, может наблюдаться головная боль, тошнота, рвота. При снижении температуры тела все эти симптомы проходят, однако при повторном повышении могут вернуться. Также увеличиваются шейные и подчелюстные лимфоузлы, так как в них происходит размножение вирусов.
В зависимости от того, какие органы больше всего поражаются, выделяют несколько форм энтеровирусной инфекции. Энтеровирусы могут поражать: центральную и периферическую нервные системы, слизистую ротоглотки, слизистую глаз, кожу, мышцы, сердце, слизистую кишечника, печень, у мальчиков возможно поражение яичек.
При поражении слизистой ротоглотки происходит развитие энтеровирусной ангины. Она проявляется повышением температуры тела, общей интоксикацией (слабость, головная боль, сонливость) и наличием сыпи в виде пузырьков, заполненных жидкостью, на слизистой ротоглотки и миндалинах. Пузырьки эти лопаются, на их месте образуются язвочки, заполненные белым налетом. После выздоровления на месте язвочек не остается никаких следов.
При поражении глаз развивается конъюнктивит. Он может быть одно- и двусторонним. Проявляется в виде светобоязни, слезотечения, покраснения и припухлости глаз. Возможно наличие кровоизлияний в конъюнктиву глаза.
При поражении мышц развивается миозит – боли в мышцах. Боли появляются на фоне повышения температуры. Болезненность наблюдается в грудной клетке, руках и ногах. Появление болей в мышцах, как и температуры, может носить волнообразный характер. При снижении температуры тела боли уменьшаются или исчезают совсем.
При поражении слизистой кишечника (энтерит) наблюдается наличие жидкого стула, повышение температуры при этом может быть, а может, и нет.
Энтеровирусные инфекции могут поражать различные участки сердца. Так при поражении мышечного слоя развивается миокардит, при поражении внутреннего слоя с захватом клапанов сердца, развивается эндокардит, при поражении внешней оболочки сердца – перикардит. У ребенка может наблюдаться: повышенная утомляемость, слабость, учащенное сердцебиение, падение артериального давления, нарушения ритма, боли за грудиной.
При поражении нервной системы могут развиваться энцефалиты, менингиты. У ребенка наблюдаются: сильная головная боль, тошнота, рвота, повышение температуры тела, судороги, парезы и параличи, потеря сознания.
При поражении печени развивается острый гепатит. Он характеризуется увеличением печени, чувством тяжести в правом подреберье, болью в этом месте. Возможно появление тошноты, изжоги, слабости, повышения температуры тела.
При поражении кожи возможно появление экзантемы – гиперемия (красное окрашивание) кожи, чаще всего на верхней половине туловища (голова, грудь, руки), не приподнимается над уровнем кожи, появляется одномоментно.
У мальчиков возможно наличие воспаления в яичках с развитием орхита. Чаще всего такое состояние развивается через 2-3 недели после начала заболевания с другими проявлениями (ангина, жидкий стул и другие). Заболевание довольно быстро проходит и не несет никаких последствий.
Поражение различных органов и систем может наблюдаться как изолированное, так и сочетанное.
Детские тики: симптомы, причины, лечение
Вы заметили, что ребенок чаще обычного стал моргать, подергивать плечиками и подкашливать? Возможно, это проявления тиков. Почему они возникают и как правильно их лечить, расскажет главный детский невролог Минздрава Тверской области Галина Анатольевна Зуева.
Что такое тики?
Тики – это непроизвольные насильственные движения, которые возникают в тех или иных группах мышц.
Тики чаще всего встречаются у детей в возрасте от 4 до 6 лет. Это связано с дозреванием подкорковых отделов головного мозга, которое завершается чаще всего к семи-восьми годам.
Если по каким-то причинам в организме ребенка вырабатывается чуть больше активирующих (или, наоборот, меньше тормозящих) нейронов, чем требуется, а режим двигательной и прочей нагрузки не соблюдается, тогда у него начинаются проблемы. Это может быть синдром дефицита внимания с гиперактивностью, либо нарушения сна, либо – тики.
С трех-четырех лет ваш малыш начинает очень активно расти и познавать мир. Чтобы познавательная функция была быстрая, чтобы он усваивал большое количество информации, а головной мозг созрел, ребенку нужно много активирующих нейромедиаторов. Он должен успеть везде залезть, спрыгнуть, посмотреть, заговорить, проговорить, задать кучу вопросов, понять и усвоить все услышанное. Если активирующие нейромедиаторы расходуются правильно, то ребенок развивается гармонично: он шустрый, но при этом может себя контролировать, соблюдать правила, проявить усидчивость на время занятий в детском саду. Совершенно нормально, что ваш ребенок активный, любознательный, быстрый. Когда малыш не использует эти нейромедиаторы на движение, общение, обучение (например, он целый день сидит дома, его не выпускают гулять на улицу), тогда могут возникнуть различные проблемы: синдром гиперактивности, нарушение сна, проблемы с поведением.
Итак, чтобы ребенок правильно развивался, он должен много бегать, лазить, разговаривать, познавать окружающий мир, испытывать различные эмоции. Это формирует пространственно-образное мышление, моторику, синхронность работы двух полушарий, развивает мозг и при этом правильно растрачивает все выработанные нейромедиаторы активности. В возрасте 3-5 лет ребенок шустрый, он быстро переключается, но при этом справляется со своими задачами: если ему надо посидеть, он будет нормально сидеть, заниматься, что-то делать. Это стандартное развитие ребенка, которое должно быть.
Виды тиков у детей
Чаще всего у детей в возрасте 3-6 лет бывают моторные тики и вокальные.
Моторные – это тики, связанные с движением: моргание, мигание, зажмуривание, передергивание носом, одергивание одежды, поведение плечами и т.д.
Вокальные – тики, связанные с дыханием. Это всевозможные подхмыкивания, подшмыгивания, покашливания, посвистывания. Кстати, частый случай в моей практике: ребенок долго покашливает, его водят по врачам, ищут причину, а на самом деле у него вокальный тик, лечить который нужно у невролога. Это необязательно окажется тик, но такое тоже встречается, и это нужно учитывать.
Достаточно часто встречаются сочетания нескольких тиков. Например, моргание, подергивание уголками носика и поведение плечами одновременно. Тики могут быть и более выраженными, когда в момент тикозного расстройства задействованы определенные группы мышц, так называемые сегментарные тики. Может иметь место сочетание моторного и вокального тика – например, моргает глазами и похмыкивает одновременно. При этом он может самостоятельно задержать проявление тика на некоторое время (до нескольких секунд) и повторить его по просьбе. Это так называемое дублирование, что является отличительной чертой тиков от других видов навязчивых движений – гиперкинезов.
Отдельный, самый сложный, случай генерализованных тиков – синдром Туретта, когда тикозные проявления возникают во множественных группах мышц, когда у одного и того же ребенка присутствует несколько разновидностей вокальных тиков. Они сильно выражены и доставляют ребенку большие неудобства. В этом случае обследование и лечение у невролога строго обязательны.
Тики бывают транзиторными, т.е. появились, некоторое время наблюдались у ребенка, а затем проходили. Но если тики продолжаются более года, то это уже хронические тики, поэтому обязательно требуется обследование и лечение.
Причины тиков у детей
Как мы уже говорили, это поражение подкорковых образований в головном мозге ребенка. Он может быть обусловлен особенностями развития головного мозга или быть поврежденным каким-то фактором.
Малоподвижный образ жизни – один из самых частых провоцирующих факторов возникновения тиков. Когда ребенок недостаточно активен, он расходует не все нейромедиаторы активности. Мышцам нужно двигаться, а они этого не получают. Как следствие, возникают тики. Ребенок обязательно должен бегать, причем лучше не по ровной асфальтовой дорожке, а по лесной тропинке, где нужно где-то подлезть под дерево, пробежать по бревну, отвернуться от корня. Все это лучше формирует нервную систему, помогает развивать пространственно-образное мышление. Нет возможности поехать в лес? В парке сойдите с ровной дорожки и гуляйте по земляной тропинке, только оденьтесь соответствующе, чтобы и вы, и ваш малыш чувствовали себя комфортно. Это одна из частых ошибок родителей: они часами гуляют в парках, ходят нарядные по дорожкам, но от этого пользы мало. Гораздо полезнее, чтобы ребенок был ближе к природе, изучал, познавал. А множество эмоций, которые он при этом получает, правильно расходуют заложенную в нем энергию. Когда ребенок сидит целый день дома с планшетом, у него эта энергия накапливается, а затем выливается в драки, непослушание и тики в том числе.
Особенно подвержены тикам дети с дефицитом внимания. Из-за болезни у них и так есть сбой в формировании нейромедиаторов, а когда мы не даем им всю эту энергию полноценно расходовать, то появляются различные проблемы: головные боли, бессонница, тики.
Неблагоприятная психоэмоциональная среда – еще одна частая причина возникновения тиков у детей. Например, если ребенку очень не нравится ходить в детский сад, что вызывает в нем отрицательные эмоции и создает большой стресс, а у родителей не находится времени обговорить с ним эту ситуацию, объяснить ее, договориться. В этом случае нервозность ребенка также может получить побочный выход в виде тика.
К стрессу может привести и какая-то непростая ситуация в семье, скажем, когда родители требуют от ребенка высоких результатов по всем предметам, формируя так называемый синдром отличника. Малыш боится не справиться, на нем лежит большая ответственность, в итоге возникают неврозы, тики, чаще всего вокальные. Причем они могут сохраняться надолго, проявляясь в стрессовых ситуациях.
Частая причина возникновения тиков – расхождение взглядов на воспитание ребенка в одной семье. Когда, например, родители относятся к нему строго, а бабушка с дедушкой, напротив, потакают всем капризам. Ребенок перестает понимать, как нужно вести себя, и это приводит к неврозу.
Все это касается обычных тиков у детей в возрасте от 4 до 6 лет. Но бывают и более трудные случаи. Если тики появляются у детей старше семи лет, то причина уже не в обычном дозревании организма, а в какой-то патологии.
Это может быть последствие перенесенных частых ангин, стрептококка, когда возникает аутоиммунный процесс, который повреждает подкорковые образования и дает сбои в виде различных тиков или гиперкинезов. Их нужно обязательно лечить.
Также причиной могут стать последствия перенесенных частых мононуклеозов, этот вирус также нередко поражает подкорковые ядра.
Есть ряд наследственных заболеваний, вызывающих тики. Они встречается редко, но тем не менее. Например, болезни, связанные с нарушением правильного расщепления меди, железа. Среди них болезнь Вильсона-Коновалова, при которой медь начинает откладываться в печени и прочих внутренних органах, в том числе в подкорковых образованиях головного мозга и приводит к различным видам гиперкинезов, тиков. Эти заболевания обязательно исключаются у детей с тиками.
Когда необходимо лечить тики у детей?
Если это единичные простые моторные тики у ребенка в возрасте от 4 до 6 лет, они редкие и не мешают малышу жить, то вероятнее всего это связано с небольшим переизбытком нейромедиаторов. Такие тики можно не лечить, они сами пройдут через год-два.
Однако если тики частые, мешают ребенку сосредотачиваться, то, конечно, это нужно обследовать и лечить.
Особое внимание обратите на тики, которые появляются у ребенка после 7-8 лет. Их обязательно нужно обследовать и выяснить причину возникновения.
Надо сказать, что тики хорошо лечатся. Сейчас достаточно много качественных препаратов. Здесь важно, чтобы врач грамотно подобрал нужное лекарство и дозировку. Для лечения тиков применяется особая схема приема препаратов, дозировка здесь несколько выше обычной, но не стоит из-за этого переживать – препараты хорошо переносятся и не повредят здоровью ребенка. Иногда при хронических тиках лекарства даются на весь учебный год.
Профилактика тиков у детей
Соблюдайте эти нехитрые рекомендации, и ребенок будет расти здоровым и счастливым.
Гуляйте с ребенком как можно больше. Хорошо, если он будет бегать не только по двору или ровной дорожке, но и по земляным тропинкам с какими-то небольшими препятствиями. Для этого достаточно в парке сойти с главной аллеи и отправиться изучать лужайки.
Изучайте природные явления. Слушайте звуки природы, учите ребенка различать их, познавайте вместе с ним законы окружающего мира. Все это не только разовьет мозг малыша, но и поможет ему с пользой расходовать нейромедиаторы и справляться со стрессами.
Играйте с ребенком в активные игры. Нормальным считается, когда малыш в возрасте от 2 до 5 лет проводит в активном движении около 10 часов в день. Скажем, он позанимался, порисовал, потом побегал во дворе, поиграл с собакой, покатался с горки, исследовал что-то, познакомился с кем-то на площадке, поговорил, потом отдохнул и снова побежал играть. Тогда нейромедиаторы будут расходоваться правильно и у ребенка не будет проблем ни со сном, ни с нервозностью, ни с поведением.
Разговаривайте с ребенком. И это очень важный пункт. То, о чем многие родители часто забывают. А тем временем именно беседы с малышом способны решить многие неврологические проблемы. Важно не просто говорить с ребенком, но и слушать то, что он говорит вам в ответ. Уже с двух лет малыш имеет полное право принимать какие-то решения, что-то выбирать – например, в какой футболке пойти на прогулку или какого цвета взять игрушку. Давайте ему возможность участвовать в жизни семьи, прислушивайтесь к его мнению. Нужно понимать, что мнение это должно быть аргументированным, то есть не просто «я хочу», а «я хочу, потому что…» Это не только поможет вам создать и сохранить доверительные отношения со своим ребенком, но также сохранит ему здоровье и избавит его от множества поведенческих проблем.
Удачи Вам и Вашим детям!
Скарлатина
СКАРЛАТИНА – острое, широко распространенное инфекционное заболевание, вызываемая бета-гемолитическим токсигенным стрептококком группы А, характеризующаяся лихорадочным состоянием, общей интоксикацией, ангиной и мелкоточечной сыпью.
Это заболевание, известно с давних времен, однако, до XVI века скарлатину не выделяли как отдельное инфекционное заболевание, а объединяли с другими болезнями, признаками которых является сыпь.
Только в 1556 г. неаполитанский врач Инграссиас впервые нашел отличительные признаки скарлатины от кори, а спустя век, английский врач Томас Сайденгем (1661) дал полное описание скарлатины или «пурпурной лихорадки». С этого времени название скарлатины (от итальянского слова scarlatto — багровый, пурпурный) получило широкое, а в Европе почти всеобщее признание.
Вплоть до середины ХХ века возбудитель скарлатины не был достоверно известен, и только в результате многочисленных иммунологических и микробиологических исследований, проводимых при скарлатине, была доказана бактериальная природа заболевания.
Источником заражения при скарлатине является больной человек, часто со стертыми, слабовыраженными формами, или бактерионоситель. Возбудители инфекции попадают в окружающую среду с секретом слизистой оболочки зева и носоглотки при кашле, чихании, разговоре, они могут содержаться в отделяемом различных открытых гнойных очагов (при отите, синусите, гнойном лимфадените и др.). Возможно заражение скарлатиной и через предметы, с которыми контактировал больной – посуда, мебель, игрушки, на которые попали капельки слюны и слизи из зева и носа больного.
Описаны редкие вспышки болезни при заражении через молоко и молочные продукты.
Скарлатина — болезнь преимущественного детского возраста. Чаще всего ей болеют дети в возрасте от 1 года и до 8-9 лет. У взрослых заболевание встречается реже, что объясняется приобретением специфического иммунитета после перенесенного заболевания в клинически выраженной или стертой форме, а также после бактерионосительства.
Заболеваемость скарлатиной встречается повсеместно, но в странах с умеренно холодным и влажным климатом, чаще. Также замечена сезонность заболевания – число заболевших больше осенью, зимой и весной, летом же количество больных скарлатиной заметно снижается.
Отмечается волнообразное течение эпидемий: периодические подъемы заболеваемости повторяются через 4—6 лет.
Инкубационный период при скарлатине составляет от 1 до 12 дней, чаще 2—7 дней. В большинстве случаев скарлатина начинается внезапно. Утром ребенок чувствовал себя хорошо, пошел в школу или детский сад, а к обеду у него внезапно поднялась температура, появились головной боли и боли в горле при глотании. В тяжелых случаях могут развиться судороги или появиться рвота.
Родители обыкновенно точно указывают не только день заболевания, но и час когда у ребенка появились первые признаки болезни.
Наблюдаются изменения в зеве в виде ангины, зев становится ярко-красным, небные дужки увеличены, на миндалинах возможен бело-желтый налет.
Язык вначале обложен, но со 2—3-го дня он начинает очищаться с кончика и к 4-му дню становится ярко-красным, с выступающими сосочками— так называемый малиновый язык.
Обычно через сутки после начала заболевания на коже больного возникает сыпь характерного вида: на розовом фоне видны мельчайшие точки, ярко — розовые или красные, нередко сопровождающаяся зудом. Она особенно обильна в нижней части живота, паховой области, на ягодицах, внутренней поверхности конечностей.
Сыпь держится от 2-х до 6 дней, затем бледнеет и покрывается мелкими чешуйками, а на конечностях, особенно в области кистей и стоп, более или менее крупными пластами. Чем ярче и обильнее была сыпь, тем более выражен и симптом шелушения. В среднем период шелушения продолжается 2—3 нед.
При общем покраснении лица подбородок и кожа над верхней губой остаются бледными, образуя так называемый носогубный треугольник Филатова.
Область суставного сгиба приобретает ярко-красный цвет, нередко, с небольшими кровоизлияниями.
Если по коже провести палочкой, либо каким-либо другим предметом, образуется, белый дермографизм — белые полоски на коже, выступающие на 1—2 мм по обе стороны места раздражения через 10—20 секунд после легкого воздействия и исчезающие через несколько минут.
Скарлатина может протекать в легкой, среднетяжелой и тяжелой форме.
Легкая форма, наиболее часто встречающаяся в настоящее время, симптомы интоксикации организма слабо выражены, рвота отсутствует, ангина незначительная. Ангина носит катаральный характер. Сыпь типичная, иногда бледная и скудная.
При среднетяжелой форме все описанные симптомы скарлатины выражены более ярко. Температура повышается до 39°. Осложнения встречаются чаще, чем при легкой форме.
При тяжелой токсической форме начало болезни бурное, с высокой температурой, многократной рвотой, иногда поносом, выражены симптомы поражения центральной нервной системы. При глубокой интоксикации возможны потеря сознания, отек мозга, может развиться кома. Лечение тяжелой формы скарлатины проводится исключительно в стационаре.
Помимо основных форм, выделяют атипичные формы скарлатины – незначительное ухудшение общего состояние, отсутствие температуры и сыпи.
Крайне редко входными воротами инфекции является не зев, а поврежденные кожа или слизистая оболочка. Например, при ожогах или травмах с обширной раневой поверхностью. Такие больные практически не заразны, в связи с отсутствием воздушно-капельного механизма передачи.
Осложнения при скарлатине — гнойный лимфаденит, отит, мастоидит, синусит, септикопиемия, осложнения аллергического характера, гломерулонефрит, синовит — возникают обычно во втором периоде заболевания, при отсутствии лечения и встречаются довольно редко.
Чаще наблюдается простой лимфаденит, катаральный отит, вторичная катаральная ангина.
Иммунитет при скарлатине, как правило, стойкий, пожизненный. Случаи повторного заражения крайне редки.
Следует отличать скарлатину от других заболеваний, сопровождающихся сыпью (различные аллергические реакции, корь, краснуха, стафилококковая инфекция).
Поставить точный диагноз и назначить необходимое лечение может только врач, поэтому при первых признаках недомогания необходимо обратиться за медицинской помощью.
Заболевание чаще всего заканчивается полным выздоровлением благодаря высокой эффективности лечения скарлатины и применению антибиотиков.
До применения антибиотиков при лечении, смерть от скарлатины, преимущественно у детей до одного года, была не редка.
В настоящее время вакцина против скарлатины находится в стадии разработки.
Профилактика скарлатины:
- Отсутствие контакта с больными скарлатиной;
- Рациональное и сбалансированное питание;
- Проветривание и влажная уборка помещения, в котором проживают дети и взрослые;
- Соблюдение личной гигиены, мытье рук;
- Закаливание и занятия спортом;
- Своевременное лечение всех хронических заболеваний: отитов, синуситов, тонзиллитов и других.
Профилактика в детском саду, где выявлен больной скарлатиной:
- В группе детского сада, где выявлен больной скарлатиной, вводится карантин на неделю
- Игрушки, посуда, мебель подвергается дезинфекции, помещения обрабатываю кварцевой лампой
- Проводится наблюдение в течение недели за детьми, контактировавшие с больным скарлатиной (ежедневный осмотр зева, термометрия).
Профилактика дома, где выявлен больной:
- Изоляция больного
- Ежедневная уборка и проветривание всех помещений
- Дезинфекция посуды, игрушек и других предметов с которыми контактировал больной
- Стирка белья больного отдельно от одежды членов семьи
- Уход за больным исключительно в маске, плотно прилегающей к лицу.
Стоматит у детей — лечение, причины и симптомы заболевания
Стоматит – воспалительный процесс слизистой оболочки ротовой полости, часто имеющий инфекционное или аллергическое происхождение. Стоматит является одним из самых распространенных заболеваний полости рта у детей всех возрастов, начиная от грудничков и до детей школьного возраста, хотя иногда может встречаться и у взрослых. Особая предрасположенность детей к этому заболеванию объясняется тем, что в маленьком возрасте слизистая оболочка полости рта нежнее и тоньше, чем у взрослых.
Виды стоматита и причины появления у детей
Причины появления стоматита у детей могут быть различными, и они напрямую связаны с разновидностью заболевания. В этом разделе рассмотрим основные виды стоматита и их причины возникновения у малышей.
Герпетический вирусный стоматит
Этот вид стоматита является наиболее распространенным и часто встречающимся. Иногда эту разновидность заболевания называют просто герпетический стоматит или вирусный. Как правило, встречается у детей в возрасте от 1 года до 4-х лет.
Часто заражение происходит воздушно-капельным путем. Инфицирование герпетическим вирусным стоматитом также возможно через детские игрушки, посуду и другие предметы. На фоне слабого иммунитета вирус попадает в организм и обосновывается в наиболее поврежденных местах слизистой. Такими местами могут служить, например, маленькие ранки, появляющиеся после покусывания губ ребенком.
Афтозный (аллергический) стоматит
Данный вид стоматита часто еще называют медикаментозным, так как основная причина появления такой разновидности заболевания — аллергические реакции на различные лекарственные препараты. Нельзя сказать точно, какие препараты могут вызвать стоматит, это является индивидуальной предрасположенностью, и может быть точно установлено только при посещении детского стоматолога после проведения всей необходимой диагностики. Такой вид заболевания встречается нечасто и, чаще всего, у детей дошкольного возраста.
Травматический стоматит
Как видно из названия, эта разновидность заболевания возникает после механических травм ротовой полости ребенка и попадания в эти места грязи и бактерий.
Травмы могут носить абсолютно разный характер. Это может быть исключительно стоматологическая проблема. Например, из-за неправильно прикуса ребенок может все время надкусывать язык или губки. К другим видам механический повреждений слизистой можно отнести ожоги, например, от слишком горячей пищи, слишком твердую соску, различные вредные привычки (тащить в рот игрушки, грызть карандаш и т.д.).
Кандидозный (грибковый) стоматит
Основной причиной появления кандидозного стоматита являются грибки вида Candida. В основном такая разновидность заболевания характерна для детей до 1 года, которые получают кормление грудью. Частички материнского молока, остающиеся во рту ребенка после кормления, служат прекрасной средой для развития этого вида грибков. По этой причине иногда такую разновидность стоматита называют молочницей.
Инфекционный (микробный) стоматит
Основной причиной появления инфекционного стоматита у детей является снижение иммунитета на фоне таких болезней как ангина, гайморит, пневмония и других заболеваний носоглотки. Такая разновидность заболевания встречается у детей как школьного, так и дошкольного возраста. Особенно часто инфекционный стоматит развивается в осенне-зимний период, когда наблюдается ослабление иммунитета у ребенка.
Симптомы стоматита у детей
Также, как и причины появления стоматита у детей, его симптоматика носит широкий характер и тоже зависит от разновидности заболевания. В этом разделе сгруппируем характерные симптомы для каждой формы стоматита у детей.
Симптомы вирусного стоматита у детей
Основным симптомом вирусного (герпетического) стоматита является появление на слизистой полости рта пузырьков, которые после вскрытия образуют маленькие эрозии, покрытые налетом. Такие эрозии могут иметь множественный характер и располагаться как на расстоянии друг от друга, так и сливаться вместе, образуя большие пораженные участки слизистой полости рта. Они могут располагаться на губах, гортани, щеках, языке или нёбе и как правило являются очень болезненными и сильно реагируют на прикосновение, горячую или холодную пищу и другие воздействия.
Симптомы кандидозного стоматита у детей
Обычно до возникновения кандидозного стоматита у ребенка наблюдается сухость слизистой полости рта, жжение, появляется чувство неприятного привкуса и запах изо рта. По поведению малыша можно заподозрить начало заболевания. Как правило, в этот период дети капризничают во время приема пищи, беспокойно себя ведут, плохо спят. Далее, при развитии заболевания, появляется множество маленьких белых точек, которые образуют место поражения, покрытое белым творожистым налетом. При запущенных формах заболевания налет может приобретать серый цвет. Это свидетельствует о переходе заболевания в тяжелую форму. При тяжелой форме кандидозного стоматита наблюдается затруднительное очищение слизистой от налета и при малейшем прикосновении к поврежденному месту проявляется сильной болью и кровоточивостью.
Симптомы бактериального (ифекционного) стоматита у детей
— Слизистая оболочка окрашивается в темно-красный цвет;
— Происходит образование желтых корок, которые как бы склеивают губы;
— У ребенка наблюдается повышенное слюноотделение;
— Появляется неприятный запах изо рта.
Также, в зависимости от инфекции, которая вызвала появление стоматита, могут наблюдаться следующие симптомы: образование фибринозных пленок, кровоточивость поврежденных участков, сильный налет на языке.
Симптомы афтозного стоматита у детей
При афтозном стоматите на слизистой полости рта образуются язвы и афты. Афта представляет собой болезненный участок слизистой округлой формы, покрытый фибринозным налетом. При афтозном стоматите дети становятся вялыми, раздражительными, капризными и жалуются на боли в ротовой полости. Как правило, афтозный стоматит носит хроническую форму и может обостряться 1 – 2 раза в год.
Лечение стоматита у детей
Единственного правильного лечения стоматита у детей не существует. Лечение подбирается индивидуально для каждого ребенка после посещения детского стоматолога и сильно зависит от формы стоматита. В зависимости от разновидности заболевания, лечение может включать в себя как методы местной, так и общей терапии.
Несмотря на невозможность подбора лечения для всех разновидностей стоматита, существует ряд рекомендаций, которых стоит придерживаться при любой форме заболевания. Во время течения заболевания рекомендуется придерживаться строгой диеты, которая исключает прием горячей или слишком холодной пищи, а также отказ от других раздражающих полость рта продуктов питания. Особое внимание необходимо уделить гигиене ротовой полости. После каждого приема пищи рекомендуется выполнять ополаскивание рта. Для ополаскивания можно применять специальные травы или антисептические средства.
При лечении вирусной формы стоматитов у детей местно применяются различные анестезирующие средства и противовирусные препараты, противовоспалительные мази и гели, иммуномодулирующие препараты.
Для лечения кандидозного стоматита необходимо создать определенную щелочную среду в полости рта. Это достигается смазыванием ротовой полости малыша раствором соды или борной кислоты. Также в аптеках есть специальные противогрибковые растворы, такие как Кандид. Рекомендуется производить смазывание после каждого приема пищи.
При лечении бактериальных стоматитов, как и при лечении других инфекций, применяются антибиотики. Строго запрещается самостоятельный прием антибиотиков. Антибиотики правильно подобрать и назначить только детский стоматолог, основываясь на чувствительности микроорганизмов к тем или другим препаратам.
При лечении афтозного стоматита применяется обезболивание полости рта с помощью анестезирующих гелей, выполняется обработка слизистой антисептическими препаратами. Также применяется светолечение при помощи лучей ультрафиолетового диапазона. Одновременно рекомендуется проводить общую иммуностимулирующую терапию, с помощью специальных препаратов и витаминов.
Что делать, если у ребенка болит живот
Многие мамы будут читать эту статью уже после того, как их малыш будет жаловаться на боли в животике. Для них скажу сразу – срочно к врачу! А всем остальным расскажу о возможных и очень опасных причинах болей в животе у деток и о том, что необходимо незамедлительно предпринимать.
Так случилось, что я за все три года в роли мамы ни разу не сталкивалась с ситуацией, когда малыш хватается за животик кричит «Больно!». Жила себе спокойно, лечила ОРВИ и даже не думала, что мне придется пережить то, что, к счастью, уже закончилось.
Одним сентябрьским днем после прогулки мой сын согнулся и, держась за живот, прохрипел «Мама, больно!». Я положила его в кроватку и попыталась убаюкать. Боль все усиливалась, и когда сын уже перестал плакать и сжался в комочек, вызвала такси и помчалась к своему частному педиатру. Та осмотрела сынулю и отправила к детскому хирургу, а мне сказала, что ситуация очень похожа на острый аппендицит. Хирург был другого мнения и направил нас в стационар с диагнозом «колит». Два дня мой малыш провел в реанимации и едва не умер от болевого шока. Затем неделю нас лечили от острой кишечной инфекции, а потом выписали домой. Спустя месяц ситуация повторилась с шокирующей точностью. Теперь я, не медля, везла сына к хирургу, а тот ухмыльнулся и упрекнул меня в том, что я опять «чем-то накормила» ребенка. Опять реанимация, из которой нас на скорой отвезли в областную детскую хирургию. А дальше срочная операция и 3 недели кошмара в отделении. Сыну вырезали аппендикс. А месяц назад его (аппендикс) просто «закололи» антибиотиками. Месяц ребенок ходил по лезвию ножа, и после операции хирург сказал, что если бы мы приехали днем позже, он бы уже ничего не сделал.
Эту историю я рассказала не для того чтобы напугать вас, дорогие мамы. Просто моя ситуация – не единичный случай. Это сплошь и рядом! И такие «профессиональные» врачи тоже! Но, пройдя через весь этот ад, я поняла, что детский животик – это не то, что лечится дома или советами из интернета. Обо всем я хочу поведать вам.
ОКИ (острая кишечная инфекция)
Это самая распространенная причина болей в животе. От различных кишечных инфекций страдают чаще всего детки в возрасте младше 6 лет. Почему? Иммунитет ребенка несовершенен, а кишечник далеко не всегда может самостоятельно справиться с инфекцией. Микробы живут повсюду – на кухонном столе, дверных ручках, игрушках, телевизионном пульте и т.д. Любое инфицирование вызывает рвоту, понос, боли в животе, слабость, повышение температуры, а у маленьких деток мгновенно обезвоживается организм. И если взрослому при отравлении достаточно выпить активированного угля и пить много жидкости, то восстановить серьезные потери детского организма можно лишь в стационаре (антибиотики, капельницы).
Что делать маме? Если вы подозреваете отравление, постарайтесь обеспечить ребенку обильное дробное (чайная ложка каждые 5 минут) щелочное питье (боржоми без газа, Хумана-электролит). Наравне с этим исключить молочные продукты, сырые овощи и фрукты. Давать обеззараживающее средство в таких случаях категорически противопоказано!
Внимательно следите за состоянием ребенка. Как только заметите, что малыш лежит без сил, или не прекращается рвота/понос – собирайтесь и езжайте в детское инфекционное отделение. И не бойтесь, это только звучит так страшно. Ребенка прокапают, а через день-другой отпустят домой.
Чтобы не допустить инфицирования, рекомендую тщательно следить за питанием малыша. Яйца, мясо, рыба, молоко требуют тщательной и длительной термообработки. Все кухонные поверхности, игрушки, пол нужно мыть раз в неделю с хозяйственным мылом. Не давайте малышу продукты с сомнительным сроком годности (часто детки травятся «Растишкой», «Машенькой», мороженым, цитрусовыми). С малых лет учите деток мыть ручки, не брать ничего с пола, не гладить кошек-собак.
Мезаденит
Это страшное слово обозначает воспаление лимфоузлов брюшины. Причиной мезаденита может стать обычное ОРВИ (чаще всего так и бывает) или кишечная инфекция. Лимфогенное распространение инфекции – от одного узла к другому – дает подобное осложнение. При этом воспалиться могут лимфоузлы и на шее, и за ушком, и около суставов, но только воспаление лимфатической ткани в кишечнике вызывает такую острую боль.
Что делать маме?Самое нехорошее в этой болезни – диагностика только на УЗИ. То есть в домашних условиях вы не различите мезаденит (симптомы: острая боль, тошнота, диарея).
Еще один неприятный момент – запущенный мезаденит может вызвать нагноение лимфоузлов, а это, как легко понять, очень страшно и лечится только хирургическим путем.
Так что единственное, что может сделать мама – обеспечить скорейшую госпитализацию в хирургическое отделение. Вовремя распознанный мезаденит лечится антибиотиками, правда, длительно.
Чтобы не допустить. Как ни банально это звучит, но профилактика мезаденита – отсутствие инфекций, как вирусных, так и бактериальных. Так что, дорогие мамы, повышайте иммунитет вашего ребенка всеми возможными способами!
Острый аппендицит
Каждый из нас живет с аппендиксом. И все об этом знают. Но не многие из нас знают о симптомах воспаления аппендицита. Повышение температуры (и возникающая на ее фоне рвота), диарея и острая боль в правой подвздошной области (и даже отдающая в пах и промежность) – далеко не полный их перечень. Малыш жалуется на животик, сворачивается калачиком, может лежать только на боку? Есть все поводы для беспокойства родителей. Причем у каждого ребенка симптомы индивидуальны, для всех характерна только острая боль. Самая острая боль возникает, когда отпускаешь руку от места нажатия в болезненной области – это первый признак, что вести нужно к хирургам.
У деток аппендицит протекает особенно бурно, осложняется очень быстро. Четких причин воспаления слепой кишки никто не знает. Не слушайте бабушек, причиной острого аппендицита не является поедание семечек с шелухой. Как ответил мне хирург, чаще всего – это индивидуальная особенность организма. Хотя и погрешности питания играют немалую роль.
Что делать маме? Многие считают, что аппендикс воспаляется у деток в возрасте 6-10 лет. Такой вот критический период. Но у нас в хирургии операцию делали семидневному ребенку. Поэтому не читаем в интернете глупости о возрастных особенностях, а сразу едем в хирургию. Лучше, как говорится, перестраховаться.
Даже если ребенок не может терпеть боль, ни в коем случае не давать ему обезболивающее до постановки диагноза – результатом станет смазанная клиника и неправильный диагноз. Не вздумайте колоть но-шпу – она сильно понижает давление, а это чревато!
Не бойтесь везти ребенка в больницу, наобум его «резать» никто не будет. Диагноз подтвердится (или не подтвердится) на УЗИ, а уж потом будет принято решение об операции.
Чтобы не допустить.Правильное питание значительно сократит вероятность воспаления аппендицита. Люди, которые употребляют много растительной пищи – практически вне группы риска. И еще следует постоянно контролировать стул ребенка, ведь запоры могут привести к различным воспалениям кишечника.
В дополнение хочу сказать, что у некоторых людей (2-4%) встречается не один аппендикс.
Инвагинация и кишечная непроходимость
Моя бабушка в детстве всегда запрещала нам с сестрой бегать и прыгать после еды. Говорила, что будет заворот кишки. «Страхи какие-то», – думали мы, и не собирались ее слушать. А ведь она была права. За три недели в хирургическом отделении я это поняла. Вы бы видели, сколько деток поступает с подозрениями на инвагинации. Доступным языком – это перекручивание кишки или ситуация, когда одна кишка как бы «вставляется» в другую… Симптомы инвагинации: запор, острая схваткообразная боль в животе, рвота, слабость. К симптомам непроходимости добавляется отсутствие газоотведения, резкое стихание перистальтики (не слышно урчания в животе).
Что делать маме? И снова только УЗИ установит правильный диагноз. Чтобы облегчить боль, вы можете дать ребенку спазмолитик, и в ЭКСТРЕННОМ порядке показать его врачу. Дело в том, что в первые несколько часов подобная ситуация обратима – малышу сделают клизму, продуют кишечник воздухом или ведут специальное вещество, повторят УЗИ. Если инвагинации исчезла – малыш выпьет взвесь бария, который выйдет с первым стулом (свидетельство проходимости кишечника), и вас отпустят домой. Если же ситуацию запустить – без операции не обойтись!
Чтобы не допустить. Чаще всего инвагинации встречаются у деток до пяти лет, преимущественно у мальчиков. Если ваш ребенок в группе риска, старайтесь следить за его питанием, не допускайте подвижных игр после еды.
Хочу добавить, что животик ребенка – самое труднодоступное место для диагностики. Если симптомы ангины или аллергию вы можете заметить и сами, то поставить диагноз перечисленных болезней – дело для опытного хирурга! А вы, как любящий родитель, должны именно такому, опытному хирургу ребенка и показать – это ваша главная задача!!!
10 домашних средств от боли в сердце
Сердечный приступ может быть первым, о чем человек думает, когда у него боль в груди. Однако существует множество потенциальных причин боли в области груди. Независимо от причины, человек обычно хочет быстро избавиться от боли.
Домашние средства от боли в сердце предназначены для лечения нечастой боли в груди, связанной с проблемами пищеварения, такими как газы, растяжение мышц и беспокойство.
Может быть нелегко отличить эту доброкачественную боль от более серьезных состояний.В случае сомнений следует всегда обращаться за медицинской помощью.
Человек должен получить неотложную медицинскую помощь, если:
- Боль в сердце или груди ощущается сдавливающей, стянутой, сдавливающей или тяжелой
- Человек подозревает, что у него сердечный приступ
- Одышка возникает вместе с болью в груди
Есть несколько вещей, которые человек может попробовать дома, чтобы облегчить боль в сердце, когда она возникает, и предотвратить ее появление в будущем.
Приведенные ниже домашние средства следует использовать только в том случае, если человек был осмотрен врачом и уверен, что боль в груди не вызвана чем-то серьезным, например, сердечным приступом.
Кроме того, эти средства не предназначены для людей со стенокардией. Люди, страдающие стенокардией, должны следовать назначенному им врачу лечению.
1. Миндаль
Когда кислотный рефлюкс является причиной боли в сердце, может помочь употребление нескольких миндальных орехов или чашка миндального молока.
Существует не так много научных доказательств, подтверждающих эти утверждения о миндале.Напротив, большая часть свидетельств анекдотична, когда люди передают свои знания или опыт другим.
Следует иметь в виду, что миндаль богат жиром, который может вызвать кислотный рефлюкс. Если это так, миндаль действительно может усугубить боль.
Однако некоторые исследования показывают, что употребление миндаля может помочь предотвратить сердечные заболевания. Хотя миндаль не может остановить немедленную боль, он может положительно повлиять на общее состояние здоровья сердца.
2.Холодный компресс
Распространенной причиной боли в сердце или груди является растяжение мышц. В этих случаях у человека может возникнуть боль в груди из-за напряжения от упражнений, других действий или тупой травмы.
В любом из этих случаев обледенение области холодным компрессом — широко распространенный метод, помогающий уменьшить отек и прекратить боль.
3. Горячие напитки
Горячий напиток может помочь избавиться от газов, когда боль у человека вызвана газами или вздутием живота. Горячая жидкость также может улучшить пищеварение.
Некоторые напитки в этом отношении могут быть лучше других. Например, было обнаружено, что чай из гибискуса имеет несколько преимуществ, помимо помощи при вздутии живота.
Гибискус также может играть роль в снижении артериального давления и холестерина. Эти дополнительные преимущества могут помочь предотвратить сердечные осложнения.
4. Пищевая сода
Еще одна популярная рекомендация от боли в сердце — добавлять пищевую соду в теплую или прохладную воду. В результате получается щелочной раствор, который может помочь снизить кислотность в желудке, если она вызывает боль.
Однако исследование, проведенное в 2013 году, показало, что пищевая сода может хорошо лечить изжогу, но может иметь неблагоприятные эффекты на сердце в целом.
5. Чеснок
Считается, что чеснок является лекарством от боли в груди, хотя научных данных, подтверждающих это, нет.
Люди могут смешать один или два зубчика измельченного чеснока со стаканом теплого молока. Вместо того, чтобы пить чеснок, им следует пережевывать кусочки, чтобы получить максимальную пользу.
Исследования показали, что чеснок может помочь обратить вспять болезни сердца и уменьшить образование бляшек в артериях.
6. Яблочный уксус
Яблочный уксус — еще одно домашнее средство, помогающее при кислотном рефлюксе. Люди утверждают, что употребление его до или после еды может предотвратить кислотный рефлюкс. Хотя это популярная теория, существует мало доказательств, подтверждающих ее утверждения.
Яблочный уксус имеет минимальные побочные эффекты, но люди, принимающие разбавитель крови, могут не использовать его, так как он также может разжижать кровь.
7. Аспирин
Человек может захотеть принять аспирин, если у него боль в груди.Обезболивающее, такое как аспирин, может помочь облегчить сердечную боль, связанную с менее тяжелыми случаями.
Исследования также показывают, что постоянное употребление низких доз аспирина может помочь предотвратить сердечные приступы. Но аспирин остается спорным из-за повышенного риска кровотечения.
8. Ложитесь
Когда возникает боль в сердце, можно сразу же лечь с поднятой головой над телом. Это может принести некоторое облегчение. Немного вертикальное положение помогает, когда боль вызвана рефлюксом.
9.Имбирь
Считается, что, как и другие травы, имбирь обладает противовоспалительным действием. Что еще более важно, исследования показывают, что имбирь может помочь облегчить проблемы с желудком и предотвратить рвоту.
10. Молоко с куркумой
Куркума обладает противовоспалительными свойствами, которые могут облегчить симптомы боли в груди.
Молоко с куркумой содержит примерно чайную ложку специи куркумы и чашку теплого молока. Смесь следует пить перед сном, чтобы облегчить боль.
Исследования показывают, что при длительном использовании куркума помогает предотвратить сердечные заболевания.Было также показано, что специя снижает уровень холестерина.
Почему диагноз стенокардии может спасти вам жизнь
Диагноз стенокардии может пугать. Но это также может быть тревожным звонком, необходимым для того, чтобы изменить образ жизни и потенциально спасти вашу жизнь.
Ангина — синдром; набор симптомов, которые могут включать боль или дискомфорт в груди и других частях тела. Обычно это вызвано ишемической болезнью сердца.
Когда ваши коронарные артерии сужаются, они не пропускают к сердцу достаточно насыщенной кислородом крови в то время, когда этого требуется больше, чем обычно, например, когда вы физически активны.
Стенокардия — важный предупреждающий знак, потому что ишемическая болезнь сердца может привести к сердечному приступу. Сердечный приступ случается, когда коронарная артерия блокируется тромбом. Обычно это происходит из-за того, что жировой материал, называемый атеромой, в стенке артерии стал нестабильным. Кусок может отломиться (разорваться), и вокруг него может образоваться сгусток крови, блокирующий артерию и лишающий сердечную мышцу крови и кислорода.Это может привести к необратимому повреждению части сердечной мышцы.
Внесение изменений в свой образ жизни может помочь предотвратить ухудшение состояния стенокардии и спасти вас от сердечного приступа.
В чем разница между стенокардией и сердечным приступом?
Может быть очень трудно определить, являются ли ваша боль или симптомы стенокардией или они вызваны сердечным приступом, поскольку симптомы могут быть похожими. Если это стенокардия, ваши симптомы обычно ослабевают или проходят после нескольких минут отдыха или после приема лекарств, прописанных вам врачом или медсестрой, таких как лекарство тринитрата глицерина (GTN).Если у вас сердечный приступ, ваши симптомы с меньшей вероятностью уменьшатся или исчезнут после отдыха или приема лекарств.
Вы можете многое сделать, чтобы снизить риск сердечного приступа.
Вы можете многое сделать, чтобы предотвратить обострение стенокардии или ишемической болезни сердца, ведущее к сердечному приступу.
Какой тип лечения вам будет предложен, будет зависеть от степени тяжести вашей стенокардии.
Хотя и не существует лекарства от ишемической болезни сердца или способа удаления атеромы, скопившейся в артериях, лечение и изменения в вашем образе жизни могут помочь предотвратить ухудшение вашего состояния и ваших симптомов.
Если вы курите, бросьте.
Курение — основная причина ишемической болезни сердца. Любое курение ухудшит ваше состояние. Сюда входят сигареты, трубки и сигары, а также все другие виды табачных изделий, такие как кальян. Отказ от курения — самый важный шаг, который вы можете сделать, чтобы жить дольше.
Контроль высокого кровяного давления
Высокое кровяное давление заставляет сердце работать тяжелее и может повредить слизистую оболочку артерий. Если у вас уже есть стенокардия, высокое кровяное давление может усугубить ваши симптомы и повысить риск сердечного приступа.Если у вас высокое кровяное давление, очень важно его снизить.
Ваш врач может назначить некоторые лекарства, которые снизят нагрузку на ваше сердце и помогут контролировать ваше кровяное давление. Вы также можете снизить кровяное давление, поддерживая здоровый вес и форму, ведя активный образ жизни и сокращая потребление соли и алкоголя.
В 1989 году мы помогли профинансировать первое крупное исследование, в котором изучали, могут ли статины помочь снизить риск развития ишемической болезни сердца у людей с высоким уровнем холестерина.Люди, принимавшие статины, почти на треть снизили риск первого сердечного приступа. существенно улучшить качество жизни.Придерживайтесь здоровой и сбалансированной диеты.
Здоровое и сбалансированное питание может помочь снизить риск ишемической болезни сердца.
- Ежедневно съедайте не менее пяти порций различных фруктов и овощей
- Выбирайте более полезные жиры. Это повысит уровень холестерина и защитит сердце.
- Старайтесь есть две порции рыбы в неделю.Одной из этих порций должна быть жирная рыба, например форель, сардины, сельдь, скумбрия или свежий тунец
- Ешьте продукты с высоким содержанием клетчатки, особенно овес, бобы и чечевицу
- Уменьшите количество потребляемой соли и сахара
Может быть трудно понять, каким советам по здоровому питанию следовать. Наш буклет «Факты, а не причуда» поможет вам взять под контроль свою цель — похудеть.
Поддерживать физическую активность
Физическая активность поможет сохранить здоровье сердца и предотвратить ухудшение состояния.Это также:
- помогает контролировать уровень глюкозы в крови и артериальное давление
- помогает повысить уровень холестерина
- помогает достичь и поддерживать нормальный вес, а
- снижает уровень стресса.
Снижение стресса
Если у вас стенокардия, важно научиться расслабляться. Некоторые люди считают, что физическая активность, йога или другие методы расслабления помогают. Вам также необходимо определить ситуации, которые вызывают у вас стресс, и научиться эффективно с ними справляться.
В нашем 10-минутном руководстве «Возьмите тайм-аут» есть множество советов и идей, которые помогут вам снизить уровень стресса и сохранить здоровье тела и разума.
История Джонатана
46-летний Джонатан Киркман из Питерборо был здоровым парнем, который регулярно играл в регби и гольф. Но в 2002 году, когда ему было 33 года, у него начались приступы дискомфорта в груди.
«Я думала, что это изжога, поэтому принимала лекарства от несварения желудка. Но я тоже почувствовал сильную усталость. Однажды в 2003 году моя мама сказала, что я поседела, и настояла на том, чтобы я сходила к врачу.У нас есть семейная история ишемической болезни сердца, так как у моего отца случился сердечный приступ в возрасте 50 лет.
Меня направили к кардиологу. Они сделали стресс-тест и ангиограмму, которые показали, что мне нужна операция тройного шунтирования сердца.
«Операция изменила мою жизнь и образ мышления. Я бросил курить и начал хорошо есть ».
«Команда кардиологической реабилитации оказала мне большую поддержку в моем путешествии. Я регулярно тренирую регби, и теперь мне нравится кататься на велосипеде.Я живу хорошо и наслаждаюсь ею в полной мере, потому что жизнь слишком коротка ».
Если вам поставили диагноз стенокардия, такие важные изменения, как это сделал Джонатан, могут просто спасти вашу жизнь.Острая боль в груди? У вашего ребенка может быть PCS
Синдром прекардиального улова (PCS) — частая причина жалоб на боль в груди у детей и подростков. Это также встречается, хотя и реже, у взрослых. Эпизоды ПКС чаще всего возникают в состоянии покоя, в положении сидя или лежа или при резком изменении позы.PCS проявляется как острая, часто очень сильная боль, которая обычно ощущается в левой части грудной клетки. Эта боль часто усиливается при вдохе или вдохе.
Пациенты нередко опасаются, что эта острая боль вызвана сердечным приступом, но, к счастью, тип боли, наблюдаемой при PCS, является локализованным и непродолжительным, обычно длится от 30 секунд до 3 минут (хотя иногда боль может длиться до 30 минут). Напротив, боль, связанная с сердечным приступом, представляет собой обобщенный тип боли, который не проходит.Частота эпизодов PCS варьируется от пациента, иногда возникая ежедневно, по несколько эпизодов каждый день или годы между эпизодами.
Хотя точная причина неизвестна, предполагается, что она может быть вызвана защемлением нерва и спазмом межреберных мышечных волокон. Также существует корреляция между PCS и стрессом и тревогой.
Во всех случаях боль проходит быстро и полностью. Хотя глубокий вдох во время приступа ПКС усиливает боль, многие сообщают, что принуждение себя дышать как можно глубже вызовет ощущение лопания или потрескивания небольшого «пузыря» в груди, что приводит к исчезновению боли.Нет никакого известного лечения или лекарства от PCS. Поскольку боль в большинстве случаев проходит быстро и полностью, обезболивающие не требуются.
Хотя мы не знаем наверняка, насколько распространен PCS, статистика говорит нам, что это наиболее часто встречается у детей и подростков. В своей собственной практике я отмечал более высокий процент женщин, страдающих этим заболеванием, обычно в раннем подростковом возрасте. Следует отметить, что я вижу детей младшего возраста в возрасте от 7 до 10 лет с этим.
Таким образом, PCS представляет собой самоограничивающийся тип боли в груди, который чаще всего возникает в состоянии покоя и обычно не связан с другими симптомами.Если ваш ребенок испытывает боль во время упражнений вместе с учащенным сердцебиением, головокружением и / или обмороком, следует рассмотреть другие сердечные причины, включая кардиомиопатии, аномалии коронарных артерий или нарушения ритма. Симптомы физических упражнений, включая боль в груди, учащенное сердцебиение, головокружение и обмороки, — это красные флажки для кардиологов. Если ваш ребенок испытывает какие-либо из этих симптомов, я бы посоветовал вам обсудить эти жалобы с педиатром вашего ребенка или обратиться за медицинской помощью, поскольку эти симптомы могут быть признаком серьезных сердечных проблем.
Февраль — месяц сердца в Америке. Присоединяйтесь к отделению CDC по профилактике сердечных заболеваний и инсульта и Million Hearts®, чтобы дать молодым людям понять, что они не застрахованы от сердечных заболеваний, но что они могут снизить свой риск — в любом возрасте — путем изменения образа жизни и лечения заболеваний. Для сообщений и ресурсов щелкните здесь .
Аномальная коронарная артерия у детей
Не то, что вы ищете?Что такое аномальная коронарная артерия у ребенка?
An аномальная коронарная артерия (АКА) — порок сердца.Это то, что родился твой ребенок с (врожденным). В ACA — кровеносные сосуды, которые снабжают кровью сердце вашего ребенка. мышцы ненормальные. В некоторых случаях артерии возникают не из правильного места или есть другие проблемы с размером или подключениями
Подавляющее большинство ВДА обычно не диагностируется, пока человек не станет подростком или взрослым. Этот потому что это состояние не вызывает многих симптомов. Также может быть трудно сказать, что ACA вызывает симптомы.У детей младшего возраста может встречаться конкретный тип ВСА. Этот Тип ACA называется аномальной левой коронарной артерией из легочной артерии (ALCAPA).
Что вызывает ВСА у ребенка?
Мост врожденные проблемы с сердцем не имеют известной причины. ВСА может произойти с другими врожденными проблемы с сердцем. Например, это может произойти при транспозиции магистральных артерий. (TGA) и тетралогия Фалло (TOF).
Каковы симптомы ВСА у ребенка?
Симптомы ACA зависят от дефекта. У вашего ребенка могут не быть никаких симптомов. На самом деле, люди часто не знают, что у них есть эта проблема, пока им не сделают сердечный тест в более позднем возрасте по другим причинам. У других людей может возникнуть боль в груди во время тренировки или отдыха.
В зависимости от типа ACA симптомы могут проявляться у младенцев. У ребенка с ВСА может быть: боль в груди из-за снижения кровоснабжения сердечной мышцы (стенокардия).Ваш ребенок может также есть:
- Раздражительность или суетливость
- Потение
- Бледный кожа
- Проблема кормление
У вашего ребенка также могут быть симптомы сердечной недостаточности. Сюда могут входить:
- Проблемы с дыханием
- Отек ног, лодыжек, стоп или других участков
Ребенок постарше может жаловаться на боль в груди, головокружение и обмороки во время физических упражнений.У детей старшего возраста могут быть симптомы сердечной недостаточности. Они могут включать одышку при физических упражнениях и отек ног, лодыжек и ступней.
У людей с ВСА симптомы могут отсутствовать до взрослого возраста. Они могут включать боль в груди и симптомы сердечной недостаточности. Симптомы могут появиться из-за снижения кровоснабжения сердечной мышцы. Когда они были моложе, в сердечную мышцу могло поступать достаточное количество крови. У людей также может быть внезапная сердечная смерть до того, как будет диагностировано заболевание.
Симптомы ACA могут быть похожи на другие проблемы со здоровьем или проблемы с сердцем. Убедитесь, что ваш ребенок посещает своего врача для постановки диагноза.
Как диагностируется ВСА у ребенка?
Лечащий врач вашего ребенка проведет обследование. Он или она послушает сердце и легкие вашего ребенка и будет искать другие симптомы.
Ваш Детский лечащий врач направит вашего ребенка к детскому кардиологу.Это врач со специальной подготовкой для диагностики и лечения сердечных заболеваний у младенцев и дети. Врач вашего ребенка может посоветовать другие тесты, такие как:
Рентген грудной клетки
Рентген грудной клетки показывает сердце и легкие вашего ребенка. Рентген может показать изменения в легких из-за дополнительного кровотока.
Электрокардиограмма (ЭКГ)
ЭКГ регистрирует электрическую активность сердца.Он также показывает ненормальные ритмы (аритмии) и обнаруживает стресс сердечной мышцы (расширение или расширение).
Эхокардиограмма (эхо)
Эхо использует звуковые волны для создания движущегося изображения сердца и сердечных клапанов.
Катетеризация сердца (сердечная катетеризация)
А катетеризация сердца дает подробную информацию о структурах внутри сердце, а также кровеносные сосуды, связанные с сердцем.В этом тесте маленький, тонкий, гибкая трубка (катетер) вводится в кровеносный сосуд в паху ребенка. Тогда твой Поставщик медицинских услуг направляет это к сердцу вашего ребенка. Ваш ребенок получит инъекция контрастного красителя. Это используется, чтобы более отчетливо видеть сердце. Вашего ребенка врач даст ему или ей лекарство, чтобы помочь расслабиться и предотвратить боль (седативный эффект). Артериальное давление и уровень кислорода вашего ребенка будут проверяться во время тест.
Компьютерная томографическая ангиография сердца (ККТА)
CCTA показывает подробные изображения кровеносных сосудов.
Магнитно-резонансная ангиография сердца (CMRA)
Этот тип МРТ показывает кровоток в артериях сердца.
Коронарная ангиография
В этом тесте используются краситель и специальные рентгеновские лучи, чтобы увидеть артерии сердца.
Ядерная визуализация
Это сканирование, которое обнаруживает ненормальный кровоток к сердцу. Он может определить, насколько повреждено сердце. Он также может измерять функцию сердца.
Как лечится ВСА у ребенка?
Лечение будет зависеть от симптомов, возраста и общего состояния вашего ребенка. Это также будет зависеть от того, насколько серьезным является состояние и какой тип ВСА у вашего ребенка.
Лечение ACA может включать:
- Лекарства. Ваш ребенок может принимать лекарства, чтобы помочь сердцу лучше перекачивать кровь. и для контроля артериального давления. Вашему ребенку также может потребоваться кислородная терапия.
- Хирургия. Вашему ребенку может потребоваться операция для устранения дефекта.
Возможно, вашему ребенку придется ограничить свою деятельность.
Какие возможные осложнения ACA у ребенка?
коронарные артерии посылают кровь к сердечной мышце.Любые проблемы с этими артериями могут привести к сердечному приступу или смерти.
Многие люди с ACA не знают, что у них он есть, пока не произойдет серьезное событие. Это может быть боль в груди, сердечный приступ или внезапная смерть.
Дети с ACA, которые ведут активный или спортивный образ жизни, могут подвергаться риску внезапной смерти. Возможно, им потребуется изменить режим упражнений. ВСА — вторая по частоте причина внезапной смерти молодых спортсменов.
ACA может также увеличить риск раннего накопления жира в артериях сердца (ишемическая болезнь сердца).Это увеличивает риск сердечного приступа.
Как я могу помочь своему ребенку жить с аномальной коронарной артерией?
Вместе с лечащим врачом вашего ребенка составьте план ухода. Ваш ребенок должен внимательно следить за ним. Даже если у вашего ребенка нет симптомов, ему или ей потребуется проверка сердца. Вашему ребенку также могут потребоваться тесты с физической нагрузкой, чтобы проверить изменения в коронарных артериях.
Если вашему ребенку сделали операцию по поводу ВСА, у него все еще может быть более высокий риск ранних сердечных заболеваний.Спросите лечащего врача вашего ребенка о диете и физической активности вашего ребенка. Это может помочь снизить риск сердечных заболеваний у вашего ребенка.
Спросите врача вашего ребенка о его внешнем виде.
Когда мне следует позвонить поставщику медицинских услуг для моего ребенка?
Позвоните лечащему врачу вашего ребенка, если у вашего ребенка появились какие-либо новые или более серьезные симптомы. Если у вашего ребенка болит грудь, немедленно обратитесь за медицинской помощью.Это срочно.
Основные сведения об аномальной коронарной артерии у детей
- В ан ACA, кровеносные сосуды, которые снабжают кровью сердечную мышцу, не в норме или подключен ненормально.
- ВДА присутствуют при рождении. Но они обычно не диагностируются до позднего подросткового или взрослого возраста. Это потому, что они не часто вызывают симптомы.
- Это состояние может привести к сердечному приступу или внезапной смерти.
- Если у вашего ребенка боль в груди, немедленно обратитесь за медицинской помощью. Это срочно.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от посещения лечащего врача вашего ребенка:
- Знайте причину визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения или тесты.Также запишите все новые инструкции, которые ваш поставщик дает вам для вашего ребенка.
- Узнайте, почему прописано новое лекарство или лечение и как они помогут вашему ребенку. Также знайте, какие бывают побочные эффекты.
- Спросите, можно ли вылечить состояние вашего ребенка другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если ваш ребенок не принимает лекарство, не проходит обследование или процедуру.
- Если вашему ребенку назначен повторный прием, запишите дату, время и цель этого визита.
- Узнайте, как можно связаться с лечащим врачом вашего ребенка в нерабочее время. Это важно, если ваш ребенок заболел и у вас есть вопросы или вам нужен совет.
Как лечить пациента с кокаиновой болью в груди?
Кейс
Мужчина 38 лет, употреблявший табак, обратился в отделение неотложной помощи с жалобами на постоянную боль в груди под грудью в течение трех часов.Температура 37,7 ° C, пульс 110 ударов в минуту, артериальное давление 155/95 мм рт. Он выглядит тревожным и потогонным, но в остальном осмотр ничем не примечателен. Он признается, что употреблял кокаин за час до появления симптомов. Каковы подходящие методы лечения его состояния?
Обзор
Кокаин является вторым по популярности запрещенным наркотиком в США и составляет 31% от всех посещений отделения неотложной помощи, связанных со злоупотреблением психоактивными веществами. 1,2 Согласно результатам недавнего опроса, 2.1 миллион человек сообщают о недавнем употреблении кокаина, а 1,6 миллиона человек злоупотребляют кокаином или злоупотребляют кокаином. 2 Острые сердечно-легочные жалобы являются обычным явлением у лиц, которые обращаются в отделение неотложной помощи после употребления кокаина, при этом боль в груди является наиболее частым симптомом в 40%. 3
Были обнаружены многочисленные причины боли в груди, связанной с кокаином (CACP), включая скелетно-мышечную боль, легочную гипертензию, кардиомиопатию, аритмии и эндокардит. 4 Только 0.5% пациентов с расслоением аорты в течение четырехлетнего периода недавно употребляли кокаин, что делает кокаин редкой причиной редкого состояния. 5 Сердечная боль в груди остается наиболее частой основной этиологией, приводя к наиболее частому осложнению инфаркта миокарда (ИМ) у 6% пациентов. 6,7
Способы, которыми употребление кокаина может вызвать ишемию миокарда и инфаркт миокарда, многофакторны. Сильный центральный симпатомиметический эффект, вазоконстрикция коронарных артерий, стимуляция тромбоцитов и усиление атеросклероза — все это приводит к дисбалансу предложения и потребности миокарда в кислороде. 8 Другие ключевые взаимодействия в сердечно-сосудистой системе показаны на рисунке 1. Понимание роли этих механизмов в CACP имеет решающее значение для лечения пациентов.
Цели врача при ведении CACP заключаются в быстром и точном исключении опасной для жизни этиологии; оценить необходимость срочного обследования острого коронарного синдрома (ОКС); стратифицировать пациентов по риску и обеспечить соответствующее распоряжение; нормализовать токсическое действие кокаина; лечить возникшее повреждение органа; и предотвратить долгосрочные осложнения.Алгоритм, подробно описывающий этот подход, представлен на рисунке 2.
Обзор данных
Диагностическая оценка. Учитывая потенциальные различия в схемах лечения, крайне важно дифференцировать пациентов с CACP от тех, у которых боль в груди не связана с кокаином, либо путем прямого опроса, либо путем скрининга мочи на метаболиты кокаина. После подтверждения наличия кокаина оценка потенциального ОКС на основе рекомендаций с помощью серийных электрокардиограмм (ЭКГ), сердечных биомаркеров и тщательного мониторинга сердечного ритма и гемодинамики во многом аналогична стандартному лечению всех пациентов с болью в груди с несколько предостережений.
Интерпретация ЭКГ может быть сложной задачей при приеме кокаина. Исследования показали «аномальные» ЭКГ у 56–84% пациентов, многие из которых свидетельствуют о ранней реполяризации или гипертрофии левого желудочка. 9,10 Точно так же пациенты с ИМ с такой же вероятностью будут иметь нормальные или неспецифические результаты ЭКГ, как и результаты ишемии. 7,11 Интерпретация ЭКГ для диагностики ишемии или инфаркта у пациентов с CACP дает чувствительность 36% и специфичность 90%. 7
Креатинкиназа (CK), фракция CK-MB и миоглобин обладают низкой специфичностью для диагностики ишемии, поскольку кокаин может вызывать повреждение скелетных мышц и рабдомиолиз. 9,12 Сердечные тропонины демонстрируют более высокую специфичность по сравнению с CK и CK-MB и, таким образом, являются предпочтительными сердечными биомаркерами при диагностике кокаин-ассоциированного ИМ. 12
Первоначальное управление и ликвидация. Пациенты с высоким риском сердечно-сосудистых событий обычно помещаются на койку под наблюдением. 13 Немедленная реперфузионная терапия с первичным чрескожным коронарным вмешательством рекомендуется пациентам с ИМ с подъемом сегмента ST (ИМпST). Лечение тромболитиками связано с повышенным риском внутримозгового кровоизлияния и не имеет документально подтвержденной эффективности у пациентов с CACP. Следовательно, тромболизис следует использовать только в том случае, если диагноз ИМпST однозначен и нет опытной лаборатории катетеризации сердца. 14,15
Пациенты с нестабильной стенокардией (UA) или ИМ без подъема сегмента ST (NSTEMI) подвергаются более высокому риску дальнейших сердечных событий, как и пациенты с ACS, не связанным с кокаином.В этих случаях может помочь ранняя катетеризация сердца и реваскуляризация. 16 Из-за повышенного риска тромбоза стента у потребителей кокаина, который, как считается, связан с рецидивом, перед имплантацией сердечных стентов следует провести подробный анализ соотношения риска и пользы.
Другие диагностические тесты, такие как стресс-тестирование и визуализация миокарда, не показали значительной точности в диагностике ИМ в этих условиях; кроме того, у этих пациентов низкий общий риск сердечных приступов и смертности.Следовательно, обширная диагностическая оценка может оказаться нерентабельной. 7,10,13,17 Пациенты с CACP без ИМ имеют очень низкую частоту отсроченных осложнений. 3,17 Таким образом, экономически эффективные стратегии оценки, такие как девяти- или 12-часовой период наблюдения в отделении боли в груди, подходят для многих из этих пациентов с низким и средним риском. 13 Для всех пациентов с CACP наиболее важными вмешательствами после выписки являются изменение сердечного риска и прекращение употребления кокаина. 13
Нормализация токсических эффектов кокаина с помощью лекарств.
Аспирин: Хотя никаких конкретных исследований у пациентов с CACP и аспирином не проводилось, рекомендации CACP, основанные на данных, поддерживающих рекомендации ACS для всех пациентов, рекомендуют введение полной дозы аспирина с учетом связанного с этим снижения заболеваемости и смертности. 18,19 Кроме того, учитывая стимулирующее действие кокаина на тромбоциты действие кокаина, использование аспирина в этой ситуации кажется очень разумным.
Бензодиазепины: рекомендации CACP поддерживают использование бензодиазепинов на ранних этапах лечения для косвенной борьбы с возбуждением, гипертонией и тахикардией, возникающими в результате стимулирующих эффектов кокаина. 18,20 Эти рекомендации основаны на нескольких исследованиях на животных и людях, которые демонстрируют значительное снижение частоты сердечных сокращений и системного артериального давления с использованием этих агентов. 21,22
Нитроглицерин: Исследования катетеризации сердца показали, что сужение сосудов прекращается при введении нитроглицерина.Одно исследование продемонстрировало пользу препарата у 49% участников. 23 Дополнительное исследование преимуществ комбинированной терапии бензодиазепином и нитроглицерином показало неоднозначные результаты. В одном исследовании было обнаружено, что лоразепам плюс нитроглицерин более эффективен, чем один нитроглицерин. 24 В другом случае, однако, использование диазепама в комбинации с нитроглицерином не показало положительных результатов при оценке обезболивания, сердечной динамики и функции левого желудочка. 25
Фентоламин: Введение фентоламина изучено в литературе гораздо меньше.Этот неселективный антагонист альфа-адренорецепторов вызывает дозозависимое изменение сосудосуживающих свойств кокаина у обезьян и людей. 26,27 Международные рекомендации по неотложной сердечно-сосудистой помощи рекомендуют его использование при лечении кокаин-ассоциированного ОКС 27, однако AHA рекомендует его менее настойчиво. 18
Блокаторы кальциевых каналов: Блокаторы кальциевых каналов (БКК) не показали себя перспективными в качестве агентов первой линии. В то время как исследования катетеризации демонстрируют сосудорасширяющие свойства верапамила, более крупные исследования, посвященные смертности от всех причин, приходят к выводу, что БКК могут ухудшать показатели смертности, 28 и исследования на животных указывают на повышенный риск судорог. 29 В настоящее время БКК рекомендуются только в том случае, если сердечные симптомы сохраняются после приема бензодиазепинов и нитроглицерина. 18
Противоречие с бета-блокаторами: использование бета-блокаторов у пациентов с CACP остается спорным, учитывая теоретический риск беспрепятственной альфа-адренергической активации. Коронарный вазоспазм, снижение доставки кислорода миокарду и повышение системного сосудистого сопротивления могут быть результатом их использования. 30
В исследованиях катетеризации было показано, что пропранолол, неселективный бета-блокатор, усиливает коронарную вазоконстрикцию кокаина. 31 Лабеталол, комбинированный альфа / бета-блокатор, снижал среднее артериальное давление после введения кокаина во время катетеризации сердца, но не устранял коронарную вазоконстрикцию. 32 Это было связано с преобладанием бета-большей, чем альфа-блокады при введенных дозах. Селективные антагонисты бета-1 эсмолол и метопролол не показали преимущества при CACP. 33 Карведилол, комбинированный альфа / бета-блокатор с активностью как периферической, так и центральной нервной системы, обладает потенциалом ослаблять как физиологический, так и поведенческий ответ на кокаин, но он не был хорошо изучен в этой подгруппе пациентов. 34
Рекомендации ACC / AHA по ИМпST от 2005 г. рекомендуют противодействие бета-блокаторам при ИМпST, вызванном употреблением кокаина из-за возможности обострения коронарной вазоконстрикции. 35 В рекомендациях ACC / AHA UA / NSTEMI 2007 г. указано, что использование комбинированного альфа / бета-блокатора у пациентов с кокаин-индуцированным ОКС может быть целесообразным для пациентов с артериальной гипертензией или тахикардией при условии предварительного лечения сосудорасширяющими средствами. 19 Руководящие принципы ACC / AHA 2008 года по лечению боли в груди и инфаркта миокарда, связанной с кокаином, рекомендуют не использовать бета-блокаторы в острых случаях, учитывая низкую частоту инфаркта миокарда и смерти, вызванного кокаином. 18
В более позднем исследовании Dattilo et al. Показали, что назначение бета-блокаторов пациентам, поступившим с положительной токсикологией мочи на кокаин, значительно снижало ИМ и внутрибольничную смертность. Уменьшение ИМ имело пограничное значение у пациентов, поступивших с основной жалобой на боль в груди. 36 Ограничения этого исследования включают неизвестное время приема кокаина, отсутствие последующего наблюдения за смертностью после выписки и небольшой размер выборки из 348 пациентов, не обладающих статистической мощностью.
В другом ретроспективном когортном исследовании изучались пациенты, поступившие с болью в груди и токсикологическими показателями мочи на кокаин, и было обнаружено, что введение бета-блокаторов во время госпитализации не было связано с повышенной смертностью. Кроме того, после среднего периода наблюдения 2,5 года наблюдалось статистически значимое снижение смертности от сердечно-сосудистых заболеваний. 37 К недостаткам этого исследования относились пожилые пациенты, большая доля пациентов с ишемической болезнью сердца и более высокие показатели смертности от сердечно-сосудистых заболеваний, чем в предыдущих исследованиях, что позволяет предположить, что эта подгруппа могла получить большую пользу от бета-блокаторов в результате эти характеристики.
Руководящие принципы ACC / AHA 2008 года предписывают индивидуальный подход к рассмотрению соотношения риск / польза от использования бета-блокаторов у пациентов с CACP, учитывая высокий уровень рецидивов среди лиц, злоупотребляющих кокаином. Наиболее убедительные показания назначаются пациентам с подтвержденным ИМ, систолической дисфункцией левого желудочка или желудочковой аритмией. 18
Важно отметить, что эти рекомендации основаны на лабораторных исследованиях катетеризации сердца, отчетах о случаях заболевания, ретроспективном анализе и экспериментах на животных.Не существует проспективных контролируемых испытаний, оценивающих роль бета-адреноблокаторов при CACP и ИМ, и не сообщалось об исследованиях методов лечения для улучшения исходов у пациентов, перенесших ИМ, связанный с кокаином. 18
Вернуться к корпусу
Этот пациент испытывал боль в груди, связанную с кокаином, что было подтверждено положительными результатами токсикологического исследования мочи. Первоначальное диагностическое обследование с базовыми лабораторными исследованиями и кардиологическими биомаркерами показало умеренное повышение CK с уровнем тропонина в пределах нормы.Его ЭКГ показала изменения, соответствующие гипертрофии левого желудочка. Рентгенограмма грудной клетки без особенностей.
Получил аспирин, бензодиазепины и нитроглицерин с нормализацией показателей жизнедеятельности, а также субъективным уменьшением боли в груди и беспокойства. Считалось, что у него низкий риск потенциальных сердечных осложнений; таким образом, дальнейшие кардиологические исследования не проводились. Скорее, он был помещен в отделение ночного наблюдения с телеметрическим мониторингом, где боль в груди больше не повторялась.
Он был осмотрен на консультации с социальным работником, который организовал консультации по вопросам злоупотребления наркотиками после выписки. Учитывая неопределенность рецидива кокаина, а также отсутствие известных сердечных факторов риска, он не был выписан на какие-либо новые лекарства.
Итог
Лечение CACP включает нормализацию токсических системных эффектов препарата и минимизацию прямого ишемического повреждения миокарда. Лечение немного отличается от традиционных алгоритмов боли в груди и включает бензодиазепины, а также антиагреганты и вазодилататоры для достижения этой цели.Первоначальная терапия бета-адреноблокаторами остается неопределенной и в остром периоде не рекомендуется. Однако роль бета-блокады при выписке может быть полезной для определенных групп населения, особенно для тех, у кого обнаружено основное ишемическое заболевание.
Доктор Хаученс и Доктор Чарник — клинические инструкторы, а доктор Мак — клинический преподаватель в Системе здравоохранения Мичиганского университета в Анн-Арборе.
Список литературы
- Hughes A, Sathe N, Spagnola K.Государственные оценки употребления психоактивных веществ на основе национальных обследований употребления наркотиков и здоровья за 2005-2006 гг. Публикация DHHS № SMA 08-4311, серия NSDUH H-33. Роквилл, Мэриленд: Управление служб психического здоровья и злоупотребления психоактивными веществами, Управление прикладных исследований; 2008.
- Volkow ND. Кокаин: злоупотребление и зависимость. Национальный институт злоупотребления наркотиками. Вашингтон, округ Колумбия: Министерство здравоохранения и социальных служб США; 2009.
- Brody SL, Slovis CM, Wrenn KD. Проблемы со здоровьем, связанные с кокаином: последовательная серия из 233 пациентов. Am J Med . 1990; 88: 325-331.
- Levis JT, Garmel GM. Боль в груди, связанная с кокаином. Emerg Med Clin North Am . 2005; 23: 1083-1103.
- Eagle KA, Isselbacher EM, DeSanctis RW. Расслоение аорты, связанное с кокаином, в перспективе. Тираж . 2002; 105: 1529-1530.
- Feldman JA, Fish SS, Beshansky JR, Griffith JL, Woolard RH, Selker HP. Острая ишемия сердца у пациентов с жалобами на кокаин: результаты многоцентрового исследования. Энн Эмерг Мед . 2000; 36: 469-476.
- Холландер Дж. Э., Хоффман Р. С., Геннис П. и др. Проспективная многоцентровая оценка боли в груди, связанной с кокаином. Группа изучения боли в груди, связанной с кокаином (COCHPA). Acad Emerg Med . 1994; 1: 330-339.
- Schwartz BG, Rezkalla S, Kloner RA. Сердечно-сосудистые эффекты кокаина. Тираж . 2010; 122: 2558-2569.
- Гиттер М.Дж., Голдсмит С.Р., Данбар Д.Н. и др. Кокаин и боль в груди: клинические особенности и исходы пациентов, госпитализированных для исключения инфаркта миокарда. Энн Интерн Мед. . 1991; 115: 277-282.
- Амин М, Габельман Дж., Карпель Дж. И др. Острый инфаркт миокарда и синдромы боли в груди после употребления кокаина. Am J Cardiol. 1990; 66: 1434-1437.
- Токарски Г.Ф., Паганусси П., Урбански Р. и др. Оценка боли в груди, вызванной кокаином. Ann Emerg Med. 1990; 19: 1088-1092.
- Hollander JE, Levitt MA, Young GP, Briglia E, Wetli CV, Gawad Y. Влияние недавнего употребления кокаина на специфичность сердечных маркеров для диагностики острого инфаркта миокарда. Am Heart J . 1998; 135 (2 Pt 1): 245-252.
- Weber JE, Shofer FS, Larkin GL, Kalaria AS, Hollander JE. Подтверждение краткого периода наблюдения за пациентами с кокаиновой болью в груди. N Engl J Med . 2003; 348: 510-517.
- Hahn IH, Hoffman RS. Диагностика и лечение острого инфаркта миокарда: употребление кокаина и острый инфаркт миокарда. Emerg Med Clin North Am . 2001; 19 (2): 1-18.
- Hoffman RS, Hollander JE. Оценка пациентов с болью в груди после употребления кокаина. Клиника интенсивной терапии . 1997; 13: 809-828. Cannon CP, Weintraub WS, Demopoulos LA и др.
- Сравнение ранних инвазивных и консервативных стратегий у пациентов с нестабильными коронарными синдромами, получавших ингибитор гликопротеина IIb / IIIa тирофибан. N Engl J Med . 2001; 344: 1879-1887.
- Hollander JE, Hoffman RS. Кокаин-индуцированный инфаркт миокарда: анализ и обзор литературы. J Emerg Med . 1992; 10: 169-177.
- МакКорд Дж., Джнейд Х., Холландер Дж. Э. и др.Управление кокаиновой болью в груди и инфарктом миокарда: научное заявление Комитета по острой кардиологии Американской кардиологической ассоциации при Совете по клинической кардиологии. Тираж . 2008; 117: 1897-1907.
- Андерсон Дж. Л., Адамс С. Д., Антман Е. М. и др. Рекомендации ACC / AHA 2007 года по ведению пациентов с нестабильной стенокардией / инфарктом миокарда без подъема сегмента ST: отчет Целевой группы Американского колледжа кардиологов / Американской кардиологической ассоциации по практическим рекомендациям пациентов с нестабильной стенокардией / инфарктом миокарда без подъема сегмента ST), разработанный в сотрудничестве с Американским колледжем врачей неотложной помощи, Обществом сердечно-сосудистой ангиографии и вмешательств и Обществом торакальных хирургов, одобренный Американской ассоциацией сердечно-сосудистой и легочной реабилитации и Общество академической неотложной медицины. Джам Колл Кардиол . 2007; 50: E1-E157.
- Hollander JE. Лечение ишемии миокарда, связанной с кокаином. N Engl J Med . 1995; 333: 1267-1272.
- Brubacher JR, Hoffman RS. Кокаиновая токсичность. Top Emerg Med . 1997; 19 (4): 1-16.
- Catavas JD, Waters IW. Острая интоксикация кокаином у собаки в сознании: исследования механизма летальности. J Pharmacol Exp Ther. 1981; 217: 350-356.
- Холландер Дж. Э., Хоффман Р. С., Геннис П. и др.Нитроглицерин в лечении боли в груди, связанной с кокаином — клиническая безопасность и эффективность. J Toxicol Clin Toxicol. 1994; 32 (3): 243-256.
- Honderick T, Williams D, Seaberg D, Wears R. Проспективное рандомизированное контролируемое испытание бензодиазепинов и только нитроглицерина или нитроглицерина в лечении острых коронарных синдромов, связанных с кокаином. Am J Emerg Med. 2003; 21 (1): 39-42.
- Baumann BM, Perrone J, Hornig SE, Shofer FS, Hollander JE.Рандомизированное двойное слепое плацебо-контролируемое исследование диазепама, нитроглицерина или обоих препаратов для лечения пациентов с потенциальными кокаин-ассоциированными острыми коронарными синдромами. Acad Emerg Med. 2000; 7: 878-885.
- Шиндлер CW, Телла SR, Голдберг SR. Адренорецепторные механизмы в сердечно-сосудистых эффектах кокаина у беличьих обезьян, находящихся в сознании. Life Sci. 1992; 51 (9): 653-660.
- Lange RA, Cigarroa RG, Yancy CW Jr., et al. Кокаин-индуцированная вазоконстрикция коронарных артерий. N Engl J Med. 1989; 321 (23): 1557-1562.
- Furberg CD, Psaty BM, Meyer JV. Нифедипин. Дозозависимое увеличение смертности пациентов с ишемической болезнью сердца. Тираж . 1995; 92: 1326-1331.
- Derlet RW, Альбертсон TE. Усиление токсичности кокаина блокаторами кальциевых каналов. Am J Emerg Med . 1989; 7: 464-468.
- Ланге Р.А., Хиллис Л.Д. Сердечно-сосудистые осложнения употребления кокаина. N Engl J Med . 2001; 345: 351-358.
- Lange RA, Cigarroa RG, Flores ED, et al. Усиление кокаин-индуцированной вазоконстрикции коронарных артерий за счет бета-адренергической блокады. Энн Интерн Мед. . 1990; 112: 897-903.
- Boehrer JD, Moliterno DJ, Willard JE, Hillis LD, Lange RA. Влияние лабеталола на вызванную кокаином коронарную вазоконстрикцию у людей. Am J Med . 1993; 94: 608-610.
- Sand IC, Brody SL, Wrenn KD, Slovis CM. Опыт применения эсмолола для лечения сердечно-сосудистых осложнений, связанных с кокаином. Am J Emerg Med. , 1991; 9: 161-163.
- Sofuoglo M, Brown S, Babb DA, Pentel PR, Hatsukami DK. Карведилол влияет на физиологическую и поведенческую реакцию человека на курение кокаина. Зависимость от наркотиков и алкоголя. 2000; 60: 69-76.
- Антман Э.М., Анбе Д.Т., Армстронг П.В. и др. Рекомендации ACC / AHA по ведению пациентов с инфарктом миокарда с подъемом сегмента ST: отчет Американского колледжа кардиологов / Рабочей группы Американской кардиологической ассоциации (Комитет по пересмотру Рекомендаций 1999 года по ведению пациентов с острым инфарктом миокарда) . Джам Колл Кардиол . 2004; 44: E1-E211.
- Dattilo PB, Hailpern SM, Fearon K, Sohal D, Nordin C. Бета-адреноблокаторы снижают риск инфаркта миокарда после употребления кокаина. Ann Emerg Med. 2008; 51: 117-125.
- Rangel C, Shu RG, Lazar LD, Vittinghoff E, Hsue PY, Marcus GM. Бета-адреноблокаторы от боли в груди, связанной с недавним употреблением кокаина. Arch Intern Med . 2010; 170: 874-879.
Информация о здоровье детей: проблемы с сердцем у детей
Примерно один из 100 детей страдает сердечным заболеванием, которое также можно назвать пороком сердца или врожденным (присутствующим с рождения) пороком сердца.Пороки сердца обычно можно лечить с помощью лекарств, хирургического вмешательства или других медицинских процедур.
Большинство тестов на проблемы с сердцем простые, быстрые и безболезненные. Большинство детей с пороками сердца живут нормальной и полноценной жизнью с очень небольшими ограничениями или без них.
Признаки и симптомы порока сердца
Многие дети с пороками сердца выглядят здоровыми и не имеют никаких симптомов, а их родители не знают, что у них проблемы с сердцем. Если у детей есть симптомы, они часто развиваются в первые несколько недель после рождения.Общие симптомы включают:
- синий цвет вокруг губ и посинение кожи (цианоз)
- затруднение при кормлении (особенно потливость во время кормления)
- одышка
- плохой рост
- бледная кожа
- усталость.
Эти симптомы возникают из-за недостаточного поступления кислорода в организм, которое происходит из-за того, что в крови не так много кислорода, как обычно, или сердце не перекачивает так хорошо, как должно.
Как работает сердце
Сердце имеет четыре камеры (как комнаты) — по две с каждой стороны тела.Правая сторона собирает кровь из тела и направляет кровь в легкие для сбора кислорода из воздуха, которым мы дышим. Левая сторона собирает свежую кровь из легких и перекачивает ее к остальному телу.
Артерии — это трубки, по которым кровь идет от сердца, а вены — это трубки, по которым кровь возвращается к сердцу.
Кровь из легких, наполненная кислородом, часто называют красной кровью, так как она выглядит ярко-красной. Кровь, которая вернулась из тела обратно в сердце, не содержит много кислорода, и ее часто называют голубой кровью, потому что она имеет более темно-синий цвет.
Стены в сердце разделяют красную и синюю кровь, а клапаны (например, односторонние двери) удерживают кровь в правильном направлении.
Что вызывает порок сердца?
Иногда возникает дефект стенок сердца (например, отверстие в сердце) или проблема с клапанами (например, они могут быть слишком узкими или полностью заблокированы). Это означает, что либо синяя и красная кровь смешиваются, либо сердце может плохо перекачивать кровь. Когда возникают эти проблемы, тело может не получать столько кислорода, сколько обычно.
Обычно порок сердца развивается, когда ребенок все еще растет в матке. Это не вызвано чем-либо, что мать делала во время беременности, и часто врачи не могут сказать, почему возник этот дефект. Иногда проблемы с сердцем связаны с генетикой (есть семейный анамнез пороки сердца). Иногда некоторые болезни в детстве вызывают поражение сердца.
Дети могут получить проблемы с сердцем после вирусной инфекции (вируса). Однако это бывает крайне редко.
Когда обращаться к врачу
Если у вашего ребенка есть какие-либо симптомы порока сердца, обратитесь к терапевту. Вас направят к педиатру или детскому кардиологу (детский кардиолог).
Для диагностики пороков сердца выполняется несколько тестов, большинство из которых простые, быстрые и безболезненные:
- Рентген грудной клетки — простой и быстрый рентген грудной клетки.
- ЭКГ (электрокардиограмма) — провода прикрепляются липкими точками на коже груди, рук и ног.Провода регистрируют электрическую активность сердца. Это очень быстро, и ваш ребенок не почувствует ничего, кроме липких точек. Ваш ребенок должен лежать неподвижно около
минуту, что может быть непросто, так как маленькие дети склонны возиться.
- Ультразвуковое сканирование (эхокардиограмма или эхо) — портативный сканер помещается на грудь и живот и дает изображение сердца на экране телевизора. Ваш ребенок почувствует некоторое давление, поскольку сканер толкается довольно сильно.Это не больно, но может быть немного неудобно.
Поскольку во время этих анализов ваш ребенок должен лежать неподвижно, иногда ему вводят успокаивающее средство (успокаивающее лекарство, чтобы вызвать сонливость). Обычно это жидкость, которую они пьют, или небольшая струя, которую они вводят в нос с помощью шприца. Никаких игл.
Лечение пороков сердца
Лечение порока сердца вашего ребенка будет зависеть от причины проблемы. Большинство пороков сердца проходят сами по себе со временем, а некоторые можно исправить с помощью лекарств.Иногда может потребоваться операция или другие процедуры. В некоторых случаях вашему ребенку может потребоваться комбинированное лечение.
Медицина
При некоторых проблемах с сердцем дети могут принимать лекарства, которые можно прекратить, когда проблема исчезнет. Иногда лекарства нужно принимать много лет, а то и всю жизнь ребенка.
Хирургия
Кардиохирургия может обеспечить пожизненное излечение от некоторых сердечных заболеваний. Кардиохирург подробно обсудит с вами риски и преимущества.Иногда операция может быть отложена до тех пор, пока ваш ребенок не станет старше и сильнее, что означает, что он сможет лучше перенести операцию. В зависимости от в зависимости от состояния вашего ребенка может потребоваться несколько операций.
В очень редких случаях, когда операция, процедуры или лекарства не помогают, ребенку может потребоваться пересадка сердца.
Прочие процедуры
Некоторые процедуры включают введение тонкой трубки, называемой катетером, через вены к сердцу для лечения порока сердца.Для этой процедуры вашему ребенку вводят общий наркоз.
Как порок сердца повлияет на моего ребенка?
Некоторые родители опасаются, что их ребенок может внезапно умереть. К счастью, у детей такое случается крайне редко. Большинство детей с проблемами сердца успешно лечатся, и многие из них ведут активный и здоровый образ жизни.
Понятно, что нужно защищать своего ребенка, если у него проблемы с сердцем. Тем не менее, многие дети могут быть независимыми, заниматься соревновательными видами спорта и делать почти все, что делают другие дети, с очень небольшими ограничениями.Проконсультируйтесь с врачом о том, какой уровень физической активности безопасно для вашего ребенка.
Если детский сад, детский сад или школа вашего ребенка обеспокоены тем, что ваш ребенок участвует в обычных занятиях, или вам дает противоречивый совет другой медицинский работник, поговорите с кардиологом вашего ребенка и попросите письмо о том, что ваш ребенок может или не может делать. .
Последующая деятельность
После того, как ваш ребенок вылечится от порока сердца, он будет регулярно проходить обследование у кардиолога и / или педиатра.При проблемах, не связанных с сердцем, они могут продолжать посещать своего обычного терапевта. Если вы беспокоитесь о своем ребенке, поговорите с терапевтом вашего ребенка, педиатр или кардиолог.
Ключевые моменты, которые следует запомнить
- Проблемы с сердцем довольно часто встречаются у детей (примерно у каждого 100).
- Лечение пороков сердца зависит от причины проблемы и может включать в себя лекарства, хирургическое вмешательство или другие медицинские процедуры.
- Дети с небольшими проблемами с сердцем часто живут долгой и нормальной жизнью без лечения.
- Дети, нуждающиеся в лечении, часто ведут нормальный образ жизни с небольшими ограничениями или без ограничений в своих действиях.
Для получения дополнительной информации
Общие вопросы, которые задают нашим врачам
Всегда ли дыра в сердце нужна хирургия?
Когда младенцы находятся в утробе матери, кровь поступает из пуповины в сердце через маленькое отверстие, которое обычно закрывается к моменту их рождения.У некоторых младенцев отверстие остается открытым, но закрывается вскоре после рождения, и хирургическое вмешательство не требуется. В некоторых Детям, если отверстие не закрывается само по себе к определенному возрасту, им потребуется операция, чтобы восстановить отверстие.
Что такое шум в сердце?
Шум в сердце — это дополнительный «свистящий» звук, который врач или медсестра слышит при прослушивании сердца с помощью стетоскопа. Это вызвано турбулентностью крови, протекающей через сердце.Некоторые шумы в сердце являются результатом порока сердца, но обычно шумы возникают не из-за каких-либо проблем с сердцем. вообще — это называется «невинный ропот». У многих здоровых детей бывают невинные шумы, которые часто обнаруживаются, когда ребенок плохо себя чувствует с высокой температурой. Это связано с тем, что при высокой температуре тела сердце работает тяжелее, а шум громче.
Подвергает ли эхо моего ребенка воздействию радиации?
№Эхо-тест включает ультразвуковое исследование, подобное тому, которое делают большинство матерей во время беременности для проверки растущего плода. Ультразвук не требует излучения, он абсолютно безопасен, безболезнен и быстр.
Разработано кардиологическим отделением Королевской детской больницы. Мы признательны потребителям и опекунам RCH.
Отзыв написан в мае 2018 г.
Kids Health Info поддерживается Фондом Королевской детской больницы. Чтобы сделать пожертвование, посетите www.rchfoundation.org.au.
Ревматическая болезнь сердца | Johns Hopkins Medicine
Что такое ревматический порок сердца?
Ревматическая болезнь сердца — это состояние, при котором клапаны сердца необратимо повреждены ревматической лихорадкой. Поражение сердечного клапана может начаться вскоре после нелеченной или недолеченной стрептококковой инфекции, такой как ангина или скарлатина. Иммунный ответ вызывает воспалительное состояние в организме, которое может привести к постоянному повреждению клапана.
Что вызывает ревматический порок сердца?
Ревматическая болезнь сердца вызывается ревматической лихорадкой, воспалительным заболеванием, которое может поражать многие соединительные ткани, особенно сердце, суставы, кожу или мозг. Сердечные клапаны со временем могут воспаляться и на них образовываться рубцы. Это может привести к сужению или утечке сердечного клапана, что затрудняет нормальное функционирование сердца. На это могут уйти годы, и это может привести к сердечной недостаточности.
Ревматическая лихорадка может возникнуть в любом возрасте, но обычно возникает у детей в возрасте от 5 до 15 лет.Это редкость в развитых странах, таких как США.
Кто подвержен риску ревматической болезни сердца?
Отсутствие лечения или недостаточное лечение стрептококковых инфекций может увеличить риск ревматической болезни сердца. Дети, которые повторно болеют стрептококком, подвергаются наибольшему риску развития ревматической лихорадки и ревматической болезни сердца.
Каковы симптомы ревматической болезни сердца?
Недавняя история стрептококковой инфекции или ревматической лихорадки является ключом к диагностике ревматической болезни сердца.Симптомы ревматической лихорадки различаются и обычно начинаются через 1-6 недель после приступа ангины. В некоторых случаях инфекция могла быть слишком легкой, чтобы ее можно было распознать, или она может исчезнуть к тому времени, когда человек обратится к врачу.
Это наиболее частые симптомы ревматической лихорадки:
Лихорадка
Опухшие, болезненные, красные и чрезвычайно болезненные суставы, особенно колени и лодыжки
Узелки (шишки под кожей)
Красная приподнятая решетчатая сыпь, обычно на груди, спине и животе
Одышка и дискомфорт в груди
Неконтролируемые движения рук, ног или мимических мышц
Слабость
Симптомы ревматической болезни сердца зависят от степени повреждения клапана и могут включать:
Как диагностируется ревматический порок сердца?
Люди с ревматическим пороком сердца болеют или недавно переболели стрептококковой инфекцией.Для проверки на стрептококк можно использовать посев из горла или анализ крови.
У них может быть шум или шум, которые можно услышать во время обычного медицинского осмотра. Шум вызван утечкой крови вокруг поврежденного клапана. Трение возникает, когда воспаленные ткани сердца двигаются или трутся друг о друга.
Наряду с полным анамнезом и физическим осмотром, тесты, используемые для диагностики ревматической болезни сердца, могут включать:
Эхокардиограмма (эхо). В этом тесте используются звуковые волны для проверки камер и клапанов сердца. Эхо-звуковые волны создают изображение на экране, когда ультразвуковой преобразователь проходит по коже над сердцем. Эхо может показать повреждение створок клапана, обратный ток крови через негерметичный клапан, жидкость вокруг сердца и увеличение сердца. Это самый полезный тест для диагностики проблем с сердечным клапаном.
Электрокардиограмма (ЭКГ). Этот тест регистрирует силу и синхронизацию электрической активности сердца.Он показывает аномальные ритмы (аритмии или аритмии) и иногда может обнаруживать повреждение сердечной мышцы. К вашей коже прикреплены небольшие датчики, которые регистрируют электрическую активность.
Рентген грудной клетки. Рентген может быть сделан, чтобы проверить ваши легкие и увидеть, увеличено ли ваше сердце.
МРТ сердца. Это визуальный тест, позволяющий детально сфотографировать сердце. Его можно использовать для более точного осмотра сердечных клапанов и сердечной мышцы.
Анализы крови. Некоторые анализы крови могут использоваться для выявления инфекции и воспаления.
Как лечится ревматический порок сердца?
Лечение во многом зависит от того, насколько сильно повреждены сердечные клапаны. В тяжелых случаях лечение может включать операцию по замене или ремонту сильно поврежденного клапана.
Лучшее лечение — предотвратить ревматизм. Антибиотики обычно используются для лечения стрептококковых инфекций и предотвращения развития ревматической лихорадки.Противовоспалительные препараты могут использоваться для уменьшения воспаления и снижения риска повреждения сердца. Для лечения сердечной недостаточности могут потребоваться другие лекарства.
Людям, перенесшим ревматическую лихорадку, часто назначают ежедневное или ежемесячное лечение антибиотиками, возможно, пожизненно, чтобы предотвратить рецидивирующие инфекции и снизить риск дальнейшего повреждения сердца. Чтобы уменьшить воспаление, можно назначить аспирин, стероиды или нестероидные лекарства.
Каковы осложнения ревматической болезни сердца?
Некоторые осложнения ревматической болезни сердца включают:
Сердечная недостаточность. Это может произойти из-за сильно суженного сердечного клапана или утечки сердечного клапана.
Бактериальный эндокардит. Это инфекция внутренней оболочки сердца, которая может возникнуть, когда ревматическая лихорадка повредила сердечные клапаны.
Осложнения беременности и родов из-за поражения сердца. Женщинам с ревматическим пороком сердца следует обсудить свое состояние со своим лечащим врачом, прежде чем забеременеть.
Разрыв клапана сердца. Это неотложная медицинская помощь, которую необходимо лечить хирургическим вмешательством по замене или ремонту сердечного клапана.
Можно ли предотвратить ревматический порок сердца?
Ревматический порок сердца можно предотвратить, предотвратив стрептококковые инфекции или назначив лечение антибиотиками, если они действительно возникнут. Важно принимать антибиотики в соответствии с предписаниями и выполнять их в соответствии с инструкциями, даже если вы почувствуете себя лучше через несколько дней.
Жизнь с ревматическим пороком сердца
Вам необходимо будет постоянно наблюдаться у вашего лечащего врача, чтобы проверить состояние вашего сердца. В зависимости от степени повреждения сердца у вас могут быть некоторые ограничения активности. Ваш лечащий врач может порекомендовать вам принимать антибиотики в течение длительного периода, чтобы предотвратить повторное заражение ревматической лихорадкой.
Когда мне следует позвонить своему врачу?
Если ваши симптомы ухудшатся или у вас появятся новые симптомы, позвоните своему врачу.
Ключевые моменты
Ревматическая болезнь сердца — это состояние, при котором клапаны сердца необратимо повреждены ревматической лихорадкой.
Ревматическая лихорадка — это воспалительное заболевание, которое может поражать многие соединительные ткани, особенно сердце.
Отсутствие лечения или недостаточность лечения стрептококковых инфекций подвергает человека повышенному риску. Дети, которые повторно болеют стрептококком, подвергаются наибольшему риску развития ревматической лихорадки и ревматической болезни сердца.
