
 Насморк – это одно из наиболее распространенных заболеваний ЛОР-органов у новорожденных. Обильное выделение у грудных детей назального секрета во время межсезонья является, наверное, наиболее частым признаком простуды. Это явление доставляет огромный дискомфорт, как ребенку, так и взрослым, которые порой не знают, как справиться с данным недугом. Из-за насморка грудничок не может дышать полноценно, по этой причине нарушается сон и аппетит. Причем продолжительное прохождение заболевания может за собой повлечь целый перечень нежелательных и, помимо этого, серьезных осложнений.
Насморк – это одно из наиболее распространенных заболеваний ЛОР-органов у новорожденных. Обильное выделение у грудных детей назального секрета во время межсезонья является, наверное, наиболее частым признаком простуды. Это явление доставляет огромный дискомфорт, как ребенку, так и взрослым, которые порой не знают, как справиться с данным недугом. Из-за насморка грудничок не может дышать полноценно, по этой причине нарушается сон и аппетит. Причем продолжительное прохождение заболевания может за собой повлечь целый перечень нежелательных и, помимо этого, серьезных осложнений.
Причины насморка у грудничков
Насморк у новорожденных детей в первые месяцы жизни может иметь различное происхождение. Как правило, его причиной являются:
- прорезывание зубов;
- неудовлетворительные условия окружающей обстановки;
- бактерии или вирусы.
У грудничков аллергический насморк встречается только в виде исключительного случая. Различные проявления аллергических реакций могут отмечаться у детей с первых месяцев их жизни (к примеру, атопический дерматит или пищевая аллергия на грудное молоко).
Чтобы появилась гиперчувствительность к аллергенам, которые передаются по воздуху, обязано пройти некоторое время. У многих детей аллергический насморк развивается в течение трех лет. Как правило, основную роль в его появлении играют пыльца сорных трав и различных цветов.
Симптомы ринита у новорожденных
Когда у грудных детей появляется насморк, то его симптомы могут быть разными и будут зависеть от причины, вызвавшей этот недуг и стадии болезни. В некоторых случаях насморк сопровождается со стороны всего организма общей реакцией:
- вялостью и плохим самочувствием ребенка;
- повышенной температурой тела;
- ломкой в мышцах;
- плохим аппетитом, отказом от грудного молока.
 Но, как правило, проявление заболевания местное и затрагивает саму носовую полость. Главный симптом – из носа происходят слизистые выделения. Чаще всего вначале болезни они прозрачные, водянистые и необильные. Слизистая утолщается из-за отечности, существенно суживая носовые проходы, этим вызывает заложенность в носу и нарушение дыхания.
Но, как правило, проявление заболевания местное и затрагивает саму носовую полость. Главный симптом – из носа происходят слизистые выделения. Чаще всего вначале болезни они прозрачные, водянистые и необильные. Слизистая утолщается из-за отечности, существенно суживая носовые проходы, этим вызывает заложенность в носу и нарушение дыхания.Если у грудного ребенка насморк происходит с жидкими выделениями, то зачастую они провоцируют повреждение и раздражение кожи под носом.
Через несколько дней после начала насморка выделения становятся гуще, получают белый, а после желтоватый оттенок. Дыхание носа становится свободным, поскольку отечность спадает.
Как лечить насморк у грудных детей?
Затем, когда врач даст все рекомендации, как лечить насморк у грудного ребенка, родителям будет необходимо выполнить целый ряд лечебных процедур. Перед тем, как начать закапывание носа, его необходимо хорошенько почистить. Любые манипуляции с носом грудничка нужно производить аккуратно и осторожно. Иначе можно повредить слизистую. Многие врачи, чтобы ускорить время выздоровления, прописывают детям специальные сосудосуживающие средства. Использовать их нужно осторожно, четко соблюдая рекомендации врача. Средства, которые показывают быстрый результат, у детей могут вызвать привыкание, потому их не нужно использовать больше трех дней.
Как лечить насморк у новорожденного в 1 месяц?
Перед тем, как лечить насморк у ребенка в 1 месяц жизни, нужно выявить причину его появления. Просто для новорожденных характерен физиологический ринит. Незначительные выделения из носа считаются нормальным явлением, которые не требуют дополнительного лечения. Во время физиологического насморка ребенок себя чувствует нормально, не температурит, активно сосет бутылочку или грудь.
У грудных детей в первый месяц жизни физиологический насморк часто сопровождается характерным «хлюпаньем», особенно заметным во время кормления. Помимо этого, могут выделяться из носа незначительные
Помочь победить физиологический насморк у новорожденного можно своевременным очищением и увлажнением воздуха. Также нужно периодически чистить нос от слизи.
Насморк у грудничка 2 месяца: лечение
Перед тем, как проводить лечения насморка и кашель у детей 2-го месяца жизни, необходимо знать о том, что причиной кашля может быть чрезмерное количество носовой слизи, которая скопилась в носоглотке. Именно наличие слизи раздражает носоглотку малыша, вызывая кашель. Так как грудничок основную часть времени проводит лежа, то скопление слизи в носоглотке проходит очень быстрыми темпами.

 Чаще всего врачи советую лечить насморк у детей 2 месяцев с помощью сосудосуживающих капель, средств на основе морской воды или очищающих солевых растворов.
Чаще всего врачи советую лечить насморк у детей 2 месяцев с помощью сосудосуживающих капель, средств на основе морской воды или очищающих солевых растворов.
Перед тем, как начать лечить насморка, ребенка необходимо показаться педиатру. Просто выделение слизи может провоцироваться бактериями, вирусом или инфекцией. В этом случае лечение нуждается в дополнительном использовании противовирусных средств или антибиотиков.
Общие принципы лечения насморка у новорожденных
Необходимо определить: является ли насморк одним из составляющих симптомов болезни либо это инфекция лишь носовых проходов? Подходы к лечению насморка в данных ситуациях различны.
То есть, когда вместе с насморком нарушается общее состояние организма, то могут потребоваться антибиотики или препараты для коррекции иммунитета. А когда общее состояние не страдает сильно и выделения из носа являются единственным симптом, то можно использовать препараты местного действия.
Когда малыш грудничок, то лечить у него насморк необходимо осторожно. Во время лечения нужно учитывать возраст ребенка. Это необходимо, чтобы выбрать эффективные и безопасные препараты для лечения ринита.
Чтобы новорожденному действенно и быстро помочь избавиться от насморка, необходимо создать подходящие условия для выздоровления. Так как комфортная обстановка – это половина успеха при лечении.
Проветривание помещения
Помещение, где ребенок находится чаще всего, нужно проветривать. Когда погодные условия позволяют, то форточку можно оставить открытой в течение всего сна. Проветривание поспособствует в помещении воздухообмену, за счет этого в воздухе снижается количество болезнетворных бактерий
Свежий воздух предупреждает появление корочек в носу, он не сушит слизистую, отличается оптимальной температурой и влажностью.
Если невозможно периодическое проветривание, то нужно позаботиться о влажности и чистоте воздуха иными способами. Постоянная влажная уборка комнаты не только снизит содержание пыли в воздухе, но и увлажнит его. Помочь также смогут специальные устройства – ионизаторы воздуха, увлажнители и воздухоочистители.
Отсасывание слизи
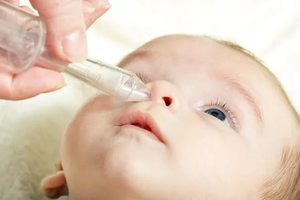

Аспираторы — это специальные устройства, разработанные с учетом специфики строения полости носа у маленьких детей. Использовать аспиратор можно такое количество раз в сутки, сколько это нужно.
Капли от насморка
Большое количество капель для лечения ринита классифицируют по способу их воздействия. На сегодняшний день изготавливаются следующие виды капель:
- с иммуноглобулинами;
- для очищения носа;
- с антисептиком;
- с антибиотиком.
Не редко, чтобы вылечить ринит у новорожденных в 2 месяца, педиатры прописывают одновременно несколько видов назальных средств. Самое главное соблюдать рекомендованную дозу и последовательность закапывания.
Капли для очищения носа
Капли для очищения изготавливаются на основе раствора хлорида натрия или морской воды. Эти средства не допускают засыхание в корочки секрета, разжижают носовую слизь, улучшают ее отхождение. Это немаловажная составляющая при лечении насморка у грудничков.
Безопасность очищающих назальных средств доказана в клинических условиях. В первую очередь, она объясняется отсутствием в составе данных капель сильнодействующих веществ.
Капли с морской водой (Маример, Аквамарис), за счет содержания важных микроэлементов, имеют еще и лечебное воздействие. Эти препараты восстанавливают реснички эпителия в носовой полости, делая их устойчивей к повреждениям.
Капли с антибиотиком
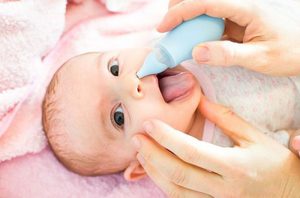
 Препараты, которые в своем составе содержат антибиотик, используют лишь при бактериальном рините.
Препараты, которые в своем составе содержат антибиотик, используют лишь при бактериальном рините.
Если данное условие не соблюдать, то этими каплями можно только навредить, поскольку на любые антибиотики может появиться аллергия. Примерами этих препаратов могут являться Полидекс или Изофра с фенилэфрином.
Когда малышу только 2 месяца, то насморк можно лечить лишь с использованием капель. Антибиотики в виде спрея до 2-х летнего возраста использовать запрещается из-за возможности спазма голосовых связок.
Капли с антисептиком
Препараты, которые содержат антисептик, убивают на слизистой все бактерии. Примерами этих капель являются:
- Протаргол;
- Мирамистин;
- 20% альбуцид.
Антисептики воздействуют не избирательно. Чтобы препараты с антибиотиком начали действовать, необходимо лекарством «попасть» в чувствительный патогенный организм, а антисептик уничтожает любых возбудителей заболевания.
Капли, как и с антибиотиком, так и с антисептиком, запрещается использовать без разрешения врача. Помимо непосредственного лечебного действия они подсушивают слизистую.
Капли с иммуноглобулинами
Препараты, в своем составе содержащие иммуноглобулины – Интерферон и Гриппферон, являются, по сути своей, готовыми антителами, которые связывают в носу частички вирусов и нейтрализуют их. Эти средства положительно воздействуют лишь при вирусном заболевании. Капли безопасны, их можно использовать с первых дней жизни ребенка.
Иммуноглобулины нужно хранить в холодильнике. Если требуется лечить насморк у грудничка 1-2 месяцев, то перед использованием капли нужно нагреть до температуры примерно 20С. Холодный состав провоцирует реактивный отек и раздражение слизистой.
Мази для носа
Мази против насморка используют, нанося их на кожу в преддверие носа или возле ноздрей. Оксолиновые препараты позволяют справиться с вирусным заболеванием. Это лечение наиболее эффективно на начальном этапе ринита. Мазь Виброцил имеет противоаллергическое и сосудосуживающее воздействие.

 Препараты для лечения насморка у детей в форме мази довольно удобны в использовании: они при местном нанесении продолжительное время держатся, сохраняя необходимую концентрацию вещества.
Препараты для лечения насморка у детей в форме мази довольно удобны в использовании: они при местном нанесении продолжительное время держатся, сохраняя необходимую концентрацию вещества.
Не рекомендуют для грудничков применять мази с эфирными маслами в составе (Эваментол, Пиносол и т.д.). Это для них очень сильные раздражители, также они часто провоцируют аллергическую реакцию.
Народные способы лечения
Народные средства для борьбы с ринитом у детей необходимо применять с опасением и только в комбинации с другими проверенными методами. Часть их опасна для грудничков до года.
С 4-х месяцев насморк у новорожденных можно лечить, к примеру, с помощью закапывания разбавленного 1:1 свежего свекольного и морковного сока.
Необходимо избегать при лечении продуктов или растений с потенциально аллергенными свойствами или с резкими запахами. Так как они могут неблагоприятно действовать на здоровье, поскольку субъективно неприятны для ребенка. Например, не стоит использовать сок чеснока или лука.
Многие родители слышали про такой метод народного лечения, как грудное молоко в форме назальных капель. Это очень противоречивый способ, в некоторых случаях он вызывает лишь ухудшение состояния. Молоко является питательным субстратом для возбудителей в случае бактериального ринита.
Лишь разумный и комплексный подход к лечению насморка у малышей сможет помочь справиться с данным заболеванием. В первую очередь, все препараты обязаны быть безопасными. Если у ребенка болезнь не проходит, то непременно надо проконсультироваться с врачом о методах возможного лечения.
Чем лечить насморк у грудничка 2 месяца
Насморк – это заболевание, с которым сталкивался каждый человек без исключения. В большинстве случаев он появляется из-за того, что слизистая оболочка носовой полости воспаляется. Для взрослых людей недуг является дискомфортной, но неопасной проблемой.
А вот насморк у грудничка 2 месяца – это уже неприятный процесс, который может привести к тому, что важные свойства организма не будут функционировать.

В чём опасность насморка
Сопли у двухмесячного ребёнка говорят о том, что необходимо приступать к незамедлительному лечению заболевания. Лучше всего проводить регулярные профилактические меры для того, чтобы насморк не подступил и прошёл быстрее.
Но если вы заметили первые симптомы недуга, то без визита к педиатру не обойтись. Во время проблем со слизистой оболочкой носа ребёнок становится очень капризным, наблюдаются нарушения сна, перепады настроения, снижается аппетит. Однако лечить насморк у ребёнка нужно не всегда очень активно и интенсивно.
Давайте попробуем разобраться в том, по какой причине в таком возрасте насморк является более опасной болезнью и почему дети старше одного года переносят его легче? В первую очередь проблема заключается в том, что малыши не умеют высмаркиваться, а результативно и качественно очистить носик родители могут не всегда.

Полость носа малышей маленькая, а носовые проходы очень узкие. Появляется риск нарушить целостность оболочки, во время использования назальных аспираторов и прочих средств для очищения носа. Во вторую очередь стоит отметить то, что не каждый насморк у грудничка требует лечения, все зависит от того, какой причиной он был вызван.
Симптомы
Насморк у ребёнка – очень сложное время как для самого малыша, так и для его родителей. Все дело в том, что малыш не умеет дышать при помощи рта, проходы носа у ребёнка очень узкие, а воспалённая слизистая оболочка распухает и не даёт возможности дыханию функционировать полностью.
Если у ребёнка заложен нос, то он плохо кушает, мало спит, становится раздражительными и капризным.
В начале развития ринита болезнь сопровождают зелёные сопли у ребёнка, наблюдается увеличение температуры тела. Такие симптомы могут длиться вплоть до двух недель. Иногда наблюдаются припухлости возле верхней губы и около носа.
Прочие симптомы:
- регулярные и обильные жидкие сопли у грудничка из носовой полости;
- общая слабость малыша;
- увеличение температуры тела;
- отказ от груди или бутылки, перерывы при сосании;
- отдышка, проблемы с дыханием, заложенность носа;
- при насморке аллергического типа у новорождённого в 2 месяца могут наблюдаться покраснения, зуд, чихания;
- малыши рефлекторно тянут руки к носику и трут его.
Меняется привычный режим жизни новорождённых до тех пор, пока все симптомы и зелёные сопли не пройдут.

Виды
Насморк у двухмесячного ребёнка разделяют на несколько подтипов. Расскажем о каждом из них.
Физиологический
Сначала стоит упомянуть о физиологическом насморке. Такое состояние относят к естественным процессам жизнедеятельности организма малыша и оно не требует лечения.
Инфекционный
Вирусный либо инфекционный насморк провоцируется бактериями или инфекциями соответственно, а появление соплей относят к защитным реакциям организма на наличие этих провокаторов.

Аллергический
Заложенность носа при аллергическом насморке обусловленная попаданием аллергенов в детский организм. Для лечения необходимо выявить провоцирующие элементы и сократить контакт с ними.
Вазомоторный
Вазомоторный насморк появляется как следствие возникновения проблем с сосудистой системой на слизистых оболочках и покровах носа. Однако такая разновидность нечасто встречается среди малышей двухмесячного возраста.
Лечение
В народе бытует такая поговорка: «Если лечить насморк у двухмесячного ребёнка, то он проходит за семь дней. А вот если не лечить, то за одну неделю». Однако это не так.
Если правильно и интенсивно лечить заболевание, то его можно преодолеть за три или четыре дня.
А вот если не обращать на первые симптомы никакого внимания, то простой ринит может дать множество осложнений и обернуться серьёзными неприятностями для здоровья малыша. Может появиться гной в гайморовых пазухах, что приводит к гайморитам в острой форме.
Главной ошибкой при лечении насморка у малышей считают использование грудного молока в качестве капель для носа. Этот метод народной медицины советуют наши бабушки. Но он может только навредить, несмотря на то, что молоко богато иммуноглобулинами.

Молоко является наилучшей средой для развития бактерий и вирусов, и его попадание в носовую полость малыша просто недопустимо. После использования материнского молока насморк не проходит.
Как мы говорили ранее, насморк 2-месячного младенца физиологического типа не требует особого лечения, то же самое можно сказать и о насморке вирусного вида.
Если присутствуют такие заболевания, то следует соблюдать главное правило – слизь в носовой полости малыша не должна пересыхать. Это необходимо для того, чтобы носоглотка хорошо боролась с бактериями и вирусами.
Для того чтобы обеспечить необходимую влажность стоит следить за температурой воздуха в комнате, она не должна превышать отметки в двадцать два градуса. Приобретите увлажнитель воздуха или поставьте в комнате аквариум. Все эти советы помогут устранить заложенность носа.
Кроме того, можно увлажнять слизистые носа ребёнку 2 месяцев при помощи растворов соли или простым физраствором. Для этого необходимо смешать одну чайную ложку морской соли с литром чистой прокипячённой водички. В каждую ноздрю капают по одной капле. Если под рукой нет морской соли, то можно использовать простую поваренную.
Важный момент! Готовый физраствор можно применять только в качестве капель, использовать его и раствор соли в качестве средства для промывания носа запрещено.
Некоторые педиатры рекомендуют использовать лечение, базирующееся на применении трав. Для этого приобретите листья календулы или тысячелистника, настаивайте их на водяной бане. После того как отвар остынет капайте 3 капли в каждую ноздрю малыша.

Если насморк становится сильнее, то сначала надо прочистить детский носик. Для этого нужно использовать специальный назальный аспиратор, который можно приобрести в каждой аптеке. Некоторые предпочитают аккуратно удалить слизь при помощи ватной палочки.
Во время принятия ежедневных ванн ваших ребёнком, добавляйте в воду травы ромашки, шалфея или тысячелистника.
Для того чтобы избежать раздражения детского носика, регулярно смазывайте области вокруг него детским кремом.

Аллергический насморк
Лечение аллергического насморка отличается от тех видов заболевания, о которых мы говорили выше.
Если у ребёнка насморк спровоцирован попаданием аллергенов, то терапия может назначаться только лечащим врачом.
В качестве меры профилактики стоит ограничить взаимодействие ребёнка с провоцирующими факторами. Кроме того, необходимо производить регулярную влажную уборку помещения без применения химических бытовых средств.
Приобретите увлажнитель воздуха, а при выборе пылесоса отдайте предпочтение аппарату с фильтром водяного типа. Некоторые врачи рекомендуют поставить возле детской кроватки солевую лампу или ионизатор.
Средства, которые подходят малышам
Выделим лучшие и безопасные препараты в возрасте от двух месяцев. Стоит помнить о том, что такой перечень предоставляется вашему вниманию в ознакомительных целях. Перед использованием любого из них необходимо проконсультироваться с лечащим врачом и тщательно изучить инструкцию.
Капли, которые подходят детям с первого года жизни: Аквамарис, Називин, Салин, Пиносол.
Мази и настойки для прогревания: мазь из календулы, мазь из зверобоя, Витаон, мазь доктор Мом.
Терапия при помощи аромамасел: масло туи, чайного дерева, шалфей.

Чего делать нельзя
Как лечить насморк у малыша, чтобы не навредить ему? Поделимся некоторыми советами о том, что делать не стоит у 2-месячного ребёнка:
Если есть физиологический или вирусный насморк, то категорически запрещается использование сосудосуживающих средств.
Такие капли можно применять только по назначению лечащего врача, так как они могут привести к отеку слизистой оболочки носа.
Аспиратором, грушей или клизмочкой можно только отсасывать у малыша в возрасте 2 месяца сопли. Использовать эти инструменты для промывания носа строго запрещено. Жидкость, находящаяся под большим давлением, может оказаться в евстахиевой трубе и спровоцировать появление отита.

Ни в коем случае нельзя использовать антибиотики для лечения насморка. Это касается как таблеток, так и антибактериальных препаратов в виде капель.
Нельзя высасывать слизь из глубоких и внутренних областей носовой полости у 2-месячного малыша.
Меры профилактики
Любое заболевание проще предупредить, нежели потом излечить. Поэтому важно уделить трепетное внимание усилению иммунитета вашего малыша. Для того чтобы сделать это необходимо как можно больше пребывать на свежем воздухе, составить полноценный рацион для малыша.
Некоторые предпочитают давать ребёнку капли Деринат. Это средство хорошо активировать иммунитет против грибков, бактерий и вирусов.

Не стоит забывать об увлажнении воздуха в детской комнате. Во время высыхания слизи ребёнку приходится дышать через рот. Открытый рот является «распахнутой дверью» для попадания бактерий и микробов.
Теперь вы знаете о том, как вылечить насморк у грудничков в возрасте двух месяцев. Лечение сводится к соблюдению профилактических мер и к очищению детского носика от слизи, которая является благоприятной средой для размножения бактерий.
В любом случае первое, что вы должны сделать – обратиться к лечащему врачу для постановки точного диагноза. Только квалифицированный специалист может назначить правильное и эффективное лечение. Мы желаем здоровья вашему малышу.
чем и как лечить сопли у детей до года?
Зачастую молодые мамы и папы сталкиваются с такой проблемой, как насморк у новорожденного. У малыша плохо дышит носик, он начинает отказываться от пищи. Такое состояние без необходимого лечения вскоре может привести к опасным осложнениям. Как лечить насморк (ринит) у грудничка? Какие можно применять процедуры и лекарственные средства? Для начала попробуем разобраться с причинами его развития.

Причины возникновения ринита у детей до года
Что делать, если у грудничка насморк и ему тяжело дышать? Для начала следует определить, почему возникла патология. Существует несколько причин появления сопелек у новорождённого. Несмотря на то, сколько месяцев малышу один либо восемь, в зависимости от выявленной проблемы необходимо подбирать соответствующее лечение.
- Насморк у грудного ребенка, чаще в первую неделю после рождения, не всегда становится следствием развивающегося респираторного заболевания. В юном возрасте ткани слизистой в носу не в состоянии полноценно справляться со своими обязанностями. Ее работа еще плохо отрегулирована, поэтому слизь выделяется в слишком большом количестве. Такое состояние называется физиологический насморк у младенца, оно может периодически проявляться до трёхмесячного возраста. Но показать кроху лечащему доктору все же, необходимо.
- Насморк у двухмесячного ребенка часто провоцируется затеканием молока в носовые ходы при неправильном захвате соска при грудном вскармливании. Устранить подобную проблему довольно легко. При каких-либо сложностях потребуется обратиться к экспертам по грудному вскармливанию, чтобы отрегулировать процесс.
- Насморк у трехмесячного ребенка появляется в результате обильного слюнотечения, которое развивается в этот период. Слюна попадает в нос, становятся заметны похрюкивания и посапывания. Насморк у грудничка на 3 месяц легко проходит самостоятельно.
- Насморк у ребенка до года также проявляется на фоне гриппа, острых респираторных, а также вирусных инфекций. Развитие подобных заболеваний сопровождается отеком слизистой носоглотки, что провоцирует нарушение дыхания. Насморк у ребенка в 4 месяца, скорее всего, уже является следствием болезни. Чем лечить насморк у грудничка 4 месяцев и старше, смотрите ниже.
- Насморк у детей до года может явиться следствием аллергической реакции на повсеместные химические раздражители либо аллергены. Неокрепший организм крохи еще не справляется с сильной загазованностью и загрязненностью воздуха. В результате опять же отекает слизистая, малыш чихает, появляются сопельки.
- Довольно часто насморк у месячного ребенка начинается из-за пересушенного воздуха в помещении, особенно в отопительный сезон. В маленьком носике появляются жесткие корочки, которые способны спровоцировать кровотечение. Подобной проблемой осложниться может насморк у 6 месячного ребенка, а также более старшего возраста.

Лечение насморка у детей до года должно проводиться врачом. Для этого необходимо посетить детское лечебное учреждение. Если же подобное состояние сопровождается подъемом температуры, то следует вызвать врача на дом.
Симптомы патологии — когда срочно нужен врач?
Физиологический ринит, развивающийся на первых неделях из-за неправильной работы слизистых, не считается серьезным заболеванием. При адекватном лечении в домашних условиях неприятные симптомы довольно быстро проходят, не принося дополнительных проблем. Но молодым родителям следует знать ряд признаков патологических состояний, когда требуется срочное обращение к врачу:
- заложенность носа, сильные выделения;
- затрудненное дыхание, частое чихание;
- вялость, бессонница, потеря аппетита;
- насморк и температура у грудничка;
- одышка;
- появление густых зеленых выделений;
- покраснение глаз, слезотечение.
Все перечисленные симптомы свидетельствуют о том, что ринит является следствием какого-либо заболевания. Правильно установить диагноз, назначить курс терапии крохам может только педиатр.
Особенности лечения малышей
Лечить насморк у детей до года несложно. Необходимо устранить основную причину заболевания, а также проблемы с пересыханием слизистой. Медикаментозная терапия достаточно эффективна во всех случаях, какими бы симптомами ни проявлялась патология. Для скорейшего выздоровления требуется соблюдать некоторые правила.
Чтобы вылечить насморк у новорожденного ребенка, необходимо следить за состоянием воздуха в комнате. Он должен быть чистым, хорошо увлажненным. Если кроха болеет, рекомендуется регулярно проводить сухую, а также влажную уборку, проветривать помещение. При подозрении на простудное либо инфекционное заболевание необходимо исключить прогулки на улице, особенно в прохладное время года.

Первый месяц
Физиологический насморк у грудничка 1 месяц не требует особой терапии. Он проходит самостоятельно в течение 11-12 недель. Облегчить состояние малыша, можно очищая носовые проходики ватной турундочкой или с помощью специальной груши отсасывая излишки слизи. Если сохраняется насморк у грудничка 2 месяца и более, то требуется незамедлительная консультация врача.
Второй месяц
Насморк у 2 месячного малыша тоже не всегда связан с патологическим состоянием. Виной похрюкивания может быть избыток слизи, которая застревает в носовых ходах, носоглотке. Тем более кроха практически постоянно лежит, что усугубляет ситуацию. В таком случае можно воспользоваться:
- солевыми растворами с очищающим действием;
- изотоническими растворами;
- каплями (сосудосуживающими).
Лечить насморк у грудничка 2 месяцев последними можно только по назначению врача. Организм очень быстро привыкает к подобным препаратам, поэтому самостоятельно их применять на втором месяце не стоит.
Третий месяц
Лечить насморк у 3 месячного ребенка тоже несложно. Скопление слизи у грудничка без температуры не несет за собой никаких последствий. Удобно пользоваться различными аспираторами. Одинаково эффективны все: грушевидные, механические, вакуумные.
Отсасывание выделений можно проводить пять раз и более по мере необходимости. Чтобы облегчить отхождение слизи у ребенка 2 капли солевого раствора вводят в каждую ноздрю, а потом проводят эвакуацию. Это лучшее средство от насморка для новорожденного. На третьем месяце уже можно применять капли на основе оксиметазолина, например, детский «Називин».
Четвертый месяц
Лечить насморк у грудничка 4 месяца просто необходимо. В это время уже отсутствуют физиологические проблемы со слизистой, и заболевание обычно является следствием инфекции либо простуды. Скопившаяся слизь затрудняет нормальное дыхание, что часто приводит к нарушениям сна, питания, а также к кислородному голоданию.
Как лечить насморк у новорожденного, если он уже на четвертом месяце? Поскольку кроха еще не умеет сморкаться, стоит также воспользоваться аспиратором. Капли с морской водой разжижают выделения, облегчая отхождение слизи. Если появился насморк у 4 месячного ребенка, как лечить более кардинально, можно узнать только у врача. Скорее всего, потребуются специальные сосудосуживающие лекарства в детской дозировке.

Пятый месяц
Эффективно лечить насморк у ребенка в 5 месяцев можно с применением уникальной системы «Отривин Бэби». Этот комплекс включает специальный раствор для очищения крошечного носика, механический аспиратор. Его используют перед закапыванием назначенных врачом капель.

«Отривин Бэби»
Облегчить насморк у 5 месячного ребенка можно с помощью капель в детской дозировке: «Отривин», «Ксилен». Они избавляют от заложенности, малышу становится легче дышать. Лечить насморк у грудного ребенка, спровоцированный аллергенами лучше всего «Виброцилом». Он оказывает мощное противоотечное и противоаллергическое действие.
Шестой месяц
Насморк у ребенка 6 месяцев может стать серьезной проблемой без адекватного курса терапии. В таком возрасте у крохи может легко сформироваться хронический ринит. Причиной заболевания чаще всего становится снижение врожденного иммунитета. Как быстро вылечить насморк в таком случае? Грудное молоко содержит особые антитела, позволяющие бороться со всеми сезонными инфекциями. Именно поэтому часто доктора рекомендуют вместо медикаментозных средств закапывать в носик грудное молоко.
После нескольких процедур насморк у ребенка 6 месяцев проходит сам собой. Однако молодым мамочкам необходимо знать, если причиной ринита стали бактерии, такое лечение строго противопоказано.

Грудное молоко можно использовать как капли от насморка для малыша
Седьмой месяц
Как быстро вылечить насморк, если малыш еще не научился сморкаться? С таким вопросом очень часто обращаются мамочки на прием к доктору. Насморк у ребенка 7 месяцев, особенно развившийся на фоне вирусной инфекции можно лечить при помощи лейкоцитарного интерферона. Можно обойтись двумя каплями разведенного средства несколько раз в день. Лечить насморк у ребенка до года можно также при помощи аптечного «Грипферона».
Восьмой месяц
Малыш потихоньку подрастает и постепенно, помимо аптечных лекарственных препаратов, можно подключать лечение народными средствами. Домашние рецепты достаточно эффективны при появлении сопелек различной этиологии. Насморк у ребенка 8 месяцев лечат при помощи сока алоэ, каланхоэ, разбавленного в отношении 1:1. Если у крохи нет аллергии на те, или иные компоненты, вылечить насморк у грудничка не составит особого труда.
Девятый-десятый месяц
Как вылечить насморк, если крохе уже 9 – 10 месяцев? Подросшему малышу можно проводить намного больше процедур, которые помогут справиться с такой проблемой. В таком возрасте применяют точечный массаж. Активные точки располагаются в углублениях крыльев носа и в районе глазниц. Проводить массаж лучше всего, играя с ребёнком.
Быстро вылечить у ребенка насморк легко с помощью ингаляций с хлоридом натрия. Вся процедура длится около 5-7 минут. В результате густые выделения разжижаются и их удаляют с помощью аспиратора.
Не менее эффективны паровые ингаляции с эфирными маслами. Теплые пары шалфея, календулы, эвкалипта либо ромашки облегчают состояние малыша, увлажняют слизистую. Такие процедуры можно попробовать и в более раннем возрасте, когда появился насморк у 7 месячного ребенка.

Паровые ингаляции
Что запрещено делать при лечении ринита у грудного малыша?
Чем лечить насморк у грудничков мы разобрались. Однако в терапии обычных сопелек есть и особые правила. Категорически запрещено:
- промывать носик малышам с помощью груш либо клизм;
- закапывать антибиотики;
- без назначения применять сосудосуживающие препараты;
- применять настойки, согревающие мази;
- при эвакуации глубоко вставлять грушу либо аспиратор.
Одно неправильное действие со стороны родителей часто приводит к серьезным осложнениям. Поэтому, обнаружив насморк у ребенка, чем лечить, лучше спрашивать у доктора.
Возможные осложнения насморка и как их предотарвтить
Насморк у малышей на втором либо третьем месяце проходит самостоятельно, но оставлять его совсем без лечения не рекомендуется. Кроха не сможет сказать родителям, что ему трудно дышать из-за скопления слизи и заболевание начнет прогрессировать, вызывая серьезные осложнения.

Последствия не леченного ринита могут быть очень опасными. Даже у 8 месячного крохи, который находится на грудном вскармливании, могут возникнуть проблемы с приемом пищи. В результате заложенного носика малыш становится вялым, капризным, плохо спит, начинает терять в весе.
Однако максимальная опасность заключается в развитии осложнений. Если ребенку 2 месяца и менее, очень быстро на фоне ринита могут развиться этмоидит, воспаление среднего уха, дакриоцистит и многие другие заболевания. С более старшими детьми проблем немного меньше, но и в этом случае инфекция из носоглотки легко опускается ниже, провоцируя развитие бронхитов, трахеитов или даже пневмонии.
Насколько бы ни казалось простым лечение насморка у грудных детей, обращаться к врачу необходимо в любом случае. Только лечащий педиатр сможет определить опасность развившегося состояния и назначить соответствующие возрасту лекарственные препараты и процедуры.
Насморк у грудничка 2 месяца, чем лечить
Насморк – одно из самых распространенных заболеваний ЛОР-органов у детей. В период межсезонья, обильное выделение назального секрета у грудничков, является, пожалуй, самым частым симптомом простуды. Подобное явление доставляет немалый дискомфорт ребенку и его родителям, порой незнающим как справиться с этой проблемой. Из-за насморка малыш не может полноценно дышать, в связи, с чем нарушается аппетит и сон. При этом длительное протекание недуга, может повлечь за собой целый ряд нежелательных, и более того, опасных осложнений.

Следует помнить, что у ребенка до 2,5 месяцев, выделения из носа не всегда сигнализируют о наличии какой-либо патологии. Такое состояние может иметь исключительно физиологический характер, в таком случае никакого лечения не требуется.
Причины
Первым, что необходимо сделать при появлении насморка – это обратиться к врачу, который выяснит причину его появления, исходя из чего, и примет оптимальное решение.
Простуда
Практически всегда возникновение насморка у ребенка на втором месяце жизни, связано с бактериальным или вирусным поражением.

Инфекционный процесс, как правило, сопровождается отеком слизистой, секреторной активностью желез, нарушением носового дыхания.
Аллергия
Помимо этого спровоцировать появление насморка у малыша, может аллергическая реакция, возникшая в результате воздействия неблагоприятных факторов окружающей среды, или постоянного контакта с аллергенами. Аллергия проявляется водянистыми выделениями из носа, приступообразным чиханием, повышенным слезоотделением, отечностью слизистой, покраснением глаз.
Физиологический
Также существует несколько типов насморка, свойственных исключительно новорожденным. К ним относится физиологический ринит, который представляет собой естественный процесс адаптации слизистой носа. При рождении ребенка происходит резкая смена окружающей среды. Не до конца сформированная, и не выполняющая в полной мере свои функции слизистая оболочка, приспосабливается к новым условиям внеутробного обитания. Слизистые железы носовой полости начинают работать в активном режиме, в связи, с чем и появляются прозрачные выделения. Лечить такого рода ринит не является необходимым.
Зубной
Также к особым типам насморка, не требующим серьезного лечения, у новорожденных, относятся «зубные сопли», возникающие на фоне прорезывания зубов, и «ложный насморк», появляющийся вследствие активации работы слюнных желез.
Общие рекомендации
Независимо от того, какого типа насморк у грудничка, родителям, в первую очередь, следует предотвратить пересыхание слизистой носа. При рините физиологического характера, этого будет вполне достаточно. В случае инфекционного или аллергического происхождения неприятного симптома, такие меры усилят терапевтический эффект.
При любом виде насморка у новорожденного следует:
- обеспечить оптимальный микроклимат в помещении, в котором пребывает ребенок. Уровень влажности в детской комнате должен быть не менее 60-70%. Для достижения этой цели можно использовать увлажнители воздуха. Однако не у всех есть возможность его приобрести, поэтому можно воспользоваться более доступным способом – поместить на батарею мокрое полотенце. А также, не стоит забывать про систематическое проведение влажной уборки;
- при скоплении слизистого отделяемого в носоглотке, необходимо в промежутках между кормлением давать ребенку воды;
- особенно важно в период протекания насморка, своевременно освобождать носик малыша от слизи.
Затрудненное дыхание нарушает работу всех органов и систем, поэтому допускать скопление слизи нельзя; регулярно проветривать комнату. Желательно это делать каждый раз перед сном.
Если у новорожденного ребенка выделения из носа сопровождаются повышением температуры, общим недомоганием, нарушением аппетита, вялостью, это может говорить о развитии бактериального или вирусного заболевания. В таком случае, подобные мероприятия являются лишь вспомогательными, лечить такого рода насморк следует медикаментозно.
Консервативное лечение
При обильном образовании слизистого секрета, не сопровождающегося тревожными симптомами, врач может рекомендовать лечить недуг исключительно средствами местного действия. Для лечения грудничка наиболее безопасным вариантом является использование назальных капель, нежели спреев.
Чаще всего для устранения местных симптоматических проявлений назначают:
Сосудосуживающие средства
В случае ярко выраженного отека слизистой, рекомендуется применение препаратов, сужающих сосуды. Не следует самостоятельно прибегать к использованию капель, относящихся к данной фармакологической группе. Целесообразность их применения определяется исключительно врачом. Лечить ринит у грудного ребенка подобного рода средствами, следует с особой осторожностью, не допуская передозировки, и не более трех дней.
Допустимы к использованию при лечении новорожденных детей назальные капли – Назол Бэби, Називин 0,01%. Процедуру закапывания носа желательно выполнять не чаще одного раза в шесть часов.
Антисептические препараты
Самым распространенным и чаще всего назначаемым средством, относящимся к группе антисептиков, является Протаргол, который представляет собой коллоидный раствор серебра. Препарат не продается в обычных аптеках, заказать и приобрести его можно только по рецепту врача, в аптечных пунктах, изготавливающих лекарства.
Противовирусные иммуномодуляторы
Все лекарственные средства, и противовирусные с иммуномодулирующими препаратами не исключение, можно применять только по предписанию специалиста. Поскольку отдаленные последствия применения лекарств, оказывающих, в той или иной степени, действие на иммунную систему грудничка, еще мало изучены. Если детский врач сочтет рациональным, можно лечить ринит такими препаратами, как: Гриппферон, Генферон-лайт, Виферон.
Хорошо зарекомендовало себя иммуномодулирующее средство, растительного происхождения – Деринат. Препарат разрешен к применению даже новорожденным малышам.
Оставлять без должного внимания насморк у ребенка 2 месяцев ни в коем случае нельзя. Длительно протекающий недуг опасен своими осложнениями, особенно для грудничка. В случае появления обильных выделений из носа, затрудненного дыхания и других характерных симптомов у новорожденного, следует обязательно проконсультироваться с педиатром, поскольку лечить недуг самостоятельно, также не рекомендовано.
 Загрузка…
Загрузка…Аллергический ринит — Лечение — NHS
Лечение аллергического ринита зависит от того, насколько серьезны ваши симптомы и насколько они влияют на вашу повседневную деятельность.
В большинстве случаев лечение направлено на облегчение таких симптомов, как чихание и заложенный или насморк.
Если у вас мягкий аллергический ринит, вы часто можете самостоятельно лечить симптомы.
Вам следует посетить своего врача общей практики, если ваши симптомы более серьезны и влияют на качество вашей жизни, или если меры самопомощи не сработали.
Самопомощь
Симптомы легкого аллергического ринита можно лечить с помощью лекарств, которые вы покупаете в аптеке или магазине, таких как антигистаминные препараты длительного действия без седации.
Если возможно, попытайтесь уменьшить воздействие аллергена, который вызывает состояние.
Узнайте больше о профилактике аллергического ринита
Чистка носовых ходов
Регулярная чистка носовых ходов раствором соленой воды, также известная как спаривание носа или ирригация, также помогает избежать раздражения в носу.
Это можно сделать с помощью раствора, приготовленного из пакетиков, купленных в аптеке.
Маленькие шприцы или кастрюли, которые часто выглядят как маленькие рога или чайники, также доступны, чтобы помочь смыть раствор вокруг носа.
для полоскания носа:
- встаньте над раковиной, возьмите в ладонь 1 руку и налейте в нее небольшое количество раствора
- вдыхать воду в 1 ноздрю за раз
- повторяйте это, пока ваш нос не будет чувствовать себя комфортно (возможно, вам не нужно будет использовать все решение)
Пока вы это делаете, какое-то решение может попасть в горло через заднюю часть вашего носа.
Решение безвредно при проглатывании, но постарайтесь выплюнуть как можно больше.
Носовое орошение может проводиться так часто, как это необходимо, но каждый раз следует готовить свежий раствор.
Лекарство
Препаратне излечит вашу аллергию, но его можно использовать для лечения распространенных симптомов.
Если ваши симптомы вызваны сезонными аллергенами, такими как пыльца, вы должны прекратить прием лекарств после того, как пройдет риск воздействия.
Посетите своего врача общей практики, если ваши симптомы не реагируют на лекарства через 2 недели.
Антигистаминные препараты
Антигистаминные препараты снимают симптомы аллергического ринита, блокируя действие химического вещества, называемого гистамином, которое организм высвобождает, когда считает, что на него действует аллерген.
Вы можете купить антигистаминные таблетки у своего фармацевта без рецепта, но антигистаминные назальные спреи доступны только по рецепту.
Антигистаминные препараты иногда могут вызывать сонливость.Если вы принимаете их в первый раз, посмотрите, как вы реагируете на них, прежде чем управлять тяжелой техникой.
В частности, антигистаминные препараты могут вызывать сонливость, если вы пьете алкоголь во время их приема.
Кортикостероиды
Если у вас частые или постоянные симптомы, и у вас есть заложенность носа или носовые полипы, ваш терапевт может порекомендовать назальный спрей или капли, содержащие кортикостероиды.
Кортикостероиды помогают уменьшить воспаление и отек. Они работают дольше, чем антигистаминные препараты, но их действие длится дольше.
Побочные эффекты от вдыхаемых кортикостероидов редки, но могут включать сухость в носу, раздражение и кровотечения из носа.
Если у вас особенно тяжелый приступ симптомов и вам необходимо быстрое облегчение, ваш лечащий врач может назначить короткий курс таблеток кортикостероидов продолжительностью от 5 до 10 дней.
Дополнительные процедуры
Если аллергический ринит не поддается лечению, ваш лечащий врач может принять решение добавить к вашему первоначальному лечению.
Они могут предложить:
- увеличение дозы вашего кортикостероида назального спрея
- с использованием краткосрочного курса противозастойного назального спрея для приема с другими лекарствами
- комбинация антигистаминных таблеток с кортикостероидными назальными спреями и, возможно, противоотечными средствами
- с использованием назального спрея, содержащего лекарство под названием ипратропиум, которое поможет уменьшить выделения из носа и облегчить дыхание
- с использованием препарата антагониста лейкотриеновых рецепторов, который блокирует действие химических веществ, называемых лейкотриенами, которые выделяются во время аллергической реакции
Если вы не отвечаете на дополнительные процедуры, вас могут направить к специалисту для дальнейшей оценки и лечения.
Иммунотерапия
Иммунотерапия, также известная как гипосенсибилизация или десенсибилизация, является еще одним типом лечения некоторых аллергий.
Подходит только для людей с определенными типами аллергии, такими как сенная лихорадка, и обычно рассматривается только в случае серьезных симптомов.
Иммунотерапия включает постепенное введение все большего количества аллергена в ваш организм, чтобы сделать вашу иммунную систему менее чувствительной к нему.
Аллерген часто вводится под кожу предплечья. Инъекции делаются с недельными интервалами, каждый раз с немного увеличенной дозой.
Иммунотерапия также может проводиться с использованием таблеток, которые содержат аллерген, такой как пыльца травы, которые находятся под вашим языком.
Когда достигнута доза, эффективная для снижения вашей аллергической реакции (поддерживающая доза), вам нужно будет продолжать принимать инъекции или таблетки в течение 3 лет.
Иммунотерапия должна проводиться только под пристальным наблюдением специально обученного врача, так как существует риск, что она может вызвать серьезную аллергическую реакцию.
Последняя проверка страницы: 29 апреля 2019
Следующая проверка должна быть завершена: 29 апреля 2022
Ринит (HaY лихорадка) Обзор
Существует два вида ринита: аллергический и неаллергический.
Аллергический ринит
Если у вас аллергический ринит, ваша иммунная система ошибочно идентифицирует типичное безвредное вещество как злоумышленника. Это вещество называется аллергеном. Иммунная система реагирует на аллерген, высвобождая гистамин и химические медиаторы, которые обычно вызывают симптомы в носу, горле, глазах, ушах, коже и верхушке рта.
Сезонный аллергический ринит (сенная лихорадка) чаще всего вызывается пыльцой, переносимой в воздухе в разное время года в разных частях страны.
Аллергический ринит также может быть вызван распространенными аллергенами в помещении, такими как сухие чешуйки кожи, моча и слюна, обнаруженные на перхоти домашних животных, плесени, пометах от пылевых клещей и частиц таракана. Это называется многолетним аллергическим ринитом, так как симптомы обычно возникают круглогодично.
В дополнение к триггерам аллергенов, симптомы могут также возникать от раздражителей, таких как дым и сильный запах, или от изменений температуры и влажности воздуха.Это происходит потому, что аллергический ринит вызывает воспаление слизистой оболочки носа, что повышает чувствительность к ингаляциям.
Многие люди с аллергическим ринитом склонны к аллергическому конъюнктивиту (аллергия на глаза). Кроме того, аллергический ринит может усугубить симптомы астмы у людей, страдающих обоими состояниями.
Неаллергический ринит
По крайней мере, у каждого третьего человека с симптомами ринита нет аллергии. Неаллергический ринит обычно поражает взрослых и вызывает круглогодичные симптомы, особенно насморк и заложенность носа.Это состояние отличается от аллергического ринита, потому что иммунная система не участвует.
Проверьте свои знания о аллергический ринит . »
Будьте в курсе новейшей информации и общайтесь с другими. Присоединяйтесь к нам в Facebook и Twitter.
Ринит (сенная лихорадка) Симптомы и диагностика
Симптомы
Симптомы аллергического ринита включают:
• Зуд в носу, ротовой полости, горле, глазах
• чихание
• Заложенный нос (заложенность)
• насморк
• разрывая глаза
• темные круги под глазами
Симптомы сенной лихорадки имеют тенденцию вспыхивать весной и осенью.Симптомы многолетнего аллергического ринита длится год.
Диагноз
Аллерголог / иммунолог имеет специальную подготовку и опыт для диагностики специфических аллергенов, которые вызывают ваше заболевание, или для определения, не являются ли ваши симптомы неаллергическими. Ваш аллерголог примет тщательный медицинский анамнез с последующим тестированием аллергии. Кожные тесты или анализы крови являются наиболее распространенными методами определения триггеров аллергического ринита.
Видео: Выбор мудро »
Лечение и лечение ринита (сенной лихорадки)
Как только определенные аллергены будут диагностированы, ваш аллерголог / иммунолог будет работать с вами, чтобы разработать план, чтобы избежать аллергенов, которые вызывают ваши симптомы.Например, если у вас аллергия на пылевых клещей или плесень в помещении, вам следует предпринять шаги, чтобы максимально снизить количество этих аллергенов в вашем доме.
В случае аллергии на открытом воздухе, такой как пыльца, меры по предотвращению включают ограничение активного отдыха на открытом воздухе во время большого количества пыльцы. Национальное бюро аллергии TM (NAB) предоставляет наиболее точные и надежные уровни пыльцы и плесени приблизительно с 80 счетных станций по всей территории США, двух счетных станций в Канаде и двух счетных станций в Аргентине.
Иммунотерапия (уколы от аллергии) — проверенный метод лечения, обеспечивающий долгосрочное облегчение для многих людей, страдающих аллергическим ринитом.
Недавно в США была одобрена еще одна форма иммунотерапии аллергии, называемая сублингвальными иммунотерапевтическими таблетками. Таблетки от аллергии, вместо уколов, включают ежедневное введение аллергенов под язык.
Ваш аллерголог может назначить лекарство для уменьшения симптомов аллергического ринита.Эти лекарства могут включать назальные кортикостероидные спреи, антигистаминные пилюли, назальные антигистаминные спреи или противоотечные таблетки. Полный список лекарств, используемых для лечения аллергии, можно найти в Руководстве по лекарственным средствам AAAAI.
Варианты лечения неаллергического ринита включают назальные кортикостероиды, назальные антигистаминные препараты и назальные солевые составы. Если имеется много насморка, назальный спрей ипратропиум может помочь. Если заложенность носа является серьезной проблемой, можно использовать противоотечные таблетки или спреи, но назальные противоотечные спреи не следует использовать в течение более четырех дней, если они не используются в сочетании с назальным кортикостероидным спреем.
Большинство лекарств от аллергии для сезонного аллергического ринита (сенной лихорадки) работают лучше, если их начинать до того, как пыльца дерева поднимается в воздух каждую весну и появляются симптомы аллергии. Если вы начнете принимать лекарства от аллергии до того, как впервые вступите в контакт с весенними аллергенами, это лекарство может предотвратить выброс гистамина и других химических веществ. В результате этого симптомы аллергии не развиваются или становятся менее выраженными.
Мобильное приложение пыльцы теперь доступно! Посетите пыльцу.aaaai.org с вашего iPhone, iPad, BlackBerry или Android и добавьте это приложение на домашний экран.
,ЛУИ А. КАЗАЛ, JR., M.D., Фонд здоровья Навахо / Мемориальная больница Сейдж, Ганадо, Аризона
Am Fam Physician. 2002, октябрь 1; 66 (7): 1217-1225.
 Раздаточный материал для пациентов
Раздаточный материал для пациентов
Распространенность пищевой железодефицитной анемии у детей грудного и раннего возраста значительно снизилась с 1960 года.Однако удовлетворение этим достижением должно быть умеренным, потому что железодефицитная анемия у детей грудного и раннего возраста связана с длительным снижением умственной, двигательной и поведенческой функций. Кроме того, распространенность железодефицитной анемии у детей в возрасте от одного до трех лет, по-видимому, увеличивается. Точная взаимосвязь между железодефицитной анемией и последствиями для развития не совсем понятна, но эти эффекты не проявляются до тех пор, пока дефицит железа не станет серьезным и достаточно хроническим, чтобы вызвать анемию.В этот момент лечение железом может обратить вспять анемию и восстановить достаточное количество железа, однако, как представляется, ухудшение функции развития сохраняется. Поэтому вмешательство должно быть сосредоточено на первичной профилактике дефицита железа. На первом году жизни меры по предотвращению дефицита железа включают в себя полное отказ от коровьего молока, введение добавок железа в возрасте от четырех до шести месяцев у детей, находящихся на грудном вскармливании, и использование обогащенной железом смеси, когда она не кормит грудью. Формула с низким содержанием железа не должна использоваться.На втором году жизни дефицит железа можно предотвратить с помощью разнообразной диеты, богатой источниками железа и витамина С, ограничивающей потребление коровьего молока до уровня менее 24 унций в день и обеспечивающей ежедневное обогащение железом витаминов. Все дети грудного и раннего возраста, которые не получили первичной профилактики, должны пройти обследование на предмет дефицита железа. Скрининг проводится в возрасте от 9 до 12 месяцев, через шесть месяцев и в возрасте 24 месяцев. Только уровень гемоглобина / гематокрита выявляет только пациентов с дефицитом железа, достаточным для развития анемии.Скрининг по протопорфирину эритроцитов или по ширине распределения эритроцитов выявляет более ранние стадии дефицита железа. Положительный скрининг-тест является показанием к терапевтическому испытанию железа, которое остается окончательным методом установления диагноза дефицита железа.
Высокая распространенность железодефицитной анемии у детей в США была впервые широко отмечена в 1930-х годах. Тридцать лет спустя, когда уровень распространенности не снизился, дефицит железа стал рассматриваться как серьезная проблема общественного здравоохранения.Поскольку факторы питания были причиной в подавляющем большинстве этих случаев, железодефицитная анемия стала называться пищевой анемией. Вскоре стало общепринятым проводить скрининг всех детей в возрасте от 9 до 12 месяцев на дефицит железа путем скрининга на анемию. Анемия стала широко используемым маркером дефицита железа, а уровень гематокрита стал скрининг-тестом.
Эта универсальная стратегия скрининга в сочетании с ростом популярности грудного вскармливания, обогащения железом молочных смесей и злаков, началом Специальной программы дополнительного питания для женщин, младенцев и детей (WIC) в 1972 году и образованием врачей и общественности, был чрезвычайно успешным.К середине 1980-х годов в Соединенных Штатах Америки был отмечен резкий спад распространенности железодефицитной анемии по всему социально-экономическому спектру.2 В 1971 году 23 процента детей в возрасте от 9 до 36 месяцев посещали городскую клинику в Нью-Йорке. В Хейвене, штат Коннектикут, уровень гемоглобина был ниже 9,8 г на дл (98 г на л) .1 К 1984 году уровень заболеваемости в той же клинике снизился до 1 процента3. Исследование среднего класса с 9 по 23 месяц В частной практике в Миннеаполисе у новорожденных было установлено, что распространенность анемии в 7,6% в период между 1969 и 1973 годами снизилась до 2.8 процентов в период с 1982 по 1986 год.4
Это достижение в снижении железодефицитной анемии у детей считается большой историей успеха. К 1987 году лидеры в этой области предположили, что рутинный скрининг на дефицит железа больше не указывался, за исключением известных групп высокого риска, и его следует заменить выборочным скринингом, основанным на риске дефицита железа у отдельного пациента5. Оказалось, что, хотя медицинское сообщество Необходимость сохранять бдительность и выявлять очаги сохраняющейся повышенной распространенности, железодефицитная анемия больше не была угрозой для общественного здравоохранения, которой она была.К сожалению, железодефицитная анемия все еще остается у нас, и ее последствия для развития, по-видимому, носят продолжительный характер.
Психические, моторные и поведенческие эффекты
Связь между железодефицитной анемией и замедленным умственным, моторным и поведенческим развитием у детей не является недавним открытием. Возможная связь была отмечена в конце 1970-х годов, 6 и последующие исследования младенцев в возрасте от 12 до 23 месяцев в последние два десятилетия подтвердили эти выводы. 7–10 К 1990-м годам связь между железодефицитной анемией и более низким тестом развития баллы были точно установлены, но, возможно, не получили ожидаемого количества внимания в Соединенных Штатах из-за сокращения распространенности железодефицитной анемии.В последние годы стало ясно, что эти эффекты продолжительны, несмотря на коррекцию железодефицитной анемии.
Психические, двигательные и поведенческие эффекты развиваются только тогда, когда дефицит железа достаточно серьезен, чтобы вызвать анемию. 7,8 В исследованиях, использующих шкалы развития Бейли, 7 детей с железодефицитной анемией получают более низкие оценки по психическим и моторным тестам, включая брутто. и тонкая координация движений, 11 и демонстрируют аффективные различия, такие как настороженность, боязнь и несчастье.9 Эти результаты были подтверждены различными исследованиями в различных культурных условиях.12 Дальнейшее изучение компонента поведения выявило различия в активности, при которых дети с анемией менее игривы, утомлены легче и предпочитают, чтобы их удерживали. эффекты не обнаруживаются при обычном физическом осмотре; неизвестно, заметны ли изменения в поведении.
Лечение железом с последующим полным устранением анемии и дефицита железа не устраняет все эффекты поведения.Кроме того, сохраняются более низкие оценки психического и моторного теста, связанные с железодефицитной анемией. 7
.МИХАИЛ ОСТАПЧУК, М.Д., ДОННА М. РОБЕРТС, М.Д., и РИЧАРД ХЭДДИ, М.Д., Медицинский факультет Университета Луисвилля, Луисвилл, Кентукки
Am Fam Physician. , 2004 сент. 1; 70 (5): 899-908.
Внебольничная пневмония является одной из наиболее распространенных серьезных инфекций у детей, с ежегодной заболеваемостью от 34 до 40 случаев на 1000 детей в Европе и Северной Америке. При диагностике внебольничной пневмонии врачи должны полагаться, главным образом, на историю болезни пациента и физическое обследование, дополняемое разумным использованием рентгенограмм грудной клетки и лабораторных тестов по мере необходимости.Возраст ребенка важен при постановке диагноза. Пневмония у новорожденных младше трех недель чаще всего вызвана инфекцией, полученной от матери при рождении. Streptococcus pneumoniae и вирусы являются наиболее распространенными причинами у детей в возрасте от трех недель до трех месяцев. Вирусы являются наиболее частой причиной пневмонии у детей дошкольного возраста; Streptococcus pneumoniae является наиболее распространенным бактериальным патогеном. Mycoplasma pneumoniae и Chlamydia pneumoniae часто являются этиологическими агентами у детей старше пяти лет и у подростков.У очень маленьких детей, которые выглядят токсичными, необходимы госпитализация и внутривенное введение антибиотиков. Симптомы у амбулаторных больных с внебольничной пневмонией могут помочь определить лечение. Знание возрастных причин бактериальной пневмонии поможет направлять антибиотикотерапию. Иммунизация детей помогла снизить частоту инвазивной инфекции Haemophilus influenzae типа B, и недавно введенная гептовалентная пневмококковая вакцина может сделать то же самое для инфекций Streptococcus pneumoniae.
Термин «внебольничная пневмония» (CAP) относится к пневмонии у ранее здорового человека, который заразился за пределами больницы. CAP является одной из наиболее распространенных серьезных инфекций у детей, с частотой 34-40 случаев на 1000 детей в Европе и Северной Америке. 1-3 Хотя смерть от CAP редко встречается в промышленно развитых странах, инфекция нижних дыхательных путей является одной из Основные причины детской смертности в развивающихся странах.4,5
.