Ком в горле
— Не дадим врачам «на лапу» — сами вылечим мы папу!
Ангина: двойной удар по сердцу и почкам
Воспаление небных миндалин (гланд). Ангина (иначе — острый тонзиллит) — чемпионка среди болезней горла. Если гланды распухли до размеров бильярдных шаров, чаще всего виноваты бактерии из рода гемолитических стрептококков. Иногда поражение гланд вызывается вирусами (гриппа, например), редко — хламидиями или грибками.
Ангина — штука заразная, передается воздушно-капельным путем (то есть через кашель, чих, полотенца и кружки, которыми пользуется больной). Самая легкая форма ангины — катаральная, когда бывает лишь поверхностное воспаление гланд. Самая тяжелая — фолликулярная, когда гланды воспаляются «насквозь» и поражается фолликулярный аппарат миндалин.
Признаки
Сильная боль в горле, отдается в уши. Желтоватый гнойный налет на гландах и языке.
Температура, озноб, головные боли.
Боли в мышцах и суставах (при тяжелой форме — боли в сердце).
Могут быть — особенно у детей — тошнота, рвота, боли в животе.
Диагностика
Мазок из горла на бактериологический анализ.
Анализ крови.
При хроническом тонзиллите — анализ на иммунный статус.
Чем лечить
Одними лишь травяными полосканиями (хотя они, конечно, необходимы в качестве местного лечения) да сосанием леденцов от боли в горле ангину не прогонишь. Для борьбы с ней нужны более «ударные» средства: скорее всего, врач назначит антибиотики и физиотерапию (ультрафиолетовое облучение, СВЧ и др.).
При верном лечении симптомы болезни исчезают примерно за неделю, нормализуется анализ крови. Но гланды могут быть увеличенными до 10 — 12 дней.
При хроническом тонзиллите часто эффект дает лишь хирургическое вмешательство.
Возможные осложнения
Ангина «славится» тем, что дает осложнения на почки (в виде хронического пиелонефрита) и сердце. Так что после острого тонзиллита врачи советуют сделать кардиограмму и наведаться к кардиологу еще через несколько недель.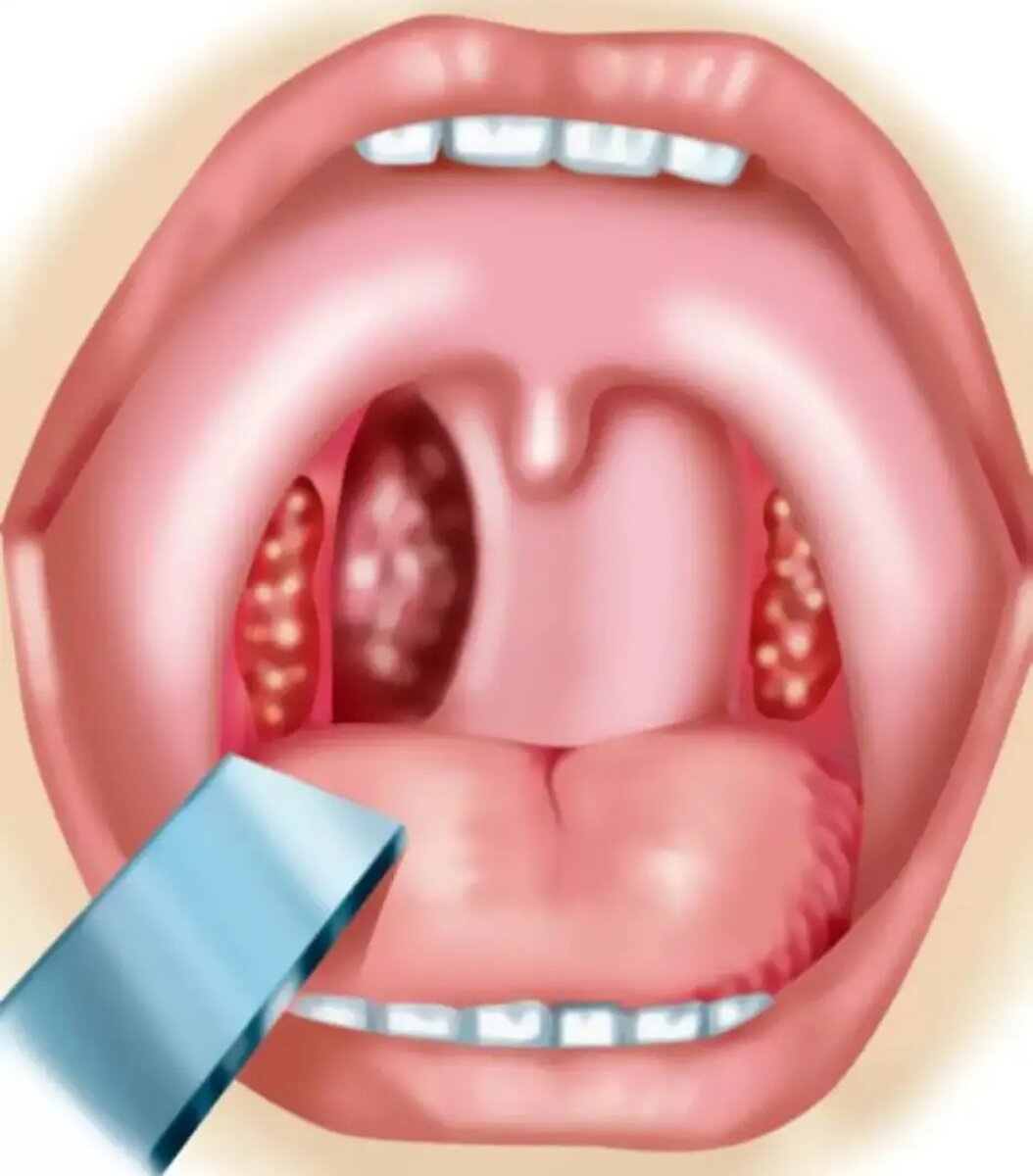
Фарингит: «кость в глотке»
Воспаление слизистой оболочки глотки. В 30% случаев причиной острого фарингита является бактериальное заражение, в остальных случаях виноваты вирусы (грипп, ОРВИ).
Факторы риска
Переохлаждение организма.
Загазованность, запыленность воздуха (в городах люди болеют чаще, чем в сельской местности).
Курение и злоупотребление алкоголем.
Инфекционные заболевания.
Болезни почек и крови.
Признаки
Колющая боль в горле, особенно сильная при глотании.
Трудно широко открыть рот.
Сухой кашель, першение.
Ощущение комка в глотке.
Общее недомогание, слабость, головная боль, температура.
Диагностика
В первую очередь доктор осмотрит горло. Скорее всего, оно будет красным, слизистая оболочка может быть покрыта пленкой или гнойными выделениями.
Но отличить вирусный фарингит от бактериального по данным осмотра трудно. Возможно, доктор назначит дополнительные исследования: общий анализ крови, бактериологическое или вирусологическое исследование (мазок из глотки).
Возможно, доктор назначит дополнительные исследования: общий анализ крови, бактериологическое или вирусологическое исследование (мазок из глотки).
Чем лечить
Ради пользы дела стоит временно посадить себя на нераздражающую горло диету: отказаться от обжигающего кофе, напитков со льдом и мороженого, а также кислой, острой, соленой пищи.
Чтобы поскорее выпроводить инфекцию из организма, нужно побольше пить:
— полезно щелочное питье (минералка, лучше без газа),
— зеленый чай, чаи с мятой, зверобоем, ромашкой.
Если анализы покажут, что виноваты бактерии, то врач может назначить антибиотики.
При остром фарингите не ленитесь полоскать горло антисептическими растворами: марганцовкой, фурациллином каждые полчаса-час. Также на пользу пойдут противовоспалительные аэрозоли.
ВОПРОС К СПЕЦИАЛИСТУ
Не опасно ли удалять гланды?
По словам Анатолия Смирнитского, вырезать гланды легко, но это не всегда благо для организма. У некоторых людей после операции развиваются хронический фарингит, бронхит, люди чаще простужаются. Поэтому тонзилэктомию стоит проводить лишь в случае, если нет эффекта от полноценной терапии.
У некоторых людей после операции развиваются хронический фарингит, бронхит, люди чаще простужаются. Поэтому тонзилэктомию стоит проводить лишь в случае, если нет эффекта от полноценной терапии.
(Продолжение в следующем номере «КП» — Здоровье».)
ВАЖНО!
5 способов уберечься от простуд
Ешьте селен. Этот микроэлемент поддержит иммунитет. «Добыть» его можно из:
вариант для гурманов — красного вина и устриц,
демократический вариант — пакетика фисташек, супа из белых грибов и винограда.
Не усердствуйте в спортзале. Тяжелые физнагрузки в простудный сезон снижают иммунитет. Так что поменьше «железа», побольше — аэробики (йога, ушу, пилатес и т. д.) и занятий в кардиозале.
Чаще мойте руки. До 90% всех случаев заражения всеми простудными болезнями происходит через руки — когда мы обмениваемся рукопожатиями, держимся за поручни в метро и тычем пальцем в витрины магазинов.
Не ковыряйте в носу. Если вы оближете грязный палец, «микробный десант» в 70% случаев будет уничтожен дезинфицирующей слюной. Но стоит один раз поковырять тем же пальцем в носу — все, считай, больничный в кармане: слизистая носа перед заразой беззащитна.
Но стоит один раз поковырять тем же пальцем в носу — все, считай, больничный в кармане: слизистая носа перед заразой беззащитна.
Больше секса! Половая активность увеличивает выработку защитных антител в крови. Чем больше антител, тем меньше шансов у микробов. Кстати, еще Петр I утверждал, что простудную хворь лучше всего гонит «справная баня и ладная девка».
Боль в горле и хронический тонзиллит
ОториноларингологияГюнай Рамазанова:
Я — Рамазанова Гюнай, врач-отоларинголог клиники «МедикСити», веду передачи для вас, развенчивая мифы оториноларингологии. Сегодня у нас в гостях профессор, руководитель центра отоларингологи ОН КЛИНИК, профессор кафедры отоларингологии РУДН Ирина Михайловна Кириченко. Очень умный человек и мне ее точка зрения очень важна. Мы сегодня будем говорить про нёбные миндалины, в народе их называют гланды. Это органы, которые мы видим справа и слева, когда открываем рот, миндалины, наши миндалеобразные органы. Они наши защитники.
Это органы, которые мы видим справа и слева, когда открываем рот, миндалины, наши миндалеобразные органы. Они наши защитники.
Ирина Михайловна, расскажите, пожалуйста, всем нам, что такое нёбные миндалины? Сначала про их строение, зачем они нам нужны и почему природа их создала?
Ирина Кириченко:
Очень хороший и очень актуальный вопрос, особенно, для наших слушателей. Я думаю, будет интересно узнать, что миндалины — это лимфоидная ткань, которая образуется, закладывается при формировании ребенка в утробе матери. Вместе с, так называемым, кольцом Пирогова-Вальдейера, в которое входят и всем известные аденоиды, аденоидная ткань в носоглотке, лимфоидная ткань разбросана также по задней боковой стенке глотки, в области боковой стенки глотки. Язычные миндалины образуют кольцо защиты. Когда мы рождаемся на свет, сразу же идет обсеменение флорой, которая вокруг нас. Она бывает полезной, бывает патогенной, и миндалины являются стражем, входным порталом. Мы дышим, мы разговариваем, потребляем пищу, всё проходит через ротоглотку и носоглотку, и эти лимфоидные органы пытаются затормозить инфекцию. Они нам очень нужны.
Они нам очень нужны.
Миндалины состоят из лимфоидных углублений. Я всегда говорю пациентам, не очень сведущим в медицине, чтобы им было проще понять: представляете морскую губку. Она имеет прикрепление, жёсткое место, и оттуда исходят крипты, то есть как каналы, углубления. Они созданы природой, для того чтобы, не увеличивая объема самой миндалины, увеличить ее площадь внутри. Внутри происходит созревание лимфоидной ткани, то есть клеток, которые защищают нас. Образование антител, то есть белков, которые нас защищают при контакте с инфекцией, и клеток, которые созревают. Это иммунный орган, он нужен иммунитету. Но в некоторых случаях миндалины перестают работать как иммунный орган и уже являются источником инфекции для нас, тогда возникают проблемы. В горле возникает хроническая боль, возможно, сначала острая, а потом хроническое воспаление. Чаще всего она возникает при патогенной флоре, когда заселяется патогенная флора, но бывает так, что не обязательно совсем злая флора. Бывает условно-патогенная, тоже вызывает неприятные ощущения и боли в горле, здесь нужно проводить определенную диагностику.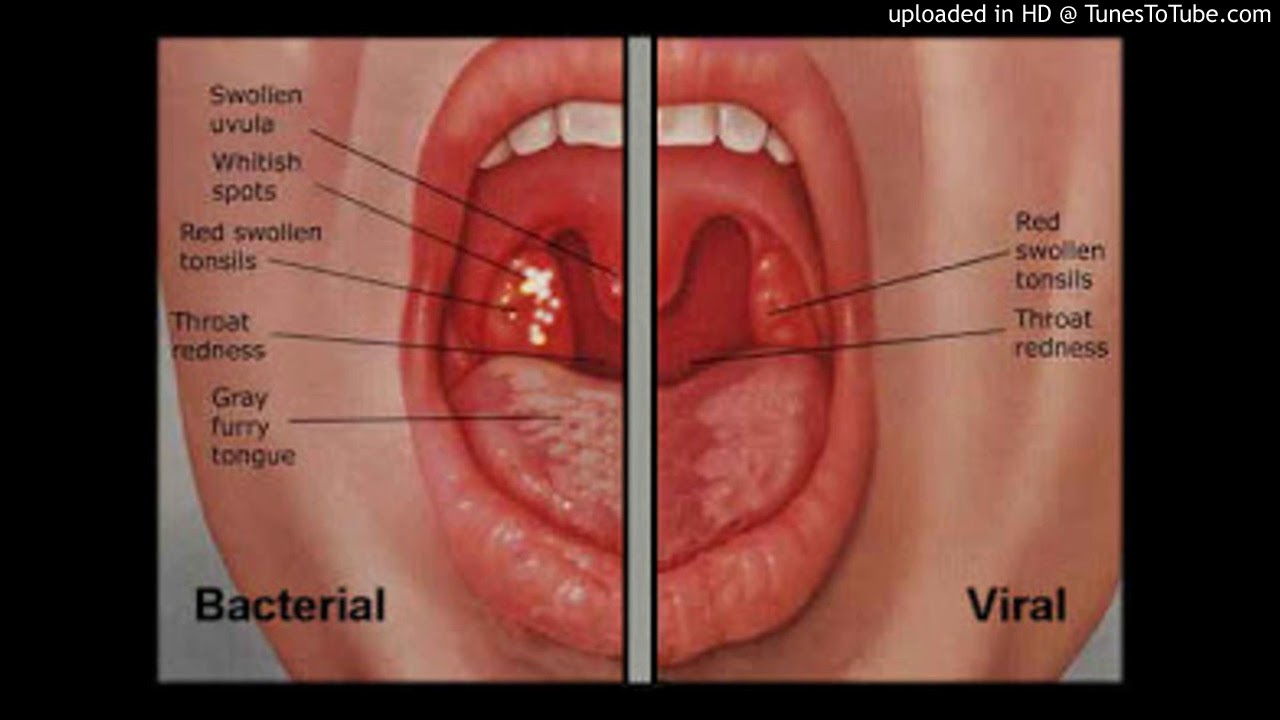
Гюнай Рамазанова:
Теперь расскажите нам, пожалуйста, какие есть причины боли в горле? Чтобы люди знали, куда идти, когда у них болит горло, к какому врачу, и чем начинать себе лечение до врача?
Ирина Кириченко:
Да, тоже интересная тема. У нас, к сожалению, не собирается статистика по боли в горле, но в США за предыдущие 2 года 2 % всего населения пришло с болью в горле как первым симптомом. Посчитали ― около 10 млн пациентов ежегодно обращается с таким симптомом. Безусловно, это симптом не специфический, то есть не можем сказать, что, если болит горло, значит обязательно тонзиллит, нет. Боль в горле возникает при вирусных инфекциях, при фарингитах, у пациентов, занимающихся голосовыми профессиями, тоже может быть боль в горле. Поэтому нужно дифференцировать, для того чтобы понять причины боли в горле. Когда человек приходит к терапевту, и жалуется: и из носа течет, и горло болит, ― то, конечно, если боль пройдет и больше не будет беспокоить пациента, понятно, что была вирусная причина.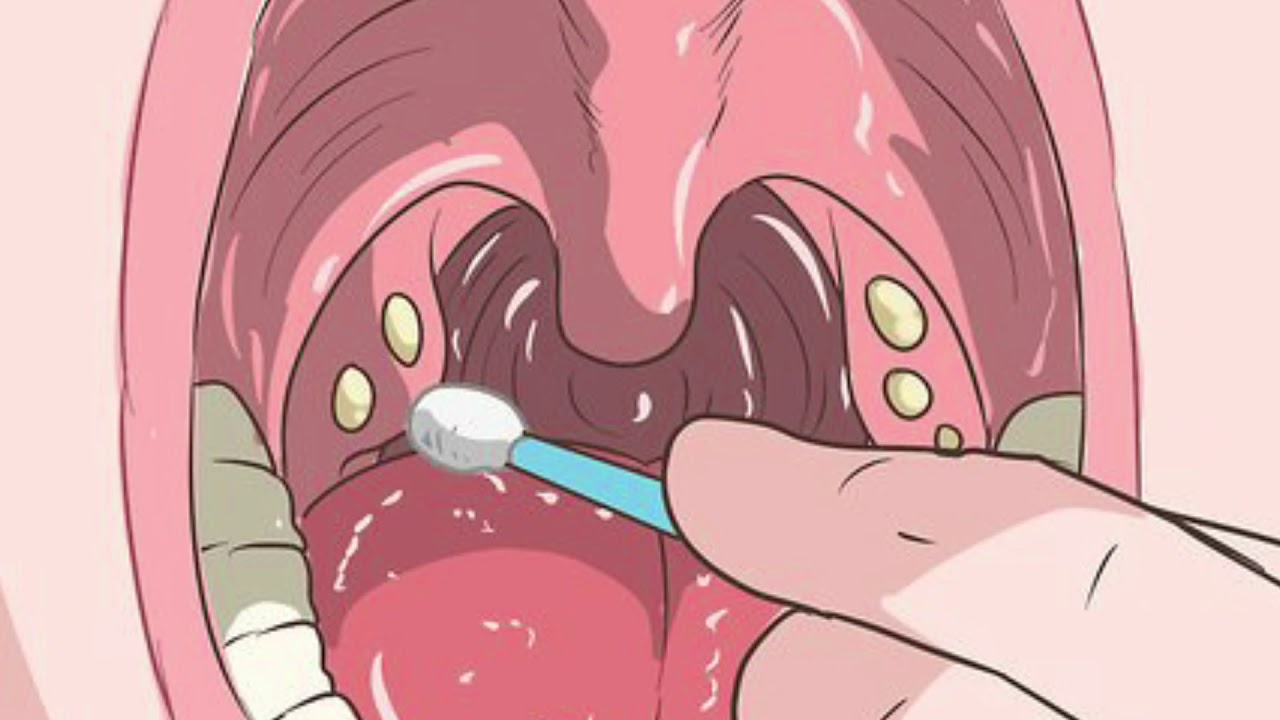 Но, если она будет рецидивировать и возникать вновь, конечно, отоларинголог должен обязательно посмотреть такого пациента. Маленького пациента педиатр должен направить к отоларингологу, взрослого пациента, соответственно, терапевт или другой специалист, к которому обратился пациент, должен обязательно проконсультировать его у ЛОР-врача.
Но, если она будет рецидивировать и возникать вновь, конечно, отоларинголог должен обязательно посмотреть такого пациента. Маленького пациента педиатр должен направить к отоларингологу, взрослого пациента, соответственно, терапевт или другой специалист, к которому обратился пациент, должен обязательно проконсультировать его у ЛОР-врача.
Гюнай Рамазанова:
Да, вы хорошо сказали. Какие профессии голосовые? Это педагоги, певцы, естественно, и вообще ораторы, ведущие. Их очень много, даже врачи — мы же много говорим на работе, поэтому боль в горле имеет право у нас быть, как у всех голосовых профессий. Расскажите нам, пожалуйста, разницу между голосовыми и не голосовыми профессиями, причины боли в этих случаях и чем это может закончиться?
Ирина Кириченко:
Голосовые профессии — это профессии, связанные с использованием голосового аппарата как источника труда, хлеба насущного. Мы тоже сюда относимся, потому что нам приходится много разговаривать с пациентом. Это педагог и, безусловно, лекторы, как я. Я профессор кафедры, читаю лекции, тоже большая нагрузка; если читаешь лекции два часа, уже чувствуешь, что голос садится. Но большее значение это имеет для пациентов, которые поют, особенно тех, кто выбрал для себя пение как профессию, постоянно поют. Это большая нагрузка на связки и постоянно происходит микротравма. Когда оперные певцы длительно занимаются вокалом, имеют большие нагрузки на голосовые связки — там мышцы, слизистая оболочка — то могут быть микротравмы на фоне нагрузок. Если пациент, плюс к тому же, имеет ещё и проблемы с желудочно-кишечным трактом: рефлюкс-эзофагит, когда часть кислотного содержимого забрасывается в ротоглотку, или есть инфекции в области ротоглотки, например, у них есть хронический тонзиллит, или у них есть проблема с носом, затекает отделяемое, может быть, вазомоторный ринит, синусит, аллергический ринит, ― то постоянно отделяемое затекает по задней стенке глотки, раздражает, и добавляется травма при пении. Тогда сначала возникает, потом обостряется фарингит и тонзиллит.
Это педагог и, безусловно, лекторы, как я. Я профессор кафедры, читаю лекции, тоже большая нагрузка; если читаешь лекции два часа, уже чувствуешь, что голос садится. Но большее значение это имеет для пациентов, которые поют, особенно тех, кто выбрал для себя пение как профессию, постоянно поют. Это большая нагрузка на связки и постоянно происходит микротравма. Когда оперные певцы длительно занимаются вокалом, имеют большие нагрузки на голосовые связки — там мышцы, слизистая оболочка — то могут быть микротравмы на фоне нагрузок. Если пациент, плюс к тому же, имеет ещё и проблемы с желудочно-кишечным трактом: рефлюкс-эзофагит, когда часть кислотного содержимого забрасывается в ротоглотку, или есть инфекции в области ротоглотки, например, у них есть хронический тонзиллит, или у них есть проблема с носом, затекает отделяемое, может быть, вазомоторный ринит, синусит, аллергический ринит, ― то постоянно отделяемое затекает по задней стенке глотки, раздражает, и добавляется травма при пении. Тогда сначала возникает, потом обостряется фарингит и тонзиллит.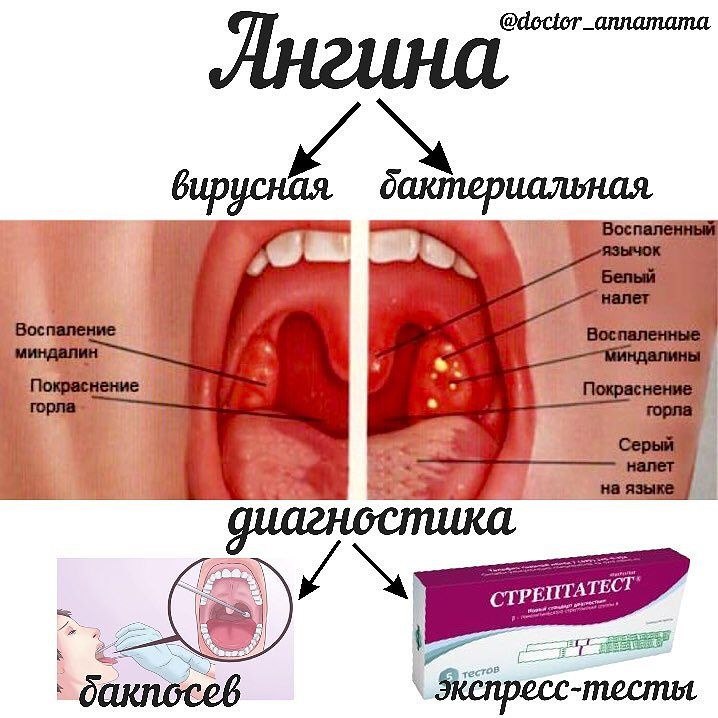 У этих пациентов нужно очень аккуратно проводить лечение. При лечении тонзиллита может стоять вопрос о хирургическом воздействии, об удалении миндалин, но при удалении могут изменяться строение ротоглотки и резонаторные функции.
У этих пациентов нужно очень аккуратно проводить лечение. При лечении тонзиллита может стоять вопрос о хирургическом воздействии, об удалении миндалин, но при удалении могут изменяться строение ротоглотки и резонаторные функции.
Гюнай Рамазанова:
Может меняться голос. Да, кстати, у меня были пациенты певцы, и они были противниками операции. Им нужно было оперировать миндалины, а они были противники. Они сказали, что их педагоги, которые обучают постановке голоса, против удаления миндалин, потому что миндалины занимают в ротоглотке очень много места. Мы же видим только часть, они сами по себе большие. Когда удаляем, получается очень объемное образование, поэтому получается, что голос тут же меняется и его надо снова ставить.
Ирина Кириченко:
Да, совершенно верно. Существуют специальные очень строгие критерии; я их сейчас озвучу, чтобы наши слушатели голосовых профессий понимали, что есть определенный вред здоровью.
Есть классификации тонзиллита.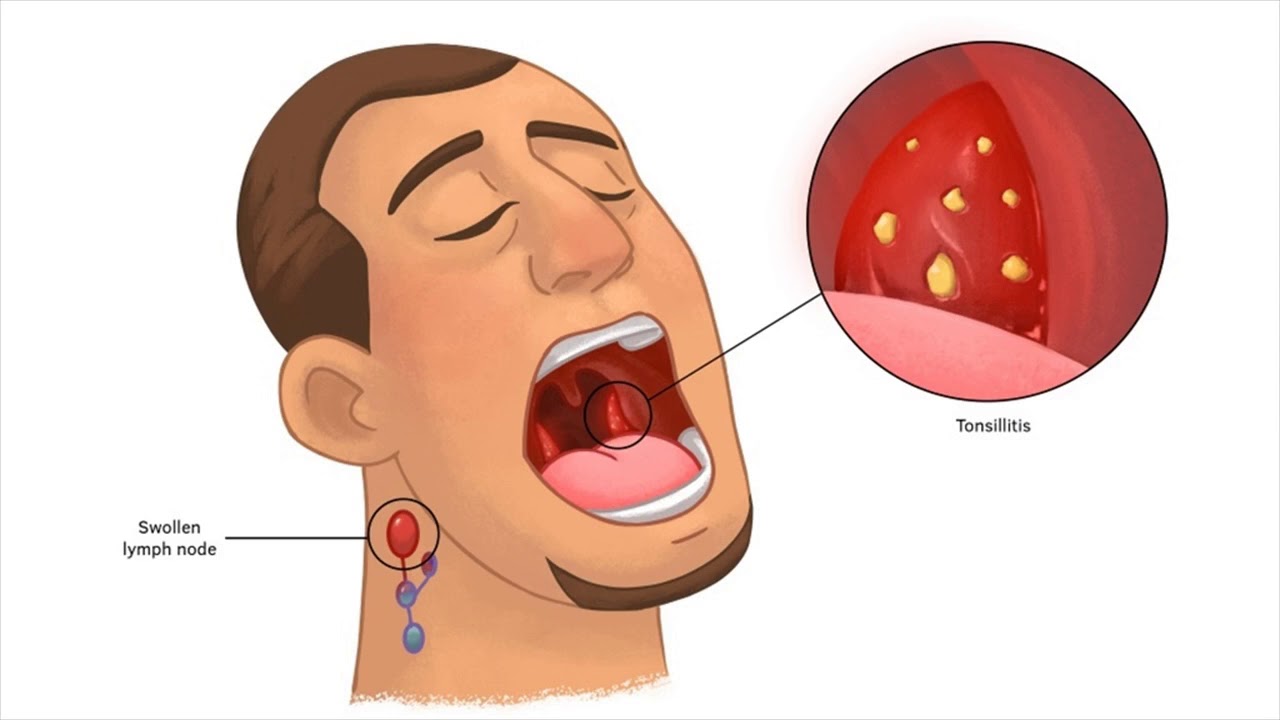 Есть токсическая форма тонзиллита, токсикоаллергическая форма 1 и 2, и простая форма тонзиллита, когда нет осложнения, но беспокоят гнойные пробки, периодические боли в горле. Если нет интоксикации, и нет большого вреда здоровью, то есть не развивается ревматизм, не развиваются пороки сердца, нет гломерулонефрита, нет ревматической атаки, то возможно лечение таких пациентов. Но, если есть проблемы, которые я озвучила, например, у пациента есть паратонзиллярный абсцесс, возник у него когда-то или постоянно возникают абсцессы, возникают осложнения на суставы и так далее, то этому пациенту показано удаление миндалин однозначно, иначе они наносят тяжелый вред здоровью. Если пациент занимается вокалом меньше 5 лет, то ему можно смело удалять миндалины, потому что за это время не происходит полной постановки голоса, такие пациенты могут быть подвергнуты хирургическому лечению. В другом случае, если пациенты занимаются вокалом больше 5 лет, то вред и польза должны очень внимательно оцениваться.
Есть токсическая форма тонзиллита, токсикоаллергическая форма 1 и 2, и простая форма тонзиллита, когда нет осложнения, но беспокоят гнойные пробки, периодические боли в горле. Если нет интоксикации, и нет большого вреда здоровью, то есть не развивается ревматизм, не развиваются пороки сердца, нет гломерулонефрита, нет ревматической атаки, то возможно лечение таких пациентов. Но, если есть проблемы, которые я озвучила, например, у пациента есть паратонзиллярный абсцесс, возник у него когда-то или постоянно возникают абсцессы, возникают осложнения на суставы и так далее, то этому пациенту показано удаление миндалин однозначно, иначе они наносят тяжелый вред здоровью. Если пациент занимается вокалом меньше 5 лет, то ему можно смело удалять миндалины, потому что за это время не происходит полной постановки голоса, такие пациенты могут быть подвергнуты хирургическому лечению. В другом случае, если пациенты занимаются вокалом больше 5 лет, то вред и польза должны очень внимательно оцениваться.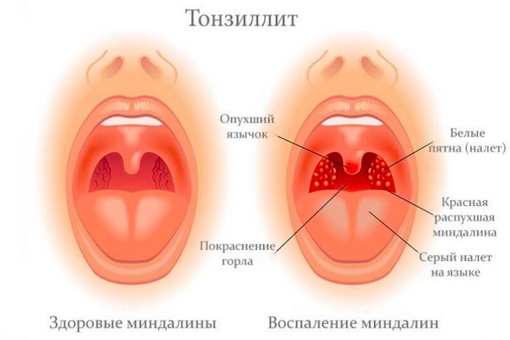 Большое значение имеет отбор студентов для вокала. Если у пациента есть хронический тонзиллит (токсикоаллергическая форма), мы рекомендуем перед поступлением в вуз удалить миндалины и потом уже ставить голос. Мне кажется, это очень достойный выход из положения.
Большое значение имеет отбор студентов для вокала. Если у пациента есть хронический тонзиллит (токсикоаллергическая форма), мы рекомендуем перед поступлением в вуз удалить миндалины и потом уже ставить голос. Мне кажется, это очень достойный выход из положения.
Гюнай Рамазанова:
Отлично! Значит, уважаемые наши слушатели, которые занимаются голосовыми профессиями: если вы только начали карьеру, как сказала Ирина Михайловна, прошло меньше 5 лет — надо заниматься вашими миндалинами. Если там есть хронический процесс, надо от них избавиться однозначно, чтобы через несколько лет они вам не добавили, например, абсцесс и осложнения в виде ревматизма и так далее. Если вы студент, только начали, тогда однозначно надо подойти к ЛОРу, узнать его мнение: удалять, не удалять. Потому что у каждого врача есть свои подходы, кому удаляем, кому не удаляем (я не имею в виду голосовые профессии). Представители голосовых профессий тем более должны до выбора профессии заниматься своими миндалинами, так как потом они могут давать проблемы в виде осложнений для всего организма и даже потери профессии, можно сказать.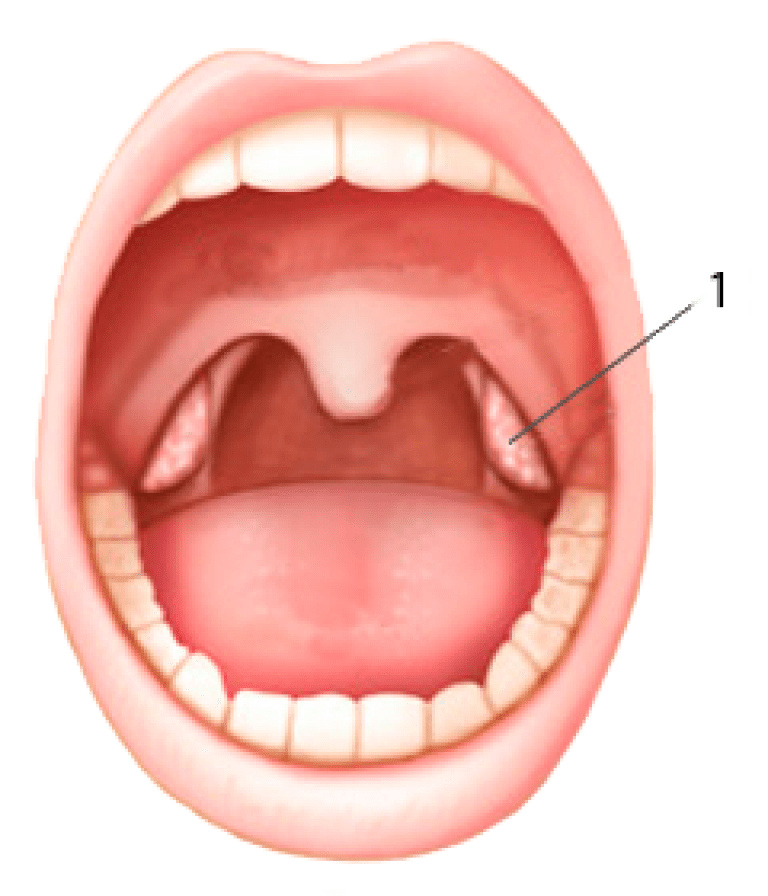 Поэтому услышьте нас: если у вас уже поставлен голос, вы поете уже более 5 лет, но у вас есть проблемы в виде хронического тонзиллита — бегите к ЛОРу. Это лечится, не всем подряд удаляя, именно представителям голосовых профессий, которые работают уже несколько лет. Хронический тонзиллит сам по себе вреден для всего организма, его нельзя оставлять просто так.
Поэтому услышьте нас: если у вас уже поставлен голос, вы поете уже более 5 лет, но у вас есть проблемы в виде хронического тонзиллита — бегите к ЛОРу. Это лечится, не всем подряд удаляя, именно представителям голосовых профессий, которые работают уже несколько лет. Хронический тонзиллит сам по себе вреден для всего организма, его нельзя оставлять просто так.
Расскажите, пожалуйста, Ирина Михайловна, какие симптомы пациент с хроническим тонзиллитом чувствует у себя в течение года, например? Например, ко мне приходит пациент и говорит: постоянно чувствую свое горло. Я говорю: здоровый человек не должен чувствовать ни свое горло, ни нос и так далее. Расскажите для всех, чем хронический тонзиллит дает о себе знать?
Ирина Кириченко:
Симптомы хронического тонзиллита при первых проявлениях во многом схожи с хроническим фарингитом. Поэтому пациенты смотрят в ротоглотку, видят, что у них задняя стенка глотки красная и говорят: у меня, наверное, фарингит. Это достаточно распространенное мнение, все знают про фарингит и сбрасывают со счетов возможность развития тонзиллита. При тонзиллите боли в горле могут быть достаточно стойкими, особенно это касается, если тонзиллит вызван бета-гемолитическим стрептококком типа А. Это сейчас самая большая мировая проблема, потому что в популяции, среди людей в последнее время стал достаточно распространен. Почему такая проблема возникает? Потому что у нас есть бесконтрольное применение антибиотиков. У человека заболело горло — он не пошел к врачу, а пошел в аптеку. Там стоит фармацевт, возможно, что она что-то знает о хроническом тонзиллите, но она всего лишь фармацевт, и она дает ему антибиотик лечиться, который не имеет совершенно никакого отношения к диагностике и лечению заболевания. Человек принимает его курс, не получает эффект, идет в следующую аптеку за следующим антибиотиком, и только потом идет врачу. Он приходит ко мне на прием, вываливает сумку антибиотиков, различных препаратов и говорит: доктор, я всем этим по лечился, а теперь вы мне помогите.
При тонзиллите боли в горле могут быть достаточно стойкими, особенно это касается, если тонзиллит вызван бета-гемолитическим стрептококком типа А. Это сейчас самая большая мировая проблема, потому что в популяции, среди людей в последнее время стал достаточно распространен. Почему такая проблема возникает? Потому что у нас есть бесконтрольное применение антибиотиков. У человека заболело горло — он не пошел к врачу, а пошел в аптеку. Там стоит фармацевт, возможно, что она что-то знает о хроническом тонзиллите, но она всего лишь фармацевт, и она дает ему антибиотик лечиться, который не имеет совершенно никакого отношения к диагностике и лечению заболевания. Человек принимает его курс, не получает эффект, идет в следующую аптеку за следующим антибиотиком, и только потом идет врачу. Он приходит ко мне на прием, вываливает сумку антибиотиков, различных препаратов и говорит: доктор, я всем этим по лечился, а теперь вы мне помогите.
Симптомы хронического тонзиллита при первых проявлениях во многом схожи с хроническим фарингитом.

Гюнай Рамазанова:
А у нас резерв очень маленький. Антибиотиков, которые помогают против этих бактерий, лишь определенное количество. А бактерии тоже живые, они хотят жить, они начинают к привыкать антибиотику.
Ирина Кириченко:
Это называется резистентность. Хронический тонзиллит развивается, манифестирует ангиной. Настоящая, стрептококковая ангина, вызванная бета-гемолитическим стрептококком типа А. Пациент запомнит ее — это высокая температура, гнойные налеты, даже не пробки, а налеты. Это боль при глотании, затруднение приема твердой и даже мягкой пищи, увеличение шейных лимфатических узлов, подчелюстных лимфатических узлов. Это интоксикация, пациенты не могут ходить, слабость, проливной пот. Если такие симптомы есть, конечно же, пациент пойдет к доктору. Но, если бы он начал лечение раньше, то, возможно, не возникли бы эти симптомы, не было бы причин, по которым ему необходимо более серьезно лечиться.
Что еще может быть при хроническом тонзиллите? Когда человека пролечивают антибиотиками… К сожалению, у нас пациенты не любят лечиться, бросают, как только чувствуют, что прекратились первые симптомы, 4 дня пил антибиотики. При тяжелых симптомах — 10 дней лечения, однозначно. Врачей не всегда слушают, не долечиваются, инфекция уходит вглубь миндалин, там ей хорошо, там мало кислорода, там есть что поесть. Естественно, когда человек болеет, он ослаблен, иммунитет ослаблен, организм не борется, и недолеченная ангина — это перспектива хронизации процесса.
Гюнай Рамазанова:
Значит, если не долечить ангину, даже хоть один раз человек заболел, у него инфекция однозначно, потому что была высокая температура, слабость и так далее, налет в горле. Бактерии углубляются в крипты, где и живут. Там есть питательная среда, там всегда тепло, темно и влажно — то, что они обожают, они там живут и обитают. В миндалине появляется очаг бактерий, появляется уже хронический тонзиллит.
Ирина Кириченко:
Появляется хронический тонзиллит. Когда мы едим, часть пищи, конечно, попадает на миндалины, но то, что мы видим постоянно в виде пробок — это не пища. Наши пациенты заблуждаются, думая, что это пища забивается. Нет, миндалина глубокая, но она не способствует тому, чтобы пища там оставалась ― так сделано природой-матушкой. То, что выделяется на миндалине — это продукты жизнедеятельности бактерий и знак хронического воспаления. Естественно, боли в горле, естественно, обострение фарингита. Говорят, что если миндалины удалить, то будет обостряться фарингит. Он уже и так присутствует, и он не будет чаще обостряться, если все сделать правильно.
Гюнай Рамазанова:
Я всегда говорю пациентам, что, если у вас уже есть хронический тонзиллит, миндалины заняты своей инфекцией. Миндалины не отвечают на внешние факторы, значит, ответственность берет на себя задняя стенка: увеличиваются гранулы и появляется хронический фарингит. То есть изначально это явление хронического тонзиллита, они идут друг с другом.
То есть изначально это явление хронического тонзиллита, они идут друг с другом.
Ирина Кириченко:
Безусловно, они идут вместе и одно может усугублять другое. Еще важный момент, что сам хронический тонзиллит может способствовать возникновению абсцесса за миндалинами. Абсцесс ― это гнойник, который возникает за миндалиной. За миндалиной есть клетчатка, жировая ткань. Ее немного, но она в замкнутом пространстве, и когда есть абсцесс, возникают боли и повышенная температура. Самое страшное и неприятное, что гной может пройти не наружу, прорваться, а внутрь. А внутри у нас шея, парафарингеальное пространство, где проходят крупные сосуды, нервы. То есть, если абсцесс прорвется внутрь, то будет флегмона шеи, а еще дальше внутрь — это воспаление, медиастинит, воспаление в области сердца. Это очень серьезное осложнение, поэтому мы должны об этом помнить.
Гюнай Рамазанова:
Вплоть до летального исхода. Нагнаивание миндалины ― это смертельно опасно, но без хронического тонзиллита паратонзиллярного абсцесса не будет.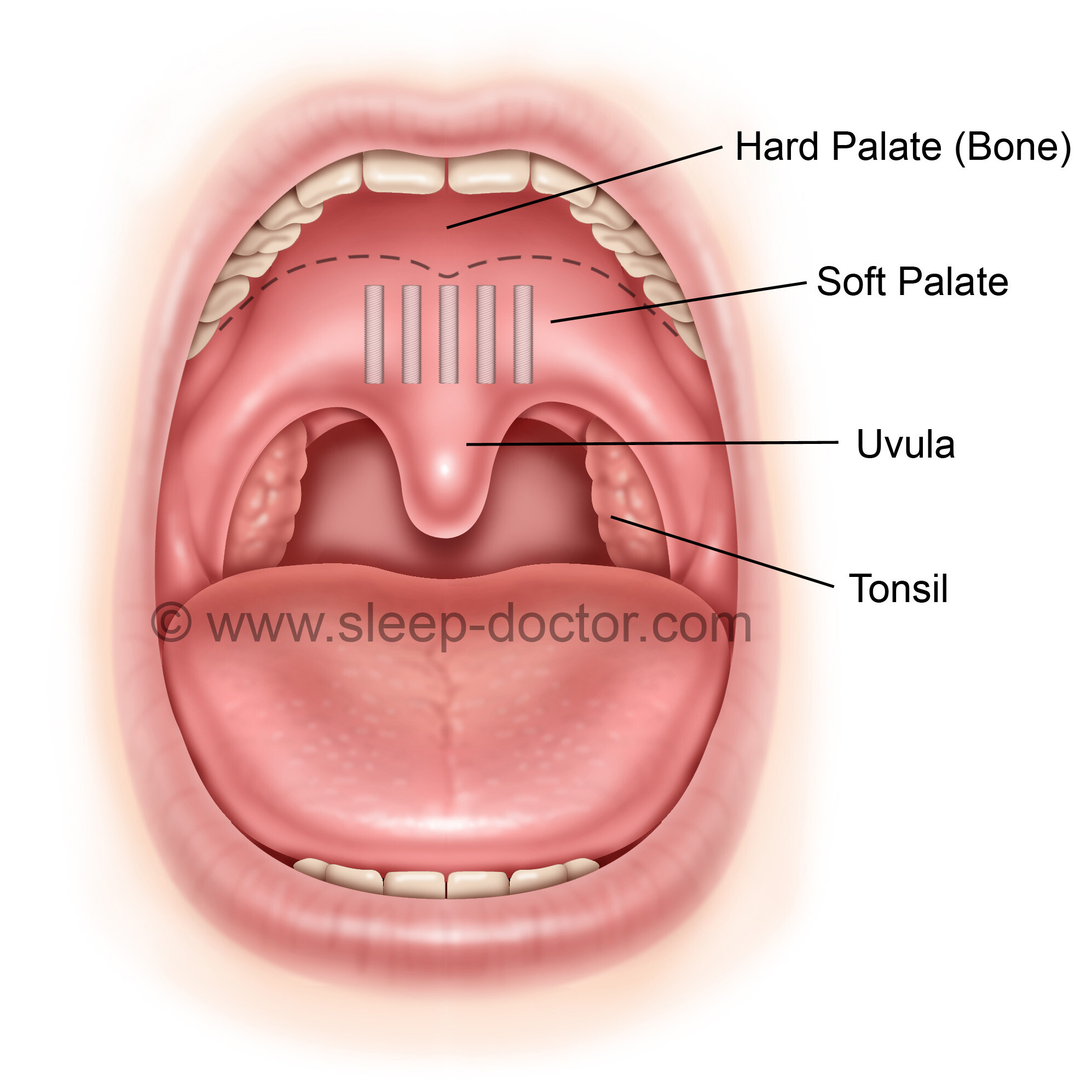
Чем отличается хронический фарингит от хронического тонзиллита? Запах изо рта бывает. Часто дискомфорт в горле, постоянные боли в горле. Бывают увеличены лимфоузлы, бывают не увлечены.
Ирина Кириченко:
Но чаще, все-таки, увеличены, чаще подчелюстные. Если идет осложнение и усугубляется процесс, то и переднешейные узлы являются коллекторами, то есть сборщиками лимфы уже со всей ротоглотки, в том числе из области миндалин.
Гюнай Рамазанова:
От пациентов я всегда слышу, многие из них говорят о том, что есть неприятный запах изо рта.
Ирина Кириченко:
Нужно не забывать о том, что еще есть зубы. Если мы исключили наличие стоматологической проблемы, исключили наличие рефлюкс-эзофагита, гастроэнтерологию, исключили затекание отделяемого по задней стенке глотки, то, скорее всего, проявления боли в горле — это боковоглоточный фарингит. Почему я делаю акцент именно на боковоглоточном фарингите, потому что там лимфоидные ткани, и там же проходят нервы. Когда лимфоидная ткань боковой стенки глотки увеличивается, она может давать боли в том числе.
Когда лимфоидная ткань боковой стенки глотки увеличивается, она может давать боли в том числе.
Гюнай Рамазанова:
Значит, хронический тонзиллит не так сильно болит, как хронический фарингит?
Ирина Кириченко:
Здесь нельзя так сказать, все зависит от количества лимфоидной ткани. Если миндалины воспалены незначительно, они могут быть немного увеличены, в них нет множества гнойных пробок, но увеличена задняя стенка глотки, боковоглоточные, боковые валики глотки большие, то это скорее всего признаки обострения фарингита. Если же на первом этапе анатомически выступают миндалины, они увеличены, из них выделяются гнойные пробки, если в анамнезе были ангины, то это будет однозначно проявление хронического тонзиллита. Но, нельзя забывать, что есть другая форма. Пациенты говорят: доктор, вы говорите, что у меня хронический тонзиллит, а ведь у меня никогда не было ангин! Хочу разочаровать наших пациентов, кто так говорит, потому что есть безангинные формы хронического тонзиллита.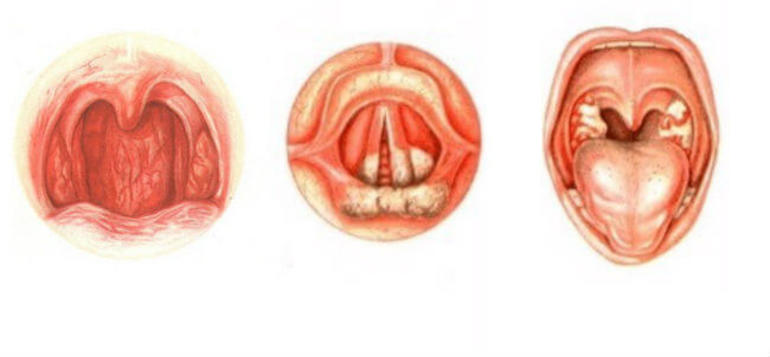 Безангинные, потому что причиной может быть не бета-гемолитический стрептококк, который прежде всего вызывает ангину, а может быть просто ареактивность организма, когда не возникает выраженного воспаления, болезнь перенесли на ногах. Бывает небольшая температура, при ангине не обязательно температура 39–38°. Когда вызывает стрептококк — да, такая температура бывает, если смешанная флора, особенно, если есть биопленки, о которых сейчас, может быть, я немножко скажу.
Безангинные, потому что причиной может быть не бета-гемолитический стрептококк, который прежде всего вызывает ангину, а может быть просто ареактивность организма, когда не возникает выраженного воспаления, болезнь перенесли на ногах. Бывает небольшая температура, при ангине не обязательно температура 39–38°. Когда вызывает стрептококк — да, такая температура бывает, если смешанная флора, особенно, если есть биопленки, о которых сейчас, может быть, я немножко скажу.
То, что выделяется на миндалине — это продукты жизнедеятельности бактерий и знак хронического воспаления.
Гюнай Рамазанова:
Итак, мы поняли, какими клиническими явлениями хронический тонзиллит похож на хронический фарингит. Боль в горле может быть и из-за хронического тонзиллита, и из-за хронического фарингита. Теперь давайте, отделим хронический тонзиллит от хронического фарингита. Я хочу узнать, где микробы, кто они такие, как их можно найти и какие есть анализы в стандартах лечения хронического тонзиллита: анализы крови, мазок, все.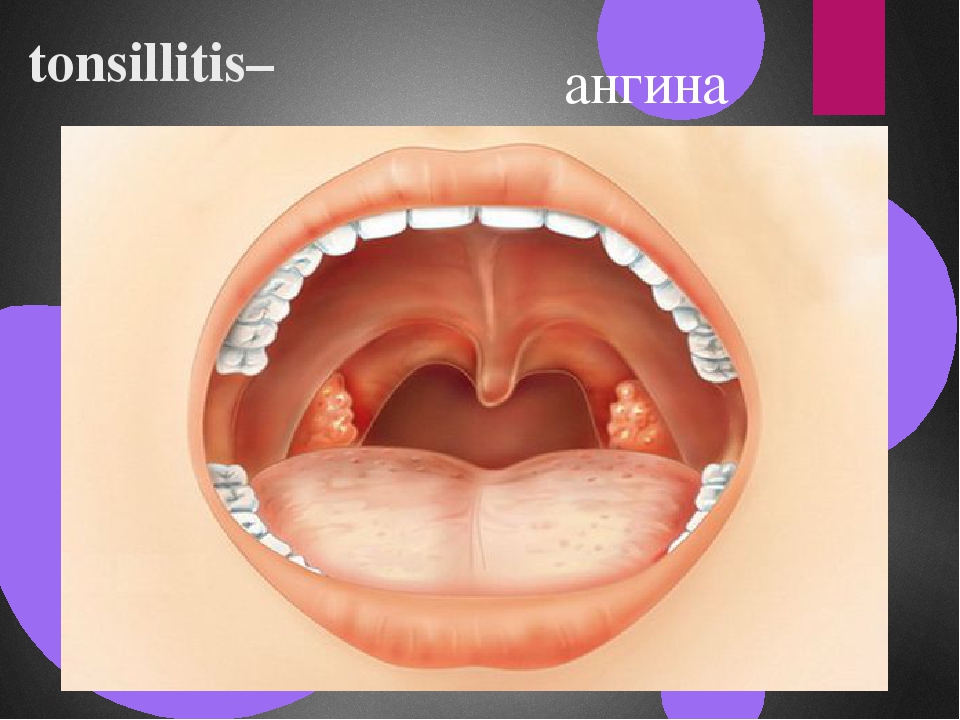 Расскажите, пожалуйста. Я знаю, что вы расскажете про биопленки. Это новый тренд, это так; когда пациент без конца болеет в течение года, мы у него уже ищем биопленки, так называемые. Они прикрывают больной орган — не только миндалины, но и хронические пазухи, и те же аденоиды, и даже в ушах — везде ученые находят биопленки. Это защита бактерий от нас.
Расскажите, пожалуйста. Я знаю, что вы расскажете про биопленки. Это новый тренд, это так; когда пациент без конца болеет в течение года, мы у него уже ищем биопленки, так называемые. Они прикрывают больной орган — не только миндалины, но и хронические пазухи, и те же аденоиды, и даже в ушах — везде ученые находят биопленки. Это защита бактерий от нас.
Ирина Кириченко:
Это защита бактерий, да. Причина биопленок — это бесконтрольное применение антибиотиков. Но не думайте, уважаемые наши слушатели, что биопленки формируются только из-за того, что вы применяете много антибиотиков. Это лишь одна из причин. Большое значение имеет еще применение антибиотиков в нашей повседневной жизни: в сельском хозяйстве, в выращивании различных овощей, мяса, молока — везде есть антибиотики. Бактериям уже надоело, что мы их не любим и травим антибиотиками, они придумали защиту. Когда одна бактерия не может справиться, она «зовет» другую бактерию. Говорили, если пациент болеет, есть бактериальная инфекция — нет грибковой инфекции. Начинаем пить антибиотики ― бактерии умирают, а грибы вырастают. Ничего подобного! Последние исследования показали, что в биопленках живут бактерии, вирусы и грибы вместе. Мало того ― они делятся свойствами. То есть, если одна бактерия имеет резистентность к антибиотику, она другой «говорит»: возьми-ка у меня этот ген, я с тобой поделюсь, чтобы мы с тобой вместе противостояли. Как мы стоим под зонтом и не мокнем, так и они живут в этом домике.
Начинаем пить антибиотики ― бактерии умирают, а грибы вырастают. Ничего подобного! Последние исследования показали, что в биопленках живут бактерии, вирусы и грибы вместе. Мало того ― они делятся свойствами. То есть, если одна бактерия имеет резистентность к антибиотику, она другой «говорит»: возьми-ка у меня этот ген, я с тобой поделюсь, чтобы мы с тобой вместе противостояли. Как мы стоим под зонтом и не мокнем, так и они живут в этом домике.
Они образуют колонии и покрываются полисахаридной пленкой, биологической матрицей, пленкой, под которой они укрыты. Антибиотик приходит, не находит предмета воздействия, потому что они внутри, но они-то его чувствуют и к нему возникает резистентность не только одной бактерии, а всей компании, и у вирусов, оказывается, тоже. Особенно я хочу сказать про боль в горле и связь с вирусами Эпштейна-Барра и герпеса. Живой клинический пример: пациентка, мы ей исследовали всё, что возможно, всё по стандарту, но ничего не нашли. Мы сделали исследование хромато-масс-спектрометрию, когда исследуется биом человека, то есть всё, что живет, более 60 родов разных бактерий. Мы выявили, что у нее в 10 раз превышение содержания вируса Эпштейна-Барра и вируса герпеса. Они тоже могут жить в нервных окончаниях боковых валиков стенки глотки и давать боли в горле. Здесь уже лечение проводить, конечно, у иммунологов и инфекционистов. То есть даже без бактерий может возникать боль в горле и проявления, даже без обострения.
Мы выявили, что у нее в 10 раз превышение содержания вируса Эпштейна-Барра и вируса герпеса. Они тоже могут жить в нервных окончаниях боковых валиков стенки глотки и давать боли в горле. Здесь уже лечение проводить, конечно, у иммунологов и инфекционистов. То есть даже без бактерий может возникать боль в горле и проявления, даже без обострения.
То же самое Эпштейн-Барр: вирус тропен именно к миндалинам, он живет в лимфоидной ткани, и вызывает, кстати, очень интересное осложнение, сейчас забыли об этом заболевании, но оно опять поднимает голову — это инфекционный мононуклеоз. Это заболевание в своём начале очень схоже с ангиной, а потом возникает сыпь по телу, увеличение печени и селезенки, всех лимфатических узлов. Это генерализованная инфекция, изменение в крови, это атипичные формы моноцитов, это очень, очень тяжелое заболевание. Поэтому тоже нужно знать, что, если есть миндалины, такое заболевание может проявиться.
Гюнай Рамазанова:
Давайте, еще раз повторим про инфекционный мононуклеоз.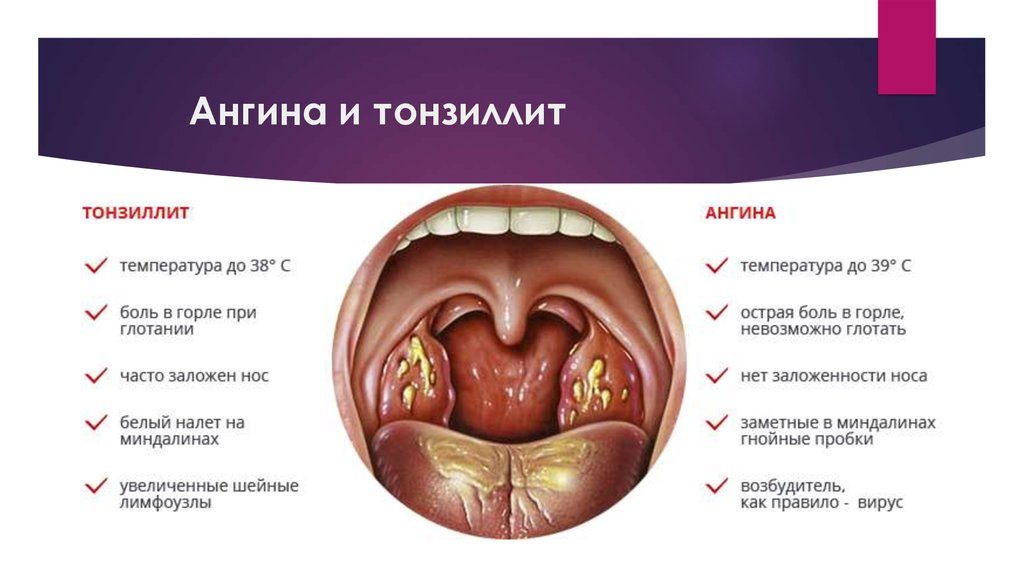 Я в инфекционном отделении видела, насколько он поражает весь организм, когда человек пластом лежит, у него сильнейшая интоксикация, в горле типа ангина. Какие препараты нельзя, когда они дают сыпь, чем отличается, как сдавать общий анализ крови? Сразу же моноциты видны.
Я в инфекционном отделении видела, насколько он поражает весь организм, когда человек пластом лежит, у него сильнейшая интоксикация, в горле типа ангина. Какие препараты нельзя, когда они дают сыпь, чем отличается, как сдавать общий анализ крови? Сразу же моноциты видны.
Ирина Кириченко:
Инфекционный мононуклеоз вызывается вирусом Эпштейн-Барра и чаще всего болеют дети. Но взрослые тоже могут заражаться от собственных детей, у нас были случаи семейных заболеваний. Пациенты тяжелы тем, что интоксикация очень выраженная, большая температура, все лимфатические узлы увеличенные и потом появляется сыпь на боковых поверхностях тела, на руках, на ногах. Мы знаем, что при наличии ангины обычно применяют антибиотики пенициллинового ряда, но их ни в коем случае нельзя применять при инфекционном мононуклеозе, потому что они усугубляют течение заболевания. Естественно, все пациенты с такими симптомами должны обязательно сдать кровь, потому что появляются специфические мононуклеары, то есть такие клетки крови, которые «съели» вирус и видоизменились. Появляются специфические изменения в виде зернистости.
Появляются специфические изменения в виде зернистости.
Гюнай Рамазанова:
На первые-вторые сутки они будут в крови?
Ирина Кириченко:
Они не всегда бывают сразу. Сейчас в связи с тем, что меняется иммунная реактивность пациентов, даже до 5 суток может пройти. Поэтому кровь нужно сдавать, если есть сыпь и подозрение на инфекционный мононуклеоз. Кровь нужно сдавать несколько раз.
Гюнай Рамазанова:
Еще огромные болезненные лимфоузлы и живот болит, потому что печень и селезенка увеличены.
Ирина Кириченко:
Безусловно. Живот может болеть, печень или селезенка будут увеличиваться — это тоже является характерным симптомом. Если вирус не долечить, он может потом уходить внутрь лимфоидной ткани, в том числе лимфатических узлов, и потом проявлять себя постоянными болями в горле. Вроде бы нет особой выраженности воспаления, а боль в горле есть.
Гюнай Рамазанова:
Вы говорили, что, если не долечить вирус, то он сидит на кончиках нервов в горле и дает проблему. Как можно диагностировать? Например, ПЦР из зева можно сдавать, я так понимаю?
Как можно диагностировать? Например, ПЦР из зева можно сдавать, я так понимаю?
Ирина Кириченко:
Можно сдать ПЦР, это соскоб клетки, где смотрят ДНК вируса. Можно сделать другое исследование, я про него говорила, но еще раз повторюсь — это хромато-масс-спектрометрия, когда тоже берется соскоб, но в большем объеме, чем ПЦР, и исследуется клеточный состав каждой бактерии. Этот состав проходит определенную химическую реакцию и полностью все, что живет в ротоглотке — и вирусы, и бактерии, и грибы — полностью определяется весь состав. Бывает, нет вируса, не высевается он, бывает и в ПЦР отрицательный, но этот анализ точно, 100 % покажет, есть ли вирус в больших количествах, есть плохая флора или нет.
Но мы не должны забывать еще о стандартных обследованиях, которые показаны каждому пациенту. Хромато-масс-спектрометрия показана тяжелым пациентам, когда мы никак не можем поставить дифференциальный диагноз, когда мы проводим и не можем до конца убедиться, есть возбудитель или его нет.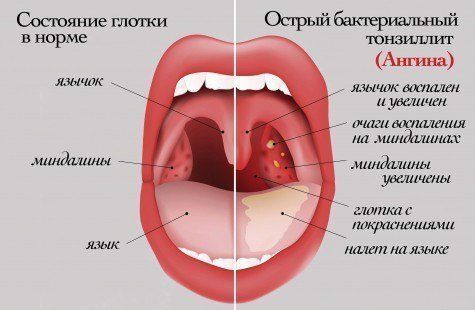 Потому что есть возбудители, которые не высеваются — анаэробы, например; для них нужны специальные среды, специальные условия, вирусы тоже очень сложно определить. А есть стандартные исследования. Но, прежде всего, когда пациент приходит с температурой и подозрением на хронический тонзиллит, на ангину, есть стрептотест. Когда высокая температура, увеличенные миндалины, лимфатические узлы тоже увеличены, когда выраженная интоксикация и мы видим налеты, мы будем говорить об использовании стрептотеста. Это очень быстрый экспресс-анализ.
Потому что есть возбудители, которые не высеваются — анаэробы, например; для них нужны специальные среды, специальные условия, вирусы тоже очень сложно определить. А есть стандартные исследования. Но, прежде всего, когда пациент приходит с температурой и подозрением на хронический тонзиллит, на ангину, есть стрептотест. Когда высокая температура, увеличенные миндалины, лимфатические узлы тоже увеличены, когда выраженная интоксикация и мы видим налеты, мы будем говорить об использовании стрептотеста. Это очень быстрый экспресс-анализ.
Гюнай Рамазанова:
Он за 5 минут дает нам результат. Только одной бактерии.
Ирина Кириченко:
Одной бактерии, может, не самой страшной, есть и страшнее, но которая вызывает осложнения.
Гюнай Рамазанова:
Нет-нет, страшная! У меня была женщина, у которой в возрасте около 50 лет впервые в жизни была ревмоатака. Она впервые встретилась со стрептококком! Она потом очень долго лечила свои суставы, даже, может, не вылечила до конца.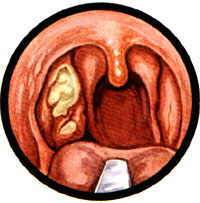
Ирина Кириченко:
Это очень печально, потому что ревмоатака чревата возникновением больших осложнений.
Гюнай Рамазанова:
Это очень опасная бактерия.
Ирина Кириченко:
И мы не должны забывать о болезни, которая вызывается тем же стрептококком — это скарлатина. Бывает у детей, но сейчас она «постарела» — взрослые начали болеть, потому что иммунитет сейчас снижен и у детей, и у взрослых. Взрослые могут болеть, и, чем старше пациент заболевает, тем тяжелее она проходит.
Гюнай Рамазанова:
Еще раз: бета-гемолитический стрептококк группы А, который показывает экспресс-анализ стрептотест, так называемый, показывает наличие бактерии стрептококк бета-гемолитический. Он дает такие заболевания, как скарлатина — это детская инфекция, дает ревматизм, острую ангину и осложнения в виде хронического тонзиллита. Также порок сердца, миокардит, пиелонефрит и гломерулонефрит. То есть, проблемы с почками.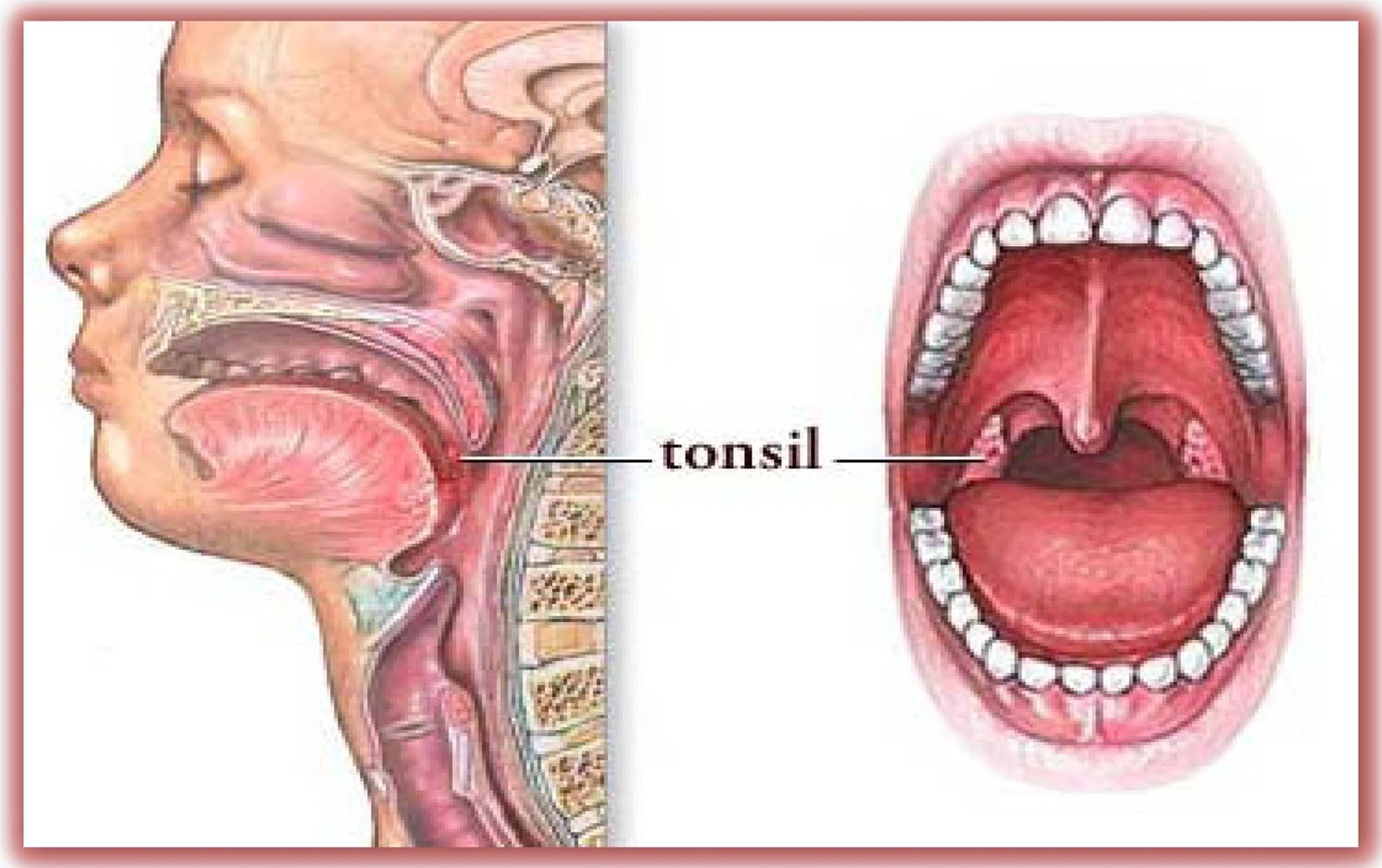 Достаточно страшная бактерия.
Достаточно страшная бактерия.
Ирина Кириченко:
Нужно еще отметить, что мазок из горла все равно нужно брать. Если есть стрептококк, то, однозначно, антибактериальное лечение, до 10 дней антибиотиками. Естественно, применяется парацетамол, аспирин, различные препараты, которые снижают степень интоксикации, обильное питье. Естественно, домашний режим, при необходимости ― госпитализация. Если будут осложнения — введение антибиотиков внутримышечно и внутривенно. Тоже, безусловно, в течение 10 дней. Количество дней в среднем 10, но зависит от вида антибиотика. Бывают пациенты с аллергией на пенициллин, тогда используют макролиды, резервную группу. Там меньше.
Гюнай Рамазанова:
Почему берем мазок общий, широкий? Не стрептотест, а мазок. Потому что мы не знаем, какая инфекция там есть, и можем ли мы помочь антибиотиками широкого спектра. Мы всегда начинаем с широкого спектра, так как не знаем, но предполагаем инфекции.
Ирина Кириченко:
Если стрептотест все-таки положительный, начнем с пенициллиновой группы.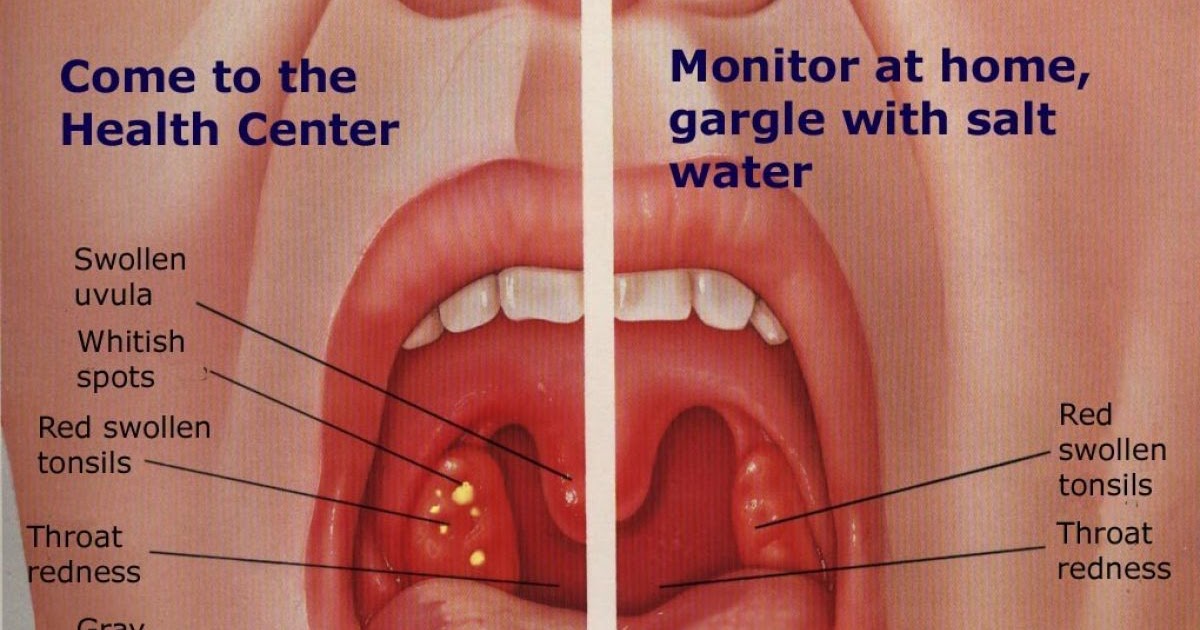
Гюнай Рамазанова:
Однозначно. А если стрептотест отрицательный, мы сдаем мазок, для того чтобы посмотреть, какие именно бактерии у вас живут и какая есть чувствительность к антибиотикам, чтобы точечно попасть в бактерию и убить ее в дальнейшем. Но начинаем всегда с широкого спектра. У меня даже пациенты спрашивали: если вы не знаете, что там растет, что вы сейчас начинаете лечить? Я говорю: у нас в арсенале есть лекарства широкого спектра, которые сейчас, 3-4 дня вам должны помочь. Без антибиотиков вам будет только хуже.
Ирина Кириченко:
Если нет стрептококка, например, если мы знаем, что причина вирусная. Бывает вирусная ангина. Мы забываем, вообще все сбрасывают со счетов существование вирусной ангины. Боли в горле, мы смотрим гиперемию миндалин, покраснение миндалин, их отек — это вирусная ангина. Тогда мы используем местные антисептики (полоскания горла), используем противовирусные препараты, снимаем интоксикацию, снимаем температуру, то есть лечим вирус. Антибиотики в случае вирусной ангины не помогают, они, наоборот, могут усугубить положение, мы должны об этом помнить. Если мы будем назначать каждому пациенту при боли в горле антибиотики, проблема биопленок опять выходит на первый план.
Антибиотики в случае вирусной ангины не помогают, они, наоборот, могут усугубить положение, мы должны об этом помнить. Если мы будем назначать каждому пациенту при боли в горле антибиотики, проблема биопленок опять выходит на первый план.
Причина появления биопленок — бесконтрольное применение антибиотиков. Бактерии выработали свою защиту, обучают друг друга и объединяются в конгломераты вместе с вирусами грибами.
Гюнай Рамазанова:
Значит, 3 дня мы можем ничего не назначать. Сдавать кровь. Какие еще анализы?
Ирина Кириченко:
Обязательно общий анализ крови, обязательно общий анализ мочи, в первый же день. Если причина стрептококк, то мы можем увидеть осложнения, и буквально через несколько суток уже будут проблемы. Уже в первые-вторые сутки могут быть изменения в моче. Сдаем обязательно ревмопробы. Что такое ревмопробы: это кровь на C-реактивный белок, он показывает общий уровень выраженности воспаления.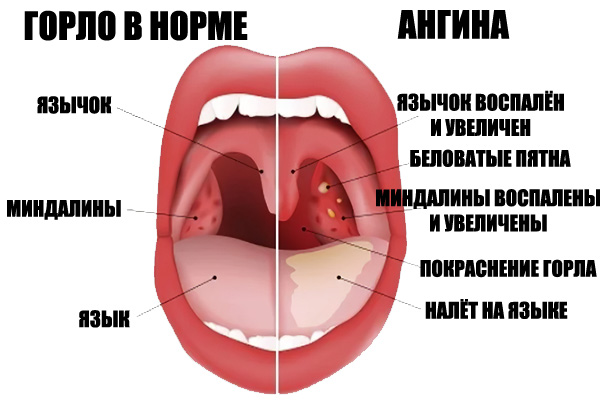 Ревматоидный фактор указывает, насколько сейчас то, что происходит в организме, воздействует на соединительную ткань. АСЛ-О — антитела к стрептолизину, О — это показатель наличия влияния стрептококка на организм, то есть насколько в организме есть антитела и насколько выражен воспалительный процесс, вызванный именно стрептококком. Это важные анализы. Если вдруг их показатели очень высоки, то мы говорим о токсикоаллергической форме процесса, и обязательно, после того, как пациент пройдет лечение, мы должны повторно взять анализы, посмотреть, ушел ли из организма стрептококк. Конечно, не сразу после лечения, должно пройти время. Через месяц после заболевания нужно будет сдать мазок из ротоглотки на стрептококк, и нужно сдать все анализы повторно.
Ревматоидный фактор указывает, насколько сейчас то, что происходит в организме, воздействует на соединительную ткань. АСЛ-О — антитела к стрептолизину, О — это показатель наличия влияния стрептококка на организм, то есть насколько в организме есть антитела и насколько выражен воспалительный процесс, вызванный именно стрептококком. Это важные анализы. Если вдруг их показатели очень высоки, то мы говорим о токсикоаллергической форме процесса, и обязательно, после того, как пациент пройдет лечение, мы должны повторно взять анализы, посмотреть, ушел ли из организма стрептококк. Конечно, не сразу после лечения, должно пройти время. Через месяц после заболевания нужно будет сдать мазок из ротоглотки на стрептококк, и нужно сдать все анализы повторно.
Гюнай Рамазанова:
АСЛ-О, анализ на ревмопробы сдаются каждые две недели до чистых, то есть доводим до нормы. Еще раз: ревмопробы сдаем тут же, если у человека есть проблемы, то есть вирусное не считается, или можно даже с вирусным эти анализы сдавать?
Ирина Кириченко:
Если мы видим, что заболевание не вирусное, а однозначно стрептококк. Мы видим налет, есть симптомы, которые не только стрептотестом определяются. Где-то стрептотест приветствуется, например, в Соединенных Штатах Америки он очень популярен, в Европе он тоже используются, но также есть клинические критерии — это интоксикация, высокая температура, наличие пленок, отсутствие катаральных явлений, то есть нет насморка, например, у пациента, кашля. То есть это не бронхит, не вирусный ринит, не ОРВИ. Если есть выраженное увеличение лимфатических узлов, то, скорее всего, стрептококк. В этом случае мы должны обязательно провести все перечисленные анализы.
Мы видим налет, есть симптомы, которые не только стрептотестом определяются. Где-то стрептотест приветствуется, например, в Соединенных Штатах Америки он очень популярен, в Европе он тоже используются, но также есть клинические критерии — это интоксикация, высокая температура, наличие пленок, отсутствие катаральных явлений, то есть нет насморка, например, у пациента, кашля. То есть это не бронхит, не вирусный ринит, не ОРВИ. Если есть выраженное увеличение лимфатических узлов, то, скорее всего, стрептококк. В этом случае мы должны обязательно провести все перечисленные анализы.
Гюнай Рамазанова:
Клинический анализ крови, клинический анализ мочи, ревмопробы ― C-реактивный белок, АСЛ-О и ревмофактор. Эти анализы обязательно надо сдавать. Часто пациенты противятся мочу сдавать, говорят: что вам моча покажет?! Но это важно, очень важная деталь. Это стандарты обследования, они даже не обсуждаются.
Ирина Кириченко:
Это безопасность, и мы должны полностью понимать, что мы лечим и есть ли риск осложнений. От результатов обследования будет зависеть дальнейшая судьба пациента, фактически.
От результатов обследования будет зависеть дальнейшая судьба пациента, фактически.
Гюнай Рамазанова:
Может ли быть боль в горле — ком в горле, так называемый?
Ирина Кириченко:
Ком в горле — тоже очень большая проблема. Она возникает не только из-за того, что у пациента есть фарингит или тонзиллит. Мы должны полностью обследовать все ЛОР-органы, исключить постназальный синдром, когда происходит затекание отделяемого. Например, в пазухах есть воспаление; пациенты тоже очень часто меня спрашивают: «Зачем вы меня отсылаете на компьютерную томографию? У меня горло болит, зачем вы делаете эндоскопию полости носа?» Это достаточно нужное исследование, хочу тоже заострить внимание. Вообще, это стандарт, западная медицина без него вообще не обходится. Считается, что для детей просто обязательно делать осмотр, если есть возможность фиброскопии или выполнить жесткими детскими эндоскопами. Оценка состояния слизистой, оценка состояния носоглотки. Бывает, пациент не понимает, что происходит, когда мы видим, что из соустья вытекает отделяемое, даже не гнойное! Соустье ― это отверстие, которое соединяет пазуху с полостью носа. Все пазухи живые, они обязательно продуцируют слизь. Слизь под действием гравитации стекает вниз и раздражает.
Бывает, пациент не понимает, что происходит, когда мы видим, что из соустья вытекает отделяемое, даже не гнойное! Соустье ― это отверстие, которое соединяет пазуху с полостью носа. Все пазухи живые, они обязательно продуцируют слизь. Слизь под действием гравитации стекает вниз и раздражает.
У меня был клинический пример, сейчас этот пациент, к сожалению, готовится к хирургическому лечению, у него были проблемы с горлом. Мы промывали отделяемое в миндалинах, промывали миндалины, лечили ему. У него высеялось большое количество не стрептококка, а золотистого стафилококка, и была еще клебсиелла, нехороший возбудитель. Мы промывали миндалины, добились прекрасного результата, они сократились, отсутствие гнойных пробок в миндалинах, консервативное лечение, потому что ему не было показано хирургическое лечение. Вдруг он заболел и приходит опять с этими же симптомами: мешает ком в горле, что-то беспокоит его. Я смотрю — истекает гнойное отделяемое по левой стенке глотки. Мы делаем ему исследование — оказывается, что у него в области лобной пазухи выраженное воспаление и развитие кисты.
Гюнай Рамазанова:
Где лобная пазуха, а где горло.
Ирина Кириченко:
Далеко. Когда мы сделали эндоскопию, мы увидели отделяемое в области среднего носового хода, куда лобная пазуха выходит, и оказалось потом, что и основная пазуха задействована, и в область основной пазухи, которая в основании черепа, стекает отделяемое. Посмотрите, он пришел с болями и комом в горле, а в результате приходится сейчас делать хирургию в области носа, чтобы вылечить его, потому что у него с этой стороны искривление перегородки и не купирующееся воспаление. Затекает отделяемое, уже началось снижение обоняния в этой стороне.
Гюнай Рамазанова:
У человека, оказывается, очаг инфекции в пазухах, а проблема получается из-за того, что стекает по горлу и снижает иммунитет в миндалинах, в горле и так далее. Тут же поднимают голову все бактерии, например, клебсиелла может быть в пазухах. Она там и нашлась, вы сделали мазок и там ее нашли. Удивительные данные! Пациенты, конечно, спрашивают: что вы делаете, что вы ищете? Организм один, все органы очень связаны.
Удивительные данные! Пациенты, конечно, спрашивают: что вы делаете, что вы ищете? Организм один, все органы очень связаны.
Ирина Кириченко:
Вы очень хорошо сказали. Я никогда не рассматриваю пациента отдельно: нос, ухо. Когда я начинаю собирать анамнез, расспрашивать, какие у вас еще заболевания есть, про щитовидную железу, потому что мы, прежде всего, должны исключить проблемы с пазухами, ком в горле, проблемы в области ротоглотки. Есть пациенты, у которых нет проблем, а ком остаётся. Тогда остаётся щитовидная железа, потому что она рядом. У меня была пациентка, например, тоже с проблемой кома в горле, но у нее была выявлена киста в области надгортанника, в валлекуле. Она ей в определенный момент мешала, как инородное тело. Она заболевала, воспалялась, увеличивалась и появлялся ком в горле. Вроде бы, воспаление (фарингит у нее тоже был), есть фарингит, но почему-то дальше доктора не доглядели. Когда мы сделали фиброскопию, опустились глубоко, на широком экране увидели кисту, которая появлялась не всегда, а когда сглатывала – у нее возникали выраженные изменения. Когда удалили кисту, пациентка выздоровела.
Когда удалили кисту, пациентка выздоровела.
Еще проблема рефлюкса. Если человек с рефлюксом лечится у гастроэнтеролога, то, пока он не вылечит свой рефлюкс, проблема кома в горле тоже может быть.
Гюнай Рамазанова:
Нет-нет, вопрос даже не в лечении. Ко мне приходят пациенты с комом в горле, и, когда я отправляю их к гастроэнтерологу, они очень удивляются: у меня нет изжоги! Я им объясняю: рефлюкс не дает изжогу; у вас пищевод уже настолько привык к выбросу кислоты наверх, что вы не чувствуете изжогу, но ком в горле есть. Как будто есть стекание слизи по задней стенке, глазом ничего не видно, а человек чувствует. Сухой кашель есть, у одного пациента даже ухо болело. Я говорю: вы на левом боку спите. Он: откуда вы знаете? Я говорю: у вас там кислотная дорожка видна, она даже до уха доходит. Выброс кислоты наверх лечит, конечно, гастроэнтеролог, не ЛОР, но ЛОРы отправляют к гастроэнтерологам. Сегодня нас должны слушать ЛОР-врачи, поэтому не забудьте: причина кома в горле — не всегда миндалины, это может быть щитовидка, пазухи, может быть рефлюкс, могут быть неврологические причины гортани.
Ирина Кириченко:
Безусловно. Про неврологию тоже нельзя забывать, потому что есть пациенты, даже молодые пациенты, которые имеют грыжи на уровне 4-3 позвонка. Бывает, что из-за этого даже атрофия слизистой происходит, потому что нарушается область иннервации, иннервация и сосудов, иннервация слизистой, питание слизистой. Если вы все исключили, ничего нет — рекомендуется консультация невролога, пусть не всегда, это не так часто случается, как рефлюкс, но, все-таки, мы не должны сбрасывать со счетов.
Есть еще одна проблема. Сегодня с утра у меня была пациентка на приеме с проблемой боли в горле, мы даже сделали очень интересные эндоскопические снимки, потому что не всегда такое увидишь. У нее плохо дышит нос, у нее есть проблема drip-синдрома, постназального затека…
Гюнай Рамазанова:
Киста Торнвальда?
Ирина Кириченко:
Кисты Торнвальда тоже бывают причиной, тоже, кстати, достаточно частая патология у пациентов, особенно, которые когда-то перенесли выраженные воспаления. Но нельзя забывать, что киста Торнвальда возникает как генетический атавизм, карман, которого не должно быть, все-таки, это недоразвитие. Но в некоторых случаях, если было несколько аденотомий, а вокруг лимфоидная ткань — я даже не могу сказать, я определяю как псевдокиста, углубление в лимфоидной ткани. Это не полость кисты, но бывает иногда, что лимфоидные ткани вокруг рубца формируются, как чашечка. Это не истинная киста Торнвальда, но такое тоже может случаться с пациентами, тоже требует хирургии в некоторых случаях.
Но нельзя забывать, что киста Торнвальда возникает как генетический атавизм, карман, которого не должно быть, все-таки, это недоразвитие. Но в некоторых случаях, если было несколько аденотомий, а вокруг лимфоидная ткань — я даже не могу сказать, я определяю как псевдокиста, углубление в лимфоидной ткани. Это не полость кисты, но бывает иногда, что лимфоидные ткани вокруг рубца формируются, как чашечка. Это не истинная киста Торнвальда, но такое тоже может случаться с пациентами, тоже требует хирургии в некоторых случаях.
Гюнай Рамазанова:
Вы сегодня это видели?
Ирина Кириченко:
Нет, с ней у меня была ранее пациентка, а сегодня — вы не представляете — гипертрофия язычной миндалины. У меня были пациенты с позднее поставленным диагнозом системного заболевания ревматоидный артрит, который манифестировал с кома в горле. Когда пациентка обратилась и говорит: доктор, я не могу глотать, у меня застревают таблетки, я постоянно с инородными телами приезжаю по скорой, я не могу пить таблетки. Проблема употребления таблетированных форм. Оказалось — это гипертрофия, увеличение миндалин. Ещё одна пациентка обратилась, мы сейчас находимся в стадии обследования — у нее огромные миндалины, тоже могут быть причиной.
Проблема употребления таблетированных форм. Оказалось — это гипертрофия, увеличение миндалин. Ещё одна пациентка обратилась, мы сейчас находимся в стадии обследования — у нее огромные миндалины, тоже могут быть причиной.
Гюнай Рамазанова:
К сожалению, время заканчивать. Я быстро хочу пройти по самолечению, то, чем занимаются наши пациенты. Очень хочу, чтобы от Ирины Михайловны все услышали: нельзя заниматься самолечением! Что можно при боли в горле начинать делать дома, расскажите в двух словах. Болит у человека горло, что он может делать до врача?
Ирина Кириченко:
Если острый процесс, то пациент может полоскать горло антисептиками, которые я не буду перечислять, просто: антисептики возможны. Применение сосательных таблеток тоже возможно, но лучше всего брать те, которые содержат антисептики. Также, чтобы они содержали обезболивающие препараты. Это можно делать без врача, на первых стадиях. Естественно, пациент не должен будет употреблять раздражающей пищи: кислое, соленое, грубое. Щадящее питание. Если есть температура, он должен снижать температуру, использовать общие препараты, снижающие температуру, содержащие аспирин. Но учитывайте: детям их нельзя. Это парацетамолсодержащие препараты, противовирусные препараты тоже может применить. Если симптомы не проходят течение 3 дней, пациент должен обратиться к доктору за консультацией.
Щадящее питание. Если есть температура, он должен снижать температуру, использовать общие препараты, снижающие температуру, содержащие аспирин. Но учитывайте: детям их нельзя. Это парацетамолсодержащие препараты, противовирусные препараты тоже может применить. Если симптомы не проходят течение 3 дней, пациент должен обратиться к доктору за консультацией.
Гюнай Рамазанова:
Все остальные препараты запрещены?
Ирина Кириченко:
Антибиотики только по показаниям доктора, не употребляйте антибиотики. Проблема биопленок, то есть резистентности бактерий высока. Если вы будете бесконтрольно лечиться антибиотиками, вы сделаете так, что потом на вас ни один антибиотик не подействует, что приведет к усугублению всех проблем.
Гюнай Рамазанова:
Спасибо большое, Ирина Михайловна! Мы еще будем продолжать, спасибо за эфир.
Ирина Кириченко:
Спасибо! Всего доброго, всем удачи!
Ком в горле | KM.
 RU
RUОсень, как всегда, подкрадывается незаметно
Первые прохладные дождики, несильный ураган, ночное обнуление температуры воздуха и… долгожданные ОРЗ, ОРВИ и грипп — в самом широком ассортименте. Расслабившийся во время отпуска и последующего мягкого отрезка лета горожанин утрачивает необходимую бдительность и мгновенно заболевает.
И чаще всего «первой жертвой» становится горло. Привыкнув охлаждаться в зной ледяными напитками, вчерашний отпускник, отведав ледяного кваса или морса, уже на утро рискует проснуться с осипшим голосом или больным горлом. К этому прибавляется общая экологически неблагоприятная обстановка в городе и обычное для осени снижение иммунитета.
Между тем, боль в горле может стать источником довольно длительных недомоганий. Заболеваний, вызывающих болевые ощущения именно в этом органе, множество, и порой бывает очень трудно самостоятельно разобраться, что за напасть на вас обрушилась. Так или иначе не стоит прибегать к самолечению. Эффективный в одном случае препарат может оказаться совершенно бесполезным при другом. А то, что некоторые симптомы похожи между собой, не означает, что способы лечения подходят одни и те же.
А то, что некоторые симптомы похожи между собой, не означает, что способы лечения подходят одни и те же.
Врачи выделяют три болезни горла, чаще всего «приходящие» вместе с сезонными изменениями погоды. Это фарингит, ларингит и тонзиллит.
Фарингит представляет собой воспаление задней стенки глотки. Оно «дает» постоянную боль, першение, сухой кашель. Часто фарингит сочетается с тонзиллитом. Если не принять мер сразу, становится невозможным проглатывание пищи без неприятных ощущений. Боль при фарингите постоянная — резкая и острая. Причиной заболевания могут стать стрептококки и стафилококки, грибок кандиды. Лечение фарингита требует, в первую очередь, соблюдения режима питания, исключения из потребления холодных продуктов и питья, горячей пищи, острых приправ. Уменьшить боль в горле можно регулярным полосканием, таблетками для рассасывания, ингаляциями из настоев трав.
Ларингит — это воспаление гортани. Но у него уже другие симптомы. Связки сразу теряют способность к вибрации, голос становится хриплым, низким или вовсе пропадает.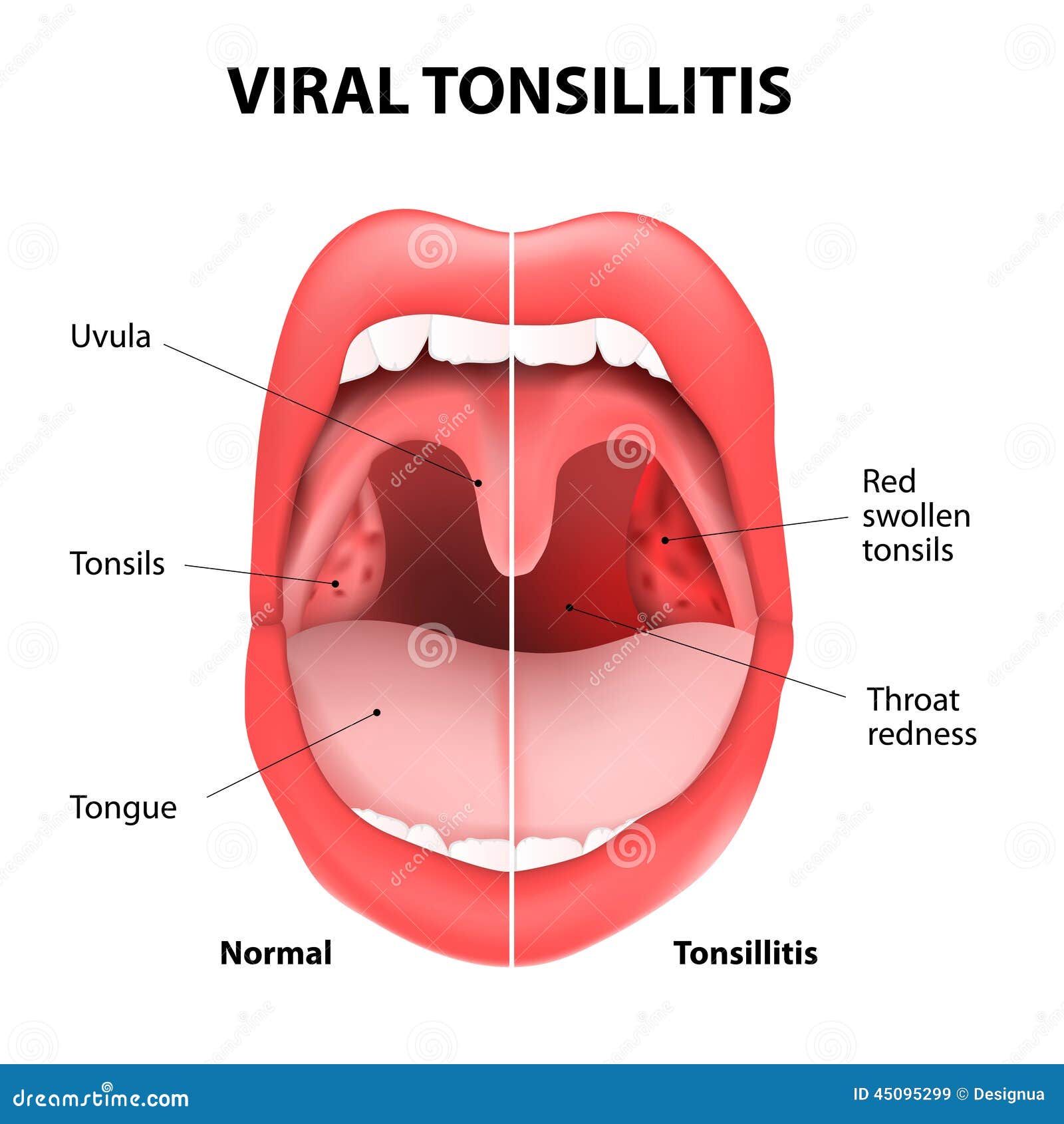 При остром ларингите слизистая отекает, дыхание становится затрудненным, появляется «лающий» кашель. Врачи обычно рекомендуют больным полное молчание в течение 5-7 дней, полный отказ от приема алкоголя и курения, исключение из рациона острых и кислых блюд, поменьше находиться на холодном воздухе, отказаться от использования кондиционеров и вентиляторов, не находиться в прокуренном или пыльном помещении. Медики настойчиво рекомендуют обильное теплое питье в виде «Боржоми», молока, травяного чая специального сбора. Полоскать горло при ларингите лучше растворами ромашки или шалфея. Хорошо из них же проводить теплые ингаляции через каждые 3 часа по 15-20 минут. Помогают повязки и согревающие компрессы на шею, горячие ножные ванны.
При остром ларингите слизистая отекает, дыхание становится затрудненным, появляется «лающий» кашель. Врачи обычно рекомендуют больным полное молчание в течение 5-7 дней, полный отказ от приема алкоголя и курения, исключение из рациона острых и кислых блюд, поменьше находиться на холодном воздухе, отказаться от использования кондиционеров и вентиляторов, не находиться в прокуренном или пыльном помещении. Медики настойчиво рекомендуют обильное теплое питье в виде «Боржоми», молока, травяного чая специального сбора. Полоскать горло при ларингите лучше растворами ромашки или шалфея. Хорошо из них же проводить теплые ингаляции через каждые 3 часа по 15-20 минут. Помогают повязки и согревающие компрессы на шею, горячие ножные ванны.
Тонзиллит — самое опасное заболевание горла, развивающееся на фоне не леченой ангины. Развитию болезни способствует стойкое нарушение носового дыхания, кариозные зубы, хронический катаральный фарингит, ринит. В состоянии ремиссии тонзиллит никак себя не обнаруживает. Но стоит случиться переохлаждению или сопутствующему заболеванию, горло снова начинает саднить, появляется характерное першение, ощущение инородного тела в горле, словно в нем образовался комок. Появляется неприятный запах изо рта, деструктивное откашливание. Недолеченый тонзиллит грозит уже появлением ревматизма, а дальше — серьезными проблемами с сердцем и суставами. Лечение тонзиллита предполагает, в первую очередь, снятие воспаления с миндалин. Здесь есть широкий ассортимент средств — от инъекций антибиотиков и использования антисептических полосканий носоглотки до физиотерапии — УВЧ и УФО, смазывания миндалин. При невозможности добиться стойкого результата медикоментозными методами, больному назначается хирургическое вмешательство — тонзиллэктомия — удаление небных миндалин.
Но стоит случиться переохлаждению или сопутствующему заболеванию, горло снова начинает саднить, появляется характерное першение, ощущение инородного тела в горле, словно в нем образовался комок. Появляется неприятный запах изо рта, деструктивное откашливание. Недолеченый тонзиллит грозит уже появлением ревматизма, а дальше — серьезными проблемами с сердцем и суставами. Лечение тонзиллита предполагает, в первую очередь, снятие воспаления с миндалин. Здесь есть широкий ассортимент средств — от инъекций антибиотиков и использования антисептических полосканий носоглотки до физиотерапии — УВЧ и УФО, смазывания миндалин. При невозможности добиться стойкого результата медикоментозными методами, больному назначается хирургическое вмешательство — тонзиллэктомия — удаление небных миндалин.
Все вышеназванные заболевания горла имеют тенденцию переходить из острых в хронические. Их лечить — значительно сложнее. Не пытайтесь избавиться от боли употреблением легкомысленных пастилок или обезболивающих аэрозолей.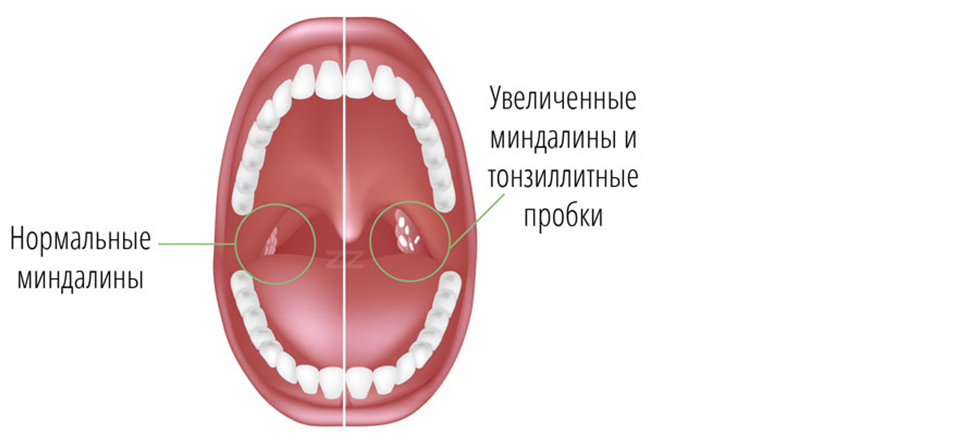 Расскажите врачу о своих недомоганиях и сразу принимайтесь за лечение. А еще лучше, не расслабляйтесь после веселого лета. Вам предстоит не один месяц сурового «веселого» климата!
Расскажите врачу о своих недомоганиях и сразу принимайтесь за лечение. А еще лучше, не расслабляйтесь после веселого лета. Вам предстоит не один месяц сурового «веселого» климата!
Словно ком в горле
Когда такое ощущение возникает из-за разрушенных надежд, это понятно, но если оно не покидает вас долгое время, придется походить по докторам
Между прочим, две трети обращений к врачу-фониатру касаются не осипшего или пропавшего голоса,
а именно этого неприятного симптома. Обычно пациенты говорят: будто ком стоит, в горле першит, хочется откашляться. Некоторые стремятся выяснить, нет ли здесь инородного тела, но основная масса приходит узнать, не выросла ли опухоль. И практически все описывают такие ощущения как гнетущие, не исчезающие, несмотря на все испробованные методы самолечения.
Докопаться до истины
Что же может вызывать подобный дискомфорт в горле? Причин масса: воспалительные заболевания глотки — всем знакомый фарингит, хронический тонзиллит (и в этом случае регулярные визиты к ЛОР-врачу вам обеспечены!), заболевания щитовидной железы, шейного отдела позвоночника, болезни желудочно-кишечного тракта и многое другое. Не нужно забывать и про истерический (психогенный) ком в горле. А все потому, что наша глотка и гортань находятся на перекрестке дыхательного и пищеварительного путей и имеют сложную иннервацию.
Не нужно забывать и про истерический (психогенный) ком в горле. А все потому, что наша глотка и гортань находятся на перекрестке дыхательного и пищеварительного путей и имеют сложную иннервацию.
— Если же пациент жалуется на ком в горле и болезненные ощущения в определенной точке на шее, отдающие в ухо при разговоре, глотании и без, тогда можно предположить, что мы у него увидим, — делится своими наблюдениями врач высшей категории, заведующая фониатрическим отделением РНПЦ оториноларингологии Наталья Конойко. — Такие симптомы характерны для гастроэзофагеальной рефлюксной болезни и соответствующих ей изменений слизистой глотки и гортани. При этом жалоб на дискомфорт в желудке, изжогу, отрыжку может и не быть. Все дело в забросе агрессивного кислого желудочного содержимого обратно из желудка в пищевод, а затем в глотку и гортань, которое тем самым оказывает повреждающее действие на очень чувствительную слизистую этих органов.
Причиной могут быть не только нарушения работы сфинктеров пищевода, грыжа пищеводного отверстия диафрагмы, но и повышенное внутрибрюшное давление, высокая кислотность, неправильное питание (злоупотребление кофе, шоколадом, жирной пищей, алкоголем и т.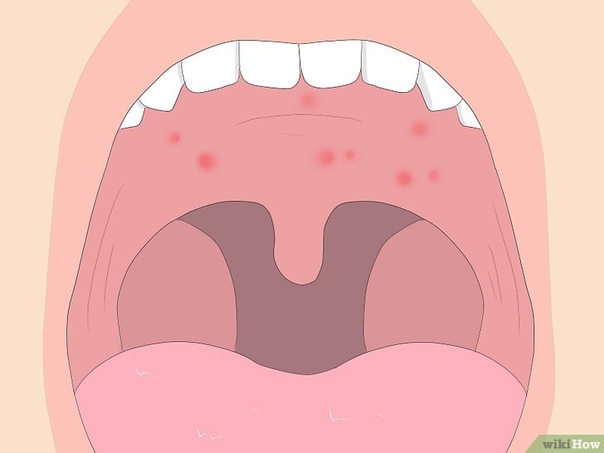 д.), курение, стрессы.
д.), курение, стрессы.
Сбавьте тон
В результате из-за постоянного раздражения развивается хроническое воспаление в глотке и гортани, а при отсутствии лечения — контактная язва гортани. Замечено, что чаще это заболевание встречается у мужчин с низкими голосами — секрет в механизме голосообразования. При этом голос может оставаться чистым.
Если образовавшаяся язва небольшая, ее можно вылечить с помощью специального медикаментозного лечения, причем только в содружестве ЛОР-врача и гастроэнтеролога. Специалисты предупреждают, что пациенту придется уменьшить голосовые нагрузки, особенно если кто-то любит петь и говорит громко — командирский тон оставить на потом! Да и за питанием стоит последить.
А что будет, если не лечиться? Если все оставить как есть, тогда на месте язвы появится гранулема. Это доброкачественная опухоль, которая обычно в злокачественное образование не перерождается, но вызывает много проблем. В этом случае, как любую опухоль, ее придется удалить хирургическим путем.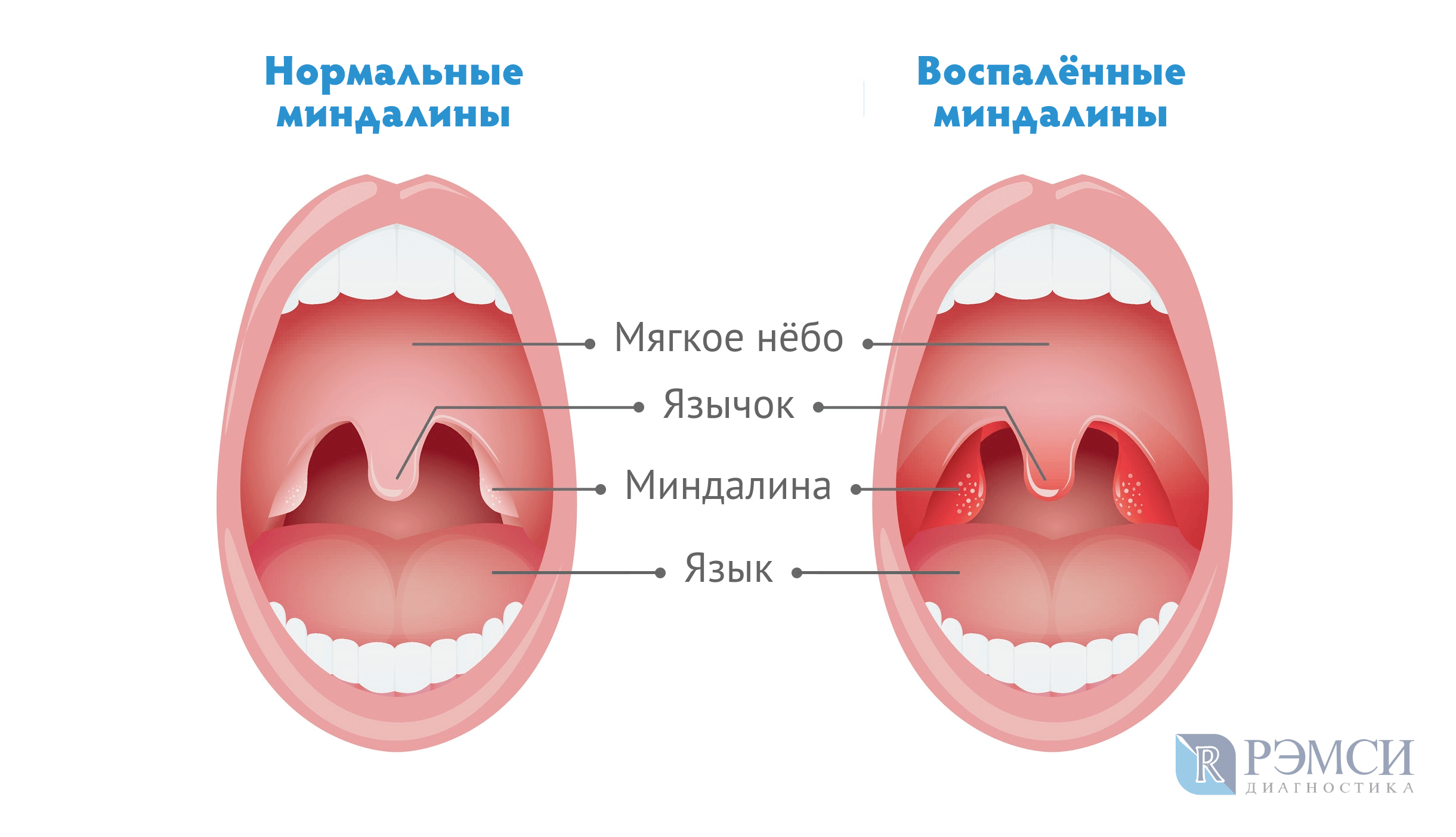
Важно!
При отсутствии лечения у гастроэнтеролога гранулема может вырасти снова, что потребует повторной операции.
“На боковую” нельзя
— Людям с гастроэзофагеальной рефлюксной болезнью не стоит употреблять пищу позже, чем за два-три часа до сна, — предупреждает врач-гастроэнтеролог высшей категории, заместитель главного врача 6-й клиники Минска Татьяна Малая. — Если человек поест и сразу примет горизонтальное положение, то через открытый пищеводный сфинктер из желудка в пищевод, а затем и в гортань попадет кислое содержимое. Таким пациентам необходимо исключить из рациона продукты, которые расслабляют сфинктер между пищеводом и желудком. Это мята, жевательные резинки, конфеты с ментолом, кофе, шоколад, шипучие напитки, острые блюда, жирная пища. Нужно отказаться от алкоголя и курения. Следует приподнять головной конец кровати, чтобы увеличить наклон подушки на 20—30 градусов. В легких случаях болезни бывает достаточно мероприятий по изменению образа жизни и назначения медикаментозного лечения (обычно прописывают ингибитор протонной помпы, например омепразол, который снижает кислотность желудочного сока, а также регулятор моторики — церукал). В запущенных стадиях единственный выход — операция.
В запущенных стадиях единственный выход — операция.
Впрочем, есть ряд других причин, которые заставляют человека ощущать ком в горле. Это может быть связано с нервным напряжением и постоянным напряжением голосовых складок в связи с большой голосовой нагрузкой, сердечно-сосудистыми проблемами и другим.
“Звонок” от позвоночника
Немало пациентов ощущают дискомфорт в горле при шейном остеохондрозе. Вначале немногие из них связывают появление этого симптома с нарушениями в позвоночнике. Да и, казалось бы, какое отношение имеет горло к позвоночнику? Человек ждет, что дискомфорт исчезнет, надеясь, что все “само пройдет”. Но не проходит. Горло не болит, а комок стоит. При этом глотать пищу все труднее, зачастую еду приходится запивать водой. И только после визита к доктору пациент узнает, что при остеохондрозе это обычное дело. Причиной кома в горле могут быть и более серьезные неврологические заболевания.
Вот поэтому при длительном ощущении кома в горле наберитесь терпения и обследуйтесь: исключите патологию щитовидной железы, пищевода и желудка, шейного отдела позвоночника и со всеми обследованиями отправляйтесь к ЛОР-врачу, который сможет найти причину ваших жалоб и назначить необходимое лечение.
Не на пустом месте
Не удивляйтесь: от подавленных чувств тоже может появиться ком в горле. Этот неприятный симптом бывает следствием излишней психоэмоциональной нагрузки, стрессов, а еще нарушений акклиматизации, чрезмерного утомления, недостаточного отдыха, нерегулярности и дефицита сна, ряда других причин.
От депрессии и стресса хорошо помогают разнообразные танцы, плавание, пилатес. Не ограничивайте себя в сне. Перед тем как лечь в постель, проветрите комнату. Это достаточно простые советы, но их регулярное выполнение позволит вам достичь гармонии с собой, избавит от психологического напряжения и поможет справиться с комком в горле!
Артрит и ангина
Хронический тонзиллит – это общее инфекционно-аллергическое заболевание с местными проявлениями в виде стойкого хронического воспаления миндалин, характеризующегося рецидивирующим течением и возникающего чаще как осложнение инфекционной патологии.
Хронический тонзиллит — это состояние небных миндалин, при котором утрачиваются их естественные защитные функции и они становятся хроническим очагом инфекции, интоксикации и аллергизации организма. Хронический тонзиллит способен вызывать и поддерживать множество заболеваний, таких, как ревматизм, миокардит, гломерулонефрит, пиелонефрит и т.д. Хронический тонзиллит или способствует их развитию, или отрицательно влияет на их течение.
Хронический тонзиллит способен вызывать и поддерживать множество заболеваний, таких, как ревматизм, миокардит, гломерулонефрит, пиелонефрит и т.д. Хронический тонзиллит или способствует их развитию, или отрицательно влияет на их течение.
При изучении флоры в лакунах и на поверхности небных миндалин выявлено более 30 сочетаний различных форм микробов. Основными возбудителями хронического тонзиллита является гемолитический стрептококк, зеленящий стрептококк, энтерококк, стафилококк, аденовирусы.
Ревматизм — токсико-иммунологическое системное воспалительное заболевание соединительной ткани с преимущественной локализацией процесса в сердечно-сосудистой системе, развивающееся у предрасположенных к нему лиц в связи с острой инфекцией, вызванной ß-гемолитическим стрептококком группы А, преимущественно в возрасте 7-15 лет.
В настоящее время убедительно доказано, что возникновение ревматизма и его рецидивы связаны с ß-гемолитическим стрептококком группы А (тонзиллит, фарингит, стрептококковый шейный лимфаденит).
В типичных случаях ревматизм, особенно при первой атаке, начинается в школьном и подростковом возрасте спустя 1-2 недели после перенесенной острой или обострения хронической стрептококковой инфекции (ангины, фарингита). Затем болезнь вступает в «латентный» период (продолжительностью от 1 до 3 недель), характеризующийся бессимптомным течением или легким недомоганием, артралгиями, иногда субфебрильной температурой тела. В этом же периоде возможно увеличение СОЭ, нарастание титров АСЛО, антистрептокиназы, анитстрептогиалуронидазы. Второй период болезни характеризуется выраженной клинической картиной, проявляется кардитом, полиартритом, другими симптомами и изменениями лабораторных показателей.
Более характерен для первичного ревматизма, в его основе — острый синовит. Основные симптомы ревматического полиартрита: сильные боли в крупных и средних суставах (симметрично), чаще коленных и голеностопных, припухлость, гиперемия кожи в области суставов, резкое ограничение движений, летучий характер болей, быстрый купирующий эффект нестероидных противовоспалительных препаратов, отсутствие остаточных суставных явлений.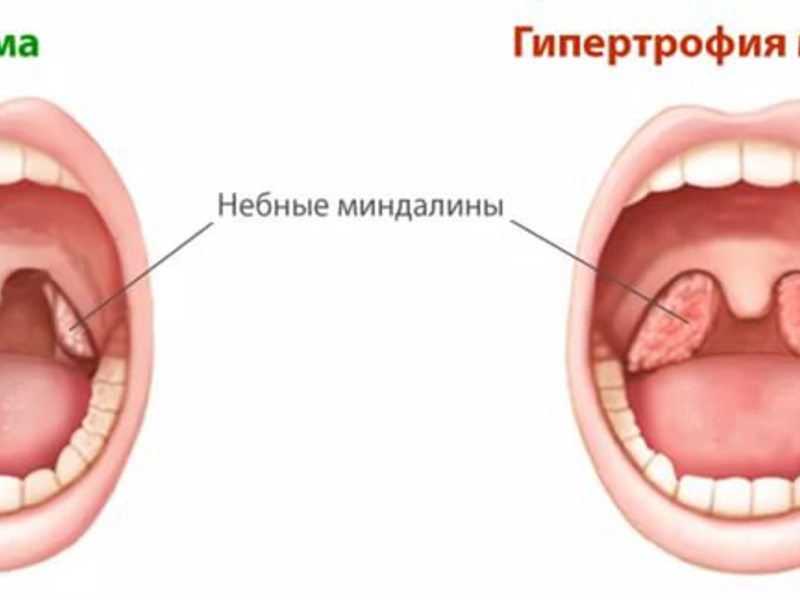
Рассмотрим клинический случай больной Б., 1974г.р., находившейся на лечении в ЛОР-отделении ЦРБ г. Железнодорожный с ___06.02.2008г по 15.02.2008г. Поступила с жалобами на частые ангины (до 5-6 раз в год), постоянное першение, дискомфорт в горле при глотании, повышение температуры тела до 37.5С, на боли и скованность во всех суставах верхних и нижних конечностей, ограничение движений, затруднение открывания рта, слабость.
Из анамнеза известно, что в возрасте 6 месяцев перенесла ангину. В дальнейшем ангины повторялись до 6 раз в год. Ревматоидным артритом страдает с 2-х летнего возраста, по поводу чего неоднократно проводились курсы противовоспалительной терапии с кратковременным эффектом. Болезнь прогрессировала, в процесс были вовлечены практически все суставы. В 15-летнем возрасте перенесла синовэктомию правого коленного сустава, в 1990г- остеотомию левого бедра, артропалстику, в 1994г- эндопротезирование левого тазобедренного сустава, в 1996г- левого коленного сустава. В 1998г перенесла резекционную артропластику правого локтевого сустава. Получала системную противовоспалительную терапию. Осмотрена ЛОР- врачом, установлен диагноз: Хронический декомпенсированный тонзиллит, рекомендована двусторонняя тонзиллэктомия.
В 1998г перенесла резекционную артропластику правого локтевого сустава. Получала системную противовоспалительную терапию. Осмотрена ЛОР- врачом, установлен диагноз: Хронический декомпенсированный тонзиллит, рекомендована двусторонняя тонзиллэктомия.
При поступлении: состояние средней степени тяжести. Температура тела- 37.2С. Передвигается с помощью костылей. Лор- статус: открывание рта затруднено из-за артрита верхнечелюстного сустава. При фарингоскопии: слизистая ротоглотки умеренно гиперемирована. Небные миндалины 1 степени гипертрофии, спаяны с отечными небными дужками, лакуны широкие, при надавливании определяются обильные гнойные пробки.
В анализах крови- СОЭ-75 мм/ч, АСЛО- 250.0, СРБ- 120.0, РФ- 13 ед/мл.
12.12.08г под местной инфильтрационной анестезией произведена двусторонняя тонзиллэктомия с техническими сложностями. Послеоперационный период без особенностей. Получала общую и местную противовоспалительную терапию. На 2-е сутки после операции проводилась лазеротерапия аппаратом .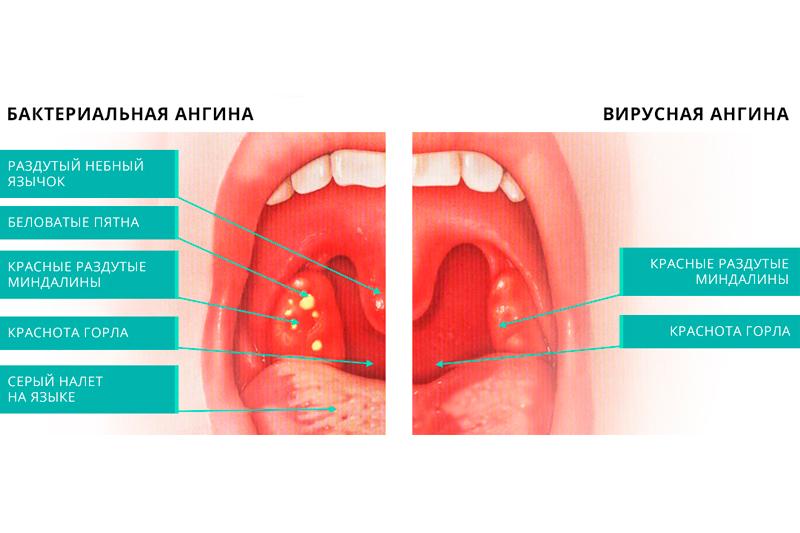 Осмотрена в динамике через 3 месяца: отмечается улучшение общего состояния, нормализация температуры тела, ремиссия ревматоидного артрита, открывание рта улучшилось, небные ниши чистые, без признаков воспаления. В анализах крови показатели стабилизировались до нормы.
Осмотрена в динамике через 3 месяца: отмечается улучшение общего состояния, нормализация температуры тела, ремиссия ревматоидного артрита, открывание рта улучшилось, небные ниши чистые, без признаков воспаления. В анализах крови показатели стабилизировались до нормы.
Хронический тонзиллит часто приводит не только к многим соматическим заболеваниям, но и к инвалидизации больных, как в нашем случае.
Авторы : Д.М. Мустафаев, Т.В. Козырькова, Н.У. Адильханова, А.Н. Юсупов
Хронический тонзиллит | Медицинский центр «Президент-Мед»
Хронический тонзиллит – воспалительное поражение миндалин, имеющее постоянный характер. Болезнь проявляется в виде острой ангины. Патология довольно опасна для организма, поскольку не только понижает иммунитет, но и провоцирует развитие осложнений: болезней носа, уха, легких и других органов.
Первопричинами возникновения воспаления миндалин в большинстве случаев являются бактерии, такие как:
- Стрептококки группы A.

- Энтерококки.
- Некоторые виды стафилококка.
- Аденовирусы и другие вирусы.
- Условно-патогенные микроорганизмы.
В группе риска длительно протекающего воспаления миндалин дети, поскольку их иммунная система еще не до конца сформировалась. Высокая вероятность развития тонзиллита также у пациентов, которые за год перенесли более 3-4 острых ангин. Может недомогание возникнуть и на фоне гиповитаминоза. Способствуют прогрессированию недуга полипы, аденоиды, а также искривление носовой перегородки. Обострение хронического воспаления гланд наблюдается после сильного переохлаждения организма, переутомления, резкой смены температуры, при неправильном питании и т. п.
Симптомы хронического тонзиллита
У пациентов при хроническом воспалении миндалин часто появляются болезненные ощущения в горле после сна, употребления мороженого или другой холодной пищи, а также во время зевания и глотания еды.
Признаки хронического тонзиллита:
- Появляется кашель.

- Першит и болит горло.
- Повышается температура.
- В глубине неба появляется чувство инородного тела.
- Возникает одышка.
- Быстрая утомляемость.
- Сонливость и другие.
При хроническом тонзиллите в горле могут появляться гнойные пробки, самостоятельно удалять их нельзя даже пытаться, потому что можно повредить миндалины. Если проявляются вышеописанные признаки, лучше обратиться к врачу.
Диагностика и лечение хронического тонзиллита
Во время диагностирования хронического воспаления миндалин врач-отоларинголог выслушает жалобы пациента, проанализирует проявляющуюся симптоматику и проведет фарингоскопию (осмотр горла посредством шпателя и отражателя). Для уточнения диагноза могут понадобиться результаты клинического и биохимического анализа крови.
Терапия подбирается в зависимости от особенностей организма человека, а также тяжести протекания болезни. Может быть назначено медикаментозное лечение, физиотерапия и оперативное вмешательство.
В процессе борьбы с хроническим тонзиллитом показано промывание горла антисептическими растворами, а также прием антибиотиков. Полоскание необходимо проводить для того, чтобы вымыть из лакун гной и купировать воспаление. Обязательно в терапию включают тонизирующие и иммуномодулирующие средства. Курс лечения примерно составляет 10-12 дней, повторяют его 2-3 раза в год.
Если медикаментозное лечение не дает результатов, назначается удаление миндалин. В периоды обострения хронического тонзиллита операция не проводится. Запрещено также производить хирургическое вмешательство пациентам, страдающим почечной или сердечной недостаточностью, туберкулезом, сахарным диабетом и другими тяжелыми недугами.
Самым популярным вариантом хирургического лечения является тонзиллэктомия. Во время операции используются обезболивающие и успокоительные средства, поэтому удаление гланд проходит полностью безболезненно. Небольшие по размеру миндалины могут удалять посредством замораживания (криохирургический метод).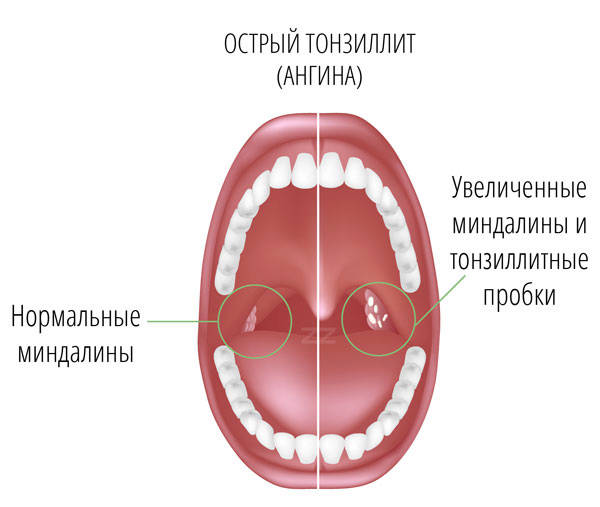
В последние годы довольно часто для избавления от гланд используют лакунотомию или же лазерную тонзиллэктомию. Операции производятся с помощью специального хирургического лазера. После любого из вариантов хирургического вмешательства требуется реабилитационный период, некоторое время пациент может ощущать небольшой дискомфорт в горле.
Через несколько дней после операции для быстрейшего восстановления больным могут назначаться физиотерапевтические процедуры. Наиболее эффективными методиками считаются: лазеротерапия, УФО, ультразвук, электрофорез, ингаляции, магнитотерапия и другие. Показаны методы физиотерапии и во время консервативного лечения хронического тонзиллита.
Для диагностики и лечения хронического тонзиллита обращайтесь в многопрофильные медицинские клиники «Президент-Мед» в Видном и в Москве (м.Коломенская и м.ВДНХ)
Автор: Лаврова Нина Авенировна
Заместитель генерального директора по медицинской части
Окончила Ярославский государственный медицинский институт по специальности «Лечебное дело»
Медицинский опыт работы — 25 лет
Записаться к врачу
ОТЗЫВЫ КЛИЕНТОВ
Антонина Вяткина
Хочу выразить огромную благодарность доктору отоларингологу Ивановой Юлии Владимировне! После некорректного лечения в районной детской поликлинике поставила мою малышку (3-х лет) как говорится «на ноги»! Человеческое огромное спасибо! Профессионал своего дела ..]
..]Ольга
Спасибо Юлие Владимировне! Врач очень опытная, внимательная, а самое главное ее очень любят дети! Приходилось уже несколько раз с ребёнком обращаться и всегда каждый приём на высоте. Как хорошо, когда есть такие хорошие врачи[…]Щетининой О.Н.
Большое спасибо всем работникам клиники за слаженную работу и хорошее настроение. Отдельное спасибо Ивановой Ю.А. за профессионализм, отзывчивость, индивидуальный подход.[…]Ком в горле — симптомы, причины и лечение в Москве в клинике Врач ЛОР у взрослых и детей
Про ощущение «кома в горле»
Помимо распространенных жалоб в ЛОР практике, таких как горло болит, першит в горле, красное горло, сухое горло часто приходится сталкиваться с такой проблемой как ощущение «кома в горле». Это ощущение в некоторых случаях может сильно тревожить и значительно снижать качество жизни. Такие пациенты у которых мешает что-то в горле, как правило, осаждают кабинеты различных специалистов (лоров, неврологов, эндокринологов) безрезультатно. Пациенты с лабильной психикой совсем могут впасть в уныние, граничащее с депрессией и совсем неправильно думать о такой страшной патологии как рак горла, хотя горло болит совсем по другой причине.
Пациенты с лабильной психикой совсем могут впасть в уныние, граничащее с депрессией и совсем неправильно думать о такой страшной патологии как рак горла, хотя горло болит совсем по другой причине.
Причины «кома в горле»
На самом деле в большинстве случаев механизм ощущения кома в горле связан с наличием инфекции в слизистой оболочке ротогортаноглотки. Так как горло рефлексогенная зона, иннервируемая несколькими крупными ветвями черепно-мозговых нервов (тройничный нерв, блуждающий нерв), в подслизистом слое находится много нервных окончаний. Так же в горле находятся скопления лимфоидной ткани (нёбные, язычные, гортанные миндалины), в которых часто протекает хроническое воспаление, особенно это характерно для нёбных миндалин, такая патология называется хроническим тонзиллитом.
Если есть источник инфекции в нёбных миндалинах, то происходит микробное обсеменение и задней стенки глотки, носоглотки, в результате чего практически всегда хронический тонзиллит сопровождается хроническим фарингитом.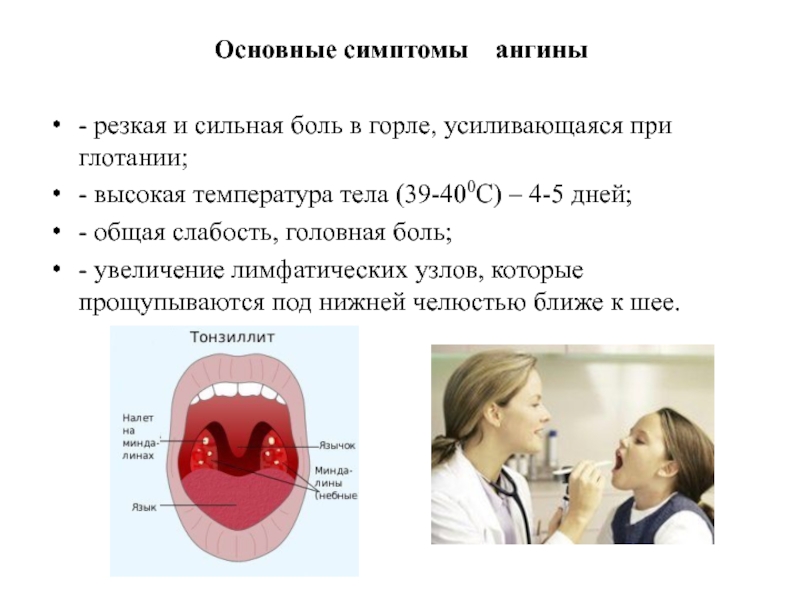 Анатомические особенности строения ротоносогортаноглотки, наличие большой поверхности слизистой приводит к тому, что при воспалении помимо жалоб на горло болит, сухое горло, красное горло, першит в горле, присутствует жалоба на ком в горле, на то, что мешает что- то в горле. Некоторые вирусы и бактерии в результате длительного хронического воспаления проникают глубоко в слизистую и раздражают нервные окончания, вызываю патологическую импульсацию, проявляющуюся как ощущение «кома в горле»
Анатомические особенности строения ротоносогортаноглотки, наличие большой поверхности слизистой приводит к тому, что при воспалении помимо жалоб на горло болит, сухое горло, красное горло, першит в горле, присутствует жалоба на ком в горле, на то, что мешает что- то в горле. Некоторые вирусы и бактерии в результате длительного хронического воспаления проникают глубоко в слизистую и раздражают нервные окончания, вызываю патологическую импульсацию, проявляющуюся как ощущение «кома в горле»
Чем лечить горло, когда есть ощущение что «ком в горле»
Как правило, человек, столкнувшийся с ощущением, когда горло болит, першит, сухое или красное горло, ком в горле пытается вылечиться самым распространённым методом, таким как полоскание горла. Но что бы избавиться от этого чувства нужно «выгнать» микробы из слизистой горла, к сожалению это невозможно сделать с помощью такого метода как полоскание горла и аптечных средств, поэтому многие и пытаются безрезультатно избавиться от этого неприятного ощущения, как «ком в горле».
Было замечено, что некоторые минералы, тропные (подходят как ключ к замку) слизистой оболочке дыхательных путей, с помощью ультразвука сложносолевые растворы распыляются до мелких частиц, которыми орошается слизистая дыхательных путей. Ионы минералов пропитывают слизистую, убивая микробы, вирусы, освобождая от их вредного воздействия нервные окончания. С помощью фотодинамической терапии в разы ускоряется регенерация нормальных тканей, восстанавливается слизистая оболочка, нервные окончания так же регенерируют. После такого лечения такие проблемы как горло болит, сухое горло, красное горло, першит в горле ну и конечно «ком в горле» Вас покинут навсегда. Не мучайте себя дилеммой «чем лечить горло» записывайтесь на приём к нашим специалистам, которые быстро избавят с помощью эффективных методов от всех указанных проблем.
Редкое явление, чем оно может быть на самом деле
Кисты миндалин уже давно считаются клинически распространенным явлением. Однако большинство из них доброкачественные (доброкачественные) и не вызывают каких-либо заметных симптомов.
Поскольку большинство кист на миндалинах протекает бессимптомно, есть вероятность, что то, что вы думаете, может быть кистой, на самом деле может быть другим заболеванием, например абсцессом, тонзилитом или стрептококковой ангиой.
Читайте дальше, чтобы узнать больше об общих проблемах миндалин, а также о распространенных состояниях, которые часто принимают за кисты миндалин.Немедленно позвоните своему врачу, если у вас жар вместе с необычными симптомами во рту и горле.
Если у вас болит горло и белые или желтые пятна или гной на миндалинах, у вас может быть:
- Тонзиллит. Это воспаление миндалин обычно включает опухшие миндалины с желтыми или белыми пятнами или налетом.
- Стрептококковая ангина. Этот тип тонзиллита, вызванный бактериальной инфекцией, может включать опухшие миндалины с белыми пятнами.
- Инфекционный мононуклеоз. Симптомы этой вирусной инфекции могут включать опухшие миндалины.

- Миндалины (тонзилолиты). Это отложения кальция, вызванные скоплением частиц пищи, бактерий и слизи.
Если вы думаете, что у вас киста на одной из миндалин, это может быть перитонзиллярный абсцесс.
Перитонзиллярный абсцесс — это бактериальная инфекция, которая может образовывать гнойный карман возле одной из миндалин. Часто это осложнение тонзиллита или мононуклеоза.В некоторых случаях это может вызвать серьезные симптомы, и их необходимо немедленно слить.
Кисты и абсцессы похожи, но разные. Они оба обычно доброкачественные и заполнены жидкостью, но абсцесс инфицирован, а киста — нет. Если киста инфицирована, она превращается в абсцесс.
Симптомы рака миндалин аналогичны симптомам тонзиллита или ангины. К ним относятся:
Рак миндалин попадает в категорию рака ротоглотки, рака, поражающего горло и ротовую полость.Обычно это не киста, но может вызывать симптомы, похожие на кисту миндалин.
Кроме того, рак во рту может развиться не так быстро, как ангина или ангина.
По оценкам, ежегодно более 53 000 взрослых американцев заболевают раком полости рта и ротоглотки.
Миндалины, также известные как небные миндалины, представляют собой подушечки овальной формы, расположенные в задней части горла.
У вас одна миндалина справа, а другая слева.Они покрыты розовой слизистой оболочкой, похожей на слизистую оболочку рта.
Миндалины являются частью вашей иммунной системы. Они защищают от вирусов и бактерий, попадающих в ваше тело через рот и горло.
Ваши миндалины содержат лимфоциты, которые представляют собой тип белых кровяных телец, которые помогают вашему телу бороться с болезнями.
Маловероятно, что киста на миндалинах вызовет серьезные проблемы. Однако у вас может быть другое заболевание, которое можно принять за кисту, например:
- тонзиллит
- стрептококковое горло
- инфекционный мононуклеоз
- камни миндалин
- перитонзиллярный абсцесс
- рак миндалины
Назначьте визит к вашему врач первичной медицинской помощи или отоларинголог (врач, специализирующийся на ушах, носе и горле), если у вас есть постоянные симптомы, такие как боль в горле и белые или красные пятна на миндалинах.
Перитонзиллярный абсцесс — симптомы, причины, лечение
Перитонзиллярный абсцесс образуется в тканях горла рядом с одной из миндалин. Абсцесс — это скопление гноя, которое образуется возле инфицированной области кожи или других мягких тканей.
Абсцесс может вызывать боль, отек и, в тяжелых случаях, закупорку горла. Если горло заблокировано, глотание, речь и даже дыхание затрудняются.
- Когда инфекция миндалин (известная как тонзиллит) распространяется и вызывает инфекцию в мягких тканях, может возникнуть перитонзиллярный абсцесс.
Перитонзиллярные абсцессы обычно встречаются редко. Когда они действительно возникают, они чаще встречаются у молодых людей, подростков и детей старшего возраста.
.
Причины возникновения перитонзиллярного абсцесса
Перитонзиллярный абсцесс чаще всего является осложнением тонзиллита. Участвующие в этом бактерии похожи на те, которые вызывают ангины.
Стрептококковые бактерии чаще всего вызывают инфекцию мягких тканей вокруг миндалин (обычно только с одной стороны).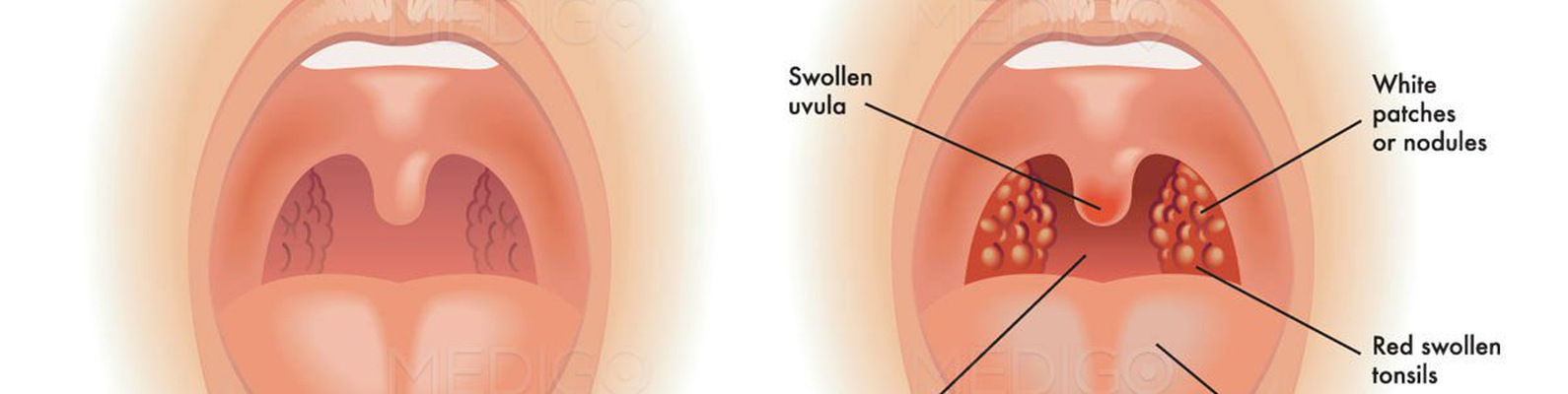 Затем в ткань вторгаются анаэробы (бактерии, которые могут жить без кислорода), которые проникают через близлежащие железы.
Затем в ткань вторгаются анаэробы (бактерии, которые могут жить без кислорода), которые проникают через близлежащие железы.
Стоматологическая инфекция (например, инфекции десен, пародонтит и гингивит) может быть фактором риска. К другим факторам риска относятся:
Симптомы перитонзиллярного абсцесса
Первым симптомом перитонзиллярного абсцесса обычно является боль в горле. По мере развития абсцесса может последовать период без лихорадки или других симптомов. Нет ничего необычного в том, что от начала симптомов до образования абсцесса задерживается от 2 до 5 дней.
- Во рту и горле может быть опухшее воспаление, обычно с одной стороны.
- Язычок (мизинец ткани, свисающий посередине глотки) можно отодвинуть от опухшей стороны рта.
- Лимфатические узлы на шее могут быть увеличены и болезненны.
- Могут наблюдаться и другие признаки и симптомы:
- Болезненное глотание
- Лихорадка и озноб
- Спазм мышц челюсти (тризм) и шеи (кривошея)
- Боль в ухе с той же стороны, что и абсцесс
- Приглушенный голос, часто описываемый как голос «горячего картофеля» (звучит так, как будто вы набираете рот горячего картофеля, когда говорите)
- Затрудненное глотание слюны
- Болезненное глотание
Когда обращаться за медицинской помощью для Перитонзиллярный абсцесс
Обсудите любую боль в горле с лихорадкой или другими симптомами со своим врачом по телефону или при посещении офиса, чтобы узнать, есть ли у вас перитонзиллярный абсцесс.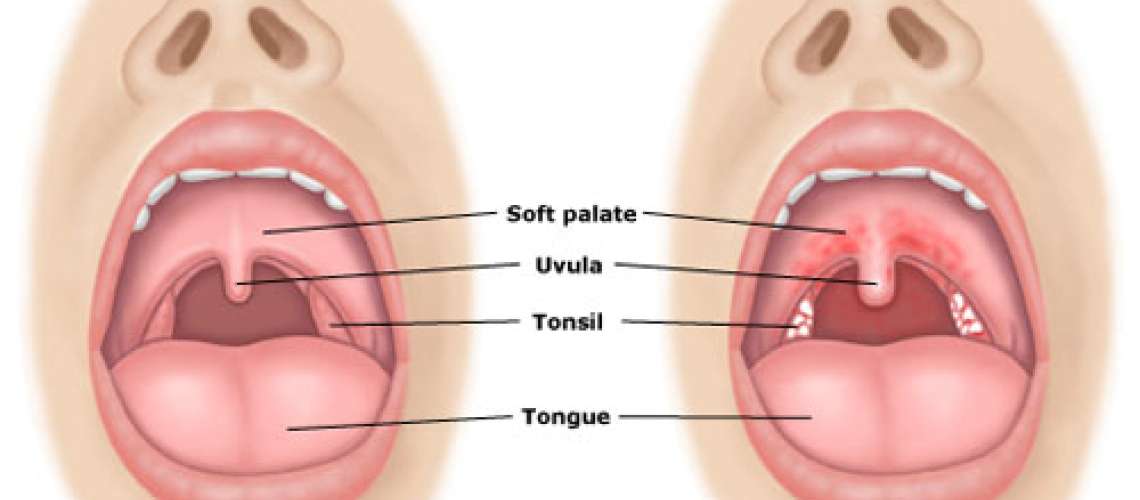
Если у вас болит горло и возникают проблемы с глотанием, затрудненное дыхание, затрудненная речь, слюнотечение или любые другие признаки потенциальной обструкции дыхательных путей, вам следует обратиться в ближайшее отделение неотложной помощи.
Осмотр и тесты на перитонзиллярный абсцесс
Перитонзиллярный абсцесс обычно диагностируется на основании анамнеза и физического осмотра. Перитонзиллярный абсцесс легко диагностировать, если он достаточно большой, чтобы его можно было увидеть. Врач заглянет вам в рот, используя светильник и, возможно, депрессор для языка.Припухлость и покраснение на одной стороне горла возле миндалины указывает на абсцесс. Врач также может осторожно надавить на эту область пальцем в перчатке, чтобы увидеть, есть ли внутри гной от инфекции.
- Лабораторные тесты и рентгеновские лучи используются нечасто. Иногда выполняется рентген, компьютерная томография или ультразвуковое исследование, как правило, чтобы убедиться, что других заболеваний верхних дыхательных путей нет.
 Эти состояния могут включать следующее:
Эти состояния могут включать следующее: - Эпиглоттит, воспаление надгортанника (лоскута ткани, препятствующего попаданию пищи в дыхательное горло)
- Заглоточный абсцесс, гнойный карман, который формируется за мягкими тканями в задней части горло (как перитонзиллярный абсцесс, но в другом месте)
- Перитонзиллярный целлюлит, инфекция самой мягкой ткани (под поверхностью ткани формируется перитонзиллярный абсцесс)
- Эпиглоттит, воспаление надгортанника (лоскута ткани, препятствующего попаданию пищи в дыхательное горло)
- Ваш врач может проверить вас на наличие мононуклеоз, вирус.Некоторые эксперты предполагают, что моно ассоциируется с 20% перитонзиллярных абсцессов.
- Ваш врач также может отправить гной из абсцесса в лабораторию, чтобы можно было точно определить бактерии. Но даже в этом случае определение бактерий редко меняет лечение.
Лечение и уход за перитонзиллярным абсцессом в домашних условиях
Домашнего лечения перитонзиллярного абсцесса не существует. Немедленно позвоните своему врачу, чтобы проверить свои симптомы.
Лечение перитонзиллярного абсцесса
Если у вас перитонзиллярный абсцесс, врач прежде всего беспокоит ваше дыхание и дыхательные пути.Если ваша жизнь находится в опасности из-за закупорки горла, первым делом можно ввести иглу в гнойный карман и слить достаточно жидкости, чтобы вы могли комфортно дышать.
Если ваша жизнь не находится в непосредственной опасности, врач приложит все усилия, чтобы процедура была максимально безболезненной. Вы получите местный анестетик (как у дантиста), введенный в кожу над абсцессом, и, при необходимости, обезболивающее и седативное средство через капельницу, введенную в вашу руку. Врач воспользуется отсасыванием, чтобы избежать проглатывания гноя и крови.
- У врача есть несколько вариантов лечения:
- При аспирации иглой нужно медленно ввести иглу в абсцесс и набрать гной в шприц.
- Для разреза и дренирования скальпелем в абсцессе делается небольшой разрез, чтобы мог стекать гной.
- Острая тонзиллэктомия (удаление миндалин у хирурга) может потребоваться, если по какой-то причине вы не можете переносить дренаж или если у вас в анамнезе частые тонзиллиты.

- При аспирации иглой нужно медленно ввести иглу в абсцесс и набрать гной в шприц.
- Вы получите антибиотик. Первая доза может быть введена внутривенно. Пенициллин — лучшее лекарство от этого типа инфекции, но если у вас аллергия, сообщите врачу, чтобы можно было использовать другой антибиотик (другим вариантом может быть эритромицин или клиндамицин).
- Если вы здоровы и абсцесс хорошо дренирован, можете идти домой. Если вы очень больны, не можете глотать или у вас есть осложнения со здоровьем (например, диабет), вас могут положить в больницу.Маленьким детям, которым часто требуется общая анестезия для дренирования, часто требуется пребывание в больнице для наблюдения.
Последующее наблюдение при перитонзиллярном абсцессе
Посоветуйтесь с вашим врачом или специалистом по ухо-нос-горло (отоларингологом) после лечения перитонзиллярного абсцесса. Также:
- Если абсцесс начинает возвращаться, вам может потребоваться другой антибиотик или дополнительный дренаж.
- При сильном кровотечении или затрудненном дыхании или глотании немедленно обратитесь за медицинской помощью.

Профилактика перитонзиллярного абсцесса
Не существует надежного метода предотвращения перитонзиллярного абсцесса, кроме ограничения рисков: не курите, соблюдайте гигиену полости рта и своевременно лечите инфекции полости рта.
- Если у вас развивается перитонзиллярный абсцесс, вы можете предотвратить перитонзиллярный целлюлит, приняв антибиотики. Тем не менее, вам следует внимательно следить за образованием абсцесса и даже быть госпитализированным.
- Если у вас есть вероятность образования абсцесса (например, если вы часто болеете тонзиллитом), поговорите со своим врачом о том, следует ли вам удалять миндалины.
- Как и по любому рецепту, вы должны закончить полный курс антибиотика, даже если вы почувствуете себя лучше через несколько дней.
Перспективы перитонзиллярного абсцесса
Люди с неосложненным, хорошо вылеченным перитонзиллярным абсцессом обычно полностью выздоравливают. Если у вас нет хронического тонзиллита (при котором миндалины регулярно воспаляются), вероятность возврата абсцесса составляет всего 10%, и удаление миндалин обычно не требуется.
Большинство осложнений возникает у людей с диабетом, у людей с ослабленной иммунной системой (например, у больных СПИДом, у реципиентов трансплантатов, принимающих иммунодепрессанты, или у онкологических больных), или у тех, кто не осознает серьезность болезни и не обращайтесь за медицинской помощью.
Основные осложнения перитонзиллярного абсцесса включают:
- Закупорка дыхательных путей
- Кровотечение в результате эрозии абсцесса в главный кровеносный сосуд
- Обезвоживание из-за затруднения глотания
- Инфекция в тканях под грудиной
- Пневмония
- Менингит
- Сепсис (бактерии в кровотоке)
- Закупорка дыхательных путей
Симптомы, причины, лечение и профилактика
Что такое камни в миндалинах?
Камни миндалин или тонзилолиты — это твердые, иногда болезненные частицы бактерий и мусора, которые застревают в уголках миндалин.
Миндалины представляют собой структуры в задней части глотки, похожие на железы. У вас есть по одному с каждой стороны. Миндалины состоят из ткани с лимфоцитами — клетками, которые предотвращают инфекции и борются с ними. Многие эксперты считают, что миндалины играют роль в вашей иммунной системе и предназначены для работы как сети, улавливая бактерии и вирусы, проникающие через горло.
У вас есть по одному с каждой стороны. Миндалины состоят из ткани с лимфоцитами — клетками, которые предотвращают инфекции и борются с ними. Многие эксперты считают, что миндалины играют роль в вашей иммунной системе и предназначены для работы как сети, улавливая бактерии и вирусы, проникающие через горло.
Но ваши миндалины не всегда хорошо справляются со своей работой. Для некоторых людей они больше неприятностей, чем помощи. Исследования показывают, что люди, которым удалили миндалины, не более подвержены бактериальным или вирусным инфекциям, чем люди, у которых миндалины сохранены.
Причины камней в миндалинах
Ваши миндалины заполнены укромными уголками и трещинами, в которых могут застревать бактерии и другие предметы, включая мертвые клетки и слизь. Когда это происходит, мусор может склеиваться.
Камни в миндалинах образуются, когда этот мусор затвердевает или кальцинируется. Чаще всего это случается у людей с длительным воспалением миндалин или повторяющимися случаями тонзиллита.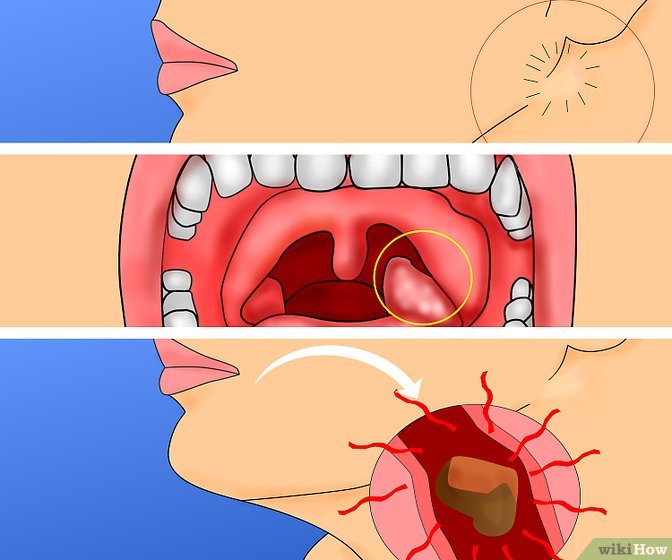
У многих людей есть маленькие миндалины, но большие миндалины встречаются редко.
Симптомы камня в миндалинах
Маленькие камни в миндалинах могут не вызывать никаких симптомов, которые вы заметили бы. Некоторые камни миндалин даже большого размера обнаруживаются только после рентгена или компьютерной томографии. Симптомы включают:
- Неприятный запах изо рта . Основным признаком камня на миндалинах является сильный неприятный запах изо рта или неприятный запах изо рта, который сопровождает инфекцию миндалин. Одно исследование пациентов с хронической формой тонзиллита проверяло их дыхание на наличие веществ, называемых летучими соединениями серы, которые могут означать неприятный запах изо рта.Исследователи обнаружили, что 75% людей, у которых было необычно большое количество этих соединений, также имели камни миндалин.
- Боль в горле . Когда камень миндалин сочетается с тонзиллитом, может быть трудно понять, что вызывает боль в горле.
 Сам по себе камень миндалин может причинить вам боль или дискомфорт.
Сам по себе камень миндалин может причинить вам боль или дискомфорт. - Кашель. Камень может раздражать горло и вызывать кашель.
- Белый мусор. Вы могли бы увидеть камень миндалины в задней части горла в виде комка твердого белого материала.
- Проблемы с глотанием. В зависимости от расположения или размера камня миндалин глотание пищи или жидкости может быть затруднено или болезненно.
- Боль в ухе . Камни в миндалинах могут образоваться в любом месте миндалин. Из-за общих нервных путей вы можете почувствовать боль в ухе, даже если сам камень не касается вашего уха.
- Отек миндалин. Когда мусор затвердевает и образуется камень миндалины, воспаление, инфекция и сам камень миндалины могут вызвать опухоль миндалины.
Диагностика камней в миндалинах
Ваш врач обычно может диагностировать камни в миндалинах с помощью физического осмотра. Если они спрятаны в складках миндалин, вам могут потребоваться визуализирующие тесты, такие как компьютерная томография или МРТ, чтобы обнаружить их.
Если они спрятаны в складках миндалин, вам могут потребоваться визуализирующие тесты, такие как компьютерная томография или МРТ, чтобы обнаружить их.
Лечение и удаление камней в миндалинах
Многие камни в миндалинах, особенно те, которые не имеют симптомов, не нуждаются в специальном лечении. Это зависит от их размера и от того, могут ли они доставить вам неприятности.
Лечение включает:
- Антибиотики . Лекарства могут помочь, но они имеют побочные эффекты и не устраняют причину образования камней в миндалинах.
- Удаление хирургическое. Если у вас камни в миндалинах необычно большого размера или вызывают проблемы, ваш врач может их удалить.
- Тонзиллэктомия. Если камни в миндалинах — хроническая проблема, возможно, вам нужно удалить миндалины.
- Криптолиз. Используется лазер или радиочастотная палочка для рубцевания миндалин, что снижает вероятность образования камней миндалин.

Домашние средства от миндалин
Для более мелких камней вы можете попробовать:
- Удаление в домашних условиях. Вы можете удалить камни миндалин, осторожно соскоблив их водяной киркой или тампоном.
- Полоскания с соленой водой. Полоскание горла теплой соленой водой может облегчить боль при тонзиллите и помочь удалить камни.
Осложнения при камнях на миндалинах
Большие камни на миндалинах могут вызвать опухание миндалин и затруднить глотание.Камни в миндалинах также могут иногда вызывать инфекции.
Профилактика камней в миндалинах
Люди с хроническим тонзиллитом более склонны к образованию камней в миндалинах. Единственный способ предотвратить их — удалить миндалины.
Хорошие стоматологические привычки могут помочь предотвратить образование камней в миндалинах. Регулярно чистите зубы зубной нитью, чтобы удалить бактерии и предотвратить застревание в миндалинах. Полоскание горла после еды также может предотвратить скопление пищи.
Полоскание горла после еды также может предотвратить скопление пищи.
Увеличенная миндалина с шишкой | Раковый чат
Привет Loua24
Я не медик, но внезапная боль в горле, опухшие миндалины и неприятный вкус звучат для меня так, будто это может быть инфекция, но сегодня врачи, как правило, проявляют чрезмерную бдительность и направляют к специалистам именно для этого не подвергайтесь критике за что-то упущенное.
Я болею хронической ангиной около 4 месяцев. В ноябре я обратился к своему терапевту, и мне назначили лечение от подозрения на желудочный рефлюкс — частую причину боли в горле. Это не помогло, поэтому я вернулся незадолго до Рождества, и меня направили в ЛОР в рамках срочного двухнедельного направления. Мне повезло, что меня осмотрели через 2 дня.
Процесс, который я прошел с ЛОРом, вполне нормален. Я увидел консультанта и вставил мне в нос эндоскоп, в то время как у него внутри моей головы был хороший корень.Он использовал эндоскоп, чтобы заглянуть мне в горло.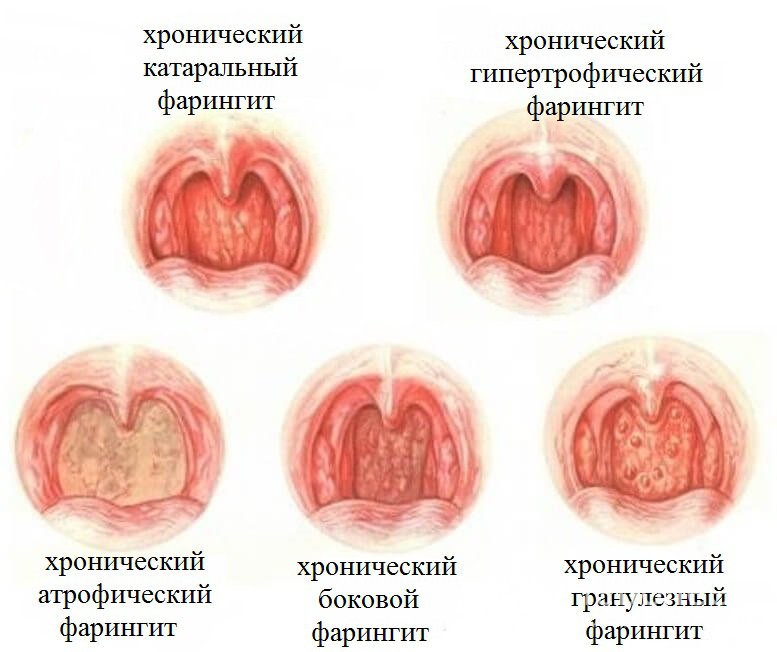 Затем он сказал, что мне нужна МРТ, которую я сделал через неделю, а через 10 дней я получил результаты. Очевидно, ничего плохого, но теперь мне нужна была «панендоскопия» и биопсия под общим наркозом, чтобы убедиться. У меня это было через неделю, результаты были получены через две недели — рака нет, но и причины боли в горле тоже нет.
Затем он сказал, что мне нужна МРТ, которую я сделал через неделю, а через 10 дней я получил результаты. Очевидно, ничего плохого, но теперь мне нужна была «панендоскопия» и биопсия под общим наркозом, чтобы убедиться. У меня это было через неделю, результаты были получены через две недели — рака нет, но и причины боли в горле тоже нет.
Судя по комментариям других людей, такой опыт типичен, и это те тесты, которые вам, возможно, придется пройти, прежде чем вы получите ответ.
Я вчера был на собственном терапевте, и мы все обсудили. Окончательный вывод заключается в том, что это связано с храпом, и я мог бы с пользой сбросить вес (скажите мне то, чего я не знал). У меня все еще болит горло, но, по крайней мере, я уверен, что ничего неприятного не происходит.
Что вы можете узнать из моего опыта? Я бы посоветовал не паниковать, потому что у вас срочный путь. Только 1 из 10 человек на этих путях в конечном итоге действительно заболевает раком после того, как будут выполнены все тесты. Не паникуйте, потому что вам дали такой-то тест.Все проходят эти тесты, и их наличие не означает, что кто-то думает или даже подозревает, что у вас рак. Они просто следуют протоколу. Не паникуйте, если вы не можете получить немедленных ответов — вам просто нужно дождаться результатов, и это полная боль. Не паникуйте, если врач или медсестра молчат или у них странный вид; они просто концентрируются на поставленной задаче. Не беспокойтесь спрашивать техника МРТ или КТ, что они видели. Они не могут вам сказать, и без интерпретации квалифицированного радиолога то, что они видели, не имеет смысла.И ничего не вчитывайтесь в сроки результатов и назначений. Быстрая встреча просто означает, что у вас меньше времени ждать — и не более того.
Не паникуйте, потому что вам дали такой-то тест.Все проходят эти тесты, и их наличие не означает, что кто-то думает или даже подозревает, что у вас рак. Они просто следуют протоколу. Не паникуйте, если вы не можете получить немедленных ответов — вам просто нужно дождаться результатов, и это полная боль. Не паникуйте, если врач или медсестра молчат или у них странный вид; они просто концентрируются на поставленной задаче. Не беспокойтесь спрашивать техника МРТ или КТ, что они видели. Они не могут вам сказать, и без интерпретации квалифицированного радиолога то, что они видели, не имеет смысла.И ничего не вчитывайтесь в сроки результатов и назначений. Быстрая встреча просто означает, что у вас меньше времени ждать — и не более того.
Надеюсь, ваш опыт окажется таким же хорошим, как и мой. Пожалуйста, держите нас в курсе событий, когда они происходят. С наилучшими пожеланиями.
Тонзиллит — причины, симптомы, лечение
Тонзиллит — это воспаление миндалин, вызванное бактериальной или вирусной инфекцией. Типичные симптомы — боль в горле, опухшие миндалины, затрудненное глотание, лихорадка и опухшие железы на шее.
Типичные симптомы — боль в горле, опухшие миндалины, затрудненное глотание, лихорадка и опухшие железы на шее.
Тонзиллит возникает в основном у детей, но редко у детей младше двух лет. Лечение будет зависеть от того, является ли причина бактериальной или вирусной. В некоторых случаях может быть рекомендовано хирургическое удаление миндалин (тонзиллэктомия).
Причины
Миндалины — это две небольшие округлые массы ткани, которые можно увидеть в задней части глотки. Они состоят из ткани, аналогичной лимфатическим узлам, и являются частью иммунной системы.
Считается, что миндалины помогают защитить организм от инфекций в течение первого года жизни, но не являются необходимыми для иммунной функции в более позднем возрасте. Нет никаких доказательств того, что тонзиллэктомия снижает иммунитет человека.
Большинство случаев тонзиллита вызываются вирусами, и только 15–30% случаев вызваны бактериями.
Вирусный тонзиллит может вызывать множество различных вирусов, в том числе вирусы простуды и гриппа, железистой лихорадки, вируса кори и цитомегаловируса. Большинство случаев бактериального тонзиллита связано с бактериями, вызывающими ангины.
Большинство случаев бактериального тонзиллита связано с бактериями, вызывающими ангины.
Тонзиллит заразен, если причина бактериальная, и может быть заразным, если причина вирусная и человек ранее не подвергался воздействию этого конкретного вируса. В обоих случаях следует принять меры для предотвращения его распространения.
Признаки и симптомы
Боль в горле часто является первым признаком простуды и может улучшиться через день или два; другие симптомы простуды, такие как насморк и заложенность носа, могут сопровождать боль в горле. Первичный симптом тонзиллита — это боль в горле от умеренной до тяжелой, длящаяся более 2 дней и включающая воспаление миндалин.Другие симптомы тонзиллита могут включать:
- Затрудненное или болезненное глотание
- Ларингит
- Увеличение и болезненность лимфатических узлов по бокам шеи
- Неприятный запах изо рта
- Лихорадка и озноб
- Усталость, головная боль, боль в ухе
- Расстройство желудка или боль
- Увеличенные и покрасневшие миндалины с пятнами белого / желтого гноя
- Дыхание через рот, шумное дыхание и / или храп (из-за увеличенных миндалин, блокирующих дыхательные пути).

Симптомы тонзиллита обычно проходят через три-четыре дня, но могут длиться до двух недель даже после лечения.
Осложнения
Бактерии, вызывающие ангины (и связанный с ней бактериальный тонзиллит), могут вызывать серьезные осложнения, такие как ревматическая лихорадка (которая может привести к поражению сердца) и заболевание почек. По этой причине при подозрении на стрептококковое горло важно обратиться за медицинской помощью и обратиться за помощью.
В некоторых случаях тонзиллит может привести к скоплению гноя рядом с одной из миндалин, что называется перитонзиллярным абсцессом.Перитонзиллярный абсцесс может вызвать боль, затруднение глотания и отек в горле, что может затруднить дыхание. Немедленно обратитесь за медицинской помощью при первых признаках затруднения дыхания.
Тонзиллит также может вызывать закупорку барабанной перепонки, что приводит к инфекциям среднего уха и / или склеиванию уха.
Диагностика
Диагноз ставится на основании симптомов и осмотра горла. В дополнение к непосредственному осмотру вашего горла и миндалин ваш терапевт может взять мазок из горла, если есть подозрение на фарингит.Мазок из зева отправляется в лабораторию для посева и определения бактерий, вызывающих симптомы.
В дополнение к непосредственному осмотру вашего горла и миндалин ваш терапевт может взять мазок из горла, если есть подозрение на фарингит.Мазок из зева отправляется в лабораторию для посева и определения бактерий, вызывающих симптомы.
Ваш терапевт может заподозрить железистую лихорадку у подростка или ребенка младшего возраста с тонзиллитом, особенно если он сопровождается дополнительными симптомами в виде тяжелой летаргии и усталости, опухших желез на шее, подмышках и / или паху, а также увеличенной селезенки.
Лечение
Лечение вирусного тонзиллита в первую очередь включает отдых, выздоровление и облегчение симптомов. Также важно пить много жидкости и регулярно есть (лучше всего мягкие продукты и смузи).
Если бактериальная инфекция подтверждается посевом из горла, назначаются антибиотики для предотвращения осложнений, в частности ревматической лихорадки и заболевания почек. Важно пройти полный курс назначенных антибиотиков, чтобы предотвратить возвращение инфекции и снизить вероятность развития ревматической лихорадки или заболевания почек.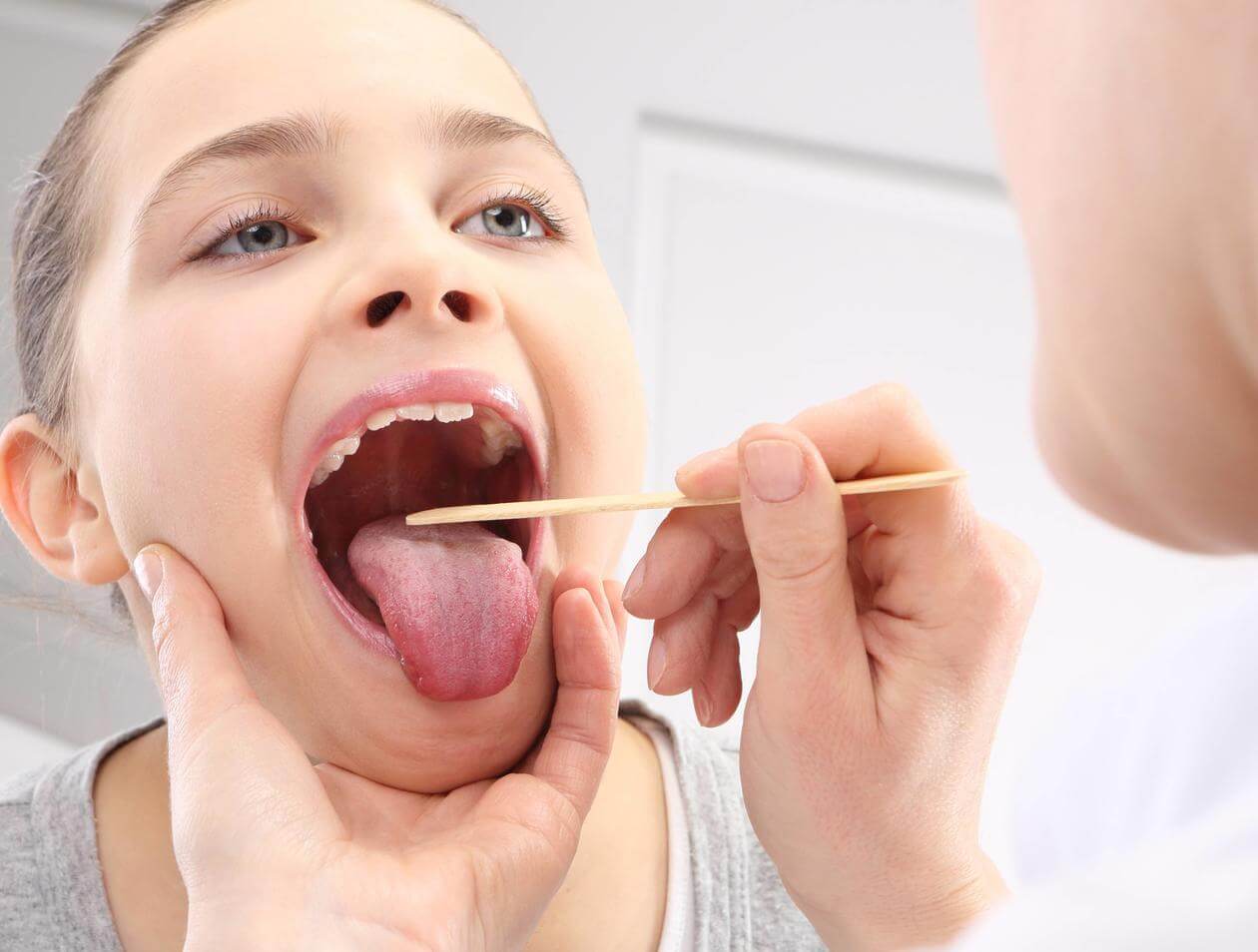 Обратитесь к нашей странице стрептококкового горла для получения дополнительной информации.
Обратитесь к нашей странице стрептококкового горла для получения дополнительной информации.
Антибиотики не будут назначаться при вирусном тонзиллите, потому что антибиотики неэффективны против вирусов.Вирусный тонзиллит обычно проходит без лечения. Обезболивание и снижение температуры могут быть достигнуты с помощью парацетамола и ибупрофена, отпускаемых без рецепта.
Полоскание горла соленой водой (половина чайной ложки соли на чашку теплой воды) может облегчить некоторые симптомы, например, сосание твердых сладостей или леденцов для горла, содержащих охлаждающие, обезболивающие, антисептические или противовоспалительные компоненты.
Кортикостероиды могут быть назначены для уменьшения воспаления и отека, особенно при затрудненном глотании и дыхании.
Хирургия
Улучшенный уход и доступность эффективных антибиотиков означает, что хирургическое удаление миндалин (тонзиллэктомия) сегодня менее распространено, чем раньше. Однако тонзиллэктомия может быть рекомендована людям, у которых частые эпизоды тонзиллита, бактериального тонзиллита, не поддающегося лечению антибактериальными препаратами, или у которых имеется аллергия на антибиотики.
Хирургия действительно сопряжена с некоторыми рисками, включая кровотечение во время и после операции у некоторых людей.Боль в горле и трудности с приемом пищи являются обычным явлением в первые несколько дней после операции. Полное восстановление обычно занимает две-три недели.
Перитонзиллярные абсцессы можно дренировать с помощью иглы и шприца или сделав разрез скальпелем. Тонзиллэктомия — вариант для пациентов с перитонзиллярным абсцессом в анамнезе.
Профилактика
Для предотвращения передачи инфекции рекомендуется избегать тесного контакта с людьми, больными тонзиллитом. Детей и других членов семьи следует как можно дольше держать подальше от людей, болеющих тонзиллитом.
Необходимо также принять меры гигиены для предотвращения распространения инфекции. К ним относятся:
- Регулярное и тщательное мытье и сушка рук
- Использование салфетки или внутренней части локтя для прикрытия кашля и чихания
- Частое и тщательное мытье и сушка рук
- Не делиться едой, жидкостями, столовыми приборами или сосудами для питья
- Частая уборка поверхностей, особенно на кухне и в ванной.

Поддержка и дополнительная информация
Дополнительную информацию о тонзиллите и ревматической лихорадке можно получить в Healthline, бесплатную круглосуточную телефонную консультационную службу, предоставляемую Министерством здравоохранения.В Healthline работают дипломированные медсестры, которые могут посоветовать и порекомендовать соответствующую помощь звонящим с симптомами.
Healthline
Бесплатный телефон: 0800 611 116
Веб-сайт: www.healthline.govt.nz
Список литературы
NHS (2017). Тонзиллит (веб-страница). Реддич: Национальная служба здравоохранения (NHS) Англии. https://www.nhs.uk/conditions/tonsillitis/ [12.08.20]
О’Тул, M.T. (Ред.) (2017). Ревматическая лихорадка. Словарь Мосби по медицине, медсестрам и медицинским профессиям (10-е изд.). Сент-Луис, Мичиган: Эльзевир.
O’Toole, M.T. (Ред.) (2017). Тонзиллит (веб-страница). Словарь Мосби по медицине, сестринскому делу и медицинским профессиям (10-е изд. ). Сент-Луис, Мичиган: Эльзевир.
). Сент-Луис, Мичиган: Эльзевир.
Шах, Великобритания (2020). Тонзиллит и перитонзиллярный абсцесс (Интернет-страница). Medscape: Наркотики и болезни. Нью-Йорк, штат Нью-Йорк: WebMD LLC. http://emedicine.medscape.com/article/871977-overview [Дата обращения: 08.12.20]
Последнее обновление: август 2020 г.
Тонзиллит: симптомы, причины, лечение
Обзор
Что такое тонзиллит?
Тонзиллит возникает при инфицировании и воспалении миндалин.Миндалины — это два небольших комка мягких тканей — по одному с каждой стороны — в задней части горла. Вы можете увидеть свои миндалины в зеркале, открыв рот и высунув язык.
Являясь частью вашей иммунной системы, миндалины задерживают некоторые микробы, вызывающие заболевание. При инфицировании миндалин они опухают и болят, и глотание может быть болезненным. Тонзиллит еще называют тонзиллофарингитом, но большинство людей называют его болью в горле.
Тонзиллит еще называют тонзиллофарингитом, но большинство людей называют его болью в горле.
Насколько распространен тонзиллит?
Тонзиллит — очень распространенное заболевание.Большинство людей хотя бы раз в жизни болеют тонзиллитом.
Кто болеет тонзиллитом?
Тонзиллит чаще всего встречается у детей, но может поражать людей любого возраста. Тонзиллит редко возникает у детей младше 3 лет.
Симптомы и причины
Каковы симптомы тонзиллита?
Симптомы тонзиллита обычно возникают внезапно.Общие симптомы включают:
- Боль или першение в горле
- Боль или затруднение при глотании
- Красные опухшие миндалины и горло
- Белесые пятна на миндалинах или белый, желтый или серый налет на миндалинах
- Температура выше 100,4 градуса
- Увеличение лимфатических узлов (железы по бокам шеи ниже ушей)
- Боль в животе или рвота (чаще у детей младшего возраста)
Что вызывает тонзиллит?
Тонзиллит вызывает вирус или бактерия. Есть два типа тонзиллита:
Есть два типа тонзиллита:
- Вирусный тонзиллит: Большинство случаев (до 70 процентов) тонзиллита вызваны таким вирусом, как простуда или грипп (грипп).
- Бактериальный тонзиллит (ангина): Другие случаи тонзиллита вызываются бактериями группы A Streptococcus . Бактериальный тонзиллит обычно называют ангины.
Как люди заболевают тонзиллитом?
Вирусы и бактерии, вызывающие тонзиллит, очень заразны.Их проезжает:
- Посуда, еда или напитки для поцелуев или совместного использования
- Тесный контакт с больным
- Прикосновение к загрязненной поверхности, а затем прикосновение к носу или рту
- Вдыхание крошечных частиц, которые переносятся по воздуху, когда больной чихает или кашляет
Диагностика и тесты
Как диагностируется тонзиллит?
Для диагностики тонзиллита ваш врач позвонит:
- Осмотрите горло на предмет покраснения, отека или белых пятен на миндалинах
- Спросите о других симптомах, которые у вас были, например о лихорадке, кашле, насморке, сыпи или боли в животе.

- Посмотрите в ушах и в носу на предмет других признаков инфекции
- Пощупайте шею по бокам, чтобы увидеть, не опухли ли лимфатические узлы и не стали ли они болезненными
После подтверждения диагноза тонзиллит ваш врач должен определить, является ли инфекция результатом вируса или бактерий (стрептококковая ангина).
Как диагностируется фарингит?
Ваш врач может назначить посев из горла — также известный как стрептококковый тест — чтобы определить, есть ли у вас стрептококковая ангина. Посев из горла — это простой тест, который проверяет наличие определенных бактерий в вашем горле. Во время посева из горла:
- Ваш врач проведет по задней стенке вашего горла длинным ватным тампоном, чтобы собрать слюну и клетки. Тест может быть неудобным, но безболезненным.
- Пока вы ждете, ваш врач проверит клетки на наличие бактерий.Этот тест называется «экспресс-тестом на стрептококк». Результат готов примерно через 10-15 минут.
- Если результаты положительные и тест действительно обнаруживает бактерии, ваш врач пропишет вам антибиотик для лечения ангины.
- Если результаты отрицательные и экспресс-тест на стрептококк не обнаруживает бактерии, ваш врач может отправить образец в лабораторию для более тщательного анализа. Для получения результатов этот более продолжительный лабораторный тест обычно занимает 2-3 дня.
- Если результаты лабораторных анализов окажутся отрицательными, вы узнаете, что тонзиллит вирусный, а не бактериальный.
Как узнать, что у меня тонзиллит?
Если у вас болит горло, опухшие миндалины и боль при глотании, у вас может быть тонзиллит. Вам следует посетить врача, чтобы определить, вызывают ли тонзиллит бактерии или вирус. Лечение зависит от типа инфекции.
Ведение и лечение
Какие методы лечения тонзиллита?
Лечение, которое вы получите, зависит от причины инфекции.Хотя симптомы вирусного тонзиллита и бактериального тонзиллита могут быть похожи, их лечение отличается.
Что такое лечение ангины?
Стрептококковая ангина (бактериальный тонзиллит) лечится антибиотиками. Антибиотики требуют рецепта врача. Обычно вы принимаете антибиотики перорально (внутрь) около 10 дней. Наиболее распространенные антибиотики от ангины:
- Пенициллин
- Клиндамицин
- Цефалоспорин
Очень важно следовать указаниям врача и пройти полный курс антибиотиков, даже если через несколько дней вы почувствуете себя лучше.Вы должны прекратить прием антибиотиков, чтобы инфекция не вернулась, не усугубилась и не распространилась на другую часть вашего тела.
Каковы побочные эффекты лечения ангины?
Побочные эффекты антибиотиков, используемых для лечения бактериального тонзиллита (ангины), включают:
Как лечить вирусный тонзиллит?
Антибиотики, используемые для лечения ангины (бактериального тонзиллита), не действуют при тонзиллите, вызванном вирусной инфекцией. Чтобы облегчить симптомы вирусного тонзиллита, ваш врач порекомендует:
- Достаточно отдыха
- Жидкости для предотвращения обезвоживания
- Безрецептурные обезболивающие, такие как ибупрофен или парацетамол
- Леденцы от горла
Какие осложнения связаны с тонзиллитом?
Осложнения тонзиллита обычно связаны с ангины и стрептококковыми бактериями.В их числе:
- Хронический тонзиллит: Люди, болеющие тонзиллитом более 7 раз в год, могут болеть хроническим тонзиллитом. Врачи могут порекомендовать операцию по удалению миндалин, особенно если у вас храп или проблемы со сном по ночам. Эта операция называется тонзиллэктомией.
- Скарлатина: Стрептококковая ангина может перерасти в скарлатину, вызывая красную сыпь и жар. Скарлатина чаще встречается у детей, чем у взрослых, но нечасто.
- Перитонзиллярный абсцесс: В тяжелых случаях тонзиллита вокруг миндалин может образоваться абсцесс (скопление гноя). Перитонзиллярные абсцессы чаще возникают у взрослых и подростков, чем у детей. Врачи часто рекомендуют операцию по дренированию абсцесса.
- Ревматическая лихорадка: Ревматическая лихорадка, хотя и редко, может возникать, если не лечить ангионевротический ангина или не пройти полный курс антибиотиков. Ревматическая лихорадка встречается у детей чаще, чем у взрослых.Это может привести к необратимому повреждению сердца.
- Распространение инфекции: При отсутствии лечения стрептококковые бактерии могут распространяться из горла в среднее ухо, носовые пазухи или другие части тела. Эта инфекция может привести к таким осложнениям, как синусит, гломерулонефрит или некротический фасциит.
Что я могу сделать, чтобы облегчить симптомы тонзиллита?
Чтобы облегчить симптомы вирусного и бактериального тонзиллита, вы можете:
- Примите безрецептурное обезболивающее, например парацетамол или ибупрофен.
- Пейте теплые жидкости, например чай, яблочный сидр или бульон.
- Полощите горло теплой соленой водой.
- Попробуйте леденцы от горла.
Профилактика
Как можно предотвратить тонзиллит?
Чтобы снизить риск развития тонзиллита, вам следует:
- Часто мойте руки, особенно перед тем, как прикасаться к носу или рту.
- Не делитесь едой, напитками или посудой с больными.
- Регулярно меняйте зубную щетку.
Перспективы / Прогноз
Каковы перспективы людей с тонзиллитом?
В большинстве случаев вирусный тонзиллит проходит через несколько дней после приема жидкости и большого количества отдыха.Антибиотики обычно устраняют бактериальный тонзиллит (ангина) примерно за 10 дней. Тонзиллит обычно не вызывает серьезных или длительных проблем со здоровьем.
Жить с
Когда мне следует позвонить своему врачу по поводу тонзиллита?
Обратитесь к врачу, если у вас есть:
- Боль в горле более 2 суток
- Температура выше 101 градуса
- Проблемы или боль при глотании
- Затрудненное дыхание
- Миндалины опухшие или болезненные
Болезнь в горле
Вирусы или бактерии являются основной причиной ангины.Обострение аллергии или инфекция носовых пазух также могут быть источником боли в горле. Если боль в горле длится более семи дней, позвоните своему отоларингологу, чтобы записаться на прием.
Что вызывает боль в горле?Инфекции, вызываемые заразными вирусами или бактериями, являются основным источником боли в горле. Боли в горле часто сопровождают грипп, простуду, корь, ветряную оспу, коклюш и круп. Вирус может оседать в лимфатической системе, вызывая массивное увеличение миндалин с белыми пятнами на поверхности миндалин.Другие симптомы включают увеличение лимфатических узлов шеи, подмышек и паха, лихорадку, озноб, головную боль, затруднения при разговоре и дыхании. Если вы страдаете моно, вы, вероятно, испытаете сильную боль в горле, которая может длиться от одной до четырех недель, а иногда и с серьезными затруднениями дыхания.
Стрептококковая ангина — инфекция, вызванная определенным штаммом бактерий стрептококка. Эта инфекция также может поражать сердечные клапаны (ревматическая лихорадка) и почки (нефрит), вызывать скарлатину, тонзиллит, пневмонию, синусит и ушные инфекции.Симптомы стрептококковой ангины часто включают лихорадку выше 101 ° F, белые дренажные пятна на горле и лимфатические узлы на шее, опухшие и болезненные.
Тонзиллит — это инфекция лимфатических тканей с бугорками на каждой стороне задней стенки глотки. Инфекции в носу и пазухах могут вызвать боль в горле, потому что слизь из носа стекает и переносит инфекцию в горло.
Самая опасная инфекция горла — это эпиглоттит , который поражает часть гортани (голосовой ящик) и вызывает отек, закрывающий дыхательные пути.Эпиглоттит — это неотложное состояние, требующее немедленной медицинской помощи. Заподозрите это, когда глотание очень болезненно и может вызвать слюнотечение, когда речь приглушена и дыхание затруднено. Эпиглоттит может быть не очевиден, просто взглянув в рот, и тест на стрептококк может не заметить эту инфекцию.
Аллергическая реакция на пыльцу и плесень, например, шерсть кошек и собак и домашняя пыль, являются частыми причинами боли в горле. Определенная реакция на сухой жар, хронический заложенный нос, воздействие загрязнителей и химикатов и напряжение голоса также могут вызвать раздражение в горле.


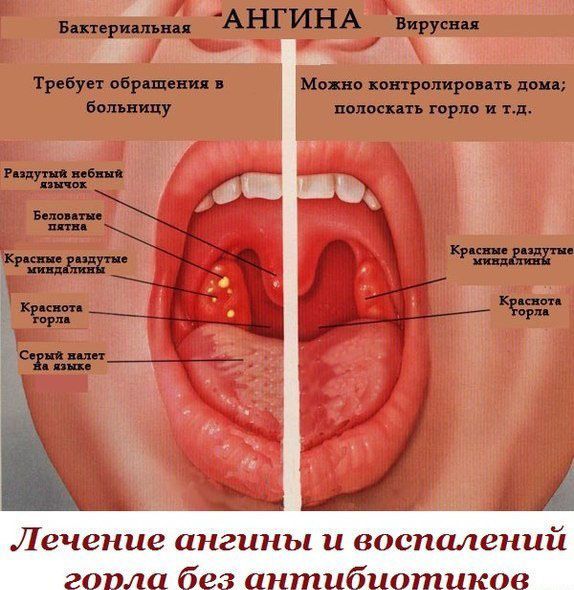


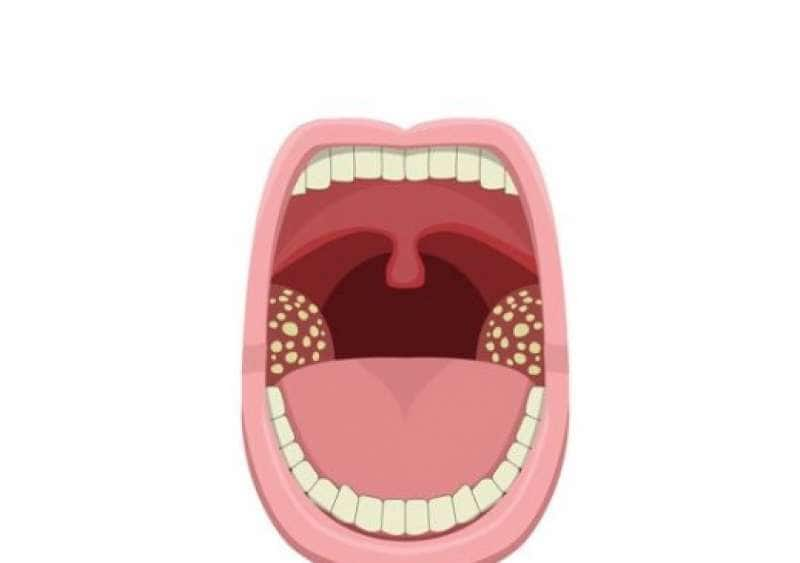 Эти состояния могут включать следующее:
Эти состояния могут включать следующее: 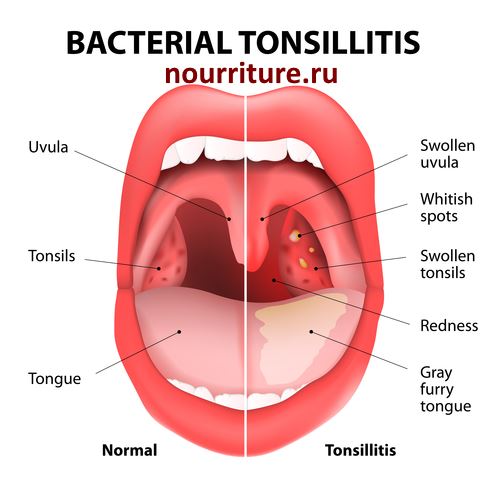

 Сам по себе камень миндалин может причинить вам боль или дискомфорт.
Сам по себе камень миндалин может причинить вам боль или дискомфорт.










 Однако, если боль или другие симптомы не проходят, вам следует обратиться к врачу.
Однако, если боль или другие симптомы не проходят, вам следует обратиться к врачу. Это связано с тем, что боль в ухе у взрослого человека может быть обусловлена множеством причин. И выявить истинную причину сможет только специалист. Позднее обращение к врачу может привести к непоправимым осложнениям. Тем не менее стоит разобрать подробнее основные причины боли в ушах, а также простейшие профилактические и лечебные мероприятия при появлении данного симптома.
Это связано с тем, что боль в ухе у взрослого человека может быть обусловлена множеством причин. И выявить истинную причину сможет только специалист. Позднее обращение к врачу может привести к непоправимым осложнениям. Тем не менее стоит разобрать подробнее основные причины боли в ушах, а также простейшие профилактические и лечебные мероприятия при появлении данного симптома. Описанные процессы, сопровождающиеся усилением воспалительной реакции, приводят к появлению болевых ощущений.
Описанные процессы, сопровождающиеся усилением воспалительной реакции, приводят к появлению болевых ощущений.
 Болезнь может развиваться из-за снижения защитных сил организма, иногда после перенесенного воспаления. Заболевание сопровождается отеком слуховых проходов. Нарушается процесс свободной циркуляции воздуха, и появляются первые симптомы.
Болезнь может развиваться из-за снижения защитных сил организма, иногда после перенесенного воспаления. Заболевание сопровождается отеком слуховых проходов. Нарушается процесс свободной циркуляции воздуха, и появляются первые симптомы.
 Выезд на природу или прогулка по городу могут быть омрачены маленьким жучком или мошкой. При попадании насекомого в слуховой проход может возникнуть сильная боль. Возможно появление и ещё одного симптома – шума в ухе. Это связано с постоянными движениями насекомого в слуховом проходе.
Выезд на природу или прогулка по городу могут быть омрачены маленьким жучком или мошкой. При попадании насекомого в слуховой проход может возникнуть сильная боль. Возможно появление и ещё одного симптома – шума в ухе. Это связано с постоянными движениями насекомого в слуховом проходе.
 В частности, возможно раздражение внутренней оболочки наружного слухового прохода или барабанной перепонки, что может привести к развитию воспалительного процесса.
В частности, возможно раздражение внутренней оболочки наружного слухового прохода или барабанной перепонки, что может привести к развитию воспалительного процесса.
 Данное заболевание, как и, например, патология нижнечелюстного сустава, может спровоцировать сильную боль в ухе.
Данное заболевание, как и, например, патология нижнечелюстного сустава, может спровоцировать сильную боль в ухе.
 Все указания носят только информационный характер. Любые лекарственные средства и процедуры стоит применять только после консультации со специалистом. Иначе можно нанести собственному здоровью непоправимый вред.
Все указания носят только информационный характер. Любые лекарственные средства и процедуры стоит применять только после консультации со специалистом. Иначе можно нанести собственному здоровью непоправимый вред.

 Своевременное обращение к врачу и выполнение назначений позволит исключить распространение инфекционного процесса на органы слуха. Кроме этого, необходимо правильно высмаркиваться: поочерёдно из каждой ноздри, закрывая вторую ноздрю. Такой прием не позволит гнойному содержимому носоглотки проникнуть в евстахиеву трубу.
Своевременное обращение к врачу и выполнение назначений позволит исключить распространение инфекционного процесса на органы слуха. Кроме этого, необходимо правильно высмаркиваться: поочерёдно из каждой ноздри, закрывая вторую ноздрю. Такой прием не позволит гнойному содержимому носоглотки проникнуть в евстахиеву трубу.


 Боль в ухе помимо этого может вызываться воспалением наружной части уха (ушной раковины). Человеку, страдающим отитом, не стоит заниматься плаванием или лётным спортом, так как попадание воды в ухо или перепады давления могут серьёзно обострить заболевание.
Боль в ухе помимо этого может вызываться воспалением наружной части уха (ушной раковины). Человеку, страдающим отитом, не стоит заниматься плаванием или лётным спортом, так как попадание воды в ухо или перепады давления могут серьёзно обострить заболевание.
 Его причиной могут стать: снижение иммунитета, переохлаждение, проникновение болезнетворных микроорганизмов и вирусов.
Его причиной могут стать: снижение иммунитета, переохлаждение, проникновение болезнетворных микроорганизмов и вирусов.



 Но нежелательно применять свежевыжатый сок сам по себе, он может спровоцировать раздражение и ожоги.
Но нежелательно применять свежевыжатый сок сам по себе, он может спровоцировать раздражение и ожоги.
 Кроме того, для этих целей подойдет и отвар свеклы в меде.
Кроме того, для этих целей подойдет и отвар свеклы в меде. Также применяют глицерин, мяту, полынь, дудник лесной, лаванду, отвар из корня щавеля.
Также применяют глицерин, мяту, полынь, дудник лесной, лаванду, отвар из корня щавеля. п.
п.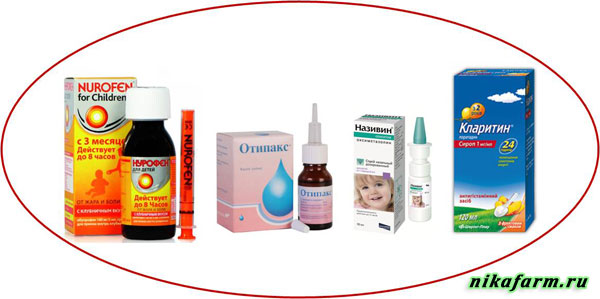 Теплой смесью закапывать ухо.
Теплой смесью закапывать ухо.
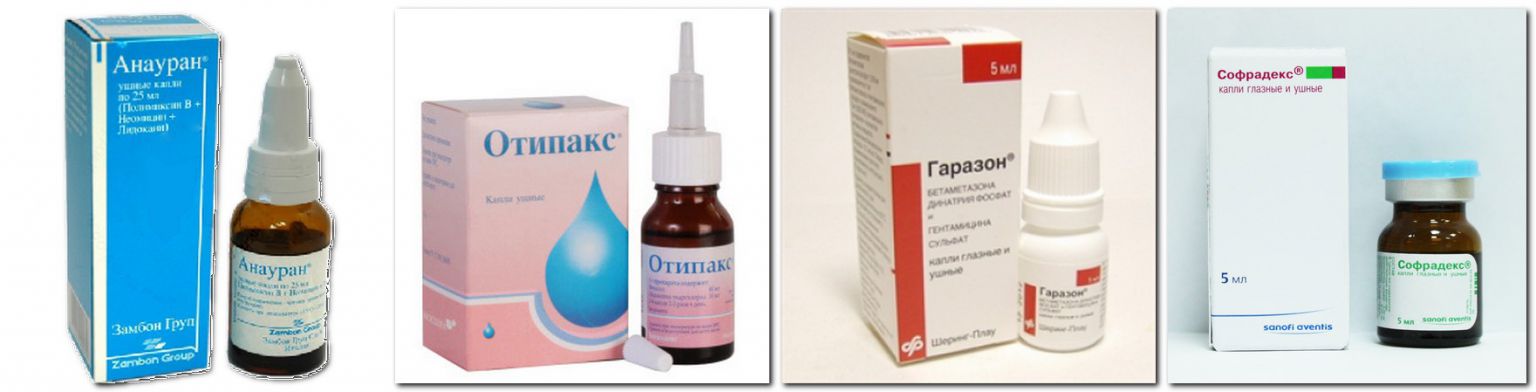 Кроме того, уши должны быть похоронены вместе с Софрадексом и стараться не выходить наружу.
Кроме того, уши должны быть похоронены вместе с Софрадексом и стараться не выходить наружу.
 Ты можешь лечить его свеклой.
Ты можешь лечить его свеклой.
 Лечение работает хорошо.
Лечение работает хорошо. Что делать в такой ситуации? В этом случае лучше разогреться. Воспользуйтесь многочисленными вариантами, которые вам знакомы. Разогрейте соль в чистой сковороде, положите в маленький пакетик и приложите к уху. Если болит более одного ушного канала, поменяйте теплые компрессы.
Что делать в такой ситуации? В этом случае лучше разогреться. Воспользуйтесь многочисленными вариантами, которые вам знакомы. Разогрейте соль в чистой сковороде, положите в маленький пакетик и приложите к уху. Если болит более одного ушного канала, поменяйте теплые компрессы.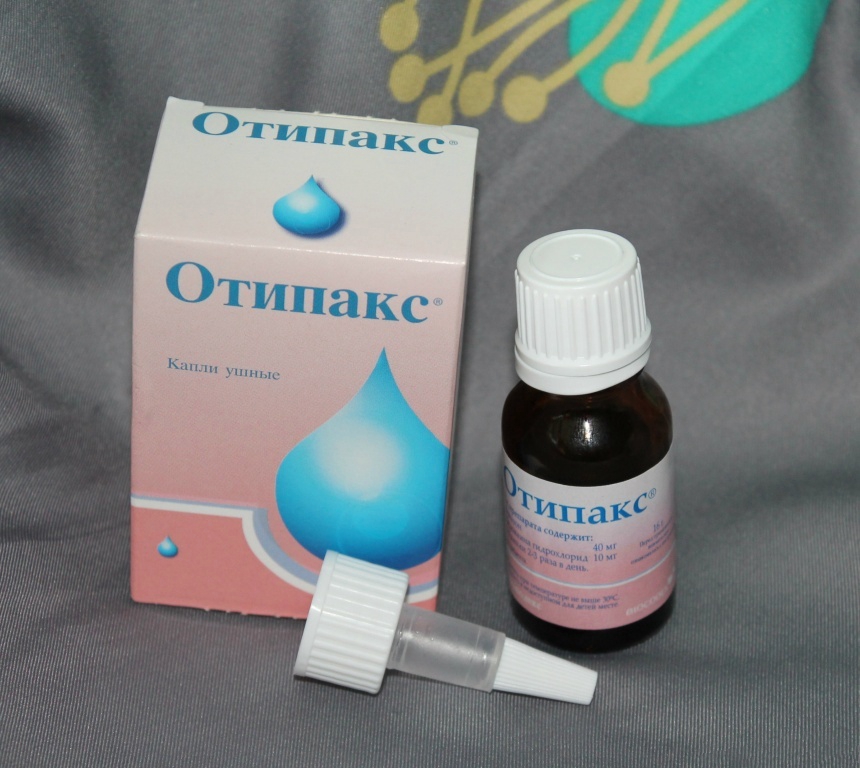 Увлажните небольшой кусочек марли в меде и спирте и нанесите его на область вокруг уха, важно, чтобы ушной канал оставался открытым. Эта проблема чаще всего возникает при простуде. Если это вызвано сквозняком или жидкостью, ребенок будет жаловаться на неприятную боль в горле в дополнение к боли в ушах. Как лучше всего обращаться с ребенком в этом случае?
Увлажните небольшой кусочек марли в меде и спирте и нанесите его на область вокруг уха, важно, чтобы ушной канал оставался открытым. Эта проблема чаще всего возникает при простуде. Если это вызвано сквозняком или жидкостью, ребенок будет жаловаться на неприятную боль в горле в дополнение к боли в ушах. Как лучше всего обращаться с ребенком в этом случае? Желательно завернуть настой полотенцем. Полученный продукт следует закопать в горячий, около 8-10 капель. Несколько ложек можно выпить.
Желательно завернуть настой полотенцем. Полученный продукт следует закопать в горячий, около 8-10 капель. Несколько ложек можно выпить. Отит Медиа — воспаление среднего уха. Среднее ухо представляет собой крошечную полость, в которой находится костный механизм, передающий звуковые волны во внутреннее ухо. Причины, которые могут вызывать боль в ухе, включают: снижение иммунитета, переохлаждение, проникновение патогенов и вирусов. Инфекция среднего уха часто является осложнением насморка или стенокардии, инфекция может попасть в среднее ухо при кашле или храпе, и гораздо реже она может попасть в наружное ухо через поврежденную барабанную перепонку. Воспаление, вызывающее ушную боль, возникает в основном на нервных окончаниях и в оболочке уха в результате холода, задержки потоотделения и т.д. Ухо болит. Как с ним обращаются? К сожалению, такая проблема должна решаться довольно часто.
Отит Медиа — воспаление среднего уха. Среднее ухо представляет собой крошечную полость, в которой находится костный механизм, передающий звуковые волны во внутреннее ухо. Причины, которые могут вызывать боль в ухе, включают: снижение иммунитета, переохлаждение, проникновение патогенов и вирусов. Инфекция среднего уха часто является осложнением насморка или стенокардии, инфекция может попасть в среднее ухо при кашле или храпе, и гораздо реже она может попасть в наружное ухо через поврежденную барабанную перепонку. Воспаление, вызывающее ушную боль, возникает в основном на нервных окончаниях и в оболочке уха в результате холода, задержки потоотделения и т.д. Ухо болит. Как с ним обращаются? К сожалению, такая проблема должна решаться довольно часто.
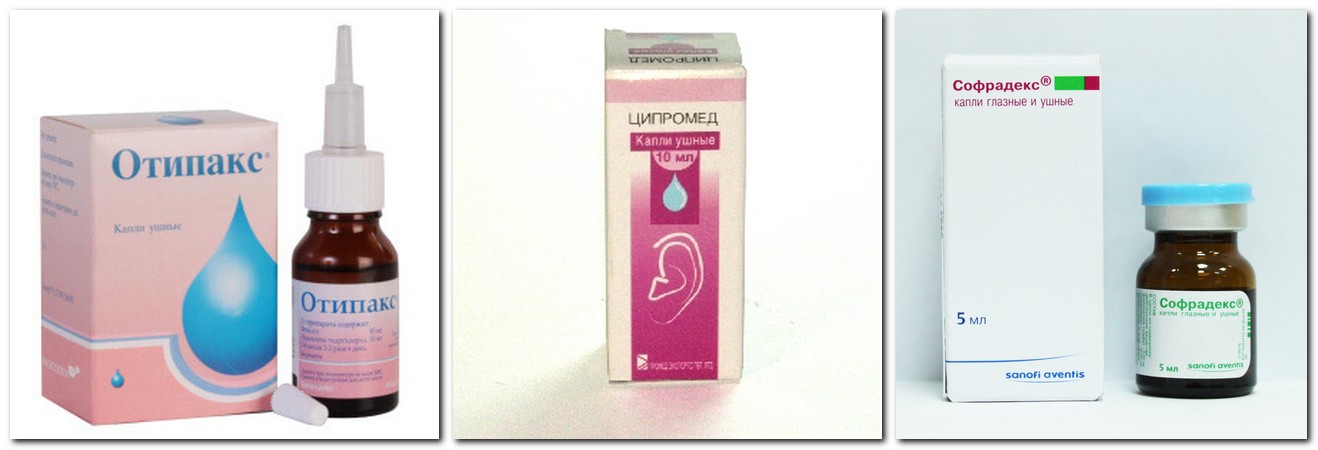
 Лечение длится максимум пять дней.
Лечение длится максимум пять дней.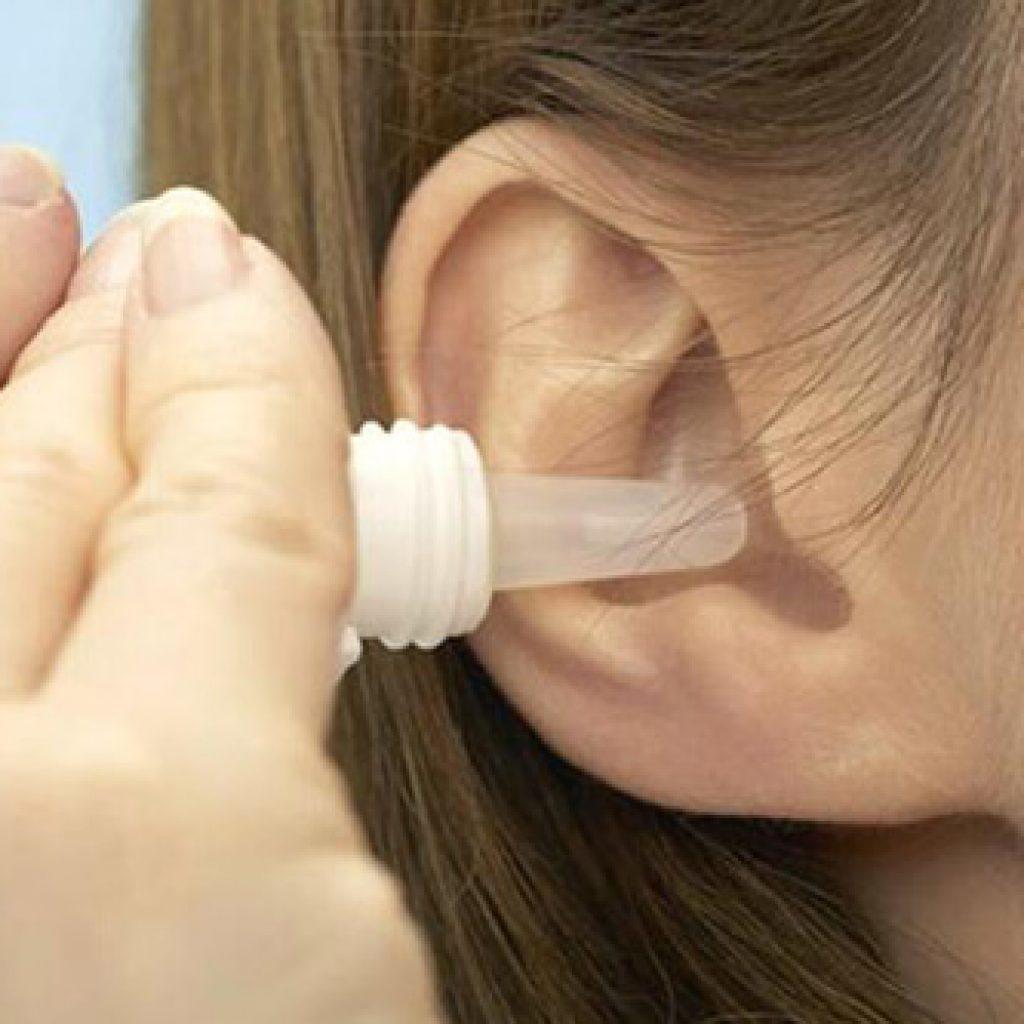 Смешайте все с этим составом ног и нагрейте до тех пор, пока вода не остынет. Надень теплые носки и ляг под одеяло. Спустить несколько капель мумиевого настоя в ухо за ночь: 1 таблетка мумии растворяется в 1 столовой ложке водки и 2-3 капли помещаются в ухо. Этот продукт является хорошим очистителем гнойной жидкости.
Смешайте все с этим составом ног и нагрейте до тех пор, пока вода не остынет. Надень теплые носки и ляг под одеяло. Спустить несколько капель мумиевого настоя в ухо за ночь: 1 таблетка мумии растворяется в 1 столовой ложке водки и 2-3 капли помещаются в ухо. Этот продукт является хорошим очистителем гнойной жидкости. Затем нанесите колбу на ухо или так, чтобы она находилась в ухе, и удерживайте ее в течение 1 минуты. Затем обвяжите голову теплой салфеткой и не выходите из теплого помещения в течение нескольких часов.
Затем нанесите колбу на ухо или так, чтобы она находилась в ухе, и удерживайте ее в течение 1 минуты. Затем обвяжите голову теплой салфеткой и не выходите из теплого помещения в течение нескольких часов.
 Накрой его крышкой. Выберите удобное положение и немедленно начните процесс. Прикрой голову. Держи ухо над паром 15 минут, не больше. Пар не должен быть острым и горячим. После этого ты можешь насыпать луковый сок себе в уши.
Накрой его крышкой. Выберите удобное положение и немедленно начните процесс. Прикрой голову. Держи ухо над паром 15 минут, не больше. Пар не должен быть острым и горячим. После этого ты можешь насыпать луковый сок себе в уши.
 Налейте на него водки, настаивайте в течение 10 дней. В случае ушной боли: не трите за ухом чаще, сожгите.
Налейте на него водки, настаивайте в течение 10 дней. В случае ушной боли: не трите за ухом чаще, сожгите.


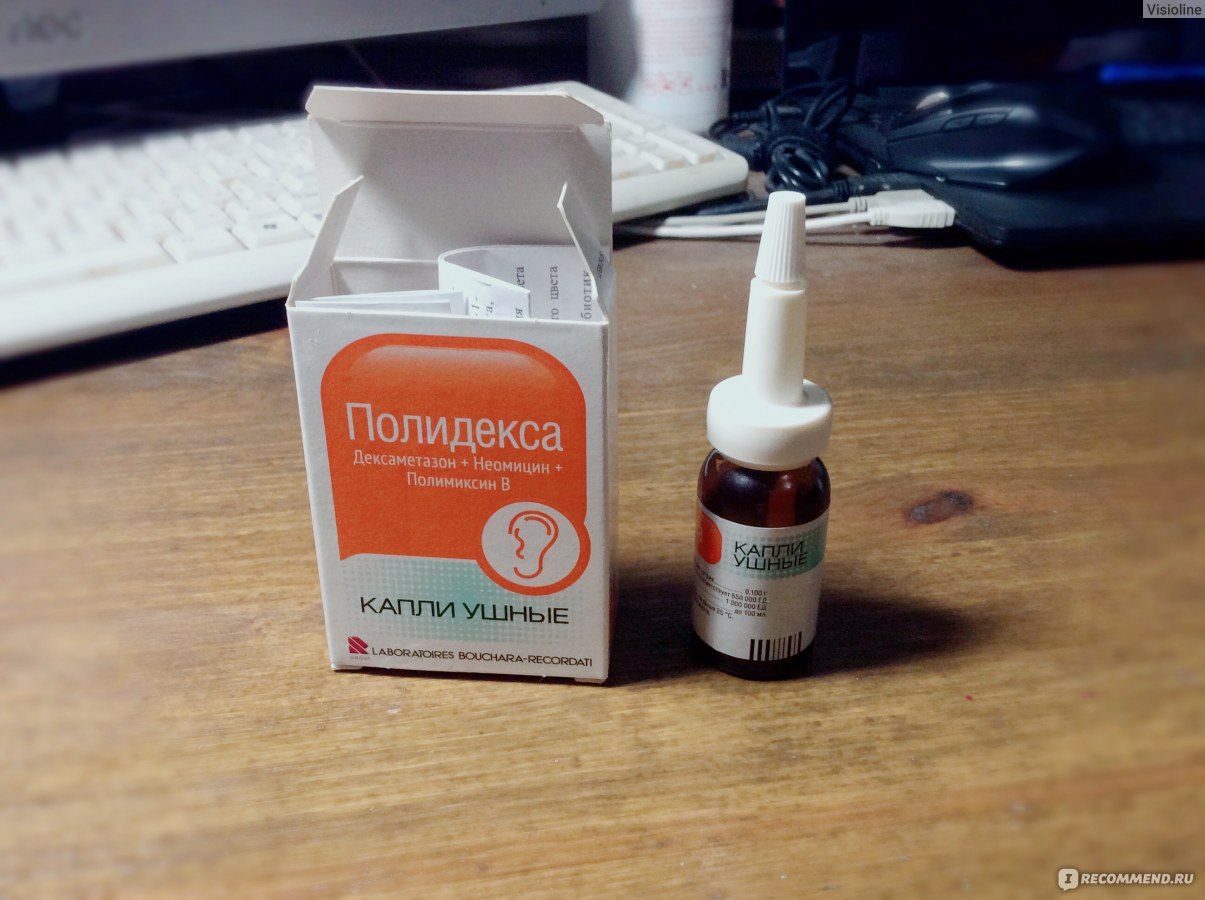 Эта причина чаще всего встречается у маленьких детей.
Эта причина чаще всего встречается у маленьких детей. Это может привести к осложнениям, которые могут ухудшиться или даже привести к потере слуха.
Это может привести к осложнениям, которые могут ухудшиться или даже привести к потере слуха. В некоторых случаях с той же целью используются и антиаллергические препараты.
В некоторых случаях с той же целью используются и антиаллергические препараты. Мед, разбавленный водой в соотношении 1:1, дается в виде капель в пораженное ухо.
Мед, разбавленный водой в соотношении 1:1, дается в виде капель в пораженное ухо. Первое действие, которое необходимо выполнить в том случае, если боль в ухе очень сильно беспокоит вас или вашего ребенка – это принять обезболивающее средство.
Первое действие, которое необходимо выполнить в том случае, если боль в ухе очень сильно беспокоит вас или вашего ребенка – это принять обезболивающее средство. Важно следить за тем, чтобы эти лекарства не были стероидами. Лучше всего подходят те препараты, у которых наименьшее число побочных эффектов и противопоказаний. Если боль в ухе неинтенсивная, подойдут и такие средства, как парацетамол или аспирин, тем более что они есть практически в каждой домашней аптечке.
Важно следить за тем, чтобы эти лекарства не были стероидами. Лучше всего подходят те препараты, у которых наименьшее число побочных эффектов и противопоказаний. Если боль в ухе неинтенсивная, подойдут и такие средства, как парацетамол или аспирин, тем более что они есть практически в каждой домашней аптечке. Чтобы острая стадия не переросла в гнойную, до посещения врача необходимо делать следующее: смочите кусочек бинта в настойке календулы, борном или камфорном спирте и вложите в слуховой проход.
Чтобы острая стадия не переросла в гнойную, до посещения врача необходимо делать следующее: смочите кусочек бинта в настойке календулы, борном или камфорном спирте и вложите в слуховой проход. Статьи носят рекомендательный характер, сочетая в себе практическую информацию и научные обзоры. Наибольшая частота обращений к отоларингологу в амбулаторно-поликлинической практике – это пациенты с острыми наружными и средними отитами, острыми евстахеитами.
Статьи носят рекомендательный характер, сочетая в себе практическую информацию и научные обзоры. Наибольшая частота обращений к отоларингологу в амбулаторно-поликлинической практике – это пациенты с острыми наружными и средними отитами, острыми евстахеитами.
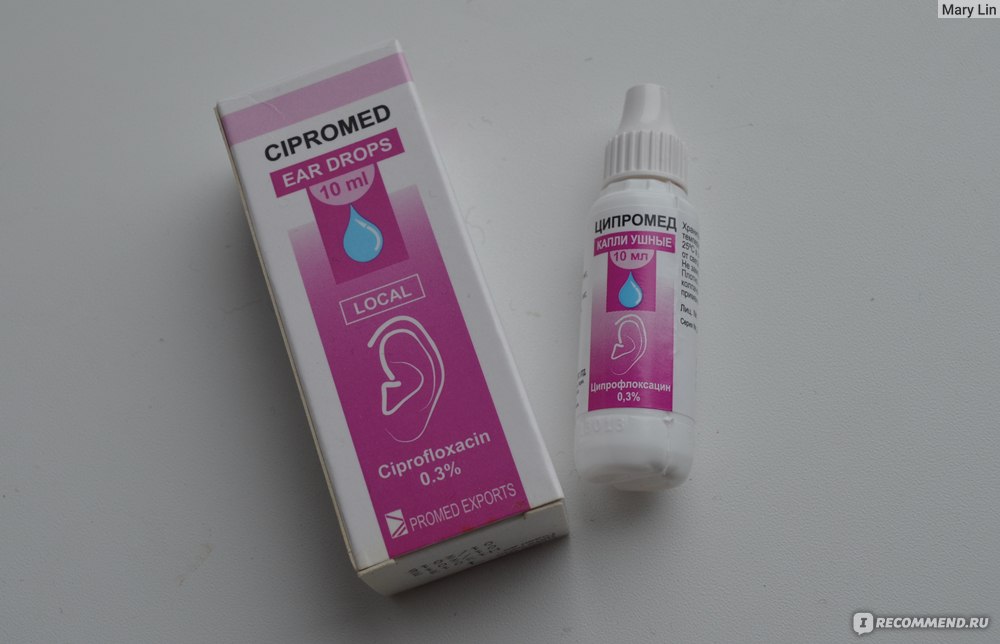 Они вызывают гибель микроорганизмов, уменьшают отек и болевой синдром. Некоторые из таких капель содержат лидокаин (Отипакс, Анауран). Содержание в данных препаратах антибиотика из группы аминогликозидов делает их потенциально опасными по развитию ототоксического эффекта – медикаментозного поражения слухового нерва с дальнейшим развитием глухоты. Это возможно при перфорации барабанной перепонки и попадании препарата в барабанную полость. Гноетечение из уха может свидетельствовать о дефекте барабанной перепонки, что является противопоказанием для применения таких капель. Противопоказаны эти препараты и при хронических средних отитах.
Они вызывают гибель микроорганизмов, уменьшают отек и болевой синдром. Некоторые из таких капель содержат лидокаин (Отипакс, Анауран). Содержание в данных препаратах антибиотика из группы аминогликозидов делает их потенциально опасными по развитию ототоксического эффекта – медикаментозного поражения слухового нерва с дальнейшим развитием глухоты. Это возможно при перфорации барабанной перепонки и попадании препарата в барабанную полость. Гноетечение из уха может свидетельствовать о дефекте барабанной перепонки, что является противопоказанием для применения таких капель. Противопоказаны эти препараты и при хронических средних отитах. Основными симптомами заболевания являются заложенность уха, зуд, умеренные болевые ощущения. Могут быть выделения из уха. Диагноз ставится на основании жалоб, отоскопической картины и мазка из уха. Применение капель, содержащих антибиотик и гормон, может усугубить процесс. В лечении используются специфические противогрибковые препараты для местного применения: Клотримазол и Нитрофунгин.
Основными симптомами заболевания являются заложенность уха, зуд, умеренные болевые ощущения. Могут быть выделения из уха. Диагноз ставится на основании жалоб, отоскопической картины и мазка из уха. Применение капель, содержащих антибиотик и гормон, может усугубить процесс. В лечении используются специфические противогрибковые препараты для местного применения: Клотримазол и Нитрофунгин.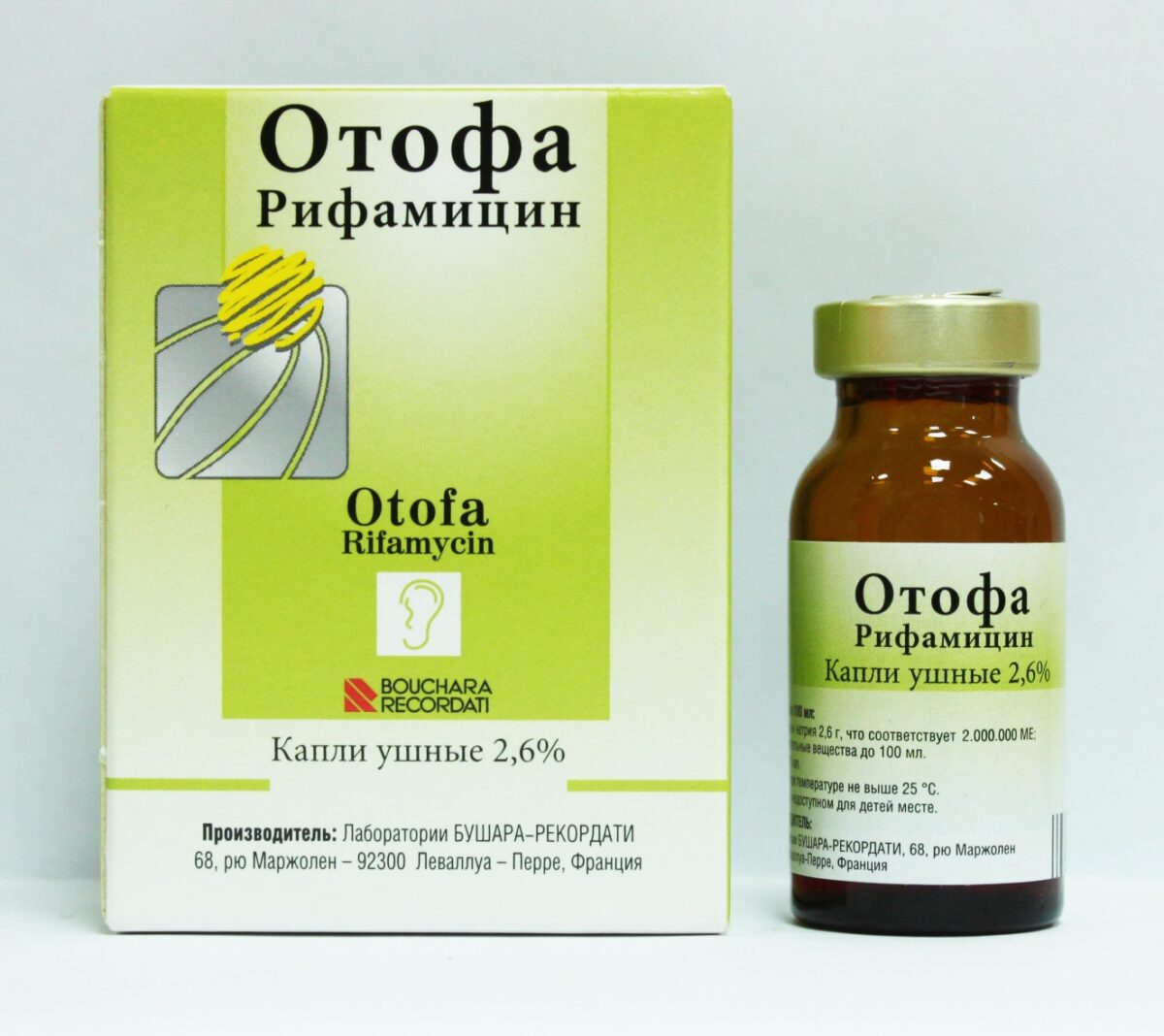 Производители указывают и на возможность развития глухоты при попадании их в барабанную полость.
Производители указывают и на возможность развития глухоты при попадании их в барабанную полость.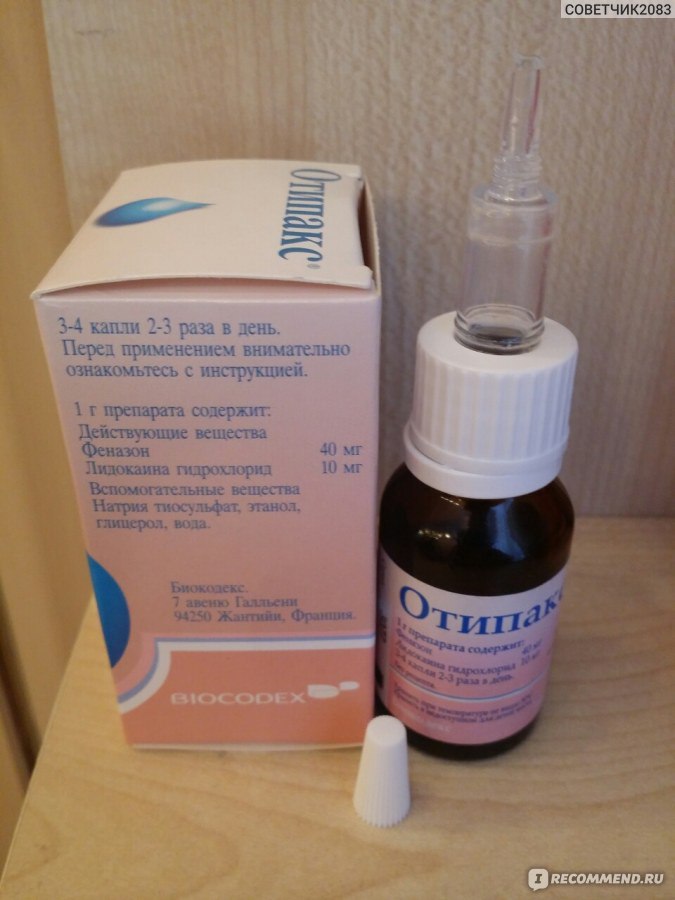 К тому же они, особенно Эреспал, оказывают противовоспалительное действие.
К тому же они, особенно Эреспал, оказывают противовоспалительное действие. Противовоспалительным действием обладает и гомеопатический препарат Энгистол.
Противовоспалительным действием обладает и гомеопатический препарат Энгистол.
 е. той части уха, которая идет от барабанной перепонки к наружному отверстию.
е. той части уха, которая идет от барабанной перепонки к наружному отверстию. Но как же тогда удалять серу?
Но как же тогда удалять серу?
 Ой-ой. Или, может быть, боль в ушах не дает вам спать по ночам. Независимо от возраста, ушные инфекции — это не весело. ЛОР-отоларинголог Ань Нгуен-Хюинь, доктор медицины, рассказывает все об ушных инфекциях и о средствах от боли в ухе, которые вы можете попробовать дома.
Ой-ой. Или, может быть, боль в ушах не дает вам спать по ночам. Независимо от возраста, ушные инфекции — это не весело. ЛОР-отоларинголог Ань Нгуен-Хюинь, доктор медицины, рассказывает все об ушных инфекциях и о средствах от боли в ухе, которые вы можете попробовать дома.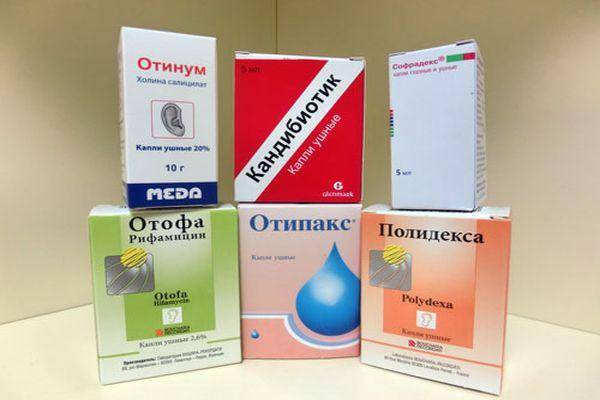 У пловца тоже болит ухо, и, как правило, появляются более заметные признаки, такие как опухание слухового прохода или отток гноя.
У пловца тоже болит ухо, и, как правило, появляются более заметные признаки, такие как опухание слухового прохода или отток гноя. Эти лекарства уменьшают боль и жар, заставляя вас чувствовать себя более комфортно.
Эти лекарства уменьшают боль и жар, заставляя вас чувствовать себя более комфортно. В то время как
чеснок действительно обладает антибактериальными свойствами.Нгуен-Хюинь призывает к осторожности. Если ты
используя его для инфекции среднего уха, он не доберется до источника проблемы.
И даже если у вас есть дыра в барабанной перепонке, исследования не показывают
туда можно класть чеснок.
В то время как
чеснок действительно обладает антибактериальными свойствами.Нгуен-Хюинь призывает к осторожности. Если ты
используя его для инфекции среднего уха, он не доберется до источника проблемы.
И даже если у вас есть дыра в барабанной перепонке, исследования не показывают
туда можно класть чеснок.
 Это также может зависеть от того, приносит ли лечение в домашних условиях облегчение.
Это также может зависеть от того, приносит ли лечение в домашних условиях облегчение.
 При заражении дети могут очень быстро заболеть. Для детей, у которых нет признаков инфекции (и вы знаете, что внутри уха нет ничего, чего не должно быть), вы можете попробовать эти домашние средства от боли в ухе:
При заражении дети могут очень быстро заболеть. Для детей, у которых нет признаков инфекции (и вы знаете, что внутри уха нет ничего, чего не должно быть), вы можете попробовать эти домашние средства от боли в ухе: Никогда не следует давать детям аспирин без одобрения врача, так как он может способствовать развитию редкого, но часто смертельного заболевания, называемого синдромом Рейе.
Никогда не следует давать детям аспирин без одобрения врача, так как он может способствовать развитию редкого, но часто смертельного заболевания, называемого синдромом Рейе. (У детей евстахиевы трубы короче, что делает их уязвимыми для инфекций. Эти трубы удлиняются по мере роста, что делает инфекции менее распространенными в подростковом и взрослом возрасте.) Лечение боли в ушах у взрослых такое же, как и у детей. Если боль вызвана давлением во время полета, взрослые и дети старшего возраста могут попробовать пососать леденец.
(У детей евстахиевы трубы короче, что делает их уязвимыми для инфекций. Эти трубы удлиняются по мере роста, что делает инфекции менее распространенными в подростковом и взрослом возрасте.) Лечение боли в ушах у взрослых такое же, как и у детей. Если боль вызвана давлением во время полета, взрослые и дети старшего возраста могут попробовать пососать леденец.

 Просто смешайте смесь соли с теплой водой в соотношении 1: 5, затем прополощите горло, сплюньте и повторите. Если у вас болит горло, вам могут помочь теплые жидкости, такие как мед и чай с лимоном или бульонный суп. Делайте это до четырех раз в день.
Просто смешайте смесь соли с теплой водой в соотношении 1: 5, затем прополощите горло, сплюньте и повторите. Если у вас болит горло, вам могут помочь теплые жидкости, такие как мед и чай с лимоном или бульонный суп. Делайте это до четырех раз в день.  Чтобы вылечить боль в ухе, капните пару капель лукового сока в пораженное ухо или половину луковицы поверх пораженного уха.
Чтобы вылечить боль в ухе, капните пару капель лукового сока в пораженное ухо или половину луковицы поверх пораженного уха. В аптеках продаются обезболивающие ушные капли, которые помогут вашему ребенку почувствовать себя лучше, если его боль в ухе возникла из-за простуды или гриппа, уха пловца или аллергии.
В аптеках продаются обезболивающие ушные капли, которые помогут вашему ребенку почувствовать себя лучше, если его боль в ухе возникла из-за простуды или гриппа, уха пловца или аллергии. Просто используйте раскрывающийся ниже список, чтобы сохранить свое место в сети, или вы можете пойти в ближайший к вам центр неотложной помощи GoHealth.
Просто используйте раскрывающийся ниже список, чтобы сохранить свое место в сети, или вы можете пойти в ближайший к вам центр неотложной помощи GoHealth. LOUISNEW YORKNORTH CAROLINAOKLAHOMAOREGON / WASHINGTONGo
LOUISNEW YORKNORTH CAROLINAOKLAHOMAOREGON / WASHINGTONGo  Более того, в аптеках есть различные безрецептурные средства для чистки ушей, но, по-видимому, наш лучший вариант — эффективный, безопасный и естественный способ предотвращения ушных инфекций и избавления от ушной серы. Мы предлагаем двухкомпонентное натуральное средство, которое поможет вам дезинфицировать уши и очистить их совершенно безопасным способом. Он содержит медицинский спирт, который устраняет 85% всех аэробных бактериальных загрязнений, которые касаются синицы, и белый уксус, который обладает удивительными антибактериальными и антимикробными свойствами.Эта комбинация борется с легкими или умеренными инфекциями, расщепляет ушную серу и совершенно безболезненно сушит ухо.
Более того, в аптеках есть различные безрецептурные средства для чистки ушей, но, по-видимому, наш лучший вариант — эффективный, безопасный и естественный способ предотвращения ушных инфекций и избавления от ушной серы. Мы предлагаем двухкомпонентное натуральное средство, которое поможет вам дезинфицировать уши и очистить их совершенно безопасным способом. Он содержит медицинский спирт, который устраняет 85% всех аэробных бактериальных загрязнений, которые касаются синицы, и белый уксус, который обладает удивительными антибактериальными и антимикробными свойствами.Эта комбинация борется с легкими или умеренными инфекциями, расщепляет ушную серу и совершенно безболезненно сушит ухо. Безрецептурные ушные капли могут быть полезны при лечении легких случаев уха у пловцов. Ушные капли можно сделать дома или купить без рецепта. По словам специалистов по слухам, простую домашнюю смесь можно приготовить, приготовив смесь из половины медицинского спирта и половины белого уксуса. Использование нескольких капель в ушах поможет высушить слуховой проход и ускорит процесс заживления. Эти капли также не следует использовать людям с ушными трубками (Т-образными трубками), стойкими повреждениями барабанной перепонки или некоторыми операциями на ухе.Если инфекция не проходит или развиваются другие симптомы, человек должен прекратить использование капель и обратиться к врачу. Ушные капли не следует использовать в ушах, из которых выходят выделения, если это не предписано врачом. Выделения из уха, дренаж или кровь являются признаком более серьезного осложнения, такого как разрыв барабанной перепонки, которое требует немедленной медицинской помощи.
Безрецептурные ушные капли могут быть полезны при лечении легких случаев уха у пловцов. Ушные капли можно сделать дома или купить без рецепта. По словам специалистов по слухам, простую домашнюю смесь можно приготовить, приготовив смесь из половины медицинского спирта и половины белого уксуса. Использование нескольких капель в ушах поможет высушить слуховой проход и ускорит процесс заживления. Эти капли также не следует использовать людям с ушными трубками (Т-образными трубками), стойкими повреждениями барабанной перепонки или некоторыми операциями на ухе.Если инфекция не проходит или развиваются другие симптомы, человек должен прекратить использование капель и обратиться к врачу. Ушные капли не следует использовать в ушах, из которых выходят выделения, если это не предписано врачом. Выделения из уха, дренаж или кровь являются признаком более серьезного осложнения, такого как разрыв барабанной перепонки, которое требует немедленной медицинской помощи.
 Чтобы использовать яблочный уксус от ушных инфекций, смешайте одну часть яблочного уксуса с одной частью воды. Смочите в растворе ватный диск. Поместите ватный диск в пораженное ухо и оставьте на пять минут или около того. Снимите ватный диск и лягте на противоположный бок, чтобы остатки уксуса стекали из уха. Высушите ухо слабым феном.Примечание. Если у вас нет яблочного уксуса, вы можете использовать белый уксус. Если вы знаете, что ваша инфекция находится в евстахиевой трубе, вы также можете полоскать горло яблочным уксусом.
Чтобы использовать яблочный уксус от ушных инфекций, смешайте одну часть яблочного уксуса с одной частью воды. Смочите в растворе ватный диск. Поместите ватный диск в пораженное ухо и оставьте на пять минут или около того. Снимите ватный диск и лягте на противоположный бок, чтобы остатки уксуса стекали из уха. Высушите ухо слабым феном.Примечание. Если у вас нет яблочного уксуса, вы можете использовать белый уксус. Если вы знаете, что ваша инфекция находится в евстахиевой трубе, вы также можете полоскать горло яблочным уксусом. Повторяйте это ежедневно, чтобы облегчить состояние. Теплая соль поможет вывести жидкость из уха и уменьшить боль и отек.
Повторяйте это ежедневно, чтобы облегчить состояние. Теплая соль поможет вывести жидкость из уха и уменьшить боль и отек. Смешайте несколько капель масла со столовой ложкой оливкового масла и слегка подогрейте. Наполните чистую капельницу смесью и закапайте в инфицированное ухо. Полежите на боку с маслом в ухе около трех минут. Поверните голову, чтобы слить масло. Повторяйте ежедневно, пока боль не утихнет.
Смешайте несколько капель масла со столовой ложкой оливкового масла и слегка подогрейте. Наполните чистую капельницу смесью и закапайте в инфицированное ухо. Полежите на боку с маслом в ухе около трех минут. Поверните голову, чтобы слить масло. Повторяйте ежедневно, пока боль не утихнет.
 Это не должно повредить, поэтому, если это произойдет, попробуйте еще раз после того, как вы дали другим стратегиям шанс сработать.
Это не должно повредить, поэтому, если это произойдет, попробуйте еще раз после того, как вы дали другим стратегиям шанс сработать.
 Если вы пробовали все эти средства в течение дня или двух, но по-прежнему испытываете боль и жар, оба эксперта соглашаются, что пора вызывать врача.А поскольку боль в ушах может быть вызвана другими заболеваниями, помимо ушной инфекции, вам может потребоваться помощь врача, чтобы определить, что вызывает боль.
Если вы пробовали все эти средства в течение дня или двух, но по-прежнему испытываете боль и жар, оба эксперта соглашаются, что пора вызывать врача.А поскольку боль в ушах может быть вызвана другими заболеваниями, помимо ушной инфекции, вам может потребоваться помощь врача, чтобы определить, что вызывает боль. Вы заходите в Интернет и читаете о множестве различных методов лечения ушей. Но безопасны ли они?
Вы заходите в Интернет и читаете о множестве различных методов лечения ушей. Но безопасны ли они? 

 По конкретным медицинским вопросам обращайтесь к своему врачу. Чтобы записаться на осмотр слуха, позвоните по телефону 704-295-3000.
По конкретным медицинским вопросам обращайтесь к своему врачу. Чтобы записаться на осмотр слуха, позвоните по телефону 704-295-3000.  Яблочный уксус
Яблочный уксус  Поместите это в ухо примерно на 10 минут. Соль вытягивает жидкость из уха и уменьшает отек. Морская соль также помогает уменьшить воспаление и боль в ушном канале. Никогда не лейте соленую воду в уши. Вы также можете распылить его в нос. Убедитесь, что вы выполняете этот процесс под наблюдением, поскольку это может вызвать серьезную проблему.
Поместите это в ухо примерно на 10 минут. Соль вытягивает жидкость из уха и уменьшает отек. Морская соль также помогает уменьшить воспаление и боль в ушном канале. Никогда не лейте соленую воду в уши. Вы также можете распылить его в нос. Убедитесь, что вы выполняете этот процесс под наблюдением, поскольку это может вызвать серьезную проблему.






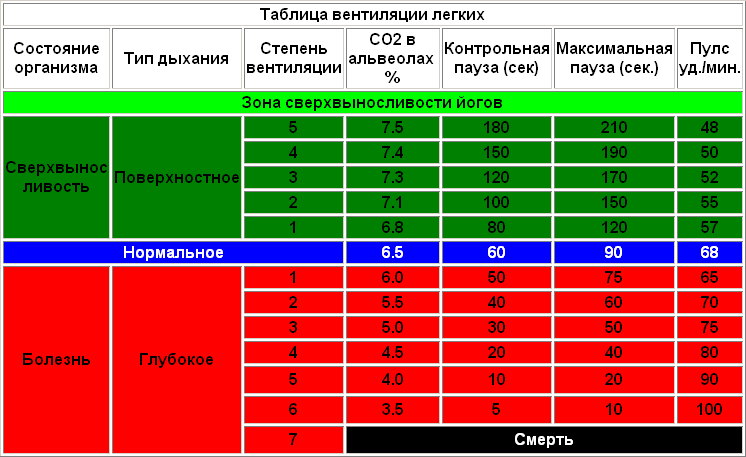





 Константин Павлович Бутейко
Константин Павлович Бутейко









 Причиной развития
воспаления может стать также искривленная
носовая перегородка и поврежденные
кариесом верхние зубы.
Причиной развития
воспаления может стать также искривленная
носовая перегородка и поврежденные
кариесом верхние зубы.
 В частности, фитотерапия эффективна:
В частности, фитотерапия эффективна:


 В частности, для
улучшения состояния и поднятия иммунитета
используют
специальный
фиточай «Синуфитол»,
который есть в ассортименте продукции
компании «Лектравы».
В частности, для
улучшения состояния и поднятия иммунитета
используют
специальный
фиточай «Синуфитол»,
который есть в ассортименте продукции
компании «Лектравы».
 Также это растение обладает
противовоспалительными
свойствами.
Также это растение обладает
противовоспалительными
свойствами.

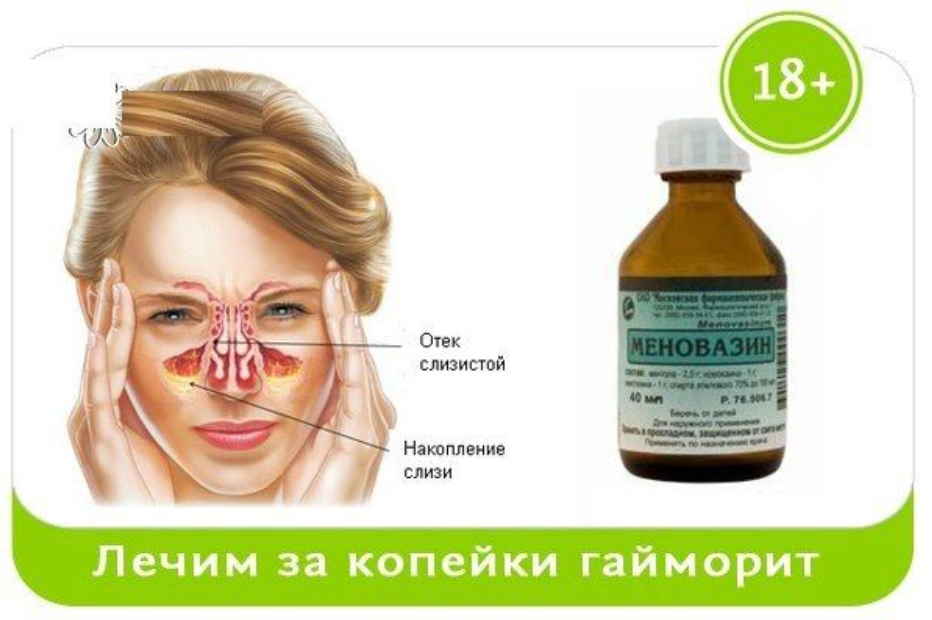 Только те продукты и травы, которые оказывают противовоспалительный и антибактериальный эффект. Препараты снимают раздражение слизистой и улучшают иммунитет. После их применения активизируются восстановительные процессы и регенерируются поврежденные ткани.
Только те продукты и травы, которые оказывают противовоспалительный и антибактериальный эффект. Препараты снимают раздражение слизистой и улучшают иммунитет. После их применения активизируются восстановительные процессы и регенерируются поврежденные ткани.
 Также готовят отвар из календулы с добавлением эвкалиптового масла и дышат его испарениями:
Также готовят отвар из календулы с добавлением эвкалиптового масла и дышат его испарениями: Кроме характерных выделений из носа он сопровождается еще и головными болями, заложенностью носа, затрудненным дыханием, ухудшением обоняния, повышенной температурой, в отдельных случаях может появиться отечность носа, век и даже припухлость щек. Если вовремя не принять соответствующие меры, гайморит может перерасти в хроническую форму, когда слизистая оболочка уже не восстанавливается самостоятельно и для лечения требуется хирургическое вмешательство.
Кроме характерных выделений из носа он сопровождается еще и головными болями, заложенностью носа, затрудненным дыханием, ухудшением обоняния, повышенной температурой, в отдельных случаях может появиться отечность носа, век и даже припухлость щек. Если вовремя не принять соответствующие меры, гайморит может перерасти в хроническую форму, когда слизистая оболочка уже не восстанавливается самостоятельно и для лечения требуется хирургическое вмешательство. При малейших признаках гайморита следует немедленно обратиться к врачу и начать своевременное лечение. Зачастую это заболевание лечится народными методами, которые эффективно устраняют не только признаки, но и саму причину образования гайморита.
При малейших признаках гайморита следует немедленно обратиться к врачу и начать своевременное лечение. Зачастую это заболевание лечится народными методами, которые эффективно устраняют не только признаки, но и саму причину образования гайморита. Для этого необходимо в 200 мл кипятка заварить одну чайную ложку зверобоя. После остывания раствор можно использовать для промывания носа указанным выше способом.
Для этого необходимо в 200 мл кипятка заварить одну чайную ложку зверобоя. После остывания раствор можно использовать для промывания носа указанным выше способом.
 Подобную процедуру необходимо делать три раза в день в течение недели.
Подобную процедуру необходимо делать три раза в день в течение недели. Подобный раствор можно приготовить из сока каланхоэ, который продается в аптеке.
Подобный раствор можно приготовить из сока каланхоэ, который продается в аптеке. Самые опытные врачи включают лечение гайморита народными средствами в комплекс терапевтических мероприятий.
Самые опытные врачи включают лечение гайморита народными средствами в комплекс терапевтических мероприятий. 
 Под влиянием диетического лечения симптомы гайморита постепенно смягчаются.
Под влиянием диетического лечения симптомы гайморита постепенно смягчаются. 
 Курс лечения — десять дней.
Курс лечения — десять дней. 
 Содержащиеся в них фитонциды обладают свойством уничтожать бактерии.
Содержащиеся в них фитонциды обладают свойством уничтожать бактерии.  Причиной его появления может быть:
Причиной его появления может быть: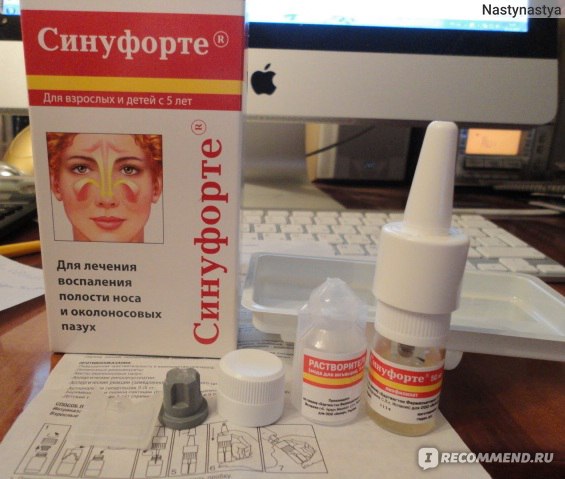 Своевременное и эффективное лечение гайморита поможет избежать опасных и неприятных последствий.
Своевременное и эффективное лечение гайморита поможет избежать опасных и неприятных последствий.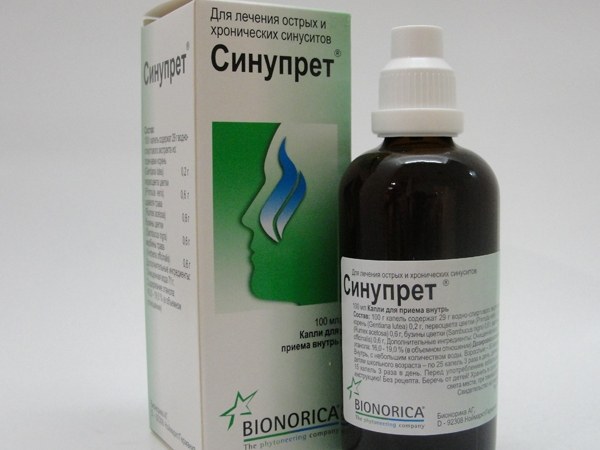 Иногда может потребоваться прокол пазух с целью очистки их от гноя, промывания и введения лекарства. Возможно лечение гайморита лазером, который воздействует на аденоиды, после чего возбудители воспаления уничтожаются.
Иногда может потребоваться прокол пазух с целью очистки их от гноя, промывания и введения лекарства. Возможно лечение гайморита лазером, который воздействует на аденоиды, после чего возбудители воспаления уничтожаются.
 А это в современных реалиях просто недопустимо», – заключил Кошелев.
А это в современных реалиях просто недопустимо», – заключил Кошелев. Выдают болезнь характерные симптомы: заложенность носовых ходов, сильные выделения, головные боли в лобной или височной частях, зубная боль, повышенная температура. Картина дополняется общим недомоганием и слабостью. В тяжелях случаях инфекция по кровотоку попадает в мозг. Почему же стараются не спешить в больницу при подозрении на гайморит? Все потому, что боятся прокола гайморовых пазух, считая это единственным методом лечения. Так ли это на самом деле или есть возможность избавиться от воспаления другими методами?
Выдают болезнь характерные симптомы: заложенность носовых ходов, сильные выделения, головные боли в лобной или височной частях, зубная боль, повышенная температура. Картина дополняется общим недомоганием и слабостью. В тяжелях случаях инфекция по кровотоку попадает в мозг. Почему же стараются не спешить в больницу при подозрении на гайморит? Все потому, что боятся прокола гайморовых пазух, считая это единственным методом лечения. Так ли это на самом деле или есть возможность избавиться от воспаления другими методами?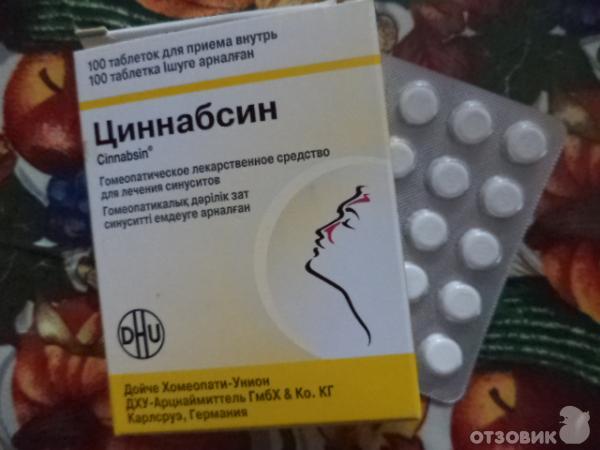
 Назначают бактериофаг только после бактериологического посева. Для промывания подходит небольшая спринцовка или медицинский шприц №10 без насадки с иглой.
Назначают бактериофаг только после бактериологического посева. Для промывания подходит небольшая спринцовка или медицинский шприц №10 без насадки с иглой.
 При помощи шприца баллон надувают, создавая вакуум в полости носа, после чего гной из гайморовых пазух под действием образовавшегося вакуума начинает самопроизвольно отходить. Потом при помощи шприца вводят лечебный раствор. Для закрепления эффекта требуется пройти полный курс.
При помощи шприца баллон надувают, создавая вакуум в полости носа, после чего гной из гайморовых пазух под действием образовавшегося вакуума начинает самопроизвольно отходить. Потом при помощи шприца вводят лечебный раствор. Для закрепления эффекта требуется пройти полный курс.

 Делать раз в день, перед сном, на протяжении 20 дней. Мазь хранить исключительно в холодильнике.
Делать раз в день, перед сном, на протяжении 20 дней. Мазь хранить исключительно в холодильнике. Эти симптомы приводят к бесчисленным часам пропуска работы / учебы, потере производительности и снижению способности в полной мере наслаждаться всем, что может предложить жизнь.Пациенты, страдающие синуситом, борются с такими симптомами, как:
Эти симптомы приводят к бесчисленным часам пропуска работы / учебы, потере производительности и снижению способности в полной мере наслаждаться всем, что может предложить жизнь.Пациенты, страдающие синуситом, борются с такими симптомами, как: Больные синуситом часто ищут облегчения от этих симптомов с помощью лекарств, отпускаемых без рецепта, или рецептурных антибиотиков. Пациенты могут найти временное облегчение симптомов с помощью фармацевтических препаратов; однако эти лекарства часто имеют ряд нежелательных побочных эффектов, в том числе:
Больные синуситом часто ищут облегчения от этих симптомов с помощью лекарств, отпускаемых без рецепта, или рецептурных антибиотиков. Пациенты могут найти временное облегчение симптомов с помощью фармацевтических препаратов; однако эти лекарства часто имеют ряд нежелательных побочных эффектов, в том числе: Вода проникает через закупорку, позволяя слизи стекать естественным путем, чтобы пазухи могли начать процесс заживления. Эти решения имеют дополнительное преимущество, помогая уменьшить интенсивность и продолжительность симптомов носовых пазух и улучшить качество жизни.
Вода проникает через закупорку, позволяя слизи стекать естественным путем, чтобы пазухи могли начать процесс заживления. Эти решения имеют дополнительное преимущество, помогая уменьшить интенсивность и продолжительность симптомов носовых пазух и улучшить качество жизни.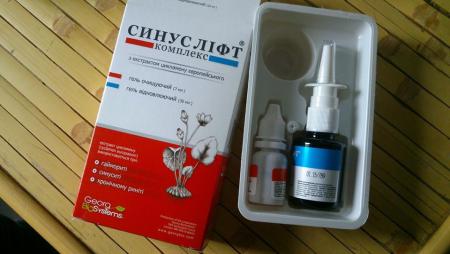 Поскольку пар продолжает проходить через заложенность носа, слизь разжижается, и в полостях носовых пазух начинается процесс естественного дренажа. Испаренная вода также может облегчить боль, вызванную воспалением носовых пазух. Терапия водяным паром — это простое и недорогое домашнее средство, которое можно осуществить несколькими способами:
Поскольку пар продолжает проходить через заложенность носа, слизь разжижается, и в полостях носовых пазух начинается процесс естественного дренажа. Испаренная вода также может облегчить боль, вызванную воспалением носовых пазух. Терапия водяным паром — это простое и недорогое домашнее средство, которое можно осуществить несколькими способами: Они могут стать безопасной альтернативой пароварке, поскольку не требуют транспортировки горячих жидкостей.
Они могут стать безопасной альтернативой пароварке, поскольку не требуют транспортировки горячих жидкостей. Они могут содержать следовые количества бактерий или других органических веществ, которые могут вызвать дальнейшее воспаление и инфекцию.
Они могут содержать следовые количества бактерий или других органических веществ, которые могут вызвать дальнейшее воспаление и инфекцию. Некоторым больным носовыми пазухами домашние средства могут не дать долгосрочных результатов. Тем, кто страдает частыми или продолжительными инфекциями носовых пазух, важно обратиться к врачу. Если их не лечить, эти инфекции носовых пазух могут повлиять на общее состояние здоровья и привести к дальнейшим медицинским осложнениям в дополнение к повседневным симптомам синусита.
Некоторым больным носовыми пазухами домашние средства могут не дать долгосрочных результатов. Тем, кто страдает частыми или продолжительными инфекциями носовых пазух, важно обратиться к врачу. Если их не лечить, эти инфекции носовых пазух могут повлиять на общее состояние здоровья и привести к дальнейшим медицинским осложнениям в дополнение к повседневным симптомам синусита.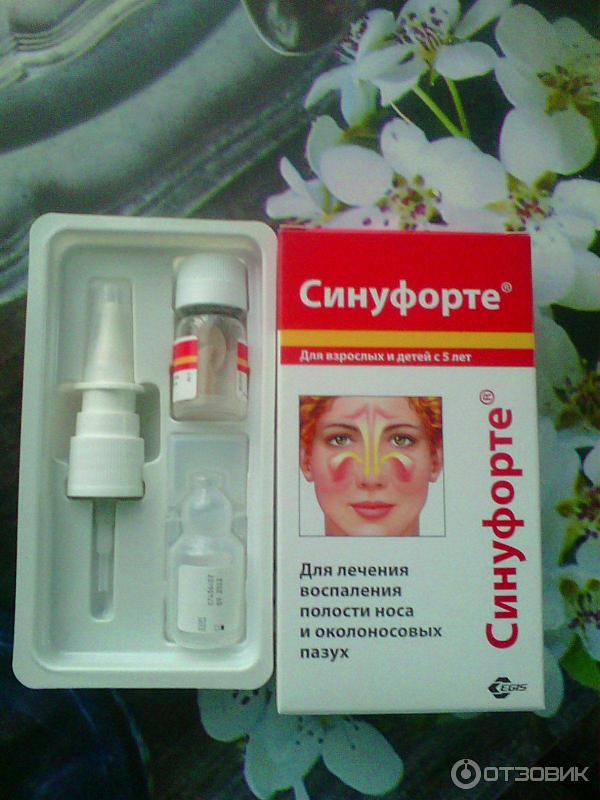
 Эти процедуры могут быть необратимыми и иметь длительные периоды восстановления, а также могут вызвать длительный дискомфорт.
Эти процедуры могут быть необратимыми и иметь длительные периоды восстановления, а также могут вызвать длительный дискомфорт.


 Увлажнение из полезных фруктов и овощей также может способствовать естественному заживлению.
Увлажнение из полезных фруктов и овощей также может способствовать естественному заживлению. Вы успешно использовали естественные методы лечения и обнаружили, что все еще боретесь с хроническим или сильным синуситом? Если это так, существует безопасное и минимально инвазивное решение, известное как баллонная синупластика . Эта простая процедура выполняется в комфортном кабинете врача и мягко расширяет полость носовых пазух, возвращая организму его естественное состояние.Когда пазухи освобождаются от закупорки, возобновляется нормальный кровоток, и организм продолжает естественный процесс заживления. Представьте себе жизнь без инфекций носовых пазух и симптомов. Запишитесь на прием сегодня к одному из наших специалистов по уходу за пазухами.
Вы успешно использовали естественные методы лечения и обнаружили, что все еще боретесь с хроническим или сильным синуситом? Если это так, существует безопасное и минимально инвазивное решение, известное как баллонная синупластика . Эта простая процедура выполняется в комфортном кабинете врача и мягко расширяет полость носовых пазух, возвращая организму его естественное состояние.Когда пазухи освобождаются от закупорки, возобновляется нормальный кровоток, и организм продолжает естественный процесс заживления. Представьте себе жизнь без инфекций носовых пазух и симптомов. Запишитесь на прием сегодня к одному из наших специалистов по уходу за пазухами.
 FDA предостерегает от использования водопроводной воды для любых продуктов Sinus Rinse, поскольку водопроводная вода не обрабатывается и не фильтруется до достаточно безопасных стандартов, часто содержит микроскопические организмы, такие как бактерии и простейшие.Водопроводная вода и даже вода в бутылках также может содержать химические вещества и / или минералы. Водопроводную воду и воду в бутылках, которую можно пить, небезопасно вводить в носовые пазухи. Пользователи всегда должны использовать «дистиллированную» или «стерильную» воду или воду, которую кипятили в течение 3-5 минут, прежде чем она достаточно остыла. Также очень важно убедиться, что как внутренняя, так и внешняя часть контейнера Sinus Rinse или Neti Pot полностью чистые и стерильные, прежде чем они будут заполнены водой.
FDA предостерегает от использования водопроводной воды для любых продуктов Sinus Rinse, поскольку водопроводная вода не обрабатывается и не фильтруется до достаточно безопасных стандартов, часто содержит микроскопические организмы, такие как бактерии и простейшие.Водопроводная вода и даже вода в бутылках также может содержать химические вещества и / или минералы. Водопроводную воду и воду в бутылках, которую можно пить, небезопасно вводить в носовые пазухи. Пользователи всегда должны использовать «дистиллированную» или «стерильную» воду или воду, которую кипятили в течение 3-5 минут, прежде чем она достаточно остыла. Также очень важно убедиться, что как внутренняя, так и внешняя часть контейнера Sinus Rinse или Neti Pot полностью чистые и стерильные, прежде чем они будут заполнены водой. к основной проблеме.
к основной проблеме.
 Если вы были разочарованы тем, что продавались без рецепта, и обнаружили, что натуральные домашние средства не приносят полного облегчения, есть еще одно неинвазивное лекарство от инфекции носовых пазух, которое покрывается большей частью страховки.Это называется баллонная синупластика.
Если вы были разочарованы тем, что продавались без рецепта, и обнаружили, что натуральные домашние средства не приносят полного облегчения, есть еще одно неинвазивное лекарство от инфекции носовых пазух, которое покрывается большей частью страховки.Это называется баллонная синупластика. Если у вас инфекция носовых пазух, вы можете попробовать различные домашние средства, которые избавят вас от симптомов. Вот что вам нужно знать.
Если у вас инфекция носовых пазух, вы можете попробовать различные домашние средства, которые избавят вас от симптомов. Вот что вам нужно знать.


 Участники, которые использовали орошение носа ежедневно, показали улучшение через шесть месяцев, в то время как участники, которые использовали паровые ингаляции, не показали улучшения.
Участники, которые использовали орошение носа ежедневно, показали улучшение через шесть месяцев, в то время как участники, которые использовали паровые ингаляции, не показали улучшения. Водопроводная вода содержит бактерии, которые могут оставаться в ваших носовых проходах и приводить к редким, возможно, смертельным инфекциям.
Водопроводная вода содержит бактерии, которые могут оставаться в ваших носовых проходах и приводить к редким, возможно, смертельным инфекциям.
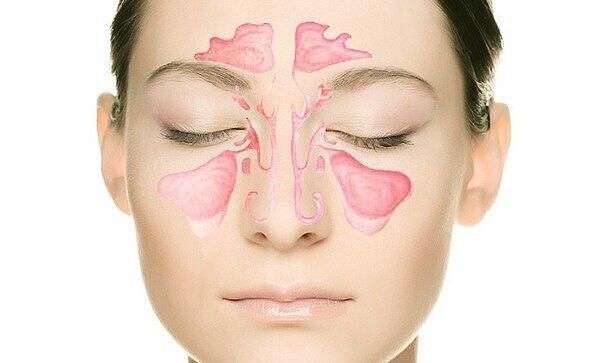

 Попробуйте смешивать пару столовых ложек с водой 2-3 раза в день. Можно добавить мед по вкусу.
Попробуйте смешивать пару столовых ложек с водой 2-3 раза в день. Можно добавить мед по вкусу.
 При использовании в качестве лечебного средства важно, чтобы чеснок оставался сырым, чтобы сохранить его мощный компонент — аллицин. Аллицин обладает противовирусными, антибактериальными и противогрибковыми свойствами, которые высвобождаются, когда вы измельчаете или раздавите зубчик чеснока.Эти свойства делают его универсальным натуральным средством для лечения всех форм синусита.
При использовании в качестве лечебного средства важно, чтобы чеснок оставался сырым, чтобы сохранить его мощный компонент — аллицин. Аллицин обладает противовирусными, антибактериальными и противогрибковыми свойствами, которые высвобождаются, когда вы измельчаете или раздавите зубчик чеснока.Эти свойства делают его универсальным натуральным средством для лечения всех форм синусита. Компоненты масла эвкалипта помогают очищать воздух, а также разрушать слизь, а масло орегано является мощным антибактериальным и противогрибковым маслом. Эвкалипт обычно содержится в каплях от кашля и других лекарствах, но его использование в качестве эфирного масла дает более чистую и более концентрированную дозу. Есть несколько способов воспользоваться преимуществами этих масел при инфекции носовых пазух.
Компоненты масла эвкалипта помогают очищать воздух, а также разрушать слизь, а масло орегано является мощным антибактериальным и противогрибковым маслом. Эвкалипт обычно содержится в каплях от кашля и других лекарствах, но его использование в качестве эфирного масла дает более чистую и более концентрированную дозу. Есть несколько способов воспользоваться преимуществами этих масел при инфекции носовых пазух. Осторожно, не употребляйте намного больше, так как эфирные масла имеют высокую концентрацию.
Осторожно, не употребляйте намного больше, так как эфирные масла имеют высокую концентрацию. Острая пища не является лекарством, но способствует выздоровлению, помогая избавиться от слизи, которая продлевает инфекцию.
Острая пища не является лекарством, но способствует выздоровлению, помогая избавиться от слизи, которая продлевает инфекцию.
 Это может усугубить симптомы и раздражение синусита.Если вы страдаете хроническим или повторяющимся синуситом и не можете сократить время перелетов, попробуйте перед полетом принять противоотечное средство.
Это может усугубить симптомы и раздражение синусита.Если вы страдаете хроническим или повторяющимся синуситом и не можете сократить время перелетов, попробуйте перед полетом принять противоотечное средство. Чтобы сделать горячий компресс, окуните полотенце в горячую воду, отожмите остатки воды и приложите его к щекам и лбу, чтобы успокоить носовые пазухи.
Чтобы сделать горячий компресс, окуните полотенце в горячую воду, отожмите остатки воды и приложите его к щекам и лбу, чтобы успокоить носовые пазухи.
 Имбирь известен своими противовоспалительными свойствами и антиоксидантами для лечения различных симптомов инфекции носовых пазух. Регулярное употребление имбирного чая или имбирного сока поможет избавиться от инфекции носовых пазух.
Имбирь известен своими противовоспалительными свойствами и антиоксидантами для лечения различных симптомов инфекции носовых пазух. Регулярное употребление имбирного чая или имбирного сока поможет избавиться от инфекции носовых пазух. Закрыть
Закрыть (2)
(2)
 В некоторых случаях грипп также вызывает инфекцию носовых пазух. Если у вас вирусная инфекция носовых пазух, вы на самом деле могли быть заразными за несколько дней до фактического заражения носовых пазух. Бактерии также могут вызвать инфекцию носовых пазух. Это означает, что ваша инфекция не может передаваться другим людям. Однако бактериальная инфекция носовых пазух обычно более интенсивна и длится дольше, чем вирусная инфекция носовых пазух.(4)
В некоторых случаях грипп также вызывает инфекцию носовых пазух. Если у вас вирусная инфекция носовых пазух, вы на самом деле могли быть заразными за несколько дней до фактического заражения носовых пазух. Бактерии также могут вызвать инфекцию носовых пазух. Это означает, что ваша инфекция не может передаваться другим людям. Однако бактериальная инфекция носовых пазух обычно более интенсивна и длится дольше, чем вирусная инфекция носовых пазух.(4) (11)
(11) Если инфекция носовых пазух имеет вирусное происхождение, лечение антибиотиками не требуется. Амоксициллин (амоксициллин) обычно назначают при неосложненной острой инфекции носовых пазух. Многие врачи также будут использовать амоксициллин-клавуланат (Аугментин) в качестве препарата выбора для лечения подозрения на бактериальную инфекцию носовых пазух, поскольку считается, что он обычно эффективен против большинства видов и штаммов бактерий, вызывающих бактериальные инфекции носовых пазух. (13)
Если инфекция носовых пазух имеет вирусное происхождение, лечение антибиотиками не требуется. Амоксициллин (амоксициллин) обычно назначают при неосложненной острой инфекции носовых пазух. Многие врачи также будут использовать амоксициллин-клавуланат (Аугментин) в качестве препарата выбора для лечения подозрения на бактериальную инфекцию носовых пазух, поскольку считается, что он обычно эффективен против большинства видов и штаммов бактерий, вызывающих бактериальные инфекции носовых пазух. (13)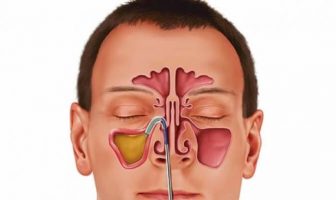 Лучшие продукты и напитки при инфекциях носовых пазух
Лучшие продукты и напитки при инфекциях носовых пазух 
 Соблюдая осторожность, чтобы не обжечься, накройте голову полотенцем, создавая палатку для удержания пара, закройте глаза и положите лицо на кастрюлю (на безопасном расстоянии от горячей воды) и вдохните ароматный пар в течение нескольких минут. . Это поможет очистить носовые ходы и может повторяться несколько раз в день. (14)
Соблюдая осторожность, чтобы не обжечься, накройте голову полотенцем, создавая палатку для удержания пара, закройте глаза и положите лицо на кастрюлю (на безопасном расстоянии от горячей воды) и вдохните ароматный пар в течение нескольких минут. . Это поможет очистить носовые ходы и может повторяться несколько раз в день. (14) Как антиоксидант, витамин С также помогает защитить наши клетки от повреждения свободными радикалами. Свободные радикалы содержатся в вещах, которые обычно могут способствовать развитию инфекций носовых пазух, таких как загрязнение воздуха и сигаретный дым. (16) Я рекомендую принимать 1000 миллиграммов витамина С три раза в день.
Как антиоксидант, витамин С также помогает защитить наши клетки от повреждения свободными радикалами. Свободные радикалы содержатся в вещах, которые обычно могут способствовать развитию инфекций носовых пазух, таких как загрязнение воздуха и сигаретный дым. (16) Я рекомендую принимать 1000 миллиграммов витамина С три раза в день. Исследование приписывает способность чеснока предотвращать вирус простуды его звездному биологически активному компоненту, аллицину.(17)
Исследование приписывает способность чеснока предотвращать вирус простуды его звездному биологически активному компоненту, аллицину.(17) (19) Лучше всего принимать добавку эхинацеи при первых признаках болезни. Я рекомендую 1000 миллиграммов два-три раза в день.
(19) Лучше всего принимать добавку эхинацеи при первых признаках болезни. Я рекомендую 1000 миллиграммов два-три раза в день. (21) Я настоятельно рекомендую спать с увлажнителем воздуха, когда у вас инфекция носовых пазух. Вы также можете приобрести назальный спрей на натуральном солевом растворе, который можно использовать несколько раз в день (следуя инструкциям на упаковке). Ингаляции пара особенно эффективны для уменьшения головных болей в носовых пазухах.
(21) Я настоятельно рекомендую спать с увлажнителем воздуха, когда у вас инфекция носовых пазух. Вы также можете приобрести назальный спрей на натуральном солевом растворе, который можно использовать несколько раз в день (следуя инструкциям на упаковке). Ингаляции пара особенно эффективны для уменьшения головных болей в носовых пазухах. Неулучшенная инфекция носовых пазух может привести к другим состояниям, таким как бронхит или осложнениям, а также к необходимости хирургического вмешательства.
Неулучшенная инфекция носовых пазух может привести к другим состояниям, таким как бронхит или осложнениям, а также к необходимости хирургического вмешательства.



 Как убрать воду из уха
Смотреть видео
Как убрать воду из уха
Смотреть видео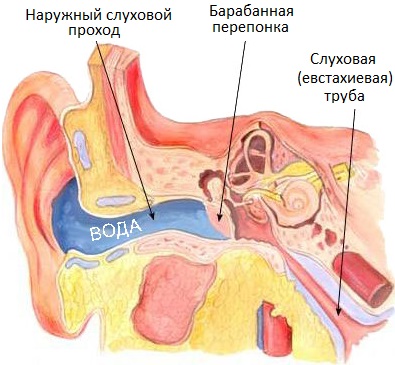 С проблемой попадания воды в уши сталкивался почти каждый когда-либо в своей жизни. Вода, попадая в ушной канал и / или в среднее ухо, раздражает и создает дискомфорт. Наличие серы может усугубить ситуацию, так как она задерживает влагу и позволяет ей оставаться там в течение более длительного периода времени.
С проблемой попадания воды в уши сталкивался почти каждый когда-либо в своей жизни. Вода, попадая в ушной канал и / или в среднее ухо, раздражает и создает дискомфорт. Наличие серы может усугубить ситуацию, так как она задерживает влагу и позволяет ей оставаться там в течение более длительного периода времени. Помимо неудобства и раздражающего ощущения, некоторые из распространенных симптомов могут включать в себя боль, расстройство слуха («вода в ухе снижает слух и вызывает ощущение чего-то инородного»[newhealthguide.org]) и воспаление слухового прохода, если она не выходит в течение нескольких дней или возникает развитие инфекции. Также может наблюдаться треск или звон, давление за ушами, боль в челюсти или в ухе, зуд, головокружение, головная боль, вызванная давлением, и другие симптомы.
Помимо неудобства и раздражающего ощущения, некоторые из распространенных симптомов могут включать в себя боль, расстройство слуха («вода в ухе снижает слух и вызывает ощущение чего-то инородного»[newhealthguide.org]) и воспаление слухового прохода, если она не выходит в течение нескольких дней или возникает развитие инфекции. Также может наблюдаться треск или звон, давление за ушами, боль в челюсти или в ухе, зуд, головокружение, головная боль, вызванная давлением, и другие симптомы. Манёвр Вальсальвы выполняется путем попытки выдохнуть воздух через зажатый нос и может помочь избавиться от воды в ушах.
Манёвр Вальсальвы выполняется путем попытки выдохнуть воздух через зажатый нос и может помочь избавиться от воды в ушах. Горячий ушной компресс может помочь избавиться от воды в ухе
Горячий ушной компресс может помочь избавиться от воды в ухе Один из лучших способов защиты – использовать беруши для плавания. Можно приобрести их во многих интернет-магазинах. Существуют различные бренды и виды для взрослых и детей. Часто они идут в комплекте с прищепкой для носа.
Один из лучших способов защиты – использовать беруши для плавания. Можно приобрести их во многих интернет-магазинах. Существуют различные бренды и виды для взрослых и детей. Часто они идут в комплекте с прищепкой для носа. Загрузка…
Загрузка…
 Источник фото: shutterstock.com
Источник фото: shutterstock.com Источник фото: shutterstock.com
Источник фото: shutterstock.com Источник фото: shutterstock.com
Источник фото: shutterstock.com Источник фото: shutterstock.com
Источник фото: shutterstock.com
















 Для предотвращения попадания жидкости в орган слуха и развития неприятных осложнений необходимо выполнять несложные рекомендации:
Для предотвращения попадания жидкости в орган слуха и развития неприятных осложнений необходимо выполнять несложные рекомендации:












 Среди них отметим следующие варианты.
Среди них отметим следующие варианты. При появлении простудного насморка рекомендуется:
При появлении простудного насморка рекомендуется: Неизменными в лечении остаются стандартные процедуры:
Неизменными в лечении остаются стандартные процедуры:
























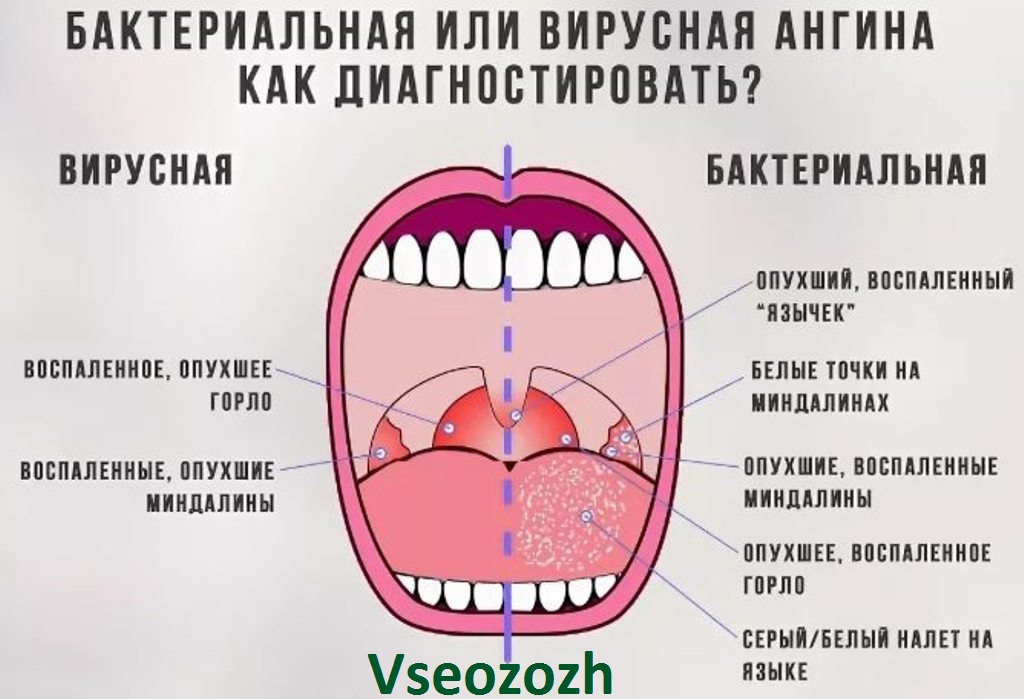 Также она подчеркнула, что для COVID-19 не характерен кашель с жужжанием и свистами, который чаще бывает при ОРВИ.
Также она подчеркнула, что для COVID-19 не характерен кашель с жужжанием и свистами, который чаще бывает при ОРВИ. Если это трахея — кашель будет с дискомфортом за грудиной, скудная мокрота, люди говорят, что болит в груди. Есть бронхитный кашель — с обильной мокротой, с хрипами при дыхании. Но кто вызвал эти ларингит, трахеит, бронхит: грипп или ковид? Сказать сложно. Поэтому только набор признаков может указывать на наличие вируса, а если уж мы хотим получить четкий ответ — надо сдавать ПЦР», — пояснил он.
Если это трахея — кашель будет с дискомфортом за грудиной, скудная мокрота, люди говорят, что болит в груди. Есть бронхитный кашель — с обильной мокротой, с хрипами при дыхании. Но кто вызвал эти ларингит, трахеит, бронхит: грипп или ковид? Сказать сложно. Поэтому только набор признаков может указывать на наличие вируса, а если уж мы хотим получить четкий ответ — надо сдавать ПЦР», — пояснил он.
 Это наиболее распространенные инфекции, их известно гораздо больше. И каждая требует своего лечения.
Это наиболее распространенные инфекции, их известно гораздо больше. И каждая требует своего лечения.
 Есть исключения – если были судороги, то необходимо снижать температуру после 37,3 градусов. А вот жидкости можно и нужно пить сколько угодно. Рекомендую теплое питье с большим количеством витаминов, особенно С и Р: лучше пить компот, зеленый чай, настой шиповника, морсы. Много жидкости для уменьшения интоксикации, для правильной работы жизненно важных органов, к тому же, при заболевании, особенно при высокой температуре, человек «теряет» жидкость с потом, дыханием. И конечно, обязательно соблюдайте постельный режим.
Есть исключения – если были судороги, то необходимо снижать температуру после 37,3 градусов. А вот жидкости можно и нужно пить сколько угодно. Рекомендую теплое питье с большим количеством витаминов, особенно С и Р: лучше пить компот, зеленый чай, настой шиповника, морсы. Много жидкости для уменьшения интоксикации, для правильной работы жизненно важных органов, к тому же, при заболевании, особенно при высокой температуре, человек «теряет» жидкость с потом, дыханием. И конечно, обязательно соблюдайте постельный режим.
 Но это все меры профилактики и полноценного лечения они не заменят.
Но это все меры профилактики и полноценного лечения они не заменят.
 Именно поэтому прививку рекомендуют делать ежегодно и не позднее начала ноября.
Именно поэтому прививку рекомендуют делать ежегодно и не позднее начала ноября.

 Больной гриппом человек чувствует головную боль, слабость, снижение аппетита. Для пожилых людей, детей, людей, страдающих ожирением, беременных женщин и людей с другими заболеваниями грипп может стать причиной тяжелого воспаления легких и даже привести к смерти.
Больной гриппом человек чувствует головную боль, слабость, снижение аппетита. Для пожилых людей, детей, людей, страдающих ожирением, беременных женщин и людей с другими заболеваниями грипп может стать причиной тяжелого воспаления легких и даже привести к смерти. В случаях заражения типичным коронавирусом нового типа наблюдается постепенный прогресс заболевания. На второй неделе состояние больного серьезно ухудшается.
В случаях заражения типичным коронавирусом нового типа наблюдается постепенный прогресс заболевания. На второй неделе состояние больного серьезно ухудшается.
 Необходимо измерять температуру днем и вечером. В случае появления повышенной температуры и кашля в течение 14 дней, необходимо обратиться в ближайший медицинский пункт.
Необходимо измерять температуру днем и вечером. В случае появления повышенной температуры и кашля в течение 14 дней, необходимо обратиться в ближайший медицинский пункт.

 Самолечение может привести к нежелательному исходу. В случае развития флегмонозной ангины первым этапом показано вскрытие гнойника.
Самолечение может привести к нежелательному исходу. В случае развития флегмонозной ангины первым этапом показано вскрытие гнойника. д.), заставляют больного дышать ртом, а при этом происходит охлаждение и пересыхание слизистой оболочки ротоглотки.
д.), заставляют больного дышать ртом, а при этом происходит охлаждение и пересыхание слизистой оболочки ротоглотки. BY собрал письма читателей и попросили прокомментировать возможные ситуации главного внештатного специалиста по амбулаторно-поликлинической помощи Минздрава, главврача 39-й поликлиники Минска Ольгу Есманчик.
BY собрал письма читателей и попросили прокомментировать возможные ситуации главного внештатного специалиста по амбулаторно-поликлинической помощи Минздрава, главврача 39-й поликлиники Минска Ольгу Есманчик.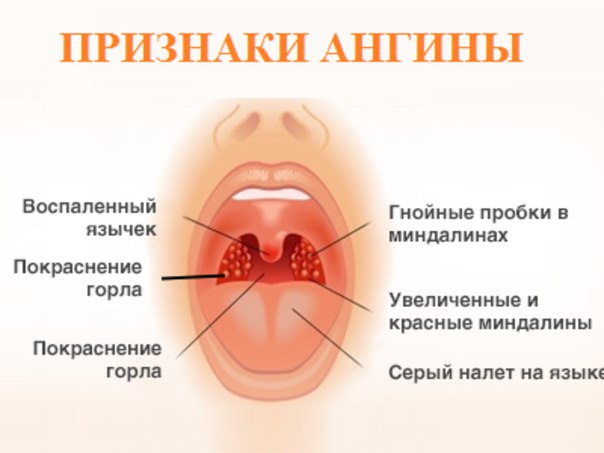
 Для лечения гайморита в медицине применяют два способа: лекарственный и хирургический. При лекарственном используют антибиотики из пенициллиновой группы или цефалоспорины. При этом проводят промывания носа дезинфицирующими растворами. Хирургический способ основан на проникновении в пазухи и вымывании скоплений гноя.
Для лечения гайморита в медицине применяют два способа: лекарственный и хирургический. При лекарственном используют антибиотики из пенициллиновой группы или цефалоспорины. При этом проводят промывания носа дезинфицирующими растворами. Хирургический способ основан на проникновении в пазухи и вымывании скоплений гноя.





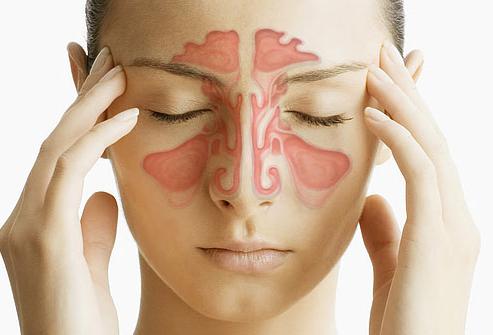


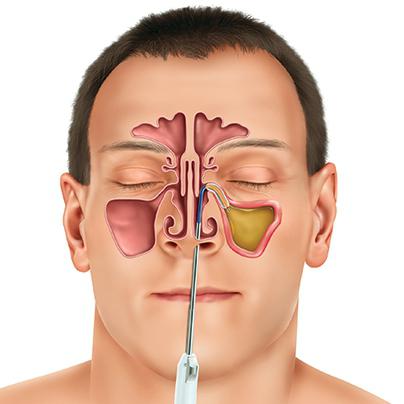





 Если вам поставили такой диагноз, то приготовьтесь к длительному лечению. Помимо назначений врача, можно использовать и народные методы. Они помогают облегчить отхождение слизи и уменьшить воспаление.
Если вам поставили такой диагноз, то приготовьтесь к длительному лечению. Помимо назначений врача, можно использовать и народные методы. Они помогают облегчить отхождение слизи и уменьшить воспаление. Осипший голос может развиться из-за разнообразных болезней в организме. Диагноз должен поставить детский врач и прописать лечение, которое необходимо.
Осипший голос может развиться из-за разнообразных болезней в организме. Диагноз должен поставить детский врач и прописать лечение, которое необходимо.
 Если никакие нетипичные признаки не сопровождают болезнь, то осиплость вполне успешно моно лечить дома самостоятельно.
Если никакие нетипичные признаки не сопровождают болезнь, то осиплость вполне успешно моно лечить дома самостоятельно. У ребенка затрудняется речь, потому что отек приводит к болевым ощущениям, который может спровоцировать удушье.
У ребенка затрудняется речь, потому что отек приводит к болевым ощущениям, который может спровоцировать удушье. Если у малыша наблюдаются спазмы, то следует применять препараты для расширения бронхов. Они помогут ослабить отечность в гортани.
Если у малыша наблюдаются спазмы, то следует применять препараты для расширения бронхов. Они помогут ослабить отечность в гортани.
 При появлении таких симптомов желательно обратиться к врачу и определиться с диагнозом. Не стоит затягивать и надеяться только на народные средства.
При появлении таких симптомов желательно обратиться к врачу и определиться с диагнозом. Не стоит затягивать и надеяться только на народные средства. Также он мог исчезнуть из-за громких возгласов, например после безумного концерта или футбольного матча.
Также он мог исчезнуть из-за громких возгласов, например после безумного концерта или футбольного матча.
 Ни в коем случае нельзя игнорировать хриплый голос, особенно если он сопровождается другими тревожными знаками. Для диагностики большое значение имеют сопутствующие симптомы, поэтому обращайте внимание на боль или сухость в горле, температуру тела и ваше самочувствие. Как правило, ознакомление с основными симптомами и обследование у врача достаточно для постановки диагноза и назначения лечения.
Ни в коем случае нельзя игнорировать хриплый голос, особенно если он сопровождается другими тревожными знаками. Для диагностики большое значение имеют сопутствующие симптомы, поэтому обращайте внимание на боль или сухость в горле, температуру тела и ваше самочувствие. Как правило, ознакомление с основными симптомами и обследование у врача достаточно для постановки диагноза и назначения лечения.
 То есть краткие позитивные утверждения, проговоренные вслух. Каждый из нас может такие предложения составить для себя сам. Те самые, которые лягут на струны именно вашей души. Их много сейчас на бескрайних просторах Интернета и в книгах по позитивному мышлению. Например, у Луизы Хей, в ее книге-бестселлере «Исцели себя сам» аффирмации для голоса таковы: «Я открыто выражаю свое мнение. Я говорю то, что думаю. Я прославляю радость и любовь. Мои слова — это музыка жизни. Я выбираю слова, которые выражают красоту и благодарность. Я заявляю о своем полном единении с жизнью. Я люблю и ценю мой прекрасный голос!»
То есть краткие позитивные утверждения, проговоренные вслух. Каждый из нас может такие предложения составить для себя сам. Те самые, которые лягут на струны именно вашей души. Их много сейчас на бескрайних просторах Интернета и в книгах по позитивному мышлению. Например, у Луизы Хей, в ее книге-бестселлере «Исцели себя сам» аффирмации для голоса таковы: «Я открыто выражаю свое мнение. Я говорю то, что думаю. Я прославляю радость и любовь. Мои слова — это музыка жизни. Я выбираю слова, которые выражают красоту и благодарность. Я заявляю о своем полном единении с жизнью. Я люблю и ценю мой прекрасный голос!» И все его функции работают, как часы.
И все его функции работают, как часы. Если при личной встрече можно хоть как-то обменяться информацией с помощью шепота или письма, то телефон предполагает наличие красивого и бодрого голоса. Есть масса профессий, где голос — инструмент, даже оружие. И спасать горло от ангин и бронхитов — часть профессии.
Если при личной встрече можно хоть как-то обменяться информацией с помощью шепота или письма, то телефон предполагает наличие красивого и бодрого голоса. Есть масса профессий, где голос — инструмент, даже оружие. И спасать горло от ангин и бронхитов — часть профессии. Пить морковное молоко и полоскать им горло, произнося при этом: «Уууу-оооо-аааа».
Пить морковное молоко и полоскать им горло, произнося при этом: «Уууу-оооо-аааа». Делают его так: большим и указательным пальцем массировать область гортани 2 минуты по направлению от подбородка к груди. И еще — старый-старый проверенный способ: горчичники на ноги, под колени, на икры. Сами ноги — в носки с сухой горчицей. И спать!
Делают его так: большим и указательным пальцем массировать область гортани 2 минуты по направлению от подбородка к груди. И еще — старый-старый проверенный способ: горчичники на ноги, под колени, на икры. Сами ноги — в носки с сухой горчицей. И спать!
 ee. После обеда раздался звонок с незнакомого номера. Беру телефон — и слышу семейного врача. И слышу ругань и обвинения, почему это я открыл себе больничный лист, ведь оснований на то не было. Мол, контакта с носителем коронавируса у меня не было. Да и больничная касса якобы вообще не позволяет так делать.
ee. После обеда раздался звонок с незнакомого номера. Беру телефон — и слышу семейного врача. И слышу ругань и обвинения, почему это я открыл себе больничный лист, ведь оснований на то не было. Мол, контакта с носителем коронавируса у меня не было. Да и больничная касса якобы вообще не позволяет так делать. Может, он прошел курсы ясновидения? Или еще как-нибудь? Или же государству известны все мои передвижения и контакты с другими людьми?
Может, он прошел курсы ясновидения? Или еще как-нибудь? Или же государству известны все мои передвижения и контакты с другими людьми?  Отвечал член правления Ярвеского центра здоровья, в своем письме он сообщил, что «большинство вирусных заболеваний (в том числе нынешний коронавирус) проходят сами и для лечения используются безрецептурные препараты». В ответ на жалобу на отсутствие маски мне написали: «К сожалению, масок не хватает, но самодельные средства защиты тоже являются решением, если, например, нужно сходить в аптеку. Защитить нос и рот можно и шарфом, который дома следует тщательно постирать, или одноразовым носовым платком, который нужно после использования выбросить».
Отвечал член правления Ярвеского центра здоровья, в своем письме он сообщил, что «большинство вирусных заболеваний (в том числе нынешний коронавирус) проходят сами и для лечения используются безрецептурные препараты». В ответ на жалобу на отсутствие маски мне написали: «К сожалению, масок не хватает, но самодельные средства защиты тоже являются решением, если, например, нужно сходить в аптеку. Защитить нос и рот можно и шарфом, который дома следует тщательно постирать, или одноразовым носовым платком, который нужно после использования выбросить».
 Если посмотреть на шею снаружи, то гортань будет сразу за хрящевым выступом, более выделяющимся у мужчин – кадыком. Отек и раздражение слизистой оболочки могут быть острыми (длительность болезни до недели) и хроническим, когда симптомы беспокоят более долгий период времени. Большинство случаев ларингита возникают после вирусной инфекции либо после громкого разговора. Длительная охриплость может быть сигналом о каких-то серьезных проблемах со здоровьем. В большинстве случаев ларингит проходит через неделю без какого-либо лечения, у взрослых его не считают опасным заболеванием.
Если посмотреть на шею снаружи, то гортань будет сразу за хрящевым выступом, более выделяющимся у мужчин – кадыком. Отек и раздражение слизистой оболочки могут быть острыми (длительность болезни до недели) и хроническим, когда симптомы беспокоят более долгий период времени. Большинство случаев ларингита возникают после вирусной инфекции либо после громкого разговора. Длительная охриплость может быть сигналом о каких-то серьезных проблемах со здоровьем. В большинстве случаев ларингит проходит через неделю без какого-либо лечения, у взрослых его не считают опасным заболеванием.
 У взрослых полного блока дыхательных путей практически не бывает.
У взрослых полного блока дыхательных путей практически не бывает.
 Эту процедуру обычно проводят в амбулаторных условиях, без госпитализации. Иногда хроническая охриплость вызвана слабостью голосовых связок. В этом случае возможны инъекции коллагена в голосовые связки или пластика связок.
Эту процедуру обычно проводят в амбулаторных условиях, без госпитализации. Иногда хроническая охриплость вызвана слабостью голосовых связок. В этом случае возможны инъекции коллагена в голосовые связки или пластика связок. Эти напитки способствуют обезвоживанию.
Эти напитки способствуют обезвоживанию. Реже ложный круп возникает при аллергии, забросе желудочного сока в пищевод, вдыхании раздражающих веществ. Болеют ложным крупом преимущественно дети младшего возраста — от 6 месяцев до 3-4 лет, чаще поздней осенью или ранней зимой. Для заболевания характерны затруднение дыхания, «лающий» кашель, похожий на лай тюленя, хриплый голос и стридор (свистящее шумное дыхание в грудной клетке, которое слышно на расстоянии). Стридор становится более заметен, когда ребенок кричит или плачет.
Реже ложный круп возникает при аллергии, забросе желудочного сока в пищевод, вдыхании раздражающих веществ. Болеют ложным крупом преимущественно дети младшего возраста — от 6 месяцев до 3-4 лет, чаще поздней осенью или ранней зимой. Для заболевания характерны затруднение дыхания, «лающий» кашель, похожий на лай тюленя, хриплый голос и стридор (свистящее шумное дыхание в грудной клетке, которое слышно на расстоянии). Стридор становится более заметен, когда ребенок кричит или плачет.

 Вместо этого лучше делать глотательные движения.
Вместо этого лучше делать глотательные движения. Чистота голосового тона зависит от состояния голосовых связок: утолщенные и длинные связки вызывают низкий голос, а ровные утонченные связки обеспечивают чистоту звучания. Если по каким-либо причинам на них образуются неровности и утолщения, возникают непредвиденные препятствия воздушному потоку, то в голосе появляются охриплость и басовые тона (дисфония).
Чистота голосового тона зависит от состояния голосовых связок: утолщенные и длинные связки вызывают низкий голос, а ровные утонченные связки обеспечивают чистоту звучания. Если по каким-либо причинам на них образуются неровности и утолщения, возникают непредвиденные препятствия воздушному потоку, то в голосе появляются охриплость и басовые тона (дисфония). Аналогичное воздействие способны оказать бактериальные поражения (пневмококки, бордетелла, гемофильная палочка, грибки типа Кандида). Охриплость голоса возникает в результате неполного смыкания связок из-за наличия отеков. Дополнительные симптомы: сухой кашель, температура порядка 37,5-38,5 градусов, першение и щекотание в горле, болевые ощущения. В ряде случаев может наблюдаться полное пропадание голоса.
Аналогичное воздействие способны оказать бактериальные поражения (пневмококки, бордетелла, гемофильная палочка, грибки типа Кандида). Охриплость голоса возникает в результате неполного смыкания связок из-за наличия отеков. Дополнительные симптомы: сухой кашель, температура порядка 37,5-38,5 градусов, першение и щекотание в горле, болевые ощущения. В ряде случаев может наблюдаться полное пропадание голоса.


 Самое важное — у ребенка младшего возраста гортань еще не имеет полностью сформировавшегося вида, а значит, все перечисленные факторы влияют на его здоровье значительно сильнее.
Самое важное — у ребенка младшего возраста гортань еще не имеет полностью сформировавшегося вида, а значит, все перечисленные факторы влияют на его здоровье значительно сильнее.
 Можно выделить следующие наиболее известные средства:
Можно выделить следующие наиболее известные средства:
 ложке). Хорошо помогает отвар лаванды (5 г) с аптечной ромашкой (10 г) в воде (200 мл).
ложке). Хорошо помогает отвар лаванды (5 г) с аптечной ромашкой (10 г) в воде (200 мл).
 Часто пациенты прерывают лечение, почувствовав первые улучшения, что приводит к возвращению болезни, но уже в качестве хронической.
Часто пациенты прерывают лечение, почувствовав первые улучшения, что приводит к возвращению болезни, но уже в качестве хронической.

 Поэтому никогда не следует спешить ставить самому себе диагнозы, а тем более назначать лечение. Какие же патологии способны спровоцировать осиплость голоса?
Поэтому никогда не следует спешить ставить самому себе диагнозы, а тем более назначать лечение. Какие же патологии способны спровоцировать осиплость голоса? В группу риска попадают певцы, актеры, дикторы, преподаватели. Неподготовленный же человек может сорвать голос, просто громко закричав или спев песню.
В группу риска попадают певцы, актеры, дикторы, преподаватели. Неподготовленный же человек может сорвать голос, просто громко закричав или спев песню. Появляется кашель, жесткое дыхание со свистом, возникает бледность, а затем – синюшность лица и пальцев. При первых признаках, указывающих на аллергический отек гортани, необходимо вызывать скорую помощь, поскольку счет идет на минуты.
Появляется кашель, жесткое дыхание со свистом, возникает бледность, а затем – синюшность лица и пальцев. При первых признаках, указывающих на аллергический отек гортани, необходимо вызывать скорую помощь, поскольку счет идет на минуты. Возникают осиплость, лающий кашель, при злокачественных опухолях – болезненные ощущения в горле. Слишком большие опухоли способны вызвать удушье.
Возникают осиплость, лающий кашель, при злокачественных опухолях – болезненные ощущения в горле. Слишком большие опухоли способны вызвать удушье.
 Если осип голос и появился кашель, допускается применять следующие средства:
Если осип голос и появился кашель, допускается применять следующие средства:


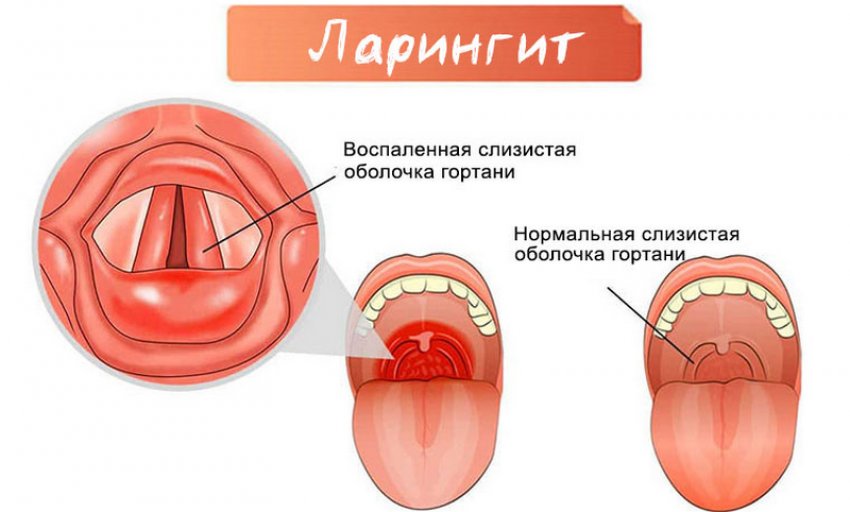 Лечение можно проводить в домашних условиях, не нагружая голосовые связки и делая полоскания.
Лечение можно проводить в домашних условиях, не нагружая голосовые связки и делая полоскания.