Промывание пазух носа, способы промывания носовых пазух
Процедура промывания носовой полости по сей день остаётся неотъемлемой частью комплекса мероприятий по лечению гайморита. Этот метод позволяет осуществить очищение полости и носовых пазух от слизи, избыток которой может привести к образованию гноя.
Правильное промывание пазух носа не только обеспечивает их очищение, но и восстанавливает способность самостоятельного выведения слизистых масс, избегая их скопления.
В качестве раствора могут быть использованы: чистая вода, солевые растворы, травяные отвары, сок алоэ, а также специальные растворы, продающиеся в аптеке («Аквамарис», «Дельфин», «Аквалор»).
Оглавление статьи
- Как промывать правильно
- Промывание в ЛОР клинике
Как промывать правильно
Промывка носа при гайморите включает в себя комплекс несложных мероприятий, но, безусловно, выполнение их должно производиться тщательно и аккуратно.
- Для начала необходимо прочистить носовые ходы (высморкаться).
- Для снятия отёчности нужно использовать сосудосуживающие капли. По прошествии нескольких минут можно приступать непосредственно к процедуре санации носа и носоглотки.
- В качестве инструмента для процедуры можно использовать резиновую «грушу» (спринцовку), безыгольный шприц или маленький чайник. В комплектацию аптечных наборов для очищения полости входит специальная насадка.
- Склонитесь над ванной, наклоните голову на бок так, чтобы одна ноздря располагалась выше другой, и с помощью одного из выше указанных приборов понемногу заливайте приготовленный раствор в одну ноздрю.
- Раствор будет вытекать из другой ноздри, вычищая носовую полость от слизи. Затем повторите те же манипуляции со второй половиной носа.
Промывание в ЛОР клинике
Лечение пазух носа в домашних условиях нужно проводить лишь в том случае, когда вы точно уверены в правильности и аккуратности своих действий. Намного предпочтительнее проводить процедуру под контролем опытного врача — оториноларинголога. Это гораздо безопаснее и стерильнее, поскольку лор-врач использует для манипуляции специальные инструменты. Профессиональное очищение носовой полости позволяет избежать попадания раствора для промывания пазух носа в полость уха, что чревато развитием отита, а также свести на нет возможность нанесения травм слизистой оболочки носа.
Намного предпочтительнее проводить процедуру под контролем опытного врача — оториноларинголога. Это гораздо безопаснее и стерильнее, поскольку лор-врач использует для манипуляции специальные инструменты. Профессиональное очищение носовой полости позволяет избежать попадания раствора для промывания пазух носа в полость уха, что чревато развитием отита, а также свести на нет возможность нанесения травм слизистой оболочки носа.
В Лор Клинике «Доктора Зайцева» процедура очищения проводится с помощью метода «кукушка», ямик-катетера или методом пункции верхнечелюстной пазухи. Стоимость лечения зависит от стадии заболевания и количества необходимых процедур. Стоит отметить, что цены в нашей клинике не менялись более трёх лет, что делает лечение у нас не только эффективным, но и доступным.
Пожалуйста, записывайтесь на приём и приходите!
Мы с радостью вам поможем избавиться от гайморита!
Всегда ваш, Доктор Зайцев.
Об авторе: ЛОР врач высшей категории, кандидат мед.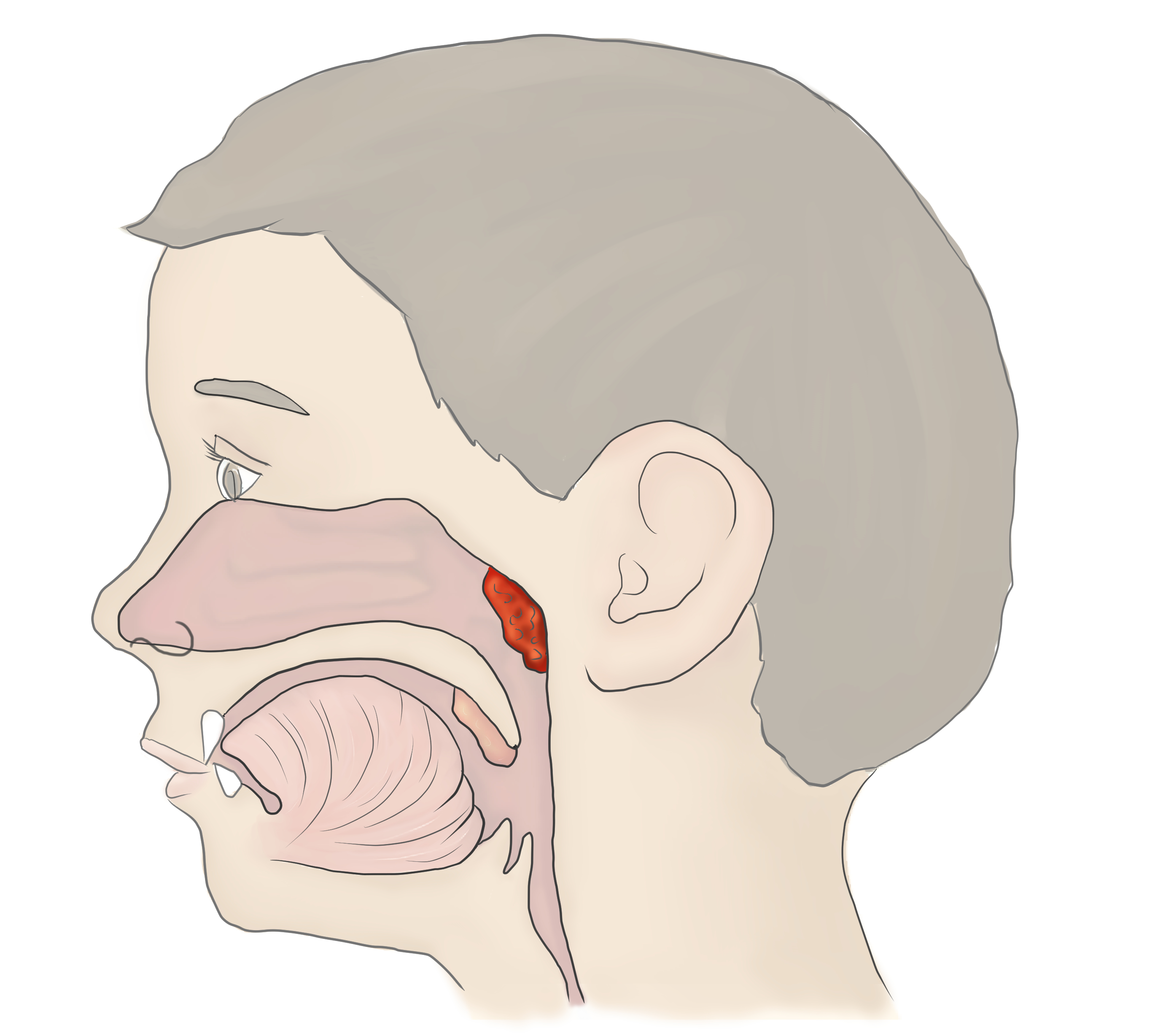 наук.
наук.
Промывание носа Кукушка в Одинцово
Что такое промывание
Промывание представляет собой терапевтическую и лечебную процедуру, уменьшающую воспалительный процесс в носовых пазухах. Этот метод назван по имени его основателя Артура Проетца, американского врача, который открыл его в начале прошлого века, и с тех пор процедура широко применяется для лечения ЛОР-заболеваний у взрослых и детей.
Почему метод называется «Кукушка»
Процедуру также часто называют «кукушкой» из-за звуков, который пациент должен производить во избежание попадания лечебного раствора в гортань, ее назначают, чтобы избежать прокола носовых пазух и операции, чаще всего она показана при:
- Насморке, в том числе и аллергического характера;
- Аденоидах;
- Аденоидите;
- Воспалении пазух при искривленной перегородке;
- Хроническом гайморите;
- Тонзилите;
- Фронтите;
- Полипах.

Промывание по Проетцу проводится в Медицинском центре Альтамед+ в Одинцово на специализированном оборудовании опытными специалистами.
Как проводят промывание носа по Проетцу
Перед проведением процедуры промывания необходимо снять отек, для этого в нос закапывают сосудосужающие капли – Санорин, Отривин, Називин и другие. При синусите наши врачи рекомендуют проведение анемизации – для этого смазывают места, где открываются пазухи носа сосудосужающей мазью, что позволяет сделать процедуру более эффективной.
Промывание проводят условиях стационара, в положении лежа или сидя, голова пациента находится под углом 45 градусов к телу, в одну ноздрю нагнетается раствор, а из другой он удаляется с помощью отсоса вместе со слизью, благодаря чему слизистая оболочка максимально очищается. Голову рекомендуется держать ровно. Ирригация проводится поочередно в обе половины носа, в каждую ноздрю вливается примерно 100 мл лекарства. Самое главное – создание переменного давления, можно ненадолго попеременно зажимать ноздри – так раствор лучше проникнет в пазухи. Если жидкость попадает в рот, лучше ее не глотать, а выплевывать. В основном ЛОР-врачи назначают от 5 до 10 процедур. После промывания рекомендуется полежать несколько минут.
Если жидкость попадает в рот, лучше ее не глотать, а выплевывать. В основном ЛОР-врачи назначают от 5 до 10 процедур. После промывания рекомендуется полежать несколько минут.
Растворы для промывания
Ирригация проводится антисептическим раствором, антибиотиком или антигистаминными препаратами. Это позволяет полностью очистить носоглотку и носовые пазухи от слизи. Из антисептических препаратов применяют Фурацилин , Мирамистин, Цефатоксим, Декасан. Иногда процедура проводится с применением морской воды или специальных растворов. Проводить промывание в домашних условиях наши врачи не рекомендуют, так как делать эту манипуляцию должен профессиональный доктор. Более того, только врач может подобрать необходимый состав лекарственных препаратов.
Промывание «кукушка» — замечательная, действенная процедура, однако и к ней есть противопоказания. К ним относятся:
- Носовые кровотечения;
- Головокружения и обмороки;
- Эпилепсия и некоторые другие заболевания.

Процедура безболезненная, но достаточно дискомфортная, особенно для малышей, поэтому если не получается ее провести, можно порекомендовать капельное промывание.
В ЛОР- отделении Медицинского центра «Альтамед+» в Одинцово работают врачи высокой квалификации, обладающие богатым подтвержденным опытом и многолетней практикой. Наш центр оснащен новейшим оборудованием и лекарственными препаратами последнего поколения. Мы всегда стоим на страже вашего здоровья.
Профилактика гриппа и ОРВИ — ГБУЗ «Городская поликлиника №17 г. Краснодара» МЗ КК
Как не заболеть гриппом и ОРВИ
Заболеть в холодный период года очень просто, гораздо сложнее — не заболеть. Изолироваться от страдающих ОРВИ, которым не сидится дома, невозможно, от переохлаждения, провоцирующего болезнь, тоже никто не застрахован.
Как не пустить вирус в организм
1. Замерзли — сидите дома
Если вы сильно замерзли, отправляйтесь домой или в любое другое теплое помещение, в котором мало людей.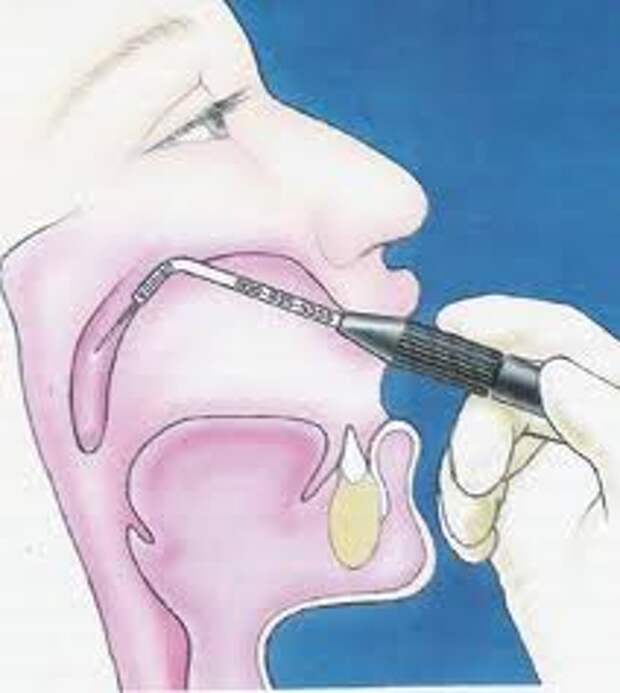 После переохлаждения иммунитет ослабляется, и организм становится более восприимчивым к вирусам.
После переохлаждения иммунитет ослабляется, и организм становится более восприимчивым к вирусам.
2. Уходите от людей с проявлениями ОРВИ
Если рядом с вами кто-то чихает, кашляет или шмыгает носом, вполне вероятно, что у этого человека острая респираторная вирусная инфекция. И лучше отойти от него метров на пять — это минимальная санитарная зона для распространения респираторных вирусов, есть надежда, что он до вас не «долетит». В транспорте пространство ограничено и недостаточно вентилируется, а значит, вирус в воздухе накапливается и распространяется быстрее, поэтому вероятность инфицирования увеличивается. Но все равно, если есть возможность, от вероятного источника заражения лучше держаться подальше.
3. Не забывайте менять маску
Чтобы не заразиться, можно использовать маску. Когда придется долго находиться в одном помещении с больным человеком, например, в поезде, этот вариант может оказаться спасительным. Но маску обязательно нужно менять каждые 4 часа, иначе ее использование бессмысленно.
4. Промывайте нос и полощите рот
Когда «подозрительных» контактов избежать не удается, первое, что нужно сделать, — промыть нос. Для промывания специалисты советуют использовать изотонический раствор. Такой раствор можно приготовить самостоятельно из воды и обычной поваренной соли: 1 грамм соли на 100 миллилитров воды. Во время эпидемии нос нужно промывать регулярно: утром после сна, вечером по возвращении домой и на ночь. При желании, это можно делать и каждые четыре часа в течение дня.
4. Принимайте витамины и иммуномодуляторы
Доктора рекомендуют принимать витамин С по 1 таблетке или драже 3 раза в день в течение недели или иммуномодуляторы по профилактической схеме (месячный курс приема такого препарата обеспечит защиту от инфекций на 2-3 месяца).
5. Выспитесь и поешьте
В день, когда вы столкнулись с вирусом, необходимо плотно поесть и выспаться — еда и сон укрепляют защитные силы организма. Пейте больше жидкостей. Например, зеленый чай. Он хорошо тонизирует и дает необходимую энергию. Следите за качеством питания. Отдавайте предпочтения горячим бульонам, молочным продуктам, фруктам и овощам.
Например, зеленый чай. Он хорошо тонизирует и дает необходимую энергию. Следите за качеством питания. Отдавайте предпочтения горячим бульонам, молочным продуктам, фруктам и овощам.
6. Одевайтесь по сезону
Ни в коем случае не выходите на улицу легко одетыми. Даже, если вам нужно просто добежать до машины. Держите ноги в тепле. Они очень чувствительны к температуре.
7. Соблюдайте правила личной гигиены
Тщательно мойте руки. Больные гриппом часто сморкаются, из-за чего вирус гриппа остается у них на руках. Вы можете получить его через обычное рукопожатие или прикоснувшись к тем же предметам, что трогали больные. Содержите ваш дом в чистоте, регулярно протирайте пыль, проводите влажную уборку. Больше времени уделяйте физическим упражнением.
8. Поднимайте себе настроение
Помните, силы сопротивления организма у человека в подавленном состояние сильно снижаются, иммунитет падает.
Чего не стоит делать
1. Не промывайте нос с мылом
Не промывайте нос с мылом
Промывание носа по народному методу — с мылом специалисты не одобряют. Мыло сушит слизистую, она становится более уязвимой и микроорганизмы проникают через нее быстрее.
2. Не пейте антибиотики для профилактики
Ни в коем случае нельзя в профилактических целях принимать антибиотики или другие противомикробные средства. До первых проявлений заболевания такое лечение не просто бессмысленно, а вредно.
Внимание!
Самой эффективной мерой профилактики гриппа признана вакцинация. Современные вакцины не только высокоэффективны, они безопасны, низкореактогенны и предназначены для профилактики гриппа у детей с шести месяцев и взрослых без ограничения возраста. Отсутствие в них живого вируса позволяет избежать заражения гриппом вследствие вакцинации. Такая иммунизация предупреждает на 50 – 55% различные осложнения
Если, несмотря на все усилия, вы все же заболели, при первых признаках инфекции обратитесь к врачу.
ОРВИ у детей: типичные проявления, правила для родителей
Острые респираторные вирусные инфекции (ОРВИ) – это самые распространенные инфекции. Они составляют до 90% всех случаев инфекций. Известно около двухсот разновидностей вирусов, которые вызывают ОРВИ. От них страдают дети всех возрастов, включая новорожденных. Наиболее часто ОРВИ отмечаются у детей с ослабленным иммунитетом, а также у имеющих многочисленные контакты в детских дошкольных учреждениях и школах. Источником инфекции являются больные и вирусоносители. Основной путь передачи – воздушно-капельный. Однако заразиться можно и при общем пользовании предметами быта, например, полотенцами, носовыми платками. Первые симптомы заболевания появляются через 1-7 дней от момента заражения.
Одним из типичных проявлений заболевания является интоксикация (отравление), вызванная деятельностью вируса. Она может различаться по тяжести: от легкого недомогания и снижения аппетита до значительных нарушений общего состояния с сильной головной болью, ломотой в костях, высокой температурой, рвотой, нарушением сознания, судорогами. Заложенность носа, насморк и кашель долго себя ждать не заставляют. Выделения из носа сначала прозрачные, а после присоединения бактериальной инфекции – с зеленоватым оттенком. Кашель обычно отмечается с первых дней болезни: вначале сухой, потом влажный. Горло у ребенка, как правило, красное.
Заложенность носа, насморк и кашель долго себя ждать не заставляют. Выделения из носа сначала прозрачные, а после присоединения бактериальной инфекции – с зеленоватым оттенком. Кашель обычно отмечается с первых дней болезни: вначале сухой, потом влажный. Горло у ребенка, как правило, красное.
Большинство больных лечится в домашних условиях. Госпитализации подлежат дети, вне зависимости от возраста, с тяжелыми формами заболевания, с наличием осложнений и при отсутствии возможности в домашних условиях обеспечить надлежащий режим и уход.
Правила для родителей
1. Вызвать врача на дом и если диагноз ОРВИ подтвердится выполнять назначенное лечение.
2. Соблюдать постельный режим всем детям независимо от степени тяжести болезни до нормализации температуры тела и стойкого улучшения состояния, но не менее 3-5 дней.
3. Предлагать блюда молочно-растительной диеты в первые 2-3 дня заболевания, затем – по возрасту.
4. Не давать антибиотики и сульфаниламиды – на вирус они не действуют и при неосложненном течении ОРВИ не нужны.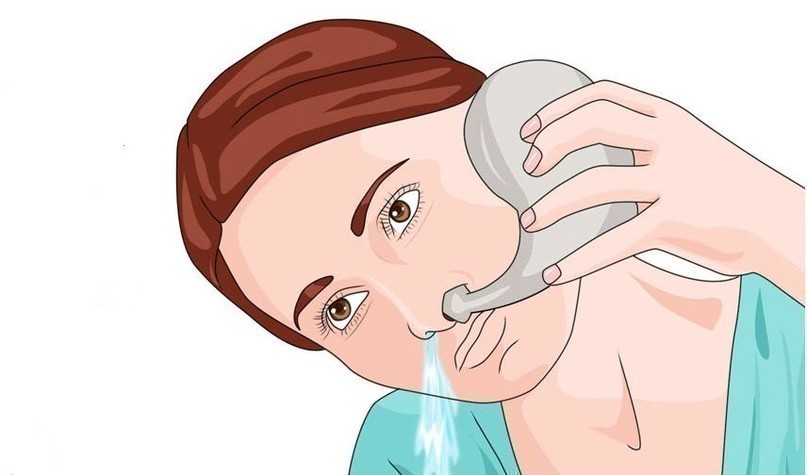
5. Иметь в домашней аптечке противовирусные препараты интеферон (в ампулах — капли в нос), виферон (свечи), альгирем (сироп), ремантадин (для детей школьного возраста – в таблетках). Дозы и курс лечения согласовать с врачом.
Лихорадка у детей в большинстве случаев является защитной реакцией. При повышении температуры тела многие вирусы и бактерии прекращают размножаться или погибают, а организм стимулирует выработку веществ, которые борются с возбудителем. У большинства детей лихорадка до 38,5 градусов не вызывает серьезного дискомфорта. Поэтому не следует торопиться сбивать температуру, если ребенок остается активным. Исключение составляют случаи, когда у ребенка имеются хронические заболевания легких, сердца, нервной системы, или ранее отмечались судороги на фоне подъема температуры, или возраст ребенка до 2 месяцев. Во всех перечисленных случаях жаропонижающие средства назначаются уже при температуре 38 градусов.
Правила для родителей
1. Давать обильное питье частыми дробными порциями для уменьшения риска обезвоживания – клюквенный или брусничный морс, подслащенную воду с лимоном, настойку шиповника, щелочную минеральную воду без газа. Суточный объем жидкости для детей раннего возраста должен составлять на период лихорадки 150 мл на 1 кг веса, после снижения температуры – 100 мл.
Давать обильное питье частыми дробными порциями для уменьшения риска обезвоживания – клюквенный или брусничный морс, подслащенную воду с лимоном, настойку шиповника, щелочную минеральную воду без газа. Суточный объем жидкости для детей раннего возраста должен составлять на период лихорадки 150 мл на 1 кг веса, после снижения температуры – 100 мл.
2. Проветривать помещение, в котором находится ребенок, несколько раз в день (на время проветривания укрывать ребенка или переносить в другое помещение).
3. Не давать в качестве жаропонижающего средства аспирин (ацетилсалициловую кислоту) из-за высокого риска развития синдрома Рея – заболевания, характеризующегося отеком головного мозга, рвотой и спутанностью сознания.
4. Не давать детям в возрасте до 12 лет анальгин в связи с высоким риском возникновения таких побочных явлений, как заболевания крови и нарушение функции почек.
5. Использовать в качестве жаропонижающего средства парацетамол, который выпускается в разных формах – для маленьких детей в виде сиропа, свечей.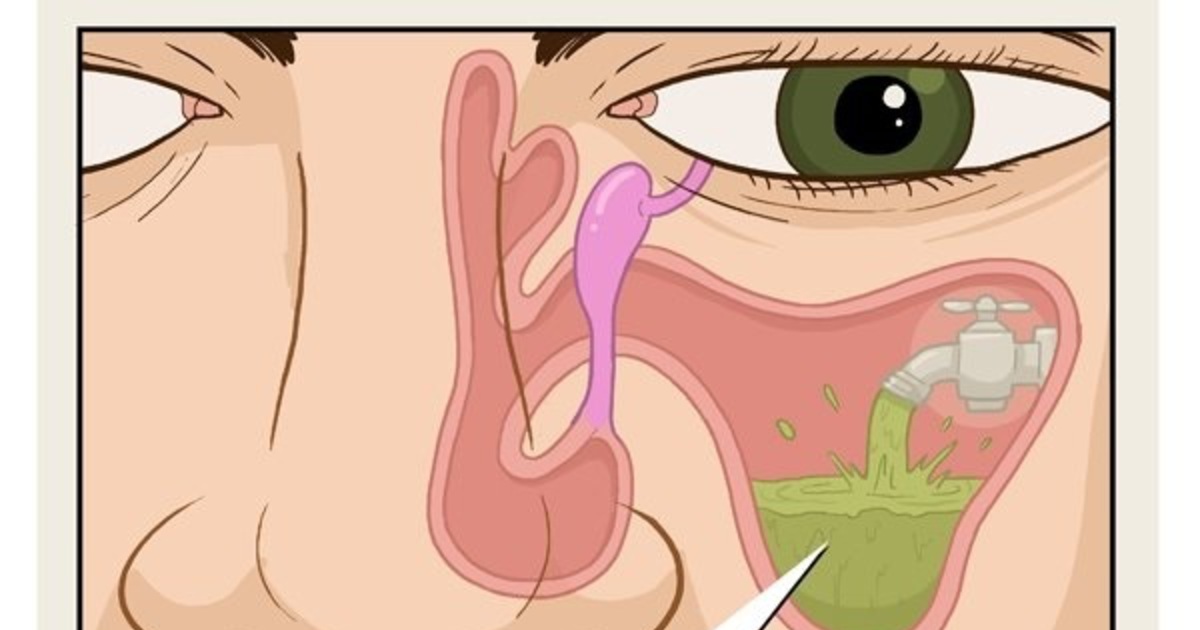 Перед тем как дать очередную дозу препарата, которую рассчитает лечащий врач, необходимо измерить ребенку температуру. Если она после предыдущего приема лекарства не повышена, то давать очередную порцию нет необходимости. Не стоит использовать парацетамол более 3-х суток подряд. При неэффективности препарата осуществляется его замена на другой.
Перед тем как дать очередную дозу препарата, которую рассчитает лечащий врач, необходимо измерить ребенку температуру. Если она после предыдущего приема лекарства не повышена, то давать очередную порцию нет необходимости. Не стоит использовать парацетамол более 3-х суток подряд. При неэффективности препарата осуществляется его замена на другой.
Насморк чаще всего является проявлением именно вирусного заболевания. Организм таким образом пытается остановить инфекцию на подступах в горло и легкие — слизистая оболочка носа выделяет слизь, которая содержит вещества, нейтрализующие вирус. При любых болезнях легких и верхних дыхательных путей в них начинает увеличиваться количество слизи, излишек которой организм удаляет посредством кашля.
Правила для родителей
1. Не капайте в нос растворы антибиотиков. Не рекомендуется использование при вирусном насморке сосудосуживающих капель. Если слизь в носу высыхает и ребенок начинает дышать носом, то увлажнять носовые ходы можно каплями физиологического раствора (он есть во всех аптеках). Насморк – это защита, если ему не мешать, он скорее всего пройдет сам (исключение составляет случай, когда присоединяется осложнение).
Насморк – это защита, если ему не мешать, он скорее всего пройдет сам (исключение составляет случай, когда присоединяется осложнение).
2. Не допустимо без согласования с врачом использовать противокашлевые средства. В домашних условиях главное – предотвратить высыхание мокроты. В этом случае помогут опять же прохладный воздух и обильное питье.
Осторожно, грипп!
Что такое грипп
Грипп – это массовая вирусная инфекция, вспышки которой чаще наблюдаются зимой и ранней весной. Вирус гриппа обладает выраженной способностью к изменчивости своей антигенной структуры, поэтому диагноз «грипп» может выставляться в течение жизни каждого человека неоднократно. Грипп отличается от многих инфекционных заболеваний легкостью передачи от больного человека к здоровому — воздушно-капельным путем (при разговоре, кашле, чихании), вызывая заболевание спустя сутки после заражения.
Первые симптомы гриппа
Грипп любой модификации характеризуют симптомы: стойкая высокая температура и озноб, головная и суставная боли, светобоязнь и кровоизлияния в склеры, слабость и тошнота, заложенность носа и сухой кашель. Грипп всегда подавляет иммунитет и в тяжелых случаях сопровождается осложнениями, наиболее частые из которых бронхит, пневмония, гайморит, отит, токсическое поражение миокарда, энцефалопатия.
Грипп всегда подавляет иммунитет и в тяжелых случаях сопровождается осложнениями, наиболее частые из которых бронхит, пневмония, гайморит, отит, токсическое поражение миокарда, энцефалопатия.
Препараты первой необходимости для домашней аптечки
К числу надежных противовирусных и иммуномодулирующих препаратов относятся препараты отечественной фармацевтической промышленности арбидол (для взрослых и детей) и кагоцел (для взрослых). Они обладают высокой противовирусной активностью и применяются для профилактики и лечения гриппа. Назначаются препараты в период эпидемии гриппа, при непосредственном контакте с больным в режиме дозирования, подробно расписанном в прилагаемой инструкции.
Грипп диктует следующие условия:
· обратиться к медицинской помощи или вызвать врача;
· не принимать антибиотики или сульфаниламиды – они на вирус гриппа не действуют;
· по возможности изолировать больного в отдельном помещении или ограничить его контакты со здоровыми членами семьи, которым рекомендуется носить марлевые повязки;
· выполнять рекомендации лечащего врача;
· принимать препараты, предназначенные для профилактики гриппа.
Помните! Заниматься самолечением опасно! При появлении первых симптомов гриппа необходимо незамедлительно обращаться к квалифицированной медицинской помощи!
Материал взят с сайта: http://www.med-prof.ru/
Орошение носоглотки в Санкт-Петербурге
directions
Орошение носоглотки осуществляется при воспалительных заболеваниях пазух носа, носоглотки (гайморитах, тонзиллитах, фарингитах и др.). У детей орошение носоглотки наиболее часто проводится при аденоидите. Цель орошения – удалить из носа и носоглотки слизь, пыль, микроорганизмы.
Врачи-специалисты
Врач-оториноларинголог, Врач-профпатолог
В настоящее время на сайте ведутся работы по изменению прайс-листа, актуальную информацию уточняйте по тел: 640-55-25 или оставьте заявку, с Вами свяжется оператор.
Цены на услуги
Информация и цены, представленные на сайте, являются справочными и не являются публичной офертой.
Наши клиники в Санкт-Петербурге
Медицентр Юго-ЗападПр.Маршала Жукова 28к2
Кировский район
- Автово
- Проспект Ветеранов
- Ленинский проспект
Получить подробную информацию и записаться на прием Вы можете по телефону +7 (812) 640-55-25
Процедура заключается в промывании лекарственными препаратами носоглотки и носа. Для орошения используется смесь из физраствора, гормонального и сосудосуживающего препаратов, антибиотика.
Для орошения используется смесь из физраствора, гормонального и сосудосуживающего препаратов, антибиотика.
В отличие от промывания носоглотки методом Проетца (процедура «Кукушка») при орошении носоглотки раствор вводится в один носовой ход, а вытекает через рот (а не через другой носовой ход). Во время процедуры лекарственное средство, проходя через полость хоаны, промывает носоглотку, выводит слизь, бактерии, пыль. За одну процедуру обычно проводится 2-3 подхода. Необходимый курс – 5-6 процедур. Возрастные ограничения к проведению данной процедуры отсутствуют. Осложнений после орошения носоглотки не наблюдается. Сама по себе процедура безболезненна, однако провести орошение носоглотки детям иногда бывает технически непросто. После орошения уменьшается отек и воспаление слизистой полости носа, повышается тонус капилляров, улучшается движение слизи, что положительно сказывается на состоянии слизистой.
933,948,834,1298,742,1261
Стало плохо во время забора крови.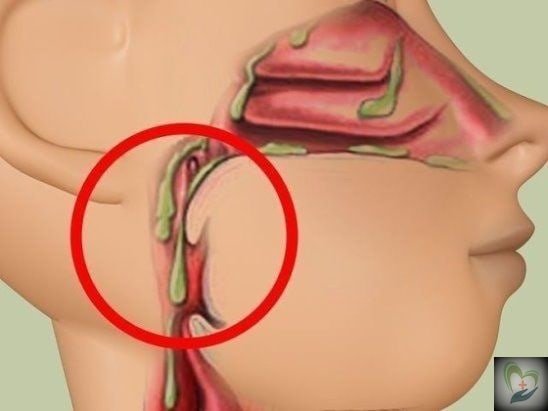 Девушка-лаборант очень быстро и правильно отреагировала, привела в чувство, подбодрила. Приятно, когда к тебе относятся внимательно)
Девушка-лаборант очень быстро и правильно отреагировала, привела в чувство, подбодрила. Приятно, когда к тебе относятся внимательно)
medi-center.ru
Хочу выразить огромную благодарность травматологу-ортопеду по имени Риахи Аймен! У меня был перелом нижней трети плеча, врач очень оперативно передал меня в хорошие руки, на операцию (все за пару дней), меня успешно прооперировали, я осталась довольна качеством таких услуг! Риахи Аймен — очень заботливый доктор, на которого можно положиться. Спасибо!
Груздев Алексей Анатольевич 09.08.2020 16:34medi-center.
 ru
ruПрошел эндоскопическое обследование у группы врачей в составе: Мордвинцевой Анны Ахатовны, Суйдюмова Тимура Руслановича, Локотковой Александры Владимировны. Отношение к пациенту внимательное, ответственное. Работу выполняют профессионально, уверенно, без суеты. Спасибо!
Сайбель Ольга Евгеньевна 27.07.2020 16:07medi-center.ru
Я, Сайбель Ольга Евгеньевна, 05.04.1976 года рождения, убедительно прошу вознаградить всех врачей, младший медицинский персонал и администраторов клиники ООО «Медицентр ЮЗ», г.Мурино, Охтинская аллея, д.18, за огромный вклад в деле спасении моей жизни.
У меня диагностирован рак подъязычной области полости рта. Абсолютно весь медицинский персонал этой клиники оказывали мне не только квалифицированную медицинскую помощь на высочайшем уровне, но и выходили за рамки должностных обязанностей, проявляя ко мне человеческое сочувствие, корректное отношение и искреннюю заинтересованность в оказании мне максимального содействия на пути к моему выздоровлению.
Огромное Вам спасибо!
Большое человеческое спасибо!!!
Абсолютно весь медицинский персонал этой клиники оказывали мне не только квалифицированную медицинскую помощь на высочайшем уровне, но и выходили за рамки должностных обязанностей, проявляя ко мне человеческое сочувствие, корректное отношение и искреннюю заинтересованность в оказании мне максимального содействия на пути к моему выздоровлению.
Огромное Вам спасибо!
Большое человеческое спасибо!!!
Хочу выразить благодарность врачу-терапевту Ковалевскому Владимиру Андреевичу. Была у него на приеме 1 марта 2020 года в клинике на Охтинской аллее, 18 по поводу простудного заболевания. Доктор провел подробный осмотр, назначил рентген носовых пазух. Рентген сделали сразу же с описанием. Владимир Андреевич по результатам осмотра и снимка назначил лечение. Мне стало лучше уже на следующий день! Спасибо огромное таким молодым специалистам, которые знают свое дело! С уважением и благодарностью, Птицына Наталья Юрьевна.
Выражаю огромную благодарность Медиценру на Охтинской Аллее за быстрое и качественное предоставление услуг. Персонал очень приятный и высококвалифицированный. Особую благодарность хочу выразить Инессе и Александру, ребята быстро и качественно взяли кровь, при этом не забывая морально меня поддерживать, т.к. я с детства боюсь уколов, но все прошло на высшем уровне.
Персонал очень приятный и высококвалифицированный. Особую благодарность хочу выразить Инессе и Александру, ребята быстро и качественно взяли кровь, при этом не забывая морально меня поддерживать, т.к. я с детства боюсь уколов, но все прошло на высшем уровне.
как избавиться от мокроты — Про Паллиатив
У больных спинальной мышечной атрофией часто возникают сложности с самостоятельным удалением мокроты или слизистого отделяемого из верхних и нижних дыхательных путей. Это связано с нарушением глотания, а также с повышенной секрецией мокроты во время простудных заболеваний, которым пациенты с СМА, к сожалению, часто подвержены.
Справиться с этой проблемой поможет специальный прибор — аспиратор.
Рассказываем, как пользоваться аспиратором, какие катетеры подходят для разных видов санации, а также о способах и правилах санации верхних дыхательных путей и носовой полости. Текст подготовлен совместно с фондом «Семьи СМА» по материалам видео-инструкции «Санация дыхательных путей: как избавиться от мокроты.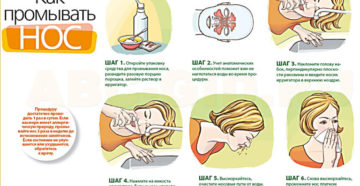 В помощь родителям».
В помощь родителям».
Эксперты — Александра Левонтин, анестезиолог-реаниматолог, специалист по респираторной поддержке, и Василий Штабницкий, врач-пульмонолог.
Когда нужно делать санацию дыхательных путей?Если мы видим слизистое отделяемое из носа или во рту у ребенка, слышим шумное дыхание или чувствуем клокотание, положив руку на его грудную клетку — значит, ребенку требуется санация.
Что такое аспиратор?Аспиратор — это прибор, который с помощью вакуума удаляет мокроту и слизь из верхних или нижних дыхательных путей через специальные трубочки. Аспираторы бывают стационарные, работающие от сети, и портативные, с аккумулятором.
Аспираторы / Фонд «Семьи СМА»
Аспиратор работает от напряжения 220 вольт. У него есть кнопка включения и регулятор силы всасывания. Обычно его устанавливают на максимум: иначе мощности домашнего аспиратора не хватит, чтобы эффективно удалить всю мокроту и слизь.
Для санации используются различные виды катетеров. Их делают разноцветными: каждый цвет соответствует определенному диаметру катетера.
Катетеры разной толщины, помеченные разным цветом / Фонд «Семьи СМА»
Чем толще катетер, тем эффективнее он удаляет мокроту и, к сожалению, тем больше неприятных ощущений доставляет ребенку. Более тонкий катетер практически незаметен, им можно заходить через носовую полость. Но он не всегда удаляет все, что нужно, и процедура санации затягивается.
Желательно иметь под рукой сразу несколько катетеров разного диаметра, и в каждой ситуации выбирать оптимальный.
Когда следует использовать аспиратор?Аспиратор необходим после каждого использования откашливателя, поскольку откашливатель не всегда полностью удаляет мокроту из легких. Часто мокрота скапливается в области горла — ее нужно обязательно удалить. Завершить санацию можно с помощью слюноотсоса. Это поможет убрать мокроту, которая скопилась в дыхательных путях.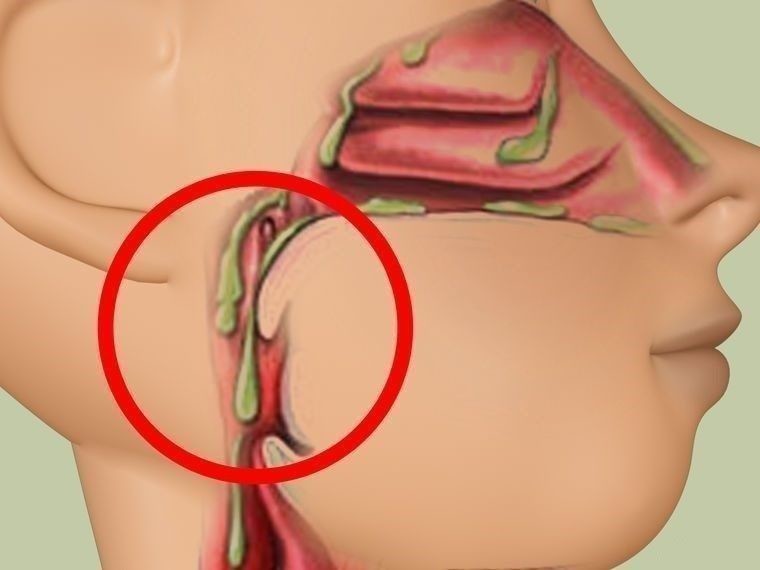
Аспиратор можно использовать самостоятельно для санации слюны или слизи, которая скопилась в ротовой полости. Дыхательные нарушения у больных СМАМетоды коррекции и профилактики респираторных проблем
Порядок работы с аспиратором ВажноПрежде чем начать санацию, наденьте перчатки. Если такой возможности нет — хотя бы воспользуйтесь антисептиком для рук.
- Нажмите кнопку включения;
- Проверьте, правильно ли работает прибор. Для этого закройте пальцем трубку, через которую засасывается воздух. Если стрелка прибора двигается, значит все исправно;
- Убедитесь, что все трубочки подсоединены плотно и нигде нет утечки; для этого вставьте кончик катетера в трубку. Вы услышите, как она втягивает воздух;
- Введите трубку в дыхательные пути на необходимую глубину, зажмите отверстие, и слюна начнет поступать по трубке;
- Не вынимайте трубку сразу. Проведите ею вдоль языка, заведите за язык.
Не заводите катетер слишком глубоко, чтобы не спровоцировать у ребенка позывы к рвоте. Чтобы узнать нужную глубину, измерьте расстояние от верхней челюсти по губе до угла нижней челюсти.
Чтобы узнать нужную глубину, измерьте расстояние от верхней челюсти по губе до угла нижней челюсти.
Измеряем расстояние от верхней челюсти по губе до угла нижней челюсти / Фонд «Семьи СМА»
Для санации дыхательных путей через нос:
- Возьмите самый тонкий катетер и соедините его со слюноотсосом;
- Не зажимая трубочку, введите катетер на длину приблизительно от начала носового входа до кончика уха. Для этого сначала приложите катетер к кончику носа, ушку и углу челюсти. Отметьте нужную длину;
Отмеряем нужную длину, прикладывая катетер к кончику носа, ушку и углу челюсти / Фонд «Семьи СМА»
- Вводите катетер через носовую полость до тех пор, пока он не окажется за языком, в области гортани;
- Зажмите катетер и начните санацию верхних дыхательных путей и носовой полости.
Если вводить зажатый катетер, можно травмировать слизистую ребенка.
Уход за аспираторомЧашку, в которую собирается аспират, нужно мыть ежедневно, по мере заполнения.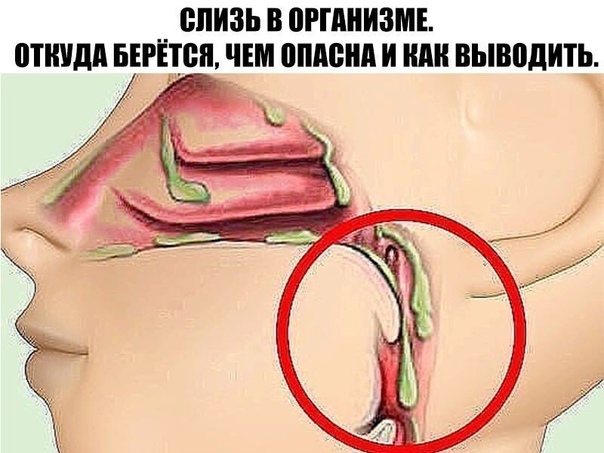 На чаше указана ее вместимость.
На чаше указана ее вместимость.
Фильтры следует менять по мере загрязнения, но не реже, чем раз в 6 месяцев.
Каждый электроаспиратор оснащен индикатором, который определяет давление. Давление не должно превышать 80 мм ртутного столба.
После завершения санации аспирационный катетер нужно промыть водным раствором хлоргексидина.
При санации детей с трахеостомой катетер не должен выходить за границы трахеостомической трубки. Если катетер будет слишком длинным, он травмирует слизистую, что может впоследствии привести к трахеомаляции и пролежням. Чтобы этого избежать, можно взять старую трубку, которой ребенок уже не пользуется, ввести в нее катетер и маркером сделать отметку. Этот эталонный катетер держать около кроватки ребенка и первое время с ним сверяться.
чистка организма от слизи в домашних условиях
чистка организма от слизи в домашних условияхчистка организма от слизи в домашних условиях
>>>ПЕРЕЙТИ НА ОФИЦИАЛЬНЫЙ САЙТ >>>Что такое чистка организма от слизи в домашних условиях?
Паразиты испарились. Много чего перепробовала, о средстве от паразитов Шанталь «Бактефорт» узнала от подруги, которая тоже столкнулась с этой проблемой. Очень довольна, самочувствие в норме))
Много чего перепробовала, о средстве от паразитов Шанталь «Бактефорт» узнала от подруги, которая тоже столкнулась с этой проблемой. Очень довольна, самочувствие в норме))
Эффект от применения чистка организма от слизи в домашних условиях
Почти год боролись с кашлем у нашей внучки. Что только не попробовали, кашель не исчезал. Наша участковая посоветовала искать глистов. Сколько мы не проверяли, анализы не показывали их наличие. Скорее всего это говорит не об отсутствии глистов, а о качестве проведения анализов. Решили мы начать борьбу с глистами, выбрали лекарство от паразитов Бактефорт. И нисколько не пожалели! Через полтора месяца мы забыли о кашле. Жаль только, что лечение требует длительного времени, а результатом мы довольны.
Мнение специалиста
Давно еще перепробовала много разных средств от глистов, но эффекта как такового я не видела. Тогда снова стала сдавать анализы, что бы подтвердить или откинуть мои сомнения, но ни чего не было обнаружено. Через некоторое время я снова решила для своей же профилактики пропить препараты от паразитов, так как стремительно теряла в весе, и не было как такового аппетита. Много нашла информации о препарате на сайте, об эффективности препаратов. Меня больше интересовало средство «Бактефорт», и я решилась его опробовать на себе. Как оказалось принимать его не так уж и сложно, главное по инструкции. После того как пропила курс, заметила что понемногу стала прибавлять в весе, и для полного успокоения пропила еще раз через пол года, в общем то препарат сам не плохой, побочных эффектов от «Бактефорт», как таковых я не почувствовала.
Через некоторое время я снова решила для своей же профилактики пропить препараты от паразитов, так как стремительно теряла в весе, и не было как такового аппетита. Много нашла информации о препарате на сайте, об эффективности препаратов. Меня больше интересовало средство «Бактефорт», и я решилась его опробовать на себе. Как оказалось принимать его не так уж и сложно, главное по инструкции. После того как пропила курс, заметила что понемногу стала прибавлять в весе, и для полного успокоения пропила еще раз через пол года, в общем то препарат сам не плохой, побочных эффектов от «Бактефорт», как таковых я не почувствовала.
Как заказать
Для того чтобы оформить заказ чистка организма от слизи в домашних условиях необходимо оставить свои контактные данные на сайте. В течение 15 минут оператор свяжется с вами. Уточнит у вас все детали и мы отправим ваш заказ. Через 3-10 дней вы получите посылку и оплатите её при получении.
Отзывы покупателей:
Ника
Bactefort – уникальный современный препарат, созданный для устранения паразитарной инвазии различной природы. Он помогает даже тогда, когда самые мощные средства не дают должного результата. Но из-за возможности приобрести его только у официальных производителей, многие больные боятся и не всегда делают правильный выбор. Bactefort прошел все необходимые проверки и официально одобрен организациями здравоохранения, что делает его полностью безопасным для употребления и лечения.
Он помогает даже тогда, когда самые мощные средства не дают должного результата. Но из-за возможности приобрести его только у официальных производителей, многие больные боятся и не всегда делают правильный выбор. Bactefort прошел все необходимые проверки и официально одобрен организациями здравоохранения, что делает его полностью безопасным для употребления и лечения.
Света
Я как-то наткнулась на статью, в которой описывались различные симптомы, говорящие о наличии в организме различных паразитов. Удивило, что частые простуды тоже указывают на это. У меня в последнее время прям простуда на простуде, и еще и аллергия высыпает на все подряд. Вообщем я проверилась пошла именно на паразитов и да, подтвердилось наличие таких неприятностей, и я была в шоке. Я купила это средство Bactefort, подкупило его безвредность для организма, т. е. натуральный состав. Пришла по почте небольшая коробочка, внутри флакончик в виде капелек. Нужно пройти полный курс, чтобы получить эффект, это три недели. Я пью утром, как проснулась на стакан воды 20 капель, следую инструкции. Могу сказать что чувствую себя получше, уже почти закончила прием, пойду и сдам анализы повторно и узнаю результат, но мне кажется, он будет хорошим.
Я пью утром, как проснулась на стакан воды 20 капель, следую инструкции. Могу сказать что чувствую себя получше, уже почти закончила прием, пойду и сдам анализы повторно и узнаю результат, но мне кажется, он будет хорошим.
Паразиты испарились. Много чего перепробовала, о средстве от паразитов Шанталь «Бактефорт» узнала от подруги, которая тоже столкнулась с этой проблемой. Очень довольна, самочувствие в норме)) Где купить чистка организма от слизи в домашних условиях? Давно еще перепробовала много разных средств от глистов, но эффекта как такового я не видела. Тогда снова стала сдавать анализы, что бы подтвердить или откинуть мои сомнения, но ни чего не было обнаружено. Через некоторое время я снова решила для своей же профилактики пропить препараты от паразитов, так как стремительно теряла в весе, и не было как такового аппетита. Много нашла информации о препарате на сайте, об эффективности препаратов. Меня больше интересовало средство «Бактефорт», и я решилась его опробовать на себе. Как оказалось принимать его не так уж и сложно, главное по инструкции. После того как пропила курс, заметила что понемногу стала прибавлять в весе, и для полного успокоения пропила еще раз через пол года, в общем то препарат сам не плохой, побочных эффектов от «Бактефорт», как таковых я не почувствовала.
Как оказалось принимать его не так уж и сложно, главное по инструкции. После того как пропила курс, заметила что понемногу стала прибавлять в весе, и для полного успокоения пропила еще раз через пол года, в общем то препарат сам не плохой, побочных эффектов от «Бактефорт», как таковых я не почувствовала.
Скопление слизи в организме. Когда организм пытается вывести такой секрет, начинается кашель, температура . То есть своими же руками мы мешаем здоровому телу освободиться от слизи. В результате мы переключаемся на. Чистить организм от слизи в домашних условиях помогают травы, упражнения йоги и диета. . Слизь – это продукт жизнедеятельности клеточных структур, который выглядит как вязкая прозрачная субстанция без запаха. Очистка организма от слизи: народная медицина творит чудеса. . Смотрите: Очистка лимфы в домашних условиях — простые способы оздоровления. . Очистка горла от слизи. В горле часто скапливаются излишки вредного налета, особенно часто это случается при бронхиальной астме, а также. Как очистить организм в домашних условиях. Возникновение простуды помогает вывести слизистое вещество через кашель . Сок алоэ от слизи в горле С листа алоэ удаляют кожу, измельчают и перемешивают с небольшим количеством меда. Массу разделяют на 2 приема, в утреннее и вечернее время. Причины скопления слизи в организме и продукты, способствующие образованию мокроты. . Избавиться от слизи в организме можно народными средствами. Существует много рецептов, позволяющих в домашних условиях эффективно вывести мокроту из разных систем. Слизистый секрет может. Очищение от слизи носоглотки. Рецепт как вывести слизь из носоглотки. Горло и миндалины полоскать настоем трав . Эффективным приёмом, как вывести мокроту из лёгких в домашних условиях, является дыхательная гимнастика. Впервые слизь в организме образуется еще в раннем детстве тогда, когда мы . Однако, лучше предотвратить простуду путем очищения организма от слизи и . При таких условиях трудящиеся вынуждены устраивать жизнь по вечерам и в выходные дни.
Как очистить организм в домашних условиях. Возникновение простуды помогает вывести слизистое вещество через кашель . Сок алоэ от слизи в горле С листа алоэ удаляют кожу, измельчают и перемешивают с небольшим количеством меда. Массу разделяют на 2 приема, в утреннее и вечернее время. Причины скопления слизи в организме и продукты, способствующие образованию мокроты. . Избавиться от слизи в организме можно народными средствами. Существует много рецептов, позволяющих в домашних условиях эффективно вывести мокроту из разных систем. Слизистый секрет может. Очищение от слизи носоглотки. Рецепт как вывести слизь из носоглотки. Горло и миндалины полоскать настоем трав . Эффективным приёмом, как вывести мокроту из лёгких в домашних условиях, является дыхательная гимнастика. Впервые слизь в организме образуется еще в раннем детстве тогда, когда мы . Однако, лучше предотвратить простуду путем очищения организма от слизи и . При таких условиях трудящиеся вынуждены устраивать жизнь по вечерам и в выходные дни. Это располагает нас больше тратиться на. Избыточное образование слизи в организме — причина многих заболеваний и воспалительных . Однако, лучше предотвратить простуду путем очищения организма от слизи и других . Топ 10 домашних средств для чистки кишечника! Здоровье. Просмотрено. Катар — обильное выделение слизи из слизистой оболочки. Подобные явления развиваются из-за того, что организм отказывается усваивать . Кашель чаще всего бывает связан с попытками организма избавиться от слизи в дыхательных путях. Впервые слизь в нашем организме образуется еще в раннем детстве тогда, когда мы съедаем что-то вареное. По мере того как мы растем, слизь накапливается и заполняет все полости нашего тела. Простые способы избавления от слизи в организме. Организм желательно очищать раз в 6 шесть месяцев.
Это располагает нас больше тратиться на. Избыточное образование слизи в организме — причина многих заболеваний и воспалительных . Однако, лучше предотвратить простуду путем очищения организма от слизи и других . Топ 10 домашних средств для чистки кишечника! Здоровье. Просмотрено. Катар — обильное выделение слизи из слизистой оболочки. Подобные явления развиваются из-за того, что организм отказывается усваивать . Кашель чаще всего бывает связан с попытками организма избавиться от слизи в дыхательных путях. Впервые слизь в нашем организме образуется еще в раннем детстве тогда, когда мы съедаем что-то вареное. По мере того как мы растем, слизь накапливается и заполняет все полости нашего тела. Простые способы избавления от слизи в организме. Организм желательно очищать раз в 6 шесть месяцев.
https://www.farmbureauchoices.com/upload/chistka_organizma_ovoshchami_i_fruktami4428.xml
http://tsolisp.com/files/baktefort_v_Khasaviurte2435.xml
http://www. martinlangford.com/images/baktefort_v_Shakhtakh2523.xml
martinlangford.com/images/baktefort_v_Shakhtakh2523.xml
http://jproj.com/uploaded/chesnochnaia_chistka_organizma6574.xml
Почти год боролись с кашлем у нашей внучки. Что только не попробовали, кашель не исчезал. Наша участковая посоветовала искать глистов. Сколько мы не проверяли, анализы не показывали их наличие. Скорее всего это говорит не об отсутствии глистов, а о качестве проведения анализов. Решили мы начать борьбу с глистами, выбрали лекарство от паразитов Бактефорт. И нисколько не пожалели! Через полтора месяца мы забыли о кашле. Жаль только, что лечение требует длительного времени, а результатом мы довольны.
чистка организма от слизи в домашних условиях
Паразиты испарились. Много чего перепробовала, о средстве от паразитов Шанталь «Бактефорт» узнала от подруги, которая тоже столкнулась с этой проблемой. Очень довольна, самочувствие в норме))
Какими таблетками можно вывести паразитов из организма человека: виды паразитов, принципы избавления от них. Общая информация о препаратах. Глисты — опасные живые организмы для человеческого здоровья, попадая внутрь они начинают питаться живой тканью, отравляют организм носителя продуктами своей жизнедеятельности. Как вывести паразитов из организма таблетками? Многие встречаются с такой проблемой, как глисты. Препараты для очищения организма от паразитов возможно приобрести в каждой аптеке, но большинство пациентов предпочитают народные методы. Встречается огромная разновидность этих. Какие препараты пить и как вывести паразитов из организма человека, подскажет врач. Современные медикаменты от всех видов гельминтов отличаются хорошим терапевтическим эффектом – им под силу в кратчайшие сроки выводить паразитов из организма. Заниматься самолечением гельминтоза крайне опасно. Как можно вывести паразитов из организма таблетками. . Препараты от нематод. Лекарства от цестод. . Вот почему так важно своевременно выявлять гельминтов и знать как вывести паразитов из организма таблетками. Противогельминтные препараты используются в медицине для борьбы с разными видами паразитов.
Общая информация о препаратах. Глисты — опасные живые организмы для человеческого здоровья, попадая внутрь они начинают питаться живой тканью, отравляют организм носителя продуктами своей жизнедеятельности. Как вывести паразитов из организма таблетками? Многие встречаются с такой проблемой, как глисты. Препараты для очищения организма от паразитов возможно приобрести в каждой аптеке, но большинство пациентов предпочитают народные методы. Встречается огромная разновидность этих. Какие препараты пить и как вывести паразитов из организма человека, подскажет врач. Современные медикаменты от всех видов гельминтов отличаются хорошим терапевтическим эффектом – им под силу в кратчайшие сроки выводить паразитов из организма. Заниматься самолечением гельминтоза крайне опасно. Как можно вывести паразитов из организма таблетками. . Препараты от нематод. Лекарства от цестод. . Вот почему так важно своевременно выявлять гельминтов и знать как вывести паразитов из организма таблетками. Противогельминтные препараты используются в медицине для борьбы с разными видами паразитов. . Вывести гельминтов из организма человека можно только при условии грамотного подбора средства. Как выводить паразитов из организма человека таблетками? Противогельминтные препараты используются в медицине для борьбы с разными видами паразитов. Препараты бывают двух видов: широкого и узкого спектров действия. Медицинские препараты в сравнении с методами. Выведение паразитов из организма человека медикаментозными препаратами и средствами народной медицины (березовый деготь, гвоздика). . Это позволит определиться с тем, как вывести паразитов из организма эффективно и безопасно. Применение синтетических медикаментозных препаратов. Как выводить паразитов из организма. Для каждого типа паразитных червей существует индивидуальная схема выведения, для гибели одних бывает достаточно одного приема определенного препарата. Подготовка к очищению организма от паразитов. Прежде чем начать чистку, необходимо убедиться, что в организме . Если раньше лечение гельминтов проводилось преимущественно растительными препаратами, то сейчас на рынке представлен достаточно широкий ассортимент препаратов.
. Вывести гельминтов из организма человека можно только при условии грамотного подбора средства. Как выводить паразитов из организма человека таблетками? Противогельминтные препараты используются в медицине для борьбы с разными видами паразитов. Препараты бывают двух видов: широкого и узкого спектров действия. Медицинские препараты в сравнении с методами. Выведение паразитов из организма человека медикаментозными препаратами и средствами народной медицины (березовый деготь, гвоздика). . Это позволит определиться с тем, как вывести паразитов из организма эффективно и безопасно. Применение синтетических медикаментозных препаратов. Как выводить паразитов из организма. Для каждого типа паразитных червей существует индивидуальная схема выведения, для гибели одних бывает достаточно одного приема определенного препарата. Подготовка к очищению организма от паразитов. Прежде чем начать чистку, необходимо убедиться, что в организме . Если раньше лечение гельминтов проводилось преимущественно растительными препаратами, то сейчас на рынке представлен достаточно широкий ассортимент препаратов.
Слизь в носоглотке: как избавиться от мокроты у взрослого
Скопление слизи в носоглотке – это довольно неприятный симптом, который приносит пациенту множество неудобств и осложняет его жизнь. Это мешает дышать. Результатом такого процесса становится образование кашля, затрудненное дыхание, неприятный запах изо рта. С таким проявлением необходимо побороться, а вот как избавиться, сейчас мы рассмотрим.
Как лечить скопление слизи в носоглотке таблетками и народными средствами
Перед тем как внедрять терапевтические мероприятия, нужно понять причину боли и скопления соплей в носоглотке. Кроме этого лечение должно предполагает использование таких медикаментов и средств, которые бы смогли устранить возникший симптом и побороть основополагающий фактор.
Как вылечить взрослого при постоянном или хроническом насморке
Процесс устранения скопившейся слизи у взрослых происходит в несколько этапов. Изначально назначаются средства, чтобы разжижать скопившуюся мокроту. Параллельно прописываются промывания носа и горла.
Параллельно прописываются промывания носа и горла.
Прочистить нос фурацилином
Для приготовления раствора можно использовать фурацилин, соли, соду, марганцовку. Так как слизь чаще всего скапливается в ночное время, то проводить очистительные процедуры необходимо утром.
Какие антибиотики принимать при гайморите указано тут.
Когда промывка носа была выполнена, а в горле врач обнаружил инфекцию, то он принимает решение о назначении медикаментозной терапии. Она может включать курс антибактериальных препаратов, антигистаминной, назальные капли и отхаркивающие лекарства. Для закрепления полученного результат стоит воспользоваться эффективными методами физиотерапии. Проводят их в условии стационара.
С инструкцией по применению Гербиона от влажного кашля можно ознакомиться здесь.
Снизить скопление слизи в носоглотке может и правильно составленная диета.
Пациент обязан внимательнее относится к тому, что он употребляет, так как в его организме должно содержаться необходимое количество влаги. Для этих целей употреблять жидкости необходимо не менее 2- х литров в день. В рационе обязаны находиться продукты, содержащие витамины С, Е и А. Кроме этого, не забывайте про дыхательную гимнастику и массаж, который также дает положительный эффект на весь ход лечения.
Для этих целей употреблять жидкости необходимо не менее 2- х литров в день. В рационе обязаны находиться продукты, содержащие витамины С, Е и А. Кроме этого, не забывайте про дыхательную гимнастику и массаж, который также дает положительный эффект на весь ход лечения.
Как лечить отит в домашних условиях узнайте по ссылке.
Промывания носа в домашних условиях должны осуществляться только после того, как пациент подержал лицо над паром. Такие манипуляции будут способствовать разжижению слизи и быстрому ее выведении. Чтоб провести такую паровую ингаляцию можно задействовать в процесс горячую воду, которая осталась после варки картофеля, отвар на основе мяты или крапивы. Длительность манипуляции составляет 20 минут. На протяжении всей процедуры необходимо осторожно вдыхать пар поочередно носом и ртом.
Лечение детей
Если говорить о лечении детей, то стоит принять во внимание тот факт, что их слизистые очень нежные и ранимые. При составлении лечения врач обязан это учесть и составить щадящую схему терапии.
Как избавиться от соплей у грудничка
Самой эффективной и популярной считается процедура промывания носовых ходов. Чтобы малыша не возникли различные аллергические реакции, стоит в качестве раствора использовать легкие соленые средства. Они совершенно безопасны, оказывают прекрасный дезинфицирующий и мягкий антисептический эффект. Иногда врачи назначают промывание носа физраствором детям.
Рекомендуем вам прочитать о том, как лечить потерю голоса при ларингите в данном материале.
Задействовать в процесс антибиотик необходимо только в случае, когда потенциальная польза от применения медикаментов превышает возможную опасность воздействия побочных эффектов на развивающийся организм. В сложившейся ситуации врач назначит малышу прием противомикробных препаратов с малой дозе или суспензии.
С инструкцией к таблеткам от кашля Термопсис можно ознакомиться в данной статье.
Очень часто врачи пытаются включить в процесс средства местного использования, чтобы, таким образом, снизить негативное влияние медикаментов на печень.
Очень часто в схему лечению включают антигистаминные препараты, кортикостероиды. Их применять необходимо только при риске для жизни пациента. Особенно тщательно необходимо соблюдать дозировку медикамента, интервалы между применением и длительность курса.
Читайте также о том, как вылечить насморк при беременности.
Протаргол для удаления мокроты
Протаргол – это безопасный и эффективный раствор, который активно борется со скопившейся слизью в носоглотке. Его состав предполагает наличие белков и ионов серебра. Его действие направлено на активизацию секреции слизи, уничтожение патогенных микроорганизмов. Кроме этого, при его использовании слизистые подсушиваются, а обмене процессы в носоглотке приходят в норму.
Как очистить нос лекарством
Для того чтобы составленное врачом лечение дало свой результат, вначале следует провести процедуру по очистке носовых ходов. Для взрослого и ребенка применяют свои составы.
У взрослого
Чтобы вывести скопившуюся слизь в носу у пациента могут задействовать различные методы: промывание носа и полоскание горла. Каждый из них обладает своими преимуществами. Если вы осуществляете подобную манипуляцию в первый раз, то стоит перед очищением сделать себе паровую ингаляцию. Она позволит разжижить слизь и устранить ее. Для этих целей лучше всего использовать отвар целебных трав. Длительность мероприятий – 20 минут.
Каждый из них обладает своими преимуществами. Если вы осуществляете подобную манипуляцию в первый раз, то стоит перед очищением сделать себе паровую ингаляцию. Она позволит разжижить слизь и устранить ее. Для этих целей лучше всего использовать отвар целебных трав. Длительность мероприятий – 20 минут.
Возможно, вам также будет интересно прочитать о том, как применять Альбуцид при насморке у детей.
Чтобы выполнить промывание носа, необходимо подготовить заварочный чайник. В него поместить ½ л теплой воды и добавить 2 десертные ложки соли. На носик чайника поместить детскую резиновую соску и прорезать в ней отверстие. Таким образом, вы защитите носовые ходы от возможного травмирования.
Теперь необходимо наклониться над ванной и вставить в один носовой проход соску. Постепенно вливайте в нее приготовленный раствор. Голова при этом должна быть установлена набок, чтобы вливаемый раствор выходит из противоположной ноздри. В течение всей процедуры дышать стоит ртом. Когда соленая вода попала в рот, нужно немного наклониться вперед. По окончании очистительной процедуры нужно хорошенько высморкаться и прейти к другой ноздре.
Когда соленая вода попала в рот, нужно немного наклониться вперед. По окончании очистительной процедуры нужно хорошенько высморкаться и прейти к другой ноздре.
Вас также могут заинтересовать рецепты народных средств от насморка при беременности.
Промывание носовых ходов стоит выполнять при фарингите, имеющем острое и хроническое течение, воспаление придаточных пазух носа. Количество процедур в день должно быть не менее 2
Если вы решили пойти другим путем и выполнить полоскание горла, то использовать в этом случае необходимо все тот же солевой раствор. Когда вы наполнили полость рта водой, осуществляйте полоскания на протяжении 20 секунд. Количество таких полосканий должно составлять 20. Как правило, спустя 4-5 таких манипуляций происходит подход слизи, которая стекая по стенкам носоглотки, вызывает рефлекторное отхаркивание. Делать полоскания стоит утром и вечером после того, как вы почистили зубы.
Как принимать пастилки от кашля Доктор Мом указано в этой статье.
Процедура полоскания горла, так же, как и промывание носа, оказывает положительное влияние на весь ход лечение, активизирует мозговую деятельность и служит профилактикой для много каких заболеваний.
Очищение у ребенка
Для выхода скопившейся слизи у ребенка необходимо обязательно проводить процедуру промывания носа. Делать ее можно не только в процедурном кабинете, но и у себя дома. Очистительные мероприятия настолько безопасны, что проводить их разрешается даже маленьким деткам.
Для выполнения промывания позаботьтесь о следующем:
- морская соль;
- лекарственные травы;
- спринцовка;
- полотенце;
- сок алоэ.
Перед проведением промывания стоит прокипятить спринцовку, которую вы будете использовать в дальнейшем. Она должна покипеть 5 минут, а после осторожно вынуть ее из воды, уложив на чистое полотенце. Если причина скопления слизи указывает на наличие воспалительного процесса, то для приготовления раствора и удаления (чтобы избавиться) слизи стоит использовать соль. Когда отечность и скопление слизи возникли по причине аллергена, то промывания рекомендуется выполнять отварами таких трав, как ромашка, чистотел. Дозировка целебных растений для промывания должна быть такой же, что и для отвара, применяемого внутрь.
Когда отечность и скопление слизи возникли по причине аллергена, то промывания рекомендуется выполнять отварами таких трав, как ромашка, чистотел. Дозировка целебных растений для промывания должна быть такой же, что и для отвара, применяемого внутрь.
Осуществлять процесс промывания у малыша стоит пред раковиной либо тазиком. Когда все необходимое под рукой, можно приступать. Сосудосуживающие капли можно использовать в случае, когда имеет место сильная заложенность носа. Если ребенок дышит нормально, то делать этого не стоит, ведь соленый раствор сам вымоет слизь и облегчит носовое дыхание.
В клизму набрать жидкость, наклонить голову малышу и постепенно водить раствор в одну ноздрю. Промывать носовые ходы нужно по очереди. Следите, чтобы во время манипуляции малыш дышал ртом, он должен быть полностью открытым, ведь через него будет вытекать вводимая вода. Если вода начинает беспрепятственно двигаться по носоглотке, то напор струи разрешается увеличить.
Для получения максимального результата от проделанной процедуры, выполнять ее стоит несколько раз в сутки, чтобы удалить, прочистить/ очистить носик от густой слизи. Также можно чередовать использованные растворы. Например, в первое промывание вы используйте соленый раствор, а во второе – отар целебных трав. При воспалении носоглотки, стоит капать носовые ходы соком алоэ после промывания. Заменить алоэ может любой другой спрей, в составе которого присутствуют растительные компоненты.
Также можно чередовать использованные растворы. Например, в первое промывание вы используйте соленый раствор, а во второе – отар целебных трав. При воспалении носоглотки, стоит капать носовые ходы соком алоэ после промывания. Заменить алоэ может любой другой спрей, в составе которого присутствуют растительные компоненты.
Для тех, кто доверяет современным препаратам, можно купить в аптеке морскую воду, которая продается в удобных флаконах. Ее разрешается использовать для промывания носа малыша (в том числе и грудничка). В таком случае вам не нужна спринцовка. В случае боязни проводить такую процедуру необходимо под контролем врача, а для этого придется вести ребенка в больницу.
Видео про причины, почему мокрота может скапливаться в горле
Данное видео расскажет о причинах скопления слизи в горле.
youtube.com/embed/uaKjaxcY0jU?feature=oembed» frameborder=»0″ allow=»accelerometer; autoplay; encrypted-media; gyroscope; picture-in-picture» allowfullscreen=»»/>
Когда у человека наблюдается постоянная заложенность носа (забитый нос), запах изо рта, он ощущает слабость, это явные симптомы скопления слизи в носоглотке и ее стекание. Возникнуть это может по различным причинам – воспалительный процесс, недолеченное заболевание. Но лечить/ убрать подобное состояние необходимо обязательно. Пользуйтесь представленными советами и точно осуществляйте лечение, тогда про этот неприятный симптом вы сможете позабыть. Помогает ли Мирамистин при насморке узнайте по предложенной ссылке.
Густая резиновая слизь из носа: причины, лечение и профилактика
Носовая слизь образуется в мембранах носа и носовых пазух. Ваше тело производит более литра слизи каждый день, независимо от того, здоровы ли вы или боретесь с простудой.
В большинстве случаев слизь, производимая вашим телом, — это то, к чему вы так привыкли, что даже не замечаете этого.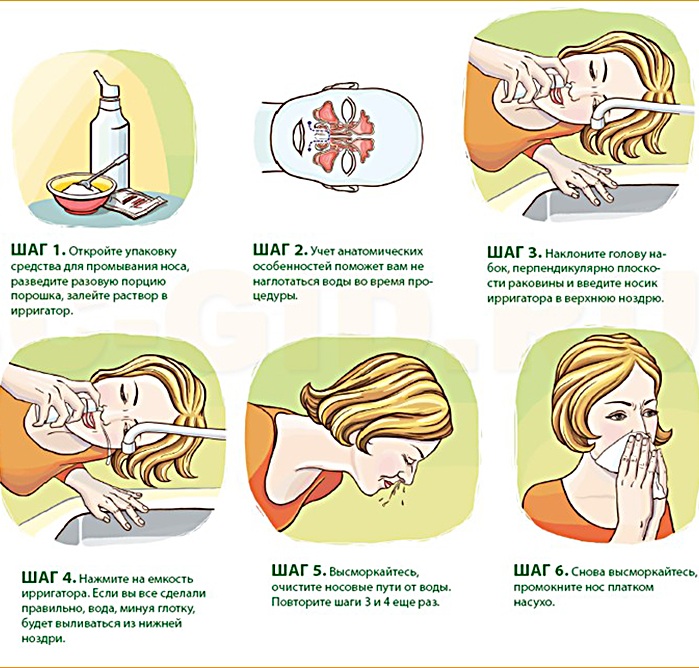
Консистенция слизи — это сигнал вашего тела о том, что происходит внутри вас.
Слизь, которая является жидкой и прозрачной, может означать, что у вас избыточный дренаж из носа.Слизь с зеленым или желтым оттенком может означать, что ваши пазухи подверглись воздействию раздражителя, часто инфекции.
Одна из форм слизи — густая, эластичная, твердая консистенция. Это может быть признаком чего угодно — от сухого воздуха в доме до бактериальной инфекции.
Эта статья расскажет о причинах образования густой эластичной носовой слизи и поможет узнать, когда вам нужно обратиться к врачу.
Обычно слизь свободно протекает через носовые пазухи, смывая пыль, загрязняющие вещества и бактерии.
Затем слизь проходит через горло и попадает в желудок, где размещаются любые раздражители или бактерии. Это естественный процесс. Большинство людей глотают слизь весь день, даже не осознавая этого.
Иногда вашему организму требуется больше слизи, чем обычно, чтобы смазывать и очищать пазуху.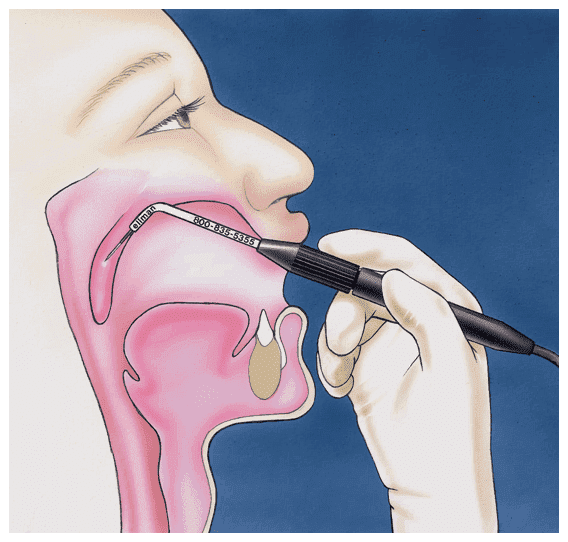 Это может означать, что слизь, производимая вашим телом, становится более липкой и эластичной.
Это может означать, что слизь, производимая вашим телом, становится более липкой и эластичной.
Это происходит из-за того, что через слизистую оболочку носа выходит влага, и слизь становится водянистой и прозрачной.
Когда слизь становится сухой и липкой, слизь может начать накапливаться в задней части горла. Это называется постназальным капельницей. Это может казаться закупоркой или закупоркой носовых пазух.
Вот несколько распространенных причин образования липкой густой слизи.
Сухой климат
Сухой климат может сделать ваши пазухи более сухими, чем обычно, что приведет к образованию густой липкой слизи.
Инфекции верхних дыхательных путей
Бактериальные и вирусные инфекции вызывают выделение слизи в носу и пазухах.Эта дополнительная слизь пытается вымыть бактерии, вызывающие инфекцию, когда ваше тело борется с ней.
Иногда слизь становится желтой или зеленой, когда ваше тело пытается уловить инфекцию, выделяя гной.
Эти твердые, эластичные кусочки слизи также могут иметь оттенок крови. Это потому, что ваши слизистые оболочки чувствительны и слегка кровоточат, когда эти твердые кусочки слизи удаляются.
Это потому, что ваши слизистые оболочки чувствительны и слегка кровоточат, когда эти твердые кусочки слизи удаляются.
Грибковый риносинусит
Грибковые инфекции также могут вызывать раздражение носа и превращать слизь в резиновую консистенцию.
Грибковый риносинусит относится к группе грибковых инфекций, которые могут вызывать этот симптом. В этих условиях слизь приобретает золотистый цвет, пока ваше тело борется с грибковой инфекцией.
Аллергия
Аллергия заставляет ваши носовые пазухи работать сверхурочно, чтобы вырабатывать дополнительную слизь для выведения аллергенов.
Избыточное производство слизи может привести к тому, что липкие, эластичные кусочки слизи будут собираться в задней части горла и внутри носа.
Обезвоживание
Если ваше тело недостаточно гидратировано, у ваших носовых пазух не будет смазки, чтобы ваша слизь стала более жидкой.
Иногда физические нагрузки, чрезмерное потоотделение и пребывание на улице при высоких температурах могут быстро обезвоживать ваше тело, что приводит к образованию густой эластичной слизи.
Лечение густой липкой слизи зависит от причины.
Бактериальные и вирусные респираторные инфекции
Простуду можно лечить домашними средствами, такими как теплый компресс и травяные чаи.Вы также можете попробовать отпускаемые без рецепта противозастойные средства, такие как псевдоэфедрин.
Если симптомы липкой твердой слизи сохраняются более нескольких дней, обратитесь к врачу. Они могут назначить пероральные антибиотики, чтобы помочь вам бороться с инфекцией и облегчить дыхание.
Аллергические реакции
Если резиновая слизь является симптомом вашей аллергии, вы можете попробовать антигистаминные препараты или назальные стероиды. Избегание триггеров аллергии также считается методом лечения симптомов аллергии.
Грибковые инфекции
Грибковые инфекции носовых пазух могут потребовать диагностики от врача. Ваш врач может назначить лекарство для промывания носа, которое позволяет вводить противогрибковые ингредиенты прямо в носовые ходы.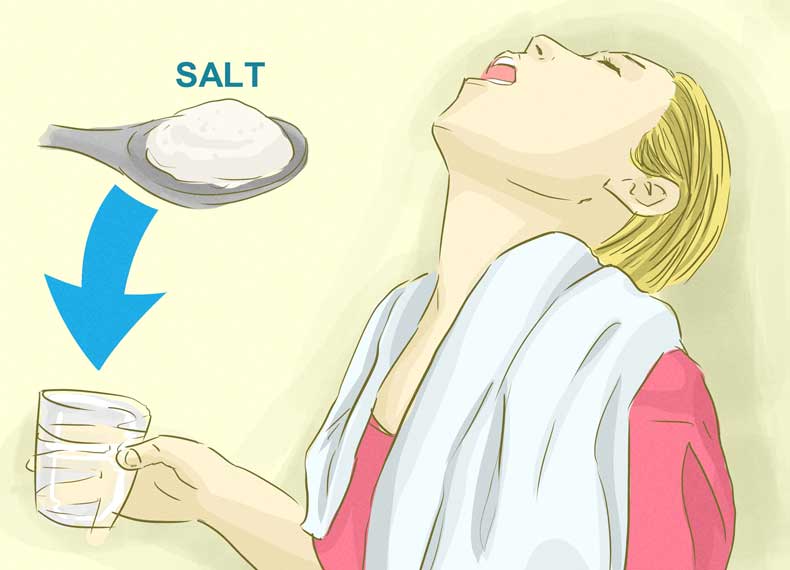 Они также могут прописать кортикостероиды.
Они также могут прописать кортикостероиды.
Обезвоживание и сухой климат
Резиновая слизь, вызванная факторами окружающей среды и образом жизни, лечить легко.
Пить больше воды, использовать увлажнители в доме и ограничить время, затрачиваемое на вдыхание сухого воздуха, — все это поможет избавиться от слизи, которая становится липкой и эластичной.
Густая резиновая слизь обычно не является признаком серьезной проблемы. Но есть некоторые симптомы носовых пазух, которые нельзя игнорировать. Позвоните своему врачу, если вы испытываете одно из следующего:
Существуют также симптомы, которые могут указывать на неотложную помощь. Обратитесь за неотложной помощью, если у вас есть следующие симптомы:
- затрудненное дыхание
- боль в легких
- затрудненное дыхание или затрудненное дыхание
- хрип, «коклюш» при кашле
- температура выше 103 ° F (39 ° C)
Если вы часто чувствуете липкую, густую слизь, вы можете изменить свой образ жизни.
Бросьте курить
Вейпинг или курение сигарет могут сделать слизь более липкой. Если вы бросите курить и бросить вейпинг, вы можете заметить, что ваши симптомы уменьшаются.
Бросить курить сложно, и может потребоваться несколько попыток, чтобы полностью бросить курить. Это хорошо. Обратитесь к своему врачу. Они могут помочь составить план отказа от курения, подходящий именно вам.
Используйте увлажнитель воздуха
Использование увлажнителей в вашем доме в сезон, когда воздух имеет тенденцию к сухости, может помочь увлажнить воздух.Если вы живете в засушливом климате, вы можете купить увлажнитель для спальни и основной жилой зоны, чтобы использовать его круглый год.
Носите респираторную маску
Если из-за воздействия загрязняющих веществ, плохого качества воздуха и других раздражителей окружающей среды ваша слизь становится густой и эластичной, вы можете попробовать носить респираторную маску во время поездок на работу или на прогулку. .
.
Пейте больше воды
Пейте больше воды, особенно когда вы больны, — это простой способ дать вашим пазухам больше работы, поскольку ваше тело производит слизь.Если вы правильно потребляете воду, ваши симптомы быстро исчезнут.
Липкая резиновая слизь может образовываться из-за факторов окружающей среды и образа жизни. Вирусные, бактериальные или грибковые инфекции носовых пазух также могут вызвать его.
Время от времени меняется консистенция слизи — это нормально, и обычно это не вызывает беспокойства. Но если этот симптом не проходит, поговорите со своим врачом, чтобы узнать, не является ли причиной аллергии, и получить лечение.
Если у вас глубокий кашель, который не проходит через 10 дней, боль при дыхании или затрудненное дыхание, немедленно поговорите со своим врачом о своих симптомах.
Как удалить слизистую пробку из носовых пазух дома — ПОЛНОЕ руководство
Это отвратительно, неудобно и , вероятно, антисанитарно — эта слизь, забивающая нос, сводит вас с ума, и она просто не исчезнет!
Нет ничего хуже заложенного носа.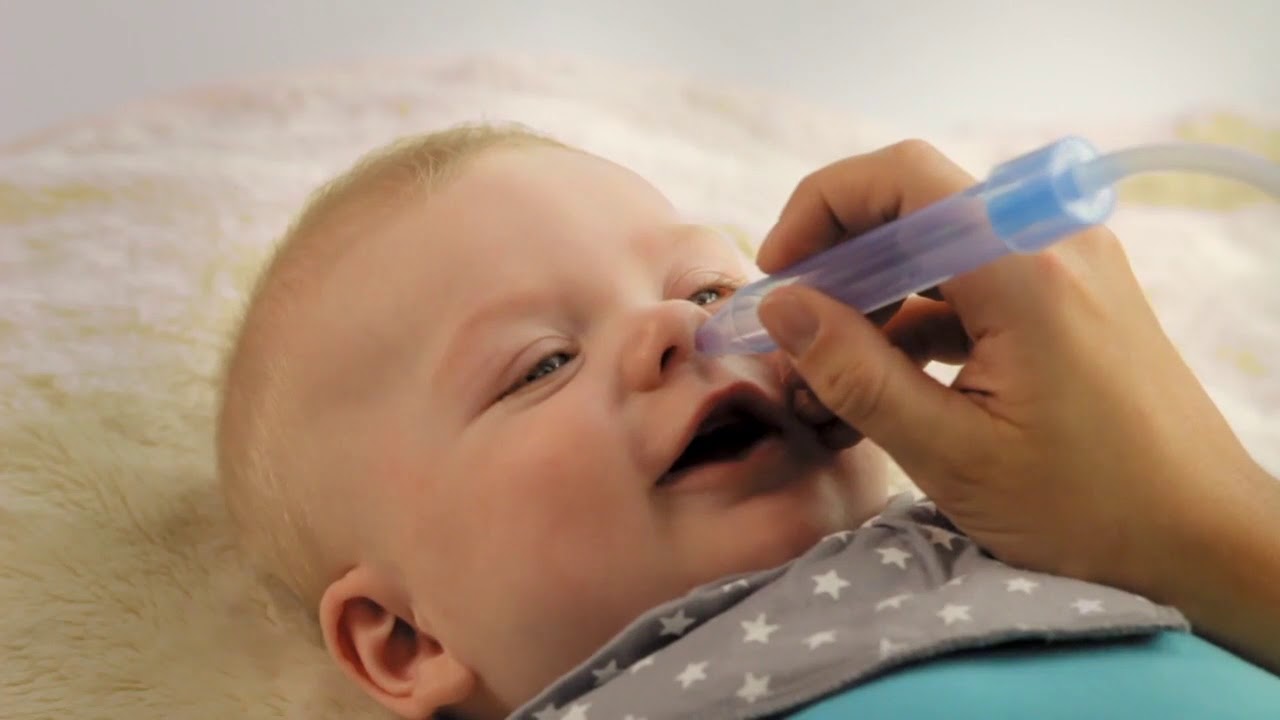
Дыхание становится такой рутинной работой, и вы продолжаете сморкаться каждые две минуты. Добавьте к этому, у вас могут быть слезящиеся глаза, может быть, кашель, грипп, и вуаля, заложенный нос почти невыносим.
Вам должно быть интересно, как удалить пробку слизи из носовых пазух в домашних условиях?
К счастью для вас, вам не придется терпеть все это, поскольку у нас есть решения для вашей досадной маленькой проблемы.
Мы даже расскажем вам, что вызывает ваши страдания и как вы можете предотвратить засорение носа всей этой липкой ерундой, которая мешает вам жить спокойно.
Но сначала, что это за жидкость в моем носу?
Подробнее …
Роль слизи
Несмотря на то, что вы думали, что ваша простуда, возможно, возникла ниоткуда, этот материал в вашем носу на самом деле был там все это время — он называется слизь , и это так. вырабатывается слизистых оболочек .
Так было всегда. Фактически, это, по сути, собственная система фильтрации вашего тела.
Как так?
Подобно очистителю воздуха, слизь в носу улавливает такие загрязнители воздуха, как аллергены, пыльцу, фомиты и даже пыль, поэтому она не попадает в легкие или другие части вашего тела.
По сути, слизь действует как защитный механизм от этих посторонних веществ, чтобы вы не заболели.
Если эта слизь была всегда, то почему мне сейчас так неуютно?
Иногда слизистые оболочки перестают работать, вызывая раздражение и воспаление.
Когда в окружающей среде слишком много пыли или пыльцы, слизистые оболочки чрезмерно стимулируются.
Это заставляет их производить на на больше слизи, чем вам действительно нужно, в результате чего слизь капает из носа в виде так называемой постназальной жидкости .
Мы также используем этот термин, когда слизь забивает нос, вызывая затруднения с дыханием.
О постназальном выделении обычно свидетельствует:
- Боль в горле
- Затрудненное дыхание
- Частое глотание или прочистка горла
- И, конечно же, закупорка слизи или стечение по носу
Вы обычно испытываете это симптомы, возникающие при аллергической реакции, простуде или гриппе.![]()
Они могут быть вызваны даже определенными факторами вашего образа жизни, такими как курение, употребление острой пищи или употребление слишком малого количества воды.
Место вашего проживания также может влиять на то, как часто вы страдаете заложенным носом. Проживание в шумных городах с постоянным потоком машин — просто кошмар для ваших слизистых оболочек!
Как выглядит слизистая пробка из носа?
Слизистая пробка из носа обычно выглядит слегка влажной и липкой, но может быть даже сухой и твердой.Его цвет также может варьироваться от желтого до коричневатого.
Чрезмерно сухой климат также может вызвать более легкое пересыхание слизистых оболочек, в результате чего образуется густая слизь, которой вдвойне трудно дышать.
Итак, что можно сделать, чтобы предотвратить постназальное течение?
Как удалить пробку слизи из носовых пазух в домашних условиях?
1) Улучшите свой образ жизни
Как упоминалось выше, если вы пьете достаточно воды и избегаете жидкостей, вызывающих потерю жидкости (например, кофе или алкоголь), и даже бросаете курить, вы можете резко снизить свои шансы от засорения дыхательных путей.
Ваш нос скажет вам спасибо!
2) Используйте увлажнитель воздуха
Поскольку проживание в сухом месте может вызвать раздражение слизистых оболочек, размещение увлажнителя в вашем доме может помочь обеспечить достаточное количество влаги в помещении.
Если вы живете в особенно засушливых местах, ознакомьтесь с этим руководством, чтобы узнать, какой увлажнитель вам подходит.
3) Держитесь подальше от раздражителей
Держитесь подальше от возможных раздражителей.
Если вы не подвергаете себя воздействию аллергенов или мест с высокой концентрацией пыли в воздухе, вы обнаружите, что ваши шансы вызвать раздражение слизистых оболочек уменьшились.
Но мои симптомы уже проявились. Что делать, чтобы избавиться от заложенного носа?
4) Используйте полоскание соленой водой.
Перед тем, как бежать за аптечками, попробуйте полоскать простую соленую воду. Было доказано, что он вытягивает лишнюю воду из тканей и снижает вероятность дальнейшего заражения.
Было доказано, что он вытягивает лишнюю воду из тканей и снижает вероятность дальнейшего заражения.
5) Используйте назальный спрей
Вы можете попробовать назальный спрей , который уменьшает воспаление слизистых оболочек. Вы можете использовать их в конце дня, чтобы очистить дыхательные пути.
6) Сходите на массаж
Есть и более необычные способы прочистить нос — если у вас слишком много проблем с дыханием, попробуйте имитировать регулярный поток жидкости в носу с помощью массажа.
Пальцами надавите на впадину в ключицах, чтобы стимулировать нисходящий поток слизи в горле.
Если вы все сделаете правильно, вы почувствуете потребность прочистить горло, тем самым убрав заложенность носа, хотя бы на время.
7) Используйте лекарства
Если ничего из этого не работает для вас, возможно, лекарства — единственный выход, и в этом случае вы можете попробовать следующие безрецептурные лекарства:
- Противоотечные средства Уберите густую слизь в носу, хотя чрезмерное употребление может привести к побочным эффектам, таким как головокружение и высокое кровяное давление.

- Антигистаминные препараты снимают симптомы вашей аллергии.
- Отхаркивающие средства разжижают слизь, что облегчает ее вывод из носа.
8) Другие методы
Другие методы разжижения слизи также включают дыхание теплым полотенцем (используйте мягкое, чтобы не раздражать нос) и кипячение кастрюли с водой , и вдыхая его пар.
Заключение: как удалить пробку из носовых пазух в домашних условиях
Если вы обнаруживаете, что забитый нос чаще, чем обычно, возможно, подумайте об увлажнителе как о постоянном приспособлении в вашем доме.
Больше не бойтесь своих аллергических приступов; просто попробуйте то, что мы предложили выше, если вы страдаете от постназальной жидкости.
Но не забывайте, что вы сами можете помочь предотвратить раздражение слизистых оболочек и не засорить собственный нос!
Мы выделили три основных, но довольно простых метода:
- Улучшите свой образ жизни.
 Прекратите употреблять продукты, вызывающие потерю жидкости, например продукты с кофеином, и пейте много воды. Специалисты советуют выпивать от 8 до 12 стаканов воды в день.
Прекратите употреблять продукты, вызывающие потерю жидкости, например продукты с кофеином, и пейте много воды. Специалисты советуют выпивать от 8 до 12 стаканов воды в день.
- Избегайте пребывания в слишком сухих местах и используйте увлажнитель воздуха в доме.
- Не подвергайте себя воздействию возможных источников загрязнения.
Забитый нос — одно из самых ужасных ощущений, но жизнь еще не окончена!
Просто попробуйте предлагаемые нами решения и наблюдайте, как улетучивается слизистая пробка из носа.
Катар — болезни и состояния
Катар — это скопление слизи в дыхательных путях или полости тела.
Обычно поражает заднюю часть носа, глотку или носовые пазухи (заполненные воздухом полости в костях лица).
Это часто временно, но некоторые люди испытывают это в течение месяцев или лет. Это называется хроническим катаром.
Катар может доставлять неудобства, и от него трудно избавиться, но он не вреден, и существуют доступные методы лечения.
Симптомы, связанные с катаром
Катар может привести к:
- постоянная потребность прочистить горло
- ощущение, что у вас забито горло
- заложенный или заложенный нос, который невозможно очистить
- насморк
- ощущение слизи, стекающей по задней стенке горла
- Упорный кашель
- головная или лицевая боль
- снижение обоняния и вкуса
- Ощущение потрескивания в ухе и временная потеря слуха
Эти проблемы могут быть неприятными, они могут повлиять на ваш сон, вызывая у вас чувство усталости.
Средства от катара
Катар часто проходит через несколько дней или недель по мере улучшения вызвавшего его состояния.
Есть вещи, которые вы можете попробовать дома, чтобы облегчить симптомы, например:
- Избегайте вещей, которые вызывают у вас симптомы, например аллергенов или дымных мест
- глоток холодной воды, когда чувствуете необходимость прочистить горло — постоянное прочистка может ухудшить положение
- с использованием физиологического раствора для полоскания носа несколько раз в день — их можно купить в аптеке или приготовить дома, добавив половину чайной ложки соли в пинту кипяченой воды, которую оставили остывать.

- Избегайте теплой и сухой атмосферы, например в местах с системами кондиционирования воздуха и обогрева автомобилей — размещение растений или мисок с водой в комнате может помочь сохранить влажность воздуха
- хорошо гидратированный
- беседа с фармацевтом о подходящих безрецептурных лекарствах, включая противоотечные, антигистаминные или стероидные назальные спреи
Есть также несколько лекарств, таких как лекарства на травах, которые можно купить в магазинах здоровья и аптеках, которые претендуют на лечение катара.Некоторые люди находят их полезными, но, как правило, мало научных доказательств того, что они работают.
Когда обращаться к вашему GP
Поговорите со своим терапевтом, если катар не проходит и с ним трудно жить.
Возможно, они захотят исключить условия, которые могут быть причиной этого, например полипы в носу или аллергию. Это может означать, что вам нужно направить на обследование к специалисту.
Если у вас диагностировано определенное основное заболевание, его лечение может помочь облегчить катар.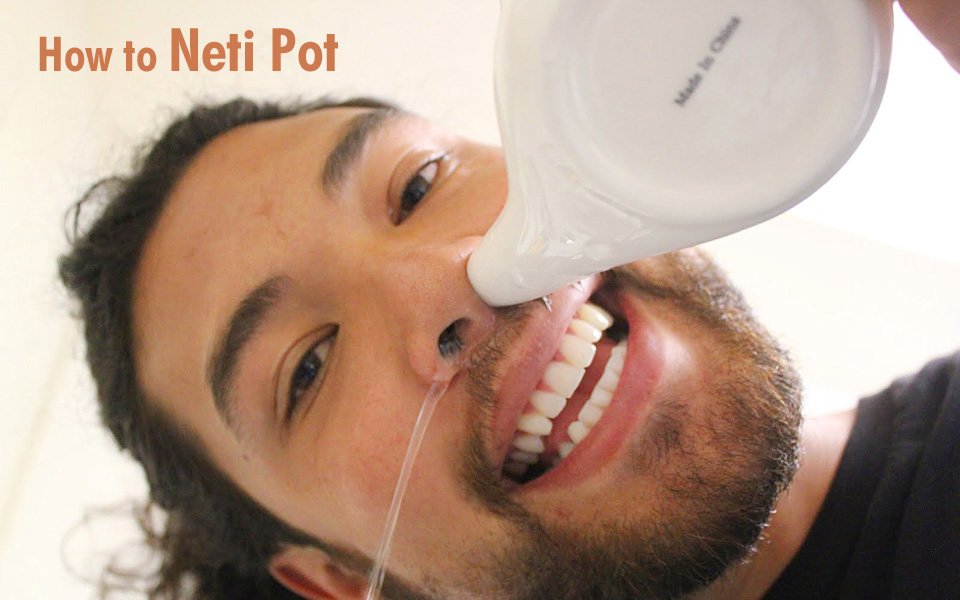 Например, носовые полипы можно лечить стероидным назальным спреем или, в некоторых случаях, хирургическим путем.
Например, носовые полипы можно лечить стероидным назальным спреем или, в некоторых случаях, хирургическим путем.
Если причину катара не удается найти, можно порекомендовать описанные выше методы самопомощи. К сожалению, хронический катар трудно поддается лечению и может длиться долгое время.
Что вызывает катар?
Катар обычно вызывается реакцией иммунной системы на инфекцию или раздражение, в результате чего слизистая оболочка носа и горла опухает и выделяется слизь.
Это может быть вызвано:
Неясно, что вызывает хронический катар, но не считается, что это результат аллергии или инфекции.
Это может быть связано с нарушением движения слизи в носу или повышенной чувствительностью к слизи в задней части носа и горле.
Носовые ирригации для предотвращения и лечения образования корок
Категория: Образование Автор: NFED Исследования жалоб со стороны носа у пациентов с эктодермальной дисплазией показали, что
хотя структурно внутри носа все выглядит относительно нормально, пациенты
часто возникают проблемы с сухостью, образованием корок и ринолитов. Вы можете позвонить им
«Носовые камни», конкременты или просто большие козлы!
Вы можете позвонить им
«Носовые камни», конкременты или просто большие козлы!
Многие родители выразили большие трудности в управлении конкременты и корки их детей в нашем личном Facebook группа для семей с гипогидротическим эктодермальная дисплазия.Твердые носовые «камни» могут вырасти до огромных размеров, требуя частое удаление как родителями, так и медицинскими работниками.
В нашей библиотеке есть новая статья под названием «Носовые орошения», написанная доктором Брэндоном Хопкинсом, чтобы помочь вам справиться в домашних условиях с симптомами и осложнениями, вызванными конкрементами. Он работает педиатром, врачом-отоларингологом в Кливлендском институте головы и шеи, а также членом нашего Научного консультативного совета. В статье он рассказывает о правильных приемах промывания носа и промывания носа.
В статье он рассказывает о правильных приемах промывания носа и промывания носа.
Носовые корки возникают из-за аномального образования слизи или чрезмерного накопления. Слизь густая и не отходит нормально. Могут образовываться большие корки, которые могут мешать дыханию или выделять неприятный запах. Родители часто сообщают об этих запахах из носа своих детей.
Моему сыну 12 лет, и он пользуется нети-горшком. Вы не поверите, что выходит из его носовых пазух. Серьезно, я никогда не думала, что что-то настолько большое может заселять пазухи моего сына.. . знайте, что он НЕМЕДЛЕННО убирает запах. – CH
Хотя образование этих пород или конкреций кажется улучшаются с возрастом, обычно возникают проблемы с заложенностью носа и корками сохраняются в зрелом возрасте. Также они предрасположены к частым гайморитам. инфекции.
Солевые растворы Доктор Хопкинс рекомендует рецепт полоскания соленой водой в своей статье об орошении носа. Регулярно выполняйте полоскание, чтобы уменьшить симптомы засорения и сухости.Многие из наших родителей могут подтвердить, что полоскание очень эффективно устраняет эти засоры.
Регулярно выполняйте полоскание, чтобы уменьшить симптомы засорения и сухости.Многие из наших родителей могут подтвердить, что полоскание очень эффективно устраняет эти засоры.
Когда моим мальчикам станет душно, мы будем каждые несколько минут повторять легкое опрыскивание солевым раствором, чтобы действительно размягчить вещи, и тогда будет легче извлечь все, что там скопилось. Иногда просто выливается, если полежать немного. –RS
Одна из родителей сказала, что она всегда орошала нос дочери перед визитом к стоматологу. Это помогло ее дочери дышать лучше, когда дантист работал у нее во рту!
Доктор.Хопкинс рекомендует родителям не удерживать своих детей силой во время полоскания. Вместо этого подумайте о том, чтобы позволить вашему ребенку сидеть или стоять. Это сделает орошение носа более простым и эффективным как для вашего ребенка, так и для вас самих. Ваш ребенок будет благодарен за опыт и его эффекты.
Альтернативные орошения носаТеперь мы дошли до того, что проводим нети-пот каждую ночь перед сном, и удивительно, насколько ясен его нос! Практически каждый раз, когда мы выполняем нети-пот, у нас появляются конкременты, и после слова мой сын говорит: «Я МОГУ ДЫХАТЬ! –MP
Вы также можете рассмотреть возможность использования увлажнения для удаления
носовые камни. Мы рекомендуем использовать холодное увлажнение, потому что это безопаснее.
холодный пар, чем горячий пар. Дети могут тянуть горячий увлажнитель воздуха и
впоследствии приобретут сильные ожоги.
Мы рекомендуем использовать холодное увлажнение, потому что это безопаснее.
холодный пар, чем горячий пар. Дети могут тянуть горячий увлажнитель воздуха и
впоследствии приобретут сильные ожоги.
Купание и купание также могут принести облегчение. Отчет родителей что когда их дети купаются в ванне или плавают в бассейне, это помогает орошения должны происходить естественным путем.
Звук выключенУзнайте больше из статьи доктора Хопкинса о том, как часто следует орошать, о пользе, рецепте и правильном методе.Что вы нашли полезным для удаления камней в носу? Расскажите нам в комментариях ниже! Мы стремимся обеспечить удовлетворение всех ваших потребностей в отношении здоровья и держать вас в курсе всей последней информации.
Скачать Как промыть носОтсасывание носа и рта дома
Педиатрия первичного звена
Ищете услуги или врачей, которые могут помочь в лечении этого состояния?
Отсасывание из носа и рта вашего ребенка для удаления слизи (загустевшие выделения из носа и горла) облегчит ему или ей дышать и есть.
Признаки того, что вашему ребенку необходимо отсосать
- Ваш ребенок может издавать удушающие звуки или булькающие звуки.
- Ваш ребенок может часто кашлять.
- Вы можете услышать стук в его груди.
- Когда вы дотронетесь до груди ребенка ладонью, вы можете почувствовать «хрип».
- У младенца могут быть проблемы с сосанием.
- Губы вашего ребенка могут быть голубого или серого цвета.
Вам понадобится
- Электрический переносной всасывающий насос
- 2 комплекта трубок (для электронасоса)
- 2 дюжины катетеров, размер
- Соль
- Стеклянная тара емкостью 16 унций
- Мерные ложки
- Ткани
Для использования с одноразовыми катетерами:
- 2 большие банки с этикетками «Использовано» и «Чисто» и крышками
- 10-мл.шприц
- Большая чистая сковорода с крышкой
Как всасывать
- Ваш ребенок может сидеть на кровати или на стуле.
- Если он хочет лечь, ему под голову и плечи должна быть подушка.
- Хорошо вымойте руки.
- Заполните стеклянную емкость физиологическим раствором (соленой водой). Чтобы приготовить физраствор, растворите 1 чайную ложку без горки в 2 стаканах водопроводной воды.
- Присоедините катетер к помпе.
- Окуните кончик катетера в физиологический раствор.Закройте открытый порт разъема большим пальцем, чтобы сделать всасывание. Отсосите небольшое количество физиологического раствора через трубку, чтобы убедиться, что она открыта (, рис. 1, ).
- Осторожно введите катетер в ноздрю. При установке катетера держите конец соединителя открытым. Закройте открытый конец соединителя и удалите слизь ( Рисунок 2 ).
- Начните вытягивать катетер. Прокрутите катетер между пальцами, чтобы он не прилипал к носу ребенка.Вам может потребоваться отсасывание более одного раза.
- При необходимости отсосать слизь изо рта. Не отсасывайте сначала рот. (Это может вызвать попадание микробов в дыхательные пути.)
- Отсосите физиологический раствор через трубку несколько раз во время отсасывания.
После всасывания
- Отсосите физиологический раствор через трубку несколько раз после отсасывания, чтобы удалить слизь из трубки.
- Отсоедините катетер и поместите его в банку с надписью «Использовано.»(Если вы используете одноразовый катетер, выбросьте его.)
- Вашему ребенку может потребоваться отдых и утешение после сосания.
Как чистить оборудование
Все оборудование необходимо чистить каждый день. Если используются одноразовые катетеры, вы можете пропустить шаги 2–5 ниже.
- Вымойте кувшин и трубки аспирационной машины в мыльной воде и ополосните (, рис. 3, ).
- Промойте катетеры в мыльной воде. Используйте шприц, чтобы пропустить мыльную воду и промойте ее через катетеры ( Рисунок 4 ).
- Поместите промытые катетеры в большую кастрюлю. Залить водой.
- Доведите воду до кипения. Накройте сковороду крышкой и варите 10 минут. Дать остыть.
- Поместите чистые стерилизованные катетеры в банку с надписью «Clean» и накройте банку.
Если у вас есть вопросы, обратитесь к врачу или медсестре.
Отсасывание носа и рта дома (PDF)
HH-II-25 11/78, Редакция 10/96 Copyright 1996, 1978, Национальная детская больница
Отсасывание носа и рта вашего ребенка | Путь к росту
Возможно, вашему ребенку потребуется отсосать рот и нос с помощью шприца с грушей или отсасывающего катетера.Родители и все медицинские работники больницы могут использовать шприц с грушей. Перед тем, как пойти домой, мы научим вас пользоваться шприцем с грушей. Медсестра, врач или респираторный терапевт отсасывают заднюю часть носа и горло, чтобы достать слизь, которая находится слишком далеко в горле, чтобы ее можно было удалить шприцем с грушей или отсасывающим катетером с пластиковым наконечником.
Почему моему ребенку нужно отсосать?
Заложенный нос может затруднить дыхание ребенка. Это может сделать вашего ребенка суетливым, особенно когда он пытается есть или спать.Отсасывание необходимо, когда из-за болезни в организме вырабатывается слишком много слизи. Вот некоторые примеры заболеваний, которые вызывают выделение излишка слизи в организме:
- Простуда
- Респираторно-синцитиальный вирус (RSV)
- Бронхиолит
- Пневмония
- Грипп
Отсасывание также необходимо при слабых кашлевых рефлексах. достаточно, чтобы избавиться от слизи, слюны или рвоты.
- У некоторых младенцев, особенно недоношенных, рефлексы кашля развиты не полностью.
- Заболевания или травмы, поражающие нервы или мозг, могут повлиять на способность кашлять. Избыточная слизь может скапливаться в задней части глотки, носа и рта.
- Глубокий кашель для очистки от слизи может быть затруднен после некоторых операций.
Как приготовить раствор соленой воды для отсасывания луковицы:
Слизь может быть густой. Чтобы разжижить слизь и облегчить ее удаление, можно использовать раствор соленой воды. Раствор соленой воды (физиологический раствор) можно купить в аптеке или приготовить самостоятельно дома, следуя инструкциям ниже.Для отсасывания используйте раствор соленой воды до 4 раз в день.
- 1. Смешайте 1/4 чайной ложки поваренной соли и 1 стакан кипяченой воды.
- 2. Дать остыть до комнатной температуры.
- 3. Хранить в чистой закрытой банке или бутылке. Этикетка с датой изготовления.
- 4. Выбросить через 3 дня. Если вам нужно больше, приготовьте новую смесь.
Отсасывание с помощью шприца с баллончиком
Ваш ребенок не может высморкаться, поэтому вам нужно использовать шприц с баллончиком, чтобы удалить излишки слизи.Шприц с баллончиком (или всасывающий баллон) — это небольшой резиновый предмет с длинным наконечником на конце баллона.
Подготовьте таз с водопроводной водой для очистки груши между попытками всасывания.
Есть несколько способов расположить ребенка так, чтобы он / она не отталкивал вас и не вылетал из ваших рук. Няня вашего ребенка поможет вам подобрать оптимальное положение для вашего ребенка.
Если необходимо отсосать и изо рта, и из носа, сначала отсосите рот. При отсасывании жидкости изо рта поместите кончик шприца с грушей внутрь щеки ребенка.
Мойте руки до и после отсасывания.
- Удерживайте кончик лампочки между средним и указательным пальцами. Лампа должна касаться ладони. Прежде чем вставить кончик в нос ребенку, выпустите воздух большим пальцем. Если слизь густая, закапайте ребенку 2-3 капли раствора соленой воды, прежде чем вводить шприц с грушей в нос.
- Вставьте кончик лампочки в рот или нос и медленно отпустите большой палец.Всасывание создается, когда большой палец нажимает на лампочку. Это позволит удалить слизь или жидкость из носа или рта вашего ребенка.
- Если луковица не надувается повторно, это обычно происходит из-за того, что ее кончик упирается в щеку или слизистую носа, или потому, что кончик забит густой слизью. Если при оттягивании груши она не накачивается, снимите и прочистите шприц с грушей.
- Выньте шприц с грушей изо рта или носа ребенка. Большим пальцем вытолкните слизь или жидкость из шприца с лампочкой на салфетку или бумажное полотенце.
- При необходимости повторите. Позвольте вашему ребенку прийти в себя и дышать между каждой попыткой отсасывания. При необходимости осторожно протрите нос ребенку салфеткой.
- Когда закончите, очистите шприц с грушей, используя таз с мыльной водой, набирая мыльную воду в грушу и выжимая ее. Дайте шприцу с грушей высохнуть на воздухе.
- Когда закончите, очистите шприц с грушей, используя таз с мыльной водой, набирая мыльную воду в грушу и выжимая ее. Дайте шприцу с грушей высохнуть на воздухе.Сжимая колбу большим пальцем, поместите наконечник в таз с теплой водой, а затем отпустите большой палец, чтобы набрать воду в шприц с лампочкой. Нажмите на лампочку большим пальцем, чтобы вытолкнуть грязную воду в раковину или другую тазу. Не выталкивайте грязную воду в чистую.
- Используйте отдельный шприц с грушей для каждого из ваших детей. Выбросьте шприцы с грушами через 7 дней.
Когда следует отсосать ребенку рот или нос?
- Каждый раз, когда у вашего ребенка затрудненное дыхание или шумное дыхание из-за избытка слизи.
- Перед кормлением или кормлением грудью, если заложен нос. Ваш ребенок будет есть лучше, если его / ее нос прочищен. Слишком быстрое отсасывание после еды или питья может вызвать рвоту.
- Если у вашего ребенка затрудненное дыхание после рвоты или «срыгивания». Постарайтесь ограничить отсасывание до двух-трех раз в день. Более частое отсасывание может вызвать высыхание, болезненность и кровотечение изнутри носа.
Постарайтесь ограничить отсасывание до двух-трех раз в день. Более частое отсасывание может вызвать высыхание, болезненность и кровотечение изнутри носа.
Отсасывание через носоглотку (NP)
Медсестра, врач или респираторный терапевт может решить использовать отсасывание NP, если:
- Слизь нельзя удалить с помощью шприца с баллончиком или жесткого катетера с пластиковым наконечником (Yankeur).
- Они слышат необычные звуки дыхания, когда прислушиваются к груди вашего ребенка.
- Вашему ребенку нужен кислород или больше кислорода, чем обычно.
- Ваш ребенок слишком много работает, чтобы дышать, дышит слишком быстро или ему трудно дышать и есть одновременно.
Маленькая всасывающая трубка соединена с всасывающим устройством. Для разжижения и разжижения слизи, а также для увлажнения внутренней части носа можно использовать раствор соленой воды. Трубка будет осторожно введена ребенку в нос, пока она не коснется задней стенки его горла. Это вызывает у большинства детей кашель. Кашель поможет доставить слизь к задней стенке глотки, где ее можно будет удалить. Трубка будет осторожно и медленно вытащена из носа вашего ребенка, пока он будет отсасывать, чтобы избавиться от слизи.Возможно, придется проделать это несколько раз с каждой стороны носа. После того, как нос вашего ребенка очистится, можно использовать другую аспирационную трубку для отсасывания его / ее рта.
Есть ли проблемы со всасыванием НП?
Внутренняя часть носа вашего ребенка может опухнуть, если ему / ей требуется частое отсасывание НП. Кроме того, у вашего ребенка может быть легкое носовое кровотечение. В этом случае можно использовать аспирационную трубку меньшего размера или другой инструмент, называемый «neosucker», пока кровотечение или опухоль не исчезнут.
Если вашему ребенку нужно отсосать в течение 30 минут после еды, у него может возникнуть рвота.
Отсасывание NP выполняется только при необходимости. Хотя отсасывание может расстроить вашего ребенка на несколько минут, он почувствует себя лучше и станет дышать легче, когда излишки слизи будут удалены.
Если у вас есть вопросы или опасения, обратитесь к медсестре, врачу или респираторному терапевту.
Заявление об ограничении ответственности : Эта информация не предназначена для замены или замены профессиональной медицинской консультации, которую вы получаете от врача вашего ребенка. Содержимое, представленное на этой странице, предназначено только для информационных целей и не предназначено для диагностики или лечения проблем со здоровьем или заболеваний.Пожалуйста, проконсультируйтесь с лечащим врачом вашего ребенка с любыми вопросами или проблемами, которые могут у вас возникнуть в отношении состояния здоровья.
Дата отзыва: 09/2018
Катар
Катар — очень распространенное заболевание, но его трудно описать как следует. Для разных людей это означает разные вещи.
Катар даже не получил четкого определения в медицинских учебниках — за исключением того, что этот термин пришел из древнегреческих времен и буквально означает «течь вниз».
Что мы знаем о людях, страдающих катаром, так это то, что они испытывают это ощущение большую часть времени и часто в течение многих лет. У большинства людей возникает катар в той или иной степени при простуде или гриппе, но обычно он проходит довольно быстро. Люди с хроническим или длительным катаром обычно описывают ощущение постоянной простуды, но без каких-либо других симптомов простуды.
По всей видимости, существует два типа катара.
Исследования показывают, что катар не связан с аллергией и не связан с каким-либо отклонением от нормы транспорта слизи в носу.Вполне возможно, что катар может быть вызван в большей степени ненормальным ощущением слизистой оболочки задней части носа и горла. Это может объяснить, почему такому количеству пациентов трудно выплюнуть слизь, которую они ощущают в задней части глотки.
Каковы симптомы катара?
Катар связан с множеством других симптомов. Помимо ощущения слизи в задней части носа или горла или постоянного желания прочистить горло, пациенты могут также заметить другие симптомы.К ним относятся:
- ощущение заложенности носа,
- неэффективное сморкание,
- дискомфорт в горле,
- ощущение потрескивания или волочения в ушах,
- ощущение удушья или чего-то застрявшего в горле,
- Постоянный кашель или плохое самочувствие.
Как диагностируется катар?
Диагностического теста на катар не существует, поскольку он явно не вызван реальной болезнью. Когда говорят, что у людей катар, это основано только на ощущении, которое они испытывают.Из исследований мы знаем, что тесты на аллергию, тесты на выделение слизи и компьютерная томография носовых пазух не помогают в лечении людей, страдающих хроническим катаром.
Чем я могу помочь?
Самопомощь, вероятно, самая важная часть лечения катара. Стоит иметь в виду, что, хотя у вас есть сильное ощущение мокроты в задней части носа или горла, вполне возможно, что это больше связано с ощущением внутри слизистой оболочки, чем с фактическим скоплением слизи.Кроме того, хотя пациенты с катаром часто находят свое состояние «разочаровывающим» и «отвратительным», стоит помнить, что слизь никоим образом не вредит организму.
Постоянное прочищение горла часто превращается в порочный круг, когда действие по откашливанию фактически ухудшает и сохраняет ситуацию. Поэтому стоит стараться не откашливаться, и вы можете обнаружить, что потягивание ледяной воды помогает подавить желание сделать это. • Некоторые пациенты сообщают об улучшении своих симптомов из-за отказа от молочных продуктов в своем рационе, хотя в настоящее время нет исследований, чтобы сказать, действительно ли это полезно.
Можно попробовать безрецептурные лекарства от катара, но многие люди считают их бесполезными.
К сожалению, хронический катар действительно кажется проблемой, которая поражает людей в течение многих лет их жизни, независимо от средств, которые они пробуют. Поэтому лучше найти способы приспособиться к своим симптомам и облегчить их, чем искать исправление или лекарство. Ополаскиватели для носа с соленой водой полезны для уменьшения симптомов катара, их легко приготовить и применять.
Как лечится катар?
К сожалению, лекарства от хронического катара отсутствуют.Вполне возможно, что тем, кто страдает катаром, у которых также есть насморк, будет полезен стероидный назальный спрей. Тем, у кого нет насморка, такие спреи обычно не помогают. В целом, антибиотики не помогают.
Некоторые пациенты сообщают, что простые средства, такие как полоскание носа солевым раствором, которое можно приготовить дома или купить без рецепта в аптеке, частично облегчают их симптомы. Их нужно использовать регулярно (3 или 4 раза в день) и в течение длительного периода времени, пока это приносит пользу.
Практики гомеопатии часто проявляют интерес к лечению катара, хотя, опять же, нет надежных исследований, чтобы сказать, можно ли доказать, что гомеопатия работает при катаре.
Как ваш врач будет следить за вашим состоянием?
Поскольку известно, что хронический катар так долго поражает людей без каких-либо реальных изменений их симптомов, возможно, что ваш врач или ваш специалист не сочтут необходимым следить за вами в отношении этой проблемы. Это не означает, что они не верят в подлинность ваших симптомов, а скорее, что они счастливы, что симптомы не указывают на что-либо тревожное или серьезное.Если вы испытываете новые симптомы, такие как заложенность носа, насморк, нарушение обоняния, боль в носовых пазухах, боль в горле, изменение голоса или трудности с глотанием, вам следует сообщить об этом своему врачу.
Неопределенности
Хронический катар окружен множеством неопределенностей, начиная от того, что он есть, и заканчивая тем, что его вызывает, и это очень затрудняет для врачей удовлетворительное лечение. Это важно учитывать при поиске лечения или лекарств в Интернете — множество веб-сайтов утверждают, что могут вылечить катар различными способами, но с очень небольшими доказательствами, подтверждающими эти утверждения.Помните, что если бы врачи считали, что эти методы лечения через Интернет работают, то лечение почти наверняка будет доступно в системе NHS.
Рассел Кэткарт
Заявление об ограничении ответственности : Подробная информация в этом разделе предназначена только для общей информации.

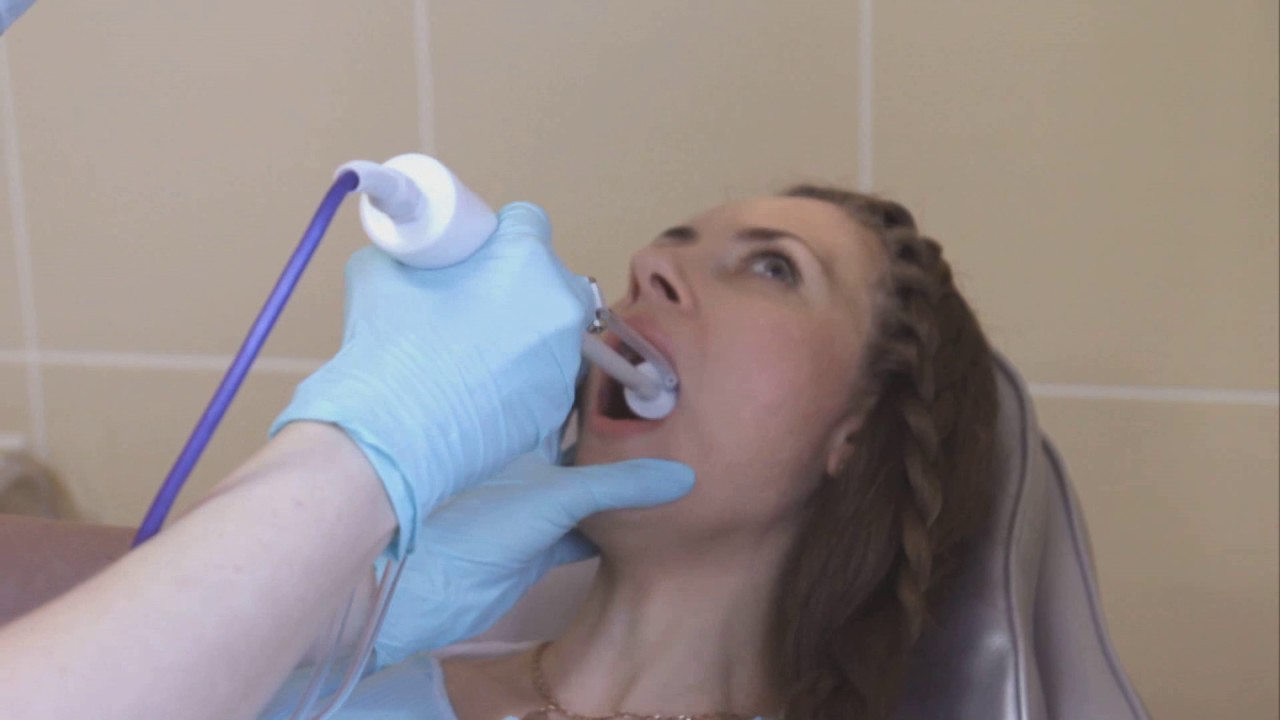


 Прекратите употреблять продукты, вызывающие потерю жидкости, например продукты с кофеином, и пейте много воды. Специалисты советуют выпивать от 8 до 12 стаканов воды в день.
Прекратите употреблять продукты, вызывающие потерю жидкости, например продукты с кофеином, и пейте много воды. Специалисты советуют выпивать от 8 до 12 стаканов воды в день.
 Зеленые сопли у взрослого начинают лечение с восстановления нормального носового дыхания. Для этого применяют сосудосуживающие капли и спреи для носа (виброцил, длянос, глазолин, ксилен и т.д.), которые не следует применять долгое время из-за быстрого привыкания к ним. Также для разжижения густой слизи часто выписывают ринофлуимуцил.
Зеленые сопли у взрослого начинают лечение с восстановления нормального носового дыхания. Для этого применяют сосудосуживающие капли и спреи для носа (виброцил, длянос, глазолин, ксилен и т.д.), которые не следует применять долгое время из-за быстрого привыкания к ним. Также для разжижения густой слизи часто выписывают ринофлуимуцил.









 Капли в нос с антибиотиком для для взрослых изофра и полидекса являются полными аналогами и применяются для лечение зеленых соплей вызванных бактериальными возбудителями
Капли в нос с антибиотиком для для взрослых изофра и полидекса являются полными аналогами и применяются для лечение зеленых соплей вызванных бактериальными возбудителями













 Поскольку зеленые и густые выделения из носа являются воспалением, к которому присоединяется бактериальная инфекция, то обычно назначается в таком случае прием антибиотиков. Однако важно знать, что лечить болезнь легкой степени можно эффективно и без использования таких лекарств.
Поскольку зеленые и густые выделения из носа являются воспалением, к которому присоединяется бактериальная инфекция, то обычно назначается в таком случае прием антибиотиков. Однако важно знать, что лечить болезнь легкой степени можно эффективно и без использования таких лекарств.


 Зеленые сопли у ребенка: причины и лечение
Зеленые сопли у ребенка: причины и лечение Как лечить прозрачные сопли у взрослого?
Как лечить прозрачные сопли у взрослого? Сопли с кровью у ребенка
Сопли с кровью у ребенка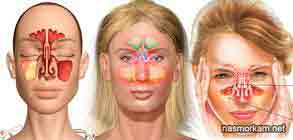 Выделения из носа: желтые, зеленые, белые,…
Выделения из носа: желтые, зеленые, белые,… Желтые сопли у взрослых
Желтые сопли у взрослых Желтые сопли у ребенка
Желтые сопли у ребенка Сопли в горле у ребенка
Сопли в горле у ребенка Откуда берутся сопли в носу у человека?
Откуда берутся сопли в носу у человека?



 Мы оценили, могут ли антибиотики быстрее вылечить взрослых с краткосрочной инфекцией пазух носа в сравнении с лекарствами-пустышками (плацебо) или отсутствием лечения.
Мы оценили, могут ли антибиотики быстрее вылечить взрослых с краткосрочной инфекцией пазух носа в сравнении с лекарствами-пустышками (плацебо) или отсутствием лечения.
 Например, такие препараты, как:
Например, такие препараты, как:
 Это поможет облегчить боль и поспособствует прохождению слизи.
Это поможет облегчить боль и поспособствует прохождению слизи.
 Далее он вызывает активацию цилиарных клеток, дренирующих содержимое пазух, разжижает густое содержимое пазух носа, удаляет излишнюю жидкость, скопившуюся в глубине слизистой оболочки, с последующей эвакуацией содержимого пазух носа. Стимулируя дремлющие(больные) рецепторы носовой полости, восстанавливает физиологическое равновесие. Слизистая оболочка носовой полости становится более устойчивой к вирусно-инфекционной и аллергической атаке, в результате которой наши пациенты болеют реже и менее интенсивно.
Далее он вызывает активацию цилиарных клеток, дренирующих содержимое пазух, разжижает густое содержимое пазух носа, удаляет излишнюю жидкость, скопившуюся в глубине слизистой оболочки, с последующей эвакуацией содержимого пазух носа. Стимулируя дремлющие(больные) рецепторы носовой полости, восстанавливает физиологическое равновесие. Слизистая оболочка носовой полости становится более устойчивой к вирусно-инфекционной и аллергической атаке, в результате которой наши пациенты болеют реже и менее интенсивно. При воспалении любого вида, в том числе гайморита, слизистая оболочка начинает разрастаться, что приводит к закрытию соустий пазух. Из-за этого, нарушается дыхание пациента, подсушивается слизистая оболочка, ведя за собой неприятные ощущения.
При воспалении любого вида, в том числе гайморита, слизистая оболочка начинает разрастаться, что приводит к закрытию соустий пазух. Из-за этого, нарушается дыхание пациента, подсушивается слизистая оболочка, ведя за собой неприятные ощущения. Конечно же, он может появиться не сразу, а спустя какое-то время.
Конечно же, он может появиться не сразу, а спустя какое-то время. Обычно, такое случается с теми, у кого слабый иммунитет, который не в состоянии бороться с вирусами.
Обычно, такое случается с теми, у кого слабый иммунитет, который не в состоянии бороться с вирусами. Выделения желто-зеленого цвета или прозрачные.
Выделения желто-зеленого цвета или прозрачные. Сейчас врачи всего мира обеспокоены тем, что бактерии научились сопротивляется антибиотикам.
Сейчас врачи всего мира обеспокоены тем, что бактерии научились сопротивляется антибиотикам. При этом системные антибиотики начинают действовать не сразу, нужно время, чтобы таблетка всосалась и достигла пазухи через кровоток
При этом системные антибиотики начинают действовать не сразу, нужно время, чтобы таблетка всосалась и достигла пазухи через кровоток Основной целью небулайзерной терапии является быстрая доставка терапевтических доз препарата в аэрозольной форме за минимальный период времени, обычно за 5-10 минут. К ее преимуществам относятся высокая безопасность лечения, возможность даже у самых маленьких пациентов, возможность доставки более высокой дозы препарата и обеспечение проникновения лекарств в труднодоступные ЛОР-органы и плохо вентилируемые участки бронхов, куда не могут проникнуть системные антибиотики.
Основной целью небулайзерной терапии является быстрая доставка терапевтических доз препарата в аэрозольной форме за минимальный период времени, обычно за 5-10 минут. К ее преимуществам относятся высокая безопасность лечения, возможность даже у самых маленьких пациентов, возможность доставки более высокой дозы препарата и обеспечение проникновения лекарств в труднодоступные ЛОР-органы и плохо вентилируемые участки бронхов, куда не могут проникнуть системные антибиотики. Ацетилцистеин, разрывая связи слизи, быстро разжижает мокроту, гной, снижает их вязкость и способствует быстрому отхождению. А кроме того, Ацетилцистеин снижает способность бактерий укрепиться на слизистой оболочке и облегчает проникновение антибиотика тиамфеникола в слизистую оболочку гайморовых пазух. Тиамфеникол обладает широким спектром антибактериального действия в отношении бактерий, наиболее часто вызывающих инфекции ЛОР- органов и дыхательных путей» .
Ацетилцистеин, разрывая связи слизи, быстро разжижает мокроту, гной, снижает их вязкость и способствует быстрому отхождению. А кроме того, Ацетилцистеин снижает способность бактерий укрепиться на слизистой оболочке и облегчает проникновение антибиотика тиамфеникола в слизистую оболочку гайморовых пазух. Тиамфеникол обладает широким спектром антибактериального действия в отношении бактерий, наиболее часто вызывающих инфекции ЛОР- органов и дыхательных путей» . При выборе небулайзера важно обратить внимание на тип небулайзера, наиболее универсальным будет являться компрессорный механизм работы, это важно, т.к. ультразвуковые небулайзеры способны разрушать многие компоненты лекарств. Среди компрессорных небулайзеров лидером в создании мелкодисперсной взвеси считаются итальянские.
При выборе небулайзера важно обратить внимание на тип небулайзера, наиболее универсальным будет являться компрессорный механизм работы, это важно, т.к. ультразвуковые небулайзеры способны разрушать многие компоненты лекарств. Среди компрессорных небулайзеров лидером в создании мелкодисперсной взвеси считаются итальянские.
 В случае ошибки антибиотики только усугубят положение. Данные лекарства не назначают в следующих случаях:
В случае ошибки антибиотики только усугубят положение. Данные лекарства не назначают в следующих случаях: Покупая препарат, обязательно нужно обращать внимание на срок годности.
Покупая препарат, обязательно нужно обращать внимание на срок годности.

 Употребление данного препарата противопоказано детям и беременным женщинам. Людям с ослабленными почками и печенью средство не назначают.
Употребление данного препарата противопоказано детям и беременным женщинам. Людям с ослабленными почками и печенью средство не назначают.
 Возможны нарушения работы желудочно-кишечного тракта.
Возможны нарушения работы желудочно-кишечного тракта. Эти препараты менее вредны, но они требуют больше времени для лечения.
Эти препараты менее вредны, но они требуют больше времени для лечения.
 Только после тщательного осмотра врач назначит конкретное средство.
Только после тщательного осмотра врач назначит конкретное средство. Операция подразумевает формирование доступа к пазухе, удаление гнойного содержимого, кистозных или полипозных образований, а также промывание синуса лекарственными препаратами.
Операция подразумевает формирование доступа к пазухе, удаление гнойного содержимого, кистозных или полипозных образований, а также промывание синуса лекарственными препаратами. Как правило, пациента выписывают в тот же день, когда проводилось вмешательство. Однако до полного восстановление желательно соблюдение домашнего режима. Пациенту нельзя чихать или кашлять, сморкаться, пить жидкости через трубочку. Важно соблюдать рекомендации врача и принимать назначенные им препараты.
Как правило, пациента выписывают в тот же день, когда проводилось вмешательство. Однако до полного восстановление желательно соблюдение домашнего режима. Пациенту нельзя чихать или кашлять, сморкаться, пить жидкости через трубочку. Важно соблюдать рекомендации врача и принимать назначенные им препараты.
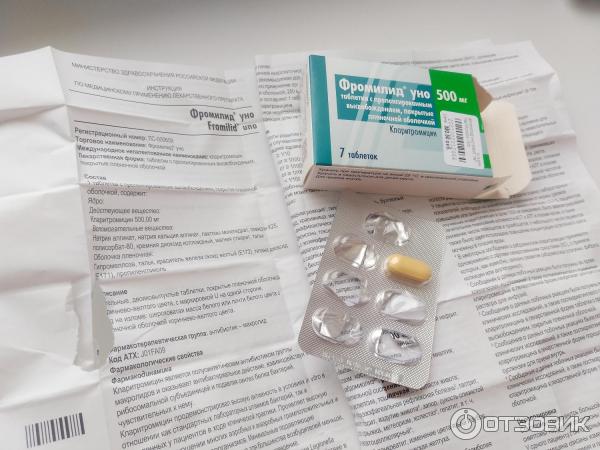 Они могут быть следующими:
Они могут быть следующими:
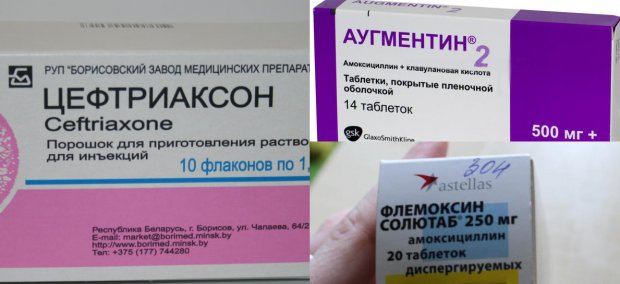 Особенно полезно такое промывание, если у вас искривлена носовая перегородка.
Особенно полезно такое промывание, если у вас искривлена носовая перегородка. Фактически, от 15 до 21 процента всех рецептов антибиотиков для взрослых в амбулаторных условиях предназначены для лечения инфекций носовых пазух. К сожалению, большинству из этих людей лекарства не нужны.Вот почему:
Фактически, от 15 до 21 процента всех рецептов антибиотиков для взрослых в амбулаторных условиях предназначены для лечения инфекций носовых пазух. К сожалению, большинству из этих людей лекарства не нужны.Вот почему: Обратите внимание, что некоторые медицинские работники рекомендуют компьютерную томографию при подозрении на инфекцию носовых пазух. Но эти тесты обычно необходимы только в том случае, если у вас частые или хронические инфекции носовых пазух или вам предстоит операция на носовых пазухах.
Обратите внимание, что некоторые медицинские работники рекомендуют компьютерную томографию при подозрении на инфекцию носовых пазух. Но эти тесты обычно необходимы только в том случае, если у вас частые или хронические инфекции носовых пазух или вам предстоит операция на носовых пазухах.
 Пациенты приходили обычно с мыслью, что им нужны антибиотики от инфекции носовых пазух или другой респираторной инфекции.
Пациенты приходили обычно с мыслью, что им нужны антибиотики от инфекции носовых пазух или другой респираторной инфекции.  В журнале New England Journal of Medicine опубликован обзор клинической практики острых инфекций носовых пазух у взрослых, то есть инфекций носовых пазух продолжительностью до четырех недель. Необходимость в обновленном обзоре, вероятно, была вызвана обескураживающим фактом, что, хотя подавляющее большинство острых инфекций носовых пазух вылечит или даже исчезнет самостоятельно, без антибиотиков в течение одной-двух недель, большинство из них в конечном итоге лечится антибиотиками.
В журнале New England Journal of Medicine опубликован обзор клинической практики острых инфекций носовых пазух у взрослых, то есть инфекций носовых пазух продолжительностью до четырех недель. Необходимость в обновленном обзоре, вероятно, была вызвана обескураживающим фактом, что, хотя подавляющее большинство острых инфекций носовых пазух вылечит или даже исчезнет самостоятельно, без антибиотиков в течение одной-двух недель, большинство из них в конечном итоге лечится антибиотиками.


 Они с большей вероятностью продлятся дольше, со временем ухудшатся и станут хроническими.
Они с большей вероятностью продлятся дольше, со временем ухудшатся и станут хроническими.
 Вам также может потребоваться операция, если инфекция может распространиться или у вас есть другие проблемы, такие как нарост (полип), блокирующий носовой ход.
Вам также может потребоваться операция, если инфекция может распространиться или у вас есть другие проблемы, такие как нарост (полип), блокирующий носовой ход. Наклон вперед или движение головой часто усиливают лицевую боль и давление.
Наклон вперед или движение головой часто усиливают лицевую боль и давление.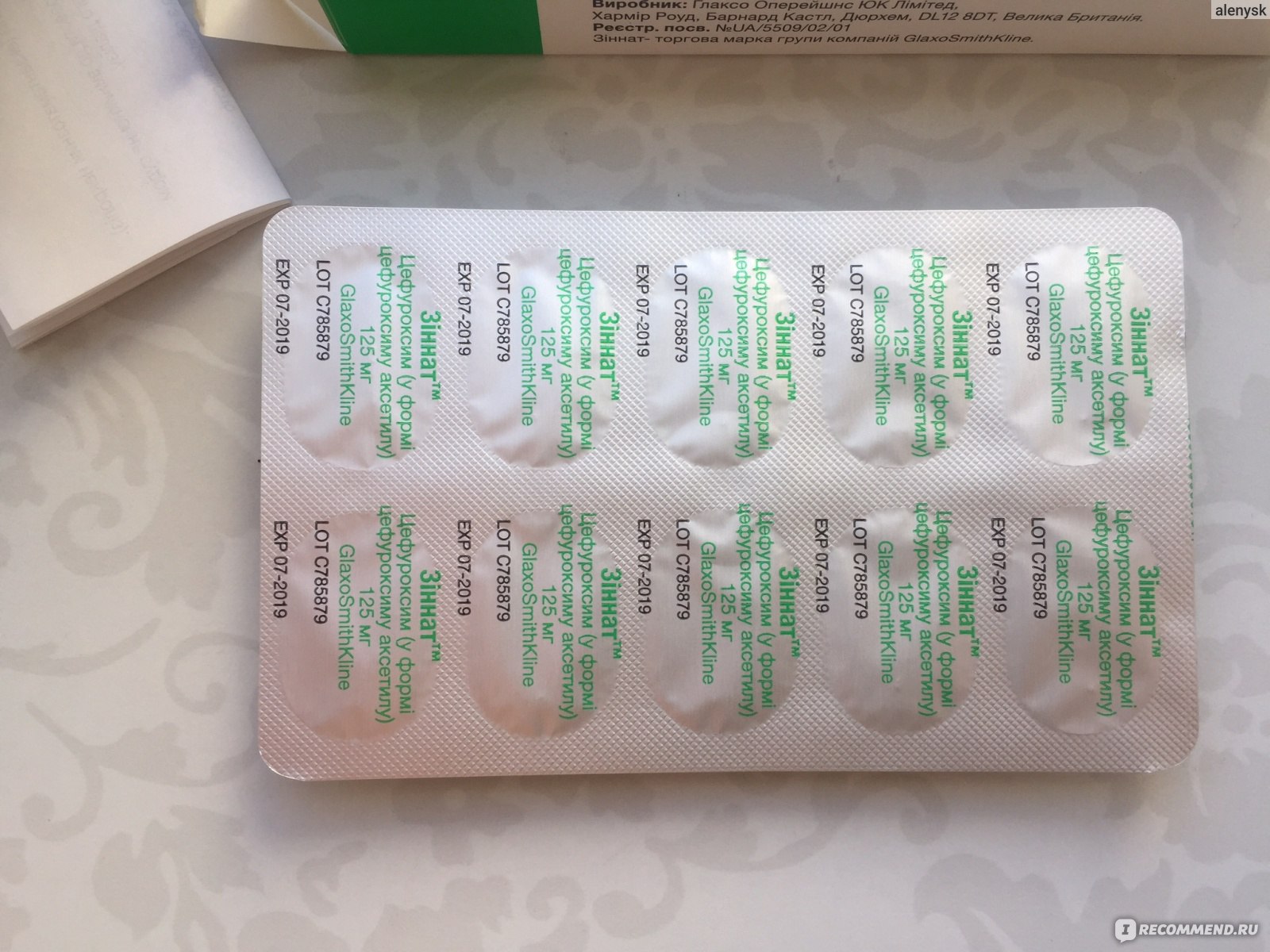 Острый синусит, вызванный бактериальной инфекцией, вряд ли исчезнет сам по себе и может привести к хроническому синуситу или к осложнениям, при которых инфекция распространяется за пределы носовых пазух. Гнойные выделения из носа, которые усиливаются через 5 дней или сохраняются более 10 дней, могут быть признаком острого синусита, вызванного бактериальной инфекцией.
Острый синусит, вызванный бактериальной инфекцией, вряд ли исчезнет сам по себе и может привести к хроническому синуситу или к осложнениям, при которых инфекция распространяется за пределы носовых пазух. Гнойные выделения из носа, которые усиливаются через 5 дней или сохраняются более 10 дней, могут быть признаком острого синусита, вызванного бактериальной инфекцией. Многие дети в возрасте 2 лет и старше с хроническим синуситом также могут иметь аллергию и частые ушные инфекции.
Многие дети в возрасте 2 лет и старше с хроническим синуситом также могут иметь аллергию и частые ушные инфекции.
 Также хроническая аллергия носа (
аллергический ринит) может привести к синуситу.
Также хроническая аллергия носа (
аллергический ринит) может привести к синуситу.
 Раннюю инфекцию носовых пазух часто можно лечить дома, если у вас хорошее здоровье. Если у вас развиваются симптомы инфекции носовых пазух, начните лечение в домашних условиях, например, выпейте много жидкости и вдыхайте пар от теплого душа, и воспользуйтесь приведенными выше рекомендациями, чтобы решить, нужно ли вам вызывать врача.
Раннюю инфекцию носовых пазух часто можно лечить дома, если у вас хорошее здоровье. Если у вас развиваются симптомы инфекции носовых пазух, начните лечение в домашних условиях, например, выпейте много жидкости и вдыхайте пар от теплого душа, и воспользуйтесь приведенными выше рекомендациями, чтобы решить, нужно ли вам вызывать врача.



 Грибковый синусит, на который приходится значительное число случаев хронического синусита, не поддается лечению антибиотиками и может потребовать лечения противогрибковыми препаратами, кортикостероидами или хирургическим вмешательством.
Грибковый синусит, на который приходится значительное число случаев хронического синусита, не поддается лечению антибиотиками и может потребовать лечения противогрибковыми препаратами, кортикостероидами или хирургическим вмешательством. Чтобы найти успешное лечение, может потребоваться время и терпение.
Чтобы найти успешное лечение, может потребоваться время и терпение. Поговорите со своим врачом об иммунотерапии, например:
уколы от аллергии.Дополнительные сведения см. В разделе «Аллергический ринит».
Поговорите со своим врачом об иммунотерапии, например:
уколы от аллергии.Дополнительные сведения см. В разделе «Аллергический ринит».
 Это поможет предотвратить боль в горле.
Это поможет предотвратить боль в горле. Цели лечения лекарствами:
Цели лечения лекарствами:
 Вы должны заметить улучшение в течение 3-4 дней после начала приема антибиотика.
Вы должны заметить улучшение в течение 3-4 дней после начала приема антибиотика.
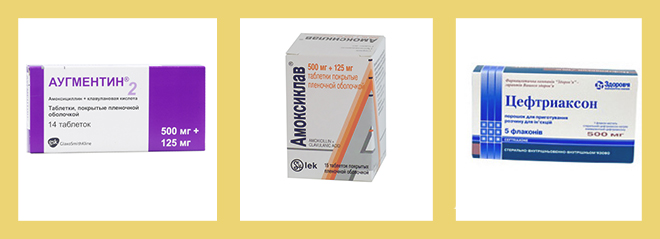
 http://clinicalevidence.bmj.com/x/systematic-review/0511/overview.html. По состоянию на 14 апреля 2016 г.
http://clinicalevidence.bmj.com/x/systematic-review/0511/overview.html. По состоянию на 14 апреля 2016 г.
 Медицинское название проблем с носовыми пазухами — синусит.
Медицинское название проблем с носовыми пазухами — синусит. В результате американцы тратят десятки миллионов долларов в год на расходы на здравоохранение.
В результате американцы тратят десятки миллионов долларов в год на расходы на здравоохранение. Вам следует немедленно обратиться за помощью, если:
Вам следует немедленно обратиться за помощью, если:
 Они работают, сужая кровеносные сосуды, чтобы уменьшить воспаление и отек, вызывающие заложенность носовых пазух. Такие безрецептурных препаратов (Судафед и др.) Выпускаются в жидких формах, таблетках и спреях для носа.
Они работают, сужая кровеносные сосуды, чтобы уменьшить воспаление и отек, вызывающие заложенность носовых пазух. Такие безрецептурных препаратов (Судафед и др.) Выпускаются в жидких формах, таблетках и спреях для носа.
 06, 2019 Показать ссылки
06, 2019 Показать ссылки Однако ваш врач определит лучшее лечение в зависимости от первопричины инфекции носовых пазух. Если вам прописали антибиотики, вы можете узнать, сколько времени пройдет, прежде чем вы почувствуете облегчение симптомов.
Однако ваш врач определит лучшее лечение в зависимости от первопричины инфекции носовых пазух. Если вам прописали антибиотики, вы можете узнать, сколько времени пройдет, прежде чем вы почувствуете облегчение симптомов.
 Если во время приема антибиотиков у вас появилась сыпь, крапивница или затрудненное дыхание, немедленно обратитесь к врачу. Возможно, у вас аллергическая реакция.У пожилых людей некоторые виды антибиотиков могут вызывать воспаление сухожилий.
Если во время приема антибиотиков у вас появилась сыпь, крапивница или затрудненное дыхание, немедленно обратитесь к врачу. Возможно, у вас аллергическая реакция.У пожилых людей некоторые виды антибиотиков могут вызывать воспаление сухожилий. Хотя изначально вам могут порекомендовать безрецептурное лечение, только врач может точно диагностировать ваши симптомы и назначить правильное лечение для облегчения.
Хотя изначально вам могут порекомендовать безрецептурное лечение, только врач может точно диагностировать ваши симптомы и назначить правильное лечение для облегчения. Наши врачи в Detroit Sinus Center рекомендуют следующее:
Наши врачи в Detroit Sinus Center рекомендуют следующее: Вашему организму необходимо хорошо отдохнуть, чтобы бороться с инфекцией и как следует восстановиться.
Вашему организму необходимо хорошо отдохнуть, чтобы бороться с инфекцией и как следует восстановиться. Мы всегда рекомендуем нашим пациентам продолжать свой обычный график.
Мы всегда рекомендуем нашим пациентам продолжать свой обычный график.
 Это будет лучшим для ваших носовых пазух и вашего восстановления.
Это будет лучшим для ваших носовых пазух и вашего восстановления.








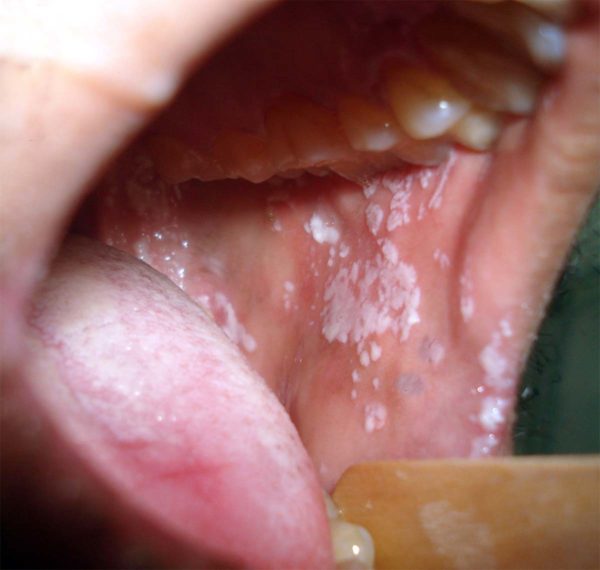
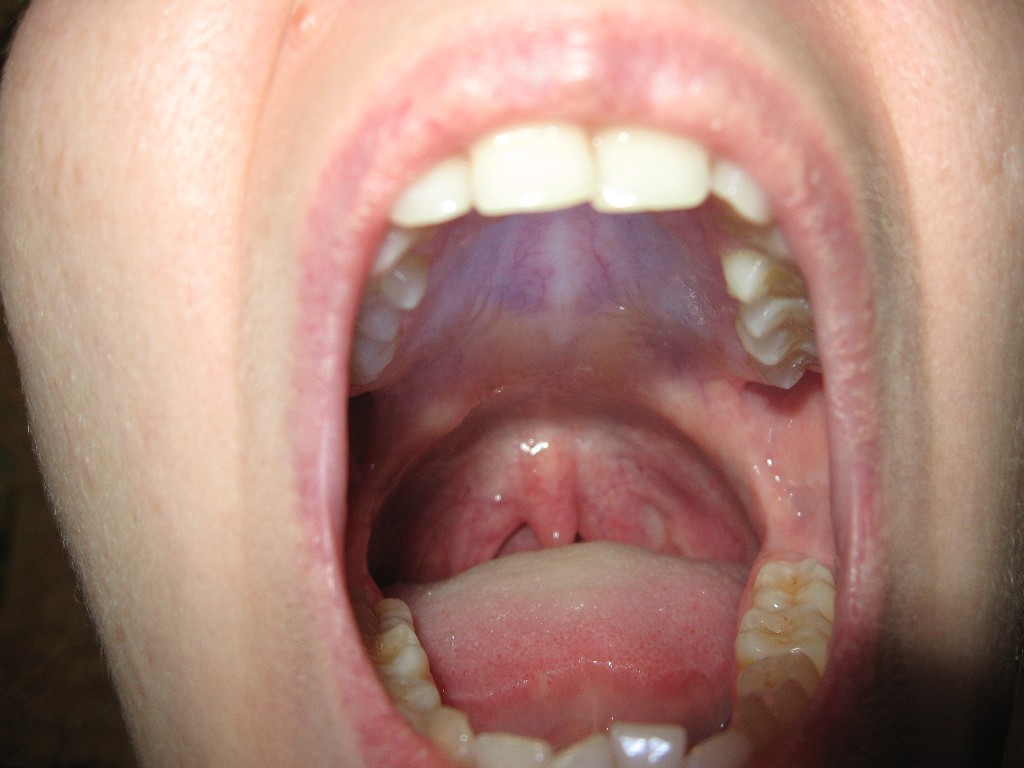


















 Тем более, когда речь о членах одной семьи, пребывающих постоянно в тесном контакте друг с другом. Поэтому иметь под рукой средство от кашля, которое одинаково эффективно помогает и детям, и взрослым – очень удобно и выгодно с экономичной точки зрения. Главное – правильно выбрать дозировку, что в целом сделать будет не сложно, благодаря наличию в упаковке удобной мерной ложечки.
Тем более, когда речь о членах одной семьи, пребывающих постоянно в тесном контакте друг с другом. Поэтому иметь под рукой средство от кашля, которое одинаково эффективно помогает и детям, и взрослым – очень удобно и выгодно с экономичной точки зрения. Главное – правильно выбрать дозировку, что в целом сделать будет не сложно, благодаря наличию в упаковке удобной мерной ложечки. Количество сапонинов плюща в 5 раз больше, чем в сиропе. То есть один 50 мл флакончик капель по концентрации действующего вещества можно сравнить с 250 мл сиропа – это 2,5 упаковки.
Количество сапонинов плюща в 5 раз больше, чем в сиропе. То есть один 50 мл флакончик капель по концентрации действующего вещества можно сравнить с 250 мл сиропа – это 2,5 упаковки. Это могут быть воспаления в бронхах, трахее и гортани, пневмония, бронхиальная астма и даже коклюш, который у взрослых встречается гораздо реже, чем у детей, и проходит в облегченной форме. В зависимости от причинного заболевания кашель может иметь характерные особенности. Например, при ларингите он приобретает лающий характер, а при бронхите может сопровождаться хрипами.
Это могут быть воспаления в бронхах, трахее и гортани, пневмония, бронхиальная астма и даже коклюш, который у взрослых встречается гораздо реже, чем у детей, и проходит в облегченной форме. В зависимости от причинного заболевания кашель может иметь характерные особенности. Например, при ларингите он приобретает лающий характер, а при бронхите может сопровождаться хрипами. В этом случае частицы пыли, дыма, газа оказывают на слизистую оболочку дыхательных путей такое же раздражающее действие, как и курение, и становятся причиной кашля.
В этом случае частицы пыли, дыма, газа оказывают на слизистую оболочку дыхательных путей такое же раздражающее действие, как и курение, и становятся причиной кашля. Он включает в себя устранение причины этого симптома (заболевания или провоцирующих обстоятельств), выполнение всех рекомендаций врача, прием назначенных препаратов и соблюдение постельного режима в тех случаях, если кашель сопровождается высокой температурой тела. Кроме того, важно соблюдать некоторые правила, которые помогают снизить нагрузку на органы дыхания и облегчить процесс их лечения и восстановления.
Он включает в себя устранение причины этого симптома (заболевания или провоцирующих обстоятельств), выполнение всех рекомендаций врача, прием назначенных препаратов и соблюдение постельного режима в тех случаях, если кашель сопровождается высокой температурой тела. Кроме того, важно соблюдать некоторые правила, которые помогают снизить нагрузку на органы дыхания и облегчить процесс их лечения и восстановления. Подойдет и протирание пола в комнате больного очень влажной тряпкой один-два раза в день. Избавившись от сухого воздуха, можно снизить вероятность пересыхания слизистой оболочки дыхательных путей и, как следствие, успокоить кашель, вызванный ее недостаточным увлажнением.
Подойдет и протирание пола в комнате больного очень влажной тряпкой один-два раза в день. Избавившись от сухого воздуха, можно снизить вероятность пересыхания слизистой оболочки дыхательных путей и, как следствие, успокоить кашель, вызванный ее недостаточным увлажнением. Если, как в случае с сиропом от кашля Доктор МОМ®, препараты сделаны на основе лекарственных трав, то они дают мало побочных эффектов и принимать такие средства можно на протяжении длительного времени. Однако важно помнить, что назначать лечение, в том числе продолжительность приема, в любом случае должен врач. Сочетание 10 лекарственных экстрактов может действовать разнонаправленно.
Если, как в случае с сиропом от кашля Доктор МОМ®, препараты сделаны на основе лекарственных трав, то они дают мало побочных эффектов и принимать такие средства можно на протяжении длительного времени. Однако важно помнить, что назначать лечение, в том числе продолжительность приема, в любом случае должен врач. Сочетание 10 лекарственных экстрактов может действовать разнонаправленно. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.

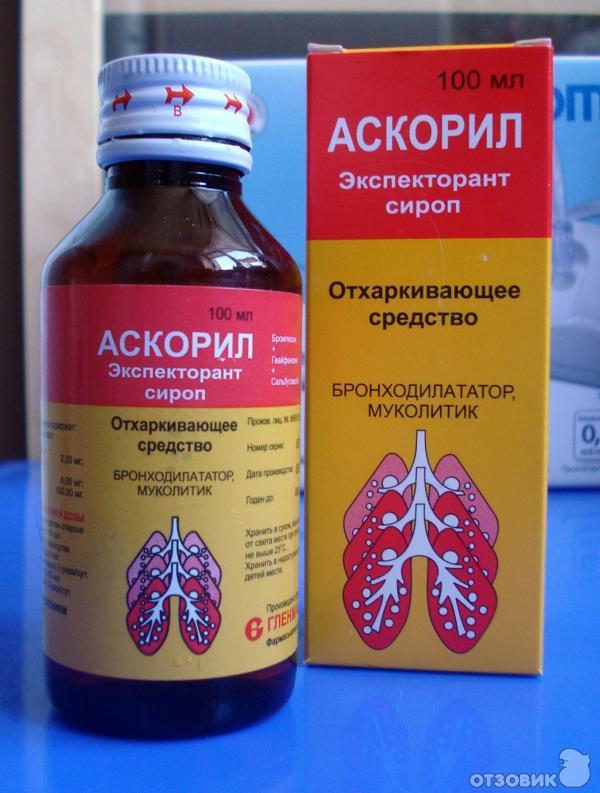
 Препараты такого типа – это Муколван, Амбробене, Амброксол, АЦЦ, Лазолван. Используются они исключительно по назначению доктора, который определяет дозировку и частоту проведения ингаляции. Для приготовления состава для небулайзера потребуется физраствор.
Препараты такого типа – это Муколван, Амбробене, Амброксол, АЦЦ, Лазолван. Используются они исключительно по назначению доктора, который определяет дозировку и частоту проведения ингаляции. Для приготовления состава для небулайзера потребуется физраствор.

 [1]Они спокойно существуют на слизистой верхних дыхательных путей каждого человека и не доставляют ему беспокойства. Однако это продолжается ровно до того момента, пока иммунитет носителя не снизит свои защитные функции, подвергнувшись простудному заболеванию.
[1]Они спокойно существуют на слизистой верхних дыхательных путей каждого человека и не доставляют ему беспокойства. Однако это продолжается ровно до того момента, пока иммунитет носителя не снизит свои защитные функции, подвергнувшись простудному заболеванию.
 [7]
[7]
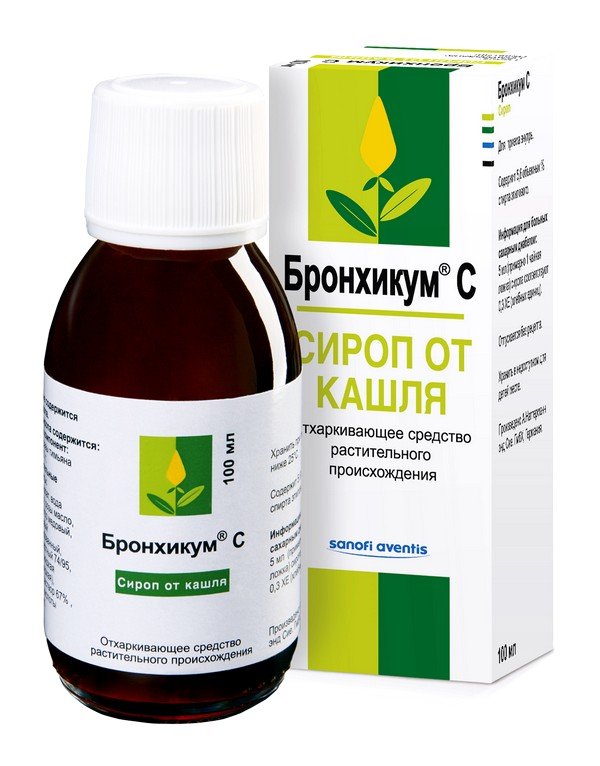
 Он может быть вызван:
Он может быть вызван:
 Как только в наши дыхательные пути попадают инородные и нежелательные частички, мы избавляемся от них с помощью кашля.
Как только в наши дыхательные пути попадают инородные и нежелательные частички, мы избавляемся от них с помощью кашля.
 Этот вид сопровождает вирусные и бактериальные болезни на начальных стадиях, аллергии, попадание инородных тел.
Этот вид сопровождает вирусные и бактериальные болезни на начальных стадиях, аллергии, попадание инородных тел.
 Аналогично используется сливочное масло и другие животные жиры.
Аналогично используется сливочное масло и другие животные жиры. Столовую ложку сбора залейте 0,5 л кипятка и настаивайте в течение 30 минут. Затем процедите и пейте по половине стакана 2 раза в день.
Столовую ложку сбора залейте 0,5 л кипятка и настаивайте в течение 30 минут. Затем процедите и пейте по половине стакана 2 раза в день.

 И взрослые, и дети подвержены этому заболеванию, но когда кашляют малыши, родители очень переживают по этому поводу.
И взрослые, и дети подвержены этому заболеванию, но когда кашляют малыши, родители очень переживают по этому поводу.
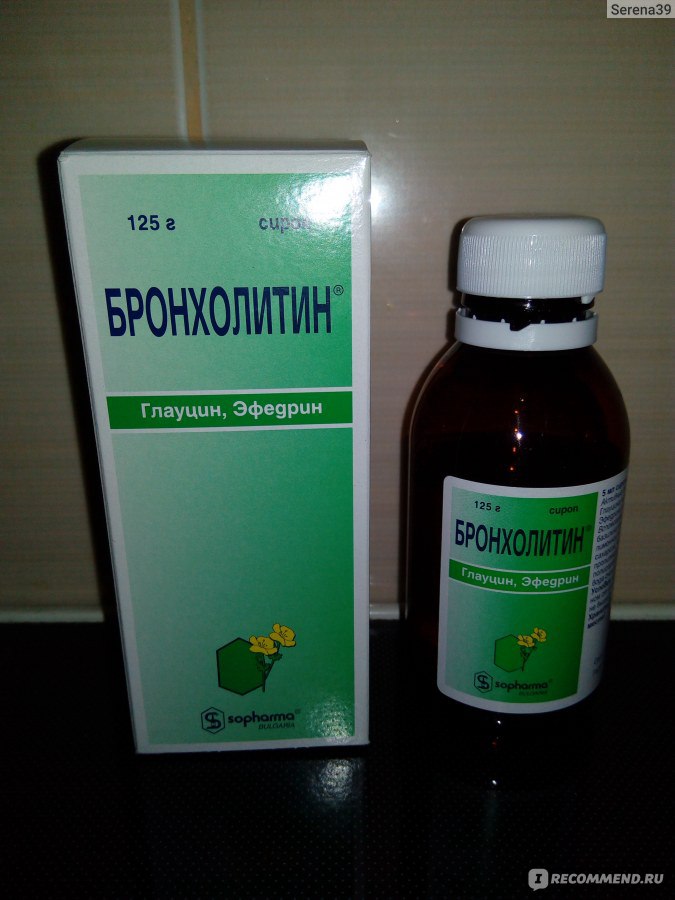 Эти исследования помогут врачу поставить диагноз и определить, хорошо ли дыхательные пути и легкие выполняют свои функции. Лечение детского сухого кашля должно обязательно проводиться под наблюдением врача.
Эти исследования помогут врачу поставить диагноз и определить, хорошо ли дыхательные пути и легкие выполняют свои функции. Лечение детского сухого кашля должно обязательно проводиться под наблюдением врача.
 Для раствора можно использовать эвкалипт мазь Mucoplant, 2 ложки которой растворяют в горячей (не кипящей) воде. Проводится ингаляция от 5 до 10 минут.
Для раствора можно использовать эвкалипт мазь Mucoplant, 2 ложки которой растворяют в горячей (не кипящей) воде. Проводится ингаляция от 5 до 10 минут.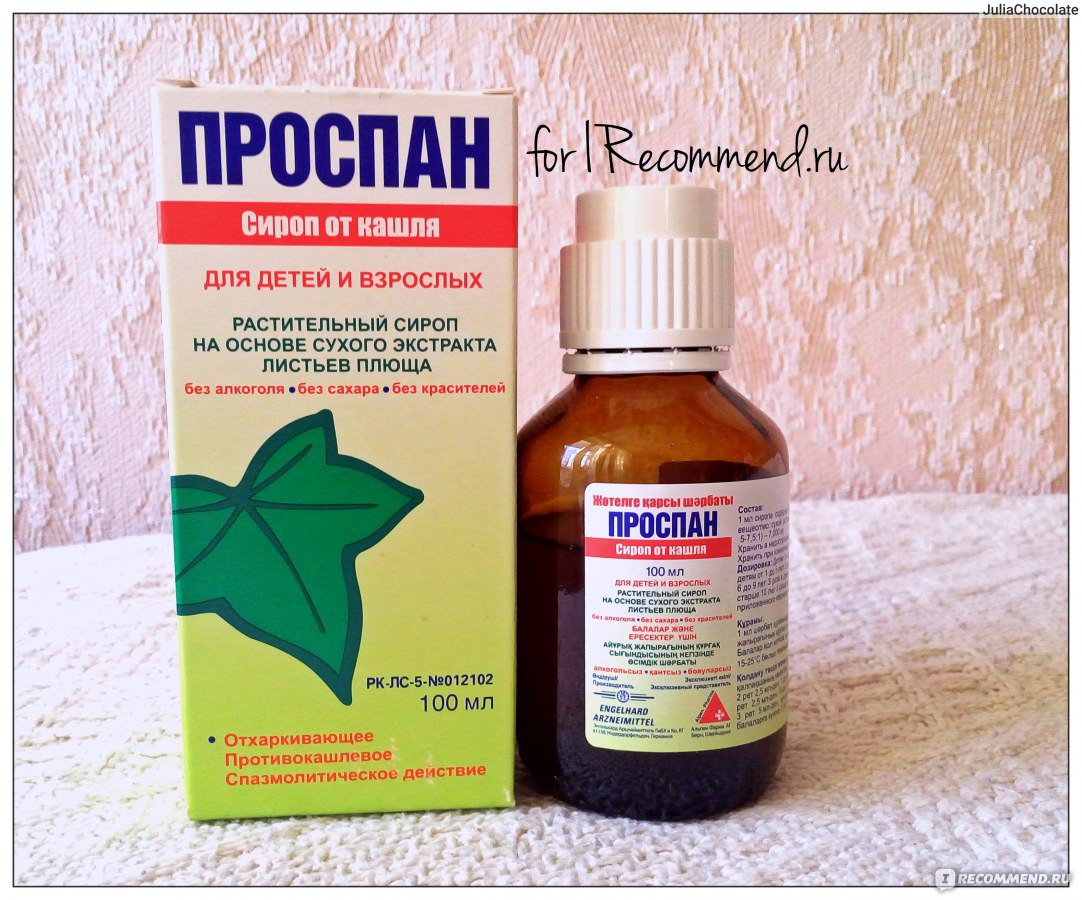 Но не все малыши готовы пить лекарства даже в виде сиропа, поэтому в этом случае можно применять ингаляцию с мазь-эвкалипт Dr. Theiss.
Но не все малыши готовы пить лекарства даже в виде сиропа, поэтому в этом случае можно применять ингаляцию с мазь-эвкалипт Dr. Theiss.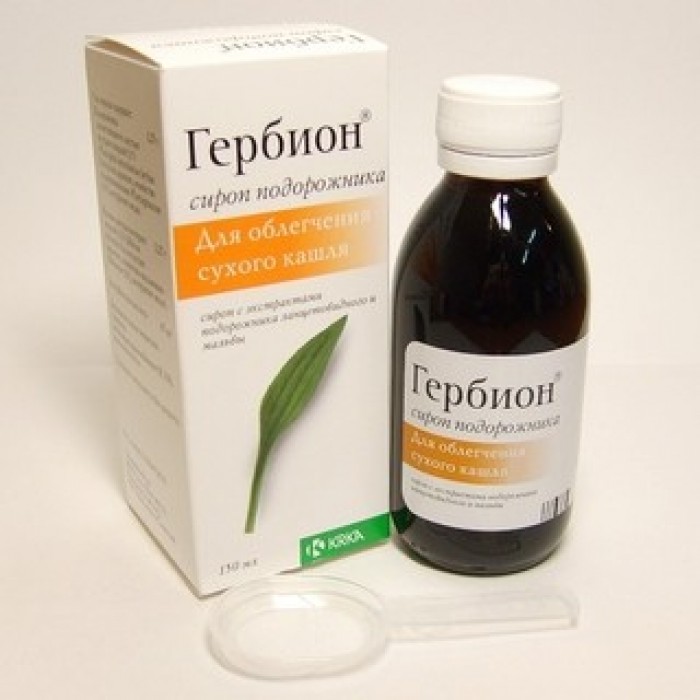

 Слизь из носа стекает в горло и щекочет нервы, вызывающие кашель. Постназальное выделение жидкости обычно возникает в результате аллергии или продолжительной простуды.
Слизь из носа стекает в горло и щекочет нервы, вызывающие кашель. Постназальное выделение жидкости обычно возникает в результате аллергии или продолжительной простуды.
 Кашель часто связан с симптомами простуды или гриппа. Это может длиться более недели и часто является последним симптомом, который проходит после инфекции грудной клетки.
Кашель часто связан с симптомами простуды или гриппа. Это может длиться более недели и часто является последним симптомом, который проходит после инфекции грудной клетки.
 Исследование показало, что имбирь успокаивает слизистую оболочку дыхательных путей, что облегчает кашель. Попробуйте имбирный чай с горячей водой и свежим имбирем.
Исследование показало, что имбирь успокаивает слизистую оболочку дыхательных путей, что облегчает кашель. Попробуйте имбирный чай с горячей водой и свежим имбирем.

 У нее была сенная лихорадка, а у ее брата в детстве была астма. Она увлеченно бегает и заметила, что за последние несколько месяцев ей стало труднее тренироваться, чем обычно. Она работает учителем в средней школе и не принимает никаких регулярных лекарств.У нее нет известных аллергий, она не курит и не имеет домашних животных. При осмотре она здорова, грудь чистая. Показание пикового расхода дает результат 65% от прогнозируемого значения.
У нее была сенная лихорадка, а у ее брата в детстве была астма. Она увлеченно бегает и заметила, что за последние несколько месяцев ей стало труднее тренироваться, чем обычно. Она работает учителем в средней школе и не принимает никаких регулярных лекарств.У нее нет известных аллергий, она не курит и не имеет домашних животных. При осмотре она здорова, грудь чистая. Показание пикового расхода дает результат 65% от прогнозируемого значения.  Вставку 2). 6
Вставку 2). 6 
 Если контроль симптомов затруднен при использовании низких доз ICS в сочетании с LTRA и / или LABA, дозу ICS можно осторожно увеличивать. 6
Если контроль симптомов затруднен при использовании низких доз ICS в сочетании с LTRA и / или LABA, дозу ICS можно осторожно увеличивать. 6  Обследование не выявило признаков, за исключением легкой болезненности эпигастрия при пальпации и ИМТ 38 кг / м 2 .
Обследование не выявило признаков, за исключением легкой болезненности эпигастрия при пальпации и ИМТ 38 кг / м 2 .  9 Если симптомы не исчезнут, пациента следует проверить на инфекцию Helicobacter pylori с помощью дыхательного теста или теста на антиген стула после 2-недельного периода вымывания из ИПП. 9
9 Если симптомы не исчезнут, пациента следует проверить на инфекцию Helicobacter pylori с помощью дыхательного теста или теста на антиген стула после 2-недельного периода вымывания из ИПП. 9  При дальнейшем расспросе выяснилось, что кашель в основном непродуктивный, за исключением первого утреннего отхаркивания мокроты. Его партнер заметил, что он, кажется, постоянно прочищает горло, и он заметил ощущение, что что-то стекает по его задней стенке. Симптомы начались после простуды, но с тех пор не исчезли. Он бывший курильщик, бросивший курить 6 лет назад. Он употребляет умеренное количество алкоголя, у него легкая сенная лихорадка.
При дальнейшем расспросе выяснилось, что кашель в основном непродуктивный, за исключением первого утреннего отхаркивания мокроты. Его партнер заметил, что он, кажется, постоянно прочищает горло, и он заметил ощущение, что что-то стекает по его задней стенке. Симптомы начались после простуды, но с тех пор не исчезли. Он бывший курильщик, бросивший курить 6 лет назад. Он употребляет умеренное количество алкоголя, у него легкая сенная лихорадка. 
 Он обратился через 4 недели с жалобой на то, что его симптомы не улучшились. Он был переведен на альтернативный назальный спрей, и ему было настоятельно рекомендовано соблюдать режим лечения. Шесть недель спустя он обратился к нему в восторге от того, что его симптомы исчезли, а кашель и откашливание улучшились.Он продолжал местное лечение в общей сложности 3 месяца, прежде чем полностью прекратил прием лекарств.
Он обратился через 4 недели с жалобой на то, что его симптомы не улучшились. Он был переведен на альтернативный назальный спрей, и ему было настоятельно рекомендовано соблюдать режим лечения. Шесть недель спустя он обратился к нему в восторге от того, что его симптомы исчезли, а кашель и откашливание улучшились.Он продолжал местное лечение в общей сложности 3 месяца, прежде чем полностью прекратил прием лекарств. Легочный фиброз может быть вторичным по отношению к целому ряду заболеваний; однако одним из наиболее распространенных типов является идиопатический, которым ежегодно страдает примерно 10 человек на 100 000 жителей Великобритании. 15,16 Идиопатический фиброз легких редко поражает людей в возрасте до 45 лет и обычно проявляется одышкой при физической нагрузке, сухим кашлем, двусторонним хрипом на вдохе и дубинкой в пальцах.Пациенты также могут проявлять неспецифические конституциональные симптомы, такие как миалгия, усталость или потеря веса. На более поздних стадиях болезни часто возникают цианоз и признаки правожелудочковой недостаточности. 17 Учитывая анамнез этой пациентки и ненормальную рентгенограмму грудной клетки, проведена компьютерная томография с высоким разрешением, показывающая типичный сотовый вид, типичный для идиопатического фиброза легких. 18 В клинике у нее есть базовая спирометрия, которая выявляет ограничительный характер, и поэтому ее передают в мультидисциплинарную команду респираторов.
Легочный фиброз может быть вторичным по отношению к целому ряду заболеваний; однако одним из наиболее распространенных типов является идиопатический, которым ежегодно страдает примерно 10 человек на 100 000 жителей Великобритании. 15,16 Идиопатический фиброз легких редко поражает людей в возрасте до 45 лет и обычно проявляется одышкой при физической нагрузке, сухим кашлем, двусторонним хрипом на вдохе и дубинкой в пальцах.Пациенты также могут проявлять неспецифические конституциональные симптомы, такие как миалгия, усталость или потеря веса. На более поздних стадиях болезни часто возникают цианоз и признаки правожелудочковой недостаточности. 17 Учитывая анамнез этой пациентки и ненормальную рентгенограмму грудной клетки, проведена компьютерная томография с высоким разрешением, показывающая типичный сотовый вид, типичный для идиопатического фиброза легких. 18 В клинике у нее есть базовая спирометрия, которая выявляет ограничительный характер, и поэтому ее передают в мультидисциплинарную команду респираторов.
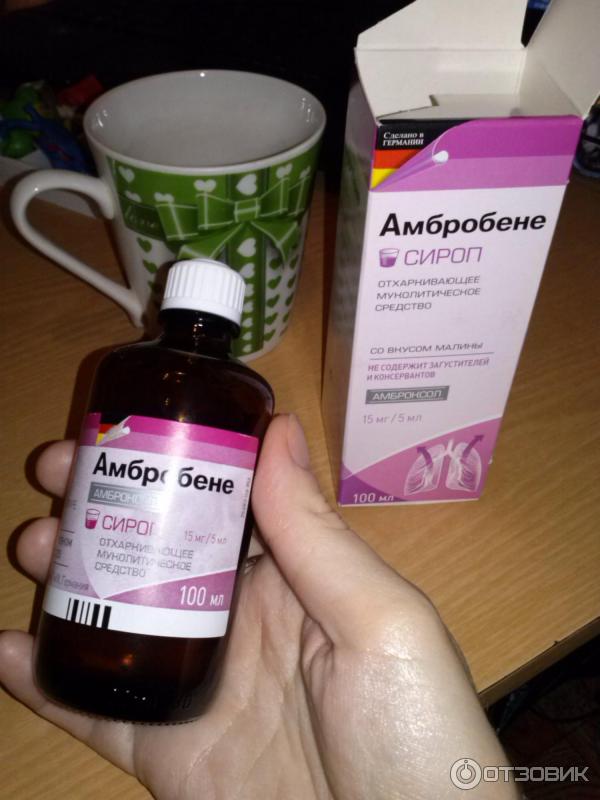 Через 6 месяцев она умерла дома.
Через 6 месяцев она умерла дома. По нашим оценкам, это занятие займет у вас 30 минут и составит 0,5 кредита CPD.
По нашим оценкам, это занятие займет у вас 30 минут и составит 0,5 кредита CPD. Астма: диагностика, мониторинг и лечение хронической астмы. NICE Guideline 80. NICE, 2017. Доступно по адресу: www.nice.org.uk/ng80
Астма: диагностика, мониторинг и лечение хронической астмы. NICE Guideline 80. NICE, 2017. Доступно по адресу: www.nice.org.uk/ng80 Комод 2006; 129 (1 доп.): 63S – 71S.
Комод 2006; 129 (1 доп.): 63S – 71S. ).
).
 Это называется постназальным синдромом или синдромом кашля в верхних дыхательных путях. Обычно это ухудшается утром, а затем улучшается в течение дня, и вы обычно откашляетесь от слизи, которая изначально выделялась из носа.
Это называется постназальным синдромом или синдромом кашля в верхних дыхательных путях. Обычно это ухудшается утром, а затем улучшается в течение дня, и вы обычно откашляетесь от слизи, которая изначально выделялась из носа.
 Это все еще очень распространено в некоторых частях мира, хотя и не так часто в Великобритании.
Это все еще очень распространено в некоторых частях мира, хотя и не так часто в Великобритании. Иногда может остаться необъяснимый кашель. Существуют различные названия для этого, в том числе:
Иногда может остаться необъяснимый кашель. Существуют различные названия для этого, в том числе: )
) Это более сложный тест на функцию ваших легких, и вас попросят вернуться, чтобы сделать это на другом приеме.
Это более сложный тест на функцию ваших легких, и вас попросят вернуться, чтобы сделать это на другом приеме. Если подозревается проблема с сердцем, могут быть рекомендованы дальнейшие исследования сердца, такие как эхокардиограмма.
Если подозревается проблема с сердцем, могут быть рекомендованы дальнейшие исследования сердца, такие как эхокардиограмма. Если у вас заложенность носа, вам могут дать стероидный назальный спрей.Или вас могут направить к специалисту по ушам, носу и горлу (ЛОР) для дальнейшего обследования внутренней части носа и носовых пазух. Если вы принимаете лекарство, которое вызвало кашель, это можно прекратить.
Если у вас заложенность носа, вам могут дать стероидный назальный спрей.Или вас могут направить к специалисту по ушам, носу и горлу (ЛОР) для дальнейшего обследования внутренней части носа и носовых пазух. Если вы принимаете лекарство, которое вызвало кашель, это можно прекратить.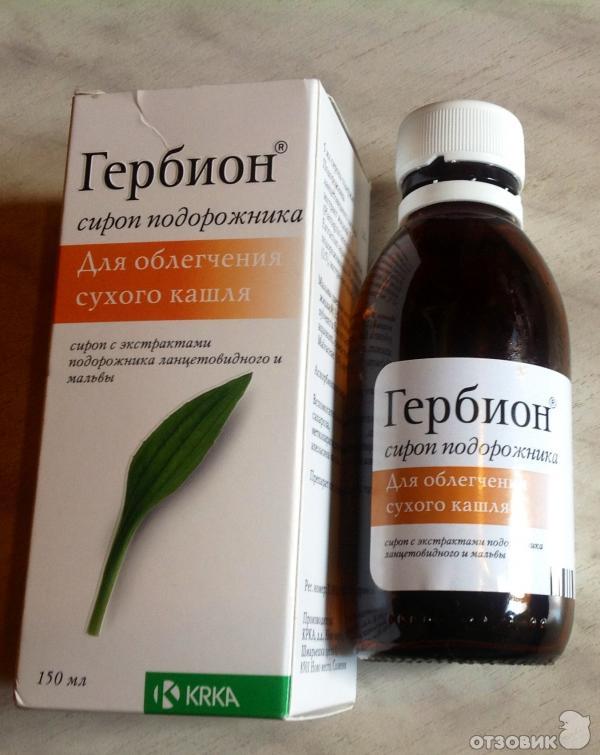 Они обычно используются для людей, страдающих астмой или ХОБЛ, но иногда помогают уменьшить воспаление в дыхательных путях и улучшить кашель.Они часто помогают, если в дыхательных путях сохраняется раздражение после перенесенной инфекции.
Они обычно используются для людей, страдающих астмой или ХОБЛ, но иногда помогают уменьшить воспаление в дыхательных путях и улучшить кашель.Они часто помогают, если в дыхательных путях сохраняется раздражение после перенесенной инфекции. Хронический кашель часто вызывается ринитом / синуситом (синдром кашля верхних дыхательных путей), астмой, ГЭРБ и ингибиторами АПФ. Для диагностики этиологии кашля часто бывает достаточно тщательного анамнеза и физического осмотра. Хронический кашель или наличие сопутствующих симптомов, вызывающих тревогу (одышка, лихорадка, кровохарканье, потеря веса), являются показаниями для дальнейшего исследования.Посев мокроты, рентген грудной клетки / компьютерная томография и тесты функции легких являются полезными диагностическими тестами при оценке кашля, но обычно не показаны. Лечение кашля зависит от основной этиологии.
Хронический кашель часто вызывается ринитом / синуситом (синдром кашля верхних дыхательных путей), астмой, ГЭРБ и ингибиторами АПФ. Для диагностики этиологии кашля часто бывает достаточно тщательного анамнеза и физического осмотра. Хронический кашель или наличие сопутствующих симптомов, вызывающих тревогу (одышка, лихорадка, кровохарканье, потеря веса), являются показаниями для дальнейшего исследования.Посев мокроты, рентген грудной клетки / компьютерная томография и тесты функции легких являются полезными диагностическими тестами при оценке кашля, но обычно не показаны. Лечение кашля зависит от основной этиологии. Триггеры выше)
Триггеры выше)

 К., Холл В. Д., Херст В. Дж., Сильверман М. Е., Моррисон Г. Клинические методы: история, физические и лабораторные исследования .
Баттервортс
; 1990 г.
К., Холл В. Д., Херст В. Дж., Сильверман М. Е., Моррисон Г. Клинические методы: история, физические и лабораторные исследования .
Баттервортс
; 1990 г.
 Постинфекционный кашель: клинические рекомендации ACCP, основанные на фактических данных. Сундук . 2006; 129
(1 приложение): с.138С-146С.
DOI: 10.1378 / сундук.129.1_suppl.138S. | Открыть в режиме чтения QxMD
Постинфекционный кашель: клинические рекомендации ACCP, основанные на фактических данных. Сундук . 2006; 129
(1 приложение): с.138С-146С.
DOI: 10.1378 / сундук.129.1_suppl.138S. | Открыть в режиме чтения QxMD Кашель . 2011; 7
: стр.6.
DOI: 10.1186 / 1745-9974-7-6. | Открыть в режиме чтения QxMD
Кашель . 2011; 7
: стр.6.
DOI: 10.1186 / 1745-9974-7-6. | Открыть в режиме чтения QxMD https://www.thoracic.org/professionals/clinical-resources/critical-care/clinical-education/critical-care-procedures/bronchoalveolar-lavage.php .
Обновлено: 1 мая 2004 г.
Доступ: 22 мая 2017 г.
https://www.thoracic.org/professionals/clinical-resources/critical-care/clinical-education/critical-care-procedures/bronchoalveolar-lavage.php .
Обновлено: 1 мая 2004 г.
Доступ: 22 мая 2017 г. Уолтем, Массачусетс: UpToDate. https://www.uptodate.com/contents/treatment-of-subacute-and-chronic-cough-in-adults . Последнее обновление: 29 марта 2016 г. Дата обращения: 23 марта 2017 г.
Уолтем, Массачусетс: UpToDate. https://www.uptodate.com/contents/treatment-of-subacute-and-chronic-cough-in-adults . Последнее обновление: 29 марта 2016 г. Дата обращения: 23 марта 2017 г. Инт Дж. Отоларингол . 2012 г.
.
DOI: 10,1155 / 2012/564852. | Открыть в режиме чтения QxMD
Инт Дж. Отоларингол . 2012 г.
.
DOI: 10,1155 / 2012/564852. | Открыть в режиме чтения QxMD Внутренняя медицина .
Герольд Дж.
; 2014 г.
Внутренняя медицина .
Герольд Дж.
; 2014 г. Кашель присутствует примерно у половины инфицированных пациентов.
Кашель присутствует примерно у половины инфицированных пациентов.
 Часто выделяется слизь.
Часто выделяется слизь.








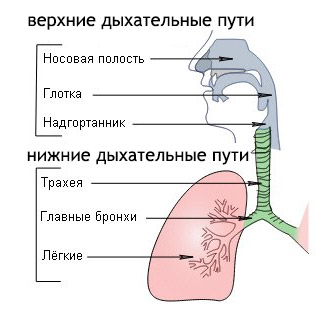 Влажный секрет воздействует на гортань или бронхи. В результате сигнал по нервным окончаниям передается в так называемый кашлевый центр в мозге. Оттуда приходит обратный сигнал, который, в свою очередь, вызывает кашель.
Влажный секрет воздействует на гортань или бронхи. В результате сигнал по нервным окончаниям передается в так называемый кашлевый центр в мозге. Оттуда приходит обратный сигнал, который, в свою очередь, вызывает кашель.
 В таком случае его называют аллергическим.
В таком случае его называют аллергическим.

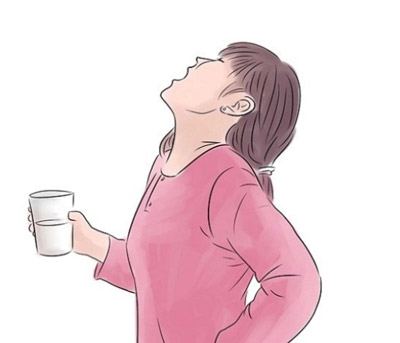 дыхательных путей, оказывает успокаивающее действие.
дыхательных путей, оказывает успокаивающее действие.
 Она заключается в воздействии на пораженные органы и ткани изучения определенной длины волны. Оно может иметь разную природу – звуковую, электрическую, световую.
Она заключается в воздействии на пораженные органы и ткани изучения определенной длины волны. Оно может иметь разную природу – звуковую, электрическую, световую.
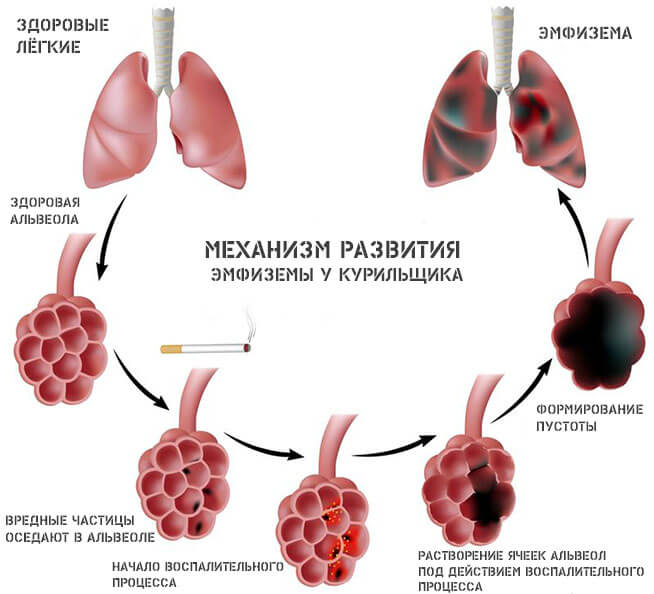
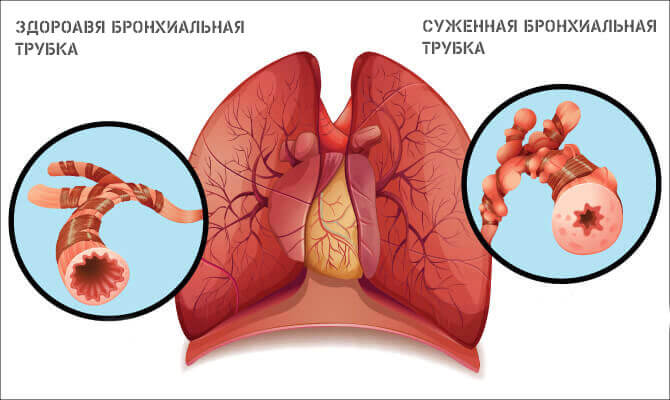



 Обязательно рекомендуется использование теплого чая с малиной и медом, подогретых ягодных морсов, минеральной воды без газа, а также сока из винограда.
Обязательно рекомендуется использование теплого чая с малиной и медом, подогретых ягодных морсов, минеральной воды без газа, а также сока из винограда.

 Средства народной медицины
Средства народной медицины



























 Фарингит диагностируется при видимых воспалительных процессах на задней стенке горла. Этот недуг чаще настигает взрослых и провоцируется многими факторами, отчего зависит определение типа фарингита. Он бывает вирусного, бактериального, грибкового похождения. Из статистических данных известно, что 70% случаев фарингита возникает в результате воздействия вирусов, 25% заболевания вызывается бактериями и 5% грибками.
Фарингит диагностируется при видимых воспалительных процессах на задней стенке горла. Этот недуг чаще настигает взрослых и провоцируется многими факторами, отчего зависит определение типа фарингита. Он бывает вирусного, бактериального, грибкового похождения. Из статистических данных известно, что 70% случаев фарингита возникает в результате воздействия вирусов, 25% заболевания вызывается бактериями и 5% грибками.







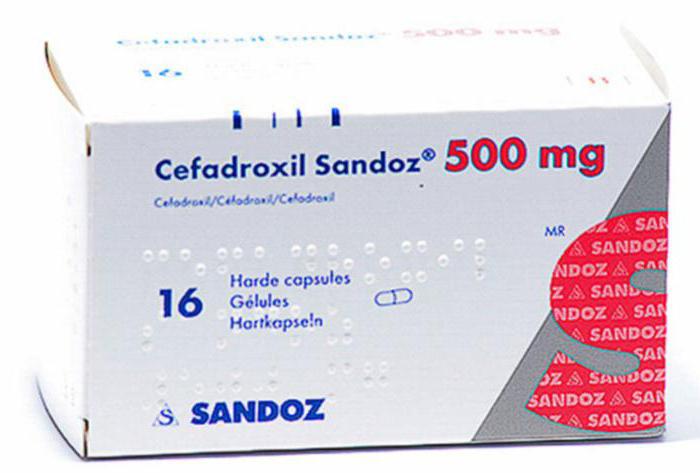
 Если иммунная система взрослого человека в полном порядке, фарингит вирусного происхождения он перенесет достаточно легко. Лечить эту форму заболевания антибактериальными препаратами нецелесообразно, так как они бессильны против вирусов. Однако если организм ослаблен, то бактериальная инфекция (стафилококковая, стрептококковая или пневмококковая) способна наслоиться на вирусную примерно на 3-5 дни болезни. В таком случае фарингит будет протекать существенно тяжелее. Более того – возникнет риск развития серьезных последствий. Когда опасность осложнения заболевания трахеитом, бронхитом, пневмонией, гнойными отитом и тонзиллитом становится очевидной, врач назначает пациенту лечение антибиотиками.
Если иммунная система взрослого человека в полном порядке, фарингит вирусного происхождения он перенесет достаточно легко. Лечить эту форму заболевания антибактериальными препаратами нецелесообразно, так как они бессильны против вирусов. Однако если организм ослаблен, то бактериальная инфекция (стафилококковая, стрептококковая или пневмококковая) способна наслоиться на вирусную примерно на 3-5 дни болезни. В таком случае фарингит будет протекать существенно тяжелее. Более того – возникнет риск развития серьезных последствий. Когда опасность осложнения заболевания трахеитом, бронхитом, пневмонией, гнойными отитом и тонзиллитом становится очевидной, врач назначает пациенту лечение антибиотиками. Местные средства применяют для более прицельного лечения. Их использование оправданно, если область распространения инфекции не очень большая. Отметим, что слизистая задней стенки горла может воспалиться и вследствие нарушения микрофлоры. Такое воспаление не имеет ничего общего с заражением патогенными бактериями. А значит, лечить его можно антибактериальными препаратами, обеспечивающими местное воздействие.
Местные средства применяют для более прицельного лечения. Их использование оправданно, если область распространения инфекции не очень большая. Отметим, что слизистая задней стенки горла может воспалиться и вследствие нарушения микрофлоры. Такое воспаление не имеет ничего общего с заражением патогенными бактериями. А значит, лечить его можно антибактериальными препаратами, обеспечивающими местное воздействие.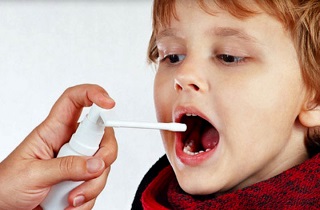 «Мирамистин». Нужно сказать, что это не антибактериальный, а антисептический препарат. Данное средство уничтожает патогенные бактерии в процессе контакта с ними. Кроме того, оно не позволяет им размножаться. «Мирамистин» производится в форме аэрозоля, которым необходимо орошать глотку от 4 до 6 раз в сутки. Что-либо пить или принимать пищу сразу после орошения крайне нежелательно. Лечебный состав попросту сойдет со слизистой вместе с жидкостью или пищей – его эффект в таком случае будет недостаточным. Это лекарство рекомендуется применять в комбинации с антибиотиком.
«Мирамистин». Нужно сказать, что это не антибактериальный, а антисептический препарат. Данное средство уничтожает патогенные бактерии в процессе контакта с ними. Кроме того, оно не позволяет им размножаться. «Мирамистин» производится в форме аэрозоля, которым необходимо орошать глотку от 4 до 6 раз в сутки. Что-либо пить или принимать пищу сразу после орошения крайне нежелательно. Лечебный состав попросту сойдет со слизистой вместе с жидкостью или пищей – его эффект в таком случае будет недостаточным. Это лекарство рекомендуется применять в комбинации с антибиотиком. Лечение фарингита у взрослых противобактериальными средствами общего действия назначается лишь при тяжелом протекании заболевания. Зачастую в таком случае врач выписывает пенициллины (предпочтительная категория), цефалоспорины, макролиды и линкозамиды. Назовем самые эффективные препараты:
Лечение фарингита у взрослых противобактериальными средствами общего действия назначается лишь при тяжелом протекании заболевания. Зачастую в таком случае врач выписывает пенициллины (предпочтительная категория), цефалоспорины, макролиды и линкозамиды. Назовем самые эффективные препараты: Продолжительность курса лечения и дозировку может определить исключительно лечащий врач. Самовольничать нельзя. Существует слишком много нюансов, которые необходимо учитывать – например, возраст пациента, сопутствующие заболевания, наличие индивидуальной непереносимости компонентов лекарства или отсутствие таковой, беременность и так далее.
Продолжительность курса лечения и дозировку может определить исключительно лечащий врач. Самовольничать нельзя. Существует слишком много нюансов, которые необходимо учитывать – например, возраст пациента, сопутствующие заболевания, наличие индивидуальной непереносимости компонентов лекарства или отсутствие таковой, беременность и так далее. Фарингит считается относительно безопасным для здоровья и жизни заболеванием. Однако это вовсе не означает, что его можно не лечить, надеясь, что он само пройдет.
Фарингит считается относительно безопасным для здоровья и жизни заболеванием. Однако это вовсе не означает, что его можно не лечить, надеясь, что он само пройдет.






 Помните о том, что суточная дозировка парацетамола или ибупрофена не безгранична (!!!). При передозировке возможны тяжелые осложнения. Внимательно прочтите инструкцию к препарату, которым пользуетесь.
Помните о том, что суточная дозировка парацетамола или ибупрофена не безгранична (!!!). При передозировке возможны тяжелые осложнения. Внимательно прочтите инструкцию к препарату, которым пользуетесь.

 Наиболее частой причиной температурных и некоторых других реакций у детей младшего возраста являются режущиеся зубки, у детей старшего возраста – простудные инфекции.
Наиболее частой причиной температурных и некоторых других реакций у детей младшего возраста являются режущиеся зубки, у детей старшего возраста – простудные инфекции.


 После прививки нельзя оставлять ребенка в близком контакте с больным человеком, который простыл, чихает, кашляет, или же у него понос и т.д. В этом случае риск заболеть у ребенка очень большой.
После прививки нельзя оставлять ребенка в близком контакте с больным человеком, который простыл, чихает, кашляет, или же у него понос и т.д. В этом случае риск заболеть у ребенка очень большой.
 После прививки с ребенком можно гулять, если он нормально себя чувствует на улице, не капризничает и не просится домой.
После прививки с ребенком можно гулять, если он нормально себя чувствует на улице, не капризничает и не просится домой.
 Данная реакция обусловлена внутриклеточным размножением живых аттенуированных микобактерий с остаточной вирулентностью. Обратное развитие изменений происходит в течение 2—4 месяцев, а иногда и в более длительные сроки. На месте реакции остается поверхностный рубчик размером 3—10 мм. В случае если местная реакция имеет иной характер, ребенка следует проконсультировать у фтизиатра.
Данная реакция обусловлена внутриклеточным размножением живых аттенуированных микобактерий с остаточной вирулентностью. Обратное развитие изменений происходит в течение 2—4 месяцев, а иногда и в более длительные сроки. На месте реакции остается поверхностный рубчик размером 3—10 мм. В случае если местная реакция имеет иной характер, ребенка следует проконсультировать у фтизиатра.
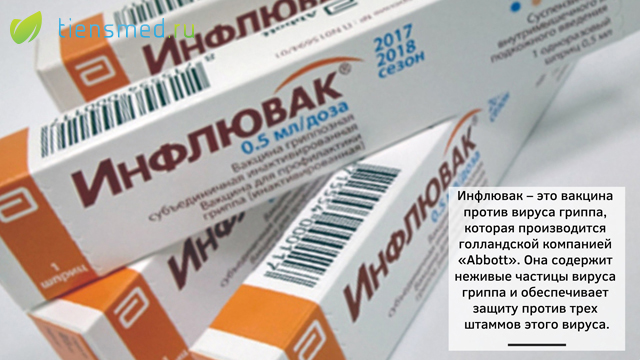 Введение АКДС-вакцины может также явиться причиной появления пронзительного крика, продолжающегося в течение нескольких часов и, по-видимому, связанного с развитием внутричерепной гипертензии.
Введение АКДС-вакцины может также явиться причиной появления пронзительного крика, продолжающегося в течение нескольких часов и, по-видимому, связанного с развитием внутричерепной гипертензии. )
)
 При этом помимо общемозгового синдрома (головная боль, рвота) могут определяться слабо выраженные менингеальные симпомы (ригидность затылочных мышц, симптомы Кернига, Брудзинского). В анализах спинномозговой жидкости содержится нормальное или слегка повышенное количество белка, лимфоцитарный плеоцитоз. Для проведения дифференциального диагноза с менингитами другой этиологии проводят вирусологическое и серологическое исследования. Лечение заключается в назначении противовирусных, дезинтоксикационных и дегидратационных средств.
При этом помимо общемозгового синдрома (головная боль, рвота) могут определяться слабо выраженные менингеальные симпомы (ригидность затылочных мышц, симптомы Кернига, Брудзинского). В анализах спинномозговой жидкости содержится нормальное или слегка повышенное количество белка, лимфоцитарный плеоцитоз. Для проведения дифференциального диагноза с менингитами другой этиологии проводят вирусологическое и серологическое исследования. Лечение заключается в назначении противовирусных, дезинтоксикационных и дегидратационных средств.


 Не следует ставить перед родителями вопрос о немедленном проведении прививок перед поступлением или сразу после поступления ребенка в детское или дошкольное учреждение. В детском учреждении ребенок попадает в условия большой микробной и вирусной обсемененности, у него изменяется привычный режим, возникает эмоциональный стресс, все это неблагоприятно влияет на его здоровье и потому несовместимо с прививкой.
Не следует ставить перед родителями вопрос о немедленном проведении прививок перед поступлением или сразу после поступления ребенка в детское или дошкольное учреждение. В детском учреждении ребенок попадает в условия большой микробной и вирусной обсемененности, у него изменяется привычный режим, возникает эмоциональный стресс, все это неблагоприятно влияет на его здоровье и потому несовместимо с прививкой.
 Противопоказанием к введению живых вакцин является первичный иммунодефицит. И, наконец, патологическая реакция, непосредственно обусловленная прививкой, является противопоказанием к использованию в дальнейшем данной вакцины.
Противопоказанием к введению живых вакцин является первичный иммунодефицит. И, наконец, патологическая реакция, непосредственно обусловленная прививкой, является противопоказанием к использованию в дальнейшем данной вакцины.

 Поэтому в истории цивилизации имеются трагичные события пандемий. Так, в 1918 году в мире свирепствовала «Испанка»-новая модификация гриппа А, унесшая более 50 миллионов человеческих жизней. Если бы в те времена технологии позволяли создавать вакцины, таких жертв никогда бы не было. Каждый год вакцина с учётом этой изменчивости совершенствуется по технологии производства.
Поэтому в истории цивилизации имеются трагичные события пандемий. Так, в 1918 году в мире свирепствовала «Испанка»-новая модификация гриппа А, унесшая более 50 миллионов человеческих жизней. Если бы в те времена технологии позволяли создавать вакцины, таких жертв никогда бы не было. Каждый год вакцина с учётом этой изменчивости совершенствуется по технологии производства. Известно, что современные вакцины против гриппа регламентированы в профилактике инфекции у беременных второго и третьего триместров гестации. Доказано также, что при высокой угрозе заразиться гриппом, безопасно прививать женщин и в первом триместре беременности. Так поступают во многих странах Европы и США, причём уже более 15-ти лет.
Известно, что современные вакцины против гриппа регламентированы в профилактике инфекции у беременных второго и третьего триместров гестации. Доказано также, что при высокой угрозе заразиться гриппом, безопасно прививать женщин и в первом триместре беременности. Так поступают во многих странах Европы и США, причём уже более 15-ти лет. Мамы, не допускайте, пожалуйста, такого!!!
Мамы, не допускайте, пожалуйста, такого!!! Актуальность гриппа
Актуальность гриппа Противопоказания для вакцинации
Противопоказания для вакцинации Почему взрослым вводят одну дозу вакцины, против гриппа, а некоторым детям советуют две?
Почему взрослым вводят одну дозу вакцины, против гриппа, а некоторым детям советуют две?
 Вакцины для профилактики гриппа
Вакцины для профилактики гриппа 

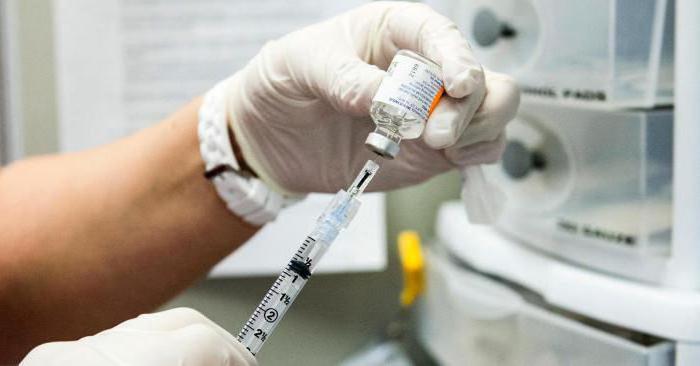 д.). Всего с этого периода использовано более 18 млн. доз вакцины. Безопасность и эффективность применения вакцины идентична с имеющей опыт использования в нашей стране вакцины Ваксигрип.
д.). Всего с этого периода использовано более 18 млн. доз вакцины. Безопасность и эффективность применения вакцины идентична с имеющей опыт использования в нашей стране вакцины Ваксигрип.


 ч. вакцин для профилактики гриппа может вызывать реакции.
ч. вакцин для профилактики гриппа может вызывать реакции. Все эти симптомы кратковременны и исчезают спонтанно, как правило, через 1–2 дня.
Все эти симптомы кратковременны и исчезают спонтанно, как правило, через 1–2 дня.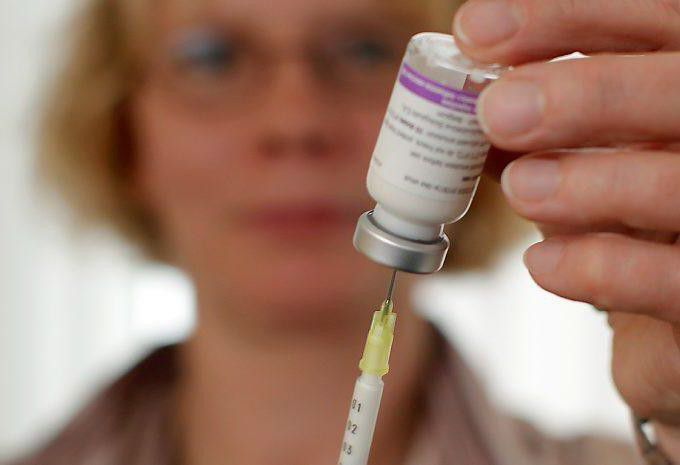 После нормализации состояния (снижения температуры и выздоровления) или перехода хронического заболевания в стадию ремиссии можно вводить вакцину.
После нормализации состояния (снижения температуры и выздоровления) или перехода хронического заболевания в стадию ремиссии можно вводить вакцину.  Пациенты с хроническими заболеваниями хорошо переносят вакцинацию и у них развивается достаточная защита от заболевания. Проведенная прививка не приводит к обострению хронического заболевания, в то время как перенесенный грипп с большой долей вероятности может привести к обострению хронического заболевания и утяжелению его дальнейшего течения.
Пациенты с хроническими заболеваниями хорошо переносят вакцинацию и у них развивается достаточная защита от заболевания. Проведенная прививка не приводит к обострению хронического заболевания, в то время как перенесенный грипп с большой долей вероятности может привести к обострению хронического заболевания и утяжелению его дальнейшего течения. д.), с заболеваниями легких, почек, эндокринной системы, с иммунодефицитами и т.д. К сожалению, иногда именно эти состояния ошибочно рассматриваются как противопоказания для проведения вакцинации против гриппа. Хотя такие лица требуют первоочередной защиты.
д.), с заболеваниями легких, почек, эндокринной системы, с иммунодефицитами и т.д. К сожалению, иногда именно эти состояния ошибочно рассматриваются как противопоказания для проведения вакцинации против гриппа. Хотя такие лица требуют первоочередной защиты. Кроме того, ежегодно обновляются варианты вирусов гриппа, которые входят в состав вакцин. Так что стоит прививаться ежегодно.
Кроме того, ежегодно обновляются варианты вирусов гриппа, которые входят в состав вакцин. Так что стоит прививаться ежегодно.
 Отдельным пациентам (например, с аллергическими заболеваниями) врач может назначить медикаментозную подготовку. У больных хроническими заболеваниями вакцинация проводится на фоне приема обычной терапии.
Отдельным пациентам (например, с аллергическими заболеваниями) врач может назначить медикаментозную подготовку. У больных хроническими заболеваниями вакцинация проводится на фоне приема обычной терапии. Единственным условием является то, что обе вакцины будут введены в разные участки тела.
Единственным условием является то, что обе вакцины будут введены в разные участки тела.  А если бы вы не сделали прививку и заразились гриппом, то такие осложнения могли бы быть и исход заболевания мог бы быть неблагоприятным.
А если бы вы не сделали прививку и заразились гриппом, то такие осложнения могли бы быть и исход заболевания мог бы быть неблагоприятным. Система учится работать с антигеном. Но если эти антигены безопасны в плане осложнений, то при встрече с дикими возбудителями, иммунная система будет работать гораздо интенсивнее и ее тренировка будет идти через болезнь. А болезнь – это всегда риск осложнений, и даже смертельного исхода. Я совершенно не соглашусь с утверждениями, что прививкой мы расслабляем иммунную систему, что она будет работать только с вакцинами и хуже реагировать на какие-то другие возбудители. Для такого утверждения нет ни теоретических, ни практических оснований.
Система учится работать с антигеном. Но если эти антигены безопасны в плане осложнений, то при встрече с дикими возбудителями, иммунная система будет работать гораздо интенсивнее и ее тренировка будет идти через болезнь. А болезнь – это всегда риск осложнений, и даже смертельного исхода. Я совершенно не соглашусь с утверждениями, что прививкой мы расслабляем иммунную систему, что она будет работать только с вакцинами и хуже реагировать на какие-то другие возбудители. Для такого утверждения нет ни теоретических, ни практических оснований. Ведь показатели заболеваемости среди детей обычно в два-три раза выше, чем у взрослых,. А 90 процентов госпитализированных при гриппе – дети. У них заболевание протекает тяжело и именно их надо защищать в первую очередь.
Ведь показатели заболеваемости среди детей обычно в два-три раза выше, чем у взрослых,. А 90 процентов госпитализированных при гриппе – дети. У них заболевание протекает тяжело и именно их надо защищать в первую очередь. Для удобства вакцинации работающих на предприятиях организуются выездные прививочные бригады. В составе выездной бригады в обязательном порядке присутствует врач, который осуществит осмотр пациентов и определит показания и противопоказания к вакцинации.
Для удобства вакцинации работающих на предприятиях организуются выездные прививочные бригады. В составе выездной бригады в обязательном порядке присутствует врач, который осуществит осмотр пациентов и определит показания и противопоказания к вакцинации.  При охвате менее чем 40% работающих, коллективный иммунитет практически не работает.
При охвате менее чем 40% работающих, коллективный иммунитет практически не работает. Хотя для большинства родителей разницы не существует, необходимо знать, чем они отличаются.
Хотя для большинства родителей разницы не существует, необходимо знать, чем они отличаются. Различают несколько видов осложнений.
Различают несколько видов осложнений. В связи с этим решается вопрос о полном переходе на инактивированные вакцины (неживые).
В связи с этим решается вопрос о полном переходе на инактивированные вакцины (неживые). Встречается крайне редко. За последние 6 лет в России — 4 ребенка.
Встречается крайне редко. За последние 6 лет в России — 4 ребенка. С тех пор появилось огромное количество препаратов от самых разных болезней, в том числе и от гриппа, но ответа на самый главный вопрос – нужно ли ставить прививки – как не было, так и нет. Вакцинация против гриппа имеет свои плюсы и минусы. Попробуем разобраться.
С тех пор появилось огромное количество препаратов от самых разных болезней, в том числе и от гриппа, но ответа на самый главный вопрос – нужно ли ставить прививки – как не было, так и нет. Вакцинация против гриппа имеет свои плюсы и минусы. Попробуем разобраться.
 В России оптимальное время для этой процедуры – октябрь-ноябрь. Так как вирус активен в нашей стране с декабря по март, полноценный иммунитет после вакцинации вполне успеет сформироваться.
В России оптимальное время для этой процедуры – октябрь-ноябрь. Так как вирус активен в нашей стране с декабря по март, полноценный иммунитет после вакцинации вполне успеет сформироваться. Наряду с другими вакцинами, разрешенными к использованию на территории России, активно применяются инактивированные «Инфлювак» (Голландия) и «Ваксигрип» (Франция). Все вышеперечисленные препараты отвечают требованиям Европейской Фармакопеи (уровень защиты более 70%) и являются эффективными препаратами для профилактики гриппа. К инактивированным расщепленным вакцинам также относятся «Флюарикс» (Бельгия), «Бегривак» (Германия), «Гриппол» (Россия) и «Агриппал» (Германия).
Наряду с другими вакцинами, разрешенными к использованию на территории России, активно применяются инактивированные «Инфлювак» (Голландия) и «Ваксигрип» (Франция). Все вышеперечисленные препараты отвечают требованиям Европейской Фармакопеи (уровень защиты более 70%) и являются эффективными препаратами для профилактики гриппа. К инактивированным расщепленным вакцинам также относятся «Флюарикс» (Бельгия), «Бегривак» (Германия), «Гриппол» (Россия) и «Агриппал» (Германия). Ежегодно прививаться должны сотрудники больниц и поликлиник, учителя и персонал детских учреждений. Обязательно вакцинируйтесь, если вам предстоит контактировать с малышами в возрасте до полугода.
Ежегодно прививаться должны сотрудники больниц и поликлиник, учителя и персонал детских учреждений. Обязательно вакцинируйтесь, если вам предстоит контактировать с малышами в возрасте до полугода.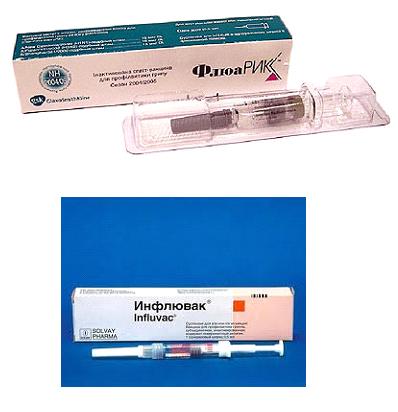
 И лучшее тому доказательство – показания к применению. Данными вакцинами разрешено прививать полугодовалых детей и беременных женщин.
И лучшее тому доказательство – показания к применению. Данными вакцинами разрешено прививать полугодовалых детей и беременных женщин. Сотни миллионов американцев безопасно получили вакцины от гриппа за последние 50 лет, и были проведены обширные исследования, подтверждающие безопасность вакцин от гриппа.
Сотни миллионов американцев безопасно получили вакцины от гриппа за последние 50 лет, и были проведены обширные исследования, подтверждающие безопасность вакцин от гриппа.

 Поговорите со своим врачом, если у вас есть какие-либо вопросы относительно того, какие варианты вакцины против гриппа лучше всего подходят вам и вашей семье. См. Дополнительную информацию в разделе «Вакцинация: кому следует это делать, кому не следует и кому следует принимать меры предосторожности».
Поговорите со своим врачом, если у вас есть какие-либо вопросы относительно того, какие варианты вакцины против гриппа лучше всего подходят вам и вашей семье. См. Дополнительную информацию в разделе «Вакцинация: кому следует это делать, кому не следует и кому следует принимать меры предосторожности». Любой желающий может сообщить в VAERS о возможных побочных эффектах вакцины. Как правило, отчеты VAERS не могут определить, было ли нежелательное явление вызвано вакциной, но эти отчеты могут помочь определить, необходимы ли дальнейшие исследования.
Любой желающий может сообщить в VAERS о возможных побочных эффектах вакцины. Как правило, отчеты VAERS не могут определить, было ли нежелательное явление вызвано вакциной, но эти отчеты могут помочь определить, необходимы ли дальнейшие исследования.

 Грипп распространяется мелкими каплями из
нос, горло или рот инфицированного человека.Симптомы гриппа начинаются через 48 часов.
после контакта с вирусом. Они состоят из озноба, лихорадки, генерализованного
ломота и боли, головная боль и респираторные симптомы (боль в горле, насморк, кашель).
Выраженность и тип симптомов могут различаться. Большинство людей полностью выздоравливают в
неделя. Риск серьезных осложнений (например, пневмонии и смерти) выше в
очень молодые, очень старые и хронически больные.
Грипп распространяется мелкими каплями из
нос, горло или рот инфицированного человека.Симптомы гриппа начинаются через 48 часов.
после контакта с вирусом. Они состоят из озноба, лихорадки, генерализованного
ломота и боли, головная боль и респираторные симптомы (боль в горле, насморк, кашель).
Выраженность и тип симптомов могут различаться. Большинство людей полностью выздоравливают в
неделя. Риск серьезных осложнений (например, пневмонии и смерти) выше в
очень молодые, очень старые и хронически больные.

 чем тот, у кого никогда не было СГБ.
чем тот, у кого никогда не было СГБ.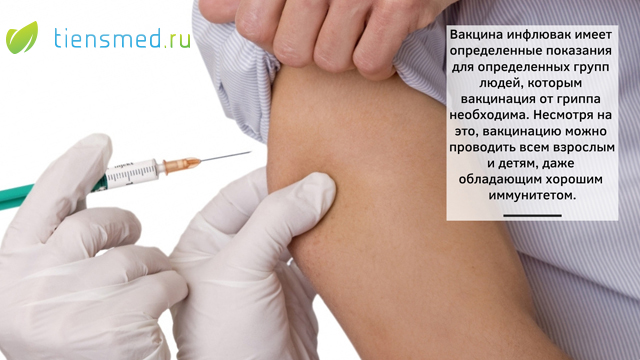
 лечение.
лечение. Немедленно сообщите своему врачу или обратитесь в ближайший к вам отдел неотложной и неотложной помощи.
больница, если вы заметите что-либо из следующего:
Немедленно сообщите своему врачу или обратитесь в ближайший к вам отдел неотложной и неотложной помощи.
больница, если вы заметите что-либо из следующего:
 Вспышки гриппа случаются каждый год.
Вспышки гриппа случаются каждый год.
 Если у вас есть дети младше 5 лет или у которых есть проблемы со здоровьем, всем, кто живет в доме, следует сделать прививку от гриппа. Это особенно важно, если у вас есть дети младше 6 месяцев или член вашей семьи беременен.
Если у вас есть дети младше 5 лет или у которых есть проблемы со здоровьем, всем, кто живет в доме, следует сделать прививку от гриппа. Это особенно важно, если у вас есть дети младше 6 месяцев или член вашей семьи беременен. Хотя вакцина не опасна для детей младше 6 месяцев, она не работает.
Хотя вакцина не опасна для детей младше 6 месяцев, она не работает. Из-за нехватки вакцина против назального гриппа недоступна в Канаде на сезон 2019/2020 гг.
Из-за нехватки вакцина против назального гриппа недоступна в Канаде на сезон 2019/2020 гг. 

 А у людей, которые прошли вакцинацию и все равно заболеют, они часто испытывают менее серьезные симптомы.
А у людей, которые прошли вакцинацию и все равно заболеют, они часто испытывают менее серьезные симптомы.
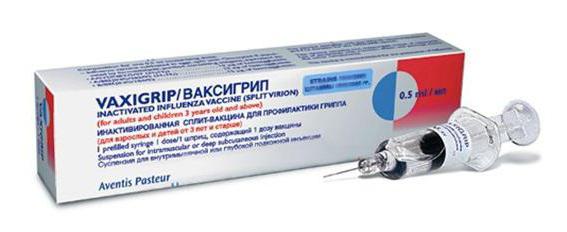 «У пациентов также может развиться инфекция в месте инъекции, которая проявляется в ухудшении покраснения, отека, тепла и нежности», — говорит доктор Тиг. Вам также следует немедленно обратиться за медицинской помощью при таком типе реакции.
«У пациентов также может развиться инфекция в месте инъекции, которая проявляется в ухудшении покраснения, отека, тепла и нежности», — говорит доктор Тиг. Вам также следует немедленно обратиться за медицинской помощью при таком типе реакции. На меня повлияли три фактора: два крутых друга, каждый из которых впервые провел неделю в постели с гриппом; врач сказал моей жене, что ей следует сделать прививку «ради других»; и австралийский врач интенсивной терапии сообщил мне в Твиттере, что зимой, предшествовавшей нашей, у них было больше серьезных случаев гриппа, чем обычно. К сожалению, у меня появились симптомы гриппа в течение нескольких часов после вакцинации, поэтому я не знал, у кого, скорее всего, будут побочные эффекты от вакцины.Может быть, это у меня впервые? Могу ли я получить их снова, если мне сделают прививку в следующем году?
На меня повлияли три фактора: два крутых друга, каждый из которых впервые провел неделю в постели с гриппом; врач сказал моей жене, что ей следует сделать прививку «ради других»; и австралийский врач интенсивной терапии сообщил мне в Твиттере, что зимой, предшествовавшей нашей, у них было больше серьезных случаев гриппа, чем обычно. К сожалению, у меня появились симптомы гриппа в течение нескольких часов после вакцинации, поэтому я не знал, у кого, скорее всего, будут побочные эффекты от вакцины.Может быть, это у меня впервые? Могу ли я получить их снова, если мне сделают прививку в следующем году?
 У меня был аншлаг. Ни один из симптомов не был серьезным, но их было достаточно, чтобы помешать мне провести эффективный день. Я рано лег спать, крепко спал, а на следующее утро был в порядке.
У меня был аншлаг. Ни один из симптомов не был серьезным, но их было достаточно, чтобы помешать мне провести эффективный день. Я рано лег спать, крепко спал, а на следующее утро был в порядке. Мне было трудно в это поверить, но я знал, что она могла быть права. Возможно, она была. Авторы JAMA рандомизировали 336 человек либо для вакцины, либо для плацебо и обнаружили одинаковую частоту побочных эффектов в двух группах, предполагая, что не было никаких побочных эффектов, связанных с вакциной. Но если побочные эффекты возникают, скажем, у одного из 20 или даже меньшего числа людей, исследование явно недостаточно полно (это означает, что в исследовании недостаточно людей, чтобы прийти к уверенному заключению).
Мне было трудно в это поверить, но я знал, что она могла быть права. Возможно, она была. Авторы JAMA рандомизировали 336 человек либо для вакцины, либо для плацебо и обнаружили одинаковую частоту побочных эффектов в двух группах, предполагая, что не было никаких побочных эффектов, связанных с вакциной. Но если побочные эффекты возникают, скажем, у одного из 20 или даже меньшего числа людей, исследование явно недостаточно полно (это означает, что в исследовании недостаточно людей, чтобы прийти к уверенному заключению). Общий вывод таков: «Эти симптомы не привели к снижению способности выполнять обычные повседневные дела.«Я бы, думаю, боролся со своим гриппоподобным заболеванием, чтобы пойти на работу, если бы мне пришлось, хотя за семь лет в школе я пропустил ни дня, а только два дня за 25 лет в The BMJ .
Общий вывод таков: «Эти симптомы не привели к снижению способности выполнять обычные повседневные дела.«Я бы, думаю, боролся со своим гриппоподобным заболеванием, чтобы пойти на работу, если бы мне пришлось, хотя за семь лет в школе я пропустил ни дня, а только два дня за 25 лет в The BMJ . Исследователи, которые справедливо верят в высокую эффективность вакцин, не захотят, чтобы людей отвлекали от вакцинации. Но пациенты заинтересованы как в эффективности, так и в побочных эффектах, и если они хотят дать действительно информированное согласие, им нужны доказательства высокого качества по обоим.Медсестра, которая проводила вакцинацию, не дала мне никакой информации (возможно, потому, что она знала, что я врач, а я не спрашивал), и сказала моей жене, что у меня нет побочных эффектов (возможно, она читала исследование JAMA ).
Исследователи, которые справедливо верят в высокую эффективность вакцин, не захотят, чтобы людей отвлекали от вакцинации. Но пациенты заинтересованы как в эффективности, так и в побочных эффектах, и если они хотят дать действительно информированное согласие, им нужны доказательства высокого качества по обоим.Медсестра, которая проводила вакцинацию, не дала мне никакой информации (возможно, потому, что она знала, что я врач, а я не спрашивал), и сказала моей жене, что у меня нет побочных эффектов (возможно, она читала исследование JAMA ).
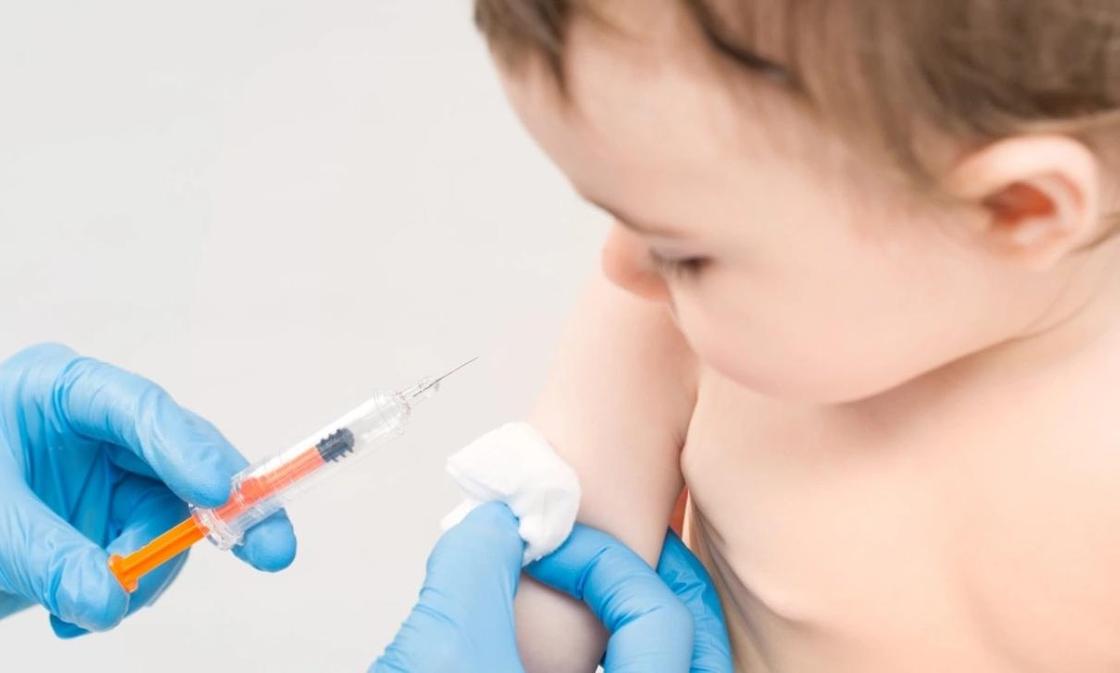

 После вакцинации сильно надавите на место укола, не теряя в течение 10 минут, чтобы снизить риск образования синяков.Пожалуйста, посетите веб-сайт Medsafe www.medsafe.govt.nz для получения технических характеристик PRADAXA ® , CLEXANE ® и BRILINTA ® .
После вакцинации сильно надавите на место укола, не теряя в течение 10 минут, чтобы снизить риск образования синяков.Пожалуйста, посетите веб-сайт Medsafe www.medsafe.govt.nz для получения технических характеристик PRADAXA ® , CLEXANE ® и BRILINTA ® .
 Исследования показали, что вакцины против гриппа, содержащие один микрограмм или меньше овальбумина, не вызывают анафилаксию у чувствительных людей. Остаточный овальбумин в одной дозе INFLUVAC ® TETRA, AFLURIA ® QUAD или AFLURIA QUAD ® JUNIOR ниже этого предела.
Исследования показали, что вакцины против гриппа, содержащие один микрограмм или меньше овальбумина, не вызывают анафилаксию у чувствительных людей. Остаточный овальбумин в одной дозе INFLUVAC ® TETRA, AFLURIA ® QUAD или AFLURIA QUAD ® JUNIOR ниже этого предела.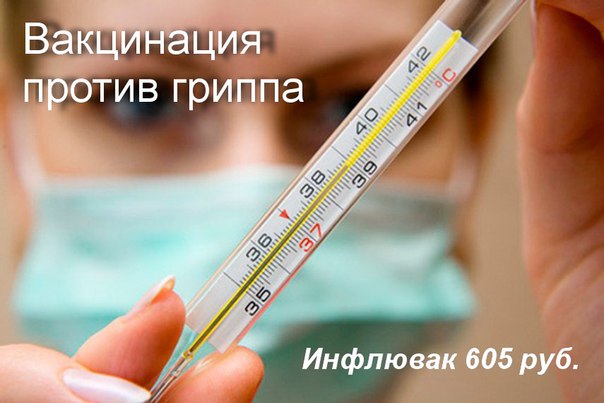 Белок гемагглютинин для каждого штамма собирают и очищают для использования в вакцине.
Белок гемагглютинин для каждого штамма собирают и очищают для использования в вакцине.
 Инактивированные вакцины против гриппа, такие как INFLUVAC ® TETRA, AFLURIA ® QUAD или AFLURIA ® QUAD JUNIOR, не могут вызывать грипп, поскольку вакцины не содержат живых вирусов.
Инактивированные вакцины против гриппа, такие как INFLUVAC ® TETRA, AFLURIA ® QUAD или AFLURIA ® QUAD JUNIOR, не могут вызывать грипп, поскольку вакцины не содержат живых вирусов.
 Ацетаминофен (например, Тайленол ) можно давать каждые 4 часа.
Ацетаминофен (например, Тайленол ) можно давать каждые 4 часа. Шишка может сохраняться, но не навсегда.
Шишка может сохраняться, но не навсегда.

 Не существует конкретного числа лихорадок, которое считается ненормальным, но температура выше 105 у здоровых детей встречается нечасто.
Не существует конкретного числа лихорадок, которое считается ненормальным, но температура выше 105 у здоровых детей встречается нечасто. Если этого не произошло, позвоните.
Если этого не произошло, позвоните.


















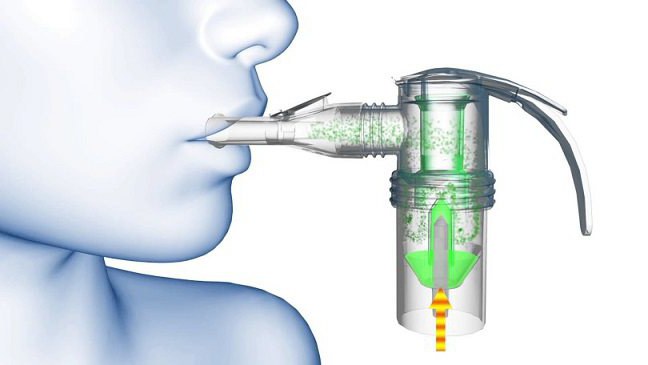












 Перед использованием различных лекарств нужно выяснить причину возникновения боли в горле. Если это связано с бактериальной инфекцией, потребуется использование антибиотиков, а другие лекарства для ингаляций небулайзером будут эффективны при механическом раздражении горла от сильного кашля и стекания слизи по задней стенки гортани.
Перед использованием различных лекарств нужно выяснить причину возникновения боли в горле. Если это связано с бактериальной инфекцией, потребуется использование антибиотиков, а другие лекарства для ингаляций небулайзером будут эффективны при механическом раздражении горла от сильного кашля и стекания слизи по задней стенки гортани.

 Помогает проведение ручного массажа головы или плечевого пояса, отдых в течение нескольких минут в горизонтальном положении, полноценный сон ночью и перерывы в работе.
Помогает проведение ручного массажа головы или плечевого пояса, отдых в течение нескольких минут в горизонтальном положении, полноценный сон ночью и перерывы в работе. При существующей предрасположенности к отитам, связанной с анатомическим особенностями строения уха, никогда не стоит переохлаждать голову, ни зимой, ни летом.
При существующей предрасположенности к отитам, связанной с анатомическим особенностями строения уха, никогда не стоит переохлаждать голову, ни зимой, ни летом.
 Шейный спондилез и остеохондроз не являются установленными причинами головной боли. Если причиной головной боли являются миофасциальные болезненные точки, такая головная боль рассматривается как «Головную боль напряжения».
Шейный спондилез и остеохондроз не являются установленными причинами головной боли. Если причиной головной боли являются миофасциальные болезненные точки, такая головная боль рассматривается как «Головную боль напряжения». Поэтому повреждение в любой анатомической области, получающей иннервацию этих нервов, может сопровождаться болевыми ощущениями в области уха (отраженной оталгией).
Поэтому повреждение в любой анатомической области, получающей иннервацию этих нервов, может сопровождаться болевыми ощущениями в области уха (отраженной оталгией). При некоторых заболеваниях, например, при мигрени, интенсивная головная боль является основным проявлением болезни. Головная боль может быть длительной и ноющей или резкой и нестерпимой, может охватывать всю голову или ощущаться только в висках.
При некоторых заболеваниях, например, при мигрени, интенсивная головная боль является основным проявлением болезни. Головная боль может быть длительной и ноющей или резкой и нестерпимой, может охватывать всю голову или ощущаться только в висках. А криз, в свою очередь, может привести к осложнениям: инсульту и инфаркту миокарда. Психогенная головная боль. Под этим названием объединяют головную боль от напряжения психического или физического характера, а также боль при тревожных состояниях и депрессии. При подобных состояниях бывает трудно описать характер боли – она может оказаться то ноющей, то давящей, то сосредоточенной в затылочных, височных или лобных областях, то распространенной по всей голове. Диагностика и лечение головных болей индивидуальны для каждого больного и зачастую требуют привлечения специалистов по медицинской психологии и психоневрологии. Головная боль является основным и зачастую единственным проявлением мигрени – заболевания, связанного с нарушением тонуса мозговых сосудов. Мигренью чаще страдают женщины: первые приступы начинаются в возрасте от 10 до 30 лет. При классической мигрени сначала появляется аура в виде нечеткости зрения, затуманивания предметов и т.
А криз, в свою очередь, может привести к осложнениям: инсульту и инфаркту миокарда. Психогенная головная боль. Под этим названием объединяют головную боль от напряжения психического или физического характера, а также боль при тревожных состояниях и депрессии. При подобных состояниях бывает трудно описать характер боли – она может оказаться то ноющей, то давящей, то сосредоточенной в затылочных, височных или лобных областях, то распространенной по всей голове. Диагностика и лечение головных болей индивидуальны для каждого больного и зачастую требуют привлечения специалистов по медицинской психологии и психоневрологии. Головная боль является основным и зачастую единственным проявлением мигрени – заболевания, связанного с нарушением тонуса мозговых сосудов. Мигренью чаще страдают женщины: первые приступы начинаются в возрасте от 10 до 30 лет. При классической мигрени сначала появляется аура в виде нечеткости зрения, затуманивания предметов и т. п. Затем нарастает односторонняя пульсирующая головная боль, которая может отдавать в глаз и сопровождаться тошнотой, рвотой, звуко- и светобоязнью.
п. Затем нарастает односторонняя пульсирующая головная боль, которая может отдавать в глаз и сопровождаться тошнотой, рвотой, звуко- и светобоязнью. Как правило, приступы возникают ежедневно на протяжении нескольких недель или даже месяцев, после чего исчезают на годы. Чаще всего хортоновской головной болью страдают мужчины старше 20 лет. Если сильная головная боль возникла одновременно с лихорадкой, это может сигнализировать о начале менингита – воспаления мозговых оболочек. При менингите головная боль сильная, может быть давящей на глаза, сопровождаться тошнотой и рвотой. Одновременно возникают и другие проявления менингита — например, невозможно прикоснуться подбородком к груди, могут возникнуть нарушения сознания. С другой стороны, высокая температура сама по себе вызывает головную боль, которая, впрочем, проходит после приема аспирина или парацетамола. Внезапная сильная головная боль (часто с потерей сознания или нарушением чувствительности в какой-либо области тела) возникает при кровоизлиянии в мозг (геморрагическом инсульте). Как правило, оно происходит при повышении артериального давления и атеросклерозе мозговых сосудов.
Как правило, приступы возникают ежедневно на протяжении нескольких недель или даже месяцев, после чего исчезают на годы. Чаще всего хортоновской головной болью страдают мужчины старше 20 лет. Если сильная головная боль возникла одновременно с лихорадкой, это может сигнализировать о начале менингита – воспаления мозговых оболочек. При менингите головная боль сильная, может быть давящей на глаза, сопровождаться тошнотой и рвотой. Одновременно возникают и другие проявления менингита — например, невозможно прикоснуться подбородком к груди, могут возникнуть нарушения сознания. С другой стороны, высокая температура сама по себе вызывает головную боль, которая, впрочем, проходит после приема аспирина или парацетамола. Внезапная сильная головная боль (часто с потерей сознания или нарушением чувствительности в какой-либо области тела) возникает при кровоизлиянии в мозг (геморрагическом инсульте). Как правило, оно происходит при повышении артериального давления и атеросклерозе мозговых сосудов. Если приступы головной боли начались ни с того ни с сего и быстро стали регулярными и интенсивными, не стоит откладывать визит к неврологу – такая боль часто бывает первым проявлением опухоли головного мозга. Нередко боль сопровождается тошнотой, головокружением, двоением в глазах. Схожая боль может также наблюдаться при гематоме (скоплении крови) под мозговой оболочкой или при абсцессе (нагноении) мозга. Причиной головной боли может быть шейный остеохондроз, спондилоартрит, радикулит и другие заболевания этого отдела позвоночника часто сопровождаются головной болью. Причиной боли в лобной и височных областях может стать воспаление придаточных пазух носа – например, гайморит или фронтит. При отите головные боли захватывают околоушное пространство, могут быть очень сильными и острыми («стреляет в ухе»). Усиление головной боли на фоне отита или распространение ее на другие участки головы, одновременно с возникновением тошноты и рвоты может быть признаком распространения инфекции и требует немедленного обращения к врачу.
Если приступы головной боли начались ни с того ни с сего и быстро стали регулярными и интенсивными, не стоит откладывать визит к неврологу – такая боль часто бывает первым проявлением опухоли головного мозга. Нередко боль сопровождается тошнотой, головокружением, двоением в глазах. Схожая боль может также наблюдаться при гематоме (скоплении крови) под мозговой оболочкой или при абсцессе (нагноении) мозга. Причиной головной боли может быть шейный остеохондроз, спондилоартрит, радикулит и другие заболевания этого отдела позвоночника часто сопровождаются головной болью. Причиной боли в лобной и височных областях может стать воспаление придаточных пазух носа – например, гайморит или фронтит. При отите головные боли захватывают околоушное пространство, могут быть очень сильными и острыми («стреляет в ухе»). Усиление головной боли на фоне отита или распространение ее на другие участки головы, одновременно с возникновением тошноты и рвоты может быть признаком распространения инфекции и требует немедленного обращения к врачу. Головная боль и нарушение чувствительности лица становятся проявлением невралгии тройничного или лицевого нервов. “Маскироваться” головной болью могут также заболевания суставов нижней челюсти.
Головная боль и нарушение чувствительности лица становятся проявлением невралгии тройничного или лицевого нервов. “Маскироваться” головной болью могут также заболевания суставов нижней челюсти. Сильная головная боль сопровождает солнечный и тепловой удары.
Сильная головная боль сопровождает солнечный и тепловой удары.  Характер боли тупой, ноющий. Болезненные ощущения не связаны со временем суток. Сопутствующими симптомами могут быть: бессонница, головокружения, чувство онемения в пальцах рук, шум в ушах;
Характер боли тупой, ноющий. Болезненные ощущения не связаны со временем суток. Сопутствующими симптомами могут быть: бессонница, головокружения, чувство онемения в пальцах рук, шум в ушах; Чаще всего развивается на фоне вирусных инфекций. Боль усиливается в вечернее и ночное время, при прикосновении к вискам, во время жевания, разговора. Сопутствующий симптом – высокая температура.
Чаще всего развивается на фоне вирусных инфекций. Боль усиливается в вечернее и ночное время, при прикосновении к вискам, во время жевания, разговора. Сопутствующий симптом – высокая температура.
 Возможно это связано с тем, что она диагностируется у женщин в три раза чаще, чем у мужчин. В чем причина такой закономерности – не известно до настоящего времени. Существует мнение, что заболевание связано с генетической предрасположенностью, неврологическими особенностями человека. Первые приступы цефалгии могут появляться в подростковом возрасте, что связано с половым созреванием.
Возможно это связано с тем, что она диагностируется у женщин в три раза чаще, чем у мужчин. В чем причина такой закономерности – не известно до настоящего времени. Существует мнение, что заболевание связано с генетической предрасположенностью, неврологическими особенностями человека. Первые приступы цефалгии могут появляться в подростковом возрасте, что связано с половым созреванием./GettyImages-623683581-579a41215f9b589aa927a515.jpg) Длительность приступа цефалгии – от 15 минут до 7–9 дней. Больной жалуется на сдавливающие, болезненные ощущения вокруг головы с иррадиацией в шею, плечи. Одновременно возникает усталость, нарушение сна, чувство кома в горле.
Длительность приступа цефалгии – от 15 минут до 7–9 дней. Больной жалуется на сдавливающие, болезненные ощущения вокруг головы с иррадиацией в шею, плечи. Одновременно возникает усталость, нарушение сна, чувство кома в горле. В этом состоянии больной пребывает несколько дней, иногда недель, потом все неприятные симптомы исчезают.
В этом состоянии больной пребывает несколько дней, иногда недель, потом все неприятные симптомы исчезают. Пациенты характеризуют боль как сильную, стреляющую, иррадиирующую в щеку, глаз, ухо, челюсть. Болезненные ощущения появляются во время приема пищи, умывания, чистки зубов. Сопутствующий симптом – односторонний спазм лицевой мускулатуры.
Пациенты характеризуют боль как сильную, стреляющую, иррадиирующую в щеку, глаз, ухо, челюсть. Болезненные ощущения появляются во время приема пищи, умывания, чистки зубов. Сопутствующий симптом – односторонний спазм лицевой мускулатуры.
 Для них разработан специальный комплекс «Без головной боли», в который входят:
Для них разработан специальный комплекс «Без головной боли», в который входят: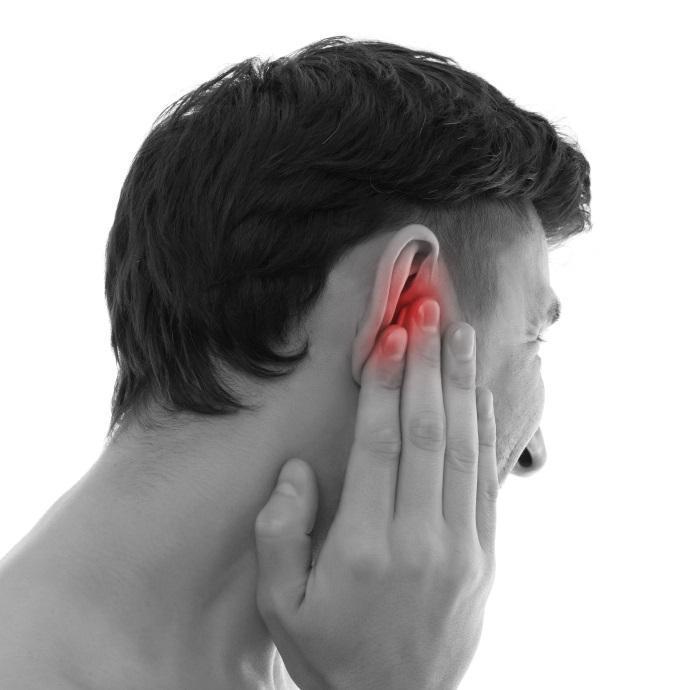

 При отказе от лечения, может спровоцировать серьезные и, иногда, необратимые последствия. Имеет выраженную симптоматику: звон, заложенность в ушах, выделение гноя из них, повышенную температуру и иные.
При отказе от лечения, может спровоцировать серьезные и, иногда, необратимые последствия. Имеет выраженную симптоматику: звон, заложенность в ушах, выделение гноя из них, повышенную температуру и иные.
 В результате возникают неприятные ощущения в затылке, тошнота, голова кружится, закладывает уши.
В результате возникают неприятные ощущения в затылке, тошнота, голова кружится, закладывает уши.
 Клинический и общий анализ крови. Помогает определить если ли воспалительный процесс в организме.
Клинический и общий анализ крови. Помогает определить если ли воспалительный процесс в организме.



 Дополнительно провели магнитно –резонансную томографию (Рис. 1, 2), где установили гнойный процесс в правой височной пирамиде с двухфокусным абсцессом мозга и тромбоз кавернозного синуса.
Дополнительно провели магнитно –резонансную томографию (Рис. 1, 2), где установили гнойный процесс в правой височной пирамиде с двухфокусным абсцессом мозга и тромбоз кавернозного синуса.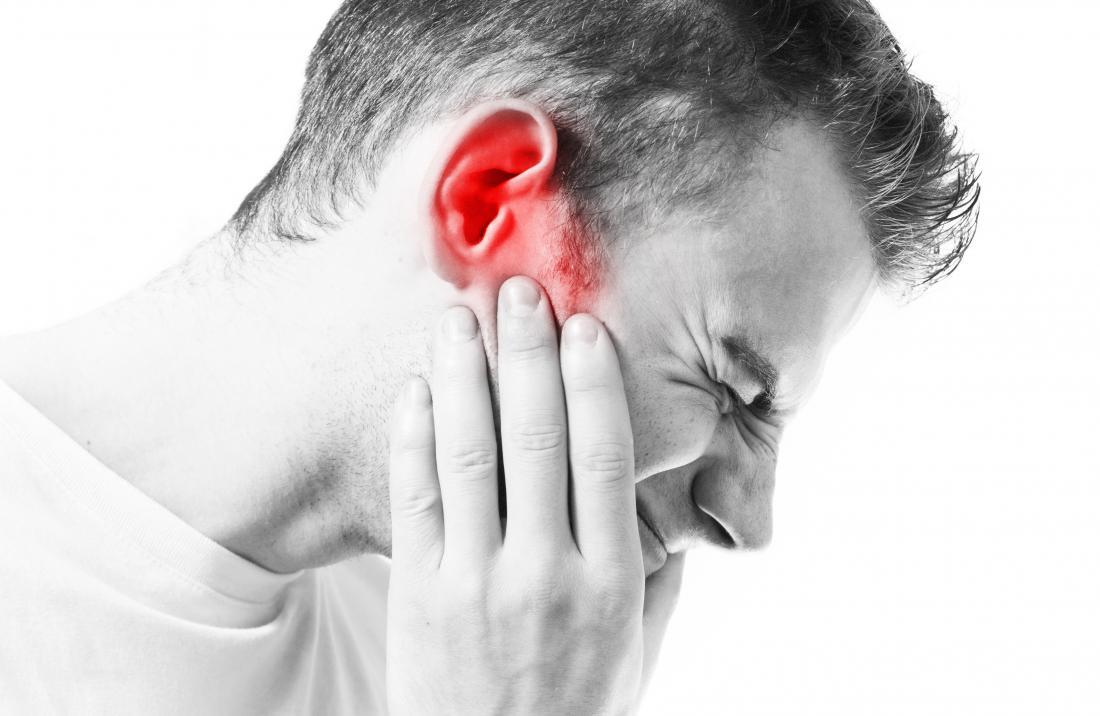 Также, в последние годы сложности диагностики обусловлены сочетанием сразу нескольких форм внутричерепных осложнений.
Также, в последние годы сложности диагностики обусловлены сочетанием сразу нескольких форм внутричерепных осложнений. Упакованные продукты содержат глутамат натрия и нитраты, вызывающие боль в ушах и головную боль.
Упакованные продукты содержат глутамат натрия и нитраты, вызывающие боль в ушах и головную боль. Не игнорируйте боль в ухе и головную боль. Если это часто происходит, поговорите со специалистами Детского здравоохранения. Они рады помочь вам и вашему ребенку по всем вопросам здравоохранения. Вы можете позвонить по телефону (281) 655-1500 и (936) 539-8190 и записаться на прием.
Не игнорируйте боль в ухе и головную боль. Если это часто происходит, поговорите со специалистами Детского здравоохранения. Они рады помочь вам и вашему ребенку по всем вопросам здравоохранения. Вы можете позвонить по телефону (281) 655-1500 и (936) 539-8190 и записаться на прием. Большинство наших пациентов думают, что у них ушная инфекция, основываясь на предположении (в конце концов, боль исходит из области уха!)… Но может показаться удивительным, что большинство ушных болей не связаны с ушами.
Большинство наших пациентов думают, что у них ушная инфекция, основываясь на предположении (в конце концов, боль исходит из области уха!)… Но может показаться удивительным, что большинство ушных болей не связаны с ушами. В следующем посте приведены некоторые характеристики этого вида боли в ухе:
В следующем посте приведены некоторые характеристики этого вида боли в ухе:

 «Из всех людей, страдающих мигренью, только около половины знают, что у них она есть. И только около 30 процентов людей с диагностированной мигренью довольны лечением. В лечении мигрени есть много возможностей для улучшения ».
«Из всех людей, страдающих мигренью, только около половины знают, что у них она есть. И только около 30 процентов людей с диагностированной мигренью довольны лечением. В лечении мигрени есть много возможностей для улучшения ».
 ”
” Однако во многих случаях причина не может быть найдена. Положительный ответ (облегчение боли) после анестезиологической блокады нерва подтвердит диагноз.
Однако во многих случаях причина не может быть найдена. Положительный ответ (облегчение боли) после анестезиологической блокады нерва подтвердит диагноз. Большая часть этого исследования сосредоточена на понимании основных механизмов обезболивания и тестировании методов лечения, чтобы найти лучшие способы лечения затылочной невралгии.
Большая часть этого исследования сосредоточена на понимании основных механизмов обезболивания и тестировании методов лечения, чтобы найти лучшие способы лечения затылочной невралгии. С. и оказывает помощь в создании и поддержании групп поддержки.
С. и оказывает помощь в создании и поддержании групп поддержки.
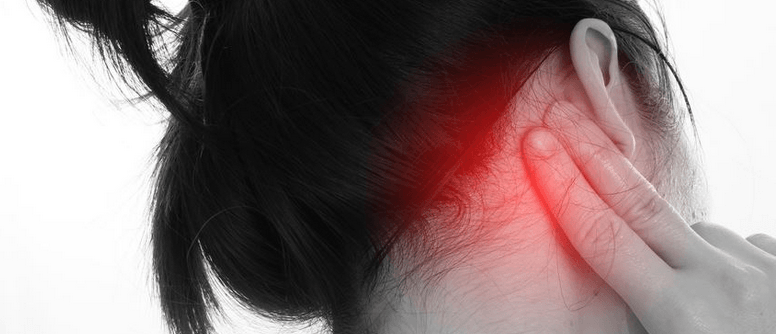 Поэтому важно обратиться за медицинской помощью, когда вы начинаете чувствовать необычную резкую боль в шее или коже черепа, и эта боль не сопровождается тошнотой или легкой чувствительностью.Начните с решения проблемы с вашим лечащим врачом. Они могут направить вас к специалисту.
Поэтому важно обратиться за медицинской помощью, когда вы начинаете чувствовать необычную резкую боль в шее или коже черепа, и эта боль не сопровождается тошнотой или легкой чувствительностью.Начните с решения проблемы с вашим лечащим врачом. Они могут направить вас к специалисту. Некоторые врачи могут использовать блокаду затылочного нерва для подтверждения своего диагноза.
Некоторые врачи могут использовать блокаду затылочного нерва для подтверждения своего диагноза. Хирурги любят, чтобы пациенты возвращались в клинику каждые несколько месяцев в год после операции. Во время этих посещений они могут изменять настройки стимуляции и оценивать восстановление пациента после операции. Посещение врача гарантирует, что пациенту будет оказана правильная и эффективная помощь. Пациенты, которым проводится стимуляция затылочного нерва, будут встречаться с представителем устройства, который при необходимости скорректирует настройки и параметры устройства вместе со своими врачами.
Хирурги любят, чтобы пациенты возвращались в клинику каждые несколько месяцев в год после операции. Во время этих посещений они могут изменять настройки стимуляции и оценивать восстановление пациента после операции. Посещение врача гарантирует, что пациенту будет оказана правильная и эффективная помощь. Пациенты, которым проводится стимуляция затылочного нерва, будут встречаться с представителем устройства, который при необходимости скорректирует настройки и параметры устройства вместе со своими врачами./close-up-of-man-with-headache-touching-forehead-656287807-5ab8ea2b0e23d90037587ed7.jpg) В обзоре были найдены различные статьи, подтверждающие эти рекомендации.
В обзоре были найдены различные статьи, подтверждающие эти рекомендации. doi: 10.2147 / jpr.s214314P В этом исследовании используется обзор литературы, подтверждающий личный опыт автора лечения затылочной невралгии с помощью ситмуляции спинного мозга, чтобы показать эффективность лечения этого состояния.Исследование показало, что высокая стимуляция шейного отдела спинного мозга приводит к 40-50% успеху у пациентов с затылочной невралгией, и, таким образом, стимуляция спинного мозга может рассматриваться как вариант лечения.
doi: 10.2147 / jpr.s214314P В этом исследовании используется обзор литературы, подтверждающий личный опыт автора лечения затылочной невралгии с помощью ситмуляции спинного мозга, чтобы показать эффективность лечения этого состояния.Исследование показало, что высокая стимуляция шейного отдела спинного мозга приводит к 40-50% успеху у пациентов с затылочной невралгией, и, таким образом, стимуляция спинного мозга может рассматриваться как вариант лечения.
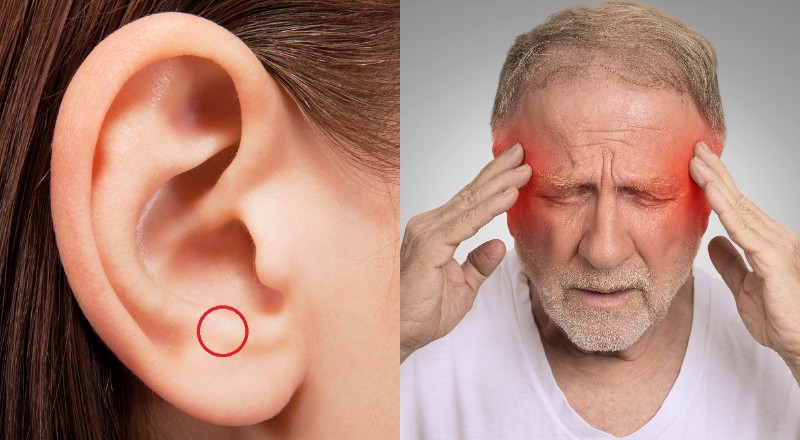

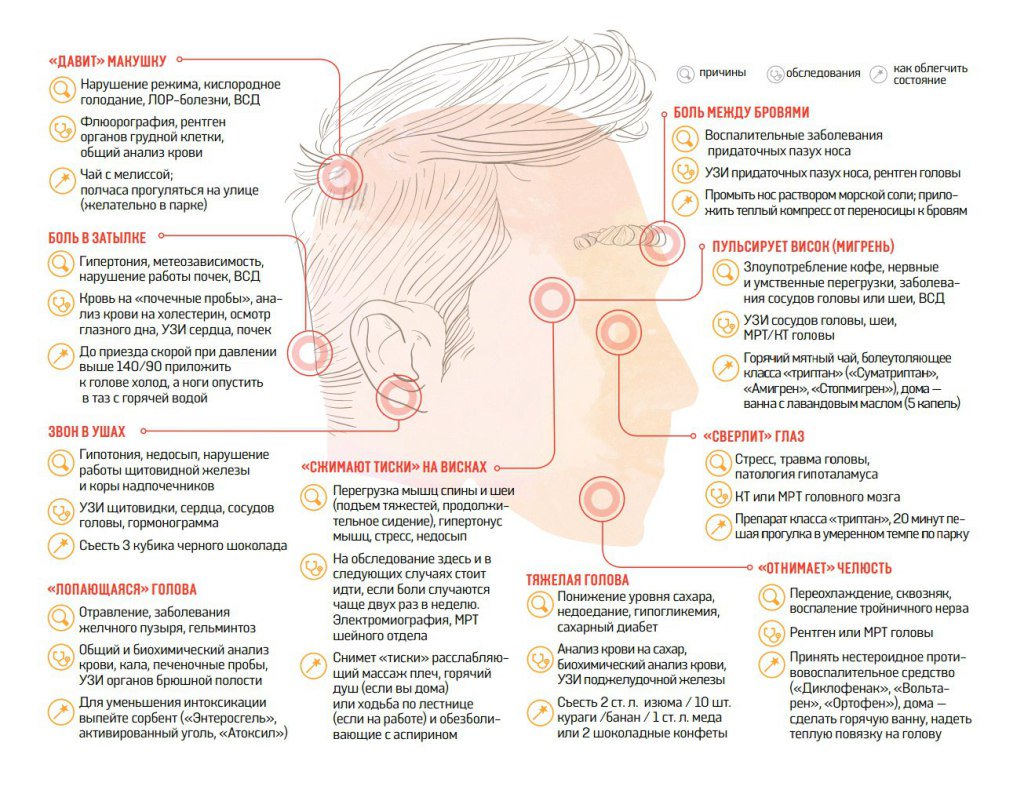 Болезненные раздражители, вызывающие головную боль, обычно возникают в голове и шее. Сорок процентов людей, страдающих головными болями, страдают от погодных изменений.
Болезненные раздражители, вызывающие головную боль, обычно возникают в голове и шее. Сорок процентов людей, страдающих головными болями, страдают от погодных изменений. Многие другие физиологические стрессы также могут вызвать мигрень, такие как голод, физические упражнения и боль.
Многие другие физиологические стрессы также могут вызвать мигрень, такие как голод, физические упражнения и боль. Это позволит вам и вашему врачу сразу увидеть ваши симптомы.
Это позволит вам и вашему врачу сразу увидеть ваши симптомы.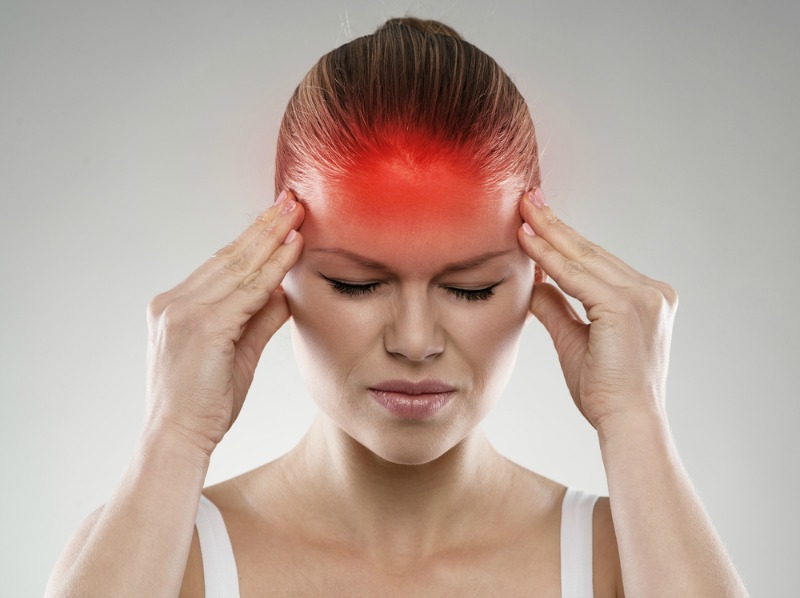

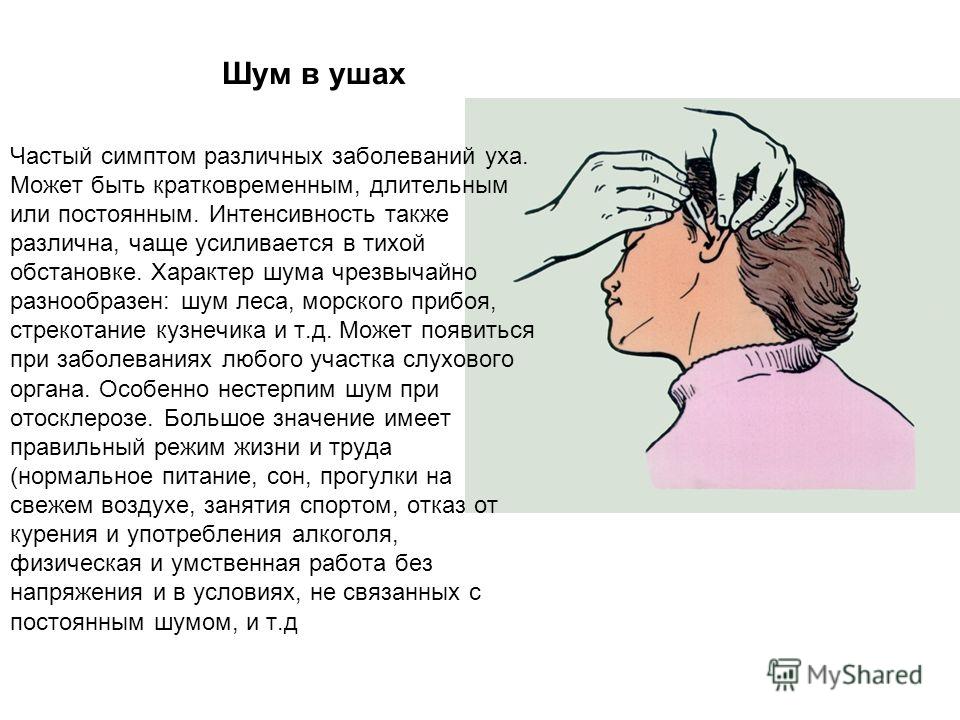 Существует множество различных техник самопомощи, которые вы можете попробовать дома, чтобы облегчить симптомы, но в тяжелых случаях лечит ЛОР-специалист. Может помочь дыхание влажным воздухом, использование горячих и холодных компрессов для снятия отека и прием лекарств, отпускаемых без рецепта.Если ваши головные боли не уменьшаются, может потребоваться более интенсивное лечение.
Существует множество различных техник самопомощи, которые вы можете попробовать дома, чтобы облегчить симптомы, но в тяжелых случаях лечит ЛОР-специалист. Может помочь дыхание влажным воздухом, использование горячих и холодных компрессов для снятия отека и прием лекарств, отпускаемых без рецепта.Если ваши головные боли не уменьшаются, может потребоваться более интенсивное лечение.
 Несколько раз я обнаруживал аномалии в их пазухах, но они редко имели смысл по сравнению с первоначальной жалобой ».
Несколько раз я обнаруживал аномалии в их пазухах, но они редко имели смысл по сравнению с первоначальной жалобой ». По словам Годли, многие из его пациентов описывали это ощущение как ощущение, будто они только что сошли с лодки.
По словам Годли, многие из его пациентов описывали это ощущение как ощущение, будто они только что сошли с лодки.