Гексорал Табс Классик инструкция по применению: показания, противопоказания, побочное действие – описание Hexoral tabs classic таб. д/рассасывания (черносмородиновые) 0.6 мг+1.2 мг: 8, 12, 16 или 24 шт. (39975)
Таблетки для рассасывания (апельсиновые) оранжевого цвета, круглые, двояковыпуклые, с шероховатой поверхностью; допускается неравномерность окрашивания, наличие пузырьков воздуха и незначительная неровность краев.
| 1 таб. | |
| амилметакрезол | 0.6 мг |
| 2,4-дихлорбензиловый спирт | 1.2 мг |
Вспомогательные вещества: сахароза — 1618 мг, декстроза — 830.4 мг, лимонной кислоты моногидрат — 21 мг, апельсина масло — 7.515 мг, аниса семян масло — 2.53 мг, мяты полевой листьев масло — 1.32 мг, краситель солнечный закат желтый — 0.3 мг.
4 шт. — стрипы алюминиевые (2) — пачки картонные.
4 шт. — стрипы алюминиевые (3) — пачки картонные.
4 шт. — стрипы алюминиевые (4) — пачки картонные.
8 шт. — блистеры Ал/ПВХ (2) — пачки картонные.
8 шт. — блистеры Ал/ПВХ (3) — пачки картонные.
Таблетки для рассасывания (лимонные) желтого цвета, круглые, двояковыпуклые, с шероховатой поверхностью; допускается неравномерность окрашивания, наличие пузырьков воздуха и незначительная неровность краев.
| 1 таб. | |
| амилметакрезол | 0.6 мг |
| 2,4-дихлорбензиловый спирт | 1.2 мг |
Вспомогательные вещества: сахароза — 1618 мг, декстроза — 830.4 мг, лимонной кислоты моногидрат — 21 мг, аниса семян масло — 2.53 мг, мяты полевой листьев масло — 1.32 мг, лимона масла концентрат — 7.7 мг, краситель хинолиновый желтый — 0.175 мг.
4 шт. — стрипы алюминиевые (2) — пачки картонные.
4 шт. — стрипы алюминиевые (3) — пачки картонные.
4 шт. — стрипы алюминиевые (4) — пачки картонные.
— стрипы алюминиевые (4) — пачки картонные.
8 шт. — блистеры Ал/ПВХ (2) — пачки картонные.
8 шт. — блистеры Ал/ПВХ (3) — пачки картонные.
Таблетки для рассасывания (медово-лимонные) от коричневато-желтого до коричневого цвета, круглые, двояковыпуклые, с шероховатой поверхностью; допускается неравномерность окрашивания, наличие пузырьков воздуха и незначительная неровность краев.
| 1 таб. | |
| амилметакрезол | 0.6 мг |
| 2,4-дихлорбензиловый спирт | 1.2 мг |
Вспомогательные вещества: сахароза — 1618 мг, декстроза — 830.4 мг, мяты полевой листьев масло — 1.25 мг, лимона масло — 1.25 мг, ароматизатор медовый — 7.5 мг, краситель карамель — 0.625 мг, краситель солнечный закат желтый — 0.0375 мг.
4 шт. — стрипы алюминиевые (2) — пачки картонные.
4 шт. — стрипы алюминиевые (3) — пачки картонные.
4 шт. — стрипы алюминиевые (4) — пачки картонные.
8 шт. — блистеры Ал/ПВХ (2) — пачки картонные.
8 шт. — блистеры Ал/ПВХ (3) — пачки картонные.
Таблетки для рассасывания (черносмородиновые) фиолетового цвета, круглые, двояковыпуклые, с шероховатой поверхностью; допускается неравномерность окрашивания, наличие пузырьков воздуха и незначительная неровность краев.
| 1 таб. | |
| амилметакрезол | 0.6 мг |
| 2,4-дихлорбензиловый спирт | 1.2 мг |
Вспомогательные вещества: сахароза — 1618 мг, декстроза — 830.4 мг, лимонной кислоты моногидрат — 15 мг, мяты полевой листьев масло — 1.25 мг, ароматизатор черносмородиновый — 6.25 мг, краситель азорубин — 0.0625 мг, краситель бриллиантовый голубой — 0.0275 мг.
4 шт. — стрипы алюминиевые (2) — пачки картонные.
4 шт. — стрипы алюминиевые (3) — пачки картонные.
4 шт. — стрипы алюминиевые (4) — пачки картонные.
8 шт. — блистеры Ал/ПВХ (2) — пачки картонные.
8 шт. — блистеры Ал/ПВХ (3) — пачки картонные.
ГЕКСОРАЛ ЛОРСЕПТ инструкция по применению, цена в аптеках Украины, аналоги, состав, показания | HEXORAL LORSEPT леденцы компании «Джонсон и Джонсон Украина»
антисептический комбинированный препарат для местного применения при инфекционных заболеваниях горла.
Фармакодинамика. Препарат обладает антисептическими свойствами. Эффективность препарата обусловлена наличием двух антибактериальных компонентов широкого спектра действия — амилметакрезола и спирта 2,4-дихлорбензилового, которые активны в отношении широкого спектра грамположительных и грамотрицательных микроорганизмов (стафилококки, пневмококки, фузобактерии и особенно Staphylococcus aureus, Pseudomonas aeruginosa, Haemophilus influenzae, Branhamella catarrhalis) и оказывают противогрибковое действие. Препятствуют присоединению вторичной бактериальной инфекции при вирусных заболеваниях верхних дыхательных путей. Амилметакрезол разрушает структуру белков бактерий, обеспечивает бактерицидное действие. Спирт 2,4-дихлорбензиловый оказывает бактериостатическое действие за счет обезвоживания бактериальной клетки. Натуральные лечебные добавки, входящие в состав препарата, уменьшают болевые ощущения в горле, оказывают смягчающее действие на слизистую оболочку.
Амилметакрезол разрушает структуру белков бактерий, обеспечивает бактерицидное действие. Спирт 2,4-дихлорбензиловый оказывает бактериостатическое действие за счет обезвоживания бактериальной клетки. Натуральные лечебные добавки, входящие в состав препарата, уменьшают болевые ощущения в горле, оказывают смягчающее действие на слизистую оболочку.
Фармакокинетика. Системная абсорбция препарата низкая.
симптоматическое лечение при инфекционно-воспалительных заболеваниях полости рта и глотки.
взрослые и дети в возрасте от 6 лет: рекомендуется принимать по 1 леденцу Гексорал® Лорсепт каждые 2–3 ч; максимальная суточная доза — 8 леденцов.
Медленно рассасывать один леденец во рту. Не жевать и не проглатывать целый леденец.
Продолжительность курса лечения составляет 5–7 дней.
повышенная чувствительность к любому компоненту препарата.
со стороны пищеварительной системы: стоматит, ощущение жжения, пощипывание или боль во рту и горле, боль и отек губ, языка, горла, глоссит, глоссодиния, диспепсия, тошнота.
Со стороны иммунной системы: реакции гиперчувствительности, включая сыпь на коже, зуд, ангионевротический отек, крапивницу, эритему.
Препарат Гексорал® Лорсепт со вкусом черной смородины содержит краситель кармоизин (Е122), Гексорал® Лорсепт со вкусом апельсина содержит краситель «желтый закат» FCF (Е110), которые могут вызывать аллергические реакции.
При возникновении каких-либо побочных реакций необходимо прекратить применение препарата и обратиться к врачу.
если симптомы заболевания сохраняются дольше 3–4 дней и сопровождаются высокой температурой тела, головной болью, тошнотой, рвотой или другими проявлениями, необходимо обратиться к врачу. Не следует превышать указанную дозу.
С осторожностью применять пациентам с эпилепсией, больным с нарушением сердечной проводимости, шоком, с заболеваниями печени.
Пациентам с сахарным диабетом необходимо учитывать, что препарат содержит сахарозу, р-р глюкозы.
Пациентам с редкой наследственной непереносимостью фруктозы, синдромом глюкозо-галактозной мальабсорбции или недостаточностью сахаразы-изомальтазы не следует применять этот препарат.
Применение в период беременности и кормления грудью. Адекватных и строго контролируемых клинических исследований применения комбинации спирта 2,4-дихлорбензилового и амилметакрезола в период беременности и кормления грудью не проводилось, но повышенного риска возникновения пороков развития, спонтанных абортов или уменьшения массы тела при рождении не ожидается. Не установлено, проникают ли спирт 2,4-дихлорбензиловый и амилметакрезол или их метаболиты в грудное молоко.
Не следует применять препарат в период беременности и кормления грудью, если только потенциальная польза лечения для матери не превышает возможные риски для развивающегося плода или для младенца. Следует проконсультироваться с врачом перед применением препарата в период беременности и кормления грудью.
Дети. Не применять у детей в возрасте до 6 лет.
Способность влиять на скорость реакции при управлении транспортными средствами или работе с другими механизмами. Применение препарата в рекомендуемой дозировке не влияет на способность к управлению транспортными средствами или работе с потенциально опасными механизмами.
неизвестны.
проявляется симптомами дискомфорта со стороны ЖКТ (нарушение вкусовой чувствительности, тошнота, рвота, диарея). Возможно усиление проявлений побочных реакций. В таком случае следует прекратить лечение.
в оригинальной упаковке при температуре не выше 30 °С в недоступном для детей месте. Срок хранения — 4 года.
Информация предназначена для профессиональной деятельности медицинских и фармацевтических работников.
Дата добавления: 23.11.2020 г.
Гексорал Лорсепт леденцы со вкусом черной смородины №8
Гексорал Лорсепт леденцы со вкусом черной смородины инструкция по применению
Состав
действующие вещества: амилметакрезол, спирт 2,4 дихлорбензиловый;
1 леденец содержит амилметакрезола 0,6 мг спирта 2,4 дихлорбензилового 1,2 мг
вспомогательные вещества: сахароза, глюкозы раствор, кислота лимонная, краситель кармоизин (Е 122), краситель бриллиантовый синий (Е 133), масло мяты, вкусовая добавка черной смородины.
Лекарственная форма
Леденцы.
Основные физико-химические свойства:
круглые, двояковыпуклые леденцы фиолетового цвета со вкусом черной смородины.
Фармакологическая группа
Средства, применяемые при заболеваниях горла. Антисептики. Код АТХ R02A A20.
Фармакологические свойства
Антисептическое комбинированный препарат для местного применения при инфекционных заболеваниях горла.
Фармакологические.
Препарат обладает антисептическими свойствами. Эффективность препарата обусловлена наличием двух антибактериальных компонентов широкого спектра действия — амилметакрезола и спирта 2,4-дихлорбензилового, что являются активными в отношении широкого спектра грамположительных и грамотрицательных микроорганизмов (стафилококки, пневмококки, фузобактерии и особенно Staphylococcus aureus , Pseudomonas aeruginosa , Haemophilus influenzae , Branhamella catarrhalis ) и оказывают противогрибковое действие. Препятствуют присоединению вторичной бактериальной инфекции при вирусных заболеваниях верхних дыхательных путей. Амилметакрезол разрушает структуру белков бактерий, обеспечивает бактерицидное действие. Спирт 2,4-дихлорбензиловый бактериостатическое действие за счет обезвоживания бактериальной клетки. Натуральные лечебные добавки, входящие в состав препарата, уменьшают болевые ощущения в горле, оказывают смягчающее действие на слизистую оболочку.
Амилметакрезол разрушает структуру белков бактерий, обеспечивает бактерицидное действие. Спирт 2,4-дихлорбензиловый бактериостатическое действие за счет обезвоживания бактериальной клетки. Натуральные лечебные добавки, входящие в состав препарата, уменьшают болевые ощущения в горле, оказывают смягчающее действие на слизистую оболочку.
Фармакокинетика.
Системная абсорбция компонентов препарата низкая.
Показания
Симптоматическое лечение инфекционно-воспалительных заболеваний полости рта и глотки.
Противопоказания
Повышенная чувствительность к компонентам препарата.
Взаимодействие с другими лекарственными средствами и другие виды взаимодействий
Неизвестна.
Особенности применения
Если симптомы заболевания сохраняются дольше 3-4 дней и сопровождаются высокой температурой, головной болью, тошнотой, рвотой или другими проявлениями, необходимо обратиться к врачу. Не следует превышать указанную дозу.
С осторожностью применять больным эпилепсией, больным с нарушением сердечной проводимости, шоком, заболеваниями печени.
Пациентам с сахарным диабетом, необходимо учитывать, что препарат содержит сахарозу, раствор глюкозы.
Пациентам с редкой наследственной непереносимостью фруктозы, синдромом глюкозо-галактозной мальабсорбции или недостаточностью сахарозы-изомальтозы не следует применять этот препарат.
Применение в период беременности или кормления грудью
Адекватных и строго контролируемых клинических исследований применения комбинации спирта 2,4 дихлорбензилового и амилметакрезола в период беременности и кормления грудью не проводилось, но повышенного риска возникновения пороков развития, спонтанных абортов или уменьшение массы тела при рождении не ожидается. Не установлено, проникают спирт 2,4 дихлорбензиловый и амилметакрезол или их метаболиты в грудное молоко.
Не следует применять препарат в период беременности и кормления грудью, если только потенциальная польза лечения для матери не перевешивало возможные риски для развивающегося плода, или для младенца. Проконсультируйтесь с врачом перед применением в период беременности или кормления грудью.
Способность влиять на скорость реакции при управлении автотранспортом или другими механизмами
Применение препарата в рекомендуемой дозировке не влияет на способность управлять транспортными средствами или работе с потенциально опасными механизмами.
Способ применения и дозы
Взрослые и дети старше 6 лет:
Рекомендуется принимать по 1 леденцу Гексорал ® Лорсепт со вкусом черной смородины каждые 2-3 часа; максимальная суточная доза — 8 леденцов.
Медленно рассасывать один леденец во рту. НЕ жевать но не проглатывать целый леденец.
Продолжительность курса лечения составляет 5-7 дней.
Дети
Не применять детям до 6 лет.
Передозировка
Передозировка проявляется симптомами дискомфорта со стороны желудочно-кишечного тракта (нарушение вкусовой чувствительности, тошнота, рвота, диарея). Возможно усиление проявлений побочных реакций. В таком случае следует прекратить.
Побочные реакции
Со стороны пищеварительной системы: стоматит, жжение, пощипывание или боль во рту и горле, боль и отек губ, языка, горла, глоссит, глосодиния, диспепсия, тошнота.
Со стороны иммунной системы: реакции гиперчувствительности, включая сыпь, зуд, ангионевротический отек, крапивницу, эритему.
Препарат содержит краситель кармоизин (Е 122), который может вызвать аллергические реакции.
При возникновении каких-либо побочных реакций необходимо прекратить применение препарата и обратиться к врачу.
Срок годности
4 года.
Условия хранения
Хранить при температуре не выше 30 ° С в оригинальной упаковке, в недоступном для детей месте.
Упаковка
По 4 леденцы в стрипе; по 2, 3 или 4 стрипы в картонной коробке. по
8 леденцов в блистере, по 2 или 3 блистера в картонной коробке. По 1 леденцу в пленке, по 100 леденцов в пленке в банке из полиэтилентерефталата.
Категория отпуска
Без рецепта (№ 1, 8, 12, 16, 24).
По рецепту (№ 100).
Доктор мом леденцы для рассасывания инструкция по применению · GitHub
———————————————————
>>>СКАЧАТЬ ФАЙЛ<<<
———————————————————
Проверено, вирусов нет!
———————————————————
В инструкции по применению препаратов под торговой маркой Доктор МОМ ®. Пастилки рекомендуется рассасывать по одной штуке каждые два часа. Взрослым медленно рассасывать в полости рта по 1 пастилке каждые 2 часа. Применение препарата при беременности и лактации. Отзывы. Имя: Наталья Малахова. Дата: 26 августа 2016. Купила в аптеке пастилки доктор мом. действие на слизистую, по типу ядреных ментоловых леденцов. Доктор МОМ пастилки — официальная инструкция по применению. Сравнить. Торговое название: Доктор МОМ® растительные пастилки от кашля. Взрослым медленно рассасывать в полости рта по 1 пастилке каждые 2 часа. Доктор мом пастилки: инструкция по применению, показания, состав. Взрослым и детям старше 14 лет медленно рассасывать в полости рта по 1. Доктор МОМ растительные пастилки от кашля, показания к применению. Симптоматическая. Пастилки следует медленно рассасывать во рту. Инструкция по применению и аннотация к препарату, отзывы о препарате ДОКТОР МОМ РАСТИТЕЛЬНЫЕ ПАСТИЛКИ ОТ КАШЛЯ None, побочные эффекты, показания к. Пастилки следует медленно рассасывать во рту.
Пастилки рекомендуется рассасывать по одной штуке каждые два часа. Взрослым медленно рассасывать в полости рта по 1 пастилке каждые 2 часа. Применение препарата при беременности и лактации. Отзывы. Имя: Наталья Малахова. Дата: 26 августа 2016. Купила в аптеке пастилки доктор мом. действие на слизистую, по типу ядреных ментоловых леденцов. Доктор МОМ пастилки — официальная инструкция по применению. Сравнить. Торговое название: Доктор МОМ® растительные пастилки от кашля. Взрослым медленно рассасывать в полости рта по 1 пастилке каждые 2 часа. Доктор мом пастилки: инструкция по применению, показания, состав. Взрослым и детям старше 14 лет медленно рассасывать в полости рта по 1. Доктор МОМ растительные пастилки от кашля, показания к применению. Симптоматическая. Пастилки следует медленно рассасывать во рту. Инструкция по применению и аннотация к препарату, отзывы о препарате ДОКТОР МОМ РАСТИТЕЛЬНЫЕ ПАСТИЛКИ ОТ КАШЛЯ None, побочные эффекты, показания к. Пастилки следует медленно рассасывать во рту. Описание препарата Доктор МОМ® растительные пастилки от кашля. herbal cough lozenges) : состав и инструкция по применению, противопоказания. Взрослым медленно рассасывать в полости рта по 1 пастилке каждые 2 ч. Леденцы Доктор МОМ пришлось купить, вместо любимого сиропа. а вместо сдачи решила купить таблетки для рассасывания Доктор Мом со вкусом ананаса. Видя результат применения этого сиропа на себе и детях , в нашей. ДОКТОР МОМ® леденцы (DOKTOR MOM® lozenges). Джонсон и Джонсон Украина R05X. ДОКТОР МОМ® СО ВКУСОМ АНАНАСА. леденцы стрип, № 20. Доктор мом при беременности спасает будущую маму от симптомов. Существует несколько вкусов пастилок для рассасывания: ягодный. при беременности полезную мазь можно применять для паро-влажных ингаляций. Здравствуйте! подскажите, пожалуйста, чем грозит применение пастилок от кашля Доктор Мом при беременнсоти? Прочитала здесь в статье: Если. Это пастилки для рассасывания, мазь, роликовый карандаш, а также. Каков способ применение и дозировки препарата доктор мом? Как применять Доктор МОМ? Подробная инструкция, противопоказания и состав.
Описание препарата Доктор МОМ® растительные пастилки от кашля. herbal cough lozenges) : состав и инструкция по применению, противопоказания. Взрослым медленно рассасывать в полости рта по 1 пастилке каждые 2 ч. Леденцы Доктор МОМ пришлось купить, вместо любимого сиропа. а вместо сдачи решила купить таблетки для рассасывания Доктор Мом со вкусом ананаса. Видя результат применения этого сиропа на себе и детях , в нашей. ДОКТОР МОМ® леденцы (DOKTOR MOM® lozenges). Джонсон и Джонсон Украина R05X. ДОКТОР МОМ® СО ВКУСОМ АНАНАСА. леденцы стрип, № 20. Доктор мом при беременности спасает будущую маму от симптомов. Существует несколько вкусов пастилок для рассасывания: ягодный. при беременности полезную мазь можно применять для паро-влажных ингаляций. Здравствуйте! подскажите, пожалуйста, чем грозит применение пастилок от кашля Доктор Мом при беременнсоти? Прочитала здесь в статье: Если. Это пастилки для рассасывания, мазь, роликовый карандаш, а также. Каков способ применение и дозировки препарата доктор мом? Как применять Доктор МОМ? Подробная инструкция, противопоказания и состав. Все лекарственные формы Доктор МОМ с ценами. Пастилки следует медленно рассасывать во рту. Максимальная суточная доза составляет 10. Возможные заменители препарата Доктор Мом растительные пастилки от кашля: Фитолор. Внимание: применение заменителей должно быть согласовано с лечащим врачом. Медленно рассасывать по 1 пастилке каждые 2 ч. Пастилки (леденцы) Доктор Мом при беременности применять не рекомендуется, несмотря на наличие в них растительных ингредиентов. Леденцы от боли в горле: показания и противопоказания к применению. 2.1 Strepsils с ментолом и эвкалиптом; 2.2 Доктор Мом; 2.3 Леденцы« Кармолис». в виде леденцов от горла для рассасывания под названием« Грамицидин С». их принимать, стоит в обязательном порядке прочитать инструкцию. Доктор МОМ – фитопрепарат с бронхолитическим, отхаркивающим и муколитическим действием. ГЕКСОРАЛ® ТАБС Классик — таблетки для рассасывания с антисептиком со. называют пастилками от боли в горле, леденцами от першения в горле и т. д. ГЕКСОРАЛ® Табс Классик могут применять не только взрослые.
Все лекарственные формы Доктор МОМ с ценами. Пастилки следует медленно рассасывать во рту. Максимальная суточная доза составляет 10. Возможные заменители препарата Доктор Мом растительные пастилки от кашля: Фитолор. Внимание: применение заменителей должно быть согласовано с лечащим врачом. Медленно рассасывать по 1 пастилке каждые 2 ч. Пастилки (леденцы) Доктор Мом при беременности применять не рекомендуется, несмотря на наличие в них растительных ингредиентов. Леденцы от боли в горле: показания и противопоказания к применению. 2.1 Strepsils с ментолом и эвкалиптом; 2.2 Доктор Мом; 2.3 Леденцы« Кармолис». в виде леденцов от горла для рассасывания под названием« Грамицидин С». их принимать, стоит в обязательном порядке прочитать инструкцию. Доктор МОМ – фитопрепарат с бронхолитическим, отхаркивающим и муколитическим действием. ГЕКСОРАЛ® ТАБС Классик — таблетки для рассасывания с антисептиком со. называют пастилками от боли в горле, леденцами от першения в горле и т. д. ГЕКСОРАЛ® Табс Классик могут применять не только взрослые. Читать инструкцию препарата ГЕКСОРАЛ. Доктор мом от кашля (link is external). Пастилки, карандаш, сироп, мазь Доктор Мом при беременности это. А потому их имеет смысл применять при боли в горле. Кстати. от лечения, нужно рассасывать леденцы Доктор Мом по 1 штуке в 2 часа. Сюда включается жидкий вид (сироп), леденцы для рассасывания (пастилки) и мазь «Доктор Мом». Применение у всех форм разное и.
Читать инструкцию препарата ГЕКСОРАЛ. Доктор мом от кашля (link is external). Пастилки, карандаш, сироп, мазь Доктор Мом при беременности это. А потому их имеет смысл применять при боли в горле. Кстати. от лечения, нужно рассасывать леденцы Доктор Мом по 1 штуке в 2 часа. Сюда включается жидкий вид (сироп), леденцы для рассасывания (пастилки) и мазь «Доктор Мом». Применение у всех форм разное и.
Лекарства от боли в горле ГЕКСОРАЛ® – спреи для горла, леденцы
Боль в горле — одно из первых проявлений простуды. Болезненность при глотании, першение, осиплость — все эти симптомы могут проявляться при фарингите, ангине (остром тонзиллите), ОРЗ и ряде других заболеваний верхних дыхательных путей. Для лечения лучше применять комплексный подход, включающий воздействие непосредственно на область ротоглотки.
Лекарства местного действия — таблетки для рассасывания и препараты для орошения глотки — призваны помогать при боли в горле, смягчать и увлажнять слизистую гортани. Какой набор препаратов применять в каждом конкретном случае — должен решать врач.
Какой набор препаратов применять в каждом конкретном случае — должен решать врач.
О препаратах ГЕКСОРАЛ
®Линейка ГЕКСОРАЛ® включает ГЕКСОРАЛ® аэрозоль и таблетки для рассасывания ГЕКСОРАЛ® Табс классик и ГЕКСОРАЛ® Табс экстра.
ГЕКСОРАЛ
® аэрозольГЕКСОРАЛ® аэрозоль — это современное средство от боли в горле, выпускаемое в форме аэрозоля. Действие спрея ГЕКСОРАЛ® направлено на борьбу с основной причиной заболевания — инфекцией.
- Способствует уничтожению инфекции и облегчению боли в горле.
- Активен в течение 12 часов1.
- Подходит для взрослых и детей с 4 лет1.
Состав
В составе ГЕКСОРАЛ® аэрозоля есть мощный антисептик гексэтидин, который обладает широким спектром антибактериального и противогрибкового действия.
Применение
Спрей ГЕКСОРАЛ® подходит для всей семьи, в том числе детям с 4 лет, но перед применением нужно обязательно проконсультироваться со специалистом. Препарат следует распылять в полости рта и глотке уже при первых симптомах заболевания. Пользоваться спреем ГЕКСОРАЛ® очень просто, даже если вы делаете это первый раз. Для начала наденьте на аэрозольный баллон насадку-распылитель и направьте ее конец на пораженный участок полости рта или глотки. Обязательно держите флакон в вертикальном положении во время введения препарата. Задержите ненадолго дыхание, надавите на головку насадки-распылителя и удерживайте ее в таком положении в течение 1–2 секунд. Это время соответствует введению однократной дозы препарата. Если врач не дал иных рекомендаций, средство применяется 2 раза в день — утром и вечером. Длительность лечения должен определить специалист.
Препарат следует распылять в полости рта и глотке уже при первых симптомах заболевания. Пользоваться спреем ГЕКСОРАЛ® очень просто, даже если вы делаете это первый раз. Для начала наденьте на аэрозольный баллон насадку-распылитель и направьте ее конец на пораженный участок полости рта или глотки. Обязательно держите флакон в вертикальном положении во время введения препарата. Задержите ненадолго дыхание, надавите на головку насадки-распылителя и удерживайте ее в таком положении в течение 1–2 секунд. Это время соответствует введению однократной дозы препарата. Если врач не дал иных рекомендаций, средство применяется 2 раза в день — утром и вечером. Длительность лечения должен определить специалист.
ГЕКСОРАЛ
® Табс классикГЕКСОРАЛ® Табс классик — это антисептический комбинированный препарат для местного применения при инфекционных заболеваниях горла. Таблетки для рассасывания ГЕКСОРАЛ® Табс классик уменьшают болевые ощущения в горле, оказывают смягчающее действие на слизиcтую оболочку, выпускаются в нескольких вкусовых вариантах: апельсин, лимон, мед с лимоном, а также черная смородина.
Состав
Помимо антисептического вещества амилметакрезола, который борется с причиной боли в горле — инфекцией, таблетки для рассасывания от боли и першения в горле содержат ряд натуральных вспомогательных компонентов: масла мяты, лимона, апельсина, семян аниса. Препарат помогает смягчать неприятные ощущения в горле, чтобы процесс лечения проходил как можно легче и незаметнее.
Применение
ГЕКСОРАЛ® Табс Классик могут применять не только взрослые — таблетки для рассасывания в виде леденцов подходят и для детей старше 6 лет. Рекомендуется медленно рассасывать таблетку каждые 2–3 часа. Упаковку ГЕКСОРАЛ® Табс Классик удобно носить с собой, поэтому при первых болезненных ощущениях в горле можно воспользоваться препаратом. Своевременное начало лечения поможет предотвратить усугубление инфекции.
ГЕКСОРАЛ
® Табс экстраГЕКСОРАЛ® Табс экстра — это таблетки для рассасывания предназначенные специально для облегчения острой боли в горле.
Состав
Таблетки для рассасывания ГЕКСОРАЛ® Табс экстра оказывают двойное действие. С одной стороны, использование действенного местного анестетика интенсивно снимает возбуждение нервных окончаний, блокируя передачу болевых ощущений — и этот эффект сохраняется до нескольких часов. С другой, прочие вещества в составе препарата работают как мощный антисептик, который уничтожает инфекцию в горле.
Применение
ГЕКСОРАЛ® Табс экстра выпускается в удобном формате, который можно взять с собой на работу либо учебу, и имеет приятный лимонный вкус. Важно отметить: применение препарата детьми возможно от 12 лет и старше.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. ПЕРЕД ПРИМЕНЕНИЕМ НЕОБХОДИМО ПРОКОНСУЛЬТИРОВАТЬСЯ С ВРАЧОМ И ОЗНАКОМИТЬСЯ С ИНСТРУКЦИЕЙ.
1Согласно инструкции по применению.
Гексорал табс классик апельсин 16 таблетки для рассасывания
Состав:
1 таблетка содержит активные вещества:
- Амилметакрезол 0,6 мг
- 2,4-дихлорбензиловый спирт 1,2 мг
Форма выпуска:
Таблетки для рассасывания (апельсиновые). 4 таблетки в алюминиевом стрипе; 4 стрипа вместе с инструкцией по применению в картонной пачке.
4 таблетки в алюминиевом стрипе; 4 стрипа вместе с инструкцией по применению в картонной пачке.
Фармакологическое действие:
Препарат оказывает антисептическое действие, активен в отношении грамположительных и грамотрицательных микроорганизмов in vitro, обладает антимикотическим действием.
Показание к применению:
Симптоматическое лечение инфекционно-воспалительных заболеваний полости рта и глотки.
Способ применения и дозы:
Местно. Взрослые и дети старше 6 лет: рассасывать по 1 таблетке каждые 2-3 часа. Максимальная суточная доза — 8 таблеток. Таблетку следует медленно рассасывать до полного растворения. Продолжительность курса лечения — 5-7 дней.
Применение препарата при беременности и в период лактации возможно по показаниям под контролем врача.
Противопоказания:
- повышенная чувствительность к компонентам препарата;
- дефицит сахаразы/изомальтазы, непереносимость фруктозы, глюкозо-галактозная мальабсорбция;
- детский возраст (до 6 лет).

Особые указания:
Не превышать указанные дозы. Не следует использовать препарат при наличии повышенной индивидуальной чувствительности к любому компоненту, входящему в состав препарата.
При назначении препарата пациентам с сахарным диабетом следует учитывать, что 1 таблетка содержит 0.20 хлебных единиц (XЕ).
Если лекарственное средство пришло в негодность или истек срок годности — не выбрасывайте его и сточные воды или на улицу! Поместите лекарственное средство в пакет и положите в мусорный контейнер. Эти меры помогут защитить окружающую среду!
Препарат не влияет на способность управлять транспортными средствами и заниматься другими потенциально опасными видами деятельности, требующими повышенном концентрации внимания и быстроты психомоторных реакций.
Условия хранения:
В сухом месте при температуре не выше 30 °С. Хранить в местах, недоступных для детей.
Гексорал: инструкция + цена в аптеках
Склад
діюча речовина: hexetidine;
1 мл розчину містить 2 мг гексетидину;
допоміжні речовини: полісорбат 80, кислота лимонна, моногідрат, сахарин натрію, левоментол, олія евкаліптова, кальцію-натрію едетат, етанол 96 %, натрію гідроксид, вода очищена, азот.
Лікарська форма
Спрей для ротової порожнини.
Основні фізико-хімічні властивості: прозора, безбарвна рідина з ароматом м’яти.
Фармакотерапевтична група
Засоби для застосування у стоматології. Протимікробні та антисептичні засоби для місцевого застосування. Код АТХ А01А В12.
Фармакологічні властивості
Фармакодинаміка.
Гексетидин є активною речовиною зі швидким та тривалим ефектом, яка належить до групи місцевих антисептиків, що застосовуються гінгіводентально та орофарингеально.
Володіє антибактеріальним і протигрибковим ефектом щодо широкого спектра патогенних мікроорганізмів, відповідальних за ротоглоткові інфекції. При застосуванні проявляє ранозагоювальні, гемостатичні та місцеві знеболювальні властивості у ротовій порожнині та глотці.
Гексетидин є протимікробним засобом широкого спектра дії. Цей засіб є ефективним як in vivo, так і in vitro проти грампозитивних та грамнегативних бактерій, а також дріжджів (Candida albicans) та грибів.
Специфічні фармакокінетичні дослідження щодо застосування спрею Гексорал® людині не проводили.
При застосуванні препарату можуть визначатися зубний наліт і залишкові концентрації гексетидину на слизових оболонках. Дослідження з використанням міченого гексетидину показали, що гексетидин може визначатися на тканинах ротової порожнини від 8 до 10 годин після одноразового застосування, а у деяких випадках виявлятися на тканинах ротової порожнини через 65 годин після лікування.
Фармакокінетика.
Відсутні клінічні дані щодо фармакокінетики гексетидину у людей.
Препарат діє місцево на слизову оболонку рота, тому очікується, що всмоктується лише в невеликій кількості.
Висока спорідненість гексетидину з білками та полімерами з електронегативними ділянками пояснює його зв’язування з бактеріями і безпосередньо сприяє його дії на слизову оболонку рота завдяки залишковій концентрації гексетидину. Така спорідненість також пояснює зв’язування зубного нальоту та, отже, протинальотний ефект. Антибактеріальний ефект може бути виявлений через 10‒14 годин після застосування.
Антибактеріальний ефект може бути виявлений через 10‒14 годин після застосування.
Дослідження абсорбції після місцевого застосування спрею Гексорал® або гексетидину у людей не проводили.
Специфічних досліджень спрею Гексорал® або гексетидину за участю пацієнтів з порушеннями функції печінки та/або нирок і пацієнтів літнього віку не проводили.
Показання
Тонзиліт, фарингіт, ларингіт, глосит, як допоміжний лікарський засіб при запаленні горла, перед- та післяопераційне лікування при тонзилоектомії, ушкодження ротової порожнини та глотки, гінгивіт, кровоточивість ясен, стоматит, виразки ротової порожнини, запалення зубних лунок, неприємний запах з рота, гігієна ротової порожнини при серйозних захворюваннях.
Протипоказання
Гексорал® спрей протипоказаний:
- при наявності гіперчутливості до гексетидину, олії евкаліптової, левоментолу або до будь-якого іншого компонента препарату;
- пацієнтам з бронхіальною астмою або з будь-якими іншими захворюваннями дихальних шляхів, пов’язаними з наявною гіперчутливістю дихальних шляхів.
 Інгаляція може спричинити бронхоконстрикцію;
Інгаляція може спричинити бронхоконстрикцію; - атрофічний фарингіт.
Взаємодія з іншими лікарськими засобами та інші види взаємодії
Може бути взаємодія з іншими антисептичними лікарськими засобами. Гексетидин може бути інактивований лужними розчинами.
Особливості щодо застосування
Препарат слід з обережністю застосовувати пацієнтам з епілепсією. Препарат може зменшувати епілептичний поріг та спричиняти судоми у дітей. З обережністю слід застосовувати препарат пацієнтам з алергічними реакціями, включаючи бронхіальну астму, особливо пацієнтам з алергією до ацетилсаліцилової кислоти.
Препарат містить етанол, тому його слід з обережністю призначати пацієнтам із захворюваннями печінки.
Під час застосування препарату не слід робити вдих, оскільки спрей може потрапити в дихальні шляхи та спричинити ларингоспазм.
Є ризик виникнення ларингоспазму у дітей через наявність у складі препарату левоментолу.
При посиленні запалення лікування препаратом слід припинити.
Не рекомендується тривале застосування (без рекомендації лікаря не застосовувати довше 10 днів).
Застосування у період вагітності або годування груддю.
Належні та добре контрольовані клінічні дослідження застосування гексетидину жінкам у період вагітності або годування груддю не проводилися. Невідомо, чи гексетидин або його метаболіти виділяються з грудним молоком. Незначна кількість гексетидину всмоктується системно. Маловірогідно, що застосування гексетидину у період вагітності або годування груддю спричиняє ризик для плода або дитини.
Однак гексетидин не слід застосовувати у період вагітності або годування груддю, за винятком випадків, коли потенційна користь від лікування для матері перевищує можливі ризики для розвитку плода або для дитини.
Здатність впливати на швидкість реакції при керуванні автотранспортом або іншими механізмами.
Препарат містить етанол. Водіям не рекомендується керувати автомобілем протягом 30 хвилин після застосування препарату.
Спосіб застосування та дози
Дорослі і діти віком від 6 років.
Гексорал® спрей є засобом для місцевого застосування у порожнині рота.
Техніка проведення процедури:
- гнучку трубку слід встановити у відповідний отвір на голівці флакона, злегка натиснувши на неї. Спрямувати кінець гнучкої трубки від себе;
- утримуючи гнучку трубку у роті, спрямувати її на відповідну ділянку порожнини рота або горла. Протягом процедури завжди тримати флакон вертикально;
- затримуючи дихання, впорснути спрей Гексорал® шляхом натискання голівки балона протягом 1‒2 секунд.
Застосовувати не більше 3 разів на добу (залежно від тяжкості захворювання або рекомендацій лікаря).
Тривалість лікування визначає лікар індивідуально, залежно від ступеня тяжкості та особливостей перебігу захворювання.
Не застосовувати для лікування довготривалих симптомів.
Не вдихати, може спровокувати ларингоспазм.
Слід проконсультуватися з лікарем до початку застосування лікарського засобу.
Діти.
Не застосовувати Гексорал® спрей дітям віком до 6 років.
Передозування
Проковтування великої кількості спрею спричиняє нудоту, тому суттєвого всмоктування не відбудеться.
Через всмоктування достатньої кількості спрею для ротової порожнини Гексорал® може виникнути алкогольна інтоксикація через вміст етилового спирту.
Концентрація гексетидину, що міститься у Гексорал® спрею для ротової порожнини, не є токсичною, якщо препарат використовувати за призначенням.
Відсутні випадки надмірного застосування гексетидину, що призводять до виникнення реакцій гіперчутливості.
Зберігати у недоступному для дітей місці. У разі передозування слід негайно звернутися за медичною допомогою.
Побічні ефекти
З боку імунної системи: реакції гіперчутливості, включаючи кропив’янку, ангіоневротичний набряк: алергічні реакції, включаючи ларингоспазм, бронхоспазм.
З боку нервової системи: агевзія, дисгевзія, зміна смакових відчуттів протягом 48 годин (відчуття «солодкого» може двічі змінюватися на відчуття «гіркого»).
З боку дихальної системи, органів грудної клітки та середостіння: кашель, задишка, ларингоспазм.
З боку травного тракту: сухість у роті, дисфагія, збільшення слинних залоз, біль при ковтанні. При випадковому проковтуванні препарату можуть виникнути шлунково-кишкові розлади, насамперед нудота і блювання.
З боку шкіри і підшкірної клітковини: алергічний контактний дерматит, ангіоедема.
Загальні порушення та стан у місці застосування: місцеві реакції, включаючи оборотну зміну кольору зубів і язика; чутливість слизової оболонки, а саме – печіння, відчуття оніміння; подразнення (болісність, відчуття жару, свербіж) язика та/або слизової оболонки ротової порожнини; зниження чутливості; парастезія слизової оболонки; запалення; пухирці; виникнення виразок на слизовій оболонці.
Термін придатності
3 роки.
Умови зберігання
Зберігати при температурі не вище 30 °С, для захисту від світла в оригінальній упаковці, в недоступному для дітей місці.
Не рекомендується застосовувати через 6 місяців після першого відкриття.
Упаковка
По 40 мл в алюмінієвому балоні з клапаном і актуатором, по 1 балону в картонній упаковці.
Категорія відпуску
Без рецепта.
Виробник
ДЕЛЬФАРМ ОРЛЕАН/DELPHARM ORLEANS
Адреса
5 авеню де Консір, ОРЛЕАН СЕДЕКС 2, 45071, Франція/5 avenue de Concyr, ORLEANS CEDEX 2, 45071, France.
Представник заявника.
ТОВ «Джонсон і Джонсон Україна»
Місцезнаходження представника заявника
02152, м. Київ, пр-т Павла Тичини, 1В, Україна
+38 (044) 498 0888
+38 (044) 498 7392
Гексорал при ангине у взрослых и детей: инструкция по применению
Инфекционно-воспалительные заболевания горла всегда являются показанием к комбинированному лечению с применением пероральных и наружных препаратов. Особую роль в терапевтической схеме занимают наружные средства, представленные антимикробными и антисептическими растворами. Например, знаменитый препарат Гексорал от ангины значительно повышает эффективность других медикаментов, принимаемых внутрь. Благодаря Гексоралу болезнь быстрее излечивается.
Например, знаменитый препарат Гексорал от ангины значительно повышает эффективность других медикаментов, принимаемых внутрь. Благодаря Гексоралу болезнь быстрее излечивается.
Спреи от ангины с антибиотиком
Для уничтожения болезнетворных бактерий при большинстве микробных заболеваний требуется использование антибиотиков. Большинство больных ангиной часто просят врача назначить антибиотик не только для внутреннего применения, но и для наружного применения — например, для орошения или полоскания пациентов с миндалинами. Действительно, необходим комплексный подход, а воздействие на очаг воспалительного процесса должно быть комплексным. Однако здесь необходимо правильно объяснить ситуацию.
Антибиотики — это ряд веществ, синтезируемых особыми микроорганизмами, которые, в свою очередь, способны поражать другие живые клетки, в основном прокариотические и простейшие. На сегодняшний день это обширная группа препаратов, каждый представитель которой имеет свой спектр антибактериального действия и показания к применению. Первым известным антибиотиком был пенициллин: с тех пор прошло почти столетие, а количество антибиотиков, используемых в медицине, стремительно растет.
Первым известным антибиотиком был пенициллин: с тех пор прошло почти столетие, а количество антибиотиков, используемых в медицине, стремительно растет.
Антибиотики выпускаются в разных лекарственных формах.Это могут быть таблетки, капсулы, порошок, мази, кремы и растворы для инъекций (или лиофилизат для приготовления такого раствора).
Что касается спрея или аэрозоля, то это не антибиотики как таковые, а антисептические и антимикробные вещества — например, гексиэтидин, который относится к ряду наружных антисептиков. Поэтому словосочетание «спрей с антибиотиком» не совсем корректно.
Среди самых известных спреев на основе гексаэтидина — Стопангин, Максиколд и Гексорал.
Можно ли принимать гексорал при беременности?
Гексорал — препарат, предназначенный для приема при заболеваниях гортани, полости рта и глотки. Это средство характеризуется как антисептическое и противомикробное, используется для местного применения. Большинство женщин, когда у них начинает ощущаться боль в горле, приходят в аптеку, покупают именно этот препарат — проверенный и действенный. Но можно ли использовать Гексорал при беременности, есть ли противопоказания к этому воздействию?
Но можно ли использовать Гексорал при беременности, есть ли противопоказания к этому воздействию?
Чтобы ответить на этот вопрос, следует прислушаться к мнению врачей и прочитать инструкцию к препарату.Но в некоторых из них не написан точный ответ, то есть Гексорал при беременности можно применять только в отдельных случаях, а не для всех женщин. Назначают это средство исходя из индивидуальных показателей будущей мамы. Кроме того, взаимосвязаны польза для женщины и риск для ее плода. Во многих случаях от этого препарата лучше отказаться, так как нет данных о невозможности проникновения через плацентарный барьер компонентов Гексорала. Другими словами, нужно сказать, что это средство не было полностью протестировано беременными женщинами.И поэтому лучше не рисковать, а использовать более щадящие методы — заваривать и пить ромашку, принимать другие лекарства, которые позволят будущим мамам.
В любом случае, когда женщина находится в «положении», начинает болеть горло, нужна консультация ее лечащего врача, только он может назначить безопасное средство по индивидуальным параметрам будущей мамы. Самолечением здесь заниматься не рекомендуется, к тому же — даже не приветствуется. Ведь мать может навредить не только себе, но и развивающемуся плоду.Даже если Гексорал при беременности не проявляет отрицательного воздействия, в будущем он может стать источником других заболеваний. Ну, это тот случай, если маме не рекомендовали этот метод, но она все равно приняла его.
Самолечением здесь заниматься не рекомендуется, к тому же — даже не приветствуется. Ведь мать может навредить не только себе, но и развивающемуся плоду.Даже если Гексорал при беременности не проявляет отрицательного воздействия, в будущем он может стать источником других заболеваний. Ну, это тот случай, если маме не рекомендовали этот метод, но она все равно приняла его.
Гескорал — это не только препарат от боли и преследования в горле. Он эффективен при таких заболеваниях, как ангина, стоматит, ОРЗ, афты, глоссит, фарингит, молочница и многих других. Это средство рекомендуется для общей гигиены полости рта при заболевании, как дезодорант при появлении неприятного запаха.Помимо этого, Гексорал отлично справляется с кровоточивостью десен, с травмами и повреждениями гортани и полости рта, а также используется с целью дезинфекции и защиты от микробов. Таким образом, этот препарат рекомендуется практически во всех случаях заболеваний полости рта. Но если это эффективное средство, можно ли Геоксорал забеременеть? На этот вопрос нет точного ответа, здесь также есть две стороны: те, кто считает препарат приемлемым и даже безопасным для будущих мам, и те, кто утверждает, что препарат только навредит плоду.
Чтобы понять, что делать в этом случае, необходимо определить, какие компоненты входят в состав этого препарата. Итак, состав раствора Гексорала: действующее вещество — гексетидин, вспомогательные вещества — моногидрат лимонной кислоты, эвкалиптовое масло, гвоздичное масло, мята перечная, анисовое масло, сахарин натрия, метилсалицилат, вода очищенная, полисорбат и азорубин. Также есть препарат в форме аэрозоля, он содержит гексетидин, гидроксид натрия, моногидрат лимонной кислоты, мятный ароматизатор, сахарин натрия, глицерин, лауриловый эфир макрогола, очищенную воду и азот.Судя по этим составляющим, половина перечисленного списка уже непонятна. Если у простого человека есть такие понятия, как масло эвкалипта и очищенная вода, то макрогол и моногидрат практически недоступны. В этом случае поможет только специалист, а именно — лечащий врач, который даст точный ответ — стоит ли принимать Гексорал при беременности конкретной женщине или лучше отказаться от него.
p>Есть ли аналог у товара «Гексорал»? Дешевые и эффективные аналоги «Гесорала» для детей и взрослых
.
Простуды и вирусные заболевания очень распространены осенью и весной.Чтобы быть готовым к борьбе с ними, у вас в домашней аптечке должна быть первая помощь и эффективные лекарства. Часто для этих целей используют «Гексорал». Аналог этого средства может быть самым разным по цене, веществу и эффективности. При этом, несмотря на серьезную экономию средств, люди часто предпочитают приобретать оригинальный препарат, потому что к нему выше доверие.
Состав препарата
Антисептик, который часто используется в ЭНТ-практике и стоматологии.Представляет собой раствор в виде прозрачной жидкости красного цвета с запахом мяты. Кроме того, препарат изготавливается в виде таблеток и суспензий, порошка для приготовления растворов и спрея. Только действующее вещество — гексадетидин. Вспомогательные компоненты: этанол, полисорбат, масло перечной мяты и аниса, лимонная кислота, левоментол и очищенная вода. Это особенность препарата «Гексорал». Аналог может быть самым разным по составу, ведь на рынке нет идентичного оригинальному препарату. Врач может предложить на выбор средство с аналогичным спектром действия.
Врач может предложить на выбор средство с аналогичным спектром действия.
фармакологическое действие
Это антисептик. В первую очередь врачей интересует противомикробный эффект препарата «Гексорал». Аналог не всегда позволяет быстро добиться такого эффекта, поэтому, если врач назначил это лекарство, стоит с ним договориться. Действие препарата связано с подавлением окислительных реакций метаболизма бактерий. Это позволяет в полной мере продемонстрировать широкий спектр антибактериального и противогрибкового действия, в частности, против грамположительных бактерий и грибков кандида.Но это далеко не все, на что способен препарат «Гексорал». Аналог в этом случае зачастую намного слабее. Препарат позволяет влиять на лечение различных эффектов, вызванных самыми разными вирусами. Он подавляет большинство штаммов бактерий, но устойчивости к нему не происходит. Препарат — настоящее спасение при сильной боли в горле. Он оказывает легкое обезболивающее действие на слизистую оболочку и серьезно облегчает состояние.
Показания к применению
Когда врач может назначить таблетки Гексорал? В первую очередь, это воспалительные и инфекционные заболевания полости рта и глотки.
Препарат применяют также при гораздо более тяжелых заболеваниях, например, в составе комплексной терапии тяжелых гнойных заболеваний ЛОР-органов. При этом параллельно необходимо назначать антибиотики. Таблетки «Гексорал» при ангине очень эффективны, различные ее виды эффективно лечат без применения более тяжелых препаратов общего назначения. Отоларинголог может назначить средство от фарингита. Часто препарат применяют и в практике стоматологов — при гингивите и кровоточивости десен, различных заболеваниях пародонта, стоматите, глоссите и язвах в полости рта.После удаления зубов возможно инфицирование альвеол (лунок). Кроме того, в практике стоматологов часто встречаются грибковые поражения ротовой полости и горла. Все это случаи, когда «Гексорал» эффективно помогает. Помимо таблеток в этих случаях можно использовать спрей или раствор для полоскания.
Таблетки «Гексорал»
Данная форма применяется местно при любом из перечисленных заболеваний. Таблетку следует медленно растворять до полного растворения. Вы можете начать прием препарата до обращения к врачу при появлении первых симптомов, а прекратить прием через несколько дней, после полного исчезновения.Взрослым и детям старше 12 лет назначают по одной таблетке каждые два часа. Максимальная дозировка — 8 таблеток в сутки. Детям от 4 до 12 лет назначают не более 4 таблеток в сутки. Детям до 4 лет препарат не назначают. Стоимость упаковки таблеток 130 руб. Дешевый аналог «Гексорала» в таблетках — препарат «Тарингосепт» для детей и взрослых. У него более приятный вкус, стоимость от 70 рублей.
Обязательно сообщите врачу обо всех сопутствующих заболеваниях и о беременности.Таблетированная форма препарата содержит бензокаин, который может вызвать аллергию и анафилактический шок.
Препарат «Гексорал» (раствор)
В форме раствора препарат продается в стеклянном флаконе с красной прозрачной жидкостью. Используется для полоскания. Детям старше 4 лет и взрослым назначают препарат в виде полосканий, при этом однократно принимают 15 мл препарата, а время воздействия должно быть не менее 30 секунд. Не рекомендуется применять эту форму препарата малышам, которые не могут контролировать процесс полоскания, не проглатывая средство.Если это невозможно, то используйте тампон, смоченный в растворе, которым протирают полость рта. «Гексорал» (раствор) может быть намного эффективнее других форм, к тому же он абсолютно безвреден, если его не глотать. Можно использовать сколько угодно раз в день.
Используется для полоскания. Детям старше 4 лет и взрослым назначают препарат в виде полосканий, при этом однократно принимают 15 мл препарата, а время воздействия должно быть не менее 30 секунд. Не рекомендуется применять эту форму препарата малышам, которые не могут контролировать процесс полоскания, не проглатывая средство.Если это невозможно, то используйте тампон, смоченный в растворе, которым протирают полость рта. «Гексорал» (раствор) может быть намного эффективнее других форм, к тому же он абсолютно безвреден, если его не глотать. Можно использовать сколько угодно раз в день.
Прием препарата приводит к мгновенной рвоте, поэтому симптомы передозировки или отравления не описаны. По этой причине большой популярности данная форма не получила. Стоимость препарата около 220 рублей. Дешевый аналог Гексорала — знаменитый Тантум Верде.Хотя это только аналог метода воздействия, в нем есть еще один активный ингредиент — бензидиамин. Стоимость этого препарата 180 руб.
«Гексорал» в форме спрея
Это самая популярная форма, которая применяется для детей и взрослых. Спрей компактный и удобный в использовании, к тому же он очень эффективен. Спрей применяется путем распыления на пораженные участки в течение 1-2 секунд. Применяйте 1-2 раза в день. В то же время врач может использовать спрей для детей до 3 лет, хоть он и имеет неприятный вкус, но может эффективно снять боль в горле.Не забудьте посоветоваться с врачом, так как возможна индивидуальная непереносимость. Стоимость спрея около 300 рублей.
Спрей компактный и удобный в использовании, к тому же он очень эффективен. Спрей применяется путем распыления на пораженные участки в течение 1-2 секунд. Применяйте 1-2 раза в день. В то же время врач может использовать спрей для детей до 3 лет, хоть он и имеет неприятный вкус, но может эффективно снять боль в горле.Не забудьте посоветоваться с врачом, так как возможна индивидуальная непереносимость. Стоимость спрея около 300 рублей.
Не самое экономичное средство — «Гексорал». Аналоги дешевле оригинального препарата на рынке в большом количестве. Как и в случае с предыдущими формами, они похожи только по способу действия, но различаются действующими веществами.
Самый бюджетный и популярный инструмент-спрей «Ингалипт». Он действует на основе жидкого стрептоцида и гораздо чаще назначается беременным женщинам и детям.Многих интересует вопрос: «Ингалипт» или «Гексорал» — что лучше? ». На него сложно ответить, так как разные заболевания требуют разного лечения. Это определяет врач. Но стоит Ингалипт около 100 рублей, примерно в 3 раза дешевле Гексорала (спрей). Аналоги препарата, содержащие множество действующих веществ, представлены на рынке в большом количестве. Это дешевые Стрепсилс и Скорая помощь, дорогой и очень эффективный Биопарокс.
Но стоит Ингалипт около 100 рублей, примерно в 3 раза дешевле Гексорала (спрей). Аналоги препарата, содержащие множество действующих веществ, представлены на рынке в большом количестве. Это дешевые Стрепсилс и Скорая помощь, дорогой и очень эффективный Биопарокс.
Особые указания и противопоказания
Не всегда врач может назначить «Гексорал.«Аналоги дешевле без рецепта врача, зачастую безопаснее и менее эффективны. Речь идет о спреях на основе стрептоцида (« Ингалипт »), прополиса (« Первая помощь »), различных препаратов на основе экстрактов лекарственных трав. Любая форма Препарат «Гексорал» противопоказан детям до 3 лет и беременным.
Передозировка и ее купирование
Препарат далеко не безвреден. Несмотря на широкую рекламу и мягкий вкус, нужно помнить, что это не леденец на палочке. , но очень серьезное лекарство.Прямое противопоказание — наличие аллергии на какой-либо компонент препарата. Обязательно нужно знать и помнить о возможности передозировки. Его симптомы могут проявляться токсическими реакциями со стороны центральной нервной системы в виде тремора в конечностях, судорог, сильной рвоты и угнетения дыхания. Возможные нарушения со стороны сердечно-сосудистой системы — замедление работы сердца (брадикардия), что может привести к полной блокаде желудочковой деятельности. В тяжелых случаях не исключена остановка сердца.Продолжительного применения препарата нельзя, поскольку может быть нарушение вкусового восприятия или онемение ротовой полости. При длительной боли в горле врач должен изменить препараты и следить за состоянием пациента.
Его симптомы могут проявляться токсическими реакциями со стороны центральной нервной системы в виде тремора в конечностях, судорог, сильной рвоты и угнетения дыхания. Возможные нарушения со стороны сердечно-сосудистой системы — замедление работы сердца (брадикардия), что может привести к полной блокаде желудочковой деятельности. В тяжелых случаях не исключена остановка сердца.Продолжительного применения препарата нельзя, поскольку может быть нарушение вкусового восприятия или онемение ротовой полости. При длительной боли в горле врач должен изменить препараты и следить за состоянием пациента.
Гексорал детский
Специальных форм препарата для маленьких пациентов не существует, по инструкции прием грудных детей запрещен. Но очень часто врачи назначают «Гексорал». Аналоги для детей — «Тантум Верде», «Стоматидин», «Стопангин» не всегда эффективны для лечения некоторых заболеваний.Предпочтительно использовать спрей, который распыляется на щеку, а не на гортань. При этом детям в возрасте до 1 года аэрозоль запрещен, они все равно не могут задерживать дыхание во время распыления средства. Врач обязательно предупредит, что препарат содержит алкоголь, а это для ребенка нежелательно.
Врач обязательно предупредит, что препарат содержит алкоголь, а это для ребенка нежелательно.
«Гексорал» для беременных
Любая форма этого препарата нежелательна для женщин в положении. Но по усмотрению врача его можно использовать, если предполагаемая польза для матери выше риска для плода.При этом врач будет использовать Гексорал только в тяжелых случаях. Более безопасны аналоги, цена на которые намного ниже, сделанные на основе экстрактов лекарственных растений. Хотя эффект может наступить не так быстро.
Таблетки «Гексорал» категорически запрещены для будущих мам. А вот раствор, наоборот, можно использовать для полоскания рта по назначению лечащего врача. В этом случае окончательное решение о том, применять средство или нет, принимаете только вы. Не забывайте, что препарат содержит 96% спирта, а значит, лучше использовать более щадящие средства.Несмотря на то, что нет исследований, доказывающих негативное влияние на плод, лучше прибегнуть к использованию народных средств и более щадящих препаратов.
Подведем итоги
Гексорал эффективный, но не безвредный препарат. Его должен назначать только врач, так как это серьезный антибиотик, имеющий ряд побочных эффектов. Среди популярных недорогих аналогов можно назвать «Ингалипт», «Фарингосепт», «Тантум Верде», «Скорую помощь», «Граммидин», «Стрепсилс», «Доктор Мам».Все они различаются по составу и действующим веществам, но выполняют одну и ту же функцию. В зависимости от степени тяжести заболевания врач может варьировать назначение препаратов, чтобы добиться максимального эффекта.
Эффективное лечение горла. Инструкция по применению «Декатилена».
Заболевания горла вызывают максимальный дискомфорт. Воспалительные процессы, бушующие в гортани, сопровождающиеся болями, повышением температуры тела. Чтобы избавиться от неприятных симптомов, нужно использовать эффективные лекарства.Сегодня фармацевты предлагают широкий выбор лекарств для лечения горла. Предлагаем рассмотреть одно из самых эффективных средств под названием «Декатилен».
Свойства препарата
Еще недавно заговорили о таком средстве, как «Декатилен». Его хвалят за высокий КПД. И это не случайно. Ведь часто бывает сложно определить, что вызвало воспаление горла, бактерии или вирусы? Покупая лекарства наугад, проблему решить сложно. Но смешанные таблетки «Декатилен» эффективно влияют на уничтожение вирусных и бактериальных инфекций, а также противостоят грибковым инфекциям, устойчивым к антибиотикам.Тройная защита способствует своевременной помощи слизистой горла.
Ко всему этому в инструкции по применению «Декатилена» указано, что данный препарат является болеутоляющим. Неприятные болевые симптомы исчезают в течение нескольких часов после приема таблетки.
Основные действующие компоненты препарата — декавалиния хлорид, дибукаина гидрохлорид, проявляющие свою эффективность в сочетании с такими вспомогательными компонентами, как тальк, стеарат магния, сорбит, масло мяты перечной
Антисептическое средство не вызывает побочных эффектов и на сегодняшний день является наиболее популярным. самый безопасный терапевтический препарат, производимый в Швейцарии компанией Mepha Ltd.
самый безопасный терапевтический препарат, производимый в Швейцарии компанией Mepha Ltd.
На препарат «Декатилен» цена невысока. Это всего 180 рублей за упаковку из двадцати таблеток. Если учитывать эффективность и особенности терапии, то для достижения устойчивого результата часто требуется две упаковки препарата.
Инструкция по применению
Препарат «Декатилен» применяют до полного исчезновения симптомов воспаления и болей. Начните принимать по одной таблетке каждые два часа. Когда симптомы утихнут, целесообразно растворять, как леденец, по одной таблетке каждые четыре часа.Делать это нужно медленно, если таблетку разжевать, то эффекта от нее не будет.
Продолжительность лечения и для взрослых, и для детей одинакова. Суточная доза не должна превышать двенадцать таблеток, а после наступления улучшений — шесть таблеток.
Если после пяти дней лечения этим препаратом симптомы не проходят, а, наоборот, слишком выражены, целесообразно заменить терапию более эффективными методами лечения, которые может порекомендовать только врач.
Противопоказания
На некоторые особые противопоказания инструкция по применению «Декатилена» не указывает. Не рекомендуется давать рассасывающиеся таблетки для лечения горла детям до трех лет в целях безопасности их жизни. Не в состоянии растворить таблетки, они проглатывают их, при этом ребенок может подавиться таблетками. А поскольку эффект наступает при рассасывании, растворять таблетки в воде или соке нецелесообразно. Средство «Декатилен» действует местно на слизистые оболочки рта и гортани.Новый препарат также редко назначают беременным.
Назначения
Инструкция по применению «Декатилена» говорит о том, что его применение целесообразно при развитии болей в горле и полости рта, при развитии стенокардии разного типа (катаральной, язвенно-перепончатой, лакунарной), при ларингите, фарингит, стоматит, лингивит и кандидоз полости рта. Также уместно принимать лекарства в профилактических целях при инфекционных эпидемиях, развитие которых чаще происходит в холодное время года.
Новый препарат для лечения горла подходит как взрослым, так и детям. Инструкция по применению «Декатилена» указывает, что это средство разрешено использовать даже диабетикам.
Этот препарат широко используется в индентальной практике, особенно после хирургических вмешательств — удаления зуба, имплантации. Декатилен также используется для избавления от неприятного запаха изо рта и подавления зубной боли.
Этот препарат можно сочетать с приемом других лекарственных средств, другие лекарственные средства не снижают его эффективного воздействия на различные инфекционные очаги, возникающие во рту и горле.
Аналоги
Не все сегодня считают, что у препарата «Декатилен» невысокая цена, и стараются найти более дешевые. Это таблетки «Фарингосепт» по цене 110 рублей за упаковку, а также таблетки Сефтефрил (20 рублей за десятикратную тарелку), свечи Гексикон (70 рублей за упаковку).
Препарат «Декатилен», его аналоги, перечисленные выше, идентичны по механизму воздействия на инфекции полости рта и горла различного происхождения.
Если все же вы заинтересованы в эффективном результате, то лучше отдать предпочтение рассмотренному новому лекарству.
Секс и сладости: как использовать леденцы для занятий любовью
У Лауры Корн, автора книги Passport to Pleasure: Secret Sealed Seductions for Fun-Loving Couples , есть прекрасная идея очаровать вашего мужчину.
Вот как, я думаю, все началось:
Пещерный человек возвращается домой, измученный после очередного долгого дня охоты. Мастодонт сбежал, а один из пещерных людей высмеял его — «Ты бросаешь копье, как девочка!» — значит, он немного капризный.Он хочет, чтобы кто-нибудь поторопился и изобрел телевидение. И пиво. Пещерный роман — последнее, о чем он думает.
Его пещерная супруга хочет показать ему то крутое, что она собрала сегодня вместе с другими пещерными девушками. Это улей, красивый и уродливый, и ей это очень нравится, но она может сказать, что он просто притворяется интересным из соображений вежливости. Внезапно улей открывается. Мед выливается наружу, создавая беспорядок по всей пещерной девушке. Сначала они смеются над этим, но потом пещерный парень приходит в голову и начинает слизывать мед с ее кожи.
Внезапно улей открывается. Мед выливается наружу, создавая беспорядок по всей пещерной девушке. Сначала они смеются над этим, но потом пещерный парень приходит в голову и начинает слизывать мед с ее кожи.
Вот и все. Это было изобретение орального секса.
Honeylingus , на старом языке.
Во всяком случае, это моя теория. Я мог ошибаться. Как бы то ни было, с тех пор секс стал слаще, не так ли?
К счастью для нас, наши предки также в конечном итоге создали конфеты , и именно поэтому теперь мы можем наслаждаться сладкими лакомствами, не сражаясь с пчелами или обнажаясь. Но какая-то внутренняя часть нас всегда помнит об этом удивительном, восхитительном открытии наших древних предков, и поэтому эти два понятия — секс и конфеты — всегда связаны в наших головах.Я имею в виду, на самом деле, когда вы видите, как кто-то сосет леденец, о чем вы думаете? Позвольте мне перефразировать это: Что ваш парень думает о , когда видит, как леденец скользит в ваш рот и вылетает из него?
Вы знаете ответ.
Вы можете, если хотите, создать это соблазнение с помощью любого сладкого, даже такого грязного, как мед. Но я рекомендую леденцы на палочке и особенно эти милые присоски в форме сердца. Так очаровательны! Купите им пакет и в начале недели начните оставлять следы леденцов вокруг дома.Один за другим ваш парень будет находить ваши сладкие сюрпризы в неожиданных местах — в своем любимом кресле, под подушкой, в ботинке — и каждый раз он будет улыбаться и думать о вас.
Пока что чистый романтик. Но в пятницу посадите ему в голову чуть более злую идею. Оставьте ему леденец с приклеенной к нему запиской: Я собираюсь научить вас совершенно новому способу наслаждаться этими вещами завтра вечером в восемь.
Оставил еще одну записку с леденцом в машине в субботу утром. Вылижи это! Практикуйтесь сегодня вечером.
Внезапно он снова тот пещерный парень. Он будет выполнять свои субботние поручения с глупой ухмылкой на лице. Действительно, милый язык. Ему не терпится вернуться с тобой в пещеру.
Ему не терпится вернуться с тобой в пещеру.
Сразу после обеда разверните еще один леденец на палочке и долго сладко его лизните. Взгляните на него, пока вы кладете его в рот и сосите, как … ну, как будто это он . Подмигнуть. Скажите ему сосчитать до ста, а затем следуйте за вами в постель. Один… два… три четыре пять шестьдесят четыре ночи девяносто девятьсот .
Вы успели только стянуть штаны и залезть на груду подушек на кровати. Но это все, что вам нужно, это и ваша присоска. Вытащите это изо рта. Медленно, резко коснитесь им бедра, чуть выше колена. «Иди сюда и лизни это», вы говорите ему, указывая на липкое место на своей ноге.
Ням! Он мгновенно окажется на кровати, покусывая леденец на палочке. «Хороший мальчик! А теперь… лизни это ». Поднимите ногу и приложите леденец к задней части бедра.Наслаждайтесь теплом его языка, пока он лакает ваш сахар. Он понял это сейчас. Нажимаешь куда-нибудь, а он ртом следует. Sweet!
Прикоснись им к шее. Снимите рубашку и нарисуйте линию сладких пятен на животе. Используйте леденец, чтобы подвести его язык к вашим бедрам, груди и рту. Затем переверните столы. Начните прикладывать леденцы к его коже и проводите языком. Шея, плечи, соски (не забывайте лизать его соски — вау! ) и, конечно же, не торопитесь, рисуя сладкие круги вокруг его палки.О, да, это то, о чем он мечтал весь день. Это то, что он воображал с тех пор, как вы начали его дразнить. Он ждет, когда вы сделаете ему лолли —
Снимите рубашку и нарисуйте линию сладких пятен на животе. Используйте леденец, чтобы подвести его язык к вашим бедрам, груди и рту. Затем переверните столы. Начните прикладывать леденцы к его коже и проводите языком. Шея, плечи, соски (не забывайте лизать его соски — вау! ) и, конечно же, не торопитесь, рисуя сладкие круги вокруг его палки.О, да, это то, о чем он мечтал весь день. Это то, что он воображал с тех пор, как вы начали его дразнить. Он ждет, когда вы сделаете ему лолли —
Поп!
Сексуальная статистика
- Почти в каждой книге или колонке о сексуальных техниках «Лизание леденцов» указано как одна из великих оральных техник, которым вы можете овладеть.
- В 1916 году русскому иммигранту были переданы ключи от города Сан-Франциско за изобретение машины, которая вставляла палочки в конфеты, тем самым автоматизируя создание леденцов и навсегда связывая город у залива с сосанием.
- Для максимального вдохновения послушайте «Candy Shop» от 50 Cent, «I Want Candy» от Bow Wow Wow, «Sex and Candy» от Marcy Playground, «Lollipop» от Лил Уэйн, «Lollipop» от Мики и конечно, «Леденец» от Чордеттов.

- Лизать леденец. Вспомните те длинные и извилистые леденцы с карнавалов, которые невозможно полностью уместить в рот. Так что лучший способ — лизать снизу вверх, следуя завихрению конфет.
Инструкция по применению спрея Гексорал в лечении детей.Инструкция по применению, описание препарата, реферат
Среди наиболее распространенных препаратов, применяемых для лечения заболеваний ЛОР-органов, выделяют спрей Гексорал. Этот препарат обладает антисептическими свойствами.
Эффективность препарата доказана, при этом в некоторых случаях заметны побочные эффекты. Если вы все же решите использовать его для лечения своего ребенка, поговорите со своим врачом о необходимых дозах и возможных побочных эффектах.
Чаще всего дети страдают различными воспалительными заболеваниями горла. Причиной чего часто бывают вирусы или переохлаждение.
Фармакологический рынок представлен большим выбором препаратов для лечения тонзиллита, ларингита, фарингита и тонзиллита.
Гексорал спрей отличается безопасностью и высокими характеристиками. Этот препарат подавляет большое количество вредоносных микроорганизмов, одновременно обезболивая.
Форма выпуска Гексорал:
- спрей-спрей;
- раствор для полоскания;
- таблеток.
Гексетидин — вещество, входящее в состав Гексорала, оказывает активную борьбу с микробами, одновременно снимая боль.
Гексорал детям назначают в следующих случаях:
Принимать препарат требует только врач. Запрещено заниматься самолечением, ведь неправильно подобранная лечебная тактика может привести к негативным последствиям.
Подходящий возраст для применения
С какого возраста детям можно применять спрей Гексорал? При приеме Гексорала необходимо учитывать возраст пациента и форму выпуска.Так что детям с трехлетнего возраста разрешено использование средства в виде спрея. Используйте аэрозоль до указанного возраста. не может, так как может спровоцировать ларингоспазм , что опасно и требует неотложной бригады скорой помощи.
не может, так как может спровоцировать ларингоспазм , что опасно и требует неотложной бригады скорой помощи.
В форме таблеток подходит для детей от четырехлетнего возраста.
Именно в этом возрасте малыш уже может растворить таблетку самостоятельно, не проглатывая ее.
Очень часто детские врачи назначают раствор Гексорал детям до трех лет для лечения стоматита и молочницы.Наносить необходимо, окунув тампон в раствор и протерев полость рта.
Если тампон неудобен, нужно свернуть повязку в несколько слоев и обернуть палец. Далее смочите повязку и протрите рот.
Если есть молочница, то в раствор нужно дополнительно окунуть пустышку. Все действия должны быть медленными. Чтобы не травмировать воспаленную поверхность.
Цена и срок хранения
Сколько стоит Гексорал спрей для детей? Стоимость Гексорала в спрее в пределах 300 руб.
Цена зависит от аптеки, населенного пункта и действующих скидок на момент покупки.
Перед покупкой нужно обратить внимание на дату изготовления и срок годности, также на целостность упаковки.
Если герметичность флакона нарушена, лекарство не применять.
В некоторых аптеках есть пакеты для всей семьи, в которых есть насадки на несколько человек. Хранить препарат вдали от прямых солнечных лучей, в недоступном для детей месте.
Максимально возможная температура хранения — 25 o C. Срок годности 2 года. По истечении срока годности препарат не пригоден к применению. Фармакологические учреждения отпускают это лекарство без рецепта. Перед приемом — обязательная консультация врача.
Инструкция по применению детского спрея ГексоралПрепарат в виде аэрозолей и раствора применяется местно. Раствор Гексорала спиртосодержащий; поэтому его следует с осторожностью применять детям и беременным женщинам.
Внимание! Проглатывание вызывает рвоту.
Перед применением средства необходимо прополоскать рот, удаляя скопившуюся пищу и слюну. После ополаскивания для достижения быстрого результата не рекомендуется пить и есть в течение часа.
После ополаскивания для достижения быстрого результата не рекомендуется пить и есть в течение часа.
Полоскание рта проводится два раза в день, чаще всего после еды.
Для полоскания нужна одна столовая ложка раствора.
Предварительное разбавление водой не требуется.Необходимо в течение минуты полоскать ротовую полость, именно этот срок необходим для воздействия.
Спрей также нужно использовать два раза в день и чаще. Точную дозу подскажет врач.
Выполните следующую процедуру. Вставьте аппликатор в полость рта и нажмите кнопку, которую держите две секунды. Поток препарата следует направлять непосредственно на пораженную слизистую оболочку.
Таблетки необходимо растворить до полного растворения.Не глотать и не жевать. Детям старше 12 лет можно применять Гексорал каждые 2 часа, но не более 8 штук в день. Детям до двенадцати лет не более четырех таблеток в сутки.
Обзоры
Примите во внимание отзывы родителей, которые использовали этот инструмент для лечения детей.
Татьяна, 28 лет, домработница: Через два года моя малышка пошла в детский сад. К этому времени зубы еще не выросли. При прорезывании зубов таскала в рот грязные руки и игрушки.Как известно, там, где много детей, возникают разные инфекции. Резко поднялась температура тела. Врач диагностировал боль в горле и назначил соответствующее лечение. Через некоторое время во рту увидела язвочки — начался стоматит.
Педиатр назначил раствор Гексорал. В то время мы еще не могли полоскать рот самостоятельно. Каждые три часа смазывала ротик малышу. После четырех дней использования состояние ротовой полости улучшилось, а через неделю язвы не были видны.Средство Гексорал продемонстрировало свою эффективность. Побочных эффектов не наблюдалось. Рекомендую всем.
Сергей, 40 лет, строитель: Когда ребенку исполнилось 5 лет, началась ангина, которая сопровождалась сильным покраснением горла и высокой температурой тела. Врач назначил спрей Гексорал в сочетании с противовоспалительными средствами. Гексорал в сочетании с другими препаратами показал свою эффективность. Наносится легко, достаточно распылить. Через неделю мой ребенок успешно вылечился.
Гексорал в сочетании с другими препаратами показал свою эффективность. Наносится легко, достаточно распылить. Через неделю мой ребенок успешно вылечился.
Аналоги препарата
Среди аналогов спреев Гексорал для детей можно выделить следующие препараты:
- Стопангин;
- стоматидин;
- Givalex.
Представленные средства имеют одно содержание, при этом их цена разная. Похожие антибактериальные средства: Ингалипт, Тантум Верде.
Дешевый аналог таблеток Гексорал — Фарингосепт. Обладает приятным вкусом и ароматом, за что нравится детям.Цена немного ниже, но это не влияет на его эффективность.
Отличается по безопасности и эффективности от препарата Ингалипт . Основа этого средства — жидкий стрептоцид, который эффективно действует при ангине. Показан к применению беременным, кормящим матерям и маленьким детям.
Очень часто пациенты задаются вопросом: что положительнее — Гексорал или Ингалипт? На этот вопрос нельзя дать однозначного ответа. В зависимости от типа заболевания лечение может быть разным, поэтому в одном случае будет эффективным одно средство, а в другом — другое. Сравнивая ценовой диапазон этих препаратов, можно сказать, что Ингалипт дешевле в три раза. Также в аналоги входят Стрепсилс, Биопарокс.
В зависимости от типа заболевания лечение может быть разным, поэтому в одном случае будет эффективным одно средство, а в другом — другое. Сравнивая ценовой диапазон этих препаратов, можно сказать, что Ингалипт дешевле в три раза. Также в аналоги входят Стрепсилс, Биопарокс.
Заключение
Дети охотно разрешают применять спрей для лечения. Ведь у него приятный вкус и аромат. При приеме важно соблюдать дозировку. Гексорал отличается антимикробным и обезболивающим действием. Пациенты отмечают быстродействие препарата, что является несомненным плюсом.
К отрицательным моментам можно отнести то, что препарат имеет ряд противопоказаний и побочных действий.. Не забывайте о возможной передозировке. Если принять большую дозу препарата, это может повлиять на работу центральной нервной системы в виде тремора в теле, судорог, затруднения дыхания и интоксикации организма, которая сопровождается рвотой. Также возможно нарушение работы сердца и сердечно-сосудистой системы.
Препарат нельзя применять слишком долго, это может привести к потере вкуса и онемению во рту. При наличии ангины с осложнениями после прохождения курса лечения ее необходимо заменить.
Гексорал — местный антисептик, применяемый при лечении стоматологических заболеваний и воспалительных заболеваний верхних дыхательных путей. Несмотря на то, что у препарата нет подобного ребенку, Гексорал активно применяется в современной педиатрии. Лечение детей этим средством имеет несколько особенностей.
Форма выпуска
Сегодня препарат Гексорал имеет следующие формы выпуска: аэрозоль (для местного применения), раствор (для местного применения), таблетки (для рассасывания).
Действие и состав препарата
Гексетидин (антибактериальный и противогрибковый антисептик, подавляющий рост большинства известных бактерий) — основное действующее вещество препарата, выпускаемое в форме аэрозолей и раствора.Помимо антисептика, действующее вещество оказывает обезболивающее действие на месте нанесения. Даже при длительном применении не вызывает лекарственной устойчивости. Ментол, лимонная кислота, масло мяты перечной, эвкалиптол — вспомогательные активные вещества, содержащиеся в аэрозолях. Раствор содержит масло мяты перечной, этиловый спирт, лимонную кислоту, анис, эвкалиптовое и гвоздичное масло.
Даже при длительном применении не вызывает лекарственной устойчивости. Ментол, лимонная кислота, масло мяты перечной, эвкалиптол — вспомогательные активные вещества, содержащиеся в аэрозолях. Раствор содержит масло мяты перечной, этиловый спирт, лимонную кислоту, анис, эвкалиптовое и гвоздичное масло.
Таблетки для рассасывания содержат два активных вещества: бензокаин и хлоргексидин. Хлоргезидин оказывает антибактериальное действие на грамотрицательную и грамположительную микрофлору (противогрибковое действие вещества выражено слабо).Не рекомендуется использовать таблетки более одного месяца, поскольку при длительном применении эффективность препарата снижается. Это связано с тем, что микроорганизмы вырабатывают устойчивость к активным компонентам в его составе. В течение первых десяти минут препарат наиболее активно оказывает обезболивающее действие, которое, постепенно ослабевая, продолжается около часа.
Показания к назначению препарата ребенку
Гексорал релиз в любой форме назначают ребенку при инфекционно-воспалительных процессах, протекающих и протекающих в полости рта, а также в полости глотки, таких как ангина, стоматит, хронический тонзиллит, глоссит, фарингит, простуда верхних дыхательных путей. тракта, тонзиллофаррингит, язвы и язвы во рту, альвеолит, грибковые заболевания ротовой полости, гингивит.Также препарат применяют при подготовке ротовой полости к операции и в период послеоперационного восстановления.
тракта, тонзиллофаррингит, язвы и язвы во рту, альвеолит, грибковые заболевания ротовой полости, гингивит.Также препарат применяют при подготовке ротовой полости к операции и в период послеоперационного восстановления.
Возможности приложения
Гексорал в форме аэрозоля или раствора предназначен исключительно для местного применения и вызывает рвоту при проглатывании. Поэтому препарат в виде раствора назначают только тем детям, которые умеют его выплюнуть и прополоскать рот. Аэрозоль, в свою очередь, используется у детей, позволяя свободно вводить аппликатор в рот и задерживать дыхание при введении лекарства.
Перед применением препарата необходимо очистить слизистые полости от слюны и пищи. Для этого необходимо тщательно прополоскать рот большим количеством обычной теплой воды. Для получения более эффективного лекарства настоятельно рекомендуется воздерживаться от питья и еды в течение 30 минут.
В виде раствора
Не реже двух раз в день (утром и вечером) после еды необходимо полоскать полость рта по 15 мл. препарат (примерно столовая ложка).Продолжительность одного полоскания должна быть не менее 30 секунд. Перед применением разводить препарат не требуется.
препарат (примерно столовая ложка).Продолжительность одного полоскания должна быть не менее 30 секунд. Перед применением разводить препарат не требуется.
В виде аэрозолей (спрей)
Также применяется не реже двух раз в день (по назначению врача можно применять чаще). Вставив аппликатор в рот ребенка, распылить лекарство в течение двух секунд, надавливая на колпачок. Струя препарата должна быть направлена непосредственно на очаг воспаления.
В форме таблеток
Таблетки Гексорал предназначены исключительно для рассасывания.Следует держать их во рту до полного растворения. Таблетки не нужно разжевывать, разжевывать или глотать.
Детский до 3 лет
В связи с эффективностью препарата педиатры часто назначают его детям младше 3 лет с такими заболеваниями, как стоматит, ангина или фарингит, несмотря на противопоказания. Прочитав аннотацию, многие родители предпочитают прекратить использование лекарства. Однако препарат в форме раствора или аэрозоля не представляет опасности для детей, так как практически не всасывается с мест нанесения. Сложность заключается только в том, что маленький ребенок не может самостоятельно полоскать рот.
Сложность заключается только в том, что маленький ребенок не может самостоятельно полоскать рот.
В этом случае раствор можно нанести с помощью ватного или марлевого тампона, обернув его вокруг пальца. Поскольку детям до года противопоказано использование любых местных аэрозолей, можно опрыскать пустышки спреем и дать малышу. Если ранее для лечения ребенка использовались лекарственные средства в виде спреев, и при опрыскивании они не вызывали у него ларингоспазм, то разрешается использовать спреи Гексорал, вводя его в полость рта.Если применение Гексорала вызывает у ребенка кашель и охриплость голоса, необходимо дать ему еще теплой воды и сразу отказаться от дальнейшего лечения препаратом.
Аналоги
Препарат Гексорал имеет ряд аналогов, таких как растворы Стоматидин, Гивалекс, Стопангин, аэрозоли местного действия, имеющие в составе действующее вещество Гексетидин (Ингалипт, Тантум Верде, Каметон, Гексаспрей и др.).
Когда болит горло, воспаляется слизистая ротовой полости или кровоточат десны, мы ищем что-то действенное и действенное, чтобы облегчить боль и как можно скорее избавиться от болезни. На фармакологическом рынке очень много рекламируемой продукции, но большой популярностью пользуется Гексорал. Выпускается в различных фармацевтических формах: есть пастилки и раствор, которым можно полоскать горло при воспалительных процессах. Но больше всего среди больных востребован аэрозоль. У препарата есть свои показания и противопоказания. Поэтому перед применением Гексорала необходимо ознакомиться с инструкцией по применению.
На фармакологическом рынке очень много рекламируемой продукции, но большой популярностью пользуется Гексорал. Выпускается в различных фармацевтических формах: есть пастилки и раствор, которым можно полоскать горло при воспалительных процессах. Но больше всего среди больных востребован аэрозоль. У препарата есть свои показания и противопоказания. Поэтому перед применением Гексорала необходимо ознакомиться с инструкцией по применению.
Лекарство находится в аэрозольной форме, цилиндрической формы в алюминиевых баллончиках, емкостью 40 мл с удобной насадкой-распылителем.Каждый картридж упакован в картонную коробку, внутри которой до сих пор есть инструкция по применению.
Жидкость практически бесцветная и прозрачная. Имеет довольно сильный запах ментола.
Гексетидин — действующее вещество. Он обладает способностью нарушать метаболические и окислительные процессы в клетках болезнетворных микроорганизмов. А повреждение их внешней оболочки приводит к массовой гибели людей.
Кроме гексетидина в составе спрея есть также вспомогательные ингредиенты:
- Сахарин натрия. Искусственный подсластитель. Слаще сахара в 500 раз;
- Лимонная кислота в составе в качестве пищевой добавки, улучшающей вкус;
- Глицерин. Успокаивает горло;
- Макрогол лауриновый эфир , аромат мяты, очищенная вода.
Хранить медикамент необходимо при температуре не выше 25 градусов.
Фармакологическое действие и группа
Фармакологическая группа — антисептические и дезинфицирующие препараты.
Гексорал — антисептик для местного применения. Губительно действует на грамположительные и грамотрицательные бактерии, а также грибки. Он разрушает защитную мембрану клетки и тормозит окислительные реакции, что приводит к гибели бактерий.
Препарат также показывает хорошие результаты при лечении инфекционных процессов, вызванных простейшими.
Обладает умеренным кровоостанавливающим и обволакивающим, увлажняющим действием. Обладает обезболивающими свойствами.
Гексетидин в составе лечебного средства способен проявлять активность в течение 10-12 часов.
Препарат применяется местно и практически не всасывается в кровь. Поэтому у беременных он не достигает даже плаценты.
Показания и противопоказания к применению
Гексорал спрей местно применяется при таких заболеваниях:
- Стенокардия Острое инфекционное заболевание, при котором воспаление происходит преимущественно в миндалинах. Боль при глотании, воспаление желез и налет серовато-белого цвета. Это симптомы, с которыми может справиться аэрозоль.
- Фарингит Сопровождающий острый катар носа. Человек чувствует сухость, легкую болезненность и першение в горле. Слизистые могут быть покрыты сероватым налетом. В некоторых случаях встречаются фолликулы, чем-то похожие на зерно, но красные.
- Стоматит .
 Воспалительные заболевания слизистой оболочки полости рта различной этиологии.
Воспалительные заболевания слизистой оболочки полости рта различной этиологии. - Заболевания пародонта (альвеолярная пиорея). Дистрофические процессы, затрагивающие связочный аппарат зуба, корневой цемент.В то же время десны (гингивит) воспаляются и болят.
- Кандидоз. Грибковая болезнь ротовой полости.
- Применять при кровоточивости десен после операции.
Спрей Гексорал можно применять дважды в день, так как его продолжительность составляет 10-12 часов.
Использовать спрей достаточно просто. Чтобы эффективно и тщательно обработать воспаленный участок, нужно немного встряхнуть баллончик, а затем:
- Наденьте на него сопло для распыления;
- Откройте рот и конец насадки, чтобы направить ее к воспаленному участку;
- Вдохните и задержите дыхание;
- Введите жидкость, держа баллончик вертикально. Пациент также должен стоять прямо, но чувствовать себя комфортно.
 Не важно, стоя или сидя;
Не важно, стоя или сидя; - Выдох;
- Постарайтесь не проглотить лекарство.
Для повышения эффективности препарата после опрыскивания желательно как можно дольше не есть и не пить воду или другие напитки.
Продолжительность процедуры не более двух секунд. Поскольку это нераспыленный аэрозоль, пациент сам нажимает на форсунку.Больше времени распылять препарат не нужно. Используйте спрей не более пяти дней. Но все на усмотрение лечащего врача.
Гексетидин, активное вещество спрея, накапливается на слизистой оболочке глотки или рта и благодаря этой способности обеспечивает длительный терапевтический эффект. Следовательно, препарат Гексорал спрей необходимо применять после еды. Лучше утром и после обеда. И, конечно, постарайтесь не проглотить его. В таких скудных дозах он не причинит вреда, но при увеличении дозировки может вызвать тошноту и рвоту.
Из всех препаратов, предназначенных для лечения воспалительных заболеваний горла довольно широкого спектра действия, Гексорал является одним из самых безвредных в применении.
Во время беременности
Особых противопоказаний к приему беременным нет. Поскольку спрей Гексорал применяется местно, он не может попасть через плаценту с кровью. Но среди всех препаратов этой фармакологической группы он самый безвредный.
В связи с тем, что целевых исследований на этой категории пациентов не проводилось, прием Гексорала в первом триместре не рекомендуется.
Маленькие дети
Препарат не рекомендуется применять детям до трех лет. Влияние Гексорала на общее состояние малыша этого возраста до конца не изучено.
Дети старшего возраста могут применять препарат при условии, что ребенок не будет:
- Проглотите медицинский раствор;
- Бойтесь задерживать дыхание на время.
Следует адекватно и без опасений относиться к насадке, которую необходимо вводить в полость рта.
Следовательно, мы должны попросить ребенка задержать дыхание и расслабить горло, чтобы корень языка не перекрывал доступ к воспаленному участку. Распылитель должен находиться на расстоянии не более пяти-восьми сантиметров от пораженного участка. Перед этим немного отодвиньте, чтобы малыш пахнул. И для ребенка, чтобы небольшая прохлада во рту от препарата не стала неожиданностью.
Распылитель должен находиться на расстоянии не более пяти-восьми сантиметров от пораженного участка. Перед этим немного отодвиньте, чтобы малыш пахнул. И для ребенка, чтобы небольшая прохлада во рту от препарата не стала неожиданностью.
Если малышу меньше трех лет, и он осознает суть и цель проводимой процедуры, а также осознает этапы, то можно применять спрей Гексорал.
Возможные осложнения, вызванные препаратом
Хотя препарат и применяется местно, но может иметь побочные эффекты. Например, вызвать аллергическую реакцию. Тогда во рту будет наблюдаться небольшой отек и появится першение. Препарат может во время приема изменить вкус еды. При длительном применении возможно окрашивание эмали зубов. Также на обработанном участке в очень редких случаях может появиться изъязвление, воспаление. Или почувствовать жжение.
Препарат применяется при воспалительных заболеваниях полости рта, горла, имеет противопоказания:
- Непереносимость какого-либо компонента препарата;
- Детям до трех лет препарат не рекомендуется применять.

Видео
вывода
Гексорал выпускается в трех фармацевтических формах: таблетки, раствор и аэрозоли. Спреи удобнее всего использовать. Если необходимо прополоскать горло раствором, растворить таблетку, то процедура распыления займет всего 1-2 секунды. Спрей Гексорал — прекрасный антисептик. Также он оказывает противовоспалительное, обволакивающее, слабое обезболивающее действие. Применяется при воспалительных процессах во рту и горле. И хотя у препарата есть небольшой список противопоказаний и побочных действий, но самолечения быть не должно.О целесообразности и безопасности его применения лучше проконсультироваться с врачом.
Препарат Гексорал — спрей для промывания горла и спиртовой раствор для полоскания, производится бельгийскими и французскими фармацевтическими компаниями, входящими в группу Johnson and Johnson, и широко используется в ЛОР-практике и стоматологии.
Основным действующим веществом Гексорала (спиртового раствора) является Гексетидин. В состав препарата также входит ряд вспомогательных веществ, в том числе эфирные масла гвоздики, эвкалипта, мяты перечной и аниса, а также метилсалицилат и ряд других компонентов, усиливающих антимикробное действие препарата и обеспечивающих образование тончайшей бактерицидной пленки на поверхности кожи. поверхность слизистой оболочки после полоскания или распыления.
В состав препарата также входит ряд вспомогательных веществ, в том числе эфирные масла гвоздики, эвкалипта, мяты перечной и аниса, а также метилсалицилат и ряд других компонентов, усиливающих антимикробное действие препарата и обеспечивающих образование тончайшей бактерицидной пленки на поверхности кожи. поверхность слизистой оболочки после полоскания или распыления.
Прежде чем продолжить чтение: Если вы ищете эффективный метод избавления от простуды, фарингита, тонзиллита, бронхита или простуды, обязательно зарегистрируйтесь после прочтения этой статьи. Эта информация помогла очень многим людям, мы надеемся, что поможет и вам! Итак, теперь вернемся к статье.
Лекарство, действующее сразу в нескольких направлениях, эффективно уничтожает бактериальную и грибковую флору, а также обладает кровоостанавливающим, обволакивающим и обезболивающим действием, способствуя быстрому заживлению кровоточащих ран и открытых язв.Дезодорирующие свойства спрея Гексорал помогают избавиться от неприятного запаха во рту.
Помимо жидких форм существуют таблетки Гексорал, которые содержат два действующих вещества: хлоргексидина гидрохлорид и бензокаин, а также формирующие и вспомогательные компоненты, в том числе масло мяты перечной.
Раствор для ополаскивания и спрей Гексорал. Особенности использования, показания
Эффективность препарата высока, если его применение осуществляется в соответствии с инструкцией, согласно которой рекомендуется применять Гексорал для полоскания, замачивания или орошения рта и горла только после еды.Затем препарат остается на обработанной поверхности до следующего приема пищи и действует все это время.
Также следует помнить, что раствор нельзя глотать, а при орошении ротовой полости из дозатора необходимо задерживать дыхание, чтобы вещества препарата не попали в легкие. В противном случае это может вызвать бронхоспазм.
Хотя Гексорал во флаконе с дозатором профессиональные фармацевты часто называют спреем, на самом деле это аэрозоль. Аэрозоли отличаются от спреев большим размером взвешенных частиц и агрессивным распылением. Поэтому, если при распылении Гексорала во рту не задерживать дыхание, частицы препарата попадут в легкие и спровоцируют приступ астмы у аллергиков со склонностью к бронхоспазму.
Аэрозоли отличаются от спреев большим размером взвешенных частиц и агрессивным распылением. Поэтому, если при распылении Гексорала во рту не задерживать дыхание, частицы препарата попадут в легкие и спровоцируют приступ астмы у аллергиков со склонностью к бронхоспазму.
Гексорал в виде раствора для полоскания или спрея (а точнее аэрозолей) назначают ЛОР взрослым и детям старше 3-4 лет при таких заболеваниях как:
- стенокардия (абсолютное большинство форм)
- тонзиллит (в любой стадии обострения)
- фарингит
- стоматит
- Другие воспалительные процессы полости рта бактериального и грибкового происхождения
- Опухоль в горле и во рту
- в послеоперационном периоде в стоматологической и отоларингологической практике
Препарат обладает выраженным местным действием, в результате чего исчезает боль в горле, стихает кашель, заживают язвы и проходит отек слизистой.
Для полоскания рта и горла обычно используют неразбавленный раствор: полоскают рот дважды в день — утром и вечером. Согласно инструкции к аэрозолю «Гексорал», рот и горло также орошаются дважды в день, время распыления: 1-2 секунды.
Согласно инструкции к аэрозолю «Гексорал», рот и горло также орошаются дважды в день, время распыления: 1-2 секунды.
Hexoral Tabs — описание
Как уже было сказано выше, Гексорал Табс содержит сразу два основных действующих вещества: гидрохлорид и бензокаин. Кроме того, как и в составе жидких лекарственных форм, таблетки содержат ряд вспомогательных веществ, в том числе эфирные масла.
При хорошей переносимости и правильном применении Гексорал Табс быстро и бережно снимает воспаление при боли в горле и обострении хронического тонзиллита, устраняет фарингит, такой как кашель и боль в горле.
В отличие от жидких форм, таблетки Гексорал можно употреблять чаще: детям старше 12 лет и взрослым каждые 2 часа (до 8 таблеток в день), детям от 4 до 12 лет каждые 4 часа (до 4 таблеток в день). ).
Раствор гексоральный спиртовой: противопоказания, передозировка и возможные побочные эффекты
Гексорал — аэрозоль и полоскание противопоказаны при индивидуальной непереносимости любого из компонентов препарата и не могут быть назначены ребенку до 3-х лет. А также в более позднем возрасте, если малыш не может глотать раствор или задерживать дыхание во время опрыскивания во время полоскания.
А также в более позднем возрасте, если малыш не может глотать раствор или задерживать дыхание во время опрыскивания во время полоскания.
При случайном проглатывании лекарства сразу возникает рвота, во время которой организм освобождается от токсических веществ, поэтому передозировка Гексоралом путем полоскания бывает редко.
Однако при попадании внутрь слишком большого количества препарата следует принять срочные меры: показано промывание желудка в течение 2 часов. Это нужно делать сразу же, если раствор проглотил ребенок: этиловый спирт в составе препарата может вызвать у малыша алкогольное отравление.
Гексорал табы: противопоказания и побочные эффекты
Состав препарата Гексорал (пастилки) далеко не безвреден. Поэтому, несмотря на приятный мятный вкус, следует помнить, что Hexoral Tabs — это не сладкий леденец «от горла», а серьезное лекарство, и применять таблетки следует строго по назначению врача и только после внимательного изучения инструкции.
Прямое противопоказание по назначению препарата — аллергия на любое из веществ, входящих в его состав, а также у детей до 4-х лет (чем опасны таблетки Гексорал для детей раннего возраста — ниже).
При передозировке бензокаин, содержащийся в препарате, может вызывать такие побочные эффекты, как токсические реакции со стороны центральной нервной системы в виде тремора (тремора) конечностей, судорог, рвоты и угнетения дыхания.
Также возможны нарушения работы сердечно-сосудистой системы в виде замедления сердечного ритма (брадикардия), что может привести к полной желудочково-предсердной блокаде. В тяжелых случаях не исключена остановка сердца.
Длительное употребление Гексорала в таблетках (при длительной боли в горле или хроническом тонзиллите) может вызвать преходящие нарушения вкусового восприятия и онемение во рту.
Насколько безопасен препарат Гексорал и можно ли его назначать детям?
Гексорал раствор для полоскания нельзя применять для лечения заболеваний горла у детей до 3 лет. Аэрозоль Гексорал можно назначать детям только с 4-х летнего возраста.
Аэрозоль Гексорал можно назначать детям только с 4-х летнего возраста.
Это связано с внушительным списком противопоказаний Гексорала, а также его высокой аллергенностью, наличием в составе этилового спирта и веществ, токсичных при вдыхании в пищевод или бронхи.Следует подчеркнуть, что Гексорал в аэрозоле содержит в 3 раза больше спирта, чем в растворе для полоскания.
Можно ли ожидать, что фармацевты разработают специальный Гексорал-спрей для детей?
Нет ничего удивительного в том, что детский Гексорал в специально адаптированном для грудных детей спрее не выпускается и не планируется к выпуску: маленький ребенок не может сознательно задерживать дыхание, ограничивая доступ лекарства во время укола . Кроме того, дети часто глотают раствор при полоскании рта.
Отзывы — не основание выбора лекарства для ребенка
В некоторых отзывах о Гексорале, а также в его описаниях указано, что препарат не опасен для детей, если его наносить на поврежденные участки слизистой оболочки ватным тампоном в небольших количествах.
Однако отзывы на форумах не являются инструкциями, а потому не могут служить основанием для применения препарата, особенно для лечения детей.
Гексорал для детей не панацея от ангины
Только детский ЛОР-врач может оценить возможные риски и только в случае его отсутствия, назначив лечение горла маленькому ребенку, страдающему ангиной, фарингитом или стоматитом, должен решить, следует ли применять Гексорал детям.
В некоторых случаях лучше выбрать более щадящее средство для полоскания, не вызывающее серьезных побочных эффектов, а не Гексорал или его аналоги: высокоэффективные, но совсем не безопасные препараты.
Гексорал в таблетках для детей до 4 лет также не показан к применению: бензокаин, содержащийся в таблетках, может вызвать ряд серьезных нарушений в упомянутых выше жизненно важных системах, особенно при передозировке.
У детей раннего возраста, кроме того, этот компонент препарата может привести к развитию критических изменений состава крови — метгемоглобинемии, сопровождающейся удушьем и посинением кожи (цианозом).
Однако это не значит, что лечение Гексоралом является панацеей от всех заболеваний горла (ангина, тонзиллит, фарингит и др.) И полости рта (стоматит, гингивит и др.) У детей старшего возраста и применять лекарство бесконтрольно.
Можно ли использовать при беременности?
Прямых противопоказаний к применению Гексорала при беременности в инструкции к лекарству нет. Однако данных клинических исследований, подтверждающих безопасность его назначения для лечения ангины, фарингита и других заболеваний горла у беременных, не существует и не может быть.Точно так же неизвестно, насколько безопасен препарат при назначении его кормящим матерям.
Причина проста: согласно уставу Всемирной организации здравоохранения (ВОЗ) запрещено привлекать к клиническим испытаниям беременных женщин и матерей, кормящих ребенка грудью.
Следовательно, хотя местное действие препарата при хорошей переносимости сводит к минимуму возможность его негативного воздействия на развивающийся плод, применять Гексорал беременным женщинам можно только под наблюдением врача.
И только в том случае, если тонзиллит или тонзиллит тяжелой степени, или непрекращающийся кашель При фарингите существует большая угроза для здоровья матери и плода, чем риск употребления лекарства.
Есть ли у Хексорала аналоги?
Если вместо Гексорала вам предлагают купить другое лекарство, аналогичное по действию или менее токсичное, внимательно прочтите инструкцию «аналога» и не спешите тратить деньги.
Так, на сайтах в Интернете можно найти информацию о том, что вместо токсичного Гексорала лучше использовать более мягкий эффект, который также подходит для лечения маленьких детей.На самом деле Тантум Верде мало чем отличается от Гексорала по эффективности и побочным эффектам.
Хотя оба препарата обладают схожим действием, однако абсолютным аналогом Гексорала Тантум Верде назвать нельзя: действующее вещество в этом препарате — бензидиамин, который при передозировке может вызвать ларингоспазм и кетонурию.
Тантум Верде, как и Гексорал, не подходит для лечения детей до 3 лет (а при использовании 0,15% раствора для полосканий — до 12 лет) и не назначается врачами при имеющихся противопоказаниях.
Самостоятельно решать, что лучше использовать для лечения хронического тонзиллита или ангины у взрослых, тоже не стоит: доверьте это специалисту.
К достоинствам Тантум Верде следует отнести его меньшую аллергенность: препарат, в отличие от Гексорала, не содержит эфирных масел, которые часто вызывают аллергические реакции. Кроме того, следует подчеркнуть, что в отличие от Гексорала жидкий Тантум Верде представляет собой не аэрозоль, а спрей. Следовательно, его действие более щадящее, и он вызывает менее редкие эффекты в полости рта.
Вместо таблеток Гексорал в аптеке вам могут предложить леденцы. Это отечественное лекарство высокоэффективно при лечении горла, но следует помнить, что оно содержит антибиотик. Поэтому рассматривать его как аналог Гексорала нельзя.
Иногда (ошибочно) в отзывах о Гексорале его сравнивают с популярным профилактическим спреем от кашля.
Между этими двумя препаратами нет аналогии. Прочтите аннотацию: спрей Гексорал используется для лечения стенокардии и других болей в горле и распыляется во рту, а спрей IRS-19 используется интраназально для предотвращения вирусных инфекций в разгар эпидемии.
Стоимость и условия хранения
Узнать сколько стоит та или иная форма препарата несложно. На многочисленных сайтах интернет-аптек актуальные цены на спреи (спреи) Гексорал, раствор для полоскания и таблетки. Также цену на препарат можно уточнить по справке аптеки.
Узнав по сертификату, сколько стоит Гексорал, обязательно объясните, что именно вас интересует: раствор для полоскания дешевле аэрозоля (состав лекарства тот же, но сложный флакон с дозатором стоит дороже).
Таблетки Гексорал по цене еще дешевле, да и распылять и полоскать горло стоит намного дешевле. Но у таблеток больше противопоказаний и они могут вызвать более серьезные побочные эффекты при передозировке и индивидуальной непереносимости.
Срок годности препарата в растворе — 2 года при комнатной температуре (до 25 градусов Цельсия). Таблетки можно хранить в одинаковых условиях 3 года.
средняя цена
Раствор для полоскания Гексорал — 140 руб. -170 руб.
Спрей — 160-200 рублей
Hexoral Tabs — около 100 рублей
Аналогдешевле.
 Аналоги «Тантум Верде» детские
Аналоги «Тантум Верде» детскиеПрепарат «Тантум Верде» выпускается врачом для лечения различных недугов глотки и полости рта инфекционно-воспалительного характера. Это лекарство довольно популярно, несмотря на то, что стоит довольно дорого. Сегодня существует множество заменителей этого препарата, не уступающих по действию на организм. Ниже мы рассмотрим, в каких случаях назначается лекарство «Тантум Верде», какие противопоказания и побочные действия оно имеет.А также определим, какими препаратами его можно заменить.
Показания к применению
Препарат «Тантум Верде» помогает при таких диагнозах, как:
- Ларингит.
- Кандидоз полости рта (грибковая инфекция).
- Тонзиллит.
- Заболевания пародонта.
- Фарингит.
- Стоматит (поражение слизистой оболочки полости рта).
- Глоссит.
- Удаление зуба или его лечение.
- Гингивит (воспаление десен).
- Стенокардия.
Форма выпуска
Препарат реализуется в таких лекарственных формах:
- Таблетки (можно применять с 12 лет).

- Спиртовой раствор для полоскания рта. Детям от 12 лет можно применять препарат в данной форме выпуска в разведенном с водой виде (соотношение 1: 1).
- Спрей для орошения горла. Можно использовать по отношению к детям от 3 лет.
Ограничения, побочные эффекты
Запрещается назначать препарат «Тантум Верде» в таких ситуациях:
- При появлении аллергических реакций на компоненты.
- Люди с фенилкетонурией.
- Детский до 12 лет.
При применении данного лекарства у пациентов иногда возникает ощущение сухости или жжения во рту, чувство онемения. Также могут быть проблемы со сном (бессонница) или с кожей (сыпь на теле).
Стоимость лекарства
Препарат «Тантум Верде», цена которого зависит от формы выпуска лекарства, количества лекарства, местонахождения аптеки, можно приобрести без рецепта врача.Итак, за раствор на 120 мл нужно заплатить около 320 рублей. Средство «Тантум Верде», цена на которое многим может показаться высокой, обойдется человеку в пределах 350 рублей. Это при покупке 20 таблеток. А за спрей для орошения горла (15 мл) нужно заплатить около 450 рублей.
Это при покупке 20 таблеток. А за спрей для орошения горла (15 мл) нужно заплатить около 450 рублей.
Заменители препарата «Тантум Верде»
Данное средство может составить конкуренцию таким препаратам, как «Тантум Верде Форте», «Тенефлекс», «Граммидин Нео», «Себидин». Что касается использования в педиатрии, то аналогами «Тантум Верде» для детей являются: препараты «Малавит», «Гексорал», «Ингалипт», «Орасепт».Кстати, этими лекарствами можно лечиться и взрослым.
Российский препарат «Малавит»
Есть аналог спрея «Тантум Верде» дешевле, и нет ни одного. Итак, в качестве заменителя можно использовать «Малавит». Выпускается в 3-х формах: раствор, гель для наружного применения, мазь. Область применения этого средства обширна, но если говорить о ЛОР-заболеваниях, то «Малавит» назначают при таких проблемах, как:
- Инфекционно-воспалительные недуги верхних дыхательных путей.
- Стоматологические болезни.
Для избавления от вышеперечисленных проблем препарат используется в виде раствора. Взрослым средство назначают в такой дозировке: 5-10 капель на 100 мл теплой кипяченой воды. Раствором нужно полоскать горло 5 раз в день. Для детей дозировка препарата другая. До 5 лет им необходимо развести 1 каплю лекарства на 100 мл воды. Такой разбавленный препарат может заставить детей полоскать горло или использовать средство в виде капель в нос.
Взрослым средство назначают в такой дозировке: 5-10 капель на 100 мл теплой кипяченой воды. Раствором нужно полоскать горло 5 раз в день. Для детей дозировка препарата другая. До 5 лет им необходимо развести 1 каплю лекарства на 100 мл воды. Такой разбавленный препарат может заставить детей полоскать горло или использовать средство в виде капель в нос.
Лекарство «Малавит»
Цена этого раствора в аптеке Москвы составляет около 320 рублей за флакон объемом 50 мл.Оказывается, это не такой уж и дешевый препарат. И даже наоборот: оказывается, он дороже препарата «Тантум Верде». Аналог дешевле, так как перед использованием необходимо развести капельки водой в количестве 1:10. И оказывается, что этот препарат применяется не так быстро, как «Тантум Верде». Последний либо совсем не разбавляют, либо делают менее концентрированным, но не в таком большом соотношении. Поэтому, если вы пришли в аптеку за раствором «Малавит», цена которого может вас неприятно удивить, то не думайте, что это дорогое лекарство. Ведь в конце концов, он все равно будет разбавлен водой, и хватит надолго. Это экономичный вариант препаратов, помогающих справиться с различными инфекционно-воспалительными заболеваниями ротовой полости, глотки.
Ведь в конце концов, он все равно будет разбавлен водой, и хватит надолго. Это экономичный вариант препаратов, помогающих справиться с различными инфекционно-воспалительными заболеваниями ротовой полости, глотки.
Лекарство «Гексорал»
И все же оказалось, что у препарата «Тантум Верде» аналог дешевле, назначается с теми же проблемами, что и у средства, которому посвящена статья. Итак, препарат «Гексорал» можно применять при таких диагнозах как:
- Фарингит.
- Кровоточивость десен.
- Стенокардия.
- Стоматит, глоссит.
- Воспалительные или инфекционные заболевания глотки, полости рта.
- Тонзиллит.
Также данный препарат можно использовать как дополнительное средство при лечении простудных заболеваний, до или после операций на глотке и полости рта.
«Гексорал» выпускается в форме раствора, таблеток, спрея.
Таблетки назначают только взрослым. Также можно использовать аэрозоль, но врач может назначить его детям старше 12 лет. Но раствор можно применять маленьким пациентам от 3 до 12 лет.
Но раствор можно применять маленьким пациентам от 3 до 12 лет.
Дозировка лекарства «Гексорал» в жидкой форме
Этой лечебной жидкостью необходимо полоскать горло. Взрослым и детям от 3 лет следует принять 15 мл раствора и, ничем не разбавляя его, промыть гортань не менее 30 секунд. Используйте препарат дважды в день, если врач не назначил другую схему. Желательно полоскать горло утром и вечером. Препарат задерживается на слизистой оболочке, и за счет этого обеспечивается его стойкое действие.Поэтому полоскать горло лучше после еды. Запрещается использовать раствор для других целей, например, ни в коем случае нельзя пить.
Если ребенок не умеет полоскать горло, родители могут нанести лекарство тампоном.
Стоимость раствора Гексорал
На вопрос: «Есть ли у« Тантум Верде »аналог дешевле и с таким же эффектом?» — ответ однозначный: «Да, есть». Можно заменить на недорогой препарат «Гексорал». Итак, за флакон объемом 200 мл нужно заплатить всего 150 руб. Это в 2 раза дешевле лекарства «Тантум Верде» в такой же форме выпуска. Поэтому с точки зрения пользы лучше покупать медикамент «Гексорал».
Это в 2 раза дешевле лекарства «Тантум Верде» в такой же форме выпуска. Поэтому с точки зрения пользы лучше покупать медикамент «Гексорал».
Какой выбор сделать?
Многие люди теряются и не могут определиться, какие два препарата: «Гексорал» или «Тантум Верде» лучше? На самом деле оба хороши. Но есть некоторые отличия. В частности, нельзя применять лекарство «Гексорал» беременным и кормящим мамам. Но препарат «Тантум Верде» можно применять и таким категориям пациентов.Преимущество препарата «Гексорал» — более сильное антибактериальное действие. Его основной компонент намного быстрее уничтожает бактерии, как грамотрицательные, так и грамположительные. А стоимость «Гексорала» ниже, чем «Тантум Верде». Однако в любом случае перед покупкой любого лекарства, независимо от формы выпуска, нужно проконсультироваться с врачом. Ведь никто не отменял такой момент, как индивидуальная чувствительность к компонентам препарата. И если на «Тантум Верде» нет аллергических реакций, то на «Гексорал» они могут появиться.



 Воспалительные заболевания слизистой оболочки полости рта различной этиологии.
Воспалительные заболевания слизистой оболочки полости рта различной этиологии. Не важно, стоя или сидя;
Не важно, стоя или сидя;








 Часто бывает, что пациенты, обратившиеся к врачу по поводу простуды, предъявляют жалобу на боль в ушах. И без этого неприятного симптома простуда осложняет жизнь насморком, кашлем, головной болью и температурой. А если в добавок к этому букету симптомов возникает болевой синдром в ухе, пациент подвергается ещё большим страданиям
Часто бывает, что пациенты, обратившиеся к врачу по поводу простуды, предъявляют жалобу на боль в ушах. И без этого неприятного симптома простуда осложняет жизнь насморком, кашлем, головной болью и температурой. А если в добавок к этому букету симптомов возникает болевой синдром в ухе, пациент подвергается ещё большим страданиям Если при простуде появилось ощущение того, что заложило одно ухо или сразу два, слышен гул и шум, ощущается болезненность в глубине ушной раковины,— эти признаки свидетельствуют о том, что вирус, который спровоцировал основное заболевание, повлиял на слизистые оболочки носоглотки и пазух и проявляет себя болью в органах слуха.
Если при простуде появилось ощущение того, что заложило одно ухо или сразу два, слышен гул и шум, ощущается болезненность в глубине ушной раковины,— эти признаки свидетельствуют о том, что вирус, который спровоцировал основное заболевание, повлиял на слизистые оболочки носоглотки и пазух и проявляет себя болью в органах слуха. Если вовремя не обратиться за квалифицированной медицинской помощью, то воспалительная реакция начнёт распространяться по всей области евстахиевой трубы, затронув среднее ухо, что неизбежно вызовет нагноение. Помимо этого, больной начнёт испытывать сильные приступы колющей и стреляющей боли. Грипп при таком раскладе может обернуться острым отитом, гайморитом, ринитом или менингитом.
Если вовремя не обратиться за квалифицированной медицинской помощью, то воспалительная реакция начнёт распространяться по всей области евстахиевой трубы, затронув среднее ухо, что неизбежно вызовет нагноение. Помимо этого, больной начнёт испытывать сильные приступы колющей и стреляющей боли. Грипп при таком раскладе может обернуться острым отитом, гайморитом, ринитом или менингитом. Отит, как осложнение простуды, проявляется целым рядом неприятных симптомов. Выделяют две формы отита:
Отит, как осложнение простуды, проявляется целым рядом неприятных симптомов. Выделяют две формы отита: Часто ушная боль при простуде настолько сильна, что затмевает прочие проявления недуга и отодвигает их на задний план. Для такой боли характерны ритмичные и схваткообразные приступы. Как купировать болевой синдром, учитывая его происхождение и локализацию?
Часто ушная боль при простуде настолько сильна, что затмевает прочие проявления недуга и отодвигает их на задний план. Для такой боли характерны ритмичные и схваткообразные приступы. Как купировать болевой синдром, учитывая его происхождение и локализацию? Используя аптечные капли, можно параллельно подключить к лечению методы народной медицины:
Используя аптечные капли, можно параллельно подключить к лечению методы народной медицины: Любое средство для лечения боли в ухе должно согласовываться с лечащим врачом. Только он может составить грамотную терапевтическую стратегию. Но если боль невыносима, и нет возможности попасть на приём, в аптеке можно купить следующие препараты:
Любое средство для лечения боли в ухе должно согласовываться с лечащим врачом. Только он может составить грамотную терапевтическую стратегию. Но если боль невыносима, и нет возможности попасть на приём, в аптеке можно купить следующие препараты:




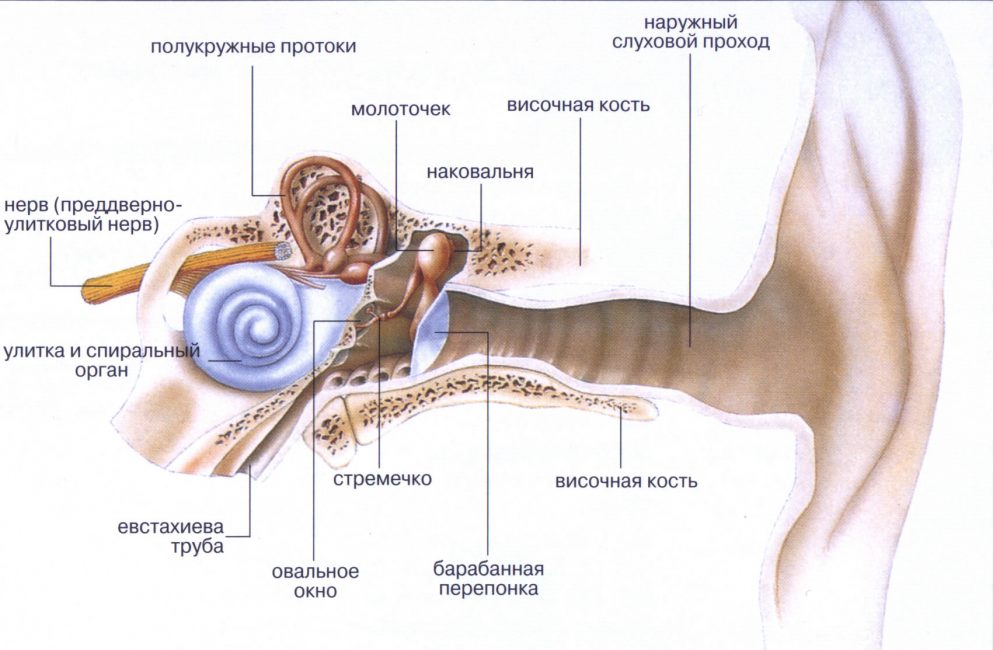





 Боль в слуховом проходе является следствием попадания внутрь болезнетворных бактерий (стрептококков, стафилококков, пневмококков), вызывающих воспалительный процесс. Недуг может спровоцировать целый ряд факторов:
Боль в слуховом проходе является следствием попадания внутрь болезнетворных бактерий (стрептококков, стафилококков, пневмококков), вызывающих воспалительный процесс. Недуг может спровоцировать целый ряд факторов: Если человек застудил ухо, симптомы катаральной формы будут такими:
Если человек застудил ухо, симптомы катаральной формы будут такими: Врач при постановке диагноза выслушивает жалобы пациента и изучает клинические симптомы. Для более точного определения болезни проводится осмотр слухового канала при помощи отоскопа.
Врач при постановке диагноза выслушивает жалобы пациента и изучает клинические симптомы. Для более точного определения болезни проводится осмотр слухового канала при помощи отоскопа. На
первой больной испытывает общее ухудшение состояния – повышение температуры
тела, гнусавость из-за заложенности носа, головную боль, сухость эпителия (жжение,
царапанье), затруднение дыхания, нарушение обоняния. На этой стадии вирус
внедряется в слизистую и начинает размножаться. На второй из-за воспалительного процесса в эпителии
происходит обильное отделение серозно-слизистого секрета. Иногда воспаление
распространяется на конъюнктиву, вызывая слезотечение и конъюнктивит, нарушая
дренаж придаточных пазух и среднего уха. Происходит нарушение гомеостаза
микрофлоры в пользу условно-патогенной и развиваются бактериальные осложнения. На 4-5 день наступает третья стадия. Отделяемое становится
мутным, желтым, а затем зеленым. Слизисто-гнойное отделяемое, затрудненное
дыхание, головная боль и общее недомогание постепенно стихают и на 8-14 день
исчезают.
На
первой больной испытывает общее ухудшение состояния – повышение температуры
тела, гнусавость из-за заложенности носа, головную боль, сухость эпителия (жжение,
царапанье), затруднение дыхания, нарушение обоняния. На этой стадии вирус
внедряется в слизистую и начинает размножаться. На второй из-за воспалительного процесса в эпителии
происходит обильное отделение серозно-слизистого секрета. Иногда воспаление
распространяется на конъюнктиву, вызывая слезотечение и конъюнктивит, нарушая
дренаж придаточных пазух и среднего уха. Происходит нарушение гомеостаза
микрофлоры в пользу условно-патогенной и развиваются бактериальные осложнения. На 4-5 день наступает третья стадия. Отделяемое становится
мутным, желтым, а затем зеленым. Слизисто-гнойное отделяемое, затрудненное
дыхание, головная боль и общее недомогание постепенно стихают и на 8-14 день
исчезают. Поэтому
даже небольшой отек слизистых у грудничка вызывает выраженное затруднение
дыхания, вплоть до его полного прекращения. Малыш не может сосать, становится
беспокойным, плачет, теряет вес, плохо спит. У него повышается температура,
нарушается пищеварение, теряется жидкость с рвотой и жидким стулом. Нарушение носового дыхания для младенца опасно повышением
внутричерепного давления и раздражением оболочек мозга. Воспалительный процесс
стремительно «спускается» вниз, вызывая бронхопневмонию. Поэтому так важно
своевременно и правильно подобрать тактику лечения ринита у маленьких детей.
Поэтому
даже небольшой отек слизистых у грудничка вызывает выраженное затруднение
дыхания, вплоть до его полного прекращения. Малыш не может сосать, становится
беспокойным, плачет, теряет вес, плохо спит. У него повышается температура,
нарушается пищеварение, теряется жидкость с рвотой и жидким стулом. Нарушение носового дыхания для младенца опасно повышением
внутричерепного давления и раздражением оболочек мозга. Воспалительный процесс
стремительно «спускается» вниз, вызывая бронхопневмонию. Поэтому так важно
своевременно и правильно подобрать тактику лечения ринита у маленьких детей.

 Они
не нарушают микроциркуляцию эпителия и могут использоваться более длительными
курсами.
Они
не нарушают микроциркуляцию эпителия и могут использоваться более длительными
курсами. Температура (невысокая) может быть, но не обязательно. Даже если вы подозреваете, что у вас развилась аллергическая реакция, в любом случае нужно обратиться к врачу — для начала к терапевту. Грамотно собранный анамнез (история заболевания) позволит установить диагноз. Пациент может помочь специалисту в этом, обратив внимание на особенности проявлений заболевания.
Температура (невысокая) может быть, но не обязательно. Даже если вы подозреваете, что у вас развилась аллергическая реакция, в любом случае нужно обратиться к врачу — для начала к терапевту. Грамотно собранный анамнез (история заболевания) позволит установить диагноз. Пациент может помочь специалисту в этом, обратив внимание на особенности проявлений заболевания.
 Ещё сложнее понять, на что именно проявилась аллергия. Врач-педиатр и кандидат медицинских наук Рабият Зайниддинова объясняет, как вовремя выявить аллергию, чем её лечить и как помочь ребёнку, у которого одновременно текут слёзы, заложен нос и всё чешется.
Ещё сложнее понять, на что именно проявилась аллергия. Врач-педиатр и кандидат медицинских наук Рабият Зайниддинова объясняет, как вовремя выявить аллергию, чем её лечить и как помочь ребёнку, у которого одновременно текут слёзы, заложен нос и всё чешется.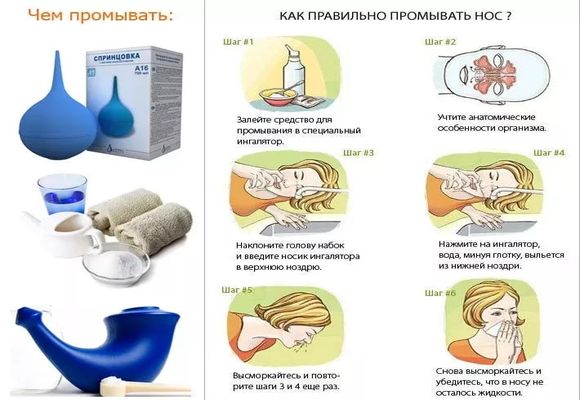
 Без своевременной и грамотной медицинской помощи аллергия у ребёнка может принять тяжёлую форму или приведёт к осложнениям (например, развитию бронхиальной астмы).
Без своевременной и грамотной медицинской помощи аллергия у ребёнка может принять тяжёлую форму или приведёт к осложнениям (например, развитию бронхиальной астмы). В особо тяжёлых случаях есть риск развития блефарита, уевита.
В особо тяжёлых случаях есть риск развития блефарита, уевита.
 Самый эффективный сегодня метод — аллерген-специфическая иммунотерапия (АСИТ). Главная задача этой терапии — выработать у детского организма иммунологическую толерантность к причинно-значимому аллергену. Для этого ребёнку вводят (по заранее назначенной схеме) аллергенсодержащее вещество в малых количествах. При этом от раза к разу дозировку увеличивают. Препараты существуют в форме инъекций, капель и таблеток.
Самый эффективный сегодня метод — аллерген-специфическая иммунотерапия (АСИТ). Главная задача этой терапии — выработать у детского организма иммунологическую толерантность к причинно-значимому аллергену. Для этого ребёнку вводят (по заранее назначенной схеме) аллергенсодержащее вещество в малых количествах. При этом от раза к разу дозировку увеличивают. Препараты существуют в форме инъекций, капель и таблеток. Ограничить контакты с животными — аллергены могут накапливаться в их шерсти. Обеспечить гипоаллергенный быт: тут помогут очистители, увлажнители, влажная уборка.
Ограничить контакты с животными — аллергены могут накапливаться в их шерсти. Обеспечить гипоаллергенный быт: тут помогут очистители, увлажнители, влажная уборка.

 Лечение насморка у детей: быстро и эффективно К сожалению, иногда лечение насморка у детей в домашних условиях не приносит должного результата. Насторожить родителей должен затяжной ринит, при котором насморк не проходит дольше недели. А также ситуация, когда слизь стала густой и приобрела зеленоватый оттенок. Это говорит о присоединении бактериальной инфекции, и возможном развитии осложнений. Медлить в этом случае нельзя – только педиатр сможет точно установить диагноз, и назначить нужные процедуры и препараты.
Лечение насморка у детей: быстро и эффективно К сожалению, иногда лечение насморка у детей в домашних условиях не приносит должного результата. Насторожить родителей должен затяжной ринит, при котором насморк не проходит дольше недели. А также ситуация, когда слизь стала густой и приобрела зеленоватый оттенок. Это говорит о присоединении бактериальной инфекции, и возможном развитии осложнений. Медлить в этом случае нельзя – только педиатр сможет точно установить диагноз, и назначить нужные процедуры и препараты. Однако стоит научиться различать вирусные, воспалительные или аллергические признаки заболевания.
Однако стоит научиться различать вирусные, воспалительные или аллергические признаки заболевания.
 Обычно, здесь также присутствует зуд, покраснение и слезоточивость глаз
Обычно, здесь также присутствует зуд, покраснение и слезоточивость глаз Любым из этих растворов закапывать малышу в носик по 1 капле в каждую ноздрю.
Любым из этих растворов закапывать малышу в носик по 1 капле в каждую ноздрю.

/GettyImages-169972472-58adf3253df78c345bf8c1b9.jpg)
 А еще эстроген усиливает выработку слизи.
А еще эстроген усиливает выработку слизи.


 Известны случаи выработки антител к интерферону человека в организме кошек. Зная патогенетический процесс герпесвирусов, важно учитывать видовую специфичность интерферона.
Известны случаи выработки антител к интерферону человека в организме кошек. Зная патогенетический процесс герпесвирусов, важно учитывать видовую специфичность интерферона. При тяжелом течении заболевания дозу и кратность применения следует увеличить вдвое.
При тяжелом течении заболевания дозу и кратность применения следует увеличить вдвое. Это называется ринитом.
Это называется ринитом. Считается, что это состояние может возникнуть при увеличении кровотока в носу. Это может привести к отеку и увеличению выработки слизи.
Считается, что это состояние может возникнуть при увеличении кровотока в носу. Это может привести к отеку и увеличению выработки слизи.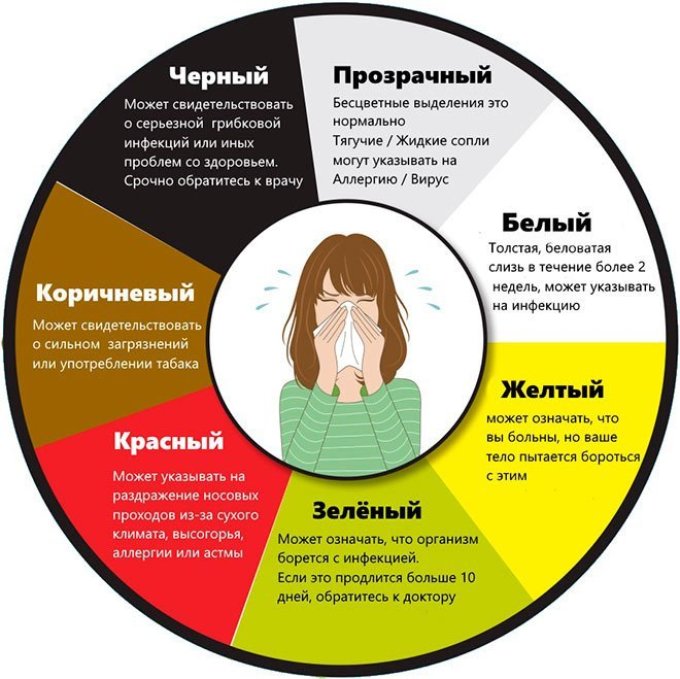
 Это может вызвать стойкий насморк с прозрачной жидкостью.
Это может вызвать стойкий насморк с прозрачной жидкостью. Обычно симптомы исчезают вскоре после родов.
Обычно симптомы исчезают вскоре после родов.
 Утечка спинномозговой жидкости также может произойти спонтанно. Это серьезное заболевание, требующее немедленного медицинского обследования.
Утечка спинномозговой жидкости также может произойти спонтанно. Это серьезное заболевание, требующее немедленного медицинского обследования.


 Случайно что-то может застрять в носу. Назальный спрей может вытечь обратно, если вы не позволите ему стекать в заднюю часть носа и носовые пазухи.
Случайно что-то может застрять в носу. Назальный спрей может вытечь обратно, если вы не позволите ему стекать в заднюю часть носа и носовые пазухи.



 «Если это вызвано чем-то другим, кроме аллергии, это называется вазомоторным ринитом.« Вазомоторный »просто означает сужение или расширение кровеносных сосудов.
«Если это вызвано чем-то другим, кроме аллергии, это называется вазомоторным ринитом.« Вазомоторный »просто означает сужение или расширение кровеносных сосудов.

 Чаще всего насморк вызывается аллергическим ринитом или простудой.
Чаще всего насморк вызывается аллергическим ринитом или простудой. Это также может быть идиопатическим (без известной причины) или из-за повышенного внутричерепного давления.
Это также может быть идиопатическим (без известной причины) или из-за повышенного внутричерепного давления.
 Вы можете предложить панацею?
Вы можете предложить панацею? таблетка.
таблетка.
 O. Box 536475, Орландо, Флорида 32853-6475. Читатели также могут заказать информационные бюллетени о здоровье на сайте www.rbmamall.com.
O. Box 536475, Орландо, Флорида 32853-6475. Читатели также могут заказать информационные бюллетени о здоровье на сайте www.rbmamall.com. Противоотечные средства также связаны с побочными эффектами, такими как головокружение, нервозность и высокое кровяное давление.
Противоотечные средства также связаны с побочными эффектами, такими как головокружение, нервозность и высокое кровяное давление. Закачивая соленую воду в ноздри, вы можете помочь разжижить слизь в носовых проходах и вымыть ее.
Закачивая соленую воду в ноздри, вы можете помочь разжижить слизь в носовых проходах и вымыть ее.

 Вот семь распространенных причин, по которым у вас не перестанет течь нос, и как выключить кран.
Вот семь распространенных причин, по которым у вас не перестанет течь нос, и как выключить кран. Voigt. И Судафед, и Актифед подходят под все требования.
Voigt. И Судафед, и Актифед подходят под все требования.
 Аллергия вызывает выделение химического вещества гистамина, который непосредственно вызывает указанные симптомы.
Аллергия вызывает выделение химического вещества гистамина, который непосредственно вызывает указанные симптомы. Доктор Фойгт отмечает, что аллергия иногда может переходить в инфекцию носовых пазух.
Доктор Фойгт отмечает, что аллергия иногда может переходить в инфекцию носовых пазух. «Скорее всего, это попытка вывести раздражитель из организма», — говорит доктор Фойгт.
«Скорее всего, это попытка вывести раздражитель из организма», — говорит доктор Фойгт. «Они имеют желеобразную консистенцию, состоят из воспалительных клеток и могут вызывать хронический насморк», — объясняет доктор Фойгт. Если они у вас есть, вы можете заметить снижение обоняния, лицевого давления или даже иногда затрудненное дыхание (если полипы разрастаются).Документы не совсем понимают, что их вызывает, но похоже, что они связаны с аллергией и инфекциями.
«Они имеют желеобразную консистенцию, состоят из воспалительных клеток и могут вызывать хронический насморк», — объясняет доктор Фойгт. Если они у вас есть, вы можете заметить снижение обоняния, лицевого давления или даже иногда затрудненное дыхание (если полипы разрастаются).Документы не совсем понимают, что их вызывает, но похоже, что они связаны с аллергией и инфекциями.

 Нет повышенного риска менингита при утечке спинномозговой жидкости.
Нет повышенного риска менингита при утечке спинномозговой жидкости. Часто врач осматривает ваш нос с помощью эндоскопа. Врач также может попросить вас наклониться вперед на несколько минут, чтобы проверить, не выходит ли из носа дренаж. Если дренаж можно собрать, его часто отправляют на лабораторные исследования, чтобы подтвердить, что это спинномозговая жидкость. Ваши уши также будут исследованы. Для определения места утечки, а также изменений структур и особенностей в области головного или спинного мозга могут быть заказаны один или несколько из следующих тестов:
Часто врач осматривает ваш нос с помощью эндоскопа. Врач также может попросить вас наклониться вперед на несколько минут, чтобы проверить, не выходит ли из носа дренаж. Если дренаж можно собрать, его часто отправляют на лабораторные исследования, чтобы подтвердить, что это спинномозговая жидкость. Ваши уши также будут исследованы. Для определения места утечки, а также изменений структур и особенностей в области головного или спинного мозга могут быть заказаны один или несколько из следующих тестов:
 После того, как были опробованы консервативные методы лечения, эпидуральная повязка с кровью является наиболее распространенным методом лечения утечки спинномозговой жидкости. В этой процедуре ваша собственная кровь вводится в позвоночный канал. Образующийся сгусток крови создает уплотнение, чтобы остановить утечку.Если несколько попыток эпидуральных пластырей кровью не помогли, можно попробовать другие материалы для трансплантации, такие как эпидуральный фибриновый клей, жировые или мышечные пластыри. Если эти методы не увенчались успехом, другие хирургические подходы к устранению утечки включают использование швов (швов) или зажимов для аневризмы.
После того, как были опробованы консервативные методы лечения, эпидуральная повязка с кровью является наиболее распространенным методом лечения утечки спинномозговой жидкости. В этой процедуре ваша собственная кровь вводится в позвоночный канал. Образующийся сгусток крови создает уплотнение, чтобы остановить утечку.Если несколько попыток эпидуральных пластырей кровью не помогли, можно попробовать другие материалы для трансплантации, такие как эпидуральный фибриновый клей, жировые или мышечные пластыри. Если эти методы не увенчались успехом, другие хирургические подходы к устранению утечки включают использование швов (швов) или зажимов для аневризмы.














 Для нормального функционирования органов слуха необходимы определенные условия. Давление в слуховой трубе должно совпадать с давлением воздуха. Но это хрупкое равновесие, которое может изменяться по целому ряду причин. Восстановить этот баланс во многих случаях удается при зевании, но иногда, может потребоваться более действенные манипуляции, например, продувание ушей по Политцеру. Эта процедура не только способствует нормализации давления, но и используется с диагностической целью.
Для нормального функционирования органов слуха необходимы определенные условия. Давление в слуховой трубе должно совпадать с давлением воздуха. Но это хрупкое равновесие, которое может изменяться по целому ряду причин. Восстановить этот баланс во многих случаях удается при зевании, но иногда, может потребоваться более действенные манипуляции, например, продувание ушей по Политцеру. Эта процедура не только способствует нормализации давления, но и используется с диагностической целью. Евстахиева труба является частью среднего уха и соединяет полость носа и барабанную. Она играет определенную роль и выполняет сразу несколько функций: вентиляция, дренаж, защита от инфекции.
Евстахиева труба является частью среднего уха и соединяет полость носа и барабанную. Она играет определенную роль и выполняет сразу несколько функций: вентиляция, дренаж, защита от инфекции. Загрузка…
Загрузка… 












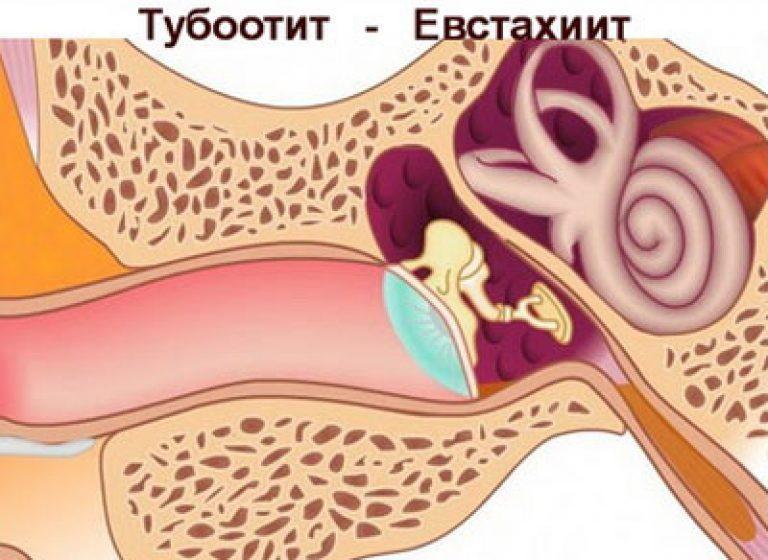 На основе осмотра и выявления клинической картины врач может назначить дополнительные исследования, такие как аудиометрия, отоскопия, исследование слуховой трубы. Данные этих исследований дадут возможность врачу-отоларингологу поставить Вам точный диагноз и незамедлительно начать лечение. Ни в коем случае не ставьте себе диагноз самостоятельно, так симптоматика у тубоотита схожа с другими воспалительными заболеваниями ушей. Неправильно поставленный диагноз может привести к серьезным последствиям.
На основе осмотра и выявления клинической картины врач может назначить дополнительные исследования, такие как аудиометрия, отоскопия, исследование слуховой трубы. Данные этих исследований дадут возможность врачу-отоларингологу поставить Вам точный диагноз и незамедлительно начать лечение. Ни в коем случае не ставьте себе диагноз самостоятельно, так симптоматика у тубоотита схожа с другими воспалительными заболеваниями ушей. Неправильно поставленный диагноз может привести к серьезным последствиям. А также иногда прибегают к электростимуляции для улучшения функции мышц, которые реагируют на просвет слуховой трубы. Своевременное лечение острого тубоотита, как правило, имеет благоприятный прогноз.
А также иногда прибегают к электростимуляции для улучшения функции мышц, которые реагируют на просвет слуховой трубы. Своевременное лечение острого тубоотита, как правило, имеет благоприятный прогноз. Кроме инфекций это могут быть аллергические реакции, которые вызывают аллергический евстахиит.
Кроме инфекций это могут быть аллергические реакции, которые вызывают аллергический евстахиит. Однако симптомы хронического тубоотита такие:
Однако симптомы хронического тубоотита такие:
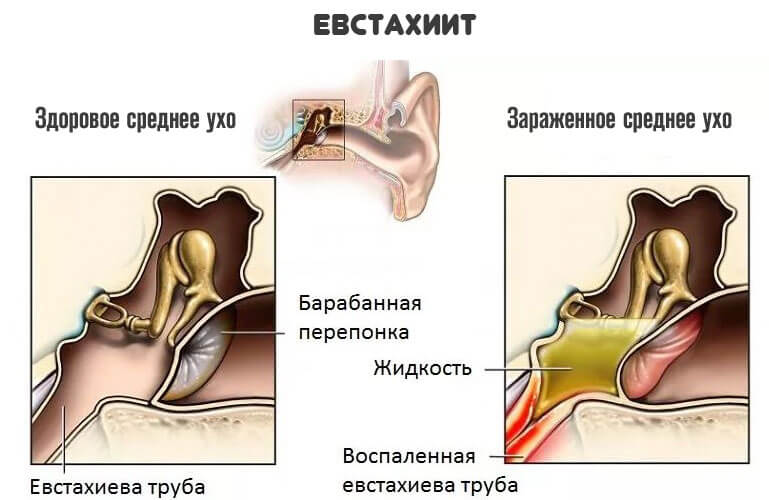 Это заболевание является одним из наиболее опасных в отоларингологии, а потому всегда требует профессиональной помощи опытных медиков.
Это заболевание является одним из наиболее опасных в отоларингологии, а потому всегда требует профессиональной помощи опытных медиков.

 Диагностикой и лечением заболевания занимается ЛОР. Прежде всего, он изучает жалобы и анамнез, проводит отоскопию – исследование уха. С ее помощью он может отметить втянутость барабанной перепонки и деформацию светового конуса. Наблюдается сниженная на 20-30 дБ слуховая активность. Если врач посчитает нужным, он направляет больного на аудиометрию – исследование функции слуховой трубы.
Диагностикой и лечением заболевания занимается ЛОР. Прежде всего, он изучает жалобы и анамнез, проводит отоскопию – исследование уха. С ее помощью он может отметить втянутость барабанной перепонки и деформацию светового конуса. Наблюдается сниженная на 20-30 дБ слуховая активность. Если врач посчитает нужным, он направляет больного на аудиометрию – исследование функции слуховой трубы.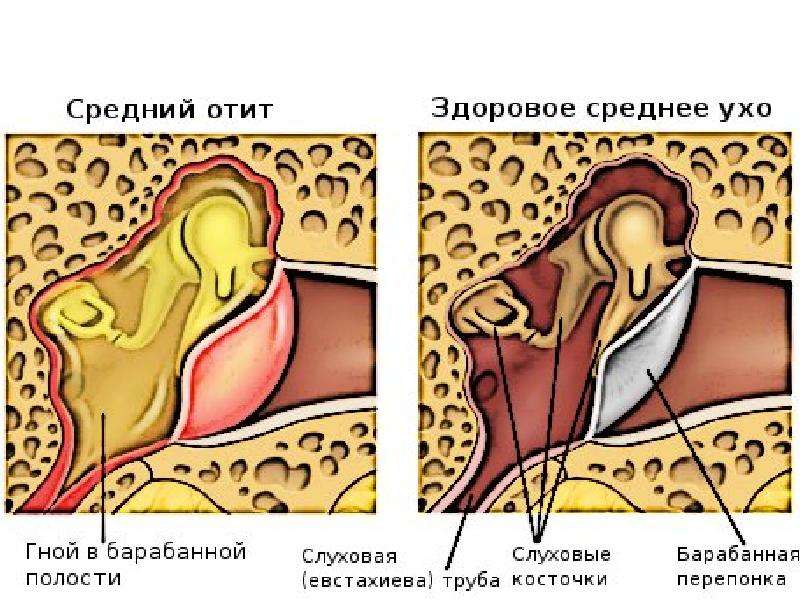 В нашем центре работает именно такой опытный персонал. Мы проведем диагностику и лечение отоларингологических заболеваний как взрослых пациентов, так и детей.
В нашем центре работает именно такой опытный персонал. Мы проведем диагностику и лечение отоларингологических заболеваний как взрослых пациентов, так и детей. Заболевание часто развивается после перенесенных инфекционных заболеваний верхних дыхательных путей. В полости среднего уха начинается активный воспалительный процесс, снижающий подвижность косточек: молоточка, стремечка и наковальни. Иногда это приводит к нарушению слуха.
Заболевание часто развивается после перенесенных инфекционных заболеваний верхних дыхательных путей. В полости среднего уха начинается активный воспалительный процесс, снижающий подвижность косточек: молоточка, стремечка и наковальни. Иногда это приводит к нарушению слуха. Остальные симптомы как правило игнорируются пациентом. Они появляются постепенно, и спустя какое-то время пациент начинает жаловаться на:
Остальные симптомы как правило игнорируются пациентом. Они появляются постепенно, и спустя какое-то время пациент начинает жаловаться на:

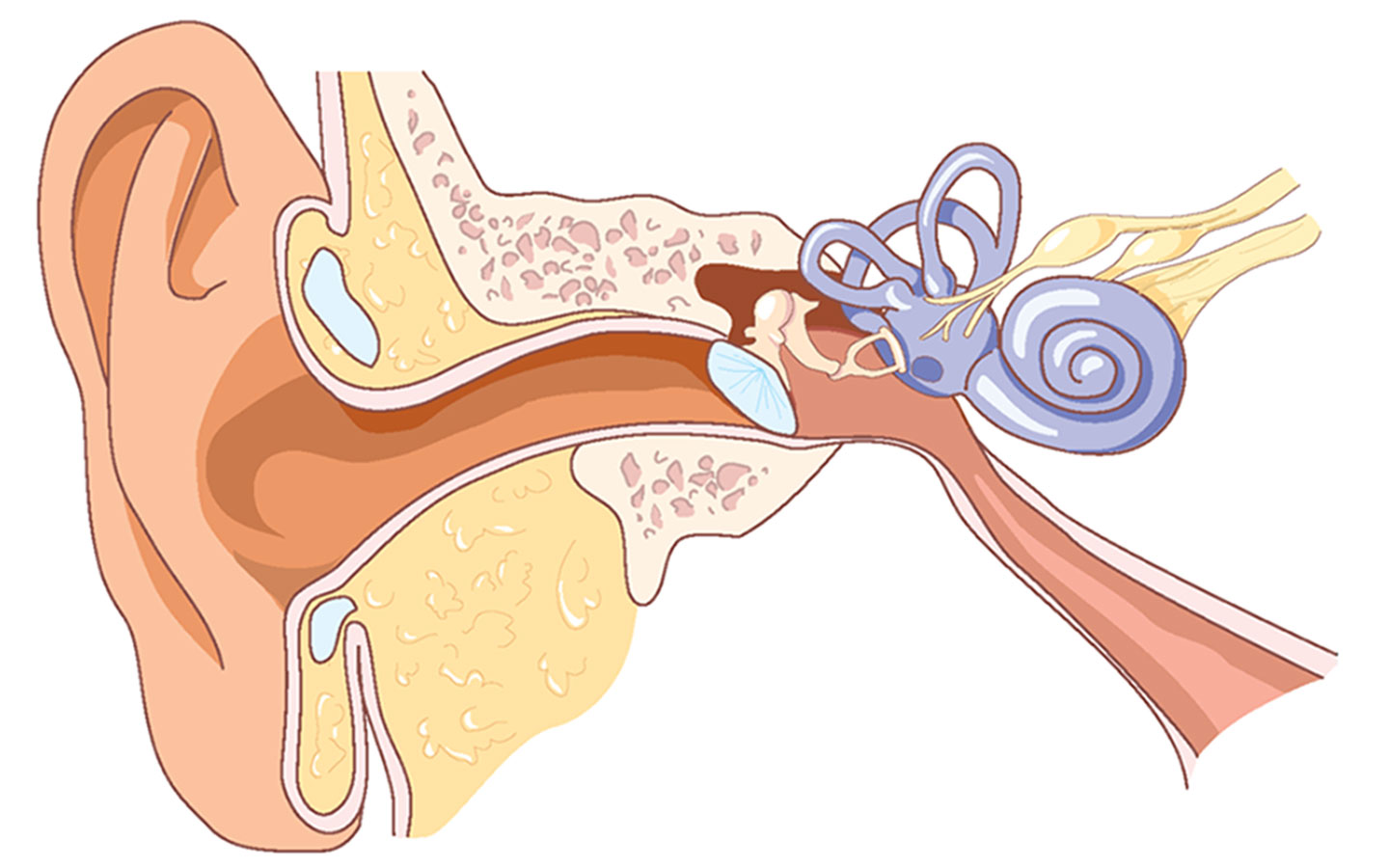 Этот спрей:
Этот спрей: Мы не применяем шунтирование барабанной перепонки и евстахиевой трубы, так как это довольно болезненно-длительная процедура с непредсказуемым результатом для пациента.
Мы не применяем шунтирование барабанной перепонки и евстахиевой трубы, так как это довольно болезненно-длительная процедура с непредсказуемым результатом для пациента. Для выявления клинической картины течения болезни применяют методы аудиометрии и отоскопии.
Для выявления клинической картины течения болезни применяют методы аудиометрии и отоскопии.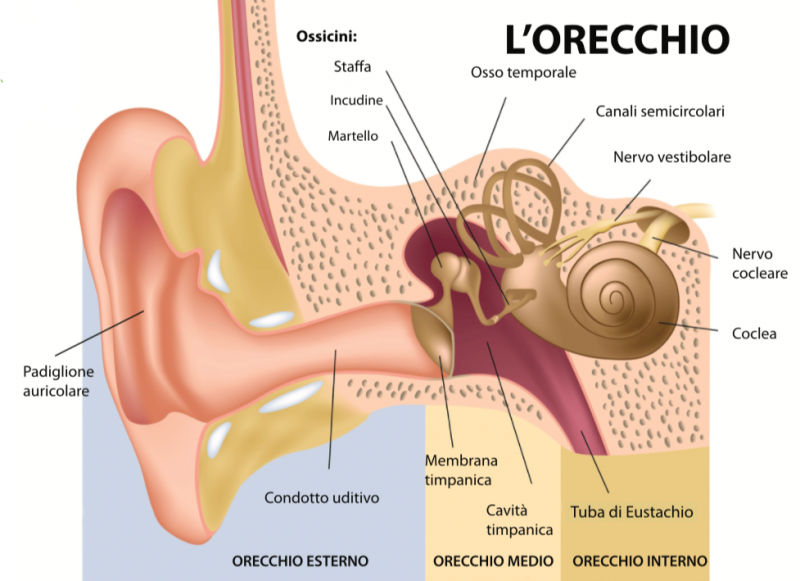 Происходит полное восстановление функции слухового канала.
Происходит полное восстановление функции слухового канала.
 Инфекционные заболевания (корь, ангина, грипп, ОРВИ) приводят к среднему отиту. При отсутствии своевременного лечения он приводит к хронической форме заболевания, снижению слуха и постоянным болям.
Инфекционные заболевания (корь, ангина, грипп, ОРВИ) приводят к среднему отиту. При отсутствии своевременного лечения он приводит к хронической форме заболевания, снижению слуха и постоянным болям. Задача отоларинголога – оперативно выявить заболевание отоскопическим методом и провести квалифицированное лечение.
Задача отоларинголога – оперативно выявить заболевание отоскопическим методом и провести квалифицированное лечение.
 Характеризуется сильной отечностью слуховой трубы и ярко выраженной симптоматикой. Если вовремя начать лечение, проходит довольно быстро.
Характеризуется сильной отечностью слуховой трубы и ярко выраженной симптоматикой. Если вовремя начать лечение, проходит довольно быстро.
 Также при острой форме пациенты часто признаются врачу, что слух улучшается, когда они сглатывают слюну или зевают. Это происходит из-за того, что при таких действиях через слуховую трубу проходит струя воздуха. Острая форма длится в среднем 1-2 недели, но опытный ЛОР-врач может вылечить ее за 5-7 дней.
Также при острой форме пациенты часто признаются врачу, что слух улучшается, когда они сглатывают слюну или зевают. Это происходит из-за того, что при таких действиях через слуховую трубу проходит струя воздуха. Острая форма длится в среднем 1-2 недели, но опытный ЛОР-врач может вылечить ее за 5-7 дней. Поэтому в ЛОР-центре «Бетертон» для каждого пациента терапия подбирается индивидуально. Лечение может включать:
Поэтому в ЛОР-центре «Бетертон» для каждого пациента терапия подбирается индивидуально. Лечение может включать:  Этим вопросом должен заниматься ЛОР-врач, который назначает необходимые меры терапии. Они мало чем отличаются от лечения для взрослых, только при этом применяют более щадящие лекарства и меньшая дозировка.
Этим вопросом должен заниматься ЛОР-врач, который назначает необходимые меры терапии. Они мало чем отличаются от лечения для взрослых, только при этом применяют более щадящие лекарства и меньшая дозировка. Здесь применяется для диагностики современное эндоскопическое оборудование, позволяющее провести осмотр с высокой точностью. По его результатам квалифицированный ЛОР-врач назначит правильную терапию.
Здесь применяется для диагностики современное эндоскопическое оборудование, позволяющее провести осмотр с высокой точностью. По его результатам квалифицированный ЛОР-врач назначит правильную терапию.
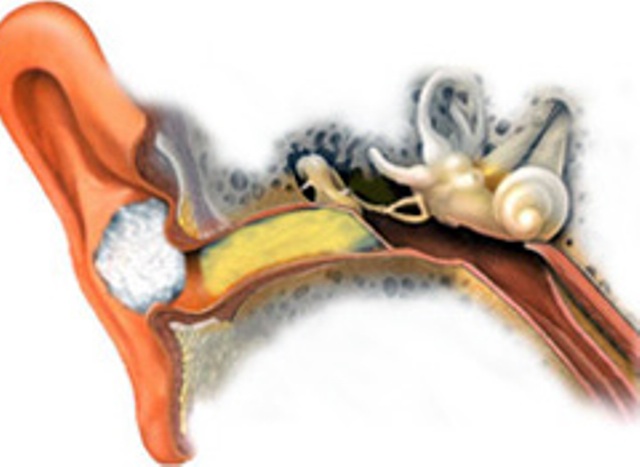 Язвы бледно-белого или желтоватого цвета с красным внешним кольцом.
Язвы бледно-белого или желтоватого цвета с красным внешним кольцом. Они также очень заразны.
Они также очень заразны.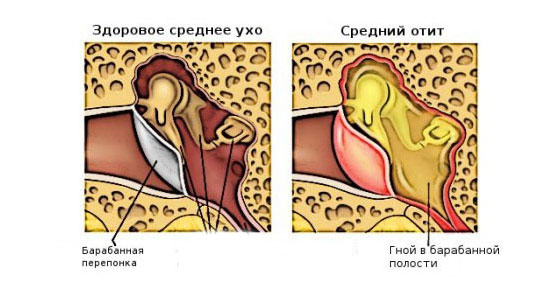
 Врач также спросит человека об его сексуальной истории и курил ли он когда-либо.
Врач также спросит человека об его сексуальной истории и курил ли он когда-либо.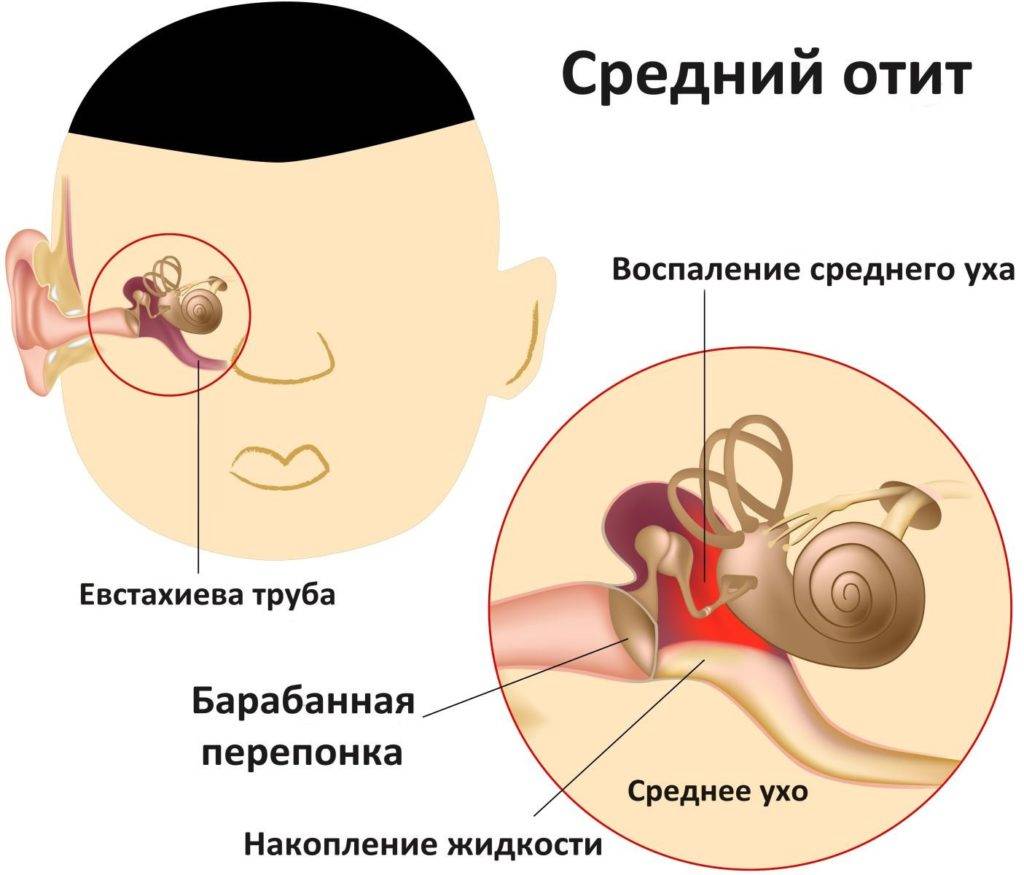 Типы местного лечения включают:
Типы местного лечения включают: Боль может быть на щеках, деснах, внутренней части губ или на языке.
Боль может быть на щеках, деснах, внутренней части губ или на языке. Некоторые причины включают:
Некоторые причины включают: Обезвоживание представляет собой риск, если пить некомфортно. Также могут возникать слюнотечение, боль и опухание десен. И герпес также может вызвать раздражительность.
Обезвоживание представляет собой риск, если пить некомфортно. Также могут возникать слюнотечение, боль и опухание десен. И герпес также может вызвать раздражительность.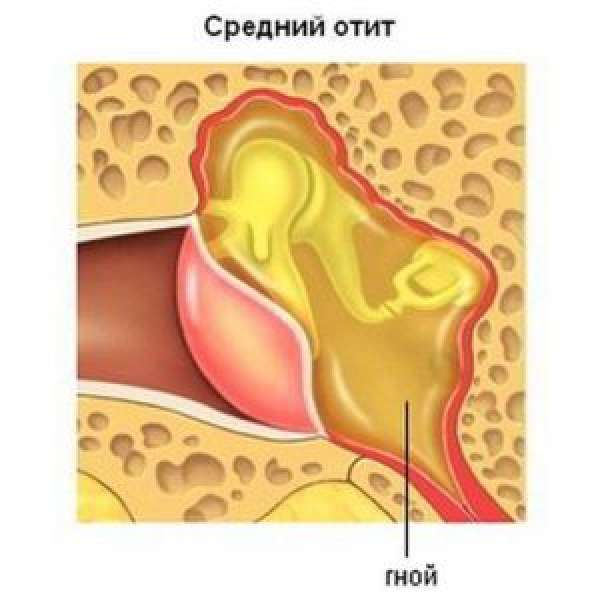
 Это серьезное осложнение, которое может привести к слепоте. Немедленно обратитесь за лечением, если вы испытываете боль в глазах, нечеткое зрение или выделения из глаз.
Это серьезное осложнение, которое может привести к слепоте. Немедленно обратитесь за лечением, если вы испытываете боль в глазах, нечеткое зрение или выделения из глаз. Если у вас герпес или герпетический стоматит, не делитесь чашками или посудой с людьми во время вспышки.Вам также следует избегать целования людей. Лечения герпетического стоматита не существует, но вы можете принимать лекарства, чтобы уменьшить симптомы.
Если у вас герпес или герпетический стоматит, не делитесь чашками или посудой с людьми во время вспышки.Вам также следует избегать целования людей. Лечения герпетического стоматита не существует, но вы можете принимать лекарства, чтобы уменьшить симптомы. Вам также следует избегать кислой или острой пищи, если эти продукты вызвали вспышки заболевания в прошлом.И еще один способ избежать вспышки — не разговаривать во время еды, так как это увеличивает шанс укусить щеку. Стоматологический воск может сглаживать края стоматологических приспособлений, таких как ретейнеры или брекеты. Если стресс является спусковым крючком, могут помочь упражнения на расслабление.
Вам также следует избегать кислой или острой пищи, если эти продукты вызвали вспышки заболевания в прошлом.И еще один способ избежать вспышки — не разговаривать во время еды, так как это увеличивает шанс укусить щеку. Стоматологический воск может сглаживать края стоматологических приспособлений, таких как ретейнеры или брекеты. Если стресс является спусковым крючком, могут помочь упражнения на расслабление.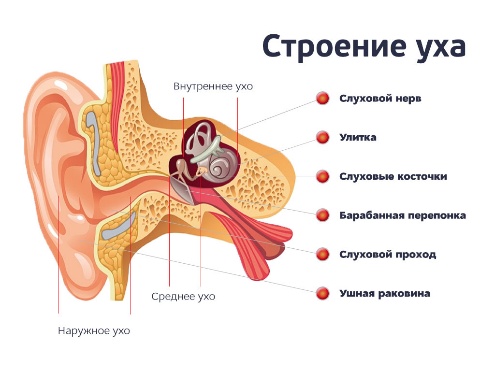
 Если это связано с аллергией на лекарство, его следует немедленно прекратить. Однако может потребоваться продолжить прием лекарств, вызывающих заболевание, когда стоматит возникает как ожидаемая побочная реакция на химиотерапию.
Если это связано с аллергией на лекарство, его следует немедленно прекратить. Однако может потребоваться продолжить прием лекарств, вызывающих заболевание, когда стоматит возникает как ожидаемая побочная реакция на химиотерапию. Community Dent Oral Epidemiol . 1988 16 февраля (1): 58-60. [Медлайн].
Community Dent Oral Epidemiol . 1988 16 февраля (1): 58-60. [Медлайн].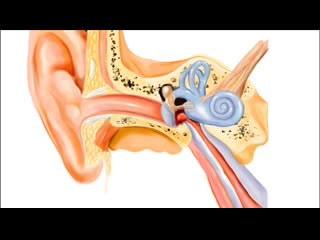 Odontol Revy Suppl . 1976. 36: 1-103. [Медлайн].
Odontol Revy Suppl . 1976. 36: 1-103. [Медлайн]. BMC Здоровье полости рта . 2009 22 ноября, 9:31. [Медлайн].
BMC Здоровье полости рта . 2009 22 ноября, 9:31. [Медлайн]. 2013 20 января (1): 41-8. [Медлайн].
2013 20 января (1): 41-8. [Медлайн]. Дж. Орал Патол Мед . 2015 Апрель 44 (4): 300-5. [Медлайн].
Дж. Орал Патол Мед . 2015 Апрель 44 (4): 300-5. [Медлайн].
 1980 21 марта (3): 223-6. [Медлайн].
1980 21 марта (3): 223-6. [Медлайн]. Oral Surg Oral Med Oral Pathol Oral Radiol . 2015 июн.119 (6): 636-43. [Медлайн].
Oral Surg Oral Med Oral Pathol Oral Radiol . 2015 июн.119 (6): 636-43. [Медлайн]. Дж. Орал Патол Мед . 2015 28 мая. [Medline].
Дж. Орал Патол Мед . 2015 28 мая. [Medline]. Клин Эксперимент Иммунол . 1995 Март 99 (3): 392-7. [Медлайн].
Клин Эксперимент Иммунол . 1995 Март 99 (3): 392-7. [Медлайн]. Дж. Орал Патол Мед .1999, 28 января (1): 12-5. [Медлайн].
Дж. Орал Патол Мед .1999, 28 января (1): 12-5. [Медлайн]. Дж. Орал Патол Мед . 1999 Май. 28 (5): 197-203. [Медлайн].
Дж. Орал Патол Мед . 1999 Май. 28 (5): 197-203. [Медлайн]. 1997 г., 83 (3): 325-8. [Медлайн].
1997 г., 83 (3): 325-8. [Медлайн].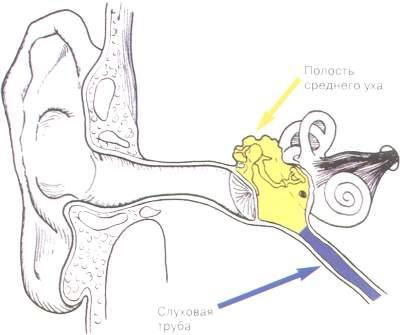 Акта Одонтол Сканд . 1994 Октябрь 52 (5): 257-9.[Медлайн].
Акта Одонтол Сканд . 1994 Октябрь 52 (5): 257-9.[Медлайн]. Нью-Йорк, штат Нью-Йорк: Спрингер-Верлаг; 2014. 63-70.
Нью-Йорк, штат Нью-Йорк: Спрингер-Верлаг; 2014. 63-70. Испытания . 2009 6 мая. 10:30. [Медлайн].
Испытания . 2009 6 мая. 10:30. [Медлайн]. , Зубулис С.С. Практические аспекты лечения рецидивирующего афтозного стоматита. J Eur Acad Dermatol Venereol . 2007 сентября 21 (8): 1019-26. [Медлайн].
, Зубулис С.С. Практические аспекты лечения рецидивирующего афтозного стоматита. J Eur Acad Dermatol Venereol . 2007 сентября 21 (8): 1019-26. [Медлайн]. J Косметика, дерматологические науки и приложения . 2015. 5: 15-21.
J Косметика, дерматологические науки и приложения . 2015. 5: 15-21. Дж. Орофак Пейн . 2011 Осень. 25 (4): 327-32. [Медлайн].
Дж. Орофак Пейн . 2011 Осень. 25 (4): 327-32. [Медлайн]. Oral Surg Oral Med Oral Pathol Oral Radiol Endod . 2010 Март 109 (3): 402-7. [Медлайн].
Oral Surg Oral Med Oral Pathol Oral Radiol Endod . 2010 Март 109 (3): 402-7. [Медлайн]. Лечение рецидивирующего афтозного стоматита клофазимином. Oral Surg Oral Med Oral Pathol Oral Radiol Endod . 2009 ноябрь 108 (5): 714-21. [Медлайн].
Лечение рецидивирующего афтозного стоматита клофазимином. Oral Surg Oral Med Oral Pathol Oral Radiol Endod . 2009 ноябрь 108 (5): 714-21. [Медлайн]. Рандомизированное двойное слепое плацебо-контролируемое исследование пентоксифиллина для лечения рецидивирующего афтозного стоматита. Арка Дерматол .2007 апр. 143 (4): 463-70. [Медлайн].
Рандомизированное двойное слепое плацебо-контролируемое исследование пентоксифиллина для лечения рецидивирующего афтозного стоматита. Арка Дерматол .2007 апр. 143 (4): 463-70. [Медлайн]. Л., Махмуд С.Х., Абдельваб А. Оценка эффекта лепешек с пробиотиками при лечении рецидивирующего афтозного стоматита: рандомизированное контролируемое клиническое исследование. Clin Oral Investigation . 20 августа 2020 г. [Medline].
Л., Махмуд С.Х., Абдельваб А. Оценка эффекта лепешек с пробиотиками при лечении рецидивирующего афтозного стоматита: рандомизированное контролируемое клиническое исследование. Clin Oral Investigation . 20 августа 2020 г. [Medline]. , Хедстрём Л., Берг Х. Рецидивирующий афтозный стоматит и лечение боли с помощью низкоуровневой лазерной терапии: рандомизированное контролируемое исследование. Oral Surg Oral Med Oral Pathol Oral Radiol . 2014 май. 117 (5): 590-4. [Медлайн].
, Хедстрём Л., Берг Х. Рецидивирующий афтозный стоматит и лечение боли с помощью низкоуровневой лазерной терапии: рандомизированное контролируемое исследование. Oral Surg Oral Med Oral Pathol Oral Radiol . 2014 май. 117 (5): 590-4. [Медлайн]. Влияние подозреваемых возбудителей пищевых продуктов на этиологию рецидивирующего афтозного стоматита. Oral Surg Oral Med Oral Pathol . 1982 июл.54 (1): 33-8. [Медлайн].
Влияние подозреваемых возбудителей пищевых продуктов на этиологию рецидивирующего афтозного стоматита. Oral Surg Oral Med Oral Pathol . 1982 июл.54 (1): 33-8. [Медлайн]. [Медлайн].
[Медлайн]. Это состояние может нарушить вашу способность есть, спать и говорить.Стоматит может возникнуть где угодно во рту, в том числе на языке, губах, нёбе и внутренней части челюсти.
Это состояние может нарушить вашу способность есть, спать и говорить.Стоматит может возникнуть где угодно во рту, в том числе на языке, губах, нёбе и внутренней части челюсти. Но вы можете распознать это, потому что это болезненно и неприятно для вашего рта.Это состояние, которое длится от 5 до 10 дней и имеет тенденцию возвращаться. Язвы не связаны с лихорадкой, но герпес может вызывать симптомы гриппа.
Но вы можете распознать это, потому что это болезненно и неприятно для вашего рта.Это состояние, которое длится от 5 до 10 дней и имеет тенденцию возвращаться. Язвы не связаны с лихорадкой, но герпес может вызывать симптомы гриппа.
 В некоторых случаях вам могут потребоваться анализы, чтобы проверить наличие других проблем со здоровьем, особенно если язвы у вас серьезные и продолжающиеся.
В некоторых случаях вам могут потребоваться анализы, чтобы проверить наличие других проблем со здоровьем, особенно если язвы у вас серьезные и продолжающиеся. Посоветуйтесь со своим врачом или стоматологом, что лучше всего подойдет вам.
Посоветуйтесь со своим врачом или стоматологом, что лучше всего подойдет вам.
 Используйте соленую воду или ополаскивание пищевой содой (растворите 1 чайную ложку пищевой соды в 1/2 стакана теплой воды).
Используйте соленую воду или ополаскивание пищевой содой (растворите 1 чайную ложку пищевой соды в 1/2 стакана теплой воды).
 Они могут появиться где угодно во рту, включая десны, нёбо и горло.
Они могут появиться где угодно во рту, включая десны, нёбо и горло.

 Много информации можно получить, внимательно отметив тип и распространение язв, их внешний вид, историю сексуальных контактов с несколькими партнерами, лекарства, которые пациент принимает или принимал в прошлом, историю употребления табака и информация о других симптомах, которые могут указывать на наличие системного заболевания.
Много информации можно получить, внимательно отметив тип и распространение язв, их внешний вид, историю сексуальных контактов с несколькими партнерами, лекарства, которые пациент принимает или принимал в прошлом, историю употребления табака и информация о других симптомах, которые могут указывать на наличие системного заболевания.








 Купание во время простуды может нанести и вред, если не соблюдать правила или есть определенные противопоказания:
Купание во время простуды может нанести и вред, если не соблюдать правила или есть определенные противопоказания: Простудой называется острая респираторная вирусная инфекция, которую часто сопровождает надсадный мокрый кашель с температурой выше 37-ми градусов по Цельсию. Существует несколько причин болезни – переохлаждение, вирусное вторжение в ослабленный иммунитет, снижение защитных сил организма. Само переохлаждение не вызывает заболевания, но ослабляет иммунную реакцию по отношению к болезнетворным агентам. Если человек заболел, то у него во время простуды появляется неприятное состояние, при котором он не может нормально спать, есть, пить и бодрствовать.
Простудой называется острая респираторная вирусная инфекция, которую часто сопровождает надсадный мокрый кашель с температурой выше 37-ми градусов по Цельсию. Существует несколько причин болезни – переохлаждение, вирусное вторжение в ослабленный иммунитет, снижение защитных сил организма. Само переохлаждение не вызывает заболевания, но ослабляет иммунную реакцию по отношению к болезнетворным агентам. Если человек заболел, то у него во время простуды появляется неприятное состояние, при котором он не может нормально спать, есть, пить и бодрствовать. Температура часто субфебрильная, держится не более 2-3 дней подряд в пределах 37.2-37.5. Если она спустя такого короткого промежутка времени не спадает, то возникает подозрение на присоединение бактериальной инфекции, для терапии которой требуется использовать антибиотики.
Температура часто субфебрильная, держится не более 2-3 дней подряд в пределах 37.2-37.5. Если она спустя такого короткого промежутка времени не спадает, то возникает подозрение на присоединение бактериальной инфекции, для терапии которой требуется использовать антибиотики.


 Нежелательно сильно задерживаться в ванной комнате. Достаточно принимать водные процедуры около 5 минут, чтобы хорошо очистить свое тело.
Нежелательно сильно задерживаться в ванной комнате. Достаточно принимать водные процедуры около 5 минут, чтобы хорошо очистить свое тело. Нельзя отправляться в ванную комнату после приема алкоголя. Немало людей в целях лечения простуды принимают спиртосодержащие напитки. Однако лучше всего доверять более действенным препаратам, которые продаются в аптеках. Если же больной все-таки выпил алкоголь, то ему запрещено принимать водные процедуры, так как они могут негативно сказаться на его самочувствии.
Нельзя отправляться в ванную комнату после приема алкоголя. Немало людей в целях лечения простуды принимают спиртосодержащие напитки. Однако лучше всего доверять более действенным препаратам, которые продаются в аптеках. Если же больной все-таки выпил алкоголь, то ему запрещено принимать водные процедуры, так как они могут негативно сказаться на его самочувствии. Нельзя больному проводить закаливающие процедуры. Окунания в ледяные воды и обливания ими негативно отразятся на самочувствии человека и вызовут лихорадочное состояние. После парилки лучше просто хорошо отдохнуть, завернувшись в теплый халат.
Нельзя больному проводить закаливающие процедуры. Окунания в ледяные воды и обливания ими негативно отразятся на самочувствии человека и вызовут лихорадочное состояние. После парилки лучше просто хорошо отдохнуть, завернувшись в теплый халат.


 чрезмерное переохлаждение организма;
чрезмерное переохлаждение организма;
 Людям с тяжёлыми заболеваниями сердца и сосудов нельзя лежать в горячей ванной вообще, а при ослабленном иммунитете тем более.
Людям с тяжёлыми заболеваниями сердца и сосудов нельзя лежать в горячей ванной вообще, а при ослабленном иммунитете тем более. Капсулы по 250 мг также упаковывают в блистеры по 6 штук.
Капсулы по 250 мг также упаковывают в блистеры по 6 штук. При взаимодействии с возбудителем болезни «Сумамед» подавляет синтез белка вредоносного микроорганизма, что мешает инфекции распространяться в организме заболевшего.
При взаимодействии с возбудителем болезни «Сумамед» подавляет синтез белка вредоносного микроорганизма, что мешает инфекции распространяться в организме заболевшего. Врачи различают несколько видов гнойной ангины – фолликулярная, лакунарная, пленочная и другие. Различаются они по тому, где гной собирается на миндалинах.
Врачи различают несколько видов гнойной ангины – фолликулярная, лакунарная, пленочная и другие. Различаются они по тому, где гной собирается на миндалинах.
 Если ребенок маленький, родителям нужно обратить внимание на частый плач, беспокойный сон или постоянные пробуждения по ночам. Также может появиться крапивница, сыпь.
Если ребенок маленький, родителям нужно обратить внимание на частый плач, беспокойный сон или постоянные пробуждения по ночам. Также может появиться крапивница, сыпь. После приема лекарства ребенку нужно давать воду или другое питье, чтобы смыть оставшееся во рту лекарство. «Сумамед» нужно принимать за час до или через 2 часа после приема пищи.
После приема лекарства ребенку нужно давать воду или другое питье, чтобы смыть оставшееся во рту лекарство. «Сумамед» нужно принимать за час до или через 2 часа после приема пищи.


 Основные достоинства этого лекарства:
Основные достоинства этого лекарства:




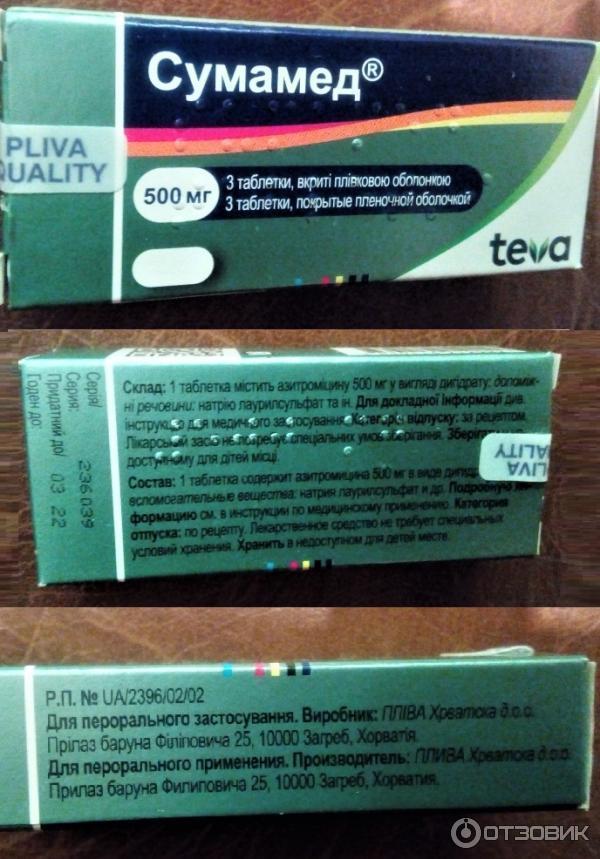 При использовании во время грибковой инфекции антибиотик может даже принести вред, так как, не оказывая никакого влияния на грибки, угнетает полезную микрофлору и способствует буйному развитию и распространению грибковой инфекции.
При использовании во время грибковой инфекции антибиотик может даже принести вред, так как, не оказывая никакого влияния на грибки, угнетает полезную микрофлору и способствует буйному развитию и распространению грибковой инфекции. При правильной дозировке к больному быстро возвращается аппетит, и он стремительно идет на поправку.
При правильной дозировке к больному быстро возвращается аппетит, и он стремительно идет на поправку.



 Для предотвращения дисбактериоза целесообразно одновременно с началом приема антибиотика принимать препараты для восстановления здоровой микрофлоры кишечника (Бифиформ, Линекс, Бифидумбактерин и т. п.)
Для предотвращения дисбактериоза целесообразно одновременно с началом приема антибиотика принимать препараты для восстановления здоровой микрофлоры кишечника (Бифиформ, Линекс, Бифидумбактерин и т. п.)
 Лечить ее нужно быстро, а поможет в этом антибиотик «Сумамед». Этот препарат эффективно лечит все виды ангины у детей, включая гнойную.
Лечить ее нужно быстро, а поможет в этом антибиотик «Сумамед». Этот препарат эффективно лечит все виды ангины у детей, включая гнойную. В состав порошка включают еще и натуральные подсластители, красители и ароматизаторы.
В состав порошка включают еще и натуральные подсластители, красители и ароматизаторы.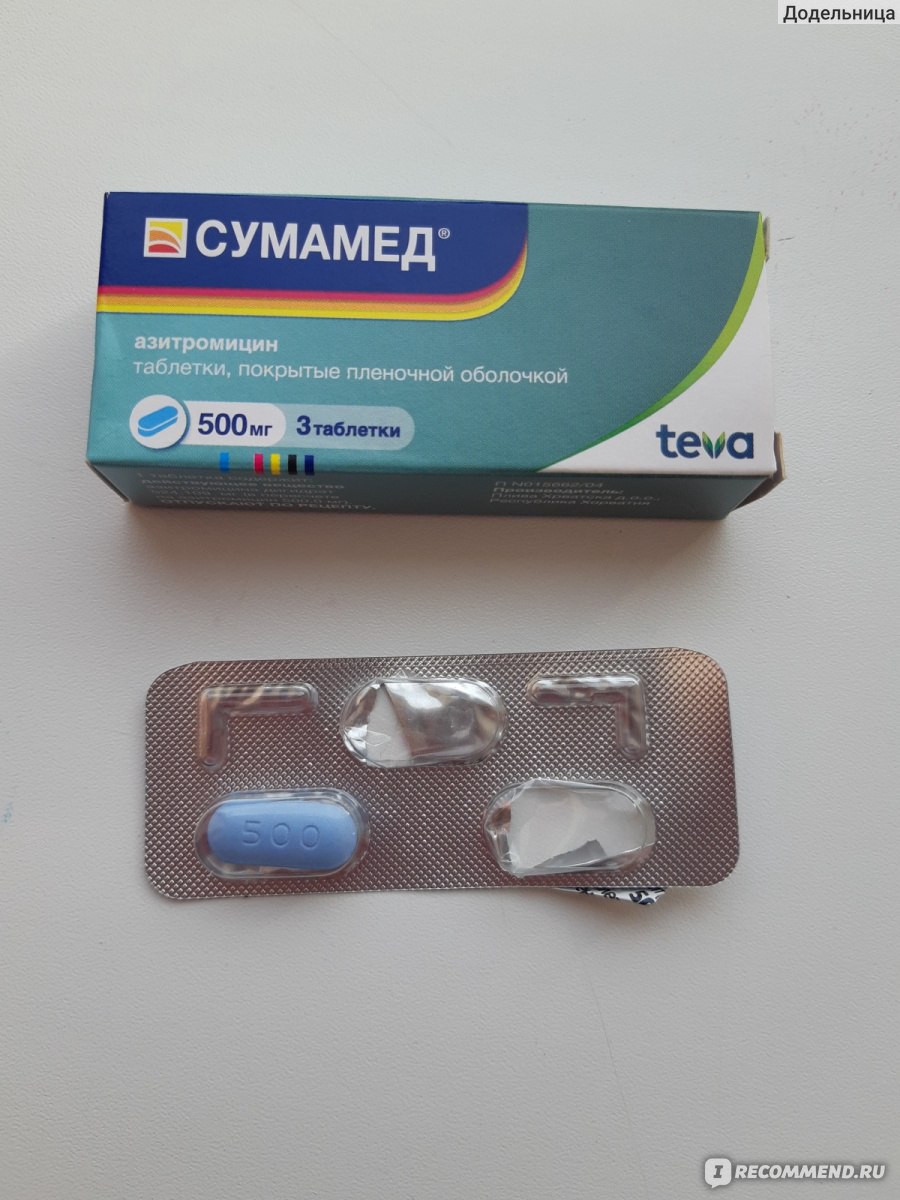

 Так, у ребенка 1 года 11 месяцев «Сумамед» победил гнойную ангину в запущенной форме. Врач не сразу поставил правильный диагноз и несколько дней ребенок получал неадекватное лечение, причем состояние малыша постоянно ухудшалось.
Так, у ребенка 1 года 11 месяцев «Сумамед» победил гнойную ангину в запущенной форме. Врач не сразу поставил правильный диагноз и несколько дней ребенок получал неадекватное лечение, причем состояние малыша постоянно ухудшалось. ru/antibiotiki/sumamed-pri-angine/
ru/antibiotiki/sumamed-pri-angine/ Является азалидом – антибиотиком из категории макролидных. Врачи рекомендуют принимать Сумамед при ангине, так как он может эффективно бороться с любыми типами этого заболевания. Антибиотик оказывает бактерицидное влияние на высококонцентрированные очаги воспаления.
Является азалидом – антибиотиком из категории макролидных. Врачи рекомендуют принимать Сумамед при ангине, так как он может эффективно бороться с любыми типами этого заболевания. Антибиотик оказывает бактерицидное влияние на высококонцентрированные очаги воспаления.
 Через фагоциты азитромицин попадает в области расположения бактериальной инфекции и высвобождается там при помощи фагоцитоза. Вещество скапливается в основном именно в очагах воспаления (превышает показатели концентрации в здоровых клетках на 24-34% в среднем) в соотношении со степенью отёчности в месте поражения. Хотя азитромицин имеет высокий показатель накопления в фагоцитах, он существенно не влияет на их функционирование.
Через фагоциты азитромицин попадает в области расположения бактериальной инфекции и высвобождается там при помощи фагоцитоза. Вещество скапливается в основном именно в очагах воспаления (превышает показатели концентрации в здоровых клетках на 24-34% в среднем) в соотношении со степенью отёчности в месте поражения. Хотя азитромицин имеет высокий показатель накопления в фагоцитах, он существенно не влияет на их функционирование.


 Преимуществами же этого лекарства являются его цена, а также скорость воздействия. Положительным фактором можно назвать и то, что лекарство требуется пить лишь раз в сутки, вследствие чего о нём сложно забыть или запутаться в количестве приёмов».
Преимуществами же этого лекарства являются его цена, а также скорость воздействия. Положительным фактором можно назвать и то, что лекарство требуется пить лишь раз в сутки, вследствие чего о нём сложно забыть или запутаться в количестве приёмов». При появлении гноя именно Сумамед был наиболее эффективен. Учитывая то, что продолжительность лечения этим препаратом составляет лишь 3 дн., его можно считать наиболее подходящим для быстрого устранения ангины».
При появлении гноя именно Сумамед был наиболее эффективен. Учитывая то, что продолжительность лечения этим препаратом составляет лишь 3 дн., его можно считать наиболее подходящим для быстрого устранения ангины».
 Поэтому выздоровление происходит быстрее;
Поэтому выздоровление происходит быстрее; Если это случится, то он не будет помогать. Следует его использование чередовать с другими не менее действенными средствами.
Если это случится, то он не будет помогать. Следует его использование чередовать с другими не менее действенными средствами.
 А можно также использовать пребиотики: Лактусан, Прелакс и другие.
А можно также использовать пребиотики: Лактусан, Прелакс и другие.  Что лучше при ангине амоксиклав или сумамед. Зависит от каждого фактора отдельно и больше всего от чувствительности организма. Этот антибиотик зарекомендовал себя эффективным средством, поэтому врачи назначают его без боязни возникновения побочных эффектов как у взрослых, так и у детей.
Что лучше при ангине амоксиклав или сумамед. Зависит от каждого фактора отдельно и больше всего от чувствительности организма. Этот антибиотик зарекомендовал себя эффективным средством, поэтому врачи назначают его без боязни возникновения побочных эффектов как у взрослых, так и у детей. Он мне прописал сильный антибиотик – Сумамед. Я была в восторге, что лечиться надо было всего 3 дня. Даже разрекламированные антибиотики надо было принимать минимум неделю. А выписанное средство опять порадовало – пить его необходимо всего раз в день. Я была в восторге уже от этих двух особенностей, но когда он меня за указанное время вылечил, я просто в него влюбилась. И теперь Сумамед занимает главное место в моей домашней аптечке. Он является препаратом широкого спектра, поэтому выручает меня в случае сложных заболеваний и никогда меня не подводит.
Он мне прописал сильный антибиотик – Сумамед. Я была в восторге, что лечиться надо было всего 3 дня. Даже разрекламированные антибиотики надо было принимать минимум неделю. А выписанное средство опять порадовало – пить его необходимо всего раз в день. Я была в восторге уже от этих двух особенностей, но когда он меня за указанное время вылечил, я просто в него влюбилась. И теперь Сумамед занимает главное место в моей домашней аптечке. Он является препаратом широкого спектра, поэтому выручает меня в случае сложных заболеваний и никогда меня не подводит. Лучше растянуть дозировку на 5 дней. После этого я еще проходила восстанавливающую терапию у него. Поэтому теперь пью этот антибиотик в крайних случаях, потому что лучшей ему альтернативы пока не нашла. Слышала, что сумамед не помог при ангине, но у нас всё с этим впорядке.
Лучше растянуть дозировку на 5 дней. После этого я еще проходила восстанавливающую терапию у него. Поэтому теперь пью этот антибиотик в крайних случаях, потому что лучшей ему альтернативы пока не нашла. Слышала, что сумамед не помог при ангине, но у нас всё с этим впорядке.
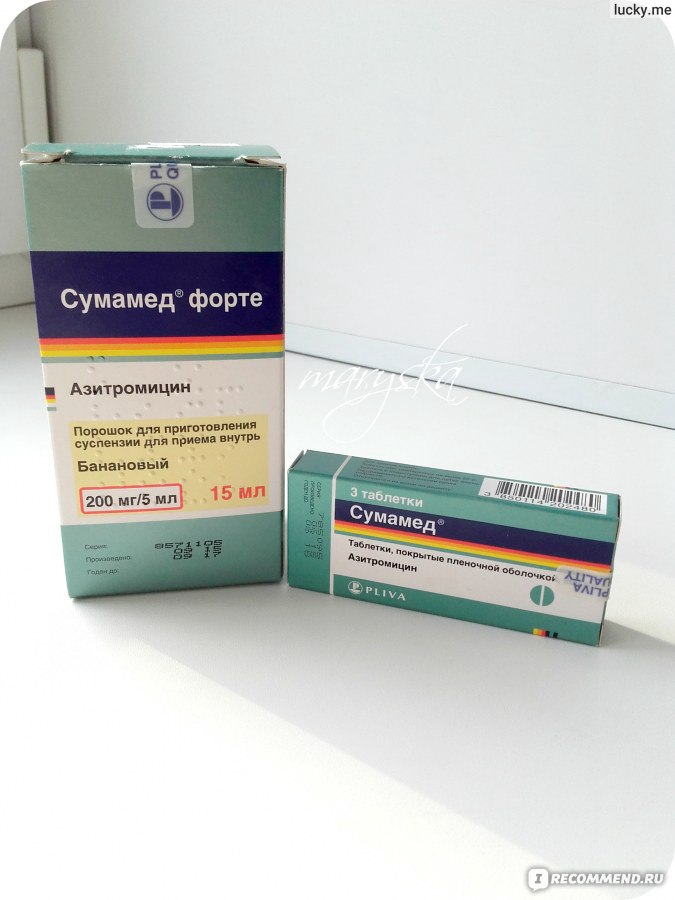
 д.
д.
 Ведь не всем и не каждому препарат дозволено принимать даже в щадящей дозировке.
Ведь не всем и не каждому препарат дозволено принимать даже в щадящей дозировке. Также бактериальный зев помогает определить непосредственную чувствительность больного к препарату.
Также бактериальный зев помогает определить непосредственную чувствительность больного к препарату. Выпускается Сумамед в таблетках, капсулах и в виде сиропа (суспензии).
Выпускается Сумамед в таблетках, капсулах и в виде сиропа (суспензии).


 Также его эффективно использовать при заболеваниях кожи, мочеполовой системы и комбинированных затяжных инфекциях, сопровождающихся гнойными выделениями. Лечение может назначаться детям и взрослым.
Также его эффективно использовать при заболеваниях кожи, мочеполовой системы и комбинированных затяжных инфекциях, сопровождающихся гнойными выделениями. Лечение может назначаться детям и взрослым. Когда получите товар, обратите внимание на срок годности, целостность упаковки и наличие защитных наклеек на торцах упаковки. Если упаковка будет выглядеть непрезентабельно — запросите сертификат качества и убедитесь, что перед вами не подделка.
Когда получите товар, обратите внимание на срок годности, целостность упаковки и наличие защитных наклеек на торцах упаковки. Если упаковка будет выглядеть непрезентабельно — запросите сертификат качества и убедитесь, что перед вами не подделка. Если все в порядке — переходите к приему лекарства.
Если все в порядке — переходите к приему лекарства. Если вас попросят составить жалобу, то готовится она в произвольной форме с указанием всех контактных данных, обстоятельств дела и подтверждающих документов.
Если вас попросят составить жалобу, то готовится она в произвольной форме с указанием всех контактных данных, обстоятельств дела и подтверждающих документов. Если это делать до еды, то схема будет такой: прием препарата → перерыв в 1 час или больше → прием пищи. Если это делать после еды, то схема будет другой: прием пищи → перерыв в 2 часа или больше → прием препарата.
Если это делать до еды, то схема будет такой: прием препарата → перерыв в 1 час или больше → прием пищи. Если это делать после еды, то схема будет другой: прием пищи → перерыв в 2 часа или больше → прием препарата.
 При этом важно понимать, что если самочувствие улучшилось, а курс лечения не завершен, то прием препарата без предварительной консультации врача прекращать нельзя.
При этом важно понимать, что если самочувствие улучшилось, а курс лечения не завершен, то прием препарата без предварительной консультации врача прекращать нельзя. Точные данные по соотношению между массой тела и необходимым количеством препарата нужно перепроверять в инструкции от производителя, которая идет в упаковке с порошком или таблетками.
Точные данные по соотношению между массой тела и необходимым количеством препарата нужно перепроверять в инструкции от производителя, которая идет в упаковке с порошком или таблетками. Во всех остальных случаях пользоваться препаратом можно, если организм показал нормальную реакцию на тестовые мазки, которые врач берет перед составлением рецепта лечения.
Во всех остальных случаях пользоваться препаратом можно, если организм показал нормальную реакцию на тестовые мазки, которые врач берет перед составлением рецепта лечения. Закончили принимать препарат → выдержали семидневную паузу → убедились в отсутствие других медицинских противопоказаний → начиная с восьмого дня можете употреблять алкоголь.
Закончили принимать препарат → выдержали семидневную паузу → убедились в отсутствие других медицинских противопоказаний → начиная с восьмого дня можете употреблять алкоголь. Вы сможете посмотреть основные различия между препаратами и по этим различиям выбрать оптимальный антибиотик.
Вы сможете посмотреть основные различия между препаратами и по этим различиям выбрать оптимальный антибиотик. Еще два дополнительных дня понадобится для закрепления эффекта — это придется делать даже в том случае, если симптомы заболевания полностью устранятся
Еще два дополнительных дня понадобится для закрепления эффекта — это придется делать даже в том случае, если симптомы заболевания полностью устранятся В некоторых случаях частота приема может быть увеличена до трех раз в день
В некоторых случаях частота приема может быть увеличена до трех раз в день Для выведения некоторых микроорганизмов может назначаться вместе с дополнительными лекарственными препаратами
Для выведения некоторых микроорганизмов может назначаться вместе с дополнительными лекарственными препаратами Этот же антибиотик выпускается в форме суспензии, которую можно давать детям начиная с двух месяцев
Этот же антибиотик выпускается в форме суспензии, которую можно давать детям начиная с двух месяцев Разница в цене: азитромицин дешевле сумамеда
Разница в цене: азитромицин дешевле сумамеда Это делается из-за того, что родители заболевших детей пользуются народными методами лечения и провоцируют развитие серьезных заболеваний. Чтобы всего этого избежать — посмотрите следующие видео. В них Доктор Комаровский рассказывает, какие методы самолечения недопустимы в домашних условиях и при каких признаках записываться к врачу на консультацию.
Это делается из-за того, что родители заболевших детей пользуются народными методами лечения и провоцируют развитие серьезных заболеваний. Чтобы всего этого избежать — посмотрите следующие видео. В них Доктор Комаровский рассказывает, какие методы самолечения недопустимы в домашних условиях и при каких признаках записываться к врачу на консультацию.

 Но при терапии детей необходимо придерживаться несколько другой схемы лечения с меньшим дозированием. Нужное количество медицинского препарата рассчитывается лечащим врачом индивидуально, специалист при этом исходит из веса маленького пациента. Препарат назначают из расчета 10 миллиграмм на каждый килограмм массы малыша.
Но при терапии детей необходимо придерживаться несколько другой схемы лечения с меньшим дозированием. Нужное количество медицинского препарата рассчитывается лечащим врачом индивидуально, специалист при этом исходит из веса маленького пациента. Препарат назначают из расчета 10 миллиграмм на каждый килограмм массы малыша. Для маленьких детей разработан специальный сироп, имеющий приятный вкус, поэтому малыши без труда его проглотят. Для того чтобы избежать отравлений суспензией, ее нужно спрятать в недоступное место, потому что она довольно вкусная и детям может понравиться.
Для маленьких детей разработан специальный сироп, имеющий приятный вкус, поэтому малыши без труда его проглотят. Для того чтобы избежать отравлений суспензией, ее нужно спрятать в недоступное место, потому что она довольно вкусная и детям может понравиться.
 Это уже более серьезно. При таком состоянии в горле уже возможно появление гнойничков на миндалинах (например, при фолликулярной гнойной ангине), и их воспаление. В таких случаях уже нельзя геройствовать – ни к чему хорошему это не приведет.
Это уже более серьезно. При таком состоянии в горле уже возможно появление гнойничков на миндалинах (например, при фолликулярной гнойной ангине), и их воспаление. В таких случаях уже нельзя геройствовать – ни к чему хорошему это не приведет.
 Но для них разработана несколько иная схема приема с меньшей дозировкой. Необходимое количество лекарства рассчитывают исходя из массы тела ребенка: 10мг/кг веса маленького пациента. Им можно давать препарат в щадящем режиме: первый день – 10мг/кг массы, а затем еще 4 дня, но уже в дозе в 2 раза меньшей – по 5 мг/кг. Если ребенок постарше и хорошо переносит препарат, то можно сократить курс до 3 дней, но тогда доза во все последующие дни будет такой же, как и в первый.
Но для них разработана несколько иная схема приема с меньшей дозировкой. Необходимое количество лекарства рассчитывают исходя из массы тела ребенка: 10мг/кг веса маленького пациента. Им можно давать препарат в щадящем режиме: первый день – 10мг/кг массы, а затем еще 4 дня, но уже в дозе в 2 раза меньшей – по 5 мг/кг. Если ребенок постарше и хорошо переносит препарат, то можно сократить курс до 3 дней, но тогда доза во все последующие дни будет такой же, как и в первый. При возникновении таких реакций необходимо прекратить прием лекарства и сообщить о случившемся лечащему врачу, чтобы он сменил препарат.
При возникновении таких реакций необходимо прекратить прием лекарства и сообщить о случившемся лечащему врачу, чтобы он сменил препарат.

 Хотя эти обзоры могут быть полезны, они не заменяют опыт, знания и суждения практикующих врачей.
Хотя эти обзоры могут быть полезны, они не заменяют опыт, знания и суждения практикующих врачей. В этом случае его обычно принимают 3 раза в неделю, часто в понедельник, среду и пятницу.
В этом случае его обычно принимают 3 раза в неделю, часто в понедельник, среду и пятницу. В этом случае просто оставьте пропущенную дозу и примите следующую дозу как обычно.
В этом случае просто оставьте пропущенную дозу и примите следующую дозу как обычно.
 Поэтому людям не следует принимать его без рецепта.
Поэтому людям не следует принимать его без рецепта.


 обо всех текущих лекарствах, добавках и средствах перед приемом азитромицина. Перед прекращением приема лекарств обязательно посоветуйтесь с врачом.
обо всех текущих лекарствах, добавках и средствах перед приемом азитромицина. Перед прекращением приема лекарств обязательно посоветуйтесь с врачом.

 23; 95% ДИ 0,91–5,50) и пороков сердца (ОШ 3,59; 95% ДИ 0,99–12,88]) (15). Важное недавнее когортное исследование Damkier et al. оценили большое количество беременностей с воздействием макролидов (эритромицин; n = 5563, азитромицин; n = 5037, рокситромицин; n = 3027). Авторы сообщили о небольшом, но статистически значимом увеличении риска серьезных врожденных пороков развития (OR 1,19; 95% ДИ 1,03-1,08) и незначительной тенденции к увеличению пороков сердца (OR 1,29; 95% ДИ 0,99-1,67), когда женщин, подвергшихся воздействию, сравнивали с женщинами, не подвергавшимися воздействию (14).Однако при сравнении женщин, подвергшихся воздействию пенициллина, с женщинами, подвергавшимися воздействию пенициллина (контрольная группа по заболеванию), точечные оценки для обоих исходов снизились, и OR для серьезных пороков развития стало незначительным (MCM: OR 1,09; 95% ДИ 0,93-1,27, порок сердца: OR 1,14 ; 95% ДИ 0,86-1,51) (16).
23; 95% ДИ 0,91–5,50) и пороков сердца (ОШ 3,59; 95% ДИ 0,99–12,88]) (15). Важное недавнее когортное исследование Damkier et al. оценили большое количество беременностей с воздействием макролидов (эритромицин; n = 5563, азитромицин; n = 5037, рокситромицин; n = 3027). Авторы сообщили о небольшом, но статистически значимом увеличении риска серьезных врожденных пороков развития (OR 1,19; 95% ДИ 1,03-1,08) и незначительной тенденции к увеличению пороков сердца (OR 1,29; 95% ДИ 0,99-1,67), когда женщин, подвергшихся воздействию, сравнивали с женщинами, не подвергавшимися воздействию (14).Однако при сравнении женщин, подвергшихся воздействию пенициллина, с женщинами, подвергавшимися воздействию пенициллина (контрольная группа по заболеванию), точечные оценки для обоих исходов снизились, и OR для серьезных пороков развития стало незначительным (MCM: OR 1,09; 95% ДИ 0,93-1,27, порок сердца: OR 1,14 ; 95% ДИ 0,86-1,51) (16). Среди них метаанализ Fan et al. сообщили о некоторых существенных ассоциациях между воздействием азитромицина и серьезными пороками развития и выкидышем (18). Однако, хотя эта статья была метаанализом, «объединенные» данные для азитромицина поступали только из одного исследования, и извлеченные данные не были скорректированы с учетом факторов, влияющих на материнство. Следовательно, этот результат не может рассматриваться как «метааналитический результат для азитромицина и остается под вопросом. Недавние предварительные результаты метаанализа, проведенного нашей командой, выявили, как и в случае с Damkier et al, небольшое, но значительное увеличение риска серьезных врожденных пороков развития (OR 1.25; 95% ДИ 1,05–1,49) после воздействия азитромицина во время беременности (19). OR для риска сердечных пороков были незначительными (OR 1,21; 95% CI 0,74–2,00) (19). Однако нельзя было окончательно исключить влияние материнских факторов. В другом метаанализе объединенные данные двух когортных исследований не показали значительного увеличения риска серьезных врожденных пороков развития или пороков сердца после пренатального воздействия азитромицина (контрольная группа ORmix 1,09; 95% ДИ 1,00–1,19) (20).
Среди них метаанализ Fan et al. сообщили о некоторых существенных ассоциациях между воздействием азитромицина и серьезными пороками развития и выкидышем (18). Однако, хотя эта статья была метаанализом, «объединенные» данные для азитромицина поступали только из одного исследования, и извлеченные данные не были скорректированы с учетом факторов, влияющих на материнство. Следовательно, этот результат не может рассматриваться как «метааналитический результат для азитромицина и остается под вопросом. Недавние предварительные результаты метаанализа, проведенного нашей командой, выявили, как и в случае с Damkier et al, небольшое, но значительное увеличение риска серьезных врожденных пороков развития (OR 1.25; 95% ДИ 1,05–1,49) после воздействия азитромицина во время беременности (19). OR для риска сердечных пороков были незначительными (OR 1,21; 95% CI 0,74–2,00) (19). Однако нельзя было окончательно исключить влияние материнских факторов. В другом метаанализе объединенные данные двух когортных исследований не показали значительного увеличения риска серьезных врожденных пороков развития или пороков сердца после пренатального воздействия азитромицина (контрольная группа ORmix 1,09; 95% ДИ 1,00–1,19) (20).
 Кроме того, следует лучше рассмотреть ряд факторов, вызывающих затруднение, таких как генетика, воздействие окружающей среды и отцов, инфекции и нарушение материнской микробиоты.
Кроме того, следует лучше рассмотреть ряд факторов, вызывающих затруднение, таких как генетика, воздействие окружающей среды и отцов, инфекции и нарушение материнской микробиоты. Эти уровни ниже, чем обычные лечебные дозы для младенцев. Согласно смоделированному режиму дозирования для матери, скорректированная по весу доза азитромицина составила 2,2% и 2,9% от дозировки для матери соответственно (31).
Эти уровни ниже, чем обычные лечебные дозы для младенцев. Согласно смоделированному режиму дозирования для матери, скорректированная по весу доза азитромицина составила 2,2% и 2,9% от дозировки для матери соответственно (31). сообщил о 2.3–3-кратное незначительное увеличение частоты ИГПС (34). Дальнейшая стратификация младенцев дала OR 10,3 для девочек и 2,0 для мальчиков. Однако не было проведено никакого анализа подгруппы относительно конкретных макролидов, и менее 10% экспозиций приходилось на азитромицин. Кроме того, не было предоставлено никакой информации о конкретном макролиде, используемом пораженными младенцами (34). В более недавнем датском исследовании оценивали использование макролидов во время беременности (n = 30091), грудного вскармливания (n = 21557), а также у младенцев (n = 6591).В этом исследовании применение макролидов как у младенцев, так и у матерей в течение 0-13 дней после рождения было связано с IHPS (35). Значительное увеличение риска ИГПС было отмечено в подгрупповом анализе воздействия азитромицина в течение постнатальных дней от 0 до 13 (ОР 10,3; 95% ДИ 3,31-32,3) (35).
сообщил о 2.3–3-кратное незначительное увеличение частоты ИГПС (34). Дальнейшая стратификация младенцев дала OR 10,3 для девочек и 2,0 для мальчиков. Однако не было проведено никакого анализа подгруппы относительно конкретных макролидов, и менее 10% экспозиций приходилось на азитромицин. Кроме того, не было предоставлено никакой информации о конкретном макролиде, используемом пораженными младенцами (34). В более недавнем датском исследовании оценивали использование макролидов во время беременности (n = 30091), грудного вскармливания (n = 21557), а также у младенцев (n = 6591).В этом исследовании применение макролидов как у младенцев, так и у матерей в течение 0-13 дней после рождения было связано с IHPS (35). Значительное увеличение риска ИГПС было отмечено в подгрупповом анализе воздействия азитромицина в течение постнатальных дней от 0 до 13 (ОР 10,3; 95% ДИ 3,31-32,3) (35).
 Острым тонзиллитом или ангиной называют остроинфекционную патологию, при которой очаг воспаления концентрируется в небных миндалинах. Болезнь является следствием вирусного и бактериального воздействия на ткань лимфы. Поражать она может как одну, так и несколько миндалин. Если болезнь не лечить, то воспаленные миндалины могут стать проводником для распространения бактерий в другие органы и системы.
Острым тонзиллитом или ангиной называют остроинфекционную патологию, при которой очаг воспаления концентрируется в небных миндалинах. Болезнь является следствием вирусного и бактериального воздействия на ткань лимфы. Поражать она может как одну, так и несколько миндалин. Если болезнь не лечить, то воспаленные миндалины могут стать проводником для распространения бактерий в другие органы и системы.



 Антибиотики при лечении острого тонзиллита обоснованы только при тягчайшей его форме. Да, они быстрее избавят от микробов и поспособствуют выздоровлению, но сделают вирусы стойкими к действию препаратов. Для выбора нужного вида таблеток необходим анализ мазка с пораженных миндалин для определения возбудителя болезни.
Антибиотики при лечении острого тонзиллита обоснованы только при тягчайшей его форме. Да, они быстрее избавят от микробов и поспособствуют выздоровлению, но сделают вирусы стойкими к действию препаратов. Для выбора нужного вида таблеток необходим анализ мазка с пораженных миндалин для определения возбудителя болезни. Основные признаки тонзиллита следующие:
Основные признаки тонзиллита следующие:
 Хронический тонзиллит — это инфекционная болезнь, поражающая небные миндалины. Воспаление может быть вызвано как бактериальной, так и вирусной инфекцией. При данном типе тонзиллита очаг воспаления присутствует постоянно. Вялотекущая форма периодически перетекает в острую, а после необходимой терапии опять наступает стадия ремиссии. И так по кругу. У людей с хронической формой этого заболевания при любой простуде в первую очередь воспаляются носоглотка, миндалины. Хронический тонзиллит необходимо лечить вовремя, иначе болезнь может дать осложнения на внутренние органы, проявиться на гландах в виде абсцесса.
Хронический тонзиллит — это инфекционная болезнь, поражающая небные миндалины. Воспаление может быть вызвано как бактериальной, так и вирусной инфекцией. При данном типе тонзиллита очаг воспаления присутствует постоянно. Вялотекущая форма периодически перетекает в острую, а после необходимой терапии опять наступает стадия ремиссии. И так по кругу. У людей с хронической формой этого заболевания при любой простуде в первую очередь воспаляются носоглотка, миндалины. Хронический тонзиллит необходимо лечить вовремя, иначе болезнь может дать осложнения на внутренние органы, проявиться на гландах в виде абсцесса.



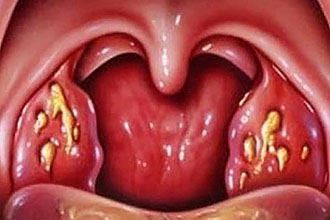 Причиной острого тонзиллита у взрослых является заражение патогенными микроорганизмами, в основном стрептококками, стафилококками. Гораздо реже инфицирование происходит бледной спирохетой, аденовирусом, грибками. Заражается человек воздушно-капельным путем, а так же через предметы обихода, которыми пользовался больной человек.
Причиной острого тонзиллита у взрослых является заражение патогенными микроорганизмами, в основном стрептококками, стафилококками. Гораздо реже инфицирование происходит бледной спирохетой, аденовирусом, грибками. Заражается человек воздушно-капельным путем, а так же через предметы обихода, которыми пользовался больной человек.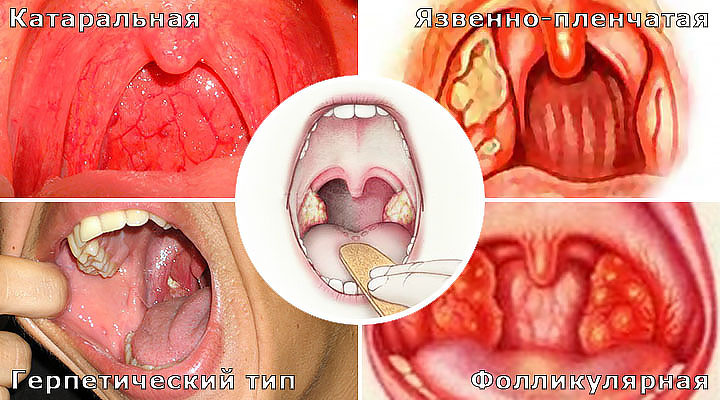
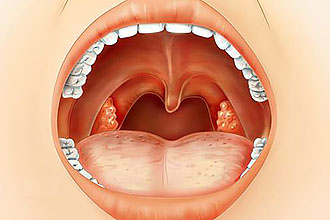 по всему небу появляются красноватые серозные пузырьки, которые лопаются через 3-4 дня. Чаще болеют дети, чем взрослые. Прогноз: своевременное лечение принесет выздоровление, в противном случае возникнут тяжелейшие осложнения в виде энцефалита, менингита, миокардита.
по всему небу появляются красноватые серозные пузырьки, которые лопаются через 3-4 дня. Чаще болеют дети, чем взрослые. Прогноз: своевременное лечение принесет выздоровление, в противном случае возникнут тяжелейшие осложнения в виде энцефалита, менингита, миокардита.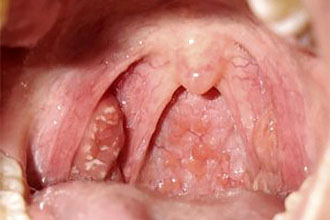 Сифилитическая ангина на этапе сыпи по симптомам схожа со стоматитом и простудой: на языке, слизистой глотки и гландах появляются папулы, пустулы или эритема. Сифилитическая ангина у взрослых делится на такие типы:
Сифилитическая ангина на этапе сыпи по симптомам схожа со стоматитом и простудой: на языке, слизистой глотки и гландах появляются папулы, пустулы или эритема. Сифилитическая ангина у взрослых делится на такие типы:
 стоматитом.
стоматитом.







 4 И это не говоря о том, что затяжной острый риносинусит имеет очень высокую вероятность хронизации и развития осложнений.5
4 И это не говоря о том, что затяжной острый риносинусит имеет очень высокую вероятность хронизации и развития осложнений.5
 12-13
12-13  2017.
2017.
 Для промывания носа могут быть использованы «Аквалор», «Аквамарис» и др.). Иногда применяют внутриносовое перемещение по Проетцу или гидровакуумтерапия, или как называют эту процедуру в простонародье – #«кукушка»;
Для промывания носа могут быть использованы «Аквалор», «Аквамарис» и др.). Иногда применяют внутриносовое перемещение по Проетцу или гидровакуумтерапия, или как называют эту процедуру в простонародье – #«кукушка»; О физиотерапевтических процедурах при аденоидитах и аденоидах читайте в нашем следующем посте.
О физиотерапевтических процедурах при аденоидитах и аденоидах читайте в нашем следующем посте. Риниты и влспаления синусовых пазух занимают одно из ведущих мест в практике ЛОР-врача с тенденцией к неуклонному увеличению пациентов данного профиля, в особенности в холодное время года. При этом нередко имеет место хронизация патологического процесса. Ранее препаратами первого выбора в таких случаях являлись системные антибиотики, однако, учитывая негативные факторы, связанные с их назначением (аллергические реакции, диспепсические расстройства), особенно применительно к пациентам детского возраста, последние годы были ознаменованы разработкой новых, более безопасных и эффективных вариантов местной терапии. Одним из таких лекарственных средств, которое сочетает в себе антибактериальное, противовоспалительное, местное противоаллергическое и вазоконстрикторное действие на слизистую носовой полости, является Полидекса с фенилэфрином. Терапевтическое действие препарата является слагаемым фармакологических эффектов отдельных его компонентов. Антибиотик-аминогликозид неомицин не рекомендован к использованию в ЛОР-практике, т.
Риниты и влспаления синусовых пазух занимают одно из ведущих мест в практике ЛОР-врача с тенденцией к неуклонному увеличению пациентов данного профиля, в особенности в холодное время года. При этом нередко имеет место хронизация патологического процесса. Ранее препаратами первого выбора в таких случаях являлись системные антибиотики, однако, учитывая негативные факторы, связанные с их назначением (аллергические реакции, диспепсические расстройства), особенно применительно к пациентам детского возраста, последние годы были ознаменованы разработкой новых, более безопасных и эффективных вариантов местной терапии. Одним из таких лекарственных средств, которое сочетает в себе антибактериальное, противовоспалительное, местное противоаллергическое и вазоконстрикторное действие на слизистую носовой полости, является Полидекса с фенилэфрином. Терапевтическое действие препарата является слагаемым фармакологических эффектов отдельных его компонентов. Антибиотик-аминогликозид неомицин не рекомендован к использованию в ЛОР-практике, т. к. обладает ототоксичностью, однако при местном введении, как в случае с Полидексой, уровень его системной абсорбции недостаточен для проявления столь опасного побочного эффекта.
к. обладает ототоксичностью, однако при местном введении, как в случае с Полидексой, уровень его системной абсорбции недостаточен для проявления столь опасного побочного эффекта. Длительность медикаментозного курса — 5-10 дней. В педиатрической практике используется, начиная с 2,5-летнего возраста. У лиц с недостаточностью функции почек препарат не применяется. Полидекса с фенилэфрином не предназначена для промывания синусовых пазух. Пациенты, страдающие гипертонией, ИБС, а также лица с гиперактивностью щитовидной железы при приеме препарата должны находиться под медицинским контролем. Для данного препарата вопрос передозировки не актуален, т.к. оно лишь в незначительной степени всасывается в системный кровоток.
Длительность медикаментозного курса — 5-10 дней. В педиатрической практике используется, начиная с 2,5-летнего возраста. У лиц с недостаточностью функции почек препарат не применяется. Полидекса с фенилэфрином не предназначена для промывания синусовых пазух. Пациенты, страдающие гипертонией, ИБС, а также лица с гиперактивностью щитовидной железы при приеме препарата должны находиться под медицинским контролем. Для данного препарата вопрос передозировки не актуален, т.к. оно лишь в незначительной степени всасывается в системный кровоток. составила
9,8–29,6%. Опасность АР связана с возможностью последующего
(у 45–60%) развития бронхиальной астмы (БА) [1, 2].
составила
9,8–29,6%. Опасность АР связана с возможностью последующего
(у 45–60%) развития бронхиальной астмы (БА) [1, 2].
 Обострения этих заболеваний,
протекающих на фоне аллергического воспаления, приводят к более
частым и продолжительным эпизодам нетрудоспособности таких
пациентов [6].
Обострения этих заболеваний,
протекающих на фоне аллергического воспаления, приводят к более
частым и продолжительным эпизодам нетрудоспособности таких
пациентов [6].
 При отечной форме
у больных постоянно затруднено носовое дыхание («блокадники» или
«сопельщики»), в то время как другие классические симптомы АР их
беспокоят в меньшей степени. В этом случае больные не могут
обходиться без сосудосуживающих капель, системные антигистаминные
средства чаще не дают выраженного терапевтического эффекта.
При отечной форме
у больных постоянно затруднено носовое дыхание («блокадники» или
«сопельщики»), в то время как другие классические симптомы АР их
беспокоят в меньшей степени. В этом случае больные не могут
обходиться без сосудосуживающих капель, системные антигистаминные
средства чаще не дают выраженного терапевтического эффекта.
 При необходимости,
чаще обусловленной наличием хронического ринита, синусита, аденоидита,
тонзиллита, проводят микробиологическое исследование микрофлоры из
очагов воспаления и ее чувствительности к антибиотикам. Кроме
того, ЛОР-врач определяет пороги обоняния и состояние
мукоцилиарного транспорта, выполняет активную переднюю риноманометрию
и акустическую ринометрию, которые дают ценную информацию
о состоянии носового дыхания и функции слизистой оболочки
[3].
При необходимости,
чаще обусловленной наличием хронического ринита, синусита, аденоидита,
тонзиллита, проводят микробиологическое исследование микрофлоры из
очагов воспаления и ее чувствительности к антибиотикам. Кроме
того, ЛОР-врач определяет пороги обоняния и состояние
мукоцилиарного транспорта, выполняет активную переднюю риноманометрию
и акустическую ринометрию, которые дают ценную информацию
о состоянии носового дыхания и функции слизистой оболочки
[3].
 Такую терапию больной может проводить
самостоятельно в домашних условиях, а при тяжелом течении или
при присоединении инфекции в амбулаторных условиях с помощью
метода перемещения по Проэтцу. Дома пациенты используют такие препараты
на основе морской воды для промывания полости носа, как Аква Марис,
Аквалор, Салин и другие, а также приспособления Долфин,
Living Lab и Coclin. Рекомендации по использованию этих средств
дает оториноларинголог в зависимости от возраста пациента,
выраженности и распространенности процесса и риноскопии. Так,
в раннем детском возрасте наиболее целесообразно использовать
препарат Аквалор беби и Аква Марис, так как эти аэрозольные формы
не дают сильной струи, пугающей ребенка. А электрические приборы
Living Lab и Coclin, позволяющие не только промывать полость носа,
но и отсасывать при необходимости отделяемое носоглотки,
универсальны. Промывание полости носа целесообразно осуществлять
регулярно 2 раза в день утром и вечером с целью
удаления с поверхности слизистой оболочки триггеров
и аэроаллергенов, поддерживающих аллергическое воспаление,
и патологические бактерии, способствующие развитию инфекционного
воспаления.
Такую терапию больной может проводить
самостоятельно в домашних условиях, а при тяжелом течении или
при присоединении инфекции в амбулаторных условиях с помощью
метода перемещения по Проэтцу. Дома пациенты используют такие препараты
на основе морской воды для промывания полости носа, как Аква Марис,
Аквалор, Салин и другие, а также приспособления Долфин,
Living Lab и Coclin. Рекомендации по использованию этих средств
дает оториноларинголог в зависимости от возраста пациента,
выраженности и распространенности процесса и риноскопии. Так,
в раннем детском возрасте наиболее целесообразно использовать
препарат Аквалор беби и Аква Марис, так как эти аэрозольные формы
не дают сильной струи, пугающей ребенка. А электрические приборы
Living Lab и Coclin, позволяющие не только промывать полость носа,
но и отсасывать при необходимости отделяемое носоглотки,
универсальны. Промывание полости носа целесообразно осуществлять
регулярно 2 раза в день утром и вечером с целью
удаления с поверхности слизистой оболочки триггеров
и аэроаллергенов, поддерживающих аллергическое воспаление,
и патологические бактерии, способствующие развитию инфекционного
воспаления. Особенно это необходимо в период обострения АР.
Особенно это необходимо в период обострения АР.
 В последнее время появились новые препараты, которые
можно использовать у детей грудного возраста (Називин, Отривин,
Назол Бэби), кроме ранее используемых: Бризолин 0,5%, Галазолин 0,5%,
Длянос 0,5% и Гриппостад Рино 0,05%. Возрастные особенности
назначения других препаратов этого ряда отражены в табл. 1.
Следует отметить, что псевдоэффедрин не рекомендован детям до года
и людям старше 60 лет, а также беременным женщинам,
страдающим гипертонией, гипертиреозом, глаукомой и гиперплазией
простаты. Деконгестанты являются высокоэффективными противоотечными
средствами, но использовать их следует не более 7–10 дней, так как
при длительном применении у пациентов возникают симптомы
медикаментозного ринита, который в свою очередь ведет
к затруднению и без того нарушенного носового дыхания,
а также трудно поддается консервативному лечению.
В последнее время появились новые препараты, которые
можно использовать у детей грудного возраста (Називин, Отривин,
Назол Бэби), кроме ранее используемых: Бризолин 0,5%, Галазолин 0,5%,
Длянос 0,5% и Гриппостад Рино 0,05%. Возрастные особенности
назначения других препаратов этого ряда отражены в табл. 1.
Следует отметить, что псевдоэффедрин не рекомендован детям до года
и людям старше 60 лет, а также беременным женщинам,
страдающим гипертонией, гипертиреозом, глаукомой и гиперплазией
простаты. Деконгестанты являются высокоэффективными противоотечными
средствами, но использовать их следует не более 7–10 дней, так как
при длительном применении у пациентов возникают симптомы
медикаментозного ринита, который в свою очередь ведет
к затруднению и без того нарушенного носового дыхания,
а также трудно поддается консервативному лечению.
 Назальные спреи (Ломузол, Кромоглин, Кромосол, Ифирал, КромоГЕКСАЛ)
рекомендовано применять с возраста двух лет, а выпускаемые
формы дозированных аэрозолей требуют активного участия маленького
пациента, поэтому их применяют у детей с пяти лет.
Кратковременность действия кромонов определяет необходимость их частого
приема, что создает неудобства для больного.
Назальные спреи (Ломузол, Кромоглин, Кромосол, Ифирал, КромоГЕКСАЛ)
рекомендовано применять с возраста двух лет, а выпускаемые
формы дозированных аэрозолей требуют активного участия маленького
пациента, поэтому их применяют у детей с пяти лет.
Кратковременность действия кромонов определяет необходимость их частого
приема, что создает неудобства для больного.
 Виброцил в виде спрея и геля можно применять
детям с шести лет, а в форме капель — с одного
года.
Виброцил в виде спрея и геля можно применять
детям с шести лет, а в форме капель — с одного
года.

 Также
установлено, что они могут уменьшать выраженность глазных симптомов при
аллергии.
Также
установлено, что они могут уменьшать выраженность глазных симптомов при
аллергии.
 Их
назначают внутрь по 4–60 мг в сутки однократно или
в разделенных дозах с особой осторожностью.
Их
назначают внутрь по 4–60 мг в сутки однократно или
в разделенных дозах с особой осторожностью.




 Потому что некоторые спреи и капли могут вызывать побочные эффекты. Например, привыкание. «Но, конечно, это не психотропные препараты, вызывающие наркотическую зависимость», — успокаивает врач Томас Дайтмер (Thomas Deitmer) из Немецкого общества отоларингологии.
Потому что некоторые спреи и капли могут вызывать побочные эффекты. Например, привыкание. «Но, конечно, это не психотропные препараты, вызывающие наркотическую зависимость», — успокаивает врач Томас Дайтмер (Thomas Deitmer) из Немецкого общества отоларингологии. Ныне 64-летний социолог и сам в юности, как он рассказывает, злоупотреблял назальными препаратами: «По два-три раза в день в течение примерно двух лет. В результате появилась сухость слизистой носа, которая не исчезла до сих пор».
Ныне 64-летний социолог и сам в юности, как он рассказывает, злоупотреблял назальными препаратами: «По два-три раза в день в течение примерно двух лет. В результате появилась сухость слизистой носа, которая не исчезла до сих пор». В носу появляется сухость, а слизистые оболочки больше не могут выполнять свою защитную функцию. Для того, чтобы они защищали нас от микробов, необходима влага. Сухие полости носа больше не могут увлажнять, согревать и очищать воздух, которым мы дышим. «В носу как бы появляется корка, в которой размножаются бактерии, — поясняет Томас Дайтмер. — Это может привести, например, к развитию зловонного ринита, при котором в слизистой носа протекают воспалительные процессы». Неприятный запах из носа, как объясняет врач Томас Дайтмер, вызывают бактерии. И тут назальные препараты от насморка и заложенности носа не помогут, потому что они — не решение, а причина.
В носу появляется сухость, а слизистые оболочки больше не могут выполнять свою защитную функцию. Для того, чтобы они защищали нас от микробов, необходима влага. Сухие полости носа больше не могут увлажнять, согревать и очищать воздух, которым мы дышим. «В носу как бы появляется корка, в которой размножаются бактерии, — поясняет Томас Дайтмер. — Это может привести, например, к развитию зловонного ринита, при котором в слизистой носа протекают воспалительные процессы». Неприятный запах из носа, как объясняет врач Томас Дайтмер, вызывают бактерии. И тут назальные препараты от насморка и заложенности носа не помогут, потому что они — не решение, а причина. Можно вести дневник и записывать время принятия очередной дозы и свои наблюдения за самочувствием, а потом проследить, были ли вообще признаки заболевания или препарат вы принимали по привычке, объясняет Хайно Штёвер. В больницах от такой привычки не лечат. Каждый должен справляться с ней сам.
Можно вести дневник и записывать время принятия очередной дозы и свои наблюдения за самочувствием, а потом проследить, были ли вообще признаки заболевания или препарат вы принимали по привычке, объясняет Хайно Штёвер. В больницах от такой привычки не лечат. Каждый должен справляться с ней сам.
 Как это ни странно может показаться окружающим, но приветствовать друг друга в этот период лучше без рукопожатия, настаивает врач.
Как это ни странно может показаться окружающим, но приветствовать друг друга в этот период лучше без рукопожатия, настаивает врач.
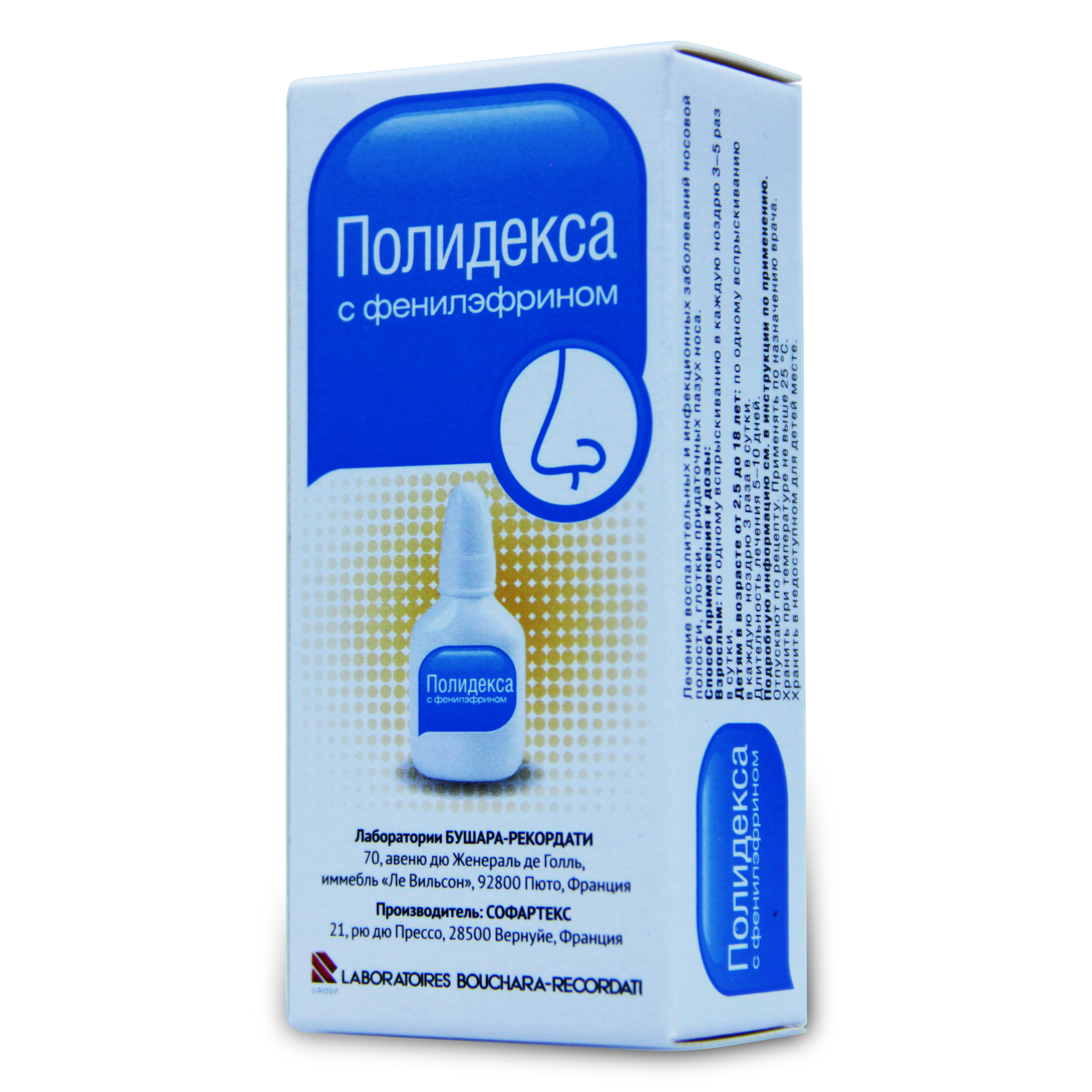 В холодный период года это блюдо согревает, надолго утоляет голод и укрепляет иммунитет. Немецкий вариант густого борща (на снимке) варят с фасолью (или чечевицей) и айвой. Мясо можно заменить рыбой или тофу.
В холодный период года это блюдо согревает, надолго утоляет голод и укрепляет иммунитет. Немецкий вариант густого борща (на снимке) варят с фасолью (или чечевицей) и айвой. Мясо можно заменить рыбой или тофу.
 Следует научиться делать небольшие паузы, овладеть техникой расслабления и снятия стресса, ведь именно он блокирует способность организма к регенерации. Действенным средством профилактики простуды врачи считают и регулярный секс, который способствует росту защитных антител в крови.
Следует научиться делать небольшие паузы, овладеть техникой расслабления и снятия стресса, ведь именно он блокирует способность организма к регенерации. Действенным средством профилактики простуды врачи считают и регулярный секс, который способствует росту защитных антител в крови. Он относится к группе новых препаратов, которые без вреда для организма выводят вредоносные микроорганизмы и восстанавливают работу подверженных органов. Принимать такой препарат при лечении детей следует аккуратно, а как капать «Полидексу» детям в нос рассмотрим далее.
Он относится к группе новых препаратов, которые без вреда для организма выводят вредоносные микроорганизмы и восстанавливают работу подверженных органов. Принимать такой препарат при лечении детей следует аккуратно, а как капать «Полидексу» детям в нос рассмотрим далее.
 Задача родителей в этой время вовремя заметить признаки болезни и предпринять срочные меры.
Задача родителей в этой время вовремя заметить признаки болезни и предпринять срочные меры.
 Несмотря на то что ваш лечащий врач уже проконсультировал вас о дозировании и методе лечения, не будет лишним самостоятельно прочитать аннотацию к медикаменту.
Несмотря на то что ваш лечащий врач уже проконсультировал вас о дозировании и методе лечения, не будет лишним самостоятельно прочитать аннотацию к медикаменту.

 Эффект нас удивил! Обычно лечение занимало около одного месяца, но в этот раз все прошло за неделю. Теперь вспрыскиваем спрей один раз в неделю для профилактики».
Эффект нас удивил! Обычно лечение занимало около одного месяца, но в этот раз все прошло за неделю. Теперь вспрыскиваем спрей один раз в неделю для профилактики». Это поможет укрепить иммунную систему ребенка.
Это поможет укрепить иммунную систему ребенка.

 Затем осторожно и тщательно высморкайтесь. Повторяйте, пока не будет использована полная доза.
Затем осторожно и тщательно высморкайтесь. Повторяйте, пока не будет использована полная доза.

 Не принимайте двойные дозы.
Не принимайте двойные дозы. Хорошо встряхивайте флакон перед каждой дозой.
Хорошо встряхивайте флакон перед каждой дозой.


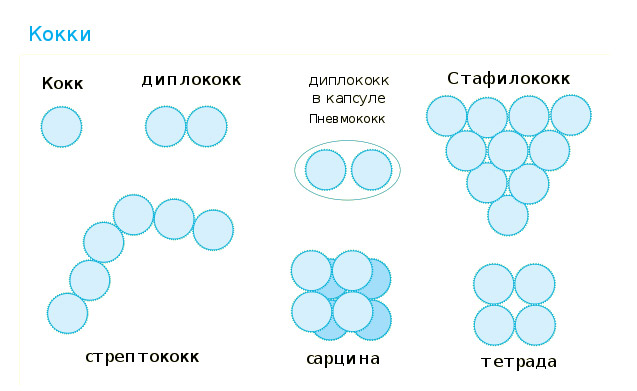 Респираторные инфекции передаются преимущественно воздушно-капельным путем и вызывают поражение органов дыхания. Их возбудителями являются: стафилококки, пневмококки, стрептококки, коклюшная палочка, микобактерия туберкулеза, менингококки, микоплазмы. Цвет соплей может принимать разный оттенок и насыщенность: от темно-зеленого до ярко-желтого. Это зависит от типа возбудителя и тяжести болезни.
Респираторные инфекции передаются преимущественно воздушно-капельным путем и вызывают поражение органов дыхания. Их возбудителями являются: стафилококки, пневмококки, стрептококки, коклюшная палочка, микобактерия туберкулеза, менингококки, микоплазмы. Цвет соплей может принимать разный оттенок и насыщенность: от темно-зеленого до ярко-желтого. Это зависит от типа возбудителя и тяжести болезни.
 Трахеит является осложнением инфекционных заболеваний носоглотки. Воспаление трахеи начинается с болезненности в горле и груди, общей слабости, сухого кашля, который мучает больных. Его приступы усиливаются, когда человек плачет, смеется, кричит. Постепенно кашель становится продуктивным и сопровождается появлением зеленых соплей. Выделяемая мокрота вязкая, слизисто-гнойная. К вечеру клинические симптомы нарастают, усиливается усталость и общее недомогание, появляется субфебрилитет. Интоксикационный синдром выражен слабо. Упорный кашель изматывает больных, вызывая общий дискомфорт, лишая отдыха и полноценного сна. Пациенты с трахеитом становятся раздражительными, беспокойными, нервозными. В области бифуркации трахеи выслушиваются диффузные сухие хрипы.
Трахеит является осложнением инфекционных заболеваний носоглотки. Воспаление трахеи начинается с болезненности в горле и груди, общей слабости, сухого кашля, который мучает больных. Его приступы усиливаются, когда человек плачет, смеется, кричит. Постепенно кашель становится продуктивным и сопровождается появлением зеленых соплей. Выделяемая мокрота вязкая, слизисто-гнойная. К вечеру клинические симптомы нарастают, усиливается усталость и общее недомогание, появляется субфебрилитет. Интоксикационный синдром выражен слабо. Упорный кашель изматывает больных, вызывая общий дискомфорт, лишая отдыха и полноценного сна. Пациенты с трахеитом становятся раздражительными, беспокойными, нервозными. В области бифуркации трахеи выслушиваются диффузные сухие хрипы.
 Устранению зеленых соплей способствуют капли из морковного и свекольного соков, разбавленного сока петрушки, настоя лекарственных трав — шалфея, календулы, чабреца, а также медового раствора, сока каланхоэ или алоэ.
Устранению зеленых соплей способствуют капли из морковного и свекольного соков, разбавленного сока петрушки, настоя лекарственных трав — шалфея, календулы, чабреца, а также медового раствора, сока каланхоэ или алоэ. Желающие разобраться в своем состоянии пациенты часто спрашивают врача, почему возникают зеленые сопли у взрослого. Все дело в лейкоцитах. Именно они – главные борцы с заболеваниями, спровоцированными бактериями. Эти клетки ликвидируют вредоносные бактерии и погибают в таком бою сами. Слишком высокий уровень концентрации лейкоцитов в носовых выделениях – вот почему сопли зеленые либо желтые. Густые выделения у взрослого обычно сигнализируют о прогрессировании инфекции. Чаще всего зеленые выделения из носа – один из признаков ринита бактериальной природы.
Желающие разобраться в своем состоянии пациенты часто спрашивают врача, почему возникают зеленые сопли у взрослого. Все дело в лейкоцитах. Именно они – главные борцы с заболеваниями, спровоцированными бактериями. Эти клетки ликвидируют вредоносные бактерии и погибают в таком бою сами. Слишком высокий уровень концентрации лейкоцитов в носовых выделениях – вот почему сопли зеленые либо желтые. Густые выделения у взрослого обычно сигнализируют о прогрессировании инфекции. Чаще всего зеленые выделения из носа – один из признаков ринита бактериальной природы. Что означают они у взрослого еще? Если кроме цветных выделений иных симптомов нет, то, вполне вероятно, что зеленая слизь из носа появляется из-за пагубного воздействия на слизистую оболочку той среды, в которой человек находится, или же вдыхаемой им «химии». В таком случае могут выделяться сопли с запахом. Какое-то особенное лечение не требуется, однако все же рекомендуется сходить на прием к отоларингологу, чтобы проконсультироваться с доктором по вопросу – если зеленые сопли, что это значит.
Что означают они у взрослого еще? Если кроме цветных выделений иных симптомов нет, то, вполне вероятно, что зеленая слизь из носа появляется из-за пагубного воздействия на слизистую оболочку той среды, в которой человек находится, или же вдыхаемой им «химии». В таком случае могут выделяться сопли с запахом. Какое-то особенное лечение не требуется, однако все же рекомендуется сходить на прием к отоларингологу, чтобы проконсультироваться с доктором по вопросу – если зеленые сопли, что это значит.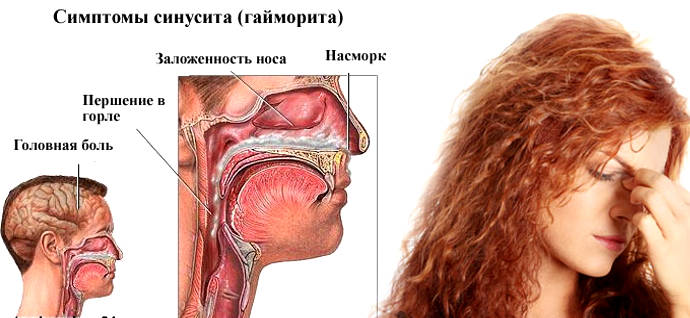
 Увеличьте время пребывания на свежем воздухе. Желательно выбирать парки, скверы, рощи, лес – в общем, экологически чистые места.
Увеличьте время пребывания на свежем воздухе. Желательно выбирать парки, скверы, рощи, лес – в общем, экологически чистые места. Оптимальный вариант медикаментозного лечения – комплексная терапия. После нее вы на долгое время забудете, что значит зеленые сопли. Прежде всего, нужно правильно подобрать носовые капли. Отлично зарекомендовала себя комбинация, в состав которой входят жидкость для сужения сосудов (известные многим «Риназолин» или «Назол») и солевой раствор. Последний надо закапывать в ноздри через 10-15 минут после введения в носовые ходы первого препарата. Правда, вначале следует тщательно высморкаться, чтобы максимально прочистить нос.
Оптимальный вариант медикаментозного лечения – комплексная терапия. После нее вы на долгое время забудете, что значит зеленые сопли. Прежде всего, нужно правильно подобрать носовые капли. Отлично зарекомендовала себя комбинация, в состав которой входят жидкость для сужения сосудов (известные многим «Риназолин» или «Назол») и солевой раствор. Последний надо закапывать в ноздри через 10-15 минут после введения в носовые ходы первого препарата. Правда, вначале следует тщательно высморкаться, чтобы максимально прочистить нос.


 Зеленые сопли — признак бактериального инфицирования. Подобные выделения сопровождают хроническое воспаление бронхов или легких. Густые выделения зеленого оттенка с неприятным запахом являются симптомом гнойного поражения придаточных пазух носа.
Зеленые сопли — признак бактериального инфицирования. Подобные выделения сопровождают хроническое воспаление бронхов или легких. Густые выделения зеленого оттенка с неприятным запахом являются симптомом гнойного поражения придаточных пазух носа.
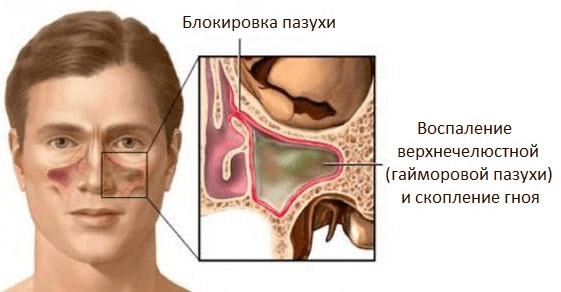

 Противовирусные средства при простуде – «Кагоцел», «Кипферон», «Цитовир»,
Противовирусные средства при простуде – «Кагоцел», «Кипферон», «Цитовир», Смесь из морковного и свекольного соков,
Смесь из морковного и свекольного соков,











































