Хроническая обструктивная болезнь лёгких — Википедия
Хроническая обструкти́вная болезнь лёгких (ХОБЛ) — самостоятельное заболевание, для которого характерно частично необратимое ограничение воздушного потока в дыхательных путях, имеющее, как правило, неуклонно прогрессирующий характер и спровоцированное аномальной воспалительной реакцией ткани лёгких на раздражение различными патогенными частицами и газами.
Патологический процесс начинается в слизистой бронхов: в ответ на воздействие внешних патогенных факторов происходит изменение функции секреторного аппарата (гиперсекреция слизи, изменения бронхиального секрета), присоединяется инфекция, развивается каскад реакций, приводящих к повреждению бронхов, бронхиол и прилегающих альвеол. Нарушение соотношения протеолитических ферментов и антипротеаз, дефекты антиоксидантной защиты лёгких усугубляют повреждение.
Основными диагностическими критериями являются клинические (кашель, мокрота и одышка), анамнестические (наличие факторов риска) и функциональные (снижение ОФВ1 менее 80 % после ингаляции бронходилататора от должного в сочетании со сниженным соотношением ОФВ1/ФЖЁЛ менее 70 %) проявления. Основным документом, в котором рассматриваются известные в настоящее время аспекты заболевания, является Глобальная инициатива по хронической обструктивной болезни лёгких (Global initiative for Obstructive Lung Disease — GOLD) — совместный проект Института сердца, лёгких и крови (США)[en] и ВОЗ (1998 г.)[2].
ХОБЛ является актуальной проблемой, так как следствиями заболевания являются ограничение физической работоспособности и инвалидизация пациентов[3].
Глобальная стратегия GOLD даёт следующее определение:
ХОБЛ (хроническая обструктивная болезнь лёгких) — заболевание, характеризующееся не полностью обратимым ограничением воздушного потока. Это ограничение обычно прогрессирует и связано с патологической реакцией лёгких на вредоносные частицы и газы[4][5][6].
До недавнего времени аббревиатура «ХОБЛ» расшифровывалась как «хронические обструктивные болезни лёгких», и трактовалась как собирательное понятие, включающее хронические экологически опосредованные заболевания дыхательной системы с преимущественным вовлечением дистальных отделов дыхательных путей с частично обратимой бронхиальной обструкцией, характеризующиеся прогрессированием и нарастающей хронической дыхательной недостаточностью[5].
В группу хронических обструктивных болезней лёгких, или, как её ещё называли, хронических неспецифических заболеваний лёгких (ХНЗЛ), относили ряд отличающихся по клиническим проявлениям и патогенезу заболеваний, объединённых вместе благодаря наличию частично обратимой прогрессирующей обструкции дыхательных путей. Под это определение попадали хронический обструктивный бронхит, эмфизема лёгких, тяжёлые формы бронхиальной астмы, хронический облитерирующий бронхиолит, бронхоэктатическая болезнь, муковисцидоз, биссиноз. Этот обобщенный подход существенно затруднял эпидемиологические исследования, разработку критериев диагностики и принципов терапии ввиду различий патогенеза нозологий, входивших в понятие ХНЗЛ[2].
Согласно определению ХОБЛ (в единственном числе), данному глобальной стратегией GOLD, из этого суженного понятия выбывает первичная эмфизема лёгких, так как её причиной является дефицит α1-антитрипсина[en] (а не воздействие вредоносных факторов)[2]. Устарел термин хронический обструктивный бронхит (ХОБ), так как это состояние расценивалось как процесс, развивающийся преимущественно в бронхах, а развитие ХОБЛ, начинающееся в бронхах, затрагивает все без исключения функциональные и структурные элементы лёгочной ткани, в том числе альвеолярную ткань, сосудистое русло, плевру, дыхательную мускулатуру), что отражается термином «ХОБЛ». Saetta М. et al. в 1998 году было показано, что воспаление в мембранозных бронхах является одной из причин развития панацинарной эмфиземы. Существующие методы исследования не позволяют зафиксировать переход патологического процесса с бронхов на респираторную зону: увеличение остаточного объёма лёгких (ООЛ), лёгочная гипертензия и cor pulmonale свидетельствуют о далеко зашедшей стадии заболевания, возможно поэтому в GOLD не упоминается термин «ХОБ». Исключены из понятия «ХОБЛ» туберкулёз лёгких на стадии остаточных явлений, когда могут проявляться частичные нарушения бронхиальной проходимости, поздние стадии гистиоцитоза X, лимфангиолейомиоматоза, при всех этих состояниях логичнее рассматривать бронхиальную обструкцию как синдром. По этой же причине из этого понятия исключены бронхоэктатическая болезнь, бронхиальная астма тяжёлого течения, муковисцидоз, хронический облитерирующий бронхиолит[2].
В России ХОБЛ отчасти рассматривается как «конечная фаза заболевания». Согласно GOLD диагноз ХОБЛ должен быть поставлен при отношении ОФВ1/ФЖЁЛ<0,7 и отсутствии других причин этой аномалии любым врачом, а врачом-специалистом также при наличии в анамнезе осложнений ХОБЛ, её симптомов — хронического кашля, мокроты, одышки, соответствующих факторов риска в анамнезе и других признаков частично необратимой обструкции дыхательных путей[2]. Лица с наличием симптомов хронического кашля, продукции мокроты, но с нормальными показателями функции внешнего дыхания (т. н. хронический необструктивный бронхит) ранее относили к стадии 0 или риску развития ХОБЛ. В тексте GOLD последних лет такая категория исключена из классификации ХОБЛ, хронический бронхит -отдельная нозология. Оговаривается, что вышеуказанные симптомы не являются нормой, даже если диагнозы ХОБЛ или хронический бронхит не ставятся[7].
Термин «ХОБЛ» в настоящее время включает хронический обструктивный бронхит, хронический гнойный обструктивный бронхит, эмфизему лёгких (вторичную, возникшую как морфологическое изменение в лёгких в результате длительной бронхиальной обструкции), пневмосклероз, лёгочную гипертензию, хроническое лёгочное сердце. Каждое из этих понятий отражает особенности морфологических и функциональных изменений на разных стадиях ХОБЛ[3].
В связи с подобной терминологической неопределённостью точные эпидемиологические данные назвать крайне трудно. В разных стандартах диагностики и ведения больных ХОБЛ (Канада, 1992; США, 1995; Европейское респираторное общество[en], 1995; Россия, 1995; Великобритания, 1997) подчёркивается, что надёжные и точные эпидемиологические данные по ХОБЛ отсутствуют[9][10].
В США в 1995 году зарегистрировано 14 млн больных ХОБЛ, при этом хронический обструктивный бронхит фигурировал в диагнозе только у 12,5 млн из них. С 1982 по 1995 число больных возросло на 41,5 %, и теперь в США страдают ХОБЛ около 6 % мужчин и 3 % женщин, а среди лиц старше 55 лет — 10 % больных[9][10].
Члены Европейского респираторного общества подчеркивают, что примерно 25 % случаев ХОБЛ диагностируется своевременно. Смертность в Европе колеблется от 2,3 (Греция) до 41,4 (Венгрия) на 100 000 населения[9][10].
В России по результатам подсчётов с использованием эпидемиологических маркеров предположительно около 11 млн больных, а по официальной медицинской статистике — около 1 млн. Это разночтение связано с тем, что заболевание диагностируется в поздних стадиях, когда лечение не позволяет затормозить неуклонно прогрессирующий патологический процесс. Этим объясняется высокая смертность больных ХОБЛ[9]. По данным Европейского респираторного общества только 25 % случаев заболевания диагностируется своевременно. В последние годы отмечается мировая тенденция к увеличению заболеваемости: с 1990 года по 1997 год её значение увеличилось на 25 % у мужчин и 69 % у женщин. Прогнозируется рост заболеваемости ХОБЛ в России[10].
Европейское респираторное общество приводит следующую классификацию факторов риска в зависимости от их значимости[9]:
| Вероятность значения факторов | Внешние факторы | Внутренние факторы |
|---|---|---|
| Установленная | Курение Профессиональные вредности (кадмий, кремний) | Дефицит α1-антитрипсина |
| Высокая | Загрязнение окружающего воздуха (SO2, NO2, O3) Профессиональные вредности Низкое социально-экономическое положение Пассивное курение в детском возрасте | Недоношенность Высокий уровень IgE Бронхиальная гиперреактивность Семейный характер заболевания |
| Возможная | Аденовирусная инфекция Дефицит витамина C | Генетическая предрасположенность (группа крови A(II), отсутствие IgA) |
Курение[править | править код]
Главный фактор риска (80—90 % случаев) — курение. Показатели смертности от ХОБЛ среди курильщиков максимальны, у них быстрее развивается обструкция дыхательных путей и одышка. Однако случаи возникновения и прогрессирования ХОБЛ отмечаются и у некурящих лиц. Одышка появляется приблизительно к 40 годам у курильщиков, и на 13—15 лет позже у некурящих[9]. В начале 21 века вследствие увеличения числа курящих людей растет заболеваемость в России[10].
Профессиональные факторы[править | править код]

Самые вредные профессиональные факторы — пыли, содержащие кадмий и кремний. На первом месте по развитию ХОБЛ стоит горнодобывающая промышленность. Профессии повышенного риска: шахтёры, строители, контактирующие с цементом, рабочие металлургической (за счёт испарений расплавленных металлов) и целлюлозно-бумажной промышленности, железнодорожники, рабочие, занятые переработкой зерна, хлопка. В России, среди угольщиков имеется большое число лиц с заболеваниями лёгких пылевой этиологии, в том числе и с пылевым бронхитом. Курение усиливает неблагоприятное действие пыли[9]. Подробнее — см. Силикоз, Пневмокониоз, Бериллиоз.
Следует отметить, что охрана труда позволяет значительно снизить риск развития данных хронических заболеваний, основные мероприятия направлены на предотвращение попадания в дыхательные пути пыли и аэрозолей. Достигается это двумя путями, с помощью индивидуальных и коллективных средств защиты. Индивидуальные обеспечивают фильтрацию поступающего к дыхательным путям воздуха, удаляя вредные примеси, к ним относятся, например, респираторы. Коллективные осуществляют фильтрацию воздуха и понижают концентрацию вредных веществ в производственных помещениях. Как правило данные методы защиты используются совместно. Однако объективные инструментальные измерения эффективности СИЗ органов дыхания в производственных условиях показали, что использование респираторов являются не только самым последним, но и самым неэффективным и ненадёжным методом профилактики профзаболеваний[11]. Это стимулировало использовать более надёжные технические средства коллективной защиты, позволяющие снизить запылённость до ПБКрз в большинстве случаев[12][13], а также автоматизировать технологические процессы и использовать дистанционное управление.
Наследственная предрасположенность[править | править код]
В пользу роли наследственности указывает факт, что далеко не все курильщики с большим стажем становятся больными ХОБЛ. Наиболее изученным генетическим фактором риска является редкая наследственная недостаточность α1-антитрипсина (A1AT)[14][15], который ингибирует сериновые протеиназы в системном кровотоке. В США среди больных ХНЗЛ врождённый дефицит α1-антитрипсина выявлялся менее, чем в 1 % случаев[9].
В патогенезе ХОБЛ наибольшую роль играют следующие процессы:
Хроническое воспаление затрагивает все отделы дыхательных путей, паренхиму и сосуды лёгких. Со временем воспалительный процесс разрушает лёгкие и ведёт к необратимым патологическим изменениям. Дисбаланс ферментов и окислительный стресс могут быть следствием воспаления, действия окружающей среды или генетических факторов[4].
Клетки воспаления[править | править код]
При ХОБЛ происходит увеличение количества нейтрофилов, макрофагов и Т-лимфоцитов, преимущественно CD8+.
Нейтрофилы. В мокроте, бронхоальвеолярном лаваже обнаруживается повышенное количество активированных нейтрофилов. Их роль при ХОБЛ ещё не ясна. У курильщиков без ХОБЛ также обнаруживается нейтрофилия мокроты. При исследовании индуцированной мокроты определяется повышенная концентрация миелопероксидазы и человеческого нейтрофильного липокаина, что свидетельствует об активации нейтрофилов. При обострении также растёт число нейтрофилов в бронхоальвеолярном лаваже. Нейтрофилы секретируют протеиназы: нейтрофильную эластазу, нейтрофильный катепсин G и нейтрофильную протеиназу-3.
Макрофаги обнаруживаются в крупных и мелких бронхах, паренхиме лёгких, а также в местах деструкции альвеолярной стенки при развитии эмфиземы, что выявляется при гистологическом исследовании мокроты и лаважа, биопсии бронха и исследовании индуцированной мокроты. Макрофаги выделяют фактор некроза опухоли α (ФНО-α), интерлейкин 8 (ИЛ-8), лейкотриен-B4[en] (ЛТВ4), что способствует хемотаксису нейтрофилов.
T-лимфоциты. Клетки CD8+, обнаруживаемые при биопсии бронхов, выделяют перфорины, гранзим-B и ФНО, эти агенты вызывают цитолиз и апоптоз альвеолярных эпителиоцитов.
Эозинофилы. Уровни эозинофильного катионного пептида и эозинофильной пероксидазы[en] у больных ХОБЛ в индуцированной мокроте повышены. Это указывает на возможность их присутствия. Это может быть не связано с эозинофилией — увеличение активности нейтрофильной эластазы, может обусловливать дегрануляцию эозинофилов при их нормальном количестве.
Эпителиальные клетки. Воздействие воздушных поллютантов, таких как диоксид азота (NO2), озон (O3), дизельные выхлопные газы[en] на назальные и бронхиальные эпителиоциты, приводит к синтезу и высвобождению воспалительных медиаторов (эйкозаноиды, цитокины, молекулы адгезии и др). Происходит нарушение регуляции эпителиоцитами функционирования молекул адгезии E-селектина, отвечающие за вовлечение в процесс нейтрофилов. При этом секреция культурой клеток бронхиального эпителия, полученная от больных ХОБЛ в эксперименте, вырабатывает более низкие количества воспалительных медиаторов, (ФНО-α или ИЛ-8), чем аналогичные культуры от некурящих или курящих, но без ХОБЛ[4].
Медиаторы воспаления[править | править код]
Наибольшую роль при ХОБЛ играют фактор некроза опухоли α (ФНО-α), интерлейкин 8 (ИЛ-8), лейкотриен-B4 (ЛТВ4). Они способны разрушать структуру лёгких и поддерживать нейтрофильное воспаление. Вызванное ими повреждение в дальнейшем стимулирует воспаление путём выброса хемотактических пептидов из межклеточного матрикса.
ЛТВ4 — мощный фактор хемотаксиса нейтрофилов. Его содержание в мокроте больных ХОБЛ повышено. Выработку ЛТВ4 приписывают альвеолярным макрофагам.
ИЛ-8 участвует в избирательном вовлечении нейтрофилов и, возможно, синтезируется макрофагами, нейтрофилами и эпителиоцитами. Присутствует в высоких концентрациях в индуцированной мокроте и лаваже у больных ХОБЛ.
ФНО-α активирует ядерный фактор-кВ фактора транскрипции (NF-кB), который, в свою очередь, активирует ген IL-8 эпителиоцитов и макрофагов. ФНО-α определяется в высоких концентрациях в мокроте, а также в биоптатах бронхов у пациентов ХОБЛ. У больных с выраженной потерей веса уровень сывороточного ФНО-α повышен, что говорит о возможности участия фактора в развитии кахексии[4].
В воспалении при ХОБЛ участвуют и другие агенты. Ниже представлены некоторые из них:
| Медиатор | Сокращение | Функция | Исследуемый материал | В какой группе повышено содержание в исследуемом материале | Контрольная группа |
|---|---|---|---|---|---|
| Макрофагальный хемотактический протеин-1 | MCP-1 | Привлечение моноцитов, рекрутирование макрофагов | Бронхоальвеолярный лаваж | Больные ХОБЛ, курильщики | Некурящие, бывшие курильщики |
| Макрофагальный воспалительный протеин-1β | MIP-1β | Привлечение моноцитов, T-лимфоцитов | Бронхоальвеолярный лаваж | Больные ХОБЛ | Некурящие, курильщики, бывшие курильщики |
| Макрофагальный воспалительный протеин-1α | MIP-1α | Привлечение моноцитов, T-лимфоцитов | Экспрессия в эпителиоцитах | Больные ХОБЛ | Курильщики |
| Гранулоцит-макрофагальный колониестимулирующий фактор | GM-CSF | Стимулирует активность нейтрофилов, эозинофилов, моноцитов и макрофагов | Бронхоальвеолярный лаваж | Больные ХОБЛ, содержание повышается при обострении | |
| Трансформирующий фактор роста-β | TGF-β | Подавляет активность естественных киллеров, снижает пролиферацию В- и Т-лимфоцитов | Экспрессия в эпителиоцитах, эозинофилах, фибробластах | Больные ХОБЛ | |
| Эндотелин-1 | ET-1 | Сужение сосудов | Индуцированная мокрота | Больные ХОБЛ |
Дисбаланс в системе протеиназы-антипротеиназы[править | править код]
В 1963 году Laurell и Eriksson привели наблюдение, что лица с дефицитом α1-антитрипсина, ингибирущим ряд сывороточных протеиназ, таких как нейтрофильная эластаза, имеют повышенный риск развития эмфиземы, так как нейтрофильная эластаза разрушает эластин, который является основным компонентом стенки альвеол. Помимо этого, фрагменты эластина, воздействуя на макрофаги и нейтрофилы, поддерживают воспаление. Хотя на сегодня дефицит α1-антитрипсина разграничен с понятием ХОБЛ, дисбаланс ферментной системы имеет место при ХОБЛ в настоящем понимании этого термина. Известно, что макрофаги, нейтрофилы и эпителиоциты выделяют комбинацию протеаз. Активность антипротеазной системы снижается из-за окислительного стресса, воздействия табачного дыма и других факторов. Вероятно нейтрофильная эластаза не имеет значения при ХОБЛ, в патогенезе которой из протеаз играют роль нейтрофильный катепсин G, нейтрофильная протеиназа-3, катепсины макрофагов (особенно катепсины B, L и S), и различные матриксные металлопротеиназы[4].
Окислительный стресс[править | править код]
О роли окислительного стресса свидетельствуют маркеры, обнаруживаемые в жидкости на поверхности эпителия, выдыхаемом воздухе и моче курильщиков и больных ХОБЛ — пероксид водорода (Н2О2) и оксид азота (NO), образующиеся при курении или высвобождаемые из лейкоцитов и эпителиоцитов при воспалении. Н2О2 появляется в повышенном количестве в выдыхаемом воздухе у больных как в ремиссии, так и при обострении, а содержание NO повышается в выдыхаемом воздухе при обострении. Концентрация изомера простагландина изопростана F2α-III — биомаркера окислительного стресса в лёгких in vivo, образующегося при свободнорадикальном окислении арахидоновой кислоты, повышается в конденсате выдыхаемого воздуха и моче у больных ХОБЛ в сравнении со здоровыми людьми и повышается ещё больше при обострении.
Оксиданты разрушают биологические молекулы: белки, жиры, нуклеиновые кислоты, что приводит к дисфункции и смерти клеток, разрушению внеклеточного матрикса. Также благодаря окислительному стрессу усугубляется дисбаланс протеиназы-антипротеиназы за счёт инактивации антипротеиназ и путём активации протеиназ, таких как металлопротеиназы. Оксиданты усиливают воспаление благодаря активации фактора NF-кВ, который способствует экспрессии воспалительных генов, таких как ИЛ-8 и ФНО-α. Наконец оксидативный стресс может вызывать обратимую обструкцию бронхов: Н2О2 приводит к сокращению гладкомышечных клеток in vitro, а изопростан F2α-III у человека является агентом, вызывающим выраженную бронхиальную обструкцию[4].
Течение патологического процесса[править | править код]
Патофизиологические изменения при ХОБЛ включают следующие патологические изменения:
Гиперсекреция слизи[править | править код]
Гиперсекреция слизи вызвана стимуляцией секретирующих желез и бокаловидных клеток лейкотриенами, протеиназами и нейропептидами[4].
Дисфункция ресничек[править | править код]
Реснитчатый эпителий подвергается плоскоклеточной метаплазии, что приводит к нарушению мукоцилиарного клиренса (нарушению эвакуации мокроты из лёгких). Эти начальные проявления ХОБЛ могут сохраняться в течение многих лет, не прогрессируя[4].
Бронхиальная обструкция[править | править код]
Бронхиальная обструкция, соответствующая стадиям ХОБЛ с 1 по 4, носит необратимый характер с наличием небольшого обратимого компонента. Выделяют следующие причины бронхиальной обструкции:
ХОБЛ с 1 по 4, носит необратимый характер с наличием небольшого обратимого компонента. Выделяют следующие причины бронхиальной обструкции:
- Необратимые:
- Ремоделирование и фиброз дыхательных путей,
- Потеря эластической тяги лёгкого в результате разрушения альвеол,
- Разрушение альвеолярной поддержки просвета мелких дыхательных путей;
- Обратимые:
- Накопление клеток воспаления, слизи и экссудата плазмы в бронхах,
- Сокращение гладкой мускулатуры бронхов,
- Динамическая гиперинфляция при физической нагрузке.
Обструкция при ХОБЛ, в основном, формируется на уровне мелких и мельчайших бронхов. Ввиду большого количества мелких бронхов, при их сужении примерно вдвое возрастает общее сопротивление нижних отделов респираторного тракта.
Спазм бронхиальной гладкой мускулатуры, воспалительный процесс и гиперсекреция слизи могут формировать небольшую часть обструкции, обратимую под влиянием лечения. Воспаление и экссудация имеют особенно важное значение при обострении[4].
Лёгочная гиперинфляция[править | править код]
Лёгочная гиперинфляция (ЛГИ) — повышение воздушности лёгочной ткани, образование и увеличение «воздушной подушки» в лёгких. В зависимости от причины возникновения подразделяется на два вида:
- статическая ЛГИ: вследствие неполного опорожнения альвеол на выдохе вследствие снижения эластической тяги лёгких
- динамическая ЛГИ: вследствие уменьшения времени выдоха в условиях выраженного ограничения экспираторного воздушного потока
С точки зрения патофизиологии, ЛГИ является адаптационным механизмом, так как приводит к снижению сопротивления воздушных путей, улучшению распределения воздуха и повышению минутной вентиляции в покое. Однако ЛГИ приводит к следующим неблагоприятным последствиям:
- Слабость дыхательной мускулатуры. Происходит укорочение и уплощение диафрагмы, что делает её сокращения малоэффективными.
- Ограничение нарастания дыхательного объёма при физической нагрузке. У здоровых людей при нагрузке происходит увеличение минутного объёма дыхания за счёт увеличения частоты и глубины дыхания. У больных ХОБЛ во время нагрузки увеличивается лёгочная гиперинфляция, так как увеличение ЧДД при ХОБЛ ведёт к укорочению выдоха, и ещё большая часть воздуха задерживается в альвеолах. Увеличение «воздушной подушки» не позволяет значительно увеличить глубину дыхания.
- Гиперкапния при физической нагрузке. Вследствие снижения отношения ООЛ к ЖЁЛ за счёт уменьшения ЖЁЛ вследствие ЛГИ происходит увеличение PaCO2 в артериальной крови.
- Создание внутреннего положительного давления в конце выдоха (intrinsic positive end-expiratory pressure, PEEPi). Вследствие роста «воздушной подушки» возникает давление эластической отдачи лёгких. В норме PEEPi равно нулю, у тяжёлых больных ХОБЛ вне обострения — не более 7—9 см вод. ст., а при острой дыхательной недостаточности достигает 20—22 см вод. ст. Это приводит к увеличению нагрузки на дыхательные мышцы, начало сокращения дыхательных мышц не совпадает с началом дыхательного потока, он начинается только тогда, когда давление, развиваемое мышцами, превышает PEEPi, когда альвеолярное давление становится отрицательным, что необходимо для вдоха.
- Повышение эластической нагрузки на лёгкие.
- Лёгочная гипертензия. В конечном итоге ЛГИ приводит к лёгочной гипертензии. Scharf и соавт. были получены данные о высокой частоте лёгочной гипертензии у больных с тяжёлой ХОБЛ эмфизематозного типа. В исследовании участвовало 120 пациентов, среднее ОФВ1 составляет 27 %, ООЛ — 225 %. При проведении катетеризации центральных вен среднее давление в лёгочной артерии превышало 20 мм рт. ст. у 90,8 % больных, давление заклинивания более 12 мм рт. ст. было отмечено у 61,4 % больных. Развитие лёгочной гипертензии связано с компрессией сердца и внутригрудных сосудов вследствие ЛГИ[17].
Эмфизема лёгких[править | править код]
Деструкция паренхимы ведёт к снижению эластической тяги лёгких, и поэтому имеет прямое отношение к ограничению скорости воздушного потока и увеличению сопротивления воздуху в лёгких. Мелкие бронхи, теряя связь с альвеолами, до этого находившимися в расправленном состоянии, спадаются и перестают быть проходимыми[4].
Расстройства газообмена[править | править код]
Обструкция дыхательных путей, деструкция паренхимы и расстройства лёгочного кровотока уменьшают лёгочную способность к газообмену, что приводит сначала к гипоксемии, а затем к гиперкапнии. Корреляция между значениями функции лёгких и уровнем газов артериальной крови слабо определяется, но при ОФВ1 более 1 л редко возникают существенные изменения газового состава крови. На начальных стадиях гипоксемия возникает только при физической нагрузке, а по мере прогрессирования болезни — и в состоянии покоя[4].
Лёгочная гипертензия[править | править код]
Лёгочная гипертензия развивается на IV стадии — крайне тяжёлое течение ХОБЛ (см стадии ХОБЛ), при гипоксемии (РаО2 менее 8 кПа или 60 мм рт. ст.) и часто также гиперкапнии.
Это основное сердечно-сосудистое осложнение ХОБЛ связано с плохим прогнозом. Обычно у больных с тяжёлой формой ХОБЛ давление в лёгочной артерии в покое повышено умеренно, хотя может увеличиваться при нагрузке. Осложнение прогрессирует медленно, даже без лечения.
К развитию лёгочной гипертензии имеют отношение сужение сосудов лёгких и утолщение сосудистой стенки вследствие ремоделирования лёгочных артерий, деструкция лёгочных капилляров при эмфиземе, которая ещё больше увеличивает давление, необходимое для прохождения крови через лёгкие. Сужение сосудов может возникать из-за гипоксии, которая вызывает сокращение гладкой мускулатуры лёгочных артерий, нарушения механизмов эндотелийзависимой вазодилатации (снижение продукции NO), патологической секреции вазоконстрикторных пептидов (таких как ET-1 — продукта клеток воспаления). Ремоделирование сосудов — одна из главных причин развития лёгочной гипертензии в свою очередь происходит за счёт выделения факторов роста или вследствие механического стресса при гипоксической вазоконстрикции[4].
Лёгочное сердце[править | править код]
Лёгочное сердце определяется как «гипертрофия правого желудочка в результате заболеваний, поражающих функцию и/или структуру лёгких, за исключением тех расстройств лёгких, которые являются результатом заболеваний, первично поражающих левые отделы сердца, как при врождённых заболеваниях сердца». Распространённость и течение лёгочного сердца при ХОБЛ до сих пор неясны. Лёгочная гипертензия и редукция сосудистого ложа вследствие эмфиземы ведут к гипертрофии правого желудочка и его недостаточности лишь у части больных[4].
Системные проявления[править | править код]
При ХОБЛ наблюдается системное воспаление и дисфункция скелетной мускулатуры. Системное воспаление проявляется наличием системного окислительного стресса, повышенной концентрацией циркулирующих цитокинов и активацией клеток воспаления. Проявлением дисфункции скелетных мышц являются потеря мышечной массы и различные биоэнергетические расстройства. Эти проявления ведут к ограничению физических возможностей пациента, снижают уровень здоровья, ухудшению прогноза заболевания[4].
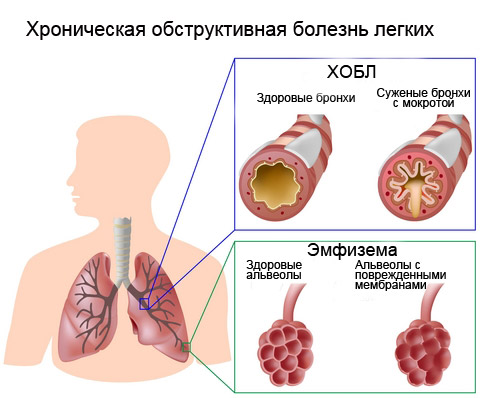
 Центрилобулярная эмфизема при ХОБЛ, макропрепарат
Центрилобулярная эмфизема при ХОБЛ, макропрепаратВ основе лежит воспалительный процесс, затрагивающий все структуры лёгочной ткани: бронхи, бронхиолы, альвеолы, лёгочные сосуды.
Морфологические изменения характеризуются метаплазией эпителия, гибелью ресничек эпителия, гипертрофией подслизистых желез, секретирующих слизь, пролиферацией гладкой мускулатуры в стенке дыхательных путей. Всё это приводит к гиперсекреции слизи, появлению мокроты, нарушению дренажной функции бронхов. Происходит сужение бронхов в результате фиброза. Повреждение паренхимы лёгких характеризуются развитием центролобулярной эмфиземы, изменениями альвеолярно-капиллярной мембраны и нарушениями диффузионной способности, приводящей к развитию гипоксемии.
Дисфункция дыхательных мышц и альвеолярная гиповентиляция приводят к хронической гиперкапнии, спазму сосудов, ремоделированию артерий лёгких с утолщением сосудистой стенки и уменьшением просвета сосудов. Лёгочная гипертензия и повреждение сосудов приводят к формированию лёгочного сердца. Прогрессирующие морфологические изменения лёгких и связанные нарушения дыхательных функций приводят к развитию кашля, гиперсекреции мокроты, дыхательной недостаточности[3].
Кашель — наиболее ранний симптом болезни[10]. Он часто недооценивается пациентами, будучи ожидаемым при курении и воздействии поллютантов. На первых стадиях заболевания он появляется эпизодически, но позже возникает ежедневно, изредка — появляется только по ночам. Вне обострения кашель, как правило, не сопровождается отделением мокроты. Иногда кашель отсутствует при наличии спирометрических подтверждений бронхиальной обструкции[4].
Мокрота — относительно ранний симптом заболевания. В начальных стадиях она выделяется в небольшом количестве, как правило, по утрам, и имеет слизистый характер. Гнойная, обильная мокрота — признак обострения заболевания[10].
Одышка возникает примерно на 10 лет позже кашля и отмечается вначале только пр
препараты при хронической болезни легких, симптомы и стадии ХОБЛ.
ХОБЛ — это прогрессирующее заболевание, которое характеризуется хроническим воспалением бронхиального дерева и разрушением легочной ткани в ответ на вдыхание вредных веществ. Табачный дым, производственные пыли или вредные газообразные вещества возглавляют этот список веществ. Воспаление внутри бронхов приводит к уменьшению просвета бронхов — обструкция бронха. Следствия обструкции — снижается скорость потока воздуха, нарушение легочной вентиляция. Это бронхообструктивная болезнь лёгких требующее постоянное лечение и контроль врача, особенно в период обострения заболевания. Эмфизема, буллезная эмфизема, хронический обструктивный бронхит это варианты проявления ХОБЛ.
Находясь в течении продолжительного времени в состоянии воспаления, дыхательные пути претерпевают значительные патологические изменения. Начинает беспокоить кашель, трудно дышать, возникает одышка.
Когда от обструкции повреждение бронхов и бронхиол становиться выраженным, возникает серьезная проблема газообмена в организме: получать достаточно кислорода и избавляться от лишнего углекислого газа становиться труднее. Эти изменения приводят к одышке и другим симптомам.
Причины хронической обструктивной болезни
Чтобы понять, почему развивается хобл, важно понять, как лёгкие работают. Обычно, вдыхаемый воздух проходит из носоглотки через дыхательные пути (бронхи, бронхиолы) к крошечным воздушным мешочкам легкого — альвеолы. В альвеолах кислород, который мы вдыхаем, проходит через их стенку в кровоток. Углекислый газ проходит в обратном направлении, из кровотока, назад в альвеолы, и устраняется при выдохе (рисунок 1).
Вдыхая дым во время курения, или являясь пассивным курильщиком, вдыхая различные раздражающие газообразные вещества или мелкие частицы, у человека происходит повреждение слизистой оболочки дыхательных путей, возникновению хронического воспаления, повреждая легочную ткань (рисунок 2), появляются приступы кашля.
При повреждения легкого возникает ситуация при которой обычный вдох – это проблема, при этом обмен кислорода и углекислого газа в альвеолах становиться затруднительным, что естественно требует терапии.
В большинстве случаев это приобретенное в течение жизни заболевание. Способствует этому сомнительному приобретению, прежде всего курение (табак, марихуана и т.п.).Другие факторы, которые увеличивают риск, включают повышенную чувствительность на вдыхаемые вещества. Особенно это касается вдыхания табачного дыма у пассивных курильщиков, вдыхание органической, неорганической, домашней пыли или загрязненного атмосферного воздуха, длительное воздействие профессиональных раздражителей (пары кислот и щелочей, производственная пыль).
Хроническая обструктивная болезнь может носить наследственный характер развития. Генетические факторы риска включают серьезный дефицит альфа 1- антитрипсина, белка, который защищает легкие. Встречаются и другие наследственные дефекты. Это также может объяснить развитие ХОБЛ у не курящих пациентов.Приблизительно 20 процентов людей, которые заболевают, никогда не курили.
В любом из вариантов развития заболевания, это прогрессирующая болезнь! Весь драматизм в слове прогрессирующая. Сформировавшись, она неудержимо будет стремиться к гибели пациента. И это надо понимать абсолютно каждому пациенту страдающему от заболевания лёгких и бронхов. Смерть наступает от прогрессирующей дыхательной недостаточности. Иными словами человек медленно умирает от нехватки кислорода в крови.
Вопрос от пациентаХОБЛ это бронхит, пневмония или эмфизема?
Термин хроническая обструктивная болезнь легких часто используется наряду с такими заболеваниями как бронхит и/или эмфизема, потому что они наиболее распространенные клинические формы патологии. Кроме того, текущее лечение ХОБЛ, хронического бронхита, и эмфиземы подобны. Но исходы хронического бронхита и обструкции лёгких различные. Поэтому так важно поставить правильный диагноз.
Проявления ХОБЛ
- Одышка. Две трети пациентов, которые болеют ХОБЛ, обращаются к врачу при возникновении одышки. Затрудненное дыхание и одышка мешают жить и работать, поэтому пациент приходит на прием к врачу. Между впервые возникшим ощущением одышки и визитом к пульмонологу проходит три или пять лет.
- Кашель. Кашель беспокоит привычно, как кашель курильщика. Кашлю не придают серьезного значения. Мокрота при кашле серого, зеленого или бурого цвета. Микробы, которые живут и размножаются в бронхах, окрашивают мокроту в такие цвета.
- Свистящее дыхание. Одышка и кашель сопровождаются хрипами и свистами в грудной клетке. Сужение просвета бронха вызывает при дыхании свистящие звуки. Мокрота внутри бронхов, усиливает или меняет эти звуки.
Диагностика хронической обструктивной болезни легких
За 10 лет в клинике ИнтеграМед получили помощь 9,5 тысяч пациентов с ХОБЛ. Знания и опыт, приобретенные во время работы в НИИ пульмонологии, помогают нашим пульмонологам подобрать правильную схему лечения.
Во время приема у врача ваши жалобы внимательно выслушают. Жалобы и анамнез помогают правильно оценить развитие болезни и степень тяжести. Степень тяжести болезни оцениваются по международным рекомендациям GOLD 2018. Одышка измеряется в баллах при помощи анкетирования пациента, по шкале MRC . Оценка одышки необходима для наблюдения за лечением. У пациента оценивается аппетит, рост и вес, форма грудной клетки и кожных покровов. Обязательно измеряется уровень кислорода в крови.
После осмотра проводятся дыхательные тесты. Врачи исполняют спирометрию самостоятельно. Результат теста становиться точным при выполнении дыхательного теста врачом. При необходимости проведут комплексное исследование функции дыхания и диффузионной способности легких.
Лечение ХОБЛ
Лечение ХОБЛ – это длительный и последовательный процесс под контролем врачей. Контроль проводится при визитах к врачу или on-line консультациях по скайп. Задача лечебной программы ХОБЛ уменьшить количество обострений, улучшить дыхательную функцию, быстро справиться с обострением.
Скайп консультации
Консультации on-line экономят время и силы наших пациентов. Пациент пересылает в клинику анализы, КТ исследование. Затем в оговоренный заранее час врач пульмонолог, который лечит вас, выходит на связь по Скайп. Если во время консультации по скайп врач понимает, что требуется осмотр для коррекции лечения, то вас пригласят на прием.
Вызов врача на дом
Для тяжелых пациентов с ХОБЛ предлагается услуга Вызов пульмонолога на дом. Консультирует на дому Самойленко Виктор Александрович врач пульмонолог, кандидат медицинских наук, номинант Национальной премии лучшие врачи России «Призвание», ученик академика РАН, проф. Чучалина А.Г. Во время выездной консультации врач корректировать лечение, изменять режимы терапии кислородом, сделать новые назначения.
Госпитализация
Если выясняется, что для лечения требуется только пульмонологический стационар, то организуем СРОЧНУЮ госпитализацию в пульмонологический стационар. Будем контролировать лечение совместно с нашими коллегами в больнице.
«Дневной стационар»
В условиях «Дневного стационара» мы боремся с обострениями ХОБЛ внутривенными инъекциями в сочетании с интенсивной небулайзерной терапией. Два – три дня интенсивного лечения приведут к улучшению самочувствия. Когда дыхание восстановиться, возможным станет назначение базисной терапии.
Легочная реабилитация при ХОБЛ
 В нашем пульмонологическом отделении разработана «Программа легочной реабилитации для пациентов с хронической обструктивной болезнью легких».
В нашем пульмонологическом отделении разработана «Программа легочной реабилитации для пациентов с хронической обструктивной болезнью легких».
Курс комплексной терапии позволяет заменить бронхоскопические санации у пациентов с бронхоэктазами.
- мокрота становится легко откашливаемой, откашливание происходит естественным путем, проводиться заливка в самые мелкие бронхи лекарственные препараты, включая антимикробные средства.
- введение препаратов внутрь бронха и удаление мокроты не носит инвазивный и травматичный характер.
- за счет положительного эффекта от дренажных техник и специальных упражнений, входящих в курс, улучшается лимфодренаж бронхов, их кровоснабжение. Как следствие усиливаются защитные свойства слизистой поврежденных бронхов и окружающей легочной ткани.
- отсутствуют риски присущие бронхоскопии: риск кровотечения, повреждения и аллергической реакции на анестезию.
Хроническая обструктивная болезнь легких (ХОБЛ): лечение, симптомы, продолжительность жизни
Закрыть- Болезни
- Инфекционные и паразитарные болезни
- Новообразования
- Болезни крови и кроветворных органов
- Болезни эндокринной системы
- Психические расстройства
- Болезни нервной системы
- Болезни глаза
- Болезни уха
- Болезни системы кровообращения
- Болезни органов дыхания
- Болезни органов пищеварения
- Болезни кожи
- Болезни костно-мышечной системы
- Болезни мочеполовой системы
- Беременность и роды
- Болезни плода и новорожденного
- Врожденные аномалии (пороки развития)
- Травмы и отравления
- Симптомы
- Системы кровообращения и дыхания
- Система пищеварения и брюшная полость
- Кожа и подкожная клетчатка
- Нервная и костно-мышечная системы
- Мочевая система
- Восприятие и поведение
- Речь и голос
- Общие симптомы и признаки
- Отклонения от нормы
- Диеты
- Снижение веса
- Лечебные
- Быстрые
- Для красоты и здоровья
- Разгрузочные дни
- От профессионалов
- Монодиеты
- Звездные
- На кашах
- Овощные
- Детокс-диеты
- Фруктовые
- Модные
- Для мужчин
- Набор веса
- Вегетарианство
- Национальные
- Лекарства
- Антибиотики
- Антисептики
- Биологически активные добавки
- Витамины
- Гинекологические
- Гормональные
- Дерматологические
- Диабетические
- Для глаз
- Для крови
- Для нервной системы
- Для печени
- Для повышения потенции
- Для полости рта
- Для похудения
- Для суставов
- Для ушей
- Желудочно-кишечные
- Кардиологические
- Контрацептивы
- Мочегонные
- Обезболивающие
- От аллергии
- От кашля
- От насморка
- Повышение иммунитета
- Противовирусные
- Противогрибковые
- Противомикробные
- Противоопухолевые
- Противопаразитарные
- Противопростудные
- Сердечно-сосудистые
- Урологические
- Другие лекарства
- Врачи
- Клиники
- Справочник
- Аллергология
- Анализы и диагностика
- Беременность
- Витамины
- Вредные привычки
- Геронтология (Старение)
- Дерматология
- Дети
- Женское здоровье
- Инфекция
- Контрацепция
- Косметология
- Народная медицина
- Обзоры заболеваний
- Обзоры лекарств
- Ортопедия и травматология
- Питание
- Пластическая хирургия
- Процедуры и операции
- Психология
- Роды и послеродовый период
- Сексология
- Стоматология
- Травы и продукты
- Трихология
- Другие статьи
- Словарь терминов
- [А] Абазия .. Ацидоз
- [Б] Базофилы .. Богатая тромбоцитами плазма
- [В] Вазектомия .. Выкидыш
- [Г] Галлюциногены .. Грязи лечебные
- [Д] Дарсонвализация .. Дофамин
- [Ж] Железы .. Жиры
- [И] Иммунитет .. Искусственная кома
- [К] Каверна .. Кумарин
- [Л] Лапароскоп .. Лучевая терапия
- [М] Макрофаги .. Мутация
- [Н] Наркоз .. Нистагм
- [О] Онкоген .. Отек
- [П] Паллиативная помощь .. Пульс
- [Р] Реабилитация .. Родинка (невус)
- [С] Секретин .. Сыворотка крови
- [Т] Таламус .. Тучные клетки
- [У]
что это такое и как лечится ХОБЛ?
ХОБЛ — коварное заболевание, которое, как правило, обнаруживается уже на поздних стадиях. Поэтому людям, находящимся в группе риска, следует быть особенно внимательными к состоянию своего здоровья. По данным Всемирной организации здравоохранения, в 2012 году от хронической обструктивной болезни легких умерло свыше 3 000 000 человек.
Что собой представляет ХОБЛ и в чем причины ее возникновения
Существует много причин, которые вызывают хроническое воспаление в мелких бронхах: воздействие табачного дыма, профессиональных вредностей (красителей, строительной пыли), частые респираторные инфекции. Из-за воспаления мелкие бронхи суживаются, и пациенту становится трудно дышать.
Для этого заболевания характерно прогрессирующее ограничение движения воздушного потока в дыхательных путях. Причиной ХОБЛ является воспаление легочной ткани в ответ на раздражение патогенными газами и частицами. Развитие патологического процесса начинается с изменений состава секрета бронхов. Полностью хроническая обструктивная болезнь легких не излечивается, ее развитие можно только затормозить. Однако если обнаружить болезнь на ранних стадиях и прекратить вредное воздействие на бронхи, прогрессирование идет очень медленно и не мешает пациенту вести активный образ жизни.
Симптомы заболевания
При хронической обструктивной болезни легких наблюдаются следующие симптомы:
- частый кашель с мокротой;
- одышка, ощущение нехватки воздуха.
Такие симптомы, особенно с возрастом, могут наблюдаться в силу целого ряда других заболеваний, поэтому распознать ХОБЛ бывает непросто.
Классификация
ХОБЛ может развиваться по двум сценариям — или у пациента развивается хронический бронхит , или эмфизема легких . Говорить о хроническом бронхите можно тогда, когда пациента беспокоит кашель в общей сложности не менее 3 месяцев в году 2 года подряд или более. В этом случае преобладают гнойные воспалительные процессы в бронхах, которые сопровождаются отечностью и синюшностью кожи больного. Развитие осложнений и терминальная стадия наступают в молодом возрасте. В случае эмфизематозного сценария на первый план в симптоматике выходит одышка с затрудненным выдохом. Для таких больных характерны розово-серый цвет кожи, бочкообразная грудная клетка. Болезнь протекает мягче, и пациенты обычно доживают до пожилого возраста.
При любом сценарии выделяют пять последовательных этапов развития ХОБЛ. Кашель и мокрота присутствуют на всех из них:
- Предболезнь (нулевая стадия) . Имеется длительное воздействие факторов риска, пациента уже беспокоит кашель с мокротой или одышка, но функция легких не страдает. Такие пациенты находятся в группе риска, но не всегда заболевают.
- Легкое течение (первая стадия) . Показатели легочной вентиляции начинают снижаться, однако нарушения незначительные. Пациенты чаще болеют длительными бронхитами.
- Среднетяжелое течение (вторая стадия). Одышка мешает пациенту вести нормальный образ жизни, могут возникать пневмонии, нарушение функции легких значительное.
- Тяжелое течение (третья стадия) . Одышка учащается, кашель усиливается, пациент не может справляться с повседневными делами, функция легких серьезно страдает.
- Крайне тяжелое течение (четвертая стадия) . Пациент почти не может дышать самостоятельно, развиваются осложнения заболевания. Начиная с четвертой стадии высока вероятность летального исхода, поскольку больной практически не может нормально дышать, нарушена работа сердца.
Поэтому крайне важна ранняя диагностика болезни.
Диагноз — ХОБЛ, или Как выявить болезнь
Для диагностики ХОБЛ используются следующие методы:
- Золотым стандартом диагностики ХОБЛ является спирометрия и проведение пробы с бронхолитиком . Эти исследования позволяют объективно оценить функцию легких.
- Рентгенография легких позволяет выявить осложнения заболевания.
- ЭКГ регулярно выполняют для того, чтобы вовремя выявить сердечные осложнения — изменения со стороны правого желудочка.
- Общий анализ крови . В стадии обострения обычно наблюдается повышение лейкоцитов, на поздних этапах болезни повышается вязкость крови, количество эритроцитов и гемоглобин.
- Цитологическое исследование мокроты . У больных ХОБЛ мокрота обычно слизистая, в фазе обострения — гнойная.
Профилактика хронической обструктивной болезни легких
В группу риска попадают курильщики — активные и пассивные, пациенты, имеющие производственные вредности, а также те, у кого в семье были случаи ХОБЛ или бронхиальной астмы. Им рекомендовано проходить спирометрию раз в год вне зависимости от наличия симптомов заболевания — это позволяет вовремя выявить первые признаки нарушения легочной вентиляции и вовремя принять меры. В первую очередь необходимо минимизировать факторы риска: отказаться от курения, проходить вакцинацию против гриппа и пневмококка для того, чтобы уменьшить частоту респираторных инфекций, лето проводить в приморских и горных районах.
Лечение хронической обструктивной болезни легких
Задачами терапии ХОБЛ являются предупреждение прогрессирования болезни, ее осложнений и обострений, снижение выраженности клинических симптомов, достижение лучшей переносимости физических нагрузок, повышение качества жизни больных, снижение смертности. Для этого могут применяться медикаментозные средства, кислородотерапия, хирургическое вмешательство, а также физиотерапия и лечебная физкультура, которые позволяют максимально улучшить легочную функцию немедикаментозными методами.
Медикаментозное лечение
При ХОБЛ назначают следующие группы препаратов:
- Бронхолитики . Устраняют одышку, блокируют бронхоспазмы.
- Глюкокортикостероиды . Обладают выраженным противовоспалительным действием.
- Отхаркивающие средства . Разжижают мокроту.
- Антиоксиданты . Снижают продолжительность и частоту обострений ХОБЛ.
Кислородотерапия
Когда возможности лекарственного лечения болезни при тяжелом течении исчерпаны, применяются концентраторы кислорода, которые позволяют пациентам длительно дышать обогащенным кислородом воздухом (от 15 часов в сутки с двухчасовым перерывом). Обычно данные процедуры проводятся в домашних условиях.
Хирургическое лечение
Иногда при ХОБЛ применяются хирургические методы лечения, в т.ч. трансплантация легких, но они малоэффективны. Для ХОБЛ характерно образование в легких крупных полостей — булл, заполненных воздухом или мокротой. Их удаление может облегчить состояние больного. Такая операция называется буллэктомией.
Хотя Всемирная организация здравоохранения признает ХОБЛ неизлечимым заболеванием, она также обращает внимание на то, что многие случаи возникновения этой патологии предотвратимы. Здоровый образ жизни, регулярное обследование легких, соблюдение рекомендаций врача помогут снизить риск заболевания и облегчить состояние больного в случае возникновения ХОБЛ.

причины, симптомы, диагностика и лечение
ХОБЛ (хроническая обструктивная болезнь легких) – бронхолегочное прогрессирующее заболевание, при котором происходит ограничение воздушного потока, который циркулирует через дыхательные пути. В результате все системы организма человека страдают от нехватки кислорода и избытка углекислого газа.
Болезнь развивается из-за повреждающих факторов, которые длительно воздействуют на дыхательную систему: хронические воспаления нижних дыхательных путей, постоянное вдыхание воздуха с вредными компонентами (сажа, химические вещества). На первом месте среди неблагоприятных факторов, вызывающих развитие этого тяжелого заболевания, стоит курение.
Как устроена дыхательная система
Дыхательная система состоит из дыхательных путей и легких. Поступление кислорода к клеткам организма происходит путем его переноса в альвеолы легких, а потом в кровь.
Альвеолы – структурная часть легких. Они представляют собой тонкостенные пузырьки диаметром 0,2мм, оплетенные сетью капилляров. В легких содержится около 500 миллионов альвеол. Через капилляры кислород попадает в кровь и разносится по всем системам организма. И так же через капилляры продукт жизнедеятельности – углекислый газ, доставляется из организма в альвеолы.
Нижние дыхательные пути – это трахея и бронхи. На вдохе по ним в легкие с воздухом транспортируется кислород, а на выдохе выводится углекислый газ.
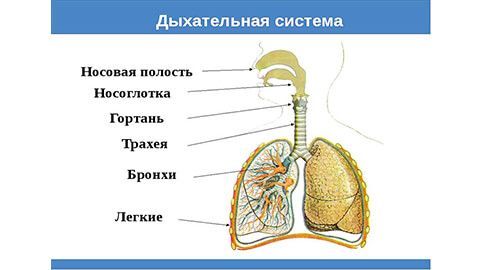
Бронхи – парный орган, который ответвляется от трахеи к правому и левому легкому. Они представляют собой разветвленную сеть трубочек, которые заполняют весь объем легких. Тоненькие кончики бронхов заканчиваются множеством альвеол.
Кроме транспортной функции у бронхов есть еще одна важная – защитная. Воздух, проходя по ним, согревается, обеззараживается и фильтруется.
Защитная функция работает благодаря строению эпителия внутренних стенок бронхов и бактерицидному слизистому секрету, который продуцируется в бронхах.
ХОБЛ – что это за болезнь?
По различным причинам защитный барьер организма срабатывает не всегда. Слизистые оболочки повреждаются, и тогда в тканях возникает иммунный ответ – воспаление. Это может случиться из-за аллергенов, вдыхания вредных веществ, болезнетворных бактерий и вирусов.
При воспалении бронхов (бронхите) ткани отекают, краснеют, количество слизи резко возрастает, она становится вязкой. Если при этом диаметр бронхов сужается, их способность проводить воздух соответственно ухудшается. Это явление называется обструкцией. При обструкции пациент испытывает затруднение при дыхании, одышку, возможен спазм. Если воспаление затрагивает альвеолы – возникает воспаление легких.
Обструкция характерна для бронхиальной астмы, осложненной формы острых и хронических бронхитов (обструктивные бронхиты).
Но что такое ХОБЛ и чем она отличается от этих заболеваний? Дело в том, что обструкция бывает обратимой. При астме причиной обструкции бывает бронхоспазм, когда бронхиальные мышцы сокращаются, приводя к сужению просвета бронхов. Применение спазмолитиков и бронхолитиков снимает приступ.
При остром бронхите после выздоровления ткань заживает и восстанавливает свои функции.
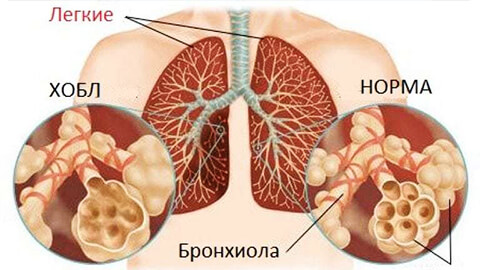
Хроническая обструктивная болезнь характерна необратимыми процессами в тканях бронхов и альвеол. В этом случае возникают изменения на органическом уровне, и обструкция плохо поддается устранению препаратами. В результате дыхательная система уже не справляется со своими задачами, и человек испытывает хроническую дыхательную недостаточность.
Ткани организма хронически недополучают кислород, а углекислый газ не выводится как следует. К тому же измененная слизистая оболочка не может справляться с микробами и вирусами, и больной начинает страдать инфекционными заболеваниями. Хроническая обструкция имеет склонность к прогрессированию.
Заболевание захватывает бронхи и легкие, и включает в себя хронический обструктивный бронхит и эмфизему легких. Большинство пациентов имеют признаки обеих болезней.
Как развивается ХОБЛ
Болезнь формируется постепенно. Запуском ее механизма является неблагоприятные внешние воздействия, провоцирующие воспалительный процесс в органах дыхательной системы. Также важным фактором является генетическая предрасположенность, из-за которой происходит нарушение баланса разрушения и синтеза здоровой ткани.
При воспалении высвобождаются легочные протеазы – ферменты, которые расщепляют молекулы слизистой ткани бронхов и легких. В норме этот процесс сбалансирован работой антипротеаз, которые «отвечают» за восстановление молекул. Одной из протеаз является альфа-1-антитрипсин. В ряде случаев у людей больных ХОБЛ наблюдается недостаток альфа-1-антитрипсина. Это значит, что активность антипротеаз снижена, и процесс разрушения ткани преобладает над процессом восстановления.
Если здоровая структура слизистой оболочки бронхов не успевает восстанавливаться, она замещается фиброзной соединительной тканью по типу рубцовой. Если вредные воздействия не прекращаются, эта грубая ткань, постепенно нарастает, утолщая стенки бронхов и сужая их диаметр. Также при воспалительном процессе возникает гиперсекреция слизи, которая забивает проход бронхов. Через какое-то время процесс становится необратимым и начинает прогрессировать даже если вредные факторы будут устранены.
Если бронхи при повреждении утолщаются, то стенки альвеол наоборот – разрушаются. В результате происходит патологическое расширение воздушных пространств, паренхима оказывается более слабо прикрепленной к дыхательным путям, что ведет к затруднению выхода воздуха на выдохе. Разрушенные альвеолы могут образовывать буллы (воздушные кисты) диаметром более 1 см. Такие патологии приводят к утрате эластической силы легких и их гипервоздушности.
Какие факторы ведут к развитию заболевания
Курение
По статистике около 75% случаев ХОБЛ вызваны злостным курением. Выкуривание 20 сигарет в день более в течении 20 лет и дольше, с большой вероятностью приводит к клинически установленному диагнозу. При пассивном курении регулярно около 20 часов в неделю риск заболеть удваивается.
Неблагоприятные профессиональные воздействия
Работа в условиях повышенной загазованности, запыленности и химической загрязненности – то есть при вдыхании веществ, повреждающих слизистую оболочку дыхательных путей, например, на асбестовых, гипсовых предприятиях, шахтах.
Риск заболевания повышается, если работа или бытовые условия связаны с вдыханием смол, возникающих при сжигании дров, угля и другого биотоплива, при недостаточной вентиляции помещения.
Тяжелое течение бронхиальной астмы
Если астма протекает длительное время с тяжелыми приступами, обструкция бронхов постепенно перестает быть обратимой, и переходит в хроническую форму. Это особенно вероятно, если диагноз был установлен с детства.
Хронические инфекции
Рецидивирующие инфекционные заболевания нижних дыхательных путей могут приводить к хронизации и развитию обструкции. В свою очередь, люди больные ХОБЛ, часто страдают инфекциями дыхательных путей. Хроническая обструкция приводит к застою мокроты в нижних дыхательных путях, что способствует размножение бактерий. Это в свою очередь усиливает воспаление и дальнейшее поражение бронхолегочной ткани. А значит ведет к скорейшему прогрессированию заболевания.
Симптомы ХОБЛ

Кашель – самый ранний признак заболевания. Сначала он имеет эпизодический характер, затем становится ежедневным. Кашель курильщика можно считать ранним симптомом развивающейся обструктивной болезни.
Отделение мокроты. Относительно ранний симптом. В период ремиссий мокроты может не быть.
Одышка. Появляется примерно через 10 лет после начала заболевания. На поздней стадии одышка появляется даже при незначительных физических нагрузках, вплоть до тяжелой дыхательной недостаточности.
Дыхание. Ослабленное, свистящее, на выдохе укороченное. Дыхание через сжатые зубы.
Потеря веса.
Бочкообразная грудная клетка.
При развитии дыхательной недостаточности кожа больного приобретает синюшный оттенок, возникает отечность, одутловатость лица. Концы фаланг пальцев утолщаются.
При запущенных формах болезни у человека могут развиваться признаки отравления углекислым газом (чаще в ночное время).
Диагностика
Заболевание формируется задолго до возникновения функциональных нарушений, которые можно зафиксировать инструментально. Поэтому, к сожалению, ранняя диагностика ХОБЛ практически невозможна.
При диагностировании применяют такие методы:
- рентгенографию и КТ (компьютерную томографию) грудной клетки;
- исследование функции дыхательной системы при помощи спирометрии и других тестов;
- посевы мокроты на микрофлору;
- определение уровня альфа-1-антитрипсина;
- ЭКГ и эхокардиография для исключения сердечных причин одышки и выявления осложнений на сердце.
При диагностике важно дифференцировать ХОБЛ от заболеваний со сходной клинической картиной – астмой, сердечной недостаточностью.
Лечение

Стратегической задачей при лечении стабильно протекающей обструктивной болезни является предупреждение обострений и повышение функциональности дыхательной системы.
Для этой цели применяется комплекс мер:
- Отказ от табакокурения. Имеет решающее значение в терапии.
- Ингаляционные бронходилататоры – препараты, расширяющие бронхи.
- Ингаляционные кортикостероиды – снижают воспаление и облегчают симптомы.
- Препараты ингибиторы фосфодиэстеразы-4 – обладают противовоспалительным и бронхорасширяющим воздействием.
- Оксигенотерапия – лечение кислородом.
- Нормализация питания.
- Лечебная физкультура.
- В некоторых случаях показано хирургическое вмешательство.
Пациентам с ХОБЛ показана вакцинация против гриппа во избежание осложнений и резкого прогрессирования болезни.
Осложнения
Течение ХОБЛ характерно следующими осложнениями:
- Дыхательная недостаточность.
- Рецидивирующие инфекции дыхательных путей.
- Легочная гипертензия (повышенное давление в малом круге кровообращения).
- Недостаточность правого желудочка сердца (легочное сердце).
- Пневмоторакс (скопление воздуха в плевральной полости).
- Рак легких.
- Ишемическая болезнь сердца.
- Тревожные и депрессивные расстройства.
- Потеря веса.
Осложненное течение заболевания заканчивается летальным исходом в 50% случаев в течение 10 лет после установления диагноза. Прогноз во многом зависит от того, удалось ли пациенту отказаться от курения и каков стаж курильщика у него был до этого.
причины, симптомы, лечение и профилактика
Хроническая обструктивная болезнь лёгких (формулировка диагноза ХОБЛ) – это патологический процесс, для которого свойственно частичное ограничение потока воздуха в дыхательных путях. Заболевание вызывает необратимые изменения в организме человека, поэтому существует большая угроза для жизни, если лечение было назначено не вовремя.
Причины
Патогенез ХОБЛ ещё не до конца изучен. Но специалисты выделяют основные факторы, вызывающие патологический процесс. Как правило, патогенез болезни включает прогрессирующую обструкцию бронхов. Основными факторами, влияющими на формирование болезни, являются:
- Курение.
- Неблагоприятные условия профессиональной деятельности.
- Сырой и холодный климат.
- Инфекция смешанного генеза.
- Острый затяжной бронхит.
- Болезни лёгких.
- Генетическая предрасположенность.
Какие проявления у заболевания?
Хроническая обструктивная болезнь лёгких – это патология, которая чаще всего диагностируется у пациентов в возрасте 40 лет. Первые симптомы заболевания, которые начинает у себя замечать пациент, кашель и одышка. Часто такое состояние проходит в комбинации со свистами при дыхании и выделениями мокроты. Вначале она выходит в маленьком объём. Более выраженный характер симптомы приобретают в утреннее время.
Кашель – это самый первый признак, который беспокоит пациентов. В холодное время года обостряются респираторные заболевания, которые играют важную роль в формировании ХОБЛ. Обструктивная болезнь лёгких имеет следующие симптомы:
- Одышка, которая беспокоит при выполнении физических нагрузок, а далее может поражать человека во время покоя.
- При влиянии пыли, холодного воздуха одышка усиливается.
- Симптомы дополняет малопродуктивный кашель с трудно выделяемой мокротой.
- Сухие хрипы высокого темпа при выдохе.
- Симптомы эмфиземы лёгких.
Стадии
Классификация ХОБЛ основано определяется с учётом тяжести течения недуга. Кроме этого, она предполагает наличие клинической картины и функциональных показателей.
Классификация ХОБЛ предполагает 4 стадии:
- Первая стадия – пациент не замечает у себя никаких патологических отклонений. Его может посещать кашель хронической направленности. Органические изменения неопределённы, поэтому поставить диагноз ХОБЛ на этой стадии не удаётся.
- Вторая стадия — заболевание протекает не тяжело. Пациенты обращаются к врачу на консультацию по поводу одышки во время выполнения физических упражнений. Ещё хроническая обструктивная болезнь лёгких сопровождается интенсивным кашлем.
- Третья стадия ХОБЛ сопровождается тяжёлым течением. Для неё характерно наличие ограниченного поступления воздуха в дыхательные пути, поэтому одышка формируется не только при физических нагрузках, но и в состоянии покоя.
- Четвёртая стадия – крайне тяжёлое течение. Возникающие симптомы ХОБЛ носят опасный характер для жизни. Наблюдается закупоренность бронхов и формируется лёгочное сердце. Пациенты, у которых диагноз 4-й стадии ХОБЛ, получают инвалидность.
Хроническая обструктивная болезнь легких (ХОБЛ)
Методы диагностики
Диагностика представленного заболевания включает в себя следующие методы:
- Спирометрия – способ исследования, благодаря которому удаётся определить первые проявления ХОБЛ.
- Измерение жизненной ёмкости лёгких.
- Цитологическое исследование мокроты. Такая диагностика позволяет определить характер и выраженность воспалительного процесса в бронхах.
- Анализ крови позволяет обнаружить при ХОБЛ увеличенную концентрацию эритроцитов, гемоглобина и гематокрита.
- Рентгенография лёгких позволяет определить наличие уплотнения и изменения бронхиальных стенок.
- ЭКГ позволяют получить данные о развитии лёгочной гипертензии.
- Бронхоскопия – метод, позволяющий установить диагноз ХОБЛ, а также просмотреть бронхи и определить их состояние.
Лечение

Бронхи при ХОБЛ
Хроническая обструктивная болезнь лёгких – это патологический процесс, вылечить который невозможно. Однако врач назначает своему пациенту определённую терапию, благодаря которой удаётся уменьшить частоту обострений и продлить жизнь человека. На курс назначаемой терапии оказывает большое влияние патогенез заболевания, ведь здесь очень важно устранить причину, способствующую возникновению патологии. В этом случае врачом назначаются следующие мероприятия:
- Лечение ХОБЛ предполагает использование медикаментов, действие которых направлено на увеличение просвета бронхов.
- Для разжижения мокроты и её выведения в процесс терапии задействуют муколитические средства.
- Помогают купировать воспалительный процесс при помощи глюкокортикоидов. Но продолжительное их использование не рекомендовано, так как начинают возникать серьёзные побочные эффекты.
- Если имеет место обострение, то это говорит о наличие его инфекционного происхождения. В таком случае врач прописывает антибиотики и антибактериальные препараты. Их дозировка назначается с учётом чувствительности микроорганизма.
- Для тех, кто страдает на сердечную недостаточность необходима кислородотерапия. При обострении пациенту назначают санитарно-курортное лечение.
- Если диагностика подтвердила наличие лёгочной гипертензии и ХОБЛ, сопровождающиеся отчётностью, то лечение включает диуретики. Устранить проявления аритмии помогают гликозиды.
ХОБЛ – заболевание, лечение которого не может обойтись без правильно составленной диеты. Причина в том, что потеря мышечной массы может привести к смерти.

Внешний вид больных в зависимости от типа ХОБЛ
Пациента могут положить на стационарное лечение, если у него:
- большая интенсивность нарастания выраженности проявлений;
- лечение не даёт необходимого результата;
- возникает новая симптоматика;
- нарушается ритм сердца;
- диагностика определяет такие заболевание, как сахарный диабет, пневмония, недостаточная работоспособность почек и печени;
- не удаётся оказать медицинскую помощь в амбулаторных условиях;
- сложности в диагностике.
Профилактические мероприятия
Профилактика ХОБЛ включает в себя комплекс мероприятий, благодаря которым каждый человек сможет предостеречь свой организм от этого патологического процесса. Она состоит в выполнении следующих рекомендаций:
- Пневмония и грипп — самые частые причины формирования ХОБЛ. Поэтому необходимо ставить прививки от гриппа каждый год.
- Раз в 5 лет проводить вакцинации от пневмококковой инфекции, благодаря чему удаётся защитить свой организм от поражения пневмонией. Назначить вакцинацию сможет только лечащий врач после проведения соответствующего осмотра.
- Табу на курение.
Осложнения ХОБЛ могут быть самыми разнообразными, но, как правило, все они ведут к инвалидизации. Поэтому важно вовремя осуществлять лечение и все время находиться под контролем специалиста. А лучше всего качественно проводить профилактические мероприятия, чтобы предупредить формирование патологического процесса в лёгких и предостеречь себя от этого недуга.
ХОБЛ: симптомы, лечение, препараты, стадии болезни, диагностика
Хроническая обструктивная болезнь легких (ХОБЛ) – актуальная проблема современной пульмонологии, напрямую связанная с нарушениями экологического благополучия человечества и, в первую очередь, с качеством вдыхаемого воздуха. Данная легочная патология характеризуется продолжающимся нарушением скорости продвижения воздуха в легких со склонностью к прогрессированию и вовлечению в патологический процесс помимо легких других органов и систем.
В основе ХОБЛ лежат воспалительные изменения легких, реализующиеся под действием табачного дыма, выхлопных газов и прочих вредных примесей атмосферного воздуха.
Основная особенность ХОБЛ – это возможность предупреждения его развития и прогрессирования.
На сегодня по данным ВОЗ данное заболевание – четвертая по частоте причина смертности. Пациенты погибают от дыхательной недостаточности, сердечно-сосудистых патологий, ассоциированных с ХОБЛ, рака легкого и опухолей иных локализаций.
В целом, человек с этим заболеванием по экономическому ущербу (невыходам на работу, менее эффективному труду, стоимостям госпитализаций и амбулаторного лечения) превосходит пациента с бронхиальной астмой в три раза.
Кто рискует заболеть
В России примерно каждый третий мужчина старше 70, болен хронической обструктивной болезнью легких.
- На первом месте среди рисков для ХОБЛ стоит табакокурение.
- За ним следуют вредные производства (в том числе с высокой запыленностью рабочего места) и жизнь в промышленных городах.
- Также в группу риска попадают лица старше 40 лет.
К предрасполагающим факторам развития патологии (особенно у молодых) стоят генетически обусловленные расстройства формирования соединительной ткани легких, а также недоношенность младенцев, при которой в легких не хватает сурфактанта, обеспечивающего их полноценное расправление с началом дыхания.
Интересны эпидемиологические исследования различий развития и течения ХОБЛ у городских и сельских жителей РФ. Для сельчан более характерны более тяжелые формы патологии, гнойные и атрофические эндобронхиты. У них хроническая обструктивная болезнь легких чаще сочетается с другими тяжелыми соматическими заболеваниями. Виновниками этого, вероятнее всего становятся недостаточная доступность квалифицированной медицинской помощи в российской деревне и отсутствие скрининговых исследований (спирометрии) среди широких слоев курильщиков старше 40 лет. При этом психологический статус у жителей села, больных ХОБЛ, не отличается от такового у горожан, что демонстрирует, как хронические гипоксические изменения в ЦНС у больных данной патологией, независимо от места проживания, так и общий уровень депрессивности российского города и деревни.
Варианты болезни, стадии
Различают два основных типа хронической обструктивной болезни легких: бронхитический и эмфизематозный. Первый включает в себя преимущественно проявления хронического бронхита. Второй – эмфизему. Иногда выделяют и смешанный вариант заболевания.
- При эмфизематозном варианте отмечается повышение воздушности легких за счет разрушения альвеол, более резко выражены функциональные нарушения, определяющие падение насыщения крови кислородом, снижение работоспособности и проявления легочного сердца. При описании внешнего вида такого пациента пользуются словосочетанием “розовый пыхтельщик”. Чаще всего это курящий мужчина в возрасте около 60 лет с дефицитом веса, розовым лицом и холодными руками, страдающий выраженной одышкой и кашлем со скудной слизистой мокротой.
- Хронический бронхит проявляет себя кашлем с мокротой (на протяжении трех месяцев за последние 2 года). Пациент с таким вариантом патологии подходит под фенотип “синий отечник”. Это женщина или мужчина около 50 лет со склонностью к полноте, с диффузной синюшностью кожи, кашлем с обильной слизисто-гнойной мокротой, склонный к частым респираторным инфекциям, часто страдающий от правожелудочсковой сердечной недостаточности (легочного сердца).
При этом патология довольно долгий период времени может протекать без регистрируемых пациентом проявлений, развиваясь и прогрессируя медленно.
У патологии выделяются фазы стабильности и обострения. В первом случае проявления неизменны на протяжении недель или даже месяцев, динамика отслеживается лишь при наблюдении в течение года. Обострение знаменуется ухудшением симптомов на протяжении не менее 2 суток. Клинически значимыми считаются частые обострения (от 2 за 12 месяцев или обострения, повлекшие из-за тяжести состояния госпитализацию), после которых пациент выходит с уменьшенными функциональными возможностями легких. В этом случае число обострений влияет на продолжительность жизни пациентов.
Отдельным вариантом, выделяемым в последние годы, стала ассоциация бронхиальная астма/ХОБЛ, развившаяся у курильщиков, страдавших астмой ранее (так называемы оверлап-синдром или перекрестный синдром). При этом еще больше снижаются потребление кислорода тканями и адаптационные возможности организма.
Классификация стадий данной болезни была отменена комитетом экспертов GOLD в 2011 году. Новая же оценка степеней тяжести объединила не только показатели бронхиальной проходимости (по данным спирометрии см табл 3), но и клинические проявления, регистрируемые у больных, а также частоту обострений. См табл 2
Для оценки рисков используют опросники см табл 1
Диагноз
Формулировка диагноза хронической обструктивной болезни легких выглядит так:
- хроническая обструктивная болезнь легких
- (бронхитический или эмфизематозный вариант),
- легкая (среднетяжелая, тяжелая, крайне тяжелая) степени ХОБЛ,
- выраженные клинические симптомы (риск по опроснику больше или равен 10 баллам), невыраженные симптомы (<10),
- редкие (0-1) или частые (2 или больше) обострения,
- сопутствующие патологии.
Половые различия
У мужчин ХОБЛ встречается статистически чаще (из-за приверженности курению). При этом частота профессионального варианта болезни одинакова для лиц обоего пола.
- У мужчин болезнь лучше компенсируется за счет дыхательной гимнастики или физических тренировок, они реже страдают обострениями и более высоко оценивают качество жизни во время болезни.
- Для женщин характерна повышенная реактивность бронхов, более выраженная одышка, но лучшие показатели насыщения кислородом тканей при одинаковых с мужчинами показателях проходимости бронхиального дерева.
Симптомы ХОБЛ
К ранним проявлениям болезни стоит отнести жалобы на кашель и (или) одышку.
- Кашель чаще появляется по утрам, при этом отделяется то или иное количество слизистой мокроты. Имеется связь кашля и с периодами инфекций верхних дыхательных путей. Так как пациент чаще связывает кашель с курением или влиянием неблагоприятных факторов воздушной среды, он не уделяет данному проявлению должного внимания и более детально обследуется редко.
- Выраженность одышки можно оценить по шкале Британского медицинского совета (MRC). Нормально чувствовать одышку при сильной физической нагрузке.
- Легкая одышка 1 степени – это форсированное дыхание при быстрой ходьбе или подъему на пологий холм.
- Средняя тяжесть и 2 степень – одышка, вынуждающая на ровной местности ходить медленнее, чем здоровый человек.
- Тяжелой одышкой 3 степени признается состояние, когда пациент задыхается при прохождении стометровки или через несколько минут ходьбы по ровной местности.
- Очень тяжелая одышка степени 4 возникает во время одевания или раздевания, а также при выходе из дома.
Интенсивность данных проявлений меняется от стабильности к обострению, при котором увеличивается выраженность одышки, нарастает объем мокроты и интенсивность кашля, меняется вязкость и характер отделяемой мокроты. Прогрессирование патологии проходит неравномерно, но постепенно состояние больного все ухудшается, присоединяются внелегочные симптомы и осложнения.
Нелегочные проявления
Как всякое хроническое воспаление, хроническая обструктивная болезнь легких оказывает системное действие на организм и приводит к ряду нарушений, не связанных с физиологией легких.
- Дисфункция скелетных мышц, участвующих в дыхании (межреберных), мышечные атрофии.
- Поражение внутр6нней выстилки сосудов и развитие атеросклеротических поражений, увеличение склонности к тромбообрахованию.
- Вытекающее из предыдущего обстоятельства поражение сердечнососудистой системы (артериальная гипертензия, ишемическая болезнь сердца, в том числе, острый инфаркт миокарда). При этом для лиц с артериальной гипертензией на фоне ХОБЛ более характерна гипертрофия левого желудочка и его дисфункция.
- Остеопороз и связанные с ним спонтанные переломы позвоночника и трубчатых костей.
- Почечная дисфункция со снижением скорости клубочковой фильтрации, обратимых снижениях количества отделяемой мочи.
- Эмоциональные и психические нарушения выражаются в расстройствах трудоспособности, склонности к депрессиям, сниженному эмоциональному фону, тревожности. При этом, чем больше степень тяжести основной болезни, тем хуже поддаются коррекции эмоциональные расстройства. Также у больных регистрируются нарушения сна и ночные апноэ. Больной ХОБЛ средней и тяжелой степени нередко демонстрирует когнитивные расстройства (страдают память, мышление, способность к обучению).
- В иммунной системе отмечается увеличение фагоцитов, макрофагов, у которых, тем не менее, падает активность и способность к поглощению бактериальных клеток.
Осложнения
- Воспаление легких
- Пневмоторакс
- Острая дыхательная недостаточность
- ТЭЛА
- Бронхоэктазы
- Легочные кровотечения
- Легочная гипертензия осложняет до 25% среднетяжелых случаев легочной обструкции и до 50% тяжелых форм болезни. Ее цифры несколько ниже, чем при первичной легочной гипертензии и не превышают 50 мм.рт.ст. Часто именно повышение давления в легочной артерии становится виновником госпитализации и смертности больных.
- Легочное сердце (в том числе, декомпенсация его с выраженной недостаточностью кровообращения). На формирование легочного сердца (правожелудочковой сердечной недостаточности) несомненное влияние имеет стаж и объем курения. У курильщиков с сорокалетним стажем легочное сердце – это почти обязательное сопровождение ХОБЛ. При этом формирование данного осложнения не различается для бронхитического и эмфизематозного вариантов ХОБЛ. Оно развивается или прогрессирует по мере прогресса основной патологии. Примерно у 10-13 процентов пациентов легочное сердце декомпенсируется. Почти всегда легочная гипертензия ассоциирована с расширением правого желудочка, лишь у редких больных размеры правого желудочка остаются нормальными.
Качество жизни
Для оценки данного параметра используются Вопросники SGRQ и HRQol, тесты Pearson χ2 и Fisher. Учитывается возраст начала курения, количество выкуриваемых пачек, длительность симптомов, стадия заболевания, степень одышки, уровень газов крови, количество обострений и госпитализаций за год, наличие сопутствующих хронических патологий, эффективность базисного лечения, участие в программах реабилитации,
- Одним из факторов, который необходимо учитывать при оценке качества жизни пациентов с ХОБЛ становится стаж курения и количество выкуренных сигарет. Исследования подтверждают. Что с увеличением стажа курения у пациентов ХОБЛ существенно снижается социальная активность, и нарастают депрессивные проявления, ответственные за снижение не только работоспособности, но и социальной адаптированности и статусности больных.
- Наличие сопутствующих хронических патологий других систем снижает качество жизни за счет синдрома взаимного отягощения и увеличивает риск летальных исходов.
- Более старшие пациенты имеют худшие функциональные показатели и возможности к компенсации.
Диагностические методы выявления ХОБЛ
- Скрининговой методой выявления патологии становится спирометрия. Относительная дешевизна метода и простота выполнения диагностики позволяет охватить им достаточно широкие массы пациентов первичного лечебно-диагностического звена. Диагностически значимыми признаками обструкции станоятся трудности с выдохом (снижение отношения объема форсированного выдоха к форсированной жизненной емкости легких меньше 0,7).
- У лиц без клинических проявлений заболевания настораживать могут изменения экспираторной части кривой “поток-объем”.
- Дополнительно при выявлении сложностей с выдохом проводятся лекарственные тесты с использованием ингаляционных бронхорасширяющих средств (Сальбутамола, Ипратропия бромида). Это позволяет отделить пациентов с обратимыми нарушениями бронхиальной проходимости (бронхиальной астмой) от пациентов с ХОБЛ.
- Реже пользуются суточным мониторированием дыхательной функции с целью уточнить вариабельность расстройств в зависимости от времени суток, нагрузки, наличии вредных факторов во вдыхаемом воздухе.
Лечение
При выборе стратегии ведения пациентов с данной патологией неотложными задачами становятся повышение качества жизни (в первую очередь за счет уменьшения проявлений болезни, улучшения переносимости физических нагрузок). В долгосрочной же перспективе нужно стремиться к ограничению прогрессирования бронхообструкции, снижению возможных осложнений и в конечном итоге ограничить риски смертельного исхода.
Первичными тактическими мероприятиями следует считать немедикаментозное оздоровление: уменьшение действия вредных факторов во вдыхаемом воздухе, просвещение пациентов и потенциальных жертв ХОБЛ, ознакомление их с факторами риска и методами улучшения качества вдыхаемого воздуха. Также пациентам с легким течением патологии показана физическая активность, а при тяжелых формах – легочная реабилитация.
Все пациенты с ХОБЛ должны прививаться от гриппа, а также против пневмококковой инфекции.
Объемы медикаментозного обеспечения зависят от выраженности клинических проявлений, стадии патологии, наличия осложнений. На сегодня предпочтение отдается ингаляционным формам препаратов, получаемых пациентами как из индивидуальных дозировочных ингаляторов, так и с помощью небулайзеров. Ингаляционный путь введения не только повышает биодоступность лекарственных средств, но и снижает системное воздействие и побочные эффекты многих групп препаратов.
- При этом следует помнить, что пациент должен быть обучен пользоваться ингаляторами различных модификаций, что важно при замене одних препаратов на другие (особенно при льготном лекарственном обеспечении, когда зачастую аптеки не в состоянии снабжать больных одними и теми же лекарственными формами постоянно и требуется перевод с одних препаратов на другие).
- Самим пациентам следует внимательно читать инструкции к спинхаллерам, турбухаллерам и другим дозирующим устройствам перед началом терапии и не стесняться спрашивать врачей или провизоров о правильном использовании лекарственной формы.
- Также следует не забывать о феноменах рикошетов, актуальных для многих бронхорасширяющих средств, когда при превышении режима дозирования, препарат перестает эффективно помогать.
- Не всегда при замене комбинированных препаратов сочетанием отдельных аналогов достигается тот же эффект. При снижении эфффективности лечения и возобновлении тягостной симптоматики стоит информировапть лечашего врача, а не пытаться менять режим дозировок или кратность приема.
- Использование ингаляционных кортикостероидов требует постоянной профилактики грибковой инфекции полости рта, поэтому следует не забывать о гигиенических полосканиях и ограничении использования местных антибактериальных средств.
Лекарственные средства, препараты
- Бронхорасширяющие назначаются либо постоянно, либо в режиме потребности. Предпочтительны ингаляционные формы длительного действия.
- Длительные бета-2 агонисты: Формотерол (в аэрозоли или порошковом ингаляторе), Индакатерол (порошковый ингалятор), Олодатерол.
- Агонисты короткого действия: аэрозоли Сальбутамол или Фенотерол.
- Антихолинэргические дилятаторы короткого действия – аэрозоль Ипратропия бромид, длительные – порошковые ингаляторы Тиотропия бромид и Гликопиррония бромид.
- Комбинированные бронходилятаторы: аэрозоли Фенотерол плюс Ипратропия бромид (Беродуал), Сальбутамол плюс Ипратропия бромид (Комбивент).
- Глюкокортикостероиды в инагляторах обладают низким системным и побочным эффектом, хорошо увеличсивают бронхиальную проходимость. Они уменьшают число осложнений и повышают качество жизни. Аэрозоли Бекламетазона дипропионат и Флутиказона пропионат, порошковый Будесонид.
- Комбинации глюкокортикоидов и бета2-агонистов позволяет снизить смертность, хотя и повышает риски развития пневмонии у пациентов. Порошковые ингаляторы: Формотерол с Будесонидом (Симбикорт турбухаллер, Формисонид, Спиромакс), Салметерол, аэрозоли: Флутиказон и Формотерол с Беклометазона дипропионатом (Фостер).
- Метилксантин Теофиллин в низких дозах снижает частоту обострений.
- Ингибитор фосфодиэстеразы-4 – Рофлумиласт урежает обострения тяжелых форм бронхитического варианта заболевания.
Схемы и режимы дозирования
- Для легкого и среднетяжелого течения ХОБЛ при невыраженной симптоматике и редких обострениях предпочтительны Сальбутамол, Фенотерол, Ипратропия бромид в режиме “по требованию”. Альтернатива – Формотерол, Тиотропия бромид.
- При тех же формах с яркими клиническими проявлениями Форотерол, Индакатерол или Тиотропия бромид, либо их комбинации.
- Среднетяжелое и тяжелое течение со существенным снижением объема форсированного выдоха при частых обострениях, но невыраженной клинике требует уже назначения Формотероли илил Индакатерола в сочетании с Будесонидом, Бекламетоазоном. То есть чаще пользуются ингаляционными комбинированными препаратами Симбикорт, Фостер. Возможно и изолированное назначение Тиотропия бромида. Альтернатива – назначение длительных бета-2 агонистов и Тиотропия бромида в сочетании или Тиотропия бромида и Рофлумиласта.
- Среднетяжелое и тяжелое течение при выраженной симптоматике – это Формотерол, Будесонид (Бекламетазон) и Тиотропия бромид или Рофлумиласт.
Обострение ХОБЛ требует не только увеличивать дозы основных препаратов, но также подключать глюкокортикостероиды (если ранее они не гназначались) и проводить антибиотикотерапию. Тяжкелых больлных нередко приходится переводить на кислородотерапию или искусственную вентиляцию легких.
Кислородотерапия
Нарастающее ухудшение кислородного обеспечения тканей требует дополнительной оксигенотерапии в постоянном режиме при снижении парциального давления кислорода от 55 мм.рт.ст и сатурация менее 88%. Относительными показаниями становятся легочное сердце, сгущение крови, отеки.
Однако пациентам, продолжающим курить, не получающим медикаментозное лечение или не настроенным на кислородотерапию, данный вид помощи не проводится.
Длительность лечения занимает порядка 15 часов в сутки с перерывами не длиннее 2 часов. Средняя скорость подачи кислорода от 1-2 до 4-5 литров за минуту.
Альтернативой у пациентов с менее грубыми нарушениями вентиляции становится длительная домашняя вентиляция легких. Она предполагает использование кислородных респираторов в ночные часы и несколько часов днем. Подбор режимов вентиляции проводится в стационаре или респираторном центре.
Противопоказаниями к этому виду терапии становятся низкая мотивированность, ажитация пациента, расстройства глотания, потребность в длительной (порядка 24 часов) кислородотерапии.
К другим методам респираторной терапии относят перкусионный дренаж бронхиального содержимого (небольшие объемы воздуха подаются в бронхиальное дерево с определенной частотой и под определенным давлением), а также дыхательная гимнастика с форсированным выдохом (надувание шариков, дыхание ртом через трубочку) или дыхательная гимнастика Стрельниковой.
Легочная реабилитация должна проводиться всем пациентам. начиная со 2 степени тяжести. Она включает обучение дыхательной гимнастике и физическим упражнениям, при необходимости – навыкам кислородотерапии. Также оказыввается психологическая помощь больным, проводится мотивация их на изменение образа жизни, обучение распознаванию признаков ухудшения заболевания и навыкам быстрого обращения за медпомощью.
Таким образом, на современном этапе развития медицины хроническая обструктивная болезнь легких, лечение которой достаточно детально проработано, – это патологический процесс, который можно не только корректировать, но и предупреждать.

 Возможно комкование. Водный растворпрепарата (1:10) имеет коричневый цвет.
Возможно комкование. Водный растворпрепарата (1:10) имеет коричневый цвет. Курс лечения 10-14 дней.
Курс лечения 10-14 дней. Полиэтиленовую упаковку укладывают в коробку из картона коробочного.
Полиэтиленовую упаковку укладывают в коробку из картона коробочного.
 Сухую микстуру от кашля для детей нужно назначать в комплексной терапии. Для улучшения разжижения и отделения мокроты рекомендуется при приеме отхаркивающих, особенно секретомоторных препаратов, употреблять внутрь большое количество теплой жидкости. Больным с сахарным диабетом нужно проконсультироваться с врачом перед применением препарата.
Сухую микстуру от кашля для детей нужно назначать в комплексной терапии. Для улучшения разжижения и отделения мокроты рекомендуется при приеме отхаркивающих, особенно секретомоторных препаратов, употреблять внутрь большое количество теплой жидкости. Больным с сахарным диабетом нужно проконсультироваться с врачом перед применением препарата. Назначают внутрь после приема пищи, детям в возрасте от 6 месяцев до 6 лет — по 1 чайной ложке (5 мл) микстуры 4-5 раз в сутки, детям старше 6 лет — по 1 десертной ложке (10 мл) 3-4 раза в сутки. По необходимости назначают также взрослым по 1 столовой ложке (15 мл) микстуры 4-6 раз в сутки. Перед применением микстуру взбалтывают. Разведенную микстуру хранят в течение 10 дней при температуре не выше +8 °С.
Назначают внутрь после приема пищи, детям в возрасте от 6 месяцев до 6 лет — по 1 чайной ложке (5 мл) микстуры 4-5 раз в сутки, детям старше 6 лет — по 1 десертной ложке (10 мл) 3-4 раза в сутки. По необходимости назначают также взрослым по 1 столовой ложке (15 мл) микстуры 4-6 раз в сутки. Перед применением микстуру взбалтывают. Разведенную микстуру хранят в течение 10 дней при температуре не выше +8 °С. По 19,55 г во флаконе, помещенном вместе с инструкцией по медицинскому применению в пачку из картона.
По 19,55 г во флаконе, помещенном вместе с инструкцией по медицинскому применению в пачку из картона. 2, пом. П11Б (2)
пр-кт Ленина, д. 67 (1)
пр-т. Бусыгина, д.19 (1)
пр-т.
2, пом. П11Б (2)
пр-кт Ленина, д. 67 (1)
пр-т. Бусыгина, д.19 (1)
пр-т. Бусыгина, д.45А (1)
пр-т. Гагарина, д.184 (1)
пр-т. Гагарина, д.222 (1)
пр-т.
Бусыгина, д.45А (1)
пр-т. Гагарина, д.184 (1)
пр-т. Гагарина, д.222 (1)
пр-т. Гагарина, д.4 (1)
пр-т. Гагарина, д.84 (1)
пр-т. Кораблестроителей, д.25 (1)
пр-т.
Гагарина, д.4 (1)
пр-т. Гагарина, д.84 (1)
пр-т. Кораблестроителей, д.25 (1)
пр-т. Кораблестроителей, д.4 (2)
пр-т. Ленина, д.28А (1)
пр-т. Ленина, д.41 (1)
пр-т.
Кораблестроителей, д.4 (2)
пр-т. Ленина, д.28А (1)
пр-т. Ленина, д.41 (1)
пр-т. Ленина, д.57 (2)
пр-т. Октября, д.13 (1)
пр. Гагарина, д. 48 (2)
ул.
Ленина, д.57 (2)
пр-т. Октября, д.13 (1)
пр. Гагарина, д. 48 (2)
ул. 40 лет Победы, д. 4 (2)
ул. Баранова, д. 9 (1)
ул. Батумская, д.1А (2)
ул.
40 лет Победы, д. 4 (2)
ул. Баранова, д. 9 (1)
ул. Батумская, д.1А (2)
ул. Бекетова, д. 18 (2)
ул. Бекетова, д. 66 (2)
ул. Белинского, д.118/29 (2)
ул.
Бекетова, д. 18 (2)
ул. Бекетова, д. 66 (2)
ул. Белинского, д.118/29 (2)
ул. Белинского, д.87 (1)
ул. Богородского, д.5, к.1 (1)
ул. Большая Покровская, д.63 (1)
ул.
Белинского, д.87 (1)
ул. Богородского, д.5, к.1 (1)
ул. Большая Покровская, д.63 (1)
ул. Бориса Панина, д.4 (2)
ул. Бурденко, д.18 (1)
ул. Буревестника, д.16 (1)
ул.
Бориса Панина, д.4 (2)
ул. Бурденко, д.18 (1)
ул. Буревестника, д.16 (1)
ул. Веденяпина, д.10 (1)
ул. Веденяпина, д.18 (1)
ул. Верхне-Печерская, д. 14 (1)
ул.
Веденяпина, д.10 (1)
ул. Веденяпина, д.18 (1)
ул. Верхне-Печерская, д. 14 (1)
ул. Верхне-Печерская, д.4, к.1 (1)
ул. Военных Комиссаров, д.1 (1)
ул. Волжская Набережная, д.
Верхне-Печерская, д.4, к.1 (1)
ул. Военных Комиссаров, д.1 (1)
ул. Волжская Набережная, д. 25 (1)
ул. Генерала Ивлиева, д. 39 (2)
ул. Героя Прыгунова, д. 10 (1)
ул.
25 (1)
ул. Генерала Ивлиева, д. 39 (2)
ул. Героя Прыгунова, д. 10 (1)
ул. Горная, д.11 (1)
ул. Движенцев, д.14 (1)
ул. Дьяконова, д.24А (1)
ул.
Горная, д.11 (1)
ул. Движенцев, д.14 (1)
ул. Дьяконова, д.24А (1)
ул. Есенина, д.14 (1)
ул. Зайцева, д.17 (1)
ул. Звездинка, д.3А (1)
ул.
Есенина, д.14 (1)
ул. Зайцева, д.17 (1)
ул. Звездинка, д.3А (1)
ул. Космическая, д. 34, корп. 2 (2)
ул. Космонавта Комарова, д.16 (1)
ул. Краснодонцев, д.
Космическая, д. 34, корп. 2 (2)
ул. Космонавта Комарова, д.16 (1)
ул. Краснодонцев, д. 1 (1)
ул. Краснодонцев, д.9 (1)
ул. Краснозвездная, д.31 (1)
ул.
1 (1)
ул. Краснодонцев, д.9 (1)
ул. Краснозвездная, д.31 (1)
ул. Куйбышева, д.1 (1)
ул. Культуры, д. 13 (2)
ул. Львовская, д.7 (1)
ул.
Куйбышева, д.1 (1)
ул. Культуры, д. 13 (2)
ул. Львовская, д.7 (1)
ул. Маршала Рокоссовского, д.8А (1)
ул. Мончегорская, д.15а (1)
ул. Мончегорская, д.7А (2)
ул.
Маршала Рокоссовского, д.8А (1)
ул. Мончегорская, д.15а (1)
ул. Мончегорская, д.7А (2)
ул. Переходникова, д. 29 (1)
ул. Планетная, д. 36 (1)
ул. Полтавская, д.16 (1)
ул.
Переходникова, д. 29 (1)
ул. Планетная, д. 36 (1)
ул. Полтавская, д.16 (1)
ул. Республиканская, д.25 (1)
ул. Родионова, д. 5 (2)
ул. Родионова, д.189/24 (1)
ул.
Республиканская, д.25 (1)
ул. Родионова, д. 5 (2)
ул. Родионова, д.189/24 (1)
ул. Родионова, д.195 (1)
ул. Романтиков, д. 5 (2)
ул. Снежная, д. 25А (2)
ул.
Родионова, д.195 (1)
ул. Романтиков, д. 5 (2)
ул. Снежная, д. 25А (2)
ул. Телеграфная, д.3 (1)
ул. Тонкинская, д.7А (1)
ул. Чаадаева, д.28 (1)
ул.
Телеграфная, д.3 (1)
ул. Тонкинская, д.7А (1)
ул. Чаадаева, д.28 (1)
ул. Школьная, д.34 (1)
ул. Южное шоссе, д.16 (1)
ул. Южное шоссе, д.28, к.1 (2)
ул.
Школьная, д.34 (1)
ул. Южное шоссе, д.16 (1)
ул. Южное шоссе, д.28, к.1 (2)
ул. Ярошенко, д.1 (1)
ул.Коминтерна, д. 168 (1)
ш. Казанское, д.5 (1)
ш.
Ярошенко, д.1 (1)
ул.Коминтерна, д. 168 (1)
ш. Казанское, д.5 (1)
ш. Московское, д. 9 (1)
ш. Московское, д.179 (1)
ш. Южное, д. 21в (с ул.Старых производственников) (1)
шоссе Казанское, д.
Московское, д. 9 (1)
ш. Московское, д.179 (1)
ш. Южное, д. 21в (с ул.Старых производственников) (1)
шоссе Казанское, д. 10, корп. 3 (1)
10, корп. 3 (1) Водный раствор препарата (1:10) имеет коричневый цвет.
Водный раствор препарата (1:10) имеет коричневый цвет.

 Оптимальный
Оптимальный 





 Перегретая Система органов печени или образец Heart Fire также могут привести к дефициту Инь. Этот отражает потерю увлажняющих жидкостей, которые охлаждают ваши внутренние органы, ткани и общую температуру.
Перегретая Система органов печени или образец Heart Fire также могут привести к дефициту Инь. Этот отражает потерю увлажняющих жидкостей, которые охлаждают ваши внутренние органы, ткани и общую температуру. Это может привести к снижению уровня иммунитета и вызвать хронический кашель. С каждым кашлем ваше тело теряет Chi и жидкостей , что приводит к неуклонному снижению уровня вашего иммунитета.
Это может привести к снижению уровня иммунитета и вызвать хронический кашель. С каждым кашлем ваше тело теряет Chi и жидкостей , что приводит к неуклонному снижению уровня вашего иммунитета. При бессоннице, возбужденном состоянии и эмоциональной нестабильности вы можете также принять нашу формулу Restore Tranquility .
При бессоннице, возбужденном состоянии и эмоциональной нестабильности вы можете также принять нашу формулу Restore Tranquility . 

 Когда эти нервы активируются каким-либо стимулом — например, раздражением, вызванным аллергической реакцией, простудой или гриппом — они посылают химический сигнал в «кашлевой центр» в вашем мозгу.
Когда эти нервы активируются каким-либо стимулом — например, раздражением, вызванным аллергической реакцией, простудой или гриппом — они посылают химический сигнал в «кашлевой центр» в вашем мозгу. Хотя декстрометорфан полистирекс не устраняет полностью ваш кашлевой рефлекс, он отфильтровывает «шум», вызывающий надоедливый постоянный сухой кашель.
Хотя декстрометорфан полистирекс не устраняет полностью ваш кашлевой рефлекс, он отфильтровывает «шум», вызывающий надоедливый постоянный сухой кашель. Взрослым принимать по 10 мл каждые 12 часов, максимум 20 мл в день. Детям требуется еще меньше для эффективного облегчения кашля — детям в возрасте от 6 до 12 лет следует принимать 5 мл каждые 12 часов (не более 10 мл за 24 часа), а детям в возрасте от 4 до 6 лет следует принимать 2,5 мл каждые 12 часов. (не более пяти мл за 24 часа). Детям в возрасте до 4 лет нельзя использовать Дельсим, так как нельзя использовать «Детскую» версию.
Взрослым принимать по 10 мл каждые 12 часов, максимум 20 мл в день. Детям требуется еще меньше для эффективного облегчения кашля — детям в возрасте от 6 до 12 лет следует принимать 5 мл каждые 12 часов (не более 10 мл за 24 часа), а детям в возрасте от 4 до 6 лет следует принимать 2,5 мл каждые 12 часов. (не более пяти мл за 24 часа). Детям в возрасте до 4 лет нельзя использовать Дельсим, так как нельзя использовать «Детскую» версию. Но мы можем помочь вам повысить свой IQ при кашле, чтобы вы могли определить и справиться с кашлем, который у вас есть. Кашель обычно делится на две категории — читайте дальше, чтобы узнать о его причинах, симптомах и оптимальном лечении в домашних условиях.
Но мы можем помочь вам повысить свой IQ при кашле, чтобы вы могли определить и справиться с кашлем, который у вас есть. Кашель обычно делится на две категории — читайте дальше, чтобы узнать о его причинах, симптомах и оптимальном лечении в домашних условиях. Инфекционные заболевания, в том числе простуда или грипп, также могут вызывать изменения в нежных тканях, выстилающих дыхательные пути, активируя кашлевой рефлекс.
Инфекционные заболевания, в том числе простуда или грипп, также могут вызывать изменения в нежных тканях, выстилающих дыхательные пути, активируя кашлевой рефлекс. Если кашель начался с простуды или гриппа, вы можете заметить другие симптомы, такие как заложенность носа или насморк, небольшая температура или усталость.
Если кашель начался с простуды или гриппа, вы можете заметить другие симптомы, такие как заложенность носа или насморк, небольшая температура или усталость. Delsym® Cough + Chest Congestion DM содержит оба ингредиента, поэтому он может помочь облегчить мокрый кашель. Вы также должны попытаться дышать влажным воздухом — например, паром от горячего душа — и выпивать восемь унций жидкости каждые несколько часов, чтобы восполнить потерю жидкости и избежать обезвоживания.
Delsym® Cough + Chest Congestion DM содержит оба ингредиента, поэтому он может помочь облегчить мокрый кашель. Вы также должны попытаться дышать влажным воздухом — например, паром от горячего душа — и выпивать восемь унций жидкости каждые несколько часов, чтобы восполнить потерю жидкости и избежать обезвоживания.
 Он работает, уменьшая заложенность верхних дыхательных путей, включая нос, носовые ходы и пазухи, и облегчая дыхание.
Он работает, уменьшая заложенность верхних дыхательных путей, включая нос, носовые ходы и пазухи, и облегчая дыхание.






 При возникновении побочных эффектов вам может потребоваться медицинская помощь.
При возникновении побочных эффектов вам может потребоваться медицинская помощь.









 Они будут указаны на бутылке.
Они будут указаны на бутылке. Вы не должны водить машину, если считаете, что это влияет на вашу способность безопасно управлять автомобилем, например, если вы чувствуете сонливость, головокружение или не можете сосредоточиться или принимать решения.
Вы не должны водить машину, если считаете, что это влияет на вашу способность безопасно управлять автомобилем, например, если вы чувствуете сонливость, головокружение или не можете сосредоточиться или принимать решения.
 Ниже приведены некоторые из побочных эффектов, которые могут быть связаны с декстрометорфаном. Тот факт, что здесь указывается побочный эффект, не означает, что все люди, использующие лекарство от сухого кашля Робитуссин, испытают этот или какой-либо побочный эффект.
Ниже приведены некоторые из побочных эффектов, которые могут быть связаны с декстрометорфаном. Тот факт, что здесь указывается побочный эффект, не означает, что все люди, использующие лекарство от сухого кашля Робитуссин, испытают этот или какой-либо побочный эффект.















 Если патология носила легкий либо средней тяжести характер, речь может идти о формировании спаечного процесса в дыхательных органах. Это патологическое сращение тканей, как следствие инфекционного поражения, сопровождающееся отеком. Например, при переходе воспаления с легкого на листочек плевры, фибрин склеивает их друг с другом, формируется спайка.
Если патология носила легкий либо средней тяжести характер, речь может идти о формировании спаечного процесса в дыхательных органах. Это патологическое сращение тканей, как следствие инфекционного поражения, сопровождающееся отеком. Например, при переходе воспаления с легкого на листочек плевры, фибрин склеивает их друг с другом, формируется спайка. Требуется также провести дифференциальную диагностику с иными заболеваниями. Пневмония может сочетаться с такими патологиями, как эмпиема плевры, адгезивный плеврит либо абсцесс, сепсис. Все они сопровождаются выраженной нарастающей дыхательной недостаточностью, в форме тяжелой одышки.
Требуется также провести дифференциальную диагностику с иными заболеваниями. Пневмония может сочетаться с такими патологиями, как эмпиема плевры, адгезивный плеврит либо абсцесс, сепсис. Все они сопровождаются выраженной нарастающей дыхательной недостаточностью, в форме тяжелой одышки.






 Маски в комплекте идут в двух размерах – детская и взрослая. В приборах, разработанных специально для детей, есть еще и маска для грудничков.
Маски в комплекте идут в двух размерах – детская и взрослая. В приборах, разработанных специально для детей, есть еще и маска для грудничков.
 Приборы очень компактны, весят мало (100-150 г) и совершенно бесшумны. МЕШ-небулайзеры имеют закрытую камеру, благодаря чему ингаляции можно проводить лежачим больным и маленьким детям.
Приборы очень компактны, весят мало (100-150 г) и совершенно бесшумны. МЕШ-небулайзеры имеют закрытую камеру, благодаря чему ингаляции можно проводить лежачим больным и маленьким детям.
 Для домашних ингаляций предпочтительнее компрессионные или ультразвуковые модели, для лечения хронических заболеваний – меш-небулайзер. Если в семье грудные дети – остановите выбор на детской модели. Тем более что этим же прибором можно делать ингаляции и взрослым членам семьи.
Для домашних ингаляций предпочтительнее компрессионные или ультразвуковые модели, для лечения хронических заболеваний – меш-небулайзер. Если в семье грудные дети – остановите выбор на детской модели. Тем более что этим же прибором можно делать ингаляции и взрослым членам семьи.
 Это устройства, с помощью которых лекарственный препарат из жидкого состояния переходит в аэрозоль. Действующее вещество попадает непосредственно в очаг инфекции, тем самым повышая эффективность процедуры. Зачастую именно необходимость ингаляционного лечения становится причиной госпитализации больных с бронхитом, астмой, пневмонией, кашлем при ОРВИ.
Это устройства, с помощью которых лекарственный препарат из жидкого состояния переходит в аэрозоль. Действующее вещество попадает непосредственно в очаг инфекции, тем самым повышая эффективность процедуры. Зачастую именно необходимость ингаляционного лечения становится причиной госпитализации больных с бронхитом, астмой, пневмонией, кашлем при ОРВИ. Ассортимент применяемых в компрессорных небулайзерах препаратов практически неограничен: муколитики, глюкокортикоиды, антибиотики, бронходилататоры, гормональные препараты, солевые растворы. Нельзя использовать лекарства на основе эфирных масел, отвары трав, суспензии и сиропы. Есть и недостатки: большинство таких аппаратов достаточно крупные и шумные. Кроме того, положение камеры с лекарством должно быть строго вертикальным. Поэтому для ингалирования совсем маленьких детей и лежачих больных они не подходят.
Ассортимент применяемых в компрессорных небулайзерах препаратов практически неограничен: муколитики, глюкокортикоиды, антибиотики, бронходилататоры, гормональные препараты, солевые растворы. Нельзя использовать лекарства на основе эфирных масел, отвары трав, суспензии и сиропы. Есть и недостатки: большинство таких аппаратов достаточно крупные и шумные. Кроме того, положение камеры с лекарством должно быть строго вертикальным. Поэтому для ингалирования совсем маленьких детей и лежачих больных они не подходят. Потеря лекарства при этом минимальна, а лечебный эффект – гораздо выше. Что касается дозиметрических камер, то их применяют для лечения серьезных патологий дыхания, в том числе легочной формы муковисцидоза. Управляемая сложной электроникой, небулайзерная камера подстраивается под дыхание больного и продуцирует аэрозоль только во время вдоха.
Потеря лекарства при этом минимальна, а лечебный эффект – гораздо выше. Что касается дозиметрических камер, то их применяют для лечения серьезных патологий дыхания, в том числе легочной формы муковисцидоза. Управляемая сложной электроникой, небулайзерная камера подстраивается под дыхание больного и продуцирует аэрозоль только во время вдоха.
 Но если в семье страдают хроническими заболеваниями дыхательных путей или есть астматик, лучше все же потратиться на такой аппарат.
Но если в семье страдают хроническими заболеваниями дыхательных путей или есть астматик, лучше все же потратиться на такой аппарат. При этом последние три типа ингаляторов чаще называют небулайзерами (от лат. nebula – облако), поскольку их принцип действия заключается в преобразовании лекарственного средства в мелкодисперсный аэрозоль – так называемое «аэрозольное облако», способное проникать во все отделы дыхательных путей человека, включая самые глубоко лежащие и труднодоступные для других методов лечения – мелкие бронхи, бронхиолы и легочные альвеолы.
При этом последние три типа ингаляторов чаще называют небулайзерами (от лат. nebula – облако), поскольку их принцип действия заключается в преобразовании лекарственного средства в мелкодисперсный аэрозоль – так называемое «аэрозольное облако», способное проникать во все отделы дыхательных путей человека, включая самые глубоко лежащие и труднодоступные для других методов лечения – мелкие бронхи, бронхиолы и легочные альвеолы. Компрессорные небулайзеры применяются при всех видах заболеваний дыхательных путей, просты в использовании и недороги.
Компрессорные небулайзеры применяются при всех видах заболеваний дыхательных путей, просты в использовании и недороги. Преобразованное таким образом лекарство способно осаждаться, оказывая лечебное воздействие, в любых отделах дыхательных путей, включая мелкие бронхи, бронхиолы и альвеолы легких. Ультразвуковые небулайзеры отличаются бесшумной работой, компактными размерами и довольно высокой эффективностью. Они могут применяться для лечения самого широкого спектра заболеваний респираторного тракта и полноценно функционируют при любом угле наклона, благодаря чему их использование возможно у детей раннего возраста и лежачих больных даже во время сна.
Преобразованное таким образом лекарство способно осаждаться, оказывая лечебное воздействие, в любых отделах дыхательных путей, включая мелкие бронхи, бронхиолы и альвеолы легких. Ультразвуковые небулайзеры отличаются бесшумной работой, компактными размерами и довольно высокой эффективностью. Они могут применяться для лечения самого широкого спектра заболеваний респираторного тракта и полноценно функционируют при любом угле наклона, благодаря чему их использование возможно у детей раннего возраста и лежачих больных даже во время сна.
 Они просты в применении, бесшумны и могут работать под любым углом наклона, что делает их максимально удобными для лечения маленьких детей и лежачих больных. В отличие от обычных ультразвуковых ингаляторов в меш-приборах отсутствует возможность нагревания и разрушения препарата, а кроме того, в них могут использоваться практически любые лекарства, предназначенные для ингаляционной терапии без ограничения.
Они просты в применении, бесшумны и могут работать под любым углом наклона, что делает их максимально удобными для лечения маленьких детей и лежачих больных. В отличие от обычных ультразвуковых ингаляторов в меш-приборах отсутствует возможность нагревания и разрушения препарата, а кроме того, в них могут использоваться практически любые лекарства, предназначенные для ингаляционной терапии без ограничения.
 Назначенное
лекарство зачастую становится главным фактором, определяющим тип ингалятор.
Например, если вам прописывают ингаляции с антибиотиком, то покупка ультразвукового
ингалятора в этом случае исключается. Если нет возможности опереться на совет
врача, то нужно тщательно изучить особенности ингаляторов разного типа.
Назначенное
лекарство зачастую становится главным фактором, определяющим тип ингалятор.
Например, если вам прописывают ингаляции с антибиотиком, то покупка ультразвукового
ингалятора в этом случае исключается. Если нет возможности опереться на совет
врача, то нужно тщательно изучить особенности ингаляторов разного типа. Так
что если вы выбираете ингалятор для пожилого человека, то от парового
распылителя лучше отказаться. Не всегда нравится теплый пар и маленьким детям.
Так
что если вы выбираете ингалятор для пожилого человека, то от парового
распылителя лучше отказаться. Не всегда нравится теплый пар и маленьким детям.
 Ориентироваться можно по следующей таблице:
Ориентироваться можно по следующей таблице: Благодаря этому
можно проводить ингаляции для лечения различных заболеваний. Ультразвуковые
ингаляторы производят частицы одного диаметра (1-5 мкм), и в 99% случаев данный
размер оптимален для обработки нужного отдела дыхательных путей.
Благодаря этому
можно проводить ингаляции для лечения различных заболеваний. Ультразвуковые
ингаляторы производят частицы одного диаметра (1-5 мкм), и в 99% случаев данный
размер оптимален для обработки нужного отдела дыхательных путей.
 Один из самых эффективных способов их лечения – это ингаляционная или небулайзерная терапии. Что это такое? В чем их сходство и различие? Об этом мы расскажем в данной статье.
Один из самых эффективных способов их лечения – это ингаляционная или небулайзерная терапии. Что это такое? В чем их сходство и различие? Об этом мы расскажем в данной статье.
 Небулайзеры бывают:
Небулайзеры бывают:


 За счет своей компактности С20 можно легко взять с собой в поездку. Производительность 0,25 мл/мин. C24 по размерам немного больше C20-го, и также подходит для частой транспортировки, но после 20 минут работы им обоим требуется перерыв на 40 минут. Производительность у С24-го чуть выше — 0,30 мл/мин. C28 предназначен для домашнего и стационарного лечения, брать его в поездки достаточно неудобно из-за габаритов. Зато он отличается высокой производительностью — 0,40 мл/мин и длительным временем работы.
За счет своей компактности С20 можно легко взять с собой в поездку. Производительность 0,25 мл/мин. C24 по размерам немного больше C20-го, и также подходит для частой транспортировки, но после 20 минут работы им обоим требуется перерыв на 40 минут. Производительность у С24-го чуть выше — 0,30 мл/мин. C28 предназначен для домашнего и стационарного лечения, брать его в поездки достаточно неудобно из-за габаритов. Зато он отличается высокой производительностью — 0,40 мл/мин и длительным временем работы.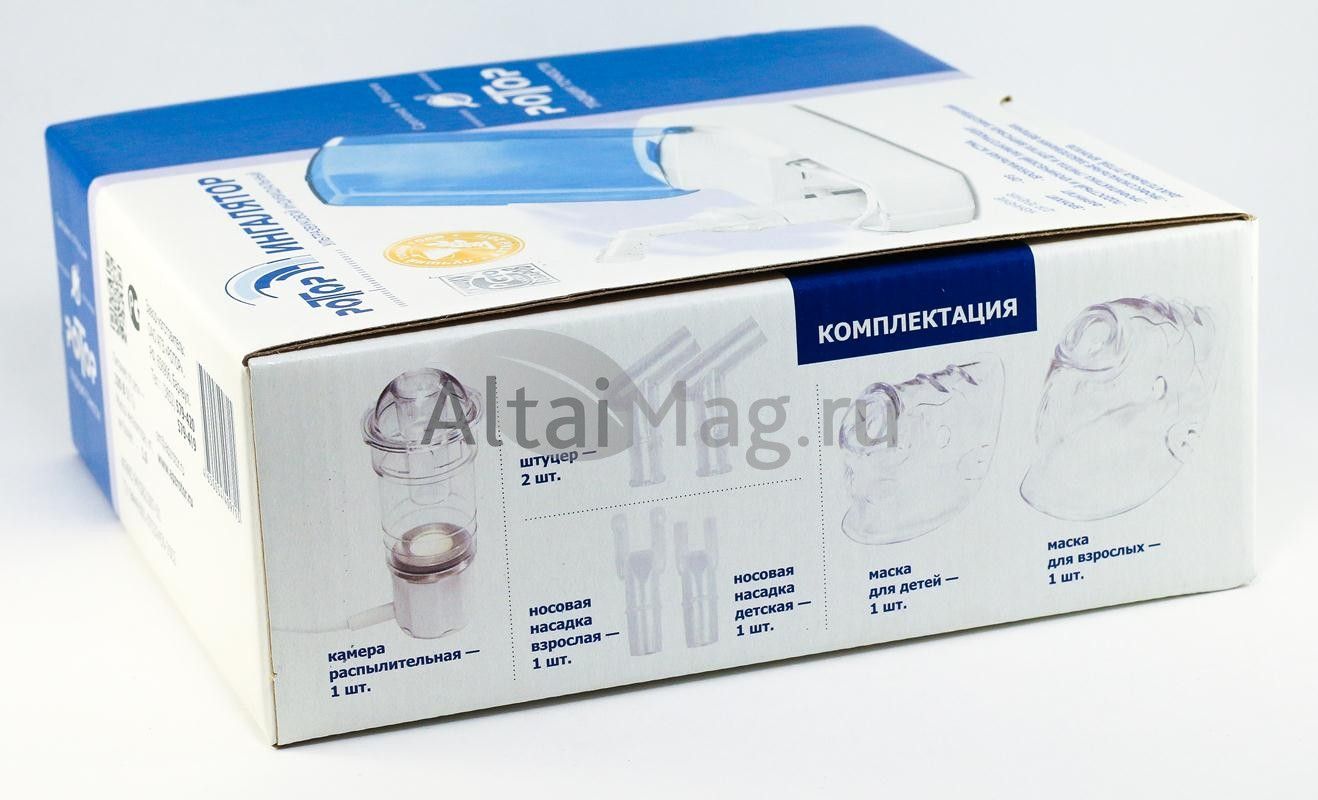 Но нужно учитывать, что даже если вы выбираете режим с крупными частицами (5-10 мкм), в аэрозоле все равно будут присутствовать мелкие частицы, что не позволит вам использовать масляные и травяные растворы.
Но нужно учитывать, что даже если вы выбираете режим с крупными частицами (5-10 мкм), в аэрозоле все равно будут присутствовать мелкие частицы, что не позволит вам использовать масляные и травяные растворы.
 К тому же, этот прибор на 100% произведен в Японии.
К тому же, этот прибор на 100% произведен в Японии. Кроме этого к плюсам ультразвукового ингалятора можно отнести и то, что лечебная плотность препарата в аэрозоли достигается в течение очень короткого времени, облако аэрозоля прохладное, в противовес паровому ингалятору, вдобавок можно провести ингаляцию ребёнку во время игр или сна. Плюс, для эффективного лечебного воздействия на воспаленную слизистую оболочку воздухопроводящих путей (учитывая бронхиолы) необходим объем медицинского препарата не меньше 15 мл. Только данный вид ингалятора способен ввести в дыхательные пути такой объем медицинского препарата за 10 -15 мин работы и выработать высокую эффективность.
Кроме этого к плюсам ультразвукового ингалятора можно отнести и то, что лечебная плотность препарата в аэрозоли достигается в течение очень короткого времени, облако аэрозоля прохладное, в противовес паровому ингалятору, вдобавок можно провести ингаляцию ребёнку во время игр или сна. Плюс, для эффективного лечебного воздействия на воспаленную слизистую оболочку воздухопроводящих путей (учитывая бронхиолы) необходим объем медицинского препарата не меньше 15 мл. Только данный вид ингалятора способен ввести в дыхательные пути такой объем медицинского препарата за 10 -15 мин работы и выработать высокую эффективность. Это чрезвычайно важно при использовании ингаляторов во время лечения детей;
Это чрезвычайно важно при использовании ингаляторов во время лечения детей; При нечастой чистке камеры, кристаллы препаратов могут блокировать выходное отверстие, что приводит к уменьшению выхода аэрозоля. При отсутствии чистки небулайзера в среднем, после сорока ингаляций снижается производительность ингалятора
При нечастой чистке камеры, кристаллы препаратов могут блокировать выходное отверстие, что приводит к уменьшению выхода аэрозоля. При отсутствии чистки небулайзера в среднем, после сорока ингаляций снижается производительность ингалятора Именно поэтому небулайзеры особенно рекомендуются детям и пожилым людям.
Именно поэтому небулайзеры особенно рекомендуются детям и пожилым людям.
 Струйные небулайзеры существуют уже давно и являются одними из наиболее часто используемых небулайзеров. Они работают с помощью компрессора, превращающего жидкое лекарство в тонкий туман, который можно легко вдохнуть.
Струйные небулайзеры существуют уже давно и являются одними из наиболее часто используемых небулайзеров. Они работают с помощью компрессора, превращающего жидкое лекарство в тонкий туман, который можно легко вдохнуть.
 Всегда обращайтесь за советом к своему врачу или другому квалифицированному специалисту с любыми вопросами, которые могут у вас возникнуть относительно медицинского вопроса, состояния или беспокойства по поводу безопасности. Вы полагаетесь на информацию, представленную на этом сайте, на свой страх и риск. Этот сайт содержит мнения и взгляды других и не отражает мнения и взгляды AireHealth. Учитывая интерактивный характер этого сайта, мы не можем одобрять, гарантировать или нести ответственность за точность или эффективность любого контента, созданного нашими пользователями или блогерами.
Всегда обращайтесь за советом к своему врачу или другому квалифицированному специалисту с любыми вопросами, которые могут у вас возникнуть относительно медицинского вопроса, состояния или беспокойства по поводу безопасности. Вы полагаетесь на информацию, представленную на этом сайте, на свой страх и риск. Этот сайт содержит мнения и взгляды других и не отражает мнения и взгляды AireHealth. Учитывая интерактивный характер этого сайта, мы не можем одобрять, гарантировать или нести ответственность за точность или эффективность любого контента, созданного нашими пользователями или блогерами. Следовательно, аэрозольные препараты для лечения таких заболеваний, как кистозный фиброз, чаще всего доставляются через небулайзер.
Следовательно, аэрозольные препараты для лечения таких заболеваний, как кистозный фиброз, чаще всего доставляются через небулайзер. Использование лекарств и / или устройств доставки не по назначению с несоответствием лекарственного средства устройству доставки может привести к проблемам.
Использование лекарств и / или устройств доставки не по назначению с несоответствием лекарственного средства устройству доставки может привести к проблемам. Самой простой конструкцией небулайзера является струйный небулайзер с тройником (рис. 16.7). Аэрозоль образуется при прохождении воздушного потока через трубку Вентури в корпусе небулайзера. Это формирует зону низкого давления, которая вытягивает через подающую трубку капли из раствора или суспензии лекарственного средства в корпусе распылителя, и, в свою очередь, это создает поток распыленных капель, которые текут к мундштуку.Более высокие потоки воздуха приводят к уменьшению размера частиц и увеличению производительности. Перегородка в чаше небулайзера сталкивается с более крупными частицами, задерживая их и возвращая их в раствор в чаше небулайзера для повторной атомизации. Характеристики небулайзеров сильно различаются. 77 Кроме того, для распылителей требуется источник сжатого воздуха, что делает их более громоздкими и более неудобными в использовании, чем другие ингаляционные системы.
Самой простой конструкцией небулайзера является струйный небулайзер с тройником (рис. 16.7). Аэрозоль образуется при прохождении воздушного потока через трубку Вентури в корпусе небулайзера. Это формирует зону низкого давления, которая вытягивает через подающую трубку капли из раствора или суспензии лекарственного средства в корпусе распылителя, и, в свою очередь, это создает поток распыленных капель, которые текут к мундштуку.Более высокие потоки воздуха приводят к уменьшению размера частиц и увеличению производительности. Перегородка в чаше небулайзера сталкивается с более крупными частицами, задерживая их и возвращая их в раствор в чаше небулайзера для повторной атомизации. Характеристики небулайзеров сильно различаются. 77 Кроме того, для распылителей требуется источник сжатого воздуха, что делает их более громоздкими и более неудобными в использовании, чем другие ингаляционные системы. 73,78,79 Эти решения оказались неудобными для широкого использования, увеличивая время распыления и делая системы доставки еще более громоздкими и громоздкими.
73,78,79 Эти решения оказались неудобными для широкого использования, увеличивая время распыления и делая системы доставки еще более громоздкими и громоздкими. 82 Желательно получение аэрозоля с меньшим гранулометрическим составом, но использование распылителя, предназначенного для этого, может привести к увеличению времени распыления.Постукивание по корпусу распылителя во время распыления приводит к увеличению общего выхода лекарственного средства, поскольку более крупные капли, осевшие на стенках емкости, встряхиваются обратно в основной объем раствора препарата, но это также увеличивает время распыления. 83 «Мертвый объем» струйных небулайзеров, содержащий остаточный раствор лекарства, который невозможно распылить, также приводит к потере лекарства. Любое испарение раствора в корпусе небулайзера во время распыления означает, что концентрация лекарственного средства в мертвом объеме выше, чем в образующемся аэрозоле. 83 Если для разбавления небулайзерного раствора используется физиологический раствор, потери лекарственного средства могут быть уменьшены за счет увеличения времени распыления.
82 Желательно получение аэрозоля с меньшим гранулометрическим составом, но использование распылителя, предназначенного для этого, может привести к увеличению времени распыления.Постукивание по корпусу распылителя во время распыления приводит к увеличению общего выхода лекарственного средства, поскольку более крупные капли, осевшие на стенках емкости, встряхиваются обратно в основной объем раствора препарата, но это также увеличивает время распыления. 83 «Мертвый объем» струйных небулайзеров, содержащий остаточный раствор лекарства, который невозможно распылить, также приводит к потере лекарства. Любое испарение раствора в корпусе небулайзера во время распыления означает, что концентрация лекарственного средства в мертвом объеме выше, чем в образующемся аэрозоле. 83 Если для разбавления небулайзерного раствора используется физиологический раствор, потери лекарственного средства могут быть уменьшены за счет увеличения времени распыления. 84–86 Было показано, что введение через лицевую маску, позволяющую вдыхать через нос, или через носовую маску значительно снижает отложение в легких, 87 , поскольку нос намного эффективнее, чем рот, в отфильтровывании любых частиц диаметром более 1 мкм.
84–86 Было показано, что введение через лицевую маску, позволяющую вдыхать через нос, или через носовую маску значительно снижает отложение в легких, 87 , поскольку нос намного эффективнее, чем рот, в отфильтровывании любых частиц диаметром более 1 мкм. Сетчатые небулайзеры питаются либо от электросети, либо от батареи, они более портативны, чем струйные небулайзеры, и работают бесшумно, в отличие от довольно шумных компрессоров, используемых для управления струйными небулайзерами. Производительность выше, чем у струйного небулайзера, и более высокая доза может быть достигнута за короткое время. 88
Сетчатые небулайзеры питаются либо от электросети, либо от батареи, они более портативны, чем струйные небулайзеры, и работают бесшумно, в отличие от довольно шумных компрессоров, используемых для управления струйными небулайзерами. Производительность выше, чем у струйного небулайзера, и более высокая доза может быть достигнута за короткое время. 88  Это важно при лечении детей, так как соблюдение инструкций по дыханию может быть подкреплено активной обратной связью от используемого устройства.Активируемые дыханием небулайзеры обнаруживают поток вдоха пациента и выпускают аэрозоль только тогда, когда потока достаточно для открытия клапана (AeroEclipse, Trudell Medical International, Онтарио, Канада). Компрессоры небулайзеров с регулируемым дыханием, такие как Akita (Activaero, Гемунден, Германия), отслеживают характер дыхания ребенка и генерируют аэрозоль только во время фазы дыхательного цикла, когда потоки вдоха способствуют попаданию аэрозоля в легкие (рис. 16.11). ). Можно установить продолжительность вдоха при срабатывании, чтобы стимулировать медленное и глубокое дыхание по обратной связи с устройством. 90 Усовершенствованием этого является адаптивная доставка аэрозоля, при которой такое устройство, как I-neb (Respironics) «изучает» характер дыхания ребенка и адаптирует выпуск дозы в соответствии с индивидуальным характером дыхания.
Это важно при лечении детей, так как соблюдение инструкций по дыханию может быть подкреплено активной обратной связью от используемого устройства.Активируемые дыханием небулайзеры обнаруживают поток вдоха пациента и выпускают аэрозоль только тогда, когда потока достаточно для открытия клапана (AeroEclipse, Trudell Medical International, Онтарио, Канада). Компрессоры небулайзеров с регулируемым дыханием, такие как Akita (Activaero, Гемунден, Германия), отслеживают характер дыхания ребенка и генерируют аэрозоль только во время фазы дыхательного цикла, когда потоки вдоха способствуют попаданию аэрозоля в легкие (рис. 16.11). ). Можно установить продолжительность вдоха при срабатывании, чтобы стимулировать медленное и глубокое дыхание по обратной связи с устройством. 90 Усовершенствованием этого является адаптивная доставка аэрозоля, при которой такое устройство, как I-neb (Respironics) «изучает» характер дыхания ребенка и адаптирует выпуск дозы в соответствии с индивидуальным характером дыхания. 91 Эти усовершенствования процесса доставки аэрозоля уменьшают потери лекарственного средства, что становится все более важным при использовании дорогих новых пептидных и рекомбинантных белковых лекарств, а также улучшают нацеливание вдыхаемого лекарственного средства на место действия путем введения аэрозоля только в область воздействия. поток вдыхаемого воздуха, когда скорость потока оптимальна для достижения желаемой области легкого с размером получаемых частиц.
91 Эти усовершенствования процесса доставки аэрозоля уменьшают потери лекарственного средства, что становится все более важным при использовании дорогих новых пептидных и рекомбинантных белковых лекарств, а также улучшают нацеливание вдыхаемого лекарственного средства на место действия путем введения аэрозоля только в область воздействия. поток вдыхаемого воздуха, когда скорость потока оптимальна для достижения желаемой области легкого с размером получаемых частиц. Размер капель у ультразвуковых небулайзеров обычно больше, чем у струйных.
Размер капель у ультразвуковых небулайзеров обычно больше, чем у струйных. Если у вас есть дополнительные вопросы по использованию струйного небулайзера, обратитесь к педиатру вашего ребенка.
Если у вас есть дополнительные вопросы по использованию струйного небулайзера, обратитесь к педиатру вашего ребенка. Хотя PULMICORT RESPULES использовался в других струйных небулайзерах, безопасность и эффективность PULMICORT RESPULES не были установлены с использованием этих систем.
Хотя PULMICORT RESPULES использовался в других струйных небулайзерах, безопасность и эффективность PULMICORT RESPULES не были установлены с использованием этих систем. посудомойка. Вы также можете постирать их вручную.
посудомойка. Вы также можете постирать их вручную. При использовании по назначению PULMICORT RESPULES представляет собой лекарство длительного действия (профилактическое), которое используется один или иногда два раза в день по указанию вашего лечащего врача. В зависимости от ваших предпочтений струйный небулайзер может вписаться в ваш распорядок дня утром или вечером.
При использовании по назначению PULMICORT RESPULES представляет собой лекарство длительного действия (профилактическое), которое используется один или иногда два раза в день по указанию вашего лечащего врача. В зависимости от ваших предпочтений струйный небулайзер может вписаться в ваш распорядок дня утром или вечером.

 Выбирать из —
Выбирать из — Они должны быть легко и дешево доступны.
Они должны быть легко и дешево доступны.
 И небулайзеры, и ингаляторы доставляют лекарства от астмы, хотя и по-разному.
И небулайзеры, и ингаляторы доставляют лекарства от астмы, хотя и по-разному. Людям, живущим с астмой, чаще всего назначают небулайзерную терапию кортикостероидом под названием альбутерол.
Людям, живущим с астмой, чаще всего назначают небулайзерную терапию кортикостероидом под названием альбутерол.
 Однако у некоторых людей более плотная посадка может вызвать раздражение кожи и глаз. В этом случае рекомендуется использовать мундштук небулайзера.
Однако у некоторых людей более плотная посадка может вызвать раздражение кожи и глаз. В этом случае рекомендуется использовать мундштук небулайзера. Инструкции по использованию сжатого воздуха зависят от продукта.
Инструкции по использованию сжатого воздуха зависят от продукта. Сделайте несколько глубоких вдохов и, при необходимости, откашляйтесь, чтобы избавиться от выделений.
Сделайте несколько глубоких вдохов и, при необходимости, откашляйтесь, чтобы избавиться от выделений.


 ), чтобы подчеркнуть различия в характеристиках сетчатых и обычных ультразвуковых устройств.Рабочие характеристики распылителя оценивались с точки зрения доставленной дозы, выходной мощности доставленной дозы, общего гравиметрического выхода, массового среднего диаметра, массового среднего аэродинамического диаметра и распределения аэродинамических размеров частиц (APSD). Эти рабочие параметры сравнивались для двух устройств с доставкой раствора сальбутамола (2,5 мл наполнения 2 мг / мл).
), чтобы подчеркнуть различия в характеристиках сетчатых и обычных ультразвуковых устройств.Рабочие характеристики распылителя оценивались с точки зрения доставленной дозы, выходной мощности доставленной дозы, общего гравиметрического выхода, массового среднего диаметра, массового среднего аэродинамического диаметра и распределения аэродинамических размеров частиц (APSD). Эти рабочие параметры сравнивались для двух устройств с доставкой раствора сальбутамола (2,5 мл наполнения 2 мг / мл).










 Хлоргексидин при ангине – один из препаратов с антибактериальным эффектом, способный помочь в борьбе с неприятными симптомами недуга. Препарат нередко применяется для местной обработки воспаленных участков слизистого эпителия ротовой полости.
Хлоргексидин при ангине – один из препаратов с антибактериальным эффектом, способный помочь в борьбе с неприятными симптомами недуга. Препарат нередко применяется для местной обработки воспаленных участков слизистого эпителия ротовой полости.
 Благодаря антибактериальным свойствам, Хлоргексидин часто назначается врачами в период развития ангины. Не зависимо от того, сопровождается ли заболевание кашлем или температурой, лекарственный раствор будет эффективен.
Благодаря антибактериальным свойствам, Хлоргексидин часто назначается врачами в период развития ангины. Не зависимо от того, сопровождается ли заболевание кашлем или температурой, лекарственный раствор будет эффективен. Несмотря на то, что Хлоргексидин практически не проникает внутрь клеток дермы и является практически безопасным для любой категории пациентов, ограничения в применении у него все-таки есть.
Несмотря на то, что Хлоргексидин практически не проникает внутрь клеток дермы и является практически безопасным для любой категории пациентов, ограничения в применении у него все-таки есть.



 Конечно же в при легком течении, когда головная боль умеренная, и специального лечения не требуется, неприятные ощущения проходят через несколько дней.
Конечно же в при легком течении, когда головная боль умеренная, и специального лечения не требуется, неприятные ощущения проходят через несколько дней. В данном случае, их применение направлено на облегчение оттока отделяемого из придаточных пазух.
В данном случае, их применение направлено на облегчение оттока отделяемого из придаточных пазух.
 Но назначить адекватное лечение может только врач. Для этого нужны соответствующее образование, опыт и диагностическая аппаратура.
Но назначить адекватное лечение может только врач. Для этого нужны соответствующее образование, опыт и диагностическая аппаратура.
 Воспаление гайморовой пазухи может развиться из-за:
Воспаление гайморовой пазухи может развиться из-за:
 При гайморите на снимке будет видно затемнение, так как слизь и отек тканей в полостях не пропускает рентгеновские лучи.
При гайморите на снимке будет видно затемнение, так как слизь и отек тканей в полостях не пропускает рентгеновские лучи.
 Лечение может быть консервативным и хирургическим.
Лечение может быть консервативным и хирургическим.
 Период полного восстановления после операции может занимать до двух недель.
Период полного восстановления после операции может занимать до двух недель.
 Карла Маркса, 35 | 8:30-21:00
Карла Маркса, 35 | 8:30-21:00


 К заложенности носа присоединяются тяжесть и головная боль, повышается температура.
К заложенности носа присоединяются тяжесть и головная боль, повышается температура.

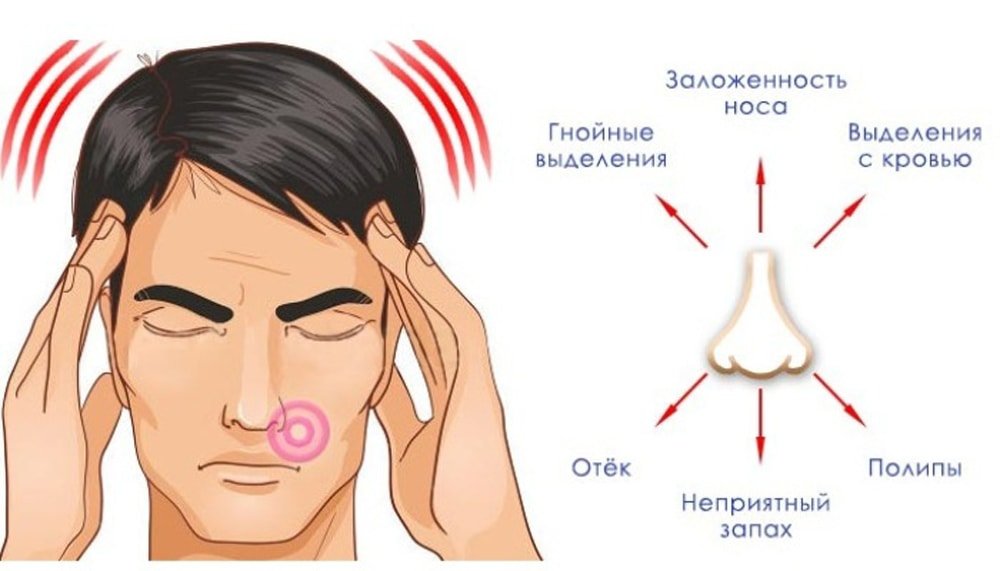 Наибольшее количество случаев заболевания гайморитом фиксируется в осенне-зимний период, когда организм человека ослаблен и не может противостоять провоцирующим заболевание бактериям.
Наибольшее количество случаев заболевания гайморитом фиксируется в осенне-зимний период, когда организм человека ослаблен и не может противостоять провоцирующим заболевание бактериям. К симптомам, которые вызывает гайморит, относят:
К симптомам, которые вызывает гайморит, относят: Со временем количество образованного гноя при гайморите увеличивается, что вызывает неприятный гнойный запах из носа, ротовой полости, формируется неприятное послевкусие.
Со временем количество образованного гноя при гайморите увеличивается, что вызывает неприятный гнойный запах из носа, ротовой полости, формируется неприятное послевкусие. При отсутствии большого скопления гнойных масс лечение будет консервативным и направленным на подавление симптомов гайморита и устранении инфекции, которая вызвала гайморит.
При отсутствии большого скопления гнойных масс лечение будет консервативным и направленным на подавление симптомов гайморита и устранении инфекции, которая вызвала гайморит.
 Также следует придерживаться правил здорового образа жизни, направленных на поддержание защитных сил организма.
Также следует придерживаться правил здорового образа жизни, направленных на поддержание защитных сил организма. Оно внесено Всемирной организацией здравоохранения в список 19 заболеваний, в наибольшей степени нарушающих социальную адаптацию человека. Мигренью страдают от 3 до 16% населения стран Европы и Северной Америки, этот недуг встречается чаще, чем астма, эпилепсия и диабет вместе взятые. Но средство от мигрени, оказывается, есть! «Главное – правильно определить причину ее возникновения», — считает Алексей Васильевич, который помог сотням своих пациентов. В результате хирургического вмешательства пациенты забывают навсегда об изматывающих приступах мигренозной головной боли. Но все они имели в анамнезе диагноз «синусит» – острый, хронический или латентный (скрытый).
Оно внесено Всемирной организацией здравоохранения в список 19 заболеваний, в наибольшей степени нарушающих социальную адаптацию человека. Мигренью страдают от 3 до 16% населения стран Европы и Северной Америки, этот недуг встречается чаще, чем астма, эпилепсия и диабет вместе взятые. Но средство от мигрени, оказывается, есть! «Главное – правильно определить причину ее возникновения», — считает Алексей Васильевич, который помог сотням своих пациентов. В результате хирургического вмешательства пациенты забывают навсегда об изматывающих приступах мигренозной головной боли. Но все они имели в анамнезе диагноз «синусит» – острый, хронический или латентный (скрытый).
 Ведь выводное отверстие околоносовых пазух стало очень узким горлышком, да еще и расположенным сверху. Поэтому у человека имеется гораздо больше предрасполагающих факторов, чем у животного, к тому, чтобы у него началось воспаление околоносовой пазухи. Этот воспалительный процесс называют острый синусит или острый гайморит, иногда острый синуит. Чаще всего синусит подразумевает воспаление верхнечелюстной пазухи, тот самый пресловутый гайморит, о котором мы и говорим. Он может иметь вирусную, бактериальную или аллергическую природу», — рассказывает Алексей Васильевич.
Ведь выводное отверстие околоносовых пазух стало очень узким горлышком, да еще и расположенным сверху. Поэтому у человека имеется гораздо больше предрасполагающих факторов, чем у животного, к тому, чтобы у него началось воспаление околоносовой пазухи. Этот воспалительный процесс называют острый синусит или острый гайморит, иногда острый синуит. Чаще всего синусит подразумевает воспаление верхнечелюстной пазухи, тот самый пресловутый гайморит, о котором мы и говорим. Он может иметь вирусную, бактериальную или аллергическую природу», — рассказывает Алексей Васильевич.
 Среди основных признаков заболевания можно отметить: обильное гнойно-слизистое отделяемое, синдром длительной интоксикации (слабость, недомогание, потливость, повышенная температура тела до 37-37,9 градусов) и, конечно, стойкий болевой синдром (головные боли). От 20 до 27% всех хронических синуситов составляет латентный синусит, который протекает бессимптомно или со слабо выраженной симптоматикой, на протяжении долгого периода времени, без четких признаков чередования периодов рецидива или ремиссии», — поясняет Алексей Васильевич.
Среди основных признаков заболевания можно отметить: обильное гнойно-слизистое отделяемое, синдром длительной интоксикации (слабость, недомогание, потливость, повышенная температура тела до 37-37,9 градусов) и, конечно, стойкий болевой синдром (головные боли). От 20 до 27% всех хронических синуситов составляет латентный синусит, который протекает бессимптомно или со слабо выраженной симптоматикой, на протяжении долгого периода времени, без четких признаков чередования периодов рецидива или ремиссии», — поясняет Алексей Васильевич.  Стекание слизи по задней стенке глотки – также характерный симптом латентных и хронических синуситов. «Постоянный отек слизистой пазух при латентном и хроническом синусите вызывает сосудистую реакцию в виде спазма. Если к отеку присоединяется вегето-сосудистый компонент, возникает типичная картина мигрени: светобоязнь, интенсивные головные боли, тошнота и рвота, не всегда дающие облегчение, полное отсутствие эффекта от противовоспалительной терапии. В основе происхождения этих болей лежит вялотекущий воспалительный процесс в пазухах с обострениями после переохлаждения, переутомления, пребывания в плохо вентилируемых «душных» помещениях», — добавляет Алексей Васильевич.
Стекание слизи по задней стенке глотки – также характерный симптом латентных и хронических синуситов. «Постоянный отек слизистой пазух при латентном и хроническом синусите вызывает сосудистую реакцию в виде спазма. Если к отеку присоединяется вегето-сосудистый компонент, возникает типичная картина мигрени: светобоязнь, интенсивные головные боли, тошнота и рвота, не всегда дающие облегчение, полное отсутствие эффекта от противовоспалительной терапии. В основе происхождения этих болей лежит вялотекущий воспалительный процесс в пазухах с обострениями после переохлаждения, переутомления, пребывания в плохо вентилируемых «душных» помещениях», — добавляет Алексей Васильевич.
 Чаще всего эти особенности обусловлены генетически, поэтому латентный синусит можно назвать «семейным» диагнозом».
Чаще всего эти особенности обусловлены генетически, поэтому латентный синусит можно назвать «семейным» диагнозом».
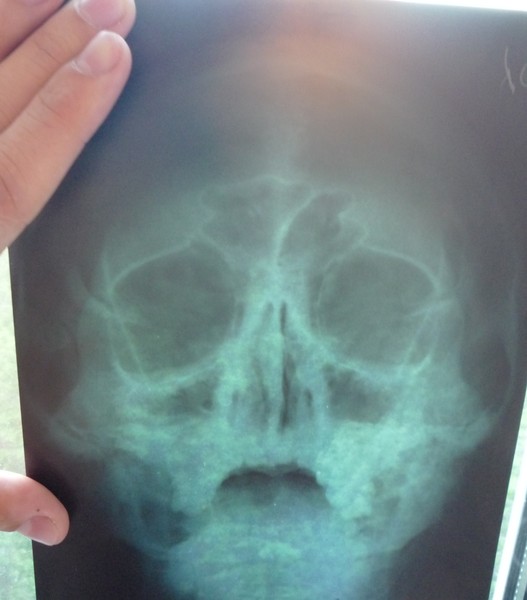 Что касается страдающих мигренозными головными болями, то среди моих прооперированных 284 пациентов в возрасте от 16 до 48 лет положительный результат был достигнут в 100% случаев. Точнее, исчезновение болей наблюдалось у 94,7% пациентов, а снижение интенсивности головных болей с исчезновением приступов – у 5,3%».
Что касается страдающих мигренозными головными болями, то среди моих прооперированных 284 пациентов в возрасте от 16 до 48 лет положительный результат был достигнут в 100% случаев. Точнее, исчезновение болей наблюдалось у 94,7% пациентов, а снижение интенсивности головных болей с исчезновением приступов – у 5,3%».  Приступы мигрени заставляют больного неподвижно лежать в затемненном помещении, иногда в течение нескольких дней.
Приступы мигрени заставляют больного неподвижно лежать в затемненном помещении, иногда в течение нескольких дней.
 Рассмотрим самые распространенные виды.
Рассмотрим самые распространенные виды.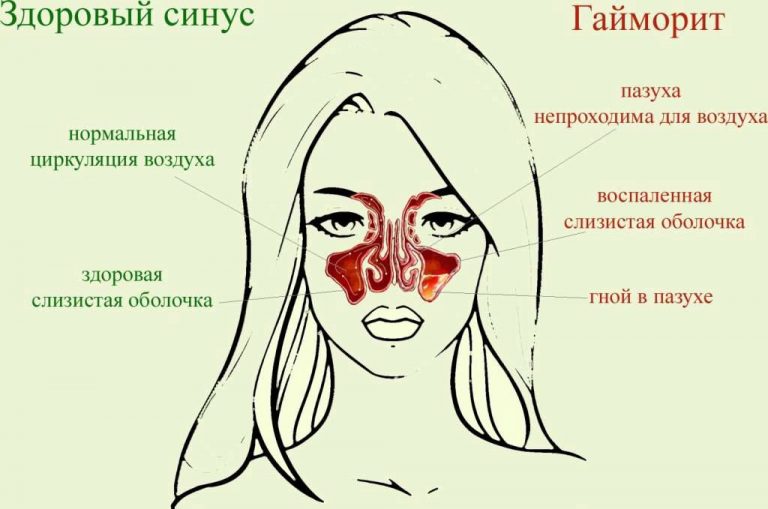 На самом пике мигрени человек чувствует головокружение, тошноту, болезненно реагирует на свет и шум. Также для этого вида боли характерна аура, представляющая собой комплекс симптомов:
На самом пике мигрени человек чувствует головокружение, тошноту, болезненно реагирует на свет и шум. Также для этого вида боли характерна аура, представляющая собой комплекс симптомов: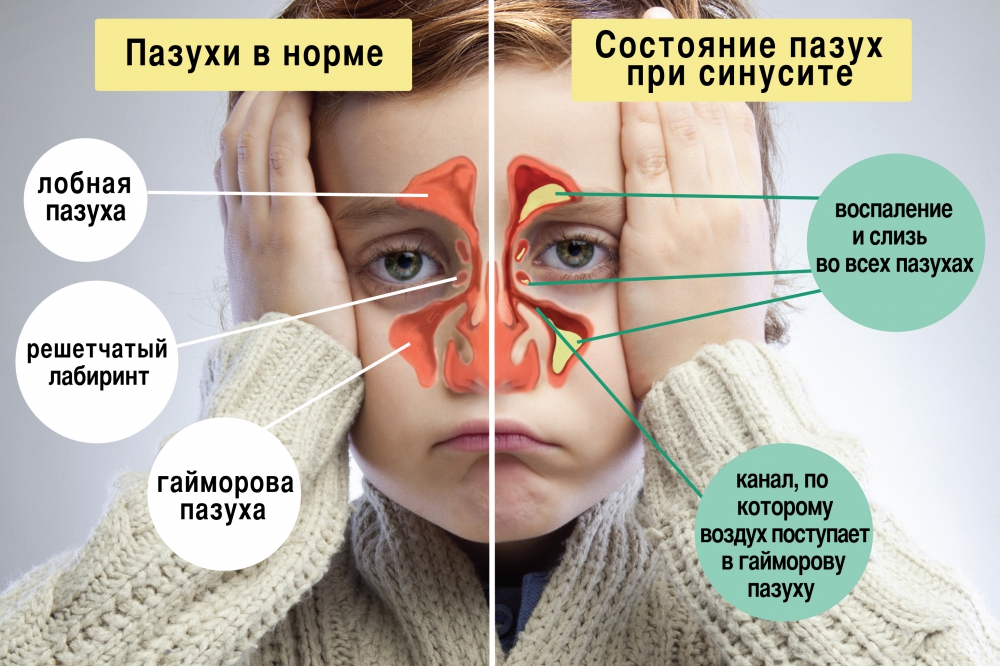 Головная боль при гайморите локализуется в области скул, носа, лба.
Головная боль при гайморите локализуется в области скул, носа, лба.
 Важно вовремя обнаружить эти симптомы и немедленно обратиться к врачу. снимать боль у детей обычными анальгетиками нельзя – они слишком сильные и могут вызвать побочные эффекты. Доктор найдет причину и подскажет, как снять этот неприятный симптом.
Важно вовремя обнаружить эти симптомы и немедленно обратиться к врачу. снимать боль у детей обычными анальгетиками нельзя – они слишком сильные и могут вызвать побочные эффекты. Доктор найдет причину и подскажет, как снять этот неприятный симптом. Это позволяет убрать патогенную микрофлору, снять отек, очистить нос от слизи.
Это позволяет убрать патогенную микрофлору, снять отек, очистить нос от слизи. Выполняет ЛОР-манипуляции, диагностику слуха, подбор и настройку слуховых аппаратов.
Выполняет ЛОР-манипуляции, диагностику слуха, подбор и настройку слуховых аппаратов.

 Одно или несколько из этих предложений могут быть вам полезны:
Одно или несколько из этих предложений могут быть вам полезны:
 Боль обычно усиливается, когда вы резко двигаете головой или напрягаетесь. В то же время у вас могут быть другие симптомы носовых пазух, например:
Боль обычно усиливается, когда вы резко двигаете головой или напрягаетесь. В то же время у вас могут быть другие симптомы носовых пазух, например: В течение короткого времени вы можете принимать антибиотики, а также антигистаминные или противоотечные средства. Вы также можете использовать ингаляционные назальные деконгестанты, но только на срок до 3 дней. Более длительное употребление может усугубить симптомы.
В течение короткого времени вы можете принимать антибиотики, а также антигистаминные или противоотечные средства. Вы также можете использовать ингаляционные назальные деконгестанты, но только на срок до 3 дней. Более длительное употребление может усугубить симптомы. Противоотечные средства также могут повысить кровяное давление, поэтому, если у вас высокое кровяное давление, посоветуйтесь со своим врачом, прежде чем принимать их.
Противоотечные средства также могут повысить кровяное давление, поэтому, если у вас высокое кровяное давление, посоветуйтесь со своим врачом, прежде чем принимать их.
 Клиника Майо отмечает, что 90 процентов людей, которые обращаются к врачу по поводу головной боли в носовых пазухах, обнаруживают, что у них вместо этого мигрень.
Клиника Майо отмечает, что 90 процентов людей, которые обращаются к врачу по поводу головной боли в носовых пазухах, обнаруживают, что у них вместо этого мигрень. На самом деле, для взрослых лучше всего не лечиться от острого синусита, если они не испытывают определенных симптомов, таких как лихорадка, сильная боль или инфекция, которая длится более семи дней.
На самом деле, для взрослых лучше всего не лечиться от острого синусита, если они не испытывают определенных симптомов, таких как лихорадка, сильная боль или инфекция, которая длится более семи дней. Если надавить на область под глазами в верхней части скул внутрь и вверх, вы также можете почувствовать некоторое облегчение давления.
Если надавить на область под глазами в верхней части скул внутрь и вверх, вы также можете почувствовать некоторое облегчение давления.


 Бывают случаи, когда аллергия или проблемы с носовыми пазухами могут привести к головным болям.
Бывают случаи, когда аллергия или проблемы с носовыми пазухами могут привести к головным болям. Стратегии лечения могут включать в себя шаги, позволяющие избежать определенных аллергенов, лекарств или иммунотерапии от аллергии (уколы от аллергии).
Стратегии лечения могут включать в себя шаги, позволяющие избежать определенных аллергенов, лекарств или иммунотерапии от аллергии (уколы от аллергии).
 Также они могут быть результатом аллергии.
Также они могут быть результатом аллергии.





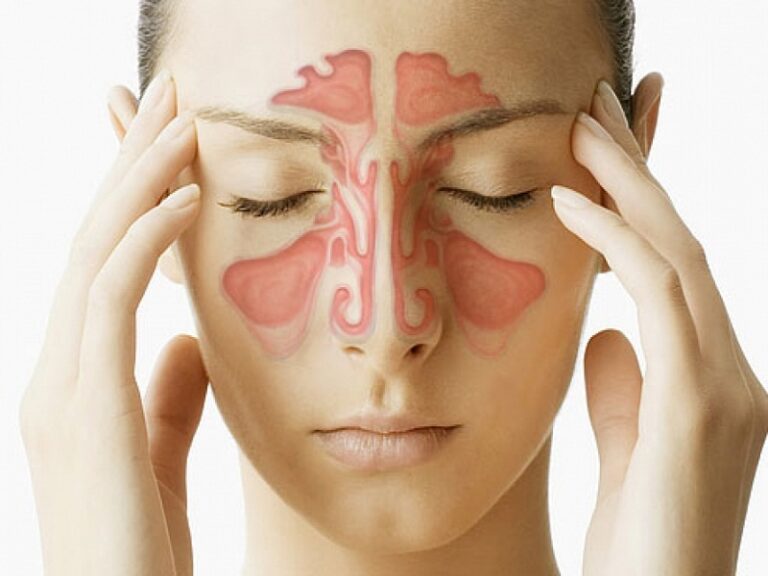 «Головная боль в носовых пазухах, вызванная аллергией, часто реагирует на назальные деконгестанты и антигистаминные препараты, — говорит Захарек. — Эти методы лечения должны быть пересмотрены врачом, поскольку лекарства могут усугубить гипертонию и другие медицинские проблемы».
«Головная боль в носовых пазухах, вызванная аллергией, часто реагирует на назальные деконгестанты и антигистаминные препараты, — говорит Захарек. — Эти методы лечения должны быть пересмотрены врачом, поскольку лекарства могут усугубить гипертонию и другие медицинские проблемы». В некоторых случаях головные боли носовых пазух из-за хронического заболевания носовых пазух требуют хирургического вмешательства. Хирургические процедуры по удалению пораженной ткани носовых пазух и восстановлению нормального дренажа носовых пазух могут проводиться амбулаторно и обычно успешно.
В некоторых случаях головные боли носовых пазух из-за хронического заболевания носовых пазух требуют хирургического вмешательства. Хирургические процедуры по удалению пораженной ткани носовых пазух и восстановлению нормального дренажа носовых пазух могут проводиться амбулаторно и обычно успешно.
 Примечательно, что в исследовании участвовало почти 30 000 участников — только около 50%, у которых была диагностирована мигрень, знали, что у них мигрень до исследования. Наиболее частым ошибочным диагнозом была головная боль «синусового узла».
Примечательно, что в исследовании участвовало почти 30 000 участников — только около 50%, у которых была диагностирована мигрень, знали, что у них мигрень до исследования. Наиболее частым ошибочным диагнозом была головная боль «синусового узла». В этом исследовании у участников было не менее шести «головных болей в носовых пазухах» за шесть месяцев до начала исследования. Им никогда не ставили диагноз мигрень и никогда не лечили лекарствами от мигрени.
В этом исследовании у участников было не менее шести «головных болей в носовых пазухах» за шесть месяцев до начала исследования. Им никогда не ставили диагноз мигрень и никогда не лечили лекарствами от мигрени.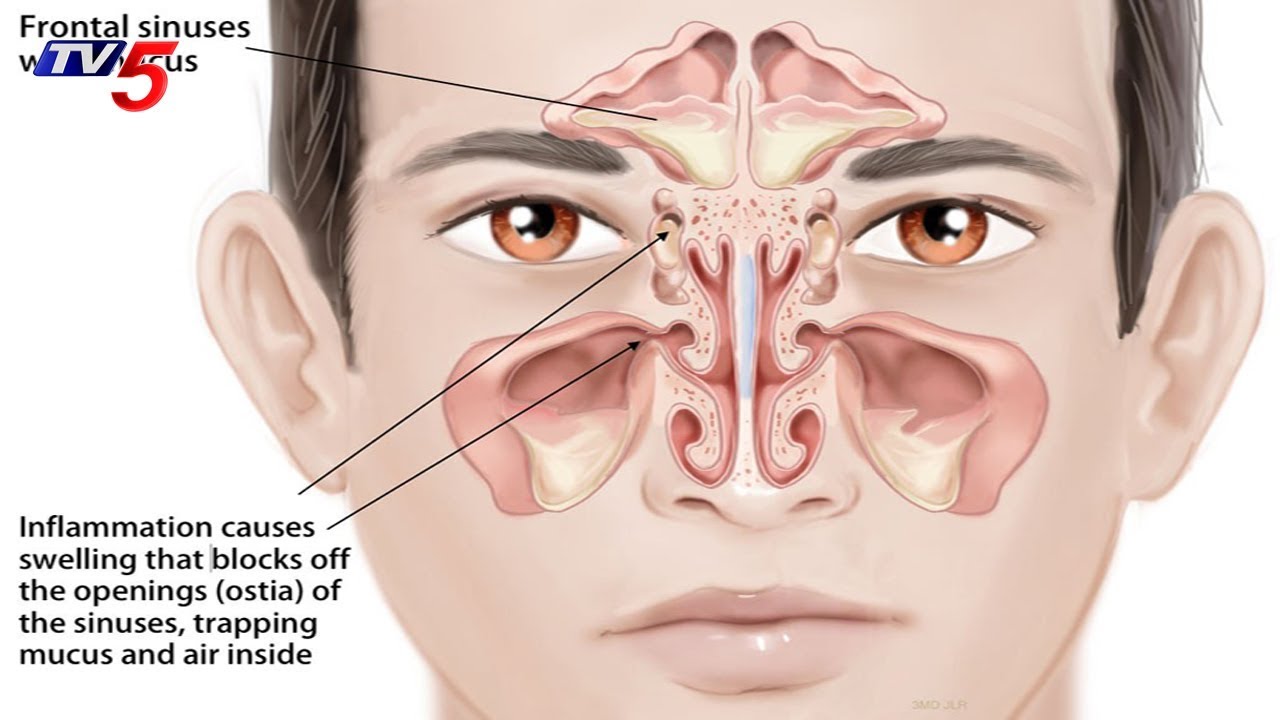 .Однако было много пациентов, недовольных их результатами. Недовольство имеет смысл, поскольку у многих на самом деле была мигрень, вызывающая жалобы на носовые пазухи.
.Однако было много пациентов, недовольных их результатами. Недовольство имеет смысл, поскольку у многих на самом деле была мигрень, вызывающая жалобы на носовые пазухи. Ричард Липтон из Медицинского колледжа Альберта Эйнштейна. Если присутствуют два из трех вышеуказанных критериев, мигрень вероятна в 93% случаев. Если присутствуют все три, диагноз мигрени составляет 98%.
Ричард Липтон из Медицинского колледжа Альберта Эйнштейна. Если присутствуют два из трех вышеуказанных критериев, мигрень вероятна в 93% случаев. Если присутствуют все три, диагноз мигрени составляет 98%. Обратите внимание на то, что головная боль и связанные с ней симптомы улучшатся лучше, чем все предыдущие процедуры, которые вы принимали.В некоторых случаях может быть проведено обследование, такое как компьютерная томография пазух, чтобы исключить вторичную причину, такую как заболевание носовых пазух, или просто убедить вас, что диагноз — мигрень, а не проблема носовых пазух.
Обратите внимание на то, что головная боль и связанные с ней симптомы улучшатся лучше, чем все предыдущие процедуры, которые вы принимали.В некоторых случаях может быть проведено обследование, такое как компьютерная томография пазух, чтобы исключить вторичную причину, такую как заболевание носовых пазух, или просто убедить вас, что диагноз — мигрень, а не проблема носовых пазух.


 Это приводит к хрипу и одышке.
Это приводит к хрипу и одышке. Учитывая это сходство, неудивительно, что, если вы унаследуете одно из этих расстройств, у вас больше шансов унаследовать одно или несколько других. Когда условия с большей вероятностью возникают вместе, чем то, что случайно обнаруживается отдельно в общей популяции, они называются коморбидными состояниями. В недавнем американском исследовании мигрени II от 40% до 70% респондентов с мигренью имели сопутствующие аллергии. В других исследованиях сообщалось, что у людей с мигренью в 2–3,5 раза выше вероятность развития сопутствующей астмы, особенно если у них есть родитель с мигренью и астмой.
Учитывая это сходство, неудивительно, что, если вы унаследуете одно из этих расстройств, у вас больше шансов унаследовать одно или несколько других. Когда условия с большей вероятностью возникают вместе, чем то, что случайно обнаруживается отдельно в общей популяции, они называются коморбидными состояниями. В недавнем американском исследовании мигрени II от 40% до 70% респондентов с мигренью имели сопутствующие аллергии. В других исследованиях сообщалось, что у людей с мигренью в 2–3,5 раза выше вероятность развития сопутствующей астмы, особенно если у них есть родитель с мигренью и астмой. Фактически, большинство участников Американского исследования мигрени II, у которых была диагностирована мигрень, также сообщили о «головных болях в носовых пазухах».Однако вопрос о том, являются ли головная боль при носовых пазухах и мигрень отдельными расстройствами головной боли или они связаны друг с другом, является предметом споров.
Фактически, большинство участников Американского исследования мигрени II, у которых была диагностирована мигрень, также сообщили о «головных болях в носовых пазухах».Однако вопрос о том, являются ли головная боль при носовых пазухах и мигрень отдельными расстройствами головной боли или они связаны друг с другом, является предметом споров. Кроме того, эти исследования говорят нам, что если вы испытываете боль, похожую на головную боль в носовых пазухах, вам следует обратиться к врачу и попросить провести полный диагноз. Это очень важно, потому что лечение синусовой головной боли или синусита значительно отличается от лечения мигрени.
Кроме того, эти исследования говорят нам, что если вы испытываете боль, похожую на головную боль в носовых пазухах, вам следует обратиться к врачу и попросить провести полный диагноз. Это очень важно, потому что лечение синусовой головной боли или синусита значительно отличается от лечения мигрени.
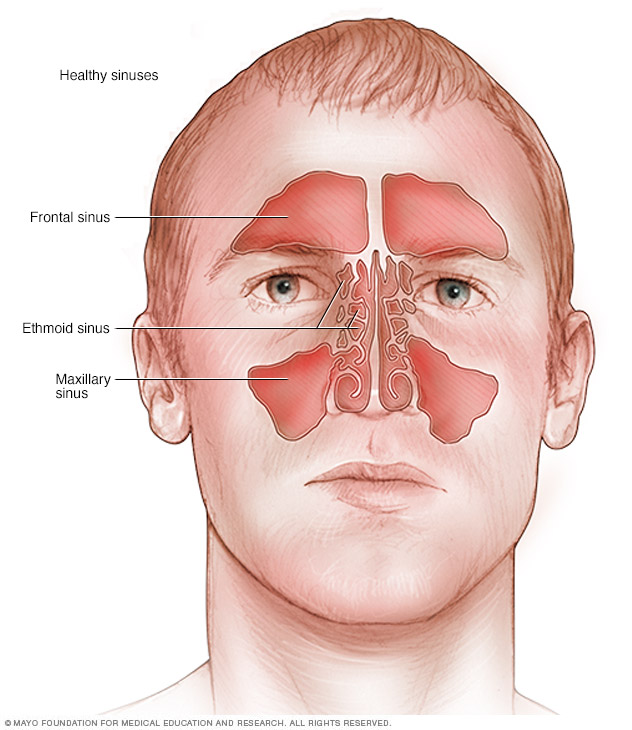



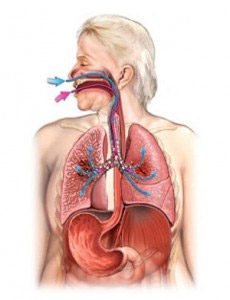 Заражение Chlamydia pneumoniae происходит воздушно-капельным путем в результате общения с зараженным человеком. Бактерии распространяются в процессе разговора, кашля или чихания. Патогенные микроорганизмы выделяются вместе со слюной и слизью больного человека.
Заражение Chlamydia pneumoniae происходит воздушно-капельным путем в результате общения с зараженным человеком. Бактерии распространяются в процессе разговора, кашля или чихания. Патогенные микроорганизмы выделяются вместе со слюной и слизью больного человека.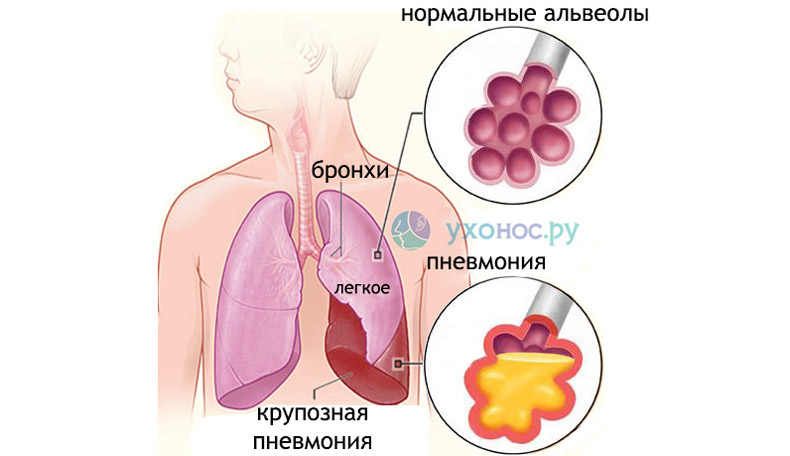

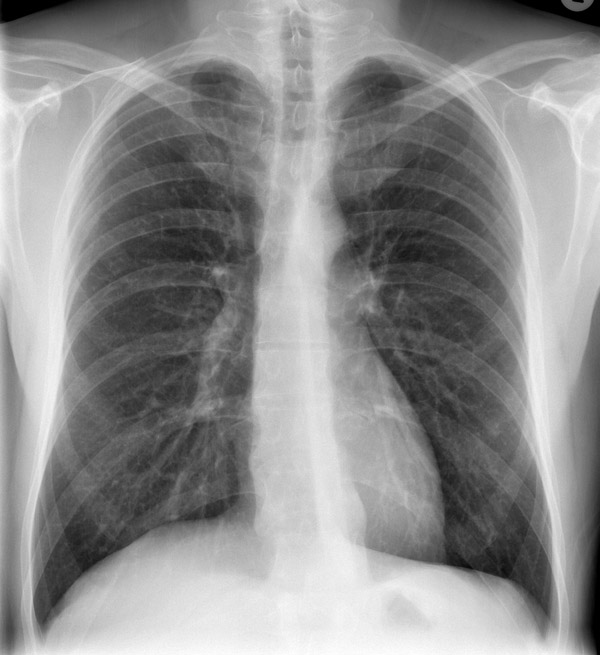
 Противомикробная терапия заключается в применении антибиотиков из группы фторхинолонов, макролидов и тетрациклинов. Больным назначают «Кларитромицин», «Эритромицин», «Ципрофлоксацин», «Офлоксацин», «Доксициклин».
Противомикробная терапия заключается в применении антибиотиков из группы фторхинолонов, макролидов и тетрациклинов. Больным назначают «Кларитромицин», «Эритромицин», «Ципрофлоксацин», «Офлоксацин», «Доксициклин».
 Обычно признаки воспаления легких, вызванного хламидией пневмонии, развиваются постепенно, а начало болезни напоминают обычную простуду, фарингит, ларингит, бронхит и т.д.
Обычно признаки воспаления легких, вызванного хламидией пневмонии, развиваются постепенно, а начало болезни напоминают обычную простуду, фарингит, ларингит, бронхит и т.д. Выявление хламидийной пневмонии проводится с помощью выявления в образцах крови методом ИФА специфических иммуноглобулинов IgA, IgM и IgG, которые начинаются вырабатываться в организме больного после попадания возбудителя.
Выявление хламидийной пневмонии проводится с помощью выявления в образцах крови методом ИФА специфических иммуноглобулинов IgA, IgM и IgG, которые начинаются вырабатываться в организме больного после попадания возбудителя. Больным с диагнозом «хламидийная пневмония» проводится обязательная терапия антибиотиками – до получения результатов серологического анализа назначаются препараты широкого спектра, а после выявления возбудителя применяют макролиды, тетрациклины или фторхинолоны.
Больным с диагнозом «хламидийная пневмония» проводится обязательная терапия антибиотиками – до получения результатов серологического анализа назначаются препараты широкого спектра, а после выявления возбудителя применяют макролиды, тетрациклины или фторхинолоны.

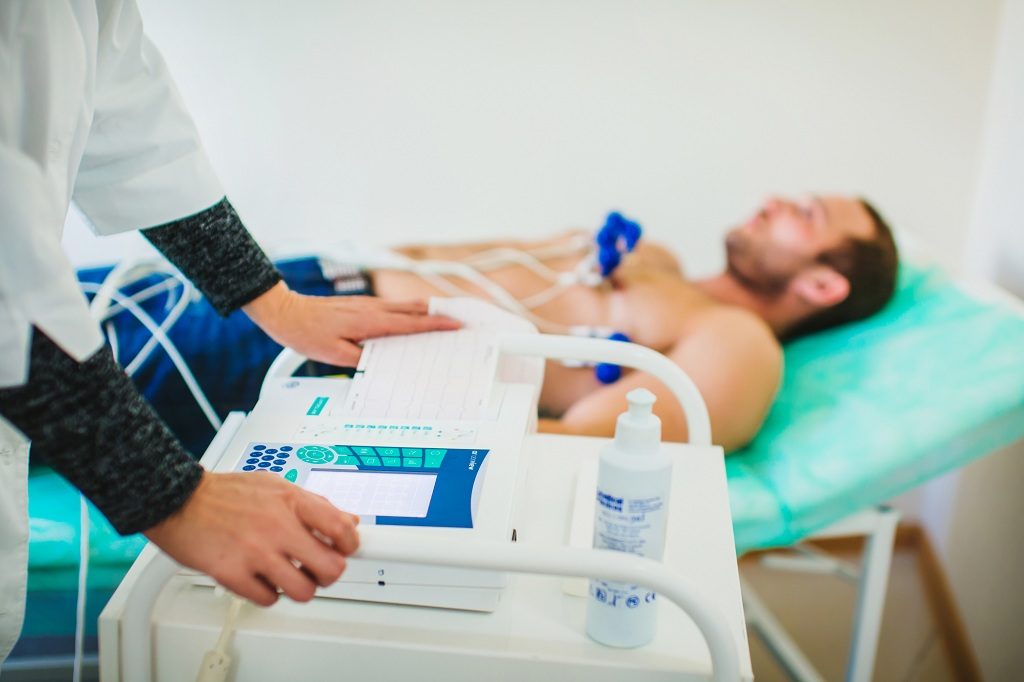








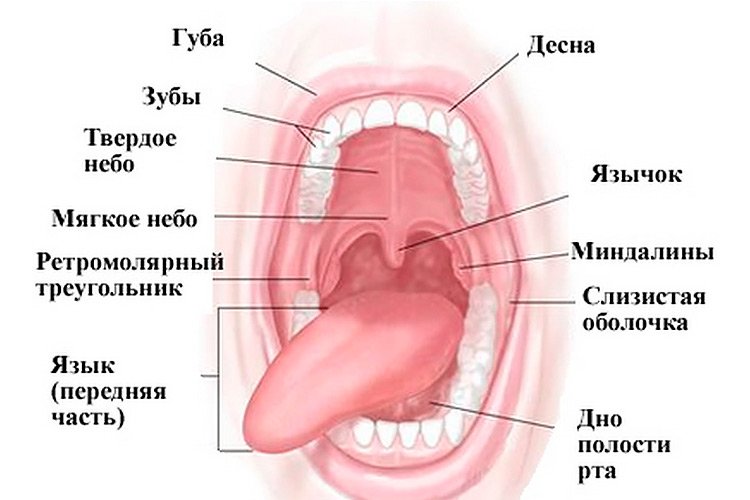
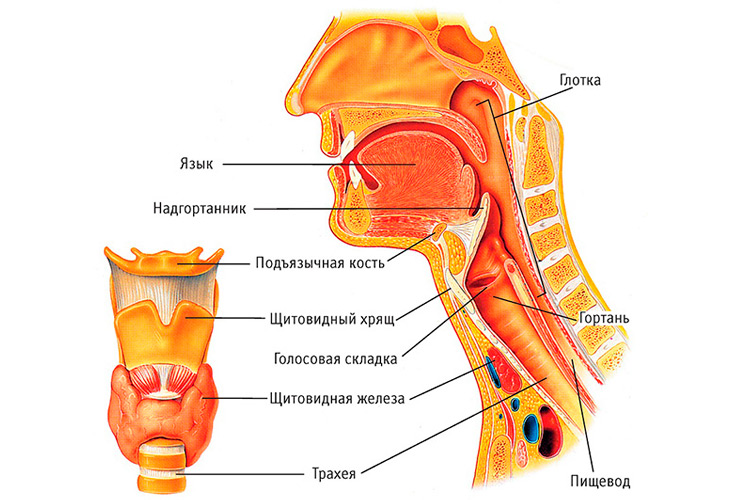


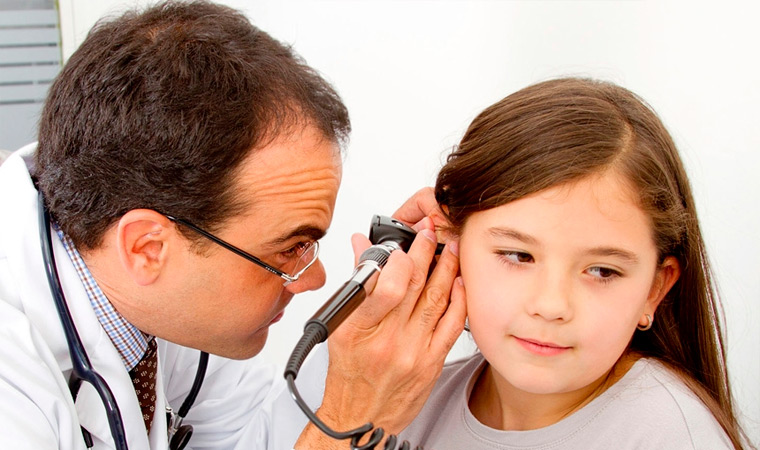

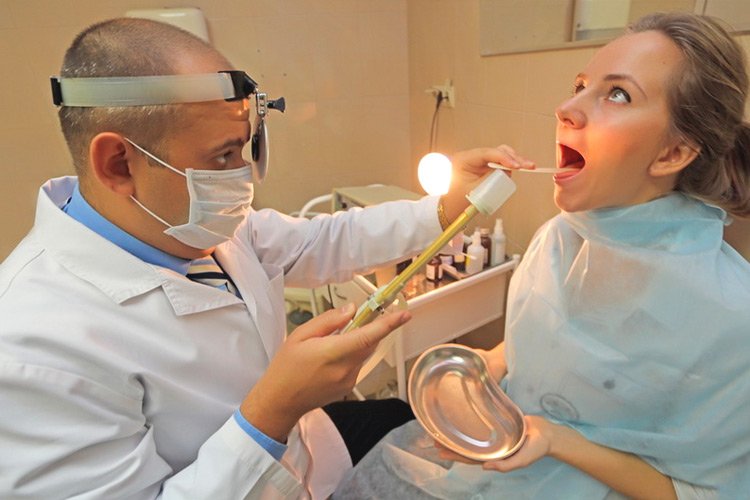



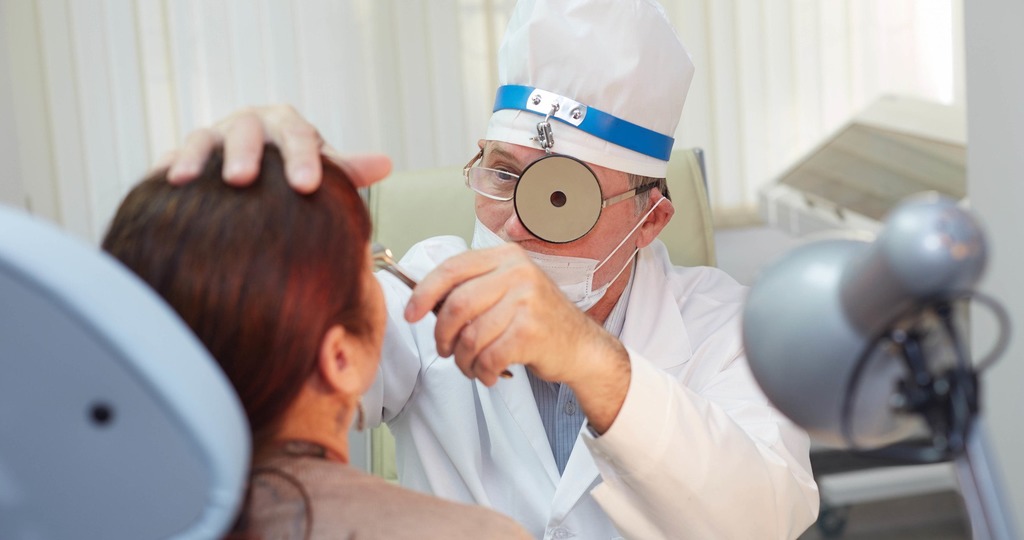

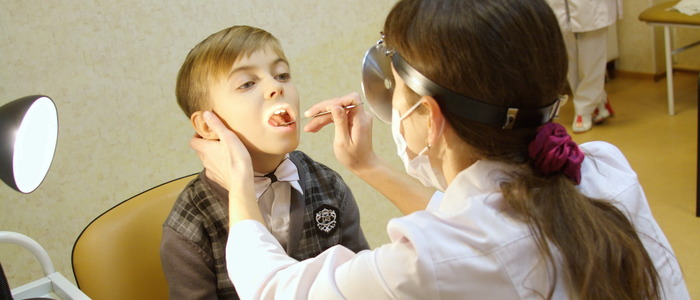

























 i
i











 Препарат Ксилометазолин относится к группе сосудосуживающих назальных капель, который часто применяется в ЛОР-практике в качестве средства для быстрого устранения отека тканей носа и облегчения носового дыхания. Продолжительность действия данного препарата составляет 4-6 часов.
Препарат Ксилометазолин относится к группе сосудосуживающих назальных капель, который часто применяется в ЛОР-практике в качестве средства для быстрого устранения отека тканей носа и облегчения носового дыхания. Продолжительность действия данного препарата составляет 4-6 часов.















 Чтобы избежать привыкания, необходимо обязательно ознакомиться с инструкцией и согласовать лечение со специалистом. Помните, что капли в нос от заложенности – только часть комплексной терапии.
Чтобы избежать привыкания, необходимо обязательно ознакомиться с инструкцией и согласовать лечение со специалистом. Помните, что капли в нос от заложенности – только часть комплексной терапии.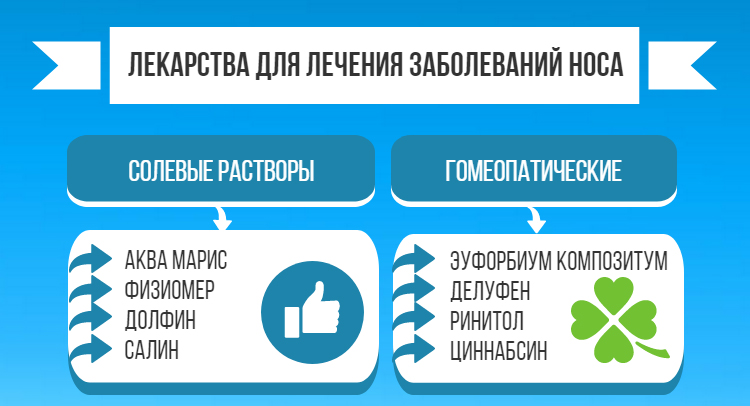 Солевые препараты:
Солевые препараты: Если закладывает нос из-за аллергии, лучшие капли – это антигистаминные. Они:
Если закладывает нос из-за аллергии, лучшие капли – это антигистаминные. Они:


















 Это широко используемое средство, которое применяют для лечения инфекционных болезней любого органа дыхательной системы. Аугментин содержит полусинтетический антибиотик амоксициллин в соединении с клавулановой кислотой, которая защищает бета-лактамную структуру действующей молекулы от разрушительного влияния ферментов бактерий.
Это широко используемое средство, которое применяют для лечения инфекционных болезней любого органа дыхательной системы. Аугментин содержит полусинтетический антибиотик амоксициллин в соединении с клавулановой кислотой, которая защищает бета-лактамную структуру действующей молекулы от разрушительного влияния ферментов бактерий. Это еще одно популярное средство, которое относится к группе макролидов. Главным действующим веществом выступает кларитромицин. Средство выпускается в форме порошка, драже и лиофилизированного порошка для приготовления инъекций и инфузий.
Это еще одно популярное средство, которое относится к группе макролидов. Главным действующим веществом выступает кларитромицин. Средство выпускается в форме порошка, драже и лиофилизированного порошка для приготовления инъекций и инфузий. Известное средство из группы макролидов. Его могут применять даже малыши, если их вес больше 10 кг.
Известное средство из группы макролидов. Его могут применять даже малыши, если их вес больше 10 кг.












 Антибиотики при гнойной ангине у взрослых людей считаются нормой. Курсовое лечение помогает специалистам спасти пациентов от усложнений и обеспечить полное устранение симптомов. Часто население старается обойтись без профессиональных услуг, самостоятельно интересуясь средствами у фармацевтов. Да, есть препараты, распространяемые без рецепта, но такой выбор обычно становится ошибочным.
Антибиотики при гнойной ангине у взрослых людей считаются нормой. Курсовое лечение помогает специалистам спасти пациентов от усложнений и обеспечить полное устранение симптомов. Часто население старается обойтись без профессиональных услуг, самостоятельно интересуясь средствами у фармацевтов. Да, есть препараты, распространяемые без рецепта, но такой выбор обычно становится ошибочным. Если у человека развивается тонзиллит, ему приходится узнавать, в каком виде антибиотики дадут максимальную эффективность, но в тоже время сократится пагубное воздействие на организм. Какие варианты сегодня предлагают производители?
Если у человека развивается тонзиллит, ему приходится узнавать, в каком виде антибиотики дадут максимальную эффективность, но в тоже время сократится пагубное воздействие на организм. Какие варианты сегодня предлагают производители? Капсулы обычно назначаются для домашнего лечения. В этом случае следует принимать лекарственное средство, точно следуя всем предписаниям. Иначе последствия окажутся губительными. Практика показывает, что в виде таблеток обычно продаются не самые сильные препараты, так как остается потенциальная опасность проявления неожиданных эффектов.
Капсулы обычно назначаются для домашнего лечения. В этом случае следует принимать лекарственное средство, точно следуя всем предписаниям. Иначе последствия окажутся губительными. Практика показывает, что в виде таблеток обычно продаются не самые сильные препараты, так как остается потенциальная опасность проявления неожиданных эффектов. Какой препарат выбрать? Этот вопрос возникает у разных пациентов, но необходимо серьезно задуматься обо всех подробностях. Существуют определенные сложности, с которыми приходится сталкиваться каждому человеку. Врачи неслучайно советуют не лечиться в домашних условиях, практичнее согласиться на госпитализацию, чтобы оставаться под присмотром врачей. Какие причины побуждают к этому?
Какой препарат выбрать? Этот вопрос возникает у разных пациентов, но необходимо серьезно задуматься обо всех подробностях. Существуют определенные сложности, с которыми приходится сталкиваться каждому человеку. Врачи неслучайно советуют не лечиться в домашних условиях, практичнее согласиться на госпитализацию, чтобы оставаться под присмотром врачей. Какие причины побуждают к этому?