Физическое развитие 9-месячного ребенка
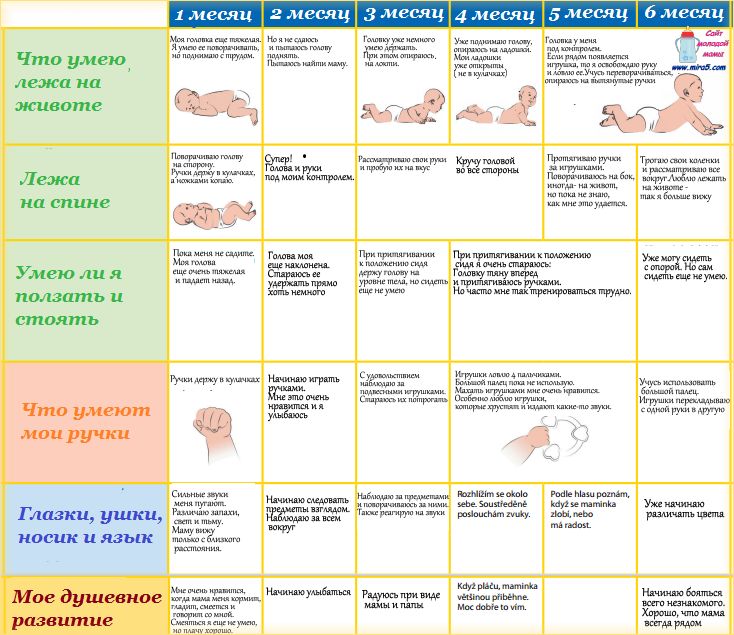
В 9 месяцев ребенок активно совершенствует свои двигательные навыки. Что нового появляется в физическом развитии малыша?
- Ползание становится уверенным и быстрым
- Ребенок учится самостоятельно вставать, держась за опору
- Некоторые дети делают первые шаги, держась за мебель
- Совершенствуется мелкая моторика — ребенок берет мелкие предметы пальцами
- Малыш начинает активно исследовать окружающее пространство
Важно обеспечить безопасность ребенка, убрав опасные предметы и установив защитные ограждения на лестницах.
Когнитивное развитие в 9 месяцев
В этом возрасте активно развиваются познавательные способности ребенка:
- Улучшается память — малыш может запоминать, где находятся предметы
- Ребенок начинает понимать простые слова и инструкции
- Проявляет любопытство, изучает свойства предметов
- Может имитировать простые действия взрослых
- Учится соотносить предметы по форме и размеру
Для развития когнитивных навыков важно много общаться с ребенком, показывать новые предметы, читать книжки.

Речевое развитие 9-месячного ребенка
В 9 месяцев происходит активное развитие речи малыша:
- Ребенок произносит простые слоги «ма-ма», «ба-ба», «да-да»
- Понимает значение отдельных слов
- Реагирует на свое имя
- Может показывать пальцем на знакомые предметы
- Пытается повторять за взрослыми новые звуки
Для стимуляции речевого развития важно постоянно разговаривать с ребенком, называть окружающие предметы, читать книжки.
Социально-эмоциональное развитие в 9 месяцев
В этом возрасте ребенок активно развивается эмоционально и социально:
- Ярко проявляет привязанность к родителям
- Может испытывать страх перед незнакомыми людьми
- Учится играть в простые игры (ку-ку, ладушки)
- Радуется общению с близкими людьми
- Может проявлять ревность к другим детям
Важно уделять ребенку много внимания, играть с ним, постепенно знакомить с новыми людьми в безопасной обстановке.
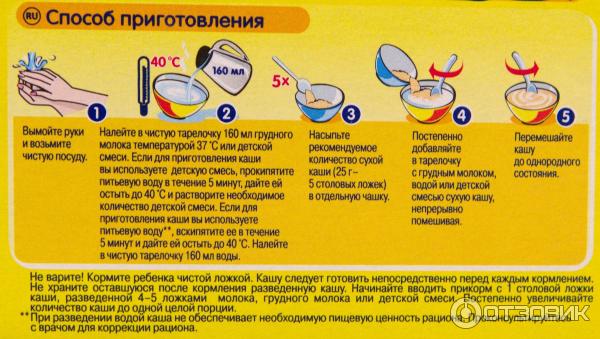
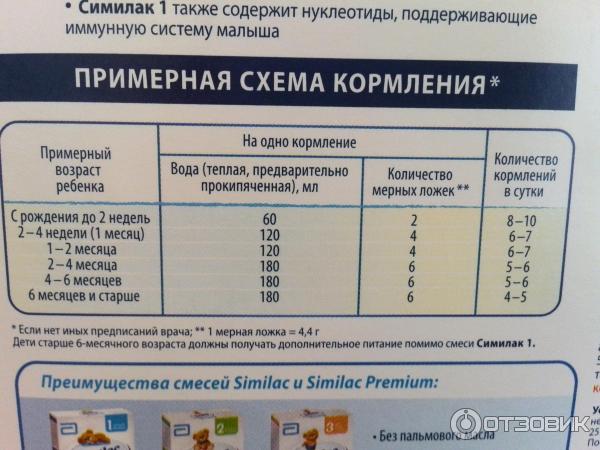
Питание 9-месячного ребенка
В 9 месяцев рацион ребенка становится более разнообразным:
- Грудное молоко или смесь остаются основой питания
- Вводятся различные овощные и фруктовые пюре
- Можно давать кашу, творог, яичный желток
- Ребенок учится пить из чашки
- Появляются первые навыки самостоятельного приема пищи
При введении новых продуктов важно следить за реакцией ребенка и вводить их постепенно, начиная с небольших порций.

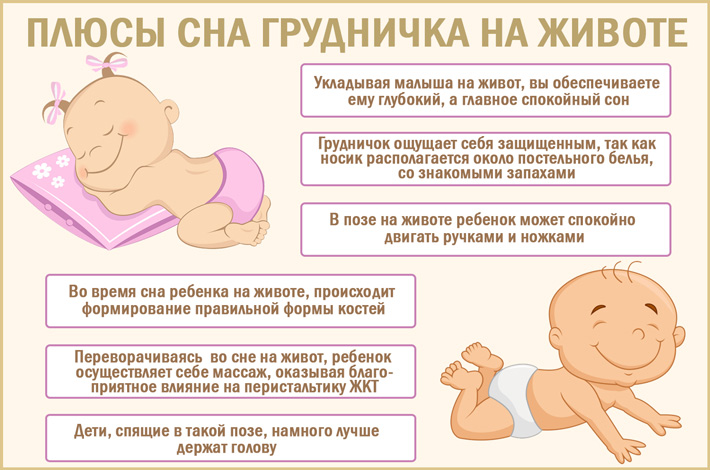
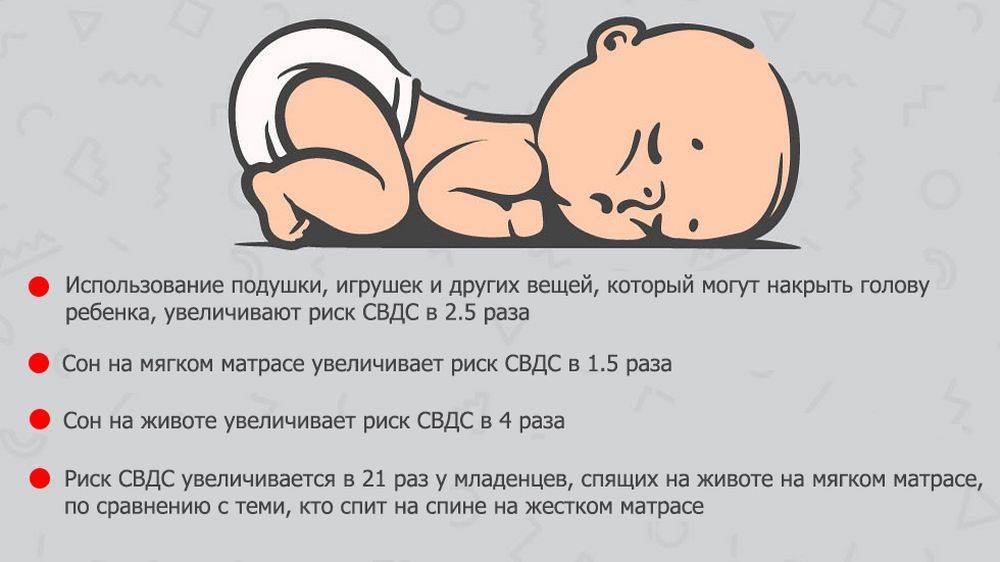
Режим сна 9-месячного малыша
В 9 месяцев режим сна ребенка обычно включает:
- Ночной сон 10-11 часов
- Два дневных сна по 1-2 часа
- Общая продолжительность сна 13-15 часов в сутки
Важно соблюдать режим и ритуалы укладывания, чтобы сформировать у ребенка здоровые привычки сна. Некоторые дети в этом возрасте могут испытывать трудности с засыпанием из-за сепарационной тревожности.
Игры и занятия для развития 9-месячного ребенка
Для гармоничного развития малыша полезны следующие игры и занятия:
- Игры с кубиками, пирамидками, сортерами
- Рассматривание книжек с яркими картинками
- Игры в прятки и догонялки
- Музыкальные занятия, пение песенок
- Игры с водой и песком
Важно подбирать занятия с учетом интересов и возможностей конкретного ребенка, не перегружая его и следя за его реакцией.
Здоровье и безопасность 9-месячного ребенка
В 9 месяцев необходимо уделять особое внимание здоровью и безопасности малыша:
- Регулярно посещать педиатра для профилактических осмотров
- Следить за прорезыванием зубов и начинать уход за ними
- Обеспечить безопасность в доме — убрать опасные предметы, закрыть розетки
- Использовать солнцезащитные средства при прогулках
- Соблюдать правила гигиены и мыть руки ребенку
Важно быть внимательными к любым изменениям в состоянии ребенка и своевременно обращаться к врачу при появлении тревожных симптомов.

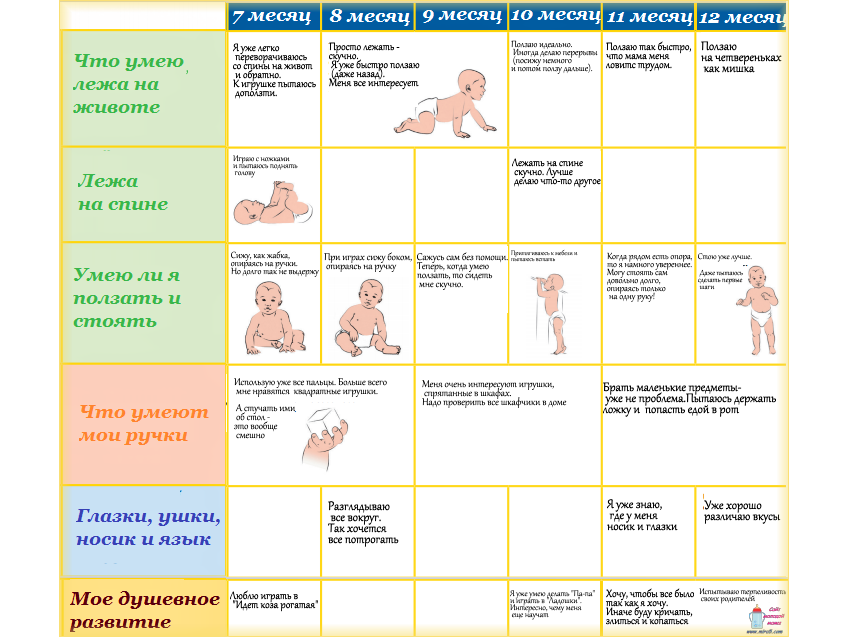
Что должен уметь ребенок в 9 месяцев
К 9 месяцам большинство детей осваивают следующие навыки:
- Уверенно сидеть без поддержки
- Ползать в разных направлениях
- Вставать, держась за опору
- Произносить простые слоги
- Понимать некоторые слова и жесты
- Играть в простые игры (ладушки, ку-ку)
- Брать мелкие предметы пальцами
- Пить из чашки с помощью взрослого
Однако важно помнить, что каждый ребенок развивается в своем темпе, и незначительные отклонения от средних показателей не всегда являются поводом для беспокойства.
Советы родителям 9-месячного ребенка
Чтобы обеспечить гармоничное развитие 9-месячного малыша, родителям рекомендуется:
- Уделять ребенку много внимания, играть и общаться с ним
- Обеспечить безопасную среду для активного изучения мира
- Соблюдать режим сна и питания
- Регулярно посещать педиатра
- Развивать навыки ребенка с помощью игр и занятий
- С пониманием относиться к проявлениям сепарационной тревожности
- Поощрять самостоятельность ребенка
Важно помнить, что каждый ребенок уникален, и не стоит строго сравнивать его с другими детьми или средними показателями развития.