лечение в домашних условиях быстро у взрослых
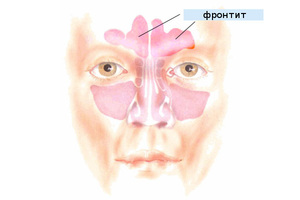
Немногие знают, как лечить фронтит в домашних условиях, и что вообще собой представляет это заболевание? Фронтит – это наличие воспаления в придаточной части лобной носовой пазухи. Данный процесс возникает и развивается в области переднего основания черепа. Сегодня в медицине диагностируют хроническую и острую форму заболевания. Каждая из них имеет свою симптоматику. При лечении патологии, особое внимание обращают именно на форму протекания патологии.
Причины воспаления пазух
Фронтит или фронтальный синусит поражает слизистую оболочку. Данное заболевание считается очень серьезным и опасным. Если вовремя не начать его лечение, то это может привести к различным осложнениям. Самым опасным считается гайморит, абсцесс века и мозга. Также, в результате бездействия, у пациента может начаться сепсис, что в частых случаях приводит к летальному исходу.
Патология может возникнуть на фоне различных причин. Среди основных стоит выделить:
- врожденная или приобретенная в процессе жизни патология;
- аномальное строение пазух;
- курение;
- наличие аллергического ринита и астмы;
- наличие у пациента стрептококка;
- кариес и другие.


Также патология может возникнуть в результате:
- повреждения носа;
- бактериального заболевания;
- неправильного высмаркивания;
- длинного или узкого носового прохода;
- наличия инородного предмета в проходах;
- серьезного переохлаждения.
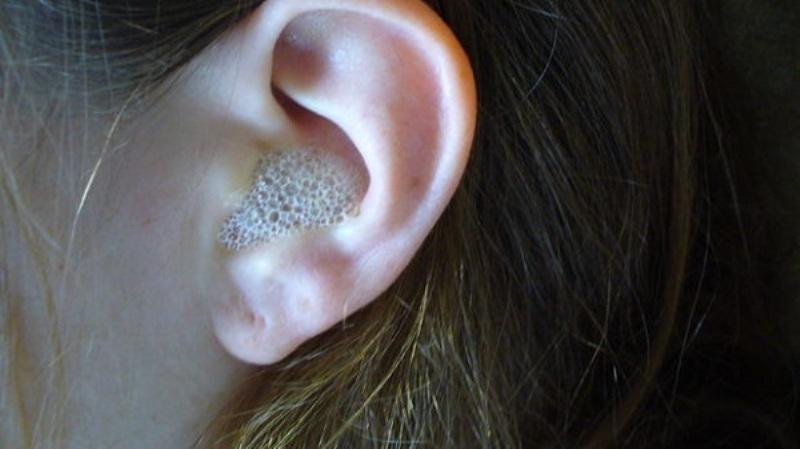
В зависимости от особенностей воспаления, фронтит может быть катаральным и гнойным. Катаральная форма сопровождается высоким давлением в лобной части, серьезным насморком, а также ощущением тяжести. Если лечение патологии было проведено неправильно или же вовсе отсутствовало, то в результате это может привести к осложнениям. В дальнейшем у пациента развивается острая форма заболевания.
Отличительной особенностью гнойного отита, является скопление гноя в носовых пазухах. В результате этого, пациент имеет плохое самочувствие, а также находится в предобморочном состоянии. В конечном итоге он может часто терять сознание. Поэтому стоит всерьез рассмотреть симптомы фронтита и его лечение в домашних условиях.
Симптоматика острого фронтального синусита
Воспаление носовых пазух может возникнуть как с левой, так и с правой стороны. Независимо от этого, симптоматика патологии в двух случаях одна:
- сильная головная боль, которая обостряется при наклонах головы;
- боязнь яркого света, в том числе и дневного;
- повышение температуры тела;
- снижение аппетита;
- возникновение отечностей в местах развития воспалительного процесса;
- частое слезотечение без явных на то причин;
- поникшее эмоциональное состояние.
Главным симптомом патологии у взрослых является головная боль, интенсивность которой изменяется при резком изменении положении тела. Если на протяжении двух месяцев не пройти терапию, то фронтит перетекает в хроническую форму.


Симптомы хронического синусита
Развитие хронического фронтального синусита сопровождается определенными симптомами, которые возникают постепенно:
- невосприимчивость практически всех запахов;
- конъюнктивит, который стремительно развивается;
- появление отечности века и участков над бровями;
- постоянный кашель;
- быстрая утомляемость.
Также в носу у пациента образуются полипы, которые значительно затрудняют дыхательные процессы. Лечение хронического синусита направлено на поддержание и укрепление иммунной системы, а также предотвращение возникновения осложнений.
Медикаментозная терапия
Как уже было отмечено, лечение фронтита в домашних условиях напрямую зависит от ее формы. Основной задачей терапии является подавление симптомов недуга, а также устранение воспаления. В данном случае пациенту назначается комплексное лечение, в состав которого могут входить такие лекарственные препараты:
- Антибиотики. Данные препараты назначает только лечащий врач на основании пройденного осмотра и проведения нужных анализов. Для лечения патологии используются самые эффективные препараты, такие как Азитромицин, Биопарокс и другие.
- Гомеопатия. С помощью данного лечения можно разжижить содержимое пазух. Также это дает возможность подавить воспаление, укрепить иммунитет и значительно облегчить дыхание. В данном случае в борьбу вступают Синупрет, Циннабсин и другие препараты, обладающие аналогичным действием.
- Сосудосуживающие лекарственные препараты. С их помощью можно избавиться от заложенности носа и освободить носовые протоки. Среди популярных средств, стоит выделить Нафтизин и Риназолин.
- Жаропонижающее лекарства. Если у пациента наблюдается повышение температуры до 38 и выше, то ему назначаются препараты, которые понижают жар. Особой популярностью среди специалистов пользуют такие препараты, как Нурофен и Найз.
- Муколитические средства. Используются с целью разжижения содержаний носовых пазух.
- Противовоспалительные лекарственные препараты. Они эффективны в борьбе с распространением воспалительного процесса. В результате это дает возможность освободить носовые проходы от слизистых скоплений, образованных в результате поражения носовых проходов.


Если пациент проходит лечение в стационаре, то ему может быть назначено:
- промывание носовых каналов;
- пункция;
- зондирование;
- кварцевание;
- примочки, которые оказывают прогревающее действие.
Важно: пункция проводится только в том случае, если без прокола невозможно достичь положительной динамики в лечении заболевания.
Прежде чем приступать к медикаментозной терапии, пациент проходит полную диагностику у лечащего врача. Только благодаря тщательному исследованию и осмотру, специалист сможет назначить эффективное лечение.
Народная медицина в борьбе с фронтитом
Обладая определенной информацией, можно самостоятельно диагностировать признаки заболевание. При этом лечение проводится в домашних условиях с применением средств народной медицины. В особенности это касается хронического синусита. Быстрое лечение фронтита в домашних условиях включает следующие процессы:
- промывание носа;
- ингаляция с применением определенных препаратов;
- применение мазей и капель, которые изготовлены на основе лечебных трав.
Регулярное применение тех или иных способов, позволяет забыть о заложенности носа надолго. Также такие процедуры позволяют купировать симптомы недуга, которые доставляют пациенту некий дискомфорт.


Промывание проходов
Прежде чем проводить лечение фронтита народными средствами, необходимо очистить носовые каналы и закапать его препаратами, которые обладают сосудосуживающими свойствами. Для промывания можно использовать следующие растворы:
- Взять 2 ст. л. соцветья ромашки и залить горячей водой. Полученный отвар остуживают до комнатной температуры. Его используют для промывания через каждых два часа.
- Для приготовления раствора понадобится 2 ч. л. соли, немного соды и немного масла чайного дерева. Все заливается 0,5 л воды и тщательно перемешивается. Раствор стоит использовать каждые 3 часа.
- Легче всего приготовить лечебный состав на основе поваренной или морской соли. Для этого нужно взять 2 ч. л. соли и развести в 400 мл воды. Промывание проводят каждые 2 часа.
Промывание проводится над раковиной. Независимо от места возникновения воспалительного процесса, лечение народными средствами проводится с двумя ноздрями.


Ингаляции
В домашних условиях, лечение фронтита путем ингаляций, проводится под полотенцем. Это обеспечивает высокую эффективность действия лечебных паров. Ингаляции проводят не менее двух раз в день. В качестве лечебного средства можно использовать:
- Отваренный картофель. Его варят в мундирах, после чего сливают воду и разминают.
- Ромашковый отвар. Для приготовления понадобится 1 ст. л. ромашки и 200 мл кипятка. Чтобы повысить эффективность средства, в отвар добавляют 3 капли спиртовой настойки.
- 3 зубчика чеснока измельчить и залить 120 мл кипятка.
- 6 лавровых листов залить 1 л кипятка.


Капли и мази
Вылечить фронтит можно с помощью различных мазей и капель, которые можно приобрести в аптеке или же приготовить в домашних условиях. Единственное, что стоит отметить, что терапия должна проводиться регулярно. Если пропустить хоть одну процедуру, то эффективность лечения значительно снизится.
Симптомы фронтита и его лечение в домашних условиях
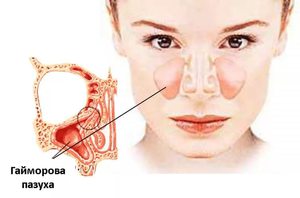
Фронтит – это острое воспаление лобных пазух, которые расположены между бровями несколько выше переносицы. Чаще заболевание встречается у взрослых, нежели у детей, и его лечение вызывает некоторые трудности из-за сложного доступа к пазухам.Почему появляется
Причиной воспаления является бактериальная инфекция, которая поступает в пазуху либо из носовых ходов, либо с кровью. В итоге, слизистая воспаляется и отекает. Из-за близости анатомического расположения инфекция при фронтите почти всегда проникает в решетчатую пазуху, вызывая заболевание полисинусит.
Фронтит развивается после перенесенной простуды, переохлаждения или купания с нырянием. Сложность заболевания заключается в том, что лобная пазуха сообщается с носом не через отверстие, а через канал длиною в 1,5–2,5 см, что препятствует оттоку из нее слизи и способствует воспалению.
Симптомы
Заболевание протекает тяжело. Основные симптомы:
- Головная боль постоянного характера, разлитая;
- Затрудненное носовое дыхание;
- Гнойные выделения из носовых ходов, могут вытекать с одной стороны;
- Нарушение восприятия запахов;
- Болезненность в области пазухи – межбровном промежутке, усиливается при наклонах головы вперед. В тяжелых случаях может наблюдаться опухший лоб и верхние веки;
- Высокая температура, симптомы интоксикации, температура может быть высокой только в первые 2 дня болезни;
- Слезы из глаз, светобоязнь, дискомфорт на ярком освещении, при просмотре телевизора в темном помещении;
- Пальпация в проекции пазухи болезненна, особенно со стороны глаза.
Острое воспаление, длящееся более одного месяца, принято считать хроническим. Возникает хронический фронтит при недолеченном остром процессе, если во время лечения пациенту не восстановили проходимость канала, соединяющего пазуху с носовым ходом.
Предрасполагающими факторами к хронизации процесса являются: гипертрофия средней носовой раковины, искривленная перегородка, непроходимость остеомеотального комплекса, полипозный гаймороэтмоидит.
При хроническом фронтите на первый план выступает усталость и длительное держание невысокой температуры. Головная боль не сильная, но постоянная, больше беспокоит в утренние часы, протекает со слезотечением, усиливается при движении глаз, при наклонах головы вперед.
Боль в пазухе возникает из-за нарушения проходимости лобно-носового канала и вызывается раздражением тройничного нерва.
Диагностика
При риноскопии выявляется красная слизистая, отек переднего края среднего носового хода, откуда и выходит гной. Он вытекает сильнее, если полость носа обезболить анемизирующим раствором.
В общем анализе крови выявляется лейкоцитоз, сдвиг формулы влево и увеличенное СОЭ.
На рентгеновском снимке в проекции фронтальных пазух визуализируется гомогенное затемнение с одной или двух сторон.
Характерным симптомом фронтита является болезненность пазухи при пальпации внутреннего угла глаз.
Компьютерная томография, УЗИ пазух носа назначаются при тяжелом течении заболевания, для решения вопроса о необходимости хирургического вмешательства.
Как лечить фронтит
Первичная главная цель лечения – восстановить проходимость носо-лобного канала. Поэтому в домашних условиях возможно лечение фронтита легкой или средней тяжести.
Шаг 1
Для восстановления сообщения носа с пазухой в обязательном порядке назначаются сосудосуживающие спреи в нос. С этой целью можно использовать Галазолин, Ксилин, Назол, Називин, Нафтизин. Виброцил применяется при аллергическом воспалении. Для устранения отека слизистой выписывают Пипольфен и Супрастин.
Перед использованием сосудосуживающих средств и в течение всего дня нос нужно промывать солевым раствором и очищать от выделений. Солевой раствор можно приготовить в домашних условиях, для чего разводят чайную ложку соли в литре воды. Раствор также можно купить в аптеке: Хьюмер, Аквалор, Квикс, Салин.
Шаг 2
Поскольку гной лучше вытекает при местной анемизации, т.е. обезболивании, то рекомендуется смазывать слизистую носа под средней носовой раковиной анемизирующими средствами: Адреналин, Эфедрин, Галазолин, Нафтизин. Эти же препараты в форме капель нужно капать в нос 4–5 раз в день.
Шаг 3
Чтобы облегчить симптомы интоксикации, сбить высокую температуру и унять головную боль, можно принимать Ибуфен, Парацетамол.
Шаг 4
Самым важным моментом для снятия воспаления и уничтожения причинного фактора, т.е. бактерий, является назначение антибиотиков. Только антибиотики помогут быстро устранить симптомы фронтита, улучшить состояние больного и прогноз заболевания.
Лечение фронтита правильно начинать с амоксициллиновых антибиотиков (препараты Амаксиклав, Аугментин, Амоксикар). При их неэффективности назначают Цефалексин, Цефаклор. При непереносимости этих антибиотиков или при их неэффективности назначаются более сильные антибиотики – Азитромицин, Сумамед.
Если один антибиотик не помог в течение 3 дней, можно говорить о неэффективности и необходимости его замены на другой.
При симптомах острого фронтита антибиотики нужно назначать и в нос. Для этого используют спрей Изофра, комбинированный спрей Полидекса, гентамициновую мазь. Биопарокс использовать не рекомендуем. В странах Европейского союза от этого препарата отказались по трем причинам: препарат, если и эффективен, то лишь от нескольких видов бактерий; способен вызвать тяжелые аллергические осложнения; клинически эффективность препарата не доказана.
Шаг 5
Многие люди при лечении синуситов используют замечательные гомеопатические препараты – Синупрет, Синуфорте, Циннабсид. Симптомы заболевания уходят в течение нескольких дней. Эти препараты доступны, безвредны, удобны для применения в домашних условиях.
Не пытайтесь вылечить фронтит в домашних условиях во время беременности. Даже легкую форму заболевания должен лечить врач, чтобы избежать осложнений, ухудшений. Беременным женщинам запрещены лекарственные препараты, не всегда можно использовать народные средства. Только врач сможет подобрать правильное лечение, которое представляет минимальную угрозу для малыша.
Народные способы
При отсутствии интоксикации и высокой температуры нос можно греть мягким сухим теплом. Для этого используют отварное яйцо, картофель в мундире, крупную соль в мешочке, солевые грелки. Длительность прогреваний – до 10 дней.
В домашних условиях прекрасным способом лечения считаются паровые ингаляции. Для этого в литре воды заваривается 5 лавровых листьев, делается отвар из ромашки или календулы. Дышать над паром можно в течение 10 минут. Паровые ингаляции разрешается делать вплоть до выздоровления.
Для снятия отека слизистой носа и улучшения носового дыхания можно закапывать в нос соки лекарственных растений. Лучше всего себя зарекомендовал сок каланхоэ, золотого уса, редьки, чистотела. Перед использованием его нужно развести наполовину отваром из ромашки или медом. Капать 3 раза в день в очищенный и промытый нос.
В период болезни пейте больше жидкости, ешьте витамины, обратите внимание на настойку эхинацеи, включайте в рацион больше овощей и фруктов, морс из клюквы, отвар из шиповника и веток малины. Только комплексный подход к лечению, включая лекарства и народные средства, облегчит протекание болезни и ускорит выздоровление.
К лечению фронтита нужно относиться с осторожностью, особенно, если вы его проводите в домашних условиях. Лечите болезнь ответственно, строго выполняя рекомендации врача, соблюдая инструкции лекарственных препаратов.
Чаще заболевание заканчивается благополучно, но не следует забывать, что гной из лобной пазухи может легко перейти в глазницу, череп, расплавить лобную кость, стать причиной грозного инфекционного осложнения сепсиса.
симтомы и лечение в домашних условиях без прокола, самые эффективные средства
Фронтит – это заболевание, при котором воспалительный процесс поражает лобную пазуху носа. Патология может возникнуть в результате переохлаждения, низкого иммунитета или запущенного ринита. При первых симптомах фронтита необходимо притупить к лечению, иначе это чревато развитием осложнений, самым опасным из которых является менингит.
Симптомы
Клиническая картина фронтита схожа с симптомами гайморита, но только в первом случае она проявляется более остро.
Острого фронтита
Воспалительный процесс может поразить носовые пазухи, как с левой, так и с правой стороны. симптоматика выглядит следующим образом:
- сильная головня боль в области лба, усиливающаяся при наклонах;
- светобоязнь;
- повышение температуры тела;
- нарушение аппетита;
- отек в местах развития воспаления;
- слезотечение;
- поникшее эмоциональное состояние.
Хронического
Хроническая форма воспаления сопровождается определенной симптоматикой, которая нарастает постепенно:
- нарушение обоняния;
- конъюнктивит, который стремительно развивается;
- отек глаз и участков над бровями;
- постоянный кашель;
- быстрая утомляемость.
Кроме этого, в носу образуются полипы, из-за которых осложняется дыхание. Лечение хронического фронтита предполагает использование средств, поддерживающих и укрепляющих защитные силы организма, и предотвращающих развития осложнений.

 отличие от гайморита
отличие от гайморитаМедикаментозная терапия
Лечение фронтита самостоятельно зависит от формы воспалительного процесса. Основная цель лечения – снять симптомы и воспалительный процесс.
Гомеопатические препараты
Этот способ лечения позволяет разжижать содержимое пазух. Подавляется воспаление, укрепляется иммунитет и облегчается дыхание. Справиться с недугом помогут такие препараты:
- Синупрет;
- Циннабсин;
- Аконит.
Гомеопатические средства требуют продолжительного и регулярного применения, без прерывания курса терапии. Дозировку определят только ваш лечащий врач.
Жаропонижающие лекарства
Для лечения фронтита используются жаропонижающие средства из салициловой группы, которые оказывают обезболивающий эффект. Эффективны такие медикаменты:
- Парацетамол;
- Анальгин;
- Аспирин.
Принимать их нужно по 0,25 г или 0,5 г с учетом возраста пациента. Прибегать к жаропонижающим медикаментам стоит только, когда температура тела выше 38 градусов.
Действенные сосудосуживающие средства
При помощи этих средств можно ликвидировать тяжелую симптоматику воспаления – отек слизистой оболочки и болевой синдром. Сосудосуживающие капли способствуют уменьшению слизи, которая закупоривает лобные пазухи.
Эффективные препараты:
- Санорин;
- Фармазолин;
- Нафтизин.
При фронтите их нужно капать в каждый носовой проход или смазывать их до 3 раз в сутки.
Важно! Лучше использовать сосудосуживающие препараты в форме аэрозоля, особенно для лечения детей. При распылении мелкие частички будут проникать глубоко в пазухи, в результате чего эффект будет более выраженным.
Препараты для снятия отека
Чтобы устранить отек и заложенность носа, врачи назначают противоаллергические медикаменты. Среди эффективных выделяют:
- Супрастин;
- Тавегил;
- Зодак.
Принимать их нужно по 1 таблетке раз в сутки, желательно перед сном.
Антибиотики при фронтите
Если устранить воспаление при помощи промывания и капель не получается, то врач принимает решение о назначении антибактериальной терапии. Но если заболевание носит вирусное происхождение, то антибиотики будут бессильны.
Основе действие этих препаратов – устранение патогенных микроорганизмов, ставших причиной развития воспаления. Перед приемом средства нужно сдать посев из носа, чтобы понять, какой антибиотик подойдет лучше всего.
Эффективные средства:
- Амоксициллин;
- Аугментин;
- Цефтриаксон;
- Азитромицин;
- Спирамицин;
- Полидекс;
- Биопарокс.
Антибиотики при лечении фронтита могут быть назначены в различных формах: суспензии, инъекциях и таблетках. Курс терапии составит 5 дней.
Внимание! Антибактериальное лечение чаще всего назначают при остром фронтите. Когда патологический процесс сопровождается осложнениями, то эти средства вводят внутривенно.
Чтобы не нарушить микрофлору кишечника, вместе с антибиотиками назначают пробиотики: Лактовит, Линекс.
Народная медицина в борьбе с фронтитом – пошаговые рецепты
Нетрадиционные средства при лечении воспаления можно использовать только в дополнении к медикаментам и после консультации с врачом.
Согревание лба
Самым частым симптомом фронтита является дискомфорт в области лба, а еще возникает ощущение сдавливания. При помощи прогревания можно устранить эту симптоматику очень быстро. Но проводить процедуру разрешено только при условии отсутствия температуры и гнойных выделений из носа.
Популярные способы прогревания:
- Вареное яйцо. Оно на долгое время сохраняет тепло, согревая лобные пазухи. Сразу после варки 2 яйца замотать в носовой платок и приложить ко лбу над бровями. Держать 5 минут.
- Морская соль. Ее нужно подогреть и завернуть в ткань, а после уложить на нос. Этот способ активно используют при лечении хронического воспаления.
Промывание проходов
Вылечить фронтит быстро и без прокола невозможно без промывания. Эта процедура уменьшает интенсивность воспаления фронтальных пазух, выводит из них патологическое содержимое. Но перед промыванием нужно освободить проходы от слизи. Дальше используют сосудосуживающие капли, чтобы облегчить доступ к пазухам. Приготовленный раствор набирают в грушу и заливают в одну ноздрю.
Если правильно выполнять процедуру, то вместе с жидкостью наружу будет выходить и гной. Только голову нужно держать прямо над раковиной, не наклоняя ее.


Таблица 1 – Рецепты растворов для промывания носа при фронтите
| Необходимые компоненты | Рецепт приготовления | Количество процедур |
| Хлорофиллипт – 20 мл, вода – 0, 5 л. | Воду нужно подогреть до комнатной температуры и растворить в ней хлорофиллипт. | 3 раза в сутки |
| Мед, лук | При помощи блендера измельчить лук, а затем добавить мед, чтобы получилась кашеобразная смесь. | 3 раза в сутки |
| Морская соль – 10 г, вода – 1 л. | Растворить в теплой воде соль. | 7-8 раз в сутки. |
Ингаляции
Таблица 2 – Эффективные ингаляции при фронтите
| Название | Порядок проведения |
| Картофельная | Неочищенный овощ отварить, воду слить, а картофель размять при помощи вилки. Сесть над емкостью, накрыться полотенцем и вдыхать пары в течение 5-10 минут. |
| Лавровая | Залить 1,5 л кипятка 10 листов, установить на плиту и томить 20 минут. Вдыхать пары в течение 5 минут. |
| Ромашковая | Залить 80 г сырья 2 л кипятка. Томить на огне 5-10 минут. Сесть над емкостью, накрыться полотенцем и вдыхать пары 5 минут. Дополнительно можно добавить в раствор 2 капли эфира чайного дерева, который обладает противовоспалительным и бактерицидным эффектом. |
| Ментоловая | Залить 80 г сырья 2 л кипятка, установить на плиту и варить 5 минут. Дышать над паром в течение 5 минут. |
Соль и сода
Противовоспалительным эффектом обладает раствор для промывания на основе соды и соли. Для этого растворить по 10 г указанных компонентов в 500 мл теплой воды. Использовать раствор для промывания носа. Процедуру проводить 3 раза в сутки.
Внимание! В случае появления неприятной симптоматики в виде жжения, промывание остановить и уменьшить на половину количество соли при приготовлении средства.
Рецепт с медом
Мед в сочетании с соком алоэ позволяет быстро снять отек и воспаление в носовых ходах. Нужно взять 3 листа алоэ, выдавить сок и смешать его с 50 мл меда. Полученный состав процедить и закапывать в каждую ноздрю по 3 капли 3 раза в сутки.
Рецепт с йодом
В содово-солевой раствор (рецепт приведен выше) можно добавить 2-3 капли йода, для которого характерны антисептические и ранозаживляющие свойства. Промывать нос 3 раза в сутки.
Компрессы
Эффективным способом лечения фронтита остается компресс при помощи глиняной лепешки. Ее толщина должна составлять 1 см. Укладывать ее в теплом виде на лоб и держать 2 часа.
👩⚕️ Ответы на частые вопросы
Существует ли быстрый способ лечения?
За 2-3 дня избавиться от неприятной симптоматики фронтита просто невозможно. Минимальный курс терапии занимает 5-7 дней. При этом использовать нужно медикаментозные и народные средства в сочетании.
Когда обращаться к врачу?
При появлении первых симптомов заболевания нужно обратиться за квалицированной помощью к терапевту или отоларингологу.
Как проходит операция?
Основная цель операции – это обеспечение полноценного оттока патологической жидкости, скапливающейся в полости носа.
Этапы процедуры:
- Выполняется надрез надкостницы и кожи по направлению надбровной дуги. При помощи специальных инструментов врач отодвигает мягкие ткани и надкостницу.
- Выполняется расширение костной площадки при помощи расширителя Янсена.
- Желобоватыми стамесками хирург производит трепанацию пазухи. Края костной раны необходимо будет расширить и сгладить, используя костные кусачки.
- Ведется осмотр полости пазухи, а все ее содержимое удаляется. На этом же этапе проводится обработка антисептиком.
- Хирург формирует искусственный дренажный лобно-носовой канал, благодаря которому будет происходить отток гноя через нос.
Фронтит – это опасный недуг, который может поражать как взрослых, так и детей. Лечить его нужно сразу же после обнаружения первых симптомов. Тогда можно будет поскорее избавиться от неприятных проявлений заболевания и предотвратить развитие осложнений. Терапия без прокола возможна только в случае начальной стадии развития воспалительного процесса.
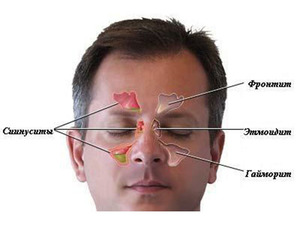
как лечить хронический фронтит и острый
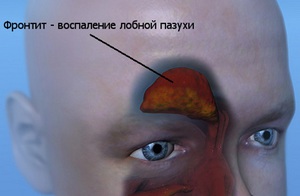
 Существует общий термин, обозначающий воспалительный процесс в придаточных пазухах носа — это синусит. Воспаление слизистой оболочки одной лобной пазухи или сразу двух называется фронтитом. Он отличается тяжелой симптоматикой. Данное заболевание называют также фронтальным синуситом. Возникает он как у женщин, так и у мужчин.
Существует общий термин, обозначающий воспалительный процесс в придаточных пазухах носа — это синусит. Воспаление слизистой оболочки одной лобной пазухи или сразу двух называется фронтитом. Он отличается тяжелой симптоматикой. Данное заболевание называют также фронтальным синуситом. Возникает он как у женщин, так и у мужчин.Симптомы фронтита
Синуситы появляются из-за попадания в придаточную пазуху носа инфекции, которая нарушает естественный выход секрета из полости. Эти нарушения приводят к быстрому размножению патогенных бактерий в пазухе, отчего возникает гной. Симптомы возникают, как ответ на отечность, скопление вязкого гнойного секрета, воспалительной реакции.
Фронтит у взрослых бывает двух видов — острый и хронический. Эти формы отличаются течением болезни, поэтому меняется интенсивность основных симптомов.
Острый фронтит: симптомы
Эта форма болезни появляется вследствие не долеченной простуды. Проявление фронтита в остром виде выражается яркими симптомами. У больного возникают:

 Интенсивные боли. Когда в лобных пазухах протекает воспалительный процесс и накапливается гной, боль локализуется в области глаз, переносицы и лба. При нажимании или постукивании болевые ощущения становятся интенсивнее.
Интенсивные боли. Когда в лобных пазухах протекает воспалительный процесс и накапливается гной, боль локализуется в области глаз, переносицы и лба. При нажимании или постукивании болевые ощущения становятся интенсивнее.- В переносице появляется чувство нарастающего распирания. Как правило, симптом к вечеру становится сильнее и распространяется уже на лоб и подглазничную зону. Давление в пазухе растет при наклонах головы, боль при этом усиливается.
- Затрудненное дыхание.
- Выделение слизи из носа. В начальной стадии заболевания из носа выходит прозрачная слизь, по мере размножения бактерий она становится гнойной. Следует знать, что отсутствие каких-либо выделений говорит о том, что существует блокада оттока жидкости, которая ведет к серьезным последствиям и развитию осложнений.
- Ночной кашель. Этот симптом появляется вследствие занятия горизонтального положения. Слизь из воспаленных пазух стекает по задней стенке горла, раздражая рецепторы горла.
- Светобоязнь. Проявляется возникновением слез и боли во внутренних уголках глаз, при поражении обеих лобных пазух. Симптомы проявляются только с одной стороны, если фронтит односторонний.
- Повышение температуры тела. Фронтит оборачивается подъемом температуры до 38-39 градусов. Часто жар ощущается в области очага воспаления.
- Отечность в зоне лба и под глазами видна при осмотре.
- Острая форма фронтита сопровождается симптомами интоксикации. Больной чувствует себя неВажно: появляется сильная слабость, отсутствует аппетит, снижается трудоспособность.
- Обычно фронтит сочетается с гайморитом — воспалением слизистой оболочки верхнечелюстных пазух. Симптомы становятся выраженнее.
Хронический фронтит: симптомы
Данная форма возникает на фоне не до конца вылеченного острого фронтита. Если симптомы острого воспаления лобных пазух не исчезают через месяц лечения, то можно констатировать переход острой стадии заболевания в хроническую.
Важно! Хронический фронтит имеет свои характерные симптомы и самым основным из них является насморк. Из носа выходит вязкая и густая слизь, иногда с гноем. Выделения отличаются неприятным запахом. Помните, что, как правило, хронический фронтальный синусит локализуется только в одной пазухе, поэтому выделения будут идти только из одной половины носа.
Хронический фронтит, наряду с основным симптомом, имеет и ряд других:

 Снижение функции обоняния. Взрослый перестает различать запахи и если своевременно не провести лечение, работа органа чувств не восстановится.
Снижение функции обоняния. Взрослый перестает различать запахи и если своевременно не провести лечение, работа органа чувств не восстановится.- Визуально можно заметить припухлость части лица, где расположены брови и веки. Такой симптом часто сильно заметен по утрам, он указывает на то, что воспаление коснулось стенок глазницы.
- Иногда появляется конъюнктивит.
- Сильный кашель, особенно при занятии горизонтального положения. Кашель по причине фронтита не лечится, поскольку он является следствием раздражения горла густой слизью, стекающей из пазух.
- Выход вязкой слизи с неприятным запахом по утрам из горла при кашле.
- Общее состояние характеризуется сонливостью, усталостью, отсутствием работоспособности.
Если хронический фронтит не лечить, могут появиться осложнения.
Осложнения при фронтите
Все виды синусита требуют лечения, включая фронтит. Если вовремя не подобрать правильное лечение или прервать курс лечения, то можно получить ряд неприятных последствий:
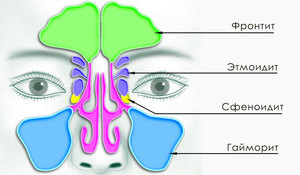
- Распространение инфекции на другие пазухи носа. При этом к основному заболеванию присоединятся сфеноидит, этмоидит, гайморит.
- Развитие болезни чревато воспалением глазницы и окологлазничной зоны. Фронтит без лечения может вызвать абсцесс век, воспаление клетчатки вблизи глазницы, формирование флегмоны.
- Попадание гноя в мозг, что спровоцирует развитие абсцессов и менингит.
Все эти осложнения очень серьезны, поэтому возникает естественный вопрос: как лечить фронтит?
Лечение фронтита у взрослых
Перед назначением курса лечения, врач проведет диагностику. Диагностируют воспаление лобных пазух на основании симптомов, о которых должен рассказать пациент, осмотра и после инструментальных методов исследования. Проводят рентген черепа и УЗИ носовых пазух. Также доктор может назначить дополнительные обследования, прежде чем лечить фронтит. Симптомы, лечение заболевания находятся в компетенции узкого специалиста — отоларинголога. Поэтому только он должен назначать терапию и никто больше.
Чтобы лекарства принесли пользу, их подбирают правильно. Это можно сделать только на основании знаний природы воспаления. Поэтому требуется бактериологическое исследование секрета с определением чувствительности микробов к антибиотикам.
Лечение фронтита у взрослых проходит по следующему сценарию:
- Снятие воспалительного процесса.
- Уменьшение отечности слизистой оболочки.
- Улучшение оттока скопившегося вязкого секрета из пазух.
- Уничтожение патогенной флоры.
Лечение фронтита: антибактериальная и дополнительная терапия
 В некоторых случаях для полного выздоровления требуется одновременный прием нескольких групп препаратов. Антибиотики применяют, когда в анализе мазка обнаружены бактерии или есть высокая вероятность появления осложнений. Чаще всего сочетают местные и системные антибиотики.
В некоторых случаях для полного выздоровления требуется одновременный прием нескольких групп препаратов. Антибиотики применяют, когда в анализе мазка обнаружены бактерии или есть высокая вероятность появления осложнений. Чаще всего сочетают местные и системные антибиотики.Местное действие оказывают Биопорокс, спрей Изофра. Для приема внутрь обычно назначают Амписид, Цефаклор, Суммамед и другие.
Вид антибиотика, дозировка, курс лечения врач подбирает каждому пациенту индивидуально. Если диагностика выявила причины появления фронтита и воспаление лобных пазух носа вызвал вирус, то препараты подбираются с противовирусными свойствами. Если же болезнь вызвал грибок, то врач лечит противогрибковыми средствами.
К антибактериальной терапии присоединяют препараты со следующим действием:
- Сосудосуживающие. Применяют в виде капель. Називин, виброцил, галозолин облегчают дыхание. Следует помнить, что использовать эту группу медикаментов следует не больше 5 дней.
- Антигистаминные. Средства помогут избавить от отечности слизистой оболочки, что способствует облегчению протекания фронтита.
- Жаропонижающие. Если у пациента температура тела поднялась выше 38,5 градуса, то применяют средства от жара.
- АЦЦ. Этот медикамент помогает очистить носовые пазухи от скопившегося вязкого воспаленного секрета.
- Гомеопатические. Любой вид синусита часто лечат такими препаратами, как Циннабсин, Синупрет, Синуфорте. Они снимут воспалительный процесс и хорошо помогут оттоку скопившейся слизи.
- Если пациент чувствует сильную боль, то на помощь придут анальгетики и спазмолитики.
ЛОР-врач может назначить также физиопроцедуры. Если консервативное лечение не помогло, доктор назначает прокол лобной пазухи.
Фронтит: симптомы и лечение в домашних условиях
Для снятия симптомов и облегчения общего состояния пациент может провести лечение фронтита в домашних условиях.
Ингаляции
Состояние пациента улучшается после ингаляций. Их проводят над отварами трав противовоспалительного действия, растворами эфирных масел и т.д.
Следующие рецепты приготовления ингаляций помогут оттоку вязкого секрета:

 Картофель отварите в мундире и слейте воду из кастрюли. Картошку мнем и дышим ее паром. Чтобы пар шел прямо на лицо, на голову нужно накинуть полотенце.
Картофель отварите в мундире и слейте воду из кастрюли. Картошку мнем и дышим ее паром. Чтобы пар шел прямо на лицо, на голову нужно накинуть полотенце.- Цветки ромашки вскипятить в воде, снять с огня и добавить эфирное масло эвкалипта, можно применить чайное дерево. Накрываем полотенцем голову и дышим носом.
- В кастрюлю наливаем 1,5 литра воды и доводим до кипения, опускаем лавровый лист и выключаем огонь. Закрывшись полотенцем, вдыхаем аромат пара.
- Измельчаем чеснок (4 зубчика), присоединяем к нему по половине стакана яблочного уксуса и кипятка. Дышать над смесью необходимо по 15 минут 3 раза в день. Горячую воду следует подливать при ее остывании.
- Воду доводим до кипения и добавляем к ней чуточку бальзама «Звездочка», вместо нее можно использовать сухой ментол. Дышим над паром 5 минут, накрыв голову тканью.
Промывание носа
При фронтите необходимо проводить процедуры, облегчающие отток вязкого секрета и очищающие полость носа от бактерий. Чтобы промывание полости стало эффективным, нужно перед промыванием высморкаться и закапать сосудосуживающие капли. Они помогут свободно дышать и откроют путь в носовые ходы. Затем следует наклониться над раковиной и держать голову прямо.
В аптеке можно приобрести специальный флакон или резиновую грушу, в которую заливается приготовленный раствор и под давлением вливается в одну ноздрю. Раствор должен вылиться с противоположной стороны. Процедура облегчает состояние.
Помогут следующие рецепты приготовления раствора для промывания пазух носа, которые можно выполнить в домашних условиях:

 Одну луковицу измельчаем и заливаем стаканом кипятка. Когда вода остынет, добавляем ложку меда. Промывать нос следует 4 раза в день. Средство очень эффективно, устраняет воспалительный процесс, убивает микробы, улучшает иммунитет. Противопоказанием является аллергический фронтит.
Одну луковицу измельчаем и заливаем стаканом кипятка. Когда вода остынет, добавляем ложку меда. Промывать нос следует 4 раза в день. Средство очень эффективно, устраняет воспалительный процесс, убивает микробы, улучшает иммунитет. Противопоказанием является аллергический фронтит.- В стакане теплой кипяченой воды растворяем несколько капель чайного дерева и немного соли. Промываем нос 4 раза в день. Состав способствует снятию воспаления и помогает обеззаразить.
- Делаем отвар из аптечной ромашки. Следует процедить и остудить. Каждые 3 часа промывать полость носа. Цветки обладают противовоспалительным и антимикробным действием.
- Возьмите 0,5 литра теплой кипяченой воды и растворите в ней ложку Хлорофиллипта (спиртовой раствор). Промывайте полость носа 4 раза в день. Оказывает антибактериальное действие и помогает даже когда не могут справиться антибиотики.
- Промывание полости способом «Кукушка» поможет при легких формах фронтита. Заключается в том, что больной должен занять лежачее на спине положение и произносить «ку-ку-ку-ку», чтобы раствор не попал в носоглотку. Лекарство заливают в одну половинку, а собирают из другой.
- Лобные пазухи при сложной форме фронтита промываются благодаря специальному ЯМИК-катетеру, который помещают в синус. Действие основывается на разнице давления в носовых пазухах.
В период ремиссии заболевания следует уделить большое значение потребляемой жидкости. Она должна быть полезной и в достаточном количестве. Подойдет отвар шиповника, чай с лимоном, компот, свежеотжатый сок. Питьевой режим улучшит самочувствие и выведет все скопившиеся токсины. Необходимо также соблюдать в точности курс лечения, назначенный доктором. Только после этого можно ждать нормализации состояния лобной пазухи и предотвратить возвращение болезни.
симптомы и лечение в домашних условиях
Под фронтитом подразумевается одна из тяжелых форм синуситов, затрагивающая лобные пазухи. Знать симптомы и лечение фронтита в домашних условиях должен каждый человек, имеющий предрасположенность к насморкам. Именно частые риниты и погрешности в их лечении приводят к такому осложнению, как фронтит. Народная медицина предлагает свои способы лечения, которые могут дополнить классическую терапию при фронтите.
Причины и возможные осложнения
Если врачом поставлен диагноз «фронтит», то нужно быстро приступать к лечению. Заболевание опасно тем, что может обернуться серьезными осложнениями. Причем развиваются они стремительно. В запущенной форме фронтит нередко оборачивается менингитом, при котором воспаление переходит на оболочки мозга.
Сам по себе фронтит не возникает на пустом месте. Обычно это осложнение предшествующего воспалительного заболевания носоглотки.
Среди частых причин формирования недуга:
- ошибки при лечении обыкновенного ринита, а также остаточные явления риносинусита. Многие люди, считая насморк безобидным явлением, переносят болезнь на ногах. Это приводит к различным осложнениям, одним из которых является фронтит;
- травмы носа, препятствующие нормальному воздухообмену и повышающие риск стремительного развития воспалительных процессов. Фронтитом нередко страдают спортсмены, у которых травмы носа встречаются значительно чаще;
- Ослабленный иммунитет и низкая сопротивляемость организма бактериальным инфекциям. Иногда воспалительная реакция возникает будто бы на пустом месте, но всему виной «спящая» инфекция и резкое снижение иммунитета;
- проблемы с аденоидами обычно становятся причиной фронтита у детей. У ребенка нарушено дыхание, слизистая находится в отечном состоянии. Это вынуждает маленького пациента дышать ртом. В такой ситуации риск распространения бактериальной инфекции значительно увеличивается.

Фронтиту нередко предшествует гайморит. Это объясняет, почему лечение гайморита во многом схоже с терапией при фронтите. Гайморит подразумевает воспаление верхнечелюстных пазух носа. Если инфекцию не удается остановить, то воспалительный процесс охватывает лобные пазухи и формируется фронтит. Оба эти недуга относятся к синуситам – воспалительным заболеваниям слизистой оболочки носа с последующим образованием гноя.
Победить недуг можно с помощью методов народной медицины, но врачи не советуют налегать на средства с недоказанной эффективностью. Именно увлечение народной медициной часто становится причиной трансформации обычного насморка в осложненный синусит.

Лечение фронтита без медикаментозной терапии невозможно. Народные средства способны усилить эффективность классического лечения, но не заменяют его.
При заболевании в острой форме может потребоваться стационарное лечение. На этапе выздоровления больного отправляют домой. Именно поэтому важно знать, как вылечить фронтит в домашних условиях. Следует придерживаться рекомендаций врача и не забывать об эффективных средствах, используемых испокон веков в народе.
Особенности терапии
Заболевание может протекать в легкой, тяжелой или хронической форме. В каждом конкретном случае будут эффективны определенные методы лечения. Если болезнь запущена, то без прокола не обойтись. В ходе мини-операции извлекают содержимое синусов. В результате удается снизить давление на оболочки мозга и избежать осложнений. При определенных условиях можно победить фронтит без прокола.
Если вовремя выявить заболевание и начать адекватную терапию, то осложнений удастся избежать. Для подавления активности патогенных микроорганизмов потребуются антибактериальные препараты. Заменить их средствами народной медицины невозможно. С другой стороны, лекарственные средства из арсеналов народных целителей способны значительно усилить эффективность антибактериальной терапии.
Необходимо следить за состоянием больного, для чего используются методы инструментальной диагностики и лабораторные исследования. Особенно эффективны народные методы на этапе восстановления. С их помощью удается предупредить осложнения, повысить иммунитет, снизить вероятность рецидивов при хронической форме заболевания.
Рецепты с применением фитопрепаратов
Ликвидировать симптомы гайморита и фронтита помогут такие фитосредства, как алоэ, каланхоэ, лавровый лист. Сок алоэ обладает противовоспалительной активностью и подавляет деятельность бактерий. Каланхоэ способствует заживлению слизистой и активизирует местный иммунитет. Листочки растений срывают и выдерживают в холодильнике несколько дней. Затем из них отжимают сок и разводят водой в соотношении один к одному. Закапывают пипеткой в каждую ноздрю до 4 раз в сутки.

Лавровый лист используют различным способами: готовят отвары для приема внутрь, дышат над паром, закапывают крепкий отвар в носовые проходы. Лавровый лист обладает антибактериальным, антисептическим и обезболивающим действием. В состав продукта входят дубильные вещества, камфора и муравьиная кислота, благодаря которым удается предупредить нагноение, снять отечность и блокировать воспалительный процесс.

При использовании средств народной медицины следует помнить об индивидуальной непереносимости отдельных фитосредств. Многие травы обладают высокой степенью аллергенности, что может усугубить течение болезни.
Как лечить фронтит в домашних условиях, используя травяные сборы и прочие фитопрепараты? Здесь важна регулярность, ведь средства народной медицины не дают моментального эффекта. С помощью проверенных рецептов удается избавиться от гайморита и фронтита. Неплохо зарекомендовали себя в лечении синуситов подобного рода такие средства, как:
- чеснок – его используют для ингаляций и закапывания в нос. В первом случае чеснок измельчают, заливают кипятком и добавляют немного яблочного уксуса. Ингаляции проводят дважды в сутки. В чистом виде сок чеснока в нос не закапывают – он может обжечь слизистую. Препарат разбавляют растительным маслом либо кипяченой водой;
- картофель – используется для проведения ингаляции. Неочищенные клубни отваривают, разминают, а затем дышат над паром;
- черная редька – из нее отжимают сок и закапывают в нос по 3-5 раз в день;
- цикламен – из листьев растения отжимают сок, разводят водой в соотношении 4:1 и закапывают в каждую ноздрю по 4 раза в сутки.
Лечение фронтита народными средствами в домашних условиях будет эффективнее, если закапывать капли после промывания носа и/или ингаляции.
Прочие терапевтические методы
Людей, страдающих хроническими синуситами, беспокоит вопрос: можно ли вылечить фронтит без агрессивной медикаментозной терапии. Прием фармацевтических препаратов часто сопровождается побочными действиями, что повышает интерес к народным способам лечения. Помимо фитотерапии, неплохо зарекомендовали себя следующие методы:
- промывание носа – каждую ноздрю рекомендуется промывать большим количеством подсоленной воды. На стакан теплой кипяченой воды берут половину чайной ложки соли. Для ребенка дозировку соли уменьшают – 1/3 чайной ложки. Также выручат физраствор, отвары трав череды или ромашки, минеральная вода без газа, луковый настой. Полезно промывать нос раствором фурацилина. На стакан воды берут одну таблетку препарата. Фурацилин отлично помогает при различных видах синусита;
- ингаляции – полезно дышать над паром или проводить ингаляции с использованием специальных приборов, продающихся в аптеке. Можно дышать не только горячим воздухом, но и эфирными маслами. При фронтите полезны масла чайного дерева, эвкалиптовое, можжевельника;
- массаж – с помощью точечного массажа удается восстановить кровоток, усилить местный иммунитет и ускорить выход гнойного содержимого синусов. Обычно массируют переносицу, надкостницу носа и виски. Движения должны быть умеренными и аккуратными. Самомассаж неплохо обезболивает и снижает симптоматику при фронтите;
- прогревание – переносицу прогревают с помощью песка, риса, отварных яиц, картофеля, прокаленной соли. После процедуры необходимо надеть шерстяную повязку или платок на голову.

Прогревание возможно только при отсутствии нагноения в синусах. В противном случае гнойное содержимое может попасть в другие полости.
Для лечения фронтита рекомендовано комбинировать указанные методы. При сильном иммунитете и отсутствии осложняющих факторов удается победить болезнь за несколько дней. Причем агрессивной терапии не потребуется.
Общие методы восстановления организма
Если лечение фронтита в домашних условиях без прокола оказалось успешным, это не значит, что дополнительно укреплять организм не нужно. Воспалительный процесс в носоглотке не возникает беспричинно и всегда указывает на ослабление иммунитета.
Целесообразно проводить иммуностимулирующую терапию с использованием народных средств и других методов с доказанной эффективностью. Полезно пить отвар шиповника, клюквенный морс, чай с липой и медом. Хорошо чередовать предложенные способы, что позволит лучше простимулировать иммунитет и исключить привыкание организма.
Лечение фронтита народными средствами в домашних условиях подразумевает создание оптимальной обстановки с учетом температуры и влажности воздуха. Одной из частых проблем городских квартир является чрезмерно пересушенный воздух в доме. Из-за этого возникают простудные заболевания, а обычный насморк переходит в затяжную форму. Обеспечить необходимую влажность можно с помощью регулярного мытья полов. Также выручат увлажнители воздуха, многие из которых является по совместительству ионизаторами. Особенно важно поддерживать оптимальное соотношение влажности и температуры воздуха в детской комнате.
Принципиально лечение фронтита у взрослых и детей не отличатся. Дети сложно переносят недуг и нуждаются в большем внимании в период реабилитации. После полного выздоровления необходимо уделить внимание закаливанию, обогащению организма витаминами и повышению сопротивляемости внешним инфекциям.
симптомы и лечение в домашних условиях
Фронтит – инфекционное заболевание. Развивается в результате проникновения бактерий и вирусов, провоцирующих воспаление лобных пазух.
Главной причиной заболевания является низкий уровень иммунитета. Симптомы всегда ярко выражены, продолжительность лечения зависит от формы, природы возникновения, локализации воспаления.
Фронтит является распространенным заболеванием, которое достаточно легко поддается лечению. Но в случаях отсутствия терапии может спровоцировать развитие тяжелых последствий.


Причины
Заболевание зачастую развивается в результате ослабленного простудными заболеваниями иммунитета.
К причинам возникновения также относятся:
- аллергическая реакция;
- различные травмы носа или носовых пазух;
- полипы;
- наличие инородных тел;
- искривление носовой перегородке.
Основанием для возникновения фронтита может также стать гипертрофия носовых пазух.
Виды и симптомы
По природе возникновения выделяют:
- травматический;
- вирусный;
- аллергический;
- смешанный;
- грибковый;
- медикаментозный.

 В зависимости от локализации воспаления:
В зависимости от локализации воспаления:- левосторонний;
- правосторонний;
- двухсторонний.
По форме фронтит может быть:
- Экссудативный. Делится на: гнойный и катаральный;
- Продуктивный. Делится на: пристеночно-гиперпластический, полипозный, кистозный.
Кроме этого выделяют острый и хронический фронтит, они отличаются выраженностью симптомов.
Острая форма
Характеризуется:
- болевыми ощущениями вокруг глаз и носа;
- отечностью;
- усилением боли в период сна;
- затрудненным дыханием;
- зубной болью;
- светобоязнью;

 повышением температуры до 39 градусов;
повышением температуры до 39 градусов;- насморком с выделением густой слизи, имеющей зеленый цвет;
- слабостью;
- плохим самочувствием.
При тяжелом течении заболевания может возникать боль в горле, появиться неприятный запах изо рта. Пациенты жалуются на отсутствие ощущения вкусов и запахов.
Хроническая форма
Проявляется следующими симптомами:
- головокружения;
- головная боль;
- незначительное повышение температуры;
- отхаркивание мокроты после сна;
- наличием выделений из носовой полости, которые имеют неприятный запах;
- затрудненное дыхание.
Хронический фронтит проявляется теми же симптомами, что и острая форма, но имеют неярко выраженный характер.
Осложнения

 Острая форма заболевания чаще всего перерастает в хроническую. При отсутствии терапии или несвоевременного обращения к врачу фронтит переходит в менингит, гнойное воспаление глазницы, абсцесс веки или головного мозга.
Острая форма заболевания чаще всего перерастает в хроническую. При отсутствии терапии или несвоевременного обращения к врачу фронтит переходит в менингит, гнойное воспаление глазницы, абсцесс веки или головного мозга.В определенных случаях устанавливаются тяжелый заболевания, приводящие к летальному исходу. Именно поэтому фронтит необходимо лечить и во время обращаться к специалистам.
Симптомами развития осложнений являются:
- постоянные головные боли;
- светобоязнь;
- болевые ощущения в глазах;
- повышенное слезотечение;
- головокружение;
- отечность верхнего века и области лба.
При надавливании в область лобной пазухи все симптомы усиливаются.
Гайморит: лечение народными средствами.
Как промывать нос в домашних условиях, читайте в этой статье.
Хронический насморк: народные средства лечения перечислены здесь.
Методы диагностики
Диагностика фронтита включает в себя:
- сбор данных анамнеза;
- рентген носовых и лобной пазух;
- риноскопия;
- ультразвуковое исследование носовой полости;
- компьютерная томография;
- эндоскопия;
- тепловидение.
Кроме этого назначаются бактериологическое и цитологическое исследование экссудата. Применение нескольких способов обследования помогает установить природу происхождения, область распространения воспалительного процесса, форму заболевания. При появлении симптомов заболевания необходимо обращаться к отоларингологу.


Лечение фронтита
Лечебные мероприятия включают в себя:
- Уменьшение отечности носовых пазух;
- Удаления экссудата;
- Уничтожение вирусов и бактерий, которые являются причиной возникновения заболевания;
- Восстановление поврежденной слизистой и нормализация работоспособности носовых пазух.
В некоторых случаях может потребоваться удаление слизи с помощью прокола.
Медикаментозное лечение

 Для того, чтобы удалить слизь и освободить носовые пазухи назначаются «Санорин», «Нафтизин», Галазолин». Препараты снимают воспаление и отечность, благодаря чему появляется возможность ввести средства для уничтожения вирусов. Лекарственные средства выпускаются в виде спреев или капель.
Для того, чтобы удалить слизь и освободить носовые пазухи назначаются «Санорин», «Нафтизин», Галазолин». Препараты снимают воспаление и отечность, благодаря чему появляется возможность ввести средства для уничтожения вирусов. Лекарственные средства выпускаются в виде спреев или капель.В качестве противомикробных препаратов показано применение таких лекарственных средств, как «Пропосол» или «Биопарок». Их действие направлено на уничтожение вирусов.
При диагностировании острой формы фронтита назначаются антибиотики, например, «Аугментин», «Ровамицин», «Цефалексин», «Сумамед» и другие. В некоторых случаях рекомендовано внутримышечное введение «Цифтриаксона». Препарат применяется после установления типа инфекции.
Продолжительность антибактериальной терапии составляет не более 10 дней. Внутримышечное или внутривенное введение препаратов назначается при наличии осложнений.

 В целях восстановления микрофлоры кишечника рекомендован прием пробиотиков. К ним относятся: «Линекс», «Бификол», «Лактобактерин». Для разжижения слизи применяют «АЦЦ-Лонг».
В целях восстановления микрофлоры кишечника рекомендован прием пробиотиков. К ним относятся: «Линекс», «Бификол», «Лактобактерин». Для разжижения слизи применяют «АЦЦ-Лонг».При наличии аллергии назначаются антигистаминные средства («Супрастин» или «Тавегил»).
Для промывания и удаления слизи назначаются промывания. Самым эффективным способом является «кукушка». Подразумевает введение в одну носовую полость трубки, по которой поступает раствор фурацилина. Через второй носовой проход осуществляется удаление экссудата. Свое название способ получил из-за того, что во время процедуры пациент должен повторять «ку-ку» для освобождения полости и обеспечения свободного прохода раствора.
Для снижения температуры и устранения других симптомов простуды врачи рекомендуют принимать «Ибупрофен», «Парацетамол» или «Ацетилсалициловую кислоту».
Дополнительно назначаются терапевтические процедуры, например, прогревания, массаж, лазеротерапию.
Хирургическое лечение
В случаях, когда медикаментозное лечение не приносит результатов, назначается хирургическая операция. Экссудат удаляют с помощью прокола лобной пазухи. Процедура может проводиться двумя методами: через носовой проход или переднюю стенку черепа.
После процедуры отмечается заметное улучшение самочувствия. Операция проводиться так же в случае, когда наблюдается развитие осложнений.
Очень подробно о методах лечения и профилактики насморка, заболеваний слизистой носа, рассказывает врач — оториноларинголог, смотрите видео:
Показания и противопоказания
Чтобы лечение было эффективным, необходимо:
- Соблюдать постельный режим;
- Избегать травм головы, носа;
- Не переедать перед сном. Во время сна содержимое желудка может попасть в верхние дыхательные пути, провоцируя изжогу;
- Соблюдать питьевой режим. Лучшим эффектом обладают травяные настои, морс, компоты.
Необходимо употреблять продукты с высоким содержанием кальция, цинка и витамина Е (мясо, овощи, орехи), а также острые блюда.
При фронтите стоит отказаться:
- от продуктов, вызывающих аллергию;
- кофеина и алкогольных напитков;
- курения табака.
Табак и напитки, содержащие большое количество кофеина сушат слизистую, провоцируя раздражение и воспаление.
Лечение народными средствами
Лечение в домашних условиях осуществляется с помощью промывания, ингаляций, массажа и других методов, но после консультации с врачом. Перед проведением любой процедуры нос нужно очистить от слизи и при заложенности закапать сосудосуживающим средством.
Промывание

 В стакане теплой воды развести чайную ложку соли, соду на кончике ножа и три капли масла чайного дерева. Процедуру проводят с помощью специального устройства или спринцовки. Промывание проводится несколько раз в день;
В стакане теплой воды развести чайную ложку соли, соду на кончике ножа и три капли масла чайного дерева. Процедуру проводят с помощью специального устройства или спринцовки. Промывание проводится несколько раз в день;- Морская вода. Ее можно приобрести в аптечном киоске. Процедура проводится три раза в сутки до полного выздоровления.
Ингаляции
- 7-10 лавровых листьев залить водой, довести до кипения. Затем убавить огонь. Ингаляция проводится под накрытым полотенцем, в течение 5 минут. Повторять при необходимости;
- Заварить цветки ромашки, добавить несколько капель чайного дерева. Процедура проводиться на протяжении 5-10 минут несколько раз в сутки.
Массаж
- Сверху — вниз массировать самую выпирающую часть переносицы легкими движениями, не надавливая;
- Массировать область между глазами плавными и аккуратными движениями. Массаж помогает восстановить кровообращение и снять воспаление.
Так же можно использовать капли из редьки. Для этого нужно хорошо промыть и очистить черную редьку. Затем натереть на средней терки и отжать сок. Закапывать 3 раза в день.
Заключение

 Фронтит характеризуется ярко выраженными симптомами. Возникает чаще всего по причине проникновения инфекции или развития осложнений после простудных заболеваний.
Фронтит характеризуется ярко выраженными симптомами. Возникает чаще всего по причине проникновения инфекции или развития осложнений после простудных заболеваний.Для лечения применяют антибиотики, противомикробные препараты и сосудосуживающие средства. При отсутствии результатов удаление слизи осуществляется хирургическим путем.
Для достижения лучшего эффекта применяют комплексное лечение, включающее физиотерапевтические процедуры, прием витаминных комплексов, соблюдение диеты.
Как лечить фронтит в домашних условиях?
Фронтит – это острое или хроническое воспаление слизистых оболочек лобных пазух. Несмотря на то что эта болезнь диагностируется реже, чем этмоидит или гайморит, она протекает с более серьезной симптоматикой. При фронтите сильно ухудшается общее состояние, образуется гной, а без адекватного лечения возникают опасные осложнения.
Как нужно лечить фронтит?
Оптимальный вариант – предоставить диагностику и лечение заболевания квалифицированному оториноларингологу. Если же возможности посетить врача нет, то можно попробовать вылечить фронтит в домашних условиях.
Чаще всего, если болезнь только началась, то совсем необязательно принимать специальные медикаменты. Для лечения будет достаточно регулярного промывания носоглотки. Эта несложная процедура поможет быстро убрать гной и слизь из лобных пазух. Однако, особенность фронтита такова, что на первых этапах его очень сложно диагностировать. Заболевание начинается с болей в области лба и, как правило, этому никто не придает особого значения.
При лечении острого фронтита врачи назначают сосудосуживающие препараты. Основная форма выпуска – спрей или капли. Лекарство направлено на устранение отечности и облегчение оттока гнойного содержимого.
Основные направления лечения:
- обеспечение условий для оттока слизистого содержимого;
- ликвидация воспаления и уничтожение патогенных бактерий;
- укрепление иммунитета;
- предупреждение повторного заболевания.
Снимаем симптоматику: температуру, головную боль, освобождаем дыхание
Лечить острый фронтит можно несколькими способами:
- медикаментами;
- народными рецептами.
Применение лекарств наиболее эффективно. Компоненты, входящие в состав медикаментозных препаратов направлены не только на снятие симптоматики, но и на устранение воспаления. Уже через 30 минут после приема медикаментов, чувствуется уменьшение головных болей и снижение температуры.
Для лечения острой формы заболевания, появившегося как осложнение после простудных заболеваний или аллергического насморка, применяют:
- Нестероидные противовоспалительные препараты. Медикаменты на основе парацетамола и ибупрофена снимают боль и ликвидируют воспаление. К ним относятся: Парацетамол, Панадол, Нурофен, Ибуфен, Ибуклин. Курс приема не должен длиться дольше 3 дней. Как правило, этого срока достаточно для снятия острого состояния.
- Сосудосуживающие препараты. Они обеспечивают выход гнойного содержимого из пазух, тем самым облегчают дыхание. Наиболее эффективные медикаменты этой группы – Нафтизин, Називин, Ринофлуимуцил. Курс лечения – не более 5 дней.
Какие препараты помогут вылечить фронтит?
Медикаментозному лечению подлежит только острая форма фронтита. При лечении хронического заболевания необходимо исследовать слизистое содержимое пазух и обследование эндоскопом. В большинстве случаев при хронической форме назначают оперативное вмешательство. Лечение должно проходить под контролем врачей, потому что хронический фронтит может повлечь за собой осложнения опасные для жизни.
При остром фронтите необходимо использовать следующие группы препаратов:
- антибактериальные: Амоксиклав, Супракс;
- нестероидные противовоспалительные: Нурофен;
- сосудосуживающие: Називин, Галазолен;
- гомеопатические: Синуфорте;
- антигистаминные: Диазолин, Тавегил;
- местные мази и гели;
- пробиотики.
Антибиотики — какие принимать?
Антибиотики эффективны только при гнойном воспалении и наличии бактериальной инфекции. При борьбе с вирусами антибактериальные препараты не эффективны.
При проведении диагностики назначают бакпосев для определения группы препаратов, подходящих для конкретного заболевания. Чаще всего врачи назначают медикаменты широкого спектра, которые применяются для избавления от пневмококковой и гемофильной инфекции.
Антибиотики первого выбора – Амоксициллин вместе с Клавулановой кислотой. К ним относятся Амоксиклав и Аугементин. При наличии аллергической реакции на пенициллин применяют: макролиды (Азитрал, Сумамед) или фторхинолоны (Офлоксацин).
Курс приема антибиотиков – 10 дней. Однако если в течение 5 дней не отмечается облегчение состояния, то необходимо назначение более сильных препаратов.
Гомеопатические средства
Гомеопатические препараты имеют полностью растительный состав. Выпускаются они в форме драже или капель. Они могут применяться только в качестве дополнительной терапии.
Растительные компоненты усиливают естественные защитные функции слизистых оболочек, тем самым помогая убрать из пазух излишнюю слизь. При лечении острого фронтита эффективны – Траумель, Синупрет, Энгистол, Синуфорте.
Закапывать их необходимо по 2-3 капли в каждый носовой проход 1 раз в день в течение 7 дней. Препараты уменьшают отек, оказывают противомикробное воздействие и повышают защитные силы организма. Перед закапыванием желательно проводить промывания носоглотки.
Другие препараты
Параллельно основному лечению, направленному на снятие симптомов и проведение антибактериальной терапии, полезно будет использовать следующие средства:
- Мази и гели. Применение мазей с гидрофильной основой помогает оттянуть часть гноя и оказывает антибактериальное воздействие. Например, левомиколевая мазь.
- Пробиотики. Как правило, антибиотики подавляют естественную микрофлору кишечника. Для ее поддержания необходимо принимать пробиотики. К ним относятся Линекс, Бификол, Бифиформ и другие.
- Антигистаминные препараты. Для уменьшения отека слизистой оболочки можно применять Диазолин, Фенистил, Супрастин, Тавегил.
Как лечить фронтит народными средствами?
Лечение фронтита народными средствами применяется только на начальных стадиях болезни или в качестве вспомогательного лечения. Использование рецептов нетрадиционной медицины помогает облегчить состояние, укрепить иммунитет и ускорить процесс выздоровления.
Важно помнить, что при отсутствии положительного эффекта или возникновении аллергической реакции, тактику лечения необходимо изменить. Несмотря на то что составы, приготовленные самостоятельно безопаснее аптечных средств, не стоит на них полагаться при тяжелой форме болезни.
Как же лечить фронтит в домашних условиях? Необходимо регулярное проведение следующих процедур:
- промывания;
- ингаляции;
- закапывание носовых пазух;
- согревания.
Промывания при фронтите
При фронтите слизь скапливается не только в полости носа, но и в лобных пазухах, поэтому избавиться от заложенности носа при высмаркивании не всегда получается.
В зависимости от переносимости компонентов и имеющихся в наличии ингредиентов можно выбрать для использования один из следующих составов:
- в стакан воды добавить 2-3 капли йода, щепотку соды и щепотку соли;
- в 0.5 литре воды развести 2 таблетки фурацилина;
- 1 чайную ложку зверобоя и 1 чайную ложку ромашки залить стаканом крутого кипятка. Дать настояться 2 часа и отфильтровать через несколько слоев марли.
Промывания необходимо делать 2-3 раза в день по мере заложенности носа. Наиболее полезно делать промывания перед сном. Это позволит обеспечить себе спокойную ночь без головных болей.
Ингаляции
Лечение фронтита в домашних условиях практически не обходится без проведения ингаляций. Для этого можно использовать небулайзер или же просто вдыхать целебные пары.
Наиболее эффективные рецепты:
- сварить картофель, убрать излишнюю воду и растолочь;
- залить кипятком 5-7 лавровых листов;
- 2 столовых ложки цветков ромашки залить двумя стаканами крутого кипятка и добавить 3 капли эвкалипта;
Проводить ингаляции следует, наклонившись над емкостью и накрывшись полотенцем или пледом. Вдыхать пары нужно до остывания состава. В среднем это занимает 10-15 минут. Проводить процедуру необходимо 1-2 раза в день.
Народные рецепты
Эффективность народных рецептов доказана многими поколениями. При фронтите рекомендуется использовать:
- Для закапывания. Луковый сок с одной луковицей необходимо перемешать с 1 столовой ложкой подсолнечного масла и добавить сок 1 листика алоэ. Полученный состав закапывать по 3-4 капли в каждый носовой проход 2 раза в день. Процедуру желательно проводить в лежачем положении и 30 минут после этого не вставать.
- Для укрепления иммунитета. Сок двух апельсинов смешать с чайной ложкой корицы и столовой ложкой меда. Принимать утром перед едой.
- Для прогревания лобных пазух. Сварить 2 яйца и приложить ко лбу на 10-15 минут.













 С жалобой на воспаленную заднюю стенку горла пациенты чаще всего обращаются к отоларингологу. Эта проблема вызывается разными причинами: бактериальной или вирусной инфекцией, грибком, аллергенами, раздражающим действием химических веществ. Чтобы начать лечение, необходимо точно выяснить, чем спровоцировало заболевание. В этом поможет выявление характерных симптомов, визуальный осмотр, лабораторные исследования.
С жалобой на воспаленную заднюю стенку горла пациенты чаще всего обращаются к отоларингологу. Эта проблема вызывается разными причинами: бактериальной или вирусной инфекцией, грибком, аллергенами, раздражающим действием химических веществ. Чтобы начать лечение, необходимо точно выяснить, чем спровоцировало заболевание. В этом поможет выявление характерных симптомов, визуальный осмотр, лабораторные исследования.

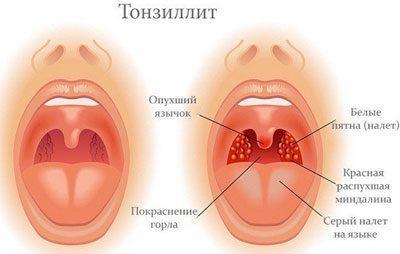 Есть несколько форм хронического тонзиллита. Все они отличаются характером течения болезни и интенсивностью симптомов. В периоды ремиссии температура может нормальной или немного повышенной, кроме этого, больного беспокоит аномальная утомляемость и сонливость.
Есть несколько форм хронического тонзиллита. Все они отличаются характером течения болезни и интенсивностью симптомов. В периоды ремиссии температура может нормальной или немного повышенной, кроме этого, больного беспокоит аномальная утомляемость и сонливость.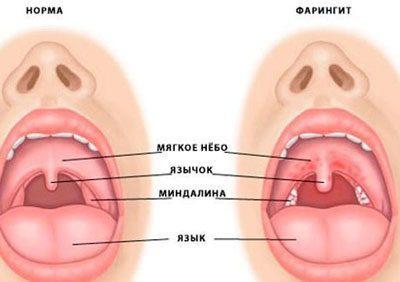 Частой причиной рыхлого
Частой причиной рыхлого













 Загрузка…
Загрузка… О целебных свойствах этого растения известно очень многим, так как эта пряность в настоящее время является довольно популярной при лечении и профилактики различных заболеваний, в частности таких проблем со здоровьем, как простуда, кашель и насморк. Но для того чтобы лечение было правильным и эффективным необходимо разобраться
О целебных свойствах этого растения известно очень многим, так как эта пряность в настоящее время является довольно популярной при лечении и профилактики различных заболеваний, в частности таких проблем со здоровьем, как простуда, кашель и насморк. Но для того чтобы лечение было правильным и эффективным необходимо разобраться Смешайте сок имбирного корня с медом в одинаковом количестве. Применяйте в течении дня снятия отечности и облегчения дыхания. Закапывайте носовые проходы раствором из имбирного сока и сахара ( в пропорции 1:1) в каждую ноздрю по две капли. Для применения детям необходимо раствор развести кипяченой воды.
Смешайте сок имбирного корня с медом в одинаковом количестве. Применяйте в течении дня снятия отечности и облегчения дыхания. Закапывайте носовые проходы раствором из имбирного сока и сахара ( в пропорции 1:1) в каждую ноздрю по две капли. Для применения детям необходимо раствор развести кипяченой воды.





 Загрузка…
Загрузка…
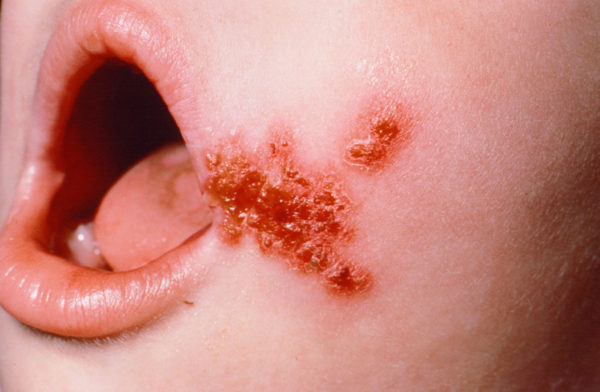


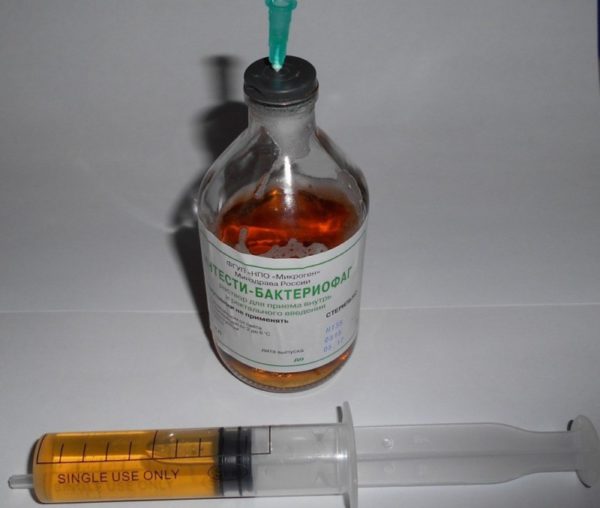








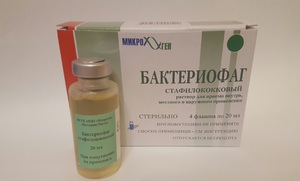
 Бактериофаг от золотистого стафилококка используют для профилактики и лечения гнойно-воспалительных процессов, протекающих в организме человека. Бактериофаг – это вирус или живая бактерия природного происхождения. Это самая лучшая альтернатива антибиотикам, которые используются для лечения разнообразных заболеваний и обладающих противопоказаниями и побочными эффектами.
Бактериофаг от золотистого стафилококка используют для профилактики и лечения гнойно-воспалительных процессов, протекающих в организме человека. Бактериофаг – это вирус или живая бактерия природного происхождения. Это самая лучшая альтернатива антибиотикам, которые используются для лечения разнообразных заболеваний и обладающих противопоказаниями и побочными эффектами. В особо тяжелых случаях бактериофаги используют в качестве комплексной терапии совместно с антибиотиками для усиления эффективности лечения. Их также применяют в профилактических целях для обработки свежих или послеоперационных ран, а также для устранения инфекции внутри больницы при эпидемии. Если заболевание сопровождается сильной интоксикацией (озноб, лихорадка), то фаги запрещено использовать без консультации с врачом. Чтобы бактериофаги принесли положительный результат, необходимо определить чувствительность золотистого стафилококка к определенному фагу.
В особо тяжелых случаях бактериофаги используют в качестве комплексной терапии совместно с антибиотиками для усиления эффективности лечения. Их также применяют в профилактических целях для обработки свежих или послеоперационных ран, а также для устранения инфекции внутри больницы при эпидемии. Если заболевание сопровождается сильной интоксикацией (озноб, лихорадка), то фаги запрещено использовать без консультации с врачом. Чтобы бактериофаги принесли положительный результат, необходимо определить чувствительность золотистого стафилококка к определенному фагу.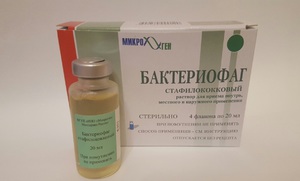 Такие препараты применяют разными способами – в виде аппликаций, через рот, внутрь, ректально. Их вводят в раны, область носа, вагины. Перед тем как использовать стафилококковые бактериофаги, флакончик с лекарством следует взболтать и просмотреть – жидкость должна быть прозрачной, а на дне не должно оставаться осадка.
Такие препараты применяют разными способами – в виде аппликаций, через рот, внутрь, ректально. Их вводят в раны, область носа, вагины. Перед тем как использовать стафилококковые бактериофаги, флакончик с лекарством следует взболтать и просмотреть – жидкость должна быть прозрачной, а на дне не должно оставаться осадка. Если имеется большая площадь поражения, то фаги используют в виде орошения и примочек. При абсцессе после удаления гнойного содержимого препарат вводят в рану в гораздо меньшем объеме, чем там было гноя. При остеомиелите после хирургической обработки фаги вливают в рану.
Если имеется большая площадь поражения, то фаги используют в виде орошения и примочек. При абсцессе после удаления гнойного содержимого препарат вводят в рану в гораздо меньшем объеме, чем там было гноя. При остеомиелите после хирургической обработки фаги вливают в рану. Если препарат используется в домашних условиях, то у больных часто возникает вопрос, как капать в нос или полоскать горло стафилококковым бактериофагом, потому что такие нюансы в инструкции освещены недостаточно хорошо. Раствор запрещено разводить с другими жидкостями. В целях предупреждения проникновения стафилококка, содержимое лучше всего извлекать одноразовым стерильным шприцем путем прокалывания пробки. После этого со шприца снимают иглу и сразу же нужно раствором прополоскать горло или закапать в нос.
Если препарат используется в домашних условиях, то у больных часто возникает вопрос, как капать в нос или полоскать горло стафилококковым бактериофагом, потому что такие нюансы в инструкции освещены недостаточно хорошо. Раствор запрещено разводить с другими жидкостями. В целях предупреждения проникновения стафилококка, содержимое лучше всего извлекать одноразовым стерильным шприцем путем прокалывания пробки. После этого со шприца снимают иглу и сразу же нужно раствором прополоскать горло или закапать в нос. перед приемом фага руки необходимо тщательно вымыть;
перед приемом фага руки необходимо тщательно вымыть;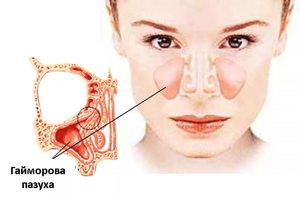 В последнее время участились случаи заболевания хроническим гайморитом. Многие годы в профилактических целях перехода острой формы в хроническую применялись антибиотики, но со временем бактерии выработали к ним устойчивость. Серьезную угрозу в отношении стандартного лечения гайморита представляет золотистый стафилококк. Благодаря бактериофагам терапия оказывается очень эффективной.
В последнее время участились случаи заболевания хроническим гайморитом. Многие годы в профилактических целях перехода острой формы в хроническую применялись антибиотики, но со временем бактерии выработали к ним устойчивость. Серьезную угрозу в отношении стандартного лечения гайморита представляет золотистый стафилококк. Благодаря бактериофагам терапия оказывается очень эффективной. Лечение бактериофагами в нашей стране становится все более популярным, но зарубежные специалисты относятся к такому препарату весьма скептически и не используют его в качестве единственного средства при лечении заболеваний, вызванных золотистым стафилококком. Объясняется это тем, что фаги довольно специфичны и не всегда могут быть эффективными в отношении серьезных инфекций.
Лечение бактериофагами в нашей стране становится все более популярным, но зарубежные специалисты относятся к такому препарату весьма скептически и не используют его в качестве единственного средства при лечении заболеваний, вызванных золотистым стафилококком. Объясняется это тем, что фаги довольно специфичны и не всегда могут быть эффективными в отношении серьезных инфекций. [1], [2], [3], [4], [5], [6], [7], [8], [9], [10]
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10]







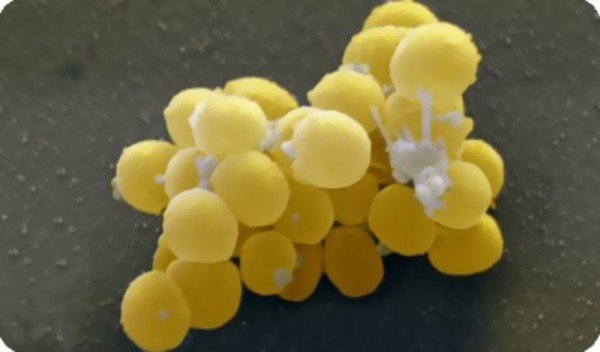


 Золотистый стафилококк
Золотистый стафилококк Яблочный уксус при лечении фурункулов
Яблочный уксус при лечении фурункулов Масло чайного дерева
Масло чайного дерева

























 Каждую зиму мы со страхом ждем его. Запасаемся противовирусными, оксалинкой, масками. И вот он уже на пороге — ГРИПП. Что это за инфекция? Какими симптомами он проявляется? Как защитить себя и своего ребенка от гриппа? Как правильно лечить ГРИПП у детей и есть ли эффективные препараты?
Каждую зиму мы со страхом ждем его. Запасаемся противовирусными, оксалинкой, масками. И вот он уже на пороге — ГРИПП. Что это за инфекция? Какими симптомами он проявляется? Как защитить себя и своего ребенка от гриппа? Как правильно лечить ГРИПП у детей и есть ли эффективные препараты?

 Для подтверждения диагноза гриппа важен сбор анамнеза, объективный осмотр пациента. Проводятся лабораторные и инструментальные исследования:
Для подтверждения диагноза гриппа важен сбор анамнеза, объективный осмотр пациента. Проводятся лабораторные и инструментальные исследования: Среди препаратов для лечения гриппа у детей присутствуют также жаропонижающие средства (парацетамол, ибупрофен). Они не влияют на вирус и показаны только при лихорадке (температуре выше 38,5 °C).
Среди препаратов для лечения гриппа у детей присутствуют также жаропонижающие средства (парацетамол, ибупрофен). Они не влияют на вирус и показаны только при лихорадке (температуре выше 38,5 °C).



 Среди медицинских препаратов особое значение отводится гомеопатическим средствам, обладающим рядом преимуществ перед другими лекарствами. Особенно часто гомеопатическое средство от насморка выбирают родители для лечения своих детей, а также беременные и кормящие женщины, поскольку такие медикаменты оказывают на организм более мягкое воздействие, не вызывая побочных явлений. Как правило, гомеопатические капли в нос отпускаются в аптеке без рецепта, но все же, специалисты настоятельно рекомендуют отказаться от самолечения, поскольку гомеопатия в некоторых случаях также может быть противопоказана к применению.
Среди медицинских препаратов особое значение отводится гомеопатическим средствам, обладающим рядом преимуществ перед другими лекарствами. Особенно часто гомеопатическое средство от насморка выбирают родители для лечения своих детей, а также беременные и кормящие женщины, поскольку такие медикаменты оказывают на организм более мягкое воздействие, не вызывая побочных явлений. Как правило, гомеопатические капли в нос отпускаются в аптеке без рецепта, но все же, специалисты настоятельно рекомендуют отказаться от самолечения, поскольку гомеопатия в некоторых случаях также может быть противопоказана к применению. Благодаря такому комплексному действию происходит устранение симптомов заболевания и осуществляется его лечение, чего нельзя достичь при использовании сосудосуживающих капель. Немаловажным является и то обстоятельство, что ни один гомеопатический препарат при насморке не вызывает ощущения сухости или раздражения в носу. Через некоторое время с начала проведения лечения медикаментами из данной фармакологической группы, носовые ходы полностью освобождаются от слизи, и улучшается носовое дыхание.
Благодаря такому комплексному действию происходит устранение симптомов заболевания и осуществляется его лечение, чего нельзя достичь при использовании сосудосуживающих капель. Немаловажным является и то обстоятельство, что ни один гомеопатический препарат при насморке не вызывает ощущения сухости или раздражения в носу. Через некоторое время с начала проведения лечения медикаментами из данной фармакологической группы, носовые ходы полностью освобождаются от слизи, и улучшается носовое дыхание. Гомеопатия показана к применению при лечении насморка сразу после возникновения первых симптомов, так как лекарства данной группы оказывают медленное воздействие на организм. Преимуществом гомеопатических средств является возможность длительного применения, что дает возможность лечить и хронический насморк. Многие специалисты лечение гомеопатией при насморке на начальной стадии заболевания назначают по такой схеме: каждый 15 минут в течение 2 часов. Во всех остальных случаях важно соблюдать дозировку, указанную в инструкции к выбранному препарату, или по назначению врача.
Гомеопатия показана к применению при лечении насморка сразу после возникновения первых симптомов, так как лекарства данной группы оказывают медленное воздействие на организм. Преимуществом гомеопатических средств является возможность длительного применения, что дает возможность лечить и хронический насморк. Многие специалисты лечение гомеопатией при насморке на начальной стадии заболевания назначают по такой схеме: каждый 15 минут в течение 2 часов. Во всех остальных случаях важно соблюдать дозировку, указанную в инструкции к выбранному препарату, или по назначению врача.
 Современные фармакологические компании выпускают большое количество гомеопатических препаратов, предназначенных для лечения ринита. К числу самых популярных и эффективных медикаментов стоит отнести:
Современные фармакологические компании выпускают большое количество гомеопатических препаратов, предназначенных для лечения ринита. К числу самых популярных и эффективных медикаментов стоит отнести: Ринит одинаково часто встречается в качестве самостоятельного заболевания и, как один из симптомов простуды. Источник: flickr (Mary Bakija).
Ринит одинаково часто встречается в качестве самостоятельного заболевания и, как один из симптомов простуды. Источник: flickr (Mary Bakija). Главным достоинством, которым обладает гомеопатия для лечения насморка, является возможность ее применения у разных возрастных групп пациентов, без побочных эффектов. Источник: flickr (Life React).
Главным достоинством, которым обладает гомеопатия для лечения насморка, является возможность ее применения у разных возрастных групп пациентов, без побочных эффектов. Источник: flickr (Life React).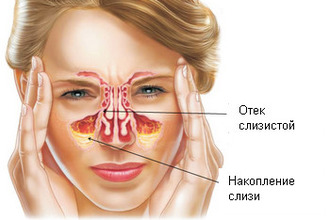 Хронический гайморит характеризуется вялым и длительным течением, которому свойственны фазы ремиссий и обострений, обычно несколько раз в году. В зависимости от степени запущенности патологического процесса в полостях могут проявляться те или иные признаки, наиболее часто встречаются головная боль, заложенный нос и слабость. Поскольку в патогенный процесс вовлечены гайморовы пазухи, то врачи еще называют эту болезнь «хронический максиллярный синусит». Поскольку речь идет о заболевании, носящем вялотекущий характер, с периодическими обострениями, то и симптомы его могут проявляться в разных видах и с разной степенью интенсивности.
Хронический гайморит характеризуется вялым и длительным течением, которому свойственны фазы ремиссий и обострений, обычно несколько раз в году. В зависимости от степени запущенности патологического процесса в полостях могут проявляться те или иные признаки, наиболее часто встречаются головная боль, заложенный нос и слабость. Поскольку в патогенный процесс вовлечены гайморовы пазухи, то врачи еще называют эту болезнь «хронический максиллярный синусит». Поскольку речь идет о заболевании, носящем вялотекущий характер, с периодическими обострениями, то и симптомы его могут проявляться в разных видах и с разной степенью интенсивности. Головная боль, дислоцирующаяся в области глаз и «за глазами», периодически усиливается до очень высоких значений, которые пациентами описываются, как «мучительные». Наиболее сильно болевой синдром проявляется, когда пациент лежит.
Головная боль, дислоцирующаяся в области глаз и «за глазами», периодически усиливается до очень высоких значений, которые пациентами описываются, как «мучительные». Наиболее сильно болевой синдром проявляется, когда пациент лежит. При вялотекущем синусите такой подход к лечению уменьшает количество обострений и облегчает симптомы в период ремиссии (улучшает носовое дыхание, уменьшает давящие ощущения в пораженном придаточном кармане).
При вялотекущем синусите такой подход к лечению уменьшает количество обострений и облегчает симптомы в период ремиссии (улучшает носовое дыхание, уменьшает давящие ощущения в пораженном придаточном кармане).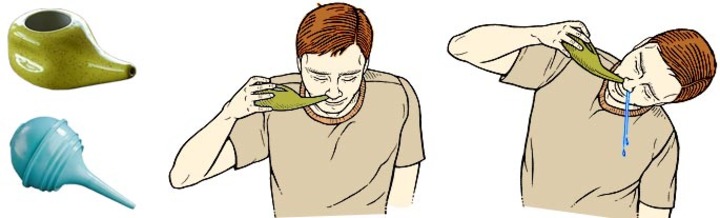

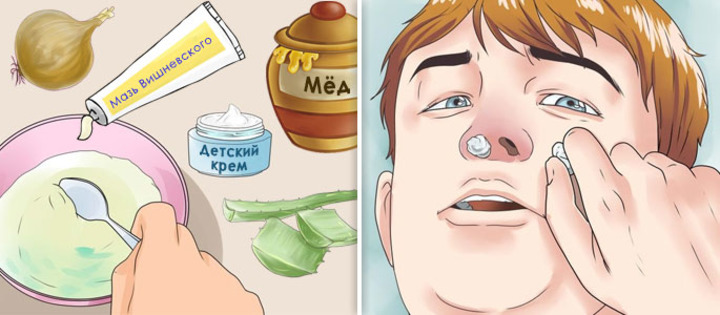
 Глина. При помощи горячей воды кусочек глины доводится до консистенции мягкого пластилина, затем в теплом виде выкладывается на места проекции полостей на лице. Под пластинки глины нужно подложить кусочки марли, пропитанные подогретым растительным маслом. Держать 1 час.
Глина. При помощи горячей воды кусочек глины доводится до консистенции мягкого пластилина, затем в теплом виде выкладывается на места проекции полостей на лице. Под пластинки глины нужно подложить кусочки марли, пропитанные подогретым растительным маслом. Держать 1 час.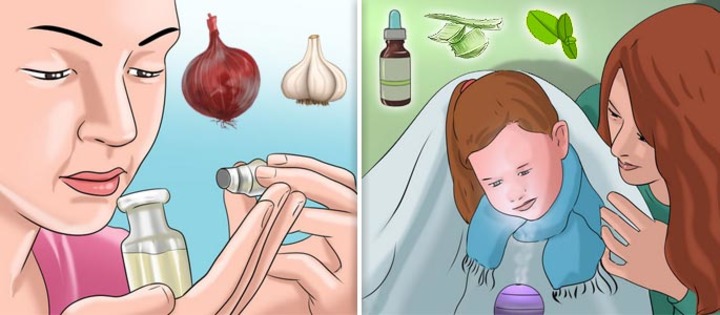
 Перед информацией о том, как вылечить гаймориты народными средствами, необходимо отметить, что народное лечение гайморита у взрослых и детей возможно только после консультации у врача-отоларинголога и при наличии особых условий:
Перед информацией о том, как вылечить гаймориты народными средствами, необходимо отметить, что народное лечение гайморита у взрослых и детей возможно только после консультации у врача-отоларинголога и при наличии особых условий: Традиционный метод, известный с детства, им мы чаще всего лечим детей. Несколько картофелин в мундирах отваривается до готовности, после чего вода сливается, а картофель слегка разминается для лучшего выделения пара. Больной садится, наклонившись над кастрюлей, накрывает голову теплым полотенцем или одеялом и дышит паром около 10 минут. Процедуру проводить дважды в день.
Традиционный метод, известный с детства, им мы чаще всего лечим детей. Несколько картофелин в мундирах отваривается до готовности, после чего вода сливается, а картофель слегка разминается для лучшего выделения пара. Больной садится, наклонившись над кастрюлей, накрывает голову теплым полотенцем или одеялом и дышит паром около 10 минут. Процедуру проводить дважды в день.
 такой метод нежелателен, поскольку им трудно контролировать процесс чихания.
такой метод нежелателен, поскольку им трудно контролировать процесс чихания.
































 Острая респираторная вирусная инфекция (ОРВИ) является одним из распространенных заболеваний, которые наиболее часто диагностируются у пациентов детского возраста. Если ребенок заболел ОРВИ, это означает, что его дыхательные пути были поражены вирусной инфекцией.
Острая респираторная вирусная инфекция (ОРВИ) является одним из распространенных заболеваний, которые наиболее часто диагностируются у пациентов детского возраста. Если ребенок заболел ОРВИ, это означает, что его дыхательные пути были поражены вирусной инфекцией. В зависимости от типа вируса-возбудителя заболевания, клинической формы, этиологии, особенностей течения и степени тяжести разработана классификация ОРВИ у детей, выделяющая несколько разновидностей.
В зависимости от типа вируса-возбудителя заболевания, клинической формы, этиологии, особенностей течения и степени тяжести разработана классификация ОРВИ у детей, выделяющая несколько разновидностей. ОРВИ у ребенка вызывается вирусными агентами, проникающими через верхние дыхательные пути в организм. Дети заражаются воздушно-капельным путем, при общении с человеком, являющимся носителем возбудителя инфекционного заболевания.
ОРВИ у ребенка вызывается вирусными агентами, проникающими через верхние дыхательные пути в организм. Дети заражаются воздушно-капельным путем, при общении с человеком, являющимся носителем возбудителя инфекционного заболевания. Сыпь при ОРВИ у ребенка – довольно частое явление. Высыпания могут появляться как по всему телу малыша, так и на отдельных его частях. Особенно данная проблема беспокоит кроху на протяжении первых дней с момента заражения.
Сыпь при ОРВИ у ребенка – довольно частое явление. Высыпания могут появляться как по всему телу малыша, так и на отдельных его частях. Особенно данная проблема беспокоит кроху на протяжении первых дней с момента заражения. Осложнения при ОРВИ у малышей, не достигших 12-месячного возраста, в некоторых случаях могут быть связаны с возникновением крупа.
Осложнения при ОРВИ у малышей, не достигших 12-месячного возраста, в некоторых случаях могут быть связаны с возникновением крупа. Педиатры диагностируют ОРВИ на основании осмотра маленького больного, тщательного изучения жалоб, а в случае, если малыш еще не умеет разговаривать, описания симптомов, полученного от его родителей.
Педиатры диагностируют ОРВИ на основании осмотра маленького больного, тщательного изучения жалоб, а в случае, если малыш еще не умеет разговаривать, описания симптомов, полученного от его родителей. Маленьким детям предпочтительнее всего давать жевательные таблетки или сироп, который имеет приятный, сладкий вкус малины, клубники, шоколада, апельсина. В преимущественном большинстве случаев малышам при повышенной температуре тела назначаются препараты, содержащие ибупрофен или парацетамол.
Маленьким детям предпочтительнее всего давать жевательные таблетки или сироп, который имеет приятный, сладкий вкус малины, клубники, шоколада, апельсина. В преимущественном большинстве случаев малышам при повышенной температуре тела назначаются препараты, содержащие ибупрофен или парацетамол. Народная медицина предлагает огромное количество рецептов, которые могут стать эффективным средством как профилактики ОРВИ у детей, так и лечения.
Народная медицина предлагает огромное количество рецептов, которые могут стать эффективным средством как профилактики ОРВИ у детей, так и лечения. Народная медицина предлагает множество средств для лечения острой респираторной вирусной инфекции у детей. Они обладают многочисленными полезными свойствами, общеукрепляющим и иммуностимулирующим действием.
Народная медицина предлагает множество средств для лечения острой респираторной вирусной инфекции у детей. Они обладают многочисленными полезными свойствами, общеукрепляющим и иммуностимулирующим действием. Дополнительно для укрепления защитных сил организма можно принимать различные поливитаминные комплексы.
Дополнительно для укрепления защитных сил организма можно принимать различные поливитаминные комплексы.








