Как быстро вылечить кашель в домашних условиях
Изнурительный кашель не только мучает человека и подрывает состояние организма, но и вызывает косые взгляды окружающих. От кашля необходимо скорее избавляться и для этого существует множество способов. Совсем не обязательно опустошать аптечные полки в погоне за эффективным противокашлевым средством – на помощь приходит народная аптека.
Как избавиться от кашля в домашних условиях? Прежде чем начинать борьбу с мучительным синдромом, врага следует узнать. И народное лечение в домашних условиях подбирать исходя из типа кашля. Только в этом случае бабушкины методы помогут вылечить неприятный симптом.
Разновидности кашлевого синдрома

За развитие кашлевого рефлекса отвечают определенные участки головного мозга. Причин, на которые реагируют такие зоны, много. К ним относят попадание в бронхи инородного тела, насморк, загрязненный воздух. Кашель вызывают и различные заболевания:
- Туберкулез.
- Грипп, ОРЗ, ОРВИ.
- Раковые заболевания.
- Сердечная недостаточность.
- Воспаления верхних дыхательных путей: ринит, аденоидит, тонзиллит, ангина, ларингит, фарингит, синусит.
- Инфекции нижних дыхательных путей: пневмония, бронхит, бронхиальная астма, обструкция дыхательных путей, трахеит.
Медики подразделяют кашель на два основных вида:
Сухой (или непродуктивный). Развивается в самом начале заболеваний. К основной особенности сухого кашля относят отсутствие мокроты. Больному все время хочется прокашляться, освободить легкие и бронхи, в горле першит. Но облегчение не наступает. Сухой кашель опасен травмированием мелких кровеносных сосудиков, что приводит к потере голоса и хрипоте.
Мокрый (или продуктивный). Кашель, сопровождаемый отходом слизистой мокроты. Такой синдром говорит, что человек пошел на поправку, и организм избавляется от бактерий, скапливаемых в бронхах. Длительный и мучительный влажный кашель становится причиной бессонницы, высокого давления и даже стать виновником проблем с сердцем.
Кашлевой рефлекс классифицируется и по длительности синдрома:
- Острый. Длится до 2,5-3 недель. Острый кашель мучает человека непрерывно. Такой кашлевой синдром помогает организму очистить легкие и бронхи от скопившейся слизи. Чаще острый кашель развивается на фоне пневмонии, бронхита, инфекций респираторного типа, фарингита.
- Затяжной. Продолжительность кашля от 3 недель до 3 месяцев. Особенностью синдрома становится его волнообразность (приступы кашля приходят на 2-3 дня, потом покидают человека, чтобы вновь вернуться спустя некоторое время). Чаще кашель начинается в определенное время.
- Хронический. Если кашель не вылечить за 3 месяца, он переходит в стадию хронического. Такой синдром говорит о наличии серьезных патологических состояний организма либо о развитии осложнения перенесенного заболевания. Хронический кашель непостоянный – он то обостряется, то затихает.
По виду и особенностям кашлевого симптома врачи могут предварительно диагностировать возможную причину мучительного состояния:
| Тип кашля. | Возможная болезнь. |
| Острый и болезненный. В начале болезни сухой, спустя 4-5 суток переходит в мокрый. Мокрота поначалу отделяется водянистая, постепенно становится тягучей, слизистой | Бронхит |
| Продолжительный кашель, изнурительный, глухой. На холоде наблюдается обострение приступов. Отходит гнойная мокрота | Обструктивный бронхит |
| Сухой лающий кашель, сопровождается удушьем (от такого симптома особенно страдает ребенок) | Бронхиальная астма |
| Надрывный, постоянный, болезненный, с мокротой. Отхаркиваемая слизь ржавого оттенка, имеет кровянистые вкрапления | Пневмония |
| Сухой мучительный кашель, чаще появляется ночью. Когда кашлевой синдром переходит во влажный, мокрота густая, вязкая, трудноотделяемая | Трахеит |
| Вначале болезни слабое покашливание, ненавязчивое, с обострениями по ночам. По мере развития заболевания кашель становится мучительным, влажным, хронического типа. Мокрота кровянисто-гнойная | Туберкулез |
| Надсадный сильный кашлевой синдром, чаще развивается по утрам (кашель курильщика). Поначалу сухой, быстро переходит во влажный. Мокрота зеленоватого или сероватого оттенка | Обструктивная болезнь легких |
Боремся с сухим кашлем
Чтобы вылечить кашлевой синдрома такого типа – необходимо снизить интенсивность, болезненность и помочь в выработке слизи. Народные средства успешно помогают справиться со второй проблемой. А появившаяся мокрота уменьшает силу кашлевых приступов. Чем лечить сухой кашель в домашних условиях у взрослых?
 Черный перец. Маленькие невзрачные горошинки – сильные помощники в борьбе с сухим кашлем. Они помогают вылечить ослабленную слизистой бронхов, вскрывать скопления мокроты и выводить ее, переводя сухой кашлевой синдром во влажный. Лечение кашля в домашних условиях с помощью черного перца проводят следующими способами:
Черный перец. Маленькие невзрачные горошинки – сильные помощники в борьбе с сухим кашлем. Они помогают вылечить ослабленную слизистой бронхов, вскрывать скопления мокроты и выводить ее, переводя сухой кашлевой синдром во влажный. Лечение кашля в домашних условиях с помощью черного перца проводят следующими способами:
- Любителям острого вкуса рекомендуется разжевывать 2-3 горошинки ежедневно.
- Добавить в стакан горячего молока 3-4 перчинки. Спустя 15-20 минут выпить целительную жидкость.
- Измельчить 4-5 горошин перца, смешать с гвоздикой, корицей, кардамоном и 2 листиками базилика. В смесь добавить чайную ложку имбирного порошка. Заваривать ароматную массу крутым кипятком и пить.
- Смешать растолченный перчик (3-4 г) с сахарным сиропом и топленым маслом (10 мл). Массу растопить и сделать сосательные пастилки.
- В равных количествах смешать порошок черного перца и имбиря. Развести массу жидким медом (5 мл). Принимать внутрь по столовой ложке 2-3 раза ежедневно.
 Репчатый лук. Луковые снадобья обладают антисептическим и противомикробным воздействием. Препарат хорошо разжижает вязкую мокроту, увеличивает ее количество и помогает отхаркиваться. Как с помощью лука вылечить надоедливый кашель в домашних условиях:
Репчатый лук. Луковые снадобья обладают антисептическим и противомикробным воздействием. Препарат хорошо разжижает вязкую мокроту, увеличивает ее количество и помогает отхаркиваться. Как с помощью лука вылечить надоедливый кашель в домашних условиях:
- Отварить 2-3 средние очищенные луковицы в молоке (200 мл). После настаивания (4-5 часов) средство принимается внутрь. Пьют его каждые 3-4 часа по столовой ложке.
- Шелуху из 10-12 луковиц залить крутым кипятком (1 литр). Варить массу на слабом огне до испарения ½ жидкости. Отвар профильтровать и пить трижды в сутки по 150 мл.
- Мелко нарезать одну луковицу и прокрутить через мясорубку. В массу добавить мед в равном количестве, хорошо перемешать. Ароматную массу принимать внутрь по столовой ложке 2-3 раза в сутки.
- Перемолоть 4 крупных луковицы. В луковое пюре вмешать мед (50 г) и сахар (400 г). Массу залить литром кипятка и варить 50-60 минут. После остывания смеси процедить ее и пить по столовой ложке 3-4 раза ежедневно.
 Ингаляции. Ингаляции отлично помогают при кашле сухого типа. Такие процедуры проводятся ежедневно после еды в течение 15-20 минут. Как вылечить кашель в домашних условиях, используя ингаляции:
Ингаляции. Ингаляции отлично помогают при кашле сухого типа. Такие процедуры проводятся ежедневно после еды в течение 15-20 минут. Как вылечить кашель в домашних условиях, используя ингаляции:
- С содой. Смешать соду с кипятком (из расчета на стакан воды ½ чайные ложки соды).
- Картофель. Сварить ½ килограмма картошин в мундире, слить воду и дышать образовавшимся паром.
- Травяные сборы. Для ингаляций рекомендуется смешивать в равных частях 2-3 вида лекарственных растений (по 15 г на литр кипятка) и дышать паром. Для лечения сухого кашля пользу оказывают тимьян, подорожник, шалфей и чабрец.
- Чеснок. Размять 1-2 зубчика чеснока и залить отваром мяты. Массу довести до кипения и дышать целительным паром.
Внимание! Ингаляции при кашле в домашних условиях не рекомендуется проводить при повышенной температуре, наличии аллергических реакций, при гнойной ангине, бронхиальной астме и сердечнососудистых заболеваниях.
Лечение кашля с мокротой
Чтобы вылечить влажный кашель, основной упор делается на разжижение мокроты. Слизь жидкой консистенции легче выводится из бронхов. А вместе с ней из организма уйдут и патогенные микроорганизмы, вызывающие воспалительные процессы. Чем больше мокроты больной будет отхаркивать, тем быстрее он вылечит заболевание.
 Черная (горькая) редька. Мощное и эффективное народное средство от лечения влажного кашля в домашних условиях. Чтобы эффективно вылечить влажный кашель, используйте не молодую редьку, а проросшую, крупных размеров. Как готовить редьку для лечения кашля в домашних условиях:
Черная (горькая) редька. Мощное и эффективное народное средство от лечения влажного кашля в домашних условиях. Чтобы эффективно вылечить влажный кашель, используйте не молодую редьку, а проросшую, крупных размеров. Как готовить редьку для лечения кашля в домашних условиях:
- Вымыть корнеплод и сделать в верхней части углубление. В отверстие уложить натуральный мед и подождать образования сока. Целебную жидкость принимать по столовой ложке 2-3 раза ежесуточно.
- Редьку разрезать на части и натереть на терке либо измельчить в блендере. Из массы отжать сок и принимать по 15-20 мл 3 раза в день.
- Запечь редьку и измельчить овощ. В массу добавить сахар (2 ст.л.) и поставить емкость в духовку на 2-3 часа. Получившийся сок перелить в банку. Лекарство принимать дважды в день (вечером и утром) после еды по 20-25 мл.
 Орехи. Настоящий Клондайк аминокислот, витаминов и дубильных веществ, помогающих разжижать мокроту. Орехи с древних времен наряду с травами успешно помогали людям вылечить мучительный кашлевой синдром. Как их использовать в домашних условиях:
Орехи. Настоящий Клондайк аминокислот, витаминов и дубильных веществ, помогающих разжижать мокроту. Орехи с древних времен наряду с травами успешно помогали людям вылечить мучительный кашлевой синдром. Как их использовать в домашних условиях:
- Нежареные кедровые орешки (200 г) закипятить в литре молока. Массу варить на слабом огне 20-25 минут (пока молоко не приобретет коричневый оттенок). Отвар процедить и принимать по утрам натощак по 150-200 мл.
- Развести в литре молока истолченные грецкие орехи (6-7 ядер). Смесь поставить в теплое место для настаивания. На следующий день в течение суток (3-4 захода) постепенно выпить получившийся целительный напиток.
- Натолочь грецкие орехи. Ореховую массу (1-2 ч.л.) смешать с теплой кипяченой водой (100 мл). Смесь пить небольшими глотками.
 Лекарственные травы. При влажном кашле и мокроте происходит выделения патогенных микроорганизмов. Чтобы в домашних условиях быстро помочь больному вылечить кашель, нужно, чтобы лекарственные растения не только помогали с выводом слизи, но и обладали свойствами антисептика.
Лекарственные травы. При влажном кашле и мокроте происходит выделения патогенных микроорганизмов. Чтобы в домашних условиях быстро помочь больному вылечить кашель, нужно, чтобы лекарственные растения не только помогали с выводом слизи, но и обладали свойствами антисептика.
Лучшими такими травами для лечения кашля являются багульник болотный и эвкалипт. Как лучше их использовать:
- Листья эвкалипта заварить в крутом кипятке (2 ст.л. листьев на литр воды). Настаивать 30-40 минут и принимать в теплом виде трижды в сутки.
- Траву багульника (30 г) закипятить в воде (250 мл). Дать настояться полчаса и принимать по 1,5-2 ст.л. три раза в сутки.
Помогают вылечить влажный кашель в домашних условиях и травяные сборы из листьев мальвы и алтея, ромашковых цветков и семян льна (по 20 г каждой травы). Травяной сбор запарить ½ л кипятка, настоять 1-2 часа и процедить. Настой пить в теплом виде в количестве ½ литра в сутки.
 Сильный кашель. Вылечить надоедливый кашель в домашних условиях, который изнуряет приступами человека длительное время можно следующими средствами:
Сильный кашель. Вылечить надоедливый кашель в домашних условиях, который изнуряет приступами человека длительное время можно следующими средствами:
- Плод лимона 3-4 минут потомить на слабом огне для размягчения. Затем выжать сок. К нему добавить глицерин (2 ст.л.), тщательно перемешать и влить мед (20-30 мл). Смесь принимать по чайной ложке 4-5 раз ежесуточно. Как только кашель убавит интенсивность, пить смесь по 1 ч.л. 2-3 раза в сутки.
- В стакане горячего молока развести столовую ложку сливочного масла. В столовую ложку молока накапать 4-5 капель скипидара и выпить смесь залпом. Затем добить оставшееся молоко.
Влажный кашель и насморк. Если больного одновременно с кашлем мучает и насморк, попробуйте следующий способ лечения в домашних условиях: смешать нагретое подсолнечное масло и мелко нарезанный репчатый лук (по 2 ч.л. каждого).
Оставить массу на 2-3 часа для настаивания. Затем отжать лук и убрать его. Оставшейся смесью закапывать нос по 2-3 капли в каждую ноздрю.
Кашель курильщика. Чтобы быстро смягчить и вылечить влажный кашель у курящий людей в домашних условиях, народные лекари рекомендуют принимать отвары из алтея, душицы, чабреца, девясила, фенхеля и календулы.
Что делать при аллергическом откашливании
Кашель аллергика проходит без лихорадки и повышения температуры. Приступы сухого типа, они развиваются внезапно и продолжаются длительное время, сопровождаясь зудом в гортани, носу, чиханием и насморком. Такие состояния опасные, они вызывают проблемы с дыханием, и даже удушье.
Чтобы в домашних условиях вылечить аллергический кашлевой синдром, нужно использовать народные средства, помогающие купировать кашлевой рефлекс и снижать восприимчивость к аллергену-раздражителю. Что поможет вылечить кашель?
Успокаивающие ванны. Для предупреждения ночных кашлевых приступов ежевечерне принимайте ванну с использованием:
- Отваров трав: шалфея, мелиссы, душицы и пустырника.
- Порошка глины (4-5 ст.л. на пол литра воды).
- Эфирных масел лимона, пачули, аира, кипариса или лаванды (20-25 капель на 100 мл воды).
- Настоя из листочков красной смородины (на литр кипятка большую горсть листьев). После настаивание 10-15 минут, массу отфильтровать и влить в воду.
Продолжительность целительных ванн при борьбе с аллергическим кашлем в домашних условиях составляет 10-15 минут. Принимать такие процедуры необходимо раз в 3 суток.
При насморке. В домашних условиях помогут вылечить навязчивый аллергический насморк, который сопровождает безудержный кашель настои следующих лекарственных трав:
- Полевой хвощ. Пару чайных ложек травы настаивать на водяной бане 30-40 минут (в литре кипятка). Закапывать по 2-3 капли в каждую ноздрю дважды в день.
- Каждый вечер смазывать слизистую носа соком каланхоэ.
Прием внутрь. Что делать, когда кашлевые аллергические приступы мучают человека каждый день? Лечить кашель дома помогут следующие рецепты:
- Пить каждый день по 3-4 чайные ложечки выжимки корня сельдерея.
- Смешать сок из 2 морковок, 3 соцветий цветной капусты и крупного яблока. Перед употреблением к выжимке добавить измельченную зелень одного пучка петрушки. Средство принимать 4-5 раз ежесуточно по ½ стакана.
- Сделать настой крапивы (на литр кипятка 3 ст.л.), пить целительную настойку четырежды в день по столовой ложке.
- Натощак по утрам и вечерам принимать внутрь смесь из мумия (0,2 г), молока (200 мл) и чайной ложки натурального меда.
- Измельчить плод лимона, смешать массу с медом (60 мл) и водой (70 мл). Смесь, перемешивая, варить на слабом огне до загустения. Средство принимать холодным по столовой ложке 5-6 раз ежесуточно.
- Нарезать 4-5 чесночных зубчика и смешать их с ½ стакана меда. Дать массе настояться 1,5-2 недели и принимать при каждом кашлевом приступе по 1-2 столовые ложки.
- Помогает вылечить кашель отвар из меда, лавровых листиков (по столовой ложке) и щепотки соды. Пить средство по ¼ стакана ежедневно 2-3 раза.
- Закипятить молоко (½ л), смешать со сливками (10 мл), медом (5 мл) и яичным желтком. Смесь быстро и тщательно перемешать (чтобы не свернулся желток). Средство принимать по 2 столовых ложки 5-6 раз в сутки.
- Анисовые семена (2-3 ст.л.) размешать в стакане воды и закипятить. Спустя час настаивания пить каждый час по столовой ложке.
Ингаляции. Вдыхание целительного пара – эффективное средство от кашля аллергической природы. Для ингаляций подбираются лекарственные травы, помогающие вылечить кашель в домашних условиях и снизить частоту приступов:
- На раскаленную сковородку положите нарубленные листики дурмана. Дышать паром четверть часа.
- Запарить в 2 л кипятка шалфей (2-3 ст.л.), спустя четверть часа приступайте к ингаляции.
- Жменю посевной ржи залить холодной водой (400 мл). Жидкость довести до кипения и варить 5-10 минут. Дышать парами горячего отвара.
- Отварить очистки картофеля, добавить к ним листики чабреца и эвкалипта. Массу томить на слабом огне 5-7 минут. В готовое средство капнуть 2-3 капли масла пихты и дышать целительным паром 10 минут.
Целительный сироп. Смешать порошок кайенского перца (красный, стручковый) с молотым имбирем (по ¼ ч.л. каждого). К массе добавить теплую воду, растопленный мед и яблочный уксус (по столовой ложке). Смесь вымешать и пить в течение суток (как только начинается очередной приступ кашля).
Народная аптека – надежный и преданный помощник, помогающий вылечить кашель в домашних условиях. Натуральные средства эффективные и безопасные. Но они не должны становиться панацеей, а лишь дополнять медицинское лечение. Обязательно перед началом домашней терапии посетите врача для получения консультации.
Крепкого здоровья и не кашляйте!
Лечим кашель в домашних условиях ‑ 10+ лучших методик для взрослых и детей 
Как быстро вылечить кашель в домашних условиях? Зимой этот вопрос становится особенно актуальным, ведь заболеть могут и взрослые, и дети. Хотя новые средства, которые повсюду рекламируют, обещают излечить нас от недуга всего за несколько часов, на деле они не всегда эффективны, и лучше обратиться к народным рецептам, проверенным временем.
Причины кашля и его виды
Сам по себе кашель не является болезнью — это безусловный рефлекс, задача которого кроется в очищении дыхательного тракта от посторонних веществ и предупреждении механических препятствий, нарушающих проходимость воздухоносных путей. Как симптом он может сопровождать многие заболевания, в том числе аллергию, различные виды ОРЗ, бронхиальную астму, бронхит, грипп, коклюш. Точную причину сможет определить медицинский специалист, поэтому не стоит практиковать самолечение, особенно при затяжном кашле.
По характеру и количеству выделений при кашле, он подразделяется на сухой и влажный. Сухой кашель называют «непродуктивным», поскольку при нем не происходит выделение мокроты. При влажном кашле выделения наоборот наблюдаются. Лечить эти виды кашля нужно по-разному: в первом случае требуется смягчить и увлажнить слизистую, во втором — разжижить мокроту. Давайте разберемся, как это сделать.
Важное правило: перед началом лечения убедитесь, что в вашей квартире достаточная влажность — сухой воздух будет раздражать слизистую и мешать выздоровлению!
Мед для лечения кашля у взрослых и детей
Мед — проверенное временем средство от боли в горле. Согласно одному исследованию, он также может облегчить кашель у детей и взрослых, причем действует эффективнее, чем лекарства, в состав которых входит декстрометорфан — главное противокашлевое средство. И хотя преимущества меда перед декстрометорфаном достаточно небольшие, родители малышей предпочитают этот натуральный продукт препаратам из аптеки. Но помните: не следует давать мед детям младше 1 года.
Медово-лимонный чай для взрослых и детей
Чтобы приготовить это средство для лечения кашля, смешайте 2 чайные ложки меда с теплой водой или травяным чаем. Пейте смесь один или два раза в день. Мед успокоит горло, а лимонный сок поможет с выходом мокроты. Вы также можете просто съесть мед, намазав его на хлеб.
Микстура из меда и морковного сока для детей
Лечение кашля у детей требует комплексного подхода, поэтому комбинируйте несколько методик, предварительно проконсультировавшись с педиатром. Для приготовления микстуры вам понадобится 1 крупная морковь и 1 чайная ложка меда. Очистите корнеплод и сделайте из него сок, а затем добавьте мед. Давайте микстуру ребенку по 1 столовой ложке четыре раза в день.
Чеснок и мед для взрослых
Еще одно эффективное средство готовится из чеснока и меда. Правда, использовать его стоит лишь тогда, когда вы находитесь дома. Итак, вам понадобятся 2-3 очищенных зубчика чеснока и 2 столовые ложки меда. Измельчите чеснок в блендере или прессе для чеснока, а затем смешайте его с медом. Принимайте по 1 чайной ложке смеси два раза в день через день, и уже вскоре вы заметите улучшения.
Ананасовый сок для лечения кашля у взрослых и детей
Вряд ли вы когда-либо задумывались об ананасе как о лекарстве от кашля, но он действительно помогает. А все потому, что в стебле и плодах этого растения содержится бромелаин — фермент, обладающий противовоспалительными свойствами, который подавляет кашель, а также разжижает мокроту. Есть мнение, что этот фермент может помочь облегчить симптомы синусита и воспаления околоносовых пазух, вызванные инфекцией или аллергической реакцией, однако этому нет достаточных подтверждений.
Чтобы получить максимальную пользу от ананаса, съешьте кусочек свежего фрукта или выпивайте в течение дня 300 мл свежевыжатого ананасового сока. Этот же метод можно использовать для профилактики заболеваний. Бромелайн не следует употреблять детям или взрослым, принимающим препараты для разжижения крови. Кроме того, будьте осторожны с бромелайном, если вы принимаете антибиотики, такие как амоксициллин, так как он может увеличить абсорбцию.
Мята перечная для лечения кашля у взрослых и детей
Листья мяты перечной известны своими целебными свойствами. Ментол в мяте успокаивает горло и действует как противоотечное средство, помогая избавиться от мокроты. Вы можете заварить чай с мятой или вдыхать ее пары, приготовив паровую баню-ингаляцию. Для этого добавьте 3 или 4 капли эфирного масла мяты перечной в каждые 150 мл горячей воды. Накройте голову полотенцем и делайте глубокие вдохи над поднимающимся паром.
Анис для лечения кашля у взрослых и детей
Звездчатый анис богат антиоксидантами, которые помогают бороться со свободными радикалами и уменьшают риск снижения иммунитета. Витамины А и С, которые содержит это растение, эффективно справляются с ангиной или простудой. Ну а противогрибковые и антибактериальные свойства звездчатого аниса спасут вас от гриппа и других вирусных инфекций, распространенных в холодное время года.
Чай с анисом для взрослых
Если вы страдаете от боли в горле или сильного кашля, пейте чай со звездчатым анисом. Добавьте 2 стручка с семенами в чашку с кипящей водой, дайте смеси настояться не менее 15 минут, после чего процедите напиток. Вы также можете дополнить чай несколькими капелями меда или лимонного сока, чтобы усилить его аромат. Пейте этот отвар три раза в день, чтобы повысить иммунитет и предотвратить появление кашля и простуды.
Анисовая микстура для детей
Эта самодельная микстура помогает победить простуду у детей. Для ее приготовления вам понадобятся 1,5 стакана молока, 1 чайная ложка меда, немного соли и 2 столовые ложки семян аниса. Как готовить микстуру? Подогрейте молоко и, не снимая его с огня, добавьте мед и щепотку соли. После этого опустите в молоко семена аниса и доведите смесь до кипения. Процедите микстуру и давайте ее по 1 столовой ложке каждые 3 часа.
Алтей Лекарственный для лечения кашля у взрослых
Алтей Лекарственный — многолетнего растения, листья и корни которого с древних времен использовались для лечения ангины и подавления кашля. Алтей содержит слизь, которая обволакивает горло, снимает раздражение и усиливает отхаркивающий эффект. Вы можете приобрести эту траву в форме чая или в виде капсул, однако учтите: алтей не рекомендуется для детей.
Чай с анисом для взрослых
Теплый анисовый чай способен облегчить кашель и боль в горле. Чтобы его приготовить, залейте анис кипящей водой, подождите, пока напиток немного остынет, а затем выпейте его. Чем дольше анис остается в воде, тем больше слизи будет в вашем чае. Учтите: это растение может вызвать побочные эффекты, включая расстройство желудка.
Тимьян для лечения кашля у взрослых и детей
Тимьян используется как в кулинарии, так и в медицине. Эта специя хорошо борется с нарушением пищеварения, кашлем, ангиной и бронхитом. Листья тимьяна содержат флавоноиды — соединения, расслабляющие мышцы горла и уменьшающие воспаление, а также антиоксиданты. Для лечения кашля вы можете приобрести готовый сироп с плющом и тимьяном, или же приготовить несколько средств самостоятельно.
Чай с тимьяном для взрослых и детей
В качестве альтернативы сиропу, приготовьте чай с тимьяном, добавив 2 чайные ложки сушеной травы в чашку с горячей водой. Дайте напитку настояться в течение 10 минут перед употреблением и не забудьте процедить чай.
Отвар из тимьяна от инфекций верхних дыхательных путей, бронхита и коклюша для детей
Этот отвар эффективно борется с заболеваниями, которыми часто болеют дети. Для его приготовления залейте 2 чайные ложки измельченных листьев тимьяна 1 стаканом кипятка. Накройте смесь крышкой и дайте настояться в течение 10 минут. Процедите отвар и пейте его в течение дня.
Имбирь для лечения кашля у взрослых
Имбирь может облегчить сухой или астматический кашель, поскольку он обладает противовоспалительными свойствами, а также помогает победить тошноту и головную боль. Имбирь как в свежем виде, так и в форме специи действует как отличное средство для профилактики заболеваний.
Имбирный чай от сухого кашля для взрослых
Вы можете заварить успокаивающий имбирный чай, добавив 20–40 г свежих кусочков имбиря в чашку с горячей водой. Дайте напитку настояться в течение нескольких минут. Для улучшения вкуса и еще большей пользы добавьте в чай мед или лимонный сок. Имейте в виду, что в некоторых случаях имбирный чай может вызвать расстройство желудка или изжогу.
Полоскание горла с солью для лечения кашля у взрослых и детей
Это незамысловатое средство — одно из самых эффективных для лечения ангины и влажного кашля: соленая вода уменьшает количество мокроты и слизи на задней стенке горла. Размешайте от 1/4 до 1/2 чайной ложки соли в чашке с теплой водой, пока она не растворится. Дайте раствору немного остыть, после чего полощите им горло в течение нескольких минут несколько раз в день. Не стоит давать соленую воду детям до 6 лет: они не умеют правильно полоскать горло, а проглатывание соленой воды может навредить им.
Прочие напитки для лечения кашля у взрослых
Во время болезни важно пить достаточное количество воды комнатной температуры, которая облегчит кашель, насморк и чихание. Но помимо нее неплохо включить в свой рацион горячие напитки, облегчающие такие симптомы, как боль в горле и озноб. Это могут быть различные бульоны, травяные чаи, черный чай без кофеина и теплые фруктовые соки:
Чай из зеленого уса и гречихи от сухого кашля
Так вы можете приготовить чай из зеленого уса и гречихи. Смешайте 10 г листьев зеленого уса и 10 г цветов гречихи, залейте их 1,5 л кипящей воды и дайте чаю настояться 30-40 минут. Пейте этот напиток сразу после приготовления.
Чай с черным перцем от влажного кашля
И еще один не менее действенный чай. Положите в чашку 1 чайную ложку свежемолотого черного перца и 2 столовые ложки меда. Залейте смесь 500 мл кипятка и дайте настояться в течение 15 минут. Процедите чай и выпейте его.
Ингаляции
Влажный кашель можно победить при помощи пара. Самый простой способ справиться с болезнью — принять горячий душ или ванну. Только дождитесь, пока ванная комната наполнится паром. После этой процедуры обязательно выпейте стакан воды, чтобы предотвратить обезвоживание. В качестве альтернативы вы также можете сделать ингаляции. Наполните большую миску горячей водой, добавьте в нее травы или эфирные масла (эвкалипт, мяту, розмарин), которые снимают отеки. Наклонитесь над миской, накройте голову полотенцем и вдыхайте пар в течение 5 минут. Если станет слишком жарко, сделайте небольшой перерыв.
Чай с шалфеем для ингаляции от сухого кашля
Для ингаляции вы также можете приготовить этот чай. Возьмите 2 столовые ложки шалфея, мать-и-мачехи или чабреца, добавьте 2 капли эфирного масла эвкалипта и залейте смесь крутым кипятком (1 л). Поставьте кастрюлю или миску с отваром на поверхность, возле которой можно сидеть, например, на стол. Накройте голову полотенцем и дышите над паром в течение 5 — 10 минут.
Пробиотики
Пробиотики непосредственно не облегчают кашель, но укрепляют иммунную систему, которая в дальнейшем поможет вам бороться с инфекциями или аллергенами. Согласно исследованиям, бактерия Lactobacillus помогает предотвратить простуду. Специальные добавки с Lactobacillus и другие пробиотики можно приобрести в магазинах здорового питания и в аптеках. Некоторые привычные продукты также богаты пробиотиками, в том числе мисо суп, натуральный йогурт, квашеная капуста. Тем не менее, количество пробиотиков в различных продуктах питания может сильно варьироваться, поэтому зимой рекомендуется принимать пробиотические добавки в дополнение к еде, богатой пробиотиками.
Советы, которые помогут предотвратить кашель
И напоследок вот несколько советов, снижающих риск возникновения заболеваний, сопровождающихся кашлем:
Держитесь на расстоянии от людей, у которых есть насморк, грипп или кашель. Регулярно мойте руки и приучите к этому своих детей. При необходимости используйте дезинфицирующее средство для рук на спиртовой основе. Пейте достаточное количество жидкости. Избегайте стрессовых ситуаций (хотя бы пытайтесь): стресс ослабляет иммунитет. Высыпайтесь: старайтесь спать по 7–9 часов. Принимайте иммуностимулирующие добавки: цинк, витамин С и пробиотики.
Как быстро вылечить кашель у взрослых в домашних условиях
С инжиромНе только при простуде, коклюше поможет настойка из этих продуктов. Вкусное лакомство обладает жаропонижающим, противовоспалительным и потогонным свойствами. Оно значительно ускоряет выздоровление при бронхитах и трахеитах. Используются свежие и сушеные плоды, методы приготовления которых отличаются.
Рецепт: 2-4 шт. черного или фиолетового инжира хорошо моют, заливают 200 мл молока и кипятят минуту. В случае добавления в отвар сухих соцветий нужно замочить их предварительно в холодной жидкости на полчаса, а после прокипятить. Снадобье должно настояться не менее 20 минут. Употреблять следует по 1⁄5 стакана 3-4 раза в день, желательно за полчаса до приема пищи.
С медом
Один из самых известных «бабушкиных рецептов». В стакан с этим напитком еще добавляют специи или щепотку соды. Пьют в любое время, но лучше – перед тем как лечь спать. Смягчение воспаленной ткани в глотке позволит избавиться от назойливых приступов сухого и влажного кашля ночью. Это один из лучших способов лечения кашля в домашних условиях народными средствами.
Рецепт No 1. На 1 л молока добавляют 4-5 столовых ложек любого меда, по 0.5 ч.л. ванилина, мускатного ореха, молотой корицы, 2 лавровых листка и 2 горошины перца. Доводят до кипения, после чего жидкости нужно настояться 5 минут. Схема: 2 приема в день по несколько глотков.
Рецепт No 2. 1-2 ст. ложек меда добавить в 200 гр теплого молока и бросить соду — щепотку или на кончике ножа. Подобная микстура действенна для отхождения мокроты, пота, помогает вывести токсины из организма.
Следует учитывать возможные аллергические реакции на продукты пчеловодства. Если они есть, лучше воспользоваться другими методами.

Со сливочным маслом
Превосходное средство от кашля в домашних условиях, которое дают и взрослому, и ребенку. Оно обволакивает слизистую гортани, снимая першение, болевые ощущения и преобразуя сухой кашель во влажный. Соблюдение пропорций – залог безопасного и скорейшего выздоровления.
Рецепт: 30-50 гр масла растворяют 200 гр молока, принимают перед тем, как лечь спать.
С маслом какао
Активные компоненты такого напитка обладают отхаркивающим и укрепляющим эффектом. Повышают уровень защиты организма, предотвращая риск развития осложнений в процессе болезни.
Рецепт: 1⁄2 ч. л. масла какао нужно размешать в стакане горячего молока. Потом слегка остудить и дать пациенту.
С минеральной водой
Хорошее дополнение к медикаментозному лечению. Микстура успокаивает раздраженные ткани бронхов и глотки. Обязательные условия: жидкости должны быть теплыми, а минералка – щелочной. Мокрота станет лучше отходить, что обеспечит хорошее очищение органов дыхательной системы.
Рецепт: смешать жидкости в равных пропорциях и поить больного несколько раз в день.
С чесноком
Этот способ не рекомендуется, если нужно снять першение у ребенка – есть риск появления побочных реакций. Но как препарат для лечение кашля в домашних условиях у взрослых это народное средство применяют часто.
Рецепт No 1. Дольки головки чеснока мелко нарезать (можно пропустить через пресс) и добавить в литр молока. Кипятить на слабом огне до размягчения. В полученный состав добавляют мед и пьют по 1 столовой ложке в течение дня. Нужно учитывать, что жидкость испаряется (выкипает), а потому в итоге получится намного меньше готового продукта.
Рецепт No 2. На литр молока берут 1 головку очищенного чеснока и 1 ч. ложку сливочного масла. 2-3 минуты проваривают и пьют по 1 ст. ложке теплым.
С имбирем
Полезные целебные свойства этого корнеплода известны во всем мире. При кашле он творит настоящие чудеса, снижая воспаление, избавляя от болезнетворных микроорганизмов, согревая. Этим средством поят больных перед сном, предварительно укутав их для обильного потоотделения.
Рецепт No 1. В эмалированную кастрюлю налить полтора литра молока, всыпать тертый имбирь. Добавить 2 столовые ложки зеленого чая без добавок и закипятить. Не снимая крышки, настаивать до 20 минут и пить несколько раз в день маленькими глотками.
Рецепт No 2. Две чайных ложки зеленого чая без примесей, небольшую часть тертого имбиря и 1⁄5 стакана молока смешать и прокипятить 2 минуты на слабом огне. Процедить, добавить по вкусу мед или сахар.
С прополисом
Не только мед считается хорошим средством от многих болезней. Другой «пчелиный продукт» также успешен в борьбе за здоровье человеческого организма – прополис. В его составе – многочисленные соединения, лежащие в основе эфирных масел. Ему присущи антибактериальные, иммуностимулирующие и иммуномодулирующие свойства. Перед тем как лечить кашель в домашних условиях у взрослых таким способом, следует узнать нет ли у пациента аллергии на продукты пчеловодства.
Рецепт: на одну треть стакана капают по 1-2 капли прополиса. Также делают настойку на воде – 30 гр. главного ингредиента кладут в посуду со 100 мл воды. Готовится микстура 40 минут на водяной бане. Отвар сцеживают, остужают и держат в холодном месте.
С бананом
Многие скептически относятся к такому сочетанию. Но «коктейль» из этих ингредиентов хорошо помогает снизить частоту и интенсивность приступов кашля.
Рецепт: в чашу блендера (или миксер) кладут спелый банан, 3 ч. ложки какао и смешивают до образования единой консистенции. Эта смесь заливается теплым молоком с добавлением меда. Выпить ее следует на ночь. Заметное улучшение наступает уже утром.
Как вылечить кашель быстро в домашних условиях


С помощью кашля организм очищает дыхательные пути от слизи, вирусов, бактерий, мокроты. Данную реакцию вызывает воспалительный процесс в легких, слизистой оболочке гортани, горла, бронхов. Кашлять приходится при попадании в дыхательные пути пыли, едких газов. Причины – аллергия, сильное волнение, эмоциональное перенапряжение. Кашель бывает сухим, влажным, лающим, сиплым, продолжительным, коротким, других разновидностей.
Причины кашля
С воздухом внутрь легких попадают пылинки, бактерии и вирусы, частички сажи. Здоровый организм избавляется от них с помощью ресничек мерцательного эпителия трахеи и бронхов. Слизь благодаря бактерицидным свойствам уничтожает инфекцию. Данный природный процесс, поддерживающий чистоту трахеи и бронхов, называется мукоцилиарным клиренсом.
Если физические или химические свойства слизи в силу различных причин изменяются – к примеру, слизь становится гуще – мукоцилиарный клиренс нарушается и для поддержания должной чистоты в трахее и бронхах нужно покашлять.
Причиной кашля становятся следующие раздражители:
- химические: загрязненный воздух, выхлопные газы, табачный дым;
- механические: пыль, сажа;
- термические: сухой горячий или морозный воздух.
Чтобы быстро вылечить кашель, который сопровождают другие симптомы, необходимо обратиться к врачу, он поставит диагноз. Как правило, при сухом надсадном кашле врач назначает медикаментозные средства, подавляющие кашлевой центр, при влажном – отхаркивающие препараты.
Избавление от сухого кашля
Сильный и болезненный сухой кашель случается при плеврите, хроническом воспалении серозной оболочки легких. Заболевание сопровождается острой болью в груди, высокой температурой, трудно дышать, часто бьется сердце.
Данную реакцию организма наблюдают при остром бронхите. В груди першит и жжет, одышка, слабость, повышенная температура.
В случае коклюша, который вызывает воздушно-капельная бактериальная инфекция, некоторые вначале пытаются самостоятельно вылечить кашель различными противопростудными мероприятиями – горчичниками, ингаляциями, но они не приносят результата. Наоборот, кашлять приходится приступами, чаще всего по ночам в течение месяца или дольше.
При остром респираторном заболевании (ОРЗ) слизистой оболочки воздухоносных путей (насморк, фарингит, ларингит) приходится избавляться от сухого лающего кашля, который при правильном лечении проходит через несколько дней. В случае осложнений могут развиться пневмония, воспаление среднего уха, почек.
Для различных форм фарингита характерны сухость в горле, больно глотать, жжение, ощущение постороннего тела, приходится лечить сухой кашель.
Пневмония – инфекционное заболевание, при котором воспаляются дыхательные пути. Его провоцирует переохлаждение, нервные перегрузки, интоксикация. Приходится лечить сухой кашель, одышку.
Кроме того, необходимость вылечить сухой кашель возникает при ротовом дыхании, причина которого – полипы в носу. Ночью кашлять приходится чаще, поскольку вдыхаемый воздух не увлажняется и не очищается, раздражает слизистую трахеи.
Лечение сухого кашля сводится к помощи организму производить достаточное количество слизи, сделать его «влажным» чтобы эффективно удалить микроорганизмы и продукты их жизнедеятельности, не допустить попадания их токсинов и ядов в кровь.
Необходимо употреблять как можно больше жидкости, различных чаев и отваров, чтобы организм мог вырабатывать достаточное количество слизи.
При воспалительном процессе в трахее или в верхних отделах дыхательных путей:
Исследование подтверждает способность масла мяты расслаблять мускулатуру, облегчать дыхание при кашле. Мята противопоказана при беременности, для лечения маленьких детей.
Для смягчения и увлажнения сухого кашля:
Другой способ:
- Отварить 100г изюма на медленном огне в закрытой посуде, дать остыть, изюм отжать.
Принимать по половине стакана 3-4 раза в день.
Средство из чеснока от сухого кашля:
- Измельчить 2-3 зубчика чеснока, добавить 1с.л. меда, 2с.л. водки, хорошо перемешать.
Принимать по 1ч.л. утром и вечером два дня, на третий день сделать перерыв. Если выздоровление не наступило, повторить лечение. Хранить в прохладном месте.
Средство из имбиря, если сухой кашель:
- Очистить имбирь от кожицы, потереть, получить сок. Перемешать 1ч.л. имбирного и 1ч.л. лимонного соков, 1/2ч.л. меда. Выждать 20 минут, заварить 1/2 стакана кипятка, закрыть на 15 минут крышкой.
Принимать по 1ч.л. каждые полчаса, задерживая состав во рту.
Миндаль:
- Замочить на ночь в холодной воде семь ядрышек миндаля без кожицы, утром растолочь, добавить масло и сахар.
Принимать два раза в день.
Куркума:
Принимать порошок по 3г утром и вечером.
Компрессы для избавления от сухого кашля:
- Втирать в грудь смесь из 2 частей подсолнечного масла и 1 части нашатырного спирта.
- Увлажнить марлю в водке, поместить на грудь, закрыть пергаментом, теплой тканью или ватой, сверху шалью или одеялом на 25 минут. Лечить бронхит через день в течение 1-2 недель.
Лечение влажного кашля
При данной разновидности реакции организма на воспалительный процесс в дыхательных путях кашель помогает избавиться от мокроты, содержащей массу вредных веществ – результат деятельности микроорганизмов. Но если слизь слишком густая, она плохо отхаркивается. Поэтому ее необходимо разжижать приемом муколитических средств (муколитиков).
- Заварить листья мать-и-мачехи, чтобы получился насыщенный приятный отвар.
Пить вместо чая. Так же эффективны настои листьев подорожника, а также душицы.
- Увлажнить кашель, снять спазмы и воспаление помогает смесь 2с.л. солодки, 2с.л. уксуса, 2с.л. меда.
Принимать по 1ч.л. 5 раз в день.
- В стакан теплого молока добавить 1/3 ч.л. порошка имбиря, 1/2 ч.л. меда, на кончике ножа куркумы.
Пить маленькими глотками.
- Капустный сок, отвар из ягод, цветов калины или малины
– замечательные средства для разжижения мокроты.
Как вылечить кашель у ребенка
Для лучшего отхождения мокроты:
- заварить 1ч.л. ромашки в стакане кипятка, дать остыть.
Поить ребенка по десертной ложке 3 раза в день.
- На ночь возле кроватки ставить тарелку с нарезанной луковицей.
Данное средство также помогает при эпидемиях гриппа.
- Порезать луковицу, залить водой, добавить 3-4с.л. меда, варить в закрытой посуде полчаса. Процедить, дать остыть.
Давать ребенку по 1ч.л. после каждого приступа кашля. Хранить в холодильнике.
- давать ребенку 1/2ч.л. свежего капустного сока с сахаром
Данный способ улучает отхаркивание.
- Заварить 1с.л. листьев мать-и-мачехи стаканом кипятка, настоять час, процедить.
Принимать по 1ч.л. несколько раз в день.
Принимать вместо чая.
- Теплую сметану смешать с 5 зубчиками тертого чеснока.
Давать ребенку 4-5 раз в день при коклюше или сильном кашле.
- Избавиться от детского кашля помогает крупная йодовая сеточка в области легких спереди и на спине, но не затрагивая область сердца. Сеточка также наносится на икры, пятки.
Йодом можно смазать пальчики на ножках.
- Ночной медовый компресс на шейно-воротниковую зону
помогает вылечить кашель.
- Отварить картофель в мундире, получить пюре, добавить 1с.л. растительного масла, 2-3 капли йода, перемешать.
Выложить пюре на ткань и поместить на грудь ребенка до горла, укутать. Когда компресс остынет, снять его, ребенка укрыть теплым одеялом.
Всемирная организация здравоохранения рекомендует мед для лечения детского кашля.
Народные средства вылечить кашель
- Измельчить и получить сок стебля алоэ, добавить столько же чуть подогретого меда.
Принимать по 1с.л. три раза в день.
- Принимать тыквенный отвар от кашля.
Данный способ рекомендовал еще Авиценна.
- Смешать сок редьки или моркови с таким же количеством молока.
Принимать по 1с.л. 5-6 раз в день.
- Тонко порезать редьку, пересыпать сахаром.
Принимать сок по 1ч.л. каждый час, если отсутствуют заболевания сердца и печени. Средство также помогает вылечить кашель курильщику.
- Порезать 10 луковиц, одну головку чеснока, отварить в литре молока, чтобы стали мягкими, добавить немного меда.
Принимать по 1с.л. раз в час.
- Принимать 1/2 стакана виноградного сока с медом в качестве отхаркивающего.
Данное народное средство излечивает простуду да 1-2 дня.
- Растолочь ягоды рябины, добавить в сметану, поставить на 10 минут на слабый огонь, дать остыть.
Принимать по 1с.л. 3-4 раза в день.
- Заварить стаканом кипятка 1с.л. меда, сок одного лимона, два сырых куриных яйца, перемешать, дать остыть.
Принимать по глотку раз в час.
Как вылечить кашель в домашних условиях быстро [2020]


Как быстро вылечить кашель в домашних условиях? Взрослым болеть некогда, ну а когда кашлять начинает ребенок, хочется вылечить его как можно скорее. Реально ли избавиться от кашля за несколько часов, и стоит ли это делать? Мы собрали для вас всю необходимую информацию о том, как быстро, эффективно и без осложнений вылечить кашель в домашних условиях. За 2 часа не обещаем, зато результат гарантирован.
Содержание:
- Причины и виды кашля
- 10+ способов вылечить кашель у взрослых
- Оптимальные методы лечения детей от кашля


Причины и виды кашля
Самое главное, что необходимо раз и навсегда запомнить о кашле — он не является болезнью. Явление само по себе возникает из-за раздражения рецепторов на слизистой дыхательных путей.
Они отправляют в мозг нервные импульсы, сообщая о появлении в бронхах или легких инородного вещества, а центр посылает мышцам сигнал сократиться и вытолкнуть непрошеных гостей. Таким образом, кашель — лишь симптом одной из множества возможных болезней.
Среди возможных причин кашля:
- Дыхательные инфекции, вызванные бактериями или вирусами (простуда, грипп, бронхит, воспаление легких, ларингит, туберкулез и т.д.)
- Аллергии или болезни инфекционно-аллергического генеза (астма)
- Контакт с химическими или механическими раздражителями (пыль, дым, запах краски, бензина и т.д.)
- Новообразования в органах дыхания
- Другие болезни, сопровождающиеся кашлем (например, коклюш)

 Периодически кашель доводит каждого из нас
Периодически кашель доводит каждого из нас
В повседневной жизни мы чаще всего сталкиваемся с такими причинами возникновения кашля как простуда и грипп. Бронхиты или пневмония могут возникнуть как осложнения этих болезней, если запустить течение и не соблюдать предписанный режим лечения.
Стоит отметить, что точно определить причину появления кашля может только врач. Не занимайтесь самолечением и сначала проконсультируйтесь с терапевтом или педиатром (в зависимости от того, кто болеет).
Совет: старайтесь лечить именно первопричину, а не кашель в отдельности. Снятие острых симптомов может только спрятать болезнь и спровоцировать осложнения.
Различать стоит не только генез кашля, но и его разновидность. Сухой кашель, также называемый «непродуктивным», сосредотачивается в основном в верхней части дыхательных путей.
При нем, как можно понять из названия, не происходит выделение мокроты. Это является его основным отличием от влажного, «продуктивного» типа кашля, который сосредоточен в нижней части органов дыхания. Часто (но не обязательно) сухой кашель переходит в мокрый с развитием болезни.

 Важно правильно установить причину кашля
Важно правильно установить причину кашля
Для лечения этих типов кашля применяются разные методики. При сухом главной задачей является смягчение и увлажнение слизистой для снятия раздражения и облегчения позывов к кашлю.
При мокром же необходимо облегчить откашливание путем разжижения мокроты и купировать образование новой мокроты, избавившись от причины болезни. Средства, которые успокаивают раздражение слизистой, в данном случае применяются в последнюю очередь, поскольку ослабление кашля при наличии мокроты может спровоцировать тяжелые осложнения.
Различные средства имеют разную эффективность, а потому не все одинаково подходят для лечения взрослых и детей. Для начала поговорим о том, как максимально быстро вылечить кашель в домашних условиях у взрослого.
Совет: будьте готовы к тому, что за 2 часа вы сможете снять самые острые проявления, но с причиной болезни придется побороться несколько дольше.
10+ способов вылечить кашель у взрослых
Прибегать к аптечным лекарственным средствам без рекомендаций врача при симптоматическом самостоятельном лечении может быть крайне опасно.
Life Reactor напоминает: не занимайтесь самолечением и не пейте таблетки, если только не получили рецепт от врача! В домашних условиях лучше использовать мягкие натуральные средства.

 Мы собрали самые действенные способы избавления от кашля
Мы собрали самые действенные способы избавления от кашля
Перед началом любой терапии убедитесь, что в помещении, где вы находитесь, достаточно влажный воздух (не менее 70%).
В сезоны, когда вероятность подхватить простуду или грипп с кашлем наиболее высока, в наших квартирах работает отопление, которое сильно сушит воздух, а это еще сильнее раздражает слизистую и усугубляет кашель.
Кроме того, вы сами должны пить много жидкости. Ни один препарат не разжижает мокроту лучше, чем ваш собственный организм, но для этого вы должны помогать ему и снабжать необходимыми ресурсами.
Перечисленные два пункта обязательны для эффективного лечения: лишь при условии достаточной влажности и обильного питья все остальные средства сработают быстро — буквально за 2 часа.
Поэтому, только создав необходимые домашние условия, можно начинать комплексную борьбу с сухим кашлем. Мы расскажем, как можно его вылечить.

 В домашних условиях можно приготовить массу средств от кашля
В домашних условиях можно приготовить массу средств от кашля
Чаи и отвары от кашля
Чтобы смягчить и увлажнить сухой кашель, следует ежедневно пить теплый отвар из следующих ингредиентов:
- Десять грамм листьев зеленого уса
- Десять грамм цветов гречихи
Заливаем травы половиной литра кипятка и даем настояться тридцать-сорок минут. Не менее полезным является отвар из изюма. Сто грамм изюма заливаем литром воды и варим тридцать минут на медленном огне.
Затем даем остыть, достаем и выжимаем. Оставшуюся жидкость необходимо принимать три раза в день по половине стакана.

 Отлично справляются с недугом имбирь, лимон и мед
Отлично справляются с недугом имбирь, лимон и мед
Одним из самых эффективных средств от сухого кашля считается имбирный чай.
Для его приготовления нам понадобится:
- Пятьдесят грамм свежего имбирного корня
- Треть лимона
- Две столовых ложки меда
Нарезаем имбирь и лимон, заливаем водой и варим на медленном огне. Когда отвар станет горячим, добавляем мед и доводим до кипения. Пить такой чай нужно теплым, два-три раза в день.
Ингаляции для смягчения сухого кашля
Ингаляция считается одним из наиболее эффективных методов лечения кашля. Процедура не слишком приятная, но помогает сделать кашель «продуктивным» за два-три сеанса.

 Чай с шалфеем
Чай с шалфеем
Отвар для ингаляции готовится по простому рецепту:
- Насыпаем в кастрюлю две столовых ложки мать-и-мачехи, шалфея или чабреца
- Добавляем две капли эфирного масла ментола или эвкалипта
- Заливаем крутым кипятком
Затем следует поставить кастрюлю на низкую табуретку или любую удобную поверхность, возле которой можно сидеть. Взять большое полотенце, накрыть им голову и кастрюлю и дышать ртом не менее десяти минут.
При воспалительных процессах верхних дыхательных путей или в области трахеи потребуется делать ингаляции по два-три раза в день.
Для отвара необходимо взять:
- По столовой ложке чабреца, ромашки, мать-и-мачехи и шалфея
- Две столовых ложки пищевой соды
- Две капли эвкалиптового масла
Совет: для ингаляции можно использовать любые травы, которые обладают отхаркивающим эффектом.

 Не забудьте о целебной силе травяных отваров
Не забудьте о целебной силе травяных отваров
Компрессы для взрослых
Принято считать, что компрессы используют только при лечении детей от кашля, однако взрослым тоже не стоит забывать об этом эффективном методе.
Для компресса нам понадобятся:
- Пятьдесят миллилитров водки или медицинского спирта
- Тридцать сантиметров марли
- Лист пергамента или теплый платок
Смачиваем марлю водкой, помещаем на грудь в области бронхов, закрываем сверху пергаментом. Больного следует укрыть одеялом и оставить с компрессом на полчаса. Повторять процедуру через день.
Если лежать с марлей не хочется, в качестве альтернативы можно смешать пять миллилитров нашатырного спирта с десятью миллилитрами подсолнечного масла и втирать в грудь вместо мази.
Но не стоит забывать о том, что нашатырный спирт отличается довольно резким неприятным запахом.

 При кашле не обойтись без компрессов
При кашле не обойтись без компрессов
Другие средства для борьбы с сухим кашлем
Существует еще несколько средств, которые помогут вылечить сухой кашель у взрослого. Мы расскажем о том, как их приготовить в домашних условиях быстро и без особых затрат.
Берем два-три очищенных зубчика чеснока, две столовых ложки меда. Измельчаем чеснок, смешиваем ингредиенты. Принимать по одной чайной ложке два раза в день, график приема — два дня через один.
Если вы любите куркуму, можно взять измельченный порошок высушенного корня этого растения и принимать по три грамма два раза в день.
Для тех, кто любит орехи, также есть хороший рецепт:
- Замачиваем семь ядрышек очищенного от кожицы миндаля в холодной воде на всю ночь
- Измельчаем орехи в ступке
- Добавляем по чайной ложке сахара и сливочного масла
- Принимаем дважды в день

 Отличным средством является и молоко с куркумой
Отличным средством является и молоко с куркумой
Сладкоежкам придется по вкусу имбирная настойка, приготовленная из следующих компонентов:
- Пятьдесят грамм корня имбиря
- Чайная ложка лимонного сока
- Половина чайной ложки меда
- Половина стакана кипятка
Очищаем и натираем корень на мелкой терке. Смешиваем чайную ложку имбирного сока с лимонным, добавляем мед. Заливаем смесь кипятком и даем настояться под крышкой пятнадцать минут. Принимать лекарство нужно по одной чайной ложке каждые тридцать минут.
Совет: имбирную микстуру не стоит глотать сразу, необходимо подержать ее во рту несколько секунд для усиления эффекта.
Оптимальные методы лечения детей от кашля
Когда у ребенка начинается кашель — это всегда большая проблема для родителей.

 Одними микстурами при кашле не обойтись
Одними микстурами при кашле не обойтись
Чем меньше возраст малыша, тем сложнее ему справляться, ведь болезнь не проходит за 2 часа. Но существуют способы вылечить этот симптом в домашних условиях, не прибегая к помощи лекарств.
Помните, что лечение детского кашля должно быть комплексным, поэтому следует комбинировать прогревания, микстуры и теплое питье. Все процедуры необходимо проводить только с одобрения лечащего педиатра.
Теплое питье для детей
Если ребенок старше 5 лет, его можно быстро вылечить от кашля при помощи полезных напитков. Их легко приготовить в домашних условиях из имеющихся под рукой компонентов, употреблять напитки следует не чаще трех раз в день.
Первый рецепт поможет смягчить приступы сильного сухого кашля. Для приготовления берем одну столовую ложку сушеных корней аира и полтора стакана кипятка. Даем настояться десять минут.

 С помощью простых и действенных способов можно вылечить кашель у ребенка
С помощью простых и действенных способов можно вылечить кашель у ребенка
Пить по две трети стакана за полчаса до еды. При сильной простуде или коклюше отлично помогает молоко с инжиром. Шесть сушеных плодов инжира варим в половине литра молока (пока жидкость не закипит). Давать по стакану перед сном.
Довольно необычным, но эффективным средством считается молоко с минеральной водой. Смешайте половину стакана горячего кипяченого молока с таким же количеством прохладной минералки.
Совет: если ребенок категорически отказывается пить подобный напиток, можно заменить минералку на одну чайную ложку липового или любого другого цветочного меда.
Детские микстуры от кашля
Если ребенку 2 года или чуть больше, лучше использовать для устранения кашля микстуры. В домашних условиях можно быстро приготовить различные составы, которые помогут вылечить малыша. Мы подскажем, как сделать наиболее действенные средства.

 Своеобразную домашнюю микстуру можно приготовить из меда и морковного сока
Своеобразную домашнюю микстуру можно приготовить из меда и морковного сока
Те, у кого дома есть соковыжималка, могут приготовить для ребенка полезную смесь. Очищаем крупную морковь, делаем из нее сок, добавляем в него немного меда.
Давать малышу лекарство нужно по столовой ложке четыре раза в день. Очень полезна при кашле черная редька. Она быстро убирает симптомы и насыщает организм витаминами.
Одну две редьки средних размеров очищаем, нарезаем маленькими кубиками, выкладываем в посуду для запекания и посыпаем сахаром. Запекаем овощ около двух часов при средней температуре.
Важно следить, чтобы редька не подгорела, а жидкость не выпарилась. Когда овощ будет готов, сливаем получившийся сироп в большую чашку или любую другую удобную для хранения емкость. Давать по две чайных ложки три раза в сутки.

 Анисовая микстура в домашних условиях
Анисовая микстура в домашних условиях
Известная с давних пор анисовая микстура готовится еще проще:
- Кипятим полтора стакана молока
- Добавляем чайную ложку меда, щепотку соли
- Высыпаем в жидкость две столовые ложки анисовых семян
- Доводим до кипения и процеживаем
Ребенку следует давать по одной столовой ложке каждые три часа. Очень вкусное лекарство готовится из ста грамм сливочного масла, такого же количества меда и щепотки ванильного сахара.
Перемешиваем ингредиенты и даем ребенку по одной чайной ложке после еды. Конечно, первенство в этом списке полезностей следует отдать сочетанию меда и лимона.
Оно поможет быстро вылечить не только сухой, но и мокрый кашель. Если у ребенка сильный ночной кашель, то следует принимать перед сном и посреди ночи по одной чайной ложке.
При лечении сухого кашля в домашних условиях требуется употреблять по шесть ложек лекарства в день, постепенно сокращая число приемов.
Список ингредиентов для микстуры:
- Средний лимон
- Две столовые ложки глицерина
- Около ста грамм жидкого меда

 Мед и лимон от кашля
Мед и лимон от кашля
Кладем лимон в небольшую кастрюльку, добавляем немного воды и варим около десяти минут, пока он не станет мягким. Ждем, пока лимон остынет, затем разрезаем его напополам и выжимаем сок в невысокий стакан.
Добавляем глицерин, а затем доливаем до верха стакана мед. Перед употреблением средство нужно взбалтывать.
Совет: вместо лимона можно использовать неконцентрированный яблочный уксус, но тогда лекарство будет менее вкусным.
Средства для прогревания бронхов и легких
При сильном сухом кашле в обязательном порядке нужно делать ребенку компрессы. Как правило, достаточно одного раза в сутки — на ночь. Можно комбинировать их с растираниями согревающими мазями.
Для приготовления горчичного компресса нем понадобятся такие ингредиенты:
- Две чайных ложки меда
- По столовой ложке горчичного порошка и муки
- По десертной ложке водки и растительного масла
Смешиваем все в неглубокой посуде и формируем из получившейся массы две небольших лепешки. Заворачиваем их в однослойную марлю, укладываем ребенку на спину и грудь, приматываем к телу бинтом. После чего укутываем малыша теплым одеялом и оставляем на ночь.

 Помимо правильного питья, не забывайте также о компрессах и растираниях
Помимо правильного питья, не забывайте также о компрессах и растираниях
Если дома нет горчицы, но есть картофель, то можно сделать не менее эффективный компресс.
Рецепт его приготовления:
- Отвариваем с кожурой четыре-пять небольших картофельных клубня
- Сливаем из кастрюльки воду и перекладываем горячую картошку в плотный полиэтиленовый пакет
- Добавляем две чайных ложки растительного масла и плотно завязываем
- Приминаем картошку в пакете легкими движениями
- Накрываем грудь ребенка тонким полотенцем и кладем сверху пакет с картошкой
Совет: проверьте, чтобы пакет не был слишком обжигающим, поскольку картофель длительное время удерживает тепло и может обжечь нежную кожу. И не держите на груди ребенка уже остывшую картошку — она является источником влажности.
Самым простым способом прогреть бронхи является солевая грелка. Чтобы ее сделать, необходимо раскалить на сковороде около двухсот грамм каменной соли, а затем пересыпать ее в два чистых теплых носка.
Носки прикладываются к груди и спине ребенка на двадцать-тридцать минут. После прогревания желательно укутать маленького пациента одеялом и отправить спать.
Одним из главных народных средств борьбы с кашлем по-прежнему остается мед. Как выбрать качественный продукт, вы можете узнать из этой статьи.
Чем вылечить кашель у взрослого
Сегодня, наверное, невозможно найти взрослого, который хотя бы раз в жизни не кашлял. Ведь кашель – естественная защитная реакция человеческого организма на раздражение слизистой оболочки дыхательных путей. Стоит отметить, что упомянутое раздражение может быть обусловлено как инородными частицами, так воспалительным процессом. В данной статье мы предлагаем уделить внимание именно второму варианту появления кашля, чтобы наши читательницы могли получить исчерпывающий ответ на вопрос «чем лечить сухой кашель у взрослого человека?».
Виды и причины кашля
Прежде, чем приступить к лечению кашля в домашних условиях, важно определить его характер. Кроме того, значительно упростит лечение данного симптома известность причины его происхождения.
Так, по характеру происхождения кашель подразделяют на два вида:
- сухой. Главной его характеристикой является отсутствие мокроты. Этот вид кашля также называют непродуктивным. Он является типичным признаком начала одного из простудных заболеваний, среди которых бронхит, трахеит, ОРВИ, фарингит и др.;
- влажный. Его главной особенностью является отхождение мокроты – отхаркивание. Другое название этого вида кашля – продуктивный. Как правило, сопровождается он хрипами и болью в груди. Влажный кашель может быть спровоцирован вирусными или легочными заболеваниями.
C чего начать
Задаваясь вопросом, чем вылечить кашель у взрослого дома, важно помнить, что в первую очередь, должны быть созданы необходимые условия для лечения данного симптома того или иного заболевания. Так, положительное воздействие на организм больного оказывают следующие факторы:
- увлажненный и свежий воздух в комнате. В противном случае слизистая оболочка дыхательных путей и носоглотки пересушивается, а это в свою очередь приводит к застою слизи;

- отказ от курения. Курильщикам важно на период лечения воздержаться от своей вредной привычки;
- частое питье. Достаточное количество жидкости способствует разжижению слизи и отхаркиванию;
- исключение из ежедневного рациона острой пищи, чрезмерно сладких напитков и конфет.
Основным принципом лечения сухого кашля у взрослых является устранение причины заболевания, которое спровоцировало данный симптом. Задача большинства препаратов для лечения непродуктивного кашля – его «трансформация» в продуктивный. Далее используют средства, которые провоцируют отхождение мокроты, что способствует очищению бронхов и легких.
В некоторых случаях для избавления от сильного сухого кашля, появляющегося слишком часто или в ночное время, возможно использование препаратов, подавляющих данный симптом.
Применять препараты, подавляющие кашель, крайне не рекомендуется, поскольку содержащиеся в них вещества, устраняют данный симптом путем непосредственного воздействия на головной мозг человека, не оказывая при этом влияние на причину его появления.
Что можно купить в аптеке для лечения сухого кашля
Практически в каждой аптеке можно приобрести препараты, которые способны избавить больного от такого неприятного симптома, как сухой кашель. Информацию о том, как вылечить сухой кашель быстро у взрослого с помощью того или иного аптечного препарата можно прочитать в прилагаемой к нему подробной инструкции. Здесь же мы приведем перечень наиболее распространенных при лечении сухого кашля препаратов:
- стоптусин. Комбинированный противокашлевый и секретолитический препарат, основными действующими веществами которого является бутамирата цитрат и гвайфенезин. Первый оказывает обезболивающее действие, расширяет бронхи и снижает кашлевой рефлекс, а второй – разжижает мокроту и способствует ее отхождению;
- бронхолитин. Препарат оказывает противокашлевое, бронходилатирующее и бронхосептическое действие. Главными его составляющими является глауцина гидробромид, эфедрин и масло базилика. Средство является очень эффективным, в связи с чем его обычно используют в ситуациях, когда не знают, чем лечить сильный сухой кашель у взрослого;
- линкас. Данный препарат на основе лекарственных растений оказывает противовоспалительное, отхаркивающее и муколитическое действие, а также делает кашель менее интенсивным и повышает его продуктивность;
- коделак Фито. Среди основных составляющих лекарственного средства стоит отметить экстракт чабреца, термопсиса, солодки и кодеин. Улучшает процесс отхаркивания мокроты;
- гербион – сироп подорожника. Средство предназначено для оказания противокашлевого, отхаркивающего, противомикробного и противовоспалительного эффекта. Среди основных действующих компонентов стоит отметить траву подорожника ланцетовидного и цветки мальвы.

Народные средства против сухого кашля
Существует немало народных методов, способных вылечить сухой кашель. Лечение в домашних условиях, согласно им, можно осуществить по одному из приведенных ниже рецептов:
- 0,5 ч. лож масла-какао растворить в 200 мл горячего молока, после чего хорошо перемешать. Принимать в теплом виде. Данное средство способствует размягчению сухого кашля. Для этой же цели можно использовать обычное сливочное масло, однако на 1 стакан молока необходимо положить 50 гр. масла;
- 200 гр. ягод калины залить 1000 мл горячей воды и, поставив на медленный огонь, кипятить в течение 10 минут. В готовый отвар добавить 3 ст. лож меда и принимать по 100 мл 4 раза в день;
- 100 гр. свежего молока смешать с 100 гр. свежевыжатого морковного сока. Принимать коктейль следует 4-5 раз в день;
- 2 ч. лож корней девясила следует поместить в термос, залить 1000 мл кипяченой воды и дать постоять 2-3 часа. Готовый отвар принимать по 80 мл за 30 минут до каждого основного приема пищи;
- в 100 мл теплой кипяченой воды следует растворить 0,5 ч. лож пищевой соды и щепотку соли. Пить перед завтраком и обедом.
Лечение влажного кашля у взрослых
Поскольку влажный кашель появляется вследствие скопления мокроты в легких, бронхах и трахее, задачей лекарственных препаратов и народных средств является ее разжижение. После того, как мокрота становится менее вязкой, она более легко выводится из дыхательных путей. Нередко продуктивный кашель появляется в ходе лечения непродуктивного.
Важно не затягивать лечение влажного кашля, поскольку в таком случае он может перейти в хроническую форму.
Медицинские препараты при влажном кашле
Независимо от того, является ли влажный кашель следствием сухого или он появился, как отдельный симптом определенной болезни, для борьбы с ним, в аптеках можно приобрести один из следующих препаратов:
- гербион сироп первоцвета. Сироп обладает отхаркивающим, противовоспалительным и противомикробным эффектом;
- амброксол. Входящий в состав препарата амброксола гидрохлорида разжижает мокроту и способствует отхаркиванию. Среди аналогов амброксола следует отметить, лазолвал, амброгексал, халиксол, амбробене;
 Прием препаратов на основе амброксола гидрохлорида также является эффективным при непродуктивном кашле.
Прием препаратов на основе амброксола гидрохлорида также является эффективным при непродуктивном кашле. - пертуссин и пертуссин Ч. Основой первого является тимьян, второго – чабрец. Оба препарата стимулируют секрецию слизи и разжижают мокроту. Кроме того, в их состав входит бромид калия, который оказывает успокаивающее действие;
- АЦЦ. Препарат представлен в виде растворимых таблеток или порошка;
- проспан. Основой данного растительного препарата являются листья плюща. Проспан применяют в случаях, когда присутствует выраженный кашель с вязкой мокротой.

В аптеке также продаются грудные сборы, с помощью которых можно быстро приготовить средство от кашля в домашних условиях. Речь идет о грудных сборах №1, 2, 3, 4. Все они обладают отхаркивающим и противовоспалительным эффектом.
Влажный кашель: что советует народная медицина
Влажный кашель – это не причина сразу же бежать в аптеку. Во многих ситуациях взрослый человек может обойтись и без этого, главное – знать, как быстро вылечить кашель народными средствами. Наиболее действенные из них являются следующие:
- луковый отвар. Для его приготовления в кастрюлю необходимо поместить 2 луковицы в кожуре, 200 гр. сахара, 1000 мл горячей кипяченой воды. Затем поставить кастрюлю на медленный огонь и варить на протяжении 60 минут. Принимать средство по 100 мл до 4 раз в день;
- сок лимона. Из 1 одного лимона необходимо выжать сок и поместить его в стакан. Далее следует добавить 2 ст. лож глицерина, а затем стакан доверху заполнить медом. Все ингредиенты следует тщательно перемещать и принимать полученное средство по 1 ч. лож 3 раза в день, если кашель не частый, и по 5-6 раз, — если очень частый;
- отвар из семян льна. 2 ч. лож семян льна следует поместить в кастрюлю, залить 200 мл воды и кипятить на протяжении 10 минут. Затем добавить мед и принимать в теплом виде. Приготовленный отвар необходимо выпить в течение суток.
Компрессы и ингаляции при лечении кашля у взрослого

Для лечения кашля у взрослых в домашних условиях можно также прибегнуть к ингаляциям и согревающим компрессам.
Противопоказано применение ингаляций и компрессов при высокой температуре.
Ингаляции можно делать как с помощью специальных приборов – небулайзеров, так и, накрывшись полотенцем над открытой емкостью с паром. Для приготовления растворов для ингаляций можно использовать медицинские препараты (лазолван, ротокан, экстракт календулы, тонзилгон) или же разнообразные травы (шалфей, ромашка, мята перечная, календула, зверобой).
Для приготовления согревающих компрессов против кашля для взрослых можно использовать отварной картофель, мед, смесь уксуса и воды, горчицу, подсолнечное или оливковое масло. Компресс необходимо укладывать на верхнюю часть спины или грудную клетку человека. В последнем случае важно, чтобы область сердца оставалась открытой.
Как вылечить кашель — Лайфхакер
Откуда берётся кашель
Кашель — это рефлекс, защитная реакция нашего организма, способ очистить дыхательные пути .
Чаще всего кашель появляется из-за вирусных инфекций, так называемых простуд. Из-за действия вирусов на слизистых дыхательных путей вырабатывается мокрота, которая мешает свободно дышать. Кашель помогает избавиться от неё.
Появляется кашель и из-за насморка. Слизь из носа стекает по глотке, раздражает нервы и мешает дышать. Включается механизм очистки горла — всё тот же кашель.
Другие причины кашля:
- Курение.
- Аллергия.
- Инфекции дыхательных путей: бронхит, пневмония, фарингит, коклюш.
- Астма.
- Другие заболевания органов дыхания: хроническая обструктивная болезнь лёгких.
- Рефлюкс или изжога.
- Инородное тело в дыхательных путях.
Во всех этих случаях кашель лечится не так, как при простуде. Поэтому в этой статье мы расскажем только о привычном кашле, который появился из-за ОРВИ.
Как понять, что это простудный кашель
Простудный кашель — это не страшно. Простудный кашель возникает вместе с ОРВИ и сопровождается другими признаками вирусного заболевания: насморком, головной болью, незначительным повышением температуры. Но нельзя путать его с кашлем, возникающим по более серьёзным причинам. Чтобы не запустить болезнь, обращайтесь к доктору, если:
- Кашель не главный симптом, и вас больше беспокоят очень высокая температура или лихорадка, которая долго не проходит, сильная головная боль, слабость, сыпь.
- Кашель длится больше трёх недель.
- К кашлю со временем присоединились другие симптомы: повторное повышение температуры, слабость.
- Кашель усиливается, становится хуже или его просто трудно переносить.
- Появилась боль в груди.
- Горло стало сильно болеть или отекать.
- Стало трудно дышать (в том числе из-за приступов кашля).
- Мокрота непривычного цвета: бурая, коричневая, зелёная или даже с кровью.
- Неожиданно уменьшился вес.
При сильных болях в груди, затруднении дыхания и неожиданно появившейся крови в мокроте вызывайте скорую.
Людям с хроническими заболеваниями, особенно ослабляющими иммунную систему, надо консультироваться с врачами даже при обычном кашле. Иммунитет хуже работает при иммунодефицитах, сахарном диабете, после химиотерапии.
Как лечить кашель при ОРВИ
Кашель — это только ответ тела на работу вируса, поэтому глушить сам симптом бесполезно. Организм справится с заболеванием, а потом исчезнет и кашель.
Простудный кашель обычно проходит сам по себе максимум за три недели .
То есть, если все остальные симптомы — температура, насморк, больное горло — уже не беспокоят, кашель может оставаться. И это совершенно нормально. Не стоит паниковать и скупать половину препаратов в аптеке.
Понятно, что сидеть и ждать, когда же пройдут положенные недели, почти невозможно. Хочется хоть немного облегчить состояние, и вот как это сделать.
Пейте больше жидкости
Лучшее средство от простудного кашля — это отдых и обильное питьё. Нужно, чтобы мокрота, которая скапливается в бронхах, была жидкой. Так её проще удалить из дыхательных путей кашлем. Кашель будет легче переноситься и закончится быстрее.
Но если мы мало пьём, в организме не хватает жидкости и мокрота становится густой. Отхаркивать её сложнее, кашель становится мучительным, а сама мокрота превращается в питательную среду для бактерий, повышая риск развития осложнений и бактериальной инфекции.
И сухой, и влажный кашель при простуде лечатся одинаково.
В большинстве случаев обильного тёплого питья достаточно, чтобы не допустить осложнений. Никаких заглушающих кашель средств, отхаркивающих сиропов, муколитиков и трав не нужно даже детям .
Сколько пить, чтобы питьё было обильным? Вспомните, сколько чашек чая, воды и других жидкостей вы выпиваете каждый день. Добавьте к этой норме ещё 3–5 больших кружек чая с мёдом и лимоном (если нет аллергии).
Съешьте ложку мёда
Ложка мёда на ночь — проверенное средство, которое действительно помогает успокоить кашель и нормально выспаться.
Только не давайте мёд маленьким детям. Как минимум до года мёд под запретом: из-за особенностей кишечной микрофлоры у малышей может развиться тяжёлая форма ботулизма.
Помогите дыханию
Ещё один способ облегчить кашель — позаботиться о том, каким воздухом дышит больной человек. Если в помещении много пыли, слишком душно или сухо, то вдыхаемый воздух будет дополнительно раздражать слизистые.
- Чаще убирайтесь. Мойте полы и не захламляйте дом.
- Проветривайте. Свежий воздух лучше застоявшегося комнатного.
- Вынесите из комнаты, где спит кашляющий человек, накопители пыли — ковры и мягкие игрушки.
- Принимайте тёплые ванны или душ. Вопреки распространённому заблуждению, они не усиливают симптомы ОРВИ, а помогают бороться с кашлем благодаря влажному воздуху.
- Купите или сделайте увлажнитель. Он поможет поддерживать оптимальную относительную влажность воздуха — 40–60%.
Используйте леденцы
Против кашля могут помочь обычные леденцы — и аптечные противокашлевые, и просто конфеты. Дело в том, что раздражённое горло — тоже причина кашля, особенно сухого, при котором не отходит мокрота. Когда мы рассасываем леденец, то часто сглатываем и увлажняем слизистую горла, а значит, кашель уже не так страшен.
Закапывайте в нос физраствор
Раствор натрия хлорида — это солёная вода. Готовится просто: в литре воды нужно растворить чайную ложку соли (без горки). Этот раствор нужно довольно часто закапывать в нос при ОРВИ. Это самое простое и доступное средство для лечения насморка. А когда нет насморка, нет и лишней раздражающей слизи, а значит, нет и кашля из-за неё.
Используйте сосудосуживающие капли
В некоторых случаях слизь из носа раздражает горло, потому что нос заложен и больной просто не может толком высморкаться. Тогда помогут сосудосуживающие капли с оксиметазолином, фенилэфрином, ксилометазолином.
Что может назначить врач
Когда кашель не проходит, врач может назначить лекарства, помогающие быстрее от него избавиться.
- Противокашлевые средства. Это лекарства, которые угнетают кашлевый центр в мозге и подавляют рефлекс. Такие препараты содержат кодеин, бутамират, декстрометорфан или другие действующие вещества (их много). Их назначают при сухом кашле, когда нет мокроты.
- Отхаркивающие средства. Они помогают разжижать мокроту (муколитики) и отхаркивать её, продвигая по дыхательным путям. В эту группу входят лекарства с растительными экстрактами, а также амброксол, бромгексин, ацетилцистеин. Их назначают при влажном кашле, когда мокрота есть, но полностью откашляться не получается.
Почему нельзя самостоятельно покупать лекарства
Многие думают, что подобрать лекарство от кашля просто. Сухой кашель — пьём противокашлевые, влажный кашель — употребляем муколитики. На самом деле всё гораздо сложнее.
Во-первых, исследования показали , что многочисленные средства от кашля не помогают ускорить выздоровление.
Обильное питьё и чистый воздух работают не хуже таблеток и сиропов, а то и лучше: у чистого воздуха нет побочных эффектов и риска передозировки.
Во-вторых, самостоятельное назначение лекарств может только ухудшить положение. Представьте, что кто-то решил, что у него «сухой» (на самом деле нет) кашель при ОРВИ, и принял таблетку. Кашель прекратился, но вместе с ним перестала выходить мокрота, даже если её и было немного. Мокрота осталась в дыхательных путях, в ней стали размножаться бактерии, которые привели к воспалению лёгких.
Или другой случай: при «влажном» кашле человек начал принимать отхаркивающие средства, они сделали мокроту жидкой, её количество увеличилось, а значит, кашель стал чаще и труднее.
И противокашлевые, и отхаркивающие средства нужны для лечения заболеваний: бронхита, коклюша, пневмонии и других. Но во всех этих случаях кашель не единственный симптом, а список нужных лекарств составляет врач.
Обычный «простудный» кашель после ОРВИ лечится без опустошения аптечных полок.


 Применять препараты, подавляющие кашель, крайне не рекомендуется, поскольку содержащиеся в них вещества, устраняют данный симптом путем непосредственного воздействия на головной мозг человека, не оказывая при этом влияние на причину его появления.
Применять препараты, подавляющие кашель, крайне не рекомендуется, поскольку содержащиеся в них вещества, устраняют данный симптом путем непосредственного воздействия на головной мозг человека, не оказывая при этом влияние на причину его появления.

 Фурацилин эффективен даже применительно к устойчивой к другим медицинским препаратам патогенной микрофлоре. Хотя все-таки существуют штампы микробов, устойчивых к действию нитрофурала.
Фурацилин эффективен даже применительно к устойчивой к другим медицинским препаратам патогенной микрофлоре. Хотя все-таки существуют штампы микробов, устойчивых к действию нитрофурала. поверхностных ран кожного покрова не обойтись без мази из фурацилина. Ее накладывают нетолстым слоем на поврежденный участок до 3 раз в сутки. Доза активного вещества при этом не должна составлять более 0,5 г в сутки и 0,1 г единовременно. Лечение проводится на протяжении 5 дней.
поверхностных ран кожного покрова не обойтись без мази из фурацилина. Ее накладывают нетолстым слоем на поврежденный участок до 3 раз в сутки. Доза активного вещества при этом не должна составлять более 0,5 г в сутки и 0,1 г единовременно. Лечение проводится на протяжении 5 дней. во избежание травмы слизистой глаза.
во избежание травмы слизистой глаза.
 нужно помнить, что у этого препарата НЕТ внутреннего применения. Иначе говоря, раствор пить нельзя, таблетки глотать тоже нельзя ни в коем случае. Красноречивая надпись «для наружного применения» на упаковке это подтверждает. То же написано и в инструкции к препарату.
нужно помнить, что у этого препарата НЕТ внутреннего применения. Иначе говоря, раствор пить нельзя, таблетки глотать тоже нельзя ни в коем случае. Красноречивая надпись «для наружного применения» на упаковке это подтверждает. То же написано и в инструкции к препарату. нибудь другим. Не важно – в таблетка, или в виде раствора, коробочка всегда будет иметь бледно-желтый цвет. На ней же будет записана вся основная информация о препарате.
нибудь другим. Не важно – в таблетка, или в виде раствора, коробочка всегда будет иметь бледно-желтый цвет. На ней же будет записана вся основная информация о препарате. заражения бактериями, или микробами. Не имеет значения, как и где она была получена. Важно, что нужно её вылечить. И лечение обычно начинается именно с удаления вредных микроорганизмов. Тут-то и приходится к месту Фурацилин – его активный компонент прекрасно сражается с микробами, при этом резистентность (способность защитится от действия препарата) у них вырабатывается настолько медленно, что вероятнее всего погибнут они раньше, чем смогут сопротивляться действию препарата;
заражения бактериями, или микробами. Не имеет значения, как и где она была получена. Важно, что нужно её вылечить. И лечение обычно начинается именно с удаления вредных микроорганизмов. Тут-то и приходится к месту Фурацилин – его активный компонент прекрасно сражается с микробами, при этом резистентность (способность защитится от действия препарата) у них вырабатывается настолько медленно, что вероятнее всего погибнут они раньше, чем смогут сопротивляться действию препарата; говорить, что растирание спиртом – известный метод согревания обмороженного человека. Ну а в отличие от той же водки, Фурацилин обладает ещё и антипаразитарным действием, что может быть полезно. Для ожогов пригодится антисептическая функция препарата, которая вкупе с новокаином поможет обезболить и немного улучшить ситуацию с повреждением. Необходимо отметить, что при обморожениях и ожогах Фурацилин является лишь вспомогательным средством – не нужно возлагать на него большие надежды, а лучше предпринять всё чтобы как можно быстрее добраться до ближайшей больницы, где смогут оказать комплексную помощь. Также абсолютно бессмысленно применение препарата при ожогах и обморожениях четвертой степени. В подобных случаях в дело вступают хирурги;
говорить, что растирание спиртом – известный метод согревания обмороженного человека. Ну а в отличие от той же водки, Фурацилин обладает ещё и антипаразитарным действием, что может быть полезно. Для ожогов пригодится антисептическая функция препарата, которая вкупе с новокаином поможет обезболить и немного улучшить ситуацию с повреждением. Необходимо отметить, что при обморожениях и ожогах Фурацилин является лишь вспомогательным средством – не нужно возлагать на него большие надежды, а лучше предпринять всё чтобы как можно быстрее добраться до ближайшей больницы, где смогут оказать комплексную помощь. Также абсолютно бессмысленно применение препарата при ожогах и обморожениях четвертой степени. В подобных случаях в дело вступают хирурги; лекарства нужно для полоскания рта в случае появления там ранок или язв. Для этого одну таблетку растворяют в 100 миллиграммах воды и полощут рот 3–4 минуты. Ни таблетку, ни получившийся раствор глотать ни в коем случае нельзя. И что ещё более важно – нельзя заменять таблетки спиртовым раствором. Выше уже писалось, что состав двух видов лекарства отличается друг от друга.
лекарства нужно для полоскания рта в случае появления там ранок или язв. Для этого одну таблетку растворяют в 100 миллиграммах воды и полощут рот 3–4 минуты. Ни таблетку, ни получившийся раствор глотать ни в коем случае нельзя. И что ещё более важно – нельзя заменять таблетки спиртовым раствором. Выше уже писалось, что состав двух видов лекарства отличается друг от друга. каждым, порой аллергические реакции проявляют себя неожиданно и весьма необычно, посему можно приобрести препарат и начать его использовать, не зная о помехе. В таком случае нужно немедленно прекратить принимать лекарство и обратится к врачу с целью замены. Фурацилин отличается от других методом действия, однако, это не означает, что у него нет аналогов.
каждым, порой аллергические реакции проявляют себя неожиданно и весьма необычно, посему можно приобрести препарат и начать его использовать, не зная о помехе. В таком случае нужно немедленно прекратить принимать лекарство и обратится к врачу с целью замены. Фурацилин отличается от других методом действия, однако, это не означает, что у него нет аналогов. средство, названное не по отечественной, а по международной классификации. Принцип его действия ничем не отличается от Фурацилина ввиду абсолютной идентичности активного вещества, содержащегося в обоих препаратах.
средство, названное не по отечественной, а по международной классификации. Принцип его действия ничем не отличается от Фурацилина ввиду абсолютной идентичности активного вещества, содержащегося в обоих препаратах. Убрать слизь из носоглотки можно с помощью санирующих процедур и деконгестантов (сосудосуживающих средств). Но прежде чем использовать лекарства, необходимо точно определить причину возникновения воспаления в ЛОР-органах. Если не ликвидировать инфекцию в респираторном тракте, рано или поздно это приведет к серьезным осложнениям.
Убрать слизь из носоглотки можно с помощью санирующих процедур и деконгестантов (сосудосуживающих средств). Но прежде чем использовать лекарства, необходимо точно определить причину возникновения воспаления в ЛОР-органах. Если не ликвидировать инфекцию в респираторном тракте, рано или поздно это приведет к серьезным осложнениям.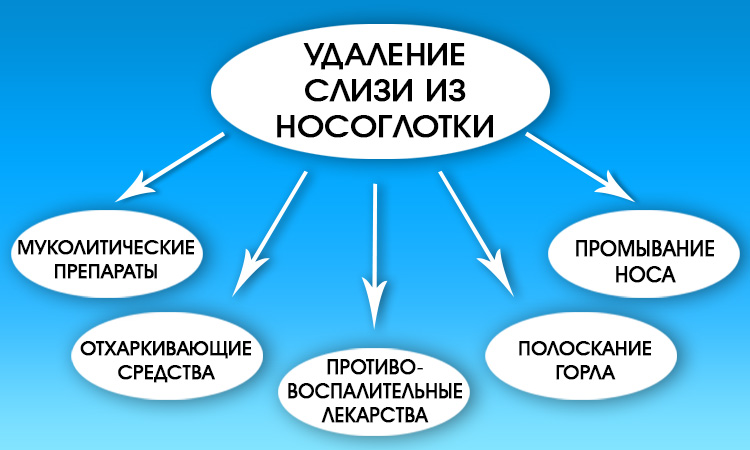
 «Пропосол»;
«Пропосол»; Здесь для подачи жидкости в носовую полость применяется пипетка. Чтобы обеспечить качественное промывание носоглотки в данном случае, необходимо еще до начала процедуры тщательно высморкаться. Это очистит носовые ходы от скопившейся там слизи и позволит каплям раствора беспрепятственно проникнуть в носоглотку.
Здесь для подачи жидкости в носовую полость применяется пипетка. Чтобы обеспечить качественное промывание носоглотки в данном случае, необходимо еще до начала процедуры тщательно высморкаться. Это очистит носовые ходы от скопившейся там слизи и позволит каплям раствора беспрепятственно проникнуть в носоглотку. использование специального прибора для подачи жидкости под небольшим давлением. Обычно в качестве такого инструмента применяется резиновая груша-спринцовка или шприц со снятой иглой. Промывание носоглотки в этом случае предполагает следующие действия:
использование специального прибора для подачи жидкости под небольшим давлением. Обычно в качестве такого инструмента применяется резиновая груша-спринцовка или шприц со снятой иглой. Промывание носоглотки в этом случае предполагает следующие действия: ноздрю и наклоните емкость, чтобы раствор начала вливаться в нос.
ноздрю и наклоните емкость, чтобы раствор начала вливаться в нос.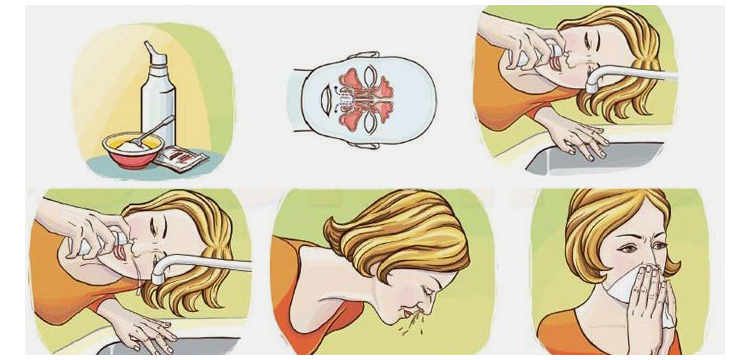
 Здоровье
Здоровье 





 Нос одним из первых сталкивается с различными инфекционными агентами, поэтому и слизь в носоглотке появляется довольно часто.
Нос одним из первых сталкивается с различными инфекционными агентами, поэтому и слизь в носоглотке появляется довольно часто.











 Загрузка…
Загрузка…




 Прежде чем определить, какие антибиотики принимать при гайморите у взрослых и детей, нужно разобраться с тем, что именно это за болезнь, чем она спровоцирована и какие имеет признаки. При гайморите болезнетворные микроорганизмы проникают в так называемые гайморовы пазухи, расположенные по обеим сторонам носа. В этих пазухах накапливаются бактерии, и они предотвращают проникновение в организм скопившейся слизи.
Прежде чем определить, какие антибиотики принимать при гайморите у взрослых и детей, нужно разобраться с тем, что именно это за болезнь, чем она спровоцирована и какие имеет признаки. При гайморите болезнетворные микроорганизмы проникают в так называемые гайморовы пазухи, расположенные по обеим сторонам носа. В этих пазухах накапливаются бактерии, и они предотвращают проникновение в организм скопившейся слизи. Гайморит образуется у взрослых и детей и если его неправильно лечить, то он переходит в хроническую стадию, периодически обостряющуюся при переохлаждении. Если наблюдается гайморит антибиотики в основном назначаются из группы пенициллинов. Классическим средством считается Амоксициллин, однако, многие доктора считают, что оно недостаточно эффективно.
Гайморит образуется у взрослых и детей и если его неправильно лечить, то он переходит в хроническую стадию, периодически обостряющуюся при переохлаждении. Если наблюдается гайморит антибиотики в основном назначаются из группы пенициллинов. Классическим средством считается Амоксициллин, однако, многие доктора считают, что оно недостаточно эффективно. Наиболее популярным средством считается Азитромицин. Он устраняет совершенно все типы бактерий, провоцирующих возникновение гайморита. Подобные антибиотики при гайморите назначаются даже беременным и людям, страдающим осложненной формой болезни. Зачастую также назначают Кларитромицин, Эритромицин и Сумамед.
Наиболее популярным средством считается Азитромицин. Он устраняет совершенно все типы бактерий, провоцирующих возникновение гайморита. Подобные антибиотики при гайморите назначаются даже беременным и людям, страдающим осложненной формой болезни. Зачастую также назначают Кларитромицин, Эритромицин и Сумамед. Обязательно нужно знать, какой антибиотик при гайморите назначают, если не помогают пенициллины и макролиды. Подобрать хороший препарат может только врач после проведенного обследования. Самыми эффективными таблетками считаются Супракс, Альфацет, Зиннат, Цефтриаксон.
Обязательно нужно знать, какой антибиотик при гайморите назначают, если не помогают пенициллины и макролиды. Подобрать хороший препарат может только врач после проведенного обследования. Самыми эффективными таблетками считаются Супракс, Альфацет, Зиннат, Цефтриаксон. Широко применяются антибиотики при гайморите у взрослых местного воздействия, так как они действуют только на очаг воспаления, не влияя при этом на организм. Воздействовать на бактерии стоит только с помощью наружных средств. Для проведения терапии широко применяются:
Широко применяются антибиотики при гайморите у взрослых местного воздействия, так как они действуют только на очаг воспаления, не влияя при этом на организм. Воздействовать на бактерии стоит только с помощью наружных средств. Для проведения терапии широко применяются: Лучший антибиотик при гайморите должен не только убивать болезнетворные микроорганизмы, но и устранить закупорки протоков, разжижая вязкие выделения, скопившиеся в носовых пазухах. Наиболее популярными каплями считаются Изофра, Полидекса, Биопарокс. Эти средства выпускаются в форме спреев, причем Биопарокс можно применять через рот или нос. Для вдыхания средства через небулайзер нужно принимать Флуимуцил. Название антибактериальных препаратов должен определять только доктор.
Лучший антибиотик при гайморите должен не только убивать болезнетворные микроорганизмы, но и устранить закупорки протоков, разжижая вязкие выделения, скопившиеся в носовых пазухах. Наиболее популярными каплями считаются Изофра, Полидекса, Биопарокс. Эти средства выпускаются в форме спреев, причем Биопарокс можно применять через рот или нос. Для вдыхания средства через небулайзер нужно принимать Флуимуцил. Название антибактериальных препаратов должен определять только доктор.










 В зависимости от формы выпуска и способа применения антибиотики против гайморита делятся на две группы. Первая из них — местные. С их помощью обрабатывают носовые ходы — это мази и растворы для промывания носа. Вторая группа — системные средства. Эти средства применяются в виде инъекций или таблеток, а также капсул.
В зависимости от формы выпуска и способа применения антибиотики против гайморита делятся на две группы. Первая из них — местные. С их помощью обрабатывают носовые ходы — это мази и растворы для промывания носа. Вторая группа — системные средства. Эти средства применяются в виде инъекций или таблеток, а также капсул. Неприятные последствия лечения подобными средствами редки. Однако неправильная дозировка антибиотика чревата побочными эффектами со стороны ЖКТ. Также возможен аллергический ринит и другие проявления индивидуальной непереносимости.
Неприятные последствия лечения подобными средствами редки. Однако неправильная дозировка антибиотика чревата побочными эффектами со стороны ЖКТ. Также возможен аллергический ринит и другие проявления индивидуальной непереносимости. Если больному требуется лечение хронического гайморита антибиотиками, врач может назначить цефалоспорины. Их химическая структура похожа на пенициллин, но они обладают большей устойчивостью к пенициллинрезистентным микроорганизмам.
Если больному требуется лечение хронического гайморита антибиотиками, врач может назначить цефалоспорины. Их химическая структура похожа на пенициллин, но они обладают большей устойчивостью к пенициллинрезистентным микроорганизмам. Это бактериостатические лекарства, воздействующие на хламидии и микоплазму. Это значит, что они останавливают развитие внутриклеточных возбудителей острого гайморита. Лучшие современные антибиотики от гайморита для аллергиков, поскольку не родственны двум предыдущим группам. Поэтому если цефалоспорины при гайморите не могут быть вам назначены, азалиды — прекрасный выход.
Это бактериостатические лекарства, воздействующие на хламидии и микоплазму. Это значит, что они останавливают развитие внутриклеточных возбудителей острого гайморита. Лучшие современные антибиотики от гайморита для аллергиков, поскольку не родственны двум предыдущим группам. Поэтому если цефалоспорины при гайморите не могут быть вам назначены, азалиды — прекрасный выход. Однако оториноларинголог назначает аминогликозиды при гайморите, если не помогают другие средства. Системные антибиотики при простуде (гайморите) — препараты резерва. А вот местные средства допускаются. В список аминогликозидов для местного применения от гайморита входят Изофра и Полидекса. Первый представитель этой группы полусинтетических лекарств содержит фрамицетин, а второй — неомицин.
Однако оториноларинголог назначает аминогликозиды при гайморите, если не помогают другие средства. Системные антибиотики при простуде (гайморите) — препараты резерва. А вот местные средства допускаются. В список аминогликозидов для местного применения от гайморита входят Изофра и Полидекса. Первый представитель этой группы полусинтетических лекарств содержит фрамицетин, а второй — неомицин. Прекрасно ускоряют процесс выздоровления больного человека благодаря противовоспалительному эффекту. Фузафунгин является антибиотиком местного действия. Известный препарат с данным активным компонентом — Биопарокс, который выпускается в виде аэрозоля. Им обрабатывают нос, а также уши и горло, если есть необходимость.
Прекрасно ускоряют процесс выздоровления больного человека благодаря противовоспалительному эффекту. Фузафунгин является антибиотиком местного действия. Известный препарат с данным активным компонентом — Биопарокс, который выпускается в виде аэрозоля. Им обрабатывают нос, а также уши и горло, если есть необходимость. Проблема заключается в том, что возбудитель часто не определён. Тогда врачи выбирают, какой антибиотик можно принимать при гайморите у взрослых пациентов, эмпирическим путём. Обычно это антибиотики широкого спектра действия. В их перечень входят:
Проблема заключается в том, что возбудитель часто не определён. Тогда врачи выбирают, какой антибиотик можно принимать при гайморите у взрослых пациентов, эмпирическим путём. Обычно это антибиотики широкого спектра действия. В их перечень входят: Загрузка…
Загрузка… [19], [20], [21], [22], [23], [24], [25]
[19], [20], [21], [22], [23], [24], [25]










 Обладает заметным противовоспалительным эффектом, уменьшает количество приступов, а также их силу. Восстанавливает раздражённую гортань, способствует улучшению отхаркивания, снижая густоту и вязкость мокроты.
Обладает заметным противовоспалительным эффектом, уменьшает количество приступов, а также их силу. Восстанавливает раздражённую гортань, способствует улучшению отхаркивания, снижая густоту и вязкость мокроты. Останавливает проблему, воздействуя на определённый участок ЦНС. Не угнетает функцию дыхания, не приводит к раздражению ЖКТ. Имеет противовоспалительный эффект.
Останавливает проблему, воздействуя на определённый участок ЦНС. Не угнетает функцию дыхания, не приводит к раздражению ЖКТ. Имеет противовоспалительный эффект. Препарат блокирует кашлевой рефлекс, снимает спазм с бронхов, оказывает небольшое анестезирующее влияние.
Препарат блокирует кашлевой рефлекс, снимает спазм с бронхов, оказывает небольшое анестезирующее влияние. Вызывает заметный отхаркивающий эффект. Хорошо очищает бронхи, разрежая мокроту и улучшая её выделение.
Вызывает заметный отхаркивающий эффект. Хорошо очищает бронхи, разрежая мокроту и улучшая её выделение. Имеет заметное муколитическое действие, разрежая слизь, накапливающуюся в трахеях, бронхах, носоглотке и гортани.
Имеет заметное муколитическое действие, разрежая слизь, накапливающуюся в трахеях, бронхах, носоглотке и гортани. Главное активное вещество амброксол увеличивает содержания в бронхах слизи и выводит её оттуда. Лазолван также влияет на процесс формирования в лёгких сурфактанта, способствующего расправлению альвеол.
Главное активное вещество амброксол увеличивает содержания в бронхах слизи и выводит её оттуда. Лазолван также влияет на процесс формирования в лёгких сурфактанта, способствующего расправлению альвеол. Стоптуссин является комбинированным медикаментозным препаратом, имеющим отхаркивающий эффект. Главные компоненты лекарства — бутамират и гвайфенезин. Первый оказывает анальгезирующее влияние на оболочки бронхов, а второй разрежает слизь, делая не такой густой, и способствуя её лучшему отхождению.
Стоптуссин является комбинированным медикаментозным препаратом, имеющим отхаркивающий эффект. Главные компоненты лекарства — бутамират и гвайфенезин. Первый оказывает анальгезирующее влияние на оболочки бронхов, а второй разрежает слизь, делая не такой густой, и способствуя её лучшему отхождению. Это отхаркивающее средство, главным веществом которого является амброксол, разжижающий мокроту. Оно уменьшает её вязкость и адгезивные свойства.
Это отхаркивающее средство, главным веществом которого является амброксол, разжижающий мокроту. Оно уменьшает её вязкость и адгезивные свойства. Средство эффективно стимулирует разрежение мокроты, облегчает ее отхождение. Снимает отёчность слизистой бронхов, заметно смягчая приступы кашля.
Средство эффективно стимулирует разрежение мокроты, облегчает ее отхождение. Снимает отёчность слизистой бронхов, заметно смягчая приступы кашля.




 Чем лечить сильный кашель
Чем лечить сильный кашель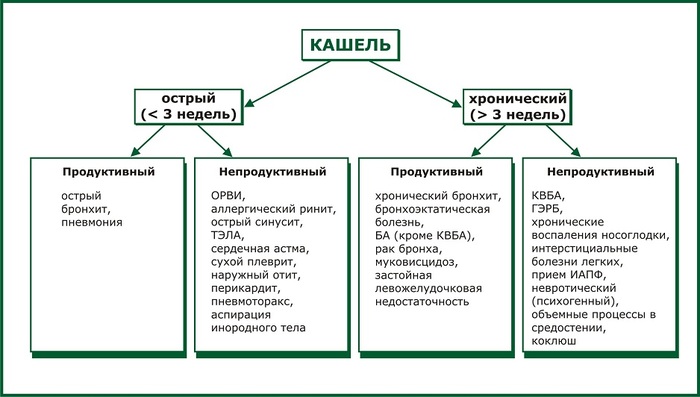

 Самые популярные виды антибиотиков для взрослых, которые принимаются по назначению врача:
Самые популярные виды антибиотиков для взрослых, которые принимаются по назначению врача:



 Какие бы народные методы не применялись, перед их применением нужно проконсультироваться с врачом, который поможет выбрать наиболее эффективный из всех.
Какие бы народные методы не применялись, перед их применением нужно проконсультироваться с врачом, который поможет выбрать наиболее эффективный из всех.


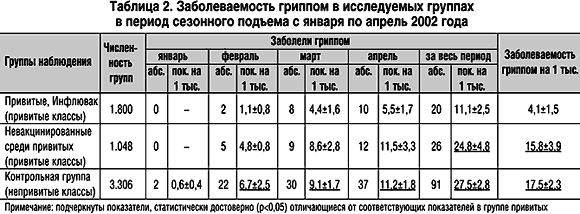
 Грипп — Данные Всемирной организации здравоохранения (ВОЗ)
Грипп — Данные Всемирной организации здравоохранения (ВОЗ)
 Вакцинация проводится в прививочном кабинете, с соблюдением всех требований санитарного режима. Все препараты сертифицированы. Сертификат на препарат предоставляется по первому требованию.
Вакцинация проводится в прививочном кабинете, с соблюдением всех требований санитарного режима. Все препараты сертифицированы. Сертификат на препарат предоставляется по первому требованию.



















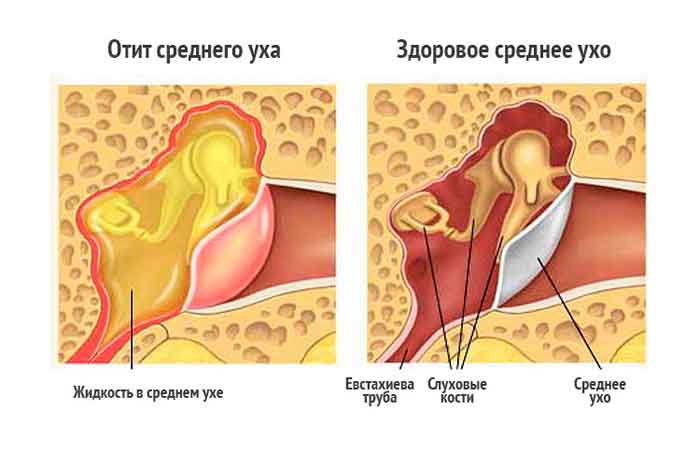
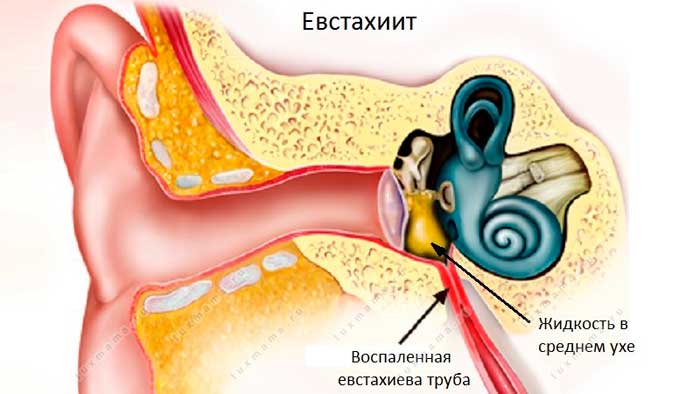
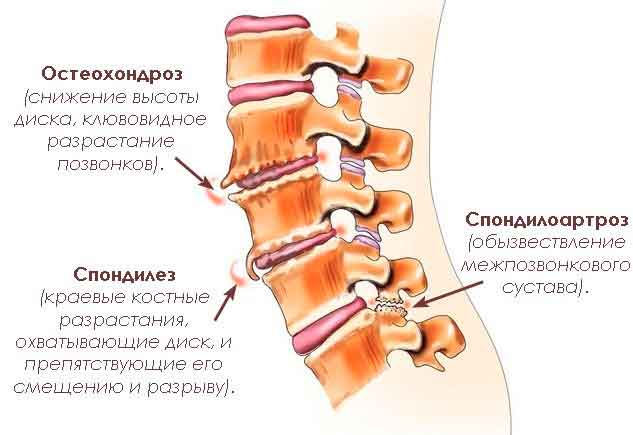





 Важная информация
Важная информация


 При вегето-сосудистой дистонии, которая также сопровождается заложенностью ушей и головной болью, назначаются антидепрессанты и транквилизаторы. Их назначает только лечащий врач.
При вегето-сосудистой дистонии, которая также сопровождается заложенностью ушей и головной болью, назначаются антидепрессанты и транквилизаторы. Их назначает только лечащий врач.

 Иногда у людей болит голова за ушами после пребывания на сквозняке или осуществления резкого движения головой. Чаще всего это оказывается результатом локального воспаления мышц шеи или затылка. Состояние неопасное, но очень неприятное. Боль отсутствует в состоянии покоя, резко появляется при любом неосторожном движении. Она жгучая, интенсивная, не позволяет пошевелиться, из-за чего снижает активность и работоспособность. Нажим на проблемный участок редко усиливает симптом. Дополнительные проявления в большинстве случаев отсутствуют.
Иногда у людей болит голова за ушами после пребывания на сквозняке или осуществления резкого движения головой. Чаще всего это оказывается результатом локального воспаления мышц шеи или затылка. Состояние неопасное, но очень неприятное. Боль отсутствует в состоянии покоя, резко появляется при любом неосторожном движении. Она жгучая, интенсивная, не позволяет пошевелиться, из-за чего снижает активность и работоспособность. Нажим на проблемный участок редко усиливает симптом. Дополнительные проявления в большинстве случаев отсутствуют.
 Это внушительный перечень заболеваний: грыжи, опухоли, артрит, сколиоз, миозит, инфекционные поражения и многое другое. Изменение структуры составляющих верхней части позвоночного столба или окружающих их тканей приводит к нарушению проходимости расположенных там каналов. Это вызывает передавливание артерий и сосудов, раздражение нервных волокон. Мышцы и головной мозг перестают получать в нужном объеме кислород и питательные вещества. Нарушение процесса оттока крови приводит к отравлению клеток продуктами обмена. Клиническая картина зависит от типа заболевания, но практически всегда у пациента присутствует боль в затылке, отдающая за правое или левое ухо.
Это внушительный перечень заболеваний: грыжи, опухоли, артрит, сколиоз, миозит, инфекционные поражения и многое другое. Изменение структуры составляющих верхней части позвоночного столба или окружающих их тканей приводит к нарушению проходимости расположенных там каналов. Это вызывает передавливание артерий и сосудов, раздражение нервных волокон. Мышцы и головной мозг перестают получать в нужном объеме кислород и питательные вещества. Нарушение процесса оттока крови приводит к отравлению клеток продуктами обмена. Клиническая картина зависит от типа заболевания, но практически всегда у пациента присутствует боль в затылке, отдающая за правое или левое ухо.

 Заболевание инфекционной природы характеризуется поражением сосцевидного отростка, расположенного за ушами. Пористая структура образования предрасположена к тому, что оно способно быстро заполниться гноем из имеющихся рядом источников воспаления. В результате развития болезни у человека постоянно болит голова и отдает в уши, повышается температура, снижается слух. При нажатии на участок за ушной раковиной болезненность усиливается, чувствуется отечность. Из ушей может пойти гной. При отсутствии профессиональной помощи возникает риск развития абсцесса мозга, менингита, воспаления слухового лабиринта.
Заболевание инфекционной природы характеризуется поражением сосцевидного отростка, расположенного за ушами. Пористая структура образования предрасположена к тому, что оно способно быстро заполниться гноем из имеющихся рядом источников воспаления. В результате развития болезни у человека постоянно болит голова и отдает в уши, повышается температура, снижается слух. При нажатии на участок за ушной раковиной болезненность усиливается, чувствуется отечность. Из ушей может пойти гной. При отсутствии профессиональной помощи возникает риск развития абсцесса мозга, менингита, воспаления слухового лабиринта.
 Гнойники на миндалинах явление всегда неожиданное и вызывает беспокойство даже у тех, кто сталкивается с ними не в первый раз.
Гнойники на миндалинах явление всегда неожиданное и вызывает беспокойство даже у тех, кто сталкивается с ними не в первый раз.

 Гнойники на миндалинах: фото
Гнойники на миндалинах: фото









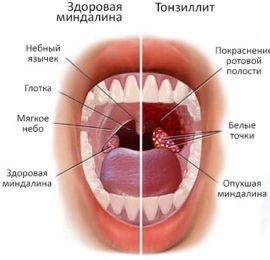
 Это особые категории пациентов, которым противопоказаны многие медикаменты, в то время как иммунная система работает не в полную силу. Для беременных женщин ангина опасна на любом сроке. В первом триместре болезнь может вызвать сильный токсикоз, угрозу выкидыша или нарушить ход развития будущего ребенка.
Это особые категории пациентов, которым противопоказаны многие медикаменты, в то время как иммунная система работает не в полную силу. Для беременных женщин ангина опасна на любом сроке. В первом триместре болезнь может вызвать сильный токсикоз, угрозу выкидыша или нарушить ход развития будущего ребенка. Полноценное питание с присутствием в рационе достаточного количества белковых продуктов: мяса, субпродуктов, рыбы, молока, кисломолочных изделий, а также зелени, фруктов и овощей.
Полноценное питание с присутствием в рационе достаточного количества белковых продуктов: мяса, субпродуктов, рыбы, молока, кисломолочных изделий, а также зелени, фруктов и овощей.
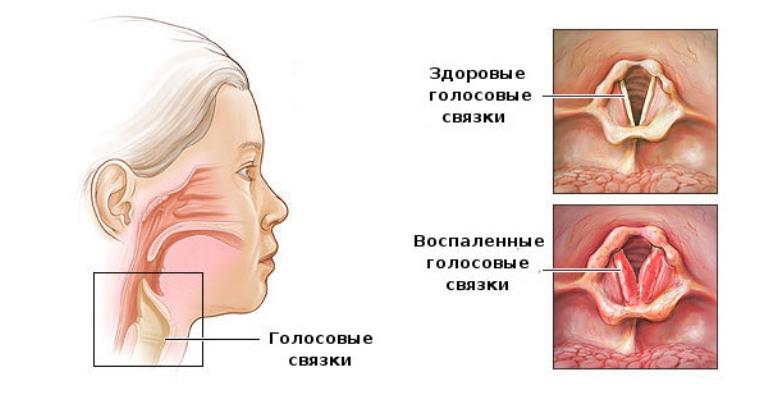









 Дети подвержены заболеваниям сильнее, чем взрослые, ведь детская иммунная система еще не до конца сформирована. Это касается и защитных функций организма. Поэтому при любых симптомах следует незамедлительно обращаться к врачу, чтобы назначить полноценное лечение.
Дети подвержены заболеваниям сильнее, чем взрослые, ведь детская иммунная система еще не до конца сформирована. Это касается и защитных функций организма. Поэтому при любых симптомах следует незамедлительно обращаться к врачу, чтобы назначить полноценное лечение.

 Для того, чтобы предотвратить появление гнойных образований, нужно придерживаться предписанных врачами правил:
Для того, чтобы предотвратить появление гнойных образований, нужно придерживаться предписанных врачами правил: Гной на миндалинах не такое уж редкое явление. Хоть раз в жизни с ним встречался практически каждый человек, а кто-то сталкивался с подобным симптомом неоднократно.
Гной на миндалинах не такое уж редкое явление. Хоть раз в жизни с ним встречался практически каждый человек, а кто-то сталкивался с подобным симптомом неоднократно. Гной на гландах: фото
Гной на гландах: фото




















 В качестве антисептического препарата врачи-отоларингологи могут назначать Мирамистин для горла.
В качестве антисептического препарата врачи-отоларингологи могут назначать Мирамистин для горла. В отношении грибков раствор хорошо справляется с аскомицетами (рода Пеницилл и Аспергилл), дрожжевыми и дрожжеподобными грибами (рода Кандида), патогенными микроорганизмами, вызывающими себорейный дерматит и др.
В отношении грибков раствор хорошо справляется с аскомицетами (рода Пеницилл и Аспергилл), дрожжевыми и дрожжеподобными грибами (рода Кандида), патогенными микроорганизмами, вызывающими себорейный дерматит и др.



 Препарат, который выпускают с распыляющей насадкой, дает возможность орошать слизистые ткани, распыляя его на большую площадь ротовой полости и глотки.
Препарат, который выпускают с распыляющей насадкой, дает возможность орошать слизистые ткани, распыляя его на большую площадь ротовой полости и глотки.

 Что говорит доктор Комаровский об употреблении антисептического соединения при лечении заболеваний миндалин у новорожденных деток?
Что говорит доктор Комаровский об употреблении антисептического соединения при лечении заболеваний миндалин у новорожденных деток? Если говорить о введении активного компонента кормящей маме, то и здесь не указано, противопоказан ли он в период лактации. При грудном вскармливании он не опасен, поскольку не проникает через кожу или слизистые оболочки, поэтому не попадает в молоко.
Если говорить о введении активного компонента кормящей маме, то и здесь не указано, противопоказан ли он в период лактации. При грудном вскармливании он не опасен, поскольку не проникает через кожу или слизистые оболочки, поэтому не попадает в молоко.












































 Для этих целей существуют специальные приспособления, которые предлагает любая аптека. Но многие считают, что можно обойтись и без дополнительных затрат, если научиться дышать над картошкой. И это так. Необходимо лишь знать несколько простых рекомендаций о том, как провести процедуру в домашних условиях безопасным и максимально эффективным способом.
Для этих целей существуют специальные приспособления, которые предлагает любая аптека. Но многие считают, что можно обойтись и без дополнительных затрат, если научиться дышать над картошкой. И это так. Необходимо лишь знать несколько простых рекомендаций о том, как провести процедуру в домашних условиях безопасным и максимально эффективным способом. Во-первых, положительное действие оказывает прогревание дыхательных путей паром. При этом происходит увлажнение слизистых оболочек, что приводит к разжижжению скопившейся мокроты. Влажный и теплый пар способствует отхождению слизи из бронхов, что является основным условием положительного исхода заболевания. К тому же кожура картофеля содержит огромное количество веществ, которые вместе с паром проникают в дыхательные пути, смягчают их и даже снимают аллергическую реакцию. Больной испытывает облегчение после ингаляции: ему легче дышать, проще откашливаться и не першит в горле и в бронхах.
Во-первых, положительное действие оказывает прогревание дыхательных путей паром. При этом происходит увлажнение слизистых оболочек, что приводит к разжижжению скопившейся мокроты. Влажный и теплый пар способствует отхождению слизи из бронхов, что является основным условием положительного исхода заболевания. К тому же кожура картофеля содержит огромное количество веществ, которые вместе с паром проникают в дыхательные пути, смягчают их и даже снимают аллергическую реакцию. Больной испытывает облегчение после ингаляции: ему легче дышать, проще откашливаться и не першит в горле и в бронхах. Если вы в первый раз будете делать ингаляцию паром, необходимо заранее подготовиться. Когда все вещи будут под рукой, процедура пройдет максимально комфортно для вас. Итак, для того чтобы дышать над картошкой, вам понадобятся легкое, но плотное одеяло, полотенце или плед для укутывания кастрюли с картофелем и носовой платок.
Если вы в первый раз будете делать ингаляцию паром, необходимо заранее подготовиться. Когда все вещи будут под рукой, процедура пройдет максимально комфортно для вас. Итак, для того чтобы дышать над картошкой, вам понадобятся легкое, но плотное одеяло, полотенце или плед для укутывания кастрюли с картофелем и носовой платок. Дышать над картошкой или над картофельными очистками при малейших признаках простуды и кашля заставляли в детстве практически каждого.
Дышать над картошкой или над картофельными очистками при малейших признаках простуды и кашля заставляли в детстве практически каждого.


 Но при всей кажущейся безопасности лучше отказаться от них и выбирать более современные методы при лечении детей, особенно дошкольного возраста.
Но при всей кажущейся безопасности лучше отказаться от них и выбирать более современные методы при лечении детей, особенно дошкольного возраста.