7 ошибок, из-за которых насморк не проходит
Говорят, если насморк лечить, он проходит за неделю, а если не лечить, то за семь дней. Обычно так и есть. Но иногда, даже несмотря на лечение, сопли задерживаются на неделю, две, три… А это уже хронический ринит.
Вот почему так происходит.
1. Вы выбрали неподходящие препараты
Насморк кажется столь обыденным явлением, что так и хочется заняться самолечением. Хлюпая носом, вы приходите в аптеку и просите фармацевта: «А дайте-ка мне какие-нибудь капли от соплей». И получаете препарат, возможно популярный и действенный, но не подходящий конкретно вам.
Дело в том, что у насморка может быть множество причин , помимо простуды. Например:
- аллергия: от популярной сезонной до холодовой;
- излишне сухой и пыльный воздух в помещении, где вы проводите большую часть дня;
- гормональные изменения в организме: беременность, климакс, развивающийся диабет и так далее;
- даже случайно попавший в носовые ходы крохотный предмет…
Каждая из этих причин требует своей схемы лечения. И те медикаменты, которые помогут при одной, окажутся категорически неэффективными или даже ухудшат симптомы при другой. Так, сосудосуживающие капли не избавят вас от насморка, вызванного посторонним предметом в носу.
Что с этим делать
Чтобы не ошибиться и не капать в нос то, что не подходит в вашей ситуации и не сможет её улучшить, покупайте лишь те лекарства, которые выпишет вам терапевт или лор.
Если вы уже пользуетесь каким-то медикаментом, отмените его и обговорите возможные альтернативы всё с тем же врачом.
2. Вы злоупотребляете сосудосуживающими средствами
Сосудосуживающие капли и спреи действительно помогают быстро остановить насморк. Но в инструкции к большинству из них не зря написано: «Использовать не более 3–5 дней». Продолжая закапывать их сверх оговорённого срока, вы рискуете заработать так называемый медикаментозный ринит .
Сосудосуживающие средства, как ясно из названия, уменьшают просвет кровеносных сосудов носа. За счёт этого снимается отёк слизистой оболочки, из-за которого мы и ощущаем заложенность. Звучит вдохновляюще, но, увы, тут есть два неприятных момента.
Сосуды, во-первых, привыкают к лекарству и перестают на него реагировать. А во-вторых, отвыкают сужаться самостоятельно — им требуется лекарство. Но на него-то они уже не реагируют. Получается эдакий замкнутый круг: нос уже не может избавиться от заложенности сам, а сосудосуживающие средства больше не помогают.
Стремясь всё-таки вздохнуть свободно, вы увеличиваете дозу медикамента. И на время это действительно срабатывает, но затем всё повторяется. Дозу приходится раз за разом увеличивать, и в конце концов вы уже не можете жить без заветного флакончика, а насморк превращается в постоянного спутника.
Что с этим делать
Как можно быстрее отправляйтесь к лору и решайте возникшую проблему в тесном сотрудничестве. Скорее всего, вам придётся отменить препарат и терпеть заложенность носа, пока сосуды не восстановятся.
3. Вы закапываете в нос луковый сок и другие народные средства
Лук — прекрасное средство для облегчения симптомов заложенности носа. Эксперты, опрошенные известным медицинским ресурсом WebMD, даже рекомендуют использовать его в комнатах, где спят простуженные малыши. Мол, нарежьте свежий сочный лук кольцами, выложите на тарелочку и поставьте её у изголовья детской кроватки. Содержащаяся в луке сера поможет нормализовать отток слизи, и в результате младенец сможет свободно вздохнуть.
Всё хорошо, кроме одного: речь идёт о вдыхании запаха лука, но ни в коем случае не о луковых каплях в нос! Слизистая оболочка носоглотки очень чувствительна. Едкий луковый сок может её повредить или пересушить, лишив организм природной защиты от инфекций. А это значит, что болезнь затянется.
То же касается и других народных рецептов вроде капель из лимона, раствора хозяйственного мыла и так далее. Используя их, вы делаете уверенный шаг к хроническому риниту.
Что с этим делать
Отменить луковые капли и заняться восстановлением повреждённой слизистой. Лучше всего это делать под руководством лора.
Чаще всего восстановление слизистой означает лишь её увлажнение: следите, чтобы воздух был влажным, и несколько раз в день промывайте нос солевыми растворами. Их можно купить в аптеке или приготовить самостоятельно: в стакан тёплой воды добавьте по ¹⁄₄ чайной ложки соли и соды.
4. Вы спите и работаете в помещении с пониженной влажностью воздуха
Чтобы нос (да и весь организм в целом) функционировал нормально, влажность воздуха в квартире или офисе должна составлять 40–60%. Однако бывает, что воздух пересушен. Чаще всего это случается зимой из-за закрытых окон и работающих отопительных приборов. Тогда влажность падает до 15–20%.
В таких условиях слизистая оболочка носа пересыхает , истончается. И организм либо легче цепляет инфекции (вы не вылезаете из простуд с ринитом в качестве одного из ключевых симптомов), либо запускает процесс усиленного производства соплей, чтобы течью из носа компенсировать недостаток увлажнения.
Что с этим делать
Начните увлажнять воздух в помещении. Купите специальный прибор или сделайте его самостоятельно.
Если это не ваш вариант, регулярно увлажняйте носовые ходы солевыми растворами. Как их делать, читайте в предыдущем пункте.
5. Вы переносите насморк на ногах
Насморк не то состояние, ради которого можно брать больничный. Но если он сопровождается простудой и общим ухудшением самочувствия, крайне желательно снизить активность.
Идеальный вариант — пару дней провести дома, под тёплым одеялом, налегая на горячее питьё. В этом случае все силы организма будут направлены на борьбу с инфекцией, а вместе с простудой вы избавитесь и от ринита.
Если же релакс вам только снится, борьба может затянуться, а насморк — перейти в хроническую форму.
Что с этим делать
Позвольте себе отдохнуть, дав иммунной системе возможность справиться с заболеванием.
6. У вас полипы или другие осложнения, о которых вы ещё не знаете
Иногда отёк тканей в носу становится привычным. Это случается, например, у тех, кто страдает от сезонных аллергий или уже много лет переносит простуды на ногах. Отёчные участки слизистой потихоньку увеличиваются. Так в носоглотке появляются наросты — полипы .
Пока полипы маленькие, они не дают о себе знать. Но год от года они растут и в какой-то момент начинают задерживать слизь в носовых проходах. Так возникают симптомы заложенности носа и насморка, который никак не проходит.
Причинами хронического ринита могут быть и другие осложнения. К примеру, воспаления придаточных пазух носа либо перенесённые травмы, которые искривляют носовые ходы.
Что с этим делать
Любой насморк, затянувшийся дольше чем на 5–7 дней, надо показать врачу. Специалист предложит схему лечения, которая подойдёт именно вам. Схема может включать в себя физиопроцедуры, лекарственные препараты и даже хирургическое вмешательство (если выяснится, что причина заложенности носа — крупные полипы или, положим, искривление носовой перегородки).
7. Вы неправильно сморкаетесь
Регулярно прочищать нос — важный пункт в лечении насморка. Но этим часто пренебрегают. Кто-то стесняется сморкаться и деликатно прикладывает к носу платочек. Кто-то, напротив, сморкается слишком активно — так, что слизь вылетает чуть ли не из ушей.
Оба варианта плохи. В первом случае вы копите сопли внутри носоглотки, создавая идеальную среду для размножения бактерий. Во втором рискуете загнать слизь в гайморовы пазухи, что чревато гайморитом.
Что с этим делать
Сморкаться регулярно и правильно . Вот так:
- Сделайте глубокий вдох через рот.
- Прижмите пальцем одну ноздрю.
- Резко выдохните через свободную ноздрю.
- Теперь прижмите пальцами очищенную часть носа и повторите те же манипуляции для второй ноздри.
Сморкайтесь по мере необходимости, но не реже нескольких раз в день. Это не даст слизи скапливаться в носу и убережёт вас от осложнений.
Читайте также
Почему долго не проходит насморк у взрослого — что делать, если насморк не проходит больше 2 недель
В сегодняшнем быстроменяющемся мире нельзя позволить себе длительный отпуск по болезни, тем более, если единственным симптомом будет обычный насморк. К сожалению, этот распространенный симптом существенно ухудшает качество жизни и снижает работоспособность. Конечно, можно терпеть и надеяться, что заболевание пройдет само собой, ведь именно так иногда и происходит.
Причины, симптоматика и прогноз
Среди всех вирусов, которые могут вызывать простуду, риновирусы являются наиболее распространенными. Вирус простуды проникает в организм через рот, глаза или через пазухи носа, если он передается воздушно-капельным путем. При простуде обычно, когда возникает кашель, чихание, хрипы в горле, заложенность носа, слезотечения, боли в горле. Обычно именно боль в горле является первым симптомом простуды, который сопровождается насморком. Иногда простуда может вызвать другие симптомы, такие как легкая лихорадка и боль в суставах. Симптомы могут проявиться через несколько дней после заражения.
Как долго длится простуда
У взрослых простуда обычно проходит в течение 7-10 дней. При кашле восстановление может занять немного больше времени. Взрослым нужно около 18 дней, чтобы полностью оправиться от кашля, в то время как детям может на это потребоваться три недели.
Хотя простуду и грипп часто путают, на самом деле, это совершенно разные заболевания, которые вызывают разные типы вирусов. Диагностированная простуда, вызванная соответствующим вирусом, не может «превратиться» в грипп. Более того, симптомы гриппа, как правило, хуже, чем симптомы простуды, и они появляются внезапно.
Если насморк не проходит больше 2 недель
Простуда обычно длится от 3 до 7 дней, но иногда заложенность носа держится до 2 недель. Если болезненное состояние слишком затянулось, этому может быть несколько причин:
- Недостаточно отдыха. Сон помогает иммунной системе работать правильно. Во время простуды нужно как следует высыпаться, чтобы помочь телу бороться с вирусом. Делать это нужно прямо с первых же дней с появления симптомов простуды. Исследования показали, что люди, которые спят менее 7 часов в сутки, имеют в три раза больше шансов заболеть, чем люди, которые спали дольше.
- Употребление недостаточного количества жидкости. Во время болезни организм быстро обезвоживается, и жажда притупляется. Это происходит из-за того, что боль в горле мешает полноценно насладиться процессом питья. Влагу из тела больного также отводит лихорадка. Большое количество жидкости теряется через выделение слизи в носовых пазухах. Чтобы быстрее выздороветь, нужно пить как можно больше жидкости — воды, сока, бульона. Стоит держаться подальше от алкогольных напитков и кофе — они также обезвоживают организм.
- Стресс. Тяжелые жизненные ситуации дома или на работе отрицательно сказываются на состоянии иммунной системы, что мешает бороться с вирусами. Постоянный стресс делает организм менее способным реагировать на кортизол — гормон, который контролирует защитную реакцию на такие угрозы, как вирус, вызывающий простуду.
- Ошибочная диагностика. Легко спутать простуду с другими недугами. Можно лечить предполагаемую простуду в течение нескольких недель, а потом понять, что причина, по которой пациент не идет на поправку, заключается в том, причиной насморка является, например, аллергия. Чтобы уметь самостоятельно отличить простуду от других заболеваний, важно тщательно изучить сопутствующие симптомы, которые присутствуют в организме помимо насморка. А лучше — обратиться к специалисту.
- Неправильно подобранное лечение. Некоторые лекарственные средства, которые в народе слывут избавителями от ринита, не дают быстрого эффекта, а часть из них вообще не работает (например, эхинацея, холодные компрессы и др.). Не только народные методы лечения могут не работать при простудных заболеваниях. Антибиотики тоже не помогут, если заболевание носит неинфекционный характер.
- Интенсивные физические нагрузки. Во время болезни рекомендуется отказаться от спортивных тренировок, или хотя бы сбавить темп — перейти от пробежек к прогулкам. Иммунной системе нужен отдых.
Если насморк не проходит, возможно, причиной заболевания является не простуда. Это может быть гормональный дисбаланс, аллергия, употребление острой пищи, реакция на лекарственные препараты и пр.
Насморк не проходит месяц у взрослого: что делать
Когда причиной длительного насморка является бактериальный синусит, нужно обеспечить поддержку иммунной системы.
Если долго не проходит насморк у взрослого, это может быть тревожным сигналом. Кроме хронического насморка и постоянной простуды, это может быть побочным эффектом приема лекарственных препаратов. В этом случае необходимо пересмотреть лечение.
 Фото: Elnur / Фотобанк Лори
Фото: Elnur / Фотобанк ЛориТакже причиной насморка может стать аллергия, вызываемая окружающей средой. В зависимости от сезона, аллергические симптомы могут длиться дольше, и часто сопровождаются зудом в слизистой оболочке глаз, горла и носа.
Есть заболевания, которые требуют подбора индивидуального курса лечения, например, астма или гайморит. В любом случае, если заложенность носа длится более 4 недель, это повод обратиться к врачу.
Постоянная заложенность носа
Есть приятная новость — любой вид насморка излечим. Носовая заложенность — невероятно распространенный симптом с различными возможными причинами.
Среди наиболее распространенных причин заложенности носа — аллергический ринит и хронический риносинусит. Эти диагнозы становятся все более распространенными и могут вызывать сходные симптомы. Однако причины заболеваний различны, и определение правильного диагноза имеет важное значение для начала правильного лечения. Чтобы узнать, что делать если насморк не проходит, важно установить причину возникновения симптома, для этого обязательно сходите к врачу.
Что такое аллергический ринит
Аллергический ринит — состояние, вызванное вдыханием аллергенов — пыльцы, пыли, шерсти животных и др. Насморк в этом случае является последующей реакцией иммунной системы на эти аллергены. Результат — воспаление слизистой оболочки внутри носа и пазух.
Аллергический ринит поражает от 10 до 30 процентов детей и взрослых в России, и их число продолжает расти. Существует ряд факторов, которые увеличивают вероятность развития аллергического ринита, в том числе аллергический анамнез в семье, регулярное воздействие распространенных аллергических триггеров, таких как домашний пылевой клещ, и даже рождение во время пыльцевого сезона.
Общие признаки и симптомы:
- Приступы чихания,
- Насморк,
- Постназальная капля (ощущение, что слизь стекает из носа в заднюю часть горла),
- Заложенность носа,
- Кашель,
- Зуд в носу, ушах или во рту.
У маленьких детей, которые не могут высморкаться, симптомы часто состоят из фырканья, кашля и щелкающего звука, вызванного растиранием зудящего неба языком. Со временем, нелеченный аллергический ринит может нарушать сон, приводя к усталости и низкому уровню энергии. У детей это может привести к плохой концентрации внимания, снижению результатов экзамена и снижению самооценки.
Обычно многолетняя форма аллергического ринита вызывается реакцией организма на аллергены внутри помещений, такие как пылевые клещи, тараканы, плесень. Сезонный аллергический ринит, напротив, возникает из-за вдыхания пыльцы с деревьев, трав и сорняков. Со временем, при продолжительном воздействии аллергенов слизистая оболочка носа становится все более чувствительной и реагирует на меньшее количество аллергического триггера, что приводит к ухудшению выраженности симптомов.
При более тяжелых формах аллергического ринита воспаление слизистой оболочки носа может блокировать дренаж пазух, что приводит к бактериальной инфекции и синуситу. Тем не менее, возможно, что проблема называется хроническим риносинуситом.
Хронический риносинусит
Симптомы заболевания могут быть похожи на признаки аллергического ринита, и эти два состояния легко спутать.
Четыре признака, используемые для постановки диагноза:
- Непрозрачный белый, желтый или зеленый носовой дренаж из ноздрей или в задней части горла.
- Заложенность носа.
- Головная боль.
- Снижение обоняния у взрослых или кашель у детей.
Другие симптомы включают усталость, нарушение сна, неприятный запах изо рта, зубную боль и раздражение горла.
Многие оториноларингологи, чтобы определить, почему долго не проходит насморк, направляют пациентов к специалисту по аллергии, чтобы определить, может ли аллергический ринит способствовать развитию симптомов.
длительность и стадии, о чем говорит, течение, как лечить

Затяжной насморк — патологическое состояние инфекционного или аллергического происхождения, осложняющее течение основного заболевания. Ринит является проявлением различных болезней, начиная от банальной простуды и заканчивая серьезными, часто неизлечимыми системными недугами. Это защитная реакция организма на вторжение чужеродных агентов — патогенных микробов или аллергенов. Обычно насморк беспокоит человека в течение 7-10 дней, а затем проходит самостоятельно или при помощи лекарственных средств. Если ринит затягивается и сопровождается нарушением носового дыхания, заложенностью носа, дискомфортом в проекции придаточных пазух, необходимо серьезно лечиться. Терапевтические мероприятия при затянувшимся насморке проводятся сразу в нескольких направлениях.
Затяжной ринит протекает в три стадии:
- Первая стадия длится в среднем пять дней. В это время у больных отсутствуют иные признаки патологии. Из носа постоянно течет жидкая и прозрачная слизь, требующая периодического отсмаркивания.
- Вторая стадия начинается, когда характер назального секрета изменяется. Слизистое отделяемое густеет и желтеет. У пациентов появляется цефалгия, заложенность ушей, першение в горле.
- На третьей стадии гнойный зеленоватый секрет удаляется с большим трудом. Он заполняет околоносовые пазухи, что приводит к развитию гайморита. Голос больного становится гнусавым и гундосым, пропадает обоняние, появляется болезненность щек и лба.
Считается, что ринит, хорошо поддающийся терапии, у взрослых проходит в течение недели. У детей и ослабленных лиц этот срок может увеличиваться до четырнадцати дней. Затяжной насморк в большинстве случаев свидетельствует о наличии серьезных заболеваний в организме.
По результатам лабораторных и аппаратных исследований врач ставит точный диагноз и назначает грамотную терапию. Если причиной проблемы является хронический ринит, вызванный неправильным лечением, беспокоиться не стоит. Подобное заболевание ликвидируется без особого труда. Более серьезные патологии – гнойный гайморит или фронтит требуют профессионального лечения в стационарных условиях под наблюдением врача.
Лечить насморк крайне важно. Если ринит игнорировать, он станет сначала затяжным, а затем перейдет в хронический. Чтобы избавить от него и не допустить развития осложнений, необходимо внимательно относиться к своему здоровью и выполнять все предписания лечащего врача.
Этиология
Чтобы вылечить затяжной насморк, следует выявить и ликвидировать его причину. Чаще всего к подобной проблеме приводят следующие внутренние и внешние факторы:

- Инфекционные заболевания, не получившие надлежащего лечения,
- Аллергические реакции на пыль, пищевые продукты, пыльцу растений, бытовые аэрозоли, парфюм,
- Запыленный и загазованный воздух,
- Искривление носовой перегородки и прочие врожденные патологии органа обоняния,
- Сухой воздух в помещении в отопительный сезон,
- Длительное использование назальных деконгестантов,
- Травмы носа механического, химического или термического характера,
- Аденоидит у детей,
- Полипоз носа,
- Аутоиммунные заболевания,
- Иммунодефицит.
Лечение антидепрессантами и гормональными препаратами также может привести к затянувшемуся риниту.
Во время беременности из-за дисбаланса гормонов происходит чрезмерное выделение носовой слизи. Если это не мешает женщине и не вызывает дискомфорта, лекарственная терапия не проводится. Разрешено использование средств народной медицины. Спустя 10-14 дней после родов такой ринит пройдет самостоятельно.
Симптоматика
Симптоматика затяжного ринита зависит от его причины. Чаще всего длительный насморк является следствием инфекции, аллергии и злоупотребления деконгестантами.

- Ринит — признак банальной простуды, при которой у больных возникают катаральные и интоксикационные проявления. Пациенты жалуются на обильные выделения из носа, першение и боль в горле, покраснение слизистой носоглотки, отечность век, головную боль, чихание. Слизь, периодически стекающая по задней стенке глотки, вызывает кашель, особенно по ночам. Из-за постоянной ринореи у пациентов краснеет и воспаляется кожа под носом. Возможно увеличение лимфоузлов, подъем температуры, озноб.
- Затянувшийся насморк аллергического происхождения сопровождается ринореей, заложенностью носа, частым и многократным чиханием, слезотечением, щекотанием и зудом в носу. Клинические признаки аллергии появляются внезапно и не поддаются стандартному лечению ринита.

- Лекарственный насморк или медикаментозный ринит возникает в результате бесконтрольного использования сосудосуживающих капель для носа, которые высушивают слизистую оболочку носовых ходов и вызывают ее отек, что еще больше затрудняет дыхание. Патология проявляется обильными и прозрачными выделениями, постоянной заложенностью носовых ходов. Затяжной ринит, вызванный длительным применением деконгестантов, называется рикошетным насморком.
- Вазомоторный ринит — сосудисто-нервный насморк, являющийся самой распространенной формой данной патологии. Гиперреактивность капилляров, расположенных в слизистой оболочке носа, проявляется характерными симптомами: выделением слизи из носа при выходе из теплого помещения на холод, заложенностью носа после сильного эмоционального потрясения, застойными явлениями в горле, нарушением сна, мигренозной болью, снижением обонятельных ощущений, сухостью и покалыванием слизистой, появлением храпа, припухлостью носа, раздражительностью. У больных периодически закладывает то левую, то правую ноздрю, особенно в горизонтальном положении. Кроме стрессов вызвать вазомоторный ринит также могут пыль и дым, гормональный сбой, неправильное питание.
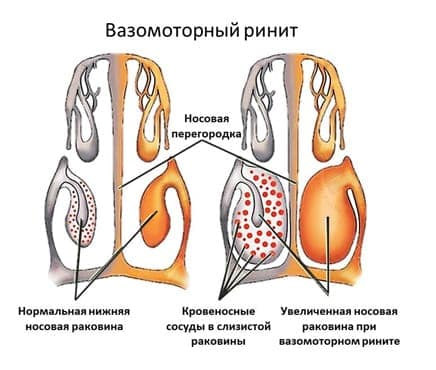
Ринит у детей развивается довольно часто. При этом сопутствующая симптоматика может отсутствовать. Ребенок активно играет, хорошо ест и спит, а патологические изменения в носоглотке и пазухах постепенно нарастают. Насморк у ребенка, длящийся две-три недели, должен насторожить родителей и заставить их посетить врача для проведения тщательного обследования и лечения.
Осложнения
Затянувшийся насморк при отсутствии лечения осложняется синуситом, который также может привести к развитию негативных последствий. При воспалении придаточных пазух носа усиливается продукция вязкой слизи. Она накапливается и постепенно заполняет большую часть пазухи. В результате быстрого размножения болезнетворных микробов слизистый секрет превращается в гной. Больные жалуются на нарушение носового дыхания, заложенность носа, боль в проекции пораженной пазухи, ухудшение обоняния, стойкий субфебрилитет или даже лихорадку, слабость, упадок сил, отсутствие аппетита, головную боль. Если синусит не лечить, инфекция быстро распространится на окружающие ткани и органы. Возможно развитие абсцесса глазного яблока, менингита, остеомиелита, пневмонии, сепсиса.
Диагностика
Диагностикой и лечением затяжного насморка занимаются оториноларингологи, аллергологи, иммунологи. Они беседуют с больным и осматривают его. Для постановки диагноза и назначения препаратов необходимы результаты лабораторных и инструментальных исследований.
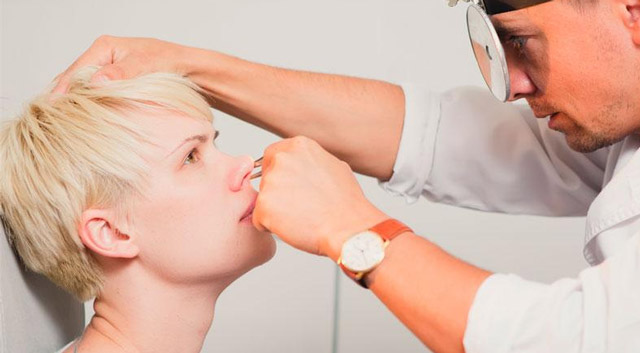
- Достаточно информативным методом диагностики является риноскопия. Специалисты изучают состояние слизистой оболочки в носу, выявляют дистрофические изменения, характер отделяемого, наличие корок, гиперемии, эрозий и язв.
- В общем анализе крови — подъем СОЭ, признаки воспаления, эозинофилия.
- Отделяемое носоглотки исследуют под микроскопом и засевают на питательные среды, если подозревают инфекционную патологию. Эти исследования проводятся с целью выделения возбудителя инфекции и определения его чувствительности к антибиотикам.
- Дополнительными методами являются рентгенографическое или томографическое исследования. Они позволяют обнаружить уровень жидкости в пазухах при синусите, полипы и новообразования в носу, инородные тела, последствия травматических повреждений.
Лечение
Если насморк длится более двух недель, сопровождается головной болью, болезненностью в области пазух, снижением слуха и заложенностью ушей, необходимо посетить ЛОР-врача. Лечебные мероприятия при затяжном насморке назначаются по общей схеме. Больным проводится этиотропная, патогенетическая, симптоматическая, иммуномодулирующая и общеукрепляющая терапия. Не менее важна профилактика рецидивов.
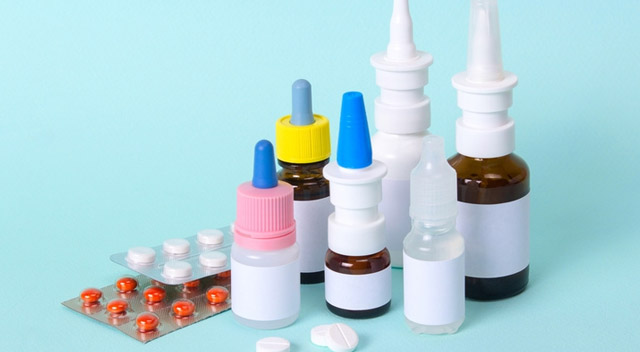
Прежде чем приступить к непосредственному устранению проблемы, следует создать для больного благоприятные условия: оптимизировать микроклимат в помещении, ограничить контакты с больными людьми, избегать стрессорных факторов, ежедневно гулять на улице, полноценно высыпаться, прекратить использование сосудосуживающих средств, регулярно смазывать слизистую носа масляным раствором, содержащим витамины А и Е. В отопительный период воздух в помещении необходимо увлажнять и пить в течение дня достаточное количество жидкости.
Комплексное лечение длительного ринита включает медикаментозное и физиотерапевтическое воздействие, а также применение средств народной медицины.
Медикаменты
Целью использования фармацевтических препаратов является восстановление носового дыхания, снятие воспаления и устранение отечности, укрепление сосудистых стенок. Все медикаменты назначает лечащий врач с учетом причины патологии и общего состояния организма больного.
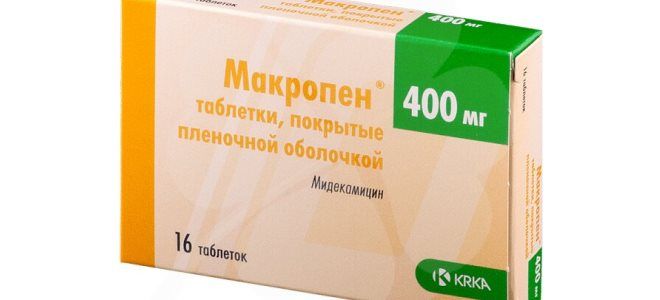
- Сосудосуживающие капли в нос – «Називин», «Виброцил», «Ринонорм».
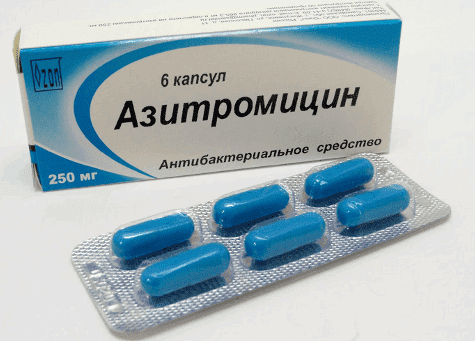
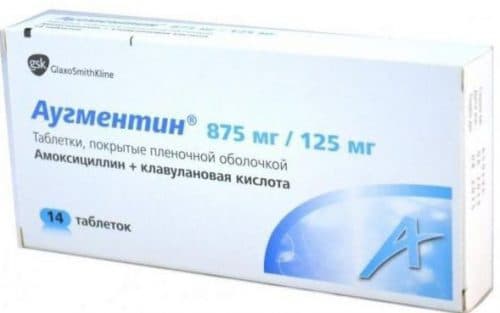
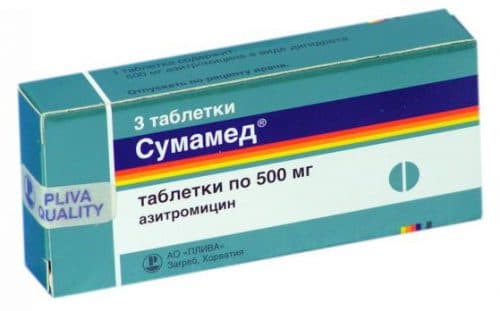
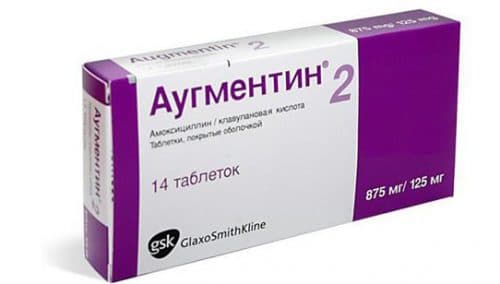
- Антибиотики системного действия – «Клацид», «Аугментин», «Сумамед».
- Местные антибактериальные средства – «Изофра», «Полидекса».
- Противовирусные средства – «Виферон», «Циклоферон», «Гриппферон».
- Капли, увлажняющие слизистую носа – «Пиносол», «Ринофлуимуцил».
- Гомеопатические препараты – «Эуфорбиум Композитум», «Синупрет».
- Антигистаминные капли и спреи – «Кромогексал», «Кромоглин».
- Противоаллергические препараты общего действия – «Зодак», «Тавегил», «Супрастин».
- Гормональные спреи – «Фликсоназе», «Тафен».
- Солевые растворы – «Аквалор», «Долфин», «Солин».
- Витамины группы C и P для укрепления стенки сосудов.
- Иммуномодуляторы – «Полиоксидоний», «Иммунал».
Физиотерапия и хирургия
Физиотерапевтические процедуры назначают больным, когда лекарственные препараты не помогают. Физиотерапия усиливает действие медикаментов, ускоряет процесс выздоровления и восстановления утраченных функций. Такие физические факторы, как ультразвук, ток, тепло, позволяют быстро добиться положительных результатов лечения.
При заболеваниях ЛОР-органов специалисты обычно назначают:
- Ингаляции с настоями лекарственных трав, эфирными маслами, муколитическими средствами;
- УФО,
- Иглорефлексотерапию,
- Фонофорез,
- Электрофорез,
- Диатермию,
- Лазерную терапию,
- УВЧ-терапию,
- Массаж переносицы и подглазничной области,
- Использование ультразвука.
Когда консервативная терапия затяжного насморка не дает положительных результатов, врачи принимают решение о проведении операции. Выбор хирургической тактики зависит от причины расстройства. Чаще всего выполняется вазотомия, аденоидэктомия, полипэктомия, септопластика и ринопластика. Криохирургия дает быстрый и стойкий результат. Слизистую оболочку в носу обрабатывают жидким азотом, благодаря чему сосуды сужаются, и насморк проходит.
Народная медицина
Средства народной медицины хорошо дополняют медикаментозное лечение, но не заменяют его полностью. При затяжном насморке фитокомплексы и лекарственные травы уменьшают заложенность носа и количество выделений из него.

- Если насморк долго не проходит у взрослых, полезно парить ноги. В ванночку добавляют морскую соль, горчицу или эфирные масла, а после процедуры одевают шерстяные носки и ложатся в постель.
- В домашних условиях можно приготовить эффективные капли с правильным составом, которые не имеют побочных эффектов. В нос можно капать сок алоэ, каланхоэ, цикламена, свеклы, лука, разбавленные водой. Персиковым, облепиховым, оливковым маслом смазывают нос изнутри. Все эти средства обладают антисептическим действием, разжижают густую назальную слизь, увлажняют слизистую оболочку, укрепляют сосудистую стенку.
- В нос вводят ватно-марлевые турунды, пропитанные лекарственными смесями, и оставляют их на 5–10 минут.
- Когда долго мучает насморк, нос необходимо промывать. Для этого можно использовать солевой раствор, ромашковый отвар, воду с добавлением масла эвкалипта. Обрабатывать нос следует трижды в день.
- Лимон, шиповник, малина, липа и зверобой оказывают общеукрепляющее воздействие на организм. Настои и отвары из этих растений употребляют внутрь и используют местно, промывая ими нос.
- Все продукты пчеловодства отлично справляются с хроническим насморком. Маслом прополиса пропитывают ватные тампоны и вводят их в нос.
- Ингаляции над отварным картофелем или горячей водой с ароматическими маслами восстанавливают носовое дыхание и облегчают общее состояние больных. Хорошо помогает вдыхание паров измельченного чеснока или лука. Не менее эффективно использование аромалампы.
- Местные тепловые манипуляции для согревания носовых пазух — прикладывание к переносице мешочка с солью, прогревание пазух синей лампой.
- В настоящее время большой популярностью пользуется дыхательная гимнастика. Больной поочередно зажимает левую и правую ноздри, делая глубокие вдохи и выдохи.
Профилактические мероприятия
Чтобы предупредить развитие затяжного насморка, специалисты рекомендуют соблюдать простые правила:
- Закаляться,
- Ежедневно гулять на свежем воздухе,
- Рационально питаться, обогащать рацион свежими овощами и фруктами,
- Принимать поливитамины,
- Регулярно заниматься физкультурой,
- Проветривать помещение и увлажнять в нем воздух,
- Ограничить контакт с аллергенами,
- Отказаться от вредных привычек,
- Своевременно и полноценно лечить простудные заболевания,
- Избегать переохлаждений и сквозняков,
- Вести размеренный образ жизни.
Затяжной ринит даже при отсутствии сопутствующей симптоматики требует обращения к врачу. Длительный насморк — не диагноз, а симптом хронической болезни, которую может вылечить только квалифицированный специалист. Самолечение редко бывает эффективным и небезопасным. Доктор, определив причину данной проблемы, назначит адекватное комплексное лечение, которое избавит пациента от неприятных симптомов.
Видео: лечение насморка у детей – доктор Комаровский
Мнения, советы и обсуждение:
Почему насморк не проходит 2 недели у взрослого. Лечение затяжного насморка.
 Вы всегда при появлении насморка идете к врачу? А в аптеку? Вероятнее всего, для большинства второй вариант предпочтительнее, ведь сопли это же несерьезно, они пройдут через 2 недели. А если все же насморк не проходит 2 недели у взрослого. Опасно ли это? Признаком, каких патологий это может быть?
Вы всегда при появлении насморка идете к врачу? А в аптеку? Вероятнее всего, для большинства второй вариант предпочтительнее, ведь сопли это же несерьезно, они пройдут через 2 недели. А если все же насморк не проходит 2 недели у взрослого. Опасно ли это? Признаком, каких патологий это может быть?
Почему насморк затянулся. Возможные причины

Чаще всего затянувшийся насморк является признаком:
1
Хронического ринита. Под этим термином подразумевается постоянное наличие воспалительного процесса в слизистой оболочке, а иногда и костных образованиях носовой полости.
2
Аллергического ринита – заболевания возникающего вследствие взаимодействия с различными веществами, к которым данный человек имеет повышенную чувствительность (сенсибилизацию).
3
Синусита – воспалительного заболевания придаточных носовых пазух. В зависимости от локализации патологического процесса различают:
Намного реже причиной того, что насморк не проходит 2 недели у взрослого, являются:
- озена;
- наследственные патологии;
- аутоиммунные заболевания, например, системная склеродермия, ревматоидный артрит и пр.;
- эндокринные заболевания;
- беременность.
Хронический ринит
 Это заболевание развивается в результате повреждения слизистой оболочки носа, что может провоцироваться такими факторами, как:
Это заболевание развивается в результате повреждения слизистой оболочки носа, что может провоцироваться такими факторами, как:
- постоянное пребывание в помещении с пересушенным, горячим, запыленным воздухом;
- вдыхание определенных газов и паров ядовитых веществ, к примеру, кислот, ртути и т.д.;
- продолжительное действие холода;
- радиационное воздействие.
Но наиболее частой причиной возникновения недуга становятся острые воспалительные процессы в носовой полости, глотке, околоносовых пазухах, в частности, характерные для всевозможных инфекционных болезней. При этом предрасполагающими факторами являются патологии:
- сердечно-сосудистой системы;
- почек;
- алкоголизм;
- дисменорея;
- эндокринной системы;
- нервной системы и пр.
Способствует возникновению недуга и различные деформации анатомический структур, включая искривление носовой перегородки и аденоиды. Тем не менее нередко врачи сталкиваются с хроническим ринитом, сформировавшимся в результате злоупотребления сосудосуживающими каплями.
Лечение хронического ринита
 Если же подтверждается наличие хронического ринита, пациенту изначально назначают консервативную терапию, направление которой определяется формой недуга. Чаще всего требуется изначально устранить различные факторы, способствующие появлению насморка, как то:
Если же подтверждается наличие хронического ринита, пациенту изначально назначают консервативную терапию, направление которой определяется формой недуга. Чаще всего требуется изначально устранить различные факторы, способствующие появлению насморка, как то:
- инфекционные заболевания придаточных пазух, миндалин, зубов и т.д.;
- сухость и загрязненность воздуха;
- заболевания других органов;
- ожирение.
При катаральной форме показаны антибактериальные назальные лекарственные средства (Полидекса, салициловая, сульфаниламидная мази и пр.), а также вяжущие препараты, например, Колларгол или серебра протеинат. Если же длительный насморк является следствием развития гипертрофического ринита, то обойтись без склеротерапии не удастся.
Ее суть состоит во введении в край носовой раковины суспензии гидрокортизона по одному разу в несколько дней. Обычно для восстановления нормального носового дыхания достаточно 8–10 таких манипуляций. При необходимости больным назначают прижигания серебра нитратом или трихлоруксусной кислотой.

При диагностировании атрофического хронического ринита проводится раздражающая терапия, суть которой состоит в обработке пораженных областей слизистой специальным йодсодержащим раствором. Кроме того, требуется симптоматическая терапия, заключающаяся в регулярном промывании носа физиологическим раствором или специальными солевыми препаратами, например, Хюмером, АкваМарисом, Маримером и прочими.
Источник: nasmorkam.net
Достаточно трудоемким является лечение вазомоторного ринита. Чтобы справиться с ним требуется прием системных антигистаминов, желательно, последних поколений. Тем не менее могут использоваться и более старые лекарственные средства: Лоратадин, Цетиризин. Также показано использование противоаллергических препаратов в форме мазей, спреев и т.д. Нередко назначаются:
- прокаиновые блокады;
- склеротерапия;
- введение вяжущих средств;
- внутрислизистые инъекции кортикостероидов;
- локальное прижигание рефлексогенных участков;
- физиотерапевтические процедуры.
В особенно запущенных случаях гипертрофического и вазомоторного ринита пациентам требуется хирургическое вмешательство, вид которого зависит от степени имеющихся изменений. Поэтому в одних случаях достаточно лишь УЗД, подразумевающей сужение и опустение измененных сосудов ультразвуковыми волнами. Но в более тяжелых ситуациях обойтись без удаления частей носовой раковины (конхотомии) не удается.
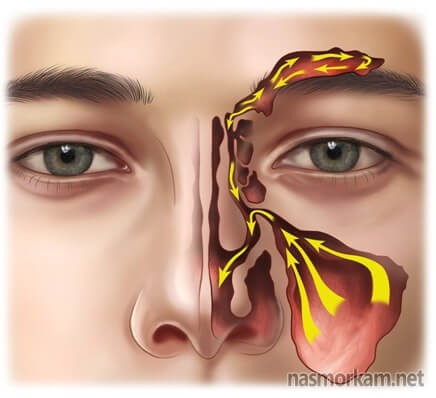
Синуситы-как одна из причин

Патологии такого рода могут возникать вследствие отсутствия лечения различных инфекционных заболеваний, наличия полипов в носу, искривления перегородки и т.д. Поскольку они в основном имеют бактериальную природу, для них характерен насморк, зеленые сопли у взрослого.
Также больные жалуются на значительное затруднение носового дыхания, головные боли и нередко повышение температуры. Но когда патология долго игнорируется, общее состояние пациентов может ухудшаться незначительно. Лечение синуситов всегда сопряжено с проведением интенсивной антибиотикотерапии, но, прежде всего, требуется устранение хронических очагов инфекции, в качестве которых могут выступать даже пораженные кариесом зубы. Также могут быть назначены:
- НПВС;
- местные кортикостероиды;
- антигистамины;
- сосудосуживающие средства.
Большинству пациентов показаны ингаляции небулайзером с растворами различных лекарственных средств и физиотерапевтические процедуры, включая широко известную «кукушку». Если же эти меры не дают желаемого результата, больным рекомендуют сделать пункцию пораженной пазухи или даже резекцию (удаление части) заднего конца средней раковины (при сфеноидите).
к содержанию ?Затяжной насморк у взрослого: лечение

Разговаривать о том, что делать, если насморк несколько недель не проходит, следует, в первую очередь, с врачом, поскольку только квалифицированный специалист сможет распознать истинную причину постоянного насморка и подобрать подходящее конкретному человеку лечение. Причем нужно быть готовым к тому, что диагноз не будет поставлен за считанные минуты, ведь для этого потребуется провести ряд лабораторных и инструментальных исследований или даже посетить нескольких узких специалистов для исключения других патологий.
к содержанию ?Постоянный насморк и заложенность носа у взрослого
Одной из наиболее частых причин того, почему насморк никак не проходит, является аллергия. Аллергический ринит сопровождается не только насморком и заложенностью носа, но и чиханием. Нередко к ним присоединяются и признаки конъюнктивита.

Он развивается из-за чрезмерной чувствительности конкретного человека к различным веществам – аллергенам. Зачастую в роли таковых выступают:
- пыльца тех или иных растений;
- бытовая химия;
- шерсть животных;
- продукты жизнедеятельности пылевых клещей, в обилии содержащиеся в домашней пыли;
- корм для рыбок и пр.
Таким образом, если человек страдает от поллиноза (аллергии на пыльцу), то насморк у него будет сохраняться в течение всего времени цветения растения. Если же причиной ринореи являются животные, то она будет присутствовать только во время контакта с ними и несколько часов после этого.
В остальных случаях более вероятно постоянное наличие насморка, тогда диагностируют круглогодичный аллергический ринит. Поэтому если проблемы с носом сохраняются несколько месяцев кряду и не связаны с другими явлениями, то следует заподозрить именно аллергию на пыль или предметы домашнего обихода. к содержанию ?Насморк с кровью у взрослого причины

Особого рассмотрения требует присутствие в выделениях из носа примесей крови. Подобное может иметь место при:
- механическом повреждении слизистой во время высмаркивания или других манипуляций;
- злоупотреблении сосудосуживающими средствами;
- приеме антиагрегантов и антикоагулянтов, необходимых для лечения и профилактики тромбоза вен, инсульта, атеросклероза и т.д.;
- дефектах строения носа, полипах и прочее.
Крайне редко причиной насморка с кровью может стать тяжелое системное заболевание – гранулематоз Вегенера. Но его легко узнать по образованию в носу корок, которые устраняются целыми слепками носовой полости.
к содержанию ?Чем лечить насморк у взрослого?
 Если анализы показывают повышенный уровень lgE в крови, это является одним из признаков аллергического ринита. Именно он часто выступает в роли причины того, почему насморк долго не проходит. В таких случаях лечение проводится по 3-м направлениям:
Если анализы показывают повышенный уровень lgE в крови, это является одним из признаков аллергического ринита. Именно он часто выступает в роли причины того, почему насморк долго не проходит. В таких случаях лечение проводится по 3-м направлениям:
1
Устранение контакта с аллергеном. Только это является залогом успешного и скорого избавления от насморка. Но в ряде случаев, например, при поллинозе, это недостижимо.
2
Специфическая гипосенсибилизация. Суть метода состоит в регулярном введении пациенту малых доз аллергена, чтобы снизить его чувствительность к ним. Такое лечение затягивается на годы, требует постоянных материальных затрат, но обладает достаточной результативностью и по окончании позволяет забыть об аллергии навсегда или как минимум сделать ее проявления ничтожными.
3
Фармакотерапия. Этот метод подразумевает симптоматическое лечение больного с целью улучшить его состояние, например, на время цветения вызывающего ринорею растения. Обычно пациентам назначаются:
- антигистаминные препараты – средства, способствующие блокированию рецепторов, отвечающих за развитие аллергии;
- местные кортикостероиды – препараты, быстро устраняющие отек и воспаление в носу;
- кромолин-натрия – эффективное и безопасное средство, но эффект от его использования развивается только спустя несколько недель непрерывного применения;
- сосудосуживающие капли – препараты, способствующие быстрому наступлению облегчения.
Как быстро вылечить насморк у взрослого

Несмотря на сумасшедший прогресс медицины, многие люди по старинке продолжают бороться с различными заболеваниями с помощью народных методов. Что уж говорить о насморке. Да и действительно существуют средства, позволяющие быстро справиться с этим неприятным явлением.
- Паровые ингаляции с отварами лекарственных трав или, по традиции, над вареным картофелем.
- Аппликации смесью, приготовленной из 30 г облепихового масла, 10 г меда, 20 г сока календулы, 15 г растопленного масла какао и 5 г прополиса. Готовым средством пропитывают ватный шарик и вводят в каждую ноздрю на 20 минут.
- Смазывать слизистые носа соком листа каланхоэ пару раз в день.
- Закапывать нос до 4 раз в день массой, приготовленной из равных количеств мелко нарезанных листков алоэ и измельченного в порошок мела. После 5-ти часового настаивания смесь готова к применению.
Внимание
Использовать какие-либо народные средства можно только при условии отсутствия аллергии на их компоненты и после согласования с лечащим врачом!
Также никогда не будет лишним пить много теплой жидкости, отказаться от вредных привычек, промывать нос солевыми растворами, много гулять на свежем воздухе и регулярно проветривать жилые помещения. Эти меры помогут не только избавиться от затяжного насморка и предотвратить его появление вновь, но и свести к минимуму риск развития других заболеваний.
Таким образом, причин сохранения ринореи более 2 недель много и установить, что именно стало поводом для ее развития способен только врач. Поэтому, чтобы избежать появления серьезных осложнений и не доводить до необходимости в хирургическом вмешательстве, следует идти к терапевту или ЛОРу и спрашивать его, что делать, если насморк несколько месяцев не проходит. Любое самолечение в таких случаях может быть крайне опасным.
к содержанию ?Почему насморк не проходит 2 недели у взрослого: видео
Поделитесь с друзьями
Оцените статью: Загрузка…
Загрузка…Насморк не проходит 2 недели у взрослого
Как лечить насморк у взрослого, если он не проходит 2 недели


Обычный насморк у взрослого человека может спровоцировать длительное нахождение на холоде или проникновение инфекции. Несмотря на то, что это состояние нельзя назвать приятным, особой оно опасности не несет, если вовремя приступить к лечению. Но бывают случаи, когда ринит на протяжении длительного времени не покидает человеческий организм. Повлиять на это могут различные причины, которые и будут рассмотрены далее.
Чем лечить насморк у новорожденного, можно узнать прочитав данную статью.
Что способствует
Причина длительного ринита могут заключаться в аллергии, продолжительном использовании сосудосуживающих капель, несвоевременном лечении, в переходе насморка в хроническую форму.


Если ринит длится больше 2 -3 недель
Когда насморк не проходит уже на протяжении 2-3 недель, нет необходимости паниковать, так как за неделю он точно не проходит. За это время очень важно понять причину его формирования и продолжить симптоматическое лечение, которое было назначено вашим лечащим врачом.
Как использовать правильно спрей от аллергического насморка, указано в данной статье.
Если больше месяца
вот если ринит беспокоит вас в течение месяца, 2 месяца и больше, то это уже повод для беспокойства. Но не стоит вдаваться в панику и приступать к самостоятельной терапии. В этом деле важно обратиться к врачу, чтобы он повторно уточнил диагноз. Очень часто причина такого затяжного ринита заключается в переходе его в хроническую стадию. В таком случае врач может диагностировать вазомоторный и аллергический ринит.
Что делать когда першит в горле и насморк, можно узнать из статьи.
Вазомоторный синдром
Самой распространенной причиной этого недуга является частое применение сосудосуживающих капель. Вазомоторный ринит относится к самой распространенной формой хронического ринита. Возникает он из-за сильной реакции кровеносных капилляров слизистой носа. Еще его называют нервно-сосудистый насморк.
К основным проявлениям вазомоторного насморка можно отнести:
- слизистые выделения и носовых ходов при смене тепла на холод;
- заложенность носа во время нервного напряжения;
- застой слизи в горле;
- плохой сон;
- боли в голове.
На видео рассматривается ситуация, если насморк у взрослого не проходит 2 недели:
Для такой формы насморка свойственна поочередная заложенность ноздрей. Особенно это проявляется в положении лежа. Кроме зависимости от медикаментов, существует еще ряд факторов, вызывающих вазомоторный насморк:
- факторы внешней среды, раздражающие слизистую носа – пыль, задымленность;
- зависимость от погодных условий;
- эмоциональный стресс;
- гормональный сбой;
- неправильное питание.
Какое средство от насморка при беременности 3 триместр лучше всего использовать, можно узнать из данной статьи.
Если правильно составить лечение и вовремя к нему приступить, то устранить хронический насморк реально на любой стадии. В этом деле очень важно проявить настойчивость и точно соблюдать все рекомендации врача.
Аллергический
Если вы активно занимаетесь лечением, то насморк так и не проходит, то причина его – аллергия. Чтобы в этом точно убедиться, врач направит сдавать анализ крови. Если опасения врача подтвердятся, то после вы сдадите пробы на аллерген. Чаще всего причина аллергии кроется в следующем:
- шерсть домашних любимцев;
- определенные продукты питания;
- домашняя пыль;
- бытовая химия;
- тополиный пух;
- табачный дым;
- запах косметики;
- цветочная пыльца.
Что делать, когда у ребенка слезятся глаза и насморк, можно узнать прочитав статью.
На видео рассказывается, что делать, если долгое время не проходит насморк:
Симптомы сезонного ринита заключаются в следующем:
- частые выделения из носовых ходов;
- покраснение и выделение слез из глаз;
- заложенность носа;
- частое чихание.
Какие бывают народные средства от насморка и заложенности носа, указано в статье.
Заболевание беспокоит полгода и больше
Такой срок ринита очень продолжительный и может указывать на наличие перехода его в хроническую стадию. Но очень часто насморк является симптомом серьезного заболевания. К таким патологиям относят синусит и гайморит.
Как избавиться от насморка народными средствами, можно узнать прочитав статью.
Синусит
Когда вместе с насморком возникает еще и кашель, то часто врач ставит диагноз – синусит. Его подразделяют на определенные виды с учетом места сосредоточения воспалительного процесса:
- гайморит;
- фронтит;
- этмоидит;
- сфеноидит.
На видео рассказывается о синусите и ситуации, если насморк не проходит больше месяца:
Причина этого недуга кро
Затяжной насморк не проходит больше месяца у взрослых, детей или беременных: причины, лечение, опасности
Абсолютно каждый житель земного шара в определенное время столкнулся с таким неприятным явлением, как ринит. Зачастую заболевание не задерживается и исчезает спустя неделю. Но что делать, если насморк месяц не проходит у взрослого, а у ребенка еще дольше? Что включают в программу лечения?
Почему возникает данный недуг
Если довольно длительное время присутствует заложенность носа, нужно сначала найти патологию, которая его провоцирует. Это могут быть следующие причины:
- Инфекция. Именно бактериальный насморк длится свыше двух недель. Возбудители попадают в носоглотку с вдыхаемым воздухом или от инфицированного человека. Опасность заключается в том, что они могут стать причиной хронического заболевания.
- Гайморит, фронтит. Считается, что воспаление пазух носа происходит вследствие осложнения насморка. В результате скапливается гной, который невозможно высморкать или обработать антисептическими препаратами. Единственным подходящим лечением являются системные антибиотики.
- Вазомоторный насморк. Данный вид ринита встречается у людей, страдающих гиперчувствительностью организма. Существует два типа: аллергический и нейровегетативный. В первом случае происходит обильное выделение слизи при вдыхании аллергенов, а во втором — от других раздражающих факторов, таких как изменение влажности, перепад температуры.
- Структурно-морфологические нарушения. В этом случаи происходит скопление слизи вследствие искривления носовой перегородки, при наличии полипов, аденоидов. Лечение не дает положительного результата, даже в том случае, если длится довольно продолжительное время.

Так как причиной возникновения затяжного ринита являются абсолютно разные патологии, лечение подбирается индивидуально.
Если после простуды долго не проходит насморк, то это, скорее всего, признак нового заболевания, но точнее сможет сказать только ЛОР-врач. Также стоит обратиться за консультацией при ринитах, которые длятся более двух недель.
Опасности продолжительного ринита у детей и беременных
Из-за того, что носовые ходы у малышей развиты не до конца, очень часто в них скапливается слизь. По этой причине образуются корочки, которые в дальнейшем затрудняют дыхание. Также это может быть признаком гриппа, ОРВИ или аллергической реакции.
Непроходящий насморк у ребенка часто усугубляется еще и тем, что кроха не умеет высморкаться самостоятельно. Поэтому родители должны регулярно очищать нос малыша от скопившейся слизи. Это делается при помощи ватных жгутов или небольшой клизмы.
Помните, что новорожденные не всегда могут быстро переключаться на ротовое дыхание, поэтому настолько важно носовое.
Если у ребенка не проходит насморк свыше двух недель, стоит обратиться за помощью к специалисту, иначе это может привести к таким осложнениям, как отит, бронхит, конъюнктивит, этмоидит.
Инфекционные заболевания — частое явление у беременных женщин, так как в этот период организм у них ослаблен. Если беспокоит насморк 2 недели и нет улучшения, то это вредит не только будущей матери, но и ее ребенку.
Бывают случаи, когда из-за гормональной перестройки организма у женщин развивается вазомоторный ринит. С ним будущая мама может проходить весь срок беременности, и исчезнет он только после родов. Полностью избавиться от этого недуга нельзя, но существует несколько методов, облегчающих состояние. Чтобы не допустить осложнений, необходимо регулярно проводить промывание носовых ходов, и использовать сосудосуживающие средства.
Также причиной насморка, не проходящего месяц и более, у будущих мам может стать банальная аллергия. Особенно часто она встречается в период обильного весеннего цветения. Если заложенность носа сопровождается температурой, кашлем, то лучше обратиться к врачу. Это может быть вирусная инфекция, и особенно она опасна на ранних сроках.
Лечение беременным стоит выбирать максимально щадящее. Если используются капли в нос, то желательно, чтобы они были на натуральной основе. Промывания можно делать готовыми препаратами, содержащими морскую воду и соль, а также отваром шалфея и ромашки. Показано проводить ингаляции с использованием сосновых почек, эвкалиптового масла.
Помните, что во время беременности париться и ставить горчичники нельзя. Прогревать ноги лучше просто при помощи теплых носков, а нос — мешочками с солью или песком.
В период затяжного ринита будущим мамам следует как можно чаще проветривать помещение. Для сна стоит подобрать подушку повыше или положить две. Это снизит отек слизистой, что облегчит дыхание.
Каким бывает затяжной насморк
По причине происхождения ринит классифицируют следующим образом:
- Медикаментозный. Он может возникнуть, когда человек продолжительное время использует назальные средства, которые оказывают сосудосуживающее действие. Если насморк не проходит две недели, это может быть элементарная передозировка.
- Вазомоторный. Встречается в связи с нарушением тонуса кровеносных сосудов.
- Гипертрофический. Человек ощущает заложенность носа по причине раздражения тканей слизистой. Вызвать эту патологию могут проблемы с сердцем, сосудами, хронический ринит или не долеченный катаральный.
- Аллергический насморк. Это реакция организма на шерсть, пыльцу и другие возбудители.
- Атрофический. Развивается, когда обычный ринит переходит в хроническое заболевание. Данный насморк может длиться больше месяца.
- Инфекционный. Сопровождается першением в горле, головными болями.
- Травматический. Когда искривлена перегородка носа, заложенность ощущается с одной стороны, в другой же, наоборот, сухо.
Чем лечат затяжной насморк
Независимо от происхождения, затяжной насморк лечат при помощи антибиотиков, антигистаминных препаратов, сосудосуживающих капель, глюкокортикостероидов.

Обычно при длительном рините используется Виброцил, Галазолин, Ксилен. Только слишком увлекаться не стоит, так как они вызывают привыкание. Если слизь густая и ее следует разжижать, врачи назначают Ринофлуимуцил.
Хороший результат дает промывание. Для этого используются солевые растворы Аквамарис, Долфин. Они разжижают слизь, что помогает ее вывести высмаркиванием.
Также при затяжном насморке используются антибактериальные капли. Если появляются осложнения, то начинают применять антибиотики. Чаще всего назначают препараты бактерицидной группы. Они направлены на то, чтобы провести дезинфекцию полости носа и восстановить функцию дыхательных путей.
Не стоит заниматься лечением самостоятельно, это может усугубить ситуацию.
Лечение, проверенное годами
К народным средствам от насморка относится промывание соком алоэ, лука, каланхое. Также можно проводить паровые ингаляции из картофеля, трав.
Если сопли у взрослого не проходят две недели, то хорошо подойдут и тепловые процедуры. Для этого стоит в таз налить горячую воду до голени, и посидеть так 15 минут. После надеть носки, в которые предварительно засыпана горчица.

Можно капать в нос средства, которые были получены из тысячелистника и цветов душицы. Для этого столовую ложку трав стоит залить кипятком. Настаивать следует полчаса, остудить и процедить.
Как обезопасить себя и свою семью
Чтобы предотвратить появление соплей, стоит употреблять те продукты, которые способны укрепить иммунитет. Сюда входят лук, чеснок, черника, смородина, малина, мясо, кисломолочные продукты, морковь. Хорошо помогает комбинация из зеленого чая и меда, а также клюквенные соки и морсы.
Дабы защитить от заложенного носа детей, можно включить в рацион различные пряности.
Почему насморк не проходит 2 недели у взрослого. Лечение затяжного насморка.

 Вы всегда при появлении насморка идете к врачу? А в аптеку? Вероятнее всего, для большинства второй вариант предпочтительнее, ведь сопли это же несерьезно, они пройдут через 2 недели. А если все же насморк не проходит 2 недели у взрослого. Опасно ли это? Признаком, каких патологий это может быть?
Вы всегда при появлении насморка идете к врачу? А в аптеку? Вероятнее всего, для большинства второй вариант предпочтительнее, ведь сопли это же несерьезно, они пройдут через 2 недели. А если все же насморк не проходит 2 недели у взрослого. Опасно ли это? Признаком, каких патологий это может быть?Почему насморк затянулся. Возможные причины


Чаще всего затянувшийся насморк является признаком:
1
Хронического ринита. Под этим термином подразумевается постоянное наличие воспалительного процесса в слизистой оболочке, а иногда и костных образованиях носовой полости.
2
Аллергического ринита – заболевания возникающего вследствие взаимодействия с различными веществами, к которым данный человек имеет повышенную чувствительность (сенсибилизацию).
3
Синусита – воспалительного заболевания придаточных носовых пазух. В зависимости от локализации патологического процесса различают:
Намного реже причиной того, что насморк не проходит 2 недели у взрослого, являются:
- озена;
- наследственные патологии;
- аутоиммунные заболевания, например, системная склеродермия, ревматоидный артрит и пр.;
- эндокринные заболевания;
- беременность.
Хронический ринит

 Это заболевание развивается в результате повреждения слизистой оболочки носа, что может провоцироваться такими факторами, как:
Это заболевание развивается в результате повреждения слизистой оболочки носа, что может провоцироваться такими факторами, как:- постоянное пребывание в помещении с пересушенным, горячим, запыленным воздухом;
- вдыхание определенных газов и паров ядовитых веществ, к примеру, кислот, ртути и т.д.;
- продолжительное действие холода;
- радиационное воздействие.
Но наиболее частой причиной возникновения недуга становятся острые воспалительные процессы в носовой полости, глотке, околоносовых пазухах, в частности, характерные для всевозможных инфекционных болезней. При этом предрасполагающими факторами являются патологии:
- сердечно-сосудистой системы;
- почек;
- алкоголизм;
- дисменорея;
- эндокринной системы;
- нервной системы и пр.
Способствует возникновению недуга и различные деформации анатомический структур, включая искривление носовой перегородки и аденоиды. Тем не менее нередко врачи сталкиваются с хроническим ринитом, сформировавшимся в результате злоупотребления сосудосуживающими каплями.
В таких случаях диагностируется медикаментозный вазомоторный ринит. Справиться с этой формой болезни бывает подчас непросто, ведь у пациента возникает серьезное привыкание к действующим веществам капель и спреев, так как сосуды утрачивают способность самостоятельно сужаться. Поэтому без введения новых доз препаратов даже без наличия каких-либо предпосылок в носу возникает отек.
Лечение хронического ринита

 Если же подтверждается наличие хронического ринита, пациенту изначально назначают консервативную терапию, направление которой определяется формой недуга. Чаще всего требуется изначально устранить различные факторы, способствующие появлению насморка, как то:
Если же подтверждается наличие хронического ринита, пациенту изначально назначают консервативную терапию, направление которой определяется формой недуга. Чаще всего требуется изначально устранить различные факторы, способствующие появлению насморка, как то:- инфекционные заболевания придаточных пазух, миндалин, зубов и т.д.;
- сухость и загрязненность воздуха;
- заболевания других органов;
- ожирение.
При катаральной форме показаны антибактериальные назальные лекарственные средства (Полидекса, салициловая, сульфаниламидная мази и пр.), а также вяжущие препараты, например, Колларгол или серебра протеинат. Если же длительный насморк является следствием развития гипертрофического ринита, то обойтись без склеротерапии не удастся.
Ее суть состоит во введении в край носовой раковины суспензии гидрокортизона по одному разу в несколько дней. Обычно для восстановления нормального носового дыхания достаточно 8–10 таких манипуляций. При необходимости больным назначают прижигания серебра нитратом или трихлоруксусной кислотой.


При диагностировании атрофического хронического ринита проводится раздражающая терапия, суть которой состоит в обработке пораженных областей слизистой специальным йодсодержащим раствором. Кроме того, требуется симптоматическая терапия, заключающаяся в регулярном промывании носа физиологическим раствором или специальными солевыми препаратами, например, Хюмером, АкваМарисом, Маримером и прочими.
Достаточно трудоемким является лечение вазомоторного ринита. Чтобы справиться с ним требуется прием системных антигистаминов, желательно, последних поколений. Тем не менее могут использоваться и более старые лекарственные средства: Лоратадин, Цетиризин. Также показано использование противоаллергических препаратов в форме мазей, спреев и т.д. Нередко назначаются:
- прокаиновые блокады;
- склеротерапия;
- введение вяжущих средств;
- внутрислизистые инъекции кортикостероидов;
- локальное прижигание рефлексогенных участков;
- физиотерапевтические процедуры.
В особенно запущенных случаях гипертрофического и вазомоторного ринита пациентам требуется хирургическое вмешательство, вид которого зависит от степени имеющихся изменений. Поэтому в одних случаях достаточно лишь УЗД, подразумевающей сужение и опустение измененных сосудов ультразвуковыми волнами. Но в более тяжелых ситуациях обойтись без удаления частей носовой раковины (конхотомии) не удается.
Синуситы-как одна из причин

Патологии такого рода могут возникать вследствие отсутствия лечения различных инфекционных заболеваний, наличия полипов в носу, искривления перегородки и т.д. Поскольку они в основном имеют бактериальную природу, для них характерен насморк, зеленые сопли у взрослого.
Также больные жалуются на значительное затруднение носового дыхания, головные боли и нередко повышение температуры. Но когда патология долго игнорируется, общее состояние пациентов может ухудшаться незначительно. Лечение синуситов всегда сопряжено с проведением интенсивной антибиотикотерапии, но, прежде всего, требуется устранение хронических очагов инфекции, в качестве которых могут выступать даже пораженные кариесом зубы. Также могут быть назначены:
- НПВС;
- местные кортикостероиды;
- антигистамины;
- сосудосуживающие средства.
Большинству пациентов показаны ингаляции небулайзером с растворами различных лекарственных средств и физиотерапевтические процедуры, включая широко известную «кукушку». Если же эти меры не дают желаемого результата, больным рекомендуют сделать пункцию пораженной пазухи или даже резекцию (удаление части) заднего конца средней раковины (при сфеноидите).
Затяжной насморк у взрослого: лечение


Разговаривать о том, что делать, если насморк несколько недель не проходит, следует, в первую очередь, с врачом, поскольку только квалифицированный специалист сможет распознать истинную причину постоянного насморка и подобрать подходящее конкретному человеку лечение. Причем нужно быть готовым к тому, что диагноз не будет поставлен за считанные минуты, ведь для этого потребуется провести ряд лабораторных и инструментальных исследований или даже посетить нескольких узких специалистов для исключения других патологий.
Постоянный насморк и заложенность носа у взрослого
Одной из наиболее частых причин того, почему насморк никак не проходит, является аллергия. Аллергический ринит сопровождается не только насморком и заложенностью носа, но и чиханием. Нередко к ним присоединяются и признаки конъюнктивита.


Он развивается из-за чрезмерной чувствительности конкретного человека к различным веществам – аллергенам. Зачастую в роли таковых выступают:
- пыльца тех или иных растений;
- бытовая химия;
- шерсть животных;
- продукты жизнедеятельности пылевых клещей, в обилии содержащиеся в домашней пыли;
- корм для рыбок и пр.
Таким образом, если человек страдает от поллиноза (аллергии на пыльцу), то насморк у него будет сохраняться в течение всего времени цветения растения. Если же причиной ринореи являются животные, то она будет присутствовать только во время контакта с ними и несколько часов после этого.
В остальных случаях более вероятно постоянное наличие насморка, тогда диагностируют круглогодичный аллергический ринит. Поэтому если проблемы с носом сохраняются несколько месяцев кряду и не связаны с другими явлениями, то следует заподозрить именно аллергию на пыль или предметы домашнего обихода.
Насморк с кровью у взрослого причины


Особого рассмотрения требует присутствие в выделениях из носа примесей крови. Подобное может иметь место при:
- механическом повреждении слизистой во время высмаркивания или других манипуляций;
- злоупотреблении сосудосуживающими средствами;
- приеме антиагрегантов и антикоагулянтов, необходимых для лечения и профилактики тромбоза вен, инсульта, атеросклероза и т.д.;
- дефектах строения носа, полипах и прочее.
Крайне редко причиной насморка с кровью может стать тяжелое системное заболевание – гранулематоз Вегенера. Но его легко узнать по образованию в носу корок, которые устраняются целыми слепками носовой полости.
Чем лечить насморк у взрослого?

 Если анализы показывают повышенный уровень lgE в крови, это является одним из признаков аллергического ринита. Именно он часто выступает в роли причины того, почему насморк долго не проходит. В таких случаях лечение проводится по 3-м направлениям:
Если анализы показывают повышенный уровень lgE в крови, это является одним из признаков аллергического ринита. Именно он часто выступает в роли причины того, почему насморк долго не проходит. В таких случаях лечение проводится по 3-м направлениям:1
Устранение контакта с аллергеном. Только это является залогом успешного и скорого избавления от насморка. Но в ряде случаев, например, при поллинозе, это недостижимо.
2
Специфическая гипосенсибилизация. Суть метода состоит в регулярном введении пациенту малых доз аллергена, чтобы снизить его чувствительность к ним. Такое лечение затягивается на годы, требует постоянных материальных затрат, но обладает достаточной результативностью и по окончании позволяет забыть об аллергии навсегда или как минимум сделать ее проявления ничтожными.
3
Фармакотерапия. Этот метод подразумевает симптоматическое лечение больного с целью улучшить его состояние, например, на время цветения вызывающего ринорею растения. Обычно пациентам назначаются:
- антигистаминные препараты – средства, способствующие блокированию рецепторов, отвечающих за развитие аллергии;
- местные кортикостероиды – препараты, быстро устраняющие отек и воспаление в носу;
- кромолин-натрия – эффективное и безопасное средство, но эффект от его использования развивается только спустя несколько недель непрерывного применения;
- сосудосуживающие капли – препараты, способствующие быстрому наступлению облегчения.
Как быстро вылечить насморк у взрослого


Несмотря на сумасшедший прогресс медицины, многие люди по старинке продолжают бороться с различными заболеваниями с помощью народных методов. Что уж говорить о насморке. Да и действительно существуют средства, позволяющие быстро справиться с этим неприятным явлением.
- Паровые ингаляции с отварами лекарственных трав или, по традиции, над вареным картофелем.
- Аппликации смесью, приготовленной из 30 г облепихового масла, 10 г меда, 20 г сока календулы, 15 г растопленного масла какао и 5 г прополиса. Готовым средством пропитывают ватный шарик и вводят в каждую ноздрю на 20 минут.
- Смазывать слизистые носа соком листа каланхоэ пару раз в день.
- Закапывать нос до 4 раз в день массой, приготовленной из равных количеств мелко нарезанных листков алоэ и измельченного в порошок мела. После 5-ти часового настаивания смесь готова к применению.
Внимание
Использовать какие-либо народные средства можно только при условии отсутствия аллергии на их компоненты и после согласования с лечащим врачом!
Также никогда не будет лишним пить много теплой жидкости, отказаться от вредных привычек, промывать нос солевыми растворами, много гулять на свежем воздухе и регулярно проветривать жилые помещения. Эти меры помогут не только избавиться от затяжного насморка и предотвратить его появление вновь, но и свести к минимуму риск развития других заболеваний.
Таким образом, причин сохранения ринореи более 2 недель много и установить, что именно стало поводом для ее развития способен только врач. Поэтому, чтобы избежать появления серьезных осложнений и не доводить до необходимости в хирургическом вмешательстве, следует идти к терапевту или ЛОРу и спрашивать его, что делать, если насморк несколько месяцев не проходит. Любое самолечение в таких случаях может быть крайне опасным.








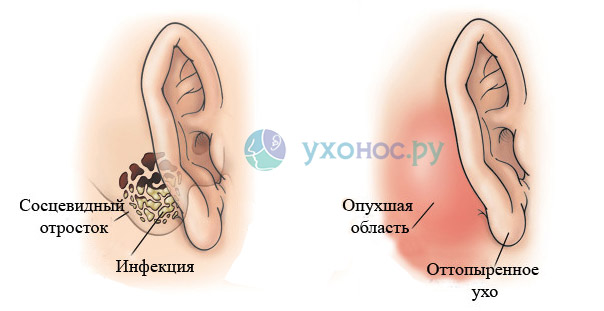
 Первая стадия характеризуется увеличением узлов и болезненностью при пальпации. Воспаление лимфатического узла под челюстью сопровождается бессонницей, головной болью, хронической усталостью, повышением температуры.
Первая стадия характеризуется увеличением узлов и болезненностью при пальпации. Воспаление лимфатического узла под челюстью сопровождается бессонницей, головной болью, хронической усталостью, повышением температуры. Припомните, не было ли в ближайшее время травм в том районе, где опухла шея, не получали ли вы ударов в данном месте. Если это ушиб, то в ближайшее время травма рассосется.
Припомните, не было ли в ближайшее время травм в том районе, где опухла шея, не получали ли вы ударов в данном месте. Если это ушиб, то в ближайшее время травма рассосется.
 При свинке (смотрите фото), инфекции в ротовой полости наблюдается припухлость узлов слева или справа под челюстью. В зависимости от того, какая сторона челюстных желез воспалена. Если опухла правая (левая) – это признак инфекции правой (левой) слюнной железы. Такое состояние сопровождается воспалительным процессом, отеком в шейной зоне. Поднижнечелюстные лимфоузлы при надавливании имеют твердую основу.
При свинке (смотрите фото), инфекции в ротовой полости наблюдается припухлость узлов слева или справа под челюстью. В зависимости от того, какая сторона челюстных желез воспалена. Если опухла правая (левая) – это признак инфекции правой (левой) слюнной железы. Такое состояние сопровождается воспалительным процессом, отеком в шейной зоне. Поднижнечелюстные лимфоузлы при надавливании имеют твердую основу. Если лимфоузел под челюстью болит при нажатии, нужно сделать лишь одно – сходить к стоматологу. Особенно когда во рту воспаляются десна, такие симптомы указывают на кариес или осложнения, которые могут возникнуть после того, как человеку удалили зуб. В результате стоматологического лечения вся симптоматика заболевания исчезнет. То же самое произойдет, когда будут устранены все воспаления лор-органов, вырастет зуб мудрости либо пройдет грипп, ОРВИ.
Если лимфоузел под челюстью болит при нажатии, нужно сделать лишь одно – сходить к стоматологу. Особенно когда во рту воспаляются десна, такие симптомы указывают на кариес или осложнения, которые могут возникнуть после того, как человеку удалили зуб. В результате стоматологического лечения вся симптоматика заболевания исчезнет. То же самое произойдет, когда будут устранены все воспаления лор-органов, вырастет зуб мудрости либо пройдет грипп, ОРВИ.


 Расположение лимфатических узлов
Расположение лимфатических узлов Левосторонний подчелюстной лимфаденит (определение воспаления лимфоузлов) может быть вызван инфекциями ЛОР-органов и полости рта. Это стоматиты, пародонтиты, гингивиты, синуситы, гаймориты, отиты, риниты. Болезненность узелка появляется и при некоторых дерматологических заболеваниях с образованием ран, гнойников, фурункулов. Чаще такие явления провоцируются вирусом герпеса и грибками.
Левосторонний подчелюстной лимфаденит (определение воспаления лимфоузлов) может быть вызван инфекциями ЛОР-органов и полости рта. Это стоматиты, пародонтиты, гингивиты, синуситы, гаймориты, отиты, риниты. Болезненность узелка появляется и при некоторых дерматологических заболеваниях с образованием ран, гнойников, фурункулов. Чаще такие явления провоцируются вирусом герпеса и грибками. Важнейший этап для устранения боли в лимфоузле — выяснение ее причины. Сделать это может только врач, проведя визуальный осмотр, пальпацию, и назначив дополнительные исследования.
Важнейший этап для устранения боли в лимфоузле — выяснение ее причины. Сделать это может только врач, проведя визуальный осмотр, пальпацию, и назначив дополнительные исследования.





























 Тот, кто хотя бы один раз в жизни испытывал ушную боль – согласится, не забудет её никогда. Особенно, если это острые и сильные прострелы, а не тупая поднывающего характера боль, вытерпеть её очень сложно. Рассмотрим, что делать в домашних условиях, если стреляет ухо у взрослого. Эта боль сама по себе не пройдёт, нужно сразу же определить, какие процедуры в данное время возможны и что есть под рукой. Однако при этом нужно подойти к этому с холодным рассудком, чтобы помочь, а не навредить здоровью.
Тот, кто хотя бы один раз в жизни испытывал ушную боль – согласится, не забудет её никогда. Особенно, если это острые и сильные прострелы, а не тупая поднывающего характера боль, вытерпеть её очень сложно. Рассмотрим, что делать в домашних условиях, если стреляет ухо у взрослого. Эта боль сама по себе не пройдёт, нужно сразу же определить, какие процедуры в данное время возможны и что есть под рукой. Однако при этом нужно подойти к этому с холодным рассудком, чтобы помочь, а не навредить здоровью. Боль – это защитная реакция тела, сигнализирующая о некоторой проблеме, опасности. То есть это – спасительный сигнал, который требует не только нашего внимания, но и реакции – то есть нахождения таких действий, которые приведут к уменьшению болевых ощущений, а в лучшем случае – к устранению их причины. В Западной культуре изучение механизмов возникновения боли относят к началу XIX в. Конечно, исследование этого феномена проводилось не с целью познания еще одной функции организма, а с целью найти средства, облегчающие боль, в первую очередь, во время необходимых пациенту операций, которые в то время проводились не только без анестезии, но и без обезболивающих – чуть ли не единственным таким средством был алкоголь, принимаемый внутрь. Современные ответы на вопрос — что делать, если ухо болит и стреляет, включают алкоголь только как наружное средство применения и лечения.
Боль – это защитная реакция тела, сигнализирующая о некоторой проблеме, опасности. То есть это – спасительный сигнал, который требует не только нашего внимания, но и реакции – то есть нахождения таких действий, которые приведут к уменьшению болевых ощущений, а в лучшем случае – к устранению их причины. В Западной культуре изучение механизмов возникновения боли относят к началу XIX в. Конечно, исследование этого феномена проводилось не с целью познания еще одной функции организма, а с целью найти средства, облегчающие боль, в первую очередь, во время необходимых пациенту операций, которые в то время проводились не только без анестезии, но и без обезболивающих – чуть ли не единственным таким средством был алкоголь, принимаемый внутрь. Современные ответы на вопрос — что делать, если ухо болит и стреляет, включают алкоголь только как наружное средство применения и лечения. Среди самых простых способов прогревания различают сухое (с помощью рефлекторной лампы, соли, песка или другого сыпучего продукта) и компресс (с помощью быстроиспаряющейся жидкости в виде разбавленного спирта или водки). Но воздействие повышенной (комфортно-приятной) температуры имеет следующие противопоказания:
Среди самых простых способов прогревания различают сухое (с помощью рефлекторной лампы, соли, песка или другого сыпучего продукта) и компресс (с помощью быстроиспаряющейся жидкости в виде разбавленного спирта или водки). Но воздействие повышенной (комфортно-приятной) температуры имеет следующие противопоказания: Если ухо/уши заболело/и, а вы находитесь в транспорте, на работе, в каком-либо помещении и т.д., где нельзя применить эти процедуры, можно постараться создать тепло любым способом и с помощью того, что есть под рукой: накинуть капюшон куртки или пальто, надеть платок или шарф.
Если ухо/уши заболело/и, а вы находитесь в транспорте, на работе, в каком-либо помещении и т.д., где нельзя применить эти процедуры, можно постараться создать тепло любым способом и с помощью того, что есть под рукой: накинуть капюшон куртки или пальто, надеть платок или шарф.





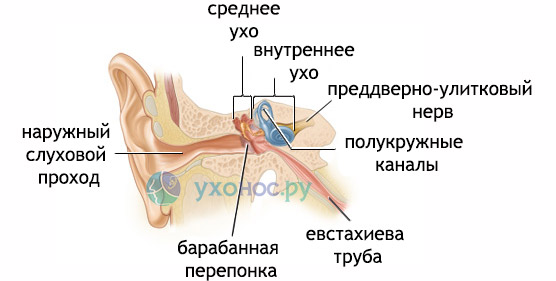
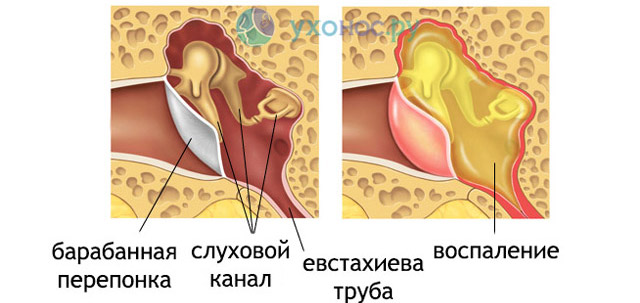
 Вода попадает в ухо, уменьшается количество ушной серы, которая защищает слуховой проход от внешних факторов и препятствует их проникновению во внутренние структуры. Так развивается воспаление и появляется боль. До посещения ЛОР-врача необходимо освободить уши от воды. Жидкость должна вытекать естественным путем. Для этого рекомендуют лечь на сторону поражения, а после удаления воды обработать ухо борным спиртом для уничтожения микробов. Запрещено сушить уши ватными палочками и феном, поскольку они могут повредить и спровоцировать ожоги нежной и хрупкой барабанной перепонки.
Вода попадает в ухо, уменьшается количество ушной серы, которая защищает слуховой проход от внешних факторов и препятствует их проникновению во внутренние структуры. Так развивается воспаление и появляется боль. До посещения ЛОР-врача необходимо освободить уши от воды. Жидкость должна вытекать естественным путем. Для этого рекомендуют лечь на сторону поражения, а после удаления воды обработать ухо борным спиртом для уничтожения микробов. Запрещено сушить уши ватными палочками и феном, поскольку они могут повредить и спровоцировать ожоги нежной и хрупкой барабанной перепонки.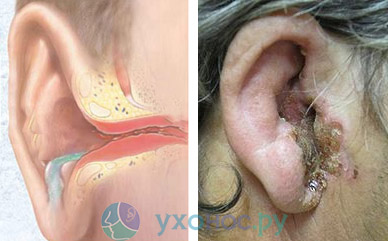

 икладывают к больному уху.
икладывают к больному уху.











 Отит. Что делать, когда «стреляет» в ухе
Смотреть видео
Отит. Что делать, когда «стреляет» в ухе
Смотреть видео






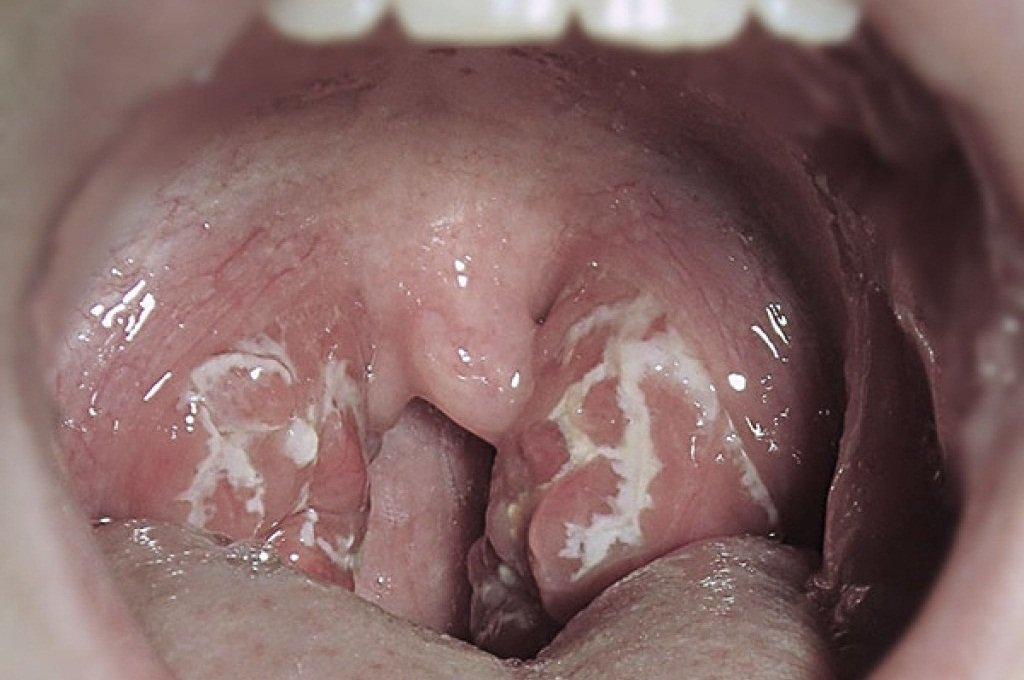













 Лечение воспаления гланд должно производится сразу же после появления первых симптомов. В противном случае у пациентов могут наблюдаться осложнения. Наиболее часто данное заболевание провоцирует ухудшение работоспособности сердца и суставов. В некоторых пациентов наблюдается при несвоевременном лечении ухудшение состояния почек.
Лечение воспаления гланд должно производится сразу же после появления первых симптомов. В противном случае у пациентов могут наблюдаться осложнения. Наиболее часто данное заболевание провоцирует ухудшение работоспособности сердца и суставов. В некоторых пациентов наблюдается при несвоевременном лечении ухудшение состояния почек.
 Миндалины воспаляются в результате заселения носоглотки и складок желез патогенной микрофлорой. В роли возбудителей могут выступать бактерии, грибки, многочисленные вирусы, палочки, спирохеты. От типа возбудителя зависит комплекс симптомов и терапевтические мероприятия.
Миндалины воспаляются в результате заселения носоглотки и складок желез патогенной микрофлорой. В роли возбудителей могут выступать бактерии, грибки, многочисленные вирусы, палочки, спирохеты. От типа возбудителя зависит комплекс симптомов и терапевтические мероприятия.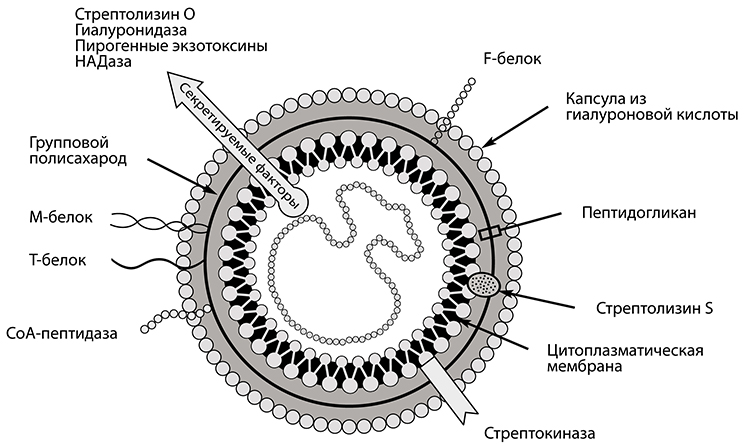
 пищу, специи, все продукты, раздражающие слизистую оболочку горла. Пища должна быть мягкой, теплой. В основном это протертые полужидкие каши, пюре, котлеты, тефтели, рыба, приготовленная в духовке или на пару, молочные каши и супы, некрепкие бульоны, подсушенный хлеб. Нельзя пить соки в чистом виде, их нужно разбавлять водой.
пищу, специи, все продукты, раздражающие слизистую оболочку горла. Пища должна быть мягкой, теплой. В основном это протертые полужидкие каши, пюре, котлеты, тефтели, рыба, приготовленная в духовке или на пару, молочные каши и супы, некрепкие бульоны, подсушенный хлеб. Нельзя пить соки в чистом виде, их нужно разбавлять водой.







 Загрузка…
Загрузка…




 При отсутствии небулайзера процедуру можно провести, используя кастрюлю. Для этого ложку столовую соды растворяют в горячей кипяченой воде (один литр).
При отсутствии небулайзера процедуру можно провести, используя кастрюлю. Для этого ложку столовую соды растворяют в горячей кипяченой воде (один литр).
 (
( (
(
 Медиафайлы на Викискладе
Медиафайлы на Викискладе Кристалл хлорида натрия
Кристалл хлорида натрия Очищенная кристаллическая морская соль
Очищенная кристаллическая морская соль





 Кристаллическая решётка хлорида натрия.
Кристаллическая решётка хлорида натрия. 














 Натрия хлорид эффективен при разных патологиях.
Натрия хлорид эффективен при разных патологиях.






 Разнообразие продукта пасеки позволяет выбрать именно то, что нравится: любителям разнотравья понравится майский с акациевыми цветами, для тех, кто предпочитает более насыщенный терпкий аромат, стоит выбрать липовый или каштановый.
Разнообразие продукта пасеки позволяет выбрать именно то, что нравится: любителям разнотравья понравится майский с акациевыми цветами, для тех, кто предпочитает более насыщенный терпкий аромат, стоит выбрать липовый или каштановый.
 Однако чтобы насладиться результатом от меда, стоит помнить и такие противопоказания:
Однако чтобы насладиться результатом от меда, стоит помнить и такие противопоказания: Для женщин, которые ожидают малыша, мед – это незаменимый продукт, альтернативный вариант сахару.
Для женщин, которые ожидают малыша, мед – это незаменимый продукт, альтернативный вариант сахару. В начале вынашивания малыша мама сталкивается с гормональными перестройками, что способствует нервному напряжению, усталости. Кроме того, сказывается постоянная тошнота, которая усиливается и достигает своего пика примерно к 10-й недели. Мед, повышая гемоглобин, способствует насыщению клеток кислородом, также насыщает кровь полезными микроэлементами, что крайне важны во время формирования нервной трубки плода.
В начале вынашивания малыша мама сталкивается с гормональными перестройками, что способствует нервному напряжению, усталости. Кроме того, сказывается постоянная тошнота, которая усиливается и достигает своего пика примерно к 10-й недели. Мед, повышая гемоглобин, способствует насыщению клеток кислородом, также насыщает кровь полезными микроэлементами, что крайне важны во время формирования нервной трубки плода. Перед родами женский организм работает «из последних сил». Сказывается как недосыпание, так и периодические боли в области промежности, тренировочные схватки. Уже достаточно объемный живот давит на внутренние органы, только усугубляя эмоциональное расстройство и недовольство своим положением. Пчелиная сладость помогает устранить нервное напряжение, стабилизировать сон и компенсировать недостаток глюкозы, что необходимо для выработки гормона эндорфина.
Перед родами женский организм работает «из последних сил». Сказывается как недосыпание, так и периодические боли в области промежности, тренировочные схватки. Уже достаточно объемный живот давит на внутренние органы, только усугубляя эмоциональное расстройство и недовольство своим положением. Пчелиная сладость помогает устранить нервное напряжение, стабилизировать сон и компенсировать недостаток глюкозы, что необходимо для выработки гормона эндорфина. Главная польза меда – катехины, которые нейтрализуют действие свободных радикалов, нарушающие функциональность клеток организма. Кроме того, мед, потребляемый верно – профилактика злокачественных опухолей. Но, главное правило – это запрет на употребление горячего меда.
Главная польза меда – катехины, которые нейтрализуют действие свободных радикалов, нарушающие функциональность клеток организма. Кроме того, мед, потребляемый верно – профилактика злокачественных опухолей. Но, главное правило – это запрет на употребление горячего меда. Главное противопоказание, о котором стоит помнить – это наличие аллергии на пыльцу и цветение конкретных растений. Кроме того, стоит помнить о таких противопоказаниях:
Главное противопоказание, о котором стоит помнить – это наличие аллергии на пыльцу и цветение конкретных растений. Кроме того, стоит помнить о таких противопоказаниях:
 На ранних сроках беременности будущую маму сопровождает токсикоз, упадок сил, расстройство сна. Мёд здесь незаменимый помощник. Он обладает противорвотным действием, тонизирует и успокаивает. Также поможет защититься от простудных заболеваний, повышает иммунитет. Мёд в сочетании с лимоном и обильным питьём поможет избавиться от приступов кашля. Различные чаи, травяные или ягодные, с добавлением мёда, помогут успокоиться и заснуть. Главное знать меру и применять мёд в правильных количествах. Суточная норма для беременной составляет 100 грамм или 3 столовые ложки.
На ранних сроках беременности будущую маму сопровождает токсикоз, упадок сил, расстройство сна. Мёд здесь незаменимый помощник. Он обладает противорвотным действием, тонизирует и успокаивает. Также поможет защититься от простудных заболеваний, повышает иммунитет. Мёд в сочетании с лимоном и обильным питьём поможет избавиться от приступов кашля. Различные чаи, травяные или ягодные, с добавлением мёда, помогут успокоиться и заснуть. Главное знать меру и применять мёд в правильных количествах. Суточная норма для беременной составляет 100 грамм или 3 столовые ложки.  В этот период происходит быстрый рост малыша. Организм мамы затрачивает большое количество энергии. Может возникнуть недостаток гемоглобина, в этом случае мед поможет восполнить недостаток железа, врачи советуют по утрам принимать один стакан тёплой воды со столовой ложкой мёда.
В этот период происходит быстрый рост малыша. Организм мамы затрачивает большое количество энергии. Может возникнуть недостаток гемоглобина, в этом случае мед поможет восполнить недостаток железа, врачи советуют по утрам принимать один стакан тёплой воды со столовой ложкой мёда. Мёд может помочь и при сухом и при мокром кашле. Стакан тёплого молока с чайной ложкой мёда избавит от сильного приступа кашля перед сном. Также смесь черной редьки и мёда вылечит сильный кашель. Для этого редьку моют, режут пополам и в одной половине делают углубление, в него помещают ложку мёда, накрывают второй половине и дают постоять несколько часов. Появившийся сок пьют по чайной ложке 3 раза в день.
Мёд может помочь и при сухом и при мокром кашле. Стакан тёплого молока с чайной ложкой мёда избавит от сильного приступа кашля перед сном. Также смесь черной редьки и мёда вылечит сильный кашель. Для этого редьку моют, режут пополам и в одной половине делают углубление, в него помещают ложку мёда, накрывают второй половине и дают постоять несколько часов. Появившийся сок пьют по чайной ложке 3 раза в день. Улучшить самочувствие и почувствовать себя лучше на утро поможет капустный лист с мёдом, который прикладывают на грудь и спину. При боли в горле, ангине применяют молоко с мёдом, сливочным маслом и щепоткой соды.
Улучшить самочувствие и почувствовать себя лучше на утро поможет капустный лист с мёдом, который прикладывают на грудь и спину. При боли в горле, ангине применяют молоко с мёдом, сливочным маслом и щепоткой соды.


















