Барсучий жир при астме – лечение народными средствами в домашних условиях
Эффективные фармацевтические препараты появились в арсенале медиков чуть больше века назад. До этого момента практиковалось лечение бронхиальной астмы народными средствами, и стоит сказать, что такая терапия демонстрировала поразительные результаты. Благодаря содержанию широкого спектра полезных веществ и соединений, природный продукт помогает преодолеть удушающий кашель, уменьшить боль в груди и зажатость в легких, обладает спазмолитическим и бактерицидным действием, укрепляет иммунитет, насыщает организм витаминами, аминокислотами, макро- и микроэлементами.Барсучий жир при астме применяют наружно и внутренне – в нашей статье мы поделимся самыми эффективными методами. Вы узнаете, как правильно лечить это опасное хроническое заболевание народными средствами в домашних условиях. Для начала стоит изучить суть проблемы.

Астма – причины, симптомы и способы народного лечения
Бронхиальная астма – это неинфекционный воспалительный процесс, который приводит к значительному сужению дыхательных путей, имеет хроническую форму и проявляется в виде острых приступов. Анамнез заболевания отягощается наследственной предрасположенностью (около 30% случаев), но причины могут быть самые разные:
— инфекционные заболевания органов дыхания;
— острая аллергическая реакция;
— курение и употребление наркотиков;
— резкое снижение иммунитета;
— отравление легких токсическими веществами и продуктами техногенного происхождения.
Последний пункт в списке означает, что в группу риска входят представители некоторых профессий, а также жители мегаполисов – из-за высокой степени загрязненности воздуха в больших городах.
Ранняя диагностика, профилактика и эффективное лечение, в том числе и народными средствами, играют ключевую роль в выздоровлении. Вылечить астму полностью удается редко, но использование барсучьего жира помогает избавиться от острых приступов, а главное – снизить прием гормональных препаратов. Таким образом можно уменьшить нагрузку на печень, предупредить развитие эндокринных нарушений и на длительный срок забыть о дискомфорте.
Чтобы лечение бронхиальной астмы народными средствами было результативным, лучше не игнорировать помощь профессиональных медиков. Обращайтесь к врачу-пульмонологу, если заметили один из характерных симптомов заболевания:
— одышка и головокружение;
— приступы бронхоспазма, удушья, обструкции;
— постоянный сухой кашель без видимых причин;
— поверхностное и прерывистое дыхание;
— хрипы и выделение прозрачной мокроты;
— общее недомогание, головная боль, слабость в теле;
— диффузная синюшность кожи.
Опытный специалист, проведя рентгенографию, спирометрию, пикфлуометрию и компьютерную томографию легких, сможет отличить ранние признаки астмы от симптомов бронхита, воспаления легких или ЛОР-заболеваний. Правильный диагноз – ключ к эффективному лечению, в том числе и народными средствами. А вот если проблемы со здоровьем игнорировать и вовремя не принять меры, ситуация может стать критической. Риск смерти пациента присутствует, хотя коэффициент и ниже, чем при других хронических заболеваниях.
Во второй части статьи мы расскажем, как лечить астму народными средствами. Стоит сразу отметить, что терапия должна быть комплексной, сочетать действие медикаментов и эффект от приема природных продуктов.
Народное лечение астмы у взрослых и детей
По данным последних статистических исследований, около 240 миллионов человек страдают от бронхиальной астмы, и практически все они вынуждены регулярно принимать медикаменты. Препараты включают в свой состав гормональные компоненты, поэтому логично, что многие астматики ищут альтернативу – народные средства для эффективного лечения и профилактики приступов.
Самой большой популярностью пользуются прополис, листья алоэ и подорожника, соцветия бузины, фиалки трехцветной и росянки обыкновенной. Составы на основе таких компонентов используют для профилактики, а для купирования приступов кашля нередко применяют растительные препараты. Однако самую высокую эффективность при лечении астмы в домашних условиях демонстрирует барсучий жир – проверенное временем народное средство от сотни недугов.

Показания к применению и эффект от приема
Натуральные средства животного происхождения веками использовали в народной медицине, в частности барсучий жир – для растираний при лечении пневмонии и других легочных заболеваний. При наружном применении продукт оказывает локальное согревающее и противовоспалительное действие, расслабляет мышечные волокна и эффективно снимает спазматические проявления астмы. Барсучий жир для астматиков – это эффективный способ облегчить приступ удушливого кашля, в том числе и у детей. Используют природный продукт и для профилактики. Чтобы предупредить проявления хронической болезни народное средство следует принимать внутрь. Длительность курса варьируется от 14 до 30 дней. При необходимости лечение можно повторить после непродолжительного перерыва.
Барсучий жир при астме обеспечивает комплексное воздействие за счет содержания в своем составе протеинов, микроэлементов, витаминов группы А и В, а главное – незаменимых органических и полиненасыщенных кислот. Именно жирные кислоты при употреблении внутрь участвуют в регулировании обменных процессов. Для астматиков эффект от приема барсучьего жира трудно переоценить:
— ускоряется синтез белков, в том числе иммуноглобулина и гемоглобина;
— активизируются защитные функции, повышается устойчивость организма к возбудителям;
— угнетаются очаги воспалений, ускоряются регенеративные процессы в легких;
— укрепляются стенки кровеносных сосудов, улучшается общее состояние дыхательных путей;
— восстанавливается правильный гормональный фон;
— нормализуется работа пищеварительной, нервной и сердечно-сосудистой систем;
— улучшается психоэмоциональный фон, повышается стрессоустойчивость.
Противопоказанием при употреблении барсучьего жира можно считать лишь возраст – детям до 3 лет лучше делать растирания. А взрослым следует помнить, что при лечении астмы велика вероятность аллергических реакций – тестируйте продукт очень внимательно. При необходимости проконсультируйтесь с лечащим врачом.
Как принимать барсучий жир при астме
Растирания делают вечером, после нанесения средства на грудную клетку лучше всего тепло укутаться на несколько часов. Как пить барсучий жир при астме – зависит от индивидуальных предпочтений: кто-то может принимать продукт в чистом виде, а некоторые смешивают его с молоком, медом, орехами, курагой, изюмом и даже шоколадом. Главное – придерживаться правильной дозировки: 1 столовая ложка в день (в три приема), длительность курса – от 2 недель до 1 месяца. Межу курсами стоит делать перерыв – 7 дней.
Памятка потребителю
Эффективность лечения бронхиальной астмы народными средствами определяется качеством продукции: если речь идет о барсучьем жире, то его лучше применять в чистом виде. Аптечные препараты изготовлены из сырья, полученного в промышленных условиях, а в неволе животное накапливает гораздо меньше полезных веществ в подкожном сале.
Наша компания сотрудничает с охотниками Алтайского Края и Сибири, изготавливает целебную продукцию по традиционным технологиям и строго придерживается санитарных норм. Вы можете купить барсучий жир для лечения астмы в стеклянной герметичной таре – по 250 и 500 мл. Оформляйте заказ на сайте – мы пришлем лекарственное средство в любой город РФ.
Лечение бронхиальной астмы барсучьим жиром
Доброе время суток! Меня зовут Халисат Сулейманова — я фитотерапевт. В 28 лет себя вылечила от рака матки травами (больше про мой опыт выздоровления и почему я стала фитотерапевтом читайте здесь: Моя история). Перед тем как лечиться по народным методам описанным в интернете, просьба, консультируйтесь со специалистом и лечащим врачом! Это сэкономит ваше время и деньги, поскольку заболевания разные, травы и методы лечения разные, а есть еще сопутствующие заболевания, противопоказания, осложнения и так далее. Пока добавить нечего, но если Вам нужна помощь в подборе трав и методик лечения, можете меня найти вот по контактам:
Халисат Сулейманова
Страничка Instagram: instagram.com/fitoterapevt1
Телефон: 8 918 843 47 72
Почта: [email protected]
Консультирую бесплатно.
Люди, которые страдают бронхиальной астмой, вынуждены практически постоянно принимать медикаментозные препараты. Это несколько ограничивает их жизнь и делает ее не особо приятной. Все это связано с тем, что в составе лекарственных препаратов есть гормональные компоненты. Именно поэтому многие стараются использовать средства для профилактики на натуральной основе. Хорошие результаты дает лечение бронхиальной астмы прополисом. А еще вы можете попробовать лечение астмы барсучьим жиром. Он практически полностью впитывается организмом человека, забирая из него все полезные компоненты. Его используют как в чистом, так и в комплексном соединении с другими веществами.

Полезные свойства жира барсука
Это вещество считают универсальным лекарственным средством от большого количества разнообразных заболеваний. Наличие в нем большого количества полезных веществ, делает его незаменимым при устранении недугов. Кроме укрепления всего организма он положительно влияет на органы дыхательной системы. А именно:
- согревает тело при растирании;
- активизирует функционирование желез бронхов;
- снимает спазматические проявления;
- расслабляет мышечные волокна;
- проводит дезинфицирующее действие;
- насыщает организм полезными веществами.
Те, кто испробовали на себе действие данного препарата, говорят о его чудодейственных способностях. Помните, что хранить его необходимо в холодильнике не более 18 месяцев. Наиболее часто используется уже готовое аптечное сырье в виде капсул.
Противопоказания
Несмотря на все положительные особенности этого препарата, есть и некоторые факторы, которые могут препятствовать применению барсучьего жира при астме. Среди них:
- беременность и период кормления грудью;
- аллергические реакции;
- возраст до 3 лет;
- камни и патологии ЖКТ.
Эти пункты нужно учитывать, так как они влияют на конечный результат лечения.
Способы применения
Как уже было сказано, есть несколько вариантов того, как устранить им сложившуюся ситуацию. Положительные сдвиги можно будет увидеть уже после нескольких первых приемов, но не стоит останавливаться, а доведите курс до конца. Наиболее часто распространенными есть следующие варианты.
Простые способы лечения сложных заболеваний:
Растирание
Использование барсучьего жира при бронхиальной астме у детей в основном заключается в растирании. Для этого необходимо хорошо растереть этот участок тела и тепло одеться. Можно еще и укутаться на несколько часов.
С молоком
Еще одним методом может быть нагретое молоко с чайной ложкой основного компонента и таким же количеством меда. Желательно пить такое сырье перед сном.
С шоколадом
Понравится детям сырье с шоколадом. Для этого на водяной бане растапливают плитку горького шоколада и 100 г главного ингредиента. Далее водят ½ стакана меда и томят на паровой бане некоторое время. Должна получится однородная консистенция. После переложите все в стеклянную емкость и принимайте утром на голодный желудок. Для детей – по чайной ложке, а взрослым – десертную.
С алоэ и медом
Растопите на водяной бане 200 г нутряного сала и смешайте с медом и соком алоэ. Берите их по стакану. Как принимать барсучий жир при астме? Делать это надо по ложке трижды в день. Желательно запивать все травяными чаями. Длительность курса составляет от 2 недель и до месяца.
С прополисом
Поместите на водяную баню по столовой ложке прополиса и главного составляющего. Далее добавьте немного тертого имбиря. Все тщательно перемешайте. Далее чайную ложку полученной смеси разводят в стакане кипятка и пейте все перед употреблением пищи три раза в день.
Помните, что перед употреблением препаратов, даже на натуральной основе, стоит предварительно проконсультироваться с врачом.
Здоровья Вам!
Полезные статьи:
Лечение астмы барсучьим жиром | Астманиа
Людям с бронхиальной астмой использование различных медикаментов стало достаточно привычным делом, которое нельзя назвать приятным. Все дело в том, что в составе большинства фармакологических средств находятся гормональные компоненты. Потому люди стараются по возможности прибегать к профилактике и терапии натуральными средствами. Особую популярность получил барсучий жир при астме.

При попадании в человеческий организм, данное вещество усваивается практически полностью, отдавая все самое полезное и необходимое. Жир употреблялся, как неразведенным, так и с разными дополнительными компонентами. Детям делаются растирания с применением жира, что помогает не только при астме, но и при бронхите.
В чем польза барсучьего жира
Применение барсучьего жира допустимо, и взрослым, и детям. За счет богатого состава с витаминными комплексами и полезными веществами, данный продукт укрепляет организм в целом, а также:
- укрепляет иммунитет;
- стимулирует функционирование бронхиальных желез;
- согревает тело при растирании;
- насыщает организм полезными веществами и витаминами;
- оказывает дезинфицирующее действие.
Люди, которые испробовали на собственном опыте барсучий жир, говорят о потрясающих способностях данного продукта.Если вы точно знаете, что у вас нет аллергических проявлений на вещество, определитесь с тем, в какой форме вы будете употреблять этот жир. Продукт в натуральном виде сохраняется в холодильнике, не более 18 месяцев. Особой популярностью пользуется аптечная версия в капсулах.
Использование при БА
Продукт употребляется также и в период заболевания для лечения, и в качестве профилактики. Обычно он предназначен для внешнего применения. Перед процедурой необходимо как следует растереть грудную клетку, после чего хорошо укрыться на несколько часов.
Если вы надумали применять продукт внутрь, посоветуйтесь со своим доктором и смело начинайте курс терапии, если он вам позволил.
Как правило, время применения составляет примерно от 14 дней до одного месяца. После курса делается небольшой перерыв и снова повторяется терапия для закрепления позитивных результатов.
Ложка барсучьего жира
Если для большинства взрослых людей употребить небольшое количество жира совсем не сложно, то детям показаны разнообразные рецепты, где четко указана инструкция по применению с дополнительными ингредиентами. В виду того, что астматики обычно склонны к аллергическим проявлениям, стоит с внимательностью смотреть, с чем конкретно вы будете употреблять данный продукт. Можно найти много рецептов, где жир комбинируется с медом. Если у вас аллергия на последний компонент, замените его отваром шиповника.
Жир прекрасно сочетается и оказывает лечебное воздействие в сочетании с алоэ и подогретым молоком. Ребенку сладкоежке можно добавить сладкие ягоды лекарство.
При отсутствии непереносимости на следующие продукты, можете приготовить лечебную смесь по такому рецепту. Вам понадобится пчелиный мед, барсучий жир, сухофрукты, грецкий орехи. Это не только полезно, но еще и невероятно вкусно.
Как избавиться от кашля
Продукт показан при ОРВИ, астме, бронхите, а также устраняет кашель. Он насыщен витаминами и полезными веществами, необходимых вашему организму. Также жир способен укреплять сопротивляемость защитных сил, потому потребность в его использовании огромная.
Как правило, средство используют в сочетании с другими препаратами назначенными доктором. При патологических состояниях, сопровождающихся изнурительным кашлем, продукт избавляет от воспалительных процессов.
Многочисленные отзывы говорят о том, что жир способен победить кашель курильщика с многолетним стажем. Это обусловлено тем, что в нем содержатся не только витамины и полезные вещества, а также он характеризуется смягчающими свойствами. Как правило, тяжелые патологии лечатся в течении 30 дней. Среди них, и пневмония, и туберкулез, и другие). После первого курса лечения больному показан небольшой перерыв на семь дней.

Вы должны знать, что вещество имеет очень неприятный вкус, потому у мнительных людей он может вызывать рвотный рефлекс. Но вам станет легче, если после принятия небольшого количества жира, вы запьете его стаканом воды. Отдавать предпочтение рекомендуется разным отварам трав и ягод. Они и вкус подавляют и несут пользу организму.
Где найти продукт
Это довольно специфический ингредиент, который требует к себе особенного отношения. Потому, если вы решили купить его у незнакомых людей, лучше всего отказаться от этой идеи, если вы их не знаете. Если в вашем кругу имеются люди охотники, можно приобрести жир у них. Но если вы ценитель качества, тогда отправляйтесь в аптеку. Здесь продукт представлен в капсулах и к нему, как правило, прилагается инструкция.
Имейте в виду, что жир хорошего качества представляет собой ни что иное, как субстанцию бежевого или белого оттенка, имеющую своеобразный аромат. Текстура у продукта будет густой, если он хранился в холодильнике. Желтоватость, неприятный запах – все это признаки не качественности. Не рискуйте своим здоровьем употреблять данный продукт.
Противопоказания и особенности хранения
Данное вещество имеет ряд противопоказаний, а именно:
- патологии ЖКТ;
- панкреатит, проявляющийся в острой стадии;
- камни в ЖКТ;
- пациенты до 3-х лет;
- аллергическая реакция;
- беременность.
Имейте в виду, что на данный компонент может возникнуть аллергия либо побочный эффект в виде тошноты и диспепсических расстройств. В этом случае лечение барсучьим жиром прекращается и требуется консультация грамотного специалиста.
Очень важно знать каждому взрослому о том, с какого возраста можно давать барсучий жир ребенку. Некоторые люди полагают, что до двенадцатилетнего возраста лучше вовсе воздержаться от данного продукта, ведь до данного момента печень не способна полностью переработать вещество. Но не нужно пугаться. В данном средстве содержаться только полезные жиры, которые так нужны для подрастающего организма. Не бойтесь, и смело включайте его в средства для лечения детей с трехлетнего возраста. Детям, младшего возраста разрешается делать растирания. Они помогут при кашле и респираторных заболеваниях.
Храните жир в герметично закрытой емкости из стекла. Температура не должна быть ниже 20 градусов. Место хранения сухое и теплое.
Положительный эффект наблюдается обычно уже через несколько дней после лечения.но не стоит преждевременно радоваться и прекращать терапию. Лучше довести курс до конца. Обычно лечение длится от семи до десяти дней. Вы убьете двух зайцев: не навредите организму, а заболеванию не оставите ни малейшего шанса. При первых же симптомах не стоит бояться употреблять данное вещество. Ведь с заболеванием легче справиться на первых порах, чем потом бороться с его тяжелыми осложнениями.
Автор публикации: Анна Умерова
Помните! Самолечение может вызвать неисправимые последствия для Вашего здоровья! При первых симптомах заболевания мы рекомендуем незамедлительно обратиться к специалисту!Пожалуйста, оцените этот материал!
 Загрузка…
Загрузка…И поделитесь интересной информацией с друзьями!
Поделитесь с друзьями!
Оставить комментарий
Барсучий жир от астмы: лечение и отзывы

Барсучий жир является натуральным лечебным средством
Удушающий кашель, боль в груди и зажатость, невозможность сделать полноценный вдох – бронхиальная астма и сухой спазмолитический кашель могут привести к серьёзным последствиям, если вовремя не принять меры.
Для людей, страдающих подобными приступами, употребление всевозможных лекарственных препаратов уже довольно привычное дело, а в состав многих из них входят и небезопасные гормональные составляющие. Именно поэтому многие стараются дополнительно использовать для профилактики или лечения натуральный барсучий жир при бронхиальной астме, который ценится особо целебным влиянием именно на работу лёгочной системы организма человека.
Во времена отсутствия медикаментов и докторов наши предки знали, как полезно и эффективно применять барсучий жир от астмы.
Барсучий жир при болезнях легких и органов пищеварения лечение барсучьим жиров
Барсучий жир что лечит? Туберкулёз, бронхит. Применение.
Попадая в организм человека, жир усваивается практически на 100 процентов, отдавая все полезные компоненты, которые зверёк накопил в своих жировых запасах. Его употребляли как в неразведённом виде внутрь (обычно взрослые), так и в составе различных смесей, часто с подсластителями. Для маленьких детей особенно полезно использовать растирку лодыжек, грудной клетки, спины. Так тело постепенно согревается, а кожа впитывает необходимые ей элементы.
Полезное влияние на организм

Барсучий жир хранят в холодильнике не более 18 месяцев
Барсучий жир при астме можно использовать как детям, так и взрослым. Благодаря своему составу, в который входят витамины А, Е и группы В, жирные ненасыщенные кислоты, органические соединения этот продукт улучшает состояние организма в целом:
- Увеличивает защитные силы организма
- Улучшает работу бронхиальных желез
- Оказывает согревающий эффект при намазывании на тело
- Насыщает организм витаминами и микроэлементами
- Проявляет бактерицидное действие
- Улучшает иммунитет
Положительные отзывы людей, которые принимали жир, говорят о том, что это средство действительно очень эффективно, и если нет аллергии на него, вам нужно всего лишь выбрать, в какой форме вы будете его принимать. Здесь есть два варианта. Натуральный барсучий жир, который нужно хранить в холодильнике. Срок его хранения обычно составляет не больше 18 месяцев. Также очень удобна аптечная форма выпуска в капсулах.
Применение при астме

Барсучий жир принимают не более месяца
Барсучий жир применяют и во время болезни, и как профилактическое средство. При болезни и взрослые, и дети практически любого возраста используют это средство наружно. Проводится тщательная растирка грудной клетки кроме области сердца. Затем нужно укутаться на несколько часов.
Перед приемом внутрь желательно проконсультироваться со своим врачом и затем смело приступать к лечению.
Обычно период употребления его составляет от двух недель и до месяца. Затем нужно сделать перерыв и снова повторить курс для того, чтобы закрепить положительный результат.
Если для основной массы взрослых выпить жирок в чистом виде не составляет труда, то для детей приходится использовать различные рецепты с использованием дополнительных компонентов. Так как астматики обычно подвержены аллергии на многие продукты, нужно внимательно выбирать, с чем именно вы будете его принимать. Например, во многих рецептах советуют соединять барсучий жир с мёдом, но аллергику его можно заменить отваром шиповника или смородиновым вареньем.
Также можно добавить его в тёплое молоко или соединить с алое. Если ребёнок — сластёна, вам на выручку придет варенье из светлых ягод.
Если же у вас нет аллергии на продукты, один популярный форум предложил потрясающий рецепт. Нужно соединить в равных количествах мёд, барсучий жир, грецкие орехи, курагу и изюм. Это будет не только спасительное средство во время болезни, но и вкусная профилактика в любое время года.
Выбирайте подходящий вам рецепт, и лечение астмы барсучьим жиром поможет справляться с таким коварным недугом.
Целебная сила барсучьего жира — Будь здоров — Астма. Лечение астмы | Astmatik.net
Главная / Будь здоров / Целебная сила барсучьего жира
Всего лишь век назад в фармакологическом арсенале появились антибиотики, которые стали настоящей панацеей от многих заболеваний. Но как же раньше люди лечились, что помогало им справляться с недугами? Конечно же, природные натуральные средства растительного и животного генезиса. Несмотря на тяжелые условия жизни, наши предки умели справляться с различными болезнями. Многими советами народных целителей пользуются и в наши дни, так как лекарства, изготовленные по их рецептам, иногда действуют даже лучше медикаментов.
Наши мудрые прародители с незапамятных времен заметили, что животные, которые впадают в зимнюю спячку, весной выходят из нее бодрыми и полными сил. Как же им удавалось проспать, не замерзнув всю зиму и сохранить при этом отменное здоровье? Оказывается все дело в подкожном жире, который не только согревает животное, но и насыщает его организм различными питательными веществами. Люди это быстро поняли и стали успешно пользоваться этой уникальной особенностью.
С давних пор люди начали охотиться на барсуков. Добыть этого зверька на охоте, считалось большой удачей. Из барсучьих шкурок шили одежду, которая была невероятно теплой и долговечной. Кроме того, безгранично ценился подкожный жир, вылечивающий больных с самыми тяжелыми недугами.
В наши дни жир барсука по-прежнему является надежным лечебным средством, которое используется как в народной, так и в официальной медицине. Добычей ценного жира занимаются перед наступлением холодов, в этот период барсуки, накапливают большой жировой запас, богатый целебными веществами.
Чем богат жир барсука?
Барсучий жир – это уникальный природный продукт, в котором находится масса ценнейших для здоровья биологически активных компонентов. Не зря его считают спасением от всевозможных недугов, ведь в его составе находятся полезнейшие витамины и редкие эссенциальные жирные кислоты, они улучшают обмен веществ и укрепляют иммунную систему. В состав этого замечательного продукта входят следующие компоненты.
Эссенциальные жирные кислоты
В основном жир барсука состоит из органических и полиненасыщенных кислот. Так как они не могут синтезироваться в нашем организме самостоятельно, их запасы приходится пополнять пищевыми продуктами, в которых данные кислоты присутствуют. Благодаря жирным кислотам вырабатывается необходимый для жизнедеятельности холестерин, он задействован в обмене веществ и улучшает общее самочувствие.
А наличие линоленовой кислоты предотвращает процесс образования тромбов. При нехватке в организме этих важнейших кислот, ускоряется процесс образования холестериновых бляшек, а это напрямую угрожает работе сердечно-сосудистой системы. Жирные кислоты помогают быстро справиться с различными формами воспалений. Входящая в этот продукт олеиновая кислота предотвращает формирование и размножение клеток рака. Только за счет этого жир барсука чрезвычайно полезен для крепкого здоровья.
Витамины
В барсучьем жире львиную долю составляют витамин А и группа витаминов В, которые необходимы человеку для поддержания нормальной жизнедеятельности.
Витамин А
Он предупреждает обострения хронических патологий и замедляет старение организма. Благодаря ему, быстро регенерируется кожа, быстрее растут волосы и укрепляются ногти. Также этот витамин предотвращает развитие злокачественных опухолей. При нормальном содержании в организме этого важного витамина, человек себя чувствует здоровым и молодым.
Витамины группы В
Эти витамины помогают сохранять хороший гормональный фон организма. Витамины этой группы настоящие источники энергии и регулируют обмен веществ. Особенно это важно для женщин, так как положительное влияние барсучьего жира, отлично восстанавливает репродуктивную систему. В сочетании с микроэлементами, дополняющими насыщенный состав целебного жира, эти витамины оказывают почти волшебное действие на наше здоровье.
Барсучий жир – исключительный продукт, оказывающий на весь организм общеукрепляющие действия. Он считается противовоспалительным и иммуномодулирующим средством.
Целебная сила этого продукта
Барсучий жир – это универсальное лекарство, которое стимулирует работу всех органов нашего организма. Данный продукт налаживает белковый обмен, повышает показатели гемоглобина, нормализует функции желудка и кишечника, укрепляет иммунную систему. К тому же, жир барсука рекомендуется при бесплодии и для повышения потенции.
Стоит учитывать, что его лечебные свойства полностью зависят от количества в нем биологически активных компонентов. Самым лучшим считается жировая прослойка, что добытая перед началом сильных холодов, в это время она насыщается всеми полезными компонентами. Такой жир, проявляет самое мощное лечебное действие.
Полезные свойства
ускоряет белковый обмен;
повышает гемоглобин;
повышает устойчивость к возбудителям различных инфекций;
улучшает работу желудка и кишечника;
снижает развития атеросклероза;
предотвращает развитие тромбоза;
ускоряет регенерацию тканей;
улучшает работу сердца;
ускоряет заживление язв и эрозий;
снижает уровень холестерина;
восстанавливает нормальный гормональный фон;
повышает потенцию; улучшает состояние кровеносной системы;
восстанавливает ферментообразование при плохом питании;
обладает противоопухолевыми свойствами;
замедляет старение организма;
восстанавливает пораженные голосовые связки;
улучшает состояние ногтей, кожного покрова и волос.
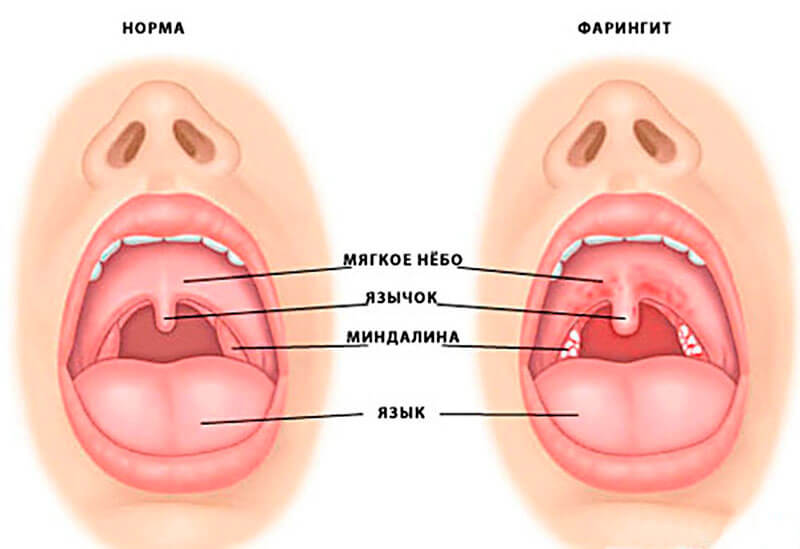
Барсучий жир всегда применялся как самое эффективное средство от кашля. При помощи этого продукта успешно лечили бронхит, фарингит и воспаление легких. Уникальная особенность этого жира состоит еще и в том, что он полностью уничтожает палочку Коха, которая провоцирует туберкулез. То есть с помощью грамотного применения барсучьего жира, можно навсегда избавиться от страшного и смертельного недуга.
При каких патологиях барсучий жир наиболее эффективен?
Жир успешно помогает при следующих заболеваниях:
пневмония, кашель, ангина, грипп;
патологии пищеварительной системы;
варикоз;
ишемическая болезнь;
тромбозы, тромбофлебит;
трофические язвы, лишай, угри, крапивница;
фурункулы, экзема, карбункулы, свищи, псориаз;
обморожения, экзема, ожоги, атопический дерматит;
патологии мочевыводящих путей;
бронхиальная астма;
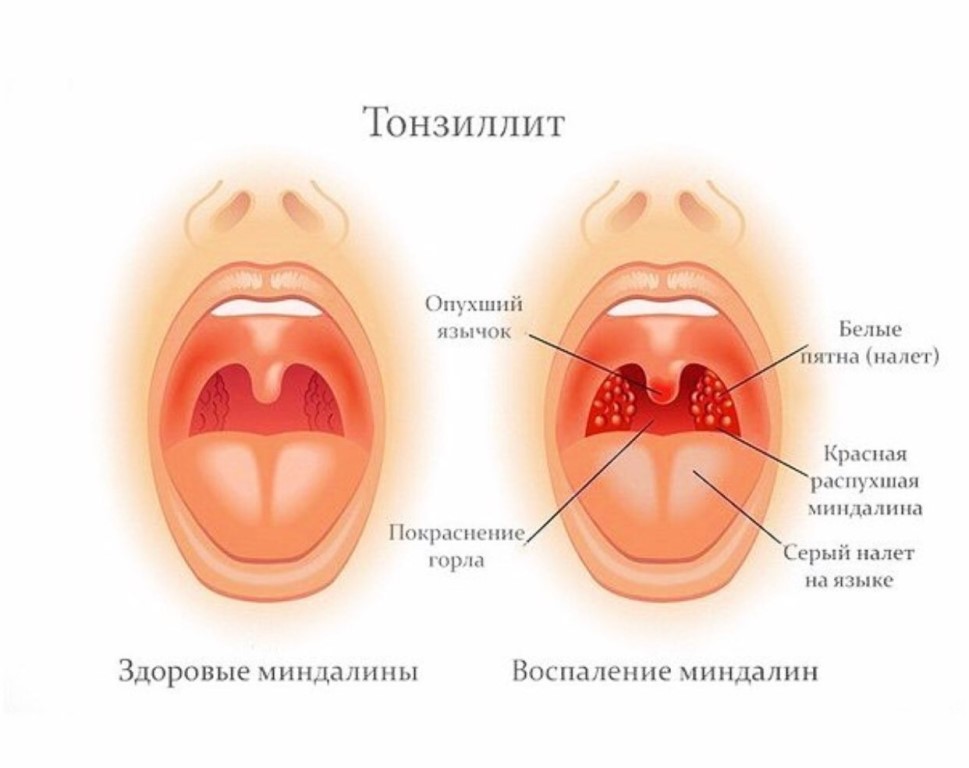
хронический тонзиллит, плеврит, туберкулез;
остеохондроз, рахит, артрит, остеопороз;
патологии женской половой сферы;
простатит, мужское бессилие.
Барсучий жир быстро восстанавливает здоровье после серьезной болезни или сложной операции. Он снижает фармакологическую интоксикацию, вызванную продолжительным приемом медицинских препаратов. Отлично помогает при дистрофии и анорексии. Также с его помощью лечат застарелый кашель курильщиков.
Как использовать жир барсука?
Сейчас этот продукт легко найти в аптечных пунктах. Продается он в капсулах, и считается биологически активной добавкой к пище. Рекомендуется лечение разными по продолжительности курсами, в зависимости от формы патологии. Жир необходимо запивать немного подогретым молоком, можно обычным или травяным чаем.
В педиатрии жир используется для натирания спины, грудной клетки и стоп. Как правило, детей при простуде и кашле, трудно уговорить принять лекарство. В таких случаях отличным помощником станет барсучий жир. Просто ежедневно натирайте им малыша и через несколько дней простуда полностью пройдет.
Но затяжной сухой кашель желательно лечить, принимая жир внутрь. Если ребенок отказывается пить лекарство, то смешайте его с молоком и медом, в соотношении 3 части жира на 1 часть меда. Курс лечения две недели, пить по 1 ч. ложке, за полчаса до приема пищи, 3 раза в день.
Для профилактики можно ежедневно пить жир барсука по 1 ст. ложке. Чтобы усилить эффект, рекомендуется запивать его отваром шиповника, чаем с листом смородины или с малиновым вареньем. Через некоторое время можно перейти на двукратный прием жира.
Если лечение жиром начать вовремя очень многие патологии благополучно излечиваются, не переходя в хроническую форму. Причем, отличный результат получается не только за счет согревающего действия, а из-за бактерицидных свойств этого средства.
Лучшие народные рецепты из барсучьего жира
Классический рецепт от простуды
Жир перемешать в пропорциях 3:1 со следующими ингредиентами (на выбор): мед, отвар шиповника, варенье из малины, настой зверобоя, черная смородина, перетертая с сахаром. Выберите из этого что-то одно, все подряд мешать не нужно.
Смешайте выбранные продукты. Доза приема по 1 ст. за полчаса до еды 3 раза в день. Курс продолжать 2 недели, потом можно пить лекарство только 2 раза в день. Детям обязательно разбавляйте все ингредиенты с молоком, и давайте по 1 ч. ложечке.
Рецепты против туберкулеза
1. Смешайте 100 грамм жира и 100 грамм меда, положите туда 50 грамм сока выжатого из алоэ и хорошо перемешайте. Принимать нужно за полчаса до приема пищи по 1 ст. л. трижды в день.
2. Смешать в большой пол-литра коньяка, 1 литр жидкого меда и 1 литр жира. Затем прокрутить на мясорубке вместе с кожурой 10 лимонов, залить этой лимонной заготовкой 10 куриных яиц прямо в скорлупе и оставить настаиваться 4-5 дней. Затем все ингредиенты хорошо растереть, пить по 70 грамм 3 раза в день.
Эти два рецепта можно легко чередовать, каждые две недели.
Рецепт от рака легких
Берем по пол-литра коньяк, жидкий мед, сок лекарственного алоэ, барсучий жир и все это смешиваем. Доза приема по 1 ст. л. за полчаса до еды 3 раза в день. Данный рецепт пользовался особой популярностью в тяжелые военные годы.
Рецепт для повышения иммунитета
Берем по 100 грамм следующие ингредиенты: мед, изюм, грецкий орех, жир и курага. Все это хорошо перетираем. Доза приема 3 раза в день по 1 ст. ложке. Детям эту смесь можно давать 2-3 раза в день, но по чайной ложе.
Тибетский профилактический рецепт
Берем по 100 грамм порошковое какао, барсучий жир, сок лекарственного алоэ и горный мед. Смешиваем по 1 грамму прополис и порошок мумие, добавляем 50 грамм мягкого сливочного масла и 1 ч. л. чистого медицинского спирта. Все это хорошо перемешать. Пить по 1 ст. л. снадобья на граненый стакан подогретого молока, пить маленькими глоточками за 2 часа до приема пищи, 3 раза в день.
Также эта смесь хорошо подходит для растираний, но перед этим ее нужно развести с водкой в пропорциях один к одному.
Противопоказания к применению
Их немного, но они есть. Не рекомендуется лечиться барсучьим жиром людям с патологиями печени и желчевыводящей системы. Индивидуальная непереносимость, беременность, младенческий возраст.
Иногда, при лечении могут наблюдаться нежелательные эффекты: тошнота, изменения стула, рвота. Для того чтобы не допустить эти неприятности проверяйте срок годности и храните жир в сухом, темном и немного прохладном месте. Приобретать средство нужно только в проверенных аптеках. Форма упаковки – флаконы либо желатиновые капсулы.
Каким должен быть качественный барсучий жир?
При покупке обратите внимание на цвет, он должен быть белого или немного желтоватого оттенка. Жир должен обладать приятным запахом и нормальным вкусом. Не забывайте смотреть срок годности и состав на упаковке барсучьего жира в нем могут содержаться аллергенные добавки. Перед тем как начинать любое лечение необходимо проконсультироваться у врача. Самолечение чревато серьезными последствиями. Берегите здоровье!
Добавь воды
Почему коричневый сахар полезнее белого
Как научиться вставать рано?
ТОП 36 продуктов для очистки организма от токсинов
ЖИТЬ БЕЗ АСТМЫ… ХОТЯ БЫ ИНОГДА!
Бронхиальная астма — лечение заболевания народными средствами и дыхательной гимнастикой в домашних условиях.
Воспалительный процесс в дыхательных путях хронического характера называют бронхиальной астмой. Причины ее различны – от ослабления иммунной системы до аллергических реакций.
У тех, кто страдает этой болезнью, просвет в бронхах становится слишком узким, что провоцирует появление кашля, свистящей хрипоты, одышки – дышать становится тяжело.
Как использовать барсучий жир для лечения астмы?
Вместе с медицинскими препаратами или вместо них используются народные методы лечения. На первом месте – средства с добавлением барсучьего жира.
Классический рецепт
Барсучий жир смешивается по выбору с одним из компонентов – отваром шиповника, малиновым вареньем, медом, настоем зверобоя или черной смородиной с сахаром в соотношении 3:1. Лекарство принимается по 1 ст.л. перед каждым приемом пищи в течение 2 недель. Если средство дается детям, его нужно разбавлять теплым молоком и употреблять по 1 ч.л.
Настойка
Коньяк в количестве 0,5 л, по 1 л жидкого меда и жира смешивается в стеклянной таре. Десяток куриных яиц моется в теплой воде и заливается в целом виде кашицей из измельченных лимонов (вместе с кожицей) и настаивается 5 дней. Все компоненты растираются до однородной массы. Принимается по 70 г 3 раза в сутки. Курс лечения – 2 недели.
Тибетская смесь
Готовится она из какао-порошка, барсучьего жира, горного еда, сока алоэ в равных пропорциях. На 400 г смеси добавляется по 1 г прополиса, порошка мумие, 1 ч.л. медицинского спирта и 50 г размягченного масла сливочного. Все компоненты перемешиваются до состояния однородности. Принимается снадобье по 1 ст.л., растворенной в 200 мл теплого молока перед каждым приемом пищи – за пару часов.
Чем полезен имбирь?
Он способствует облегчению приступов, сглаживает неприятные симптомы болезни. Корень лекарственного растения полезно принимать при бронхиальной астме в любом возрасте. Употребляется он в виде настойки.
Берется 0,5 кг имбиря, корнеплоды тщательно промываются и очищаются. Их нужно измельчить в мясорубке или натереть на мелкой терке. Полученная кашица помещается в стеклянную тару, заливается медицинским спиртом, плотно закупоривается крышкой. Смесь ставится в теплое и темное помещение на 21 день. Содержимое емкости необходимо периодически взбалтывать. Когда настойка готова, она приобретает коричневый цвет. Тогда лекарство процеживается, переливается в банку и оставляется на 24 часа. Снадобье взбалтывается. Употреблять его рекомендуется по 1 ч. л., растворяя в 200 мл воды 2 раза в день.
Благодаря корню имбиря организм насыщается витаминами и полезными микроэлементами, бронхи прочищаются. Корень растения наделен спазмолитическими свойствами, способствует быстрому отхаркиванию мокроты, облегчает процесс дыхания.
Как лечить бронхиальную астму у детей?
Ребенку подходят более щадящие народные средства, чем взрослому. В период лечения ограничьте употребление мяса и избегайте переохлаждения. Помогут оздоровить организм:
- отвар из крапивных листьев – принимать каждый день по ¼ стакана;
- обертывание с использованием горчичников – 150 г горчичного порошка разводятся стаканом кипятка, и после остывания смеси в ней смачивается простынь, которой укутывается ребенок. Сверху нужно укрыть одеялом. Длительность процедуры – от 5 до 10 минут;
- прием травяных отваров слабой концентрации ежедневно в качестве чая – чистотела, аниса, корня солодки;
- смесь чеснока и лимона – 4 чесночных зубчика и 2 лимона перемалываются на мясорубке, заливаются 1 л кипяченой воды и настаиваются неделю. Потом жидкость процеживается и дается ребенку по 1 ст.л. каждые 3 часа;
- щепотка соды или 20 капель настойки валерианы разжижают мокроту во время приступа;
- отвар душицы – 200 г сушеной травы заливается горячей водой, накрывается крышкой и настаивается 24 часа, потом принимается по полстакана трижды в день.
У взрослых
В комплексе с медицинскими препаратами или когда они не дают должного эффекта, на помощь придут народные средства. Эффективных рецептов лечения предостаточно.
Морская соль
Индийское народное средство – пить максимальное количество очищенной воды и заедать ее морской солью. Так организм защищается от обезвоживания, а каждая его клеточка наполняется живительной влагой и необходимыми компонентами. Рекомендуется пить воду вместо чая, кофе или алкогольных напитков, которые приводят к обезвоживанию.
Пыльца ржи
Во время цветения растения собирается его пыльца. Делается это до момента восхода солнца. Пыльца настаивается на спиртовой основе 3 недели в темном помещении. Принимается перед едой дважды в день по 1 ч.л.
Прополис
Готовится настойка из прополиса и спирта в пропорциях 1:4, настаивается 6-7 дней и процеживается. Употребляется по 20 капель, запивая молоком, можно водой трижды в день. Курс лечения длится 3 месяца.
Дыхательная гимнастика
Помогает быстро справиться с болезнью и ослабить приступы комплекс дыхательных упражнений, разрабатывающий легкие.
- Выполняется проснувшись и не вставая с кровати. Лежа на спине, ноги сгибаются в коленях, подтягиваются к груди. В это время делается медленный выдох ртом. Повторить 5-10 раз. Вернуться в исходное положение.
- Встать, руки опустить на талию. Дышать носом. На вдохе надувать живот как можно больше, на резком выдохе – втягивать.
- Выполняется в стоячем положении или сидячем, с ровной спиной. Пальцами зажимается правая ноздря, делается вдох, потом выдох через левую ноздрю. Далее упражнение делается, закрыв другую ноздрю. Повторить 10 раз.
- В положении стоя делайте глубокий вдох через трубочку, медленно выдохните через трубочку в сосуд с водой. Повторить в течение 10 минут 5 раз за сутки.
- Исходное положение тоже. Вдох через нос, выдох – по частям на счет от 1 до 3. Сквозь зубы делается выдох со звуками «ш», «з».
- Стоя на полу надувайте по очереди воздушные шары до того, пока не лопнут. Шариков должно быть как минимум два в сутки.
Применяя народные средства для лечения бронхиальной астмы будьте уверены, что выздоровление наступит быстро, но проконсультироваться с врачом тоже не помешает.
Как лечить бронхиальную астму у взрослых народными средствами
Народные средства люди используют тысячелетиями, в прошлые века это был аналог современной официальной медицины, люди методами проб и ошибок искали подручные средства, при употреблении которых снимались те или иные симптомы. Конечно, не все такие эксперименты могли заканчиваться удачно, но неудачи становились уроком для будущих поколений. Бронхиальная астма у взрослых и детей — не исключение, есть различные народные средства, которые облегчают течение болезни. Но нужно четко выяснить — все ли они достаточно хороши и все ли нужно применять при астме, ведь современная медицина предлагает более эффективные препараты для борьбы з заболеванием. Важно разобраться, что в лечении работает, а что является традиционным заблуждением.
 Аргументы за и против
Аргументы за и против
Существует мнение, что детей, беременных не нужно пичкать химическими медикаментами, ведь они имеют много побочных эффектов. Сразу скажу, что разными шарлатанами, их иначе нельзя назвать, предлагаются разные «народные средства», которые не имеют никакого отношения ни к народу, ни к лечебным средствам, ни к лечению вообще.
Часто предлагаются разные настойки, гомеопатические средства, травяные сборы, которые однозначно плохо скажутся на здоровье ребенка и взрослого человека. Некоторое время может действовать эффект плацебо, при котором человек будет уверять, что чувствует себя лучше, а болезнь может становиться все агрессивней и, если потерять время, остановить ее будет очень трудно.
 С одной стороны, химические препараты прекрасно борются с приступами, и именно они позволяют избегать последствий хронического течения болезни. С другой стороны — химией нельзя злоупотреблять, а некоторые лекарства растительного происхождения в принципе могут оказывать общеукрепляющее действие в перерывах между приступами и устранять симптомы в периодах рецессии (ослабления симптомов). Только, в отличии от универсальных лекарств, на травы чаще возникает аллергия, их можно применять только в строгом соответствии с официальной медициной и исходя из реакции на эти средства конкретного организма.
С одной стороны, химические препараты прекрасно борются с приступами, и именно они позволяют избегать последствий хронического течения болезни. С другой стороны — химией нельзя злоупотреблять, а некоторые лекарства растительного происхождения в принципе могут оказывать общеукрепляющее действие в перерывах между приступами и устранять симптомы в периодах рецессии (ослабления симптомов). Только, в отличии от универсальных лекарств, на травы чаще возникает аллергия, их можно применять только в строгом соответствии с официальной медициной и исходя из реакции на эти средства конкретного организма.
Очень жалко, что множество вредных рецептов широко распространены, в том числе и в Интернете, и сбивают с толку доверчивых граждан, которые могут сильно навредить своему организму, используя большинство из них. Впрочем главным вредом может быть упущенное время, и необратимые процессы в организме, которые случаются при псевдолечении препаратами, которые имеют отношение скорее к знахарству, нежели к медицине.
Народные методы применяются много времени, рассмотрим, как лечить народными средствами бронхиальную астму у взрослых — сначала эффективные средства, потом — сомнительные, и наконец — вредные, которые, к сожалению, являются распространенными заблуждениями.
Безвредные препараты
Барсучий жир
При лечении бронхиальной астмы древних пор лечебным считается жир барсука. Конечно, во времена, когда аптек не было, это было действительно эффективным средством от разных болезней. Барсук живет в тяжелых климатических условиях, и запасенный жировой запас имеет много полезных веществ, которые ему нужны для выживания. Этими веществами (жир животного происхождение, фактически барсучий смалец) и пользовался человек в разные времена. А смалец в небольших количествах фактически не имеет противопоказаний, поскольку он усваивается достаточно хорошо, в малых дозах не вредит печени, а это важно для астмы.
Противопоказаний мало, но они важны — жирное противопоказано тому, кто имеет проблемы с выделением желчи (также в случае желчекаменной болезни), а с этой проблемой часто встречаются тучные люди. Но если человек просто не хочет поправится, а проблем с желчью нет, барсучий жир принимать можно — от него не поправляются, тем более что его не едят в больших количествах. У маленьких детей барсучий жир может вызвать рвотный рефлекс, поэтому им лучше его не предлагать. Из-за непереносимости жирного желательно не давать жир из барсука беременным, хотя некоторые источники настойчиво (и ошибочно) предлагают это сделать.
Барсучим жиром традиционно лечатся органы дыхания, среди которых фарингит, плеврит, бронхиальная астма, туберкулез и многие другие. Употреблять можно внутрь (обычно это делают с молоком либо с вареньем, можно помазать на хлеб как масло), а также мажут извне грудную клетку, стопы. Если приступ астмы возник на фоне простудного заболевания — это не повредит.

Но при употреблении возникают проблемы:
- Непереносимость может быть физиологической и психологической, что может привести к недомоганиям.
- Барсучий жир — органическое вещество, которое имеет ограниченный термин хранения, каким образом и когда он попадает в банку, неизвестно.
- Продукт нужно принимать вовнутрь, а он берется с дикого животного, которое может быть больным. Какие там болезни, паразиты могут быть — это неизвестно, ветеринары барсуков не проверяют.
- Жир продается повсеместно, а самих барсуков никто не видел (они в природе встречаются нечасто), неизвестно, откуда его столько берут (барсучих ферм не существует). Создается впечатление, что значительная часть жира (если не весь) — подделка.
- Этическая сторона — если жир настоящий, то ради чего убивают животного, ведь какого-то экстремально-революционного эффекта от этого средства не замечено.
Вывод можно сделать один — барсучий жир является народным средством, которое можно применять. Но по свойствам он скорее является биологически активной добавкой (БАДом), а не лекарственным средством. Заданием лекарства является снятие астматического приступа, лечение, а жир барсука обладает разве что укрепляющим эффектом. С натяжкой можно говорить, что его можно употреблять внутрь, мазать кожу извне, но вряд ли стоит. Вся реклама, шумиха является работой маркетологов, которые втридорога хотят продать продукт, который фактически является обычным смальцем.
Полезные растения
Нужно осторожно подходить к лечению астмы растительными средствами, но есть такие растения, которые хорошо действуют не на симптомы, а на последствия. Нужно проверить, нет ли на растение аллергии — дать небольшое количество, если есть аллергия, состояние больного ухудшилось, нужно дать антигистаминные препараты (вообще то при сильных приступах их нужно употреблять регулярно). С этой оговоркой употреблять можно:
- Кору калины, корень солодки, исландский мох, почки ели и другие растения, которые предлагаются официальной медициной, только посоветуйтесь с врачом, на них может быть индивидуальная чувствительность, и, кроме того, все они имеют противопоказания.
- При лечении бронхиальной астмы у взрослых используют имбирь. Очевидно, что польза имбиря преувеличена, но он обладает противовоспалительным, общеукрепляющим средством. Корень при хорошей переносимости, можно добавлять в горячий чай (половину чайной ложки). Это растение имеет эфирные масла, поэтому употреблять его нужно период рецессии, а не во время приступов.
- Чеснок, лук — хорошее средство для укрепления организма в периоды, когда астма не мучает. Не надо использовать хитрых рецептов — нужно употреблять в сыром виде, в небольших количествах, но регулярно, хотя бы раз в несколько дней. Учтите, что они поднимают артериальное давление, хотя бы из-за этого нельзя злоупотреблять луком и чесноком.
- Мед — отличное средство для укрепления организма в период облегчения симптомов. Но нужно учесть, что этот продукт состоит из многих растений, поэтому выбирайте более нейтральные сорта, например из гречки. Чтобы узнать, можно ли мед в конкретном случае — пробуйте небольшое количество каждого вида меда, держите под рукой антигистаминные препараты (желательно в уколах), так как мед может вызвать даже быстротечный отек Квинке.
- Лимон, цитрусовые, смородина, клубника, черника и другие богатые витамином С продукты. Вред от них может быть вызван аллергией, либо химическими препаратами, которыми обрабатывают их производители для лучшего хранения. Если нет аллергической реакции — разрешается употреблять небольшими дозами, ведь не нужно отгораживаться от потенциально опасных (для некоторых людей), но очень полезных продуктов .

Конечно, есть множество других веществ, которые используются в народной медицине и являются отхаркивающими, общеукрепляющими, действуют симптоматически. Но от астмы, астматических приступов народных лекарств нет, приступы придется ликвидировать средствами официальной медицины, так не только проще, но и безопаснее для организма. А если укреплять народными методами, закалять организм в период отсутствия приступов, они будут происходить все реже и реже и могут исчезнуть вообще, таким образом можно вылечить бронхиальную астму. Помните, если вы хотите стать независимым от официальной медицины — не балуйтесь разными травками, а закаляйтесь, придерживайтесь диеты и смените климат на более благоприятный. А пока организму нездоровится — лечитесь у квалифицированного доктора, отнеситесь к своему недугу серьезно, а к организму — ответственно.
Вредные рецепты
Гомеопатия
Гомеопатия — очень раскрученное понятие, гомеопатические препараты часто присутствуют в аптеках, вызывая таким образом доверие к будто бы «безвредным лекарствам». На самом деле гомеопатические препараты — не просто плацебо, которые не имеют никакого действия на организм, это вещества, которые имеют отношение оккультизму, ведь именно гомеопатия возникла из практики средневекового колдовства и превратилась в широко распространенное мошенничество.
Вот как осуществляется приготовление гомеопатического вещества — небольшое количество вещества растительного, животного либо минерального происхождения смешивают с алкогольным раствором, получая «материнский раствор». Потом эту смесь разводят многократно — жидкость разбавляют в сто раз, потом полученное разбавляют еще в сто раз. Обозначение на упаковке 10CH показывает, что жидкость была разведена 10 раз, причем каждый раз объем увеличивался до ста раз. Какая же польза может быть от такого продукта, даже если в основе стояло суперэффективное средство (а такового и не было)? Для эксперимента разведите сахар или соль водой в миллион раз — и узнаете, какая сладость или соленость у раствора.
 Гомеопатические препараты делают в виде таблеток, драже, сиропов, гранул и других форм. Гранулы делают из сахарозы, лактозы и их пропитывают раствором, где первоначальное вещество имеет бесконечно малую долю — менее миллионной части от объема или веса конечной субстанции. Гопеопаты объясняют, что в этом случае раствор имеет «память» о первоначальном веществе. Но и первоначальная субстанция вряд ли имела лечебные свойства. Обман людей в чистом виде, огромный заработок на доверчивости людей и маленьких кусочках гранул, которые впрочем просто являются сладким порошком без какого-либо действия и даже примесей так называемого «активного вещества».
Гомеопатические препараты делают в виде таблеток, драже, сиропов, гранул и других форм. Гранулы делают из сахарозы, лактозы и их пропитывают раствором, где первоначальное вещество имеет бесконечно малую долю — менее миллионной части от объема или веса конечной субстанции. Гопеопаты объясняют, что в этом случае раствор имеет «память» о первоначальном веществе. Но и первоначальная субстанция вряд ли имела лечебные свойства. Обман людей в чистом виде, огромный заработок на доверчивости людей и маленьких кусочках гранул, которые впрочем просто являются сладким порошком без какого-либо действия и даже примесей так называемого «активного вещества».
Казалось бы, можно просто насыпать сахар, есть его и эффект будет тот же. Не тут то было — гомеопатия серьезно вредит из-за эзотерического, антихристианского происхождения (а какое еще происхождение может иметь мошенничество). Гомеопатия, согласно письменных источников, начиналась как магия, во время приготовления препаратов выговаривались заклинания. Основатель гомеопатии Самуель Ганеман писал, что гомеопатические вещества имеют в основе так называемую «целительну энергию», а материальную сущность можно игнорировать. Вот эта так называемая «энергия» имеет оккультную сущность, которая кроме вреда ничего принести не может. Магия, оккультизм может кратковременно вызвать ощущение облегчения, но в перспективе выйти из заблуждений бывает очень трудно.
Гомеопатические средства бездумно рекомендуют во многих источниках, забывая упомянуть, что гомеопатию во многих странах не признают медициной вообще. И, что очень важно, это антихристианское учение. Астма — серьезная болезнь с серьезными последствиями, если ее лечить шарлатанскими методами, страдания будут увеличиваться, а упущенное время не вернуть.
Вредные травы
Часто для лечения астмы предлагают разные растения, которые может и имеют полезные свойства, например при лечении бронхита без астматического компонента, но все же при астме их лучше не применять, так как они имеют разные опасные свойства:
- Клопогон используется в народной медицине, он имеет смолы, эфирное масло и много сильнодействующих веществ. Он иногда фигурирует в детских рецептах, хотя растение ядовито и может вызывать тошноту, замедление биения сердца, нарушение зрения, запоры. Также может вызывать аллергию, а его предлагают употреблять при астматических приступах, что безответственно.
- Лобелия — ею наполняют капсулы БАДов, предлагают как препарат от астмы, бронхита, но в то же время не рекомендуют выращивать дома, так как она ядовита. Может вызывать рвоту, головокружения. Возможный позитивный эффект может быть обусловлен наркотическим действием, ведь его иногда курят наркоманы вместо марихуаны.
- Коровяк, может вызывать аллергию, но кроме этого, он имеет волоски, которые раздражают пищеварительную систему, семена токсичны, а танин, который входит в состав растения, настолько ядовит, что может вызывать рак.
- Эфедра — растение с сильным токсическим действием, имеет множество противопоказаний, может вызвать судорожные спазмы, боли в сердце, человек может прийти в такое состояние, что будет бояться умереть. Эфедра рекомендуется некоторыми источниками для лечения астмы, да еще и детской, вот и народная медицина, никакой химии не надо, чтобы отравиться.
- Кукурма по своему действию похожа на имбирь. Она не имеет серьезных противопоказаний, но чудодейственные свойства выглядят преувеличенными, это скорее приправа для любителей острой пищи. Кукурму используют в аювердической «медицине», которая является просто расслабляющем массажем, лечение же по аюверде является способом отъема денег у наивных людей. С таким же успехом к лечебным препаратам можно было бы отнести черный перец и другие приправы.
- Эвкалиптовое и другие эфирные масла иногда помогают при насморке, бронхите, но астматикам лучше воздержаться от эфирных масел, так как эти летучие вещества агрессивно действуют на органы дыхания.
- Дышать дымом разных растений — мать-и-мачехи, крапивы, чеснока не нужно, так только можно повредить слизистую оболочку дыхательных путей.
- Не используйте спиртовых настоек, например пыльцы злаковых растений. Приготовления любой пыльцы при астме — заблуждение, ведь злаковые — пырей, пшеница, рожь очень часто вызывают дыхательную аллергию. А алкоголь противопоказан при астме в любом количестве и пропорциях.
Иногда к народным средствам относят еще и всякие знахарские методы — заговоры, наговоры, «молитвы от астмы» — все это может привести не только к обострению болезни, но и к разрушению психики. Сходите лучше в церковь — католическую, православную, примите церковные таинства — они исцеляют душу и тело лучше любых лекарств. И пользуйтесь услугами официальной медицины — она является продуктом тысячелетних исследований народа, а значит, частью народной медицины.

 Аргументы за и против
Аргументы за и против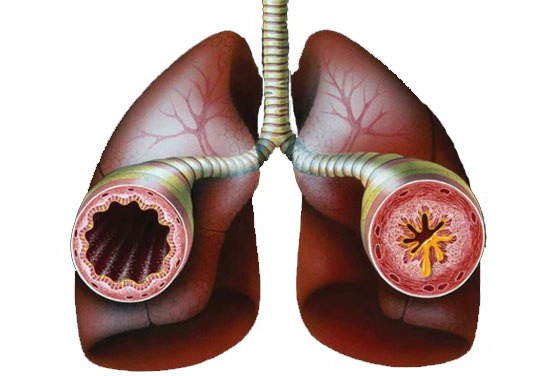










 Загрузка…
Загрузка…






 постоянную высокую влажность воздуха. Обеспечить влажность можно с помощью регулярного проветривания помещения. Установки в комнате специальных аппаратов, увлажняющих воздух. Либо с помощью мокрого полотенца, которое развешивают возле кроватки болеющего ребенка.
постоянную высокую влажность воздуха. Обеспечить влажность можно с помощью регулярного проветривания помещения. Установки в комнате специальных аппаратов, увлажняющих воздух. Либо с помощью мокрого полотенца, которое развешивают возле кроватки болеющего ребенка. бронхита без антибиотиков. Легкие массирующие движения спинки при бронхите можно совершать с полугода. Следует помнить, что массаж нельзя делать при высокой температуре ребенка. Если состояние здоровья ребенка позволяет, ему следует обеспечить посильную двигательную активность. Легкие упражнения должны быть направлены на выведение слизи из бронхов и облегчение лечения детей. Это взмахи руками, наклоны, сгибание и разгибание ножек.
бронхита без антибиотиков. Легкие массирующие движения спинки при бронхите можно совершать с полугода. Следует помнить, что массаж нельзя делать при высокой температуре ребенка. Если состояние здоровья ребенка позволяет, ему следует обеспечить посильную двигательную активность. Легкие упражнения должны быть направлены на выведение слизи из бронхов и облегчение лечения детей. Это взмахи руками, наклоны, сгибание и разгибание ножек.












































 Гормональные изменения в разные периоды развития человека существенно сказываются на состоянии кровеносных сосудов, а следовательно – и слизистых оболочек, густо пронизанных капиллярной сетью. Некоторые гормоны изменяют тонус сосудов, другие вызывают увеличение объема циркулирующей крови и способствуют большему кровенаполнению сосудов, а третьи изменяют реакцию сосудистых стенок на факторы внешней среды (например, увеличивают чувствительность к аллергенам, холоду, влажности и т.д.).
Гормональные изменения в разные периоды развития человека существенно сказываются на состоянии кровеносных сосудов, а следовательно – и слизистых оболочек, густо пронизанных капиллярной сетью. Некоторые гормоны изменяют тонус сосудов, другие вызывают увеличение объема циркулирующей крови и способствуют большему кровенаполнению сосудов, а третьи изменяют реакцию сосудистых стенок на факторы внешней среды (например, увеличивают чувствительность к аллергенам, холоду, влажности и т.д.).
 При беременности не допускается применение сосудосуживающих препаратов для носа, таких как Нафтизин, Називин, Длянос, Эвказолин и аналоги. Во-первых, сосудосуживающие можно использовать всего 5-7 дней, чего обычно недостаточно для долговременного облегчения при рините беременных. Во-вторых, все сосудосуживающие препараты влияют на тонус и проницаемость сосудов, что совершенно нежелательно во время вынашивания ребенка.
При беременности не допускается применение сосудосуживающих препаратов для носа, таких как Нафтизин, Називин, Длянос, Эвказолин и аналоги. Во-первых, сосудосуживающие можно использовать всего 5-7 дней, чего обычно недостаточно для долговременного облегчения при рините беременных. Во-вторых, все сосудосуживающие препараты влияют на тонус и проницаемость сосудов, что совершенно нежелательно во время вынашивания ребенка.









 Период вынашивания малыша – это счастливый, но в то же время сложный отрезок жизни для каждой женщины. Мамочку беспокоят такие проблемы, как токсикоз, боли в спине, нарушение пищеварения и другое. Еще одна неприятность, с которой приходится часто сталкиваться девушкам – это заложенность носа. В статье рассмотрим, чем лечить насморк во время беременности и как не навредить ребенку.
Период вынашивания малыша – это счастливый, но в то же время сложный отрезок жизни для каждой женщины. Мамочку беспокоят такие проблемы, как токсикоз, боли в спине, нарушение пищеварения и другое. Еще одна неприятность, с которой приходится часто сталкиваться девушкам – это заложенность носа. В статье рассмотрим, чем лечить насморк во время беременности и как не навредить ребенку.


 В таблице можно найти информацию о каплях.
В таблице можно найти информацию о каплях.

























































 4.2
4.2




















 Гайморит у детей – проблема достаточно распространенная. Нередко родители боятся этого диагноза, считая заболевание серьезным и даже опасным. Однако специалисты говорят, что при своевременном и грамотном лечении справиться с воспалением гайморовых пазух в большинстве случаев удается довольно быстро. Обязательное условие – на протяжении всего заболевания ребенок должен находиться под постоянным наблюдением доктора. Только врач сможет подобрать наиболее эффективные препараты для борьбы с инфекцией в синусах, ликвидации симптомов, решить вопрос о необходимости хирургического вмешательства, проведения физиотерапевтических процедур и т.п.
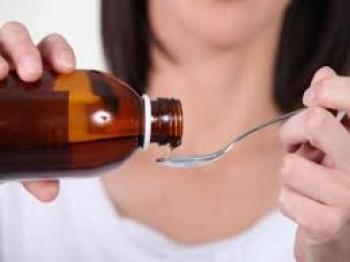
Гайморит у детей – проблема достаточно распространенная. Нередко родители боятся этого диагноза, считая заболевание серьезным и даже опасным. Однако специалисты говорят, что при своевременном и грамотном лечении справиться с воспалением гайморовых пазух в большинстве случаев удается довольно быстро. Обязательное условие – на протяжении всего заболевания ребенок должен находиться под постоянным наблюдением доктора. Только врач сможет подобрать наиболее эффективные препараты для борьбы с инфекцией в синусах, ликвидации симптомов, решить вопрос о необходимости хирургического вмешательства, проведения физиотерапевтических процедур и т.п.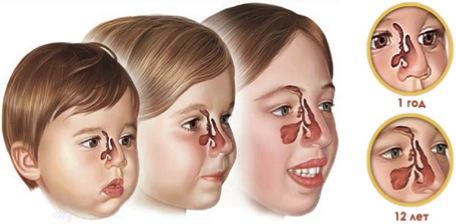 У родителей часто возникает такой вопрос. Для того, чтобы на него ответить, необходимо понять, как именно происходит развитие пазух у ребенка.
У родителей часто возникает такой вопрос. Для того, чтобы на него ответить, необходимо понять, как именно происходит развитие пазух у ребенка.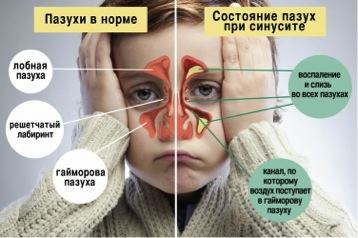 Чаще всего у ребенка развивается двухсторонний гайморит – это также одна из особенностей течения болезни у детей. Возникновение воспаления в одной пазухе без вовлечения в процесс другой – большая редкость. Кроме того, в детском возрасте чаще единовременно поражаются несколько пазух – развиваются полисинуситы. Так, у детей 4-7 лет гайморит часто сочетается с воспалением решетчатых пазух – этмоидитом, а у ребятишек, достигших семилетнего возраста, – с фронтитом (воспалением лобных пазух).
Чаще всего у ребенка развивается двухсторонний гайморит – это также одна из особенностей течения болезни у детей. Возникновение воспаления в одной пазухе без вовлечения в процесс другой – большая редкость. Кроме того, в детском возрасте чаще единовременно поражаются несколько пазух – развиваются полисинуситы. Так, у детей 4-7 лет гайморит часто сочетается с воспалением решетчатых пазух – этмоидитом, а у ребятишек, достигших семилетнего возраста, – с фронтитом (воспалением лобных пазух).



 Для этой болезни характерен воспалительный процесс, локализующийся в гайморовой пазухе носа.
Для этой болезни характерен воспалительный процесс, локализующийся в гайморовой пазухе носа.
 В качестве главных причин гайморита у детей выступают:
В качестве главных причин гайморита у детей выступают: Гайморит, развивающийся вследствие ОРВИ или ОРЗ. В этом случае отток слизи затруднён. В слизистую проникает инфекция, вызывая заболевание гайморитом.
Гайморит, развивающийся вследствие ОРВИ или ОРЗ. В этом случае отток слизи затруднён. В слизистую проникает инфекция, вызывая заболевание гайморитом.
 Симптомы:
Симптомы: Состояние здоровья больного ухудшается.
Состояние здоровья больного ухудшается. боль около носогубной складки при лёгком прикосновении к ней или при повороте головы;
боль около носогубной складки при лёгком прикосновении к ней или при повороте головы; ослабление или отсутствие обоняния;
ослабление или отсутствие обоняния; Осмотр обоих отверстий носа.
Осмотр обоих отверстий носа.
 Фенистил
Фенистил  Лоратадин
Лоратадин Назол бэби
Назол бэби  Виброцил
Виброцил Мазь Ихтиоловая
Мазь Ихтиоловая  Мазь Вишневская
Мазь Вишневская  Мазь Флеминга
Мазь Флеминга  Мазь Оксолин
Мазь Оксолин При гнойных процессах тяжёлой формы, идущих в пазухах, а также когда нарушается естественный отток, при возникающих осложнениях и сложности в постановке диагноза, врач назначает пункцию гайморовой пазухи.
При гнойных процессах тяжёлой формы, идущих в пазухах, а также когда нарушается естественный отток, при возникающих осложнениях и сложности в постановке диагноза, врач назначает пункцию гайморовой пазухи. ребенка располагают так, чтобы его голова была повёрнута в сторону заложенной ноздри;
ребенка располагают так, чтобы его голова была повёрнута в сторону заложенной ноздри; сварить несколько клубней картофеля в мундире;
сварить несколько клубней картофеля в мундире; Гайморит оказывает отрицательное влияние на органы зрения. Имеется в виду отек клетчатки, воспаление глазницы и частичный тромбоз венозных сосудов. Чтобы избежать осложнений на органы зрения, нужно лечить гайморит антибиотиками, не позволяющими распространяться инфекции. Это особенно важно в отношении детей, имеющих слабую иммунную систему. Гнойный гайморит препятствует оттоку слизи и поэтому инфекция из носовой пазухи, может легко переместиться в глазницу. Воспаление глаз может происходить с нагноениями или без них.
Гайморит оказывает отрицательное влияние на органы зрения. Имеется в виду отек клетчатки, воспаление глазницы и частичный тромбоз венозных сосудов. Чтобы избежать осложнений на органы зрения, нужно лечить гайморит антибиотиками, не позволяющими распространяться инфекции. Это особенно важно в отношении детей, имеющих слабую иммунную систему. Гнойный гайморит препятствует оттоку слизи и поэтому инфекция из носовой пазухи, может легко переместиться в глазницу. Воспаление глаз может происходить с нагноениями или без них. Гайморит предполагает квалифицированное лечение.
Гайморит предполагает квалифицированное лечение. Создание нормальных, здоровых условий в детской комнате (чистый и свежий воздух, комфортная температуры).
Создание нормальных, здоровых условий в детской комнате (чистый и свежий воздух, комфортная температуры). Здоровая окружающая среда, сбалансированное питание, разумные физические нагрузки и постоянные прогулки на свежем воздухе.
Здоровая окружающая среда, сбалансированное питание, разумные физические нагрузки и постоянные прогулки на свежем воздухе.





 Содержание:
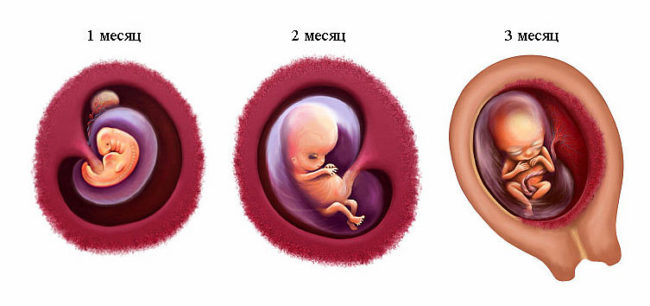
Содержание: В первом триместре происходит закладка и развитие всех органов плода. Любой негативный фактор может вызвать сбой в формировании и привести к нарушению развития эмбриона. Таким фактором может стать простуда, независимо от того, чем она вызвана – обычным переохлаждением или вирусом. И в том, и в другом случае это состояние беременной, грозящее на фоне сниженного иммунитета ухудшением самочувствия будущей мамы и возможным развитием осложнений. А любое осложнение у беременных вылечить гораздо сложнее, ведь не каждый препарат разрешен для терапии в это время.
В первом триместре происходит закладка и развитие всех органов плода. Любой негативный фактор может вызвать сбой в формировании и привести к нарушению развития эмбриона. Таким фактором может стать простуда, независимо от того, чем она вызвана – обычным переохлаждением или вирусом. И в том, и в другом случае это состояние беременной, грозящее на фоне сниженного иммунитета ухудшением самочувствия будущей мамы и возможным развитием осложнений. А любое осложнение у беременных вылечить гораздо сложнее, ведь не каждый препарат разрешен для терапии в это время. Будущие мамы часто задаются вопросом: «Опасна ли простуда при беременности, когда до рождения ребенка осталось 2-3 месяца?». Однозначно, да. В третьем триместре риск осложнений снова увеличивается.
Будущие мамы часто задаются вопросом: «Опасна ли простуда при беременности, когда до рождения ребенка осталось 2-3 месяца?». Однозначно, да. В третьем триместре риск осложнений снова увеличивается.











 Лекарства для лечения ангины должны назначаться врачом
Лекарства для лечения ангины должны назначаться врачом Возбудитель ангины может передаваться различными путями
Возбудитель ангины может передаваться различными путями При ангине увеличиваются подчелюстные и шейные лимфатические узлы
При ангине увеличиваются подчелюстные и шейные лимфатические узлы Проявления острого тонзиллита зависят от возбудителя болезни
Проявления острого тонзиллита зависят от возбудителя болезни При неосложненном течении болезни терапию проводят в домашних условиях
При неосложненном течении болезни терапию проводят в домашних условиях Амоксиклав – антибактериальный препарат, воздействующий на пиогенный стрептококк
Амоксиклав – антибактериальный препарат, воздействующий на пиогенный стрептококк Для местного лечения тонзиллита часто используется Граммидин
Для местного лечения тонзиллита часто используется Граммидин Лизобакт эффективен в отношении вирусов, бактерий и грибов
Лизобакт эффективен в отношении вирусов, бактерий и грибов







 С воспалением горла сталкивается каждый год множество людей. В статье описано чем лечить ангину, чтобы болезнь отступила как можно быстрее и не вызвала осложнений.
С воспалением горла сталкивается каждый год множество людей. В статье описано чем лечить ангину, чтобы болезнь отступила как можно быстрее и не вызвала осложнений. Проветривание — хороший способ снизить концентрацию патогенов в воздухе. Комнату, в которой находится больной, нужно проветривать 3–4 раза в день. Чтобы организму было проще избавиться от бактерий, больной должен получать большое количество жидкости и витаминов.
Проветривание — хороший способ снизить концентрацию патогенов в воздухе. Комнату, в которой находится больной, нужно проветривать 3–4 раза в день. Чтобы организму было проще избавиться от бактерий, больной должен получать большое количество жидкости и витаминов. Фолликулярная ангина имеет аналогичную схему лечения.
Фолликулярная ангина имеет аналогичную схему лечения. Некоторые пациенты стараются лечиться без антибиотиков, с помощью полоскания, спреев и компрессов. Стоит отметить, что вылечить ангину таким способом можно только в случае легкой степени течения (катаральная форма). В других случаях вышеперечисленные процедуры являются дополнением антибактериальной терапии.
Некоторые пациенты стараются лечиться без антибиотиков, с помощью полоскания, спреев и компрессов. Стоит отметить, что вылечить ангину таким способом можно только в случае легкой степени течения (катаральная форма). В других случаях вышеперечисленные процедуры являются дополнением антибактериальной терапии. Настой готовится из молодых овощей. Свеклу нужно натереть и разбавить равным количеством воды. Настаивать в тепле 5–6 часов. Средством полоскают горло каждые 2–3 часа. Для большей эффективности можно добавить 1 ст. л. 6% уксуса.
Настой готовится из молодых овощей. Свеклу нужно натереть и разбавить равным количеством воды. Настаивать в тепле 5–6 часов. Средством полоскают горло каждые 2–3 часа. Для большей эффективности можно добавить 1 ст. л. 6% уксуса.




 Чаще всего лечить ангину можно в домашних условиях с соблюдением всех рекомендаций врача
Чаще всего лечить ангину можно в домашних условиях с соблюдением всех рекомендаций врача Амоксиклав применяется при ангине у взрослых и детей
Амоксиклав применяется при ангине у взрослых и детей Сумамед является антибиотиком, часто назначаемым при ангине
Сумамед является антибиотиком, часто назначаемым при ангине Цефтриаксон – антибактериальный препарат, применяемый для терапии ангины
Цефтриаксон – антибактериальный препарат, применяемый для терапии ангины В составе комплексного лечения назначаются ингаляции, в т. ч. с помощью небулайзера
В составе комплексного лечения назначаются ингаляции, в т. ч. с помощью небулайзера Один из эффективных методов терапии – полоскания полости ротоглотки
Один из эффективных методов терапии – полоскания полости ротоглотки Для лечения тонзиллита методами народной медицины часто используется мед
Для лечения тонзиллита методами народной медицины часто используется мед