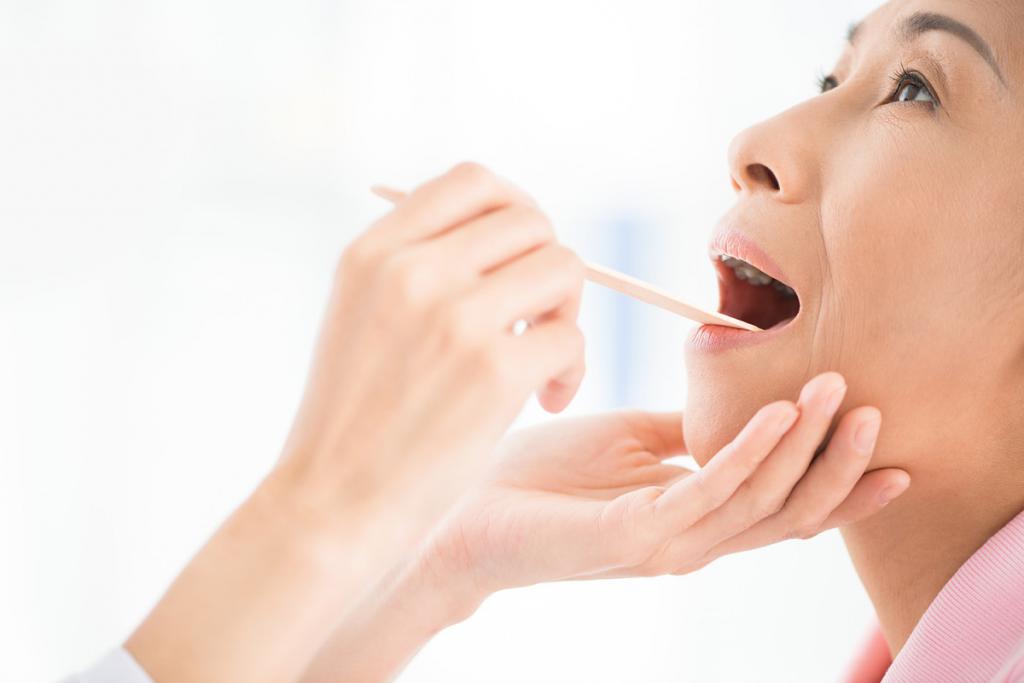
Неприятные ощущения и дискомфорт в горле – причины
Неприятные ощущения в горле– это признак более трёх десятков заболеваний, по поводу которых обращаются к докторам различных специальностей.
Першение, сухость, спазмы, жжение, затруднённое дыхание говорят о патологии не только дыхательных путей, но и многих других органов.

Причины появления дискомфорта, классификация
В области шеи находятся кровеносные и нервные сосуды, мышцы, а снаружи расположена щитовидная железа. В половине случаев причиной дискомфорта в гортани является заболевание пищеварительной системы.
Нередко неприятные ощущения имеют функциональный характер, то есть, возникают при психических расстройствах или вегето-сосудистой дистонии.
Классификация причин дискомфорта в гортани:
- болезни дыхательных путей;
- инфекции;
- патология эндокринных органов;
- психоэмоциональное возбуждение;
- болезни пищеварительной системы;
- злокачественные опухоли;
- болезни щитовидной железы;
- папилломы гортани.
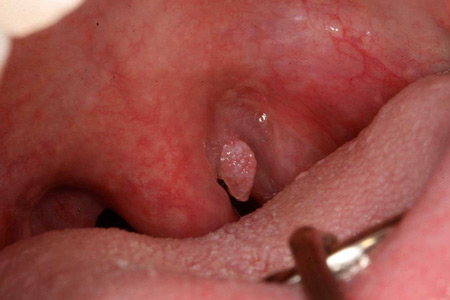
При доброкачественных или злокачественных опухолях появляется постоянное ощущение комка в горле. Такой же признак может быть при неврозах, но он появляется периодически после эмоционального возбуждения.
Общие признаки онкологических заболеваний гортани – сухость, затруднение речи, чувство инородного тела в гортани. О конкретных заболеваниях речь пойдёт ниже в этой статье.
Симптомы патологии развиваются постепенно, а обнаруживаются иногда поздно.
Инфекционные причины
Дискомфорт в горле чаще появляется при инфекционном воспалении дыхательных путей. Возбудителями же могут быть вирусы, бактерии, грибки.
Самые частые причины появления неприятного симптома описаны в таблице.
| Заболевание | Причины | Причины заболевания |
|---|---|---|
| Ларингит | Вирусное, бактериальное или аллергическое воспаление горла | • дискомфорт в гортани; • сухость, першение; • осиплость голоса; • болезненность во время проглатывания пищи или слюны |
| Инфекционный мононуклеоз | Острое вирусное заболевание, поражающее лимфоузлы ротоглотки, печень, селезёнку. Сопровождается характерным изменением состава крови | • дискомфорт в гортани; • увеличение шейных и подчелюстных лимфоузлов; • першение и боль в горле |
| Фарингит | Острое или хроническое воспаление слизистых оболочек глотки бактериального или вирусного происхождения | • кашель; • боль в горле во время глотания; • повышение температуры |
| Флегмона шеи | Гнойное воспаление мягких тканей в области шеи бактериального происхождения | • припухлость шеи; • лихорадка с ознобом; • увеличение лимфоузлов; • боль при разговоре или во время еды |
| Скарлатина | Инфекция сопровождается высыпанием на теле | • боль в гортани: • озноб; • повышение температуры |
| Дифтерия | Опасно вирусное заболевание, сопровождающееся болью в горле и приступами удушья. Возбудитель инфекции – бацилла Леффлера поражает гортань и бронхи | • серый налёт на миндалинах в виде плёнки; • боль при глотании; • высокая температура; • Внимание! отёк глотки (круп) со спазмом, требующим неотложной помощи и нередко заканчивающийся летальным исходом |
Большинство заболеваний в начальной стадии проявляются похожими симптомами. Чтобы не пропустить осложнение, лучше обратиться к доктору при первых признаках. Самолечение в виде домашнего прогревания опасно распространением инфекции на соседние органы.

Эндокринологические причины
Следующаяраспространённаяпричинанеприятного ощущения в горле – разнообразная патология щитовидной железы. Эндокринные заболевания развиваются при сбое гормонального фона, аутоиммунной патологии, дефиците йода.
Гипертрофированная щитовидная железа нередко сопровождается ощущением постоянного комка в гортани.
Патология эндокринной системы:
- Гипертиреоз – это заболевание, проявляющееся увеличением щитовидной железы с усиленной секрецией тиреоидного гормона. Признаки – ощущение сдавливания горла, затруднённое дыхание, тошнота. При прогрессировании гипертиреоза нарушается менструальный цикл. У мужчин снижается потенция.
- Диффузный токсический зоб или болезнь Перри является аутоиммунной патологией. Болезнь развивается вследствие избытка продукции гормонов щитовидной железы. Проявляется одутловатостью лица, увеличение шеи, пучеглазием, затруднением глотания.
- Тиреоидит – это воспаление железистой ткани. Проявляется увеличенными лимфоузлами, болью в глотке.
- Эндемический зоб развивается у людей, проживающих в местности, где имеется недостаток йода в почве, воде. Щитовидная железа гипертрофируется, появляются признаки затруднённого глотания.
Диагностика заболеваний проводится с помощью ультразвукового метода исследования (УЗИ) и сложных анализов крови на уровень гормонов.
Лечением занимается эндокринолог. Заместительная терапия патологии железы длительная, требует постоянного наблюдения врачом.
Гастроэнтерологические причины
Раздражение в горле появляется также при заболеваниях пищеварительной системы. Непосредственная причина жжения – заброс кислого желудочного содержимого в пищевод и верхние дыхательные пути.
Это случается при желудочной патологии, которая сопровождаются ослаблением тонуса пищеводных сфинктеров.
Распространённые заболевания неприятного ощущения в горле:
- Гастроэзофагеальный рефлюкс – самая частая причина попадания содержимого желудка в верхние дыхательные пути. В результате распирающего чувства после еды возникает отрыжка. Кислая пища выбрасывается обратно наверх в пищевод, вызывая давящее чувство в груди и глотке.
- Язвенная болезнь желудка – это воспаление луковицы 12-перстной кишки и желудка. Проблема кроется в повышенной кислотности желудочного секрета.Сок, проникший в пищевод и горло,буквально обжигает слизистые оболочки, что проявляется ощущением комка в горле.
- Грыжа пищеводного отверстия развивается при ослабленном тонусе ткани диафрагмы. Через её отверстие в полость грудной клетки проникает часть желудка. Сдавливание органа обусловливает кислую отрыжку, раздражающую пищевод. Симптом грыжи – боли между лопатками, жжение в горле.
При появлении болей в гортани или подложечной области, кислой отрыжке после еды рекомендуется обследование у гастроэнтеролога.
Внимание! Не леченая патология пищеварительной системы осложняется прободением стенки органов, кровотечением, перитонитом.
Онкологические причины
Дискомфорт в горле вызывают нередко опухоли злокачественного или доброкачественного происхождения. Заболевания, сопровождающиеся этим симптомом:
- Папиллома гортани проявляется осиплостью голоса, затруднением при разговоре и дыхании.
Важно! При увеличении папилломы появляется ощущение комка в горле.
- Карцинома – злокачественное образование гортани. Пациенты страдают от затруднённой речи. Боли усиливаются при прогрессировании онкологического процесса. В дальнейшем появляется кровохарканье.
Внимание! Ангиома проявляет себя ощущением инородного тела и сдавливания в горле, охрипшим голосом.
При первых признаках комка в гортани, а также осиплости голоса нужно поспешить к ЛОР-врачу. Потребуется инструментальное и лабораторное обследование. Раннее установление диагноза позволит начать лечение, избавит от прогрессирования заболевания.

Когда нужен доктор
Если часто беспокоит жжение в горле после еды и боли в подложечной области, следует посетить гастроэнтеролога.
Внимание! Грозным симптомом является ощущение комка или инородного тела в горле. Этот признак говорит о развивающейся опухоли. Но не всегда она бывает злокачественной. В начальной стадии болезнь протекает осиплостью голоса, которая в большинстве случаев заставляет обращаться к ЛОР-врачу.
Каковы бы ни были причины патологии, нельзя тянуть с визитом к доктору. Только квалифицированный специалист может заподозрить заболевание на ранней стадии. Но подтверждают диагноз инструментальные методы обследования:
- фиброгастродуоденоскопия;
- компьютерная или магнитно-резонансная томография;
- рентгенологическое обследование;
- ларингоскопия.
Диагностикой занимаются врачи разного профиля. Но при жалобах на дискомфорт в гортани следует сначала обратиться к ЛОР-врачу.
Основное лечение
Дискомфорт в области шеи или горла вызывает более 30 заболеваний. После установления диагноза больной направляется к профильному специалисту, который проводит лечение.
При патологии глотки применяются лечебные мероприятия, облегчающие состояние пациента:
- ингаляции;
- прижигания;
- лучевая терапия;
- спреи для орошения горла;
- антибиотики;
- антигистаминные препараты;
- отхаркивающие средства.
Каковы бы ни были в горле неприятные ощущения, рекомендуется создавать дома комфортные условия для дыхания – проветривание и увлажнение воздуха в помещении.
Слишком горячая температура высушивает эпителий, способствует размножению бактерий. Гигиена полости рта и зубов предотвратит распространение инфекции на нижележащие дыхательные пути.

Народные методы лечения
После исследования инструментальными и лабораторными методами врач проводит специальную терапию. Даже самое несложное заболевание требует лечение под наблюдением врача.
Если пациент верит в народную медицину, может посоветоваться со своим врачом. Лекарственные травы не безразличны для организма. Многие из них вызывают аллергию. Кроме того, они не всегда сочетаются с назначенными врачом медикаментами.
Наконец, следует знать, что народные методы не избавляют от заболевания, а маскируют симптомы, временно улучшая состояние больного. За время, потраченное на травы, болезнь принимает запущенную форму, а порой оборачивается злокачественной опухолью.
Но это не значит, что травы бесполезны. По рекомендации врача можно применять полоскание горла противовоспалительными травами – ромашкой, календулой, шалфеем.
Кстати! В народе применяют другие домашние способы– прогревание лица горячими яйцами или солью, ингаляцию над картошкой. Эти методы можно использовать только при вирусных заболеваниях горла.

Если в дыхательных путях поселились бактерии, при нагревании они размножаются и распространяются в соседние органы – уши, околоносовые пазухи, лёгкие. Это приводит к осложнениям.
Особенно опасно прогревание горла при онкологических заболеваниях. Тепло ускоряет рост опухоли. Никакие народные методы нельзя применять до установления диагноза и без рекомендации врача.
Любые неприятные ощущения в горле возникают по какой-то причине. Чем раньше обратитесь к врачу, тем быстрее начнёте лечение. При некоторых болезнях эта мера предупреждает осложнение. В другом случае спасает жизнь.
Неприятное ощущение в горле: причины. Дискомфорт и першение
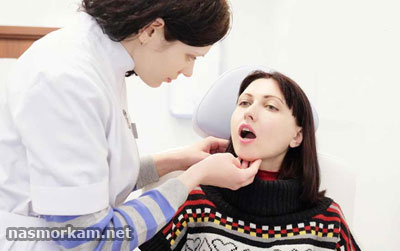
 Такие жалобы как неприятные ощущения и дискомфорт в горле хотя бы раз в жизни беспокоили каждого человека.
Такие жалобы как неприятные ощущения и дискомфорт в горле хотя бы раз в жизни беспокоили каждого человека.Искать причину стоит в том случае, если они не являются эпизодическими, постепенно нарастают и мешают нормальной жизнедеятельности.
К появлению подобных признаков может привести как банальное попадание инородного тела, так и серьезная патология, требующая целенаправленного лечения.
Постоянный дискомфорт в горле: причины
Неприятные ощущения в горле при глотании иногда мешают нормальному приему пищи или дыханию. Подобные симптомы иногда могут ощущаться человеком в определенном положении тела, например, лежа, стоя, либо постоянно. Нередко дискомфорту в области горла сопутствует частое першение, желание прокашляться, страх приема пищи или нехватка воздуха.
Частые причины неприятных ощущений и дискомфорта в области горла и шеи:
- хроническая инфекция со стороны небных миндалин, слизистой глотки;
- длительное табакокурение, хроническое обструктивное заболевание верхних дыхательных путей;
- попадание инородных тел в горло, глотку;
- опухолевые образования, которые суживают дыхательный просвет или сдавливают рядом расположенные анатомические структуры;
- заболевания щитовидной железы, аллергические реакции на пыль, шерсть домашних животных и т.д.

Кроме того, ощущение сдавливания горла может быть вызвано увеличенными и воспаленными шейными лимфоузлами, рубцовыми изменениями этой области впоследствии травм, ожогов.
Иногда напряжение в шее, в районе кадыка сопровождает остеохондроз шейного отдела позвоночника, слабо выраженный бульбарный синдром на фоне ТИА (транзиторная ишемическая атака).
Дискомфорт в горле при глотании
Все причины таких жалоб как что-то мешает, как будто ком в горле, трудности при проглатывании условно можно поделить на:
- инфекционные;
- эндокринологические;
- гастроэнтерологические;
- неврологические;
- онкологические;
- психогенные.
Слизь
Острый или хронический воспалительный процесс в носоглотке, придаточных пазухах носа приводит к скоплению в этой области жидкой или густой слизи. Ее стекание по задней стенке глотки вызывает чувство дискомфорта, приводит к появлению желания откашляться.
Риниты и синуситы сопровождаются повышением температуры тела, заложенностью носа, затрудненным дыханием. Часто наблюдаются головные боли, головокружения, ощущение першения.

К постоянно скапливающейся слизи приводит и длительное курение, на фоне которого развивается хронический бронхит. Пораженный табачными смолами покровный эпителий ротоглотки и дыхательных путей постоянно пытается очиститься за счет увеличения продукции мокроты, кашля. После курения люди нередко жалуются на постоянный дискомфорт в области горла, кашель и желание сплевывать слюну/слизь.
Инфекционная патология
Жжение и боль при глотании слюны – частые жалобы для хронического тонзиллита (длительное воспаление небных миндалин). В данном случае гланды значительно увеличены в размерах, рубцово деформированы, за счет чего могут мешать нормальному дыханию и проглатыванию пищи или слюны.
1
Обычно подобные жалобы наблюдаются при хроническом декомпенсированном тонзиллите, когда имеется гипертрофия миндалин 3 степени – они достигают язычка.
2
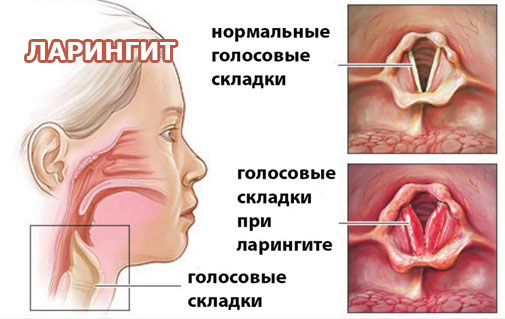
При стенозирующем ларингите помимо грубого «лающего» кашля имеет место быть чувство першения или дискомфорта в горле, трудности при дыхании и осиплость голоса. Неприятные ощущения связаны с отеком гортани и связочного аппарата.

3
Чаще всего воспалены лимфоузлы при инфекционном мононуклеозе, ангине. Возможно поражение лимфатических узлов с одной стороны или сразу в нескольких группах (подчелюстные, передне- и заднешейные).
Шея при этом визуально увеличена в объеме, при надавливании на нее пациент ощущает боль. Также характерна волнообразная лихорадка, налеты на миндалинах, слабость, возможна сыпь на теле.
4
Болезненность и першение в ротоглотке встречается при гранулезном фарингите. При этой патологии на задней стенке глотки обнаруживаются увеличенные фолликулы, наблюдается незначительное повышение температуры тела, снижение аппетита.
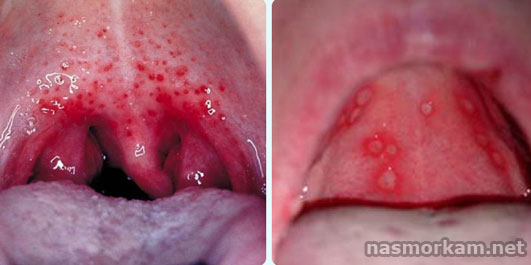

Ощущение волоса в горле
Иногда к врачам обращаются с жалобами на ощущение, что в горле что-то прилипло или застряло. Такие симптомы и признаки могут быть связаны:
- с психоэмоциональной перегрузкой, сильным стрессом. В данном случае дискомфорт имеет неврологическую природу и проходит по мере нормализации микроклимата в семье, на работе;
- с частым вдыханием сухого, горячего воздуха, который раздражает и пересушивает слизистые оболочки органов респираторного тракта;
- с реальным попаданием небольшого по размерам инородного предмета (волос, шерсть животных, тонкие, мягкие рыбные кости).
Похожие признаки также характерны для аллергических реакций на пыльцу растений, эпителий животных, комнатную пыль, табачный дым и т.д.

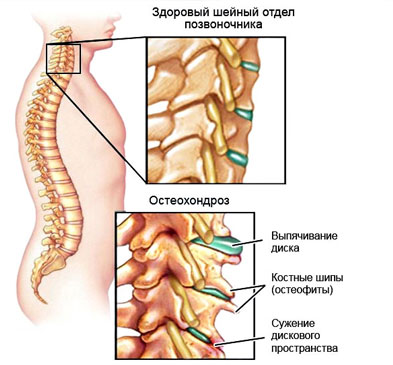
При остеохондрозе
Остеохондроз шейного отдела позвоночника – это хроническое дистрофически-дегенеративное заболевание, которое обязательно сопровождается рядом специфических симптомов. Помимо утренней скованности в области шеи, головных болей и головокружений, больного может беспокоить:
- дискомфорт в горле и шее;
- болезненные ощущения при вдохе в грудной клетке, онемение верхних конечностей;
- сильные головокружения вплоть до потери сознания;
- напряжение мышц шеи.

При остеохондрозе кроме медикаментозных средств важно модифицировать свой образ жизни, приобрести ортопедический матрац, заняться плаванием или другой легкой физической активностью. Эффективны физиотерапевтические процедуры, массаж.
Вегето-сосудистая дистония (ВСД)
Заболевание чаще встречается в подростковом периоде, при беременности. В его основе лежит функциональная нестабильность вегетативной нервной системы. Повышение или понижение ее тонуса приводит к появлению характерных симптомов:
- ощущение кома в горле, но глотать не больно при этом;
- головные боли, постоянные головокружения;
- потемнение в глазах, предобморочные состояния;
- осеменение, чувство ползания мурашек;
- падение или повышение системного давления, ощущение сердцебиения.
Больные с ВСД могут жаловаться на то, что как будто давит что-то в лобной области или затылке, плохо дышать, тошнит.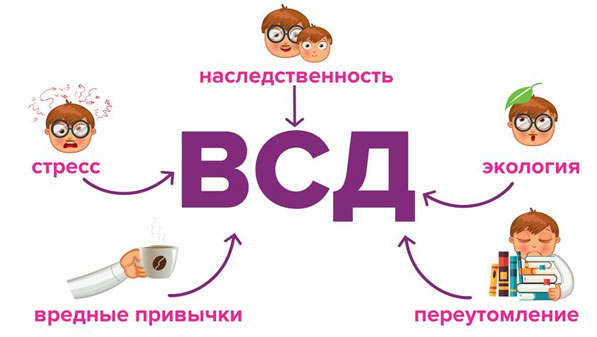

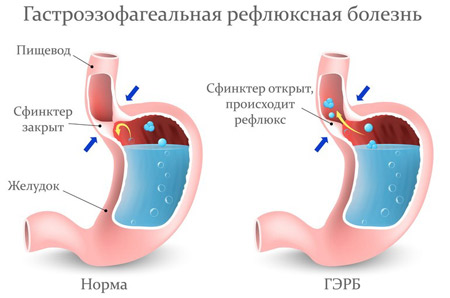
Гастроэзофагеальная рефлюксная болезнь
Патологический заброс желудочного содержимого помимо изжоги, болей в области живота может сопровождаться внепищеводными проявлениями: кашель, чувство комка в горле после еды, поперхивания и неприятный запах изо рта.
В данном случае лечение помимо антисекреторных препаратов, прокинетиков должно включать диету, седативные препараты. Диагноз устанавливается только по клиническим данным в совокупности с гастроскопией.
Опухолевые заболевания
Новообразования могут локализоваться как спереди на шее, с правой стороны или с левой стороны, на слизистой оболочке гортани, трахеи. Зачастую они вызывают сильный дискомфорт во время проглатывания пищи, жидкости, могут затруднять дыхание и разговор.
Внимание
При полипозе гортани часто имеются жалобы в виде ощущения комка в горле, осиплости голоса. Обнаруживаются такие новообразования только при помощи непрямой или прямой ларингоскопии.
Кроме того, опухоли нередко приводят к слабости, снижению веса, ухудшению аппетита. Достигая больших размеров, они сдавливают соседние органы и структуры, вызывают боль, одышку.
Наиболее распространенные опухоли шейной области: липомы, фибромы, срединные кисты шеи, аденокарциномы, полипы.
Патология щитовидной железы
Дискомфорт и увеличение шеи в районе щитовидной железы могут указывать на ее заболевание:
1
Диффузный токсический зоб – увеличение общего объема органа, которое сопровождается значительным повышением ее функции. Помимо изменения конфигурации шеи (при зобе 3-4 стадии) наблюдаются трудности при глотании и при разговоре, экзофтальм, дрожание рук, похудение, диарея, выпадение волос.
2
Узловой зоб – заболевание, при котором в толще железы появляются узлы различных размеров и форм. Они приводят к уплотнению ткани органа, его увеличению. Такая щитовидная сдавливает хрящи гортани, может мешать нормальному дыханию и глотанию.
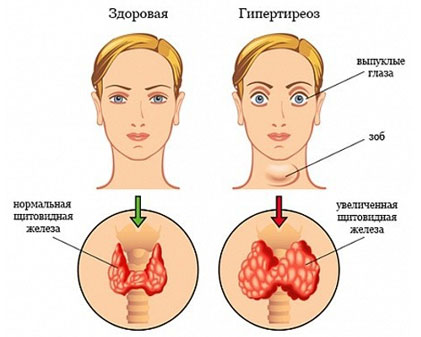

3
Аутоиммунный тиреоидит – хроническое воспаление, на фоне которого железа увеличивается в 2-4 раза, становится более плотной. Заболевание может сопровождаться как снижением, так и повышением ее функции.
Ком в горле, постоянное желание сглотнуть слюну, внезапное чувство жара и эмоциональная нестабильность – частые симптомы при климаксе, который может наступить как в 30, так и в 55-60 лет.
Как облегчить состояние?
Для того чтобы быстро избавиться от неприятных ощущений в ротоглотке при инфекционном заболевании достаточно рассосать леденец, пастилку или прополоскать горло раствором антисептика (фурацилин, Мирамистин, Хлорофиллипт).

Если дискомфорт в области глотки вызван скоплением слизи в носу, придаточных пазухах, а боль отдает в ухо, следует закапать в нос сосудосуживающие капли. Это могут быть средства на основе ксилометазолина или оксиметазолина, для устранения болезненных ощущений в ухе часто рекомендуют специальные капли с анестетиком – «Отипакс».
В случае появления аллергической реакции или стеноза гортани, необходимо выпить антигистаминный препарат или внутримышечно ввести гормональное средство (Дексаметазон, например). Хорошим эффектом обладают ингаляции с гидрокортизоном или мезатоном.
При попадании инородного тела лучше всего наклонить голову вниз и попытаться выполоскать его водой или содовым раствором.
Когда нужно обращаться к врачу? Какой нужен?
Если человека описанные выше симптомы беспокоят с частой периодичностью или постоянно, то откладывать визит к доктору не рекомендуется. Начать следует с терапевта, который после своего опроса и осмотра может назначить обследование или перенаправить к более узкому специалисту.
Это может быть:
- оториноларинголог, стоматолог;
- психиатр, психолог, невропатолог;
- гастроэнтеролог, эндокринолог, аллерголог-иммунолог;
- хирург, онколог.
Немедленно обратиться за медицинской помощью рекомендуется при полном пропадании голоса, развитии одышки, признаков удушья. Не стоит откладывать визит к врачу, если беспокоит высокая температура тела, постоянное скопление во рту слизи, на шее имеются увеличенные и болезненные лимфатические узлы.
Диагностические мероприятия
Комплекс диагностических мероприятий зависит от того, какая патология подозревается. В случае острого инфекционного процесса достаточно осмотра терапевта, педиатра, инфекциониста или ЛОР-врача, сдачи развернутого анализа крови и иногда – мазка из носа, зева.
При гайморите назначается рентгенологическое исследование пазух носа, реже – КТ.
При эндокринологических заболеваниях используют УЗИ щитовидной железы, исследование крови на гормоны (ТТГ, Т4 свободный, Т3). Возможно назначение сцинтиграфии, компьютерной томографии, анализа крови на уровень антител к тиреопироксидазе.
С целью подтверждения диагноза – рефлюксная болезнь используют фиброгастроскопию. С ее помощью обнаруживают патологический заброс пищи в пищевод, сниженный тонус кардиального сфинктера. При необходимости проводят контрастную рентгенографию ЖКТ для исключения диафрагмальной грыжи.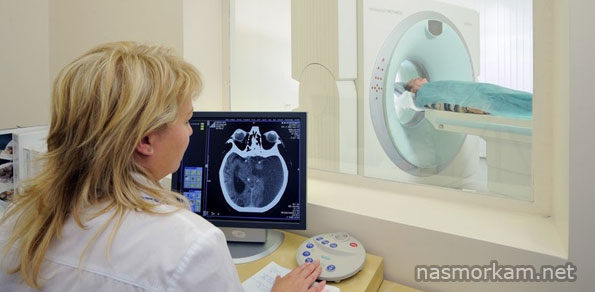

Что делать при неврологическом заболевании:
- электроэнцефалограмма;
- вегетативный портрет;
- ультразвуковое сканирование сосудов головы и шеи;
- электромиографию и т.д.
При подозрении на опухолевый процесс назначают УЗИ шейной области, компьютерную или магнитно-резонансную томографию. Проводят ларингоскопию, ФЭГДС. Помочь с диагнозом может анализ крови на специфические онкомаркеры.
При возможности доступа делается тонкоигольная биопсия опухоли с дальнейшим гистологическим обследованием, которое помогает установить характер и тип новообразования.
Современные методы лечения
При неприятных ощущениях в горле на фоне острого инфекционного заболевания назначают противовирусные (Гроприносин, Арбидол) или антибактериальные препараты (пенициллины, макролиды, цефалоспорины).
1
Хорошо устраняют боль таблетки, леденцы для рассасывания (Лизак, Септефрил, Декатилен), полоскания полости рта с антисептическими растворами (Тантум-Верде, Гевалекс, Хлорофиллипт, фурацилин).
2
Аллергическая реакция устраняется регулярным приемом антигистаминных средств (Лоратадин, Супрастин, Центрин) или короткой гормональной терапией (Дексаметазон, Преднизолон внутримышечно). При сужении гортани помогают ингаляции с противоотечной смесью, Пульмикортом.


3
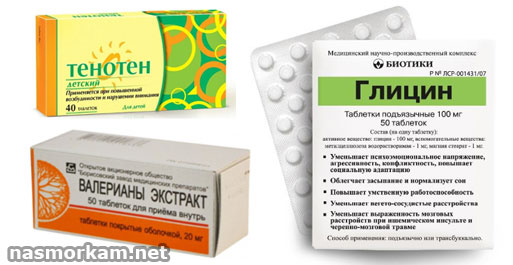
Симптомы вегето-сосудистой дистонии убираются седативными препаратами (Глицин, Тенотен, экстракт валерианы), физиолечением, ноотропными средствами. При ГЭРБ также используют легкие успокоительные, антисекреторные медикаменты (Омепразол, Рабепразол, Фамотидин), антациды (Альмагель) и прокинетики (Домперидон, Церукал).

4
Для устранения неприятных симптомов при заболеваниях щитовидной железы назначают препараты йода (в случае его дефицита), селена. В более тяжелых случаях прибегают к нестероидным противовоспалительным лекарствам, гормонам, цитостатикам. Для поддержания нормальной функциональной способности железы назначают заместительную гормональную терапию (Л-тироксин).
5
Опухоли зачастую лечатся хирургически, с помощью прицельной лучевой терапии или курсов химиотерапевтических препаратов. При последних стадиях показана только паллиативная помощь.
Народные методы лечения
Важно! Использование фитопрепаратов и других средств из народной медицины запрещено при эндокринологических заболеваниях и, особенно, при опухолевых процессах. Подобное лечение может усугубить течение болезни и привести к тяжелым осложнениям.
Для облегчения неприятных и болезненных ощущений в горле при ангине, фарингите рекомендуются полоскания:
- с солевым раствором (1/2 маленькой ложки обычной соли на 200 мл чистой воды) 3-4 раза на день;
- содовым раствором (1/3 маленькой ложки на 250 мл чистой воды) 3-5 раз в сутки;
- отваром ромашки (один аптечный пакетик заваривается в 200 мл кипятка, после чего остужается до комнатной температуры) трижды в день.
Помните
При остром инфекционном процессе запрещены паровые ингаляции, любые нагревания, растирания, использование горчичников.
Успокоить нервную систему при синдроме вегетативной дисфункции поможет отвар из лимонной мелиссы. Для его приготовления растение заранее высушивают, после чего большую ложку сухого сырья заливают целым граненым стаканом кипятка. Полученный отвар отстаивают в открытой посуде около 10-15 минут, процеживают и остужают. Пить его следует в вечернее время и утром.

Если человека врасплох застали симптомы рефлюксной болезни, то устранить изжогу, дискомфорт в горле можно содовым раствором (1/2 чайной ложки растворяется в 200 мл чистой теплой воды) или водой с лимоном.
Таким образом, постоянные неприятные ощущения в области глотки во врачебной практике встречаются часто. К развитию подобных признаков может привести как острая инфекция горла, так и хроническая патология щитовидной железы, аллергическая реакция, попадание чужеродного предмета, достигшая определенных размеров опухоль.
При появлении характерных жалоб рекомендуется обратиться к врачу, который назначит необходимое обследование и лечение. В некоторых случаях может потребоваться консультация смежных специалистов.
Дискомфорт в горле при глотании: причины и методы лечения
- Подписаться
- Лента публикаций
- Последние публикации
- Лучшие публикации
- за все время
- за полгода
- за месяц
- Категории
- Болезни: симптомы и лечение
- Вредные привычки
- Женское здоровье
- Здоровое питание
- Народная медицина
- Очищение организма
- Профилактика заболеваний
- Секреты долголетия
- Философия жизни
- Фитнес и похудение
Дискомфорт в горле при глотании слюны – неприятные ощущения 2020
Неприятные ощущения при глотании – симптом, сопровождающий большинство ЛОР-заболеваний. Дискомфорт в горле чаще всего связан с возникновением воспалительных процессов в слизистых оболочках дыхательных путей. Сдавливание, першение, зуд, жжение и удушье могут сигнализировать о развитии ангины, фарингита, ларингита, мононуклеоза и т.д.
Содержание статьи
 Точно определить тип патологии может только специалист после прохождения пациентом манометрии, рентгенограммы и фарингоскопического обследования. При появлении дискомфортных ощущений в глотке у многих пациентов возникает канцерофобия (страх обнаружения злокачественной опухоли). Однако откладывание визита к специалисту может усугубить самочувствие и спровоцировать асфиксию.
Точно определить тип патологии может только специалист после прохождения пациентом манометрии, рентгенограммы и фарингоскопического обследования. При появлении дискомфортных ощущений в глотке у многих пациентов возникает канцерофобия (страх обнаружения злокачественной опухоли). Однако откладывание визита к специалисту может усугубить самочувствие и спровоцировать асфиксию.
Этиология
Почему возникают дискомфортные ощущения в горле при глотании? Часто неприятные ощущения при глотании слюны возникают по причине психоэмоционального перенапряжения. Постоянные стрессы, раздражение, депрессия могут привести к перенапряжению мышц, расположенных в нижней части глотки. Таким образом в воздухоносных путях образуется так называемый «истерический комок», который исчезает самостоятельно в течение нескольких часов.
Боль и ощущение кома в горле могут возникнуть в результате дисфункции отдельных органов и систем, травм или развития инфекционного заболевания. К числу распространенных факторов, вызывающих неприятные ощущения в глотке, можно отнести:
- аллергическую реакцию;
- невысокую влажность воздуха;
- табакокурение;
- воспаление десен;
- онкологические патологии;
- эндокринные нарушения;
- инфекционное воспаление глотки;
- механическое повреждение ЛОР-органов;
- хронические заболевания.
Если ощущения кома в горле сопровождается увеличением регионарных лимфоузлов, гипертермией и слабостью, в 95% случаев это свидетельствует о развитии септического воспаления в органах дыхания.
Сопутствующая симптоматика
 Что делать, если нарушился глотательный рефлекс? Следует учесть, что дисфагия может сопровождаться воспалением не только самой глотки или гортани, но и пищевода. Несвоевременное прохождение терапии может привести к отеку тканей ротоглотки и, соответственно, сужению воздухоносного канала.
Что делать, если нарушился глотательный рефлекс? Следует учесть, что дисфагия может сопровождаться воспалением не только самой глотки или гортани, но и пищевода. Несвоевременное прохождение терапии может привести к отеку тканей ротоглотки и, соответственно, сужению воздухоносного канала.
Нельзя откладывать визит к врачу при возникновении следующих симптомов:
- запор и кровяные примеси в стуле;
- значительная потеря веса;
- затрудненное дыхание;
- постоянные головокружения;
- боли в животе;
- «металлический» привкус во рту;
- сиплый голос;
- затрудненное проглатывание пищи;
Важно! При возникновении резкой боли в горле, сопровождающейся лихорадкой, больного нужно госпитализировать.
Гиперемия горла и высокая температура, которая держится более 2 суток, свидетельствует о септическом воспалении слизистых оболочек ЛОР-органов. Чтобы купировать катаральные процессы и предупредить осложнения, нужно пройти курс антибактериальной или противовирусной терапии, который может быть назначен только врачом.
Ком в горле
Иногда пациенту неприятно глотать, но горло не болит. Отсутствие болевых ощущений и температуры может свидетельствовать о гипертрофии слизистых оболочек глотки и хронических заболеваниях. Но чаще всего причиной появления кома в горле является нервное перенапряжение.
Возникновение неприятного симптома крайне редко сигнализирует о развитии онкологических патологий. В 70% случаев дискомфорт проходит без терапии через 4-5 дней. Но если ощущения кома в горле сохраняется на протяжении недели, желательно пройти обследование у отоларинголога. К основным причинам возникновения дискомфорта относятся:
- дисфункция щитовидной железы;
- побочное действие медикаментов;
- хронический фарингит;
- нарушенное функционирование ЖКТ;
- шейный остеохондроз.
Присутствие во рту кислого привкуса может сигнализировать о проникновении желудочного сока в пищевод. В его состав входят агрессивные кислоты, которые могут повредить слизистую оболочку глотки и спровоцировать болевые ощущения.
Боли в горле
 Боль – тревожный симптом, возникающий в результате септического или асептического воспаления слизистых оболочек воздухоносных путей. Как правило, дискомфорт возникает по причине развития инфекции, возбудителями которой могут быть вирусы, грибок или бактерии. К числу часто встречающихся заболеваний, вызывающих боли в горле относятся:
Боль – тревожный симптом, возникающий в результате септического или асептического воспаления слизистых оболочек воздухоносных путей. Как правило, дискомфорт возникает по причине развития инфекции, возбудителями которой могут быть вирусы, грибок или бактерии. К числу часто встречающихся заболеваний, вызывающих боли в горле относятся:
- скарлатина – инфекционная болезнь, возникающая в результате развития стрептококковой инфекции; сопровождается дискомфортом в глотке, шелушением кожи и высыпаниями;
- фарингит – вирусное заболевание, сопровождающееся воспалительными процессами в горле и лимфаденоидных тканях глотки;
- тонзиллит – катаральное или гнойное воспаление небных миндалин, характеризующееся появлением дискомфортных ощущений при глотании слюны;
- мононуклеоз – вирусная патология, которая сопровождается воспалением слизистых оболочек ротоглотки и небных миндалин;
- свиной грипп – инфекционное заболевание, которое характеризуется появлением тошноты, головных болей, дискомфорта при глотании, рвоты, диареи и сильных болей в животе;
- карционма – злокачественное новообразование, возникающее в результате бесконтрольного деления эпителиальных клеток.
Поспособствовать возникновению проблемы может хроническая усталость и перенапряжение голосовых связок. У людей специфических профессий – учителей, лекторов, дикторов, певцов и т.д., неприятный симптом возникает по причине постоянного перенапряжения мышц глотки.
Другие причины
Почему еще могут возникать дискомфортные ощущения в горле? Самостоятельно определить причину появления неприятного симптома практически невозможно. В случае септического воспаления ЛОР-органов специалист должен взять мазок из зева, чтобы определить тип возбудителя инфекции. Затрудненное глотание слюны может быть следствием неврологических и психических расстройств, травм и венерических заболеваний.
Поспособствовать возникновению дискомфортных ощущений в глотке могут:
 нарушение работы ЖКТ – изжога, аспирация желудочного сока, пищевая аллергия и нарушение обменных процессов может привести к воспалению слизистых оболочек ротоглотки и, соответственно, появлению «кома в горле»;
нарушение работы ЖКТ – изжога, аспирация желудочного сока, пищевая аллергия и нарушение обменных процессов может привести к воспалению слизистых оболочек ротоглотки и, соответственно, появлению «кома в горле»;- гипервентиляционный синдром – проявление вегето-сосудистой дистонии, которое вызывает сухость слизистой оболочки ротоглотки и боли;
- невротические расстройства – соматизированные депрессии и панические атаки вызывают перенапряжение мышц глотки, что приводит к их спазмированию;
- сифилис глотки – шанкры, возникающие в слизистой оболочке глотки, вызывают отек и воспаление тканей, вследствие чего при глотании слюны появляется боль или першения;
- гонорея глотки – увеличение небных миндалин, сопровождающееся гнойным воспалением тканей, вызывает умеренные боли и ощущение сдавливания глотки во время глотания.
Частой причиной возникновения болей в гортани являются доброкачественные и злокачественные опухоли.
Опухоли
Условно новообразования разделяют на два типа: доброкачественные и злокачественные. Чаще всего они развиваются из лимфаденоидных тканей, т.е. гланд, задней стенки глотки и мягкого неба. Несвоевременное оперирование пациента и прохождение лучевой терапии может стать причиной летального исхода. Поэтому при обнаружении гипертрофии небных миндалин и стенок глотки следует обратиться за помощью к врачу.
Типы опухолей:
- эпителиома – опухоль, возникающая из эпителиальных клеток на слизистых оболочках ЛОР-органов; по мере разрастания патологических тканей дискомфортные ощущения постепенно усиливаются;
- лимфосаркома – злокачественное новообразование, которое образуется из клеток лимфоидного ряда; поражает слизистую оболочку глотки и регионарные лимфоузлы;
- ретикулосаркома – опухоль, возникающая в результате бесконтрольного деления гистацитов;
- рак щитовидной железы – злокачественное новообразование, которое возникает из фолликулярных клеток.
Проявлениями онкологического заболевания чаще всего являются боль в глотке и шее, затрудненное глотание слюны, сиплость голоса, отдышка и спастический кашель. Точно определить тип патологии может только специалист после получения результатов гистологического анализа, полученного при обследовании тканей, взятых из опухоли.
Травмы слизистых оболочек
 Болеть горло может и в результате травмирования слизистых оболочек воздухоносных путей твердыми предметами, летучими химикатами, сигаретным дымом и т.д. Запоздалая обработка раневых поверхностей антисептическими препаратами может стать причиной септического воспаления ЛОР-органов. Условно травмы разделяют на три категории:
Болеть горло может и в результате травмирования слизистых оболочек воздухоносных путей твердыми предметами, летучими химикатами, сигаретным дымом и т.д. Запоздалая обработка раневых поверхностей антисептическими препаратами может стать причиной септического воспаления ЛОР-органов. Условно травмы разделяют на три категории:
- химический ожог – самый опасный вид травмы, возникающий вследствие проникновения реагентов, концентрированных кислот и щелочей в слизистую оболочку ЛОР-органов; ожог мягких тканей вызывает сильные боли и может стать причиной кровотечения;
- термический ожог – употребление горячих чая, кофе и других напитков может привести к ожогу мерцательного эпителия и лимфоидных тканей, выстилающих поверхность ротоглотки; эрозивные образования и язвы вызывают в пациента сильные боли при напряжении мышц глотки и глотании слюны;
- механические травмы – проникновение в глотку инородных предметов – рыбных косточек, стекол, металлической стружки и т.д., приводит к механическому повреждению слизистых оболочек ЛОР-органов и, как следствие, септическому воспалению горла.
Несвоевременное устранение отечности в горле может стать причиной удушья.
Принципы лечения
Как можно ликвидировать неприятные ощущения в глотке? Прежде чем использовать медикаменты, необходимо выяснить причину возникновения проблемы. В случае септического воспаления горла применяют лекарства симптоматического и этиотропного действия. В консервативную схему лечения включают следующие группы медпрепаратов:
- антибиотики;
- антигистаминные лекарства;
- иммуностимуляторы;
- противовирусные препараты;
- антимикотики;
- антипиретики;
- нестероидные противовоспалительные средства;
 спреи и леденцы для рассасывания;
спреи и леденцы для рассасывания;- компрессы и ингаляции.
Вне зависимости от того, что именно послужило причиной появления дискомфортных ощущений, во время терапии пациент должен четко соблюдать следующие рекомендации:
- диета – исключение из рациона горячей, жирной и острой пищи, вызывающей дополнительное раздражение слизистых оболочек ротоглотки;
- орошение горла – полоскание горла антисептическими растворами предупреждает развитие болезнетворной флоры и, соответственно, местных осложнений;
- проветривание – увеличение концентрации кислорода в воздухе способствует восстановлению нормальной работоспособности нервной системы и ускорению клеточного метаболизма;
- увлажнение воздуха – препятствует пересыханию мерцательного эпителия и возникновению раздражения в слизистой оболочке ротоглотки.
Значительно сложнее обеспечить выздоровление пациентов, страдающих психическими расстройствами. Устранить тревожность и приступы паники можно с помощью психотропных средств и нейролептиков, угнетающих активность нервной системы.
Современный ритм жизни заставляет людей испытывать стрессы, нервное перенапряжение, эмоциональное истощение, раздражение и т.д. В результате проблемы появляются и на физиологическом уровне. Для устранения дискомфортных ощущений в горле, возникших на нервной почве, применяют препараты седативного действия.
Ликвидировать спазм мышц, восстановить сердечный ритм и нормализовать дыхание можно с помощью следующих препаратов:
- «Валериана лекарственная»;
- «Пустырник П»;
- «Нерво-Вит»;
- «Апитонус П».
Успокоительные препараты повышают стрессоустойчивость, что способствует устранению тревожности, приступов паники, депрессивных состояний. Для восстановления нормального психоэмоционального фона рекомендуется употреблять фитопрепараты на основе лекарственных трав, в частности отвары из зверобоя и ромашки.
Автор: Гусейнова Ирада
Источники: medscape.com, health.harvard.edu, medicalnewstoday.com.
Неприятное ощущение в горле: причины. Дискомфорт и першение
 Такие жалобы как неприятные ощущения и дискомфорт в горле хотя бы раз в жизни беспокоили каждого человека.
Такие жалобы как неприятные ощущения и дискомфорт в горле хотя бы раз в жизни беспокоили каждого человека.
Искать причину стоит в том случае, если они не являются эпизодическими, постепенно нарастают и мешают нормальной жизнедеятельности.
К появлению подобных признаков может привести как банальное попадание инородного тела, так и серьезная патология, требующая целенаправленного лечения.
Постоянный дискомфорт в горле: причины
Неприятные ощущения в горле при глотании иногда мешают нормальному приему пищи или дыханию. Подобные симптомы иногда могут ощущаться человеком в определенном положении тела, например, лежа, стоя, либо постоянно. Нередко дискомфорту в области горла сопутствует частое першение, желание прокашляться, страх приема пищи или нехватка воздуха.
Частые причины неприятных ощущений и дискомфорта в области горла и шеи:
- хроническая инфекция со стороны небных миндалин, слизистой глотки;
- длительное табакокурение, хроническое обструктивное заболевание верхних дыхательных путей;
- попадание инородных тел в горло, глотку;
- опухолевые образования, которые суживают дыхательный просвет или сдавливают рядом расположенные анатомические структуры;
- заболевания щитовидной железы, аллергические реакции на пыль, шерсть домашних животных и т.д.

Кроме того, ощущение сдавливания горла может быть вызвано увеличенными и воспаленными шейными лимфоузлами, рубцовыми изменениями этой области впоследствии травм, ожогов.
Иногда напряжение в шее, в районе кадыка сопровождает остеохондроз шейного отдела позвоночника, слабо выраженный бульбарный синдром на фоне ТИА (транзиторная ишемическая атака).
Дискомфорт в горле при глотании
Все причины таких жалоб как что-то мешает, как будто ком в горле, трудности при проглатывании условно можно поделить на:
- инфекционные;
- эндокринологические;
- гастроэнтерологические;
- неврологические;
- онкологические;
- психогенные.
Слизь
Острый или хронический воспалительный процесс в носоглотке, придаточных пазухах носа приводит к скоплению в этой области жидкой или густой слизи. Ее стекание по задней стенке глотки вызывает чувство дискомфорта, приводит к появлению желания откашляться.
Риниты и синуситы сопровождаются повышением температуры тела, заложенностью носа, затрудненным дыханием. Часто наблюдаются головные боли, головокружения, ощущение першения.
К постоянно скапливающейся слизи приводит и длительное курение, на фоне которого развивается хронический бронхит. Пораженный табачными смолами покровный эпителий ротоглотки и дыхательных путей постоянно пытается очиститься за счет увеличения продукции мокроты, кашля. После курения люди нередко жалуются на постоянный дискомфорт в области горла, кашель и желание сплевывать слюну/слизь.
Источник: nasmorkam.net
Инфекционная патология
Жжение и боль при глотании слюны – частые жалобы для хронического тонзиллита (длительное воспаление небных миндалин). В данном случае гланды значительно увеличены в размерах, рубцово деформированы, за счет чего могут мешать нормальному дыханию и проглатыванию пищи или слюны.
1
Обычно подобные жалобы наблюдаются при хроническом декомпенсированном тонзиллите, когда имеется гипертрофия миндалин 3 степени – они достигают язычка.
2
При стенозирующем ларингите помимо грубого «лающего» кашля имеет место быть чувство першения или дискомфорта в горле, трудности при дыхании и осиплость голоса. Неприятные ощущения связаны с отеком гортани и связочного аппарата.
3
Чаще всего воспалены лимфоузлы при инфекционном мононуклеозе, ангине. Возможно поражение лимфатических узлов с одной стороны или сразу в нескольких группах (подчелюстные, передне- и заднешейные).
Шея при этом визуально увеличена в объеме, при надавливании на нее пациент ощущает боль. Также характерна волнообразная лихорадка, налеты на миндалинах, слабость, возможна сыпь на теле.
4
Болезненность и першение в ротоглотке встречается при гранулезном фарингите. При этой патологии на задней стенке глотки обнаруживаются увеличенные фолликулы, наблюдается незначительное повышение температуры тела, снижение аппетита.

Ощущение волоса в горле
Иногда к врачам обращаются с жалобами на ощущение, что в горле что-то прилипло или застряло. Такие симптомы и признаки могут быть связаны:
- с психоэмоциональной перегрузкой, сильным стрессом. В данном случае дискомфорт имеет неврологическую природу и проходит по мере нормализации микроклимата в семье, на работе;
- с частым вдыханием сухого, горячего воздуха, который раздражает и пересушивает слизистые оболочки органов респираторного тракта;
- с реальным попаданием небольшого по размерам инородного предмета (волос, шерсть животных, тонкие, мягкие рыбные кости).
Похожие признаки также характерны для аллергических реакций на пыльцу растений, эпителий животных, комнатную пыль, табачный дым и т.д.
При остеохондрозе
Остеохондроз шейного отдела позвоночника – это хроническое дистрофически-дегенеративное заболевание, которое обязательно сопровождается рядом специфических симптомов. Помимо утренней скованности в области шеи, головных болей и головокружений, больного может беспокоить:
- дискомфорт в горле и шее;
- болезненные ощущения при вдохе в грудной клетке, онемение верхних конечностей;
- сильные головокружения вплоть до потери сознания;
- напряжение мышц шеи.

При остеохондрозе кроме медикаментозных средств важно модифицировать свой образ жизни, приобрести ортопедический матрац, заняться плаванием или другой легкой физической активностью. Эффективны физиотерапевтические процедуры, массаж.
Вегето-сосудистая дистония (ВСД)
Заболевание чаще встречается в подростковом периоде, при беременности. В его основе лежит функциональная нестабильность вегетативной нервной системы. Повышение или понижение ее тонуса приводит к появлению характерных симптомов:
- ощущение кома в горле, но глотать не больно при этом;
- головные боли, постоянные головокружения;
- потемнение в глазах, предобморочные состояния;
- осеменение, чувство ползания мурашек;
- падение или повышение системного давления, ощущение сердцебиения.
Больные с ВСД могут жаловаться на то, что как будто давит что-то в лобной области или затылке, плохо дышать, тошнит.
Гастроэзофагеальная рефлюксная болезнь
Патологический заброс желудочного содержимого помимо изжоги, болей в области живота может сопровождаться внепищеводными проявлениями: кашель, чувство комка в горле после еды, поперхивания и неприятный запах изо рта.
В данном случае лечение помимо антисекреторных препаратов, прокинетиков должно включать диету, седативные препараты. Диагноз устанавливается только по клиническим данным в совокупности с гастроскопией.
Опухолевые заболевания
Новообразования могут локализоваться как спереди на шее, с правой стороны или с левой стороны, на слизистой оболочке гортани, трахеи. Зачастую они вызывают сильный дискомфорт во время проглатывания пищи, жидкости, могут затруднять дыхание и разговор.
Внимание
При полипозе гортани часто имеются жалобы в виде ощущения комка в горле, осиплости голоса. Обнаруживаются такие новообразования только при помощи непрямой или прямой ларингоскопии.
Кроме того, опухоли нередко приводят к слабости, снижению веса, ухудшению аппетита. Достигая больших размеров, они сдавливают соседние органы и структуры, вызывают боль, одышку.
Наиболее распространенные опухоли шейной области: липомы, фибромы, срединные кисты шеи, аденокарциномы, полипы.
Патология щитовидной железы
Дискомфорт и увеличение шеи в районе щитовидной железы могут указывать на ее заболевание:
1
Диффузный токсический зоб – увеличение общего объема органа, которое сопровождается значительным повышением ее функции. Помимо изменения конфигурации шеи (при зобе 3-4 стадии) наблюдаются трудности при глотании и при разговоре, экзофтальм, дрожание рук, похудение, диарея, выпадение волос.
2
Узловой зоб – заболевание, при котором в толще железы появляются узлы различных размеров и форм. Они приводят к уплотнению ткани органа, его увеличению. Такая щитовидная сдавливает хрящи гортани, может мешать нормальному дыханию и глотанию.

3
Аутоиммунный тиреоидит – хроническое воспаление, на фоне которого железа увеличивается в 2-4 раза, становится более плотной. Заболевание может сопровождаться как снижением, так и повышением ее функции.
Ком в горле, постоянное желание сглотнуть слюну, внезапное чувство жара и эмоциональная нестабильность – частые симптомы при климаксе, который может наступить как в 30, так и в 55-60 лет.
Как облегчить состояние?
Для того чтобы быстро избавиться от неприятных ощущений в ротоглотке при инфекционном заболевании достаточно рассосать леденец, пастилку или прополоскать горло раствором антисептика (фурацилин, Мирамистин, Хлорофиллипт).
Если дискомфорт в области глотки вызван скоплением слизи в носу, придаточных пазухах, а боль отдает в ухо, следует закапать в нос сосудосуживающие капли. Это могут быть средства на основе ксилометазолина или оксиметазолина, для устранения болезненных ощущений в ухе часто рекомендуют специальные капли с анестетиком – «Отипакс».
В случае появления аллергической реакции или стеноза гортани, необходимо выпить антигистаминный препарат или внутримышечно ввести гормональное средство (Дексаметазон, например). Хорошим эффектом обладают ингаляции с гидрокортизоном или мезатоном.
При попадании инородного тела лучше всего наклонить голову вниз и попытаться выполоскать его водой или содовым раствором.
Когда нужно обращаться к врачу? Какой нужен?
Если человека описанные выше симптомы беспокоят с частой периодичностью или постоянно, то откладывать визит к доктору не рекомендуется. Начать следует с терапевта, который после своего опроса и осмотра может назначить обследование или перенаправить к более узкому специалисту.
Это может быть:
- оториноларинголог, стоматолог;
- психиатр, психолог, невропатолог;
- гастроэнтеролог, эндокринолог, аллерголог-иммунолог;
- хирург, онколог.
Немедленно обратиться за медицинской помощью рекомендуется при полном пропадании голоса, развитии одышки, признаков удушья. Не стоит откладывать визит к врачу, если беспокоит высокая температура тела, постоянное скопление во рту слизи, на шее имеются увеличенные и болезненные лимфатические узлы.
Диагностические мероприятия
Комплекс диагностических мероприятий зависит от того, какая патология подозревается. В случае острого инфекционного процесса достаточно осмотра терапевта, педиатра, инфекциониста или ЛОР-врача, сдачи развернутого анализа крови и иногда – мазка из носа, зева.При гайморите назначается рентгенологическое исследование пазух носа, реже – КТ.
При эндокринологических заболеваниях используют УЗИ щитовидной железы, исследование крови на гормоны (ТТГ, Т4 свободный, Т3). Возможно назначение сцинтиграфии, компьютерной томографии, анализа крови на уровень антител к тиреопироксидазе.
С целью подтверждения диагноза – рефлюксная болезнь используют фиброгастроскопию. С ее помощью обнаруживают патологический заброс пищи в пищевод, сниженный тонус кардиального сфинктера. При необходимости проводят контрастную рентгенографию ЖКТ для исключения диафрагмальной грыжи.
Что делать при неврологическом заболевании:
- электроэнцефалограмма;
- вегетативный портрет;
- ультразвуковое сканирование сосудов головы и шеи;
- электромиографию и т.д.
При подозрении на опухолевый процесс назначают УЗИ шейной области, компьютерную или магнитно-резонансную томографию. Проводят ларингоскопию, ФЭГДС. Помочь с диагнозом может анализ крови на специфические онкомаркеры.
При возможности доступа делается тонкоигольная биопсия опухоли с дальнейшим гистологическим обследованием, которое помогает установить характер и тип новообразования.
Современные методы лечения
При неприятных ощущениях в горле на фоне острого инфекционного заболевания назначают противовирусные (Гроприносин, Арбидол) или антибактериальные препараты (пенициллины, макролиды, цефалоспорины).[ads-pc-1][ads-mob-1]
1
Хорошо устраняют боль таблетки, леденцы для рассасывания (Лизак, Септефрил, Декатилен), полоскания полости рта с антисептическими растворами (Тантум-Верде, Гевалекс, Хлорофиллипт, фурацилин).2
Аллергическая реакция устраняется регулярным приемом антигистаминных средств (Лоратадин, Супрастин, Центрин) или короткой гормональной терапией (Дексаметазон, Преднизолон внутримышечно). При сужении гортани помогают ингаляции с противоотечной смесью, Пульмикортом.

3
Симптомы вегето-сосудистой дистонии убираются седативными препаратами (Глицин, Тенотен, экстракт валерианы), физиолечением, ноотропными средствами. При ГЭРБ также используют легкие успокоительные, антисекреторные медикаменты (Омепразол, Рабепразол, Фамотидин), антациды (Альмагель) и прокинетики (Домперидон, Церукал).

4
Для устранения неприятных симптомов при заболеваниях щитовидной железы назначают препараты йода (в случае его дефицита), селена. В более тяжелых случаях прибегают к нестероидным противовоспалительным лекарствам, гормонам, цитостатикам. Для поддержания нормальной функциональной способности железы назначают заместительную гормональную терапию (Л-тироксин).
5
Опухоли зачастую лечатся хирургически, с помощью прицельной лучевой терапии или курсов химиотерапевтических препаратов. При последних стадиях показана только паллиативная помощь.
Народные методы лечения
Важно! Использование фитопрепаратов и других средств из народной медицины запрещено при эндокринологических заболеваниях и, особенно, при опухолевых процессах. Подобное лечение может усугубить течение болезни и привести к тяжелым осложнениям.
Для облегчения неприятных и болезненных ощущений в горле при ангине, фарингите рекомендуются полоскания:
- с солевым раствором (1/2 маленькой ложки обычной соли на 200 мл чистой воды) 3-4 раза на день;
- содовым раствором (1/3 маленькой ложки на 250 мл чистой воды) 3-5 раз в сутки;
- отваром ромашки (один аптечный пакетик заваривается в 200 мл кипятка, после чего остужается до комнатной температуры) трижды в день.
Помните
При остром инфекционном процессе запрещены паровые ингаляции, любые нагревания, растирания, использование горчичников.
Успокоить нервную систему при синдроме вегетативной дисфункции поможет отвар из лимонной мелиссы. Для его приготовления растение заранее высушивают, после чего большую ложку сухого сырья заливают целым граненым стаканом кипятка. Полученный отвар отстаивают в открытой посуде около 10-15 минут, процеживают и остужают. Пить его следует в вечернее время и утром.
Если человека врасплох застали симптомы рефлюксной болезни, то устранить изжогу, дискомфорт в горле можно содовым раствором (1/2 чайной ложки растворяется в 200 мл чистой теплой воды) или водой с лимоном.
Таким образом, постоянные неприятные ощущения в области глотки во врачебной практике встречаются часто. К развитию подобных признаков может привести как острая инфекция горла, так и хроническая патология щитовидной железы, аллергическая реакция, попадание чужеродного предмета, достигшая определенных размеров опухоль.
При появлении характерных жалоб рекомендуется обратиться к врачу, который назначит необходимое обследование и лечение. В некоторых случаях может потребоваться консультация смежных специалистов.
Поделитесь с друзьями
Оцените статью: Загрузка…
Загрузка…Дискомфорт в горле: причины и симптомы
Многие люди сталкиваются с таким неприятным явлением, как дискомфорт в горле. Он сопровождается чувством сдавленности, комка, першения, как будто внутри гортани находится инородный предмет – иногда это ощущение мешает полноценно работать, есть и спать, а иногда возникает только в определенное время суток и не приносит особого неудобства
Половина людей с подобным синдромом долгое время не обращает на него внимания, не посещая врача, для выяснения причин. Хотя этот сигнал может служить признаком одного из серьезных патологических процессов в организме.
Определение синдрома
Ощущение дискомфорта в горле имеет целый ряд характеристик, главной из которой является комок в области гортани – он может быть болезненным или просто доставляет неудобство. В большей части случаев чувство распирания и удушья локализуется в средней части гортани, под хрящом щитовидной железы. В некоторых случаях болезненность чувствуется в других областях шеи, как правило, по передней стенке.
Такой комплекс симптомов разделяется на два типа в зависимости от уровня воздействия на самочувствие и жизнедеятельность человека:
- Комок в горле, который доставляет чувство дискомфорта, как будто внутри находится инородный предмет. На поведение и ритм жизни человека он никак не влияет, так же как на показатели органов и систем организма.
- Ком, создающий сильный дискомфорт во время еды, разговора, сна. Человек испытывает страх удушья, не может полноценно дышать, из-за этого нарушается сон, развиваются различные фобии и страхи. К тому же на фоне синдрома возникают проблемы и неполадки в некоторых системах организма.
Те пациенты, для которых характерно ощущение дискомфорта в горле первого типа, склонны считать причиной проблемы недавно проглоченную косточку от рыбы во время приема пищи либо предполагают, что в области гортани развилось образование. На приеме у врача таким пациентам часто ошибочно ставят диагноз заболеваний горла – фарингит и ларингит, хотя зачастую причина кома в области шеи и гортани совершенно другие.

Синдром сопровождается страхом и паническими атаками, что существенно влияет на психическое состояние человека
У больных, которые испытывают ощущения второго типа, возникают гораздо более глобальные проблемы на психологическом уровне. У них изменяются пищевые пристрастия, они боятся есть твердую пищу, испытывая страх подавиться, мягкая пища снижает у них уровень неприятный ощущений в горле и не тревожит болезненный комок.
Часто такие пациенты начинают стремительно худеть на фоне нарушения режима питания, при этом нервная анорексия у них не развивается, а пропорции тела остаются прежними.
Такое состояние вызывает развитие вегетативных нарушений – гипервентиляции, она сопровождается ощущением покалывания и онемения в области языка и губ, сухостью во рту. Дыхание становится неровным, что еще больше увеличивает шанс поперхнуться во время приема пищи, а паника у человека возрастает.
Образуется замкнутый круг, который может разорвать только квалифицированный врач, после тщательной диагностики и обследования организма на различные патологии.
Симптоматика синдрома
Большинство пациентов, которые обращаются к врачу с жалобами на дискомфортные, сдавливающие ощущения в шее и горле, называют практически одинаковые признаки, которые сопровождают данный синдром:
- ощущение присутствия инородного предмета в области гортани;
- неприятные ощущения, локализованные в определенном участке шеи или горла;
- сдавленность, удушье;
- затруднение свободного дыхания и проглатывания пищи;
- сухость во рту;
- гораздо чаще возникает желание проглотить слюну, образовавшуюся во рту, но сделать это трудно;
- болезненность во время пережевывания и глотания пищи;
- ощущение трения и першения в горле;
- чувство, как будто комок двигается внутри гортани.

В случае возникновения подобных симптомов рекомендуется, в первую очередь, посетить ЛОР врача
Если патологий со стороны носоглотки выявлено не будет, доктор сможет дать направление к узким специалистам, для дальнейшего обследования и выявления причин синдрома.
Возможные причины
Причины дискомфорта в горле, которым характерны вышеуказанные симптомы, могут быть различными, основные из них:
- инфекционные, вирусные простудные заболевания;
- нарушения в работе щитовидной железы;
- излишняя масса тела;
- диафрагмальная грыжа;
- проблемы с пищеварением и нарушение функционирования ЖКТ, сопровождаемое повышением уровня кислотности в желудке;
- психогенная этиология проблемы – часто переживаемые стрессовые ситуации, неврологические проблемы, депрессивные состояния;
- патологии позвоночного столба – так, комок в горле может наблюдаться при остеохондрозе шейного отдела и сопровождаться болями в соответствующей области;
- доброкачественные и злокачественные новообразования в области гортани и шеи;
- инородное тело;
- удушье, вызванное аллергической реакцией;
- побочные эффекты от приема некоторых групп медикаментов;
- полученные накануне травмы.

Истинную причину дискомфорта может выявить только врач
Стоит рассмотреть более подробно наиболее распространенные причины дискомфорта в гортани отдельно, чтобы каждый пациент мог лучше сориентироваться в симптоматике синдрома и факторах, спровоцировавших его.
Воспаление ЛОР органов
Воспалительный процесс в гортани вполне может стать причиной ощущения кома в горле. Чтобы исключить ЛОР заболевания из перечня факторов, спровоцировавших ощущение дискомфорта, врач-отоларинголог должен обследовать пациента на наличие фарингита, ларингита и ангины.
Если какое-либо из этих заболеваний будет выявлено, его нужно сразу начинать лечить, поскольку затяжная инфекция гортани может привести к развитию абсцесса (нагноения) в области надгортанника или языка.
Абсцесс – тяжелый и опасный синдром, особенно при его локализации в области горла, поскольку он сопровождается сильным воспалительным процессом и образованием гноя. Особенно склонны к возникновению абсцессов пациенты с хроническими воспалениями верхних дыхательных путей. При затягивании терапии неосложненных воспалений горла, может развиться опасность нагноения надгортанника, который находится прямо перед горлом.
Абсцесс надгортанника сопровождается его увеличением в размерах, этот процесс может сопровождаться ощущением кома в горле и удушьем. Поэтому при возникновении такого синдрома, как дискомфорт в области горла, рекомендуется сначала посетить ЛОР врача, для исключения патологий носоглотки.
Нарушения функционирования щитовидной железы
Тиреоидин (воспаление щитовидной железы) также может спровоцировать ощущение сдавленности и дискомфорта в горле. Увеличение размеров щитовидной железы наблюдается у большого количества людей и объясняется недостаточным поступлением в пищу йода (по причине неблагоприятных экологических условий проживания или нарушения режима питания).
Пока увеличение не критично, щитовидная железа не доставляет никакого дискомфорта.
Если же не принять меры и не начать принимать соответствующие препараты, может развиться затвердение щитовидной железы, сопровождаемое затруднением дыхания и глотания. В особенности риску развития такого синдрома подвержены пациенты, чья щитовидка расположена выше и ближе к гортани и пищеводу. Если в тканях щитовидной железы начали образовываться узлы, дискомфорт будет постоянный, со стойким ощущением кома в горле.

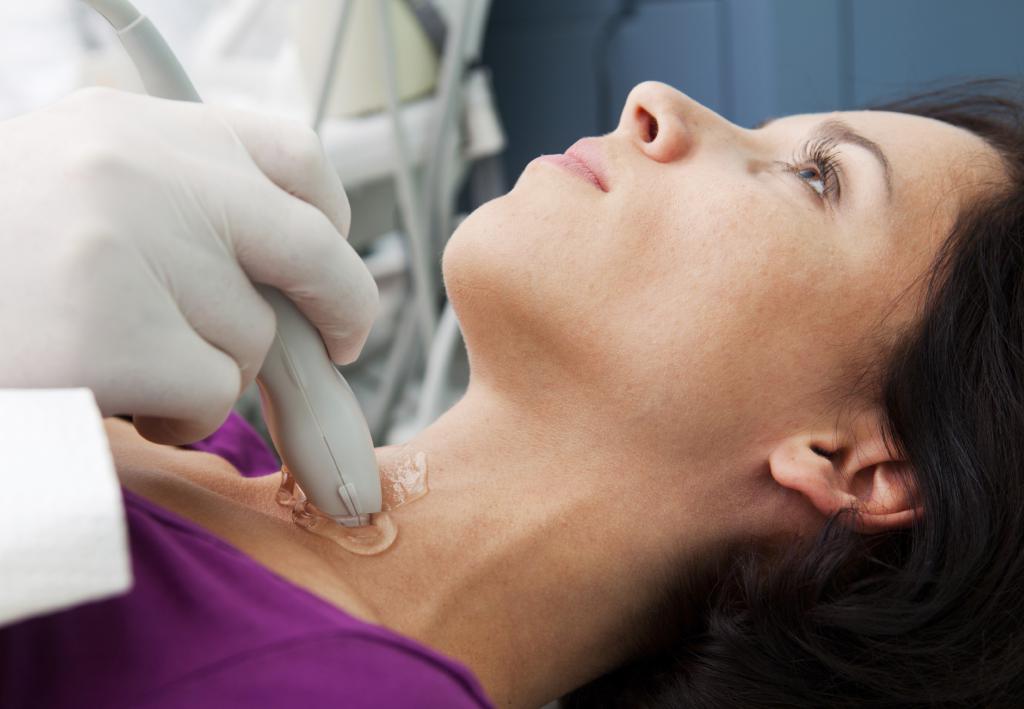
УЗИ щитовидной железы
Диагностирование состояния щитовидной железы и пищевода включает в себя:
- УЗИ обследование;
- компьютерную томографию;
- ФГДС (фиброгастродуоденоскопию).
Сбои в функционировании щитовидной железы возникают по причине гормональных нарушений в организме, неправильного обмена веществ, недостатка йода, поступающего в организм.
Болезни пищевода
Ощущение дискомфорта в области горла может возникать при проблемах с пищеводом. Если пищевод воспален, это вызывает болезненность в области чуть ниже гортани, а также проблемы с проглатыванием слюны и пищи. Эти симптомы нарастают во время физических нагрузок на организм, а в состоянии покоя и отдыха становятся практически незаметными.
Нужно заметить, что у каждого десятого пациента, обратившегося на обследование к врачу по причине кома в горле, обнаруживаются различные патологии пищевода. Любые патологии пищевода нужно вовремя диагностировать и лечить, во избежание осложнений.

Проблемы с пищеводом и его воспалением могут стать причинами других нарушений в работе ЖКТ
Хронический тонзиллит
При данном заболевании может развиваться не только ощущение дискомфорта в гортани, но и воспаление, большое количество белого налета на миндалинах и болезненность. Инфекция развивается быстро, с повышением температуры тела до 37,5-38 градусов, общей слабостью и недомоганием, болью в горле при глотании.
Чтобы устранить синдром дискомфорта в горле, нужно сразу начинать терапию основного заболевания – тонзиллита. Медикаментозное лечение назначит врач, после визуального осмотра и изучения результатов лабораторных анализов.
Нарушение функций ЖКТ
Если функционирование мышечного сфинктера нарушено, пища, поступившая в желудок, может забрасываться обратно в пищевод, раздражать его слизистую оболочку и вызывать болезненность. Этот процесс развивается у пациентов с повышенным уровнем кислотности в желудке, и часто сопровождается ощущением сдавленности и дискомфорта в горле и пищеводе, которые возникают после приема пищи.

Любое заболевание ЖКТ, которое сопровождается ощущением кома в горле, болью и изжогой, нужно диагностировать с помощью гастроскопии и лечить должным образом
Синдром раздраженного пищевода в большинстве случаев сопровождается изжогой, на которую многие пациенты не обращают внимания и избавляются от нее подручными средствами. Это не выход, поскольку постоянно раздраженная слизистая оболочка пищевода может стать местом локализации новообразования.
Остеохондроз шейного отдела позвоночника
Шейный остеохондроз, помимо дискомфорта в горле, характеризуется болезненностью и онемением верхних конечностей, частыми головными болями и ограничением подвижности шейного отдела позвоночника. Метод терапии подбирается в зависимости от стадии, на которой находится заболевание – это может быть консервативное или хирургическое лечение.
Медикаментозная терапия предполагает прием противовоспалительных нестероидных препаратов, обезболивающих, хондропротекторов, а также прохождение курсов массажа, лечебной гимнастики и мануальной терапии. Эффективно иглоукалывание и плавание. В большинстве случаев, после грамотного лечения и соблюдения пациентом всех врачебных предписаний, чувство дискомфорта и ком в горле перестают беспокоить пациента.
Защемление нервных окончаний в области шеи провоцирует развитие сдавленности и кома в горле.
Избыточная масса тела
Чрезмерный вес у многих пациентов вызывает ощущение сдавленности в гортани и нехватку воздуха. Объясняется это тем, что при ожирении и лишнем весе жир располагается не только в подкожном слое, но и на внутренних органах, что приводит к сужению гортани. Отсюда – ощущение удушья и кома в горле.

У таких пациентов часто развивается одышка, провоцирующая сердечные патологии, и проблемы с ЖКТ по причине трудностей с проглатыванием пищи
Психогенные факторы
Неврологические отклонения, в частности, стрессы, депрессии, частые конфликтные ситуации могут спровоцировать трудности с дыханием и глотанием. Синдром часто развивается у женщин в период беременности, если они сильно нервничают во время вынашивания плода.
Комок и дискомфорт в горле могут ощущаться длительное время, пока пациент не обратится к врачу, не будет установлено неврологическое отклонение и не назначено соответствующее лечение. В большинстве случаев, терапия такого синдрома, вызванного стрессовыми ситуациями, не составляет большой проблемы и хорошо устраняется.
Диагностические мероприятия
Как уже говорилось, первый врач, которого нужно посетить при ощущении сдавленности в горле – это ЛОР. Если патологий в области горла выявлено не будет, он направит пациента к узким специалистам – хирургу, эндокринологу, гастроэнтерологу и неврологу. Эти доктора должны провести соответствующее обследование на возможные проблемы в организме, спровоцировавшие чувство дискомфорта и комка в горле.
Рекомендуемый спектр исследований включает:
- общий анализ крови;
- анализ мочи;
- кровь на биохимию;
- анализы на уровень гормонов;
- УЗИ щитовидной железы;
- визуальное обследование шеи и гортани;
- компьютерная томография;
- магнитно-резонансная томография;
- рентгенографическое обследование.
Терапевтические мероприятия, их методика и длительность будут зависеть от выявленной причины дискомфортных ощущений, и проводиться они должны под строгим врачебным контролем.

Анализ крови является наиболее информативным из всех лабораторных исследований
Профилактика
Чтобы предотвратить такой неприятный синдром, как сдавленность, дискомфорт и ком в горле, нужно соблюдать следующие правила:
- Регулярно обследоваться у ЛОР врача, особенно пациентам с хроническими воспалениями носоглотки, а также своевременно и в полной мере лечить заболевания.
- Соблюдать режим питания, чаще бывать на воздухе, дозировать физические нагрузки.
- Поддерживать нормальную работу щитовидной железы, путем регулярного контроля ее функционирования и гормонального фона организма.
- Посещать гастроэнтеролога не только при возникновении проблем с ЖКТ, но и с профилактическими целями.
- Поддерживать нормальный уровень увлажненности воздуха в помещении.
- Избегать чрезмерного перенапряжения голосовых связок.

Только контроль собственного здоровья поможет предотвратить развитие различных патологий в организме
Поскольку дискомфорт в гортани может служить звоночком о более серьезных патологиях, протекающих в организме, к этому симптому стоит вовремя прислушаться и обратиться к врачу, для выявления причин. Чем раньше будет произведено обследование, тем выше вероятность благоприятного исхода и хороших результатов терапии.
Даже при слабом уровне интенсивности болевых ощущений в области шеи и гортани, не стоит пускать дело на самотек. Самостоятельная постановка диагноза и лечение на дому может привести к осложнениям заболеваний, которые могли быть быстро и успешно устранены после обследования у квалифицированных специалистов.
Неприятные ощущение кома в горле
Если кто–то хоть раз в жизни встречался с ощущением кома в горле, то он скажет, что приятным его назвать нельзя. Это состояние не только причиняет дискомфорт, но и пугает своей неизвестностью. Почему? Ответ прост – существует много причин, которые могут его спровоцировать.
Немного о патологии
Ком в горле – неприятное чувство, мешающее глотанию. Это нечто, подобное сгустку плотной давящей слизи, создающее ощущение щекотания, жжения, першения и удушья. Некоторые люди описывают данное состояние, таким словами: «Словно таблетка застряла в верхних дыхательных путях».
Ощущение кома в горле может сопровождаться и другими симптомами:
- Тяжесть в области верхних дыхательных путей и грудины.
- Общее недомогание.
- Затрудненное дыхание.
- Першение и боль при глотании.
- Жжение в пищеводе.
Неприятное ощущение заставляет человека часто кашлять. Ему кажется, что таким способом он может освободиться от «лишнего» в горле.
Согласно статистике, только около 4 % людей обращаются за помощью к специалистам. Если чувство слизи в горле не вызывает удушья, есть надежда, что оно пройдет само по себе.
Врачи называют несколько причин ощущения кома в горле: психогенные, соматические, заболевания различных органов и систем.
Психогенные факторы
Факторами, вызывающими ощущение постороннего тела в горле, могут являться: беспокойство, желание усугубить ситуацию, неприятности, переживания. Они возникают на нервной почве и абсолютно не связаны ни с одним заболеванием.
Нахождение в постоянной стрессовой ситуации усиливает глотательный рефлекс у человека. Из-за отсутствия большого количества слюны, процесс постепенно затрудняется. Появляется неприятное ощущение кома в горле.
Может ощущаться дискомфорт и в случае, если ранее было перенесено какое-либо заболевание. Во время болезни человек начинает прислушиваться к имеющимся симптомам. Эта привычка остается, даже если недуг «побежден». После болезней, связанных с ЖКТ тоже может ощущаться дискомфорт в горле. Со временем это чувство исчезает. Постарайтесь меньше обращать внимание на процесс глотания и дыхания.
Если же самостоятельно с проблемой справиться трудно, то обратитесь за консультацией к психологу. Поможет в этом случае валериана, пустырник, зверобой, а также любые расслабляющие травяные сборы. Для повышения стрессоустойчивости рекомендуется принимать комплекс витаминов «Апитонус-П». А расслабить и успокоить сможет «Нерво-Вит».
Заболевания органов дыхания
Появление неприятного чувства в горле (как уже было сказано выше) возникает из—за многих факторов. Одними из них являются острые и хронические заболевания органов дыхания. Они относятся к классу соматических причин:
- Ларингит и фарингит.
- Ангина фолликулярная.
- Острое воспаление тканей около небной миндалины (флегмонозная ангина).
- Воспалительные процессы, протекающие на надгортаннике или корне языка.
- Воспаление тканей окологлоточного пространства шеи.
Особенность этих заболеваний — сгустки слизи образовываются в гортани. Они создают препятствие для поступления кислорода в воздухопроводящие пути. Данные недуги могут спровоцировать отек горла, который сопровождается кашлем, повышенной температурой, лихорадкой.
Лечение основного заболевания — возможность избавиться от ощущения, что в горле ком.
Недостаток йода, остеохондроз и новообразования — это еще три причины, которые относятся к классу соматических.
Недостаток йода в организме человека провоцирует развитие дисфункции щитовидной железы, что ведет к появлению проблем с горлом. Происходит это следующим образом: железа увеличивается в размерах и постепенно сдавливает орган дыхания. Такое состояние является симптомом заболевания под названием «зоб». Воспаленная щитовидная железа начинает вырабатывать большое количество тиреоидных гормонов. Данное явление характеризуется постоянным ощущением кома в горле.
Теперь поговорим об остеохондрозе. Проблемы в шейном отделе позвоночника приводят к неприятным ощущениям в горле. Причины появления этой проблемы — наследственность, нарушение осанки, переедание, вредные привычки.
Самой опасной причиной ощущения кома в горле является рост доброкачественной или злокачественной опухоли. Данный симптом появляется на ранней стадии развития заболевания. В этот момент важно своевременно обратиться к специалисту. В противном случае, новообразование растет, появляются сильные боли в груди и трахее, дыхание затрудняется. Кроме этого, происходит быстрая потеря веса, нарушается работа органов и систем организма.
Соматические причины патологии — лечение
В зависимости от того, чем вызвано ощущение, что ком в горле, назначается лечение. Если причиной являются проблемы со щитовидной железой, то назначаются лекарственные средства, содержащие йод.
Возникновение недуга связано с проблемами шеи — придется делать специальную гимнастику для ее разработки. Кроме этого проводится мануальная, лазерная терапия и рефлексотерапия.
Пациенту с больным пищеводом даются соответствующие лекарственные препараты, и назначается диетическое питание. В случае грыжи пищевода — могут прибегнуть к операции.
Если патология связана с дыхательными путями, то назначаются антибиотики и другие медикаменты. Все зависит от причины недуга. Не стоит недооценивать полоскание горла раствором соды или настоями из трав. Иногда врач рекомендует использовать согревающие компрессы.
Если причиной появления ощущения, будто ком в горле являются злокачественные и доброкачественные опухоли, то лечение будет заключаться в применении лучевой терапии либо химиотерапии. В крайних случаях проводится операция. Лечение может проводиться в комплексе или предпочтение будет отдано одному из представленных вариантов. Все зависит от ситуации.
Для снятия симптомов можно воспользоваться народными средствами:
- Выпить успокаивающего чая, принять расслабляющую ванну, сделать массаж.
- Хорошо выспаться.
- Употреблять блюда с высоким содержанием йода.
Заболевания желудочно-кишечного тракта
Это одна из основных причин появления ощущения кома в горле и отрыжки. Особенность такого состояния заключается в том, что дискомфорт чувствуется как во время приема пищи, так и после него. К симптомам недуга еще можно добавить:
- изжогу и отрыжку;
- болезненные ощущения в пищеводе или желудке;
- появление кислого и гнилостного привкуса во рту.
Часто появляется при гастроэзофагеальной болезни или рефлюксе ощущение кома в горле. Почему это происходит? Во время приема пищи содержимое желудка возвращается обратно в пищевод. Вызвать эту патологию может употребление газированных напитков, цитрусов, шоколада. Провоцирует заболевание и переедание или длительное воздержание от приема пищи.

Ощущение кома в горле и отрыжка, охриплость голоса, тошнота, ощущение быстрого насыщения и вздутие живота — это все признаки наличия проблем с желудочно-кишечным трактом.
Ощущение кома и отрыжка
Сначала поговорим о том, какие отрыжки сопровождают ком в горле. Они бывают двух типов:
- воздухом;
- с запахом.
Первый вид особых неудобств не создают. Второй говорит о проблемах. Если запах тухлый, то это означает, что происходит разложение и застой пищи в желудке. Кислая отрыжка свидетельствует о повышенной кислотности, горькая — о попадании в желудок желчи.
Существует большое количество причин появления отрыжки и ощущения кома в горле. Эти симптомы могут наблюдаться не только у больных людей, но и у абсолютно здоровых.
Почему эти признаки появляются у здоровых людей?
- нерегулярное питание;
- быстрый прием пищи;
- физические нагрузки после приема пищи;
- недоедание или переедание;
- использование жвачки;
- употребление газированных напитков;
- заглатывание воздуха во время приема еды.

Если ощущение кома в горле и отрыжка стали появляться после каждой трапезы, стоит обратиться к врачу. Вероятнее всего, появились проблемы с желудочно-кишечным трактом.
Грыжа пищевода
Это еще одна причина, которая вызывает неприятное ощущение в горле. Грыжа пищеводного отдела диафрагмы развивается вследствие смещения некоторой части мышечной массы пищевода. Факторами, провоцирующими такое состояние, являются: лишний вес, частые проблемы со стулом, длительный кашель, наследственность, психоэмоциональное напряжение.
Кроме того, что образуется ощущение кома в горле при глотании, чувствуется боль в грудине, появляется частая изжога и икота. При наличии этих симптомов, обязательно обратитесь к специалисту. Он назначит лекарственные препараты, снижающие кислотность. Не обойтись в этом случае и без правильного питания. Для снятия дискомфорта в груди можно выпить теплое молоко с медом. Пить, желательно, медленно.
Если же ситуацию не «взять под контроль», возникает риск развития такого недуга, как гастроэзофагеальный рефлюкс.
Ком в горле и боль в груди
Иногда появляется ощущение кома в горле и в грудной клетке чувствуется боль. К причинам, провоцирующим такое состояние можно отнести:

- Проблемы с желудочно-кишечным трактом.
- Сбои в работе органов системы дыхания. Здесь речь ведется о таких заболеваниях, как бронхит, пневмония, трахеит, туберкулез, грипп и другие.
- Патология сердечно—сосудистой системы: стенокардия, инфаркт, тромбоэмболия, ПМК и прочие.
- Проблемы с кровью: лейкоз (острая стадия), парапротеинемия.
- Травмы грудной клетки.
- Истерия, вегетососудистая дистония.
Здесь перечислены не все заболевания, способные привести к болям в грудной клетке и ощущению кома в горле.
Злокачественная опухоль
При появлении чувства чего-то лишнего в горле, многие люди в первую очередь начинают думать об онкологическом заболевании. Не нужно паниковать, следует сразу же отправиться к специалисту, который поставит точный и правильный диагноз. Симптомы этого недуга зависят от месторасположения новообразования. Кроме боли в горле, ощущения кома наблюдается еще:
- Осиплость, потеря голоса, болезненные ощущения при глотании, если опухоль находится в складочной части гортани.
- Затрудненное дыхание, кашель, выделение слюны с капельками крови — нарост расположился в подскладочном отделе.
К признакам рака горла следует отнести следующие:
- Похудение и слабость.
- Кожа в области шеи деформированная и сухая.
- Могут болеть и выпадать зубы.
- Изо рта идет гнилостный запах.
При наличии этих симптомов нельзя терять время, нужно срочно обращаться к врачу.
Еще немного о причинах недуга
Теперь поговорим о причинах появления неприятного ощущения в горле, которые встречаются редко.
- Особенности строения носоглотки. Если имеется патология, носовая слизь стекает в гортань, происходит нагноение миндалин. В этом случае без хирургического вмешательства не обойтись.
- Ощущение кома в горле могут вызвать паразиты (например, гельминты). При большом их количестве они могут скапливаться не только в кишечнике, но и в гортани, пищеводе, желудке.
- Сердечно—сосудистые заболевания. Они редко, но сопровождаются ощущением инородного тела в горле.
- Лишний вес. Подкожный жир оказывает давление на горло. Появляются трудности с оттоком слюны и пищи. Образуется закупорка гортани. Одним из ее симптомов является ощущение кома в горле после еды и не только.
- Инородное тело. В горле может застрять косточка, мелкий предмет или даже таблетка. При помощи рентгена можно определить его точное местоположение.
Диагностика
После появления ощущения дискомфорта человек должен отправиться на прием к отоларингологу (ЛОРу). Врач внимательно выслушает пациента. Если он не обнаружит соматических болезней, которые могут вызвать подобное неприятное ощущение, то выписывает направление к другим специалистам:
- Эндокринологу. Этот врач подтвердит или опровергнет наличие болезней щитовидной железы.
- Неврологу. Специалист определит, имеют ли место заболевания нервной системы.
- Онколог. Диагностирует наличие новообразований.
В случае если врачи не обнаружили заболеваний своего профиля, пациенту предстоит консультация с психиатром, психотерапевтом. Ведь одной из причин появления кома в горле являются психогенные факторы.
Для того чтобы поставить правильный диагноз, проводится:
- общий анализ мочи и крови;
- МРТ и КТ позвоночника, шейного отдела;
- УЗИ щитовидной железы;
- рентген шейного отдела позвоночника;
- осмотр небных миндалин, корня языка, гортани, надгортанника, шеи и шейных лимфоузлов.

Лечение
Ни в коем случае не стоит заниматься самолечением, особенно, если неприятное ощущение не оставляет вас в покое уже несколько дней. Слушая советы людей далеких от медицины, вы только усугубите свое состояние. Ждать, что ком сам пропадет, тоже не выход из положения.
Избавление от недуга лучше всего начинать при первых симптомах. Только врач сможет найти причину патологии и назначить правильное лечение.
- Неправильная работа щитовидной железы — понадобятся препараты с высоким содержанием йода.
- Гормональное расстройство — приписываются необходимые гормоны.
- Проблемы с шейными позвонками — лечебная гимнастика, мануальная терапия. Сбалансированное питание и движение тоже помогут избавиться от недуга.
- Если фактором, вызывающим ощущение кома в горле и отрыжку воздухом являются сбои в работе желудочно-кишечного тракта, то кроме лекарственных средств для каждого пациента составляется специальная диета.
Человеку необходимо пересмотреть свой ежедневный рацион, избегать переедания. При употреблении пищи не следует вести разговоры. Рацион должен состоять только из полезных продуктов.
Лечение беременных женщин заключается в применении специальных препаратов, разрешенных будущим мамам (растительных седативных лекарств). Женщина должна больше бывать на свежем воздухе и крепко спать.
Избавление от психогенных расстройств
Неприятности, стрессы, конфликты вызывают расстройства на нервной почве. А это в свою очередь, ведет к появлению кома в горле. Об этой проблеме и избавлении от нее поговорим более подробно. Лечение заключается в применении не только медикаментозных процедур, но и психотерапевтических.
При депрессии для устранения конфликтов существующих «внутри» человека, используются транквилизаторы и антидепрессанты.
Если при появлении панических атак пациенту тяжело дышать, проводится коррекция симптомов вегетососудистой дистонии. Хорошо помогают дыхательные упражнения. Следует дышать животом или в пакет, задерживать дыхание на некоторое время.
Если ощущение кома появилось впервые, то несколько дыхательных упражнений помогут избавиться от него. Не стоит отказываться от чашечки травяного чая или настоя.
Как видите, если причиной дискомфорта в горле являются психогенные расстройства, то помочь вы сможете сами себе. Только постарайтесь не затягивать лечение. Если облегчение не наступает, то отправляйтесь к специалисту.
Профилактика недуга
Сразу следует сказать, что каких-либо, специальных профилактических мероприятий не проводится. Причина — большое количество факторов, влияющих на появление этого недуга. Если брать на вооружение более распространенные факторы и, исходя из них, назвать профилактические мероприятия, то можно выделить несколько общих рекомендаций:
- Укрепляйте нервную систему. Чем слабее нервная система и больше психоэмоциональная нагрузка, тем чаще появляется неприятное ощущение в горле. В этом случае следует уделять внимание дыхательным тренингам и практикам. Дышите животом. Если эмоции «зашкаливают» можете подышать в пакет.
- Следите за своим здоровьем, особенно за состоянием верхних дыхательных путей и горла. При первых симптомах болезни обращайтесь к специалисту. К избавлению от недуга относитесь ответственно. Не стоит заниматься самолечением. Ведь вы не можете правильно поставить себе диагноз.
- Регулярно проходите профилактические осмотры. Благодаря этому мероприятию серьезные заболевания выявляются на ранних стадиях.

Не считайте, что ком в горле является безобидным симптомом. Он часто указывает на опасные патологии. Дабы не мучиться от безызвестности — посетите врача. Только он сможет определить причину появления дискомфорта в горле и назначить лечение.

 нарушение работы ЖКТ – изжога, аспирация желудочного сока, пищевая аллергия и нарушение обменных процессов может привести к воспалению слизистых оболочек ротоглотки и, соответственно, появлению «кома в горле»;
нарушение работы ЖКТ – изжога, аспирация желудочного сока, пищевая аллергия и нарушение обменных процессов может привести к воспалению слизистых оболочек ротоглотки и, соответственно, появлению «кома в горле»; спреи и леденцы для рассасывания;
спреи и леденцы для рассасывания;























 В большинстве инструкций к препарату размыто указано, что применять Хлорофиллипт можно лишь в том случае, когда польза для матери превышает возможный риск для ребенка. Однако большинство врачей единогласно сходятся во мнении, что Хлорофиллипт можно и нужно применять для лечения во время кормления грудью.
В большинстве инструкций к препарату размыто указано, что применять Хлорофиллипт можно лишь в том случае, когда польза для матери превышает возможный риск для ребенка. Однако большинство врачей единогласно сходятся во мнении, что Хлорофиллипт можно и нужно применять для лечения во время кормления грудью. В редких случаях использование препарата может вызвать аллергическую реакцию, проявляющуюся в виде:
В редких случаях использование препарата может вызвать аллергическую реакцию, проявляющуюся в виде: Спрей. В его состав, помимо основного компонента, входят также этанол, дистилированная вода, глицерол и пищевые добавки. Спрей в большинстве случаев применяют перорально для лечения вирусных и бактериальных инфекций верхних дыхательных путей. Кроме того, спрей можно наносить на бинт и прикладывать к месту ожога. В некоторых случаях врачи рекомендуют наносить спрей на ватные тампоны для лечения эрозии шейки матки.
Спрей. В его состав, помимо основного компонента, входят также этанол, дистилированная вода, глицерол и пищевые добавки. Спрей в большинстве случаев применяют перорально для лечения вирусных и бактериальных инфекций верхних дыхательных путей. Кроме того, спрей можно наносить на бинт и прикладывать к месту ожога. В некоторых случаях врачи рекомендуют наносить спрей на ватные тампоны для лечения эрозии шейки матки. Таблетки. В состав таблеток входит этанол, глюкоза, витамин С и стеариновокислый кальций. Первоочередное назначение таблеток Хлорофиллипта – лечение тонзиллита и других заболеваний верхних дыхательных путей. Таблетки можно применять двумя способами – рассасывая до полного растворения или изготавливая из них раствор для полоскания.
Таблетки. В состав таблеток входит этанол, глюкоза, витамин С и стеариновокислый кальций. Первоочередное назначение таблеток Хлорофиллипта – лечение тонзиллита и других заболеваний верхних дыхательных путей. Таблетки можно применять двумя способами – рассасывая до полного растворения или изготавливая из них раствор для полоскания. Раствор для уколов. Состоит из экстракта эвкалипты и этилового спирта. Применяется внутривенно для лечения гнойно-септических инфекционных заболеваний.
Раствор для уколов. Состоит из экстракта эвкалипты и этилового спирта. Применяется внутривенно для лечения гнойно-септических инфекционных заболеваний. Спиртовой раствор (1%). В состав данного раствора входит только экстракт голубого эвкалипта и этанол. Его принимают перорально, разбавляя водой в соотношении 1:6 за 30-40 минут до еды. Спиртовой раствор Хлорофиллипта применяют для лечения воспалительных заболеваний кишечника, половой системы, верхних дыхательных путей.
Спиртовой раствор (1%). В состав данного раствора входит только экстракт голубого эвкалипта и этанол. Его принимают перорально, разбавляя водой в соотношении 1:6 за 30-40 минут до еды. Спиртовой раствор Хлорофиллипта применяют для лечения воспалительных заболеваний кишечника, половой системы, верхних дыхательных путей. Масляный раствор. Препарат содержит экстракт листьев голубого эвкалипта и кукурузное масло. Раствор используют местно, нанося на тампоны или обрабатывая поврежденный участок. Масляный раствор Хлорофиллипта используется для лечения стоматита, тонзиллита, заболеваний пищеварительной и половой систем.
Масляный раствор. Препарат содержит экстракт листьев голубого эвкалипта и кукурузное масло. Раствор используют местно, нанося на тампоны или обрабатывая поврежденный участок. Масляный раствор Хлорофиллипта используется для лечения стоматита, тонзиллита, заболеваний пищеварительной и половой систем.










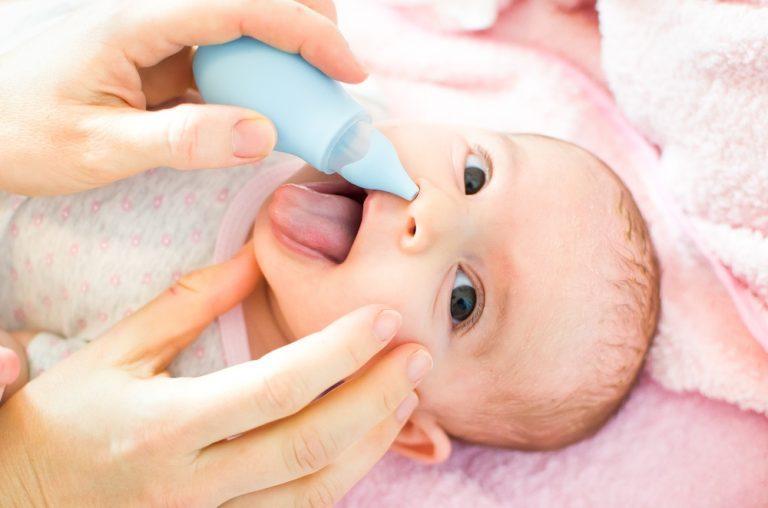


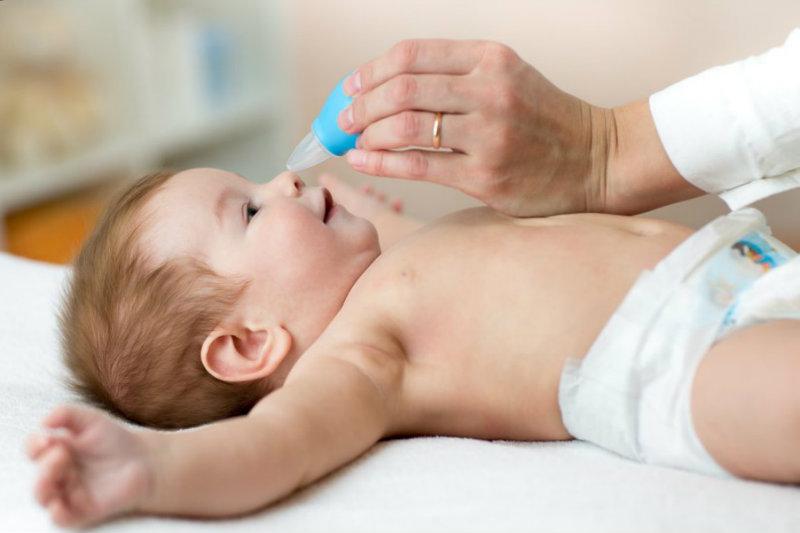
 Часто родители новорожденных деток обращаются к педиатрам с жалобой на то, что их кроха постоянно сопит носиком. Действительно это распространенное явление, у малышей скапливается слизь в носу из-за узости носовых ходов. Кроме того, новорожденные не умеют сморкаться. Именно поэтому все родители должны знать, как прочистить нос от соплей новорожденному ребенку.
Часто родители новорожденных деток обращаются к педиатрам с жалобой на то, что их кроха постоянно сопит носиком. Действительно это распространенное явление, у малышей скапливается слизь в носу из-за узости носовых ходов. Кроме того, новорожденные не умеют сморкаться. Именно поэтому все родители должны знать, как прочистить нос от соплей новорожденному ребенку.

 Есть и другие отсасыватели соплей, которые представляют собой обычную силиконовую трубку. Как вытащить сопли у новорожденного, используя такой тип аспиратора, знают не все. Один конец трубки нужно вставить в ноздрю малыша, а другую берет в рот мама и тянет в себя воздух, вытягивая сопли из детского носика.
Есть и другие отсасыватели соплей, которые представляют собой обычную силиконовую трубку. Как вытащить сопли у новорожденного, используя такой тип аспиратора, знают не все. Один конец трубки нужно вставить в ноздрю малыша, а другую берет в рот мама и тянет в себя воздух, вытягивая сопли из детского носика.




 Туберкулез, он же чахотка, является на сегодня самым распространенным инфекционным заболеванием, опасным для человека, в частности, для новорожденных малышей и подростков. Инфекция может поразить каждый орган, чаще всего развиваясь незаметно. Нужно знать симптомы туберкулеза и первые признаки у детей, чтобы начать вовремя лечиться, так как болезнь будет прогрессировать, могут возникнуть серьезные и подчас неизлечимые виды недуга.
Туберкулез, он же чахотка, является на сегодня самым распространенным инфекционным заболеванием, опасным для человека, в частности, для новорожденных малышей и подростков. Инфекция может поразить каждый орган, чаще всего развиваясь незаметно. Нужно знать симптомы туберкулеза и первые признаки у детей, чтобы начать вовремя лечиться, так как болезнь будет прогрессировать, могут возникнуть серьезные и подчас неизлечимые виды недуга. Слабость во всем теле;
Слабость во всем теле; На суставах параспецифическая реакция проявляется признаками артрита.
На суставах параспецифическая реакция проявляется признаками артрита. Динамичный рост бактерий начинается, если создаются хорошие условия, когда тело человека ослаблено, требуемой иммунной защиты нет.
Динамичный рост бактерий начинается, если создаются хорошие условия, когда тело человека ослаблено, требуемой иммунной защиты нет. Когда ребенок вдыхает уличную пыль или воздух непроветриваемого помещения, куда попала палочка Коха при кашле или чихании больного человека. При кашле микробы распространяются на расстояние до двух метров, а при чихании — на девять метров. Инфекция проникает в легкие и поражает разные ткани организма. Заразиться туберкулезом можно в автобусе или супермаркете.
Когда ребенок вдыхает уличную пыль или воздух непроветриваемого помещения, куда попала палочка Коха при кашле или чихании больного человека. При кашле микробы распространяются на расстояние до двух метров, а при чихании — на девять метров. Инфекция проникает в легкие и поражает разные ткани организма. Заразиться туберкулезом можно в автобусе или супермаркете. На участке введения туберкулина возникает отек и формируется папула.
На участке введения туберкулина возникает отек и формируется папула. Цель этого обследования: распознать присутствие заражения туберкулезом или существование вероятности недуга. Помимо этого, обследование дает возможность установить, необходимо ли делать малышу еще одну прививку.
Цель этого обследования: распознать присутствие заражения туберкулезом или существование вероятности недуга. Помимо этого, обследование дает возможность установить, необходимо ли делать малышу еще одну прививку. Если нужно защитить малыша от заражения при наличии больного мужчины или женщины в семье, проверку на присутствие в организме бактерий регулярно проходят все члены семьи больного человека, в том числе и ребенок. Если вероятность заболевания велика, то проводят профилактическую терапию.
Если нужно защитить малыша от заражения при наличии больного мужчины или женщины в семье, проверку на присутствие в организме бактерий регулярно проходят все члены семьи больного человека, в том числе и ребенок. Если вероятность заболевания велика, то проводят профилактическую терапию.
 Первым клиническим симптомом, который может указать на туберкулез у детей и подростков, становится положительная проба Манту. Основываясь на ее результатах, врач-фтизиатр обычно назначает дополнительное обследование. Если говорить о результатах анализа крови, то на наличие заболевания может указывать умеренный лейкоцитоз, небольшое увеличение СОЭ, эозинофилия и сдвиг нейтрофилов в лейкоцитарной формуле влево.
Первым клиническим симптомом, который может указать на туберкулез у детей и подростков, становится положительная проба Манту. Основываясь на ее результатах, врач-фтизиатр обычно назначает дополнительное обследование. Если говорить о результатах анализа крови, то на наличие заболевания может указывать умеренный лейкоцитоз, небольшое увеличение СОЭ, эозинофилия и сдвиг нейтрофилов в лейкоцитарной формуле влево. Первичный туберкулезный комплекс характеризуется появлением очага воспаления в определенном участке тела. Обычно он появляется в одном из регионарных лимфатических узлов или легочной ткани. Если очаг воспаления наблюдается у детей дошкольного или школьного возраста, его могут сопровождать следующие симптомы:
Первичный туберкулезный комплекс характеризуется появлением очага воспаления в определенном участке тела. Обычно он появляется в одном из регионарных лимфатических узлов или легочной ткани. Если очаг воспаления наблюдается у детей дошкольного или школьного возраста, его могут сопровождать следующие симптомы: Заболеваемость данной патологией обычно присуща детям дошкольного и школьного возраста. На сегодняшний день это самый часто встречающийся туберкулез. Проявления данной формы болезни аналогичны всем вышеуказанным, но необходимо отметить и такие специфические симптомы, как высокая температура тела, аллергические реакции и явления интоксикации организма.
Заболеваемость данной патологией обычно присуща детям дошкольного и школьного возраста. На сегодняшний день это самый часто встречающийся туберкулез. Проявления данной формы болезни аналогичны всем вышеуказанным, но необходимо отметить и такие специфические симптомы, как высокая температура тела, аллергические реакции и явления интоксикации организма. Данное заболевание имеет характерные проявления, располагаясь в виде воспалительного процесса в ограниченном участке легочной ткани. Часто данная форма протекает бессимптомно и может быть выявлена лишь при проведении рентгенологического исследования.
Данное заболевание имеет характерные проявления, располагаясь в виде воспалительного процесса в ограниченном участке легочной ткани. Часто данная форма протекает бессимптомно и может быть выявлена лишь при проведении рентгенологического исследования. Детский туберкулез диссеминированной формы относится к генерализованным видам патологии и обычно наблюдается у новорожденных и младенцев с ослабленной иммунной системой. После того как произошло инфицирование, на рентгенограмме определяются множественные специфические очаги, сопровождающиеся некротическо-экссудативным процессом.
Детский туберкулез диссеминированной формы относится к генерализованным видам патологии и обычно наблюдается у новорожденных и младенцев с ослабленной иммунной системой. После того как произошло инфицирование, на рентгенограмме определяются множественные специфические очаги, сопровождающиеся некротическо-экссудативным процессом.






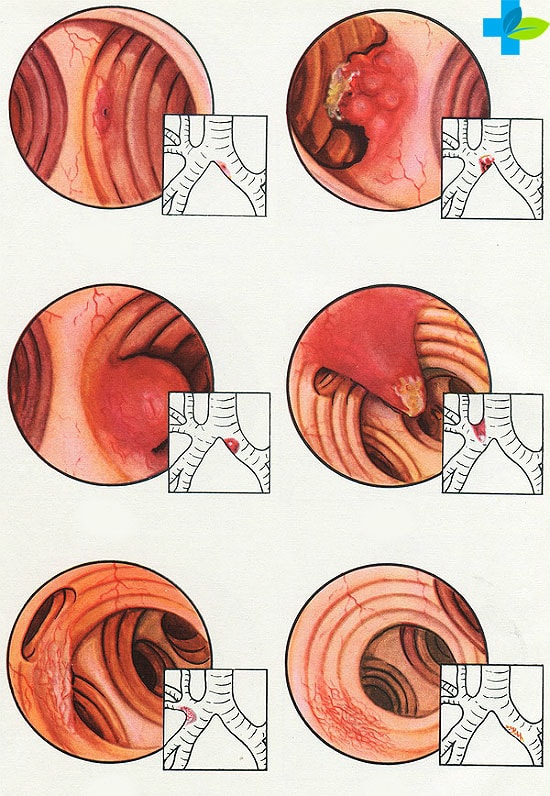













































 При поражении гортани аллергический отек часто распространяется на глотку, полость рта, лицо.
При поражении гортани аллергический отек часто распространяется на глотку, полость рта, лицо. Сами больные при этом чувствуют страх и беспокойство. При надавливании область отека безболезненна или болит незначительно.
Сами больные при этом чувствуют страх и беспокойство. При надавливании область отека безболезненна или болит незначительно.

 Обычно первые симптомы сдавленности в горле возникают сразу после проникновения аллергена. Чем сильнее выражены симптомы, тем быстрее происходит процесс сужения просвета в гортани.
Обычно первые симптомы сдавленности в горле возникают сразу после проникновения аллергена. Чем сильнее выражены симптомы, тем быстрее происходит процесс сужения просвета в гортани.
 Больной испытывает трудности с дыханием, язык становится синим, человек может разговаривать исключительно шепотом.
Больной испытывает трудности с дыханием, язык становится синим, человек может разговаривать исключительно шепотом.



 В случае отсутствия этих средств дайте активированный уголь или другой сорбент.
В случае отсутствия этих средств дайте активированный уголь или другой сорбент.
 Полученный состав рекомендуется профильтровать через марлю.
Полученный состав рекомендуется профильтровать через марлю.
 При этом температура остается нормальной либо повышается, но незначительно. Слизистая оболочка у человека с больным горлом может настолько отекать, что это вызывает боль при глотании.
При этом температура остается нормальной либо повышается, но незначительно. Слизистая оболочка у человека с больным горлом может настолько отекать, что это вызывает боль при глотании. По своей сути это диффузная отечность, которая распространяется главным образом на подкожную клетчатку, слизистую. В некоторых случаях болезнь возникает на суставах, оболочках головного мозга и органах. Такой отек становится результат взаимодействия антигена с антителом. Реакция говорит о проницаемости кровеносных сосудов, которая была вызвана высвобождением медиаторов в организме (в частности, простагландины). Спровоцировать отек Квинке способны продукты, обладающие высокой аллергенностью (например, цитрусовые, морепродукты, орехи), медикаменты и ряд других аллергенов (к примеру, пыльца).
По своей сути это диффузная отечность, которая распространяется главным образом на подкожную клетчатку, слизистую. В некоторых случаях болезнь возникает на суставах, оболочках головного мозга и органах. Такой отек становится результат взаимодействия антигена с антителом. Реакция говорит о проницаемости кровеносных сосудов, которая была вызвана высвобождением медиаторов в организме (в частности, простагландины). Спровоцировать отек Квинке способны продукты, обладающие высокой аллергенностью (например, цитрусовые, морепродукты, орехи), медикаменты и ряд других аллергенов (к примеру, пыльца). На начальной стадии заболевания пациент сможет испытать облегчение, если встанет и будет делать глубокие вдохи. Но во время декомпенсации отек становится больше, а состояние здоровья пациента заметно ухудшается: симптомы в значительной степени обостряются, затрудняется дыхание. Кроме того, возможны судороги, обмороки.
На начальной стадии заболевания пациент сможет испытать облегчение, если встанет и будет делать глубокие вдохи. Но во время декомпенсации отек становится больше, а состояние здоровья пациента заметно ухудшается: симптомы в значительной степени обостряются, затрудняется дыхание. Кроме того, возможны судороги, обмороки. Горло при аллергии красное, отёчное, на его внутренних оболочках имеются зудящие высыпания. При аллергии горла симптомы:
Горло при аллергии красное, отёчное, на его внутренних оболочках имеются зудящие высыпания. При аллергии горла симптомы:

 Хлоргексидин, Фурацилин. Хлорофилипт.
Хлоргексидин, Фурацилин. Хлорофилипт.
 Такую процедуру можно делать с прогретой солью в мешочке или кашицы из отварного картофеля. Их прикладывают к зоне воспалительного очага на ночь. Ингаляции. Хорошо, если для такого метода применяется специальный прибор, именуемый небулайзером. В его резервуар заливают лечебную жидкость и на протяжении пятнадцати минут дышат ее парами. Лучше всего для этого подойдут отвары из целебных трав: шалфей. ромашка, эвкалипт, календула. Также с этой целью применяются эфирные масла (мятное, эвкалиптовое, сосновое, персиковое, шалфейное). Данные средства отлично увлажняют слизистую, снижают болевые ощущения, устраняют зуд. Кроме того, они прекрасно противостоят росту и размножению болезнетворных микроорганизмов. Растирание. Для этих мероприятий используются спиртовые настойки растений, обладающих противовоспалительным и успокаивающим эффектом. Полоскания горла. Являются наиболее эффективным и доступным методом альтернативного лечения. Поможет в этом плане раствор на основе морской соли или обычной проваренной.
Такую процедуру можно делать с прогретой солью в мешочке или кашицы из отварного картофеля. Их прикладывают к зоне воспалительного очага на ночь. Ингаляции. Хорошо, если для такого метода применяется специальный прибор, именуемый небулайзером. В его резервуар заливают лечебную жидкость и на протяжении пятнадцати минут дышат ее парами. Лучше всего для этого подойдут отвары из целебных трав: шалфей. ромашка, эвкалипт, календула. Также с этой целью применяются эфирные масла (мятное, эвкалиптовое, сосновое, персиковое, шалфейное). Данные средства отлично увлажняют слизистую, снижают болевые ощущения, устраняют зуд. Кроме того, они прекрасно противостоят росту и размножению болезнетворных микроорганизмов. Растирание. Для этих мероприятий используются спиртовые настойки растений, обладающих противовоспалительным и успокаивающим эффектом. Полоскания горла. Являются наиболее эффективным и доступным методом альтернативного лечения. Поможет в этом плане раствор на основе морской соли или обычной проваренной. Полоскать горло можно и такими растениями, как мята, кора аира, малина, бессмертник, ромашка, сосна, эвкалипт, дубовая кора, сок алоэ. Отвары из них делают как по отдельности, так и в сборах. Также помогут в симптоматическом лечении мед. Его можно просто употреблять в небольших порциях для смягчения горла. При отсутствии высокой температуры больному можно посещать сауну или баню, делать прогревание с помощью горчичников . В качестве обильного питья рекомендуется чай с малиной, вода с добавлением меда, морсы и компоты
Полоскать горло можно и такими растениями, как мята, кора аира, малина, бессмертник, ромашка, сосна, эвкалипт, дубовая кора, сок алоэ. Отвары из них делают как по отдельности, так и в сборах. Также помогут в симптоматическом лечении мед. Его можно просто употреблять в небольших порциях для смягчения горла. При отсутствии высокой температуры больному можно посещать сауну или баню, делать прогревание с помощью горчичников . В качестве обильного питья рекомендуется чай с малиной, вода с добавлением меда, морсы и компоты Это же касается препаратов, содержащих экстракт мяты.
Это же касается препаратов, содержащих экстракт мяты.
 Доктора советуют полоскать гортань солевым раствором (ложка поваренной соли на стакан горячей воды).
Доктора советуют полоскать гортань солевым раствором (ложка поваренной соли на стакан горячей воды). Если кому-то нравится лечиться знахарскими методами — что ж, попробуйте…
Если кому-то нравится лечиться знахарскими методами — что ж, попробуйте… И повторять эту процедуру нужно до тех пор, пока лягушка, наконец, не помрет.
И повторять эту процедуру нужно до тех пор, пока лягушка, наконец, не помрет.
 Правда, таких счастливчиков у нас мало. Большинству людей приходится значительно дольше лечиться от этой болезни.
Правда, таких счастливчиков у нас мало. Большинству людей приходится значительно дольше лечиться от этой болезни. Когда чайник закипит, снять его с огня, надеть на носик бумажную воронку и дышать лекарственным паром через рот и нос.
Когда чайник закипит, снять его с огня, надеть на носик бумажную воронку и дышать лекарственным паром через рот и нос.
 Все эти средства помогают справиться с заболеванием, оказывая смягчающее действие на горло. Отвары и настои необходимо использовать несколько раз ежедневно по полстакана. Лечить при бронхите сухой кашель может помочь Либексин.
Все эти средства помогают справиться с заболеванием, оказывая смягчающее действие на горло. Отвары и настои необходимо использовать несколько раз ежедневно по полстакана. Лечить при бронхите сухой кашель может помочь Либексин. Разрежьте на две половины и выжмите хорошенько сок. Положите 2 ст.л. меда и глицерина. Употребляйте 1 ч.л. данного сиропа на протяжении дня.
Разрежьте на две половины и выжмите хорошенько сок. Положите 2 ст.л. меда и глицерина. Употребляйте 1 ч.л. данного сиропа на протяжении дня. на протяжении дня 2-3 раза.
на протяжении дня 2-3 раза. Но нужно знать, что эти устройства, как правило, используются для лечения нижних дыхательных путей.
Но нужно знать, что эти устройства, как правило, используются для лечения нижних дыхательных путей. Подогрейте 250 мл пива до 30 градусов, добавьте чайную ложку меда, намочите, выжмите и приложите салфетку к груди и горлу, утеплив шарфом.
Подогрейте 250 мл пива до 30 градусов, добавьте чайную ложку меда, намочите, выжмите и приложите салфетку к груди и горлу, утеплив шарфом.
 Вкусное лакомство обладает жаропонижающим, противовоспалительным и потогонным свойствами. Оно значительно ускоряет выздоровление при бронхитах и трахеитах. Используются свежие и сушеные плоды, методы приготовления которых отличаются.
Вкусное лакомство обладает жаропонижающим, противовоспалительным и потогонным свойствами. Оно значительно ускоряет выздоровление при бронхитах и трахеитах. Используются свежие и сушеные плоды, методы приготовления которых отличаются.

 Дольки головки чеснока мелко нарезать (можно пропустить через пресс) и добавить в литр молока. Кипятить на слабом огне до размягчения. В полученный состав добавляют мед и пьют по 1 столовой ложке в течение дня. Нужно учитывать, что жидкость испаряется (выкипает), а потому в итоге получится намного меньше готового продукта.
Дольки головки чеснока мелко нарезать (можно пропустить через пресс) и добавить в литр молока. Кипятить на слабом огне до размягчения. В полученный состав добавляют мед и пьют по 1 столовой ложке в течение дня. Нужно учитывать, что жидкость испаряется (выкипает), а потому в итоге получится намного меньше готового продукта.



 Правда, использовать его стоит лишь тогда, когда вы находитесь дома. Итак, вам понадобятся 2-3 очищенных зубчика чеснока и 2 столовые ложки меда. Измельчите чеснок в блендере или прессе для чеснока, а затем смешайте его с медом. Принимайте по 1 чайной ложке смеси два раза в день через день, и уже вскоре вы заметите улучшения.
Правда, использовать его стоит лишь тогда, когда вы находитесь дома. Итак, вам понадобятся 2-3 очищенных зубчика чеснока и 2 столовые ложки меда. Измельчите чеснок в блендере или прессе для чеснока, а затем смешайте его с медом. Принимайте по 1 чайной ложке смеси два раза в день через день, и уже вскоре вы заметите улучшения. Этот же метод можно использовать для профилактики заболеваний.
Этот же метод можно использовать для профилактики заболеваний. Витамины А и С, которые содержит это растение, эффективно справляются с ангиной или простудой. Ну а противогрибковые и антибактериальные свойства звездчатого аниса спасут вас от гриппа и других вирусных инфекций, распространенных в холодное время года.
Витамины А и С, которые содержит это растение, эффективно справляются с ангиной или простудой. Ну а противогрибковые и антибактериальные свойства звездчатого аниса спасут вас от гриппа и других вирусных инфекций, распространенных в холодное время года. После этого опустите в молоко семена аниса и доведите смесь до кипения.
После этого опустите в молоко семена аниса и доведите смесь до кипения. Эта специя хорошо борется с нарушением пищеварения, кашлем, ангиной и бронхитом. Листья тимьяна содержат флавоноиды — соединения, расслабляющие мышцы горла и уменьшающие воспаление, а также антиоксиданты. Для лечения кашля вы можете приобрести готовый сироп с плющом и тимьяном, или же приготовить несколько средств самостоятельно.
Эта специя хорошо борется с нарушением пищеварения, кашлем, ангиной и бронхитом. Листья тимьяна содержат флавоноиды — соединения, расслабляющие мышцы горла и уменьшающие воспаление, а также антиоксиданты. Для лечения кашля вы можете приобрести готовый сироп с плющом и тимьяном, или же приготовить несколько средств самостоятельно. Имбирь как в свежем виде, так и в форме специи действует как отличное средство для профилактики заболеваний.
Имбирь как в свежем виде, так и в форме специи действует как отличное средство для профилактики заболеваний.

 При необходимости используйте дезинфицирующее средство для рук на спиртовой основе.
При необходимости используйте дезинфицирующее средство для рук на спиртовой основе. Слизь благодаря бактерицидным свойствам уничтожает инфекцию. Данный природный процесс, поддерживающий чистоту трахеи и бронхов, называется мукоцилиарным клиренсом.
Слизь благодаря бактерицидным свойствам уничтожает инфекцию. Данный природный процесс, поддерживающий чистоту трахеи и бронхов, называется мукоцилиарным клиренсом. Заболевание сопровождается острой болью в груди, высокой температурой, трудно дышать, часто бьется сердце.
Заболевание сопровождается острой болью в груди, высокой температурой, трудно дышать, часто бьется сердце.
 От кашля также полезно масло ладана, противовоспалительное действие оказывает масло чайного дерева.
От кашля также полезно масло ладана, противовоспалительное действие оказывает масло чайного дерева. Перемешать 1ч.л. имбирного и 1ч.л. лимонного соков, 1/2ч.л. меда. Выждать 20 минут, заварить 1/2 стакана кипятка, закрыть на 15 минут крышкой.
Перемешать 1ч.л. имбирного и 1ч.л. лимонного соков, 1/2ч.л. меда. Выждать 20 минут, заварить 1/2 стакана кипятка, закрыть на 15 минут крышкой. Но если слизь слишком густая, она плохо отхаркивается. Поэтому ее необходимо разжижать приемом муколитических средств (муколитиков).
Но если слизь слишком густая, она плохо отхаркивается. Поэтому ее необходимо разжижать приемом муколитических средств (муколитиков).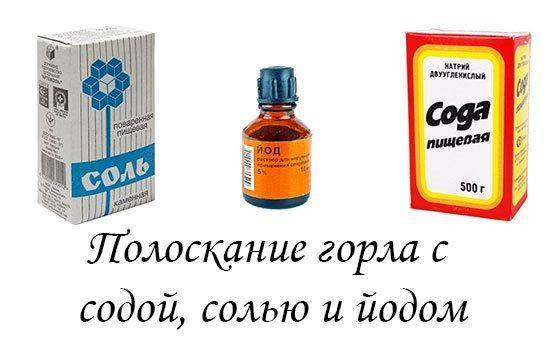
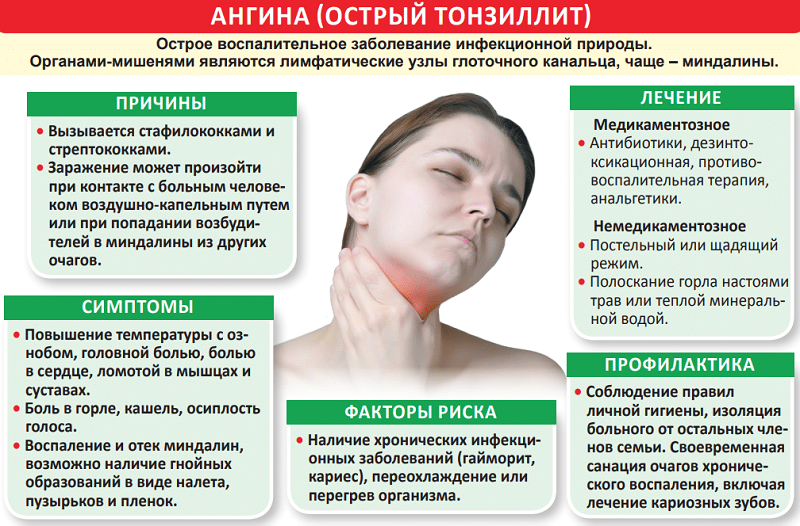
 л. каждый час, если отсутствуют заболевания сердца и печени. Средство также помогает вылечить кашель курильщику.
л. каждый час, если отсутствуют заболевания сердца и печени. Средство также помогает вылечить кашель курильщику. Поэтому, сегодня мы узнаем, как быстро вылечить горло ребенку 6,7 лет, так и родителям, а также как вылечить горло народными средствами.
Поэтому, сегодня мы узнаем, как быстро вылечить горло ребенку 6,7 лет, так и родителям, а также как вылечить горло народными средствами.



 Иначе вы получите ожог и только навредите себе.
Иначе вы получите ожог и только навредите себе. Ведь наши советы, как быстро вылечить горло, в домашних условиях за 1 день эффективны и проверены не одним поколением!
Ведь наши советы, как быстро вылечить горло, в домашних условиях за 1 день эффективны и проверены не одним поколением!
 В этом случае счет идет на минуты: в любой момент могут начаться проблемы с дыханием.
В этом случае счет идет на минуты: в любой момент могут начаться проблемы с дыханием.
 Это чревато обезвоживанием, особенно при высокой температуре. Поэтому лечение горла обязательно должно включать в себя обильное питье.
Это чревато обезвоживанием, особенно при высокой температуре. Поэтому лечение горла обязательно должно включать в себя обильное питье. Разумеется, в этом случае необходимо немедленно обратиться к врачу. В поликлинике вам пропишут медикаментозное лечение, мы же расскажем, как лечить больное горло без лекарственных препаратов в домашних условиях.
Разумеется, в этом случае необходимо немедленно обратиться к врачу. В поликлинике вам пропишут медикаментозное лечение, мы же расскажем, как лечить больное горло без лекарственных препаратов в домашних условиях. Необходимо нагреть воду (понадобится 250 мл), добавить в нее по 1 чайной ложке соды и соли, а также 3 капли йода. Полощите горло 3-4 раза в день.
Необходимо нагреть воду (понадобится 250 мл), добавить в нее по 1 чайной ложке соды и соли, а также 3 капли йода. Полощите горло 3-4 раза в день. Существует и более простой способ: можно добавить 1-2 капли эвкалиптового масла в стакан теплой воды. Обратите внимание, полоскать горло эвкалиптом не рекомендуется людям, склонным к аллергии (необходимо для начала проверить реакцию организма) и беременным женщинам.
Существует и более простой способ: можно добавить 1-2 капли эвкалиптового масла в стакан теплой воды. Обратите внимание, полоскать горло эвкалиптом не рекомендуется людям, склонным к аллергии (необходимо для начала проверить реакцию организма) и беременным женщинам. После процедуры вы почувствуете постепенное понижение болевых ощущений в горле.
После процедуры вы почувствуете постепенное понижение болевых ощущений в горле. Хорошей эффективностью отличаются процедуры полоскания и орошения горла специальными антисептиками. К таким группам лекарств и относится медицинский препарат «хлоргексидин».
Хорошей эффективностью отличаются процедуры полоскания и орошения горла специальными антисептиками. К таким группам лекарств и относится медицинский препарат «хлоргексидин».
 По этой же причине средство применяют в детском возрасте только в исключительных случаях.
По этой же причине средство применяют в детском возрасте только в исключительных случаях.


 Сразу хочу отметить, что удовольствие от таких полосканий, мягко сказать, ниже среднего. С непривычки даже немного зубы побаливают, но зато результат просто волшебный. По крайней мере, если сравнивать с традиционными народными методами и отварами. Теперь я точно знаю, чем лучше полоскать горло при таких болезнях, но использовать буду только в крайних случаях — очень вкус не нравится”.
Сразу хочу отметить, что удовольствие от таких полосканий, мягко сказать, ниже среднего. С непривычки даже немного зубы побаливают, но зато результат просто волшебный. По крайней мере, если сравнивать с традиционными народными методами и отварами. Теперь я точно знаю, чем лучше полоскать горло при таких болезнях, но использовать буду только в крайних случаях — очень вкус не нравится”. Для детей, наверное, не слишком подходящее средство, да и взрослые иногда такие мнительные бывают”.
Для детей, наверное, не слишком подходящее средство, да и взрослые иногда такие мнительные бывают”. Вот как определить, есть ли у вас стрептококковая ангина, и что делать, если вы хотите избавиться от нее.
Вот как определить, есть ли у вас стрептококковая ангина, и что делать, если вы хотите избавиться от нее. Причины развития бронхита
Причины развития бронхита Болит ли спина при бронхите?
Болит ли спина при бронхите? Болит ли спина при бронхите?
Болит ли спина при бронхите? Растирание мазями с согревающим эффектом
Растирание мазями с согревающим эффектом Нужно соблюдать строгий постельный режим
Нужно соблюдать строгий постельный режим Лечение медицинскими банками
Лечение медицинскими банками Пациента лечат медицинскими банками
Пациента лечат медицинскими банками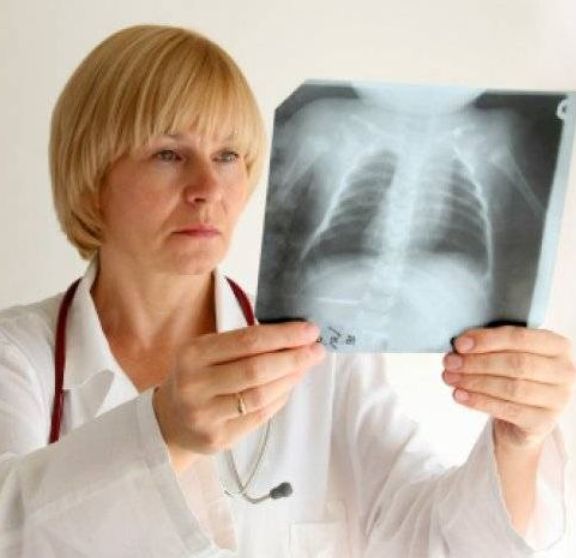

 [49], [50]
[49], [50]


























